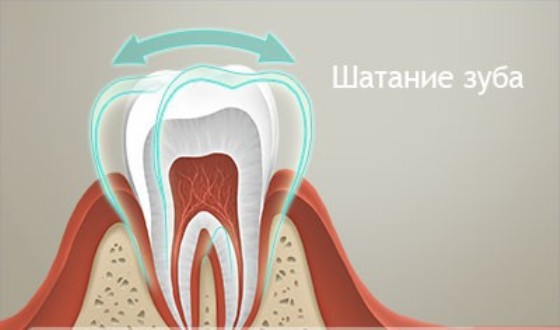
Когда болит и шатается зуб у взрослого, то это всегда носит патологический характер, и не считается нормой. Почему зубы шатаются во взрослом возрасте?
- Патологии десен. Воспалительные и инфекционные заболевания ротовой полости — пародонтит, гингивит. Они делают десна слабыми, вызывают кровоточивость. Зубной корень ослабляется и зубы начинают болеть и двигаться.
- Скрытые хронические болезни. Иногда болит и шатается зуб из –за скрытых хронических патологий. Например, при воспалительных процессах в суставах, в том числе челюстных, артрозов, эндокринных нарушений, ослабления сердечно-сосудистой системы, дефиците кальция, опухолях.
- Вынашивание ребенка. Гормональный дисбаланс и уменьшение количества кальция в крови могут привести к расшатыванию моляров и их выпадению.
- Механические повреждения. Удары, царапины и другие повреждения челюстей могут спровоцировать расшатывание. Особенно если в области повреждения развилось воспаление.
Укрепить шатающиеся коренные зубы можно регулярно применяя профилактические средства:
- Периодически проводить чистку от камней и зубного налета.
- Бросить курить.
- Питаться полноценно и правильно.
- Очищать зубы укрепляющими средствами.
- Не запускать воспаление в ротовой полости.
- Пить добавки с кальцием.
Кроме этого, нужно не реже раза в год, проходить стоматологический осмотр.
Если только начали шататься зубы, то нужно срочно принимать профилактические меры. Если вы не знайте почему стали шататься зубы, то лучше показаться врачу для контроля.
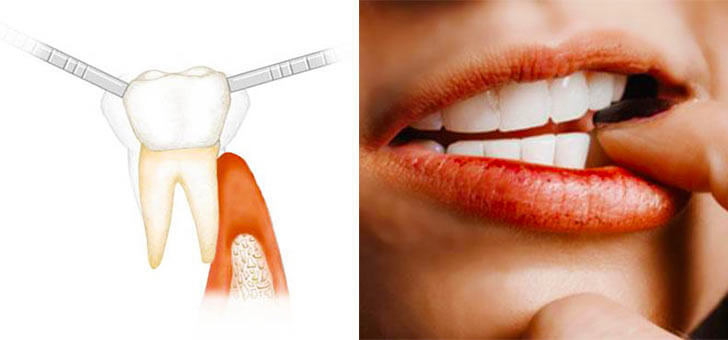
- Дважды в день чистить зубы и полоскать рот.
- Провести коррекцию прикуса, если есть деформация.
- Следить за состоянием десен.
- Питаться правильно, включая в рацион овощи, фрукты и продукты богатые фтором и кальцием.
Эти методы помогут укрепить зубы и предотвратить дальнейшее расшатывание.
Шататься и выпадать зубы могут и по частям. Когда шатается половина зуба стоматолог делает рентген снимок, чтобы определить задет ли корень или пострадала только внешняя часть коронки. Если корень не поврежден и основание сохранено, то его можно спасти. Верхнюю часть коронки убирают, устанавливая на его место штифт. Затем проводят наращивание. Если штифт поставить нельзя, то ставится полимерная пломба, И на нее ставят коронку. Когда сильно шатается зуб и корень раздроблен, то его удаляют, а на его место ставят искусственную коронку.
Ушибы зубов – это закрытые травмы, полученные после сильного механического воздействия. (удара о твердый предмет). При этом зубы остаются на месте, не смещаются, но могут начать двигаться. Особенно уязвимы передние. Если передний зуб шатается после удара нужно срочно обратиться к врачу, чтобы можно было спасти его. Назначают рентген и электроодонтодиагностику. Последний метод диагностики дает возможность увидеть начало развития некроза тканей и убрать отмирающие частицы, чтобы не допустить воспаления.
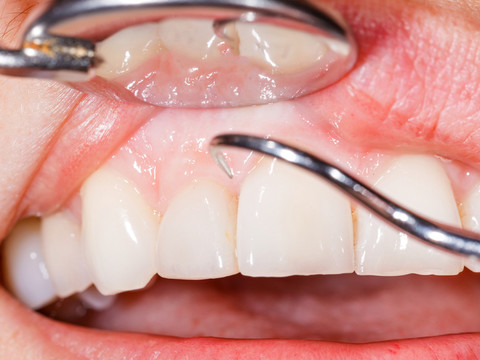
Если десна воспалены, то назначаются противовоспалительные и регенерирующие препараты. («Трентал», «Олазоль» и пр). Также остановить процесс помогает физиотерапия. Например, вакуумный массаж, дарсонваль, ультразвуковые процедуры.
После купирования воспалительных процессов в ротовой полости стоматолог укрепляет зубы в правильном положении, накладывают временную шину. Если шатается и болит зуб мудрости, то его чаще всего удаляют так как особой роли в жевательном процессе он не играет.
Нижние зубы тоже могут начать расшатываться. Тянуть с обращением к врачу не стоит. Ведь они тоже очень подвижны, поэтому более уязвимы. После диагностики назначается медикаментозное лечение или наложение шины, если нижние передние зубы сильно шатаются и могут выпасть.
Верхние передние зубы очень подвижны, поэтому нередко они начинают шататься. Чтобы выяснить причину этого проводится комплексное обследование, в том числе панорамный снимок ротовой полости. Что делать, если шатается передний коренной зуб?
После определения причин, обязательно проводится полная санация ротовой полости, чтобы уничтожить инфекционных возбудителей. Если обнаружен пародонтоз, то специалист делает специальный массаж на десны, дарсонваль-процедуры. Если обнаружены признаки пародонтита, то обязательно счищают камни и зубной налет, проводят полировку зубов ультразвуковым лучом. Всю поверхность зуба, в том числе шейку полируют щеточкой с применением медицинского лака с содержанием фтора.
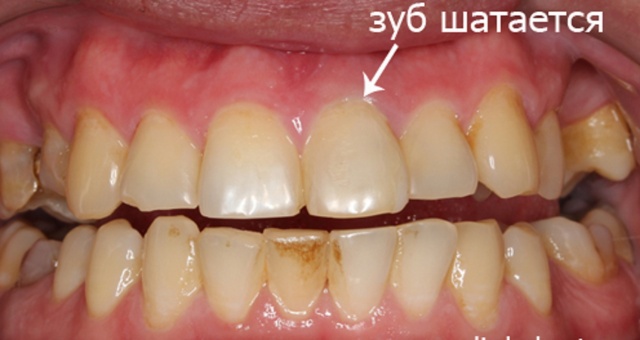
Если верхние передние зубы у взрослого серьезно повреждены или разошлись, то на верхнюю челюсть накладывают шину. В моляре просверливают маленькую дырочку, в которую помещают фиберглас. После чего все закрывают любым композитным веществом, которое отражает лучи света. Таким образом, во время движения передней челюсти моляры не расходятся.
При механической травме, когда сломана часть коронки и зубной корень поврежден, то все обломки удаляют, и на место натурального зуба устанавливают искусственные коронки. Чем раньше пациент обратится к стоматологу с проблемой, тем выше успех лечения. В сложных случаях может потребоваться оперативное вмешательство.
Когда кровоточат и воспаляются десна зубы также могут шататься и даже выпадать. Один из факторов, провоцирующих это состояние – острый или хронический гингивит. Воспалительный процесс провоцирует легкий налет на зубах состоящий из микробных возбудителях или образуются камень на зубах, если плохо ухаживать за полостью рта. Если гингивит не лечить, то микробы проходят глубже в ткани. Развивается пародонтит, когда на деснах образуется гной, шейки зубов обнажаются, появляется постоянная боль.
При периодонтите воспалительный процесс проходит в тканях, от основания зубного корня. Одновременно с этим появляется флюс, десна сильно отекает и болит. Иногда из-за хронического инфицирования на деснах образуются кисты, они проявляются не сразу. При серьезных поражениях образуется гранулема на деснах, при которой бактерии поражают десны и корни зубов. При этом у человека появляется сильный зуд и высокая температура.
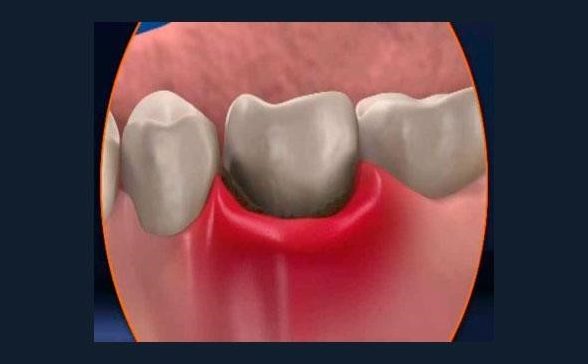
Если зубы шатаются в деснах, то нельзя:
- Нажимать пальцем на десну
- Нагревать компрессами, песком, теплыми полосканиями
- Вскрывать нарыв в домашних условиях
- Пить слишком много обезболивающих
В первую очередь, нужно снять болевой синдром таблетками или уколами. Но превышать дозировку нельзя ни в коем случае. Подойдут парацетамол, анальгин, кетанол и другие аналогичные средства. Также можно использовать гели с обезболивающим и охлаждающим эффектом.
Можно полоскать рот «Хлоргексидином» и «Мирамистином». Делать это нужно утром в обед и вечером, чтобы был результат.
Народные средства для укрепления зубов известны очень давно нашим мама и бабушкам. Когда нет возможности обратиться к врачу или в качестве профилактики можно их использовать. В нетрадиционной медицине применяются настои, отвары, примочки на основе трав. Они купируют воспаление, уменьшают боль, десна перестают кровоточить.
Несколько самых эффективных и простых рецептов для укрепления зубов и десен:
- Полоскание со шкуркой баклажана. Овощ очистить от кожуры и высушить ее. Затем истолочь ее ступкой, в блендере или мясорубке. Залить крутым кипятком (200 мл). Оставить на полчаса. Затем всыпать в отвар 1 ч.л. поваренной соли.
- Укрепляющий настой на зверобое. На одну столовую ложку сухого зверобоя – пол литра водки или спирта. Накрыть и оставить в темном месте на семь суток. На 100 мл теплой воды 40 капель настоя. Пить утром, днем и вечером.
- Дубовый укрепляющий отвар. Смешать в равных пропорциях цветы липы и кору дуба. На одну чайную ложку – стакан кипятка. Профильтровать. Пить теплый отвар три-четыре раза в сутки – 1 ст.л.
- Средство из чеснока хорошо укрепляет корни моляров. Нужно продавить чеснок в чеснокодавке или потереть на мелкой терке. Достаточно одного зубчика. К нему добавить 1 ч.л. чайного масла. В смесь влить 200 мл крутого кипятка и оставить минут на двадцать. Процедить через марлю. Полоскать рот утром и вечером в течении двух-трех недель.
Если у ребенка шатается молочный зуб, то это нормально. Ведь постепенно растет новый постоянный зуб, который выталкивает молочный. Процесс начинается с 4-5 лет. Обычно процесс проходит безболезненно, обращаться к стоматологу нужно только если есть воспаление.
источник
Заболевания полости рта не ограничиваются кариесом или пульпитом. Болеть могут даже не зубы, а десны. И если патология сопровождается кровоточивостью, шаткостью зубов и другими опасными симптомами, то речь может идти об очень опасном заболевании – пародонтит. Что это за болезнь? Как с ней бороться и можно ли от нее избавиться? Ответы на эти и другие важные вопросы читайте в сегодняшнем материале.
Что такое пародонтит? Термин обозначает воспаление тканей пародонта, к которым относят десны, периодонт (связка корней зуба с челюстью), цемент корня и альвеолярные отростки челюсти (в них погружены корни). То есть, это не просто воспаление десен (яркий пример – гингивит), а всех околозубных тканей. Но начинается оно, естественно, с поверхностного воспаления.
Пародонтит – крайне опасная болезнь. И вот почему: во-первых, на начальном этапе ее сложно распознать самостоятельно, а во-вторых, она не излечивается на 100%. Соответственно, возврата к полностью здоровым деснам не будет. Но патологию лечить можно и нужно, чтобы сохранить нормально функционирующие зубы.
Важно знать! Согласно статистике ВОЗ 1 , примерно 95% взрослых по всему миру имеют проблемы с деснами. Причем, чем старше человек, тем выше вероятность пародонтита, поскольку снижается скорость обменных процессов. Практически у 100% людей старше 65 лет диагностируют ту или иную степень заболевания. Именно эта патология является причиной выпадения зубов в пожилом возрасте.
От чего бывает пародонтит? Причины заболевания можно разделить на 2 группы – основные и вспомогательные. Основной фактор заключается в неудовлетворительной гигиене полости рта. Если регулярно не удалять мягкий бактериальный зубной налет, то он трансформируется в твердые отложения, проникающие под десны. Возникает воспаление десен (гингивит), которое при отсутствии лечения приводит к развитию пародонтита. То есть инфекция с поверхности слизистых уходит вглубь тканей, разрушая уже все, что находится вокруг зубного корня.
Полезно знать! Человек может не придавать значения темному налету в пришеечной части зуба, а тем временем в пародонте уже начались изменения от токсического действия микробов. То есть, чем хуже гигиена, тем быстрее развивается пародонтит.
Из-за чего еще возникает болезнь? Бактерии могут попадать в пародонт при травмировании десен. К примеру, из-за неправильно подобранного или натирающего протеза, от нависающей пломбы, при переломе зубного корня, из-за неправильного прикуса.
Еще патология нередко развивается во время беременности или из-за гормональных нарушений, при заболеваниях щитовидной железы или органов ЖКТ, почек, сердечно-сосудистых проблемах. Нарушается подведение полезных веществ к пародонту, вследствие чего снижается местный иммунитет (способность защищаться от патогенов). Нередко пародонтит – это одно из следствий сахарного диабета.
Для того, чтобы понимать, как выглядит пародонтит (и своевременно начать лечение), нужно иметь представление о симптомах. Признаки заболевания проявляются следующим образом:
- со стороны десен: кровоточивость, отек, боль от прикосновения или во время еды. Наблюдается покраснение или синюшность. А снижение уровня десны и оголение зубов сигнализирует об атрофии кости. Возникают глубокие пародонтальные (десневые карманы – десна отслаивается от зуба). В них скапливается бактериальный налет, что ведет к появлению гнойных масс и неприятному запаху изо рта,
- со стороны периодонта (связочного аппарата): чем тяжелее течение болезни, тем сильнее нарушается нормальная фиксация зуба в челюсти, то есть он становится подвижным,
- со стороны костей челюсти: разрушаются альвеолярные отростки, которые состоят из пористого губчатого вещества. У взрослых до 45 лет наблюдается вертикальная атрофия – по всей длине и только со стороны корня, уровень десны сохраняется. У пациентов старше 45 лет чаще возникает горизонтальная атрофия – кость убывает по ширине, одновременно опускается десна и обнажаются зубные шейки и корни,
- со стороны зубов: шаткость, выпадение. Постоянное присутствие большой массы бактерий увеличивает риск возникновения кариеса, пульпита, периодонтита.
В современной стоматологии пародонтита классифицируют по нескольким направлениям. Рассмотрим их подробнее.
- локализованный или очаговый пародонтит: патологический процесс в пародонте 1-2 соседних зубов,
- генерализованная форма: охватывает большое количество или все зубы на одной, или обеих челюстях. Является следствием хронического гингивита.
По характеру течения пародонтит является в основном хроническим. Имеет почти безболезненное и продолжительное течение (несколько лет). Случаются обострения – на фоне ОРВИ, изнуряющих диет, недостатка витаминов, ухудшения гигиены и т.д. Острое состояние является агрессивным, т.е. протекает болезненно и с ярко выраженными симптомами, приводящими к утяжелению болезни.
Также выделят 3 стадии (или степени) хронического пародонтита. Они различаются по степени тяжести патологии – легкая, средняя и тяжелая форма.
Легкая степень: это начальный или легкий пародонтит, который самостоятельно достаточно сложно отличить от гингивита. При легкой степени наблюдается кровотечение и болезненность десен, их покраснение. Кроме того образуются десневые карманы глубиной до 3,5 мм. В них накапливается серозно-гнойный экссудат. Альвеолярные отростки «проседают» примерно на 30% от высоты корней, но шаткости зубов пока еще нет. В целом легкую степень можно быстро вылечить – но идеального восстановления десен уже не добиться.
Средняя степень тяжести: следующая стадия – средний пародонтит. Здесь уже пародонтальные карманы углубляются до 5 мм, в них скапливается больше гноя. Костное вещество рассасывается на 50% от высоты корней. Визуально заметна убыль десны. Появляется небольшая шаткость зубов, причем резцы начинают веерообразно расходиться.
Запущенная стадия: тяжелый пародонтит характеризуется ухудшением всей симптоматики. То есть, еще глубже становятся пародонтальные карманы – до 70-80% и более от длины корня. Возникает сильная подвижность зубов, что приводит к выпадению, в конечном итоге. Чем опасна тяжелая степень? Здесь очень много рисков – от появления абсцесса, до серьезного ухудшения общего здоровья. А если у пациента уже имеется какое-либо системное заболевание (диабет, ревматизм, больное сердце и сосуды), то может возникнуть обострение этого процесса.
Диагностика пародонтита начинается со сбора анамнеза (сколько длится болезнь, как часто происходят обострения), визуального осмотра и определения глубины пародонтальных карманов. Также обязательно делают ортопантомограмму, чтобы определить уровень атрофии костей и обнаружить иные патологии (кисты и гранулемы у корней). Некоторым пациентам назначают анализы – кровь и посев на микрофлору из полости рта. Только после полной диагностики врач сможет определиться как лечить болезнь.
Важная информация! Не все пациенты знают о том, какой врач лечит пародонтит. Здесь следует обращаться к стоматологу-пародонтологу. При средней и тяжелой стадии может потребоваться помощь хирурга со знаниями в области пародонтологии, ортопеда и даже имплантолога.
Многие путают эти два заболевания, но, если пародонтит – это воспалительный процесс, то пародонтоз можно отнести к общим заболеваниям, поскольку он вызван совершенно другими причинами. Эксперты склоняются к тому, что пародонтоз возникает из-за наследственных факторов, реже – является последней степенью генерализованного пародонтита. То есть когда проводилась длительная терапия и в деснах уже нет воспаления, но есть атрофические процессы. Основная отличительная особенность двух патологий – для пародонтоза характерен белесый оттенок десен, которые не кровоточат и не опухают.
Основное следствие пародонтита – это, конечно же, потеря зубов. Важно понимать, что если воспаление началось, полностью восстановить состояние десны и костной ткани не получится. Но заболевание можно перевести в стадию ремиссии. Самое главное – избавиться от инфекции, то есть от бактерий, которые провоцируют воспаление.
Если пародонтит не лечить, то инфекция может распространиться по всему организму. Уже было проведено множество исследований, согласно которым есть непосредственная связь между воспалением десен и развитием заболеваний почек, поскольку бактерии, которые вызывают пародонтит, имеют похожий состав, что и клетки почек. Именно поэтому проникают в орган довольно быстро, вызывая воспалительные процессы – пиелонефрит. Есть и обратная связь – при наличии проблем с почками у пациентов часто развивается пародонтит.
Воспаления в полости рта (это, кстати, касается не только десен) негативно сказываются на органах ЖКТ, ведь вместе с пищей мы проглатываем вредные бактерии. Конечно, не все микробы опасны, но если есть язва, гастрит, понижен иммунитет, то они весьма пагубно могут отразиться на состоянии всего желудочно-кишечного тракта. Аналогичная ситуация и с сердцем – на него приходится повышенная нагрузка.
Как видите, банальное воспаление десен может перерасти в огромное количество очень неприятных и даже опасных проблем всего организма. А помимо них ведь также еще нарушается эстетика улыбки, зубы выглядят крайне не привлекательно, а если они подвижны, то и вовсе есть постоянная боль, из-за которой невозможно нормально жевать.
Как вылечить пародонтит? Методы лечения заболевания в стоматологии бывают терапевтическими и хирургическими. Практически всегда лечение комплексное, т.е. требуется целый спектр манипуляций, чтобы вернуть пациенту возможность безболезненно и качественно пережевывать пищу.
Полезно знать! Сколько лечится воспаление пародонта, зависит от тяжести заболевания, а также желания и возможностей пациента. Болезнь требует неоднократного посещения стоматолога. Поэтому стоит заранее настроиться на достижение конечного результата, но не забывать, что путь к нему может растянуться на несколько недель.
На начальном этапе необходимо избавиться от первопричины – бактериальной зубной бляшки над и под деснами. Этот процесс проводят с помощью специальных стоматологических приборов либо вручную. Но только аппаратная чистка позволяет добиться качественного результата.
Для очищения зубов применяются ультразвуковые скейлеры (или скалеры). Твердый налет расщепляется ультразвуковыми колебаниями и вымывается из десневых карманов под напором воды, которая подается из наконечника инструмента. Но подобное решение подойдет только для пациентов, у которых десневые карманы не очень глубокие – до 3,5 мм.
Интересный факт! Существуют и более мощные ультразвуковые аппараты. К примеру, «Вектор» или «Вариус» расщепляют зубной камень в десневых карманах глубиной до 12 мм. Этот способ стоит дороже стандартного ультразвука, но по эффективности он может сравниться с хирургическим лечением.
Технология Air Flow применяется, как правило, одновременно с ультразвуком. Она позволяет буквально «выбить» из межзубных промежутков остатки пищи, мягкого налета. Не справляется с камнем – но это и не требуется, потому что на первом этапе применяется его удаление скалером.
Здесь используют ручные инструменты с крючками, которыми можно поддеть зубную бляшку и извлечь ее. Но метод применяется не часто, т.к. врач просто не видит всей картины – где точно располагаются отложения на корнях.
Лазер является самым современным решением. Направленный луч не только отслаивает прочный камень, но и тонизирует ткани пародонта, что способствует снятию воспаления. Однако, такое лечение могут предложить только в клиниках премиум-сегмента, поскольку и сам аппарат недешев, и лазерная терапия стоит намного дороже других процедур.
Что делать, если пародонтальные карманы очень глубокие, десна отечная, и современные ультразвуковые методы тут попросту бессильны? Здесь лечение продолжается хирургическим путем – для того, чтобы добраться до зубных корней и качественно их почистить, врачу нужно отрезать и отслоить десну. Процедура называется пластической операцией или кюретажем.
Важная информация! Лечение проводится с анестезией, поэтому пациент не чувствует боли. Однако, может появляться определенный дискомфорт. Удаление зубного камня с одного сегмента ряда занимает до пары часа. Поэтому при большом объеме камня придется посещать клинику несколько раз.
- открытый кюретаж: хирург отслаивает десну на всю глубину кармана и механически удаляет отложения. Затем поверхность зубов шлифуется и полируется, чтобы шероховатые участки вновь не заселились микробами. Одновременно врач может провести подсадку костного вещества на участок сильной атрофии или провести лоскутную операцию, т.е. подкорректировать положение десны. В конце операции врач восстанавливает форму слизистой и накладывает швы,
- закрытый кюретаж десен: отслоение десенной ткани не проводят, а удаляют зубную бляшку вручную кюретами. Но такой вариант менее эффективный, поскольку врач не видит совершенно всего объема работы – может не добраться до какого-то участка, что приведет к продолжению развития воспалительного процесса.
«Расскажу свою историю про годы боли. Не могла есть жесткое, мясо ела только с таблеткой «Найза». Неоднократно ходила к стоматологу, та меня все к пародонтологу направляла, но я что-то не шла. То времени нет, то забывала. Но в один прекрасный момент взялась за свое здоровье. Делали закрытый кюретаж на протяжении нескольких дней. Было больно даже с уколом, но красота требует жертв. Параллельно пила а/б и мазала больные места мазью. Сейчас прошло уже полгода с момента операции и все в норме. Самое главное – я могу нормально есть и больше не вижу кровь в раковине после чистки».
Наталья П., отзыв с сайта otzovik.com
Для достижения терапевтического эффекта необходимо остановить воспалительный процесс и ускорить восстановление тканей пародонта. ВАЖНО! Это проводить только после чистки – ультразвуком, лазером или после кюретажа. Потому что если бактерии и налет останутся, никакого смысла в дальнейшем лечении не будет.
Пациенту назначают продолжать лечение в домашних условиях. Длится оно в среднем около 1-2 недель, но все индивидуально и зависит от тяжести патологии – так что курс реально может растянуться на несколько месяцев.
Для лечения тканей пародонта назначают растворы для полоскания, антисептический гель или мазь. Препарат наносится минимум 2 раза в день – утром и вечером, обязательно после чистки зубов. Хорошо зарекомендовали себя средства «Холисал» и «Метрогил дента», обладающие бактерицидным и противомикробным действием.
Полезно знать! Чем полоскать рот при пародонтите? Здесь требуются препараты с широким спектром действия. Чаще всего назначают полоскания или ротовые ванночки с «Хлоргексидином» или «Мирамистином».
Антибиотики должны хорошо справляться именно с теми группами микробов, которые составляют основную массу зубного камня. Какие именно антибиотики следует пить, расскажет стоматолог после анализов. Основные антибактериальные лекарства, назначаемые при воспалениях в полости рта – «Цифран», «Метронидазол», «Флемоксин».
Самым важным для наших десен является витамин С. Для восстановления обменных процессов, для снятия воспаления, для того, чтобы ткани пародонта получили нужные питательные вещества и стали более крепкими, будет недостаточно одной диеты. То есть вы не сможете восстановить слизистые, если только введете в рацион шиповник или цитрусовые. Тут нужны более кардинальные меры – нужно принимать витамины в таблетированной форме, причем в довольно большой дозировке – от 500 до 1000 мг. Курс лечения – 10-14 дней, в течение года его можно регулярно повторять. Но будьте внимательны – дозировка действительно большая, а витамин С часто вызывает аллергические реакции, так что стоит следить за своим состоянием и обязательно проинформировать врача о том, что нет возможности принимать витамин в большом объеме. Доктор или отменит его совсем, или заменит на другой лекарственный препарат.
Одним из вариантов лечения также являются инъекции лекарственных препаратов. Проводятся опять же курсами – по 3-5 процедур. Это могут быть витамины (С в частности) или антибиотики, которые подействуют в разы быстрее, нежели принимать их внутрь. Кроме того, отлично себя зарекомендовал плазмолифтинг – это также инъекции, но не лекарственными препаратами, а плазмой, полученной из собственной крови самого пациента. Она делится на фракции – используется часть, богатая тромбоцитами. Это недешевая процедура, но очень эффективная, поскольку отлично снимает воспалительный процесс и нормализует состояние десен. Но, как и все другие методы, работает только на легкой и средней тяжести заболевания.
При средней или тяжелой стадии заболевания следует зафиксировать подвижные элементы, чтобы сохранить их правильное положение и не перегружать кость во время пережевывания пищи. Для этих целей делают шинирование – с язычной стороны на несколько соседних зубов накладывается шина из стекловолокна. Если же во рту пациента не осталось надежных опорных единиц, на которые можно было бы зафиксировать шину, то изготавливается шинирующий бюгельный протез.
Важно! При шинировании зубов нужно понимать, что это лишь временная мера. Обязательно и постоянно нужно проводить снятие налета, чистку зубов у пародонтолога, полоскать полость рта, делать ротовые ванночки и примочки, уколы. Все это обязательные процедуры, которые позволят перевести воспаление в стадию ремиссии. В противном случае зубы продолжат двигаться и выпадут вместе с установленной шиной.
Поскольку воспаления пародонта лечатся тяжело, долго и дорого, то в ряде случаев было бы уместнее удалить проблемные зубы (ведь они со временем будут покрываться налетом и инфицировать окружающие ткани, а пациент станет частым гостем в кабинете пародонтолога). Кроме того, если они подвижны, если мешают улыбаться и питаться, то нужно не жалеть собственные зубы и принять решение о кардинальном изменении образа жизни. После удаления больных зубов, которые и являются источником проблемы пародонтита (как это ни парадоксально), исчезает и причина болезни, а восстановить улыбку можно при помощи дентальной имплантации.
Почему именно имплантация становится самым верным выбором? Из всех вариантов протезирования лишь имплантаты задействуют кость челюсти, заставляя ее работать. То есть искусственные зубы ощущаются и функционируют как свои, а протез не проседает и не нуждается в правке. Современные методики позволяют нагрузить челюсть протезом уже в день имплантации либо в течение 3-х дней после нее. Больным с воспалениями пародонта рекомендуются одноэтапные решения – all-on-4, all-on-6, базальный комплекс. Кроме того, после удаления зубов и их замены на импланты, вы навсегда забудете о том, кто такой пародонтолог, перестанете посещать врача так часто и заметно сэкономите, так как не потребуется проводить дорогостоящие процедуры лечения.
Можно ли лечить заболевание народными средствами? Можно, и даже нужно – но только лишь в качестве дополнения к основному лечению. Ведь ни одно народное средство не справится с зубной бляшкой. Остановимся на самых популярных рецептах для полосканий и поддерживающих процедурах для домашнего лечения.
Чем можно полоскать рот? Здесь кроме «Хлоргексидина» используются отвары и настои растений с бактерицидными и восстанавливающими свойствами. Что лучше выбрать, зависит от предпочтений пациента и аллергии на некоторые средства.
- рецепт №1: отвар коры дуба – положите в небольшую кастрюлю 3 ст.л. сухого вещества, залейте стаканом горячей кипяченой воды и поставьте на водяную баню. Спустя 25 минут выньте емкость с отваром, процедите его в чистую посуду и разбавьте до объема в 300 мл. Теплым раствором можно полоскать рот 6-8 раз в день,
- рецепт №2: хвойный ополаскиватель – сейчас хвойный ополаскиватель продается в любой аптеке или супермаркете. А можно приготовить его можно самостоятельно (но применять с осторожностью!). Возьмите 25 капель эфирного масла кедра, смешайте с 10 каплями масла шалфея, разведите в 200 гр водки или 100 гр медицинского спирта. Это концентрированный состав – чтобы можно было полоскать рот, нужно добавлять по 2 ч.л. раствора в 100 мл теплой кипяченой воды,
- рецепт №3: настойка из брусничных листьев и болотного аира (для примочек) – требуется взять 50 гр. корня аира, смешать с таким же количеством брусничных листьев и поместить в емкость с 500 мл водки. Настойка будет готова через 14 дней. Ею смачивается ватный тампон и на 15 минут прикладывается к деснам. Это средство также помогает снять боль.
Массаж способствует повышению тонуса десенных тканей, т.к. воспроизводит давление, оказываемое при жевании. При прямом массаже большой и указательный палец помещаются на десны по разным сторонам от зуба. Далее несильными круговыми движениями проводится массаж. Продолжительность – по 5 минут трижды в день. Выделяют еще непрямой массаж через кожу щеки, но он менее эффективен.
Лечение воспалений пародонта перекисью водорода действительно осуществимо, но только при профессиональном применении. Домашние процедуры – частые полоскания или примочки могут вызвать химический ожог и усложнить процесс выздоровления. Поэтому стоит отказаться от перекиси в пользу менее агрессивных средств.
Сколько стоит вылечить пародонтит? Здесь следует обязательно понимать, что лечение комплексное, а, значит, окончательная цена будет зависеть от всех проведенных манипуляций. К примеру, кюретаж стоит от 800 до 1500 рублей за 1 зуб, а однократный комплекс из кюретажа и санации обойдется в 8000 рублей. Ультразвуковое удаление камня – от 3000 рублей, применение аппаратов «Вектор» или «Вариус» – от 10 тыс. рублей.
Шинирование стекловолокном обойдется в 4500 рублей (тоже за 1 единицу ряда). Изготовление шинирующего бугельного протеза стоит в среднем 45 тысяч. Имплантация с немедленной нагрузкой стоит от 250 тысяч рублей за 1 челюсть, но это за все, то есть вместе с протезом.
Как жить с пародонтитом? Конечно, лучше, чтобы болезнь вовсе не появлялась. Поэтому нужно своевременно лечить гингивит и уделять положенное время гигиене полости рта. Для профилактики уже имеющегося заболевания и поддержания стойкой ремиссии также требуется соблюдение идеальной гигиены.
Многие пациенты знают, что при обострении патологии следует использовать специальные пасты, а вот в вопросе о том – какой щеткой чистить зубы, начинают теряться. Здесь понадобится именно щетка средней жесткости (не мягкая!). Только она способна справиться с вновь образующимся бактериальным налетом. Но мягкую тоже можно приобрести, чтобы делать массаж. Обязательно полощите рот назначенными препаратами. Некоторые из них можно применять ежедневно на протяжении 3-6 месяцев. Не забывайте о правильном питании и приеме витаминных комплексов. В меню должны присутствовать свежие овощи и фрукты, они дают нужную жевательную нагрузку.
- Всемирная организация здравоохранения, доклад от 2002 года
Заметила у себя кровоточивость десен по утрам. Также больно жевать жесткое. Полоскала рот корой дуба и перешла на более мягкую щетку, но это не помогло. Кровь все равно осталась. Может быть надо попить витамины?
Витамины, конечно, лишними не будут. Но если у вас пародонтит или гингивит, а симптомы говорят сами за себя, то витаминами вылечиться не получиться. Чтобы поставить точный диагноз и начать лечение, следует как можно скорее обратиться к пародонтологу. Или для начала к стоматологу общей практики. Затягивать с лечением нет смысла – да, боль и кровоточивость могут немного снизиться, но это не говорит об излечении. Также плохую службу вам служит щетка с мягкой щетиной, ведь качественно убрать налет она не способна. То есть возрастает риск образования зубного камня в пришеечной области зуба. Поэтому необходимо вернуться к щетке средней жесткости.
источник
