Боль в десне – явление, которое встречается довольно часто. Причиной возникновения дискомфорта у человека может стать даже использование неподходящей, слишком жесткой щетки.
Но врачи выделяют и менее безвредные факторы появления болезненных ощущений.
Один из них — не удаленный своевременно зубной камень, воспаление десны на фоне приема определенных препаратов или медицинских манипуляций, попадание болезнетворных организмов.
Устранение таких проблем стоит поручить профессионалу-стоматологу.
Не всегда болезненные ощущения в десне и в зубе можно однозначно разделить. И тот и другой вид боли может распространяться на расположенные рядом зубы и мягкие ткани.
Однако по характеру боли и некоторым особенностям течения процесса врачи способны определить причину появления патологии.
Если болезненные ощущения стабильно беспокоят вас больше нескольких суток, стоит задуматься о визите к врачу, ведь, наверняка, речь идет о заболевании в ротовой полости, которое нужно устранить.
Периодонт – ткани, прилегающие к корню зуба, именно они связывают его с костью челюсти.
Периодонтит, соответственно, связан с воспалительным процессом, происходящим в этих тканях.
Среди факторов, провоцирующих его возникновение, выделяют глубокий кариес, заболевания пародонта, хронические патологии в ЛОР-органах, не вылеченный пульпит, ошибки при установке пломб и коронок, патологический прикус, иммунодефицит, хронические болезни.
Периодонтит бывает острым и хроническим.
Острый выражается в повышении температуры, увеличении лимфоузлов, боль в зубе возникает при жевании, надавливании, распространяется на соседние зубы, челюсть, ухо. Также не исключено появление гнойного воспалительного процесса.
Прилегающие ткани становятся припухлыми и отечными.
Хронический периодонтит проявляется ноющей болью в зубе, увеличенной его подвижностью.
Гингивитом в стоматологи называют воспаление десен, которое часто сопровождается болезненными ощущениями.
Для гингивита характерно то, что целостность зубодесневой связи не нарушается.
Причиной патологии считается недостаточная гигиена полости рта, которая, в свою очередь, провоцирует увеличение количества патогенных микроорганизмом и запускает воспалительный процесс.
Иногда гингивит возникает из-за дефицита витаминов В1, С, А и Е. Такой недостаток в организме делает десна рыхлыми, негативно сказываясь на их устойчивости; приводит к гормональному дисбалансу, сердечно-сосудистым заболеваниям.
Боль при гингивите связана с чисткой зубов или приемом пищи, может возникнуть отечность и покраснение. Кроме этого, заболевание иногда сопровождается странным привкусом во рту и неприятным запахом изо рта. Однозначно распознать гингивит можно по болезненным язвам на деснах.
Если болезнь не лечить, воспаление десны перекинется на окружающие зуб ткани, которые начнут кровоточить даже при слабом нажатии.
Пародонтит сопровождается воспалительным процессом, который затрагивает ткани, костные структуры и даже связочный аппарат челюсти.
Помимо мягкого налета, пародонтит способствует образованию зубного камня, возникают болевые ощущения в деснах, кровотечения и припухлость.
В тяжелых случаях в пародонтальных карманах образуется нагноение.
Причиной этого заболевания считается спад иммунитета, сахарный диабет, неправильный прикус, аномальное расположение зубов и некоторые другие хронические болезни.
Отсутствие адекватного лечения приводит к осложнениям.
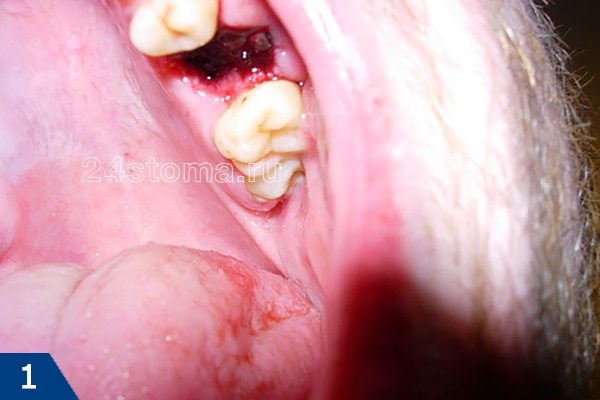
Абсцесс десны относится к воспалительным процессам, возникает после накопления гнойного содержимого в пародонтальных тканях. В стоматологии это заболевание называется периостит. К наиболее частым симптомам относится появление уплотнения на десне (болезненное при касании), усиление неприятных ощущений во время приема пищи, припухлость (может распространиться на щеку, губы, нос, нижнее веко).
Фото 1. Пример полости рта взрослого человека с прогрессирующим воспалением в виде гнойного абсцесса на деснах.
Гнойный абсцесс, протекающий в острой форме, вызывает повышение температуры, появление неприятного запаха изо рта, интоксикацию.
Абсцесс может вскрываться самостоятельно, тогда гной выйдет наружу. Но ни в коем случае нельзя ждать этого, обнаружив патологию, и не принимать адекватных мер по устранению заболевания. Нелеченный абсцесс грозит большими неприятностями, вплоть до заражения крови, так что в интересах пациента позаботиться об этом как можно скорее.
Если боль возникла в десне в конце нижней челюсти, при этом никакого другого дискомфорта вы не чувствуете, возможно, всему виной перикоронит.
Это заболевание связано с воспалением мягких тканей из-за прорезающегося зуба.
Взрослые люди испытывают подобный дискомфорт, если у них начинает расти так называемый зуб мудрости.
Перикоронит может быть связан с довольно интенсивными болями при приеме пищи, глотании, открывании рта, разговорах.
Все основные причины возникновения боли в десне связаны с воспалительными процессами.
Купировать их самостоятельно невозможно, только квалифицированный стоматолог сможет устранить проблему, почистить десну, удалить гной, при его наличии, и назначить курс антибактериальной терапии.
Самостоятельное лечение, которое, к сожалению, все еще практикуют некоторые пациенты, приводит к тому, что вместо десны приходится лечить и рядом расположенные зубы с мягкими тканями.
Помните, что все воспалительные процессы в деснах не проходят сами по себе, в лучшем случае они могут перейти в хроническую стадию, в худшем – обернуться серьезными осложнениям.
До визита к врачу рекомендуется уменьшить боль и другие неприятные ощущения подручными средствами.
Главное, это, конечно, обезболивающие средства общего действия, их принимают коротким курсом, ни в коем случае не превышая дозы.
Среди таких препаратов выделяется Кетанов, Баралгин, Нурофен.
Эти средства помогут купировать болевой синдром, даже сильный, и позволят вести нормальную жизнь до того, как болезненной десной займется врач.
Также благотворно на состоянии десны скажутся полоскания с солью, содой или йодом. Они помогут снизить количество болезнетворных бактерий, которые стали причиной воспаления. Растворы для полоскания готовятся так: одна чайная ложка соды или соли на 250 граммов кипяченой воды; 3 капельки йода на 250 граммов кипяченой воды. Полоскать 3–4 раза в день.
Важно! Полоскать ротовую полость можно только теплым раствором, ни в коем случае не горячим и не холодным, чтобы не усугубить ситуацию.
Какие бы дискомфортные ощущения ни вызывал растущий зуб мудрости, за патологию такое состояние не считается. Природа создала человека таким образом, что восьмой зуб снизу начинает расти уже в зрелом возрасте. Однако челюсть человека со временем поменялась, и зубу мудрости стало некуда расти. Из-за этого могут возникать различные неприятности.
Нелишним будет обратиться к врачу, чтобы он изучил анатомическое строение зуба мудрости. Иногда приходится удалять другие зубы (верхние или рядом стоящие), чтобы новый зуб вырос, бывает, что пациенты предпочитают удалять растущий зуб мудрости, также в некоторых случаях врачи проводят процедуру отсекания капюшона – эти способы гарантируют максимально безболезненный рост зуба мудрости.
Кроме того, всем без исключения пациентам советуют:
- Принимать противовоспалительные средства, чтобы снять боль и предотвратить инфицирование (подойдут Найз, Ибупрофен, Нимуселид).
- Полоскать ротовую полость антисептическими растворами (Мирамистином, Хлоргексидином, Фурацилином) как можно чаще.
- Использовать гели Камистад, Метрогил, Холисал, они отличаются мягким антибактериальным эффектом, заживляют раны на десне, останавливают воспалительный процесс и защищают десну от повреждений. Особенно эффективны именно в момент роста зуба мудрости, поскольку действуют охлаждающе из-за наличия лидокоина в составе.
Растущий зуб мудрости способен спровоцировать воспалительный процесс, который будет сопровождаться неприятными последствиями, если не отнестись к этому серьезно. Внимательно следите за процессом и при необходимости консультируйтесь с врачом.
На видео приведены 10 наиболее эффективных способов для того, чтобы быстро избавиться от зубной боли.
Десны болят из-за воспалительного процесса. Ряд заболеваний стоматологического характера приводит к развитию болезненного синдрома, среди них периодонтит, пародонтит, гингивит. Кроме того, неприятные ощущения могут возникать, если начал резаться зуб мудрости.
Рекомендуется не затягивать с визитом к стоматологу, чтобы не столкнуться с обширным и глубоким воспалительным процессом. До того момента как профессионал займется проблемой с десной, можно принять обезболивающее средство и прополоскать рот с содой, солью и йодом, чтобы снизить дискомфорт.
источник
Из этой статьи Вы узнаете:
- вырвали зуб болит десна: что делать.
- почему после удаления зуба болит десна: причины,
- сколько дней должны продолжаться боли.
Статья написана хирургом-стоматологом со стажем более 19 лет.
Многие пациенты жалуются, что у них в первые дни после удаления зуба болит десна. Боль является нормальной реакцией организма на травму, и поэтому не сильные, не продолжительные боли являются нормальным явлением. Однако боль возникает не только как следствие травмы кости и десны, но и потому, что могло развиться воспаление десны после удаления зуба.
По статистике – воспаление и неправильное заживление лунки после удаления зуба происходит в 3-5% случаев (но это касается зубов любой локализации кроме зубов мудрости). А вот удаление восьмых зубов приводит к развитию осложнений уже примерно в 25-30% случаев. Эта статья поможет вам понять причину боли, правильно ли у вас заживает лунка зуба, а также что нужно делать при воспалении.
Вид десны после удаления зуба (в норме) –
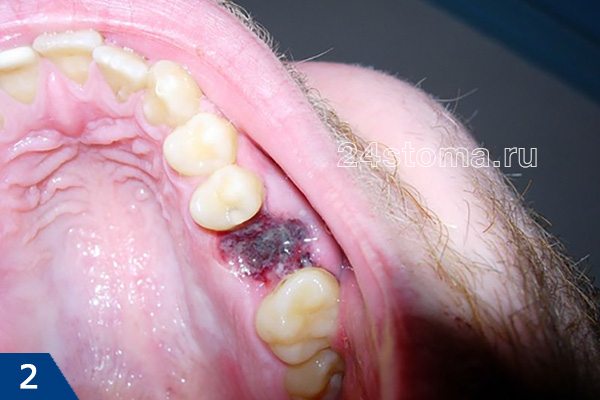
Обратите внимание, что в норме лунка каждого удаленного зуба должна быть полностью закрыта кровяным сгустком. Поверхность сгустка должна быть сначала интенсивно бордового цвета, становясь постепенно желтовато-белесоватой. Как должны выглядеть лунки на разных сроках после удаления – смотрите в статье:
→ «Заживление лунок удаленных зубов: фото»
То, сколько болит десна после удаления зуба – напрямую зависит от степени травматичности удаления и того – возникло или нет воспаление лунки. В норме после простого удаления боль обычно продолжается в течение 1-2 дней, причем возникнув, ее сила выраженности должна постепенно уменьшаться к следующему дню. Поэтому, если у вас немного ноет десна после удаления зуба – не нужно сразу паниковать.
Почему болит десна после удаления зуба –
сильная боль после удаления зуба обычно возникает, когда костной ткани вокруг зуба наносится значительная травма. Это бывает при удалении сложного зуба, когда врач вынужден выпиливать костную ткань бормашиной или распиливать коронку зуба, чтобы извлечь зуб по фрагментам. В этих ситуациях сильные боли могут быть оправданными, но даже в этих случаях они все-таки чаще возникают из-за ошибок врача…
Когда удалили зуб болит десна так сильно, что слабо помогают даже сильные анальгетики – причина чаще всего оказывается в некомпетентности хирурга. К сожалению, многие хирурги не стремятся в процессе удаления минимизировать травму костной ткани, десны, что и приводит к появлению сильной боли. Ниже мы перечислим основные врачебные «недоработки» в процессе удаления зубов –
- При выпиливании кости бормашиной –
по правилам при выпиливании кости вокруг зуба врач должен использовать хирургический наконечник, который подает на зону сверления охлаждающую жидкость. В 90% случаев в хирургических кабинетах используются наконечники без такого охлаждения. В результате кость получает термический ожог и поверхностный некроз, а пациент – острые боли после удаления.
Если вам выпиливали кость и после удаления зуба болит десна: что делать в такой ситуации будет зависеть от состояния лунки удаленного зуба. Если сгусток плотный и нет симптомов воспаления кроме боли – стоит подождать и пить сильные анальгетики на основе НПВС. Если же лунка пустая и в ней признаки воспаления (см.ниже) – нужно идти на повторный визит к стоматологу и чистить лунку.
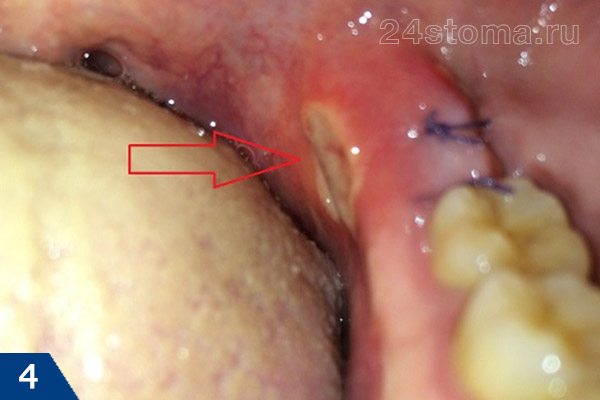
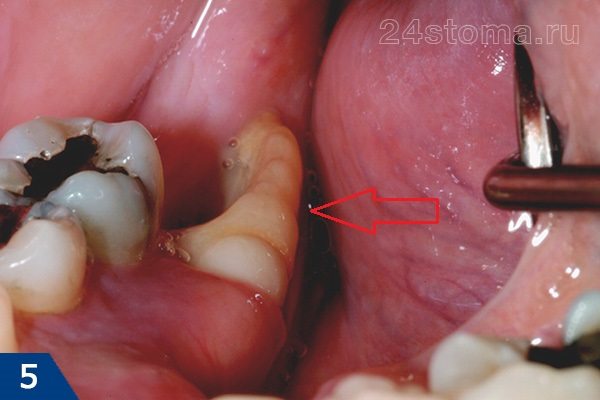
- Острые края кости торчат из лунки (рис.4-5) –
если костные стенки после извлечения зуба имеют острые края, то они могут травмировать и прорывать слизистую оболочку (рис.4), и даже торчать из под нее. Или если межкорневая костная перегородка многокорневых зубов имеет большую высоту, то она может не полностью закрываться кровяным сгустком, выступая из под него.
Происхождение этой проблемы заключается в том, что доктор либо не скусил щипцами острые края кости и высокую межкорневую перегородку, либо не наложил швы на слишком подвижную десну вокруг зуба, чтобы сблизить края раны. Наличие обнаженных фрагментов кости можно определить по характерной боли при прикосновении языком к таким фрагментам, а также возникновении острой боли на холодную/горячую воду. Иногда их видно невооруженным глазом в зеркале.
- Подвижные фрагменты кости в ране –
хирург может оставить в лунке удаленного зуба крупные малоподвижные фрагменты кости, которые образуются при вывихивании/раскачивании зуба. Их наличие может привести к выраженным болям и воспалении лунки удаленного зуба, а также к необходимости повторного визита к хирургу для их удаления.
- Не правильная стратегия удаления –
это самая распространенная ошибка. Дело в том, что разные врачи (в силу разницы в опыте и уме) – удаляют совершенно одинаковые зубы по-разному. Это приводит к тому, что один хирург может мучить пациента 1-2 часа, стараясь при удалении использовать только щипцы и элеваторы и не считаясь с наносимой кости травмой, а другой – примет решение сразу распилить зуб на 2 части (удалив их по отдельности), и затратив на все удаление всего 15-25 минут.
- «Пустая лунка» (рис.6) –
если врач использовал слишком много анестетика с вазоконстриктором (этот компонент способствует спазму сосудов в месте анестезии), то лунка после удаления может не заполниться кровью. Врачи обычно не проверяют это, а просто накладывают тампон и отправляют пациента домой. В пустой лунке костная ткань будет обнажена и будет реагировать острой болью.
- Врач не наложил швы –
перед удалением слизистая оболочка вокруг зуба отслаивается от него гладилкой, что приводит к тому, что края слизистой оболочки вокруг лунки удаленного зуба будут подвижны. Часто, даже видя необходимость наложения швов хирурги ленятся делать это. В идеале наложение хотя бы 1 шва стоит делать даже после удаления небольших однокорневых зубов, не говоря уже о многокорневых.Исследования показали, что ушивание лунки позволяет снизить интенсивность боли на 30-50%, уменьшить риск развития воспалительных осложнений до 90%, ускоряет заживление раны, а также практически полностью предотвращает выпадение кровяного сгустка из лунки и риск развития кровотечений. Могу порекомендовать вам – всегда еще перед удалением просите врача, чтобы он ушил лунку (даже если придется за это доплатить 250-500 рублей за 1 или 2 шва). Это сбережет вам много нервов.
- Если врач не назначил антибиотики после сложного удаления – существует высокий риск развития воспаления лунки и как следствие этого – сильных болей. Антибиотики должны назначаться только врачом, поэтому стоит обратиться на повторный осмотр и пожаловаться на боли.
Как долго болит десна после удаления зуба в этих ситуациях – в норме боли должны длиться не более 1-2 дней после простого удаления, а их выраженность должна быть слабой или умеренной. Причем боль, отек (если от также появился) и другие негативные симптомы должны постепенно уменьшаться. После сложного удаления боли могут быть сильными и длиться в норме 3-5 дней, но начиная со следующего дня они также начать уменьшаться.
Если интенсивность боли не уменьшается в течение 2-х суток, если вы в ране чувствуете фрагменты кости языком, если у вас возникают боли в лунке на холодную/горячую воду, если у вас из лунки выпал кровяной сгусток, если появился неприятный запах из лунки… – нужно срочно идти к хирургу на повторный прием (не дожидаясь, чтобы у вас воспалилась десна после удаления зуба).
Важно : в некоторых случаях боли могут быть вызваны и ошибками пациента в том, как он ухаживает за лункой удаленного зуба. Например, очень часто пациенты начинают интенсивно полоскать рот, считая что так будет лучше. Но это приводит к выпадению кровяного сгустка из лунки и появлению сильных болей. О том, что можно и что нельзя делать после удаления– читайте в нашей статье:
→ «Памятка пациенту о том, как вести себя после удаления»
Достаточно часто пациенты обращаются повторно с жалобами на постоянные ноющие боли, которые не уменьшаются, на плохой запах из лунки, на то, что у них гноится десна после удаления зуба. Если у пациента возникло такое воспаление после удаления зуба – лечение возможно провести только повторно обратившись к стоматологу.
При осмотре таких пациентов в полости рта можно увидеть следующую картину: лунка заполнена следами некротического распада кровяного сгустка и пищевыми остатками, обнажена костная ткань в глубине лунки, которая очень болезненна при прикосновении и при попадании на нее холодной или горячей воды. Такое воспаление принято называть альвеолитом лунки зуба.
Воспаление после удаления зуба: фото
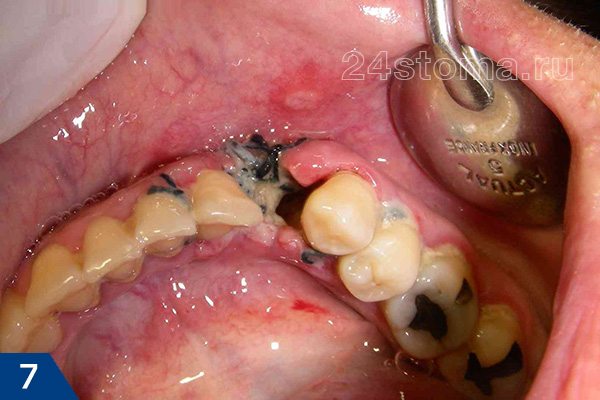
Иногда боли при воспалении лунки настолько сильные, что не помогают даже самые сильные анальгетики. Продолжительность болей может составлять от 10 до 40 дней, и заканчиваются они, как правило, только после лечения воспаленной лунки у стоматолога. Самая сильная симптоматика наблюдается обычно при альвеолите лунки зуба мудрости (там наблюдается дополнительно еще и сильное гноетечение, и отек щеки).
Воспалилась десна после удаления зуба: что делать…
нужно отметить, что нагноение десны после удаления зуба может развиться как как по вине врача, так и после неправильных действий пациента (например, вы могли сильно полоскать рот и выполоскали кровяной сгусток). Лечение воспаления лунки зуба будет заключаться в чистке лунки удаленного зуба от некротического распада сгустка и пищевых остатков, закладке в лунку специальных противовоспалительных средств.
Альвеолит (воспаление лунки после удаления): видео
на видео 1 можно увидеть, как выглядит классический альвеолит, а на видео 2 – как при надавливании на десну в области обоих удаленных зубов мудрости из лунок выделяется гной.
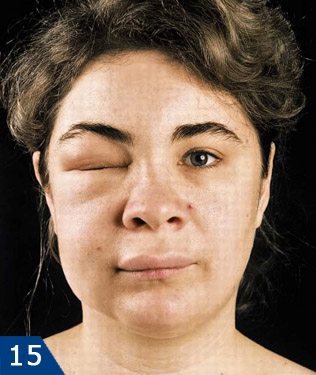
Порой приходится сталкиваться со следующей ситуацией – кровяной сгусток в лунке удаленного зуба плотный, воспаления в нем нет… но при этом у пациента можно наблюдать следующие симптомы, свидетельствующие о формировании гематомы и ее нагноении –
нарастающий отек щеки или десны,
- нарастающая температура и боль,
- боль при прощупывании десны у удаленного зуба,
- напряжение мягких тканей лица над очагом нагноения,
- со временем присоединяется синюшность кожи лица в проекции образования гематомы.
Появление гематомы может быть связано со следующими факторами:
- При анестезии иглой был травмирован сосуд –
вины доктора в этом нет, т.к. проводя анестезию врач не видит, где в мягких тканях проходят сосуды. Для профилактики развития гематомы обычно врач после анестезии просит пациента плотно прижать место анестезии рукой (на 1-2 минуты).
- Гипертоническая болезнь, сахарный диабет –
если у вас повышенное давление, то риск развития гематом увеличивается, т.к. развивается сильное кровотечение даже при небольшой травме сосудов. При сахарном диабете же увеличивается ломкость капилляров, что также способствует образованию гематом.
- Если вы принимали аспирин до удаления –
прием аспирина менее чем за 1 неделю до удаления с большой вероятностью может привести к развитию кровотечения при удалении, а также к образованию гематом мягких тканей. Это связано с тем, что аспирин снижает свертываемость крови.
Что делать –
если вам вырвали зуб опухла десна, то ни в коем случае нельзя греть припухлость, заниматься самолечением. Необходимо сразу же обратиться к врачу. Стоматолог сделает вам небольшой разрез на десне, выпустит гной с кровью, промоет рану антисептиком и поставит дренаж. После проведенного разреза сразу наступает облегчение состояния, а отек резко снижается уже на следующий день. Надеемся, что наша статья на тему: Сколько дней длится боль после удаления зуба – оказалась Вам полезной!
источник
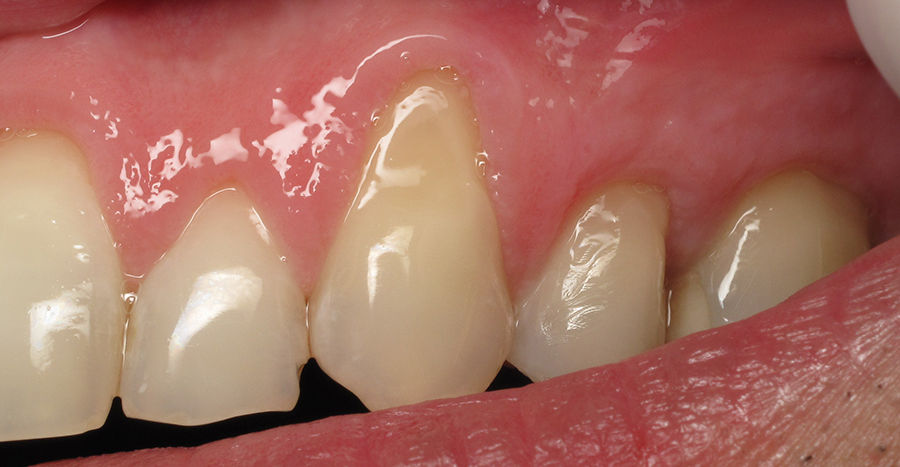
Не многие задумываются о том, что красивая улыбка и здоровье зубов зависят от здоровья десен. Все дело в том, что десны выполняют важные функции – они удерживают зубы в правильном вертикальном положении, а также через соединительные волокна насыщают их питательными и минеральными веществами. Обычно, если с деснами возникают какие-то проблемы, на них не обращают внимания, думая, что все пройдет само. Между тем, различные десневые патологии таят в себе немало опасностей.
Например, если вы внезапно заметили, что десна отходит от зуба, нужно в ближайшее время посетить стоматолога. Почему? Ниже в статье – полезная информация о возможных осложнениях этого неприятного явления, причинах его возникновения и методах лечения.
Отхождение десны от зуба в стоматологии получило название «рецессия». Рецессия может быть локализованной (отошла десна между одним-двумя зубами или от переднего зуба) или генерализованной (нижняя или верхняя десна отходит от всех зубов, т.е. патология распространяется на весь ряд или даже на обе челюсти одновременно). Проблема часто связана с истиранием, отслаиванием десневого края и обнажением части зуба, его корня. Это приводит к образованию пародонтальных карманов и опущению десны.
Зуб становится уязвимым перед различными болезнетворными микроорганизмами, которые без проблем проникают в образовавшиеся карманы и вызывают различные стоматологические заболевания. Если вовремя не остановить патологический процесс, в результате разрушения тканей пародонта, а также связок вокруг зубного корня пациент может лишиться одного, нескольких или даже всех зубов.
На первых этапах развития рецессия дает о себе знать повышенной чувствительностью зубов, которые затронула патология. Также при визуальном осмотре видно, что эти зубы выглядят длиннее, чем остальные. Наличие этих признаков уже является причиной для незамедлительного визита к стоматологу.
Рецессия – это не самостоятельное заболевание. Оголенная шейка зуба говорит о воспалении тканей пародонта – пародонтите или пародонтозе, которые в запущенном состоянии в 90% случаев являются причиной, почему десна отходит от зуба 1 . Эти заболевания приводят к сокращению объемов десневой ткани, нарушению ее обменных процессов.
Полезная информация! Пародонтоз связан с общим нарушением обменных процессов в организме. А вот пародонтит вызывают инфекции, проникнувшие в ткани пародонта, которые отвечают за удержание зуба в лунке. Однако пародонтит является наиболее распространенным заболеванием. Он часто встречается у детей примерно в 10-летнем возрасте. Заболевание поражает еще не сформированные ткани, которые остро реагируют на малейшие раздражители, и выступает причиной того, что отходит десна от зуба у ребенка. В некоторых случаях пародонтит развивается при беременности т.к. организм женщины расходует питательные вещества на формирование плода.
Также оголяться зубы могут по следующим причинам:
- некачественное осуществление гигиенических процедур, которое приводит к образованию зубного налета и камня, вследствие чего может развиться гингивит, способствующий сокращению объемов десневых тканей,
- регулярное травмирование десен жесткой щеткой, грубыми движениями при чистке, неправильно подобранными протезами или коронками,
- неправильный прикус: к примеру, при открытом и глубоком прикусе нарушается кровообращение, из-за этого десневые ткани убывают. Нередко рецессия возникает на фоне кривых зубов и их скученности,
- несбалансированный рацион: при преобладании мягких продуктов, из-за отсутствия процесса активного жевания, кровоток десен ослабевает, замедляется слюноотделение, в полости рта формируются пищевые отложения,
- гормональные изменения в период полового созревания, у женщин во время менопаузы, беременности, которые делают слизистую более чувствительной и уязвимой,
- процесс естественного старения организма, в результате которого эпителий атрофируется, десневые ткани теряют тонус,
- вредные привычки: так, проблемой курильщиков является коричневый налет, который в последующем негативно влияет на здоровье десен.
Помимо местных причин, на возникновение рецессии могут влиять серьезные хронические заболевания человека: слабый иммунитет, сахарный диабет, патологии сердечно-сосудистой системы капиллярного кровообращения, авитаминоз и другое. Все они связаны с изменением обменных процессов, что нарушает питание клеток.
Симптоматика зависит от степени развития патологии. Изначально пациент замечает несущественную кровоточивость десен и почти не ощущает боли. С прогрессированием рецессии ее признаки усиливаются. Наиболее характерными симптомами являются:
- опущение и подвижность десны,
- появление карманов между десной и зубом,
- краснота, отечность, зуд десен и их болезненность, усиливающиеся во время приема пищи, чистки,
- визуально коронки кажутся более длинными, становятся сильно заметными просветы между ними у оснований,
- гнойный привкус во рту и неприятный запах изо рта,
- гиперчувствительность зубов и их подвижность.
Наиболее ярко выражены симптомы, когда десна отходит от зуба мудрости. Рецессия мудрых зубов (так называют зубы мудрости или восьмерки) сопровождается сильной болью, воспалением, отечностью и гиперемией окружающих мягких тканей. Может наблюдаться повышение температуры и незначительное увеличение лимфоузлов.
Всем известно, что правильно поставленный диагноз – гарантия эффективного лечения и выздоровления. Поэтому, если десна отходит от зуба и болит, нужно не медлить с визитом к стоматологу. Для того, чтобы понять, в чем заключается проблема, врач использует дифференциальный и инструментальный методы. Дифференциальный подход предполагает выяснения реальной причины патологии методом исключения иных возможных. Специалист проводит осмотр ротовой полости, собирает анамнез.
Инструментальный подход – это использование таких диагностических способов, как рентгенография, компьютерная томография, которые позволяют увидеть патологические изменения, недоступные для взгляда. Это наиболее популярные и точные диагностические способы. Чтобы опередить форму и стадию заболевания, врач может использовать ортопантомограмму – панорамный снимок всей челюстей. Он покажет, насколько глубоко просели десны и есть ли разрушение костной ткани.
Исходя из полученных данных врач назначает индивидуальное лечение, а также дает общие рекомендации для борьбы с болезнью.
Как и при любом другом заболевании, чем раньше начнется лечение, тем эффективнее оно будет. Поэтому логичный ответ на вопрос «что делать?» – это обращаться к врачу. Лечение патологического процесса происходит следующим образом:
- на подготовительном этапе врач проводит необходимую диагностику. Помимо визуального осмотра делаются рентгеновские снимки,
- второй ступенью является удаление налета, камней. Изначально стоматолог убирает наддесневые отложения, затем осуществляет глубокую чистку поддесневой области. На запущенных стадиях может потребоваться
- на завершающем этапе врач проводит обработку коронки и зубодесневых карманов антисептическими средствами. Также на мягкие ткани наносится стоматологический гель, который уменьшает боль, покраснения, отеки. Дополнительно может быть назначен курс антибиотиков.
Кроме этого, стоматолог дает пациенту индивидуальные рекомендации по уходу за проблемной областью т.к. из-за неправильных гигиенических процедур, плохой щетки пасты, ополаскивателя может произойти рецидив. В некоторых ситуациях прибегают к хирургическому вмешательству – пластике десны, которая позволяет провести коррекцию положения слизистой.
Исходя из общей картины ситуации, специалист может прибегнуть к хирургическому лечению. Так, на раннем этапе патологического процесса, когда пародонтальный карман не превышает 5 мм, удаляются поддесневые отложения и грануляционные изменения в десне (закрытый кюретаж).
В запущенных случаях придется сделать десневой надрез, а затем послойно удалить слизистую, также доктор вживит в десну синтетические материалы, а в завершение наложит швы. Иногда используется лоскутная операция, которая позволяет устранить очаги опущения: производится надрез десневого края, удаляются отслоившиеся ткани, на их место подтягивается лоскут ткани с другого места слизистой полости рта.
Важно! Народные методы лечения предполагают полоскания различными лекарственными отварами из коры дуба, ромашки, листьев земляники, зверобоя, календулы. Однако самолечением не стоит заниматься, т.к. народная медицина может лишь ослабить симптомы, но не устранить причину патологии.
Послеоперационный этап обычно длится несколько месяцев и заканчивается с полным заживлением поврежденных тканей.
Для того, чтобы минимизировать риск развития рецессии нужно следовать простым рекомендациям:
- регулярно и качественно осуществлять гигиену ротовой полости,
- правильно подбирать зубную щетку, пасту и ополаскиватели,
- отказаться от курения,
- соблюдать график профилактических стоматологических осмотров,
- вовремя убирать камень, налет,
- стараться избегать травмирования мягких тканей,
- при необходимости пройти ортодонтическое лечение для исключения факторов, связанных с аномалиями зубочелюстной системы,
- насыщать рацион питания твердыми и богатыми кальцием продуктами.
При первых же симптомах этого неприятного явления незамедлительно обращайтесь к специалисту. Современная стоматология обладает всеми необходимыми методами лечения, которые позволят весьма успешно справиться с проблемой. И помните, что запускать проблему нельзя, поскольку проблемы с деснами могут привести к потере зубов!
Видео по теме
1 По данным ВОЗ – Всемирной организации здравоохранения.
источник










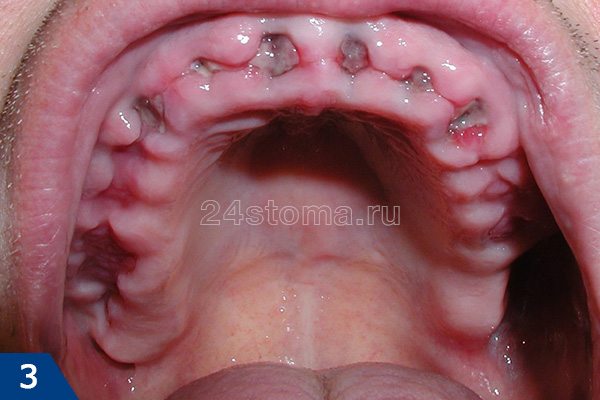
 если врач использовал слишком много анестетика с вазоконстриктором (этот компонент способствует спазму сосудов в месте анестезии), то лунка после удаления может не заполниться кровью. Врачи обычно не проверяют это, а просто накладывают тампон и отправляют пациента домой. В пустой лунке костная ткань будет обнажена и будет реагировать острой болью.
если врач использовал слишком много анестетика с вазоконстриктором (этот компонент способствует спазму сосудов в месте анестезии), то лунка после удаления может не заполниться кровью. Врачи обычно не проверяют это, а просто накладывают тампон и отправляют пациента домой. В пустой лунке костная ткань будет обнажена и будет реагировать острой болью.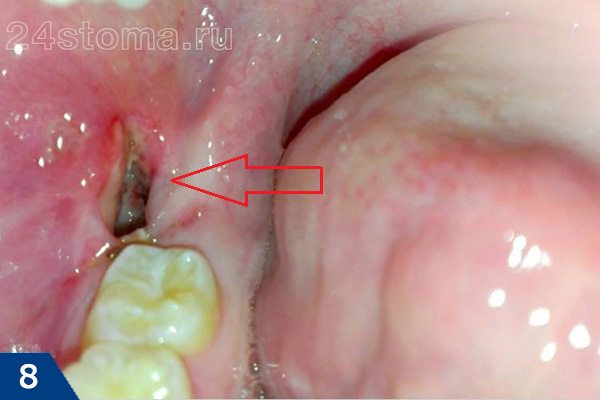
 нарастающий отек щеки или десны,
нарастающий отек щеки или десны,