Очень часто люди обращаются к стоматологу с проблемой кровоточивости десен. Эта болезнь еще называется пародонтоз. Причин для возникновения этой болезни достаточно. Но что самое страшное, длительная кровоточивость десен может являться признаком рака крови – лейкемии.
Риск заболевания раком крови существует в любом возрасте. Те общепринятые понятия о том, что лейкемия исключительно детская болезнь, совершенно не оправданы. Причины возникновения и развития этой болезни пока не удается выяснить, но признаки этой болезни известны.
При возникновении лейкемии происходит почти то же самое, что и при других тяжелых раковых заболеваниях, а именно нарушение работы костного мозга. Как известно, костный мозг участвует в производстве клеток крови и у здорового человека он воспроизводит несколько их видов в нужном количестве. У больного лейкемией процесс выработки клеток крови нарушается.
- Белые кровеносные тельца – лейкоциты. Они являются важными составляющими крови и отвечают за борьбу со всякого рода инородными телами, попадающими в организм извне. Это могут быть всевозможные микробы, вирусы, грибки и т.д. Именно они позволяют организму противостоять всем этим вредоносным микробам.
- Красные кровяные тельца – эритроциты. Они и окрашивают нашу кровь в красный цвет. Они также выполняют жизненно важные функции в организме человека. В основном это транспортные функции: эритроциты разносят кислород и питательные вещества по всему организму. Именно от их работы зависит обмен веществ, а также процесс роста и развития человека.
- Тромбоциты – это клетки крови, отвечающие за ее свертываемость. Они препятствуют кровопотере при травмах и кровотечениях.
Когда человек заболевает лейкемией, нарушается процесс выработки эритроцитов костным мозгом человека. При этом вырабатываются эритроциты в нужном количестве, но они являются недоразвитыми. Вследствие этого они не способны выполнять свои основные функции, т.е. защищать организм от внешнего воздействия. Кроме этого клетки начинают аномально быстро расти и вытеснять тромбоциты и эритроциты из крови. Первым признаком этой болезни является то, что оттенок кожи становится бледным.
Какие же еще существуют признаки этой болезни? Признаков, конечно же, достаточно, но не каждому больному удастся определить эту болезнь самостоятельно. Как уже было сказано в самом начале, кровоточивость десен является одним из первых признаков. Если десна часто кровоточат без видимых причин – повод забить тревогу. Это свидетельствует о том, что в крови недостаточное количество тромбоцитов, и она практически не свертывается. Поэтому в случае обнаружения подобных признаков необходимо немедленно обратиться к врачу и сдать анализы крови.
Вы можете сначала обратиться к стоматологу. Если его методы лечения не помогут, либо по анализам крови выяснится, что у вас малокровие, вас направят к онкологу. И чем быстрее вы примите меры, тем легче будет вылечить болезнь.
На этом симптомы рака крови не заканчиваются. Существуют и другие признаки болезни.
- Внезапный рост температуры тела.
- Частые приступы мигрени.
- Чувство озноба, когда кажется, что кости ломит и наступает общая слабость организма.
- Бывает так, что внезапно увеличивается в размерах живот и это состояние длится довольно долго. Если увеличение живота совпадает с кровоточивостью десен, тогда это явный признак болезни.
- Вы можете резко и беспричинно похудеть.
- Частые болезни. При этом даже простуда оставляет после себя тяжелые последствия.
Как только обнаружится, что вы болеете лейкемией, необходимо сразу же начать лечение согласно назначениям вашего врача. Ни в коем случае не беритесь за самостоятельное лечение, это не только не поможет, но и при неправильном подходе может усугубить положение.
источник
Лейкоз — первичное поражение костного мозга, морфологическим субстратом которого являются бластные клетки. Клинически проявляется несколькими синдромами, обусловленными угнетением нормального кроветворения.
Для анемического синдрома характерны слабость, головокружение, расстройства сердечно-сосудистой системы, неврологические симптомы, бледность кожи и слизистых оболочек.
Геморрагический синдром проявляется кровоизлияниями на кожных и слизистых покровах, носовыми и маточными кровотечениями.
Инфекционно-воспалительный, или иммунодефицитный, синдром сопровождается различными инфекциями с высокой температурой тела, развитием бактериально-токсического шока.
Синдром опухолевой интоксикации характеризуется снижением массы тела, повышенной потливостью, субфебрильной температурой.
Синдром лейкемической пролиферации, или гиперпластический синдром, сопровождается инфильтрацией опухолевыми (лейкемическими) клетками лимфоузлов, печени, селезенки, других органов и тканей.
Инфильтрация опухолевыми клетками десны вызывает ее гиперплазию, которая встречается при остром лейкозе у 66,7 % больных. У беззубых пациентов и при хроническом лейкозе гиперпластический гингивит отсутствует.
Инфильтрация альвеолярного отростка челюстей встречается реже. Слизистая оболочка десны сначала приобретает голубоватый оттенок, затем становится красной с цианотичным оттенком.
Десневой край и сосочки закругленные, напряженные, увеличиваются в размере, частично покрывая коронку. Еще при отсутствии признаков гингивита появляется симптом кровоточивости десен, который затем приобретает спонтанный характер. Лейкемические инфильтраты значительно снижают резистентность тканей десны к внедрению микрофлоры, поэтому довольно быстро в местах, где имеется хроническая микротравма (линия смыкания щек, нависающие пломбы, некачественные коронки, твердые зубные отложения и т. д.), развиваются изъязвления, язвенно-некротический гингивит, некротическая ангина.
Язвы, как правило, глубокие и обширные, с неровными краями и некротическим налетом на дне, после снятия которого обнаруживается кровоточащая поверхность. Они могут распространятся на соседние участки слизистой оболочки полости рта. Реактивные изменения вокруг язв выражены слабо, однако язвенно-некротический гингивит всегда сопровождается ярко-красной гиперемией с выраженным симптомом кровоточивости. Как правило, присоединяется кандидоз, значительно осложняющий течение пшгивостоматита. У пациентов с анамнезом ОГС в полости рта появляются обширные герпетические язвы, часто многочисленные, атипичные. Все язвенно-некротические изменения на слизистой полости рта обусловливают сильную боль, затрудняющую прием пищи, вплоть до отказа от нее.
Инфильтрация периодонтальной связки, особенно в интерпроксимальных пространствах, приводит к ее деструкции. Возникают условия для прорастания микробной бляшки, образуются периодонтальные карманы, зубы становятся подвижными.
Агранулоцитоз
Агранулоцитоз характеризуется снижением в периферической крови количества гранулоцитов, которые ответственны за неспецифический клеточный иммунитет. Может развиваться как осложнение при лечении некоторых болезней цитостатическими препаратами, барбитуратами, сульфаниламидами, солями золота и мышьяка либо вследствие разрушения гранулоцитов антителами.
На слизистой оболочке полости рта и ротоглотки появляются резко болезненные изъязвления в виде черных или с сероватым оттенком некротических участков, четко очерченных, без воспалительного процесса по периферии.
Десневой край может быть также поражен, у некоторых больных остается интакт-ным. Характерные симптомы: гиперсаливация, неприятный запах изо рта, быстро прогрессирующие деструктивные изменения в периодонте.
Анемия характеризуется снижением гемоглобина и гематокрита ниже минимальных показателей и уменьшением количества эритроцитов при различных системных заболеваниях или самостоятельно. Это обусловлено кровопотерей, нарушением кровообразования или гемолизом.
Поражения слизистой оболочки полости рта встречаются почти при любых анемиях. Так, при микроцитарной, или железодефицитной, анемии, связанной с хронической кровопотерей (чаще у женщин), либо с недостаточным поступлением в организм железа или нарушением его всасывания, отмечается бледность слизистой десны, особенно прикрепленной. В области действия микротравмы десневые сосочки и десневой край могут иметь признаки воспаления (гиперемия, повышенная десквамация эпителия).
Изменение трофики слизистой оболочки полости рта ведет к парестезии, сухости языка, появлению на языке атрофии нитевидных и грибовидных сосочков, возникновению полосы дес-квамации, уменьшению объема мышц языка.
Типичным проявлением железодефицитной анемии является ангулярный хейлит, для которого характерно появление незаживающих, резко болезненных, с риском присоединения грибковой инфекции, трещин в углах рта.
В12-дефицитная анемия
В12-дефицитная анемия развивается при дефиците витамина В12 вследствие нарушения секреции желудочного сока (атрофический гастрит) или при конкурентном поглощении большого количества витамина В12 в кишечнике (глистная инвазия, синдром «слепой петли», множественный дивертикулез тонкой кишки).
Ранние признаки этого вида анемии появляются в полости рта. У 75 % пациентов отмечаются парестезия, дискомфорт, особенно при приеме раздражающей (кислой, острой) пищи. Десневой край, сосочки и прикрепленная десна бледные с желтоватым оттенком. Десна кровоточит при чистке зубов, легко изъязвляется при малейшем травмировании. Слизистая оболочка языка ярко-красного цвета, блестящая, сосочки атрофированы, язык болезненный при жевании, очень чувствителен к горячему, развивается потеря вкусовой чувствительности.
Несмотря на циклическое течение В12-дефицитной анемии и наличие бессимптомных периодов на протяжении нескольких лет, глоссит является постоянным клиническим признаком, а его обострение свидетельствует о рецидиве анемии.
Апластическая анемия
Апластическая анемия развивается при угнетении гемопоэза под воздействием на костный мозг некоторых химических лекарственных препаратов, вирусов или имеет наследственную обусловленность. Изменения в полости рта протекают по-разному. Некоторые пациенты жалуются на боли и жжение в языке, повышенную, иногда спонтанную кровоточивость десен с характерной бледностью, сухостью в полости рта. В ряде случаев наблюдаются мелкоточечные кровоизлияния в области десен, твердого неба, слизистой щек. Десневой край приобретает бурый оттенок, того же цвета зубные отложения. Больные отмечают спонтанные кровотечения. Любые манипуляции в полости рта провоцируют геморрагии. У некоторых пациентов развиваются тяжелые язвенно-некротические гингивиты и стоматиты с классическими клиническими симптомами: высокая температура тела, гнилостный запах изо рта, усиленная саливация, глубокие язвенно-некротические очаги, имеющие тенденцию к слиянию (до 5-6 см в диаметре), резко болезненные.
Некроз может захватывать все слои край, мягких тканей в полости рта, вплоть до гибели альвеолярного отростка.
Гемолитические анемии
Гемолитические анемии отличаются по происхождению, развитию, клинической картине. Общий симптом для них — наличие признаков повышенного гемолиза (разрушения) эритроцитов. Отмечаются бледность и цианоз слизистой оболочки всех отделов полости рта, кровоточивость десен при чистке зубов, а в период гемолитического криза — спонтанная кровоточивость. При плохой гигиене и наличии протезов любого вида образуются долго незаживающие, с некротическим налетом язвы. Отмечается желтушность слизистой оболочки. Язык гладкий, блестящий, резко чувствительный и болезненный, но эти ощущения возможны и при неизмененном языке. Возможны потеря вкусовой чувствительности, чувство горечи. У некоторых больных в результате избыточного роста альвеолярного края изменяется прикус: выдвигаются зубы, образуются большие интерпроксимальные пространства, формируется генерализованный остеопороз челюстей со специфическим выравниванием трабекул межзубных перегородок (80 % больных).
Тромбоцитопеническая пурпура
Тромбоцитопеническая пурпура может быть первичной (идиопатическая) или вторичной (облучение, прием лекарственных препаратов, лейкемия, опухоли и др.). В полости рта отмечаются спонтанные кровотечения в любом участке слизистой, особенно в области неба, десны, слизистой щек. Десневые сосочки отечные, рыхлые, неадекватно реагируют на малейшее прикосновение (кровотечение); геморрагию со слизистой оболочки остановить трудно.
А. С. Артюшкевич
Заболевания периодонта
источник
Лейкемический гингивит. Лейкоз — злокачественное заболевание, характеризующееся неограниченной пролиферацией лейкоцитов, классифицируют в зависимости от типа клеток (моноцитарный, миелогенный и лимфобластный лейкоз) и клинического течения (острый и хронический лейкоз). Поражение полости рта чаще наблюдают при остром моноцитарном и миелогенном лейкозе. Оно проявляется на ранней стадии болезни и обусловлено опухолевой пролиферацией клеток одного типа в тканях, образующих полость рта. Системные проявления лейкоза наблюдают в тех случаях, когда клетки опухолевого клона превалируют над нормальными клетками крови.
К клиническим проявлениям острого лейкоза относят увеличение шейных лимфатических узлов, недомогание, бледность, обусловленную анемией, изъязвления слизистой оболочки, обусловленные лейкопенией, поражение дёсен. Дёсны становятся красными, болезненными, приобретают губчатую консистенцию, легко отслаиваются от зубов. По мере прогрессирования лейкоза дёсны приобретают багровый оттенок, лоснятся, утрачивают зернистость, начинают кровоточить. Наиболее выражен отёк межзубных сосочков, который обусловлен лейкозной их инфильтрацией. В некоторых случаях опухолевые клетки инфильтрируют пульпу и костную ткань, вызывая неинтенсивные боли, однако на рентгенограммах признаки поражения кости при этом отсутствуют. Часто на бледном фоне слизистой оболочки появляются петехии и экхимозы. Системное лечение лейкоза включает в себя интенсивную лучевую терапию, химиотерапию, гемотрансфузии и трансплантацию костного мозга. Вызываемое химиотерапией изъязвление слизистой оболочки затрудняет уход за полостью рта. Для уменьшения воспалительного процесса и ускорения заживления язв рекомендуют полоскания полости рта растворами антисептиков.
Агранулоцитоз, или нейтропения, — заболевание, в основе которого лежит уменьшение количества циркулирующих в крови полиморфно-ядерных нейтрофилов. В большинстве случаев заболевание диагностируют на основании клинической картины (частые острые, хронические инфекции) и почти полного отсутствия нейтрофилов в анализах крови. Более чем в половине случаев причиной заболевания бывает лечение антиметаболитами, антибиотиками или цитотоксическими препаратами. У некоторых больных агранулоцитоз бывает врождённым. Нелеченые больные обычно умирают от тяжёлых инфекций, в частности пневмонии, сепсиса.
Циклическая нейтропения — особая форма агранулоцитоза, характеризуется периодическим уменьшением количествациркулирующих в крови нейтрофилов. Обычно это состояние длится до 5 дней и повторяется каждые 3 недели. Причина заболевания неизвестна, оно обычно начинается в детском возрасте. Иногда циклическая нейтропения сопровождается артритом, фарингитом, лихорадкой, головной болью, лимфаденопатией. В анамнезе отмечают повторные инфекции среднего уха, дыхательных путей. Поражение полости рта проявляется гингивитом, изъязвлением слизистой оболочки. Язвы обычно крупные, овальные, без признаков заживления. Размер язв и их локализация вариабельны, иногда они образуются на неподвижной части десны, но могут локализоваться и на языке и слизистой оболочке щёк. В «спокойном» периоде, когда количество нейтрофилов близко к нормальному, воспалительные явления бывают минимальными, при падении количества нейтрофилов развиваются генерализованная воспалительная гиперплазия и эритема. При отсутствии лечения проявления нейтропении усугубляются, чему способствует образование зубного налёта и камня, происходит разрушение альвеолярной кости, расшатывание и выпадение зубов.
Периодические обострения и спонтанное исчезновение симптомов должны вызвать у врача подозрение на циклическую нейтропению. Для уточнения диагноза необходимо ежедневное определение количества лейкоцитов в крови в течение нескольких дней. Этиологическое лечение не разработано. Обычно назначают антибиотики и проводят зубную профилактику.
Тромбоциты играют важную роль в поддержании гемостаза, обеспечивая образование первичного тромба и активируя внутренний путь свёртывания крови. Уменьшение количества тромбоцитов в крови (тромбоцитопения) бывает идиопатическим или обусловлено недостаточным образованием их в костном мозге, избыточного разрушения в крови или депонирования в селезёнке. Нарушение функции тромбоцитов (тромбоцитопатия) обычно бывает проявлением некоторых наследственных синдромов или вызвано приобретёнными заболеваниями или состояниями (угнетение костного мозга препаратами, цирроз печени, диспротеинемия, уремия). Нерезко выраженную тромбоцитопатию наблюдают при длительном приёме ацетилсалициловой кислоты.
В норме количество тромбоцитов составляет 150 000—400 000 в 1 мкл. Клинически заболевание проявляется при уменьшении количества тромбоцитов в крови до 75 000 в 1 мкл и менее. Обычно появляются петехии, экхимозы, носовые кровотечения, гематурия, гиперменорея и желудочно-кишечные кровотечения. Кровотечение из дёсен служит частым, ранним и драматичным симптомом, возникает спонтанно или в результате незначительной травмы (например, чистки зубов щёткой) и проявляется профузным истечением крови из десневой борозды. Вытекшая кровь образует пурпурно-чёрные сгустки, которые прикрепляются к различным структурам полости рта. Иногда заглатывание сгустков крови вызывает тошноту. Особенно сильным бывает кровотечение, вызываемое незначительной травмой слизистой оболочки щёк на уровне линии прикуса, а также языка. Другим проявлением кровоточивости служат петехии на мягком нёбе. Уменьшение количества тромбоцитов в анализе крови, удлинение времени ретракции сгустка, положительный симптом жгута позволяют подтвердить диагноз. Если местное лечение не приводит к прекращению кровотечения, следует прибегнуть к трансфузии тромбоконцентрата.
источник
При заболеваниях системы крови, как и при других системных заболеваниях организма, часто поражается слизистая оболочка рта. Частая и ранняя манифестация заболеваний крови в полости рта определяет первичное обращение больного к стоматологу. К сожалению, известны случаи неправильной диагностики изменений в полости рта в результате неудовлетворительного обследования больного и, в связи с этим, запоздалого специального лечения.
Кроме того, при неправильно установленном диагнозе допускаются необоснованные вмешательства, которые могут оканчиваться профузным кровотечением из лунки удаленного зуба, прогрессированием некротического процесса и даже летальным исходом. Стоматолог должен знать объем допустимых и необходимых вмешательств при лечении больных лейкозом и другими заболеваниями системы крови.
Лейкозы. Это группа злокачественных заболеваний, характеризующихся резким нарушением кроветворения. Патоморфологическим субстратом заболевания служат лейкозные бластные клетки, соответствующие родоначальным элементам одного из ростков кроветворения. Среди других болезней системы крови лейкозы занимают первое место по частоте.
До настоящего времени этиология лейкозов окончательно не выяснена. Существует несколько теорий, объясняющих возникновение заболевания: инфекционная (в том числе вирусная), опухолевая, теория системно-пролиферативного происхождения. Патогенез лейкозов описывает клоновая теория, согласно которой происходит пролиферация неконтролируемого клона клеток, утративших присущую их здоровым аналогам способность к дифференцировке и созреванию.
Различают лейкозы острый и хронический. На основании клинико-морфологической и цитохимической картины выделяют следующие варианты острого лейкоза: миелобластный, лимфобластный, монобластный (старое название «ретикулез» неправильно, так как ретикулярная клетка не является кроветворной), промиелоцитарный, недифференцируемый. Критерием дифференциации отдельных форм заболевания является цитохимическая характеристика патоморфологического субстрата. Клинические проявления острого лейкоза являются следствием накопления злокачественных лейкозных бластных клеток.
Острый лейкоз встречается преимущественно в молодом возрасте (до 30 лет). Начальные признаки болезни имитируют картину гриппа, ангины, диспепсических расстройств в сочетании с повышением температуры тела. У 10 % больных заболевание начинается с профузного кровотечения (из носа, лунки удаленного зуба, десны) и язвенного стоматита. Появление язвенно-некротического стоматита у лиц молодого возраста после предшествующего острого респираторного заболевания нередко диагностируется стоматологом как банальный неспецифический стоматит Венсана.
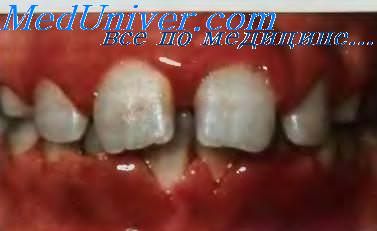
У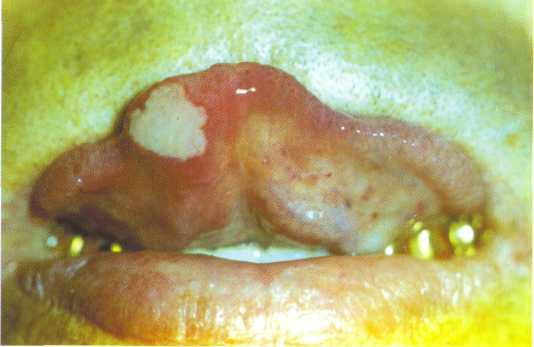
Рис. 12.26. Некроз слизистой оболочки рта при лейкозе.
Проявления гиперпластического синдрома различны. Отмечается безболезненное увеличение лимфатических узлов у 50 % больных, печени, селезенки, миндалин — у 25 %. Гиперплазия десны выявляется у 5 % больных, обычно при тяжелом течении процесса, и расценивается гематологами как неблагоприятный прогностический признак. Нередко гиперплазия сочетается с язвенно-некротическими изменениями в полости рта (рис. 12.26). Это объясняется лейкозной инфильтрацией подслизистого слоя, нарушением питания, распадом тканей, образованием язв и некрозов.
Гиперпластические процессы с локализацией на десне, небе, спинке языка и губах при остром лейкозе следует отличать от гипертрофического гингивита другой этиологии, а также от других специфических процессов (глубокие микозы, сифилис и др.).
При распознавании природы гиперпластических процессов в полости рта при лейкозе следует учитывать внезапность начала, быстрое увеличение объема десен, повышение температуры тела, ухудшение общего состояния, иногда резкое усиление кровоточивости и появление некроза десен, регионарного лимфаденита.
В основе геморрагического синдрома, который выявляется у 50—60 % больных, лежит резкая тромбоцитопения. Тромбоцитопения и анемия развиваются в результате угнетения нормального кроветворения из-за лейкозной гиперплазии и инфильтрации костного мозга. Клинические проявления геморрагического синдрома различны: от мелкоточечных или мелкопятнистых высыпаний на коже и слизистых оболочках до обширных кровоизлияний и профузных кровотечений.
В полости рта наиболее характерными проявлениями этого синдрома являются резкая кровоточивость десен при малейшем дотрагивании, наличие кровоизлияний на слизистой оболочке щек по линии смыкания зубов, языка и других отделов рта. Иногда обнаруживаются обширные геморрагии и гематомы. Такого рода изменения сочетаются с неспецифическими проявлениями в виде снижения аппетита, слабости, утомляемости, повышения температуры тела. В стоматологической практике проявления геморрагического синдрома могут быть ошибочно приняты за следствие прикусывания слизистой оболочки (при единичных кровоизлияниях, особенно по линии смыкания зубов на слизистой оболочке щек), за проявление гиповитаминоза С, что ведет не только к неправильной диагностике, но и к необоснованным вмешательствам. Подтверждением диагноза служит анализ крови или пунктата костного мозга.
Сравнительно частое поражение слизистой оболочки рта при лейкозе объясняют повышенной ранимостью ее вследствие тяжелых дистрофических изменений, развивающихся при остром лейкозе, угнетением общей реактивности организма, снижением местных защитных механизмов, расстройством кровообращения и другими факторами.
У больных острым лейкозом нарушается вкусовая чувствительность — теряется вкусовое восприятие части грибовидных сосочков. Отмечено появление болей в интактных зубах и челюстях наряду с болями в других костях, которые возникают вследствие непосредственного поражения костей при лейкемическом процессе.
У больных лейкозом на фоне резкого снижения сопротивляемости организма нередко развивается кандидоз. По данным ряда авторов, грибковые поражения слизистой оболочки рта возникают вследствие специфического лейкемического процесса и действия антибиотиков, цитостатиков, кортикостероидов.
Задача стоматолога состоит в ранней диагностике болезни системы крови по стоматологическим и другим проявлениям, анализу крови. Лечение основного заболевания проводится в специальном гематологическом или терапевтическом отделении.
Местная терапия (снятие зубного камня, лечение и удаление зубов и др.) согласуется с гематологом и ведется в условиях стационара. Используют слабые антисептические вещества, обезболивающие (ромазулан, йодинол, лизоцим с тримекаином, препараты прополиса, масло шиповника, облепихи и др.). Все эти препараты назначают при язвенно-некротических изменениях слизистой оболочки рта. При выявлении грибковых поражений, герпетических высыпаний проводится лечение общепринятыми средствами, описанными в соответствующих разделах учебника.
Хронический лейкоз делят на миелолейкоз и лимфолейкоз. Миелолейкоз встречается чаще, развивается постепенно, исподволь, без резко выраженных изменений. Начальные проявления представляют трудность для диагностики, поскольку отсутствуют четкие изменения в крови и выраженные признаки системного поражения органов. В таких случаях заболевание выявляется иногда при диспансеризации. Определяется хронический миелолейкоз у лиц в возрасте 30—60 лет. В разгаре заболевания больные отмечают утомляемость, слабость, недомогание. Нередко возникают боли в костях, суставах, невралгические боли вследствие специфической инфильтрации по ходу нервных стволов, появляются кровоизлияния на коже, слизистых оболочках. Иногда определяются лейкемические инфильтраты в виде папулезных высыпаний на коже. В полости рта преобладают геморрагические элементы значительно меньшей интенсивности, чем при остром лейкозе. Кровоточивость десны возникает не спонтанно, а лишь при травме, удалении зуба. В ряде случаев упорные послеэкстракционные кровотечения являются основой для постановки диагноза лейкоза. Кровоточивость сопровождается тромбоцитопенией. В начальных стадиях заболевания картина крови характеризуется незначительным лейкоцитозом, увеличением базофилов. Затем количество лейкоцитов резко нарастает, увеличивается содержание эозинофилов, базофилов. Число зрелых гранулоцитов значительно уменьшается, прогрессирует анемия.
Эрозивно-язвенные поражения при хроническом миелолейкозе определяются у 1 /3 больных. Более глубокие изменения наблюдаются в терминальной стадии заболевания, и поэтому тяжелые некротические поражения слизистой оболочки рассматривают как неблагоприятный признак, указывающий на обострение процесса.
Терминальный период хронического миелолейкоза сопровождается резкой анемией, истощением, интоксикацией организма и упадком сердечно-сосудистой деятельности.
Течение миелолейкоза характеризуется сменой обострений и ремиссий. Продолжительность жизни со времени выявления болезни составляет 3—4 года. Встречаются случаи с длительным течением — до 10 лет и более, преимущественно у лиц старше 50 лет.
Хронический лимфолейкоз встречается преимущественно у лиц в возрасте старше 40 лет, у мужчин в 2 раза чаще, и характеризуется медленным началом и длительным латентным периодом. О наличии заболевания больные могут не подозревать в течение нескольких лет.
В начальном периоде может отмечаться увеличение группы лимфатических узлов без каких-либо субъективных ощущений. Такой период может продолжаться 8—10 лет, характеризуя компенсированный характер заболевания. В развившейся стадии заболевания отмечаются генерализованное увеличение лимфатических узлов, печени, интоксикация организма (повышение температуры тела, потливость, общая слабость, кожный зуд), развивается анемия.
При осмотре больного выявляют увеличенные лимфатические узлы, бледность кожных покровов и слизистых оболочек, иногда неспецифические высыпания (буллезные образования, крапивница и др.). При кожном варианте лимфолейкоза образуются специфические инфильтраты (лимфомы).
В конечной, терминальной, стадии заболевания нарастают дистрофические изменения внутренних органов, развиваются некрозы в различных участках тела, присоединяется вторичная инфекция (ангина, фурункулез, микозы и др.), появляются признаки геморрагического синдрома, усиливается кахексия. Для хронического лимфолейкоза характерно увеличение количества лейкоцитов за счет зрелых форм.
Проявления в полости рта выявляются реже, чем при других формах лейкозов, и менее выражены. Чаще возникают очаговые кровоизлияния, сильные кровотечения нехарактерны. Возможны язвенно-некротические изменения слизистой оболочки рта.
Принципы общего и местного лечения хронических лейкозов те же, что и острых.
Эритремия (полицитемия, болезнь Вакеза). Заболевание встречается преимущественно у лиц в возрасте 40—60 лет. Большинство гематологов относят эритремию к миелопролиферативным заболеваниям, близким к лейкозам.
Клинические признаки эритремии обусловлены увеличением массы циркулирующих эритроцитов и объема крови, увеличением ее вязкости и замедлением кровотока. Увеличено количество тромбоцитов и повышены свертывающие свойства крови.
Заболевание начинается медленно и незаметно. Первыми признаками служат повышенная утомляемость, тяжесть в голове. В фазе выраженных проявлений болезни отмечается разнообразная симптоматика. Наиболее часто (у 95 % больных) изменяется цвет кожи и слизистых оболочек, в том числе и слизистой оболочки рта. Характерны цианотичная, вишневая окраска в области щек, губ, а также резкий цианоз мягкого неба и бледная окраска слизистой оболочки твердого неба (симптом Купермана). Почти у половины больных появляются кожный зуд, парестезия слизистой оболочки рта, происхождение которых связывают с обменными нарушениями.
Около 1 /3 больных отмечают боли в костях вследствие гиперпластического процесса, сдавления надкостницы, нарушения пуринового обмена. Картина периферической крови характеризуется значительным увеличением количества эритроцитов (6—8 • 10 12 /л), содержания гемоглобина (160—240 г/л), резким снижением СОЭ (1—2 мм/ч).
Лечение больных осуществляет гематолог.
Агранулоцитоз. Заболевание представляет собой своеобразную реакцию кроветворного аппарата аллергически-анафилактического типа, возникшую в сенсибилизированном организме под влиянием разнообразных агентов. Различают 4 типа агранулоцитоза: инфекционный, токсический (в результате приема препаратов ртути, амидопирина и др.), лучевой и обусловленный системными поражениями кроветворных органов.
Болезнь начинается с подъема температуры тела, боли при глотании, образования язв на миндалинах. Развивается язвенно-некротический процесс на губах, слизистой оболочке десен, языка, щек и других участках. Появление язв отмечено по ходу пищеварительного тракта. Важно отметить отсутствие воспалительной реакции ткани, окружающей очаги некроза.
Количество лейкоцитов резко уменьшается. Язвенно-некротический процесс в полости рта может распространяться до костной ткани. Патогенез различных видов агранулоцитоза различен. В частности, лекарственный агранулоцитоз вызывается не столько прямым миелотоксическим действием препарата, сколько повышенной чувствительностью организма, и представляет собой проявление анафилактического шока костного мозга (иммунный агранулоцитоз). Иммунный агранулоцитоз развивается вследствие гибели гранулоцитов под влиянием лейкоцитарных антител. Кроме того, сульфаниламидные препараты подавляют синтез некоторых витаминов, в частности фолиевой кислоты, которые стимулируют деятельность костного мозга.
Для лечения применяют внутрь пентоксил, нуклеинат натрия, витамины, проводят переливание крови. Местно показаны антисептическая обработка, обезболивание, стимуляция регенерации. Исключается применение антибиотиков, прижигающих и других раздражающих средств.
Анемия Аддисона—Бирмера. Эндогенная В12-витамино-дефицитная анемия (пернициозная) является результатом нарушения всасывания витамина В12 из-за отсутствия внутреннего фактора Касла — гастромукопротеина, который выделяется фундальной частью желудка.
Н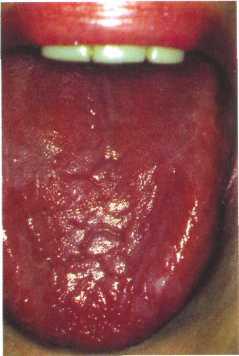
Рис. 12.27. Атрофия сосочков языка, ярко-красная окраска при гиперхромной анемии.
Характерным и постоянным симптомом является жжение языка. Спинка языка приобретает вид гладкой, полированной поверхности вследствие атрофии грибовидных и нитевидных сосочков, истончения эпителиального покрова и атрофии мышц. На спинке языка, а иногда и в других участках слизистой оболочки рта, появляются ярко-красные полосы. Такой вид языка называют глосситом Гунтера—Меллера (рис. 12.27). Атрофия может распространяться на валикообразные сосочки, что сопровождается нарушением вкусовой чувствительности. Для подтверждения диагноза необходим анализ крови. Эта форма анемии характеризуется высоким цветовым показателем (гиперхромная), выраженным микроанизоцитозом с наличием мегалоцитов и мегалобластов, пойкилоцитозом. Отмечаются лейкопения, нейтропения. В затруднительных случаях проводится стернальная пункция.
Анемию Аддисона—Бирмера следует дифференцировать от симптоматических пернициозных анемий: агастритической (после резекции желудка), пернициозной анемии при затяжных энтероколитах, глистной инвазии широким лентецом, пернициозной анемии беременных и др.
Лечение включает инъекции витамина В12 по 100—500 мкг в комбинации с приемом фолиевой кислоты (0,001 г) и витамина С. Доза определяется тяжестью заболевания. Кроме того, внутрь применяют препараты железа, проводят переливание крови. Стоматологические симптомы заболевания исчезают сравнительно быстро после назначения витамина В12.
Местное лечение не требуется, за исключением полосканий обезболивающими растворами, санации полости рта.
Г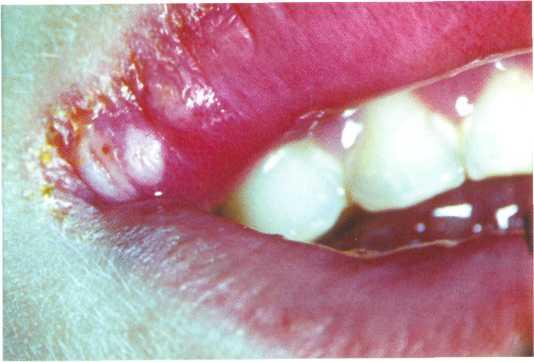
Рис. 12.28. Трещины в углу рта при гипохромной анемии.
Твердые ткани зубов теряют естественный блеск, становятся хрупкими, повышается стираемость зубов, усиливается кариес. Больные жалуются на жжение и боль в языке, губах, слизистой оболочке рта во время еды, на сухость во рту. Явления парестезии, нарушение вкусовой чувствительности нередко опережают другие симптомы, и снижение уровня железа имеют поэтому диагностическое значение. Слизистая оболочка обычно бледно окрашена, слабо увлажнена. Язык отечен, увеличен в размере, появляются трещины в углах рта (особенно у больных с анацидным гастритом после резекции желудка) (рис. 12.28). У больных с поздним хлорозом, кроме того, извращаются вкусовые ощущения (возникает потребность принимать в пищу мел, сырую крупу и др.). Стоматологические симптомы железодефицитной анемии коррелируют у ряда больных с развитием основного заболевания, у других — опережают основные клинические симптомы на 2—3 года.
В диагностике важное значение имеют тщательный анамнез, общеклиническое обследование больного, лабораторные исследования (анализ крови).
Терапию проводит гематолог. Он назначает стимуляторы эритропоэза, препараты железа, внутрь витамины группы В и др. Местная терапия — симптоматическая: проводят санацию полости рта, устранение парестезии и др.
Идиопатическая тромбоцитопения (болезнь Верльгофа). Встречается чаще у женщин молодого возраста. Заболевание характеризуется значительным снижением количества тромбоцитов.
Основными клиническими признаками заболевания являются спонтанные кровотечения из десен и других участков слизистой оболочки рта, носа, сильные кровотечения после малейших травм, стоматологических вмешательств, кровоизлияния в кожу и слизистую оболочку рта. Следует помнить о сходных изменениях при аллергических состояниях (тромбоцитопеническая пурпура).
В диагностике важное значение приобретают анамнез, обследование больного, анализ крови. Отмечается резкое снижение количества тромбоцитов, появление патологических форм тромбоцитов — гигантских. Количество эритроцитов, гемоглобина и лейкоцитов такое же, что и в норме. Характерны ослабление или отсутствие ретракции кровяного сгустка, положительный «симптом жгута», удлинение времени кровотечения.
Болезнь Верльгофа отличают от других геморрагических диатезов: геморрагического васкулита, гемофилии, скорбута и др.
Лечение включает переливание крови, плазмы, тромбоцитарной массы, прием кортикостероидов и других препаратов. Следует соблюдать осторожность при стоматологических вмешательствах, которые проводят с разрешения гематолога в условиях стационара после соответствующей подготовки.
источник