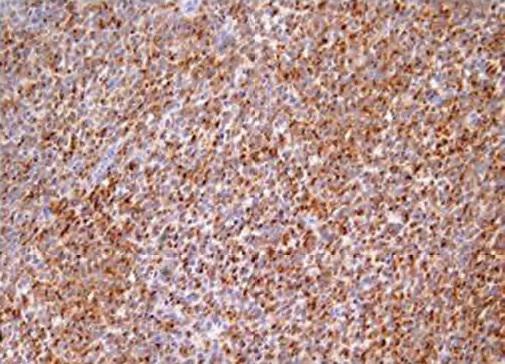
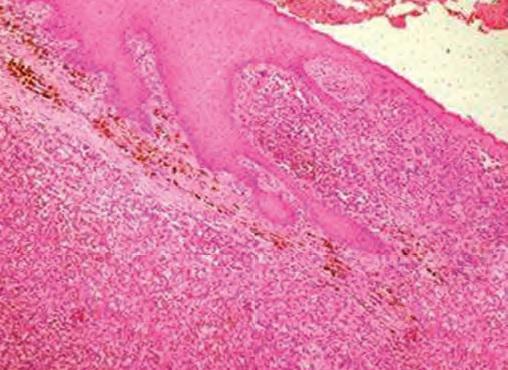
Рак десны — это опасное заболевание, развивающееся в полости рта. Новообразование без адекватной терапии приводит к летальному исходу. На ранней стадии развития опухолевого процесса признаки рака десны неотличимы от симптомов других болезней мягких тканей рта. В зону риска возникновения злокачественного новообразования входят мужчины старше 50 лет.
Как и другое онкологическое заболевание, рак дёсен появляется по неустановленным причинам. Исследователи выделяют несколько факторов, способных спровоцировать развитие опухолевого процесса:
- несоблюдение правил гигиены;
- недостаточная обработка рта;
- вредные привычки (алкоголь, курение);
- неправильное питание;
- механическое повреждение слизистой оболочки (удаление зуба, протезирование);
- герпес или папилломы во рту.
Исследователи установили взаимосвязь между раком и другими воспалительными процессами в ротовой полости. К возможным причинам возникновения злокачественного образования относят онкологические болезни, поражающие внутренние органы.
Под воздействием провоцирующих факторов происходит перерождение клеток. Чаще злокачественная опухоль локализуется возле нижней челюсти около альвеолярного отростка (в области щеки). Бесконтрольное деление раковых клеток приводит к поражению всей ротовой полости.
Основная опасность опухоли этого типа заключается в том, что на ранней стадии развития новообразование выглядит как флюс, в связи с чем стоматолог проводит неадекватное лечение. В результате опухолевый процесс начинает переходить на соседние ткани. Также из-за неправильной терапии отмечается появление метастазов в региональных лимфатических узлах.
Рак дёсен развивается в течение четырёх стадий. На первом этапе в проблемной зоне возникают микроскопические трещины и появляется кровотечение. В этот период рак проявляется в виде небольшого уплотнения, которое хорошо пальпируется. В области поражения возникают белые пятна. Иногда у пациентов на раннем этапе рака дёсен диагностируется болевой синдром.
Вторая стадия характеризуется образованием крупной опухоли. Цвет поражённой десны меняется на багрово-красный. При детальном осмотре ротовой полости отмечается прорастание рака дёсен в костную ткань челюсти. На втором этапе рост опухоли не сопровождается характерной симптоматикой, что усложняет диагностику.
Начиная с третьей стадии развития отмечается распространение метастазов в региональные лимфоузлы. Опухоль на этом этапе достигает 3 см в диаметре.
Для четвёртой стадии характерно наличие отдалённых метастазов. На этом этапе состояние ротовой полости нельзя улучшить. Лимфатический рак, активно развивающийся после поражения локальных лимфоузлов, проникает в печень, лёгкие и другие жизненно важные органы.
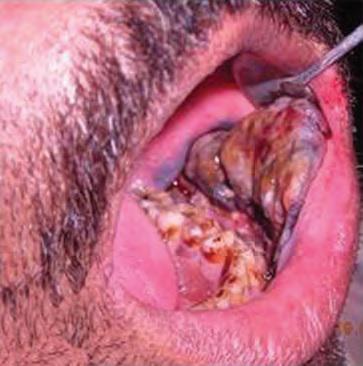
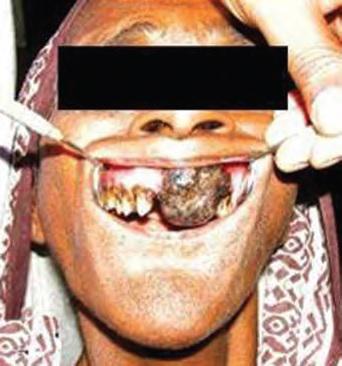
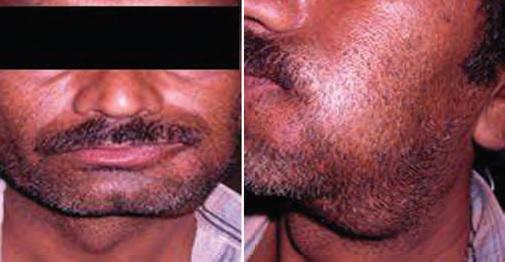
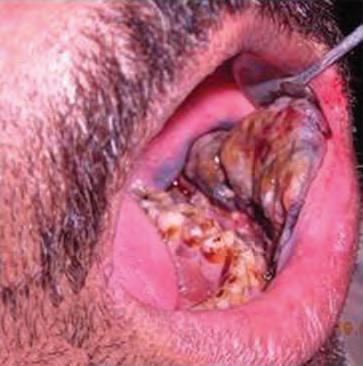
Фото №1 — опухоль только началась образовываться (легко спутать со свищем), фото №2 — рак переходит в более запущенную стадию
Характер симптомов рака дёсен меняется по мере прогрессирования опухолевого процесса. Заподозрить наличие онкологического заболевания позволяют следующие клинические явления:
- Повышенная температура тела. Симптом возникает на начальной стадии развития опухолевого процесса. Температура тела повышается до 38 градусов и беспокоит постоянно.
- Снижение массы тела. Если вес в течение короткого отрезка времени уменьшается более чем на 10% без видимых причин, необходимо провести диагностику заболевания, которое вызвало такое изменение.
- Общая слабость. При раке десны снижается резистентность организма к воздействию внешней среды. Поэтому пациенты испытывают усталость после незначительных физических нагрузок.
- Увеличение локальных лимфоузлов. Этот симптом указывает на наличие воспалительного процесса.
Эти признаки не характерны исключительно для рака дёсен. Однако рекомендуется обращать внимание на изменения в работе организма, происходящие без причин.
Начальная стадия развития рака характеризуется кровоточивостью дёсен. Это явление начинает беспокоить в период, когда отсутствует уплотнение в мягких тканях. Кровотечение наблюдается при незначительном давлении на проблемную зону и тяжело купируется. По мере прогрессирования опухолевого процесса интенсивность симптома усиливается. В дальнейшем возможно развитие анемии.
Первые признаки рака напоминают симптомы, характерные заболеваниям ротовой полости. К этому относится отёчность дёсенной ткани, что объясняется ростом новообразования.
На начальной стадии опухолевого процесса пациента беспокоит зубная боль. Симптом носит постоянный характер либо возникает при жевании или зевании. Болевой синдром плохо купируется анальгетиками и со временем распространяется на другие участки.
Важным диагностическим признаком рака считается покраснение десны в проблемной зоне. Гиперемия мягких тканей объясняется нарушением структуры местных клеток, что обуславливается развитием злокачественной опухоли. Также мутация, вызвавшая процесс малигнизации, провоцирует появление изъявлений на десне. Дефекты отличаются правильной формой и выраженным контуром.
Запущенная стадия развития рака десны характеризуется появлением крупного новообразования. Из-за давления, которое оказывает опухоль на нервные окончания, у пациента возникают интенсивные лицевые боли. Симптом усиливается при каждом движении челюстью. Это приводит к тому, что пациент, стремясь унять боль, отказывается от еды и разговоров.
Развитие рака десны подавляет функции слюнных желёз, из-за чего возникает постоянная сухость во рту. Аналогичный симптом возникает после химиотерапии.
Со второй стадии развития опухолевого процесса раковые клетки поражают горло, провоцируя воспалительный процесс хронического характера. Болевой синдром и иные симптомы, возникающие в этот период, не купируются медикаментозными препаратами.
Выявление рака десны затруднено тем, что опухолевый процесс вызывает симптомы, характерные для других заболеваний. Точный диагноз способен поставить онколог. Новообразование на начальных и поздних стадиях развития выявляется посредством:
- рентгена челюсти;
- флюоресцентного анализа слизистой оболочки;
- радиоизотопного анализа;
- анализа крови на онкомаркеры;
- МРТ;
- ПЭТ.
Важным диагностическим мероприятием считается биопсия проблемной зоны. Материал, взятый из опухоли, подвергается гистологическому исследованию, которое показывает степень злокачественности новообразования.
При необходимости врач назначает УЗИ брюшной полости и других зон, что позволяет определить наличие отдалённых метастазов.
Терапия подбирается с учётом типа новообразования, индивидуальных особенностей пациента и характера развития опухолевого процесса. Лечение рака десны рекомендуется дополнить отказом от вредных привычек и коррекцией питания.
Вне зависимости от стадии развития опухоли врачи назначают хирургическую операцию. В рамках процедуры удаляются поражённые и близлежащие ткани. При необходимости во время операции иссекаются локальные лимфоузлы.
Если оперативное вмешательство противопоказано, назначается курс химиотерапии. Процедура предусматривает продолжительный приём препаратов, оказывающих губительное воздействие на раковые клетки. Во время химиотерапии у пациента отмечаются серьёзные нарушения в работе внутренних органов. Поэтому лечение дополняется профилактикой тошноты и других явлений, возникающих в процессе терапии.
На ранних стадиях развития опухоли также применяется лучевое воздействие. К этой процедуре прибегают в 85% случаев заболеваемости рака дёсен. В рамках лучевой терапии осуществляется точечное воздействие на проблемную зону.
В запущенных случаях применяется комбинированное лечение, которое проводится в несколько этапов. Сначала используется лучевая терапия. С помощью этого метода приостанавливается распространение раковых клеток. Впоследствии хирург иссекает поражённые ткани и, если опухоль дала метастазы, лимфоузлы. При необходимости проводится операция на челюстных костях.
После лечения назначается курс химиотерапии, посредством которого уничтожаются отдалённые метастазы.
Если рак дёсен выявлен на начальной стадии развития, то после терапии наблюдается 5-летняя выживаемость у 80% пациентов. Позднее этот показатель снижается до 40%. В запущенных случаях выживает 15% больных.
Рак дёсен несёт серьёзную угрозу жизни и здоровью пациента. Развитие опухоли характеризуется появлением симптомов, свойственных другим заболеваниям. Во время лечения новообразования во рту применяются операция, лучевое воздействие и химиотерапия.
источник
Меланомы — злокачественные опухоли, состоящие из меланоцитов, которые образуются в основном на открытых частях тела и иногда в полости рта. Меланомы обычно встречают в возрасте от 20 до 50 лет, в основном у лиц со светлой кожей. Мужчины болеют в два раза чаще женщин. На слизистых оболочках меланомы образуются обычно после 50 лет, при этом частота их не зависит от пола. Примерно в 30% случаев меланомы образуются из предсуществующих пигментированных поражений, например, из родинок, особенно подвергшихся травме. Они могут иметь вид пятна или возвышаться над слизистой оболочкой, быть пигментированными или не содержать пигмент. Пигментированные меланомы обычно имеют тёмно-коричневый, серый, голубой или чёрный цвет. Наиболее часто в полости рта меланомы локализуются на альвеолярном отростке верхней челюсти, нёбе, вестибулярной поверхности дёсен и губах. Злокачественная трансформация меланомы происходит в результате дефекта гена CDKN2A, расположенного на хромосоме 9, и мутаций гена BRAF.
Меланома вначале имеет вид небольшого поверхностного пятна, иногда слегка выступающего над окружающей поверхностью, которое медленно растёт к периферии в течение нескольких месяцев. Характерными признаками меланомы, позволяющими распознать её на ранних стадиях, служат неправильная форма, неровные края, неоднородный цвет и увеличение в диаметре. В результате дальнейшего роста меланома темнеет, утрачивает подвижность. Следует особенно внимательно отнестись к изменению цвета меланомы (особенно должно настораживать сочетание красного, сине-чёрного и белого цветов), размеров, появлению сателлитных поражений на периферии и признаков воспаления, в частности зоны эритемы на периферии. К поздним признакам относят кровотечение и изъязвление поверхности меланомы, её уплотнение и уплотнение регионарных лимфатических узлов. Меланомы полости рта чрезвычайно опасны и в этом смысле превосходят меланомы, локализующиеся на коже, так как дают ранние и обширные метастазы, что делает прогноз неутешительным. Поэтому для увеличения выживаемости больных важное значение имеют ранняя диагностика, когда меланома ещё не превышает 1,5 мм в диаметре, и резекция поражённого участка. Пятилетняя выживаемость при меланоме полости рта составляет лишь 20%.
Синдром Пейтца—Егерса характеризуется множественными меланотическими пятнами, полипозом ЖКТ и аутосомно-доминантным типом наследования. Он, по-видимому, обусловлен мутацией гена LKB1, локализующегося на хромосоме 19 и кодирующего полифункциональную серин-треониновую кина-зу. Пигментные пятна располагаются на коже вокруг глаз, носа, рта, губ, в промежности, на ладонной поверхности кистей, подошвах, а также на слизистой оболочке полости рта. Множественные полипы ЖКТ представляют собой гамартомы, имеют доброкачественную природу, локализуются в основном в подвздошной кишке, но могут поражать также желудок и толстую кишку. Полипы могут вызывать коликообразные боли в животе или стать причиной кишечной непроходимости. Пигментные пятна вокруг рта следует дифференцировать с множественными веснушками и лентиго при синдроме LEOPARD.
Наиболее частой локализацией пятен в полости рта служат губы и слизистая оболочка щёк. Пятна на красной кайме губ имеют большую плотность, чем на коже. Они не вызывают болезненных ошушений, имеют небольшой размер, овальную форму, коричневый цвет и, в отличие от веснушек, не темнеют при длительном пребывании на солнце. В отличие от пигментных пятен на коже, которые с возрастом бледнеют и могут исчезнуть, пятна в полости рта сохраняются и во взрослом периоде. При гистологическом исследовании пятен отмечают повышенное содержание пигмента в клетках базального слоя и собственной пластинки слизистой оболочки. Пятна имеют доброкачественную природу и не требуют лечения. Однако их клиническое значение заключается в том, что они указывают на повышенный риск рака толстой кишки и органов репродуктивной системы. Поэтому пациенты, у которых диагностирован синдром Пейтца—Егерса, должны быть тщательно обследованы.
источник
Дата создания: Октябрь 24, 2017
Дата изменения: Декабрь 21, 2017
Меланома слизистой оболочки является относительно редким заболеванием и составляет менее 1% всех меланом.
Эти образования обладают гораздо более агрессивным ростом по сравнению с кожными формами, склонны к активному метастазированию в региональные и отдаленные участки, часто рецидивируют, что и обусловливает высокие показатели смертности. Прогноз при меланомах слизистых является неблагоприятным, с пятилетней выживаемостью 10–15%.
Меланомы слизистых оболочек области головы и шеи составляют половину всех меланом слизистых. Преимущественно они локализованы в проекции верхних дыхательных путей, полости рта и глотки. Остальные формы слизистых меланом относятся к урогенитальной сфере. Распределение опухолей по локализации представлено в таблице.
| Локализация меланомы | Распространённость |
|---|---|
| Слизистая головы и шеи | 50% |
| Слизистая ректальной области | 25% |
| Слизистая женской генитальной сферы | 20% |
| Слизистая пищеварительного тракта, конъюнктивы и уретры | 5% |
По мнению учёных, в отличие от других дерматологических раков, меланома слизистых не зависит от воздействия ультрафиолета. Кроме того, для этой разновидности опухолей нет очевидных факторов риска, в том числе зависимости от семейного анамнеза.
Меланома слизистых оболочек поражает следующие органы:
- полости рта и носа;
- придаточные пазухи носа;
- трахею и бронхи;
- губы;
- глотку;
- пищевод;
- желудок;
- кишечник;
- желчный пузырь;
- аноректальную область;
- вульву и влагалище;
- уретру и мочевой пузырь;
- конъюнктиву глаза.
Для удобства меланомы слизистых иногда разделяют на три подгруппы:
- меланомы слизистой оболочки ЖКТ;
- респираторные;
- мочеполовые меланомы.
С учетом тенденции к раннему лимфогенному и гематогенному метастазированию иногда сложно установить, является опухоль слизистой первичной или метастатической. В зависимости от локализации опухоль будет обладать теми или иными особенностями. Так, например, первичные меланомы полости рта, носа, глотки, а также аноректальной и генитальной сфер вначале развиваются в радиальном направлении, увеличиваются по площади, принимая вид пятна; только потом они обретают объем, возвышаясь над поверхностью слизистой, и начинают инфильтрировать подлежащую основу.
Некоторые меланомы слизистых оболочек развиваются из клеток меланоцитов, которые присутствуют в тканевой структуре органа (губы, нос, полость рта, аноректальная область и т.д.). Развитие первичных меланом на слизистой органов, где изначально отсутствуют пигментные клетки (трахея, бронхи), можно объяснить нарушениями тканевого эмбрионального развития.
Симптоматика меланом слизистых существенно различается. Это связано, прежде всего, с локализацией патологического процесса.
Наиболее общие признаки пигментных опухолей слизистых оболочек:
- подозрительное пятно во рту или носовых ходах;
- необъяснимые дефекты слизистых или язвенные повреждения, которые не заживают;
- кровотечение из прямой кишки или влагалища неясной этиологии;
- геморрой, который долгое время не заживает, несмотря на лечение;
- боль в животе во время перистальтики кишечника.
При появлении какого-либо из этих симптомов необходима консультация специалиста. Меланомы слизистых оболочек способны быстро распространяться на соседние и отдаленные органы.
Излюбленной локализацией для метастазов являются:
- легкие;
- печень;
- головной мозг;
- лимфатические узлы;
- кишечник.
Меланома слизистой рта является редкой опухолью с частотой 0,2 на 1 млн. Оральные меланомы происходят из меланоцитов, обычно присутствующих в полости рта. Эта форма наиболее распространена среди пожилых людей. Развивается она чаще всего на новом месте и только в 30% случаев формируется в месте ранее существовавшего пигментного образования. Меланома во рту наиболее часто локализуется на мягком и твердом нёбе, слизистой десны верхней челюсти, реже – языка, миндалин и язычка. Первоначально опухоль протекает бессимптомно, представляя собой плоское пятно. В процессе развития возникают отёк, изъязвление, кровоточивость, зубная боль.
Меланома рта даёт метастазы в региональные лимфоузлы у 25% пациентов.
Первичная респираторная меланома наиболее распространена в полости носа, околоносовых пазухах и очень редко в гортани и слизистой трахеобронхиального дерева. Опухоль слизистой носа, в отличие от меланомы кожи носа, является редким заболеванием, его частота составляет 0,3 на 1 млн (для придаточных пазух – 0,2 на 1 млн). Излюбленная локализация меланомы на слизистой носа – перегородка и боковые стенки, а среди околоносовых синусов наиболее часто вовлекаются в процесс пазухи верхней челюсти и решетчатой кости.
Заболевание чаще встречается у пожилых людей. Распространенные симптомы: односторонняя заложенность носа, носовые кровотечения. Большинство опухолей представлено в виде полипоидной, коричневой или черной пигментированной массы, часто изъязвленной, нередко встречаются беспигментные формы.
Меланома в области губ зачастую развивается из уже существующего пигментного пятна. Опухоли, которые начинают свой рост с неизменённой слизистой, встречаются реже. Поначалу меланома на губе представляет собой пигментное пятно, которое постепенно увеличивается в объеме, становится плотным, а затем инфильтрирует подлежащую основу.
Хоть и редко, но меланома может возникать практически в любой части урогенитального тракта, включая вульву, влагалище, матку, уретру и мочевой пузырь. Пигментные опухоли слизистых оболочек мочеполовой сферы чаще встречаются среди женщин. На гениталии приходится 18% всех меланом слизистых, мочевых путей – 3%. Среди женских половых путей наиболее подвержена опухоли вульва, с частотой 0,1 на 1 млн.
Меланома преимущественно развивается на больших половых губах и клиторе. Пожилые женщины болеют чаще. Наиболее распространённые симптомы: кровотечение, боль, зуд, раздражение, патологические выделения.
При диагностике меланомы слизистых довольно часто случаются ошибки. Из-за скрытого положения и отсутствия заметных ранних признаков выявление меланомы слизистой обычно задерживается.
При постановке диагноза первичной меланомы, особенно редкой локализации, важно исключить возможность метастатического поражения из первичной кожной или глазной меланомы.
При подозрении на меланому слизистых оболочек проводятся эндоскопические исследования:
- трахеобронхиального дерева;
- верхних дыхательных путей;
- пищевода и желудка;
- толстого кишечника;
- ректального сегмента.
Во время диагностической процедуры врач берет на анализ фрагменты изменённой слизистой. Биопсия образца подозрительной ткани и последующее патогистологическое исследование являются основным моментом в диагностике слизистых меланом.
Амеланотические формы опухолей, которые нередко встречаются среди поражений слизистой оболочки, дополнительно затрудняют диагностику. Иммуногистохимическое окрашивание материала с целью выявления опухолевого белка (S-100, HMB-45, Melan-A, Mart-1) и фермента тирозиназы помогает в диагностике беспигментных форм опухоли.
При подозрении на распространённость и метастазирование слизистых меланом проводится сканирование организма с визуализацией: КТ, ПЭТ КТ, МРТ.
На сегодняшний день хирургическое лечение является основным вариантом лечения и может сочетаться с адъювантной лучевой терапией. Вместе с тем, прогноз при меланомах слизистых оболочек остается неудовлетворительным. Локальные рецидивы происходят в половине случаев. Лучевая терапия при меланомах слизистой головы и шеи несколько стабилизирует состояние, но не улучшает выживаемость при распространённых формах заболевания.
Одновременно с этим, из-за сложной топографии некоторых опухолей, не всегда удается выполнить биопсию сторожевого лимфатического узла.
Для урогенитальных меланом наиболее доступным является оперативный метод. Комбинация широкого иссечения опухоли после курса облучения дает неплохие результаты только на начальных стадиях меланомы.
Хорошие перспективы для лечения распространённых меланом слизистых оболочек, осложнённых метастазами в отдаленные органы, имеют иммунотерапия и target-терапия. Генотипирование опухоли, выявление BRAF-мутаций в меланоме позволяют внедрять в клиническую практику новое поколение противоопухолевых препаратов.
Такие средства, как Ipilimumab и Pembrolizumab, вводятся в онкологические протоколы, что дает возможность рассчитывать на сокращение темпов опухолевого роста и увеличение продолжительности жизни пациентов с меланомой слизистых оболочек.
Помимо таких характеристик, как клиническая стадия и толщина опухоли до 5 мм, имеется ряд дополнительных факторов, предопределяющих прогноз заболевания:
- клеточный тип опухоли;
- изъязвление;
- митотическая скорость;
- пигментация;
- некроз;
- сосудистая инвазия.
На сегодняшний день нет указаний на наличие предрасполагающих факторов. Достоверной информации о том, как именно развиваются слизистые меланомы, тоже нет. Поскольку специальные меры по профилактике этого типа рака еще не определены, при возникновении малейших подозрений на опухолевое повреждение слизистых оболочек, следует немедленно проконсультироваться с врачом.
источник
Первичная меланома в полости рта – редкое новообразование, обладающее агрессивным ростом и развивающееся из злокачественно перерожденных меланоцитов слизистой оболочки полости рта. Всемирная организация здравоохранения определяет данное заболевание как злокачественный неоплазм меланоцитов или их предшественников. Меланома образуется из-за пролиферации атипичных меланоцитов в месте соприкосновения эпителия и соединительной ткани. Заболевание также сопровождается восходящей миграцией клеток в слои эпителия и внедрением подлежащей соединительной ткани. Меланома обычно обнаруживается на кожных покровах, но возможной является и ее локализация на слизистой оболочке полости рта. За последние десятилетия частота возникновения меланомы в популяции сильно возросла (3-8 % в год). В 1960 году считалось, что меланома встречается в 1:500 случаев, затем в 1992 году была получена частота 1:600, в 1996 году 1:105, в 1998 году 1:88 и к 2000 годам 1:75 случаев.
Локализация меланомы в полости рта составляет 0,2-8% от всех случаев развития опухоли и 0,5% от общего числа всех новообразований ротовой полости. Обычно меланома развивается в интервале 30-90 лет (наиболее часто в возрасте около 60 лет) и несколько чаще поражает мужчин, чем женщин. К основным местам локализации относятся твердое небо и десна (затрагивание верхней челюсти 80% случаев). Несколько реже, чем первичный процесс, встречается вторичная меланома как метастаз отдаленной опухоли. В таких случаях типичной локализацией является язык, околоушная слюнная железа и небные миндалины. Меланома слизистой оболочки полости рта характеризуется большей агрессивностью и клинически проявляется в основном на стадии образования узлов. Гистологически эту опухоль определяют как инвазивную, in situ или комбинацию инвазивной и in situ. К последнему классу относится около 85% всех возникающих меланом.
Специфической этиологии этого заболевания выявлено не было. Также все еще трудным является определить факторы риска развития меланомы. Как и новообразования кожи, первичная меланома слизистой оболочки полости рта чаще образуется из невуса, пигментных пятен или же de novo (около 30% случаев). В данной статье мы предлагаем к рассмотрению четыре клинических случая первичной меланомы с различной локализацией.
Описание клинических случаев
Клинический случай 1
В клинику обратилась 70- летняя женщина с жалобами на быстро растущее образование темного цвета, расположенное в переднем участке ротовой полости на верхней челюсти, которое появилось около 4 месяцев назад. Примерно за два месяца до обращения пациентка обнаружила в переднем отделе полости рта на верхней челюсти темное плотное образование малых размеров, которое постоянно увеличивалось до настоящего состояния. У пациентки имеется вредная привычка: употребляет жевательный табак с 20-летнего возраста.
При внешнем осмотре обнаружена локализованная припухлость в области верхней губы, кожа над образованием не изменена. Плотная припухлость приподнимает верхнюю губу (Фото1). Лимфаденопатия шейных лимфатических узлов не выявлена.
Фото 1: Внешний и внутриротовой вид, показывающий пигментированную дольчатую припухлость в области верхней губы.
При внтуриротовом осмотре обнаружена дольчатая возвышающаяся пигментированная припухлость. Новообразование было плотным, неэластичным, несжимаемым, несокращаемым, без флюктуации и пульсации, с хорошо очерченными краями и занимало переднюю часть верхней челюсти от мезиального края зуба 13 до дистального края 24 (Фото 1).
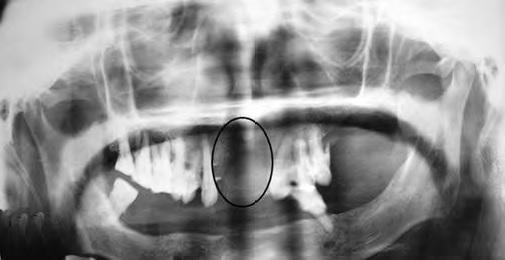
На ортопантомограмме выявлено частичное отсутствие зубов и крупная рентгенопрозрачная зона со слабо выраженными границами в переднем участке верхней челюсти, которая протягивалась от зуба 13 к зубу 23 (Фото 2).
Фото 2: Ортопантомограмма с изображением крупной рентгенопрозрачной зоны неправильной формы.
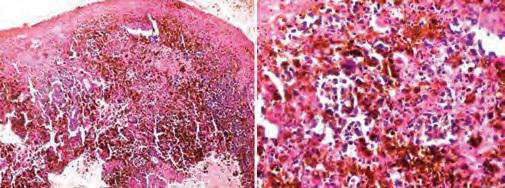
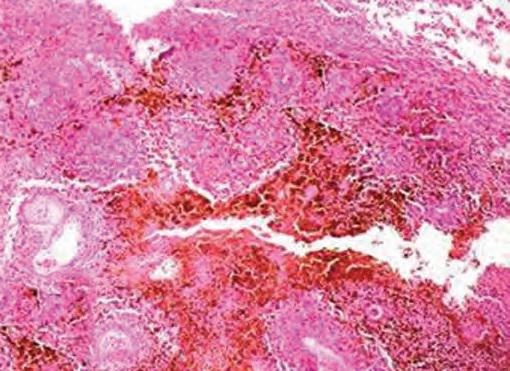
Под местной анестезией проведена биопсия новообразования, показавшая наличие слоев атрофического чешуйчатого эпителия с крупными круглыми и овальными меланоцитами, обладающими вертикальным и радиальным ростом. В соединительнотканной строме были диффузно распределены видоизмененные пролиферирующие круглые и овальные меланоциты и клетки хронического воспаления (Фото 3).
Фото 3: Клинический случай 1. Микрофотография (10 x и 40 x). Круглые и овальные меланоциты и пигментация меланином, распределенные в соединительнотканной строме.
Совокупность данных, полученных при клиническом, радиологическом и гистологическом исследованиях, дает право поставить диагноз злокачественной инвазивной меланомы с 0,90 мм плотностью. Сделанное заключение в дальнейшем было подтверждено использованием иммуногистохимического маркера HMB-45 и Melan-A (Фото 4).
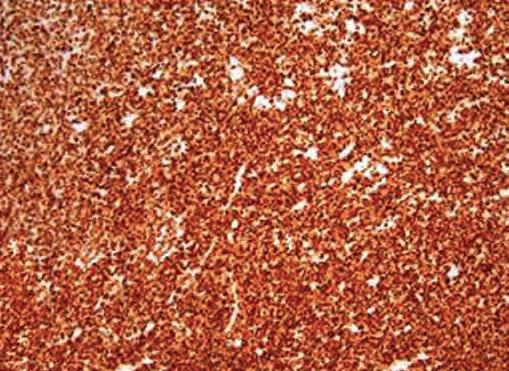
Фото 4: Клинический случай 1. Иммуногистохимический маркер с антителом HMB-45, окрашивающий цитоплазму эпителиальных клеток.
Из-за большого размера опухоли хирургическое лечение не представлялось возможным. Было принято решение назначить радиотерапию. Последующие осмотры выявили частичную регрессию новообразования. Далее планировалось проведение хирургического вмешательства, но женщина в клинику больше не обращалась. Десять месяцев спустя больная была госпитализирована, но отказалась от предлагаемой иммунотерапии и принимала только болеутоляющие средства. Через пятнадцать месяцев пациентка скончалась. Вскрытие не проводилось, поэтому точная причина смерти осталась не выясненной.
Клинический случай 2
В клинику обратился 42-летний мужчина с жалобами на быстро растущую экзофитную массу в области левой щеки.
Три месяца назад пациент не отмечал никакой симптоматики, затем заметил язвочку размером с монету на слизистой оболочке щеки. Образование постепенно увеличивалось до настоящих размеров.
При внешнем осмотре обнаружен единичный крупный плотный пальпируемый неспаянный с тканями лимфатический узел в левой поднижнечелюстной области. Также определялась диффузная, плотная, податливая припухлость, расположенная от левого угла рта и от нижнего края нижней челюсти до середины щечной области. Визуально отмечалось отклонения угла рта в сторону (Фото 5).
Фото 5: Фотография внешнего вида пациента. Искажение лица со смещением в правую сторону и увеличенные поднижнечелюстные лимфатические узлы.
При внутриротовом осмотре обнаружено два экзофитных образования, черно-коричневого цвета, размерами 3 x 4 см и 2 x 2 см, с бугристой поверхностью и плотной консистенцией, локализованные на слизистой оболочке левой щеки от угла рта до области зуба 38 (спереди-назад) и от преддверия полости рта до 1 см над окклюзионной плоскостью (сверху-вниз). В ретромолоярной области отмечен участок гиперпигментации (Фото 6).
Фото 6: Внутриротовой снимок, показывающий экзофитное образование, локализованное от угла рта до области зуба 38.
Проведена биопсия новообразования, которая показала наличие диспластических овальных и веретеновидных меланоцитов в собственной пластинке слизистой, перемежающихся с пигментацией меланином (Фото 7).
Фото 7: Клинический случай 2. Микрофотография (10 x), показывающая инвазивный рост опухоли, атипичные меланоциты и меланофаги.
Совокупность данных, полученных при клиническом, радиологическом и гистологическом исследованиях, дает право поставить диагноз злокачественной инвазивной и in situ меланомы. Сделанное заключение в дальнейшем было подтверждено использованием иммуногистохимического маркера HMB-45 и Melan-A (Фото 4).
В качестве терапии было проведено широкое иссечение образования. Гистопатологическое исследование подтвердило меланому с максимальной плотностью 1,10 мм, которая инфильтрировала поверхностные слои подлежащих тканей и метастазировала в региональный лимфатический узел.
Клинический случай 3
В клинику поступил 65-летний мужчина с жалобами на болезненную припухлость в полости рта с левой стороны, начавшую беспокоить примерно 15 дней назад. За две недели до обращения пациент обнаружил маленькое, плотное образование на верхней десне слева.
При проведении рентгенологического исследования никаких значимых изменений не было обнаружено.
При внешнем осмотре выявлены пальпируемые с двух сторон поднижнечелюстные лимфатические узлы, размерами 2 x 2 см, плотные, подвижные и спаянные с нижним краем нижней челюсти.
При внутриротовом смотре обнаружена плотная возвышающаяся пигментированная припухлость на верхней десне, размерами 0,5 x 1,5 см, расположенная около зубов 21, 22, 23 и 24. Изменение цвета десны затрагивало участок от зуба 21 до 28 и с небной стороны от 21, 22, 23 до 26, 27 и 28. Пигментированные участки наблюдались двусторонне на слизистой оболочке щек и неба.
Проведена биопсия новообразования, которая показала наличие атипичных меланоцитов, перемежающихся с пигментацией меланином и расположенных глубоко в соединительнотканной строме.
Совокупность данных, полученных при клиническом, радиологическом и гистологическом исследованиях, дает право поставить диагноз злокачественной инвазивной меланомы. Сделанное заключение в дальнейшем было подтверждено использованием иммуногистохимического маркера HMB-45 и Melan-A (Фото 8).
Фото 8: Клинический случай 3. Иммуногистохимическое исследование с помощью Melan-A, окрашивающее цитоплазму клеток.
В качестве терапии была проведена резекция верхней челюсти с удалением затронутых лимфатических узлов. Гистопатологическое исследование подтвердило меланому десны плотностью 3,20 мм с вовлечением лимфатических узлов (II).
Клинический случай 4
В клинику обратилась 40-летняя женщина с жалобами на болезненную припухлость в области правого переднего участка десны на верхней челюсти и изменение цвета слизистой с небной стороны. Заболевание началось 4-5 месяцев назад, когда пациентка заметила припухлость в области правого переднего участка десны на верхней челюсти и обратилась к доктору за помощью. На приеме специалист выявил также пигментацию слизистой оболочки со стороны неба.
При проведении рентгенологического исследования никаких значимых изменений не было обнаружено.
При внешнем осмотре выявлен единичный плотный пальпируемый поднижнечелюстной лимфатический узел размерами 5 x 5 см с правой стороны.
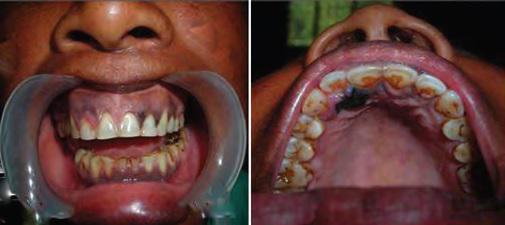
При внутриротовом осмотре обнаружена темная пигментация между зубами 21, 22, 23 и пигментированная плотная плоская припухлость с небной стороны в области 11 и 12, размерами 1 x 1 см, с краями неправильной формы (Фото 9).
Фото 9: Внтуриротовые фотографии. Черная пигментация десны и неба.
Проведена биопсия новообразования, которая показала наличие овальных и веретеновидных видоизмененных меланоцитов в соединительнотканной строме (Фото 10).
Фото 10: Клинический случай 4. Микрофотография (10 x), показывающая атипичные меланоциты в соединительнотканной строме.
Совокупность данных, полученных при клиническом, радиологическом и гистологическом исследованиях, дает право поставить диагноз злокачественной инвазивной меланомы. Сделанное заключение в дальнейшем было подтверждено использованием иммуногистохимических маркеров.
После постановки диагноза первичной меланомы десны в качестве лечения была проведена резекция левой части альвеолярного отростка верхней челюсти с удалением новообразования на десне. Восстановление дефекта произведено с помощью лоскута со щеки, постоперационный период прошел без осложнений. Гистопатологическое исследование подтвердило меланому плотностью 1,5 мм с вовлечением лимфатического узла (I). Восстановительный период проходил без особенностей.
Меланома в полости рта может демонстрировать значительную вариабельность в морфологическом плане, процессе своего развития и клиническом проявлении.
Исследования показывают, что от 20,41% до 34,4% числа всех меланом находятся на поверхности слизистых оболочек и 16% из них – внутри полости рта. Ученые также сообщают о самой подверженной возрастной группе: 56 – 77 лет. Средний возраст пациента, больного меланомой -69,2 года. Согласно разным источникам, по половому признаку (мужчины:женщины) распределение варьирует от 1:1 до 2:1.
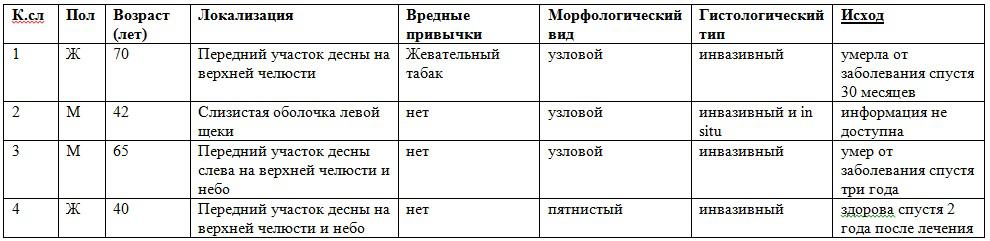
Наиболее часто меланома развивается на верхней челюсти, в большинстве случаев поражая небо (32%), затем следует затрагивание десны на верхней челюсти (16%) и несколько реже образование на слизистой щек, деснах на нижней челюсти, губах, языке и дне полости рта. В нашей статье описаны три случая возникновения опухоли на десне верхней челюсти и один случай на слизистой оболочке щеки, соотношение мужчин и женщин 1:1, что соответствует данным литературы (Таблица 1).
Таблица 1: Клинические и патологоанатомические данные пациентов с первичной меланомой слизистой оболочки полости рта.
К первичной опухоли слизистой оболочки полости рта меланома может относиться только при соответствии критериям, описанным GREEN в 1953 году: присутствие меланомы на слизистой оболочке полости рта, наличие пролиферативной активности и отсутствие первичной меланомы вне полости рта. В описанных нами случаях соблюдаются все приведенные критерии, поэтому мы может говорить о возникшей первичной меланомы в полости рта.
Для подтверждения диагноза необходимо установить наличие пигмента меланина. Данная процедура осуществляется при помощи окраски по Fontana-Masson и подходящих иммуногистохимических маркеров, таких как HMB-45, Melan-A, Tyrosinase и Antimicropthalmia transcription factor. Также анализ на наличие белка S-100 при меланоме является всегда положителеным. В приведенных клинических случаях диагноз был подтвержден использованием маркеров HMB-45 и Melan-A.
Для развития первичной меланомы в полости рта географический признак не имеет значения, как, например, для меланомы кожных покровов, при которой особую важность принимает степень ультрафиолетового облучения. Первичная меланома полости рта – достаточно агрессивное заболевание, и в начале своего развития требует тщательной дифференциальной диагностики с такими состояниями как болезнь Аддисона, саркома Капоши и синдром Пейтца-Егерса. Также меланому необходимо дифференцировать с пигментациями меланином (как по расовой причине, так и возникшую из-за раздражения), невусом, меланоакантомой и другими пигментациями экзогенного происхождения, например изменение цвета десны под воздействием амальгамы.
Delgado Azanero и другие ученые предложили практичный и легко осуществимый способ диагностики меланомы в полости рта и также дифференциации этой опухоли от других пигментных поражений.
Клинический тест заключается в следующем: кусочком бинта растирают поверхность образования, и если он окрашивается в темный цвет, тест считают положительным. Окрашивание объясняют наличием пигмента меланина в поверхностных слоях ткани. Авторы сообщают, что в 84,6% случаев заболевания тест оказался положительным, однако, отрицательный результат еще не исключает наличие данной опухоли, так как иногда злокачественные клетки не внедряются в поверхностные слои эпителия. Меланома на слизистой оболочке полости рта, которая характеризуется как узловая и обладает вертикальным ростом с внедрением в подслизистый слой, считается еще более агрессивной. Прогноз в таких случаях обычно неблагоприятный и зависит от гистологического типа опухоли, глубины ее проникновения и локализации. По данным литературы меланома слизистых оболочек чаще возникает на участках, где ткань покрывает костные образование, например на твердом небе или на десне. Такая локализация еще сильнее ухудшает прогноз заболевания, так как опухоль начинает очень быстро внедряться в костную ткань.
Предвестники заболевания еще полностью не выявлены, однако, некоторые ученые говорят о первоначальной меланоцитарной гиперплазии, которая может считаться началом заболевания. Другие исследователи указывают на важную роль разного рода пигментаций, которые изначально имеют горизонтальный рост и только затем приобретают инвазивный — вертикальный тип роста. Также определенное значение имеют и обычные невусы, которые, что интересно, в полости рта чаще всего располагаются именно на твердом небе, как и меланомы. Впервые первичная меланома в полости рта была описана Weber в 1859 году, однако, четких диагностических критериев, как для меланомы кожных покровов, еще долгое время не существовало. В дальнейшем выдвигалось множество классификаций этого заболеваний, но ни одна из них не была принята как универсальная.
Меланому в полости рта нужно отличать от меланомы кожных покровов и разделять на два гистологических типа: инвазивную и in situ, а также комбинированный вариант инвазивной опухоли с компонентом in situ. Если результат цитологического исследования новообразования сомнительный, то следует использовать понятие «атипичная меланоцитарная пролиферация». Этот термин принимается за предварительный диагноз, в то время как окончательный ставится только после клинического, патологоанатомического обследования, повторной биопсии и постоянного мониторинга. Диагностические критерии, используемые для выявления меланомы кожных покровов (асимметрия, неправильные контуры, изменение цвета, диаметр больше 6 мм и возвышение над поверхностью) могут быть также полезны для диагностики меланомы в полости рта.
Научным институтом было исследовано 50 случаев злокачественных меланом, 15% из которых определены как опухоли in situ, 30% инвазивной формы и 55% имели смешанный характер. В наше статье 3 клинических случая описывают инвазивную меланому и один случай — меланому смешанного вида (Таблица 1). Так как все пациенты обращались на поздних этапах заболевания, предположить какой из компонентов, инвазивный или in situ, появился раньше, достаточно трудно. Однако существует мнение, что комбинированному типу меланомы часто предшествует пигментация, располагающаяся точно на месте будущего развития опухоли.
Локализация на слизистой оболочке значительно затрудняет обнаружение образования самими пациентами, что приводит к несвоевременной диагностике и, в конечном итоге, большому проценту летальных исходов. По статистике, от 13 до 19% всех больных имеют метастазы в лимфатических узлах, а у 16-20% метастазирование развивается за очень короткий промежуток времени. Агрессивное клиническое течение первичной меланомы в полости рта вызывает еще большее количество проблем. Злокачественная меланома на слизистой оболочке составляет 0,2-8,0% от всех меланом и имеет гораздо худший прогноз к выздоровлению, чем схожее заболевание на кожном покрове. Пятилетняя выживаемость больных, пораженных данной опухолью, варьирует от 5,2 до 20%. Однако шансы на выздоровление и восстановление после меланомы сильно повышаются, если диагностику и лечение удалось провести на ранних этапах заболевания.
Хирургическое лечение остается самым эффективным видом терапии злокачественной меланомы. Важно отметить, что хирургическое вмешательство должно быть радикальным и сопровождаться длительным послеоперационным периодом наблюдений. Однако широкое иссечение кожной меланомы с захватом 20-50 мм здоровых тканей, считающееся достаточном, не всегда применимо для меланомы в полости рта.
Очень важным является включение обследования полости рта в общий профилактический осмотр кожных покровов. Для предотвращения развития меланомы слизистой оболочки полости рта любые плотные пигментированные участки, не поддающиеся объяснению, должны быть подвергнуты биопсии. Морфологическая вариабельность, бессимптомное течение, редкость возникновения, плохой прогноз, потребность в специализированном лечении — все те факторы, которые необходимо учитывать при диагностике и выборе терапии данного злокачественного новообразования.
Бдительность, тщательный анализ приведенных и других клинических случаев могут быть весьма полезны для создания четкой классификации, ранней диагностики, а так же способствовать своевременному лечению и улучшению прогноза этой редкой патологии.
источник