Заболевание корней зубов недавно воспринималось стоматологами как непременное руководство к экстракции. В современных условиях вылечить воспаление в этой области не представляется сложным, поскольку важно своевременное обращение в стоматологическую поликлинику и неукоснительное соблюдение врачебных рекомендаций. При разрушенной коронке, но сохраненном корне, возможно протезирование на корень зуба и сохранение его функции.
Воспалительные процессы возникают не только в ротовой полости, но и в любой части человеческого организма. Они грозят тем, что перекидываются на граничные области. По отношению к зубам это особенно важно, поскольку расстояние между ними очень маленькое и достаточно незначительного прогрессирования патологического процесса, чтобы пострадал соседний здоровый зуб. Наиболее страшное последствие воспаления корня – попадание инфекции в кровь и разнесение ее гематогенным путем по всем тканям и органам. Именно поэтому боль, дискомфорт в области челюсти, припухлость десен, образование гнойного мешка есть поводом к безотлагательному обращению к специалисту.
Воспаление корня зуба в стоматологии определяется несколькими понятиями. Если в патологический процесс вовлечен периодонт – ткань, которая плотно удерживает корень в челюстной лунке, то такое заболевание носит название периодонтит. А вот при воспалении корня, осложненного проникновением инфекции в корневой канал, заболевание называется пульпитом. Но не зависимо от различия в определениях патологии основную роль здесь играет инфекция, затронувшая корень.
Воспаление корня чаще всего происходит по двум причинам:
Инфекционный процесс, как правило, начинается не с самого корня, а с пульпы. Заметим, что пульпа наиболее подвержена инфекции в силу того, что большинство стоматологических манипуляций так или иначе затрагивают пульпу и дают возможность для проникновения инфекции внутрь. Пульпит возникает также из-за:
- проникновения микробов через кариозные полости;
- вследствие заноса инфекции через кровь;
- недолеченный ранее кариес, в области которого и развивается инфекция (т.н. гнилой зуб);
- под воздействием некоторых химических веществ;
- вследствие неправильного пломбирования (пересушения или недосушения кариозной полости, неполного вычищения и т.д.).
Травмирование происходит реже, однако и по этой причине возможно воспаление в области корня. Чаще всего травмы возникают
- как следствие неправильного пломбирования, когда на одну сторону коронки при механическом воздействии происходит большее давление, чем на другую;
- как следствие перенесенной травмы (удары в челюсть, падение и т.д.);
- из-за травмирования десны межзубного пространства острым предметом (т.н. маргинальный периодонтит);
- при нарушении целостности сосудистого пучка, которое значительно ослабляет удержание корня в челюстной лунке и провидит к его излишней подвижности;
- при переломе корня из-за грубых стоматологических манипуляций.
Как и все воспалительные процессы, воспаление корня зуба может проходить в острой фазе или в хронической. Симптомы воспаления корня зуба в острой стадии наиболее мучительны для пациента – ощущается острая реакция на холодное и горячее, малейшее прикосновение к пораженному месту вызывает сильную боль, сторона, с которой локализован инфекционный процесс, может отекать. Острое воспаление зуба даже может давать повышение температуры тела, симптомы интоксикации организма. Инфекционный периодонтит на этой стадии диагностировать довольно таки тяжело, поскольку рентгеновское исследование еще не покажет образовавшиеся гнойники на корне зуба.
При не обращении к врачу и попытках самолечения (пациенты начинают полоскать воспаление корня зуба, принимать анестетики и т.д.) болезненные ощущения могут действительно на некоторое время стихнуть, однако это не означает, что нагноение корня зуба прошло само собой. Процесс переходит в иную стадию, при которой вовлекаются мягкие ткани, можно заметить воспаление десны около зуба. Болезненность появляется снова, боль по характеру уже не острая, а тупая и ноющая, но не перестающая. У пациента может повышаться температура, отсутствует аппетит, больной щадит пораженную сторону. Гарантированно возникает отечность и припухлость лица, может быть спровоцирована головная боль. Наличие таких симптомов означает, что начинает скапливаться гной в корне зуба. В дальнейшем гной из полости начнет искать выход и у пациента образуются свищи (десенные или прикорневые), через которые будет выходить наружу.
Если пациент не обращался в такой ситуации к врачу, то заболевание может опять перейти в острую стадию и снова активизируется воспаление под корнем зуба. Несомненно, процесс выхода гноя значительно улучшит состояние больного и снимет некоторые симптомы, однако при наличии «спящей инфекции» риск возникновения воспаления корня очень велик.
Переход заболевания в латентную стадию чреват тем, что между десной и зубом будет все время увеличиваться пространство. Зыбкий от корня зуб не сможет устойчиво держаться в лунке, он расшатывает и может выпасть. При этом стоит учитывать, что кроме потери пораженного инфекцией зуба велика вероятность того, что и здоровые участки будут охвачены патологическим процессом. А это грозит уже потерей нескольких зубов, сложным восстановительным процессом, эстетическими проблемами (образование ямок и впадин на щеках).
Успех в лечении воспаления корней в первую очередь зависит от качественной пломбировки зубных каналов. Если пациент решил сохранить зуб, если воспален канал, то работа стоматологу предстоит длительная. Корневые каналы представляют собой тонкие желобки в корне, которые содержат вены, артерии, нервы, лимфатические сосуды.
Корни зуба имеют от одного до четырех каналов (а иногда и больше), поэтому важно, чтобы все каналы были пролечены. Именно через зубные каналы возможно последующее проникновение инфекции, которое и сведет все предыдущие действия на нет. Поэтому врачи-стоматологи очень долго и тщательно проводят чистку, обработку и пломбировку каналов. Очень важно обнаружить все каналы, даже самые маленькие, поэтому высококлассные специалисты всегда работают с увеличительной техникой, позволяющей увеличить обрабатываемую область в несколько раз.
Также важно и создание правильной формы каналам после прочистки. От этого зависит герметичность их закрытия. После того, как канал очистят, в него обязательно закладывают медикаменты, воздействующие на болезнетворные микробы, бактерии и другие патологические микроорганизмы. И только после этого этапа есть возможность завершить лечение, герметично закрыв полость канала постоянной пломбой. Во многом лечение воспаления зуба зависит от имеющегося в клинике оборудования и квалификации стоматолога, а судить об успешном лечении можно только лишь через год, если периодонтит в течение этого времени не будет беспокоить пациента.
Если воспаление верхушки корня зуба перешло в хроническую стадию, то такого четкого плана лечения выработать не удается, поскольку течение хронического процесса осложняется различными факторами, например, постоянным образованием гнойного мешка. Он будет возникать по причине постоянного инфицирования и активизации процесса под влиянием неблагоприятных факторов (сильной простуды, стоматита и т.д.).
Пациентам важно помнить, если им удалили мешочек над зубом, необходимо придерживаться прописанной врачом антибиотикотерапии, чтобы окончательно победить инфекцию.
Так, при фиброзной хронической форме высока эффективность немедленной установки временной пломбы. При наличии места выхода гнойного содержимого или четко сформировавшейся кисты врач назначает антибиотики при воспалении корня зуба. Уже после того, когда каналы очистятся от гноя, начинается стандартное лечение заболевания.
Лечение всех форм воспаления корня достаточно длительное и требует не менее четырех посещений стоматолога. В этот период это время врач контролирует процесс, следит за динамикой и при улучшениях проводит пломбирование корня зуба.
Если терапия не приносит желаемых результатов, то стоматолог-терапевт решает удалять воспаленный зуб. Эта операция выполняется в хирургическом отделении стоматологической клиники. Удаление воспаленного зуба, как правило, относят к срочным операциям, то есть тем, которые не грозят жизни пациента, но проводятся в ближайшие дни. Перед удалением делается рентген с целью определение расположения и состояния корней.
Сама процедура удаления состоит из нескольких этапов:
- отделение шейки зуба от десны;
- наложение щипцов;
- раскачивание и поворачивание коронки и корня (для потери связи с кровеносными сосудами и нервами);
- непосредственное извлечение из лунки.
После удаления врач осматривает полость, при необходимости делает разрез для дренажа гнойного содержимого и устанавливает плотную турунду с лекарством на время. Если сломан корень зуба, то потребуется дополнительное извлечение отломков из лунки. В дальнейшем показано наблюдение у стоматолога, чтобы предотвратить воспалительный процесс после удаления зуба.
После лечения воспаления корня зубов важна профилактика, а именно – своевременная и качественная терапия кариеса и пульпита. Эти заболевания становятся основными провокаторами для повторного периодонтита. Также врачи советуют обратить внимание и на старые пломбы, которые изменили цвет коронки и сделали ее серой. Такие коронки называют резорцин-формалиновыми.
Современная стоматология указывает, что старые пломбы способны стать причиной возникновения периодонтита. Чтобы обезопасить себя от вторичного периодонтита, нужно удалить старые пломбы, повторно обработать каналы и закрыть их новыми пломбами из современных пломбировочных материалов высокого качества.
источник
Экстракция (удаление) любой единицы зубного ряда считается в стоматологии полноценным оперативным вмешательством, поэтому данные манипуляции всегда сопряжены с высоким риском развития осложнений. Воспаление после удаления зуба – одно из них: патологический процесс может обуславливаться как врачебной ошибкой, так и несоблюдением элементарных правил ухода за ротовой полостью самим пациентом, перенесшим операцию.
Здоровая регенерация мягких тканей лунки после удаления зуба (фото выше) сопровождается формированием естественного кровяного сгустка, защищающего образовавшуюся рану от инфицирования. Этот тромб ни в коем случае нельзя удалять (растворять, вычищать, вымывать). Восстановление десны при корректно проведенной экстракции начинается на 3–4 сутки после операции.
Если манипуляции были сопряжены с дополнительными травматичными вмешательствами (зуб был разрушен, стоматологу пришлось разрезать десну), не исключено, что процесс заживления лунки растянется на неделю, а то и на более продолжительный срок. Как правило, отмечается сильное воспаление десны после удаления зуба мудрости («восьмерки» или третьих моляров – так в стоматологии еще называют эти проблемные единицы).
Многих пациентов беспокоит тот факт, что через несколько дней после экстракции на дне пустой лунки образуется плотная белая пленка – это здоровая реакция организма, защитный фибрин, перекрывающий рану от «атак» патогенов. Удалять такую пленку (так же как и кровяной сгусток) ни в коем случае нельзя.
Любая операция в стоматологии – травма мягких тканей, в ряде случаев воспаляется десна не только «рабочего», но и соседнего зуба. То, насколько быстро и безболезненно происходит заживление пустой лунки, зависит от ряда факторов: глубины (объема) проведенного хирургического вмешательства, локализации очага операции (так, после удаления зуба мудрости десна воспаляется гораздо чаще), наличия сопутствующих стоматологических проблем, «состоятельности» иммунитета и других особенностей организма пациента.
В список наиболее распространенных осложнений, возникающих по завершении операции, входят:
- альвеолит;
- периостит;
- периодонтит;
- травма десны зубными осколками;
- стоматологические парезы.
Альвеолитом называют воспаление стенок пустой лунки удаленного зуба. Ему свойственны покраснение, отечность, «дергающая» боль. У пациента может незначительно повышаться температура тела, появляться слабость, недомогание. Альвеолит может протекать в нескольких клинических формах:
- серозной (начальная стадия воспаления, десна отечна, становится рыхлой, изменяет цвет, болезненна, гиперемирована);
- гнойной (увеличены лимфоузлы, повышена температура тела, во рту присутствует неприятный гнилостный привкус, боль в лунке пульсирующая, дергающая);
- гипертрофической (хронизация воспалительного процесса, боль и отечность отсутствуют, мягкие ткани приобретают синюшный оттенок, из раны при надавливании вытекает гной).
Периостит – воспалительный процесс, поражающий надкостницу зуба (в народе данное заболевание получило название «флюса). Периодонтит поражает оболочку зубного корня, а также окружающие его мягкие ткани. Классические признаки – увеличение подчелюстных лимфоузлов, отечность, припухлость щеки с «рабочей» стороны, пульсирующая боль в десне, повышение температуры тела.
При наличии осколков не полностью удаленного зуба в ране также развивается воспаление травматического происхождения. Стоматологические парезы (онемение) в течение непродолжительного времени после операции считаются вариантом физиологической нормы, но если подобное явление сохраняется несколько месяцев, пациенту непременно требуется медицинская помощь.
Воспаление лунки «сигнализирует» о своем развитии следующими проявлениями:
- рана кровоточит, остановить кровь не помогают даже холодные компрессы;
- покраснение, отечность, болезненность не проходят даже через 5-7 дней после экстракции;
- появляется гнилостный запах изо рта;
- пациента преследуют периодические приступы острой пульсирующей боли в пустой лунке;
- опухает щека, из раны выделяется гной;
- цвет образовавшейся фиброзной пленки изменился на зеленоватый, серый или коричневый;
- присутствует онемение челюсти, щеки (один из признаков повреждения тройничного нерва), в таком случае пациенту требуется незамедлительное амбулаторное лечение.
Перед тем как приступать к операции, стоматолог в обязательном порядке должен опросить пациента относительно наличия у него хронических заболеваний, обуславливающих плохую свертываемость крови и медленное заживление ран. В список таковых входят, прежде всего, гемофилия и сахарный диабет. Кроме этого, риск появления постоперационных осложнений увеличивается у пациентов, на постоянной основе принимающих препараты, разжижающие кровь (профилактика тромбообразования).
Далее расписаны разные виды решения проблемы.
Что делать при альвеолите: обратиться за помощью к стоматологу. Врач проведет кюретаж (выскабливание лунки с последующей санацией), наложит на рану тампон, пропитанный антисептическим раствором. Периостит (флюс, абсцесс) требует хирургического вмешательства – гниющие очаги вскрывают под местной анестезией, проводят медикаментозное лечение противовоспалительными, обезболивающими препаратами, назначают антибактериальные препараты.
При периодонтите воспаление лечат комплексно, используя системные и местные средства с антибактериальными, обезболивающими, противовоспалительными, антисептическими свойствами. Отколовшиеся во время операции осколки зуба удаляют хирургическим путем, для устранения воспалительного процесса в десне используют уже описанные методы. При не проходящих продолжительное время парезах пациенту может понадобиться помощь опытного невролога.
Для снятия воспаления в лунке (десне) в стоматологии применяются такие лекарственные средства:
- Макролидные антибиотики (Азитрал, Сумамед) или Фторхинолоны (Спарфлоксацин, Левофлоксацин).
- Полоскания, аппликации, ванночки с использованием антисептиков (Хлоргексидина, Стоматидина). Процедуры проводят не реже 3 раз в день после приемов пищи. Дополнить аптечные средства можно домашними составами – отварами ромашки, календулы, шалфея.
- При сильной боли пациенту назначают таблетки Кетанова, Темпалгина.
Микроволновое воздействие способствует лучшему отхождению экссудата в случае нагноения, а УФО обеспечивает быструю и здоровую регенерацию мягких тканей. При правильно проведенном лечении лунка восстанавливается в течение 10 дней, а воспалительный процесс окончательно сходит на нет за 2 недели.
Борьба с фиброзирующим альвеолитом предполагает прием антиоксидантов, использование цитостатиков, при наличии показаний – гормональное лечение (глюкокортикостероиды). Справиться с одышкой помогают препараты-бронхолитики, устранить повышенную свертываемость крови можно антикоагулянтами.
Убрать незначительный гингивит (воспаление десны) после экстракции можно и в домашних условиях. Допустимо это лишь в случае, если отсутствуют симптомы нагноения и пациент знает, как его организм реагирует на те или иные лекарства. Так, купировать болевой синдром помогают системные обезболивающие препараты – Кетанов, Доларен, Солпадеин, Анальгин.
Чтобы свести на нет риск появления неприятных симптомов после операции, в течение получаса по завершении манипуляций нельзя снимать заложенный в пустую лунку тампон, пропитанный лекарственным средством. На тот же срок рекомендуется отказаться от еды, при наличии кровотечения успокоить поврежденную десну поможет холодный компресс (например, кубик льда).
Важно : несмотря на то, что лечение воспаления десны после удаления зуба не обходится без полосканий, проводить эти процедуры необходимо крайне осторожно (чтобы не вымыть из лунки защитный сгусток крови). В первый день после операции лучше вовсе отказаться от подобных манипуляций, на второй в лечебных целях можно использовать аптечные антисептические растворы или отвары (настои) лекарственных трав, приготовленные самостоятельно в домашних условиях.
Рассмотрим несколько полезных рецептов, которые можно использовать в лечении альвеолита и гингивита после экстракции. Так, 1 ст. л. сухого измельченного шалфея (аптечной ромашки, календулы) запаривают 250 мл крутого кипятка, оставляют на час настаиваться, предварительно укутав полотенцем. Готовое лекарство фильтруют, используют для полосканий (лучше проводить их как можно чаще – 1 раз/каждые 2-3 часа). При корректно проведенных мероприятиях воспаление окончательно успокаивается, а пустая лунка затягивается через две недели после начала лечения.
Смазывать пустую лунку полезно следующими целебными составами (купируют воспаление, ускоряют заживление, снимают боль):
- смешивают по 20 капель масла гвоздик, чайного дерева и жидких витаминов А,Е, добавляют щепотку кайенского перца. В полученном лекарстве смачивают ватный тампон, прикладывают его к болезненному очагу;
- пищевую соду смачивают водой (должна получиться паста), накладывают на воспаленную десну.
Предотвратить воспаление и не допустить заражение крови – главное осложнение некорректно проведенной экстракции – поможет соблюдение элементарных правил гигиены после операции. Так, не стоит злоупотреблять лечебными полосканиями, чтобы не вымыть сгусток крови и не подставить рану атакам патогенов. На время заживления рекомендуется отказаться от горячей, холодной и другой «травматичной» пищи, нельзя трогать лунку пальцами, очищать ее зубочистками либо другими посторонними предметами.
При появлении симптомов сепсиса (острой боли в десне, резкого «скачка» температуры, сильной отечности щеки, челюсти, выделении гнойного экссудата) следует незамедлительно обратиться за медицинской помощью. Септическое поражение может обернуться летальным исходом. Итак, экстракция зуба – полноценное хирургическое вмешательство, которое при непрофессиональной работе стоматолога или несоблюдении правил гигиены полости рта самим пациентом может обернуться рядом серьезных осложнений.
В список наиболее распространенных из них входят местные воспалительные процессы – альвеолит, гингивит, периостит, а также травмы десны и онемение мягких тканей. Борьбу с любыми стоматологическими осложнениями после удаления зуба должен проводить только профессиональный врач, чтобы избежать абсцесса, сепсиса и других жизнеугрожающих состояний.
источник
Процесс удаления (экстракции) зуба не всегда проходит легко и просто. Многие знают, что эта маленькая операция доставляет немало дискомфорта. Да, благодаря эффективным методикам, современному оборудованию и медицинским препаратам, сегодня стоматология может сделать эту процедуру менее болезненной и более безопасной. Однако, это все же хирургическое вмешательство, которое иногда даже требует наложения швов. Поэтому после таких манипуляций пациент некоторое время может чувствовать боль, а десна может опухать.
Эти симптомы не всегда сигнализируют о том, что что-то пошло не так. Но иногда они действительно могут свидетельствовать о развитии осложнения – воспалении десны после удаления зуба (является основным симптомом альвеолита). Ниже в статье найдете полезную информацию о том, как распознать проблему, какое лечение патологии существует и как не допустить развития серьезных осложнений.
Если вас беспокоят небольшая кровоточивость десен и болезненность ранки сразу после удаления зуба – это вполне естественно, и является результатом вмешательства в живые ткани организма. Бояться не нужно, а важно наблюдать за своим состоянием в динамике. Отеки, воспаление и припухлость десны, легкое повышение температуры тела в норме должны пойти на спад через 2-3 дня после проведения процедуры. Но в тех случаях, когда тревожные симптомы нарастают, пора подумать о посещении стоматолога.
К признакам, которые должны вас насторожить, относятся и другие неприятные явления: острые приступообразные или постоянные ноющие болевые ощущения, отдающие в челюсть, голову, повышенная температура тела (она может доходить до 39 градусов и даже выше), зловонный запах изо рта. Забить тревогу также пора, когда на месте недавно удаленного зуба отсутствует сгусток крови, зато отчетливо просматривается нагнаивающаяся область. Десна вокруг при этом будет отечной, воспаленной, покрытой серо-зеленоватым налетом. Не удивляйтесь, что в подобной ситуации у вас будут увеличены и болезненны подчелюстные лимфоузлы.
К общим факторам, на фоне которых может развиться патологический процесс, относится достаточно много провоцирующих воспаление ситуаций. Среди них простудные заболевания и острые респираторные вирусные инфекции, протекающие в организме, общее ослабление иммунитета, глубокий кариес, являющийся источником патогенных микроорганизмов. Что касается основных причин, то тут специалисты выделяют следующие:
- глубокое повреждение десны в результате травмирования: во-первых, промах мог допустить стоматолог-хирург, который проводил процедуру (оставил в ранке обломки корня, например). Также неприятность могла произойти еще и на фоне сложного удаления зубов, например, восьмерок (зубы мудрости), у которых были переплетены корни, сильно разрушенных или кривых, не до конца прорезавшихся зубов.
- ошибки при введении анестезии,
- занесение инфекции из-за плохой обработки медицинских инструментов,
- в лунке нет сгустка крови: сразу после процедуры удаления, врач сжимает края ранки для того, чтобы она наполнилась кровью. Через некоторое время она превращается в сгусток, который призван защищать поврежденную область от воздействия вредоносных микроорганизмов. Теперь понимаете, почему специалисты настоятельно рекомендуют исключить резкие полоскания в первые сутки после оперативного вмешательства? Чтобы не повредить этот самый сгусток или не вымыть его,
- инфицирование ранки из-за халатности пациента: отсутствие интенсивных полосканий – это не повод полностью исключать ежедневные гигиенические процедуры. Так же важно помнить правило: покушали – сделайте ротовые ванночки с отварами трав или антисептиков (но не полоскания. ).
Важно! Воспаление десны после экстракции встречается примерно в 4% случаев. Это же осложнение после удаления «зуба мудрости» встречается гораздо чаще – в 25-30%, 1 потому что восьмерки наиболее часто растут неправильно или прорезываются с отклонениями от нормы. Самый яркий пример тому – это совместное проявление ретенции и дистопиии.
Итак, если десна воспалилась, болит, а попасть к доктору пока не получается, что делать, чем снять воспаление десны дома? Можно делать ванночки из теплых отваров растений, которые обладают антисептическим действием – ромашка, шалфей. Только не забывайте, что полоскать ими рот нельзя! Отвар нужно просто подержать во рту около 1-2 минут. Повторять эту процедуру рекомендуется несколько раз в час, пока неприятные ощущения не притупятся.
Важно! Нельзя использовать ванночки или полоскания с содой и перекисью водорода. В данном случае они принесут больше вреда, чем пользы, т.к. будут агрессивно воздействовать на поврежденные ткани, вызывая их раздражение.
В первые дни к щеке с больной стороны можно прикладывать холод, который ослабляет неприятные ощущения и тормозит развитие болезнетворных микроорганизмов. Кроме того, холодные компрессы отлично снимают отеки и снижают риск появления гематом после оперативных вмешательств. Для этой цели хорошо подойдут смоченное в холодной воде полотенце, лед или другие продукты из морозильной камеры (их обязательно нужно завернуть в полотенце или другую ткань), бутылка с холодной водой. Если боль не утихает, можно принять обезболивающее «Кеторол», «Найз», «Баралгин» и др.
Увлекаться самолечением не стоит, т.к. вышеперечисленные меры помогут лишь ослабить симптомы, но не устранить первопричину патологии.
Итак, как вылечить воспаление десен? Конечно же, обратившись к специалисту. Врач оценит картину и подберет наиболее эффективное лечение. В некоторых случаях придется провести следующие процедуры:
- установка дренажа, который представляет собой трубочку: через него из лунки будет вытекать гной, сукровица,
- качественное очищение ранки от кусочков пищи, нагноений или оставшихся в ней после удаления обломков корня, обработка антисептическими растворами,
- ушивание: швы закроют ранку, а значит инфекция не сможет снова туда проникнуть.
Также врач назначит препараты для местного применения, например, антисептические растворы («Фурацилин», «Мирамистин», «Хлоргексидин») и анальгетики (спреи «Оралсепт», «Тэнфлекс» и др.). Чтобы снять боль, доктор порекомендует несколько дней принимать обезболивающие препараты: «Ибупрофен», «Диклофенак», «Кетанов». От «Аспирина» лучше отказаться, поскольку он разжижает кровь и может вызвать кровотечение.
Антибиотики при воспалении десны назначают только в том случае, когда патология активно развивается или же если процесс был достаточно запущенным. Курс такого лечения составляет 5-7 и даже 10 дней. Используются препараты «Олететрин», «Линкомицин», «Грамицидин». Помните, что прекращать принимать антибиотики на полпути ни в коем случае нельзя – организм к ним привыкнет, после чего возобновление лечения будет не столь эффективно, плюсом получите дисбактериоз кишечника. Назначили курс в 10 дней – пьем препарат все десять дней, даже если уже на пятый вам стало значительно лучше.
Здесь все зависит от того, на каком сроке находится беременная женщина, а также от возможной угрозы здоровью будущей маме и малышу. Риск не должен превышать пользы. Воспаление нужно лечить в любом случае – ведь источник заразы и инфицирования опасен не только для мамы, но и для самого малыша. Единственное, что в отношении беременных вопрос стоит о целесообразности назначения тех или иных лекарств, об отсутствии противопоказания к ним.
В любом случае не нужно слушать советы друзей, рекомендации на различных форумах в интернете и пытаться самостоятельно подобрать безопасное народное средство. Нужно в обязательном порядке проконсультироваться с врачом.
Что точно не навредит – ванночки из солевых растворов и травяных отваров. Однако нужно строго следовать дозировке и соблюдать график этих мероприятий. Во втором триместре беременности (относительно безопасном) можно принимать некоторые нестероидные препараты с противовоспалительным эффектом, гомеопатические средства. Но стоит еще раз повторить: только специалист может решать, насколько опасно воспаление для беременной и плода, и какие меры лучше предпринять.
Помимо неприятных ощущений, альвеолит таит в себе массу опасностей. Если своевременно не обратиться за медицинской помощью, организм человека может серьезно пострадать. Так, альвеолит может стать причиной флюса, т.е. воспаления надкостницы, который выражается в отечности десен, опухании щек, увеличении температуры и невыносимой боли.
«Удалили мне как-то нижний зуб мудрости… Удаление сложное было, мало того, что зуб не до конца прорезался, так еще и криво лез, упираясь в соседний. Доктор намучался, но справился. После дала мне рекомендации, как ухаживать за ранкой. А я жутко стеснительная и мнительная, поэтому решила, что ничего не будет, если я в этот же день пополощу рот, чтобы не было неприятного запаха. Через пару дней боль стала усиливаться, казалось болела вся челюсть и голова, поднялась температура, увеличились лимфоузлы. Бегом к врачу! Доктор сказал, что из-за того, что я вымыла кровяной сгусток, в ранку попала инфекция и началось воспаление. Сделали санацию, назначили антибиотики и через неделю все наладилось. Никогда больше не ослушаюсь доктора.»
Елена М., из отзыва на сайте Woman.ru
Кроме этого, разрастание гнойного воспаления десны грозит развитием остеомиелита, а это заболевание непременно приведет к образованию гнойных абсцессов или же флегмоны, которая распространится уже на всю челюсть, а не только на один зуб. В таком случае инфекция распространяется молниеносно и может проникнуть в кровь, спровоцировав ее заражение (сепсис). Исход этого осложнения весьма печальный – человек погибает в считанные дни. Не занимайтесь самолечением, а при первых же тревожных сигналах обратитесь к специалисту.
Чтобы защитить себя от нежелательных проблем в первую очередь нужно выполнять все указания врача. Ниже – несколько простых рекомендаций, которых желательно придерживаться:
- ватный тампон, который специалист сразу же после процедуры поместил в поврежденную механическим воздействием лунку, нужно достать не позже чем через двадцать минут. Если его вынуть слишком рано, в ранку запросто «проберется» инфекция. Если передержите больше положенного времени, то он может препятствовать образованию сгустка, который так необходим для полного заживления и защиты,
- важно отказаться от еды и воды на протяжении первых 2-3 часов после процедуры, а в ближайшую пару дней лучше отказаться от слишком горячих блюд и напитков т.к. они могут спровоцировать кровотечение,
- пару дней нужно воздержаться от занятий спортом, посещения бани, парилок, принятия горячей ванны, не употреблять алкоголь т.к. расширение сосудов опять же приведет к кровотечению из ранки,
- нельзя ковырять ранку, трогать ее языком,
- заменить полоскание теплыми ванночками. С этой целью хорошо подойдут отвары целебных трав, которые набирают в рот, держат пару минут, а потом выплевывают,
- нельзя греть область лица, так как это вызовет активный прилив крови, чего допускать в период реабилитации категорически нельзя. А вот холод наоборот, допускается, он поможет снизить интенсивность болевых ощущений и других проявлений. Достаточно приложить что-то холодное, но предварительно лед или замороженное мясо нужно поместить в полотенце, чтобы не получить травму и некроз тканей,
- не нужно пользоваться зубной щеткой и пастой сразу после операции, а в последующие дни осуществлять гигиену очень аккуратно,
- отказаться на время от твердой пищи, и пережевывать продукты здоровой стороной челюсти.
Если пациент ответственно отнесется к выбору специалиста и к последующему уходу за ранкой, то осложнения ему не грозят. И помните, лучше один раз потерпеть и выполнить все необходимые условия для скорейшего выздоровления, чем потом длительное время страдать от неприятных осложнений.
1 По данным ВОЗ – Всемирная организация здравоохранения.
источник
Воспаление десны (флюс) – часто встречающееся заболевание ротовой полости. Это общая проблема может возникать по разным причинам.
Если вы страдаете отеком десны, который длится дольше нескольких дней, вам следует обратиться к своему стоматологу.
Бывает, что посещение стоматолога откладывается по каким-то причинам, а опухшая десна создает дискомфорт, поэтому мы приготовили несколько способов, которые можно предпринять для облегчения состояния в домашних условиях.
Болезненные ощущения в полости рта могут быть вызваны различными причинами:
- воспаление в верхушке зубного корня;
- кариес и пульпит;
- удаление зуба;
- появление зуба мудрости;
- гингивит, пародонтоз;
- некачественная гигиена рта, зубной камень;
- травмирование десны после протезирования;
- некорректное питание;
- нарушение иммунитета.
Независимо от причины необходимо принять срочные меры для облегчения состояния и предотвращения осложнения.
Существует множество провоцирующих факторов, указывающих на то, почему воспалилась десна около зуба. Часто воспаление бывает спровоцировано стоматологическими патологиями. На появление воспалительного процесса оказывает влияние:
- простуда;
- курение;
- несвоевременное обращение за медицинской помощью;
- стрессы.
Также состояние отечности может быть вызвано болезнью сердечно-сосудистой системы либо нарушением работы организма в целом.
Иногда ситуация не требует медицинского вмешательства. Если опухоли предшествовало удаление зуба, это нормальная реакция, при условии уменьшения припухлости с каждым днем.
Бывает достаточно прополоскать ротовую полость травяным настоем или сменить щетку. Визит к стоматологу неизбежен, если к отеку присоединяться следующие симптомы:
- усиливающееся воспаление и боль десны;
- помимо опухоли нарушается целостность зуба;
- наличие гнойника;
- болезненные ощущения при надкусывании;
- ухудшение самочувствия, температура, озноб, слабость;
- повторное воспаление десны;
- возникновение кровоточивости после употребления жесткой пищи;
- боль при глотании;
- распространение опухоли на щеку
- наличие гнилостного запаха;
Своевременное обращение в поликлинику позволит найти причину припухлости и устранить ее.
- 1 стадия. На первых стадиях все протекает почти бессимптомно. Болезнь начинается с появления кровоточивости десен. Это начало воспалительного процесса.
- 2 стадия. Через небольшой промежуток времени присоединяется отечность слизистой оболочки десен, постепенно захватывающая близлежащие ткани. Причиняя дискомфорт. Появляется высокая, постепенно усиливающаяся чувствительность десен,
- 3 стадия. На следующих стадиях боль затрагивает лицо, ярко выражена. Пациенту трудно двигать челюстью. Боль сохраняется и при состоянии покоя. Это вызвано поражением нервных волокон мышечной ткани.
Ухудшается общее самочувствие человека, повышается температура, возникает слабость, озноб, как снять опухоль? Своевременно начатое грамотное лечение способствуют скорому выздоровлению и возвращению к полноценной жизни.
Для получения эффективного результата лечения и ликвидации очага воспаления необходимо определить диагноз, и получить рекомендации стоматолога.
Врач сделает рентген для уточнения диагноза, размера воспаления и определит варианты терапии. В основном терапевтические действия бывают следующими:
- Консервативное лечение. При этом методе происходит отток гноя через корневые каналы.
- Хирургическое лечение. Удаляется зуб, и прочищаются лунки.
- Комбинированные процедуры. Если существует наличие воспалительного процесса, но зуб необходимо сохранить, применяется способ наложения антисептика под пломбу. Делается разрез для выхода гноя Какой метод используется, решает врач стоматолог.
Назначаются процедуры для проведения лечения в домашних условиях:
- полоскания;
- прием антибиотиков;
- противовоспалительные средства.
После осмотра и определения диагноза специалист назначает медикаментозное лечение против воспаления десен.
Зубные пасты, способствующие устранению воспалительного процесса:
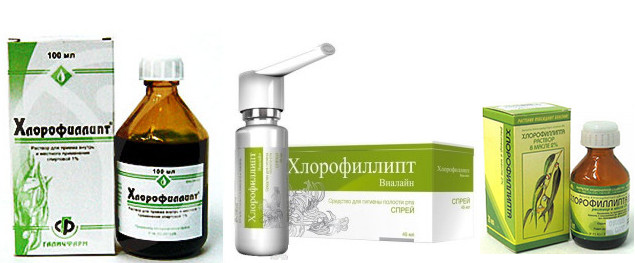
Полоскание рта противовоспалительными препаратами:
Также применяются средства:
Для снятия воспаления десен назначается антибактериальное лечение, прием антибиотиков:
Если у пациента имеется болезнь сахарный диабет, то используют лекарства:
Все препараты назначает врач, не занимайтесь самолечением.
При неэффективности лечения щадящими методами проводится хирургическое вмешательство. Хирургические методы способствуют устранению прогрессирования болезни. Оперативные вмешательства могут быть 3 видов:
- Открытый кюретаж. Операция происходит с применением местного наркоза и дает возможность очищения глубоких карманов. На деснах делаются надрезы, и проводится очищение ультразвуком. Полость наполняется препаратами, стимулирующими рост тканей. После проведения процедуры надрезы зашиваются, операция считается оконченной. В последнее время кюретаж выполняется с помощью диодных лазеров: без кровопотерь и безболезненно.
- Гингивэктомия. Операция происходит под местным наркозом. Удаляется часть десны, пародонтальные карманы. Происходит укрепление костной ткани.
- Пластика десен. Проводится удаление части десневой ткани, выравнивается высота десен, восстанавливается карман, придается эстетический вид. Операция осуществляется с использованием местного или общего наркоза. Выбор предоставляется пациенту. Методы лечения определяет специалист.
Если предстоит хирургическое вмешательство, не стоит бояться этого, квалифицированные специалисты предотвратят осложнение болезни.
Что предпринять в домашних условиях с опухшей десной? Бывает опухоль присутствует, но зуб не болит, что делать в этом случае? Если у человека нет возможности получить квалифицированную медицинскую помощь, можно выполнить несколько процедур в домашних условиях для облегчения своего состояния.
Лучше не доводить дело до осложнения и принять срочные меры до осмотра специалиста.
- Полоскание рта водно-солевым раствором. Следует взять 1 ч. л. соли, добавить столько же соды на 1 стакан воды. Можно полоскать десна раствором с применением антисептиков: Фурацилин, Хлоргексидин, соблюдая инструкции;.
- Чистка зубов с использованием противовоспалительных паст против кровоточивости: Пародонтакс, Тебодонт.
- Обрабатывание десен препаратом Метрогил Дента после чистки зубов 3 раза в день.
- При возникновении болезненных ощущений при чистке зубов, следует обработать десну анестетиком Дентол.
Воспаленную десну нельзя прогревать грелкой. При нагревании микроорганизмы активно размножаются, что приводит к усилению воспаления.
Если через 2 дня нет положительного результата, следует обратиться в стоматологическую поликлинику для оказания квалифицированного лечения.
Не стоит принимать антибиотики без назначения врача, чтобы не смазать картину болезни. Не рекомендуется смешивать различные препараты, чтобы не нанести вреда здоровью.
Для устранения припухлости десен применяют народные средства (травы). Пациенты интересуются, чем полоскать в домашних условиях полость рта, какие выбрать средства?
- Ромашка обладает противовоспалительными свойствами. Взять 2 столовые ложки сухих цветков и добавить 1 стакан кипяченой горячей воды. Следует процедить остуженный настой и использовать его для полоскания рта.
- Лекарство на основе тысячелистника принесет облегчение пациентам с воспалением десен. 2 ст. л. сухих цветков заливают 0,5 литрами горячей воды и кипятят на медленном огне четверть часа. Затем раствор следует процедить и применять несколько раз в день для полоскания ротовой полости. .
- При опухоли десен часто применяется подорожник. Лист растения необходимо приложить к больным местам. Из подорожника готовится настой или отвар.
- Крапива используется для предотвращения кровоточивости десен. Трава заливается крутым кипятком, затем настаивается 30 минут. Применяется настой для полоскания рта после еды.
- Цветы календулы отличаются высокой эффективностью при опухолях десен. Лекарственное растение обладает ранозаживляющими и противовоспалительными свойствами. Это самое простое и доступное средство для проблем деснами.
- Хороший результат дает лечение с применением золотого уса. Измельчить крупный лист и заварить кипятком в количестве 1 стакана. Настаивать 2-3 часа под крышкой. Средство процедить, добавить чайную ложку соли и полоскать рот 2 раза в день.
Также из народных средств применяются следующие способы:
- По совету народной медицины при возникновении состояния, когда опухла десна около зуба, необходимо приложить мякоть растения алоэ к воспаленному месту, приготавливается содовый раствор с добавлением небольшого количества соли. Для усиления результата вливается 50 мл раствора, в котором содержатся листья шалфея.
- Отличным антисептическим лекарством является перекись водорода. Раствор используется при воспалении десен для полоскания.
- Кора дуба обладает лечебным эффектом. Настой прекращает воспаление и устраняет неприятные запахи изо рта.
- Свойствами, влияющими на опухоль десен, обладает прополис. 20 капель настойки следует развести в стакане теплой воды. Раствор применяется для полоскания рта несколько раз в сутки.
- Мелко измельчают хвою, помещают в эмалированную кастрюлю, затем заливают водой и доводят до кипения. Отвар остужают и процеживают. Следует полоскать рот полученным средством 3-4 раза в течение дня, до облегчения состояния.
- Взять свеклу, натереть ее на терке. Полученную массу положить за щеку на 20 минут. Затем прополоскать настоем из трав.
- Сырую картофелину небольшого размера тщательно вымыть и натереть на мелкой терке вместе с кожурой. Прикладывать к больной щеке 3-4 раза в день, меняя свежий состав.
Рецептов для домашнего лечения очень много, следует выбрать эффективный метод, который подходит больше всего вам.
При воспалении десен пища не должна оказывать давления на опухоль и раздражать больные десны.
В меню должны включаться продукты, содержащие витамины, микроэлементы, минеральные вещества, способствующие улучшению состояния зубов, повышению иммунитета.
Пересмотрите рацион питания.
- Молочные продукты восстанавливают у человека недостаток кальция, который является материалом для строительства костной ткани. Необходимо включать в состав меню кисломолочные продукты, творог, сыр.
- Цитрусовые, квашенная капуста, ягоды, содержащие витамин С укрепят сосуды, уменьшат кровоточивость десен.
- Свежая зелень является эффективным средством для крепости зубов. В ней содержится много полезных веществ. Содержащие калий, витамин В, такие овощи, как петрушка, укроп, кинза, повышают иммунную защиту, осуществляют борьбу с инфекциями, избавляют от зубного налета.
- В чесноке, луке, содержится цинк, являющийся сильным антиоксидантом, борющимся с воспалительными явлениями в тканях.
- Продукты пчеловодства повышают иммунную защиту, способствуют защите десен от воспалительных процессов.
- Ягоды, содержащие пектины, способствуют прекращению развития инфекции.
- Яйца, кедровые орехи, миндаль являются источником витамина Д.
Стоматологи рекомендуют проводить массаж, чтобы укрепить состояние десен для профилактики заболеваний. Во время гигиенической процедуры чистки зубов проводите массаж области десен круговыми движениями в течение 2 минут. Эта простая процедура дает хороший эффект.
Применяется следующие упражнение:
Губы сомкнуть и дотронуться языком до внутренней части верхней челюсти. Постучите зубами 20-30 раз .
Проводить этот способ следует 3 раза за день . Манипуляция укрепляет мышцы рта и области десен. Уделите немного времени для здоровья своих десен.
Чтобы десны сохраняли здоровье, следует соблюдать профилактические меры:
- правильная гигиена ротовой полости (чистка зубов 2 раза в день 3 минуты);
- подбор щетки, учитывая жесткости;
- применение лечебных паст;
- сбалансированное питание.
- здоровый образ жизни.
- профилактический осмотр у стоматолога не реже, чем раз в полгода профессиональное очищение от отложений.
Следует соблюдать эти несложные правила, ведь болезнь легче предупредить, чем проходить изнурительное лечение.
Для укрепления организма и предотвращения воспаления десен организму необходимы витамины.
- Когда у человека не хватает витамина А, это может ослабить состояние десен и привести к ухудшению состояния зубной эмали. Витамин A содержится в моркови, фруктах оранжевого цвета, рыбьем жире, печени.
- Недостаток витамина Д может привести к целостности костной ткани и возникновению кариозных полостей. Содержится витамин в молоке, в жирной рыбе, желтке яиц.
- Когда в организме не хватает витамина С десны начинают кровоточить, понижается иммунная защита. Пополнить его содержание в организме помогут апельсины, черная смородина, красный перец, шиповник, щавель.
- Недостаток витамина В приводит к потере зубов. Витамин содержится в молоке, бобовых, гречке, дрожжах, чесноке, говяжьей печени
- Витамин Е влияет на заживление ран. Содержится в треске, сливочном масле, пшенице.
- Витамин К помогает устранить кровоточивости десен. В большом количестве он присутствует в помидорах, зеленом горошке, в картофеле.
- Дефицит витамина Р негативно отражается на состоянии ротовой полости. Содержится в бобовых, говяжьей печени, в дрожжах.
В аптечной сети выпускаются сбалансированные витаминные комплексы, благотворно влияющие на состояние зубов и десен.
- Кальций Д3 Никомед – поможет восполнить недостаток кальция.
- Кальцинова –укрепит эмаль зубов, обеспечит профилактику развития кариеса.
- Дентовитус – витаминный комплекс, обеспечивающий защиту зубов и десен от заболеваний.
Необходимо подобрать правильный комплекс витаминов минералов и пищевых добавок.
Если зубы шатаются, а десны кровоточат, употребляйте специальные добавки: витамины А, С (дозу рекомендует врач), витамин Д ( 400–600 мг )
БАДы являются дополнением к питанию, а не лекарством. Перед приемом добавок следует проконсультироваться с врачом Добавки принимают перед едой.
Своевременно не вылеченный воспалительный процесс способен спровоцировать потерю зубов и развитие онкологических патологий челюстно-лицевого отдела. Опухоль десны не является смертельным состоянием, прогноз жизни удовлетворительный. Ухудшается только качество жизни из-за болезненного состояния.
При появлении начальных симптомов воспаления следует обратиться в поликлинику. Стоматолог посоветует, какие средства использовать для лечения заболевания десен и улучшения их состояния.
Существует множество способов оздоровления десен. Важно подобрать правильные методы, чтобы знать, что делать в домашних условиях. Применение народных средств даст успокаивающий эффект и используется в качестве дополнительных мер при лечении заболевания воспаления десен.
источник