

Гингивит — начальный этап воспаления поверхности слизистой деснёвых сосочков между зубами или края десны у зуба. Он проявляется в виде повышения чувствительности, появления болей, покраснения, отёка и кровоточивости дёсен, иногда боль отдаёт в висок или ухо.
Причиной может стать повреждение слизистой при еде, чистке зубов, травмирующей установке пломб, протезов, коронок или брекетов. Может проявиться у имеющих неправильный прикус или короткую уздечку губы.
Гингивит — достаточно распространённое заболевание, к лечению которого нужно подойти серьёзно. Если не лечить гингивит, он может перейти в более серьёзное заболевание пародонтит.
Гингивит может возникнуть как сопровождающее основного заболевания, которое и следует лечить в первую очередь.
Встречается также гингивит беременных, который может сопровождаться опуханием дёсен, кровоточивостью, появлением гноя и запахом из ротовой полости. Могут появиться болезненные язвочки и подняться температура.
Гингивит у детей возникает, если не соблюдаются правила гигиены рта или травмируются слизистые в ротовой полости, в результате чего в неё попадают микробы, вызывающие воспаление. Причиной может стать также недостаток витаминов и минералов в организме и при прорезывании зубов. Лечат детский гингивит так же, как и у взрослых, но более щадящими способами.
Пародонтит обычно считают запущенным гингивитом. Он сопровождается подвижностью зубов, появляются пародонтальные карманы с вытекающим гноем, кость вокруг зубов атрофируется, пародонтит проникает в кость, а корни оголяются. Если не провести своевременного лечения, со временем зубы выпадут.
При этих заболеваниях воспаление дёсен возникает в районе или одиночных, или всех зубов.
Пародонтоз возникает как результат незначительной или неравномерной нагрузки на зубы. Сопровождается небольшим кровотечением, обычно без болей, и небольшим количеством зубного камня. Развивается медленно, но при отсутствии лечения приводит к пародонтиту. Чаще всего встречается у пожилых людей.
При пародонтозе рекомендуется проводить массаж дёсен и включить в питание твёрдые орехи, овощи и фрукты, чтобы увеличить нагрузку на жевательный аппарат.
Кровоточивость дёсен самостоятельным заболеванием не является. Чаще всего наблюдается при чистке зубов как один из симптомов гингивита или пародонтита.
Если дёсны опухают при периодонтите, который вызывает инфекция в каналах зуба, воспаление дёсен лечить бесполезно. Необходимо пломбировать корневые каналы.
При травмах дёсен в результате неправильной, травмирующей их установки пломб, коронок, протезов или брекетов в первую очередь следует обратиться к стоматологу, чтобы устранить причину. Без этого лечение дёсен не будет эффективным.
Обычно различают внутренние и внешние причины возникновения воспаления дёсен. К внешним причинам как результату воздействия относят:
- плохую гигиену ротовой полости или полное её отсутствие или неправильный уход за нею;
- наличие зубного камня;
- неправильную установку пломб, зубных коронок, протезов брекетов;
- неправильный прикус;
- курение.
Внутренними причинами являются:
- заболевания внутренних систем и органов (ЖКТ, сердечные, гематологические, сахарный диабет и пр.);
- иммунодефицит;
- недостаток витаминов в организме;
- принимаемые лекарственные препараты;
- генетические проблемы;
- иногда беременность.
То есть чаще всего воспаление дёсен связано с инфицированием зубов или другой патологией человеческого организма. Оно может привести к серьёзным осложнениям и нарушениям в организме.
Воспаление дёсен можно лечить, используя разные способы. В любом случае, чтобы не навредить здоровью и предупредить развитие более серьёзных заболеваний, прежде чем начинать лечение, необходимо обратиться к стоматологу для определения диагноза.
В серьёзных случаях врач назначит лечение, в сочетании с которым дополнительные домашние средства обеспечат хороший эффект.
В более простых случаях достаточно применять в домашних условиях средства, обеспечивающие противовоспалительное, антисептическое, противоотёчное и обезболивающее воздействие.
Говоря о способах лечения дёсен дома, различают лечебные средства аптечные (медикаментозные) и народные.
К аптечным средствам относят полоскания, спреи, аппликации, зубные пасты и гели. Все аптечные препараты снабжаются инструкцией по применению, которую необходимо соблюдать и следовать рецептуре приёма, чтобы получить нужный результат.
Современная фармакология создала на основе целебных природных средств и лекарственных растений натуральные безопасные и эффективные препараты.
При кровоточивости и воспалении дёсен применяют различные аптечные средства, которые купируют воспаление, обезболивают, устраняют кровоточивость, зуд и жжение, снимают отёк и обеззараживают слизистую от микроорганизмов и бактерий.
Антисептические полоскания включают:
- Листерин (2 раза в день по 30с) — одно из наиболее эффективных полосканий.
- Стоматофит (3—4 раза в день 10—15 дней).
- Фурацилин (2—3 раза в день).
- Хлоргексидин (спрей 0,2% при пародонтозе и 0,05% при детском гингивите — после каждой еды до выздоровления).
- Мирамистин (3—4 раза в день).
- Хлорофиллипт (3 раза в день разведённым раствором).
- Ротокан (до устранения воспаления).
- Перекись водорода (раствор 1 ст. л.в 100 мл воды 2 раза в день).
- Малавит (10 кап./ стакан воды для ополаскивания 1 неделю ежедневно).
- «Лесной бальзам»(после каждой еды до исчезновения симптомов).
Эффект лечения ополаскиваниями можно усилить, используя параллельно компрессы и аппликации лечебными пастами, гелями и мазями.
Лечебные гели и мази образуют на слизистой защищающую плёнку. Их наносят на десну по нескольку раз в день, после ополаскивания. Наиболее эффективные средства:
Парадонтоцит, включающий мяту, гвоздику, шалфей и душицу (серия из раствора для полоскания или спрея, зубной пасты и геля).
- Генгигель с гиалуроновой кислотой для регенерации ткани. Заживление тканей происходит быстрее в два раза, воспаление уменьшается, а кровоснабжение тканей улучшается.
- Стоматофит А — как обезболивающее средство длительного лечебного воздействия.
- Холисал — гель мгновенного действия для втирания в дёсны 2–3 раза в день 5–7 дней, действующий несколько часов.
- Асепта — бальзам с прополисом, обеспечивающий восстановление тканей и устраняющий кровоточивость.
- Метрогил дента — паста (наносят 2 раза в день, очистив рот).
- Солкосерил — гель или мазь (наносят 2—3 раза в день) для скорейшего восстановления слизистой и анестезирования.
- Дентал (наносят массируя, 3—4 раза в день). Снимает боль и лечит.
Специальные зубные пасты также доказали свою эффективность при лечении и профилактике кровоточивости и воспаления дёсен. В их составе экстракты лекарственных трав и противовоспалительные ингредиенты. При воспалении дёсен рекомендуют пользоваться зубными пастами:
«Пародонтакс»;
- «Лакалут» (серия включает также ополаскивание);
- «ПрезиДЕНТ»;
- «Мексидол дент фито»;
- Зубные пасты с маслом чайного дерева.
Лечебные зубные пасты не рекомендуется применять дольше одного месяца, по истечении его следует сделать перерыв.
Чтобы получить действительно положительный лечебный эффект и болезнь не прогрессировала, перед тем, как определиться, чем лечить воспаление дёсен в домашних условиях, рекомендуется обратиться к специалисту не только для установления диагноза, но и при необходимости, сделать чистку, снять зубной камень и получить основные назначения.
Как правило, применение народных средств имеет многовековой опыт. Лекарственные растения как в чистом виде, так и в сочетании с другими растениями всё чаще используют для профилактики и лечения заболеваний разной этимологии. Важным преимуществом лекарственных растений является их небольшая токсичность и отсутствие побочного воздействия в большинстве случаев.
Как правило, потребуется приготовить настой, отвар или спиртовую настойку на основе лекарственных растений для полоскания ротовой полости, приготовления компрессов или лечебных аппликаций.
Лечебные травы обладают антибактериальными (календула, ромашка), противовоспалительными и обезболивающими (шалфей, тысячелистник), вяжущими и укрепляющими (кора дуба, зверобой) свойствами.
При простом воспалении может быть достаточно полоскания отваром или настоем. Но травяные настои хранятся недолго, их желательно готовить ежедневно. Наиболее эффективны и безопасны шалфей, кровохлёбка, тысячелистник, ромашка, аир, кора дуба, щавель, зверобой, липовый цвет, календула, эвкалипт и многие другие.
Ниже приводятся несколько наиболее простых рецептов лечения дёсен домашними средствами.
Алоэ. Лист алоэ хорошо вымыть, обрезать колючки, разрезать вдоль и накладывать 5–7 раз/день на дёсны.
- Морская соль. Растворить 1 ст. л. в стакане воды и периодически ополаскивать рот.
- Дубовая кора. Две ст. л. коры дуба прокипятить 10 мин. в 0,5 л воды, настоять 10 мин. Под крышкой, процедить, остудить и полоскать рот 2—3 раза в день по 0, 5 стакана отвара. Долго применять не рекомендуется, так как начинают темнеть зубы.
- Перекись водорода 6%. В 1 стакане кипячёной воды развести 1 ст. л. 6% перекиси водорода и полоскать раствором рот 5 дней несколько раз в течение дня.
- Календула. Одну ложку цветов календулы настоять в 200 мл кипятка 30 мин. и ополаскивать рот.
- Ромашка. Две ложки цветов заварить в 1 ст. кипятка, настоять 30 мин. И ополаскивать рот.
- Шалфей. Одну ложку цветов залить 1 ст. кипятка, остудить и ополаскивать рот после приёма пищи.
- Зверобой. Одну ложку травы зверобоя настоять в 1 ст. кипятка 30—40 минут или развести в воде спиртовую настойку и полоскать рот.
- Тысячелистник. Кипятить 15 минут 2 ложки цветов в 0,5 л воды, процедить отвар и делать ванночки во рту в течение дня.
- Подорожник. Летом, хорошо вымыв листья, можно жевать их, натирать соком дёсна или полоскать рот настоем. Кровоточить дёсна перестают через 3 дня, и их состояние улучшается. Зимой готовят настой из сухих листьев для полоскания.
В случае сильной боли, для лечения дёсен в домашних условиях до посещения врача, рекомендуется провести полоскание рта растворами:
- марганцовки;
- питьевой соды;
- хлоргексидина;
- фурацилина.
Или использовать мази, которые уменьшат кровоточивость дёсен, окажут антисептическое воздействие и уменьшат боль.
Главное, ни в коем случае не прибегать к радикальным способам самолечения, так как это может стать причиной более серьёзных последствий. Для того чтобы приостановить распространение воспаления, лучше всего применять различные настои, обладающие противомикробным действием. В аптеке без рецепта продаются такие высокоэффективные средства, как «Стоматидин», «Мевалекс» и «Гивалекс». Использовать их следует согласно рекомендации, вложенной в упаковку.
источник
Воспаление тканей и скопление гноя в любой части тела причиняет человеку множество проблем – от постоянной боли и жара до риска распространения инфекции по всему организму. Особый дискомфорт появляется, когда воспаляется десна, так как нарыв во рту мешает нормально принимать пищу и разговаривать. Лечение болезней, сопровождающихся выделением гноя из десны около зуба, должно осуществляться под контролем врача-стоматолога, но можно дополнять терапию и методами народной медицины.
Если в десну попадает инфекция, организм развивает ответную защитную реакцию – воспаление. Оно сопровождается более интенсивным притоком крови к пораженному месту, чтобы иммунные клетки могли концентрироваться вокруг скопления патогенов. Из-за этого ткани отекают, краснеют, и появляется боль. По мере накопления убитых патогенных микроорганизмов и погибших иммунных клеток в воспаленном участке скапливается гной.
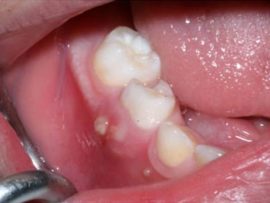
Гнойник в десне становится ощутимым на ранних этапах своего формирования. В это время человек может заметить, что:
Появились болевые ощущения, особенно сильно десна болит во время пережевывания пищи и чистки зубов.
- Выделяется гной и кровь из гнойника при надавливании на десну или при чистке зубов.
- Десна опухла и стала красной, гнойник может быть заметен на поверхности в виде белесой опухоли.
- Распухла щека.
- При усилении гнойного воспаления может повыситься общая температура тела.
- Бурное воспаление может сделать зуб подвижным и привести к его выпадению.
Несмотря на все дискомфортные ощущения, воспалительная реакция необходима для обезвреживания опасных микробов. Но во многих случаях иммунитет не способен полностью подавить инфекцию без риска осложнения, поэтому такой патологический процесс следует лечить.
Для успешного лечения необходимо выявить причину гниения десны и поставить диагноз, что возможно только при посещении стоматолога. Даже если нарыв вскрылся сам, и гной выходит из десны, он может скопиться снова, поэтому лечиться у доктора все равно придется.
Определить самостоятельно, почему загноился зуб, или гниет десна, невозможно, потому как этот патологический процесс неспецифичен и может проявляться при разнообразных стоматологических заболеваниях. Среди них наиболее известны:
| Заболевание | Локализация воспаления | Возможные причины |
|---|---|---|
| Периодонтит | Пародонт, у верхушки корня зуба. | Запущенный кариес, пульпит, некачественное пломбирование зубных каналов. |
| Гингивит | Пародонт. | Скопление бактерий при несоблюдении гигиены рта, травматичные манипуляции в стоматологии. |
| Пародонтит | Пародонт. | Нарушение целостности зубных ячеек из-за недостаточного питания тканей, слабого иммунитета и наследственной предрасположенности. |
| Периостит | Надкостница челюстной кости. | Запущенный кариес, распространение инфекции через лимфу и кровь. |
| Остеомиелит | Костная ткань челюсти. | Травмы, запущенный кариес, занесение инфекции из других зараженных органов через кровь или лимфу. |
| Перикоронит | Десна вокруг зуба (чаще – возле зуба мудрости). | Неправильное прорезывание зуба, его отклонение. |
Травмирование десны острым предметом, неудобным протезом, при посещении стоматологии или при неаккуратной чистке зубов – одна из основных причин ее инфицирования, а несоблюдение гигиены полости рта увеличивает риск попадания инфекции в рану.
Вероятность развития гингивита, пародонтита и прочих болезней повышают нарушения обмена веществ и гормональные расстройства, а также слабый иммунитет и недостаточное питание.
Лечение гнойного воспаления десны включает такие этапы:
- Тщательный осмотр, при необходимости придется сделать рентген челюсти.
- Очистка десен и зубов от остатков пищи и зубных камней.
- Вскрытие десны в области воспаления для удаления гноя.
Когда гной из десны выходит, пациенту назначается курс медикаментозной терапии во избежание его повторного накопления. Он включает прием антибиотиков и противовоспалительных средств, а также полоскания.
Если гной идет при надавливании на запломбированный зуб, придется снять пломбы и прочистить запломбированные каналы, чтобы убрать гнойные выделения. Кариозные полости должны быть вычищены, так как они тоже накапливают в себе инфекцию. Стоматолог может установить временные пломбы, которые при рецидиве скопления гноя можно снять для повторной очистки каналов. Постоянные пломбы и коронки устанавливаются только тогда, когда удается вытянуть гной из зуба, и после рентгеновского снимка, который покажет отсутствие воспаления.
Если десна загноилась из-за неправильного пломбирования каналов, и проблемные места находятся на самой верхушке корня, ее могут отсечь хирургическим путем – резекцией. Таким методом можно быстро избавиться от небольшого гнойника, который не расходится на все пространство возле зуба. В ходе операции вначале вскрывают нарыв, чтобы из него вышел гной, и проводят лечебные меры для снятия воспалительного процесса, а затем выполняют само удаление.
В запущенных случаях, когда из-за гноя зуб уже не может быть вылечен и представляет угрозу для здоровья, его приходится удалить. После операции в воспаленные ткани вставляют дренаж для оттока гноя, обязательно назначают курс антибиотиков.
Если ткани челюсти воспаляются и начинают загнаиваться, в дополнение к лечению в кабинете стоматолога может понадобиться вспомогательная терапия:
Такие процедуры быстрее убирают отек, помогают бороться с нагноением и избавиться от боли. Для устранения острых симптомов обычно достаточно пяти процедур, но курс назначается индивидуально.
Полноценное лечение с применением народных средств в домашних условиях невозможно, но некоторыми методами можно воспользоваться для снятия симптомов и облегчения заживления, а затем – с целью профилактики. При посещении стоматолога следует проконсультироваться, какие процедуры можно проводить при гное в зубе самостоятельно на дому и чем можно полоскать ротовую полость. Общеизвестны такие средства:
Убрать отечность и боль помогает холод. Используются компрессы со льдом, обернутым в полотенце или платок. Тепло прикладывать категорически запрещается – при повышении местной температуры ткань опухает и гниет еще активнее, может развиться кровотечение.
- Если развивается гингивит, периодонтит, можно полоскать рот перекисью водорода, содово-солевым раствором, Хлоргексидином. Можно использовать свежезаваренный черный чай, ромашковый и шалфейный отвары. Жидкость для полоскания не должна быть горячей, иначе она спровоцирует усиление нагноения. Температура раствора должна быть комнатной.
- Воспаленное место можно смазывать свежим соком алоэ (если нет противопоказаний).
О том, чтобы вскрывать пузырек с гнойным содержимым, не может быть речи, поскольку самостоятельное вскрытие обязательно приведет к тяжелым осложнениям. Врачи удаляют гнойные выделения специальными стерилизованными инструментами, используя подходящие антисептики. После самостоятельных попыток выдавить гной, вылечить заболевание становится гораздо труднее.
Однако существуют способы, которые позволяют вытянуть гной из десны в домашних условиях без вскрытия. Они помогают ослабить процесс нагноения, уменьшить размеры гнойника. Популярны такие рецепты:
- Компресс из кусочка очищенного и тщательно вымытого корня имбиря, накладываемый на воспаленное место.
- Компресс из предварительно замороженного кусочка сала.
- Смазывание гнойника мазью из прополиса и оливкового масла (в соотношении 1:10).
При использовании любого рецепта следует обратить внимание на чувствительность организма к компонентам компрессов. Если развивается аллергия, жжение, зуд, нужно отказаться от неподходящего средства.
Если десна около зуба гноится у ребенка, следует в срочном порядке обратиться к детскому стоматологу. У детей иммунитет чаще всего слабый, поэтому осложнения могут появиться еще раньше, чем у взрослых.
При наличии молочных зубов нагноение десны имеет специфическую опасность: если гной распространится глубоко в челюсть, могут разрушиться зачатки коренных зубов, после чего полноценное формирование зубочелюстного аппарата становится невозможным.
Нельзя даже пытаться самостоятельно удалить гной из десны, так как в домашних антисептических условиях это может угрожать жизни малыша. До посещения дантиста допускается лишь ополаскивание рта содово-солевым раствором (по 1 чайной ложке каждого компонента на стакан воды комнатной температуры), но только если ребенок уже достаточно большой и понимает, как прополоскать зубки, и не заглотить жидкость.
Если у человека при нажатии на десну идет гной, и он не лечит заболевание, оно может привести к тяжелым осложнениям, которые представляют опасность не только для зубочелюстного аппарата, но и для жизни:
- Потеря зубов, расположенных возле воспаленных тканей десны.
- Развитие кровотечения.
- Сильный отек тканей.
- Гнойное расплавление тканей.
- Распространение инфекции на другие органы.
- Заражение крови.
- Образование кисты или гранулемы.
Во избежание таких негативных последствий следует всегда обращаться к врачу, если появляется гной в зубе, загнаивается десна, или возникают другие опасные симптомы. Нужно обязательно выполнять назначенные врачом процедуры и принимать лекарства четко по указанной схеме. Лечение стоит проводить только у квалифицированных опытных стоматологов, в противном случае могут присоединиться осложнения из-за неаккуратных действий и антисанитарных условий во время вытягивания гноя.
Чтобы избежать возникновения гноя в десне, можно делать следующие манипуляции в домашних условиях:
- Не игнорировать ежедневную чистку зубов после сна и перед сном.
- Не пользоваться зубной щеткой со слишком жесткими щетинками, особенно если у человека имеются проблемы с деснами.
- Ополаскивать зубы не только после чистки, но и после еды, используя травяные отвары или аптечные растворы для укрепления десен и обеззараживания полости рта.
- При отсутствии противопоказаний периодически нужно массировать десны рядом с зубами чистыми подушечками пальцев.
- Следить за питанием, вводя в рацион достаточное количество свежей растительной пищи, молокопродуктов.
- Следует отказаться от привычки грызть различные предметы и использовать подручные нестерильные средства в качестве зубочисток.
- Желательно отказаться от курения и алкоголя.
Чтобы не пропустить появление первых симптомов стоматологических заболеваний, нужно регулярно осматривать ротовую полость самостоятельно и дважды в год проходить осмотр у дантиста. При появлении любых отклонений следует идти в стоматологию при первой же возможности.
Первое, что должны делать все заболевшие, у которых идет гной при нажатии на десну, – записываться на прием к опытному стоматологу. Лечение воспаления на ранних этапах проходит гораздо быстрее, легче и менее болезненно, чем при запущенной патологии и наличии осложнений. Состояние, когда десна опухла и сильно болит, причиняет человеку много страданий, вредит его здоровью, отчего терпеть такие симптомы недопустимо. А самостоятельно выдавливать гнойник чрезвычайно опасно.
источник
В большинстве случаев люди не посещают стоматолога раз в полугодие для проведения профилактики. Поэтому они пропускают начало воспаления и сталкиваются с такими неприятными проблемами, как вздутие на десне. Это может быть легкое осложнение на фоне пародонтита или начального разрушения корня, скопление гноя при флюсе. Внешне невозможно установить правильный диагноз без полного обследования. Но отсутствие лечения неизбежно приведет к появлению боли и повреждению зубов.
Образование на слизистой выпуклости или небольшой шишки – симптом, характерный для многих стоматологических проблем. Десна является не просто мягкой тканью, а представляет собой сложную систему, отвечающую за крепость зубов и здоровье их корней. Она обеспечивает взаимодействие кровеносных сосудов, регулирует отток лимфы и поступление питательных веществ. Поэтому инфекция или травма способны привести к появлению болезненного пузыря.
Если формируется белесое или кровяное вздутие на десне, фото которого напоминает плотный красный шарик, дантист предполагает 2 основные причины:
- Инфекционные: в корень зуба или рану возле эмали попали патогенные бактерии, которые стали активно размножаться и спровоцировали воспаление. В этом случае припухлость – это скопление гнойной жидкости под слизистой.
- Неинфекционные: волдырь появляется в результате ожога горячей пищей, химическими веществами или напитками. Иногда такая реакция возникает при длительном применении некоторых лекарственных препаратов, после химиотерапии или лечения антибиотиками.
На первом месте стоят различные инфекции, связанные с грибками или бактериями. Они постоянно присутствуют в слюне даже у здорового человека. Если иммунная защита дает сбой, любая царапина или микротрещина становится воротами для болезни. Она уходит глубоко вовнутрь, проникает в корни и повреждает слизистую изнутри. Чем больше образуется гнойного экссудата, тем объемнее белое вздутие на десне у пациента. Как следствие проблемы могут быть диагностированы:
- болезненный свищ с углубленным входом до самой кости;
- гематома после удара, стоматологической операции;
- абсцесс или флюс;
- доброкачественное новообразование или эпулис;
- капюшон при прорезывании молочного или коренного зуба.
Внешне они очень похожи, поэтому не следует заниматься самолечением и отказываться от качественной диагностики. Иногда для этого требуется не просто рентген или панорамный снимок, а сложная компьютерная томография всей челюсти. Это поможет сэкономить время и скорее избавиться от проблемы, избежать неприятных последствий.
Если шишка плотная на ощупь, болит и не дает нормально пережевывать пищу, скорее всего, у человека нарыв. Болезнь чаще встречается под названием «периостит» или флюс. Мягкая шишечка всегда появляется в активной стадии и свидетельствует о развитии серьезного воспалительного процесса внутри мягких тканей. Причина формирования всегда кроется в неправильном отношении к гигиене и здоровью ротовой полости:
- несвоевременное устранение повреждения эмали, появление дырочек и сколов;
- последствия запущенного кариеса;
- хронический или острый пародонтит;
- инфекция в дентальных каналах.
Иногда заболевание развивается после вмешательства стоматолога, который случайно заносит бактерии в пульпу или повреждает слизистую острым инструментом. Теплая и влажная среда создает идеальные условия для размножения инфекции. Воспалительная жидкость скапливается в одном месте у основания зуба и возникает красное вздутие на десне.
Флюс представляет собой инфекционное заражение тканей внутри пародонта. Обычно накопление крови и гноя начинается под корнями, постепенно расширяется и вовлекает в процесс большой участок слизистой вокруг. Отличить вздутие в этом случае от других заболеваний можно по следующим симптомам:
- боль резкая и острая, расходится по челюсти и перетекает на щеку, затылок и висок;
- невозможно дотронуться до шишки;
- мягкие ткани сильно краснеют и опухают;
- нижняя часть лица словно раздувается;
- наблюдается повышение температуры во второй половине дня.
Основной признак появления флюса – «стреляющий» характер боли. Она указывает на образование гноя, нарастает по мере развития инфекции и уменьшается после прорыва шишечки. Если абсцесс обширный или жидкость с лимфой попала в организм, человек жалуется на общую слабость и дискомфорт, испытывает сонливость и жжение внутри челюсти.
Образование округлой шишечки на слизистой у основания зуба означает, что флюс перешел в острую и запущенную стадию. Если срочно не вскрыть гнойник, жидкость может принести немало осложнений: нарушить работу мочевыделительной системы, привести к инфицированию почек и даже сепсису. Поэтому лечение начинается с маленькой операции:
- дантист надрезает десну и аккуратно выпускает экссудат наружу.
- тщательно и неоднократно промывает рану антисептиком;
- устанавливает маленький дренаж, чтобы разрез не заживал, пока идет выделение гноя;
- процедура санации повторяется в условиях стоматологического кабинета на протяжении 2-3 дней;
- после снятия резиновой трубочки-дренажа проводится дальнейшее лечение слизистой или зубов, устранение причин, которые привели к болезни (пломбирование или ремонт испорченных коронок, кюретаж десен или протезирование).
Медикаментозное устранение абсцесса обязательно включает в себя курс антибиотиков. Он направлен на подавление бактерий и не дает проблеме повториться. Так как у врача нет возможности быстро провести лабораторные исследования и дождаться результатов посевов, предлагаются комплексные и современные антибиотики: Линкомицин, Амоксициллин, Цифран или Ампиокс. Длительность зависит от общего самочувствия и распространения инфекции в организме.
Для пациента важно соблюдать гигиену и обрабатывать ротовую полость в домашних условиях. Наиболее доступные средства в форме раствора – Мирамистин и Хлоргексидин. Это жидкие антисептики, которые уничтожают более 90% всех бактерий и защищают рану от рецидива. Не менее полезны при лечении вздутия десен препараты на растительном сырье: Стоматофит, Хлорофиллипт, Ротокан.
Слизистая быстрее восстановится, если совмещать натуральные рецепты и антибиотики. В качестве противовоспалительных средств рекомендуется использовать:
- отвар из смеси цветков ромашки, листков шалфея и тысячелистника;
- настойку прополиса или лепешку из него;
- полоскание отваром из коры дуба и зверобоя;
- протирание слизистой кусочком свежего листа каланхоэ или алоэ;
- компрессы с маслом чайного дерева или эвкалипта.
Главная профилактика образования вздутия на десне – своевременное устранение кариеса и повреждений слизистой. Обращаться к стоматологу следует каждые 6 месяцев. Санация предполагает пломбирование дырочек внутри зуба, подбор качественной пасты для ежедневной гигиены. Иногда врач назначает витаминно-минеральные комплексы для укрепления эмали и улучшения кровообращения в мягких тканях, объясняет, как правильно проводить чистку и выявлять первые признаки болезни.
источник
Подслизистая основа — это рыхлая соединительная ткань, которая обнаруживается только в краевой части десны и в области переходной складки.
Гистохимическими исследованиями установлено, что в межклеточном веществе тканей десны обнаруживаются кислые и нейтральные мукополисахариды. Гликоген в основном локализован в соединительной ткани, а в эпителии его количество обратно пропорционально степени ороговения эпителия. В эпителиальном слое резкое увеличение количества гликогена отмечается при воспалении. Кислая фосфатаза максимальную концентрацию проявляет в шиловидном и поверхностном слоях эпителия, а щелочная фосфатаза в основном обнаруживается в соединительной ткани десны. В тканях десны присутствуют также эстеразы, редуктазы, дегидрогеназы, коллагеназы и другие ферменты, количество и активность которых неодинаковы в разных участках и слоях десны и зависят от функциональных особенностей данного участка.
Ороговевающий эпителий десны покрывает наружную стенку зубодесневой борозды, которая формируется после прорезывания и включения зуба в окклюзию. Внутренняя стенка, примыкающая к эмали зубов, представляет собой соединительный эпителий, который изначально является производным наружного слоя клеток редуцируемого эмалевого эпителия. Под эпителиальным пластом зубодесневой бороздки в виде густых петель располагаются сосуды — капилляры, артериолы и венулы, отличающиеся особо высокой проницаемостью сосудистых стенок.
Артерии в десну доставляют кровь по вестибулярной и оральной поверхностям из сосудистых ветвей надкостничных, периодонтальных и межзубных костных перегородок. Разветвляясь по ходу, артерии в собственно слизистой оболочке образуют плотную капиллярную сеть и артериовенозные анастомозы. В десне (особенно в сосочках) в большом количестве присутствуют так называемые запасные капилляры, которые находятся в спавшемся состоянии и начинают функционировать, когда основная капиллярная система не обеспечивает необходимой микроциркуляции (данная ситуация возникает при воспалении в пародонте).
Десневой желобок содержит жидкость, которую называют десневой, или сулькулярной, жидкостью. В нормальных условиях обнаруживается небольшое количество жидкости, а при патологии пародонта ее количество существенно увеличивается. Усиление тока десневой жидкости отмечается также при раздражении желобка (прием пищи, использование зубной щетки), а также при гормональных изменениях (половое созревание, беременность, прием гормональных препаратов и др.).
Десневая жидкость представляет собой воспалительный экссудат, который содержит клеточные элементы и многочисленные активные вещества. В ней обнаружены лимфоциты, лейкоциты, моноциты, клетки ороговевающего эпителия и микроорганизмы. Воспалительные клетки в десневой жидкости наблюдаются даже в условиях отсутствия патологических изменений в пародонте.
Наличие в десневой жидкости различных органических соединений (молочная кислота, мочевина и др.) является результатом не только их попадания из крови, но и жизнедеятельности микроорганизмов полости рта. В десневой жидкости обнаружены также другие органические и неорганические вещества: гиалуроновая кислота, сывороточные белки (альбумин, глобулин), иммуноглобулины (IgG, IgA, IgM), компоненты комплемента, ферменты (кислая и щелочная фосфатазы, лизоцим, лактатдегидрогеназа), ионы калия, кальция, магния и др.
Связочный аппарат периодонта расположен в периодонтальной шели, которая представляет собой пространство между поверхностью корня зуба и костной стенкой лунки зуба. Связочный аппарат состоит из коллагеновых (их большинство) и небольшого количества ретикулярных, эластиновых волокон, расположенных в виде пучков, между которыми находятся кровеносные и лимфатические сосуды, нервные окончания, клетки, межклеточное вещество. Ширина периодонтальной щели неодинакова в разных участках корня зуба: максимальная в области верхушки (0,26 мм), в пришеечной области составляет 0,24 мм и минимальная в средней части корня (0,11 мм) — именно поэтому ее сравнивают с песочными часами. В пришеечной части корня зуба пучки коллагеновых волокон почти перпендикулярны к корню, но чем ближе к верхушке корня, тем больше они наклонены.
Таким образом, корень зуба как бы подвешен в лунке. Различают горизонтальные волокна, располагающиеся вокруг пришеечной части зубов, вертикальные — в области верхушечной части и косые — шарпеевы — волокна. Шарпеевы волокна погружены в цемент и альвеолярную кость. Именно погруженные части связочного аппарата пародонта наиболее уязвимы и страдают в первую очередь при развитии воспаления в пародонте.
Коллагеновые волокна мало растяжимы, но очень упруги. Именно они передают напряжение при жевании на челюстные кости. Таким образом, периодонт выполняет функцию амортизатора жевательного давления. Высокая упругость коллагеновых волокон и наклонное их положение в периодонте способствуют возвращению корня зуба в исходное положение после снятия жевательной нагрузки.
В средней части периодонта у лиц молодого возраста имеется густое промежуточное сплетение, состоящее из волокон, которые обладают высоким регенераторным потенциалом. Это зикхеровское сплетение. В возрасте старше 25 лет оно постепенно исчезает. Для клиницистов это сплетение имеет значение для прогноза регенераторных возможностей периодонтальных структур, в частности при ортодонтическом лечении.
источник
 Парадонтоцит, включающий мяту, гвоздику, шалфей и душицу (серия из раствора для полоскания или спрея, зубной пасты и геля).
Парадонтоцит, включающий мяту, гвоздику, шалфей и душицу (серия из раствора для полоскания или спрея, зубной пасты и геля). «Пародонтакс»;
«Пародонтакс»; Алоэ. Лист алоэ хорошо вымыть, обрезать колючки, разрезать вдоль и накладывать 5–7 раз/день на дёсны.
Алоэ. Лист алоэ хорошо вымыть, обрезать колючки, разрезать вдоль и накладывать 5–7 раз/день на дёсны.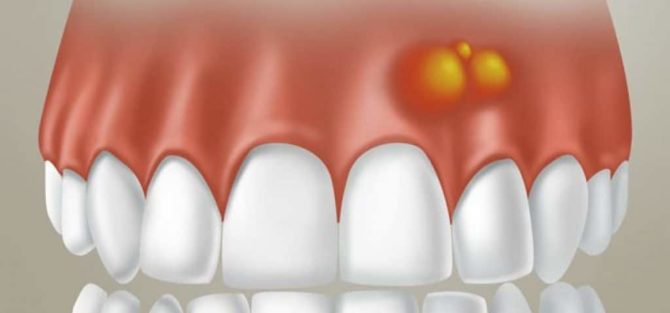
 Появились болевые ощущения, особенно сильно десна болит во время пережевывания пищи и чистки зубов.
Появились болевые ощущения, особенно сильно десна болит во время пережевывания пищи и чистки зубов.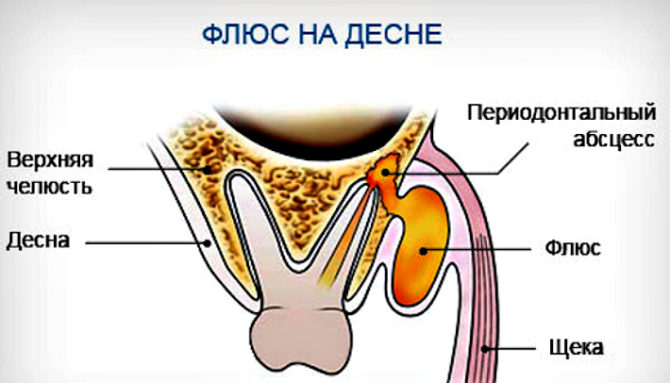
 Убрать отечность и боль помогает холод. Используются компрессы со льдом, обернутым в полотенце или платок. Тепло прикладывать категорически запрещается – при повышении местной температуры ткань опухает и гниет еще активнее, может развиться кровотечение.
Убрать отечность и боль помогает холод. Используются компрессы со льдом, обернутым в полотенце или платок. Тепло прикладывать категорически запрещается – при повышении местной температуры ткань опухает и гниет еще активнее, может развиться кровотечение.



