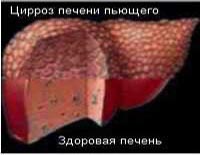
В соответствии с сухой формулировкой, алкогольная болезнь печени, представляет собой поражение тканей этого органа, спровоцированное систематическим употреблением алкоголя.
Предлагаем подробнее разобраться в этой проблеме и узнать, что это за недуг и как влияет на наш организм избыточный алкоголь.
Чем опасен неконтролируемый алкоголь
Среди огромного числа продуктов, которые человек способен употребить в качестве пищи, наиболее опасным для печени считается алкоголь. Он имеет непосредственное отношение к гепатотоксическим агентам. Вместе с тем, следует признать, что прямой взаимосвязи между выпитым количеством и степенью поражения органа печени профильными исследователями выявлено не было. Но, мнение большинства из них, сходится вот в каком заключении:
— употребление этанола в объёме от 40 до 80 грамм ежедневно на протяжении десяти-двенадцатилетнего периода, либо порции, превышающие лимит в 80 грамм, принимаемые в течении пяти лет регулярно, значительно повышают риск возникновения заболевания печени и развития алкогольного цирроза.
Примечательно, что алкогольная болезнь печени (АБП), абсолютно не зависит от вида спиртного напитка. Для того чтобы заработать этот диагноз можно пить всё, что предлагает ассортимент алкогольно-продовольственных магазинов. А вот перерывы, с промежутком в два дня на неделе, снижают степень риска воздействия этого недуга. Хотя, это весьма относительно.
Многолетняя практика патологоанатомов, при вскрытии погибших от АБП людей, не раз показывала, что алкоголь и печень — не самая удачная комбинация. Насколько вреден алкоголь для организма человека? Этот критерий определяет базальный метаболизм, проходящий в печени, благодаря которому этанол полностью окисляется посредством дегидрогеназа.
Вместе с тем, проведенные исследования в этом направлении, дают основание полагать, что «алкоголизм» и «алкогольное поражение печени» — не соответствующие друг другу понятия. Дело в том, что алкоголизм относится к области наркологии и используется здесь как термин, обозначающий состояние, описывающее степень физической и психологической зависимости пациента от спиртных напитков. А вот людям, страдающим от АБП свойственна слабая зависимость от «зелёного змия».
Статистика показывает, что менее пятидесяти процентов хронических алкоголиков страдают от тяжёлых форм поражения печени, таких, как цирроз или гепатит. И всё-таки, систематический приём спиртных напитков внутрь существенно повышает шансы заразиться гепатитом С. А он, в свою очередь, способен сильно «подпортить» печень алкоголика.
Дополнительно следует отметить, что, на ход развития болезни печени от алкоголя, принимаемого в опасных дозах, влияет не только токсический эффект этанола. Существуют и другие факторы, в том числе:
- механизмы патогенетики,
- наследственность,
- избыток веса,
- инфицирование вирусами гепатотропных групп,
- окружающая среда.
Что касается различия по половому признаку, то, безусловно, женщины подвержены большему риску, поскольку у них активность алкогольдегидрогеназы, отвечающая за прогрессивность процесса метаболизма этанола ниже, чем у мужчин. Наряду с тем, к группе риска причисляются и те лица, у которых отмечена высокая активность алкогольдегидрогеназы и пониженная активность альдегиддегидрогеназы.
Как было уже сказано выше, алкогольная болезнь печени провоцируется обильным злоупотреблением спиртных напитков. Но в каких дозах надо его пить, чтобы организм одолел этот недуг?
Согласно проведенным исследованиям, болезни печени от алкоголя возникают тогда, когда суточная норма его употребления чистого этанола составляет 40-80 грамм (для мужчин!). Если перевести эту меру в объём напитка то получится, что человек должен выпить в день:
- водки — 100-200 мл,
- вина (сухого) — 400-800 мл,
- пива — 800-1600 мл.
Для представительниц женского пола суточная норма этанола составляет не более 30 грамм. Всё, что выше — повышает шансы заработать АБП. В общей сложности, если на протяжении семи дней мужчины и женщины употребляли больше чем 210 и 140 грамм спиртного соответственно, поражение органа печени считается алкогольным. И, к сожалению, печень при алкоголизме страдает настолько, что порой восстановить её функцию не представляется возможным, что и приводит к летальному исходу.
ПРИМЕЧАНИЕ: Надо понимать, что все люди разные. А, следовательно, индивидуальная чувствительность к токсическим веществам, содержащимся в алкоголе, у всех разная.
Причём, возраст, половая принадлежность, генетическая предрасположенность, наличие гепатита-вирусов, вид любимых напитков, превышенная норма железа и прочие факторы — никакого значения не имеют. Но, даже основываясь на индивидуальности, качество и количество употребляемого спиртного может спрогнозировать степень воздействия на печень алкоголика.
От злоупотребления спиртным «удовольствием», страдает не только печень, но и другие органы алкоголика. Конечно, старт всегда даёт печень, в клетках которой запускается разрушающий процесс, не позволяющий восстанавливаться её тканям. А поскольку регенеративная функция становится невозможной, это негативно сказывается и на ближайших органах.
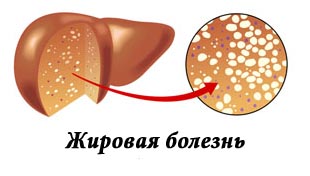
Жировая плотная ткань, сформировавшаяся вместо разрушившихся клеток печени, блокирует работу внутреннего кровообращения. Это приводит к портальной гипертензии, то есть, повышается давление в портальной вене, а также, увеличивается селезёнка. И наконец, самой опасной угрозой для жизни человека становится внутреннее кровотечение, направленное из расширенных вен пищевода и желудка.
Какие болезни грозят алкоголику
Если говорить коротко и ясно, то длительное употребление спиртных напитков в опасных количествах приведёт к тому, что печень пьющего человека попросту откажет. Однако для большего понимания проблемы, следует сказать, что процесс поражения этого органа осуществляется поэтапно:
- Сначала происходит стеатоз. Это алкогольная жировая болезнь (АЖБ), в ходе которой формируется плотная жировая масса вместо клеток печени.
- Когда прогресс АЖБ набирает силы, наступает стадия алкогольного гепатита.
- И, наконец, критической точкой становится диагноз алкогольный цирроз печени.
Все эти этапы являются соответствующими стадиями поражения печени.
Как быстро восстановить печень и избежать серьезных заболеваний, существует множество рецептов и рекомендаций, но все зависит только от желания пациента побороть недуг.
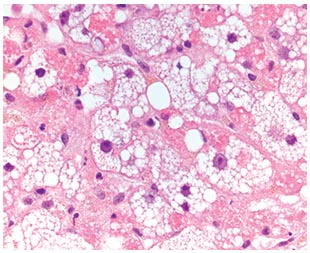
Тогда когда алкогольное поражение печени дошло до стадии алкогольного гепатита, форма заболевания обретёт видимые симптомы. И надо признать, прогноз этой стадии недуга редко когда бывает утешительным.
Алкогольный цирроз — это «финишная» (термальная) стадия развития заболевания. Причём на этой стадии поражения печени лечение практически не приносит результатов, за редким исключением, когда удаётся спасти пациента.
Можно ли победить АБП
Однозначно, лечение алкогольной болезни печени нельзя начинать без полного отказа от спиртного. Только при этом условии можно назначать медикаментозное вмешательство.
В любом случае, тактика лечения АБП полностью зависит от установленного диагноза, степени нанесенного органу поражения и стадии формирования этого процесса. Потому, предварительно назначается диагностика с целью полноценного обследования больного.
Под диагностическим обследованием, позволяющим получить информацию о степени поражения печени, подразумевается проведение ряда исследований, позволяющих получить картину реальной функциональности печёночных клеток и определить, насколько активно алкоголь разрушает орган. В перечень обязательных процедур входит:
- Биохимический анализ крови. Он отображает:
— критерии цитолиза (ГГТ, АСТ, АЛТ),
— показатели функционального состояния клеток печени (общий белок и белковые фракции),
— критерии холестаза (билирубин и пр.). - В качестве косвенных показателей признаков поражения печени специалистами рассматривается:
— анализ крови (клинический),
— коагуллограмма,
— уровень обмена железа. - Ультразвуковая диагностика. С её помощью легко найти все отклонения:
— структурные изменения тканей печени,
— изменение размеров (как правило — увеличение),
— воспалительные процессы.
Кроме того, благодаря проведению УЗИ у специалистов появляется возможность определить скорость кровообращения в портальной вене. Если в печени сформировалась плотная жировая ткань, то этот показатель окажется ниже нормы.
Также исследуется диаметральный размер главных сосудов. Он указывает на уровень давления в портальной системе и вероятность присутствия гипертензии, что сопровождается увеличением размеров селезёнки.
Для того чтобы определить, не трансформировалось ли поражение печени в цирроз, проводится эластометрия, что позволяет оценить уровень фиброза.
Тогда когда будет установлен диагноз — алкогольная болезнь печени, безоговорочной терапией становится полный отказ от спиртного. Это позволит нормализовать гистологическую картину, снизит давление в портальной вене и даже остановит циррозный прогресс. Однако дальнейшее злоупотребление лишь усилит угрозу развития необратимых процессов и возникновения внутреннего кровотечения.
Поскольку у страдающих АБП имеет место быть недостаток белка, цинка и витаминов группы «Д» и «А», им назначается калорийный рацион питания, включающий внушительное содержание углеводов, жиров и белков. При необходимости витаминный комплекс вводится дополнительно.
Медикаментозные препараты назначает специалист индивидуально, на основе клинических показателей и информации, полученной в результате прохождения диагностики. Это могут быть:
- кортикостероиды,
- гептрал (адометианин),
- урсосан,
- кислота глициризиновая,
- мочегонные препараты.
Тогда когда выявлено снижение белковосинтетической функции печени, недостаточность белка и низкий уровень альбумина в крови, желательно вводить альбумин в стационарных условиях.
И, наконец, хотелось бы обратить внимание на то, что поражение печени не проходит в одиночку. Под удар попадает поджелудочная, сердце, почки, активируется развитие полинейропатии. Потому лечение АБП должно проходить под наблюдением профильных специалистов. Это позволит избежать самого опасного осложнения — энцефалопатии.
источник
Этанол оказывает разрушающее действие на весь организм. Это химическое вещество нарушает обмен веществ, повреждает слизистую оболочку желудка и нервную систему. При длительном воздействии этанола проявляются симптомы болезни печени у алкоголика: кожа лица выглядит желтушной в сравнении со здоровым эпителием, мышечный тонус снижается. Остановить разрушение органа можно, отказавшись от алкоголя и соблюдая рекомендации врачей.
Пьющие люди подвергают организм постоянному воздействию этанола. Это вещество провоцирует гибель здоровых клеток печени. Наблюдается воспаление органа, сопровождаемое изменением его размеров. Синтез печеночных ферментов нарушается, что приводит к проблемам в работе всех органических систем. Ацетальдегид и другие продукты распада алкоголя не выводятся своевременно из организма. На фоне нарушения жирового обмена клетки печени заполняются холестерином. Это состояние приводит к формированию среды, благоприятной для развития болезней.
Состояние органа зависит от степени его поражения этанолом и болезни, которой он подвергся. Печень и алкоголь плохо совместимы друг с другом. Даже при употреблении легких спиртных напитков разрушается небольшое количество гепатоцитов. На первой стадии болезни у алкоголика печень увеличивается, а количество вырабатываемых ферментов уменьшается. Гепатоциты перестают нормально работать, поэтому кровь не фильтруется. Она вместе со всеми вредными веществами разносится по всем органам.
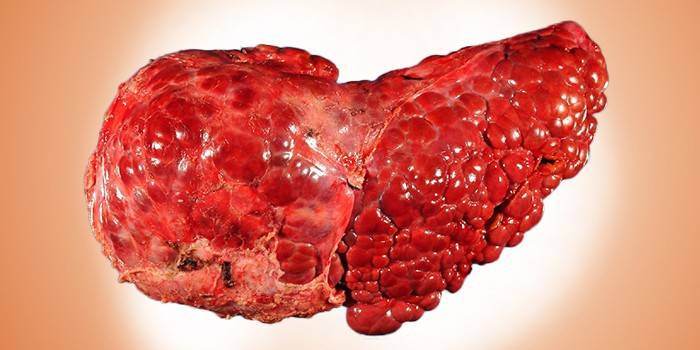
При гепатите, который является вторым этапом алкогольного поражения, большая часть печени заменяется на жировую ткань. Окраска органа меняется с насыщенного темно-красного цвета на бледно-розовый и желтоватый цвета. На поверхности образуется жировая пленка. При циррозе большая часть печени заменяется рубцовой ткань. Поверхность органа становится рыхлой, при аппаратном обследовании заметны тромбы и язвы.
Жировая дистрофия, возникающая у 90% больных при злоупотреблении алкоголем, протекает бессимптомно. Пьющие люди изредка жалуются на снижение аппетита, тошноту и боли в правом подреберье. У пациентов со слабым здоровьем развивается желтуха. Чем больше разрушается печень алкоголика, тем сильнее проявляются признаки болезни. При гепатите и циррозе у пациентов наблюдаются следующие симптомы:
- болевой синдром;
- расстройство пищеварения;
- слабость;
- резкое похудение;
- тяжесть в теле;
- увеличение ушных раковин;
- изменение размера молочных желез и яичек у мужчин.
Алкоголики страдают от повреждений печени разной этиологии на втором этапе зависимости, когда потребляемая доза спиртного превышает нормальную в 10-12 раз. Тяжелее справляются с алкоголизмом женщины, т.к. активность алкогольдегидрогеназы у них ниже в 5 раз. Помимо половой принадлежности, на скорость прогрессирования заболевания влияет генетическая предрасположенность. У некоторых больных активность ферментов, разрушающих алкоголь, понижена, поэтому основная нагрузка ложится на железы внешней секреции. Способствуют развитию заболевания:
- ожирение;
- метаболический синдром;
- перенесенные заболевания печени;
- вредные привычки (курение, злоупотребление жирной пищей и т.д.);
- расстройства эндокринной системы.
Риск и степень повреждения органа зависят от того, какое количество спиртного употребляет человек каждый день. Печень при алкоголизме работает на износ, поэтому на первом этапе болезни у зависимых развивается стеатоз. На снимках, полученных во время ультразвукового обследования, недуг выглядит как скопление жиров вокруг гепатоцитов. Стеатоз всегда сопровождается увеличением печени. Дальнейшим прием спиртного вызывает следующие повреждения органа:
- хронический гепатит;
- алкогольный цирроз.
Лица, страдающие от алкогольной зависимости, входят в группу риска развития рака печени. Токсические вещества, накапливающиеся в организме из-за снижения функциональной активности, откладываются во всех тканях. Часто этот процесс приводит к развитию хронического нарушения мозгового кровообращения (энцефалопатии). При отсутствии лечения у алкоголика могут проявиться следующие заболевания:
- язвенная болезнь, сопровождающаяся регулярными желудочно-кишечными кровотечениями;
- дистрофия почек;
- острая почечная недостаточность;
- усложнение течения хронических пиелонефритов и гломерулонефритов.
Заподозрить проблемы с печенью терапевт может на основании оценки внешнего вида алкоголика. Кожа у больных приобретает неестественный красноватый оттенок. У пациентов со второй стадией цирроза ясно просматривается «голова медузы» (расширение вен вокруг пупа). При лабораторном исследовании крови у 80% алкоголиков выявляют макроцитоз. У некоторых больных наблюдается железодефицитная анемия. Постановка диагноза осуществляется после получения результатов одного из методов инструментальной диагностики:
- ультразвукового исследования органов брюшной полости;
- допплерографии;
- компьютерной или магнитно-резонансной томографии;
- радионуклеинового исследования;
- биопсии печени.
На первых стадиях болезнь является полностью обратимой. При отказе от алкоголя ожирение печени пройдет самостоятельно. Пациент должен нормализовать режим питания, отказавшись полностью от жиров, и принимать нормализующие обмен веществ лекарственные средства. Если у алкоголика развивается цирроз или гепатит, то потребуется медикаментозное лечение. Абсолютно все больные, страдающие от алкогольной болезни, должны пройти дезинтоксикационную терапия. Она состоит из следующих этапов:
- 200-300 мл раствора глюкозы вводится внутривенно вместе с Эссенциале или раствором липоевой кислоты.
- Внутривенно вводят раствор Пиридоксина.
- В виде раствора пациентам дают Тиамин и Пирацетам.
- Внутривенно вводят Гемодез по 200 мл.
Курс дезинтоксикационной терапии продолжается 4-5 дней. Для ускоренного восстановления печени больному назначают эссенциальные фосфолипиды. Если на фоне отказа от спиртного у пациента фиброз развивается, то ему дают урсодезоксихолевую кислоту и другие гепатопротекторы. Они способствуют оттоку желчи и улучшает обмен веществ. На терминальной стадии фиброза, сопровождаемой некрозом и разрастанием соединительной ткани, пациентам требуется трансплантация печени.
Алкогольное поражение печени устранить лекарственными средствами в домашних условиях не получится. Под воздействием спирта происходят значительные изменения в метаболизме, поэтому дезинтоксикационную терапию должен проводить врач. После выписки из стационара пациенту могут назначить следующие группы препаратов для нормализации работы желез внешней секреции и уменьшения тяги к алкоголю:
- Адеметионин;
- Глицирризиновая кислота;
- Эссенциале;
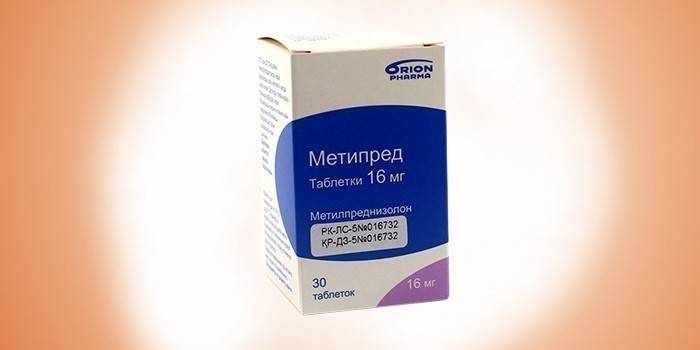
- Метипред.
Адеметионин – незаменимый препарат при лечении холестаза и алкогольной зависимости. Он оказывает антиоксидантное, гепатопротективное, нейропротективное и антидепрессивное действие на организм. Препарат нормализует деятельность гепатоцитов, способствует передаче желчи в желчевыводящую систему. В стационаре лекарственное средство дают в виде раствора по 0,8 г/сутки. Дома пациент должен принимать по 2-4 таблетки/день. У многих пациентов длительный прием Адеметионина вызывает боль в области эпигастрия, т.к. он повышает кислотность желудка.
Глицирризиновая кислота дается алкоголикам вместе с фосфолипидами. Она восстанавливает биологическую целостность мембран гепатоцитов, предотвращают потерю ферментов. В редких случаях вызывает аллергию. При циррозе глицирризиновая кислота препятствует образованию печеночной соединительной ткани. Приобрести ее можно в виде раствора или таблеток. Фосфоглив, Эссенциглив содержат большую дозу этого вещества. Стандартно при нетяжелых поражениях железы алкоголикам назначают 2-3 таблетки глицирризиновой кислоты 3-4 раза/день.
Эссенциале помогает при гепатитах, цирозах и некрозах печеночных клеток. В стационаре алкоголикам лекарство вводят внутривенно по 10 мл. Стандартный курс составляет 17 инъекций. Одновременно больной должен принимать по 2 капсулы препарата 3 раза/сутки. После выписки дозировку лекарства изменяют. На протяжении 3 месяцев алкоголик должен принимать по 3 таблетки 4 раза/сутки. Редко при передозировке у пациентов наблюдается понос.
Некоторые пациенты поступают в больницу с тяжелой формой острого алкогольного гепатита. Метипред назначают, чтобы облегчить течение заболевания. При этом пациентов предварительно проверяют на отсутствие инфекций и желудочно-кишечных кровотечений. Кортикостероид принимают 1 или 2 раза в день. Общая суточная доза не должна превышать 32 мг. Лекарство снимает воспаление и устраняет аллергическую реакцию. У пациентов при длительном приеме Метипреда развивается аритмия и гипотония. У алкоголиков препарат вызывает частые перемены настроения и дезориентацию.
Печень пьющего человека подвергается воздействию химических веществ высокой токсичности. Врачи рекомендуют для нормализации ее работы не только отказаться от спиртного, но и пересмотреть план питания. При лечении хронического или токсического гепатита доктора назначают пациентам высокобелковую диету. Отказ от спиртного является обязательным на время терапии. Если алкоголик продолжает употреблять водку, пиво или другие высокоградусные напитки, то коррекция питания не поможет. При алкогольном фиброзе, гепатите, стеатозе больным разрешено есть следующие продукты:
- телятину, крольчатину и другие нежирные сорта мяса;
- творог, кефир, сметану низкой жирности;
- отварной картофель, брокколи, кабачки;
- сырые огурцы, морковь, капусту, томаты;
- сухофрукты.
Самым простым способом предотвращения развития заболевания является отказ от спиртных напитков. Больные для восстановления функций печени должны соблюдать диету и все предписания врача. Суточная доза спиртного составляет 80 мл, данная норма потребления алкогольных напитков установлена врачами для здоровых людей. К мерам профилактики дальнейшего прогрессирования алкогольного поражения печени относят:
- соблюдение специальной диеты;
- прохождение лечения для избавления от абстиненции (патологической тяги к спиртным напиткам);
- занятия лечебной физкультурой.
источник
Алкогольная болезнь печени – это структурное перерождение и нарушение функции печени, обусловленное систематическим длительным употреблением алкоголя. У пациентов с алкогольной болезнью печени отмечается снижение аппетита, тупые боли в правом подреберье, тошнота, диарея, желтуха; в поздней стадии развивается цирроз и печеночная энцефалопатия. Установлению диагноза способствует проведение УЗИ, допплерографии, сцинтиграфии, биопсии печени, исследование биохимических проб крови. Лечение предполагает отказ от спиртного, прием медикаментов (гепатопротекторов, антиоксидантов, седативных средств), при необходимости — трансплантацию печени.
Алкогольная болезнь печени развивается у лиц, продолжительное время (более 10-12 лет) злоупотребляющих алкогольсодержащими напитками в среднесуточных дозах (в пересчете на чистый этанол) 40-80- грамм для мужчин и более 20 грамм – для женщин. Проявления алкогольной болезни печени – это жировая дистрофия (стеатоз, жировое перерождение ткани), цирроз (замена ткани печени на соединительную – фиброзную), алкогольный гепатит.
Риск возникновения алкогольной болезни у мужчин почти в три раза выше, поскольку злоупотребление алкоголем среди женщин и мужчин встречается в пропорции 4 к 11. Однако развитие алкогольной болезни у женщин происходит быстрее и при употреблении меньшего количества алкоголя. Это связано с гендерными особенностями всасывания, катаболизма и выведения спирта. В связи с увеличением потребления крепких спиртных напитков в мире, алкогольная болезнь печени представляет серьезную социальную и медицинскую проблему, решением которой занимаются специалисты в сфере современной гастроэнтерологии и наркологии.
В числе основных причин, провоцирующих алкогольную болезнь печени, исследователи указывают:
- высокие дозы употребляемого алкоголя, частота и продолжительность его употребления;
- женский пол (активность алкогольдегидрогеназы у женщин, как правило, ниже);
- генетическая предрасположенность к пониженной активности алкогольразрушающих ферментов;
- сопутствующие или перенесенные болезни печени;
- нарушения обмена веществ (метаболический синдром, ожирение, вредные пищевые привычки), эндокринные расстройства.
Основная масса поступающего в организм этилового спирта (85%) подвергается действию фермента алкогольдегидрогеназы и ацетатдегидрогеназы. Эти ферменты вырабатываются в печени и желудке. Скорость расщепления спирта зависит от генетических особенностей. При регулярном продолжительном употреблении алкоголя его катаболизм ускоряется, происходит накопление токсических продуктов, образующихся при расщеплении этанола. Эти продукты оказывают токсическое воздействие на ткани печени, вызывая воспаление, жировое или фиброзное перерождение клеток печеночной паренхимы.
Первой стадией алкогольной болезни печени, возникающей практически в 90 процентах случаев регулярного злоупотребления алкоголем более 10 лет, является жировая дистрофия печени. Чаще всего она протекает бессимптомно, иногда больные отмечают пониженный аппетит и периодические тупые боли в правом подреберье, возможно тошноту. Приблизительно у 15% пациентов отмечают желтуху.
Острый алкогольный гепатит также может протекать без выраженных клинических симптомов, либо иметь молниеносное тяжелое течение, приводящее к летальному исходу. Однако наиболее частыми признаками алкогольного гепатита является болевой синдром (тупая боль в правом подреберье), диспепсическое расстройство (тошнота, рвота, диарея), слабость, расстройство аппетита и похудание. Также частым симптомом является печеночная желтуха (кожа имеет охряной оттенок). В половине случаев острый алкогольный гепатит сопровождается гипертермией.
Хронический алкогольный гепатит протекает длительно с периодами обострений и ремиссий. Периодически возникают умеренные боли, может появляться тошнота, отрыжка, изжога, диарея, чередующаяся с запорами. Иногда отмечается желтуха.
При прогрессировании алкогольной болезни к симптомам гепатита присоединяются признаки, характерные для развивающегося цирроза печени: пальмарная эритема (покраснение ладоней), телеангиэктазии (сосудистые звездочки) на лице и теле, синдром «барабанных палочек» (характерное утолщение дистальных фаланг пальцев), «часовых стекол» (патологическое изменение формы и консистенции ногтей); «головы медузы» (расширенные вены передней брюшной стенки вокруг пупка). У мужчин иногда отмечают гинекомастию и гипогонадизм (увеличение молочных желез и уменьшение яичек).
С дальнейшим развитием алкогольного цирроза у пациентов отмечается характерное увеличение околоушных желез. Еще одним характерным проявлением алкогольной болезни печение в терминальной стадии являются контрактуры Дюпюитрена: первоначально на ладони над сухожилиями IV-V пальцев обнаруживается плотный соединительнотканный узелок (иногда болезненный). В дальнейшем происходит его разрастание с вовлечением в процесс суставов кисти. Пациенты жалуются на затруднение в сгибании безымянного пальца и мизинца. В дальнейшем может произойти их полное обездвиживание.
Алкогольная болезнь печени зачастую приводит к развитию желудочно-кишечных кровотечений, печеночной энцефалопатии (токсические вещества, которые накапливаются в организме в результате снижения функциональной активности, откладываются в тканях головного мозга), нарушению работы почек. Лица, страдающие алкогольной болезнью, входят в группу риска развития рака печени.
В диагностике алкогольной болезни печени значительную роль играет сбор анамнеза и выявление продолжительного злоупотребления пациентом алкоголя. В ходе консультации врач-гепатолог или гастроэнтеролог тщательно выясняет как давно, с какой регулярностью и в каких количествах пациент употребляет спиртные напитки.
При лабораторных исследованиях в общем анализе крови отмечается макроцитоз (сказывается токсическое влияние алкоголя на костный мозг), лейкоцитоз, ускорение СОЭ. Может отмечаться мегабластическая и железодефицитная анемия. Пониженное количество тромбоцитов связано с угнетением функций костного мозга, а также выявляется как симптомом гиперспленизма при повышении давления в системе полой вены при циррозе.
При биохимическом исследовании крови отмечают повышение активности АСТ и АЛТ (печеночные трансферазы). Также отмечают высокое содержание билирубина. Иммунологический анализ выявляет повышение уровня иммуноглобулина А. При употреблении алкоголя в среднесуточной дозе более 60 г чистого этанола в сыворотке крови отмечают повышение обедненного углеводами трансферрина. Иногда может отмечаться повышение количества сывороточного железа.
Для диагностики алкогольной болезни печени необходим тщательный сбор анамнеза. Важно учитывать частоту, количество и вид потребляемых алкогольных напитков. В связи с повышенным риском развития рака печени у пациентов с подозрением на алкогольную болезнь определяют содержание в крови альфа-фетопротеина. При его концентрации более 400 нг/мл предполагают наличие рака. Также у пациентов отмечается нарушение жирового обмена – в крови повышается содержание триглицеридов.

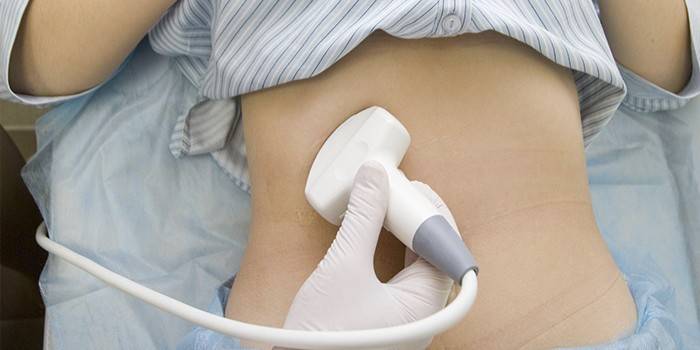
При проведении УЗИ печени хорошо видны признаки изменений размеров и формы, жирового перерождения печени (характерная гиперэхогенность тканей печени). Ультразвуковая доплерография выявляет портальную гипертензию и повышение давления в системе печеночной вены. Компьютерная и магнитно-резонансная томография хорошо визуализирует ткань печени и ее сосудистую систему. При радионуклеидном сканировании выявляются диффузные изменения в печеночных дольках, а так же можно определить скорость печеночной секреции и продуцирования желчи. Для окончательного подтверждения алкогольной болезни проводят биопсию печени для гистологического анализа.
Обязательным условием является полный и окончательный отказ от употребления алкоголя. Эта мера вызывает улучшение состояния, а на ранних стадиях стеатоза может вести к излечению. Также больным алкогольной болезнью печени назначают диету. Обязательно питание с достаточной калорийностью, сбалансированным содержанием белков, витаминной и микроэлементов, поскольку лица, злоупотребляющие алкоголем, зачастую страдают от гиповитаминозов и дефицита протеинов. Пациентам рекомендован прием мультивитаминных комплексов. При выраженной анорексии – питание парентерально или с помощью зонда.
Лекарственная терапия включает в себя мероприятия по дезинтоксикации (инфузионная терапия растворами глюкозы, пиридоксин, кокарбоксилаза). Для регенерации ткани печени применяют эссенциальные фосфолипиды. Они восстанавливают структуру и функциональность клеточных мембран и стимулируют активность ферментов и защитные свойства клеток. При тяжелой форме острого алкогольного гепатита, угрожающего жизни пациента, применяют кортикостероидные препараты. Противопоказанием к их назначению является наличие инфекции и желудочно-кишечные кровотечения.
Урсодезоксихолевую кислоту назначают в качестве гепатопротектора. Она также обладает желчегонными свойствами и регулирует липидный обмен. Препарат S-аденозилметионин используют для коррекции психологического состояния. При развитии контрактур Дюпюитрена первоначально проводят лечение физиотерапевтическими методами (электрофорез, рефлексотерапия, ЛФК, массаж и др.), а в запущенных случаях прибегают к хирургической коррекции.
Цирроз печени требует симптоматического лечения и терапии возникающих осложнений (венозных кровотечений, асцита, печеночной энцефалопатии). В терминальной стадии заболевания больным может быть рекомендована трансплантация донорской печени. Для осуществления этой операции требуется строгое воздержание от алкоголя не менее чем в течение полугода.
Прогноз напрямую зависит от стадии алкогольной болезни печени, строгого соблюдения врачебных рекомендаций и полного отказа от употребления алкоголя. Стадия стеатоза обратима и при должных терапевтических мерах работа печении нормализуется в течение месяца. Развитие цирроза само по себе имеет неблагоприятный исход (выживаемость в течение 5 лет у половины пациентов) и грозит возникновением рака печени. Профилактика алкогольной болезни печени предусматривает воздержание от злоупотребления алкоголем.
источник
Алкогольная болезнь печени — это различные нарушения структуры и функции печени, развивающееся вследствие длительного приема алкоголя.
Токсический (повреждающий) эффект не зависит от вида принимаемых напитков и определяется количеством в них этанола.
При алкогольной болезни происходит гибель ткани печени и постепенная замена ее на грубую фиброзную (рубцовую) ткань (процесс фиброза). При этом происходит образование обычно мелких узлов из рубцовой ткани, которые изменяют структуру печени. Вследствие того, что количество здоровой печеночной ткани значительно сокращается, печень перестает справляться со своими функциями (например, обезвреживание отравляющих веществ, образование полезных соединений, накопление витаминов и др.).
Заболевание развивается постепенно и незаметно для больного. Проходит обычно около пяти лет с момента возникновения повреждения печени до появления первых симптомов.
По мере ухудшения состояния печени нарастает количество и выраженность симптомов.
Все проявления алкогольной болезни печени представлены несколькими синдромами (устойчивая совокупность симптомов, объединенных единым развитием).
- Астенический синдром:
- быстрая утомляемость;
- повышенная утомляемость;
- слабость;
- сонливость днем;
- снижение аппетита;
- подавленное настроение.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- боль в околопупочной области;
- урчание в животе.
- Системные проявления алкогольной интоксикации (влияния алкоголя на различные органы):
- периферическая полинейропатия (повреждение нервов, соединяющих органы и конечности человека с головным и спинным мозгом). Проявляется нарушениями чувствительности и ограничением движений;
- мышечная атрофия (слабость в мышцах конечностей за счет их истончения и уменьшения объема);
- тахикардия (учащенное сердцебиение) и одышка (учащенное дыхание) вследствие поражения сердечно-сосудистой системы.
- Кахексия (истощение), снижение массы тела.
- Невысокая гипер-гамма-глобулинемия (умеренное повышение гамма-глобулинов (специфических белков иммунной системы) в крови — норма 8,0-13,5 граммов на литр).
- Коэффициент Де Ритиса – отношение аспартат-аминотрансферазы (АсАТ, или АСТ) к аланин-аминотрансферазе (АлАТ, или АЛТ) — в норме равен 1. АСТ и АЛТ – специфические биологически активные вещества, участвующие в обмене веществ и нормальной деятельности печени. При циррозе печени (диффузном (обширном) заболевании печени, при котором происходит гибель ее ткани и образование узлов из рубцовой ткани, которые изменяют структуру печени) отношение АСТ к АЛТ становится менее 1.
- Артериальная гипотония — снижение систолического (первая цифра при измерении) артериального давления ниже 100 миллиметров ртутного столба.
- Синдром « малых» печеночных признаков (синдром печеночно-клеточной недостаточности).
- Телеангиоэктазии (сосудистые « звездочки» на лице и теле).
- Пальмарная (на ладонях) и/или плантарная (на подошвах стоп) эритема (покраснение кожи).
- Общая феминизация облика — мужчина приобретает часть очертаний и внешнего вида женщины:
- отложение жира на бедрах и на животе, тонкие конечности);
- скудное оволосение в подмышечной области и на лобке;
- гинекомастия (образование и увеличение молочных желез у мужчины);
- атрофия яичек (уменьшение объема ткани яичек, расстройство их функции);
- импотенция (расстройство половой и эректильной функции у мужчин, невозможность совершить нормальный половой акт).
- Гипертрофия (увеличение) околоушных слюнных желез (симптом « хомячка»).
- Расширенная капиллярная сеть на лице (симптом « долларовой» купюры, красное лицо).
- Склонность к образованию « синяков».
- Контрактура Дюпюитрена (безболезненный подкожный тяж – уплотнение тканей в виде жгута) — искривление и укорочение сухожилий ладони, приводящее к ограничению функции ладони и ее сгибательной деформации.
- Желтушная окраска кожи, слизистых оболочек полости рта и склер (белых оболочек глазного яблока).
- Лейконихии (мелкие белые полоски на ногтях).
- Симптомы « барабанных палочек» (увеличение размеров кончиков пальцев рук, отчего их внешний вид похож на барабанные палочки) и « часовых стекол» (увеличение размеров и округлое изменение ногтевых пластин).
- Синдром портальной гипертензии (повышения давления в системе воротной вены – сосуда, приносящего кровь в печень от органов брюшной полости):
- увеличение селезенки;
- асцит (свободная жидкость в брюшной полости);
- варикозное (деформационное) расширение вен пищевода (несущих кровь от пищевода к сердцу);
- расширение параумбиликальных (находящихся в области пупка) вен – симптом « головы медузы» (характерный венозный рисунок на животе в виде расходящихся в разные от пупка стороны синих вен);
- варикозное расширение верхних прямокишечных вен (выносящих кровь от верхней части прямой кишки).
Состояние пациента значительно улучшается после прекращения приема алкоголя.
Периоды резкого ухудшения состояния связаны с продолжающимся употреблением алкоголя, приводящим к развитию эпизодов острого алкогольного гепатита (воспаления печени).
В зависимости от характера изменений печени выделяют несколько форм алкогольной болезни печени.
- Алкогольная жировая дистрофия печени (или жировой гепатоз, или стеатоз)— накопление жировых капель внутри гепатоцитов (клеток печени).
- Алкогольный гепатит — сочетание накопления жировых капель внутри гепатоцитов с диффузным (обширным) воспалением печени и образованием участков гибели ее нормальной ткани.
- Алкогольный фиброз печени — разрастание соединительной (рубцовой) ткани в печени с сохранением правильного строения без разрушения печеночных долек (элементов печени, отвечающих за выполнение ее функций – например, обезвреживание отравляющих веществ, образование полезных соединений, накопление витаминов и др.);
- Алкогольныйцирроз печени – диффузное заболевание печени, при котором происходит гибель ткани печени и постепенная замена ее на грубую фиброзную (рубцовую) ткань (процесс фиброза). При этом происходит образование обычно мелких узлов из рубцовой ткани, которые изменяют структуру печени.
- Алкогольная печеночная недостаточность – комплекс симптомов, характеризующийся нарушением одной или многих функций печени вследствие повреждения ее ткани. При этом в печени образуются участки некроза (гибели клеток). Алкогольная печеночная недостаточность бывает:
- острой – развивается при одновременном употреблении больших доз алкоголя. Более 70% случаев острой алкогольной печеночной недостаточности развивается на начальных стадиях заболеваний печени или при отсутствии предшествующего поражения печени;
- хронической – развивается при длительном употреблении умеренного количества алкоголя.
Причиной алкогольной болезни печени является длительное (многолетнее) употребление алкоголя вне зависимости от вида напитка в перерасчете на этиловый спирт (чистый спирт) составляет 40-60 г в сутки.
Скорость развития алкогольной болезни печени может варьироваться от нескольких лет до нескольких десятков лет.
Причины повреждающего действия алкоголя на печень.
- Гибель гепатоцитов (клеток печени) под воздействием спирта — происходит быстрее, чем возможно их восстановление. За это время вместо гепатоцитов успевает развиться соединительная (рубцовая) ткань.
- Кислородное голодание клеток, приводящее к их сморщиванию, а затем к гибели.
- Избыточное образование соединительной ткани.
- Подавление образования белка в гепатоцитах, что приводит к их набуханию (повышению содержания в них воды) и увеличению печени.
Факторы риска алкогольной болезни печени.
- Ежедневное употребление алкогольных напитков.
- Многолетнее употребление алкоголя (8 лет и более).
- Наследственная предрасположенность (передается от родителей к детям).
- Несбалансированное и нерациональное питание (особенно дефицит белка в пище).
- Избыточное питание, в том числе ожирение (увеличение массы тела за счет жировой ткани).
- Инфицирование гепатотропными вирусами (вирусами, способными вызывать воспаление печени и гибель ее клеток).
Врач гастроэнтеролог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб (когда (как давно) появилось увеличение печени, боль и тяжесть в верхних отделах живота, тошнота, увеличение размеров живота, сосудистые « звездочки» на лице и теле и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные (передаются от родителей к детям) заболевания, есть ли у него вредные привычки, принимал ли он длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
- Физикальный осмотр. При осмотре определяется желтушность кожи, увеличение размеров живота, наличие на коже туловища сосудистых « звездочек» (расширенных мелких сосудов). При пальпации (прощупывании) оценивается болезненность в различных отделах живота. При перкуссии (простукивании) определяются размеры печени и селезенки.
- Оценка психического состояние пациента для своевременной диагностики печеночной энцефалопатии (заболевания, развившегося в результате токсического действия продуктов распада нормальных клеток печени на мозговую ткань и нарушения циркуляции крови).
Лабораторные методы исследования.
- Общий анализ крови выявляет снижение количества эритроцитов (красных клеток крови) с развитием анемии (снижения уровня гемоглобина – особого вещества эритроцитов, переносящего кислород), снижение количества тромбоцитов (кровяных пластинок, склеивание которых обеспечивает начальный этап свертывания крови), реже – всех клеток крови. Может выявляться лейкоцитоз (увеличение количества лейкоцитов – белых клеток крови), преимущественно за счет нейтрофилов (особой разновидности лейкоцитов).
- Биохимический анализ крови (для контроля функции печени, поджелудочной железы, содержания важных микроэлементов (калий, кальций, натрий) в крови).
- Биохимические маркеры (показатели) фиброза печени (разрастания соединительной (рубцовой, фиброзной) ткани в печени без изменения ее структуры) – PGA-индекс:
- протромбиновый индекс — показатель свертываемости крови (Р);
- гамма-глутамилтранспептидаза — биологически активное вещество, в норме участвующее в молекулярных реакциях в ткани печени (G);
- алипопротеин А1 — белок плазмы (жидкой части) крови, отвечающих за транспортировку « хорошего» холестерина (жироподобного вещества, препятствующего сужению просвета сосудов) в организме (А).
- Сывороточные маркеры фиброза (признаки фиброза, определяемые в сыворотке – жидкой части крови): гиалуроновая кислота, проколлаген III типа, N-терминальный пептид проколлагена III, ламинин, коллаген IV типа, матриксные металлопротеиназы 2 и 9, тканевые ингибиторы металлопротеиназ 1 и 2. Неспецифичны для печени (выявляют наличие фиброза в любом органе).
- Повышение в крови пролина и оксипролина (аминокислот – то есть составных элементов белка) является отличительной особенностью алкогольного фиброза печени.
- Коагулограмма (анализ свертывающей и противосвертывающей систем крови) выявляет замедление образования сгустков крови за счет уменьшения количества факторов свертывания, которые образуются в печени.
- Липидограмма – исследование жироподобных веществ крови. При алкогольной болезни печени в крови повышается уровень триглицеридов – особых жироподобных веществ, основного источника энергии для клеток.
- Альфа-фетопротеин – вещество, повышающееся в крови при раке (злокачественной опухоли – растущей с повреждением окружающих тканей) печени. Иногда рак печени можно отличить от алкогольной болезни только при помощи лабораторных анализов. Кроме того, при длительном существовании алкогольной болезни вероятность рака печени повышается.
- Лабораторные признаки длительного приема алкоголя. Повышение:
- активности в крови гамма-глутамилтранспептидазы;
- содержания в крови иммуноглобулинов А (Ig A – особый вид антител – белков, вырабатываемых для борьбы с чужеродными агентами);
- среднего объема эритроцитов;
- активности в крови аспартат-аминотрансферазы (АсАТ, или АСТ), превышающее активность аланин-аминотрансферазы (АлАТ, или АЛТ). АСТ и АЛТ – специфические биологически активные вещества, участвующие в обмене веществ и нормальной деятельности печени.
- содержания в крови трансферрина (белка, переносящего железо).
- Определение маркеров (специфических показателей) вирусных гепатитов (воспалительных заболеваний печени, вызываемых особыми вирусами).
- Общий анализ мочи. Позволяет оценить состояние почек и мочевыводящих путей.
- Копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи и жира, грубые пищевые волокна).
Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов брюшной полости позволяет оценить размеры и структуру печени и селезенки.
- Эзофогогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода (для выявления патологически (ненормально) расширенных вен), желудка и двенадцатиперстной кишки при помощи специально оптического инструмента (эндоскопа).
- Пункционная биопсия печени (взятие кусочка печени для исследования) позволяет оценить структуру печени и установить диагноз.
- Спиральная компьютерная томография (КТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине. Позволяет получить точное изображение исследуемых органов (печени и селезенки).
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов. Позволяет получить точное изображение исследуемых органов (печени и селезенки).
- Эластография – исследование ткани печени, выполняемое с помощью специального аппарата, для определения степени фиброза печени. В процессе эластографии выполняется компрессия (сжатие) исследуемых тканей при помощи ультразвука. Скорость распространения упругих волн зависит от эластичности ткани, то есть от содержания в ней соединительной (рубцовой) ткани. Эластография является альтернативой биопсии печени.
- Ретроградная холангиография — рентгенологический метод исследования желчевыводящей системы, при котором контраст (красящее вещество, делающее участки, где оно находится, видимыми на рентгене) вводится в Фатеров сосок (отверстие, через которое в двенадцатиперстную кишку поступает желчь и панкреатический сок). Позволяет выявить причины ухудшения оттока желчи. Проводится только пациентам с выраженным синдромом холестаза (недостаточного поступления желчи в двенадцатиперстную кишку – начальный отдел тонкого кишечника).
- Возможны также консультации терапевта, гепатолога, психиатра, нарколога.
Оценка степени тяжести цирроза печени(диффузного (обширного) заболевания печени, при котором происходит гибель ткани печени и образование узлов из рубцовой ткани, которые изменяют структуру печени).
Выполняется специалистом (гастроэнтерологом или гепатологом) по шкале Чайлд-Пью. Оцениваются несколько критериев:
- уровень билирубина крови (продукта распада эритроцитов (красных клеток крови));
- уровень сывороточного альбумина (самых мелких белков);
- протромбиновый индекс (один из показателей свертываемости крови);
- наличие асцита (свободной жидкости в брюшной полости);
- печеночная энцефалопатия (заболевание, развившееся в результате токсического действия продуктов распада нормальных клеток печени на мозговую ткань и нарушения циркуляции крови).
В зависимости от степени выраженности отклонений от нормы данных критериев устанавливается класс цирроза печени:
- А – компенсированный (то есть возмещенный – приближенный к норме) цирроз печени;
- В – субкомпенсированный (то есть не полностью возмещенный) цирроз печени;
- С — декомпенсированный (то есть с глубокими необратимыми (то есть неисправимыми современными методами лечения) нарушениями деятельности печени) цирроз печени.
Основа лечения – прекращение приема алкоголя (для подростков и детей, употребляющих его).
- Диетотерапия.Диета №5:
- прием пищи 5-6раз в сутки;
- исключение из рациона острой, жирной, жареной, копченой, грубой пищи;
- ограничение употребления поваренной соли до 3 граммов в сутки;
- повышенное содержание белка (0,5-1,5 граммов белка на 1 килограмм веса пациента в сутки). При развитии печеночной энцефалопатии (повреждения головного мозга веществами, в норме обезвреживаемыми печенью) общее количество белка ограничивается до 0-30 граммов в сутки;
- употребление продуктов питания с повышенным содержанием микроэлементов (особенно магния, цинка, селена) и витаминов (группы В, С, А и К) — рыбы, бананов, гречки, фруктов и овощей;
- при анорексии (отвращении к еде) возможно питание через зонд (трубку, введенную в полость желудка) или парентеральное питание (внутривенное введение растворов белков, жиров, углеводов, витаминов и минералов).
- Консервативное (безоперационное) лечение.Объем лекарственной терапии зависит от стадии алкогольной болезни печени. Наибольшее количество препаратов требуется при лечении цирроза печени (диффузного (обширного) заболевания печени, при котором происходит гибель ткани печени и образование узлов из рубцовой ткани, которые изменяют структуру печени).
- Гепатопротекторы (препараты, сохраняющие активность клеток печени), наиболее эффективными из которых являются препараты, изготовленные из расторопши – лекарственного растения.
- Препараты аденометионина (вещества, содержащегося во всех тканях и жидкостях организма и обладающего различными положительными эффектами):
- защита клеток печени от повреждения;
- улучшение оттока желчи;
- обезвреживание токсических (отравляющих) веществ;
- стимуляция восстановления клеток печени;
- защита головного мозга от повреждения веществами, образующимися при нарушениях работы печени;
- антидепрессивное действие (нормализация сниженного настроения).
- Препараты урсодезоксихолевой кислоты (УДХК – компоненты желчи, препятствующие гибели клеток печени).
- Витамины группы А, В, С, Е применяются, так как их содержание в организме недостаточно из-за нарушений всасывания.
- Глюкокортикоиды (синтетические аналоги гормонов коры надпочечников) уменьшают выраженность воспаления, препятствуют образованию соединительной (рубцовой) ткани, подавляют выработку антител (белков организма, созданных для борьбы с чужеродными веществами), повреждающих ткань печени.
- Ингибиторы ангиотерзин-превращающего фермента (иАПФ – препараты, понижающие артериальное давление, обладающие противовоспалительной активностью и препятствующие образованию соединительной ткани).
- Ингибиторы тканевых протеаз (препараты, подавляющие активность веществ, вызывающих распад белков) препятствуют образованию соединительной ткани в печени.
Лечение портальной гипертензии (повышения давления в системе воротной вены – сосуда, приносящего в печень кровь от органов брюшной полости).
- Гормоны гипофиза (мозгового придатка). Эти препараты обеспечивают снижение печеночного кровотока и уменьшают давление в воротной вене за счет сужения артериол (мелких сосудов, приносящих кровь к органам) брюшной полости.
- Нитраты (группа препаратов, являющихся солями азотной кислоты). Расширяют вены (сосуды, уносящие кровь от органов) и артериолы. Приводят к накоплению крови в мелких сосудах и уменьшению притока крови к печени.Бета-адреноблокаторы (препараты, снижающие силу и частоту сердечных сокращений), за счет чего снижается приток крови к печени.
- Синтетические аналоги соматостатина (гормона, в норме выделяемого головным мозгом и поджелудочной железой и подавляющего выработку многих прочих гормонов и биологически активных веществ). Снижает портальную гипертензию путем сужения артериол брюшной полости.
- Диуретики (мочегонные препараты). Удаляют избыток жидкости из организма.
- Препараты лактулозы (синтетический аналог лактозы – молочного сахара). Удаляют из кишечника вредные вещества, накапливающиеся за счет нарушений работы печени и способные вызвать повреждение головного мозга..
- Антибактериальная терапия – лечение, направленное на удаление из организма микроорганизмов (возбудителей различных заболеваний). Выполняется после выявления вида микроорганизма.
Лечение спленомегалии игиперспленизма.
- Стимуляторы лейкопоэза (препараты, усиливающие образование лейкоцитов – белых клеток крови).
- Синтетические аналоги гормонов надпочечников — усиливают образование лейкоцитов, эритроцитов (красных клеток крови) и тромбоцитов (кровяных пластинок).
Лечение асцита (накопления свободной жидкости в брюшной полости).
- Препараты-антагонисты гормонов коры надпочечников уменьшают количество свободной жидкости в животе.
- Диуретики выводят избыток жидкости из организма.
- Альбумины (водорастворимые белки) при внутривенном введении задерживают жидкость внутри сосудов, уменьшая накопление жидкости в брюшной полости.
- Абдоминальный парацентез – пункция (прокалывание) брюшной полости с удалением жидкости для диагностических (исследования состава) и лечебных (уменьшение сдавления органов брюшной полости) целями.
Лечение печеночной энцефалопатии(заболевание, развившееся в результате токсического (отравляющего) действия продуктов распада нормальных клеток печени на мозговую ткань и нарушения циркуляции крови).
- Диетотерапия. При развитии печеночной энцефалопатии общее количество белка ограничивается до 0-30 граммов в сутки.
- Лактулоза.
- Антибактериальная терапия.
- Инфузионная терапия (внутривенное капельное введение водно-солевых растворов, глюкозо-витаминных смесей и т.д.).
Дозировка и длительность применения каждого из препаратов определяются индивидуально.
- Хирургическое лечение. Трансплантация (пересадка печени) выполняется при невозможности восстановления нормальной деятельности собственной печени пациента. Чаще всего выполняется трансплантация части печени от близкого родственника. Обязательным условием является полный отказ от алкоголя в течение не менее 6 месяцев до трансплантации.
Хирургическое лечение осложнений цирроза печени проводится при необходимости.
- Хирургическое лечение спленомегалии (увеличения селезенки) и гиперспленизма (повышенного разрушения в селезенке клеток крови):
- эмболизация (закрытие просвета) селезеночной артерии — приводит к гибели селезенки, что повышает срок жизни клеток крови;
- спленэктомия (удаление селезенки).
- Хирургическое лечение портальной гипертензии:
- портосистемное шунтирование (создание дополнительного пути кровотока из воротной вены в нижнюю полую вену, минуя печень);
- спленоренальное шунтирование (создание дополнительного пути кровотока из селезеночной вены в почечную вену, минуя печень);
- деваскуляризация нижнего отдела пищевода и верхней зоны желудка (операция Sugiura) – перевязка (закрытие просвета) некоторых артерий и вен пищевода и желудка. Операция проводится для снижения риска кровотечений из вен пищевода и желудка. Обычно операция дополняется спленэктомией (удалением сплезенки).
- Хирургическое лечение осложнений портальной гипертензии — кровотечений из варикозно расширенных вен:
- Ушивание варикозно расширенных вен пищевода — выполняется при повторных кровотечениях.
- Эндоскопическая (то есть с помощью эндоскопа (оптического прибора)) склеротерапия — введение внутрь кровоточащих сосудов специального вещества, вызывающего склеивание стенок сосуда.
- Эндоскопическая перевязка варикозно расширенных вен пищевода – перевязка хирургическими нитями варикозно расширенных вен пищевода под контролем эндоскопа.
- Эндоскопическое лигирование варикозно расширенных вен пищевода — перевязка под контролем эндоскопа расширенных вен пищевода с помощью эластичных колец.
- Баллонная тампонада зондом Блэкмора — введение в пищевод и желудок зонда Блэкмора (специального устройства с двумя баллонами, раздувание которых прижимает кровоточащие вены и останавливает кровотечение).
Осложнения алкогольной болезни печени развиваются на стадии цирроза печени (диффузного (обширного) заболевания печени, развивающегося вследствие длительного приема алкоголя, при котором происходит гибель ткани печени и постепенная замена ее на грубую фиброзную (рубцовую) ткань (процесс фиброза). При этом происходит образование обычно мелких узлов из рубцовой ткани, которые изменяют структуру печени).
Осложнения цирроза печени.
- Асцит (скопление жидкости в брюшной полости). Во многих случаях асцит становится рефрактерным (не поддается медикаментозной терапии). Таким пациентам требуется повторный абдоминальный парацентез – пункция (прокалывание) брюшной полости с удалением жидкости для диагностических (исследования состава) и лечебных (уменьшение сдавления органов брюшной полости) целями.
- Перитонит — воспаление брюшины (оболочки, выстилающей брюшную полость изнутри и покрывающей органы брюшной полости).
- Варикозное (изменение структуры стенки вследствие повышенного венозного давления) расширение вен пищевода, кровотечение из этих вен. Симптомы желудочно-кишечных кровотечений:
- кровавая рвота;
- мелена (черный стул);
- пониженное артериальное давление (менее 100/60 миллиметров ртутного столба);
- частота сердечных сокращений более 100 ударов в минуту (норма – 60-80).
- Спутанность сознания, печеночная энцефалопатия (заболевание, развившееся в результате токсического (отравляющего) действия продуктов распада нормальных клеток печени на мозговую ткань и нарушения циркуляции крови).
- Гепатоцеллюлярная карцинома (злокачественная (тяжело излечимая, быстро прогрессирующая) опухоль печени, возникающая при ее хроническом повреждении (вирусной и/или алкогольной природы)).
- Гепаторенальный синдром — тяжелая почечная недостаточность (стойкое угнетение функции почек, приводящее к накоплению токсических веществ в крови вследствие нарушенной их фильтрации) у больных циррозом печени (диффузным (обширным) заболеванием печени, при котором происходит гибель ткани печени и образование узлов из рубцовой ткани, которые изменяют структуру печени).
- Печеночно-легочной синдром – низкие содержание кислорода в крови у больных циррозом печени, возникающее из-за изменений циркуляции крови в легких.
- Печеночная гастропатия – заболевание желудка вследствие нарушенной функции печени и измененной циркуляции крови.
- Печеночная колопатия – заболевание толстого кишечника развивающееся, вследствие нарушенной функции печени и измененной циркуляции крови.
- Бесплодие.
Прогноз алкогольной болезни печени зависит от стадии болезни: прогноз наилучший при алкогольной жировой дистрофии печени (накопление жировых капель внутри гепатоцитов — клеток печени) и наихудший при развитии цирроза.
Прогноз лучше при полном отказе от употребления алкоголя, своевременном полноценном лечении, небольшой длительности заболевания и нормальной массе тела пациента.
Ученые доказали, что у мужчин заболевание течет благоприятнее, чем у женщин.
- Отказ от приема алкоголя.
- Своевременное полноценное лечение всех стадий алкогольной болезни — снижает риск перехода в более тяжелую стадию и развития осложнений.
- Рациональное и сбалансированное питание (отказ от слишком горячей, копченой, жареной и консервированной пищи).
В настоящее время большое внимание уделяется выявлению фиброза печени и наличию или отсутствию его прогрессирования. Степень фиброза определяют по различным шкалам, в России чаще используется шкала METAVIR.
- F0 – фиброза (гибель ткани печени и постепенная замена ее на грубую фиброзную (рубцовую) ткань) нет.
- F1 – портальный фиброз без образования септ (соединительнотканных (в основе лежит соединительная ткань, играющая опорную и структурную функцию в организме) прослоек).
- F2 — портальный (вокруг ветвей воротной вены – сосуда, приносящего в печень кровь от органов брюшной полости) фиброз с редкими септами.
- F3 – много септ без формирования цирроза (диффузного (обширного) заболевания печени, при котором происходит гибель ее ткани и образование узлов из рубцовой ткани, которые изменяют структуру печени).
- F4 – цирроз.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Ивашкин В.Т., Лапина Т.Л. (ред.) Гастроэнтерология. Национальное руководство. – 2008. М., ГЭОТАР-Медиа. 754 с.
- Саблин О.А., Гриневич В.Б., Успенский Ю.П., Ратников В.А. Функциональная диагностика в гастроэнтерологии. Учебно-методическое пособие. – СПб. – 2002. – 88 с.
- Баярмаа Н., Охлобыстин А.В. Применение пищеварительных ферментов в гастроэнтерологической практике // РМЖ. – 2001. – том 9. – № 13–14. – с. 598–601.
- Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция // Клинические перспективы в гастроэнтерологии, гепатологии. – 2001. – №3. – с. 21–25.
- Атлас клинической гастроэнтерологии. Форбс А., Мисиевич Дж.Дж., Комптон К.К., и др. Перевод с англ. / Под ред. В.А. Исакова. М., ГЭОТАР-Медиа, 2010, 382 стр.
- Внутренние болезни по Тинсли Р.Харрисону. Книга 1 Введение в клиническую медицину. М., Практика, 2005, 446 стр.
- Внутренние болезни по Дэвидсону. Гастроэнтерология. Гепатология. Под ред. Ивашкина В.Т. М., ГЭОТАР-Медиа, 2009, 192 стр.
- Внутренние болезни. Маколкин В.И., Сулимов В.А., Овчаренко С.И. и др. М., ГЭОТАР-Медиа, 2011, 304 стр.
- Внутренние болезни: лабораторная и инструментальная диагностика. Ройтберг Г. Е., Струтынский А. В. М., МЕДпресс-информ, 2013, 800 стр.
- Внутренние болезни. Клинические разборы. Том 1. Фомин В.В., Бурневич Э.З. / Под ред. Н.А. Мухина. М., Литтерра, 2010, 576 стр.
- Внутренние болезни в таблицах и схемах. Справочник. Зборовский А. Б., Зборовская И. А. М., МИА, 2011 672 стр.
- Dorland’s Medical Dictionary for Health Consumers. 2007
- Mosby’s Medical Dictionary, 8th edition. 2009
- Saunders Comprehensive Veterinary Dictionary, 3 ed. 2007
- The American Heritage Dictionary of the English Language, Fourth Edition, Updated in 2009.
- O’Shea R.S., Dasarathy S., McCullough A.J. Alcoholic liver disease. Hepatology, 2010, 51, 307–328.
- Выбрать подходящего врача гастроэнтеролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник