При заболеваниях печени и желчевыводящих путей наблюдаются достаточно характерные жалобы. Прежде всего, больные предъявляют жалобы на боли в правом подреберье. Болевые ощущения могут быть различными как по интенсивности, так и по продолжительности. Тупая, ноющая боль, чаще постоянная в области правого подреберья в большинстве случаев является следствием увеличения печени(растяжение капсулы органа и связочного аппарата) и наблюдается при гепатитах и циррозах. Наличие локализованной достаточной интенсивности боли обычно связано с заболеваниями желчного пузыря (холециститы) и желчных протоков (холангиты). У пациентов с желчнокаменной болезнью может возникать острая боль в правом подреберье (так называемая печеночная колика) и обусловлена она растяжением протоков конкрементами. Боли имеют типичную правостороннюю иррадиацию – плечевой сустав, лопатка. Очень часто болевые ощущения провоцируют нарушения режима питания, прием жирной и «острой» пищи.
Следующими признаками заболеваний печени и желчевыводящих путей являются жалобы, характерные для диспепсического синдрома:
– – тошнота чаще постоянная, усиливается после приема пищи;
– – рвота наблюдается в период обострения заболеваний, характерно небольшое количество рвотных масс с обязательной примесью желчи;
– ; сухость и горечь во рту, отрыжка с горьким привкусом
– ; вздутие живота, урчание в животе, понос
Некоторые больные могут предъявлять жалобы на желтушное окрашивание кожных покровов, которое является следствием гипербилирубинемии. В одних случаях желтуха развивается постепенно, а в других – внезапно, например, после возникновения болей в правомподреберье у больных с калькулезным холециститом. У части пациентов желтуха может сопровождаться кожным зудом, который связан с раздражением нервных окончаний кожи желчными кислотами, накапливающимися при холестазе.
Симптомокомплекс «печеночной лени» обусловлен печеночной недостаточностью. Проявляется: слабостью, вялостью, повышенной раздражительностью, головной болью, снижением работоспособности, потливостью, чувством тяжести в правом подреберье и эпигастрии, нестабильным аппетитом, металлическим привкусом во рту. Определенное своеобразие клинической симптоматике придают жалобы, характерные для астеновегетативного синдрома, который сопровождает большинство заболеваний печени. Это слабость, повышенная утомляемость, подавленное настроение, головные боли во второй половине дня, бессонница ночью и сонливость днем.
При выяснении данных анамнеза следует обратить внимание на следующие моменты:
– наличие перенесенных в прошлом вирусного гепатита (болезнь Боткина) и заболеваний желудочно-кишечного тракта;
– контакт с гепатотоксическими веществами (соединения фосфора, бензол, четыреххлористый углерод, свинец и др.);
– злоупотребление алкоголем (этанол – гепатотоксическое соединение, при ежедневном приеме более 60 г крепкого алкоголя у мужчин и более 20 г уженщин увеличивается риск развития
– применение медикаментозных средств, обладающих токсическим воздействием на печень (аминазин, наркотики, сульфаниламиды, тетрациклиновые антибиотики, противотуберкулезные препараты и т.д.);
– важны указания на периоды голодания больного, например недостаток белка в пищевом рационе, который приводит к белково-витаминному дефициту;
– наличие у ближайших родственников подобного заболевания.
При осмотре можно обнаружить похудание больных, вплоть до кахексии (при циррозе печени и опухоли печени). Общее состояние больных может быть различным и определяется тяжесть заболевания. В случае наличия нарушений антитоксической функции печени возможны изменения сознания вплоть до развития комы.
При изучении кожи у больных с патологией печени и желчевыводящих путей выявляется достаточное количество симптомов. Прежде всего, это касается изменения цвета кожи. Желтушное окрашивание – один из наиболее частых признаков. Следует помнить, что желтуху раньше можно выявить на слизистых оболочках. Другим вариантом изменения цвета является бледность кожи, которая обусловлена сопутствующей анемией при циррозе печени, особенно после кровотечений из варикозных вен. У больных с гемохроматозом имеет место пигментация кожи бронзового оттенка с дымчато-серой окраской ладоней и подмышечных впадин.
Малиновый язык – ярко красный, имеющий гладкую как бы лакированную поверхность, обусловлен нарушением обмена витаминов, развивающегося у больных циррозом печени. У больных с хроническими диффузными заболеваниями печени (гепатит, цирроз) выявляют пальмарную эритему (или «печеночные» ладони) – это симметричное покраснение ладоней и подошв, особенно выраженное в области тенара и гипотенара.
Опять же при хронических заболеваниях печени на коже шеи, лица, верхней части грудной клетки можно увидеть телеангиоэктазии или сосудистые звездочки. Они имеют размеры от 1-2 мм до 1 см и состоят из пульсирующей центральной части с лучеобразными разветвлениями. Пальмарную эритему и сосудистые звездочки связывают с гиперэстрогенемией, которая развивается у больных с патологией печени и приводит к изменению чувствительности сосудистых рецепторов.
Другим проявлением нарушения функции печени (снижение синтеза протромбина и других факторов свертывания, тромбоцитопения вследствие гиперспленизма) является наличие геморрагической сыпи на коже в виде петехий или синяков. Длительный холестаз при некоторых заболевания печени и желчевыводящих путей сопровождается гиперлипидемией и развитием ксантом. Они представляют из себя внутрикожные желтые бляшки, которые располагаются особенно часто на веках, кистях, в области локтевых и коленных суставов, на ягодицах. Вследствие кожного зуда у больных с холестазом нередко удается выявить расчесы и ссадины. Расстройства функции печени у мужчин может вызвать появление гинекомастии и женского типа оволосения, что связано с гиперэстрогенемией. Выпадение волос в подмышечных областях и на лобке характерно для хронических заболеваний печени.При дыхании больных может определяться сладковатый «печеночный» запах изо рта. Он обусловлен нарушением обмена аминокислот и ароматических соединений с накоплением продуктов метаболизма метионина – метилмеркаптана.
Большую диагностическую информацию дает исследование живота. При осмотре можно выявить его увеличение вследствие развития асцита, иногда асимметрию с увеличением правой половины из-за больших размеров печени. У больных с циррозом печени на передней брюшной стенке наблюдается расширение подкожных вен, которые являются анастомозами между воротной веной и нижней и верхней полыми венами. Наличие расширенных вен вокруг пупка обозначают как симптом «головы медузы» (caput medusae).
источник
Глава 3. Практическое исследование особенностей сестринского процесса в реабилитационном процессе больных заболеванием печени
Организация исследования
Базой для исследования послужила Олекминская Центральная районная больница, в период с 1 по 30 марта 2018 года.
В результате исследования были обследованы пациенты в возрасте от 30 до 78 лет, в количестве 30 человек из них 12 женщин и 18 мужчин. В исследовании применялся метод исследования — анкетирование, с целью определения особенностей сестринского процесса в реабилитационном процессе больных заболеваниями печени.
Цель исследования — опираясь на теоретический и фактический материал организовать анкетирование больных заболеванием печени, с целью выявления общих параметров больных вОлекминской ЦРБ.
Гипотеза — исходя из положения, можно предположить, что организация анкетирования позволит выявить общие параметры больных заболеванием печени вОлекминской ЦРБ.
Ознакомиться с амбулаторной карточкой больных.
Подобрать методику, позволяющую составить соответствующую анкету для выявления общих параметров больных заболеванием печени в Олекминской ЦРБ.
Объект исследования — 30 пациентов Олекминской ЦРБ больных заболеванием печени.
Предмет исследования — организации анкетирования больных заболеванием печени, с целью выявления общих параметров больных в Олекминской ЦРБ.
С целью оценки показателей больных заболеванием печени, нами проведен анализ, где в исследование было включено 30 пациентов Олекминской ЦРБ больных заболеванием печени. Применялись следующие методы исследования:
— Клинические: анализ данных по амбулаторной карте (ф.112).
— Анкетированный опрос пациентов больных заболеванием печени.
Метод анкетирования заключается в предъявлении пациенту тестовых заданий с соблюдением следующих условий обследования: простая форма предъявления анкеты, обязательная предварительная демонстрация каждого вопроса, прекращение тестирования при проявлении первых признаков утомления.
Тестирование проводилось в первой половине дня, в спокойной обстановке, при хорошем самочувствии и позитивном настроении пациента, в отсутствии оценочной установки.
Государственное бюджетное учреждение Республики Саха (Якутия)Олекминская центральная районная больница (ГБУ РС(Я) Олекминская ЦРБ), является лечебно-диагностическим и консультативным центром. Оказывает амбулаторно-поликлиническую (как плановую так и экстренную), и круглосуточную — стационарную, соответствующую самым современным медицинским стандартам, помощь как жителям собственного, так и соседних районов.
На базе Олекминской ЦРБ предоставляются как бесплатные, в рамках программы обязательного медицинского страхования и Территориальной программы государственных гарантий, так и платные медицинские услуги. В рамках платных медицинских услуг можно оформить справку на управление транспортным средством, справку на приобретение и ношение оружия, справку для трудоустройства на работу, а также, получить консультации специалистов и прочие виды услуг.
Олекминская центральная районная больница оснащена современным лечебным и диагностическим медицинским оборудованием. В учреждении постоянно внедряются достижения современной науки и техники, профилактические методики. Обслуживание ведут высококвалифицированные специалисты. На базе учреждения созданы выездные бригады врачей специалистов для оказания различных видов медицинской, организационно методической и консультативной помощи.
Олекминская ЦРБ — постоянно развивающееся и совершенствующееся лечебно-профилактическое учреждение. В работе организации используются самые современные информационные технологии. Для удобства пациентов в работе широко используется возможность электронной записи к врачу онлайн через международную сеть Интернет при помощи сервиса «Электронная регистратура».
Кроме прикреплённых к ЛПУ жителей района, здесь так же могут получить помощь и все жители прилегающих территорий, в том числе и иногородние. Необходимым документом является полис ОМС.
В структуре учреждения, в комплексе, присутствует поликлиника, многопрофильный круглосуточный стационар, стационар дневного пребывания при поликлинике. Диагностическую и параклиническую службу представляют кабинет рентгенографии, физиотерапевтический кабинет и другие структурные подразделения. Диагностическую и параклиническую службу представляют кабинет рентгенографии, физиотерапевтический кабинет и другие структурные подразделения.
Результаты исследования
Исследование проводилось фронтально, в три этапа.
На первом этапе с испытуемыми было проведено интервью и выдан комплект методик для ответа самостоятельно. Для тех, кто не мог самостоятельно заполнить бланки для тестов, вопросы зачитывались вслух и выставлялись ответы согласно выбору пациента.
На втором этапе они возвращали комплект методик.
На третьем этапе была проведена обработка результатов, с последующими выводами.
Свои отказы пациенты объясняли неудовлетворительным самочувствием или не желанием участвовать в анкетирование.
В ходе анкетирования больных заболеванием печени в Олекминской ЦРБвыявлению допускались следующие пункты:
2)Наследственная предрасположенность пациента
3)Со скольки лет у пациента выявлен заболевание печени
4)Характер питания пациента
6)Вредные привычки пациента
При распределении по половой принадлежности женщин составило 12, мужчин — 18. (см. таблицу №1)
Повторные обращения у мужчин составили:
однократное поступление — 8 человек;
Двукратное поступление — 7 человек;
Трехкратное поступление — 3 человек;
Повторные обращения у женщин составили:
однократное поступление — 5 человек;
Двукратное поступление — 6 человек;
Трехкратное поступление – 1 человек;
По результатам анкетирования была составлена таблица №2.
По результатам анкетирования, представленным в таблице №2 были составлены диаграммы, представляющие сравнительный анализ заданных параметров анкетирования больных заболеванием печени.
При распределении обследуемых пациентов, количество больных от 30 -50 лет составило 5, от 51-70 лет — 20, 50 лет и выше — 5.
В ходе анкетирования больных заболеванием печени в Олекминской ЦРБ выявлено следующее:
1) Наследственная предрасположенность есть у 20% пациентов
2) Заболеванием печени в среднем болеют после 50 лет
3) Диету соблюдают лишь 30% опрошенных
4) Операции были у 30% опрошенных
5) Вредные привычки: Алкоголь — 60% (Большинство по праздникам), Курение — 40% опрошенных пациентов.
Также в ходе исследования выявлены следующие статистические данные (см. таблицу№ 3,4)
Далее вопросы касались особенностям диеты при заболеваниях печени. На вопрос «Знаете ли вы особенности диеты при заболеваниях печени?» большая часть ответила «да».
А вот соблюдают принципы здорового питания гораздо меньшее число опрашиваемых. Следовательно, большая часть опрашиваемых не придает этому факту должного внимания, и не понимает важности соблюдения диеты для своего здоровья.
Далее был задан вопрос о знании своего диагноза, на который большинство ответили, что знают свой диагноз.
Далее вопросы касались преимущественно качества жизни пациентов и их эмоциональной сферы. Проанализировав ответы на данные вопросы, были построены диаграммы и сделаны соответствующие выводы. На вопрос «Удовлетворены ли Вы своим здоровьем?», основная масса пациентов ответили «нет».
Беспокоятся, в той или иной степени, по поводу физических болей в печени так же большинство пациентов и только 3 человека (6%) — не беспокоятся по этому поводу.
Большое значение в психологической адаптации к своему заболеванию имеет поддержка со стороны родственников и близких людей. На вопрос » Насколько Вы ощущаете поддержку окружающих?» были получены следующие результаты: да — 85%, нет — 15%.
Анализируя большинство вопросов анкеты, предложенной пациентам исследуемой группы в конце можно сделать вывод, что отношение половины пациентов к своему здоровью несерьёзное, поскольку они не придерживались здорового образа жизни, не соблюдали назначенную им диету, не наблюдались у врача.
Подводя итог данному блоку вопросов можно сделать вывод, что психологическая эмоциональная сфера и качество жизни пациентов с заболеваниями печени, а, следовательно, и само течение и исход заболевания зависит от того, насколько сильно пациент ощущает поддержку близких ему людей, может передвигаться, выполнять повседневную работу и даже работать.
Методические рекомендации
В ходе предложений мероприятий по усовершенствованию медико-социальной помощи пациентам с заболеванием печени были отмечены следующие предложения:
— Улучшение снабжения отделения;
— Снабжение отделения специализированным оборудованием для больных (многофункциональными кроватями, кнопками вызова, аппаратами ИВЛ);
— Необходимость в отделении штатного психолога.
В оценке работы медицинского персонала больными отделения были отмечены следующие факты:
— Серьезное отношение к работе;
— Доброе (чуткое) и внимательное отношение к пациентам;
— Старание помочь всем больным облегчить их пребывание в стационаре;
— Отношение к выполнению обязанностей, ответственность.
Среди качеств, присущих медицинскому персоналу были отмечены: доброжелательность, отзывчивость, внимательность, обязательность, ответственность, забота.
Среди замечаний больными медицинскому персоналу были отмечены:
— Иногда медсестра занимается не своим делом;
— Отсутствие грамотной методической работы с пациентами;
— Недостаточное количество младшего медицинского персонала;
— Большое количество бумажной работы.
— Чрезмерная занятость персонала не функциональными обязанностями.
Пожелания руководству клиники по реформации работы сестринского отделения медицинские сестры выделили следующие:
— Повышение заработной платы медицинскому персоналу;
— Оборудование кабинетов медицинской техникой;
— Обустройство кабинетов для медицинских манипуляций;
— Повышение личной ответственности каждого работника.
— Привлечение секретаря для выполнения бумажной работы.
Каждое заболевание, особенно тяжелое и продолжительное, сопровождается появлением различных симптомов (лихорадки, боли, одышки, ухудшения аппетита), ограничением физической активности и способности к самообслуживанию, нарушением способности к удовлетворению основных жизненных потребностей (еде, питью, освобождению кишечника, мочевого пузыря).
Наряду с мерами, направленными на борьбу с заболеванием, больному необходимо обеспечение правильного режима, правильный уход за ним (физический режим, санитарно-гигиенические условия, питание, помощь при отправлении физиологических потребностей и проведение различных процедур, направленных на уменьшение проявлений заболевания).
Кроме того, течение многих хронических заболеваний может отягощаться или провоцироваться наличием вредных привычек (курением, злоупотреблением алкоголя, чаем, кофе, определенными блюдами) и отрицательными психоэмоциональными влияниями. Важно выявить эти факторы и постараться их устранить. Это тоже входит в задачу ухода за больным.
Режим физической активности больного зависит от тяжести заболевания. Положение пациента в постели может быть активным, если больной способен самостоятельно поворачиваться, вставать с постели, ходить, и пассивным, если больной не может сам двигаться и сохраняет, то положение, которое ему придали, что чаще наблюдается при бессознательном состоянии или при нарушении мозгового кровообращения.
Часто больные занимают вынужденное положение, стараясь облегчить свои страдания, например, сидя или полусидя при одышке, особенно приступообразной. При разных заболеваниях назначают строгий или нестрогий постельный режим, полупостельный или свободный, с различной степенью активности.
При некоторых заболеваниях больные нуждаются в длительном, даже постоянном, постельном режиме. Такой режим обеспечивает не только более экономное использование сил больного при снижении резервных возможностей жизненно важных органов, но и равномерное и постоянное тепло, что важно при воспалительных заболеваниях.
Однако соблюдение длительного физического покоя сопряжено с рядом отрицательных последствий. Длительная неподвижность вызывает снижение мышечного тонуса, нарушение физиологических рефлексов, замедление скорости кровотока, повышение свертываемости крови, что способствует возникновению осложнений — воспалению легких застойного происхождения, заболеванию вен, закупорке сосудов, атрофии мышц, изменениям в суставах, нарушению деятельности кишечника и мочевого пузыря, образованию пролежней и др.
Таким образом, чрезмерно строгий режим физического покоя вместо пользы может принести вред, замедляя и затрудняя процесс восстановления или поддержания здоровья. Поэтому в настоящее время врачи сокращают сроки постельного режима, включают раннее расширение объема физической активности, самообслуживание и физическую тренировку даже при таком заболевании, как инфаркт миокарда. При таком активном ведении быстрее восстанавливается состояние больных и упомянутые выше осложнения не развиваются. Конечно, решает вопрос о выборе двигательного режима и объема нагрузок только врач, но все же следует знать, что даже при строгом режиме больной вне периода ухудшения (приступа боли или удушья и т.п.) в большинстве случаев в состоянии самостоятельно умываться, бриться, принимать пищу, причесываться, читать литературу и т.д. Конечно, для этого должны быть созданы соответствующие условия (подголовник, откидной столик).
При полупостельном режиме хронически больного шире привлекают к выполнению некоторых несложных обязанностей по самообслуживанию, постепенно их расширяя. Лечебную физкультуру (например, дыхательную гимнастику), гигиеническую гимнастику в домашних условиях проводят под контролем самочувствия больного. Гораздо сложнее обязанности ухаживающего в тех случаях, когда пациент не может двигаться и занимает пассивное или вынужденное положение, например при бессознательном состоянии, параличе, резкой слабости.
Медицинским сестрам отводится одна из ведущих ролей в решении задач медико-социальной помощи населению и повышении качества и эффективности медицинских услуг сестринского персонала в ЛПУ. Функции медицинской сестры разнообразны и ее деятельность касается не только диагностического и лечебного процесса, но и ухода за пациентами с целью полной реабилитации больного.
В настоящее время сестринское дело – неотъемлемая составная часть системы здравоохранения. Оно является многогранной медико-санитарной дисциплиной и имеет медико-социальное значение, поскольку призвано поддерживать и охранять здоровье населения.
Изучив необходимую литературу и проанализировав состояние больных, можно сделать выводы: знание этиологии и способствующих факторов возникновения заболевания печени, клинической картины и особенностей диагностики данного заболевания, методов обследования и подготовки к ним, принципов лечения и профилактики, осложнений, манипуляций поможет медицинской сестре осуществить все этапы сестринского процесса.
Хоть и медицинская сестра самостоятельно не лечит больного, а лишь выполняет назначения врача, однако она замечает изменения, происходящие в состоянии пациента, ведь она находится с ним всё время.
Медицинская сестра, в обязанности которой входит уход за больными, должна не только знать все правила ухода и умело выполнять лечебные процедуры, но и ясно представлять какое действие лекарства или процедуры оказывают на организм больного. Лечение цирроза главным образом зависит от тщательного правильного ухода, соблюдения режима и диеты. В связи с этим возрастает роль медицинской сестры в эффективности проводимого лечения. Очень важной является и профилактика заболевания: медицинская сестра обучает членов семьи организации охранительного режима, режима питания и рассказывает о профилактическом лечении пациента.
Главное назначение сестринского дела в том, чтобы пациент как можно быстрее обрёл независимость в медицинской помощи.
У больных с заболеваниями печени могут возникать следующие проблемы:
1) незнание принципов рационального питания;
2) незнание принципов адекватного питания;
3) незнание принципов диетического питания;
4) невозможность самостоятельного приема пищи или жидкости;
5) страх перед возможным недержанием кала или мочи;
6) неудобства, связанные с использованием судна и мочеприемника;
7) употребление невкусных блюд;
8) возможность развития пролежней.
Особое внимание следует уделять больным, имеющим колостому, при наличии которой происходит неконтролируемое выделение кала в специальную емкость — калоприемник. Такие больные чаще всего испытывают трудности психологического характера, связанные с физиологическими отправлениями. Медицинская сестра должна помочь решить проблемы больного, научить обращаться с калоприемником, способам ухода за стомой.
Медицинская сестра должна знать принципы диетотерапии больных с заболеваниями печени. Пища должна быть максимально щадящей, исключаются механические, термические и химические раздражители, питание больного должно быть дробным. Медицинская сестра должна обсудить вместе с больным цели предстоящего ухода. Чтобы накормить больного, который не имеет возможности принимать пищу самостоятельно, необходимо узнать, в какой последовательности он обычно принимает пищу, проверить температуру горячих напитков, предложить прополоскать рот после еды.
Медицинская сестра должна рассказать, какой режим наиболее благоприятен для данного больного, какой пище стоит отдавать предпочтение, какие осложнения могут возникнуть у больного при несоблюдении рекомендаций.
Медицинская сестра должна знать принципы рационального питания при тех или иных заболеваниях желудка, следить за питанием больного и передачами из дома, следить за стулом, создать необходимый охранительный режим, оказывать различную помощь больному по уходу.
Медицинская сестра должна знать основные жалобы и симптомы больных с заболеваниями печени; принципы ухода, лечения, наблюдения и профилактики заболеваний желудочно-кишечного тракта.
Медицинская сестра должна принимать непосредственное участие в подготовке больных к различным исследованиям, должна уметь производить промывание желудка, постановку различных видов клизм, собрать кал для исследования. В обязанности медицинской сестры также входит заполнение медицинской документации, при необходимости — сопровождение больных к месту обследования.
Список использованной литературы
1. Болезни печени и желчевыводящих путей: Руководство для врачей / Под ред. В.Т. Ивашкина. — 2-е изд. — М.: Изд. дом «М-Вести», 2012. — 536 с.
2. Буеверов А.О. Инфекционные осложнения цирроза печени // Рус. мед. журн. — 2012. — Т.6, № 19. — С.15-19.
3. Ерамишанцев А.К., Лебезев В.М., Мусин Р.А. Хирургическое лечение резистентного асцита у больных с портальной гипертензией // Хирургия. — 2013. — № 4. — С.4-9.
4. Ивашкин В.Т. О состоянии организации медицинской помощи больным с заболеванием органов пищеварения в РФ: Доклад на коллегии в Министерстве здравоохранения РФ // Рос. журн. гастроэнтерол. гепатол. колопроктол. — 2014. — Т.14, № 3. — С.4-9.
5. Маевская М.В. Влияние вируса гепатита С на продолжительность жизни больных алкогольным циррозом печени // Рос. журн. гастроэнтерол. гепатол. колопроктол. — 2014. — Т.14, № 2. — С.22-29.
6. Федосьина Е.А. Особенности течения заболевания и прогноз жизни больных циррозом печени с асцитом: Дис. канд. мед. наук. — М., 2006. Внутренние болезни, Ф.И. Комаров, изд. «Медицина”, М. 2009. — 112 с.
7. .Корягина Н.Ю., Широкова Н.В. — Организация специализированного сестринского ухода — М.: — ГЭОТАР — Медия, 2009. — 464 с.
8. .Маколкин В.И., Овчаренко С.И., Семенков Н. Н — Сестринское дело в терапии — М.: — ООО Медицинское информационное агентство, 2008. — 544 с.
9. Мухина С.А., Тарновская И.И. — Теоретические основы сестринского дела — 2 изд., испр. и доп. — М.: — ГЭОТАР — Медиа, 2010. — 368 с.
10. Мухина С.А., Тарновская И.И. — Практическое руководство к предмету «Основы сестринского дела»; 2-е издание исп. доп. М.: — ГЭОТАР — Медиа 2009. — 512 с.
11. Обуховец Т.П., Скляров Т.А., Чернова О.В. — Основы сестринского дела — изд. 13-е доп. перераб. Ростов н/Д Феникс — 2009 — 552с
12. Основы сестринского дела (Алгоритмы манипуляций по сестринскому делу): Учебное пособие/ Под редакцией Н.В. Широковой, И.В. Островской. — 2-е изд., испр. и доп. — М.: АНМИ, 2007. — 411 с.
13. «Медицинский справочник» (AlexanderD. Belyaev) 2008-2012.
14. » Камни в печени и почках», Автор: Мишинькин П.Н., Год выпуска: 2007.
15. «Заболевания желчного пузыря. Холецистит, холангит», Автор: Седов А.В., 2010 год.
16. «Наглядная гастроэнтерология. Учебное пособие», Автор: Кешав С., 2008 год.
17. «Болезни желчного пузыря и желчных путей», Ильченко А.А., Год издания: 2011.
18. Спринц А.М., Михайлова Н.Ф., Шатова Е.П. Медицинская психология. СПб.: СпецЛит, 2012. — 447 с.
19.»Внутренние болезни. Лабораторная и инструментальная диагностика»Г.Е. Ройтберг, А.В. Струтынский, 2009 год.
20. Заболевания желчного пузыря. Холецистит, холангит Седов, 2009
21. Т.Н. Ярцева «СД в терапии с курсом ПМП», 2009 г., АНМИ, Москва.
22. С.А. Мухина, И.И. Тарновская «Общий уход за больными», Москва, Медицина, 1989
23. Ю.П. Никитин, Б.П. Маштаков «Всё по уходу за больными в больнице и дома», Москва, Медицина, 1999
24. В.И. Маколкин «СД в терапии», 2010 г., АНМИ, Москва.
25. Бейер П., Майерс Ю. Теория и практика сестринского дела в контексте здоровья взрослого человека. Под ред. С.В. Лапик. Пер. с англ.М. Медицина, 2011. — 232 с.
26. «Неотложная медицинская помощь», под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д. м. н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова, к. м. н. А.В. Низового, Ю.Л. Амченкова; под ред.Д. м. н.В.Т. Ивашкина, Д.М. Н.П.Г. Брюсова; Москва «Медицина» 2001
27. Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие / Под ред.В.Д. Малышева. — М.: Медицина. — 2000. — 464 с.: ил. — Учеб. лит. Для слушателей системы последипломного образования. — ISBN 5-225-04560-Х
28. Сидоров П.И., Парняков А.В. Клиническая психология. М.: ГЭОТАР-МЕД, 2012. — 864 с.
29. Сидоров П.И., Соловьев А.Г., Новикова И.А. Психосоматическая медицина. М.: МЕДпресс-информ, 2010. — 568 с.
30. Вязьмитина А.В., Барыкина Н.В. Практические навыки и умения медсестры хирургического профиля. Ростов на Дону: Феникс, 2012. — 452 с.
31. Бройтигам.В., КристианП.,Рад М. Психосоматическая медицина. М.: ГОЭТАР Медицина, 2014. — 456 с.
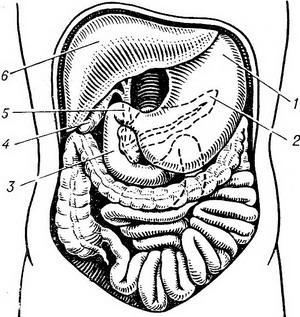
Рис. 1. Топография печени: 1 — желудок; 2 — проекция поджелудочной железы; 3 — двенадцатиперстная кишка; 4 — желчный пузырь; 5 — общий желчный проток; 6 — печень.
Рис. 2. Строение печени: (а — нижняя поверхность; б — верхняя поверхность): 1 — нижняя полая вена; 2 — воротная стоящая из печеночных вена; 3 — общий желчный проток; 4 — правая доля печени; 5 — пузырный проток; 6 — желчный пузырь; 7 — печеночный проток; 8 — левая доля печени; 9 — связки печени.
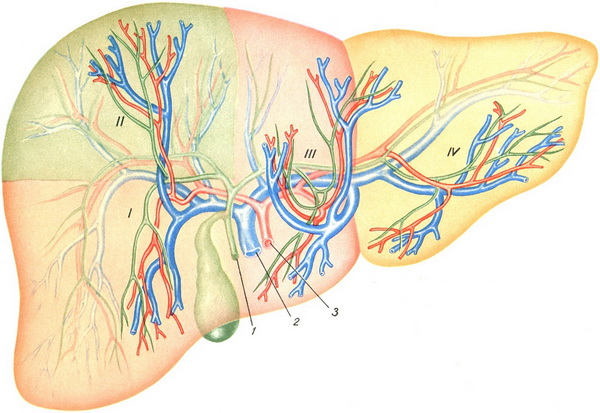
Рис.3 Основные сегменты печени: I — передний сегмент: II — задний сегмент; III — медиальный сегмент; IV— латеральный сегмент. 1 — общий желчный проток; 2 — портальная вена; 3 — печеночная артерия.
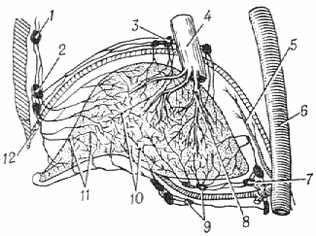
Рис. 4. Схема строения лимфатических сосудов печени: 1 — загрудинные лимфатические узлы; 2 — передняя группа диафрагмальных узлов; 3 — задняя группа диафрагмальных узлов; 4 — нижняя полая вена; 5 — нижняя диафрагмальная артерия; б — грудная аорта; 7 — чревные лимфатические узлы; 8 — печеночные вены; 9 — печеночные лимфатические узлы; 10 — глубокие лимфатические сосуды; 11 — поверхностные лимфатические сосуды; 12 — диафрагма.
Таблица 1. Распределение пациентов по половой принадлежности
Таблица 2 Сводная таблица результатов анкетирования пациентов
| Критерий | Количество обследований | Количество в % | |
| Пол | М | 18 | 60% |
| Ж | 12 | 40% | |
| Возраст | 30-50 лет | 5 | 13% |
| 51-70 лет | 20 | 65% | |
| Более 71 года | 5 | 22% | |
| Социальный статус | Работающий | 11 | 22% |
| Пенсионер | 19 | 70% | |
| Студент | — | 0% | |
| Не работает | 2 | 8% | |
| Нарушение потребностей | Еда | 2 | 9% |
| Сон | 5 | 23% | |
| Дыхание | 13 | 57% | |
| Движение | 15 | 65% | |
| Выделение | 1 | 4% | |
| Работа | 9 | 39% | |
| Личная гигиена | 7 | 30 | |
| Прочее | 3 | 13% | |
| Изменилась ли жизнь после диагноза | Да | 25 | 78% |
| Нет | 5 | 22% | |
| Удовлетворены ли Вы работой медицинского персонала | Да | 29 | 96% |
| Нет | — | 0% | |
| Частично | 1 | 4% |
Таблица 3. Количество больных заболеванием печени с 2015 по 2017 гг. в Республике Саха (Якутия)
| № | 2015г | 2016г | 2017г |
| В РС (Я) | 3746 | 3518 | 3713 |
Таблица 4. Летальность больных с заболеваниями печени
| 2015 | 2016 | 2017 | |
| РС (Я) | 11 | 13 | 13 |
Просим Вас внимательно прочитать вопросы анкеты и указать ответы, которые Вы посчитаете верными. Благодарим Вас за сотрудничество.
3. Есть ли наследственная отягощенность заболеваниями печени у Ваших родственников (гепатиты, цирроз печени)?
4. Регулярно ли Вы проходите диспансеризацию?
5. Как давно Вы страдаете заболеванием печени? _________
6.Ваш диагноз? _______________
7.Со скольки лет у пациента выявлен заболевание печени_____________?
8. Принимали ли вы прописанные врачом лекарственные средства?
9. Какие препараты принимали? __________________________________________________________________
10. Читаете ли Вы какую-либо литературу о заболеваниях печени?
11. Соблюдаете ли Вы рекомендуемую диету?
12. Страдаете ли Вы от лишнего веса?
14. Употребляете ли Вы алкоголь?
15. Регулярно ли Вы контролируете уровень холестерина в крови?
16.Первичный случай заболевания печени у Вас?
17. Если повторно заболели, первый когда случился?
18. Довольны ли Вы работой медицинского персонала в стационаре?
19. Как Ваше самочувствие в данный момент?
20. Есть ли сопутствующие заболевания?
21. Ваши пожелания по улучшению качества работы медицинского персонала___________________________________________________________
Дата добавления: 2018-05-09 ; просмотров: 158 ; ЗАКАЗАТЬ РАБОТУ
источник
Методическая разработка практических занятий для студентов Практическое занятие №___ Тема: «цирроз печени и его осложнения»
Научиться распознавать различные типы ЦП.
Научиться распознавать симптомы и синдромы при ЦП, заподозрить у больного осложнения и оказать врачебную помощь.
Научиться составлять план обследования больных с ЦП.
Научиться проводить дифференциальный диагноз с синдромосходными заболеваниями (острые и хронические гепатиты, гемобластозы, с преимущественным поражением печени, первичный и метастатический рак печени).
Научиться составлять план лечения больных с ЦП с учетом сопутствующих осложнений.
Анатомо-физиологические особенности печени, строение печеночной дольки и патофизиологические нарушения при ЦП.
Патологическая анатомия ЦП, осложнения, исходы.
Объективные методы исследования больных с заболеваниями органов пищеварения.
Лабораторная и инструментальная диагностика заболеваний органов пищеварения.
Фармакология противовирусных средств, гепатопротекторов, витаминов, мочегонных, антибактериальных, антигипертензивных средств, полиферментных препаратов.
Вышеуказанные вопросы изучены ранее на следующих теоретических кафедрах:
Кафедра нормальной анатомии
Привес М.Г. Анатомия человека.-Спб: СПБМАПО, 2004.-720 с.
Кафедра нормальной физиологии
Нормальная физиология человека: Учебник.-М., Медицина, 2005.-928 с.
Кафедра патологической анатомии
Патологическая анатомия. В 2 т. / М.А. Пальцев, Н.М. Аничков.-М.: Медицина, 2001.-528 с.
Кафедра патологической физиологии
Адо А.Д. Патологическая физиология.-М.: Триада, 2001.-574 с.
Кафедра пропедевтики внутренних болезней
Гребенев А.Л. Пропедевтика внутренних болезней.-М.: Медицина, 2002.-592 с.
Харкевич Д.А. Фармакология.-М.: ГЭОТАР, 2005.-592 с.
продолжительность занятия и место его проведения
Место занятия – учебная комната кафедры и палата терапевтического отделения.
Время занятия – с 9:00 до 12:15.
методическое и материально-техническое ОСНАЩЕНИЕ
Схемы, таблицы, рисунки, слайды по теме практического занятия.
Больные с циррозами печени, история болезни, амбулаторная карта.
Методическая разработка практических занятий для студентов.
Методическое пособие «Болезни органов пищеварения».
Методическое пособие «Фармакотерапия внутренних болезней и их осложнений».
Хронометраж практического занятия:
30 мин. – текущий контроль – написание контрольных вопросов, тестов, решение типовых задач.
20 мин. – курация больных, микрокурация.
1 час – клинический разбор больного с циррозом печени вирусной этиологии и опрос студентов по заданной теме на примере курируемых больных (этиология, патогенез, клиника, дифференциальный диагноз, осложнения, обследование, лечение).
1 час – клинический разбор больных с циррозом печени алкогольной этиологии и опрос студентов по заданной теме на примере курируемых больных (этиология, патогенез, клиника, дифференциальный диагноз, осложнения, обследование, лечение).
источник
Механическая желтуха свыше 8-12 дней, частые приступы печеночной колики, нефункционирующий желчный пузырь — маленький, сморщенный, не контрастирует. Водянка пузыря и другие прогностический неблагоприятные осложнения.
Переход воспаления на окружающие ткани: перихолецистит, перидуоденит и т.д. Переход воспаления на окружающие органы: гастрит, панкреатит. Холангит с переходом в билиарный цирроз печени. Может быть механическая желтуха. Если камень застрял в пузырном протоке, то возникает водянка, эмпиема, возможно прободение с последующим перитонитом; склерозирование стенки пузыря, а в дальнейшем может возникать рак.
Показания к операции:
Диагностики хронического холецистита
1. Клинический анализ крови. Лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускорение СОЭ — показатели, указывающие на наличие воспалительного процесса, характерны для фазы обострения заболевания.
2. Биохимический анализ крови. При наличии холестаза (желчнозастойного синдрома) может быть увеличение уровней прямого билирубина, щелочной фосфатазы (ЩФ), y-ГТ, альфа2- и бета-глобулинов.
3. Дуоденальное зондирование позволяет выявить косвенные признаки холецистита: мутная с хлопьями желчь порции В, снижение рН желчи, наличие песка, простейших. Возможно определение индекса литогенности желчи. Посев желчи дает возможность выделить бактерии и определить их чувствительность к антибиотикам. Дуоденальное зондирование позволяет определить характер моторно-эвакуаторных нарушений желчевыделительной системы.
4. Ультразвуковое исследование (УЗИ) желчного пузыря позволяет оценить размеры органа, обнаружить утолщение стенок желчного пузыря (более 3 мм), его деформацию, инфильтрацию околопузырной ткани, наличие перетяжек, застойной желчи, холестероза, камней, опухолей, наличие газа в желчном пузыре. Проба с желчегонным завтраком выявляет вид дискинезии желчного пузыря. Компьютерная томография (КТ) преимуществ перед УЗИ не имеет.
5. Рентгенологическое исследование:
• обзорный снимок брюшной полости выполняют при подозрении на перфорацию желчного пузыря, для исключения калькулезного холецистита, обызвествления пузыря;
• эндоскопическая ретроградная холецистохолангиопанкреатография (ЭРХПГ) проводится для выявления обструктивных (нарушения проходимости) поражений желчных и панкреатических протоков.
6. Радиоизотопное исследование:
• холесцинтиграфия — для исключения острого холецистита, «отключенного» желчного пузыря;
• радионуклидная холецистография — для выявления дискинезий;
• внутривенная холеграфия — для диагностики «отключенного» желчного пузыря, выявления конкрементов в сомнительных случаях;
• пероральная холецистография — для выявления дискинезий, шеечного холецистита (воспаление в шейке желчного пузыря).
Последние два метода в последние годы используется редко.
Лечение хронического бескаменного холецистита в фазе обострения:
1. Диетотерапия. Назначается диета с механическим, химическим и термическим щажением (диета № 5-а по Певзнеру или специальный щадящий вариант диеты согласно приказу № 530 МЗ РФ от 5.08.03, постепенно расширяющиеся в зависимости от эффективности лечения заболевания). На этапах течения болезни требуется строгая индивидуализация лечебного питания.
2. Медикаментозная терапия включает ряд важнейших направлений:
• антибактериальная терапия (индивидуальный подбор лекарственных препаратов на основании результатов исследований микрофлоры на чувствительность к антибиотикам и в зависимости от клинического эффекта проводимого лечения)
• противовоспалительная терапия
• спазмолитическая терапия
• применение антиоксидантов и антигипоксантов
• использование препаратов, нормализующих моторно-эвакуаторную функцию желчевыделительной системы
• проведение дезинтоксикационной терапии
• лечение паразитарных процессов, например, лямблиоза, описторхоза, энтеробиоза и др. (при наличии показаний)
• проведение программы иммуномодуляции (при необходимости)
• лечение осложнений и сопутствующей патологии
Согласно современным эпидемиологическим данным, хроническим холециститом страдают от 17 до 20% взрослого населения планеты. Наблюдающееся на фоне хронического холецистита воспаление и разрушение стенок желчного пузыря, приводит к постепенной утрате нормальной функции этого органа .
1.Наблюдается ли у вас такие симптомы как:
Б) боли в правом подреберье
В) горечь во рту
Дата добавления: 2015-08-31 ; Просмотров: 1564 ; Нарушение авторских прав? ;
источник
Далее вопросы касались особенностям диеты при заболеваниях печени. На вопрос «Знаете ли вы особенности диеты при заболеваниях печени?» большая часть респондентов ответила «да».
Диаграмма 4. Знание диеты при заболеваниях печени
А вот соблюдают принципы здорового питания гораздо меньшее число опрашиваемых (см. диаграмма 5). Следовательно, большая часть респондентов не придает этому факту должного внимания, и не понимает важности соблюдения диеты для своего здоровья.
Диаграмма 5. Соблюдают принципы здорового питания
Далее был задан вопрос о знании своего диагноза, на который большинство ответили, что знают свой диагноз (см. Диаграмма 6).
Диаграмма 6. Знают ли свой диагноз
Далее вопросы касались преимущественно качества жизни пациентов и их эмоциональной сферы. Проанализировав ответы на данные вопросы, были построены диаграммы и сделаны соответствующие выводы. На вопрос «Удовлетворены ли Вы своим здоровьем?», основная масса пациентов ответили «нет».
Диаграмма 7. Удовлетворены своим здоровьем
Беспокоятся, в той или иной степени, по поводу физических болей в печени так же большинство респондентов и только 3 человека (6%) — не беспокоятся по этому поводу (см. Диаграмма 8).
Диаграмма 14. Беспокойство по поводу болей в печени
Большое значение в психологической адаптации к своему заболеванию имеет поддержка со стороны родственников и близких людей. На вопрос » Насколько Вы ощущаете поддержку окружающих?» были получены следующие результаты: (см. Диаграмма 9).
Диаграмма 9. Поддержка окружающих
Подводя итог данному блоку вопросов можно сделать вывод, что психологическая эмоциональная сфера и качество жизни пациентов с заболеваниями печени, а следовательно, и само течение и исход заболевания зависит от того, насколько сильно пациент ощущает поддержку близких ему людей, может передвигаться, выполнять повседневную работу и даже работать.
источник
Организация контроля качества оказания медицинской помощи льготным категориям граждан с циррозом печени. Опыт Саратовской области
Реализация национального проекта “Здоровье” и организация дополнительного лекарственного обеспечения граждан затрагивает интересы широкого слоя населения РФ. В группе пациентов, страдающих циррозом печени, как положительный результат осуществления названных проектов отмечаются тенденции к снижению тяжести течения заболевания, темпов его возможного прогрессирования, частоты обострений и возникновения осложнений, а также снижение смертности.
Реализация национального проекта “Здоровье” и организация дополнительного лекарственного обеспечения граждан затрагивает интересы широкого слоя населения РФ. В группе пациентов, страдающих циррозом печени, как положительный результат осуществления названных проектов отмечаются тенденции к снижению тяжести течения заболевания, темпов его возможного прогрессирования, частоты обострений и возникновения осложнений, а также снижение смертности.
Основными задачами клинических рекомендаций, призванных служить базой оценки профессионального уровня и качества работы медицинских организаций, являются внедрение в клиническую практику стандартов, разработанных на основании современных строгих научных данных доказательной медицины, облегчение процесса принятия медицинскими работниками клинических решений и повышение эффективности осуществляемых на оказание медицинской помощи затрат.
Согласно определению Всемирной организации здравоохранения (ВОЗ) качественной считается медицинская помощь, соответствующая стандартам медицинских технологий, при отсутствии осложнений и при достижении удовлетворенности пациентов от взаимодействия с медицинской системой1. Кроме того, стандарты позволяют грамотно планировать и осуществлять финансирование здравоохранения, строить правовые отношения между участниками процесса предоставления и контроля за качеством медицинской помощи – инвесторами, государством, медицинскими организациями, страховщиками, пациентами. Использование стандартов позволяет снизить риск необоснованных субъективных оценок и мнений в сфере оказания медицинской помощи. В каждый стандарт медицинских услуг включаются минимальные перечни лечебно-диагностических процедур, лекарств, а также требования к условиям оказания медицинской помощи.
Нами был проведен анализ качества медицинской помощи (далее – КМП), оказанной гражданам, застрахованным в системе обязательного медицинского страхования, находившимся на лечении в ЛПУ Саратовской области в 2006–2007 гг. по поводу хронического гепатита, в т. ч. в стадии цирроза печени. Цель исследования – оценить КМП, оказанной пациентам с хроническими заболеваниями печени и желчевыводящих путей, имеющим право на получение набора социальных услуг в виде дополнительного лекарственного обеспечения. Задачи исследования:
- разработать методику и провести анализ КМП льготным категориям граждан с циррозом печени, включая разработку экспертной карты оценки ведения первичной медицинской документации;
- определить значение выполнения стандартов оказания медицинской помощи для оценки КМП.
На основании разработанных авторами экспертных карт, составленных в соответствии со стандартами медицинской помощи2, проведен анализ КМП больным с хроническими заболеваниями печени. В ходе проведения экспертной оценки выполнения стандартов оказания медицинской помощи анализировались следующие позиции:
- полнота сбора анамнеза;
- объем проведенных диагностических процедур;
- правильность постановки диагноза;
- назначение консультаций специалистов;
- обоснованность назначенных лечебных мероприятий и правильность их назначения;
- анализ результатов лечения.
Этапы проведения исследования:
1й этап. Выделены группы пациентов с хроническими заболеваниями печени, прошедшие лечение в условиях стационара и амбулаторно-поликлинических учреждений на основании данных регистра медицинских услуг.
2й этап. Подготовлена экспертная карта оценки выполнения стандартов медицинской помощи по данным первичной медицинской документации3.
3й этап. Произведена экспертиза первичной медицинской документации – проанализированы 64 медицинские карты стационарных больных и 25 медицинских карт амбулаторных больных из 17 ЛПУ.
4й этап. Проведен анализ результатов экспертного контроля.
5й этап. Разработаны предложения по оптимизации диагностики, лечения и наблюдения льготных категорий граждан.
С целью проведения экспертизы КМП, оказанной на стационарном этапе, проанализированы 64 медицинские карты стационарных больных с диагнозом “хронический гепатит в стадии цирроза печени”, в результате чего было установлено, что по этиологическому признаку основная группа больных состояла на диспансерном учете с хроническими вирусными гепатитами (таблица).
Распределение больных по этиологии развития хронического поражения печени
Процент от общего числа обследованных
Циррозы печени вирусной этиологии
Циррозы печени алкогольной этиологии
Циррозы печени, связанные с нарушением обмена веществ
Циррозы неустановленной этиологии
При проведении оценки выполнения стандарта оказания стационарной помощи данной категории больных установлено, что в полном объеме утвержденный стандарт диагностики и лечения не выполнялся. Исследование уровня фермента АЛТ проведено в 98,4% (63 случая), уровня фермента АСТ – в 96,8% (62), уровня общего белка – в 87,5% (56), уровня общего билирубина в крови – в 98,4% (63), уровня свободного и связанного билирубина в крови – в 84,3% (54), кратность исследования крови на общий анализ 1 раз в 10 дней соблюдена в 79,6% (51), исследование уровня железа сыворотки крови – в 1,5% (1 случай).
Инструментальные методы исследования, подтверждающие основной диагноз и наличие осложнений, также проведены не в полном объеме: УЗИ печени и желчевыводящих путей проведено в 78,1% (50 случаев), желчного пузыря, селезенки и системы воротной вены – в 76,5% (49 случаев). Асцит выявлен в 53,1% (34 случая), цитологическое исследование асцитической жидкости – в 2,9% (1 случай).
Консультации узких специалистов проведены в 34,4% (22 случая): осмотр хирурга – в 26,5% (17), психиатра – в 10,4% (5), при наличии печеночной энцефалопатии – в 75% (48), осмотр офтальмолога не произведен ни в одном случае. Оценка нутритивного статуса (показатели массы тела и роста) проведена в 17,1% (11). В 82,8% (53 случая) назначались гепатопротекторы, в 65,6% (42) – диуретики, в 64,0% (41) – ферменты, в 62,5% (40 случаев) – растворы и плазмозаменители.
Для проведения экспертизы КМП, оказанной на амбулаторно-поликлиническом этапе, были проанализированы 25 медицинских карт. В результате оценки выполнения требований стандарта было установлено, что во всех случаях стандарт диагностики и лечения в полном объеме не выполнен. За период с 01.01.2006 г. по 30.08.2007 г. из данной категории граждан ЛПУ посетили 25 чел., общее число посещений – 184, из них только в 1 случае (0,04 на 1 больного) была проведена оценка нутритивного статуса больного. Исследования уровня общего белка крови проводились в 23 случаях (0,92 на 1 больного), уровня общего билирубина – в 40 случаях (1,6 на 1 больного), уровня АЛТ – в 44 случаях (1,76 на 1 больного), исследование уровня АСТ – в 45 случаях (1,80 на 1 больного), УЗИ печени – в 30 случаях (1,2 на 1 больного), УЗИ селезенки – в 28 случаях (1,12 на 1 больного), УЗИ желчного пузыря – в 27 случаях (1,08 на 1 больного), УЗИ поджелудочной железы – в 29 случаях (1,16 на 1 больного). При лечении больных назначались гепатопротекторы в 89 случаях (3,56 на 1 больного), диуретики – в 66 случаях (2,64 на 1 больного), ферменты – в 57 случаях (2,28 на 1 больного), средства, повышающие моторику желудочнокишечного тракта, – в 51 случае (2,04 на 1 больного), гормоны назначались в 5 случаях (0,2 на 1 больного), препараты, влияющие на систему свертывания крови, не были назначены ни одному больному.
Применение стандартов медицинской помощи позволяет объективно оценить ее качество на основании анализа полноты обследования и лечения. Основным методом оценки качества и эффективности медицинской помощи по данным первичной медицинской документации является соответствие выполненных диагностических процедур и назначений конкретному стандарту. Применение стандартов является объективным методом осуществления внутриведомственной экспертизы КМП. Анализ КМП льготным категориям граждан с циррозом печени показал, что более чем у 70% больных установлено неполное соответствие проведения сбора анамнеза заболевания и диагностических процедур установленному стандарту.
В ряде случаев было определено несоответствие жалоб, анамнеза заболевания данным физикального обследования пациентов, что повлекло за собой постановку неправильного диагноза и некорректное лечение. Имело место назначение консультаций специалистов, диагностических и лечебных мероприятий без показаний. При изучении мнений экспертов страховых медицинских организаций было установлено, что в большинстве случаев требования стандартов оказания медицинской помощи не выполняются.
Нарушения в оказании медицинской помощи исследуемой категории граждан повлекли удорожание и неэффективность лечения, связанные с отсутствием контроля за выполнением объемов стандартов медицинской помощи, низким уровнем организации и диспансерного наблюдения в ЛПУ. Помимо низкой эффективности лечения в результате исследования был установлен недостаточный профессиональный уровень специалистов – отсутствие информированности по вопросам стандартизации, медицинского права, качества медицинской помощи, что делает актуальной целевую подготовку медицинских кадров.
Можно сделать вывод, что стандарты медицинской помощи не выполняются главным образом изза низкого ресурсного и информационного обеспечения и низкой правовой грамотности медицинских работников.
Использование медицинских стандартов должно не только определять рекомендуемый перечень медицинских услуг и лекарственных средств, быть основой для формирования перечней оснащения медицинских учреждений, но и служить алгоритмом диагностики, лечения, реабилитации, профилактики заболевания, составляя основу системы управления процессом качества как в медицинской организации, так и в системе здравоохранения в целом.
Анкета для пациентов с циррозом печени (стационарное лечение)
Наименование ЛПУ:__________________ Ф.И.О. пациента________________________
№ медицинской карты:________________ Диагноз:______________________________
источник