Различают пре-, внутри- и постпеченочную портальную гипертензию.
Если градиент давления между системой печеночной вены и системой воротной вены (градиент давления в печеночной вене) повышается более 10-12 мм рт.ст., начинают формироваться портосистемные коллатерали.
Основная причина — патология печени, локализованная в области синусоидальных вен (цирроз), хотя имеют значение также пресинусоидальные и постсинусоидальные причины. Идиопатическую портальную гипертензию, не связанную с циррозом печени, встречают в Индии у молодых мужчин.
Определенную роль в патогенезе играет повышение сопротивления внутрипеченочных сосудов вследствие фиброза и разрушения синусоидов. Сопротивление может меняться под влиянием фибробластов, образующихся из звездчатых клеток. Также свой вклад вносит увеличение портального кровотока.
Фактором риска кровотечения бывают размер варикозов и класс по шкале Чайлд-Пью.
Чаще всего варикоз возникает в гастроэзофагеальной области, страдают желудок, прямая кишка, двенадцатиперстная кишка и хирургические анастомозы (в том числе стомы).
Каждую минуту через здоровую печень взрослого человека проходит примерно 1500 мл крови. В норме давление в воротной вене низкое, поскольку сосудистое сопротивление в синусоидах невысоко. При давлении, постоянно превышающем норму, говорят о портальной гипертензии. Она может быть обусловлена различными причинами, но в США самая распространенная — цирроз печени. Давление в воротной вене в основном зависит от объема крови и сосудистого сопротивления. При циррозе печени причиной изменений в системе воротной вены, ведущих к росту сопротивления кровотоку, являются следующие факторы.
- Отложение коллагена в пространствах Диссе и, как следствие этого, сужение синусоидов.
- Деформация синусоидов и венозной системы печени узлами регенерации.
- Изменения в структуре паренхимы печени ведут не только к развитию портальной гипертензии, но и к появлению внутри-печеночных шунтов между ветвями воротной и печеночной вен. Через эти шунты до трети печеночного кровотока может миновать нормально функционирующую ткань печени.
Основные причины: тромбоз селезеночной или портальной вены, что в свою очередь связано с инфекциями, омфалитом, пилефлебитом, травмой, опухолью, гиперкоагуляцией. В редких случаях этот процесс возникает при артериовенозных фистулах, которые образуются между селезеночной, мезентериальной или печеночной артерией и портальной веной (медицинские вмешательства: лапаротомия, чрескожная биопсия печени, ангиография, холангиография). Может сопровождаться спленомегалией.
Различают пресинусоидальную, синусоидальную и постсинусоидальную формы внутрипеченочной портальной гипертензии. Пресинусоидальная форма обусловлена повышением давления в венах портальных трактов, что в свою очередь вызвано воспалительными процессами в портальных трактах, гранулематозными реакциями, врожденным фиброзом печени, аномалиями желчных путей, метастазами опухолей в печень. Синусоидальная портальная гипертензия связана с повышением венозного давления в синусоидах печени. Типичный пример — цирроз печени.
Постсинусоидальная форма обусловлена окклюзией вен (синдром Бадда — Киари). Постпеченочная портальная гипертензия развивается в тех случаях, когда имеется блок в нижней полой вене выше впадения в нее печеночных вен. Основные причины: недостаточность трехстворчатого клапана, перикардиты, сдавление нижней полой вены опухолью, врожденные аномалии этого сосуда.
Врожденный фиброз печени (фиброз печени, билиарный фиброаденоматоз) — данный термин использовался для обозначения синдрома портальной гипертензии у пациентов с нецирротическим фиброзом печени и чрезмерным числом желчных протоков. Большинство этих пациентов имеют патологию почек, включающую медуллярную канальцевую эктазию на экскреторной программе, что соответствует ювенильному типу кистозной болезни. Врожденный фиброз печени был также описан при аутосомно-доминантной поликистозной болезни и двусторонней почечной дисплазии. Врожденный фиброз печени у детей клинически проявляется гепатомегалией или гепатоспленомегалией с заметным увеличением левой доли. Печеночные функциональные пробы обычно нормальны. Иногда в раннем детском возрасте клиническим проявлением болезни может быть желудочно-кишечное кровотечение, вызванное портальной гипертензией. Среди первых клинических проявлений врожденного фиброза печени также описаны секреторная диарея, протеинтеряющая энтеропатия, поверхностный кистозный энтероколит, кишечная лимфангиоэктазия.
Кровотечение из варикозно расширенных вен гастроэзофагеальной зоны мани фестирует кровавой рвотой и/или меленой. Первый эпизод кровотечения сопровождается 25-50-процентной летальностью. Хроническая постгеморрагическая анемий развивается вследствие гастропатии, обусловленной портальной гипертензией.
Иногда возникает боль в левом верхнем квадранте живота, связанная со спленомегалией.
Причины портальной гипертензии:
Внепеченочные. Тромбоз воротной вены. Артерио-венозная фистула. Стеноз воротной вены. Внутрипеченочные: шистосоматоз, саркоидоз, ранние — первичный билиарный цирроз, ранние — первичный склерозирующий холангит, идиопатическая портальная гипертензия, не связанная с циррозом.
Цирроз. Алкогольный гепатит. Нодулярная регенеративная гиперплазия.
Внепеченочные. Правожелудочковая недостаточность/пороки клапанов. Тромбоз селезеночной вены. Констриктивный перикардит. Внутрипеченочные, синдром Бадда-Киари, заболевания, приводящие к окклюзии вен.
Обнаруживают признаки хронической печеночной недостаточности, включая асцит, спленомегалию, расширение подкожных вен, геморрой.
Выделяют 3 клинические формы врожденного фиброза печени:
- с портальной гипертензией;
- с холангитом (синдром Кароли);
- смешанную.
При первой форме гипертензия связана с пресинусоидальным блоком (фиброз портальных трактов) и диспластическим строением (гипоплазией) ветвей воротной вены. На секции кроме фиброза печени отмечаются спленомегалия, расширение вен пищевода, кисты в почках. Летальный исход может быть вызван кровотечением из расширенных вен пищевода, почечной недостаточностью. Однако в последние годы прогноз болезни значительно улучшился благодаря лечению портальной гипертензии методом системного портального шунтирования. При второй клинической форме болезни (синдроме Кароли), характеризующейся врожденным фиброзом печени и кистозным расширением внепеченочных желчных протоков, отмечается воспаление в желчных протоках, вплоть до скопления гноя в желчных ходах. При прогрессировании процесса возможно развитие абсцесса печени, что и приводит к смерти больных.
Существующая на сегодняшний день классификация портальной гипертензии основана на локализации препятствия, которое вызывает возрастание сосудистого сопротивления. С анатомической точки зрения препятствия на пути портального кровотока могут возникать на трех уровнях.
- Воротная вена (подпеченочная портальная гипертензия).
- Внутри печени (пресинусоидальная, синусоидальная, постсинусоидальная портальная гипертензия).
- Печеночная вена (надпеченочная портальная гипертензия).
Направлено на уточнение типа портальной гипертензии и ее этиологию.
Наличие варикозно расширенных вен, по данным ФЭГДС, подтверждает портальную гипертензию. Исследование выполняют всем больным после постановки диагноза «цирроз печени». Существует множество систем классификации размера варикозных вен (чаще всего применяют следующую: малые = I степень = на эндоскопии закрывают менее 25% просвета; средние = II степень = закрывают 25-50% просвета; большие = III степень = закрывают более 50% просвета).
При УЗИ с допплерографией выявляют патологическое изменение кровотока в печеночной и воротной венах, тромбоз воротной вены и изменения архитектоники печени. Также высокоэффективно применение КТ с контрастированием и МРТ.
Измерение градиента давления в печеночной вене — инвазивная процедура, ее редко применяют для постановки диагноза. Манипуляция позволяет выявить причины гипертензии — пресинусоидальные, синусоидальные и постсинусоидальные. Во время процедуры можно выполнить трансъюгулярную биопсию печени и портальную венографию.
Проведение других исследований зависит от уровня обструкции, вызывающей портальную гипертензию, и знаний больного о заболевании печени. Функции печени обычно хорошо сохраняются в случае пресинусоидальной портальной гипертензии. Портальная гипертензия сама по себе способна вызывать лейкопению и тромбоцитопению, обусловленную гиперспленизмом.
Макроскопически при всех клинических формах болезни печень обычно увеличена и очень плотная, кисты не видны. Микроскопически паренхима печени пересечена извилистыми полосами плотной волокнистой соединительной ткани, которые вовлекают портальные области, изолируя одну или несколько долек. Дольковая структура, однако, не нарушена. В фиброзированных портальных трактах определяются многочисленные удлиненные, извилистые структуры, выстланные желчным эпителием, которые особенно хорошо заметны в периферических отделах трактов и иногда могут простираться в перипортальную часть печеночных долек. Просвет желчных протоков пуст или может содержать сгущенную желчь, иногда в форме округленных камней. Иногда определяются микрокисты, папиллярные выросты соединительной ткани в просвет. Ветви печеночной артерии нормальные или могут быть гиперплазированы, тогда как портальные вены гипоплазированы. Воспалительная инфильтрация обычно не определяется за исключением воспаления желчных путей при болезни Кароли.
Несколько синдромов наследственной почечной дисплазии ассоциируются с изменениями печени, которые идентичны врожденному фиброзу печени. Они включают синдромы Меккеля, хондродисплазии (короткие ребра, полидактилия и Jeune s дисплазия груди с асфиксией), трисомии С, Бардет — Бидля, цереброгепаторенальный Цельвегера, почечно-печено-панкреатической дисплазии Ивемарка и II тип глютарной ацидурии. Подобное повреждение печени было описано в некоторых случаях синдрома влагалищной атрезии и туберозного склероза. Кроме того, кистофиброз (фиброкистозная болезнь) печени может быть проявлением одной из форм муковисцидоза, характеризующейся преимущественным поражением печени (0,5% всех случаев муковисцидоза). У таких пациентов обычно гипоплазирован желчный пузырь, что расценивают как один из патогномоничных признаков муковисцидоза.
Профилактика важна, хотя часто ее не проводят на должном уровне:
- Первичная профилактика (направлена на предупреждение первого эпизода кровотечения), показана при варикозном расширении вен II степени по результатам эндоскопии. Неселективные β-адреноблокаторы снижают давление в воротной вене и уменьшают риск кровотечения (с 30 до 14% в течение 2 лет у больных с большими варикозами). Большинство гепатологов применяют эти препараты в качестве терапии первой линии (возможна низкая приверженность к терапии и развитие побочных эффектов, в 30% случаев исключающих возможность долгосрочного применения β-адреноблокаторов). Окончательная роль лигирования варикозных вен неизвестна. Методика позволяет эффективно устранить варикозно расширенные вены (эндоскопию выполняют каждые 2-4 нед — до полного устранения варикозов), однако это инвазивная процедура, способная сама вызвать кровотечение (например, из язв, образующихся после перевязки), кроме того, методика неэффективна при варикозном расширении вен желудка и гастропатии, обусловленной портальной гипертензией.
- Вторичная профилактика (направлена на предотвращение рецидивов кровотечения) обязательна, поскольку повторное кровотечение развивается у 60% больных в течение года. Эффективно применение β-адреноблокаторов и ЛВУ.
Эндоскопическая картина и первичная профилактика при компенсированном циррозе печени:
- Нет варикозных вен: повтор эндоскопии каждые 2-3 года.
- Небольшие варикозные вены: повтор эндоскопии ежегодно.
- Средние или большие варикозные вены: β-адреноблокаторы пожизненно. При непереносимости β-адреноблокаторов — лигирование.
Продолжаются дебаты относительно роли инвазивного измерения градиента давления в печеночной вене для оценки ответа на терапию β-адреноблокаторами, роли комбинированной терапии нитратами (изосорбида мононитрат) и β-адреноблокатора-ми больных с резистентной портальной гипертензией, а также относительно значения в профилактике эндоскопического лигирования варикозных вен по сравнению с β-адреноблокаторами.
Рецидивирующее кровотечение из варикозных вен, не поддающееся контролю медикаментозной терапией, считают показанием для трансъюгулярного внутрипеченочного портосистемного шунтирования и возможной трансплантации печени.
источник
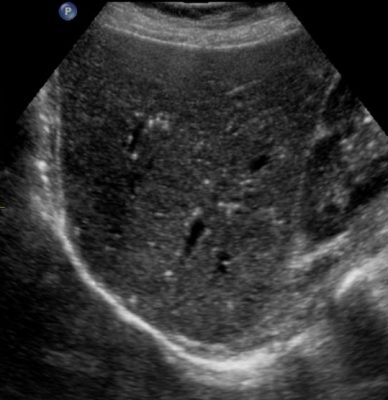
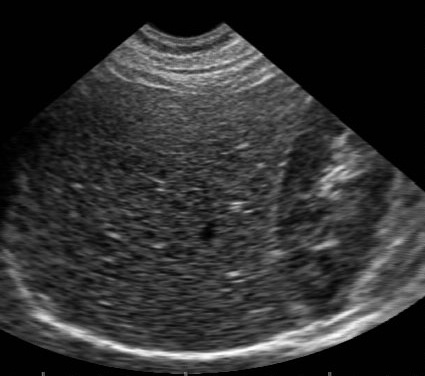
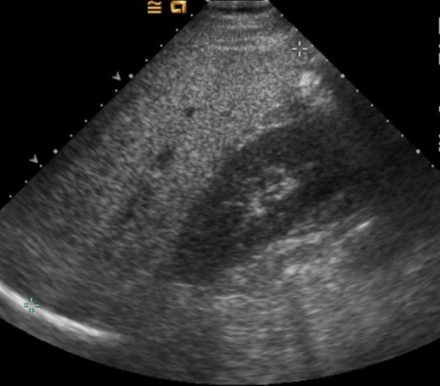
Типы эхоструктуры печени — центролобулярный, нормальный, фиброзно-жировой.
 |  |  |
| Фото. Центролобулярная печень. Б — Нормальная печень. В — Жировая печень. | ||
| Центролобулярная печень отечна, поэтому снижена эхогенность паренхимы. Кажется, что мелких воротных вен очень много, и их стенки ярко сияют — симптом «звездного неба». На самом деле, их количество не увеличилось, просто изображение более контрастное. Диафрагма хорошо просматривается — очень яркая линия. | При фиброзно-жировой дистрофии нормальную ткань печени замещает жировая и фиброзная. Печень становится гиперэхогенной. Пропадает контраст между паренхимой и стенками мелких воротных вен — их плохо видно или совсем не видно. Печень плотная, поэтому диафрагма просматривается плохо. |
|
|
Важно. Центролобулярную картину печени можно увидеть и у здоровых людей. Обычно это худощавые молодые люди и подростки. Если биохимические показатели крови (АЛТ, АСТ, ГГТ, биллирубин) в норме, то можно с уверенностью сказать, что пациент здоров.
Фульминантный (молниеносный) гепатит — это редкое, но тяжелое заболевание, которое легко пропустить. Молниеносный гепатит на УЗИ:
- печень неоднородна,
- зоны пониженной эхогенности с яркими стенками воротных вен (картина «звездного неба») чередуются с гиперэхогенными участками.
Картина «звездного неба» указывает на острый отек или некроз, а гиперэхогенные участки — это нормальная ткань печени.
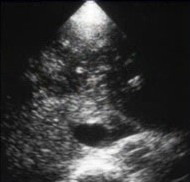 | 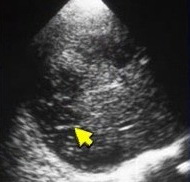 |  |
| Фото. А, Б — У женщина на фоне приема сульфаниламидов развилась печеночная недостаточность. На УЗИ печень неоднородна, зоны пониженной эхогенности с яркими стенками воротных вен чередуются с гиперэхогенными участками. Припоминаю еще одну больную с подобными изменениями на УЗИ. Женщина 33-х лет с жалобами на небольшую желтушность умерла через 24 часа после поступления в стационар. Вскрытие показало волчаночный миокардит и волчаночный гепатит. В — Женщина 39-ти лет поступила с жалобами на желтуху. На УЗИ — печень неоднородна, множественные гиперэхогенные очаги в обеих долях печени. При биопсии печени выявили множественные некрозы. Диагноз — аутоиммунный гепатит. На фоне лечения преднизолоном состояние больной заметно улучшилось. Промедление могло привести к гибели. | ||
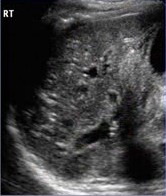 | 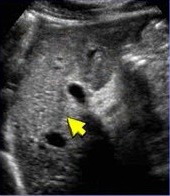 | 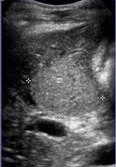 |
| Фото. Мужчина 22 лет поступил с желтухой. На УЗИ паренхима печени неоднородна — гипоэхогенные зоны с яркими стенками воротных вен перемежают с участками нормальной эхогенности. Анаболические гормоны для бодибилдинга вызвали острый гепатит и печеночную недостаточность, что потребовало пересадки печени. | ||
При фиброзно-жировой дистрофии нормальную ткань печени замещает жировая и фиброзная. Фиброзно-жировая дистрофия печени на УЗИ:
- печень гиперэхогенна,
- не видно стенок воротных вен,
- дорзальное затухание сигнала — не видно часть диафрагмы (выраженная жировая дистрофия),
- эхоструктура печени однородная при диффузной жировой инфильтрации или неоднородной — при очаговой.
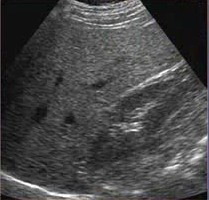 | 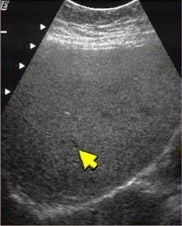 |  |
| Фото. Диффузная фиброзно-жировая инфильтрация печени с однородной эхоструктурой. А, Б — На фоне гиперэхогенной паренхимы не видно стенок воротных вен (стрелка). В — Выраженная фиброзно-жировая инфильтрация печени: гиперэхогенная паренхима, не видно стенок воротных вен, затухание сигнала — не видно часть диафрагмы. | ||
При очаговой жировой инфильтрации участки сохраненной печени на фоне жировой инфильтрации можно ошибочно принять за образование. Сохранная паренхима встречается подкапсульно, вокруг крупных стволов воротных вен, а так же вокруг правой и левой продольной борозды печени. Чтобы не ошибиться, надо оценить внутреннюю структуру печени и убедиться, что НЕТ смещения сосудистых структур.
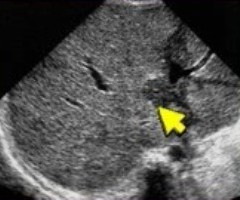 | 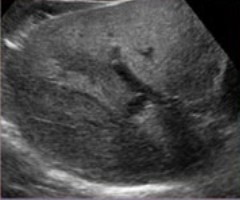 |  |
| Фото. Очаговая жировая инфильтрация печени с неоднородной эхоструктурой. А — Гипоэхогенный очаг — это маленький участок сохранной паренхимы (определяются стенки сосудов внутри) на фоне жирового перерождения. Б — Эхоструктура печени неоднородна — нормальная паренхима чередуется с гиперэхогенными зонами жировой инфильтрации. В — Две гипоэхогенные зоны вблизи желчного пузыря — это участки нетронутой паренхимы на фоне жировой инфильтрации печени. | ||
При циррозе происходит фиброзно-жировое перерождение печени. УЗИ признаки цирроза печени:
- печень неоднородна, как будто «изъедена молью», на фоне фиброза выделяются гипоэхогенные зоны регенерации, которые могут быть крупными и совсем крошечными (стрелка);
- «сморщенная» печень имеет бугристую поверхность;
- можно увидеть смещение сосудистых структур;
- часто увеличена хвостатая доля, отношение хвостатой доли к правой доле печени (ХД/ПД) — это специфический маркер для цирроза печени → ХД/ПД > 0.65 — вероятность цирроза 96%, а ХД/ПД > 0.73 — вероятность цирроза 99% (подробно смотри Размеры печени на УЗИ).
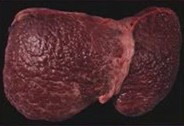 |  | 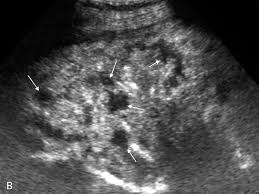 |
| Фото. А — Печень при циррозе. Б — Гипоэхогенные зоны регенерации на фоне фиброза. Из-за асцита хорошо просматривается бугристая поверхность печени. В — Гипоэхогенные зоны регенерации (стрелки) на фоне фиброза. | ||
Важно. При циррозе паренхима печени становится тугой и не эластичной, поэтому растет давление в воротной вене. Если на УЗИ вы видите цирроз печени, нужно внимательно поискать признаки портальной гипертензии.
- асцит;
- дилятация ствола воротной (норма до 13-14 мм), селезеночной и верхней брыжеечной вен (норма до 10 мм);
- появление коллатералей;
- увеличение селезенки; патологический доплер сосудов печени.
 |  |  |
| Фото. Асцит при портальной гипертензии. | ||
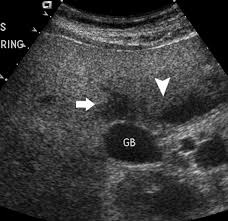
 |  |  |
| Фото. А — Увеличенная воротная вена (19 мм) у больного с портальной гипертензией. Б — V — позвонок, IVC — нижняя полая вена, Ao — аорта, селезеночная вена — треугольник, брыжеечная артерия — стрелка. В — Коллатерали при портальной гипертензии. | ||
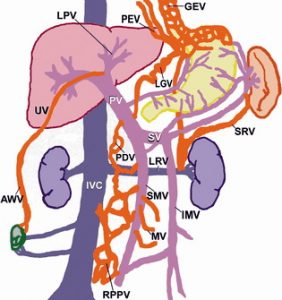
Сначала поищем ищем пищеводно-желудочные анастомозы (стрелка), селезеночно-желудочный, спленоренальный анастомозы, реканализированную пупочную вену, идущую от пупочного сегмента воротной вены прямо к пупку.
 |  |  |
| Фото. Коллатерали при портальной гипертензии. А — Заметно увеличены и извилисты вены левой кривизны желудка — варикозное расширение вен (V). Они анастомозируют с венами пищевода. Б — Увеличена селезенка — закругленные края, варикознорасширенные вены в воротах селезенки. Возможно, это селезеночно-желудочные коллатерали. В — Асцит и сплено-ренальные анастомозы при портальной гипертензии. | ||
 |  |  |
| Фото. Реканализация пупочной вены при портальной гипертензии. А, Б — поперечный срез печени — внутри круглой связки печени сосуд. В — Реканализация пупочной вены внутри круглой связки на продольном (сагитальном) срезе. Пупочная вена впадает в пупочный сегмент воротной вены. | ||
Для портальной гипертензии характерны специфические изменения доплера сосудов. Сначала уменьшается скорость кровотока и исчезают дыхательные колебания в основном стволе воротной вены — кривая становится плоской. Затем ток крови может поменять направление.
 |  |  |
| Фото. Гепатофугальный кровоток в воротной вене (синий) и гепатопетальный кровоток в печеночной артерии (красный). Доплер воротной и печеночной вены при портальной гипертензии. Доплер воротной вены: кривая становится плоской, скорость кровотока менее 16 мм/сек (Б), затем мы увидим обратный ток крови — кривая сместится ниже изолинии (В). | ||
При портальной гипертензии печеночные вены теряют нормальную пульсативность. Поток крови из 3-х фазного (систолический, диастолический, предсердный толчок) становится плоским и равномерным — это портализация печеночных вен. При портальной гипертензии печеночная артерия может расширяться.
 | 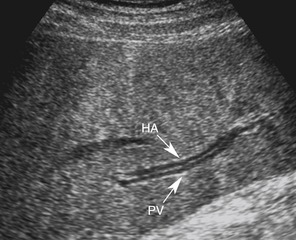 | 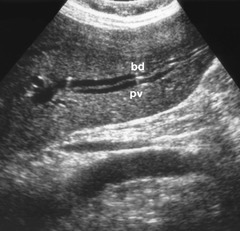 |
| Фото. А — Портализация печеночных вен при портальной гипертензии. Б, В — На УЗИ хорошо видно воротные вены (PV), а желчный проток и печеночную артерию практически не заметно. Если в паренхиме просматриваются двойные протоки (стрелки), значит расширены или желчные протоки (bd), или печеночные артерии (HA). Для того чтобы определиться, включаем доплер. Если одна структура имеет венозный, а другая артериальный кровоток, значит расширена печеночная артерия. В желчном протоке кровоток не определяется. | ||
С помощью УЗИ мы можем обнаружить очаговое образование в печени. Однако, только УЗИ недостаточно для проведения дифференциальной диагностики и постановки точного диагноза. КТ и МРТ гораздо лучше подходят для этого.
Простая киста печени, как и любая другая киста в нашем теле, анэхогенна, имеет ровные края и превосходно передает УЗ-сигнал — усиление позади кисты (стрелки).
 |  |  |
| Фото. Простые кисты печени. | ||
Старая гематома, эхинококковый абсцесс, билома (ограниченное скопление желчи) и серома (ограниченное скопление серозной жидкости) могут выглядеть как простая киста.
 |  |  |  |
| Фото. А — Девочка 9-ти лет проживающая в Турции поступила с жалобами на боли в животе. На УЗИ печени — три эхинококковые кисты на разных стадиях развития. Вокруг каждой личинки эхинококка разрастается соединительная ткань, и формируется гидатидная киста. Б — простая толстостенная киста с небольшой отслойкой внутреннего слоя. В — Толстостенная киста сворачивается в знак «змея». Г — Простая киста без отслойки эндотелия. Имейте в виду, эхинококковая киста растет на 1-5 см в год. | |||
 |  |  |
| Фото. А — Множественные кисты печени у взрослых часто ассоциированы с аутосомно-доминантной поликистозной болезнью почек. Б — Дочерние кисты внутри основной эхинококковой кисты в печени. В — Эхинококковая киста с дочерними кистами в почке. | ||
Существует 5 типов кист желчных протоков. При 4 и 5 типе на УЗИ определяются множественные кисты.
 |  | |||
| Фото. Пять типов кист желчных протоков. Тип 1 — изолированная дилатация общего желчного протока. Тип 2 — маленький дивертикул общего желчного протока. Тип 3 — небольшое выпячивание общего желчного протока в двенадцатиперстную кишку. Тип 4 — расширенные желчные протоки повсюду в печени и мешковидное расширение общего желчного протока. Тип 5 (болезнь Кароли) — расширение внутрипеченочных желчных протоков, без дилатации общего желчного протока. | ||||
 |  | 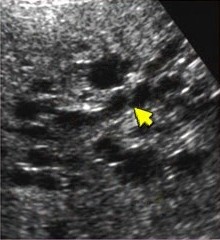 |
| Фото. А, Б — Киста общего желчного протока тип I (CC). GB — желчный пузырь, PH — поджелудочная железа, VP — воротная вена. В — Кисты печени соединяются друг с другом в извитую трубчатую систему. Это кисты желчных протоков. Общий желчный проток может быть нормальным (тип 5) или расширен (тип 4). | ||
 |  |  |
| Фото. Болезнь Кароли — это расширение внутрипеченочных желчных протоков, связанное с дефектом развития стенки. В норме каждая воротная вена окружена желчными протоками. При болезни Кароли очень важный признак на УЗИ — центральная точка, которая находится в окружении расширенных желчных протоков. А — Мы видим точки в окружении расширенных желчных протоков. Б — При ЦДК в центральных точках определяется кровоток — это воротные вены. В — На КТ хорошо видно центральные точки (стрелка). При болезни Кароли дилатации желчных протоков часто сопутствует поликистоз почек. Осмотр почек иногда может помочь поставить диагноз. | ||
Важно. Если кистозное образование не очень круглое, возможно, это сосудистая структура — аневризма, артерио-портальная или портально-печеночная фистулы.
Что скрывается за кистозным образованием с неоднородной эхоструктурой:
- геморрагическая или инфицированная киста;
- гематома;
- абсцесс;
- билома (изолированное скопление желчи);
- серома;
- большая билиарная цистаденома;
- метастазы злокачественных опухолей с кистозной или некротической дегенерацией.
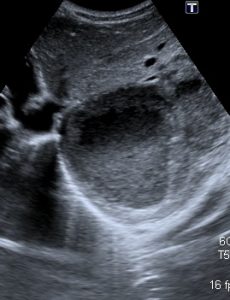 |  |  | |
| Фото. Абсцесс печени на УЗИ. А — Кистозное образование с неоднородной эхоструктурой содержит жидкую фракцию и осадок — это абсцесс печени. Б — Изоэхогенное повреждение печени с анэхогенными зонами. Это абсцесс частично заполненный гноем, который имитирует ткань печени. Границы абсцесса легко не заметить. Надо обратить внимание на отсутствие сосудов и легкий краевой эффект от изогнутой поверхности абсцесса. В — После введения контраста просматриваются границы абсцесса. | |||
 |  |  |
| Фото. А — Гематома печени. Б — Очаговое поражение печени с гиперэхогенным включением с тенью позади (большая стрелка) — это абсцесс с газом. Гиперэхогенные пузырьки газа в желчных протоках левой доли печени (маленькие стрелки). Обнаружена Clostridium perfringens. В — У девочки 9-ти лет после двух курсов медикаментозного лечения неактивная киста эхинококка 2,5 см в печени — гиперэхогенная арка (кальцинат) с тенью позади, из-за чего границы кисты плохо просматриваются. | ||
Кистозное образование с неоднородной эхоструктурой может оказаться доброкачественным или злокачественным образованием, а так же метастазом. Нет никаких специфических признаков, которые позволят определиться с диагнозом без дополнительных методов исследования.
 |  |  |
| Фото. А — В печени метастазы с очагом некроза в центре у пациента с бронхолегочной карциномой. Б — Геморрагическую кисту правой доли печени ошибочно приняли за опухоль надпочечника. В — Эхинококковая киста печени. | ||
Нет специфических узи-признаков для дифференциальной диагностики гипоэхогенных образований печени. В печени гипоэхогенным может быть:
- абсцесс;
- аденома;
- фокальная нодулярная гиперплазия;
- типичная или атипичная гемангиома;
- локальное жировое неперерождение;
- микроабсцессы;
- злокачественное образование;
- метастазы;
- лимфома.
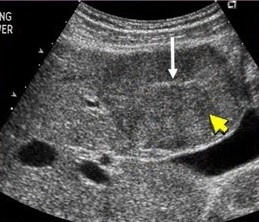 | 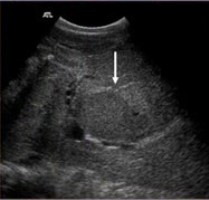 | 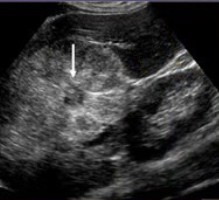 |
| Фото. А — Гипоэхогенное образование в печени — это доброкачественная фокальная нодулярная гиперплазия. В литературе описывают, что для нее характерен центральный рубец (белая стрелка). Однако, это не может быть диагностическим критерием в 100% случаев. На картинках Б и В два образования печени с центральным рубцом. Это гепатоцеллюлярная карцинома и гигантская гемангиома, соответственно. | ||
 |  |  |
| Фото. А — Гипоэхогенное образование (красная стрелка) в печени — это грибковый абсцесс. Б — Диффузные, однородные, гипоэхогенные очаги (микроабсцессы) по всей печени — это кандидоз печени у мальчика семи месяцев с иммунодефицитом. В — Многочисленные гипоэхогенные образования на фоне гиперэхогенной паренхимы печени — это лимфома печени. | ||
При выявлении гиперэхогенного образования в печени нет специфических ультразвуковых признаков, которые позволят установить точный диагноз без дополнительных исследований. Гиперэхогенными могут быть:
- гемангиома;
- абсцесс;
- геморрагическая киста;
- локальный жир;
- аденома;
- фокальная нодулярная гиперплазия;
- злокачественная опухоль;
- метастаз;
- гепатоцеллюлярная карцинома;
- лимфома.
Гомогенные гиперэхогенные образования печени очень часто оказываются гемангиомами. Если у пациента без жалоб и злокачественных образований в анамнезе выявили один однородный гиперэхогенный очаг менее 3 см с четкими границами, то диагноз гемангиомы можно ставить по УЗИ без дополнительных методов исследования.
 |  |  |
| Фото. Гемангиома — однородный гиперэхогенный очаг менее 3 см с четкими границами. | ||
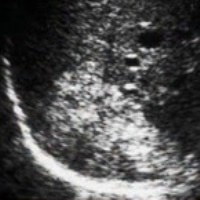 | 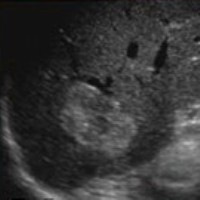 | 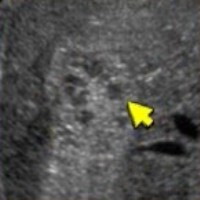 | 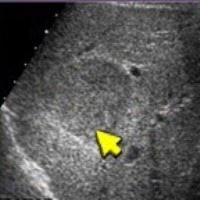 |
| Фото. Атипичные гемангиомы печени на УЗИ. А — Гетерогенная (неоднородная) гемангиома печени. Б — Не полностью гиперэхогенная гемангиома печени. В — Гемангиома с кистозной полостью. Г — Гипоэхогенная гемангиома печени. | |||
Важно. Некоторые образования могут выглядеть как гемангиома. Если пациент старше 40 лет и имеет болезненные симптомы надо провести дополнительные обследования для уточнения диагноза.
 |  |  |
| Фото. А — Гиперэхогенное образование с гипоэхогенным ободком (признак злокачественности) оказалось метастазом рака толстой кишки в печени. Б — Метастаз рака яичников. В — метастазы рака поджелудочной железы. | ||
Важно. Если на УЗИ множественные солидные образования в печени, проводим дифференциальную диагностику прежде всего с МЕТАСТАЗАМИ, МЕТАСТАЗАМИ и МЕТАСТАЗАМИ. Чтобы понять, откуда они, следует тщательно изучить историю болезни.
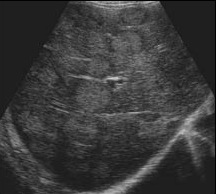 |  | 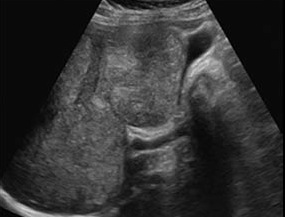 |
| Фото. А — В печени множественные гиперэхогенные очаги с гипоэхогенным ободком — это метастазы. Б — В печени множественные солидные очаги (край печени бугристый) — метастазы рака легких. В — Множественные солидные метастазы в печени. | ||
Важно. Множественные солидные образования не всегда оказываются метастазами. Другая патология, которая может имитировать метастазы в печени.
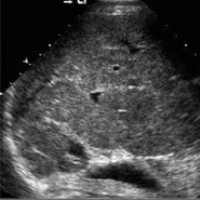 | 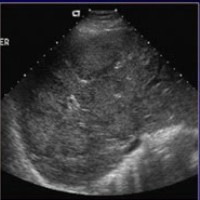 | 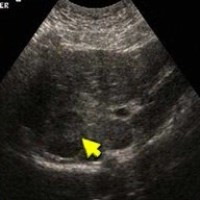 |
| Фото. А — Узлы регенерации печени при циррозе. Б — Лимфома в печени. В — Множественные гипоэхогенные образования в печени — это множественная атипичная гемангиома. | ||
Некоторые метастазы кальцифицируются. Обычно это расценивают как метастазы рака толстой кишки. Кальцифицированные метастазы так же можно видеть при раке яичника, молочной железы, желудка, поджелудочной железы, остеосаркоме, лейомиосаркоме, хондросаркоме, тератокарциноме.
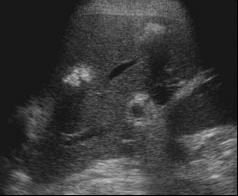 | 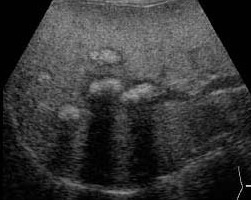 | 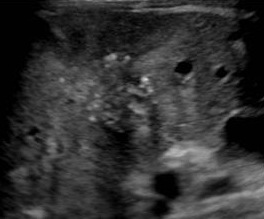 |
| Фото. Кальцинированные метастазы в печени. А — Кальцифицированные метастазы рака сигмовидной кишки. Б — Множественные гиперэхогенные образования с гипоэхогенным венчиком и тенью — это кальцинированные метастазы рака молочной железы. В — Мелкие гиперэхогенные образования с тенью — кальцинированные метастазы рака легких. | ||
Важно. Когда вы видите метастазы в печени, надо подумать о возможных осложнениях. Например, сегментарная обструкция желчных путей, некроз, кровоизлияния, суперинфекция. Вы должны тщательно перепроверить сосуды. Есть ли инвазия метастазов в воротные и печеночные вены?
 | 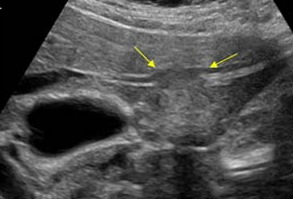 | 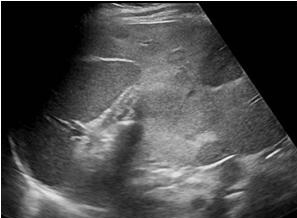 |
| Фото. Осложнения метастазов печени на УЗИ. А — Расширение желчных протоков из-за метастазов в лимфоузлы печени. Б — метастазы проросли в левую воротную вену, что привело к стенозу. В — Увеличенная печень с метастазами обнимает селезенку. | ||
Берегите себя, Ваш Диагностер!
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Наиболее ранние симптомы портальной гипертензии: метеоризм («ветер перед дождем»), чувство переполненности кишечника, тошнота, боли по всему животу, снижение аппетита.
- Как правило, имеются «симптомы плохого питания» (плохо выраженная подкожная клетчатка, сухая кожа, атрофия мускулатуры).
- Расширение вен брюшной стенки, просвечивающих сквозь кожу в области пупка и в боковых частях живота. При выраженной циркуляции крови по параумбиликальным венам или самой пупочной вене вокруг пупка образуется венозное сплетение («голова медузы»).
- При прогрессировании портальной гипертензии развивается асцит (он наиболее характерен для внутрипеченочной портальной гипертензии), кроме того, отеки на ногах, кровотечения из варикозно расширенных вен пищевода и желудка, прямой кишки, возможны носовые кровотечения.
- Спленомегалия различной степени выраженности (в зависимости от характера заболевания, вызвавшего развитие портальной гипертензии). Она часто сопровождается развитием гиперспленизма (синдром панцитопении: анемия, лейкопения, тромбоцитопения).
- Гепатомегалия различной степени выраженности (в зависимости от причины, приведшей к развитию портальной гипертензии). Печень плотна, иногда болезненна, край ее острый. При циррозе печени она бугристая, прощупываются узлы регенерации (эти случаи необходимо дифференцировать с раком печени).
- При длительно существующей и выраженной портальной гипертензии развивается портальная энцефалопатия, что проявляется головными болями, головокружением, снижением памяти, нарушением формулы сна (бессонница ночью, сонливость днем), при выраженной энцефалопатии появляются галлюцинации, бред, неадекватное поведение больных, неврологические признаки поражения центральной нервной системы.
Различные формы портальной гипертензии (в зависимости от локализации блока) имеют свои клинические особенности.
Надпеченочная форма портальной гипертензии характеризуется:
- ранним развитием асцита, не поддающегося диуретической терапии;
- значительной гепатомегалией при относительно небольшом увеличении селезенки;
- выраженными болями в области печени.
Подпеченочная форма портальной гипертензии имеет следующие особенности:
- основные симптомы — спленомегалия, гиперспленизм;
- печень обычно не увеличена;
- подпеченочная портальная гипертензии обычно развивается медленно, в дальнейшем наблюдаются многократные пищеводно-желудочные кровотечения.
Внутрипеченочная форма портальной гипертензии имеет следующие отличительные клинические признаки:
- ранними симптомами являются упорный диспептический синдром, метеоризм, периодический понос, похудание;
- поздняя симптоматика: значительная спленомегалия. варикозное расширение вен с возможным кровотечением, асцит, гиперспленизм;
- при преобладании гепатолиенального типа внутрипеченочной гипертензии боль локализуется в эпигастрии и особенно в левом подреберье, при лапароскопии выявляются застойные вены в большой кривизне желудка и селезенке, при ФЭГДС варикозные вены обнаруживаются даже в высоких отделах пищевода;
- при преобладании кишечно-мезентериального типа внутрипеченочной портальной гипертензии боль локализуется вокруг пупка, в подвздошных областях или в области печени; при лапароскопии обнаруживаются застойные вены преимущественно в зоне диафрагмы, печени, круглой связки, кишок. При эзофагоскопии варикозные вены в пищеводе выражены нерезко.
Увеличение портального венозного кровотока
Артерио-венозные фистулы бывают врожденными и приобретенными. Врожденные фистулы наблюдаются при наследственной геморрагической телеангиэктазии.
Приобретенные артерио-венозные аневризмы образуются вследствие травмы, биопсии печени, разрыва аневризмы печеночной или селезеночной артерии. Иногда артерио-венозные аневризмы сопутствуют гепатоцеллюлярной карциноме.
При артерио-венозных фистулах наблюдается соединение печеночной артерии и воротной вены или селезеночной артерии и селезеночной вены. Наличие фистул обусловливает повышенное поступление крови в портальную систему. Клинически у больного определяются симптомы портальной гипертензии. У 1/3 больных имеются боли в животе. Основной метод диагностики артерио-венозных фистул — ангиография.
- Спленомегалия, не связанная с заболеваниями печени.
В этом случае портальная гипертензия обусловлена миелопролиферативными заболеваниями, прежде всего миелофиброзом (сублейкемическим миелозом).
Основными диагностическими критериями миелофиброза являются:
- выраженная спленомегалия и реже гепатомегалия;
- лейкоцитоз с нейтрофильным сдвигом, нередко с выраженным омоложением формулы (появление миелобластов, миелоцитов);
- анемия;
- гипертромбоцитоз (тромбоциты функционально неполноценны);
- трехростковая метаплазия кроветворения в селезенке, печени (экстрамедуллярный гемопоэз);
- выраженный фиброз костного мозга в трепанобиоптате из подвздошной кости;
- сужение костномозгового канала, утолщение кортикального слоя на рентгенограммах костей таза, позвонков, ребер, длинных трубчатых костей.
- Каверноматоз воротной вены.
Этиология и патогенез этого заболевания неизвестны. Многие специалисты считают его врожденным, другие — приобретенным (рано возникающий тромбоз воротной вены с последующей ее реканализацией). При этом заболевании воротная вена представляет собой кавернозную ангиому или сеть многочисленных сосудов малого калибра. Заболевание проявляется в детском возрасте синдромом портальной гипертензии или тромбозом воротной вены, осложняется кровотечением из варикозно расширенных вен пищевода и желудка, инфарктом кишечника, печеночной комой. Прогноз неблагоприятен, продолжительность жизни с момента появления клинических признаков портальной гипертензии — 3-9 лет. Основным методом диагностики каверноматоза воротной вены является ангиография.
- Тромбоз либо окклюзия воротной или селезеночной вен
В зависимости от локализации тромбоза воротной вены (пилетромбоза) выделяют корешковый (радикулярный) тромбоз, при котором поражается селезеночная вена или (реже) другие вены, впадающие в общий ствол; стволовой — с закупоркой воротной вены на участке между впадением селезеночной вены и воротной вены, и терминальный — при локализации тромбов в ветвях во ротной вены внутри печени.\
Изолированная обструкция селезёночной вены вызывает левостороннюю портальную гипертензию. Её причиной может оказаться любой из факторов, вызывающих обструкцию воротной вены. Особенно большое значение имеют заболевания поджелудочной железы, например рак (18%), панкреатит (65%), псевдокисты, и панкреатэктомия.
Если обструкция развивается дистальнее места впадения левой желудочной вены, кровь по коллатералям, минуя селезёночную вену, попадает в короткие желудочные вены и затем в дно желудка и нижнюю часть пищевода, оттекая оттуда в левую желудочную и воротную вену. Это приводит к весьма значительному варикозному расширению вен дна желудка; вены нижней части пищевода при этом расширяются незначительно.
Основные причины пилетромбоза:
- цирроз печени (при нем происходит замедление кровотока в портальной вене); цирроз печени обнаруживается у 25% больных с пилетромбозом;
- повышение свертываемости крови (полицитемия, миелотромбоз, тромботическая тромбоцитемия, состояние после спленэктомии, прием оральных контрацептивов и др.);
- (давление воротной вены извне (опухоли, кисты, лимфоузлы);
- флебосклероз (как следствие воспаления стенки вены при врожденном портальном стенозе);
- воспалительный процесс в воротной вене (пилефлебит), иногда вследствие перехода воспаления с внутрипеченочных желчных ходов (холангит), поджелудочной железы, при сепсисе (особенно часто при пупочном сепсисе у детей);
- повреждение стенки воротной вены при травме (в частности, во время операций на органах брюшной полости);
- первичный рак печени (паранеопластический процесс), рак головки поджелудочной железы (сдавление воротной вены);
- в 13-61% всех случаев тромбоза воротной вены причина его неизвестна (идиопатический пилетромбоз).
Основные симптомы острого пилетромбоза:
- чаще наблюдается при полицитемии, циррозе печени, после спленэктомии
- сильнейшие боли в животе;
- кровавая рвота;
- коллапс;
- быстро развивается асцит (иногда геморрагический);
- печень не увеличена; если острый тромбоз воротной вены возникает у больного цирроз печени, то имеется гепатомегалия;
- желтуха отсутствует;
- в крови лейкоцитоз с нейтрофильным сдвигом;
- при присоединении тромбоза мезентериальных артерий возникают инфаркты кишечника с картиной острого живота;
- при тромбозе селезеночной вены появляются боли в левом подреберье и увеличение селезенки.
Исход чаще всего летальный.
Подозрение на острый пилетромбоз должно возникнуть, если после травмы живота, операций на печени и портальной системе внезапно появляется портальная гипертензия.
Прогноз при остром пилетромбозе плохой. Полная закупорка воротной вены ведет к смерти в течение нескольких дней от желудочнокишечного кровотечения, инфаркта кишечника, острой печеночно-клеточной недостаточности.
Хронический пилетромбоз течет длительно — от нескольких месяцев до нескольких лет Характерны следующие клинические проявления.
- признаки основного заболевания;
- боли различной интенсивности в правом подреберье, эпигастрии, селезенке;
- спленомегалия;
- увеличение печени не характерно, за исключением случаев пилетромбоза на фоне цирроза печени;
- желудочно-кишечные кровотечения (иногда это первый симптом пилетромбоза);
- асцит (у части больных);
- тромбоз воротной вены на фоне цирроза печени характеризуется внезапным развитием асцита, других признаков портальной гипертензии и резким ухудшением функции печени.
Диагноз пилетромбоза подтверждается данными спленопортографии, реже с помощью УЗИ.
Особенность диагностики идиопатического тромбоза воротной вены: при лапароскопии выявляется неизменная печень при хорошо развитых коллатералях, асците, увеличенной селезенке.
Прогноз при пилетромбозе неблагоприятный. Больные погибают от желудочнокишечных кровотечений, инфарктов кишечника, печеночно-почечной недостаточности.
Острый тромбофлебит воротной вены (пилефлебит) — гнойный воспалительный процесс в области всей воротной вены или отдельных ее участков. Как правило, пилефлебит является осложнением воспалительных заболеваний органов брюшной полости (аппендицит, неспецифический язвенный колит, пенетрирующая язва желудка или 12-перстной кишки, деструктивный холецистит, холангит, туберкулез кишечника и др ) или малого таза (эндометрит и др.).
Основные клинические проявления:
- резкое ухудшение состояния больного на фоне основного заболевания;
- лихорадка с потрясающими ознобами и проливными потами, температура тела достигает 40°С;
- интенсивные схваткообразные боли в животе, нередко в правых верхних отделах;
- как правило, наблюдается рвота, часто поносы;
- печень увеличена, болезненна;
- у 50% больных имеется спленомегалия;
- умеренная желтуха;
- лабораторные данные — общий анализ крови: лейкоцитоз со сдвигом лейкоцитарной формулы влево; увеличение СОЭ; биохимический анализ крови: гипербилирубинемия, повышение активности аминотрансфераз, увеличение содержания у-глобулинов, фибриногена, серомукоида, гаптоглобина, сиаловых кислот;
- при канюлировании пупочной вены обнаруживается гной в портальной системе.
- Заболевания печени
Диагностика заболеваний печени, перечисленных выше, как причины портальной гипертензии, производится на основе соответствующей симптоматики.
Все формы цирроза печени приводят к портальной гипертензии; начинается она с обструкции портального русла. Кровь из воротной вены перераспределяется в коллатеральные сосуды, некоторая её часть направляется в обход гепатоцитов и попадает непосредственно в мелкие печёночные вены в фиброзных септах. Эти анастомозы между воротной и печёночной веной развиваются из синусоидов, находящихся внутри септ. Печёночная вена внутри фиброзной септы смещается все дальше кнаружи, пока не возникает сообщения с ветвью воротной вены через синусоид. Кровоснабжение узлов регенерации из воротной вены нарушается, кровь в них поступает из печёночной артерии. В печени при циррозе выявляют также более крупные межвенозные анастомозы. При этом около трети всей поступающей в печень крови проходит по этим шунтам в обход синусоидов, т.е. в обход функционирующей печёночной ткани.
Частично нарушение портального кровотока обусловлено узлами регенерации, сдавливающими ветви воротной вены. Это должно было бы приводить к постсинусоидальной портальной гипертензии. Однако при циррозе давление заклинивания печёночных вен (синусоидальное) и давление в основном стволе воротной вены практически одинаковы, а стаз распространяется на ветви воротной вены. Синусоиды, по-видимому, обусловливают основное сопротивление кровотоку. Вследствие изменений пространства Диссе, вызванных его коллагенизацией, синусоиды сужаются; особенно это может быть выражено при алкогольном поражении печени, при котором кровоток в синусоидах может уменьшаться также из-за набухания гепатоцитов. Следовательно, обструкция развивается на всем протяжении от портальных зон через синусоиды до печёночных вен.
По печёночной артерии в печень поступает небольшое количество крови, находящейся под высоким давлением, по воротной вене — большое количество и под низким давлением. Давление в этих двух системах выравнивается в синусоидах. В норме печёночная артерия, вероятно, имеет небольшое значение для поддержания давления в воротной вене. При циррозе связь между этими системами сосудов становится более тесной вследствие артериопортальных шунтов. Компенсаторное расширение печёночной артерии и увеличение кровотока по ней способствуют поддержанию перфузии синусоидов.
- Другие заболевания печени, протекающие с образованием узлов
К портальной гипертензии могут приводить различные нецирротические заболевания, сопровождающиеся образованием узлов в печени. Их трудно диагностировать, и обычно их смешивают с циррозом или с «идиопатической» портальной гипертензией. «Нормальная» картина при пункционной биопсии печени не исключает этого диагноза.
Узловая регенеративная гиперплазия. По всей печени диффузно определяются моноацинарные узелки из клеток, похожих на нормальные гепатоциты. Появление этих узелков не сопровождается разрастанием соединительной ткани. Причиной их развития является облитерация мелких (менее 0,5 мм) ветвей воротной вены на уровне ацинусов. Облитерация приводит к атрофии поражённых ацинусов, в то время как соседние ацинусы, кровоснабжение которых не нарушено, подвергаются компенсаторной гиперплазии, вызывающей узелковое перерождение печени. Портальная гипертензия выражена в значительной степени, иногда отмечаются кровоизлияния в узелки.
При кровоизлиянии УЗИ выявляет гипо- и изоэхогенные образования, имеющие анэхогенную центральную часть. При КТ плотность ткани снижена, при контрастировании она не увеличивается.
При биопсии печени выявляют две популяции гепатоцитов, различающихся по размерам. Диагностического значения биопсия не имеет.
Наиболее часто узловая регенеративная гиперплазия развивается при ревматоидном артрите и синдроме Фелти. Кроме того, узлы образуются при миелопролиферативных синдромах, синдромах повышенной вязкости крови и как реакция на лекарства, особенно анаболические стероиды и цитостатики.
Портокавальное шунтирование по поводу кровоточащих варикозно-расширенных вен пищевода обычно переносится хорошо.
Частичная узловая трансформация — очень редкое заболевание. В области ворот печени образуются узлы. По периферии ткань печени имеет нормальное строение или атрофична. Узлы препятствуют нормальному кровотоку в печени, в результате чего развивается портальная гипертензия. Функция гепатоцитов не нарушается. Фиброз обычно отсутствует. Диагностика заболевания трудна, подтвердить диагноз часто удаётся только при аутопсии. Причина заболевания неизвестна.
Токсичное вещество захватывается эндотелиальными клетками, в основном липоцитами (клетками Ито) в пространстве Диссе; они обладают фиброгенными свойствами и вызывают обструкцию мелких ветвей воротной вены и развитие внутрипеченочной портальной гипертензии.
Портальную гипертензию вызывают неорганические препараты мышьяка, применяемые для лечения псориаза.
Поражение печени у рабочих, опрыскивающих виноградники в Португалии, может быть обусловлено контактом с медью. Заболевание может осложняться развитием ангиосаркомы.
При вдыхании паров полимеризованного винилхлорида развивается склероз портальных венул с развитием портальной гипертензии, а также ангиосаркомы.
При интоксикации витамином А может возникнуть обратимая портальная гипертензия — витамин А накапливается в клетках Ито. К пресинусоидальному фиброзу и портальной гипертензии может приводить длительное применение цитостатиков, например метотрексата, 6-меркаптопурина и азатиоприна.
Идиопатическая портальная гипертензия (нецирротический портальный фиброз) — заболевание неизвестной этиологии, проявляющееся портальной гипертензией и спленомегалией без обструкции портальных вен, изменения внепеченочной сосудистой сети и выраженного поражения печени.
Этот синдром впервые описан Banti в 1882 г. Патогенез портальной гипертензии неизвестен. Спленомегалия при этом заболевании не первична, как предполагал Banti, а является следствием портальной гипертензии. Во внутрипеченочных портальных венулах наблюдаются микротромбы и склероз.
Основные клинические проявления и инструментальные данные:
- спленомегалия;
- асцит;
- желудочные кровотечения;
- печеночные пробы нормальные или изменены мало, печеночная недостаточность развивается в поздней стадии;
- в биоптатах печени выявляется перипортальный фиброз, возможно отсутствие гистологических изменений (при этом должны быть обязательно обнаружены портальные тракты);
- отсутствие признаков портального или селезеночного тромбоза по данным ангиографии;
- нормальное или незначительно повышенное заклиненное печеночное венозное давление, высокое давление в воротной вене по данным катетеризации или пункции воротной вены.
Идиопатическая портальная гипертензия может развиваться у больных системной склеродермией, аутоиммунной гемолитической анемией, зобом Хашимото, хроническим нефритом.
Прогноз идиопатической портальной гипертензии считается сравнительно хорошим, 50% больных живут 25 лет и более от начала болезни.
Узелковая регенераторная гиперплазия печени — изменения печени (диффузные или очаговые) неизвестной этиологии, характеризующиеся появлением узелков, состоящих из пролиферирующих гипертрофированных гепатоцитов, не окруженных фиброзной тканью.
Отсутствие фиброза — характерный признак заболевания, позволяющий дифференцировать его с циррозом печени.
- асцит;
- спленомегалия;
- кровотечение изварикозно расширенных вен пищевода и желудка;
- печень незначительно увеличена, поверхность мелкозернистая;
- функциональные пробы печени изменены очень мало;
- портальное давление резко повышено;
- портальная гипертензия имеет пресинусоидалышй характер; заклиненное печеночное венозное давление нормальное или незначительно повышено;
- в печеночных биоптатах отмечается пролиферация гепатоцитов без развития фиброзной ткани.
Патогенез портальной гипертензии при этом заболевании не ясен. Вероятно, имеет место компрессия портальных вен и увеличение селезеночного кровотока. Часто узелковая гиперплазия печени наблюдается при ревматоидном артрите, системных заболеваниях крови.
Фокальная узелковая гиперплазия — редкое заболевание неизвестной этиологии, характеризующееся появлением в паренхиме печени узелков размерами 2-8 мм, расположенных преимущественно у ворот печени. Одновременно обнаруживается гипоплазия главного ствола воротной вены.
Узелки сдавливают нормальную ткань печени и способствуют развитию пресинусоидальной портальной гипертензии. Функциональные пробы печени изменены мало.
Заболевания печеночных венул и вен, нижней полой вены
Болезнь Бадда-Киари — первичный облитерирующий эндофлебит печеночных вен с тромбозом и последующей их окклюзией.
Этиология заболевания неизвестна. Не исключается роль аутоиммунных механизмов.
При болезни Бадда-Киари выявляется разрастание внутренней оболочки печеночных вен, начинающееся вблизи их устьев или в нижней полой вене вблизи места впадения печеночных вен, иногда процесс начинается в мелких внутрипеченочных ветвях печеночных вен. Выделяют острую и хроническую формы заболевания.
Острая форма болезни Бадда-Киари имеет следующую симптоматику:
- внезапно появляется интенсивная боль в эпигастрии и правом подреберье;
- внезапно появляется рвота (нередко кровавая);
- быстро увеличивается печень;
- быстро (в течение нескольких дней) развивается асцит с большим содержанием белка в асцитической жидкости (до 40 г/л); нередко асцит геморрагический;;
- при вовлечении в процесс нижней полой вены наблюдаются отеки ног, расширение подкожных вен в области живота и грудной клетки;
- высокая температура тела;
- у 1/2 больных нерезко выраженная желтуха;
- имеется умеренная спленомегалия, но она не всегда определяется в связи с наличием асцита.
Больной обычно погибает в первые дни болезни от острой печеночной недостаточности.
Таким образом, острую форму болезни Бадда-Киари можно заподозрить при наличии постоянной интенсивной боли в животе и быстром развитии портальной гипертензии, гепатомегалии и печеночной недостаточности.
Хроническая форма болезни Бадда-Киари наблюдается у 80-85% больных, при этом имеется неполная закупорка печеночных вен.
- в ранних стадиях процесса возможны субфебрильная температура тела, преходящие боли в животе, диспептические расстройства;
- через 2-4 года появляется развернутая клиника заболевания со следующими проявлениями: гепатомегалия, печень плотная, болезненная, возможно формирование истинного цирроза печени;
- расширенные вены на передней брюшной стенке и груди;
- выраженный асцит;
- кровотечение из варикозных вен пищевода, геморроидальных вен;
- увеличение СОЭ, лейкоцитоз, увеличение уровня у-глобулина в сыворотке крови;
- в биоптатах печени — выраженный венозный застой (при отсутствии сердечной недостаточности), картина цирроза печени;
- достоверными диагностическими методами являются веногепатография и нижняя кавография.
Заболевание заканчивается тяжелой печеночной недостаточностью. Продолжительность жизни составляет от 4-6 месяцев до 2 лет.
Синдром Бадда-Киари — вторичное нарушение оттока венозной крови из печени при ряде патологических состояний, не связанных с изменением собственных сосудов печени. Однако в настоящее время появилась тенденция пользоваться термином «синдром Бадда-Киари» для обозначения затрудненного оттока венозной крови из печени, причем независимо от причины блокада должна лежать на пути от печени к правому предсердию. Согласно такому определению предполагается выделять 4 вида синдрома Бадда-Киари в зависимости от места и механизма блокады:
- первичные нарушения печеночных вен;
- сдавление печеночных вен доброкачественными или злокачественными разрастаниями;
- первичная патология нижней полой вены;
- первичные нарушения печеночныхвенул.
Клиническая картина синдрома и болезни Бадда-Киари сходны. В клинической картине следует учитывать также симптомы основного заболевания, являвшегося причиной синдрома Бадда-Киари.
В последние годы для диагностики синдрома Бадда-Киари вместо инвазивных (кавография, биопсия печени) стали использовать неинвазивные (эхография, компьютерная томография, ядерно-резонансная томография) методы исследования.
При подозрении на синдром Бадда-Киари рекомендуется начинать с УЗИ печени и цветной допплерэхографии. Если при допплерэхографии получены данные о нормальном состоянии вен печени, диагноз синдрома Бадда-Киари исключается. С помощью эхографии диагноз синдрома Бадда-Киари может быть поставлен в 75% случаев.
При неинформативности УЗИ следует прибегать к компьютерной томографии с использованием контраста или к магнитно-резонансной томографии.
Если указанные неинвазивные методы не позволяют поставить диагноз, используют кавографию, флебографию печеночных вен или биопсию печени.
Вено-окклюзионная болезнь возникает вследствие острой закупорки мелких и средних ветвей печеночных вен без поражения более крупных венозных стволов.
Этиология неизвестна. В некоторых случаях играет роль интоксикация гелиотропом (Узбекистан, Таджикистан, Казахстан, Киргизстан, Армения, Краснодарский край, Афганистан, Иран). Иногда причиной болезни может быть воздействие ионизирующей радиации.
Гистологически в печени выявляются следующие изменения:
- нетромботическая облитерация мельчайших разветвлений печеночных вен, застой в центре печеночных долек, локальная атрофия и некроз гепатоцитов;
- при подострых и хронических формах развивается центролобулярный фиброз, в последующем цирроз печени.
Заболевание обычно развивается в возрасте от 1 до 6 лет. Выделяют острую, подострую и хроническую формы. Острая форма характеризуется:
- острыми болями в правом подреберье;
- тошнотой, рвотой, нередко кровавой;
- асцитом (развивается через 2-4 недели от начала болезни);
- гепатомегалией;
- умеренной желтухой;
- спленомегалией;
- значительной потерей массы тела.
1/3 больных погибает от печеночно-клеточной недостаточности, у 1/3 формируется цирроз печени, 1/3 выздоравливает через 4-6 недель.
Подострая форма характеризуется:
- гепатомегалией;
- асцитом;
- умеренными изменениями функциональных проб печени;
В дальнейшем заболевание принимает хроническое течение. Хроническая форма протекает как цирроз печени с портальной гипертензией.
Болезнь и синдром Крювелье-Баумгартена
Болезнь и синдром Крювелье-Баумгартена встречаются редко и могут быть причиной портальной гипертензии.
Болезнь Крювелье-Баумгартена — сочетание врожденной гипоплазии воротной вены, атрофии печени и незаращения пупочной вены.
Основные проявления болезни:
- расширенные подкожные венозные коллатерали стенки живота («caput medusae»);
- определяемый аускультативно венозный шум выше пупка, он усиливается, если больной поднимает голову от подушки; шум может восприниматься пальпаторно и исчезать при надавливании ладонью выше пупка;
- спленомегалия и синдром гиперспленизма (панцитопения);
- боли вэпигастрии и правом подреберье;
- желудочно-кишечные кровотечения;
- упорный метеоризм;
- асцит;
- высокое давление в портальной вене (определяется с помощью спленопортометрии).
Прогноз неблагоприятный. Больные умирают от желудочно-кишечных кровотечений или печеночной недостаточности.
Синдром Крювелье-Баумгартена — сочетание незаращения пупочной вены (реканализации) и портальной гипертензии не врожденного, а приобретенного характера.
Основными причинами синдрома являются:
- цирроз печени;
- облитерация или эндофлебит печеночных вен.
Синдром Крювелье-Баумгартена чаще наблюдается у женщин молодого возраста. Клинические проявления синдрома те же, что при болезни Крювелье-Баумгартена, но в отличие от последней, наблюдается увеличение печени.
Печёночно- портальный склероз
Для печёночно-портального склероза характерны спленомегалия, гиперспленизм и портальная гипертензия без окклюзии воротной и селезёночной вен и патологических изменений со стороны печени. В патогенезе этого заболевания много неясного. Другие его названия: нецирротический портальный фиброз, нецирротическая портальная гипертензия, идиопатическая портальная гипертензия. Синдром Банти (термин, вышедший из употребления) также, вероятно, относится к этой группе заболеваний. В основе заболевания лежит повреждение внутрипеченочных ветвей воротной вены и эндотелиальных клеток синусоидов. Повышение внутрипеченочного сопротивления указывает на внутрипеченочную обструкцию портального русла. Причиной печёночно-портального склероза могут быть инфекции, интоксикации; во многих случаях причина остается неизвестной. У детей первым проявлением может быть внутрипеченочный тромбоз мелких ветвей воротной вены.
В Японии это заболевание встречается в основном у женщин среднего возраста и характеризуется окклюзией внутрипеченочных ветвей воротной вены. Его этиология неизвестна. Сходным заболеванием, называемым нецирротическим портальным фиброзом, в Индии болеют молодые мужчины. Предполагается связь этого заболевания с наличием мышьяка в питьевой воде и в средствах народной медицины. Более вероятно, что оно развивается вследствие многолетнего влияния на печень рецидивирующих кишечных инфекций.
Случаи во многом сходного заболевания описаны в США и Великобритании.
При биопсии печени выявляют склероз, а иногда облитерацию внутрипеченочного венозного русла, однако все эти изменения, особенно фиброз, могут быть выражены минимально. При аутопсии обнаруживают утолщение стенок крупных вен вблизи ворот печени и сужение их просвета. Некоторые изменения оказываются вторичными, вызванными частичным тромбозом мелких ветвей воротной вены с последующим восстановлением кровотока. Обычно имеется перисинусоидальный фиброз, но выявить его удаётся только при электронной микроскопии.
При портальной венографии выявляют сужение мелких ветвей воротной вены и уменьшение их количества. Периферические ветви имеют неровные контуры и отходят под острым углом. Некоторые крупные внутрипеченочные ветви могут не заполняться контрастным веществом, одновременно вокруг них отмечается разрастание очень тонких сосудов. Контрастное исследование печёночных вен подтверждает изменения сосудов; при этом часто обнаруживают веновенозные анастомозы.
Синдром тропической спленомегалии
Этот синдром развивается у лиц, проживающих в эндемичных для малярии регионах, и проявляется спленомегалией, лимфоцитарной инфильтрацией синусоидов, гиперплазией клеток Купффера, повышением уровня IgM и титра сывороточных антител к малярийным плазмодиям. При длительной химиотерапии противомалярийными препаратами наступает улучшение. Портальная гипертензия незначительная, кровотечение из варикозно-расширенных вен развивается редко.

Цирроз печени — наиболее частая причина портальной гипертензии. У больных циррозом печени необходимо выяснить все возможные причины его, в том числе указание на алкоголизм или гепатит в анамнезе. В развитии внепеченочной портальной гипертензии особенно важное значение имеют ранее (в частности, в неонатальном периоде) перенесённые воспалительные заболевания органов брюшной полости. Нарушения свёртывающей системы крови и приём некоторых препаратов, например половых гормонов, предрасполагают к тромбозу воротной или печёночной вены.
- Наличие у больного цирроза или хронического гепатита
- Желудочно-кишечное кровотечение: количество эпизодов, даты, объём кровопотери, клинические проявления, лечение
- Результаты ранее проводившихся эндоскопии
- Указания на алкоголизм, переливания крови, вирусный гепатит В и С, сепсис (в том числе сепсис новорождённых, сепсис, обусловленный внутрибрюшной патологией или другого происхождения), миелопролиферативные заболевания, приём пероральных контрацептивов
- Признаки печёночно-клеточной недостаточности
- Вены брюшной стенки:
- расположение
- направление кровотока
- Спленомегалия
- Размеры и консистенция печени
- Асцит
- Отёчность голеней
- Ректальное исследование
- Эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки
- Пункционная биопсия печени
- Катетеризация печёночной вены
- Селективная артериография органов брюшной полости
- Ультразвуковое исследование, компьютерная или магнитно-резонансная томография печени
Кровавая рвота — наиболее частое проявление портальной гипертензии. Необходимо выяснить количество и тяжесть ранее перенесённых кровотечений, привели ли они к нарушению сознания или коме и проводилось ли переливание крови. При варикозном расширении вен может наблюдаться мелена без кровавой рвоты. Отсутствие диспепсии и болезненности в эпигастральной области, а также патологии при предшествующем эндоскопическом исследовании позволяет исключить кровотечения из пептической язвы.
Можно выявить стигмы цирроза — желтуху, сосудистые звёздочки, пальмарную эритему. Необходимо обратить внимание на наличие анемии, асцита и продромальных симптомов комы.
При внутрипеченочной портальной гипертензии некоторое количество крови может оттекать из левой ветви воротной вены через околопупочные вены в нижнюю полую вену. При внепечёночной портальной гипертензии на боковой стенке живота могут появляться расширенные вены.
Характер распределения и направление кровотока. Расширенные извитые коллатеральные вены, расходящиеся от пупка, получили название «голова Медузы». Этот признак встречается редко, обычно увеличиваются одна или две вены, чаще эпигастральные. Кровь оттекает в направлении от пупка; при обструкции нижней полой вены кровь протекает по коллатералям снизу вверх, в систему верхней полой вены. При напряжённом асците может развиться функциональная обструкция нижней полой вены, что затрудняет объяснение наблюдаемых изменений.
Вены передней брюшной стенки можно визуализировать, фотографируя их в инфракрасном свете.
В области мечевидного отростка или пупка можно выслушать венозный шум, иногда распространяющийся в прекордиальную область, к грудине или на область расположения печени. В месте его наибольшей выраженности при лёгком надавливании можно уловить вибрацию. Шум может усиливаться во время систолы, при вдохе, в вертикальном положении или в положении сидя. Шум возникает при прохождении крови из левой ветви воротной вены через крупные пупочные и околопупочные вены, расположенные в серповидной связке, в вены на передней брюшной стенке — верхнюю надчревную, внутреннюю грудную вену и в нижнюю надчревную вену. Иногда венозный шум удаётся выслушать также и над другими крупными венозными коллатералями, например над нижней брыжеечной веной. Систолический артериальный шум обычно свидетельствует о первичном раке печени или об алкогольном гепатите.
Сочетание расширенных вен передней брюшной стенки, громкого венозного шума над пупком и нормальных размеров печени называют синдромом Крювелье-Баумгартена. Его причиной может быть незаращение пупочной вены, но чаще оказывается компенсированный цирроз печени.
Шум, распространяющийся от мечевидного отростка до пупка, и «голова Медузы» указывают на обструкцию воротной вены дистальнее места отхождения пупочных вен от левой ветви воротной вены, т.е. на внутрипеченочную портальную гипертензию (цирроз печени).
Селезёнка увеличивается во всех случаях, при пальпации выявляется её плотный край. Чёткого соответствия размеров селезёнки давлению в воротной вене нет. У молодых больных и при крупноузловом циррозе селезёнка увеличена в большей степени.
Если селезёнку не удаётся пропальпировать или при обследовании её размеры не увеличены, то диагноз портальной гипертензии сомнительный.
В периферической крови выявляют панцитопению, связанную с увеличением селезёнки (вторичный «гиперспленизм»). Панцитопения связана скорее с гиперплазией ретикулоэндотелиальной системы, чем с портальной гипертензией, и при развитии портокавальных шунтов не исчезает, несмотря на уменьшение портального давления.
Значение имеют как небольшие, так и увеличенные размеры печени, поэтому их перкуторное определение следует проводить тщательно. Отчётливой зависимости размеров печени от давления в воротной вене нет.
Необходимо обратить внимание на консистенцию печени, её болезненность и бугристость поверхности при пальпации. При мягкой консистенции печени следует думать о внепеченочной обструкции воротной вены. При плотной консистенции более вероятен цирроз.
Асцит редко бывает обусловлен только портальной гипертензией, хотя значительное увеличение портального давления может быть ведущим фактором его развития. При портальной гипертензии повышается фильтрационное давление в капиллярах, вследствие чего жидкость пропотевает в брюшную полость. Кроме того, развитие асцита при циррозе свидетельствует, помимо портальной гипертензии, и о печёночно-клеточной недостаточности.

Варикозное расширение вен аноректальной области можно выявить во время ректороманоскопии; вены при этом могут кровоточить. Оно наблюдается в 44% случаев цирроза печени, причём усиливается у больных с состоявшимся кровотечением из варикозно-расширенных вен пищевода. Его следует отличать от простого геморроя, который представляет собой выбухание венозных тел, не связанных с системой воротной вены.
источник