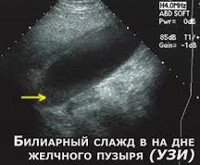
Билиарный сладж и сладж-синдром – два названия одного явления. Эта патология была открыта сравнительно недавно, после того, как стала возможна детальная диагностика организма с его полным УЗИ.
Изначально билиарный сладж в желчном пузыре возникает, когда желчь начинает застаиваться, нормальная её фильтрация не осуществляется.
Говоря о том, что такое билиарный сладж, нужно отметить, что он проходит длительный путь развития, в ходе которого несколько раз меняет свою форму.
Степени билиарного сладжа:
- Появление мелкодисперсной взвеси в желчном пузыре.
- Осадок постепенно становится все более хлопьевидным, структура желчи – замазковидной.
- Это состояние перерастает в плотный сухой слой на стенках желчного пузыря.
Итоговый слой эхогенен и может быть легко диагностирован с помощью УЗИ.
Осадок включает в себя не только холестериновые хлопья желчном пузыре, но и соли кальция, пигменты, следы расщепления белков. Поэтому осадок в желчном пузыре обычно обладает крайне сложным составом, что также препятствует самостоятельному его выведению из организма.
Международная классификация билиарного сладжа предполагает наличие двух его типов:
- Первичного (патология возникла сама по себе).
- Вторичного (патология возникла как следствие того, что у организма развиваются иные заболевания, связанные с работой печени или ЖКТ).
При этом проявляться патология может в любом возрасте, и ни в в коем случае не следует оставлять такое заболевание без внимания у ребенка. Если диагностирован синдром билиарный, что может быть крайне опасным, необходимо немедленно заняться лечением. Велика вероятность появления желчных камней.
До сих пор точно не выяснено, почему возникает застой желчи, из-за которого развивается билиарный сладж в желчном пузыре. Но есть ряд факторов, при которых опасность значительно возрастает:
- холецистит, провоцирующий утолщение стенок желчного пузыря и замедляющий фильтрацию желчи. При этом стоит добиться ремиссии или вообще убрать холецистит, как осадок желчном пузыре начинает рассасываться. В случае нового приступа заболевания он появится опять,
- беременность, вызывающая сжатие органов брюшной полости,
- голодания и жёсткие диеты, из-за которых организм испытывает недостаток питательных веществ (при этом неправильное питание с большим количеством копчёных и жирных продуктов тоже может вызвать развитие сладжа),
- использование медикаментозных средств, увеличивающих содержание кальция в организме, противозачаточные таблетки, липолитики,
- в случае приёма антибиотиков неподходящего типа.
Кроме того, причины возникновения билиарного сладжа могут включать в себя и некоторые хронические заболевания:
- гепатиты,
- сахарный диабет,
- алкоголизм,
- патологии печени и желчного пузыря.
Достаточно редко встречается сладж, развившийся после хирургического вмешательства.
Развивающийся осадок в желчном пузыре долгое время не обладает никакими специфическими признаками, по которым его можно было бы определить. Чаще всего его обнаруживают внезапно, в ходе общего УЗИ. Однако порой он вызывает определённые неприятные ощущения.
Основные симптомы билиарного сладжа выглядят следующим образом:
- боли под ребрами справа, усиливающиеся после еды,
- тошнота и рвота, в которой часто есть следы желчи,
- проблемы со стулом,
- резкое снижение аппетита.
У ребенка осадок в желчном пузыре может проявляться острее, чем у взрослого. При этом признаки билиарного сладжа напоминают заболевания ЖКТ и велика вероятность ошибки при беглом осмотре. В случае регулярных появлений таких симптомов необходимо провести УЗИ.
При появлении этой проблемы часто требуется дифференцированная диагностика: отделить диагноз билиарный сладж от заболеваний печени и ЖКТ-системы.
Процесс выглядит следующим образом:
- Анализ анамнеза, в том числе, наличия у пациента хронических заболеваний и особенностей его жизненных привычек.
- Пальпационный осмотр.
- Использование общих анализов на состав крови и мочи.
- Биохимический анализ.
- Проведение УЗИ, томографических и дуоденальных исследований.
После того, как определены осадки в желчном пузыре, врач-гастроэнтеролог занимается определением степени развития сладжа.
Решение о том, как лечить осадки в желчном пузыре, зависят от степени развития заболевания.
Лечение может пойти 3 различными путями:
- образование хлопьев только началось и достаточно профилактическое соблюдение диеты, чтобы оно сначала остановилось, а потом сошло на нет,
- чтобы лечить хлопья в желчном пузыре, требуется использования медикаментозных средств (как будет выглядеть процесс и какие именно лечебные препараты применять, гастроэнтеролог решит в зависимости от того, в каком состоянии больной, и какие причины вызвали заболевание),
- вылечить билиарный сладж в желчном пузыре возможно также с помощью хирургического вмешательства. Это крайняя мера, необходимая для удаления камней из желчного пузыря.
Однако последняя ситуация возникает крайне редко: вылечить билиарный сладж, еще не переросший в желчекаменную болезнь, почти всегда можно и без проведения операции.
Для больного с биллиарным синдромом будут важными препаратами:
- блокирующие всасывание холестерина и выводящие его излишки на основе урсодезоксихолевой кислоты (не используются в случае приступов холецистита),
- желчевыводящие (особенно актуальны, когда хлопья в желчном пузыре спровоцировали возникновение замазкообразной консистенции его содержимого),
- таблетки спазмолитического действия,
- анальгетики (не используются при заболеваниях печени)
Не обязательно проводить лечение с помощью медикаментозных препаратов. После консультации с врачом можно проводить и лечение народными средствами. Они включают в себя:
- перечную мяту, добавляемую в чай,
- отвары из бессмертника,
- настойки на лекарственном дягиле.
Все они обладают сильными желчегонными средствами, но если врач говорит, что билиарный сладж зашел слишком далеко, ни в коем случае нельзя полагаться только на лечение народными средствами.
Рекомендуемая диета при билиарном сладже в желчном пузыре – стол № 5. Она воспрепятствует сгущению желчи и образованию в ней взвеси.
- соки на основе натуральных фруктов,
- несдобная выпечка,
- супы,
- постное мясо,
- масло любого типа (50 г/день),
- каши и другие блюда на основе круп,
- овощи, фрукты, ягоды (лучше избегать чрезмерно кислых),
- яйца (1 шт/день),
- сахар,
- мед,
- варенье.
- сдобные виды выпечки,
- жирное мясо и рыба, а таже приготовленные на этой основе блюда, например, супы или холодцы,
- обладающие резким вкусом овощи (редька, редис, щавель),
- жареные яйца,
- острая и мариновая пища, готовые консервы, полуфабрикаты быстрого приготовления с большим содержанием специй,
- горчица и перец,
- кислые фрукты и ягоды,
- молочные и шоколадные сладости, крема,
- кофеиносодержащие напитки за исключением некрепкого чая,
- алкоголесодержащие напитки,
- безалкогольные коктейли, энергетики.
Такая диета оптимальна для больных, перенесших холецистэктомию и может быть хорошим средством профилактики против формирования билиарного сладжа.
К ней не стоит относиться небрежно во избежание развития осложнений: возникновения камней, вызывающих сильные боли.
источник
Билиарный сладж — это патологическое состояние, при котором в желчевыводящей системе образуется взвесь из холестериновых или других кристаллов. Вначале протекает бессимптомно, в последующем проявляется болью в правом подреберье и диспепсией. Диагностируется при помощи УЗИ и динамической сцинтиграфии желчевыводящей системы, дуоденального зондирования, РХПГ и биохимического исследования крови. Терапия предполагает назначение урсодезоксихолевой кислоты, миотропных спазмолитиков, холеретиков, холекинетиков и растительных гепатопротекторов. При обструкции желчевыводящих путей выполняется холецистэктомия, бужирование желчных ходов.
Диагностика билиарного сладжа как самостоятельного патологического состояния стала возможной после широкого внедрения ультразвуковых методов исследования печени и желчевыводящих путей. Распространенность расстройства в популяции составляет 1,7-4%, у пациентов с заболеваниями пищеварительного тракта — 7-8%, у больных с гепатобилиарной патологией — 24,4-55%. В состав сладжа входят кристаллы холестерина, муцин, билирубинат кальция и другие пигменты. Наиболее часто болезнь выявляется у женщин старше 55 лет. Большинство гастроэнтерологов и гепатологов рассматривают наличие у пациента кристаллической билиарной взвеси как доклиническую (предкаменную) форму желчнокаменной болезни.
Билиарный сладж имеет полиэтиологическое происхождение, провоцируется теми же факторами, что и желчнокаменная болезнь. Ключевую роль в возникновении заболевания имеют изменение химического состава желчи и ее застой в желчевыводящих путях. В развитии патологии прослеживается наследственная предрасположенность, вероятность билиарного сладжеобразования у пациентов, родственники которых страдают холелитиазом, увеличивается в 2-4 раза. Специалисты в сфере гастроэнтерологии и гепатологии выделяют несколько групп предпосылок, при которых повышается риск появления сладжа в билиарной системе:
- Дискинезии билиарного тракта. При первичных нарушениях моторики желчевыводящих путей нарушается эвакуация желчи из пузыря и ее отток в двенадцатиперстную кишку. Билиарный стаз характерен для дисфункции желчного пузыря, сфинктера Одди. Образование сладжа отмечается при вторичных дискинезиях, вызванных органической патологией.
- Обтурация желчевыводящих путей. Сладжеобразование ускоряется при нарушении проходимости билиарного тракта у пациентов со стенозом сфинктера Одди на фоне панкреатита, опухолей печени и головки поджелудочной железы, травматических повреждений. В таких случаях изменение реологии желчи и возникновение сладжа обычно усугубляется симптоматикой механической желтухи.
- Заболевания печени. Формированием сладжа осложняется большинство заболеваний печени, протекающих с нарушением желчеобразования и холестазом, — вирусные гепатиты, стеатогепатит, алкогольный цирроз печени. Расстройство также развивается при печеночной дисфункции, вызванной реакцией «трансплантат против хозяина» после костномозговой трансплантации.
- Нарушения питания. Осаждение холестерина в виде кристаллов ускоряется при повышении его концентрации в желчи у пациентов, употребляющих много пищи с холестерином (мяса, копченостей, продуктов с трансжирами). Нарушение реологических свойств желчи наблюдается при ожирении, в то время как ее отток замедляется при быстром похудении, голодании и низкокалорийных диетах.
- Гормональные изменения. Появлению сладжа у беременных и женщин, страдающих гиперэстрогенией, способствует увеличение концентрации эстрогенов, повышающих литогенность желчи. При беременности ситуация усугубляется гиперпрогестеронемией, провоцирующей застой желчи. В группу риска также входят пациентки, принимающие эстроген-гестагенные препараты и КОК.
- Прием некоторых медикаментов. Побочный эффект в виде осаждения сладжа выявляется при приеме цефалоспоринов, синтетических аналогов соматостатина и препаратов кальция. При кратковременных курсах лечения этот эффект обратим, у многих пациентов нормальные характеристики желчи восстанавливаются спустя 2-3 недели после завершения фармакотерапии.
Расстройство может осложнять течение небилиарной патологии. До 8-16% случаев заболевания диагностируется у пациентов, страдающих серповидно-клеточной анемией. При повреждении спинного мозга выше 10 грудного позвонка образование сладжа обусловлено желчепузырной гипокинезией. Пусковым моментом билиарного сладжеобразования часто становятся хирургические вмешательства на органах ЖКТ: шунтирующие операции на желудке, гастрэктомия. В послеоперационном периоде сладж определяется у 42% больных.
Механизм формирования билиарного сладжа основан на возникшем дисбалансе между содержанием литогенных и противонуклеирующих факторов. При высокой концентрации холестерина начинается нуклеация, осаждение его кристаллов в желчи. В последующем преципитированные частицы агрегируются в микролиты, которые увеличиваются в размерах, превращаясь в желчные камни. Ускоренному осаждению холестерина способствуют нарушения желчеотделения функционального или органического генеза. В зависимости от причин сладжеобразования в состав билиарного содержимого могут входить пигменты, кальций и другие компоненты желчи.
По происхождению кристаллической взвеси заболевание бывает первичным (эссенциальным) и вторичным, связанным с действием установленных этиологических факторов. При систематизации вариантов билиарного сладжа учитывают состав кристаллов (с преобладанием холестерин-муцинового комплекса, кальциевых солей или билирубинсодержащих пигментов), наличие холелитиаза и сократительную активность желчного пузыря. Для выбора терапевтической тактики важно знать УЗИ-форму болезни:
- Эховзвесь. Начальный этап сладжеобразования. Протекает бессимптомно, выявляется случайно при плановом обследовании пациента. Требует динамического наблюдения.
- Билиарные сладж-сгустки. Классический вариант заболевания с наличием на УЗИ гиперэхогенных образований. Рекомендовано назначение активной антилитогенной терапии.
- Особые формы. Выявляются признаки микрохолелитиаза, желчепузырных холестериновых полипов, образование замазкообразной желчи. Может быть показано оперативное лечение.
Зачастую болезнь длительное время протекает без явной симптоматики. Клиника неспецифична и обусловлена основной патологией, которая привела к скоплению холестериновых кристаллов в протоках билиарного тракта. Чаще всего пациентов беспокоят болевые ощущения справа в подреберье, связанные с приемом пищи и иррадиирующие в правую лопатку. Интенсивность болевого синдрома зависит от степени поражения желчевыделительной системы. Боль становится более сильной при миграции сладжа и может отдаленно напоминать типичную желчную колику. Также наблюдаются диспепсические симптомы: тошнота и рвота, горечь во рту, дискомфорт в животе после еды. Иногда отмечается изменение характера стула с преобладанием запоров. Общее состояние пациентов с симптоматикой билиарного сладжа не нарушено.
Длительное травмирование стенок желчевыводящих протоков кристаллами и микролитами приводит к воспалительной реакции — холангиту. При желчепузырном застое густой желчи возможно возникновение хронического холецистита. В случае присоединения вторичной инфекции развивается гнойный холангит, эмпиема желчного пузыря. Наиболее частым осложнением билиарного сладжа считается формирование конкрементов крупного размера. Длительное течение заболевания приводит к рубцовым изменениям желчных протоков, стенозирующему папиллиту, что требует хирургического вмешательства. При распространении патологического процесса за пределы билиарной системы возникает дуоденит, криптогенный панкреатит.
Постановка диагноза может быть затруднена, поскольку клиника билиарного сладжа часто сочетается с симптомами другой болезни. Обычно расстройство осложняет течение иной патологии желчных путей, что обуславливает полиморфность и неспецифичность проявлений. Диагностический поиск направлен на исключение других заболеваний с помощью комплексного обследования гепатобилиарной системы. Наибольшей информативностью обладают:
- УЗИ печени и желчного пузыря. С учетом типа сладжа при сонографическом исследовании могут обнаруживаться мелкие гиперэхогенные включения без четкой тени (микролитиаз), эховзвесь в полости желчного пузыря либо протоках. В редких случаях сонография позволяет определить холестериновые полипы.
- Ретроградная холангиопанкреатография. При помощи РХПГ с введением контрастного вещества удается выявить наиболее частые осложнения — камни в холедохе, стриктуры сфинктера фатерова сосочка и рубцовые изменения желчных протоков. Дополнительно выполняют манометрию сфинктера Одди.
- Дуоденальное зондирование. Исследование с получением нескольких порций желчи проводится для оценки сократительной функции сфинктеров, желчного пузыря, анализа состава желчи. При сладже в больших количествах обнаруживаются соли кальция, холестериновые кристаллы и билирубинсодержащие пигменты.
- Динамическая сцинтиграфия гепатобилиарной системы. Радиологический метод предназначен для комплексной оценки желчеобразования и определения моторно-эвакуаторной желчепузырной дисфункции. При сладже у большинства больных сократительная способность органа существенно снижается.
- Биохимический анализ крови. Выраженные лабораторные изменения отмечаются при обострении процесса. Характерно увеличение уровней щелочной фосфатазы и холестерина, незначительный подъем общего билирубина за счет конъюгированной фракции и повышение концентрации печеночных трансаминаз (АСТ, АЛТ).
Лейкоцитоз и повышение СОЭ в общем анализе крови свидетельствует об осложнении заболевания. В копрограмме выявляются капли нейтрального жира, повышенное количество желчных кислот. Дополнительно может рассчитываться холестериновый индекс, свидетельствующий о повышении концентрации холестерина в пузырной желчи. Для исключения возможной онкологической патологии выполняется КТ или МРТ брюшной полости.
Чаще всего преципитацию холестерина в системе желчевыведения приходится дифференцировать с функциональными дискинезиями. При этом ключевым критерием болезни становятся УЗИ-признаки наличия в желчи кристаллической взвеси. В отличие от онкологических заболеваний при желчном сладже отсутствуют объёмные новообразования в гепатобилиарной зоне. Организацией обследования пациента занимается гастроэнтеролог или гепатолог.
Пациентам с впервые выявленными признаками заболевания без клинической симптоматики рекомендовано динамическое наблюдение и устранение факторов, спровоцировавших сладжеобразование, — лечение основной патологии, отмена литогенных средств и коррекция диеты. При постоянном наличии УЗИ-признаков патологической взвеси в течение 3 месяцев назначается консервативная антилитогенная терапия. Схема лечения обычно включает следующие группы лекарственных средств:
- Производные урсодезоксихолевой кислоты (УДХК). Принадлежат к категории базисных препаратов. Терапевтический эффект связан с торможением синтеза холестерина в гепатоцитах и улучшением реологических характеристик желчи. Связывание УДХК с холестерином в жидкие кристаллы способствует растворению образовавшихся преципитатов.
- Холеретики и холекинетики. Литогенность билиарного содержимого уменьшается при увеличении в его составе первичных желчных кислот. Препараты, улучшающие экскрецию желчи, сократительную способность желчного пузыря, моторику желчевыводящих путей, способствуют более быстрому выделению холестерина в просвет двенадцатиперстной кишки.
- Миотропные спазмолитики. Рекомендованы при спастических дискинезиях билиарного тракта. Благодаря воздействию на гладкомышечные волокна упрощают опорожнение желчного пузыря и расслабляют сфинктер Одди при его гипертонусе. Улучшение желчевыделения уменьшает застойные явления и снижает риск преципитации холестериновых кристаллов.
- Растительные гепатопротекторы. Целесообразность назначения препаратов обусловлена их комплексным действием на разные звенья сладжеобразования. Гепатопротективные средства обладают желчегонным и спазмолитическим эффектом, за счет улучшения функции гепатоцитов снижают содержание холестерина в желчи при стеатозе и другой билиарной патологии.
Для более быстрой элиминации сладжа применяют энтеросорбенты, блокаторы липаз и регуляторы кишечной моторики, затрудняющие всасывание холестерина в кишечнике. Хирургические методы при выявлении билиарной взвеси используются редко, в основном при наличии терапевтически резистентного спазма или стеноза сфинктера Одди. В подобных случаях для ликвидации холестаза выполняется сфинктеропапиллотомия. При обтурации замазкообразной желчью узких мест желчевыводящих путей может проводиться открытая или лапароскопическая холецистэктомия, эндоскопическое бужирование желчных протоков.
Исход билиарного сладжа определяется степенью функциональных и органических изменений в желчевыводящих протоках и желчном пузыре, общим состоянием пациента, наличием сопутствующей патологии. Прогноз благоприятный при известном этиологическом факторе, устранение которого приводит к полному регрессу симптоматики. В остальных случаях существует высокий риск трансформации заболевания в органическую билиарную патологию. Для профилактики сладжа необходимо снизить количество жирных и жареных блюд в рационе, соблюдать интервалы между приемами пищи (не более 3-4 часов), ограничить прием медикаментов, которые могут вызывать спазм сфинктера Одди. Важно проводить своевременную диагностику и лечение заболеваний, приводящих к билиарному застою.
источник
Сладж синдром — название особого патологического состояния, которое характеризуется застоем и кристаллизацией желчи. В переводе с латинского языка этот медицинский термин означает «грязь в желчном». Синдром встречается среди женщин в 3-5 раз чаще, чем среди мужчин. Обычно он развивается ближе к 40 года, но может выявляться и у детей.
Билиарный сладж — начальная стадия усиленной кристаллизация органических и неорганических соединений, а также процесса камнеобразования. Заболевание проявляется характерными клиническими признаками, которые позволяют заподозрить недуг. Важно их не пропустить и вовремя определить. У больных возникают тяжесть, дискомфорт и болезненные ощущения в правом подреберье и эпигастрии, усиливающиеся после еды.
Диагностика сладж синдрома основывается на данных УЗИ или гастродуоденального зондирования желчного пузыря. Несвоевременная и неадекватная терапия патологии приводит к развитию серьезных патологий — воспалительных процессов в органах гепатобилиарной зоны. Адекватная терапия заболеваний этой системы позволяет добиться их обратного развития. В запущенных случаях недуг прогрессирует и неизменно приводит к камнеобразованию.
По этиопатогенезу выделяют два вида синдрома:
- Первичный или идиопатический — самостоятельная нозология, причина которой не выяснена;
- Вторичный — недуг, возникающий на фоне различных заболеваний гепатобилиарной зоны, беременности, редкого похудения, эндокринных расстройств.
Густой осадок в желчном пузыре образуется в результате застоя желчи — холестаза, изменения ее состава — дисхолии, развития воспаления – холецистита.
Это основные этиопатогенетические факторы синдрома, возникающие при следующих патологических и физиологических состояниях:
- Цирроз печени,
- Обтурация желчного протока камнем,
- Панкреатит,
- Снижение иммунитета,
- Резкое и стремительное похудение, обусловленное стрессом или длительными диетами,
- Операции на кишечнике или желудке,
- Длительное лечение антибиотиками и цитостатиками, прием препаратов кальция, противозачаточных средств и липолитиков,
- Анемия,
- Пересадка внутренних органов,
- Длительное парентеральное питание,
- Вирусное воспаление почек,
- Алкогольная интоксикация организма,
- Инсулинзависимый сахарный диабет,
- Психоэмоциональное перенапряжение,
- Злоупотребление соленой, жирной и жареной пищей,
- Вредные привычки — прием алкоголя, курение, сидячая работа,
- Генетическая отягощенность и врожденные аномалии,
- Хронические заболевания внутренних органов, манипуляции и операции,
- Беременность, климакс, гиподинамия.
У здоровых людей компоненты желчи находятся в коллоидном состоянии. Когда изменяется соотношение желчных кислот и холестерина, последний осаждается и кристаллизуется. Сгущение и застой желчи способствует инфицированию желчного пузыря гематогенным, лимфогенным или восходящим путем. Воспаление органа сопровождается утолщением его стенок и нарушением динамики опорожнения, что приводит к эвакуационной дисфункции и застою желчи.
примеры билиарного сладжа
Сладж синдром обычно развивается у женщин старше 55 лет, имеющих лишний вес и наследственную предрасположенность, пренебрегающих правильным питанием и употреблением в пищу полезных продуктов – овощей, фруктов, круп.
У детей раннего возраста образование осадка в желчи связано с повышением уровня свободного билирубина, которое наблюдается при физиологической желтухе, невозможности кормления грудью и раннем введении прикорма. У детей постарше развитие синдрома обычно связано со стрессовым фактором, выраженной дисфункцией ЖКТ, недостатком микроэлементов в крови и желчегонных продуктов в рационе.
Под воздействием этиологического фактора возникает гипертонус сфинктера Одди и гипотония мускулатуры желчного пузыря.
Патогенетические звенья сладж синдрома:
- Избыточное содержание холестерина в желчи,
- Формирование крупных конгломератов из кристаллов холестерина,
- Их осаждение на стенках желчного пузыря и повреждение органа,
- Постепенное укрупнение камней.
Билиарный сладж в желчном пузыре — негомогенная по составу взвесь, сигнализирующая о начинающейся желчнокаменной болезни.
Клиническая картина патологии часто смазана и напоминает таковую при хроническом воспалении желчного пузыря, особенно на ее начальных этапах. Кристаллизации холестерина ускоряет процесс загустения желчи, что клинически проявляется более выраженными симптомами. Когда густого осадка в пузыре становится больше, чем нормальной желчи, состояние больных резко ухудшается и значительно возрастает риск образования камней.
Основные проявления патологии можно объединить в следующие синдромы:
- Болевой синдром проявляется тяжестью, дискомфортом и неприятными ощущениями в подреберьи справа. Боль имеет тянущий, покалывающий или давящий характер и часто усиливается до желчной колики, отдавая в поясницу, надплечье, под лопатку, в шею. Устойчивый абдоминальный синдром возникает спонтанно или усиливается на протяжении длительного времени.
- Интоксикационный синдром. Застой желчи — частая причина общей интоксикации, проявляющейся лихорадкой, утомляемостью, цефалгией, сонливостью.
- Желтуха. Пожелтение кожи и слизистых оболочек связано с нарушением оттока желчи из-за камня, перекрывающего проток, или его сильного спазма. Кал у больных обесцвечивается и содержит много жира, моча темнеет.
- Диспепсический синдром проявляется горечью во рту, резкой потерей аппетита, отрыжкой, изжогой, тошнотой и рвотой после еды, запором или поносом, метеоризмом и урчанием в животе. Подобные признаки появляются, когда в 12-ти перстную кишку поступает мало желчи.
Самостоятельно выявить сладж синдром практически невозможно, поскольку он не имеет каких-либо специфических симптомов.
Специалисты собирают анамнез жизни и болезни, выслушивают жалобы, проводят общий осмотр. В анамнезе жизни важное значение имеет прием каких-либо лекарств, наличие хронических заболеваний ЖКТ, злоупотребление спиртными напитками. Во время физикального осмотра выявляют болезненность при пальпации живота.
- В гемограмме определяются признаки воспаления, а в биохимическом анализе – изменение активности печеночных маркеров и количества протеинов, гипербилирубинемия и гиперхолестеринемия.
- УЗИ желчного пузыря позволяет определить анатомические параметры и оценить состояние органа, выявить холестаз, холестероз, фиброз, сгустки, конгломераты, хлопьевидный осадок в желчи, определить ее количество. До сих пор ученые-медики не определили, является ли сладж синдром самостоятельным заболеванием или только УЗИ-симптомом. Это связано с отсутствием прогноза патологии, эффективных лечебных схем и тактики ведения пациентов.
- Дуоденальное зондирование проводят с целью получения желчи из 12-перстной кишки, которую направляют в лабораторию для ее дальнейшего исследования под микроскопом с целью определения состава клеток и химических элементов.
Лечение сладж синдрома желчного пузыря сложное и многокомпонентное, включающее диетотерапию, воздействие лекарственных препаратов и фитосредств, оперативное вмешательство. Чтобы улучшить состояние больных и восстановить функции желчного пузыря, необходимо вывести из желчи кристаллы и конгломераты, нормализовать ее состав, сделать более жидкой. Это поможет уменьшить выраженность симптомов и снизить риск развития осложнений.
Выполнение врачебных рекомендаций позволит ускорить процесс выздоровления. Больным необходимо соблюдать щадящую диету, пить достаточное количество жидкости в день и принимать назначенные медикаменты.
Всех больных с дисфункцией желчного пузыря условно делят на 3 группы:
- Пациентам не проводится медикаментозное и хирургическое лечение, показана диетотерапия.
- Пациентам дополнительно требуется лекарственная терапия.
- Пациенты нуждаются в операции – холецистэктомии и соблюдении диеты после неё.
Лечение сладж синдрома начинают с диетотерапии. Больным назначают диету № 5, запрещающую жирные продукты, копчености, кислые овощи и фрукты, алкоголь, острые и жареные блюда. Пищу следует варить, тушить или готовить в пароварке. Необходимо пить как можно больше жидкости — не менее 2 литров в день. Это может быть чистая негазированная вода, ягодные морсы, ромашковый или любой другой травяной чай, отвар шиповника.
В ежедневный рацион больных должны быть включены белковые продукты и блюда, богатые клетчаткой и стимулирующие работу системы пищеварения. Принимать пищу необходимо дробно – небольшими порциями, 5-6 раз в сутки. Ежедневный рацион должен быть сбалансирован по количеству основных нутриентов с ограничением холестерина.
- Гепатопротекторы, оказывающие желчегонное, холелитолитическое, гиполипидемическое, гипохолестеринемическое и иммуномодулирующее действие – «Урсосан», «Урсофальк», «Урсодез».
- Спазмолитики, обладающие миотропным и нейротропным действием – «Но-шпа», «Дюспаталин», «Папаверин».
- Анальгетики, оказывающие обезболивающее действие – «Спазган», «Кеторол», «Анальгин».
Когда больному не помогает компенсирующая терапия, назначается удаление желчного пузыря – достаточно частое хирургическое вмешательство. Существует два метода холецистэктомии: лапаротомический – путем проведения полостной операции и лапароскопический – через прокол в брюшине. Этот способ оперативного вмешательства применяется в последнее время намного чаще, что связано с его минимальным травматизмом, быстрой реабилитацией, отсутствием осложнений.
результат игнорирования сладж синдрома – развитие желчекаменной болезни и других осложнений, требующих оперативного лечения (удаления желчного пузыря)
Средства народной медицины, активно применяемые для лечения синдрома:
- Настой или отвар песчаного бессмертника оказывает мощное желчегонное и противовоспалительное действие.
- Морковный сок или отвар из морковных семян помогает справиться с симптомами болезни.
- Свежие ягоды брусники и отвар из сушеных ягод обладают холелитическим действием.
- Травы, улучшающие состав желчи и разжижающие ее: арника, девясил, аир, крапива, одуванчик, расторопша, пижма, чистотел, полынь, тысячелистник.
- Мятный и ромашковый чай оказывает спазмолитическое и тонизирующее действие на мускулатуру пузыря и желчевыводящих протоков.
- Инжир расщепляет избыточный холестерин и активизирует гладкую мускулатуру желчного пузыря.
- Настой кукурузных рыльцев и березовых листьев оказывает желчегонное действие.
Средства народной медицины являются вспомогательными и могут лишь дополнить базовое лечение синдрома. Применять их можно только после консультации с лечащим врачом.
Первичная профилактика патологии заключается в устранении негативного воздействия эндогенных и экзогенных факторов, способствующих застою желчи – сопутствующих заболеваний и погрешностей в питании.
Чтобы предупредить развитие сладж синдрома, необходимо выполнять следующие правила:
- при необходимости похудеть без применения строгих диет и голодания,
- правильно питаться,
- вовремя лечить заболевания гепатобилиарной зоны — гепатит, панкреатит,
- ограничить эмоциональные и физические перегрузки,
- отказаться от приема лекарств, которые могут спровоцировать развитие сладж синдрома,
- вести здоровый образ жизни с отказом от вредных привычек,
- гулять на свежем воздухе,
- оптимизировать режим дня.
Если вовремя не обнаружить синдром и не начать его лечение, могут возникнуть неприятные последствия. Осложнения развиваются и в тех случаях, когда больные не проходят весь курс лечения и бросают прием препаратов. При этом осадок в желчи становится все гуще и превращается в камни, которые перекрывают желчевыводящие протоки. Развивается калькулезный холецистит, острый панкреатит, желчные колики, холестаз, острый холангит. Крупные камни с неровными краями застревают в желчных путях и повреждают стенки желчного пузыря, что нередко приводит к разрыву органа.
источник
Билиарный сладж – это сгусток желчи в желчном пузыре. Это явление считается предвестником желчнокаменной болезни и требует соблюдения диеты, а иногда – лечения медикаментами. Появляется сладж из-за изменения состава желчи, когда она становится гуще и застаивается в пузыре. В сгусток обычно собирается холестерин, один из компонентов желчи. Он кристаллизуется и постепенно приводит к образованию камней.
Это смесь холестериновых фракций, кальцинатов, пигментных кристаллов в плотном сгустке, формирующаяся в желчном пузыре или билиарных протоках. Эта взвесь считается предвестницей желчнокаменной болезни и образуется при застое желчи. Ученые предполагают, что вовремя диагностированный сладж-синдром дает высокие шансы на предотвращение ЖКБ. Поэтому такое внимание уделяется изучению билиарной взвеси (сладжа).
Сладж-синдром желчного пузыря напрямую связан с нарушением холестеринового обмена в организме человека. Злоупотребление жирной пищей, избыточное увлечение хлебными, макаронными изделиями, гиподинамия, алкоголь, курение — факторы, способствующие возникновению билиарного заболевания. Жесткие, несбалансированные диеты с быстрой потерей веса — дополнительный риск спровоцировать сладж. Женский пол, пожилой возраст, лишний вес увеличивают возможность появления сладжа в органах билиарной системы.
Билиарный сладж часто образуется на фоне:
- панкреатита;
- цирроза печени;
- серповидной анемии;
- трансплантации органов;
- приема антибиотиков, цитостатиков и других лекарств;
- операций на органах желудочно-кишечного тракта;
- сахарного диабета;
- болезней, связанных с нарушением оттока желчи;
- после литотрипсии (удаление камней путем их дробления).
Состав билиарного сгустка может варьироваться, в зависимости от преобладания какой-либо из фракций, входящих в его состав. В одном случае в сладже больше холестериновых включений, в другом — кристаллов кальция, в третьем — билирубиновых частиц.

По консистенции билиарную взвесь можно разделить на три вида:
- микролитиаз (незначительные включения, перемещаются одновременно с движениями тела человека);
- сладж, напоминающий тягучую замазку;
- взвесь, включающая в себя элементы первого и второго типа.
По динамике развития сладж делят на первичный и вторичный. Первичный билиарный сгусток образуется независимо от наличия каких-либо заболеваний. Вторичный формируется, присоединяясь к основному заболеванию (гепатит, фиброз, холецистит).
Алгоритм образования билиарного сгустка:
- желчь перенасыщается холестерином;
- холестерин превращается в мелкие кристаллы;
- кристаллы соединяются в небольшие конкременты и продолжают расти;
- окисленные жиры накапливаются, их показатель возрастает;
- желчный плохо сокращается, не обеспечивая вывод лишнего холестерина;
- образуются пузырьки, перенасыщенные холестерином.
Определенных симптомов, позволяющих врачу понять, что у больного билиарный сладж желчного пузыря, не существует. При ультразвуковом исследовании печени и желчного сладж определяется случайно. Состояние пациента удовлетворительное, жалоб нет. Может наблюдаться:
- боль в районе правого подреберья (метод диагностики — пальпация), ее интенсивность увеличивается после еды;
- тошнота, не зависящая от времени суток;
- изжога;
- понос или запор;
- плохой аппетит.
В некоторых случаях боль бывает достаточно сильной в районе эпигастрия или правого подреберья. Приступ может продолжаться до получаса. Известны примеры, когда изматывающие боли чередуются с периодами ремиссии на протяжении 2 месяцев и более. Это лишает человека возможности нормально жить и работать.
Диагностика сладжа начинается со сбора анамнеза. Значение имеют такие данные:
- есть ли у пациента боль в животе, в каком месте локализуется;
- были ли болезни желудка или кишечника;
- принимал ли человек какие-либо препараты в течение продолжительного времени;
- болел ли раньше гепатитом или другими болезнями гепатобилиарной системы;
- нет ли цирроза печени;
- как часто употребляет алкоголь.
Далее врач осматривает пациента и пальпирует живот, выявляя болезненные участки. На прием нужно принести результаты анализов кала, мочи и крови (общий и биохимический). По их показателям можно косвенно определить, есть ли билиарный сладж в желчном пузыре.

Особо важен уровень холестерина в биохимическом анализе крови. При сладже он повышен.
Для более точной постановки диагноза используют инструментальные методы:
- УЗИ — базовый метод при определении болезней билиарной системы. Определяет качество желчи (наличие в ней патологических частиц, их способность перемещаться при движениях тела больного).
- Компьютерная томография. Определяет точные размеры печени, желчного и их патологические изменения, наличие сладжа.
- Дуоденальное зондирование. Позволяет получить пробу желчи путем прямого забора из двенадцатиперстной кишки. Дальше она исследуется под микроскопом.
Если в желчном обнаружен сладж, возможно три варианта:
- В лечении нет необходимости. Достаточно устранить какой-либо внешний фактор, способствующий проявлению болезни.
- Лечение необходимо, так как наблюдается негативная динамика – формирование камней, риск закупорки желчных протоков.
- Необходимо срочное оперативное вмешательство. Есть опасность тяжелых осложнений, угрожающих жизни.
Если в анализе желчи обнаружены патологические изменения и вероятность закупорки желчных протоков (густая взвесь, в виде замазки), проводится холецистэктомия – удаление желчного.
Задачи консервативной терапии:
- снизить синтез холестерина;
- усилить выделение желчи;
- убрать гипертонус сфинктера Одди, который не позволяет желчным массам отходить в 12-перстную кишку;
- снизить способность кишечника всасывать холестерин;
- создать условия для хорошего пищеварения в кишечнике, исключить запоры.
Нормализовать выработку холестерина удается с помощью действия лекарственного препарата Резалют. Понижая уровень общего холестерина, он действует на состав желчи, снижая ее литогенность. Происходит угнетение выработки холестерина, производимого печенью. В итоге прекращается формирование камней. Длительность лечения определяется лечащим врачом. При легкой форме болезни — 1 месяц, при тяжелой — до 3 месяцев.
Чтобы обеспечить хороший отток желчи из билиарных органов, назначают урсодезоксихолевую кислоту (Урсосан, Урсофальк, Урсохол).

Спастические боли, возникающие при дискинезии желчных путей, хорошо снимаются препаратами Мебеверин, Папаверин, Но-шпа. Препараты Резалют и Мебеверин хорошо действуют в комплексе, сокращая срок лечения заболевания.
При рефлюксе (обратном токе) желчи, травмирующей желудок, применяются препараты антацидного ряда – Алмагель, Фосфалюгель, Маалокс.
Лечение больных с билиарным сладжем строго индивидуально, в зависимости от стадии заболевания и клинических проявлений.
На первой стадии заболевания иногда достаточно только строго придерживаться диеты. При выполнении всех рекомендаций по питанию возможно полное выздоровление без применения лекарств.
Стол №5 — название диеты, в которую входит перечень продуктов, разрешенных при этом виде билиарной патологии:
- компот, кисель, сок из фруктов или ягод (некислых), кофе с добавлением молока, некрепкий чай;
- нежирный сыр и творог 1%;
- курица, приготовленная на пару, постная говядина;
- растительное (12 г в сутки) и сливочное (20 г) масло;
- хлеб, приготовленный из ржаной или пшеничной муки;
- овощной суп, макароны, каши;
- фрукты, ягоды (не кислые);
- овощи, салат, зелень;
- не более 1 вареного яйца или омлета в сутки.
Запрещается алкоголь, крепкий кофе, жирное мясо, яйца жареные, консервы, маринады, копчености, мороженое, шоколад, горчица, перец, жирная рыба, наваристые бульоны, кислые фрукты, блины, булочки и вся сдоба.
Питаться нужно дробно, 4-5 раз в день. Физические нагрузки должны быть разнообразными, умеренными. Хорошо подходят пешие прогулки, велосипедная езда, йога, плавание.
При лечении печени всегда широко использовались средства народной медицины, проверенные многовековым опытом. Во второй и третьей стадии БС этот способ лечения малоэффективен, а иногда опасен.
На начальной стадии, по согласованию с врачом, можно применять рецепты, способствующие растворению мелких камней и усиливающие желчевыделение:
- Пить в виде чая можно отвары из бессмертника, шиповника, травы горца, спорыша, ромашки, горечавки, цикория. На одни сутки заваривать 1 ст.л. травы на 250 мл кипятка и выпивать в течение дня.
- Хорошо помогают овощные соки: тыквенный, свекольный, огуречный, морковный, из сельдерея и петрушки. Сока нужно пить в день не меньше 600 мл. Можно смешивать разные соки.
- Регулярно добавляя к блюдам укроп, можно за один сезон избавиться от мелких камней в билиарном тракте.
Считается, что в развитии желчнокаменной болезни большую роль играет наличие у человека синдрома билиарного сладжа. От правильного и грамотного выбора методов лечения и лекарственных препаратов будет зависеть дальнейшее образование камней. Своевременное определение стадии болезни имеет большое клиническое значение при подборе соответствующей терапии.
Если не лечить сладж, возможны такие билиарные и другие осложнения:
- острый панкреатит;
- холестаз (застой желчи);
- холецистит (воспаление желчного пузыря);
- желчная колика;
- острый холангит (воспаление желчевыводящих протоков).
Прогноз лечения сладжа зависит от стадии заболевания, своевременного обращения больного за медицинской помощью и квалификации лечащего врача. При третьей стадии билиарного сладжа с образованием камней велика угроза развития серьезных осложнений (камень может застрять в желчном протоке).
Профилактика образования сладжа заключается в правильном образе жизни: поддерживать нормальную массу тела, избегать голодания и строгих диет, немедленно обращаться к врачу при болях в животе, не принимать лекарства без особой необходимости.
источник
Сладж в желчном пузыре относится к патологическому процессу, которое характеризуется застаиванием желчи и образованием в ней взвеси из кристаллов холестерина, кальцинированных солей и белка. Данный синдром выявляется при помощи ультразвукового диагностирования. Билиарный сладж в желчном пузыре относится к начальной стадии желчнокаменной болезни.
Билиарный сладж — что это такое, знают немногие. Но данная аномалия встречается довольно часто, так как характеризуется скоплением песка в желчи. Если недуг долгое время никак не лечить, то он перерастает в более серьезную патологию под названием желчнокаменная болезнь.
Взвеси в желчи сразу распознать довольно трудно. Пациент долгое время может не испытывать никаких неприятных ощущений. Врачи утверждают, что песок появляется из-за других патологических процессов в организме. Пусковым механизмом является первичное заболевание, а после этого проявляются нарушения в желчном пузыре.
Сладж в желчном пузыре характеризуется покалыванием или чувством онемения в правом области живота под ребрами. Также пациент жалуется на тошноту, дискомфортные ощущения в области желудочно-кишечного тракта. Во время нагибания и потребления жирной пищи возникают болезненные ощущения, утрачивается аппетит.
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
В дальнейшем при развитии патологии больной может жаловаться на изжогу, отрыжку, рвоту. Наблюдается расстройство стула в виде поносов или запоров.
Хлопья в желчном пузыре могут возникать по разным причинам. В основном данное заболевание проявляется при суженности путей в желчном пузыре из-за хронических воспалительных процессов.
Также причиной может стать ожирение вследствие неправильного рациона и злоупотребления жирной, жареной или соленой пищи. Такое явление ведет к нарушению моторной функции желчного пузыря и кишечника.
Сладж в желчном пузыре может развиваться из-за перенесенных оперативных вмешательств на желудок и осуществления питания через зонд.
Одним из решающих факторов является ведение неправильного образа жизни. Сюда можно отнести частое потребление спиртного, сидячая работа и малоподвижный образ жизни, курение.
К билиарному сладжу также могут привести другие заболевания в виде водянки желчного пузыря, сахарного диабета, анемии, цирроза печени, панкреатита или холестаза.
Длительный прием антибиотиков и бесконтрольное применение других медикаментов ведет к оседанию осадка.
Данный феномен на начальных стадиях практически себя никак не проявляет. Поэтому узнать о его существовании тяжело. Когда осадок в желчном пузыре заполняет больший объем, чем желчь, то начинает проявляться первая симптоматика. Это сигнализирует о том, что нужно срочно обратиться за помощью к врачу.
Первым делом доктор выслушивает жалобы больного и проводит пальпирование области живота. При возникновении болезненных ощущений и неприятных симптомов специалист назначает обследование.
Оно включает сдачу мочи и крови для определения воспалительного процесса. При помощи данных методов удается распознать причину заболевания.
При сдаче крови на биохимический анализ доктор сможет выявить изменения ферментов в печени, определить количество белка и билирубина.
Для установки точного диагноза проводится ультразвуковое диагностирование. При выполнении такого способа удается разглядеть сгустки, хлопья в желчном пузыре. Также проводится оценивание состояния стенок желчного пузыря и близлежащих органов.
После этого осуществляется дуоденальное зондирование и исследование желчи.
При помощи компьютерной и магнитной томографии удается установить размеры печени и желчного пузыря и их изменения.
Как и чем лечить данную патологию? Во время диагностирования определяется состояние желчного пузыря и способность к выполнению функций. Лечебный процесс зависит от того, какой тип билиарного сладжа наблюдается.
Если сладж-синдром желчного пузыря имеет умеренную симптоматику, то лечение в таком случае не требуется. В данной ситуации все силы направляются на выявление и устранение первопричины. В обязательном порядке следует соблюдать специализированную диету.
Вторая группа сладж-синдрома заключается в проведении консервативного лечения. Проблему можно устранить при помощи медикаментов, не прибегая к оперативному вмешательству.
Лечение билиарного сладжа заключается в применении препаратов, в состав которых входит урзодезоксихолевая кислота и желчные кислоты. Их действие направлено на защиту клеток печени и устранение вредных веществ из организма. К таким средствам относят Урсосан, Холензим, Урсофальк, Аллохол, Холосас.
Если у пациента периодически возникают болезненные ощущения в правой области, то выписываются спазмолитические препараты в виде Но-шпы, Дротаверина или Спазмалгона.
При обнаружении воспалительного процесса назначаются антибактериальные средства.
В качестве дополнительного метода лечения можно прибегнуть к народным способам. К самому простому рецепту относят употребление воды с содой на голодный желудок после сна. Принято считать, что сода относится к щелочным веществам, которое способно растворять холестериновые и кальцинированные камни.
При отсутствии эффекта от медикаментозной терапии, пациенту назначают оперативное вмешательство по удалению желчного пузыря.
Не стоит запускать заболевание. Лечебный процесс должен пройти до конца. При отсутствии адекватной терапии осадок в желчном пузыре превращается в камни, которые могут застрять в протоках. Такой процесс приведет к развитию холецистита.
Могут проявиться и другие осложнения в виде панкреатита острого характера, желчных колик, холестаза, холангита в острой форме.
Если камни достигают больших размеров, то они повреждают стенки органа или застревают в желчных путях. Тогда такое явление приводит к разрыванию желчного пузыря.
Чтобы не допустить развитие желчнокаменной болезни, нужно придерживаться особой диеты. В первую очередь следует отказаться от булочек и сладостей, жирного мяса и бульонов, щавеля, шпината и редьки, жирных сортов рыбы, маринованных и соленых овощей, копченостей и икры. Также из рациона убираются горчица, перец и хрен, кислые фрукты и ягоды, кофеиносодержащие, газированные и спиртные напитки.
Пища должна быть сварена или приготовлена на пару. Можно есть мясо нежирных сортов в виде говядины, курицы, индейки или кролика. В качестве гарнира подойдут каши на воде, овощные блюда или квашеная капуста.
В рацион можно включить натуральные сосиски и колбасы, но есть их можно не больше двух раз в неделю. Это же касается и рыбных блюд.
В утренние часы можно есть омлет или яйца, сваренные вкрутую. Предпочтение можно отдать пудингам, запеканке или творогу.
Перед употреблением пищи за тридцать минут нужно принимать по ложке растительного масла. Для таких целей можно использовать кунжутное, оливковое, подсолнечное или льняное масло.
В качестве десертов разрешены мед, варенье, галеты.
Следует особое внимание обратить на питьевой режим. Жидкость позволяет разжижить желчь и не дать ей загустеть. В качестве питья можно принимать морсы из брусники или клюквы, компоты из сухофруктов, настои из шиповника, кисель, минеральную или обычную воду. Объем жидкости в сутки не должен быть меньше двух литров.
Перед сном советуют пить простоквашу, кефир или ряженку.
Сладж-синдром легко излечивается при помощи минеральной воды. Но необходимо соблюдать дозировку, которую прописал доктор.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник