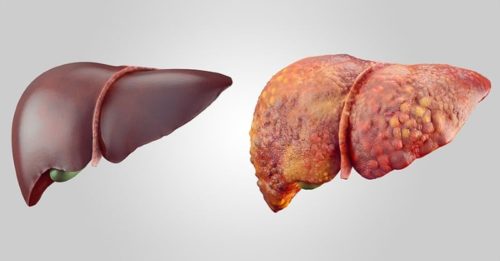
Нездоровый образ жизни и неправильное питание — основные факторы, вызывающие заболевания внутренних органов. Поэтому в кабинете гастроэнтеролога или гепатолога, пациенты все чаще интересуются, что делать, если болит печень и как лечить недуги, связанные с ее поражением? Правильный ответ на этот вопрос можно получить только после полноценного обследования и уточнения диагноза.
Дело в том, что сама по себе печень болеть не может. В структуре этого органа просто нет нервных окончаний, которые отвечают за возникновение болевого синдрома. Но такие болевые точки в большом количестве сосредоточены в фиброзной оболочке печени (глиссоновой капсуле), при давлении на которую и возникают характерные боли в правом подреберье. Давайте выясним, где находится печень и как болит при различных патологических состояниях, каковы причины, вызывающие ее поражение, и какие методы лечения существуют.
Печень — важнейший внутренний орган, который выполняет функцию фильтра, очищая кровь от токсичных веществ, ядов и прочих вредных веществ. Это самая крупная железа в человеческом организме, которая принимает непосредственное участие в белковом, жировом и углеводном обмене, отвечает за детоксикацию, процессы кроветворения, пищеварения и выделения.
Без этого органа человеческое тело функционировать не может. Поэтому природа позаботилась о его защите и наделила поистине уникальными способностями к регенерации и самовосстановлению. Известны случаи, когда при потере 70% тканей печени, у человека сохранялись все шансы на выживание, поскольку с течением времени орган восстанавливался и продолжал функционировать.
В то же время у этой железы есть серьезный недостаток — а именно отсутствие нервных окончаний. Поэтому сильные боли возникают только при растяжении капсулы печени, в которой как раз много нервных волокон. Но такие симптомы возникают лишь при тяжелых поражениях (гепатите, циррозе, опухолях), когда патологический процесс зашел уже слишком далеко и раздувшаяся печень начинает давить на оболочку. В остальных случаях болевой синдром выражен слабо и многие попросту не обращают внимания на привычное недомогание и не видят повода для обращения к врачу.
Печень — очень «тихий» орган, который редко заявляет о себе болью на ранних стадиях заболевания. Но все же, существуют некоторые характерные признаки, которые указывают на неблагополучие и заставляют обратиться за медицинской помощью. Нередко патологии печени напрямую связаны с заболеваниями соседних органов (поджелудочной железы, желчного пузыря).
Тогда болевой синдром становится более выраженным, и обследование позволяет поставить правильный и своевременный диагноз. Поэтому нужно внимательнее относиться к своему здоровью, знать, где болит печень у человека, какими признаками проявляются ее патологические состояния и какие причины вызывают поражение важнейшей железы организма.
Существует множество факторов, которые могут приводить к нарушению функций печени. Их можно разделить на две группы:
Состояния, провоцирующие болевой синдром:
- Интенсивная спортивная тренировка при неправильной технике дыхания или выполнение тяжелой физической работы после плотного перекуса могут сопровождаться появлением тупой, ноющей боли в правом боку. Связано это с тем, что повышенные нагрузки ускоряют кровообращение, в результате чего железа переполняется кровью и давит на оболочку капсулы, провоцируя болезненные ощущения.
- Малоподвижный образ жизни (гиподинамия) вызывает застойные явления в желчном пузыре и ведет к нарушению оттока желчи, что грозит образованием конкрементов и провоцирует печеночные колики. Поэтому, если болит в области печени, следует, как можно раньше пройти обследование и определить причину подобного состояния.
- Неправильный рацион питания с преобладанием жирной или острой пищи, соблюдение строгих диет, злоупотребление алкогольными напитками — все это самым неблагоприятным образом отражается на состоянии печени и провоцирует боли в правом подреберье.
Заболевания, которые приводят к болям в печени:
- Хронические и острые интоксикации организма. Это отравление алкоголем, ядами растительного или животного происхождения, солями тяжелых металлов, пестицидами, фенолами, длительное и бесконтрольное употребление лекарственных средств, оказывающих токсическое влияние на печень.
- Вирусные или бактериальные инфекции (мононуклеоз, вирусный гепатит).
- Острые или хронические заболевания органов пищеварения (холецистит, дискинезия желчевыводящих путей, панкреатит и пр.).
- Нарушения обмена веществ, провоцирующие ожирение печени.
- Аутоиммунные заболевания.
- Генетические (врожденные) патологии.
- Паразитарные инфекции (лямблиоз, альвеококкоз, эхинококкоз).
- Опухолевые процессы.
Любая из этих причин вызывает нарушение работы печени и может привести к развитию таких тяжелых заболеваний, как почечная недостаточность, гепатит, цирроз или рак. Поэтому очень важно знать, как проявляются симптомы печеночных патологий, чтобы вовремя обратиться за медицинской помощью и избежать тяжелых последствий, возникающих в запущенных случаях.
На ранних стадия проблемы с печенью выявить трудно, поскольку проявляются они неспецифическими недомоганиями, которые обычный человек может списать на признаки совершенно других заболеваний. На что нужно обращать внимание, и какие симптомы должны насторожить и заставить обратиться к врачу?
- слабость, вялость, раздражительность;
- отсутствие аппетита, беспричинная потеря или набор веса;
- повышенная утомляемость, головные боли;
- снижение работоспособности;
- кровоточивость десен, налет на языке;
- неприятный запах изо рта;
- появление отеков;
- бессонница;
- кожный зуд.
Эти симптомы свидетельствую о развитии патологического процесса в печени. Ухудшение самочувствия связано с тем, что железа не справляется со своими функциями и не может в полной мере обезвреживать и выводить поступающие токсины, что ведет к отравлению организма продуктами распада. От нарушения работы печени в первую очередь страдает нервная система и головной мозг, что и вызывает вышеперечисленные недомогания.
По мере дальнейшего прогрессирования патологии, появляются более выраженные симптомы, связанные с накоплением в крови билирубина, что ведет к изменению цвета кожи и склер глаз (они становятся желтоватыми). Считается, что это основной признак, свидетельствующий о проблемах с печенью. На этом этапе возникают более выраженные признаки болезни:
- боли разного характера (тянущие, ноющие) в области правого подреберья;
- увеличение размеров печени;
- желтушность кожи и склер глаз;
- нарушение пищеварения, ощущение дискомфорта и тяжести в животе;
- тошнота, горечь во рту;
- появление сосудистых звездочек;
- учащение аллергических реакций;
- лихорадочные состояния (озноб, повышение температуры);
- изменения цвета мочи (она становится более темной);
- обесцвечивание каловых масс.
Боли, возникающие в правом подреберье, могут быть разными: тупыми, тянущими, ноющими, острыми. Все зависит от характера и тяжести патологического процесса. При этом клиническая картина того, как болит печень у женщин, практически ничем не отличается от симптомов протекания болезни у мужчин. Но у представителей сильного пола течение заболевания может сопровождаться половыми дисфункциями, уменьшением количества сперматозоидов и импотенцией. К тому же многие мужчины страдают от алкогольной зависимости, которая чаще всего становится причиной цирроза.
Как болит печень — симптомы у мужчин и женщин в целом одинаковые. Но представительницы прекрасного пола чаще обращают внимание на ухудшение внешнего вида. При прогрессировании патологии изменяется цвет лица, кожа приобретает сероватый или желтоватый оттенок, появляются мешки под глазами, волосы выпадают, становятся тонкими, сухими и безжизненными. Появляется кожный зуд высыпания, обламываются ногти, развиваются дисфункции менструального цикла.
Всем известно, что алкоголь разрушает клетки печени и ведет к развитию цирроза, жировой дистрофии или алкогольного гепатита. Риск тяжелых поражений печени, вызванных злоупотреблением алкоголя гораздо выше у мужчин, поскольку именно представители сильного пола чаще подвержены вредным привычкам. Но алкоголизм — коварная болезнь, которая у женщин развивается гораздо быстрее и активнее. Женщины быстрее, чем мужчины попадают в алкогольную зависимость, и это пристрастие сопровождается быстро развивающимися патологиями со стороны печени и прочих внутренних органов. При этом женский алкоголизм практически не лечится, а ежедневное поступление этанола в организм ведет к жировой дистрофии и циррозу печени.
При постоянном употреблении алкоголя клетки печени гибнут и на их месте образуется соединительная ткань. Воспалительный процесс прогрессирует, печень увеличивается в размерах, давит на оболочку капсулы и провоцирует возникновение болей. Даже с учетом удивительной способности к регенерации, для восстановления печени понадобятся долгие месяцы лечения, во время которых придется полностью отказаться от спиртного.
Патологические изменения, происходящие в печени, сразу отражаются на внешнем виде. Поскольку железа не может в полном объеме выполнять своих очистительных функций, шлаки и токсины скапливаются в организме и ухудшают состояние кожи, волос и ногтей. Кожа на лице становится тусклой и излишне сухой, появляются высыпания (угри, прыщи), сыпятся волосы, расслаиваются и обламываются ногтевые пластины.
У пациентов с патологиями печени увеличивается риск развития катаракты и глаукомы, снижается острота зрения. Падает «сумеречное» зрение, появляется слезотечение, болезненная реакция на яркий солнечный свет. Поскольку печень не справляется с нагрузками, повышается уровень «плохого « холестерина в крови, что запускает механизм развития сердечно- сосудистых заболеваний и ведет к стойкому повышению артериального давления. Артериальная гипертензия в свою очередь увеличивает риск развития инфаркта или инсульта.
Медики отмечают, что практически все пациенты, имеющие лишний вес или страдающие от ожирения, имеют проблемы с печенью. Чаще всего наблюдается жировое перерождение печени (гепатоз), при котором клетки печени замещаются жировой тканью.
Важно! Если у вас появились характерные симптомы (тяжесть в правом боку, острые или постоянные ноющие боли), не занимайтесь самолечением и не принимайте анальгетики перед консультацией с врачом! Прием обезболивающих таблеток может смазать картину заболевания, затруднит диагностику и окажет дополнительное токсическое влияние на печень.
Если сильно болит печень и присутствует, хотя бы несколько характерных симптомов, перечисленных выше, срочно обращайтесь к врачу! Такое состояние может свидетельствовать о развитии серьезных проблем со здоровьем и требует немедленной квалифицированной помощи.
При появлении тревожных симптомов рекомендуется обратиться к терапевту. После внешнего осмотра и сбора анамнеза врач направит пациента к узким специалистам. При проблемах с печенью квалифицированную помощь окажут гепатолог или гастроэнтеролог, которые специализируются на заболеваниях этого органа. При необходимости, после уточнения диагноза, больного направят к онкологу (если есть подозрение на развитие онкологического процесса) или хирургу.
Диагностические мероприятия при болях в печени включают ряд лабораторных, инвазивных и неинвазивных методов исследования.
- Лабораторные методы заключаются в общем и биохимическом анализе крови, исследовании на гепатит и раковые клетки, иммунологические и генетические тесты (при необходимости).
- Неинвазивные методы диагностики — это обследование пациента с применением компьютерных технологий (КТ, МРТ), УЗИ. Современные и информативные методы диагностики позволяют составить представление о состоянии органа, степени его поражения, определить размер печени, структуру его тканей.
- Такие исследования, как биопсия, лапароскопия или чрескожная пункция (инвазивные методы) необходимы для уточнения диагноза в сомнительных случаях.
Лекарства от боли в печени назначают с учетом тяжести симптомов, клинической картины заболевания и общего состояния пациента. Для купирования болевого синдрома чаще всего применяют обезболивающие средства и спазмолитики. Назначать их должен врач, так как лечение этого важнейшего органа требует грамотного подхода и правильно подобранной схемы комплексного лечения.
Основная роль в лечении печени отводится препаратам — гепатопротекторам, действие которых направлено на регенерацию и восстановление клеток печени. Принимать их нужно на протяжении длительного времени. С учетом сопутствующих заболеваний (холецистита, панкреатита), врач может назначить медикаменты с противовоспалительными и спазмолитическими свойствами.
Хорошо себя зарекомендовали комбинированные средства, которые не только купируют болевой синдром, но и работают на устранение воспалительного процесса и нормализацию функций важнейшего органа. Среди них можно выделить следующие препараты:
Эти средства применяют даже при таких тяжелых поражениях печени, как цирроз или хронический гепатит. Если появлению болевого синдрома сопутствует хронический холецистит или желчнокаменная болезнь в схему лечения включают препараты:
Для устранения спазмов назначают Но-шпу, Дротаверин, Печеночные колики хорошо снимают Тримедат, Бускопан, Дюспаталин. Купировать острый приступ боли поможет Риабал, а нормализовать перистальтику кишечника и устранить дискинезию желчевыводящих путей — Церукал или Домперидон.
Принимать медикаменты от боли в печени следует после консультации с врачом, который подберет оптимальную схему лечения с учетом ваших индивидуальных особенностей, тяжести состояния, возможных противопоказаний и прочих нюансов. Если же острая боль не купируется препаратами, необходимо вызывать неотложную медицинскую помощь и отправляться в больницу. Острые вирусные или бактериальные гепатиты, токсические поражения печени, острый холецистит лечат только в условиях стационара. В остальных случаях патологии печени требуют длительного и регулярного лечения, постоянного приема препаратов и точного соблюдения рекомендаций врача.
При заболеваниях печени соблюдение определенной диеты необходимо. Это позволит уменьшить нагрузку на больной орган, нормализовать функции печени, процессы желчеотделения и пищеварения. Основу рациона в этом случае составляют белки и углеводы, а содержание жиров должно быть снижено до минимума. При болях в печени диетологи рекомендуют строить рацион на основе следующих продуктов:
- обезжиренные кисломолочные продукты (кефир, простокваша, творог, йогурт);
- овощные, крупяные, молочные супы;
- борщ или щи (вегетарианский вариант);
- диетическое постное мясо (курятина, крольчатина, телятина);
- нежирные сорта рыбы;
- макаронные изделия;
- каши (гречневая, перловая, овсяная, пшенная);
- паровые омлеты;
- овощные салаты с растительным маслом;
- свежие фрукты, овощи, зелень.
Употребление белого хлеба нужно ограничить 2-3 кусочками в день, лучше всего употреблять его не в свежем, а в слегка подсушенном, черством виде. Можно из белого хлеба делать сухарики и подавать их к первым блюдам. Все продукты рекомендуется готовить на пару, отваривать или запекать. Жареные блюда следует полностью исключить из рациона. Из напитков полезны зеленые и травяные чаи, кисели, компоты, морсы.
При нарушениях функций печени под запрет попадают следующие продукты:
- свежая сдоба, хлеб, кондитерские изделия (особенно с кремом);
- сладости, конфеты, шоколад;
- концентрированные рыбные и мясные бульоны;
- жирные сорта мяса и рыбы;
- консервы, полуфабрикаты;
- копчености, сало, колбасные изделия;
- острые специи и приправы;
- чеснок, редька;
- бобовые;
- любые алкогольные напитки;
- цитрусовые (лимоны, апельсины, грейпфруты);
- крепкий черный чай и кофе;
- куриные яйца (желток).
Подобная диета должна стать образом жизни, ее соблюдение дополнит медикаментозное лечение, поможет восстановить функции печени и добиться полного выздоровления.
источник
Боли в области печени могут носить разный характер и свидетельствовать о развитии серьезных патологий. Печень является пищеварительной железой, участвующей в обменных процессах, теплообразовании и поддержании температуры тела, синтезе гликогена, образовании мочевины, и синтезе желчи, в обмене липидов и выводе вредных веществ.
Печень является паренхиматозным органом, что означает отсутствие полости внутри органа и полное заполнение тканями и клетками. Внутри печени печеночные клетки, сосуды, желчные протоки. Структура органа поделена на дольки, в которых отсутствуют нервные окончания. Болевые ощущения возникают не в паренхиме органа, а в нервных рецепторах глиссоновой капсулы, окружающей его.
Боль в области печени может появляться в результате увеличения органа в размерах и растягивания капсулы, когда фиксируются отек, переполнение кровью, воспаление, опухоли. Появление болей в области печени может быть связано с заболеваниями самого железа или окружающих его органов. Различают функциональные и органические боли. Функциональные боли после устранения раздражающего фактора могут прекращаться, при органических болях (появляются при всех заболеваниях печеночной паренхимы) нарушается строение гепатоцитов и развивается некроз.
При заболеваниях печени появляются болевые спазмы в участке правого подреберья, возможны и чувства тяжести. Дискомфорт может распространяться в зону шеи, лопаток, спины.
Когда начинают беспокоить боли в печени, появляются симптомы, указывающие на нарушение функционирования паренхимы и пищеварительного процесса, а также на сбой метоболизма. В большинстве случаев боли усиливаются после употребления жирных и острых блюд, алкоголя, а также после физической нагрузки.
Боли в области печени могут сопровождаться:
- Раздражительностью, слабостью и апатией;
- Отрыжкой с тухлым запахом;
- Зудом кожных покровов, тошнотой;
- Желтушностью видимых слизистых оболочек и кожного покрова;
- Изменением цвета мочи и каловых масс. Моча становится темной, кал – серым;
- Головными и мышечными болями, локализованными в спине и ногах;
- Сосудистыми звездочками на лице, животе, плечах и груди;
- Повышенной чувствительностью десен, выраженной кровоточивостью;
- Половой слабостью (у мужчин), бесплодием (у женщин).
Опасность заболевания заключается в слабовыраженной симптоматике, по причине которой больные обращаются к врачу при наличии таких серьезных осложнений, как цирроз, жировая дистрофия. При хронической форме боли могут отсутствовать полностью.
В отдельных случаях при диагностировании учитывают специфику клинической картины вторичных патологий соседних органов.
Срочная помощь больному при болях в печени требуется, если:
- Не удается снизить болевой порог подручными лекарственными средствами;
- Появляется рвота с примесью желчи;
- Наблюдается боль режущего характера в области печени;
- Фиксируется желтушность склер и кожи;
- Температура тела повышена, болевые ощущения носят ноющий характер, не прекращаются в течение дня.
Боли разных характеров и интенсивности могут указать на конкретную патологию.
- Ноющие и тянущие боли указывают на заболевания хронического течения, часто запущенные. Функциональные боли не носят ноющий характер. Ноющие боли сопровождаются чувством тяжести после приема еды и физических нагрузок. Иногда ноющие болевые ощущения возникают без причины.
- Тянущие боли распространяются кверху и в спину. Усиливаются при стрессовых состояниях, при наклонных движениях. Сопровождаются тошнотой, вздутием живота, отрыжкой, нарушением стула. Боль может быть предвестником развития острой фазы заболевания, когда появляется желтушность склер и кожного покрова. Больной при этом часто жалуется на слабость, зуд кожи.
- Тупые боли появляются в большинстве случаев при заболеваниях гепатобилиарной системы. Фиброзная капсула растягивается по всей поверхности, боль не локализована. При наличии опухолей, печеночной недостаточности тупая боль может сопутствовать похудению.
- Интенсивные боли могут быть как сильные, так и острые. Усиление боли может быть связано с увеличением размеров новообразования (опухолей, кист, абсцесса печени). Состояние выявляется резким подъемом температуры и его внезапным спадом при абсцедировании, потерей аппетита, нарушением стула, желтушностью склер.
Интенсивные боли появляются при разрыве кисты печени, при приступе панкреатита, почечной колике с правой стороны, аппендиците у беременной женщины.
- Пульсирующие болевые ощущения наблюдаются при увеличении печени по колебанию мышц. Аневризма печеночной артерии также выявляется болями пульсирующего характера. При нарушении кровообращения имеется риск развития слипчивого перикардита, митрального стеноза.
Накопление крови в центральных венах приводит к повышению давления в портальной системе и кислородному голоданию гепацитов. В результате печень увеличивается в размерах, в середине долек возникает некроз, замена на соединительную ткань. Патология выявляется выраженной тяжестью, тошнотой, желтушностью и цианозом кожных покровов.
Боль в печени может появиться под воздействием разных факторов. Причиной могут стать как функциональные воздействия, так и органические нарушения и патологии.
Боли в печени могут появляться в результате нарушения рациона, при соблюдении строгих диет, в итоге злоупотребления спиртными напитками или жирной едой.
Боли в печени часто возникают при пассивном образе жизни, когда вследствие гиподинамии желчь начинает застывать в желчном пузыре, формируя камни (калькулезный холецистит). Состояние можетс провоцировать возникновение печеночной колики, когда камень перекрывает желчный проток и нарушает отток желчи.
Боли в печени часто появляются в период беременности, когда организм начинает работать с двойной нагрузкой, и увеличение размера матки приводит к смещению органов вверх. В результате перестройки желчный пузырь опорожняется не полностью, что приводит к развитию хронического холецистита, а также к дискинезии желчных каналов.
Причиной появления болей в печени могут стать интоксикация алкоголем, перенапряжения при больших физических нагрузках, стрессовые состояния. Вызвать боли могут также нагрузки при употреблении жирной или тяжелой еды, интоксикация лекарствами.
Боли в печени под влиянием органических факторов в большинстве случаев возникают при:
- Первичном билиарном, аутоиммунном или алкогольном циррозе;
- Стеатозе печени, когда фиксируется жировое преобразование клеток печени;
- Гепатите в хронической или острой форме;
- Абсцессах и кистах;
- Опухоли;
- Амилоидозе;
- Болезни Вильсона, сопровождающейся нарушением обмена меди;
- Синдроме Жильбера;
- Печеночной колике или сахарном диабете.
Причиной дискомфорта, спазмов, болей в печени могут являться заболевания иных органов, которые оказывают раздражающее воздействие или действуют механически:
- Холецистит;
- Холангит;
- Гастрит;
- Правосторонняя нижнедолевая пневмония;
- Синдром раздраженного кишечника.
Боли в печени могут возникнуть под воздействием патологии кишечника, заболеваний поджелудочной железы, при наличии желчных конкрементов.
Очень часто после долгой ходьбы, физических упражнений появляется боль под правым подреберьем. Человек, у которого периодически появляются болевые ощущения, часто отказывается от занятий. Продолжительное отсутствие физической активности приводит к потере физической формы и упругости мышечных тканей.
При беге в печени скапливается большое количество венозной крови. Особенно страдают пациенты, которые не научились дышать правильно, поскольку у них диафрагма не способствует перекачиванию крови из венозного русла. Резкое увеличение размеров перерастягивает капсулу, в результате чего появляется боль.
При соблюдении некоторых требований можно преодолеть боль и продолжить занятия. Необходимо:
- Делать короткий перерыв, в течение которого боль проходит самостоятельно;
- Увеличить нагрузки постепенно, усваивая технику дыхания;
- Не принимать пищу за 2 часа до тренировки.
Иногда боли в области печени появляются после удаления желчного пузыря, что в большинстве случаев обусловлено нарушением ее основных функций. Если в печени происходит воспалительный процесс, появляются боли в спине, пояснице, неудобство в участке позвоночника. Симптоматика проявляется наряду с основным признаком — болью в зоне правого подреберья.
Причинами появления болей в печени после холецистэктомии могут быть:
- Заболевания гепатобилиарного тракта;
- Сопутствующие патологии;
- Последствия холецистоэктомии.
К гепатобилиарным болезням относятся повторные формирования камней в желчевыводящих каналах, хронический холангилит, дискинезия желчевыводящих каналов, обострение лекарственного или алкогольного гепатита, а также изменение свойств желчи. Уменьшение ее концентрации приводит к нарушению процесса переваривания (выявляется болями в участке правого подреберья). Потеря противомикробных свойств желчи чревато активацией условно-патогенной флоры и возникновением воспаления в желчных протоках и в печени.
Сопутствующими патологическими состояниями, вызывающими боли в области печени после удаления желчного пузыря и не связанными с гепатобилиарной системой, являются:
- Стенозирующий папиллит. Характеризуется состояние тем, что дуоденальный сосочек сужается вследствие инфекционно-воспалительного процесса. В результате нарушается пассаж желчи и поджелудочного сока в ДПК, и развивается гипертензия (повышение давления в желчных каналах);
- Непроходимость фатерова соска;
- Хронический панкреатит;
- Язва ДПК, заброс содержимого из ДПК в желудок;
- Персистирующий перихоледохальный лимфаденит, когда в послеоперационном периоде продолжительное время сохраняется воспаление близкорасположенных лимфоузлов;
- Дуоденит (воспаление слизистой ДПК);
- Синдром раздраженного кишечника, когда при отсутствии структурных нарушений имеет место функциональная неполноценность органа.
Причиной болей в печени после холецистэктомии могут стать осложнения после хирургического вмешательства. Боли могут появляться в результате:
- Неполного удаления камней;
- Рубцового сужения общего желчевыводящего протока;
- Формирования спаек, обусловленного сращением травмированных тканевых структур в зоне, проведенной холецистэктомии;
- Синдрома длинной культи. Печень может болеть без желчного пузыря по причине удлинения оставшейся части протока на фоне гипертензии. Это может привести к появлению нового места камнеобразования, что выявляется болевыми ощущениями;
- Повреждения желчевыделительных протоков;
- Неточной постановки дренажей, которые не обеспечивают нормальный отток серозно-геморрагической жидкости, а также несостоятельности швов в протоках;
- Инфицирования раны и развития абсцесса.
Боли после удаления желчного пузыря могут быть адекватной реакцией после травмирования тканей. В норме выраженность болевых ощущений постепенно снижается, со временем исчезая вовсе.
Факторами после операции, под воздействием которых могут появиться боли в области печени, часто становятся нарушение режима питания, чрезмерные физические нагрузки, некорректное обезболивание, травма близкорасположенных органов в период хирургического вмешательства.
Часто боли в печени начинают беспокоить в итоге соблюдения продолжительных диет. Неправильно рассчитанная система питания, которая приводит к нехватке полезных веществ и микроэлементов в организме может спровоцировать нарушение обмена веществ, вызывая амилоидоз, то есть нарушение белкового обмена. При этом печень меняется в размерах, приобретает деревянистую плотность и сальный гладкий вид.
Продолжительный и бесконтрольный прием определенных групп препаратов вызывает накапливание токсических элементов в печени.
Продукты распада из организма выходят вместе с желчью. Вредные вещества нарушают состав желчи, делая ее более густой, что приводит к развитию застоя желчи в желчевыводящих каналах и нарушению оттока.
Токсическое воздействие может быть последствием индивидуальной непереносимости, наличия сопутствующей болезни, о которой пациент не знает. Характерными для состояния являются боли, вздутие в брюшине, желтуха, зуд. Состояние при отсутствии медицинского вмешательства может перейти в острый медикаментозный гепатит.
Лечение организуется путем отмены всех препаратов и применения гепатопротекторов.
Печень является органом, производящим фильтрацию в организме. Попадая в желудок алкоголь вместе с остальными веществами, присутствующими в кровотоке проходит через печень. Этанол не способен полностью разрушаться и, попадая в печень, преобразовывается в ацетальдегид, который оказывает токсическое воздействие на орган. Более 90% распада этанола перерабатывается в опасные вещества, которые с потоком крови распределяются в организме в неочищенной форме.
Боль в печени появляется только после ее значительного поражения. При систематическом употреблении спиртного в больших количествах имеется вероятность полного разрушения печени и остановки ее функционирования.
Под влиянием алкоголя клетки начинают активно уничтожаться, что ведет к появлению жира в органе. Орган сильно уменьшается в размере, а здоровые клетки не могут полноценно функционировать и выполнять свою работу по обезвреживанию составляющих спиртного. Пациент жалуется на боли в правом подреберье, на тошноту, головные боли, физическую слабость. Печень увеличивается в размере, провоцируя появление чувства распирания правого бока.
Прием большого количества алкоголя приводит печень в критическое состояние, поскольку орган начинает выводить огромное количество токсинов. Регулярное употребление алкоголя становится причиной развития алкогольного цирроза, стеатоза и гепатита, фиброза, гепатомегалии.
Воспаление печени, длящееся до 6 месяцев, считается острым гепатитом. Острый гепатит развивается внезапно и характеризуется поражением всех тканей печени (диффузное поражение). Причиной возникновения патологии являются вирусы А, В, С, D, Е и F.
Гепатит А передается через рот, когда здоровый человек употребляет зараженный вирусом пищевые продукты, воду. Заболевание имеет тяжелое течение, не переходит в хроническую форму.
Гепатит В развивается в результате передачи вируса парентеральным путем, через кровь при инъекциях, переливании крови, введении сыворотки. Возможен и контактный (половой) путь передачи. Заболевание в большинстве случаев имеет тяжелое течение, может перейти в хроническую форму.
Гепатит С передается парентерально, предполагает половой путь передачи. В основном фиксируются стертые, малосимптомные формы патологии. Имеется возможность перехода на хронический вид.
Вирус D присоединяется к вирусу В, патогенный агент самостоятельно не вызывает болезнь. Вирус Е передается через пищу, воду, вирус F – парентерально.
Причиной острого гепатита может стать алкоголизм. Заболевание в большинстве случаев встречается у лиц, злоупотребляющих спиртными напитками на фоне неполноценного питания. Внезапное развитие заболевания может быть обусловлено приемом большого количества спиртного в течение короткого времени.
Причиной появления острого гепатита может стать прием определенных препаратов, к которым относятся салицилаты, тетрациклиновые антибиотики, противоопухолевые медикаменты. У некоторых пациентов поражение печени в результате использования медикаментов связано с повышенной чувствительностью организма.
Острый гепатит, вызванный вирусом, проявляется желтушностью, в которой выделяют фазы: преджелтушная, желтушная, период выхода из заболевания.
Преджелтушный период выражается слабостью, повышенной утомленностью, тошнотой, рвотой, отсутствием аппетита. При гриппоподобном виде повышается температура, появляются боли в горле и симптомы, напоминающие насморк.
Когда возникает желтушность, которая интенсивно нарастает, больного начинают беспокоить боли в правом подреберье, увеличение печени/ селезенки, потемнение мочи, обесцвечение каловых масс.
Анализ крови указывает на ряд изменений показателей работы печени, общие признаки уменьшаются. Желтуха продолжается около 20 дней.
Заключительный период желтухи протекает в трех вариантах:
- Фаза выздоровления. Основные симптомы исчезают, нормализуются показатели крови, анализы указывают на исчезновение вируса.
- Фаза здорового носительства вируса.
- Фаза перехода заболевания в хроническую форму. Данный этап является неблагоприятным, у больного продолжительное время сохраняется желтушность, которая сопровождается увеличением печени, изменением показателей функционального поражения органа.
Острый гепатит может протекать и в безжелтушной форме, когда выраженной желтухи нет, или симптом вообще отсутствует. Однако при обследовании лиц, контактирующих с больным гепатитом, в крови фиксируется вирус заболевания, а также нарушение показателей. Такие формы острого гепатита опасны, поскольку при этом имеется риск перехода болезни в хроническую форму и заражения окружающих больного лиц.
Хронический гепатит является диффузным воспалительным процессом в области печени, продолжительностью более 6 месяцев. Заболевание может быть последствием острого гепатита, а также развиваться сразу. Хронический гепатит может выявляться как хронический персистирующий и хронический активный.
Возбудителем хронического гепатита являются вирусы В, С и D. К факторам, вызывающим патологию относятся алкоголь, ядовитые для печени элементы, медикаменты.
Хронический персистирующий гепатит имеет благополучный прогноз, не переходит в цирроз. К основным симптомам относятся слабость, повышенная утомленность, легкая желтушность. Постоянным признаком является умеренное увеличение размеров печени. Лабораторные показатели носят малые изменения.
Активным видом гепатита является вирусный хронический гепатит. Заболевание характеризуется тяжелым течением, часто переходит в цирроз печени. У больного наблюдаются желтуха, кожный зуд, кровоизлияния на коже, боли и ощущение тяжести в правом подреберье, непереносимость тяжелой и жирной еды. Печень увеличена в размерах, фиксируется нарушение основных функциональных печеночных лабораторных проб.
У около ¼ больных хроническим гепатитом В и больше чем у 50% больных гепатитом С регистрируются стертые формы болезни, когда симптоматика невыраженная, но имеется риск появления серьезных осложнений.
Цирроз является самым тяжелым диффузным заболеванием печени. В тканях органа протекает воспалительный процесс, наряду с массовым разрастанием соединительной ткани, замещающей нормальные печеночные клетки. В результате перетягиваются сосуды печени, что приводит к нарушению кровообращения, как печени, так и всех органов брюшной полости. В воротной вене повышается кровяное давление, и жидкость проникает в брюшную полость, развивается асцит.
Причинами развития цирроза становятся злоупотребление алкоголью, наркотики, хронический вирусный гепатит. Различают также цирроз медикаментозного происхождения, возникающий при токсическом воздействии лекарств, первичный билиарный — вызванный патологиями наследственного типа, застойный – при сердечной недостаточности.
Пациент жалуется на слабость, повышенную утомленность, снижение трудоспособности, плохой сон. У больного периодически фиксируется желтушность, повышение температуры, кровоизлияния на коже, кожный зуд, резкое похудание в результате нарушения пищеварения и всасывания полезных веществ в кровоток. На коже появляются расширенные мелкие кровеносные сосуды, покраснения кожи ладоней, у мужчин наблюдается увеличение грудной железы. Живот увеличивается, возникает вздутие живота, боли в правом подреберье. Опасным осложнением цирроза является кровотечение расширенных вен пищевода, поскольку состояние угрожает жизни больного. Печень при циррозе значительно увеличена или уменьшена в размерах. Требуется проведение гемодиализа, трансплантации органа.
Заболевание возникает в результате метаболического нарушения, в процессе которого гепатоциты наполняются жиром и разрушают нормальную структуру ткани. Стеатоз в большинстве случаев фиксируется у хронических алкоголиков, у людей с лишним весом, при нарушении метаболизма, в частности при сахарном диабете, белковой недостаточности, хронических заболеваниях ЖКТ. Стеатоз сопровождается увеличением печени. Для уточнения диагноза требуется проведение дифференциального исследования, с целью отграничения стеатоза печени от хронического персистирующего гепатита и болезни Жильбера. Боли носят тупой характер. Лечение проводится диетотерапией, корректировкой рациона, полным отказом от спиртного.
Выделяют доброкачественные и злокачественные опухоли печени. При доброкачественных опухолях показатели анализов практически не изменены, новообразования в основном обнаруживаются с помощью УЗИ. Фиксируются гемангиомы, которые представляют собой опухоли из кровеносных сосудов. Обнаруживаются такие новообразования в период УЗИ или в процессе КТ. Опухоль постоянно отслеживается специалистом, что позволяет фиксировать ее рост. К доброкачественным опухолям относятся аденомы, узловая гиперплазия, кисты. Боли при таких новообразованиях возникают в итоге сдавливания паренхимы и растяжения капсулы изнутри. Боль бывает ноющего характера, наблюдаются тошнота и рвота.
Злокачественные опухоли разделяют на конкретные типы: первичный рак печени, рак печени на фоне цирроза и метастазы в печени при опухолях других органов. Метастазы в печени могут стать причиной развития рака желудка, толстого кишечника, легких, пищевода. Боли при этом постоянны, наблюдается повышение температуры, потеря веса, слабость, тошнота, асцит. Боли отсутствуют при метастазировании предстательной железы, гортани, яичника, матки, почки и мочевого пузыря.
Рак печени сопровождается ноющими болями, повышением температуры, потерей аппетита, слабостью, постоянным вздутием живота. Печень увеличена, при пальпации появляется сильная боль.
Первичный рак печени развивается из клеток органа, в основном связан с наличием вирусов гепатита В и С, цирроза печени. При проведении диагностирования фиксируется увеличение концентрации в крови специального белка альфа – фетопротеина в 8 раз и более (по сравнению с нормой). Для уточнения диагноза проводятся УЗИ, КТ, лапароскоипия.
Желчный пузырь расположен на нижней поверхности правой доли печени, с которой данный орган связан желчевыводящими протоками. Основная функция органа — аккумуляция производимой клетками печени желчи и выделение ее в кишечник для обработки поступающей пищи.
Холецистит является патологическим состоянием желчного пузыря, сопровождающимся острым или хроническим воспалением стенок. Состояние возникает в случае задержки оттока желчи. Ее скопление в органе провоцирует боль и развитие инфекционных очагов.
Характерным симптомом острого холецистита являются боли в зоне подреберья, справа. При прогрессирующем виде заболевания наблюдаются нарушение ритма сердца, повышенная температура и постоянная болезненность в зоне печени.
Бескаменный острый холецистит проявляется сильной интоксикацией организма, резким повышением температуры тела, приливным потом. Боли чаще всего не локализованы и разной интенсивности. У больного фиксируется желтушность кожи и склеров глаз.
Хронический холецистит в основном развивается на фоне различных инфекций, паразитарных инвазий. Вирусы попадают в желчный пузырь через кровоток, лимфу или из пищеварительного тракта.
Для хронической формы недуга характерна тупая, ноющая боль, длящаяся несколько дней. Хронический холецистит, отягощенный печеночной коликой, сопровождается интенсивными, приступообразными болями. В участке ЖКТ возникает ощущение тяжести и распирания. При последующем развитии недуга процесс распространяется, захватывая соседние зоны. Образуются спайки с печенью, желудком, кишечником.
Печень постоянно образует желчь от 500 мл до 1 л за день. Желчь необходима для переваривания принятой еды, в основном жиров. Из желчных капилляров печени желчь попадает в более крупные печеночные, а после, через общий желчно-печеночный проток, выделяется в ДПК. Поступление желчи из этого протока в 12 – перстную кишку регулируется сфинктером Одди. Когда пища не поступает в организм, сфинктер закрыт, и желчь начинает скапливаться в желчном пузыре. При этом желчный пузырь может растягиваться. В нем желчь может накапливаться и храниться длительное время. Камни в желчном пузыре в основном образуются в результате продолжительного застоя желчи в желчном пузыре.
Боль в области печени появляется в результате попадания камня, находящегося в желчном пузыре, в желчный проток и его закупоривания. Аномальное состояние вызывает спазм протока, отчего болевые ощущения усиливаются. Отток желчи провоцирует появление желтухи, моча приобретает темную окраску, каловые массы становятся обесцвеченными.
Пациент жалуется на боли в правом подреберье разной интенсивности, ирридирующие под правую лопатку, между лопаток, в правую ключицу (здесь боли могут быть сильнее, чем в зоне подреберья). Печеночная колика может продолжаться от нескольких минут до нескольких часов, затем полностью пройти. Температура может подниматься до 40 градусов (при воспалении желчных путей). Лечится патология медикаментозно, в определенных состояниях назначается операция.
Повреждение печени — довольно опасное явление и всегда сопровождается выраженным болевым синдромом, поскольку орган имеет большое количество кровеносных сосудов, а печеночная капсула включает множество нервных окончаний.
Различают открытые и закрытые виды травм печени.
К открытым типам повреждений относятся разные раны, в частности колотые, огнестрельные и резаные ранения. В результате травмы печени развивается массовое кровотечение, за счет большого количества кровеносных сосудов в органе. Сильную боль заменяет шоковое состояние в итоге кровопотери в больших объемах, угрожающей жизни пациента. Пострадавшего с открытыми повреждениями печени переводят в стационар для проведения экстренного хирургического вмешательства.
Закрытые травмы печени появляются в результате удара в живот. Боли после повреждения органа могут быть разной интенсивности. Если фиксируется разрыв или размозжение органа, больной на фоне невыносимых болей может потерять сознание и впасть в шоковое состояние. АД при этом резко снижено.
При ушибах болевые ощущения не очень сильные. Не наблюдаются признаки внутреннего кровотечения. Состояние не оценивается как опасное для жизни. Для предотвращения серьезных последствий, как развитие печеночных новообразований, гнойного процесса, требуется проведение исследования инструментальными способами, что позволит оценить тяжесть повреждений и предпринять соответствующие меры.
Причиной появления болей в печени могут являться и инфекционные заболевания. В частности поражение печени фиксируются при:
- Инфекционном мононуклеозе. Болезнь вирусного происхождения, выявляется увеличением печени, лимфатических узлов, а также признаками, схожими с простудой. Болевые ощущения в печени регистрируются у значительного количества больных. Боли имеют тянущий и ноющий характер. К симптомам заболевания относятся повышенная температура, лихорадка, увеличение размера селезенки и печени, подкожных лимфоузлов. Больной жалуется на боли в горле, как при ангине, на нарушение процесса усвоения еды. Лечится заболевание медикаментозно, с применением противовирусных средств.
- Аденовирусная инфекция. Заболевание числится к группе ОРЗ. Поражаются печень и лимфатические узлы. Боли в печени носят тянущий и ноющий характер. Начинается болезнь с повышения температуры, после появляются насморк, кашель, боль в горле, покраснение глаз, повышенное слезотечение. Боль в печени не всегда сопровождает заболевание, она проходит после проведения правильно организованного курса лечения.
- Грипп. При тяжелом протекании гриппа, когда развивается интоксикация организма, возможно поражение печени, увеличение ее размеров и появление боли в области органа.
Паразитарные заболевания печени – группа патологий, вызываемых паразитами. Наиболее распространенные паразитарные инвазии печени: аскаридоз, эхинококкоз, амебиаз, описторхоз.
Гельминты локализуются в желчевыводящих каналах, желчном пузыре. В результате прикрепления паразитов к стенкам органа повреждается эпителий каналов, в которых формируются кисты, появляется воспалительная реакция, холангит и холестаз. При фасциолезе личинки с кровотоком проникают в печень, затем переходят в желчевыводящие протоки. Уже взрослые паразиты начинают размножаться. Токсичные продукты жизнедеятельности паразитов повреждают печень, формируя гнойники непосредственно в печени и в желчных каналах. Схожую клиническую картину имеет и аскаридоз.
При эхинококкозе и амебиазе в печени формируются объемные образования. Шистосомозы приводят к фиброзированию паренхимы печени. Заражение малярийным плазмодием, трипаносомами, шистосомами вызывает ощутимое увеличение размеров печени, развиваются воспалительный процесс и печеночная недостаточность.
В поражении паренхимы печени важную роль имеют иммунные реакции. Паразитарные организмы выделяют антигены, которые стимулируют дополнительные иммунные реакции, приводящие к поражению клеток микрососудов печени. Личинки и взрослые паразиты, проникающие в ткани органа, начинают выделять ферменты, которые повреждают гепацитозы и активизируют выработку фибрина.
Патология представляет собой формирование ограниченной полости в области печени, заполненной гноем. Различают бактериальный абсцесс (вызван бактериями) и протеозойный абсцесс (вызван паразитами). Простейший абсцесс вызывается амебами, при нарушении гигиенических и санитарных норм. Абсцессы могут быть первичными или вторичными, а также одиночными или множественными. Подозрение на патологию возникает при появлении болей в области печени, сопровождающихся лихорадкой.
Симптомами заболевания являются повышенная температура тела, боли в правом подреберье, изменение размеров печени, болезненность органа при пальпации. Показатели крови указывают на наличие воспалительного процесса в организме. Диагностирование проводится с проведением УЗИ, КТ, которые позволяют уточнить тип абсцесса и определить возбудитель болезни.
Бактериальные абсцессы лечатся с использованием антибиотиков, препараты вводятся и в полость абсцесса. Гной из пораженного очага удаляют под контролем УЗИ. В большинстве случаев заболевание лечат после консультации у гастроэнтеролога, гепатолога и инфекциониста, иногда назначается консультация онколога.
Часто причиной болей в печени становятся заболевания органов, расположенных близко к органу. Близко к печени находятся поджелудочная железа, кишечник и диафрагма.
К печени прилегает головка поджелудочной железы. Панкреатит (воспаление железы) выявляется болевыми ощущениями, которые часто распространяются в область печени. Приступ острого панкреатита возникает внезапно, боли фиксируются в зоне печени, наблюдается тошнота, рвота, повышение температуры. Диагноз уточняется при проведении УЗИ. Лечение организуется в стационаре, назначается лечебное голодание на три дня, после, в рацион вводят каши на воде, супы. Эффективно проведение медикаментозной терапии.
Появление боли в участке расположения печени может быть обусловлено наличием проблем с почками. Подобная клиническая картина наблюдается при пиелонефрите, травме почек, мочекаменной болезни. Определить болезнь помогают УЗИ, лабораторные обследования крови и мочи.
Боли в зоне печени могут фиксироваться при язвенной болезни ДПК. Патология выявляется тошнотой, рвотой. Боли беспокоят на голодный желудок, в ночное время. Уточнить диагноз позволяет проведение контрастной рентгенографии, фиброгастродуоденоскопии.
Вследствие происходящих патологических изменений в позвоночнике сдавливаются межпозвонковые нервы, в результате появляется боль, которая ирридирует в участок правого подреберья. Других характерных симптомов поражения печени при остеохондрозе не фиксируется. Диагноз подтверждается с помощью КТ, рентгенографии.
Боли в зоне печени возможны в результате острого аппендицита. Состояние обусловлено аномальным расположением слепой кишки прямо под печенью. Болевой синдром сопровождается тошнотой, рвотой, запорами и диареей. Температура может повышаться до 37,0 градусов. Состояние требует срочной госпитализации, в большинстве случаев проблему решают операционным путем.
При возникновении острых, тупых или ноющих болей в зоне печени следует обращаться к врачу и пройти инструментальное и лабораторное исследование. Самолечение недопустимо, поскольку боли могут быть вызваны по разным причинам. Иногда несвоевременное лечение приводит к появлению серьезных осложнений, порой несовместимых с жизнью.
Если заболевание носит хронический характер и под рукой имеются препараты, назначенные врачом, можно принимать препараты, корректировать рацион, затем пройти повторное исследование для оценивания состояния печени и своевременного обнаружения возможных патологических изменений органа.
При болях в области печени следует как можно быстрее обращаться к гастроэнтерологу, гепатологу или хирургу. В отдельных случаях требуется консультация онколога, нефролога или эндокринолога.
Для определения точной причины болей в печени назначаются лабораторные и инструментальные исследования.
Проводятся лабораторные обследования крови, мочи, каловых масс. При исследовании крови определяют показатели ферментов АСТ и АЛТ. На основе анализов определяют степень нарушения тканей печени. Анализ крови позволяет определить ГГТ, щелочную фосфатазу, процент билирубина. Билирубин определяется и по анализу мочи.
Аппаратные исследования включают:
- Проведение УЗИ для уточнения изменений размеров печени и обнаружения очагов воспаления и диффузных поражений. Проводится также эластография. Процедура уделяет возможность оценить эластичность тканей железы без применения инвазивных способов.
- МРТ. Процедура позволяет получить полную картину состояния печени в тех участках, которые невозможно отследить УЗИ.
- КТ. Исследование позволяет выявить неоднородность печеночных тканей. Специалист имеет возможность рассматривать орган в требуемой проекции.
- Биопсию печени. Проводится с помощью специальной иглы, которой берется образец из органа на обследование. Биопсия уделяет возможность определить уровень фиброза, фазу очагового поражения.
После постановки диагноза организуется лечение основного недуга, которое является причиной болей в печени. При наличии болей после удаления желчного пузыря назначают спазмолитики, обезболивающие препараты. При болях, вызванных сопутствующими заболеваниями, назначают медикаментозную терапию, направленную на лечение основного недуга.
При проблемах с пищеварительным трактом, а также при болях в области печени, назначают диету, цель которой — разгрузить орган. В рацион рекомендуется включить продукты, содержащие большое количество белка и углеводов, с учетом того, что процент жиров и вредного холестерина при этом снижен.
Советуется использование несвежего хлеба, нежирных молочных изделий, протертых супов и каш из разных круп, диетического мяса, докторской колбасы, макаронных изделий, омлетов из белков, приготовленных на пару. Полезно использование растительных масел, количество сливочного масла, соли и сахара должно быть ограниченным.
Из рациона нужно исключить острые, жирные и жареные блюда. Не рекомендуется использование сдобы, грибных бульонов, чеснока, соусов, бобовых, желтков яиц, выпечек с кремом, шоколада, кофе, крепкого чая.
Необходимо полностью отказаться от использования спиртных, а также газированных напитков.
Боли в области печени могут быть сигналом о наличии серьезных патологий, требующих специализированного врачебного вмешательства. Своевременное обнаружение и лечение заболевания позволяет предупредить опасные осложнения.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о болях в области печени в комментариях, это также будет полезно другим пользователям сайта.
Боли в зоне печени возникли внезапно. Сопровождались болевые ощущения тошнотой, рвотой, ознобом. Сперва думала, что отравилась, но когда повысилась температура, поняла, что проблема связана с внутренними органами. Обратилась за медицинской помощью, проводили обследование, диагнозом был острый панкреатит. Лечение организовали в стационарных условиях, для купирования приступа потребовалось 14 дней, после назначили диету. Лечение было эффективным, уже год рецидивов нет.
Боли в горле и повышенная температура беспокоили несколько дней. Думала, что болею ангиной. Постепенно состояние ухудшилось, воспалились лимфатические узлы, температура дошла до 39 градусов. Скорая помощь перевела меня в больницу, врач после пальпации печени и селезенки, сказал, что имеется подозрение на мононуклеоз. Анализы подтвердили диагноз. Лечение было организовано с использованием противовирусных препаратов. После лечения соблюдаю диету, не использую острое, жареное, кофе и газировку.
источник