Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боли в области печени – симптом, с которым пациенты достаточно часто обращаются к врачам-гастроэнтерологам или гепатологам. Стоит знать, что боль в районе печени не всегда свидетельствует о заболевании непосредственно самого органа. Она может возникать в желчном пузыре, поджелудочной железе и других соседних образованиях. Иногда болями в печени проявляются такие патологии, как межреберная невралгия, аппендицит и пр.
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.
При болях в печени могут встречаться такие дополнительные симптомы, как:
- тошнота;
- рвота;
- запоры;
- поносы;
- желтуха;
- кожный зуд.
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.
Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.

1. Именно печень является органом, который в первую очередь отвечает за очищение крови от токсических веществ: в ней содержится фермент алкогольдегидрогеназа. Поэтому после приема больших доз спиртных напитков на орган оказываются максимальные нагрузки, заставляя его работать более интенсивно.
2. Происходит токсическое поражение клеток печени этиловым спиртом.
3. Если во время застолья было принято большое количество жирной, жареной, копченой, острой пищи, то печень испытывает дополнительные перегрузки.
4. Лекарственные средства, которые используются для лечения похмельного синдрома, также могут оказывать вредное воздействие на орган.
Лечение болей в печени после алкоголя предусматривает применение так называемых гепатопротекторов – препаратов, которые способствуют регенерации и защите печеночных клеток.
Иногда после алкоголя развиваются хронические боли в печени, которые не проходят в течение длительного времени. В этом случае нужно как можно быстрее обратиться к врачу для консультации и проведения обследования.
2. Острый гепатит B может продолжаться в течение 7 – 60 дней. При этом боли в печени могут возникать не всегда и не сразу. Сначала появляются признаки, напоминающие ОРЗ или общее хроническое утомление: слабость, повышение температуры, вялость утомляемость. Постепенно появляются нарастают ноющие боли в печени, ощущение тяжести и дискомфорта под правым ребром. Печень увеличивается в размерах, появляется желтуха, потемнение мочи и кала.
3. Острый гепатит D обычно сопутствует гепатиту B. При этом заболевании болезненность печени выражена в меньшей степени.
4. При остром вирусном гепатите E на фоне общей слабости, утомляемости и недомогания, развиваются сильные боли в печени и выше пупка. Иногда болевой синдром является первым признаком заболевания.
При вызванной острыми вирусными гепатитами боли в печени назначается щадящая диета, которая исключает все виды пищи, способные оказывать повышенные нагрузки на печень: жирные, жареные, копченые продукты и пр. Лечение назначается врачом, в зависимости от разновидности гепатита.
Хроническое течение могут в основном иметь вирусные гепатиты B и C. Боль в печени при этом может беспокоить постоянно или периодически (например, она может возникать только на фоне приема жирной пищи). Зачастую болевой синдром не определяется четко под правым ребром, а имеет непонятное расположение. Может возникать тошнота и рвота, дискомфорт и вздутие живота.
Одновременно боль в печени сопровождается всеми симптомами гепатита:
- желтухой;
- увеличением размеров живота;
- зудом кожи;
- общей слабостью;
- утомляемостью;
- повышением температуры тела;
- потемнением стула и мочи.
Причина болей в области печени и других симптомов при хроническом гепатите устанавливается при помощи:
- УЗИ;
- компьютерной томографии;
- биохимического анализа крови;
- выявления содержания вирусов в организме.
После этого врач назначает соответствующее лечение.
Иногда хронический гепатит протекает без болей в печени и других симптомов. Пациент может ощутить первые признаки патологии уже тогда, когда заболевание переходит в стадию цирроза.
Подробнее о гепатитах
1. Алкогольный (при хроническом злоупотреблении алкоголем).
2. Лекарственный (при приеме лекарственных препаратов, которые обладают негативным воздействием на печеночные клетки).
3. Вирусный (как осложнение вирусного гепатита).
4. Первичный билиарный цирроз – заболевание, в развитии которого велика роль генетических механизмов.
5. Застойный – при застое крови и нарушении нормального кровоснабжения печени.
Боли в печени при циррозе всегда сопровождаются массой других симптомов:
- повышение температуры тела, слабость, утомляемость;
- истощение;
- увеличение размеров живота за счет увеличения печени и скопления жидкости в брюшной полости;
- желтуха, зуд кожи;
- расширенные вены под кожей живота, ног;
- токсическое поражение головного мозга, нарушение мыслительной деятельности.
Иногда боль в печени при циррозе длительное время является единственным симптомом. Она носит ноющий характер, выражена слабо, а пациент даже не подозревает о наличии у него патологии, и не обращается за медицинской помощью.
Диагностика болей в печени при циррозе предполагает применение УЗИ, компьютерной томографии, биохимического анализа крови, биопсии печени. Лечение осуществляется в гастроэнтерологическом или терапевтическом стационаре. Иногда требуется проведение гемодиализа.
Подробнее о циррозе печени
Стеатоз – это заболевание, при котором в печеночной ткани скапливается большое количество жира. Он не распадается и не выводится, нарушая нормальную функцию органа, и приводя к возникновению болевого синдрома. Чаще всего причинами стеатоза являются такие состояния, как длительное злоупотребление алкоголем, обменные нарушения в организме, наследственная предрасположенность, неправильное питание и избыточная масса тела.
При стеатозе возникают боли в печени, которые сопровождаются чаще всего такими симптомами, как нарушение пищеварения (вздутие живота, запоры и поносы, тошнота и рвота), общая утомляемость, слабость, вялость.
Стеатоз обычно имеет длительное течение, продолжается многие годы. При этом в период стихания процесса боли в печени перестают беспокоить, а при его повторной активации снова возникают.
Боли в печени при стеатозе обычно проходят очень быстро при отказе от алкоголя, соблюдении рационального режима питания, избегании стрессов и ежедневном выполнении простого комплекса гимнастики. Также с целью лечения болевого и других синдромов назначают некоторые медикаментозные препараты.
Доброкачественные опухоли печени часто протекают на начальных этапах без болей или каких-либо иных симптомов, поэтому их диагностика является достаточно сложной задачей.
Среди опухолей, способных приводить к болям в печени, чаще всего встречаются:
1. Аденомы – опухоли из железистых печеночных клеток.
2. Гемангиомы – сосудистые опухоли.
3. Узловая гиперплазия печени – большое количество узелков доброкачественного происхождения в толще ткани органа.
4. Кисты печени, образованные из печеночных протоков и имеющие врожденное происхождение.
Боль в печени возникает только в том случае, если опухоль достигает очень большого размера. Она носит ноющий характер, беспокоит пациента постоянно, сопровождается тошнотой, рвотой и другими нарушениями пищеварения.
Диагноз устанавливают после проведения УЗИ, КТ, МРТ, биопсии печени. При возникновении болей в печени, вызванных доброкачественными опухолями, применяют преимущественно хирургическое лечение.
Подтверждением того, что боль в печени вызвана именно злокачественной опухолью, являются данные, полученные во время проведения УЗИ, сцинтиграфии, КТ, МРТ, биохимического анализа крови, анализа крови на онкомаркеры – вещества, которые выделяются в кровь при раке.
Лечение зависит от вида, размеров и активности опухоли. Применяют лучевую терапию, хирургическое лечение, медикаментозную терапию (химиотерапию, таргетную терапию).
Острый холецистит – это острое воспалительное поражение стенки желчного пузыря, сопровождающееся колющими болями в области печени.
Обычно приступ болей в районе печени при остром холецистите возникает после приема жирной, острой, копченой, экстрактивной пищи. Болевой синдром бывает очень сильным, и доставляет пациенту выраженные мучения. При этом отмечаются и другие симптомы:
- боль часто отдает в правую руку, плечо, под правую лопатку, в правую ключицу;
- одновременно отмечаются нарушения пищеварения: тошнота и рвота, вздутие живота, ощущение дискомфорта;
- повышается температура тела, иногда до очень высоких цифр;
- отмечается общая слабость, утомляемость.
Боли в области печени при остром холецистите – острое состояние, при котором в ближайшее время должна быть оказана медицинская помощь. Пациента помещают в стационар, проводят УЗИ печени и желчного пузыря, другие исследования. Чаще всего назначается хирургическое лечение.
Хронический холецистит – это воспалительный процесс в стенке желчного пузыря, который протекает в течение длительного времени (более 6 месяцев). Он может быть бескаменным или каменным (как проявление желчнокаменной болезни).
При хроническом холецистите возникают тупые боли под печенью, сопровождающиеся различными нарушениями пищеварения. Иногда может отмечаться желтуха.
Чаще всего боль под печенью и другие симптомы при хроническом холецистите протекают волнообразно, с периодами обострений и стихания процесса. При этом период обострения напоминает острый холецистит.
Иногда возникает острая боль в районе печени, как приступ острого холецистита, который затем трансформируется в хронический. Но заболевание может приобретать хроническое течение изначально.
Лечение болей в печени при обострении хронического холецистита чаще всего осуществляется в стационаре. Назначаются соответствующие медикаментозные препараты. При стихании процесса пациент должен соблюдать соответствующую диету.
Подробнее о холецистите
Боль под печенью обусловлена тем, что камень, который находится в желчном пузыре, попадает в желчный проток и перекрывает его. При этом наступает спазм протока, отчего болевые ощущения еще больше усиливаются.
Так как нарушается отток желчи, к печеночной колике в дальнейшем присоединяется желтуха. Моча приобретает темную окраску, как пиво, а стул практически полностью обесцвечивается.
Пациент с болями под печенью, обусловленными печеночной коликой, должен быть немедленно помещен в стационар. Камни легко выявляются при проведении УЗИ. Проводится медикаментозное лечение, определяются показания к хирургическому вмешательству.
Подробнее о желчнокаменной болезни
Открытые травмы печени – это различные раны (колотые, резаные, рубленые, огнестрельные). За счет большого количества кровеносных сосудов всегда отмечается интенсивное кровотечение. При этом боль в печени является главным симптомом только в течение некоторого времени после травмы – затем развивается шоковое состояние в результате массивной кровопотери, которое угрожает жизни пациента.
Пострадавшие с открытыми травмами печени должны быть немедленно доставлены в стационар для хирургического лечения.
Если имеет место разрыв или размозжение органа, то на фоне сильных болей пациент бледнеет, теряет сознание и впадает в шоковое состояние. Его артериальное давление сильно падает.
При ушибах печени боль не так сильна. Нет никаких признаков того, что у пациента имеется внутреннее кровотечение. В принципе, такое состояние не опасно для жизни пациента. Но, во-первых, боли в области печени после травмы не дают возможность без дополнительного обследования установить её тяжесть. Во-вторых, без соответствующего лечения данные состояния могут приводить к развитию печеночных опухолей, гнойного процесса.
Инфекционный мононуклеоз – заболевание вирусного происхождения, при котором отмечается увеличение печени, лимфатических узлов, а также признаки, напоминающие простуду.
Боль в печени при инфекционном мононуклеозе возникает примерно у 15% пациентов. Чаще всего они не очень сильные, носят тянущий или ноющий характер. При этом имеются следующие дополнительные симптомы:
- повышение температуры тела, лихорадка;
- увеличение размеров печени, подкожных лимфатических узлов;
- боли в горле, как во время ангины;
- нарушения пищеварения;
- увеличение размеров селезенки.
При инфекционном мононуклеозе назначается противовирусное лечение.
Подробнее о мононуклеозе
Аденовирусная инфекция – это заболевание из группы ОРЗ, при котором может происходить поражение печени и лимфатических узлов. При этом у некоторых пациентов отмечаются незначительные тянущие или ноющие боли в печени.
Заболевание начинается, как и обычное ОРЗ: поднимается температура тела, возникает насморк, кашель и боли в горле, покраснение глаз и слезотечение. Боли в печени встречаются не у всех пациентов. Они проходят после излечения основного заболевания.
Попадая в кишечник, личинка проникает через его стенки в мелкие кровеносные сосуды, и может попасть с током крови, в принципе, в любой орган. В 50-70% случаев происходит инвазия в печень. Пока личинка имеет небольшие размеры, она не причиняет пациенту никакого беспокойства, и не приводит ни к каким нарушениям.
В дальнейшем, когда эхинококковый пузырь имеет уже достаточно большие размеры, он начинает сдавливать печень и растягивать ее капсулу, нарушает кровоток в органе и нормальный отток желчи. В итоге возникает боль в области печени, чувство тяжести, дискомфорта. В дальнейшем к болям может присоединяться желтуха, нарушения пищеварения.
При нагноении кисты к болям в печени может присоединяться повышение температуры тела, общее недомогание. Расстройства со стороны функции пищеварительной системы еще более усугубляются.
Если произошел разрыв кисты, то ощущается острая колющая боль в районе печени, у больного развивается сильнейшая аллергическая реакция, анафилактический шок. Это потенциально опасное для жизни состояние.
Лечение эхинококковой кисты и связанных с ней болей в печени осуществляется хирургическим путем.
Абсцесс – это полость с гноем, которая покрыта капсулой, и находится в толще печеночной ткани. Для печеночного абсцесса боль в районе печени является очень характерным признаком. Она носит практически постоянный характер, и сопровождается повышенной температурой, лихорадкой, нарушением общего самочувствия.
Чаще всего печеночный абсцесс является осложнением аппендицита, эхинококковых кист органа, паразитарных инвазий (например, достаточно часто встречаются боли в печени, связанные с амебиазным абсцессом органа).
Подозрение на печеночный абсцесс появляется при возникновении болей в районе печени в сочетании с лихорадкой. Окончательный диагноз устанавливается после проведения УЗИ, КТ, МРТ. Лечение – хирургическое, с последующей терапией антибиотиками.
Приступ острого панкреатита возникает внезапно. Больше всего к нему предрасположены люди, которые злоупотребляют жирной пищей, алкоголем, имеют заболевания желчного пузыря.
При остром панкреатите возникает сильная боль в районе печени, тошнота, рвота, повышение температуры тела. Эти признаки похожи на симптомы острого холецистита, но при панкреатите они выражены сильнее. Обычно поставить точный диагноз удается только после проведения УЗИ. Больного помещают в хирургический стационар, назначают на первый день голодание, постельный режим, холод на область поджелудочной железы, медикаментозную терапию.
Подробнее о панкреатите
Правая почка расположена таким образом, что при ее поражении боли могут отдавать под правое ребро, имитируя боли в области печени. Подобная симптоматика может иметь место при пиелонефрите, травме почек, мочекаменной болезни и пр.
Установить истинную причину «болей в печени» в данном случае помогает УЗИ, анализы мочи, компьютерная томография.
При язвенной болезни двенадцатиперстной кишки также могут возникать боли в области печени. Они сопровождаются тошнотой и рвотой, чаще всего возникают натощак и по ночам (так называемые «голодные» боли).
Для того, чтобы точно определить причину возникновения болей в районе печени, и назначить правильное лечение, в данном случае назначают фиброгастродуоденоскопию, контрастную рентгенографию.
При возникновении острых или хронических, тупых, ноющих или колющих болей в печени, нежелательно предпринимать какие-то меры самостоятельно. Нужно как можно быстрее обратиться к врачу — гастроэнтерологу, гепатологу или хирургу. Только после осмотра специалиста можно установить предположительный диагноз? и начать лечение болей в печени в соответствии с той патологией, которой они были вызваны.
В большинстве случаев врач назначает пациентам ультразвуковое исследование. Оно является безопасным, и при этом очень информативным, поэтому способно предоставить много полезной информации.
В дальнейшем врач либо назначит амбулаторное лечение, либо даст пациенту направление в стационар.
При возникновении острых сильных болей в печени желательно сразу же вызвать бригаду «Скорой помощи». В некоторых случаях данный симптом свидетельствует об остром состоянии, которое требует немедленного помещения пациента в стационар.
Для устранения болей в печени чаще всего в качестве временных симптоматических средств применяют обезболивающие препараты и спазмолитики. Однако не стоит принимать их до осмотра врача: если боль стихнет, то у доктора может сложиться ложное впечатление, в итоге он не поставит правильный диагноз, и не назначит необходимое лечение.
После постановки диагноза приступают к лечению основного заболевания, которое является причиной болей в печени. Назначения может осуществлять только лечащий врач.
При патологиях желчевыводящей системы, сопровождающихся болями в печени, назначают диету, которая призвана разгрузить орган. В рационе больного должно присутствовать достаточное количества белка и углеводов, а содержание жиров, особенно холестерина, должно быть снижено.
Во время диеты при болях печени рекомендуется употреблять следующие продукты:
- хлеб, выпечка которого была осуществлена за сутки до этого, либо подсушенный хлеб;
- молоко и молочные продукты: небольшое количество сметаны, некислый творог, простокваша, кефир;
- можно готовить супы из различных круп, овощей, молочные супы;
- вегетарианский борщ или щи;
- нежирное мясо: говядина, крольчатина, курятина, индюшатина;
- диетическая и докторская колбаса;
- запеченный омлет из белков яиц;
- вареная или печеная рыба;
- вареные макароны;
- крупы, фрукты и овощи в любом виде, только не жареные.
Диета при болях в печени строго исключает следующие продукты:
- сдоба;
- супы на бульоне из грибов;
- жирное мясо (свинина, гусятина, утка и пр.);
- любые жареные или копченые блюда;
- консервы;
- бобовые;
- острые блюда и специи;
- редька;
- чеснок;
- желтки куриных яиц;
- шоколад;
- любые кондитерские изделия с кремом;
- кофе.
Иногда строго соблюдаемая диета при болях в печени приносит даже более выраженный положительный эффект, чем применение медикаментозных препаратов. Конечно, все зависит от вида и тяжести течения заболевания.
источник
Старение человека затрагивает весь организм. Это сопровождается протеканием процессов, изменяющих строение и работу всех органов и кроме того, способно вызвать их заболевания. Особенно возрастные изменения касаются печени, которая обеспечивает нормальную жизнедеятельность человека, очищая организм от токсинов, регулирует энергетический и углеводный обмен.
При старении органа ухудшается его кровоток и кровоснабжение близлежащих тканей. Этому способствует увеличение в кровеносных сосудах количества коллагеновых волокон, снижающих уровень кровотока. При возрастных изменениях уменьшается и количество гепатоцитов, в результате чего снижается синтез белков. Меняется и процентное соотношение микроэлементов в клетках. Патологические процессы уменьшают вес органа в два раза по сравнению с весом печени здорового взрослого человека. Параллельно со снижением массы изменяется и строение: среди клеток преобладают жировые, что влечет за собой следующие последствия:
- снижение синтеза белков и их соотношение в паренхиме;
- ухудшается способность вырабатывать и хранить гликоген;
- уменьшается выработка печенью нуклеиновых кислот;
- подавляется главная функция органа — фильтрация.
Орган синтезирует больше глобулинов, чем альбуминов, что вызывает ухудшение свертываемости крови.
Эти изменения незаметны при нормальной жизнедеятельности пожилого человека и способны проявлять себя только в том случае, когда образ жизни и питание человека требуют от печени повышения ее работоспособности. Из-за этого у пожилых и появляются болезни, которые ранее протекали скрыто, хроническим путем, не доставляя неудобств.
Постепенное ослабление печени способно вызвать следующие патологии:
- хронический гепатит;
- липоматоз;
- вирусный гепатит;
- цирроз;
- опухоль.
Пожилые люди принимают много таблеток. Возникают поражения печени, вызванные действием медикаментов или их побочными эффектами. Выделяют алкогольную болезнь, которая часто осложняется гепатитом. Старение печени нарушает иммунитет человека и вследствие этого возникают аутоиммунный гепатит и билиарный цирроз.
Клинические проявления хронического гепатита А у пожилых людей мало чем отличаются от признаков поражения у молодых. Главная черта недуга — отсутствие симптомов, указывающих на хронический патологический процесс в организме. Ощущается недомогание, слабость, дискомфорт в желудке, снижение аппетита. Боль в области печени, диарею и вздутие наблюдают редко. Симптомы ухудшаются после нарушения режима питания.
Алкогольный и неалкогольный цирроз, возникающий у пожилого человека, протекает легче, чем в молодом возрасте. Больной жалуется на горечь во рту, колики в правом боку, нарушения стула и желтушный цвет кожи. Резко снижается вес, а селезенка увеличивается и живот выступает вперед. Запущенная стадия гепатита приводит к появлению цирроза. У людей, рацион которых состоит из жирной, жареной пищи повышается риск развития липоматоза — ожирения печени, когда в паренхиме накапливаются жировые отложения. Заболевание характеризуется болезненностью в правом боку и подреберье, ухудшением концентрации внимания и слабостью. Размер печени увеличивается, при пальпации это легко ощутимо, потому что орган выступает из-под правых ребер.
Злокачественное новообразование — гепатоцеллюлярная карцинома, из-за которой состояние пожилого человека стремительно ухудшается, снижается вес и пропадают силы. Боль в правом подреберье не прекращается, а печень способна увеличиться так, что достанет до середины живота. Карцинома часто вторичное явление, а спровоцировать развитие ее могут другие заболевания: гепатит или цирроз.
Опрос пациента и пальпаторный осмотр не дает необходимой информации, чтобы точно определить диагноз. Используются лабораторные методы исследования — биохимический анализ крови на ферменты и элементы печени (билирубин, альбумин), определение степени свертываемости крови, исследование выделительной функции и углеводного обмена в органе. Провести анализ состава тканей можно с помощью биопсии — забора образца ткани. УЗИ, КТ, МРТ необходимы для оценки состояния паренхимы, размера органа и желчных путей и выявления злокачественной опухоли.
При лечении каждого заболевания важно исключить перенапряжение и в то же время больному лежать без действия нельзя. Организму необходимы умеренные физические нагрузки — ЛФК и сбалансированный рацион. Основа медикаментозной терапии — прием гепатопротекторов, особенно при гепатите и циррозе. Для избавления от гепатита назначаются противовирусные средства, антибиотики и специальные препараты на основе естественного белка. Полностью излечиться от цирроза невозможно, потому лечение направлено на поддержание нормальной работы органа. В тяжелых случаях назначают трансплантацию печени. При липоматозе обязательно соблюдение диеты с минимальным содержанием жирной пищи. Образования из жировой ткани, образующиеся в ткани печени, удаляют хирургическим путем. Опухоли злокачественной этиологии также подлежат удалению.
Чтобы избежать появления болезней и ухудшения состояния печени, от жирной и жареной пищи пожилым людям лучше отказаться. Стоит употреблять овощи и фрукты, содержащие клетчатку. Негативно сказывается на работе печени резкое похудение, лучше снижать вес постепенно и без ущерба здоровью. Желательно уменьшать и прием алкоголя, потому что в его выведении непосредственное участие принимает печень. Пожилым людям проблематично уменьшить количество принимаемых таблеток, потому лучше проконсультироваться с врачом и подобрать те медикаменты, которые менее вредят органу. Соблюдение этих правил и в меру активный образ жизни помогут избежать заболеваний.
источник
Печень — барьер для ядов (токсинов, попадающих в организм из внешней среды). Вены от тонкого кишечника, где всасывается переваренная пища, проходят через печень, как через пограничную заставу, и тут же яды задерживаются и обезвреживаются. Явные симптомы недуга печени — боли в правом подреберье, но не со стороны живота, как при холецистите, при воспалении желчного пузыря, а со стороны спины. Часто побаливает и правое плечо. Диагностические признаки перенапряжения печени — повышенная раздражительность, гневливость, бессонница: это сигналы, что нервные клетки тоже страдают от ядов.
Древневосточные целители определяли нелады с печенью по наличию мозоли на подошве правой ноги у основания мизинца.
Людям, рожденным под созвездиями Рыб, Девы в годы Быка, Козы, нужно помнить, что печень — их уязвимое место.
Как же защитить такой важный орган? Прежде всего обезвреживайте пищу и воду. Врач-натуропат Залманов, активно проживший более 90 лет, всем рекомендовал и сам ежедневно сразу после обеда на час ложился на правый бок, поместив под печень теплую грелку. Но это совет для профилактики, то есть лишь (!) для тех, у кого печень здорова.
Лежа, вдохните воздух, представив, что легкие наполняются чем-то белым («молоком», «туманом»). Затем пролейте это белое при паузе и выдохе на темно-красную печень в правом подреберье (5—7 раз). Более простой способ: потрите ладони до тепла, затем положите ладонь руки, дающей энергию (женщины — левую, мужчины — правую), спереди на правое подреберье, а ладонь другой руки тоже на печень, но со стороны спины. Вы как бы помещаете этот орган в ладонный конденсатор для подзарядки своим биополем. Через 3—4 минуты вы ощутите в печени приятное тепло (даже если ваши ладони не касаются кожи). Посидите так 10 минут. Особенно это полезно после обильной или какой попало еды. При этом вы можете беседовать, смотреть телевизор. С каждым разом ощущение тепла появляется быстрее. Непрерывно и плавно смещайте ладони вправо-влево, чуть вверх или чуть вниз.
Комплекс для печени, нормализующий ее работу, невелик. Проводите его ежедневно до улучшения, которое станет заметно по убыли мозоли под мизинцем правой ноги.
- Парные точки расположены в выемке надглазничной кости близ переносицы над внутренними краями радужки. Обе выемки легко прижмите подушечками больших пальцев рук одновременно (1—2 мин.). При этом налаживается связь между мозгом и печенью (то есть управление ею), а также отток желчи в желчный пузырь из печени.
- Зона расположена на ребрах сбоку и ниже правой грудной железы.
- Зона расположена там, где правая грудная железа соединяется с грудной костью (грудиной).
- Зона на уровне правого соска под подмышечной впадиной. Три этих зоны в указанной очередности накрывайте ладонью руки, дающей энергию (на 1—2 мин.). При этом улучшается кровообращение в печени, активизируется ее работа.
К этому комплексу полезно добавить одноминутный массаж безымянных пальцев обеих рук. Если неделю — месяц подряд раствором витамина Е смазывать стопы, большие пальцы ног и подошвенную зону печени, то это оздоровит печень.
При слабости печени, тем более при ее недуге, исключите из рациона три «Ж»: жареное, жирное, желтки яиц (подтверждено медиками). Бытует мнение, что, если сидеть, подвернув под себя правую ногу, работа печени улучшается. При хронических болезнях народная медицина предписывает пить в сезон по чашке березового сока в день (не залпом, а понемногу) или настой из листьев и стеблей лесной земляники по 2—3 чашки в день, или навар из волос и молодых листьев початка кукурузы (кипятить 15 мин.) по 2 чашки в течение дня.
При хроническом гепатите рекомендуется смесь (в равных весовых долях) трав зверобоя продырявленного, тысячелистника обыкновенного, шалфея лекарственного, горца птичьего (спорыша), череды трехраздель-ной, цветков пижмы обыкновенной, ромашки аптечной, корня лопуха большого, корневища и корня девясила высокого, плодов шиповника коричного. Насыпьте в термос 2—3 ст. л. этой смеси, залейте 0,5 л кипятка и оставьте на ночь. Принимайте, начиная с утра, по 1/2—1/3 стакана настоя за 30 минут до еды 3 раза в день.
При гепатите с холециститом поможет смесь в равных весовых долях цветков бессмертника песчаного, травы тысячелистника обыкновенного, полыни горькой, плодов фенхеля обыкновенного, листьев мяты перечной. Готовьте, как и предыдущий сбор. Принимайте по 1/2 стакана настоя 4 раза в день за 15 минут до еды.
Энтеродез связывает яды и выводит их из организма через кишечник, а печень получает передышку для восстановления функций. Принимайте его так: 1 ч. л. порошка разведите в 100 г кипяченой воды и выпейте раствор. Пейте 1—2 раза в день (2 дня в месяц). Для восстановления поврежденных клеток печени и для профилактики пейте по 1 драже карсила 3 раза в день хотя бы неделю. Противопоказаний оба лекарства не имеют.
источник
Печень у пожилых людей нередко страдает от хронических заболеваний эндокринной системы, несбалансированного питания, патологий сердечно-сосудистой системы, атеросклероза, сахарного диабета.
По статистике, печень в пожилом возрасте увеличена у 95% людей. Самыми распространенными болезнями среди пациентов в возрасте 60-75 лет являются гемангиома, жировой гепатоз, цирроз, ДЖП, гепатомегалия.
Стабилизировать функциональность гепатобилиарной системы и добиться стойкой ремиссии определенного недуга можно и в пожилом возрасте. В этом помогают гепатопротекторы, желчегонные медикаменты, ферменты.. Рассмотрим подробнее особенности течения патологий ГБС у пожилых, и выясним, как нужно лечиться.
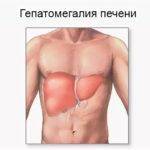
Гепатомегалия – одно из самых распространенных заболеваний среди пожилых пациентов. Под данным термином скрывается патология, при которой происходит увеличение печени в размере, вследствие чего нарушается ее функциональность.
Самыми распространенными причинами гепатомегалии являются:
- Интоксикация печени.
- Сердечно-сосудистые патологии.
- Аутоиммунные гепатиты.
- Поликистоз.
- Вирусные и инфекционные поражения печени.
Характерными симптомами гепатомегалии печени в пожилом возрасте являются боли в области правого подреберья, тошнота, изжога, кожная сыпь, неприятный запах изо рта. Также у престарелого пациента изменяется цвет кожи и глазных склер.
Если увеличена печень у пожилого человека, ему нужно пройти соответствующее лечение. В обязательном порядке нужно соблюдать диету стол №5. Также пациенту назначаются гепатопротекторы, диуретики, поливитаминные комплексы. Если есть инфекционные или вирусные поражения печени, то в обязательном порядке назначаются антибиотики или противовирусные средства соответственно.
Полностью вылечить гепатомегалию нельзя. Цель терапия – приостановить дальнейшее прогрессирование заболевания и улучшить качество жизни пациента.
Гемангиома, говоря простыми словами, представляет собой скопление сплющенных эндотериальных трубок, между которым есть перегородки. Размер опухоли небольшой – порядка 2-7 мм. Однако бывают случаи, что новообразование в диаметре превышает 20 сантиметров.
Гемангиома поражает не только печень, но и желчный пузырь, а также близлежащие к печени органы. Несвоевременная терапия чревата появлением метастазов – в таких случаях спасти пациента практически нереально.
Медики предполагают, что причинам формирования опухоли являются хронические гепатиты, длительный прием стероидов и гормональных контрацептивов, цирроз, воспалительные процессы в желчном пузыре.
Характерные признаки недуга:
- Боли в области правого подреберья. Носят тянущий приступообразный характер.
- Чувство жжения в эпигастральной области.
- Пищеварительные расстройства.
- Изменение цвета кожи и глазных склер.
- Горечь во рту.
- Астения, повышенная утомляемость.
Гемангиому печени у мужчин в пожилом возрасте, да и у престарелых женщин, нужно удалять хирургически. Но если размер новообразования небольшой, то предпочтительна выжидательная тактика, то есть пожилому пациенту нужно будет регулярно проходить обследования и отслеживать динамику патологии.
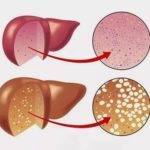
Самая распространенная причина гепатоза – сахарный диабет 2 типа. Вследствие повышенного уровня сахара в крови происходит жировая инфильтрация органов гепатобилиарной системы и нарушается липидный обмен. Нередко гепатоз сопровождается атеросклерозом.
Также причинами недуга могут стать:
- Токсические поражения печени.
- Алкоголизм.
- Несбалансированное питание. На здоровье гепатобилиарной системы негативно сказываются сладости, жирные блюда, полуфабрикаты, фаст-фуд, консервы.
- Дефицит белка и витаминов в рационе.
- Длительный прием гепатотоксических препаратов, в числе которых цитостатики, антибиотики, анаболические стероиды, НПВС.
Симптомами жирового гепатоза являются пищеварительные расстройства (диарея, тошнота, абдоминальные боли), горечь во рту, появление ксантом на веках, тупые боли в области правого подреберья. При пальпации печень увеличена в размере и болезненна. В старости у людей с гепатозам также изменяется цвет ладоней, а у мужчин увеличиваются в размере грудные железы.
Принято лечить жировой гепатоз консервативно, то есть при помощи диеты и препаратов. Из меню в обязательном порядке убираются продукты с высоким содержанием простых углеводов и жиров. Основу рациона составляют овощи, фрукты, каши, постные сорта мяса. Что касается медикаментов, то пациенту назначаются эссенциальные фосфолипиды или другие гепатопротекторы.
Если пожилой человек диабетик, то надо принимать гипогликемические средства, либо колоть инсулин (при диабете 1 типа). В случае, когда гепатоз сопровождается атеросклерозом, обязательно надо принимать статины и поливитаминные комплексы, в которых содержатся ненасыщенные жиры Омега-3 и Омега-6.
Причиной тому является тот факт, что цирроз быстро прогрессирует, часто сопровождается осложнениями, может вызывать асцит, перитонит и даже внутренние кровотечения. Цирроз тяжелой степени может вызывать печеночную кому и печеночную недостаточность – в таких случаях вероятность летального исхода очень велика.
По словам специалистов, к развитию цирроза предрасполагают следующие факторы:
- Хронический алкоголизм.
- Жировой гепатоз, хронический гепатит.
- Аутоиммунный гепатит.
- Холангит.
- Сахарный диабет.
- Галактоземия.
- Ожирение.
- Нарушение пассажа желчи по желчевыводящим протокам.
- Холецистит, желчнокаменная болезнь.
- Болезнь Вильсона-Коновалова.
- Сердечная недостаточность.
- Поражение печени глистами, в частности альвеококками и эхинококками.
Цирроз печени у пожилых людей прогрессирует стремительно. Характерными симптомами недуга являются острые боли в области правого подреберья, сухость во рту, появление желтых пятен на веках, пищеварительные расстройства. Также у больного изменяется цвет кала и мочи, развивается желтуха, отмечается кровоточивость десен.
Понижается уровень гемоглобина, вместе с тем повышается уровень СОЭ и лимфоцитов. Также у больного отмечается нарушение выработки печеночных ферментов.
Цирроз лечится консервативно. Пациенту нужно в обязательном порядке соблюдать щадящую диету и питьевой режим. Категорически противопоказано принимать алкоголь и любые гепатотоксичные средства.
Медикаментозная терапия предусматривает применение гепатопротекторов, ферментов, мочегонных препаратов. Если у человека на фоне цирроза повышается артериальное давление, то терапия дополняется бета-1-адреноблокаторами, сартанами или блокаторами кальциевых каналов.
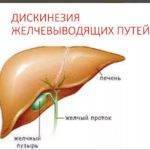
Развивается ДЖП вследствие врожденных пороков желчевыводящих путей, несбалансированного питания, постоянных стрессов, хронического некалькулезного холецистита, нейроциркуляторной дистонии, сахарного диабета, пищевых аллергий, поражений глистами. Также к патологии предрасполагают ожирение, атеросклероз и даже заболевания щитовидной железы.
Характерными признаками дискинезии являются:
- Боли в области правого подреберья. Могут носить острый приступообразный характер.
- Повышенное потоотделение.
- Головные боли.
- Метеоризм.
- Астения, повышенная утомляемость.
- Неприятный запах изо рта. Запах гнилостный и резкий.
- Появление желтого налета на языке.
- Горький привкус во рту.
- Желчные колики. Они могут сопровождаться учащенным сердцебиением и приступами паники, не исключены даже онемения конечностей.
- Изменение цвета кала. Он приобретает светло-желтый или сероватый оттенок.
- Пожелтение кожи и глазных белков.
Вылечивать ДЖП проще, чем вышеперечисленные заболевания. Пациенту достаточно соблюдать диету, принимать гепатопротекторы и желчегонные средства. Могут быть назначены успокоительные медикаменты, чтобы предотвратить развитие желчных колик и приступов тахикардии.
источник
Определить, что означают боли в правом подреберье и болит ли именно печень, может только специалист. Часто пациенты, уверяя, что страдают от болезни печени, даже не знают в каком месте она находится, а при обследовании у них выявляют заболевания соседних органов. Узнать, как болит печень полезно всем, поскольку в теле человека работу этого органа по незаменимости и постоянству можно сравнить только с сердечной мышцей.
Печень у людей — непарный многофункциональный орган, относится к паренхиматозным, что означает отсутствие полости внутри, полное заполнение тканями и клетками. Ее не зря называют «биохимической фабрикой».
Именно здесь синтезируется масса необходимых для поддержания здоровья веществ (белки, витамины, гормоны, средства для свертывания крови и антисвертывания, иммунной защиты). Это орган, поставляющий энергию для жизни клеток, депо крови. Одновременно занимается переработкой шлаков, избавляет организм от токсических веществ, участвует в пищеварении.
Расположение можно определить, как правый верхний угол брюшной полости. Спереди прикрыта ребрами. Самая верхняя точка находится на уровне пятого ребра. Нижний край обычно слегка выступает из правого подреберья. Левой долей печень уходит в эпигастральную зону и располагается над желудком.
На задней поверхности имеет ямки, в которые плотно входят верхний полюс правой почки и головка поджелудочной железы. Нижней гранью прикрывает желчный пузырь с протоками и изгиб двенадцатиперстной кишки.
Чтобы точно узнать где болит печень, необходимо выяснить с какой стороны начинается боль, куда распространяется, ее характер, сопутствующую симптоматику.
Внутри печени находятся печеночные клетки (гепатоциты), сосуды, желчные протоки. Вся структура делится на дольки. В них отсутствуют нервные окончания. И все же в вопросе «может ли болеть печень» врачи уверены, что может, но боль формируется не в паренхиме органа, а в нервных рецепторах глиссоновой капсулы, окружающих его.
Для этого орган должен увеличиться в размерах (отек, переполнение кровью, воспаление, новообразование) и растягивать капсулу. Интенсивность болей напрямую зависит от силы натяжения. Боль в печени может быть связана с внешним давлением на капсулу и брюшину со стороны увеличенных «соседей».
Другой вариант — переход воспалительной реакции на прилегающие листки брюшины (перигепатит), очень богатой нервными окончаниями. Причины болей в области печени могут быть связаны с патологией самого органа или окружающих, различают функциональные и органические.
Причины боли в печени функционального характера в отличие от органических снимаются после прекращения действия раздражающего фактора, отдыха, нормализации питания или успокаивающих процедур. К ним относятся:
- алкогольная интоксикация при однократном приеме спиртосодержащих напитков;
- физическое перенапряжение;
- стрессовое состояние;
- переедание жирной, мясной пищи;
- бесконтрольный прием медикаментов.
К органическим причинам можно отнести все заболевания печеночной паренхимы. Они нарушают структуру гепатоцитов, вызывают некроз и замену на нефункционирующую соединительную ткань. Почему болит печень у конкретного человека, можно узнать только после досконального обследования. Подробнее отличительные признаки и течение заболеваний мы рассмотрим ниже.
Боль в области печени имеет разную «окраску», ее пациенты описывают с эмоциональным оттенком, что подчеркивает длительность страданий человека.
Если больной указывает, что «ноет в подреберье справа», следует понимать — процесс имеет хроническое течение, часто запущен. Функциональные боли не бывают ноющими. Обычно одновременно беспокоит чувство тяжести после еды и физических нагрузок или без причины.
Тянущие тупые боли распространяются кверху и в спину (в область шеи, лопатки, плечо). Усиливаются при волнениях, наклонах. Сопровождаются тошнотой, вздутием живота, отрыжкой, неустойчивым стулом. Появление желтушности склер и кожи предполагает переход заболевания в острую стадию, возможно без достаточно выраженной интенсивности болей. У пациентов развивается слабость, зуд кожи.
Боль тупого характера наиболее похожа на патологию гепатобилиарной системы. Фиброзная капсула растягивается по всей поверхности, поэтому боль не имеет яркой локализации. Дифференцировать заболевание возможно с помощью обследования.
Одновременно следует учитывать другие симптомы. Например, при новообразованиях тупая боль сопутствует похудению, признакам печеночной недостаточности, выражена уже в поздней стадии болезни.
О высокой интенсивности болевого синдрома говорят определения «сильная» и «острая боль». Усиление боли после периода «побаливания» связано с растущей опухолью, кистой, абсцессом печени. Необходимо обратить внимание на характер температуры (быстрый подъем с ознобом и резкий спад при абсцедировании), потерю аппетита, расстройства стула, умеренную желтушность склер.
Гепатиты не вызывают сильных болей. Она связана с приступом желчекаменной болезни. Возникает внезапно, локализуется посредине правого подреберья, сопровождается рвотой. Иррадиирует в межлопаточную область, в правую ключицу, плечо, низ живота. Длится до суток, стихает постепенно.
Волнообразная пульсация соответствует частоте сердечных сокращений. Это можно понять, положив одну руку на область подреберья, а другую на пульс. Возможна при пороках сердца (недостаточности трехстворчатого или аортального клапанов). При увеличении печени ее можно видеть по колебанию мышц.
Редкая патология — аневризма печеночной артерии тоже сопровождается пульсирующей болью. Застой при недостаточности кровообращения вызывается слипчивым перикардитом, митральным стенозом.
Переполнение кровью центральных вен ведет к повышению давления в портальной системе и кислородному голоду гепатоцитов. Печень значительно увеличивается, возникает некроз в центре долек, замена на соединительную ткань (кардиальный цирроз). Больные жалуются на выраженную тяжесть, тошноту. Сочетается желтушность и цианоз кожных покровов.
Резкая боль в области печени не является признаком поражения печеночной ткани. Это присуще острому холециститу. Боль иррадиирует вправо и вверх, в шею, нижнюю челюсть, лопатку. Возникает внезапно, сопровождается ознобом, повышением температуры, рвотой. Приступ желчной колики провоцируется тряской, физической нагрузкой, нарушением диеты.
Если болит печень, то обязательно находятся симптомы, указывающие на сбой работы паренхимы, нарушения пищеварения, обменных процессов. Чаще всего боли усиливаются после употребления в пищу жирных блюд, алкоголя, бега, физической нагрузки.
Признаком боли в печени могут быть:
- раздражительность, слабость, апатия;
- отрыжка с тухлым запахом;
- кожный зуд;
- тошнота;
- пожелтение склер и кожи;
- темная моча;
- серый кал;
- головная и мышечная боли (в спине и ногах);
- сосудистые «звездочки» (телеангиэктазии) на лице, животе, плечах, груди;
- склонность к кровоточивости десен;
- у мужчин на первое место выходит жалоба на половую слабость, а у женщин — на бесплодие.
Главная опасность болезней печени заключается в слабовыраженной симптоматике. Пациенты обращаются к врачу в стадии необратимых изменений (жировой дистрофии, цирроза). При хроническом течении боли вообще могут отсутствовать.
Приходится учитывать, какие симптомы связаны со вторичной патологией соседних органов и по ним устанавливать диагноз. Этим занимаются квалифицированные доктора. А пациенты должны ориентироваться, когда боль в районе печени требует быстрого вызова «Скорой помощи».
Срочная помощь врача необходима, если:
- снять боль домашними средствами не удается;
- появилась рвота с желчью;
- боль в подреберье справа носит режущий характер, возникла внезапно;
- заметно пожелтение склер и кожи;
- значительно повысилась температура.
Нарушение функции возможно при отягчающем воздействии факторов, человек может даже не догадываться, что болит печень.
Даже однократный прием значительного количества спирта вызывает тяжелую интоксикацию. При болях в подреберье справа наутро после выпивки печень выполняет задачу по переработке этилового спирта и страдает сама:
- с помощью фермента алкогольдегидрогеназы расщепляет его до малотоксичных веществ;
- часть гепатоцитов подвергается токсическому воздействию и не в состоянии работать;
- дополнительная нагрузка вызывается закуской с обильной жирной мясной пищей, острыми блюдами;
- прием лекарственных средств от головной боли и снимающих похмелье вреден для органа.
Часто при попытке заняться физическими упражнениями, бегом, длительной ходьбой, люди жалуются, что «заболело под ребрами справа». Это становится причиной отказа от занятий. Длительное отсутствие физической активности приводит к детренированности организма.
При беге в печени скапливается повышенный объем венозной крови. Особенно страдают те люди, кто не привык правильно дышать. У них диафрагма не способствует перекачиванию крови из венозного русла. Острое увеличение размеров перерастягивает капсулу, поэтому человек чувствует боль.
Для преодоления симптома и продолжения занятий рекомендуется:
- короткий отдых, тогда боль исчезнет самостоятельно;
- продумать постепенное увеличение нагрузки и технику дыхания;
- не есть за 2 часа до тренировок.
Бесконтрольный прием лекарственных средств, особенно антибиотиков (из группы макролидов, пенициллинов, цефалоспоринов), успокаивающих и стимуляторов нервной системы, приводит к накапливанию токсических веществ в печени. Продукты распада выводятся из организма с желчью. При этом они успевают нарушить вязкость желчи в более густую сторону, вызвать застой и нарушение оттока.
Токсическое действие может вызвать индивидуальную непереносимость, наличие заболевания, о котором человек не догадывается. Появляются боли, вздутие живота, желтуха, зуд кожи. Практически симптомы можно расценивать, как острый медикаментозный гепатит. Для его формирования достаточно недельного срока.
Лечить такое состояние следует отменой всех препаратов и применением гепатопротекторов. Быстро появляется положительный результат. Органические поражения печени могут быть воспалительного и другого характера. Мы остановимся на некоторых из них.
Воспаление печени, длящееся до полугода, считается острым гепатитом. Врачи инфекционисты занимаются выявлением и лечением острых вирусных гепатитов. Гепатит A — начинается как респираторное заболевание с повышения температуры, головных болей, слабости.
Ноющие боли в печени возникают через 3 недели. Вместо них, возможно чувство тяжести, вздутие живота. Желтуха появляется на 2–4 день. На ее фоне состояние пациента улучшается. Все признаки постепенно исчезают, человек выздоравливает.
Гепатит B — длится до двух месяцев. Болевой синдром нарастает постепенно от ноющего характера до тупого чувства тяжести. Начало с повышения температуры, общей слабости, вялости. Характерно увеличение печени, признаки желтухи.
При гепатите D — типичных симптомов нет, он сопутствует гепатиту В, переносится легче. Гепатит E — отличается, кроме признаков интоксикации, сильными болями в области печени и над пупком. Иногда с болевого синдрома начинается заболевание. Врач-инфекционист назначает лечение в зависимости от формы.
Вирусные гепатиты B и C известны своим переходом в хроническое течение. Что можно сделать для предотвращения нежелательной трансформации, не всегда зависит от желания пациента и врача. Боли в правом подреберье носят постоянный характер, у некоторых усиление только при нарушении диеты и приеме жирной пищи.
Локализация неточная: пациенты отмечают боли то в эпигастрии, то в области пупка. Возможна тошнота и рвота, метеоризм, чувство дискомфорта, проявляются все симптомы гепатита. Причина подтверждается по биохимическим тестам крови, анализам мочи, выявлением маркеров, УЗИ. При необходимости проводят компьютерную томографию.
Что делать при боли в печени и как лечить заболевания подробнее можно узнать в этой статье.
Цирроз печени — болезнь, нарушающая структуру и функцию печеночной паренхимы. Заболевание отличается необратимым характером: участки печеночной ткани заменяются на рубцы. Прогрессирование приводит к печеночно-почечной недостаточности.
Боли в печени тупого характера постоянны. Различают несколько видов циррозов:
- алкогольный — вызван хроническим алкоголизмом;
- вирусный — итог хронического вирусного гепатита;
- медикаментозный — при токсическом воздействии лекарств;
- первичный билиарный — вызывает патология наследственного типа;
- застойный — при сердечной недостаточности.
На фоне болей появляются другие признаки: умеренное повышение температуры, резкая слабость, потеря веса, увеличение живота (асцит) при выпоте жидкости из сосудов в брюшную полость, желтушность и зуд кожи, расширение поверхностных околопупочных вен, интоксикация головного мозга с психическими изменениями. Биопсия подтверждает диагноз, позволяет установить степень потери функции печени. В лечении требуется гемодиализ, трансплантация органа.
Заболевание вызвано метаболическими нарушениями, в результате которых гепатоциты наполняются жировыми включениями и разрушают нормальную структуру ткани. Стеатоз чаще наблюдается у хронических алкоголиков, тучных людей, при нарушении обменных процессов (сахарный диабет). Боли в печени сопровождают активацию процесса, имеют тупой характер. Хорошо снимаются при нормализации питания, отказе от алкоголя.
При доброкачественном характере опухоли (аденомы, узловая гиперплазия, гемангиомы, кисты) начинают вызывать боли в случае значительного роста, сдавливания паренхимы и растяжения капсулы изнутри. По типу боль ноющая, постоянная. Возможны тошнота и рвота.
Рак печени тоже длительно сопровождается ноющими болями, но при этом у пациента повышена температура, нет аппетита, нарастает слабость, постоянно вздут живот. Печень увеличена, пальпация усиливает боль.
Если болит печень у человека, перенесшего операцию по поводу разных злокачественных опухолей, то с большой вероятностью можно подозревать метастазы. Подобные боли всегда вызваны терминальной стадией онкозаболеваний других органов (желудка, кишечника, молочной железы, пищевода, легких, головного мозга, поджелудочной железы).
Чаще всего метастазы в печень дают рак желудка, толстого кишечника, легких, пищевода. Боли постоянны, отягощаются температурой, потерей веса, слабостью, тошнотой, асцитом. Не бывает болей при метастазировании злокачественной опухоли предстательной железы, гортани, яичника, матки, почки и мочевого пузыря.
Ощущения при заболеваниях подпеченочных органов очень похожи на боли в печени. К ним можно отнести:
- приступ аппендицита;
- правостороннюю почечную колику;
- внематочную беременность и аднексит у женщин;
- холециститы;
- болезни кишечника (Крона, язвенный колит, глистная инвазия).
Иногда приходится дифференцировать боли с остеохондрозом. Отдельный разговор о болях в печени можно вести при травматических повреждениях органа, паразитарных заболеваниях, абсцессах.
Существует множество болезней и поражений, которыми занимаются разные специалисты. Начинать обследование следует с обращения к терапевту. Затягивание угрожает утратой возможности к выздоровлению.
источник