Форум по китайской медицине
- Этот форум является некоммерческим, вы можете
поддержать его работу и развитие:
- Список форумов‹Мануальная медицина‹Технологии.
- Изменить размер шрифта
- Версия для печати
- FAQ
- Регистрация
- Вход
Егор » Пн мар 02, 2009 2:41 pm
mayapron » Пн мар 02, 2009 2:57 pm
Егор » Пн мар 02, 2009 3:26 pm
mayapron » Пн мар 02, 2009 4:05 pm
Егор » Пн мар 02, 2009 4:13 pm
Dr.Arthur » Вт мар 03, 2009 11:41 am
Никто не возражает против интуиции и талантов, но мануальная медицина наука очень точная, просто суждения о ней основываются зачастую на неаутентичных примерах.
Теперь по сути вопроса «брахиалгия — печень».
Данный феномен конечно же не только неврологический, но и патобиомеханический. Если кратко, то распространение боли с миофасциальной точки зрения хорошо описано (последнее издание Д.Симонс), но всегда наличествуют и структурные дисфункции, которые только лишь применяя акупунктуру или МФР не устранить. Я имею ввиду реберные дисфункции справа — обычно ребра 2-5, редко 6 (опишу по порядку):
1. подняты вверх — это механика называется «ручка ведра вверх»,
2. кроме того имеется сублюксация этих рёбер — обычно кзади и
1-е) приводит к одышке справа, точнее — «вдохнуть еще может, выдохнуть не может». Кстати это часто приводит к включению дополнительных вдыхательных мышц, прежде всего лестничных, отсюда часто вовлекается в процесс 1-е ребро справа (поднимается, не может опустится) — боль усиливается в надключичной ямке справа, там появляется венозная сеть и отечность, припухлость, присоединяются боли по типу плексита, вегетативные расстройства в руке и т.д.
2-е) приводит к фиксации ребер на вдохе, т.е. «вдохнул, выдохнуть не может» — есть только небольшой резерв вдоха. Эта сторона грудной клетки эмфизематозна, больной тревожен (из-за сдавления органов средостения, вагуса и диафрагмального нерва), не может уснуть. Голова наклонена направо, в грудном отделе С-сколиоз с выпуклостью влево на уровне 3-4 позвонка.
3-е) так как 2-5 ребра фиксированы и ограничивают всю реберную механику, происходит ограничение торзионной механики рёбер, которая имеет непосредственное отношение к соответствующим грудным позвонкам. Отсюда ограничение ротации туловища.
Я обозначил только основное, не обсуждая висцеральную сторону вопроса, т.к. это усложнит восприятие проблемы.
Иначе говоря непосредственным «виновником» оказываются конкретные ребра. Нарушение их механики может иметь первично»респираторное» происхождение (нарушение дыхания вследствие брохита, плеврита, эмоциональный стресс и т.д.) или первично структурное происхождение (травма).
Это конечно не исключает первично органические проблемы.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Система пищеварения очень важна для организма, поэтому о том, что такое желчный пузырь, где находится и как болит, должен знать каждый. Этот орган также относится к пищеварительному тракту и выполняет очень важную функцию для всей системы в целом. Многие даже не представляют, что такое желчный пузырь, где находится этот орган и какие болевые ощущения могут говорить о его патологии. Данный орган располагается рядом с печенью, с которой имеет соединение желчными протоками. Именно такая близость в расположении довольно часто влияет на то, что болезненность этого органа похожа на боли в области печени. Пузырь полый, имеет форму груши, отличительная черта — зеленоватый оттенок.
Роль желчного пузыря в системе пищеварения человека огромна. Главной задачей этого органа является накопление и выведение жидкости, вырабатывающейся печенью. Желчь является едва ли не главным элементом процесса переваривания пищи. Она помогает организму усваивать жиры и способствует перемещению пищи по кишечнику. Размеры органа совсем небольшие, длина — от 8 до 14 см, в ширину он от 3 до 5 см, вместимость пузыря — 40 мл. Однако если появляются признаки заболевания, то эти параметры могут изменяться, что легко определяется методом пальпации на приеме у доктора.
Боли в желчном пузыре могут говорить о том, что в этом органе возникли некоторые патологические процессы, которые должны быть быстро и точно диагностированы. Именно от того, как быстро и правильно человек начнет лечить свой пузырь, будет зависеть эффективность терапии и всего состояния организма.
Чтобы не запустить патологические изменения этого важного органа, необходимо знать, как болит желчный пузырь. Определить тяжесть состояния и точно поставить диагноз больному может только специалист. В данном случае, если появились боли в области желчного пузыря, следует незамедлительно обращаться к гастроэнтерологу. Признаки, которые могут указывать на заболевания пузыря:
- боли в правом подреберье;
- сильная тошнота, приводящая к рвоте;
- горький привкус в ротовой полости;
- жирный налет на языке;
- покраснение языка;
- цвет мочи ярко-желтый, мутный.
Часто многие принимают болезнь пузыря за боли в области печени. Еще неприятные ощущения могут отдавать в спину, поясницу, плечо и лопатку с правой стороны. Как бы то ни было, обращаться за консультацией к врачу все же необходимо.
Все вышеописанные симптомы могут проявляться приступообразно и проходить через 2-3 часа. Если же работа органа нарушена серьезно, то человек может почувствовать сухость в ротовой полости, повышение температуры и учащенное сердцебиение.

- воспаление или холецистит;
- наличие камней;
- дискинезия путей;
- опухолевые образования.
Лечение пузыря должно назначаться в каждом случае индивидуально и только специалистом. Патологии желчного пузыря:
- Холецистит — воспаление пузыря. Оно может быть 2 типов: хроническое и острое. При этом нарушаются желчевыделительные функции органа. Человек с таким заболеванием постоянно чувствует ноющие боли справа в подреберье. Ухудшение состояния может произойти после приема острой и жирной пищи, яиц, алкоголя.
- Камни. Где болит при желчнокаменном заболевании? Ответ прост: во всей брюшной полости с акцентом на правом подреберье. Камни образуются в результате оседания холестерина, который находится в желчи. Сами по себе камни не представляют никакой опасности, когда находятся внутри органа. Вся серьезность их наличия проявляется, когда они начинают перемещаться. Тогда может закупориться желчный проток, идущий к кишечнику. Что делать, если в желчном пузыре появились камни? Растворить их, если у больного нет диабета. Диагностировать наличие камней поможет ультразвуковое обследование.
- Дискинезия. Нарушается двигательная функция желчного пузыря. Из-за такого сбоя поступление жидкости (желчи) в двенадцатиперстную кишку нарушается.

- гипотоническая дискинезия — понижение двигательной активности пузыря;
- гипертоническая — повышение активности движения желчного пузыря.
При гипотонии пузыря больной чувствует ноющие болевые ощущения в подреберье с правой стороны, тошноту и вздутие. Такое состояние приводит к образованию камней. При гипертонии желчного пузыря у больного наблюдаются внезапные приступообразные болевые ощущения.
О возможном наличии новообразования в желчном пузыре могут говорить следующие признаки: сильная потеря веса, желтуха, слабость и асцит.
Лечить и обследовать желчный пузырь может только врач-гастроэнтеролог. После того как доктор проведет осмотр больного и выслушает его жалобы, он может назначить дополнительные обследования, которые помогут уточнить диагноз, например УЗИ или анализы.
Холецистит необходимо лечить в первую очередь строгой диетой. В нее входят ограничения употребления жирных продуктов, алкоголя и газированных напитков, кондитерской выпечки и свежего хлеба. Диета при болях в желчном пузыре рекомендует употребление мяса и рыбы нежирных видов, чуть подсушенных хлебобулочных изделий. При приступах боли в желчном можно употреблять болеутоляющие препараты, но о том, как снять боль, должен рассказать доктор. Ко всему прочему, людям, страдающим болезнями желчного пузыря, назначают в обязательном порядке противомикробные препараты и средства от паразитов. С целью улучшения оттока желчи рекомендуется терапия желчегонными средствами.
Хирургическая операция на желчном пузыре проводится только тогда, когда лечить орган терапевтическими методами уже нет смысла. Удаление желчного пузыря сегодня проводят несколькими способами.
Первый — традиционная полостная операция. Второй, более современный и менее травматичный, — лапароскопия (через небольшие отверстия в брюшине). Помимо таблеток снять боли можно и народными средствами. В любой аптеке вы найдете ромашку, цветки календулы, перечную мяту, бессмертник песчаный и т.д. Все эти лекарственные травы помогают облегчить симптоматику заболевания.
Однако полностью полагаться на народные средства не стоит, лучше обратиться за помощью к специалистам.
С болью в области печени сталкивается масса людей после 30 лет. Почувствовав такое недомогание, можно заподозрить холецистит. Симптомы недомогания чаще всего возникают после обильных застолий с жирной, жареной пищей и спиртным.
Крайне часто патология выявляется совершенно случайно, во время различных обследований. Доказано, что симптомы воспаления желчного пузыря у женщин наблюдаются значительно чаще, чем у мужчин. Это связано с приемом противозачаточных средств и вынашиванием детей.
Симптомы холецистита появляются вслед за проникновением в желчный пузырь вирусной инфекции либо вследствие застаивания желчи.
Симптоматика разных форм холецистита схожа. Иногда недуг протекает совсем без симптомов. Начальная стадия холецистита всегда проявляется резкой, внезапной болью справа, в области печени. Длится она недолго и через некоторое время проходит сама. Прием обезболивающих средств также помогает снять приступ.
По истечении нескольких дней боль возвращается, сопровождаясь высокой температурой, дурнотой и рвотой. Появляются симптомы отравления организма — сильная потливость, нарушение сна, пропадает аппетит. У человека желтеет кожа и глазные яблоки, возникает сильнейшая тахикардия. Частота пульса может достигать 280 ударов в минуту. Это очень тревожный признак. Больного нужно срочно госпитализировать.
Все формы холецистита характеризуются расстройством стула. Внезапно появившаяся диарея говорит об обострении недуга. Но может возникнуть и задержка стула.
Ни в коем случае нельзя лечить заболевание самостоятельно. Признаки холецистита схожи с симптомами многих других, не менее опасных, недомоганий.
Чтобы не вызвать осложнений и перехода недуга в хроническую форму, не нужно делать поспешных выводов о характере недомогания. Необходимо безотлагательно обратиться к врачу для назначения адекватного лечения. Терапия будет зависеть от типа и симптоматики болезни.
Начальная стадия острого обструктивного воспаления у больных начинается с желчной колики. Характеризуется приступом дурноты и острой болезненности в области подреберья с правой стороны и пупа. Если пациент до этого употреблял жирные продукты, признаки будут более выраженными.
Острая форма недуга проявляется следующими симптомами:
- пронзительная, сильная боль, тошнота, рвота, чувство горечи во рту;
- быстрое поднятие температуры до 40°C, лихорадка, озноб;
- сильная интоксикация организма;
- значительное увеличение печени.
Основным признаком острой формы холецистита являются интенсивные болевые ощущения в районе подреберья, справа. Возникают они спонтанно, чаще всего ночью и отдают в область пупа и солнечного сплетения. Малейшее касание зоны правого подреберья вызывает сильные страдания.
Острое течение болезни можно определить при помощи симптома Ортнера. Легкое постукивание по правой дуге ребер намного болезненнее, чем по левой.
Показателями интенсивности воспаления при обструктивном холецистите служат частота пульса, наличие лихорадки, болезненность в области печени.
Во время регрессии температура тела падает, нормализуется пульс, боли стихают.
Если недуг прогрессирует, наблюдается постоянная тахикардия, повышенная температура и стойкая болезненность под правым ребром. Общее состояние больного вялое, аппетит отсутствует, нарушен сон. СОЭ увеличена до 50 мм/ч.
Немного по-другому протекает бескаменный острый холецистит. Симптоматика проявляется сильной интоксикацией организма, резким повышением температуры тела, приливным потом. Боли чаще всего не локализованы и разной интенсивности.
В отличие от обструктивной формы заболевания, для которой желтуха нехарактерна, при бескаменной проступает желтизна кожи и белков глаз.
Больным с диагнозом острого холецистита очень важно вовремя обратиться к врачу, чтобы не спровоцировать формирование хронического заболевания.
У мужчин и женщин пожилого возраста симптомы острого воспаления могут быть невыраженными и носить общий характер. Часто наблюдается вялость, рвота, упадок сил, анорексия.
Хронический холецистит, как правило, формируется на фоне различных инфекций. Вирусы и простейшие организмы попадают в желчный пузырь через кровь, лимфу или непосредственно из ЖКТ.
Одной из причин возникновения хронической формы недуга может быть инвазия паразитами. Например, лямблиозный холецистит приводит к выраженной дискинезии желчных путей, сопровождаясь воспалительным процессом и нарушением функций органа.
Если все признаки недуга проявляются одновременно и ярко, врач с легкостью поставит верный диагноз. Но случается, что симптоматика хронического воспаления не выражена. Наблюдается какой-то один признак, а остальные остаются незамеченными. В этом случае недуг долгое время протекает в скрытой форме.
Диагностика еще больше осложняется существованием двух типов хронического воспаления — бескаменного и калькулезного. В последнем случае клиника болезни осложняется наличием в желчном пузыре подвижных камней.
Можно выделить несколько основных моментов, сопутствующих клинической картине.
- В своем классическом проявлении холецистит сопровождается болезненными ощущениями в районе правого бока и солнечного сплетения. При этом боль чаще всего отдает в плечо и под лопатку справа, иногда в область груди и левый бок. В этом случае создается абсолютное ощущение, что у человека сердечный приступ. Для хронической формы недуга характерна тупая, ноющая боль, длящаяся несколько дней.
- Чаще всего дискомфорт проявляется после употребления жирной, острой или обжаренной пищи, газированной воды, спиртного. Нередко появляется рвота, и повышается температура.
- При бескаменной форме патологии пожелтение кожи и белков глаз обычно отсутствует. Желтушность проявляется лишь при калькулезном воспалении. Но в случае нарушения процесса желчеотделения желтизна кожных покровов может появиться и при бескаменном воспалении.
- Хронический холецистит, отягощенный печеночной коликой, сопровождается интенсивными, приступообразными болезненными ощущениями. В районе ЖКТ появляется чувство тяжести и распирания. Снять приступ помогут обезболивающие препараты.
- Вопреки распространенному мнению, рвота не относится к главным симптомам хронического воспаления. Это, скорее, показатель сопутствующего недуга. Во время ремиссии рвотный рефлекс, как симптом, появляется после нарушения предписанной диеты или в результате потрясения.
Хронический холецистит формируется не сразу. Нерегулярный прием пищи, редкие обеды с употреблением жирных, острых или жареных продуктов приводят к спазму круговой мышцы. Неумеренное потребление выпечки и сладостей, большого количества яиц, недостаток в рационе клетчатки провоцирует атонию или гипотонию, воспаление слизистой.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При последующем развитии заболевания процесс расширяется, захватывая соседние области. Возникают спайки с печенью, желудком, кишечником.
В запущенных случаях стенки воспаленного органа покрываются небольшими нарывами, появляются изъявления и очаги некроза. Это может вызвать прободение и излитие желчи наружу.
Клиника перманентного недомогания отличается признаками длительного течения в сторону прогрессии с периодически возникающими обострениями. Характеристика недуга определяется присутствием воспаления в желчном пузыре и расстройством функции поступления желчи в двенадцатиперстную кишку из-за развившейся дискинезии.
Именно чувство боли служит главным признаком недомогания. Локализация, насыщенность и длительность ощущения зависит от:
- типа дискинезии желчевыводящих протоков;
- наличия дополнительных отклонений в работе желудочно-кишечного тракта;
- формирования осложнений.
Хронической бескаменной патологии свойственны болезненные ощущения в районе левого бока или под ложечкой. При этом больной обращает внимание, что они становятся интенсивнее и продолжительнее после праздничных застолий, распития спиртных или газированных напитков, активных физических нагрузок.
Обычно боль при холецистите имеет непрерывный, ноющий характер. В некоторых случаях может ассоциироваться с чувством тяжести в районе печени.
При возникновении различных осложнений боли делаются сильнее и меняют свое расположение. При неосложненном воспалении они отдают лишь в правую верхнюю часть туловища: плечо, лопатку или ключицу. Развившиеся осложнения могут спровоцировать постоянные болезненные ощущения, которые становятся сильнее во время наклонов или скручиваний корпуса. Сильные взмахи правой рукой тоже могут вызывать неприятные ощущения.
Если больной игнорирует болевые приступы и не обращается к доктору, хронический холецистит может спровоцировать рост камней в желчном пузыре.
Заболевание холециститом обычно приводит к нарушениям пищеварения. Выражаются они постоянной изжогой, отрыжкой тухлыми яйцами (даже на пустой желудок), чувством горечи во рту.
Пациент жалуется на метеоризм, распирание живота, понос или запор. Значительно реже отмечается тошнота, рвота горечью. Если наблюдается атония или гипотония желчного пузыря, рвота облегчает состояние больного, снимая приступ и чувство тяжести в боку.
Для гипертонической дискинезии характерно усиление болезненности после рвоты. В этом случае рвотные массы содержат некоторое количество желчи. Чем сильнее застой желчи, тем больше ее обнаруживается в содержимом желудка.
Рвота часто появляется на фоне несоблюдения предписанной диеты, спортивных нагрузок или эмоционального стресса.
Особое внимание при диспепсии нужно уделить состоянию стула. Его густота и частота позывов нередко свидетельствует о возникновении осложнений или формировании вторичных эндемий.
Одним из достоверных признаков холецистита может служить цвет стула. Окраска экскрементов при патологии чаще всего светлая, иногда совсем белая. Это объясняется малым количеством желчи, поступающей в двенадцатиперстную кишку.
Во время обострения заболевания появляется типичный признак воспалительного процесса — подъем температуры. Обычно она не превышает 38°C, но при обострениях недуга или развитии осложнений может достигать 40°C.
Подъем температуры тела, сопровождающийся обильным потоотделением и ознобом, наблюдается на фоне гнойного воспаления желчного пузыря.
У обессиленных и пожилых людей температура может сохраняться нормальной даже в случае гнойного холецистита. Это объясняется пониженной адаптацией ослабленного организма к окружающей среде.
Помимо рассмотренных выше признаков, характерных для всех групп населения, существует ряд симптомов, присущих лишь определенному кругу больных.
Например, у аллергиков заболевание желчного пузыря почти всегда становится причиной кожного зуда, крапивницы. Возможно появление отека Квинке.
Нельзя не упомянуть про типичные симптомы холецистита у женщин, перешагнувших 50-летний рубеж. При этом происходят сбои в работе вегетососудистой и эндокринной системах, в психоэмоциональном состоянии. Появляются симптомы ПМС:
- угнетенность, плохое настроение, плаксивость и раздражительность;
- мигрень;
- набухание и болезненность молочных желез;
- отечность лица, кистей рук;
- онемение конечностей;
- постоянные изменения артериального давления.
Очень часто предменструальный синдром выступает не как недомогание гормонального характера, а как один из симптомов холецистита. Надо уметь отличать их друг от друга.
Все характерные признаки ПМС появляются за несколько дней до начала регулов и исчезают немедленно после их прихода.
Симптомы хронического холецистита не всегда бывают ярко выраженными. Скорее, наоборот, недомогание прикрывается прочими недугами. Поэтому у разных больных в симптоматике доминируют приметы какой-то одной группы. Такое положение значительно усложняет диагностику болезни.
Признаки холецистита можно условно разделить на следующие виды:
- желудочно-кишечный — больные жалуются в основном на диспепсические явления. Боли в этом случае не выражены или совсем отсутствуют;
- неврастенический — выражается невротическим синдромом;
- кардиальный — свойственны жалобы на стенокардию, нарушение ритма, кардиалгию. Такие симптомы холецистита нередко отмечаются у мужчин старше 45 лет;
- ревматический — сопровождается аритмией, неустойчивостью ЭКГ;
- тиреотоксический — симптомами являются тремор рук, раздражительность, сильная потливость, нервные срывы, снижение веса;
- солярный — проявляется признаками поражения солнечного сплетения.
Верно диагностировать симптомы холецистита можно лишь в том случае, если больной незадолго до приступа не получал никаких лекарств.
Не исключено появление холецистита и у детей. Внимательный родитель без труда заметит первые симптомы недомогания у своего ребенка:
- желтый налет на языке;
- частая потеря аппетита, легкое подташнивание.;
- периодическое расстройство стула — жидкий стул сменяется запором;
- жалобы на болезненные ощущения и тяжесть в районе печени.
Эти симптомы могут указывать не только на холецистит, но и на другие патологии желудочно-кишечного тракта. Поэтому нужно в течение некоторого времени следить за состоянием здоровья ребенка, чтобы не просмотреть достоверные признаки недуга:
- болезненная пальпация области печени и желчного пузыря;
- потеря аппетита, частая отрыжка протухшими яйцами;
- метеоризм и постоянное урчание в животе.
В редких случаях может подняться температура. При этом не исключено появление резких болей в правом боку.
Каждому родителю нужно помнить, что признак острого живота возможен не только при холецистите. Так может начинаться приступ аппендицита.
Любые жалобы ребенка на болезненность в области живота должны насторожить членов семьи. Следует незамедлительно обратиться к врачу за консультацией и ни в коем случае не делать самостоятельных выводов о характере недомогания.
Заболевание желчного пузыря, как правило, наблюдается только в цивилизованных странах мира. Признаки недуга выявляются во всех возрастных группах населения, но чаще всего страдают люди после 40 лет. Уровень заболеваемости холециститом составляет примерно 7 случаев на 1 тыс. человек. В последнее время наблюдается тенденция к росту числа больных, что связано с повышением благосостояния населения.
Холецистит — это очень коварная болезнь. При возникновении начальных симптомов недуга, главными из которых являются рвота, отрыжка, болезненность в районе печени, диспепсия, нужно не мешкая обратиться к врачу. Только верно поставленный диагноз и своевременно начатая терапия помогут предотвратить осложнения. Не стоит заниматься самолечением. Ни к чему хорошему это не приведет.
Желчный пузырь — небольшой орган, играющий важную роль в процессе пищеварения, за счет накопления желчи и выброса ее в полость двенадцатиперстной кишки. Заболевания желчевыводящих протоков и пузыря встречаются у людей всех возрастов и особенно часто поражают женщин в возрасте после 50 лет. Все они сопровождаются определенными болевыми ощущениями и рядом характерных проявлений, по которым можно заподозрить именно эту конкретную болезнь.
Желчный пузырь — непарный орган пищеварительного тракта, представляющий собой полое грушевидное образование, наполненное желчью. Основная его роль в процессе пищеварения состоит в том, чтобы концентрировать выработанную печенью желчь, накопить ее и в определенный момент вывести в просвет кишечника. Анатомически орган состоит из тела и шейки, соединенной протоком с тонким кишечником. Стенки данных образований состоят из слизистого, мышечного и серозного слоев.
Патологический процесс может затрагивать любую из структур гепато-билиарной системы и приводить к серьезным нарушениям процесса пищеварения и обмена веществ в организме. Наиболее распространенными состояниями являются:
- Желчнокаменная болезнь — диагностируемая при обнаружении в пузырной полости единичных и множественных конкрементов.
- Холестероз — обменное заболевание, обусловленное неполадками в работе жирового обмена и отложением на слизистых оболочках холестериновых бляшек, что приводит к застою содержимого.
- Колика осложнение, возникающее при выходе камня в холедох.
- Острый и хронический холециститы — воспалительные процессы, вызванные бактериальной флорой, возникающие на фоне каменной болезни и других патологий. Острый холецистит считается опасным для здоровья и жизни состоянием. Он появляется на фоне колики и требует хирургического вмешательства.
- Дискинезии — возникают при ослабленной или неслаженной работе мышечного слоя и сфинктера, обеспечивающего порционное поступление желчи в двенадцатиперстную кишку. В результате этого, пузырное содержимое задерживается в его полости, поступает в пищеварительный тракт в недостаточном количестве и не может обеспечить нормальный процесс пищеварения.
- Травмы — изолированные повреждения желчного пузыря встречаются редко, поскольку данный орган защищен ребрами. Обычно сочетаются с травмами других органов брюшной полости
- Паразитарные заболевания — наиболее распространены среди детей, однако могут встречаться и у взрослых женщин. Чаще всего встречаются лямблиозы, описторхоз и фасциолез.
- Опухоли — различают доброкачественные и злокачественные новообразования самого пузыря и его протока. Также желчный может поражаться при опухолях близкорасположенных органов, например, при раке головки, общий желчный проток сдавливается растущей опухолью, что приводит к застою желчи и появлению симптомов пузырной патологии.
Данные заболевания сопровождаются диспептическими явлениями и болевым синдромом. Важно внимательно следить за собственным состоянием, отмечать характер болей, их локализацию и причины возникновения. Знание этого поможет врачу заподозрить определенную болезнь, обследовать пациента и выставить окончательный диагноз.
Подробнее о болезнях желчного пузыря в данном видео.
Для всех патологий желчного пузыря характерная типичная локализация боли. Чаще всего она локализуется под правым ребром, реже — в подложечной или околопупочной областях. При хроническом холецистите отмечается иррадиация болей в правое плечо, руку, кисть, лопатку, спину. Сопутствующая патология поджелудочной железы, возникающая вследствие нарушения переваривания жиров из-за недостатка желчи, сопровождается иррадиацией боли в левую половину живота, груди, левую руку.
При присоединении панкреатита может отмечаться опоясывающая болезненность, напоминающая больным «тугой корсет или пояс». При осложнении основного заболевания реактивным гепатитом, отмечается болевой синдром над всей поверхностью печени.
В случае травм, сопровождающихся не только повреждением пузыря и протока, но и разрывом полых органов, их содержимое поступает в брюшную полость и вызывает перитонит, проявляющийся сильными болями во всем животе.
Уточнить локализацию боли и заподозрить ту или иную патологию врач может с помощью основного метода обследования — пальпирования. При этом выявляются свойственная болезни «пузырная симптоматика»:
- Симптом Кера — отмечаются болезненные ощущения при незначительном давлении на пересечение нижнего ребра справа и прямой мышцы живота (ее край).
- Симптом Мерфи — дискомфорт при глубоком вдохе, в то время как специалист равномерно надавливает пальцами в вышеуказанной точке.
- Симптом Грекова — появление болезненных ощущений при легком постукивании ребром ладони по краю двенадцатого ребра справа. Данный симптом обязательно проверяется с двух сторон, с целью сравнения интенсивности болевых ощущений.
- Симпом Георгиевкого — появление болезненности, которая ощущается при надавливании пальцем в правом подреберье, а именно между ножками грудино-ключично-сосцевидной мышцы. При этом они возникают в области шеи и отдают вниз, по ходу диафрагмального нерва, ветви которого частично иннервируют печень и желчные пути.
Важно! Изредка боль может иррадиировать в левую половину грудной клетки, имитируя приступ стенокардии или инфаркт. Дифференцировать данные состояния помогут срочная ЭКГ и УЗИ органов брюшной полости.
При хроническом холецистите и желчнокаменной болезни боли носят ноющий и давящий характер. Приступ колики, в том случае, когда камень попадает к холедох и не может выйти из него в просвет кишечника, сопровождается интенсивными, колющими или режущими болевыми ощущениями, усиливающимися при изменении положения тела.
Онкологические патологии крайне тяжело диагностировать вследствие того, что болевой синдром отсутствует или выражен незначительно. Вместо этого наблюдается незначительное чувство тяжести и дискомфорта в правой половине живота, которое не настораживает пациентов и приводит к позднему обращению к специалисту и несвоевременному выявлению болезни.
К факторам, провоцирующим возникновение неприятных ощущений, относят:
- Приемом обильного количества жирной, жареной пищи. Под воздействием липидов, специальные рецепторы, локализованные в слизистой кишечника, посылают желчному пузырю импульс к опорожнению. В случае патологии, данный процесс затруднен, что приводит спазму мускулатуры и возникновению болезненных ощущений.
- Приступы колики провоцируются чрезмерной физической нагрузкой, в особенности той, во время которой происходит тряска организма (прыжки, бег, езда на велосипеде). При этом происходит смещение конкрементов в пузырной полости, некоторые из них могут выходить в просвет протока и привести к возникновению острой колики.
- Усиление болей часто наблюдается после сильных стрессов, чрезмерных психоэмоциональных нагрузок, нередко отмечается на фоне нарушений сна или бессонницы.
Важно! Знание факторов, провоцирующих возникновение приступов боли, поможет врачу быстрее определиться с правильным диагнозом и назначить соответствующее лечение.
Пузырные патологии проявляются не только болевым синдромом. Существует ряд характерных клинических признаков, благодаря которым можно заподозрить поражение органов гепато-билиарной системы.
Наиболее часто пациенты предъявляют жалобы на:
- Ощущение неприятного, горького привкуса во рту.
- Тошноту, рвоту, возникающую после приема жареного, снижение аппетита.
- Лихорадка при остром воспалительном процессе.
- Вздутие живота, чередование поносов и запоров.
- Пожелтение кожи, зуд, обесцвечивание кала и потемнение мочи — при обтурационной желтухе, осложняющей течение желчнокаменной болезни.
- Общую слабость, повышенную утомляемость, снижение толерантности к физическим нагрузкам.
Степень выраженности симптомов зависит от стадии заболевания, сопутствующих патологий и индивидуальных особенностей организма пациента. Основываясь на клинических проявлениях, а также данных дополнительных исследований, врач-гастроэнтеролог подбирает соответствующее лечение.
Важно! Не стоит игнорировать болевые ощущения, чувство дискомфорта, возникающее в правой подреберной области и другие неприятные проявления. Боль является признаком неполадок в организме, при ее появлении необходимо обратиться к врачу с целью диагностики и лечения.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плечевой сустав – один из самых сложных во всем организме. Природа наделила его максимальной функциональностью. Однако неправильное использование нарушает его работу, влечет за собой воспаления, припухлости, разрушение суставной сумки и даже нарушение целостности сухожилий. Как и любой другой механизм, плечевой сустав работает даже при неправильной эксплуатации некоторое время, после чего «ломается» — человек испытывает боль в плече, подвижность сустава падает.
Источником боли в верхних отделах плеча может быть заболевание шеи. Подобная боль охватывает всю верхнюю конечность до пальцев. Обостряется боль во время движения головой, нередко сочетается с частичным нарушением чувствительности. В таких случаях во время диагностики часто выявляются грыжи шейного либо грудного отделов позвоночника. Ухудшаются свойства пораженных дисков, промежутки между ними укорачиваются, нервные окончания пережимаются, человек чувствует боль. В это же время в месте передавливания нерва развивается припухлость тканей, они интенсивнее сжимаются и болят еще сильнее.
Капсулит – достаточно нечастое явление. При данном заболевании пациент испытывает боль в плече, сложность отведения руки за спину, поднимания ее вверх. Симптомы нарастают медленно.
Нарушение функции манжетки бывает после нехарактерной работы рукой, например, отделочных работах на потолке. Больной чувствует боль не сразу, а спустя сутки при попытке поднять руку.
Тендобурсит – это заболевание, при котором воспаляется суставная сумка. При этом заболевании сухожилия мускулатуры кальцифицируются. Боль острая, движения рукой значительно затруднены, пациент жалуется на острые боли во всей конечности от шеи до кончиков пальцев.
Заболевания, вызывающие боль в плече:
1. Воспаление сухожилий сустава – тендинит. Причина его – чересчур интенсивные нагрузки на сустав. Во время физической работы, например, распилки древесины, сухожилия плотно взаимодействуют с поверхностью сустава, поэтому возникает боль и раздражение.
2. Тендинит бицепса – это мышца – сгибатель, находящаяся на верхней части плеча. При этом заболевании постоянно болит плечо, причем боль усиливается при прощупывании мышцы и при движении конечности. Если же сухожилие мышцы разрывается полностью, можно заметить припухлость в форме шара.
3. Бурсит – это частый спутник тендинита, который также появляется при длительном перенапряжении. Но при бурсите опухает сустав.
4. Отложение солей. Это явление проявляется при поднимании руки вверх. При отложении солей связки становятся жесткими. Чаще всего соли откладываются под ключицей и лопаткой. Такие нарушения именуют «синдромом столкновения». Обнаруживаются они у людей старше 30 лет. Боль появляется вдруг, она достаточно сильна и не проходит при любом положении руки. Тяжело отодвинуть руку от тела даже на 30 сантиметров. Но в ряде случаев отложение солей никак себя не проявляет и выявляется только при рентгене.
5. Генетическое нарушение формирования сустава.
6. Травма сустава. Например, у молодежи или спортсменов нередко наблюдается возвратная форма вывиха плеча. У людей зрелого и преклонного возрастов травмы этих тканей обычно бывают следствием возрастных дегенеративных процессов.
7. Новообразование.
8. Перерастяжка связок плеча. Это явление характерно для бодибилдеров. При перерастяжке сустав становится нестабильным, поэтому многие упражнения спортсмен сделать не может. Может также надорваться хрящевое кольцо.
9. Боль отдает при заболеваниях внутренних органов (печени, сердца, воспалении легких, радикулите, новообразованиях в грудной клетке).
10. Плечелопаточный периартроз. Боль в плече является основным признаком этого заболевания. Боль со временем усиливается настолько, что больной не может спать по ночам. Она может быть очень разнообразного характера от тупой до жгучей.
11. Разрыв сухожилия.
12. Неврогенная патология, при которой нарушается чувствительность шеи и верхних конечностей.
13. Грыжи или протрузии дисков шейного отдела позвоночника.
14. Артрит, артроз сустава.
По тому, в каком направлении есть скованность движения, врач может определить, какая именно часть сустава поражена:
- Если болит при движении руки в сторону и вперед, значит поражено супраспинальное сухожилие,
- Если болит при повороте руки вдоль своей оси во внешнюю сторону при фиксированном у бока локте, значит поражено инфраспинальное сухожилие,
- Если в таком же положении болит при повороте руки во внутреннюю сторону, поражено подлопаточное сухожилие,
- Если болит в области бицепса, во время движения нижней части руки внутрь, это может быть поражение бицепса.
Заболевание представляет собой воспаление капсулы и сухожилий плечевого сустава. При этом как хрящ, так и сам сустав остаются целыми. Основные признаки его – это боль в плече. На периартрит и остеохондроз приходится 80% всех заболеваний, вызывающих боль в плечах. Это очень распространенное заболевание, поражающее одинаково часто представителей обоих полов. Обычно признаки болезни появляются после ушиба плеча или перегрузки его непривычной деятельностью. Заболевание коварно тем, что с момента прецедента и до появления первых симптомов недомогания может пройти от трех до семи суток.
В ряде случаев причиной периартрита являются заболевания внутренних органов, например, левая сторона может быть поражена вследствие инфаркта миокарда. Первичное заболевание ухудшает кровообращение в области сустава, не имеющие подпитки волокна сухожилий становятся хрупкими и трескаются, припухают, развивается воспаление.
Правая сторона поражается при заболеваниях печени.
Достаточно частое явление — периартрит у женщин, которым удалили молочную железу, ведь в процессе вмешательства нарушается кровообращение не только в груди, но и в прилегающих к ней тканях. Кроме этого, во время вмешательства могут быть повреждены сосуды или нервы.
Боли могут быть как слабыми и появляться только при определенных движениях, так и очень острыми, кроме этого, пациент не может завести руку за спину, двигаться, преодолевая сопротивление. В зависимости от тяжести заболевания его можно вылечить за месяц или практически невозможно вылечить, если речь идет о хроническом процессе. При хронической форме заболевания плечо буквально каменное. Но такое заболевание иногда, через несколько лет само собой проходит.
Признаки миалгии: тупая, ломящая боль в мускулатуре, иногда острая боль, уменьшение амплитуды движений.
Причины миалгии: нехарактерные или очень сильные физические нагрузки, переохлаждение, растяжение или разрыв волокон, вирусная инфекция.
При миалгии следует дать мышце отдохнуть пару дней, втереть обезболивающее и противовоспалительное местное средство (мазь или крем). Если боль вызвана только перетружением мышцы, но она цела, можно потихоньку ее растягивать, но очень аккуратно.
В том случае, если причина миалгии – вирусное заболевание, боль пройдет сразу после выздоровления. Если же боль в мышцах плеча является следствием серьезной травмы, скорее всего, понадобится помощь специалиста.
Если спустя пять дней боль не пройдет – нужно обязательно посетить доктора.
Необходимо исключить более тяжелые травмы. Может быть, необходимо пройти курс лечения миорелаксантами.
Артроз плечевого сустава относится к хроническим заболеваниям. Состояние пациента медленно ухудшается. При артрозе происходит деградация хряща сустава, а также близлежащих тканей. Поверхности сустава теряют гладкость, местами покрываются остеофитами (солевыми шипами). Эти процессы протекают очень медленно. Но боль в плече является первым признаком развития артроза. Временами боль облегчается, после физической работы обостряется, амплитуда движений уменьшается. Все ткани сустава охватываются воспалением, тогда сустав припухает, ткани, окружающие его краснеют и становятся горячими.
Недалеко от плечелопаточного сустава находится нервное сплетение плеча, страдающее при длительном воспалении. Если на суставе уже образовались остеофиты, при движении иногда слышен хруст, движения болезненны и тяжелы. Несмотря на медленную прогрессию, состояние пациента постепенно ухудшается, рука двигается все хуже. Если заболевание протекает много лет, формируется стойкое ухудшение амплитуды движения (контрактура).
В области плечевого сустава могут развиться три формы артрита:
1. Остеоартрит – это заболевание развивается при дегенеративных возрастных процессах в тканях, когда суставной хрящ перестает предохранять поверхности сустава от трения друг о друга. Заболевание это больше характерно для лиц после пятидесяти лет.
2. Ревматоидный артрит – заболевание является системным, воспаление охватывает синовиальную оболочку сустава, может быть у людей любого возраста, причем всегда симметрично.
3. Посттравматический артрит – одна из разновидностей остеоартрита, развивающаяся после травм (смещение, трещина сустава или разрыва мышцы).
Боль в плече – это самый явный и первый признак артрита, она увеличивается при движении и со временем становится все сильнее. Ухудшается состояние при смене погоды. Кроме этого уменьшается амплитуда движения руки, пациент не может сам расчесать волосы или снять книгу с верхних полок. Иногда при движении рукой пациент слышит щелканье.
На более поздних стадиях заболевания сустав болит и по ночам, мешая спать.
Диагностируется заболевание с помощью рентгена. Лечение может осуществляться как консервативными методами (лекарства, лечебная зарядка, прогревания), так и оперативными.
Дыхание таких больных учащено и поверхностно. Плевритом чаще болеют представительницы слабого пола. Иногда боль отдает даже в область живота.
В ряде случаев плеврит сочетается с воспалением легких, в таком случае в груди болит ноюще и тупо.
Остеохондроз шейного отдела – очень распространенное заболевание, поражающее в равной степени представителей обоих полов. Чаще остеохондроз развивается у лиц, длительно находящихся в одной и той же позе, мало двигающих головой (офисные работники), а также совершающих одни и те же движения головой.
При остеохондрозе шейного отдела нарушается работа вегетативной нервной системы, кровообращение, а также появляется болевой синдром. Чаще всего болит шея, однако нередко боль отдает в плечо. Боль провоцируется костными наростами, появляющимися на боковых поверхностях шейных позвонков. Эти наросты травмируют нервные окончания и вызывают боль. Чем сильнее поражен позвоночник, тем интенсивнее боль. По тому, какие именно участки шеи или плеча болят, врач может определить, какие именно позвонки поражены заболеванием.
Так, боль в области надплечья говорит о поражении третьего и четвертого шейных позвонков.
Плечо, надплечье и шея болят, если поражены четвертый и пятый шейные позвонки. Плечо может неметь по своей наружной части.
Если заболевание развивается между пятым и шестым позвонками, болит плечо и предплечье, боль отдает в 1-й и 2-й пальцы верхней конечности. Может нарушиться чувствительность пальцев.
Задняя поверхность руки болит, если патология расположена между шестым и седьмым позвонками.
Если на дисках образовалась грыжа, боли очень интенсивны и находят приступами. Усиливаются они во время движения.
Диагноз осуществляется при осмотре и опросе пациента. Для уточнения его проводится рентген, МРТ. Излечиться полностью от остеохондроза невозможно.
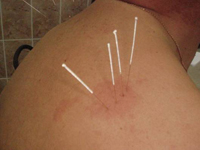
1. Спать на жесткой, но удобной поверхности.
2. Постараться меньше двигать больной рукой.
3. В первые часы появления боли приложить к плечу лед, со вторых суток можно делать согревающие компрессы и растирания.
4. Массировать больное место с использованием подогретого масла круговыми движениями.
5. Принять обезболивающее средство на основе парацетамола или ибупрофена.
6. Если затронута шея, поможет корсет, делающий ее неподвижной.
7. Руку обездвиживать полностью не следует, так как это может привести к развитию контрактур.
8. Делать лечебную физкультуру. По поводу упражнений лучше поговорить с врачом. На зарядку следует тратить не больше 20 минут, чтобы не перетруждать больной сустав. Кроме этого, могут помочь массаж и иглоукалывание.
9. Чтобы движения рукой не доставляли сильной боли, следует подобрать наиболее удобные положения, а проще всего это сделать в заполненной ванной водой.
1. Наклонить голову к правому плечу и зафиксировать положение на 15 секунд. Не спеша поднять голову прямо, после чего наклонить к левому плечу.
2. Медленно повернуть голову вправо и зафиксировать положение на 5 секунд. Повторить в другую сторону.
3. Поднять плечи, опустить их, перевести вперед, отвести назад. Опустить голову как можно ниже, упереться подбородком в грудь, запрокинуть голову назад.
4. Круговые движения плечами назад и вперед. Повторить в каждую сторону не меньше 10 раз.
В зависимости от причины боли в плече можно использовать мази для улучшения кровообращения, снятия боли, воспаления, снятия отечности, ускорения восстановления тканей.
Большинство мазей обладают либо согревающим эффектом, либо охлаждающим, они снимают воспаление и боль. Такие средства хороши, если боль в плече является результатом легкой травмы.
В разогревающие кремы входят: вытяжка красного перца, метилсалицилат. Эти препараты не следует наносить тут же после ушиба. Ведь сразу после травмы пораженное место нужно охладить.
Через несколько суток после травмы можно наносить разогревающий крем, а также при болях, вызванных остеохондрозом, миозитом, бурситом, хроническом артрите или артрозе.
Охлаждающие препараты можно наносить на поврежденное плечо тут же после растяжения или ушиба. В составе этих препаратов часто бывают эфирные масла, ментол, спирт, обезболивающие компоненты, разжижающие кровь.
При бурсите и тендовагините можно использовать противовоспалительные препараты, в том числе с йодом.
В состав мазей, используемых при болях в плече и шее, могут входить следующие компоненты:
- метилсалицилат – это производное аспирина. Снимает боль и воспаление,
- кетопрофен – снимает воспаление,
- ибупрофен – обезболивает и снимает воспаление,
- индометацин – снимает воспаление и боль,
- диклофенак – используется при ревматических болях, снимает воспаление и обезболивает,
- яд пчел – усиливает кровообращение, снимает боль, ускоряет регенерацию тканей,
- яд змей – по эффекту напоминает яд пчел,
- камфара – местнораздражающий препарат, снимает боль,
- ментол – местнораздражающее средство, отвлекает и тем самым снимает боль,
- вытяжка из горчицы или перца – улучшает кровообращение, повышает температуру тканей, ускоряет обменные процессы в них.
Автор: Пашков М.К. Координатор проекта по контенту.
источник













