Боли в правом подреберье, отдающие в спину, — довольно распространенная жалоба пациентов клиник. На самом деле это неспецифический симптом, который появляется при нарушении работы различных органов. Болезненность в данном случае может свидетельствовать о проблемах с печенью, желчным пузырем, почками и даже сердцем. Именно поэтому здесь нельзя обойтись без помощи специалиста.
Почему возникают боли в этой области?
В правой верхней части грудной полости расположены такие органы, как: печень, желчный пузырь и поджелудочная железа. Безусловно, чаще всего боли в правом подреберье, отдающие в спину, лопатку или руку связаны именно с нарушением работы пищеварительного тракта.
- В первую очередь стоит упомянуть о различных заболеваниях печени, которые чаще всего являются причиной болезненности. Подобный симптом свидетельствует об остром гепатите — в таких случаях наблюдается повышение температуры, слабость, желтуха. Кстати, воспаление печени может быть вызвано инфекцией или же возникнуть в результате отравления ядами, лекарствами и алкоголем.
- Колющая, резкая боль в правом подреберье возникает при остром холецистите (воспалительный процесс в желчном пузыре). К причинам также можно отнести желчнокаменную болезнь и дискинезию желчевыводящих путей. При заболеваниях желчного пузыря наблюдаются и другие симптомы — боль значительно усиливается после употребления жирной пищи и отдает в плечо или лопатку, в некоторых случаях возможна тошнота и сильная рвота, а иногда и лихорадка.
- Опоясывающие боли, в правом подреберье отдающие в спину пульсацией, часто являются симптомом острого панкреатита — болезни, сопровождающейся воспалением тканей поджелудочной железы. Приступы в подобном состоянии крайне тяжелые и сопровождаются не только болью, но и постоянной тошнотой, непрекращающейся рвотой, слабостью, повышением температуры.
- К причинам дискомфорта можно отнести язву двенадцатиперстной кишки. Пациенты с таким диагнозом страдают от острых приступов боли, которые возникают как на голодный желудок, так и после приема пищи (иногда и в ночное время), а также тошноты, рвоты с кровью, вздутия и метеоризма.
Следует отметить, что болезненность может свидетельствовать и о совершенно других нарушениях — с ними также стоит ознакомиться.
- Сердечная недостаточность нередко ведет к застою крови в легких и печени, что сопровождается распирающей болью с правой стороны.
- У некоторых людей аппендикс расположен совсем рядом с печенью, поэтому к появлению болезненности может привести и воспаление отростка кишки.
- Боли в правом подреберье, отдающие в спину, иногда возникают при заболевании почек. Например, дискомфорт часто является результатом мочекаменной болезни, пиелонефрита и т. д. Следует отметить, что подобные нарушения также сопровождаются проблемами с мочеиспусканием, а также повышением температуры тела.
Болит правое подреберье: что делать?
В подобных случаях не стоит заниматься самолечением или игнорировать боль. Да, дискомфорт можно устранить при помощи спазмолитических и обезболивающих препаратов. Но к врачу необходимо обратиться в любом случае, так как здесь важно определить причину возникновения болевых приступов, а для этого необходимы дополнительные обследования и анализы.
Синдром «правого подреберья» является индикатором большого количества разных заболеваний, однако бывает так, что дискомфорт в правой части тела беспокоит и вполне здоровых людей.
В этой области находятся такие важные органы как почка, поджелудочная железа, желчный пузырь, печень, диафрагма. Сейчас мы поговорим о том, что может вызвать боль в спине, правом подреберье и в правом боку.
Боль в правом подреберье может быть результатом определенных болезней:
Если посмотреть на статистику, то основная масса людей жалуются на боль в правом подреберье из-за заболеваний желчного пузыря.
Если болит справа под ребром спереди, причиной могут быть заболевания таких органов, как:
- гепатит, цирроз, застой желчи;
- острый или хронический холецистит, желчекаменная болезнь;
- панкреатит, рак поджелудочной;
- язва 12-перстной кишки и аппендицит;
- диафрагмальные грыжи;
- инфаркт миокарда или при стенокардия;
- опоясывающий лишай;
- плеврит, пневмония;
- лямблиоз. амебиаз, описторхоз .
В этой области чаще всего болят травмы нижних ребер, межреберные нервы, правая почка, надпочечник, нижняя полая вена.
Чаще всего боль в данной области связана с патологией правой почки – пиелонефрит (хронический или острый).
Если болевые ощущения отдают в спину, тогда причины могут быть в следующем:
- Воспалена печень, при вирусных гепатитах и других отклонениях в работе органа;
- При травмах кишечника, желчного пузыря и правой части диафрагмы;
- При грыже позвоночника, остеохондрозе, артрозах межпозвонковых суставов;
- При воспалении желчного пузыря и дискинезии желчевыводящих путей ;
- При панкреатите, язве и других патологиях поджелудочной железы;
- При почечной патологии, абсцессах, гнойниках и камнях в почках.
- Острый и хронические гепатиты. цирроз, рак печени, паразитарные поражения правой доли печени.
- Пиелонефриты, гидронефроз, апостематозный нефрит, опухоли почек на поздних стадиях.
- Хронический каькулезный и некалькулезный холециститы вне обострения, холангиты.
- Колиты легкой степени, дивертикулез кишечника.
- Опухоли надпочечников.
Постоянная боль характерна для опухолей, метастатических поражений внутренних органов, паразитарных кист печени, переломов ребер.
Очень часто боль в правом подреберье возникает при физической нагрузке (беге, быстрой ходьбе), которая может носить покалывающий или ноющий характер. Как правило, причина возникает в том случае, если эта нагрузка началась резко и с высоким темпом.
Соответственно при такой нагрузке усиливается кровоток, и большой поток крови направляется в печень, вызывая растяжение ее капсулы, и рефлекторно проявляется болью.
Наиболее опасная форма заболевания развивается бурно, сопровождается ярко выраженными симптомами:
- сильной приступообразной болью в области желчного пузыря;
- ухудшением самочувствия;
- тошнотой и многократной рвотой;
- повышением температуры тела;
- отсутствием аппетита;
- нарушением пищеварения (запором, диареей, повышенным газообразованием в кишечнике).
Основным симптомом хронического холецистита является боль в правом подреберье – длительная либо приступообразная, отдающая в лопатку и правое плечо. Она может распространяться на достаточно широкую область грудной клетки и спины. Иногда боль сопровождается слабостью, кардиалгией, лихорадкой и другими признаками.
Вне обострений больной время от времени испытывают тупую боль в эпигастральной области и в правом подреберье. Во время обострений симптомы хронического холецистита сходны с признаками острой формы заболевания.
Пока камни находятся в желчном пузыре, больной может даже и не догадываться о своем недуге. Заподозрить данное заболевание человек сможет только во время первых настораживающих признаков: горечь во рту, дискомфорт в правом подреберье, изжога, отрыжка и тошнота.
Если камень из желчного пузыря выходит в желчные протоки, то в этот момент возникает приступ желчнокаменной болезни (желчная колика).
Другие общие симптомы: слабость, недомогание, снижение аппетита, тошнота, рвота, головная боль, боль в мышцах и суставах, обильное потоотделение.
Боли в области поясницы в первые дни не имеют четкой локализации, затем они точно определяются на уровне больной почки. Боль может отдавать в подреберье, пах, половые органы. Боли усиливаются при движении, кашле, а также по ночам. Мочеиспускание становится учащенным и болезненным.
Несмотря на не специфичность симптоматики заболевания, можно выделить некоторые признаки хронического пиелонефрита, на которые следует обратить внимание.
- беспричинное повышение температуры в вечернее время до 38оС и выше,
- быстрая утомляемость, слабость,
- частые головные боли,
- ощущение того, что поясница постоянно мерзнет,
- возникновение болевых ощущений в области поясницы, особенно при ходьбе,
- частые позывы в туалет,
- изменения цвета мочи, ее помутнение,
- появление у мочи нехарактерного неприятного запаха.
Клиника заболевания зависит от наличия сопутствующих урологических болезней и от его патогенеза.
В целом гепатит С #8212; это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С). При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Если болит справа под ребрами, терапевт обычно назначает консультацию у следующих специалистов:
- Гастроэнтеролог;
- Инфекционист;
- Кардиолог;
- Гинеколог;
- Хирург;
- Травматолог;
- Эндокринолог;
- Невропатолог.
Не установив точный диагноз в лечебном учреждении, запрещено заниматься самолечением. При возникновении острой боли рекомендуется вызвать скорую медпомощь, приложить холод (если это способствует снятию болевых ощущений).
В данном случае нельзя принимать обезболивающие препараты, чтобы не исказить клинические симптомы и не затруднить постановку правильного диагноза.

Интенсивность болевых ощущений определяется особенностями воспалительного процесса, а также его нахождением. Возникновение болевых ощущений при заболевании органов. расположенных и в других местах живота, происходит при распространении таких ощущений по нервным волокнам.
Причинами возникновения болевых ощущений могут быть:
- плохое и нерегулярное питание:
- злоупотребление жирными и острыми продуктами питания;
- злоупотребление алкоголем;
вирусная инфекция, попадающая в организм.
- воспаление печени;
- травмирование кишечника;
- воспаление желчного пузыря и желчевыводящих путей;
- заболевание панкреатитом, а также патология поджелудочной железы;
- грыжа позвоночника, остеохондроз, артроз межпозвонковых суставов;
- почечные патологии, абсцессы, гнойники и камни в почках.
Острые боли, которая возникает в правом подреберье, может являться следствием заболевания желчного пузыря. Причиной могут быть: инфицирование, злоупотребление жирной пищей или камни. которые находятся в желчном пузыре, которые провоцируют в нем воспаление – холецистит. Острый холецистит может сопровождаться жгучими болями и ощущаться в плече и лопатке.

Ноющие или давящие ощущения в правом боку подреберья могут быть результатом заболевания желчевыводящих путей.
Пульсирующие и распирающие боли в правом боку характерны для панкреатита. Они могут иметь опоясывающий характер. Сопровождается рвотой и повышенной температуро й. Они отдают в спину и усиливаются в лежачем положении. Больным становится легче в сидячем положении, наклонившись вперед.
Колющие боли возникают при заболевании правой почки. Эти заболевания вызывают болезненные ощущения в спине и боли в правом боку. В случае инфицирования правой почки, в ней образуется абсцесс. Острые в виде схваток боли в правом боку могут быть результатом развивающейся закупорки мочеточника камнем. Это, так называемая, почечная колика.
Она может появиться у больных после неумеренного питья или интенсивного физического напряжения. Такие боли в правом боку бывают резкие и интенсивные. Больной все время ищет удобную для себя лежачую позу, чтобы уменьшить их интенсивность. В процессе выпадения камня такие острые ощущения постепенно прекращаются и сменяются на тупые в правой части спины.

Для людей, у которых аппендикс располагается высоко под печенью, при его воспалении могут возникать аналогичные боли в правом подреберье. Такие болевые ощущения могут быть следствием воспаления правого легкого.
Еще одним из симптомов, который сопровождается болевыми ощущениями, которые могут отдавать в правый бок, может быть остеохондроз. Поскольку все внутренние органы иннервируются с нервными окончаниями спинного мозга в грудном отделе позвоночника, то боли при остеохондрозе иногда трудно различить от болей в правом боку, которые характерны для заболевания внутренних органов. Одним из признаков таких болей в правом боку при остеохондрозе является их усиление при интенсивном движении.
Если имеет место такое ущемление спинномозговых корешков в определенной части грудных позвонков, то появляются характерные болевые ощущения, которые отдают в спину.
В любом случае точный диагноз причины болевых ощущений в правом подреберье, можно установить только на основании результатов анализов и клинических исследований.

Для профилактики причин заболеваний, вызывающих болезненное состояние в подреберье и боли в правом боку, необходимо выполнять следующие требования:
- один раз в два года обратиться к врачу и проверить печень, почки и внутренние органы;
- откажитесь от регулярного и частого употребления алкоголя;
- не пользуйтесь бесконтрольно различного рода лекарствами без консультации с врачом;
- не используйте бесконтрольно желчегонные препараты;
старайтесь выполнять все требования безопасности при работе с вредными веществами;
- постарайтесь исключить общение с людьми, которые болеют гепатитом. Соблюдайте правила профилактики при общении с такими людьми;
- не пренебрегайте необходимыми прививками против инфекционных заболеваний;
- не злоупотребляйте жирной пищей;
- выполняйте необходимые меры, предупреждающие застоя желчи в пузыре и желчных ходах ;
- соблюдайте диету ;
- дневной рацион дробите на 4—5 приемов. Принимайте пищу небольшими порциями;
- сохраняйте спокойствие при различных стрессовых ситуациях;
- больше двигайтесь, регулярно занимайтесь спортом, делайте гимнастику для брюшного пресса, а также самомассаж брюшной области.
Нужно всегда помнить, что даже незначительные боли в правом боку, возникающие в области правого подреберья, отдающие в спину, нельзя лечить самостоятельно или рассчитывать на то, что проблема разрешится сама собою.
источник
Онкологические заболевания на ранних стадиях имеют множество нетипичных симптомов, заподозрить по которым их очень сложно. Однако ранняя диагностика, своевременное начало терапии помогают сделать лечение рака более успешным. Поэтому важно отслеживать у себя появление нетипичных симптомов тяжелого заболевания. Иногда возникает боль в спине при онкологических заболеваниях. Материал рассказывает, почему происходит, о чем свидетельствует, какие меры следует предпринимать при ее появлении.
Боли в спине могут быть признаком рака мягких тканей, внутренних органов. Основная причина, по которой проявляются спинные боли при развитии онкологического процесса – эродирование неприятных ощущений позвоночнику. В спинномозговом канале расположено большое количество нервных пучков, нервы из которых расходятся от позвоночного столба различным частям организма, органам. На других участках организма находятся нервные пучки («солнечное» сплетение – наиболее крупный), от которых нервы отходят к разным органам, тканям, в том числе, спине.
Развиваться клиническая картина способна по нескольким сценариям:
- При онкологическом процессе организма атипичные клетки активно делятся, образуя опухоль, разрастание тканей. Новообразование может сдавливать нервные окончания (в зависимости от своего расположения). Если злокачественное образование сдавило нерв, имеющий точку выхода на спине, то боль будет эродировать туда.
- Аналогичным образом, если образование сдавливает нерв, исходящий из позвоночника, то боль будет возникать в месте сдавливания. Эродировать может в другие участки, органы, ткани. Вызывать состояние способны доброкачественные, недоброкачественные образования.
- Еще одна причина, по которой может развиться симптоматика – сдавливание опухолью, локализованной в мягких тканях спины, кровеносных сосудов, артерий. Давление в них повышается из-за невозможности нормального тока крови. Возникают неприятные ощущения;
- Редкая, но все же возможная, причина болей при раке – реакция мышц на наличие новообразования. Могут реагировать спазмом, гипертонусом, защемляя нервную ткань, сдавливая сосуды. Реагировать способны на доброкачественное, недоброкачественное образование.
В редких случаях рак провоцирует воспалительный процесс из-за снижения местного иммунитета органов и тканей. Воспалительный процесс протекает с сильной болью, боль по нервным окончаниям может эродировать в спину. То есть, непосредственное сдавливание отсутствует. Отсутствовать может еще даже сама опухоль.
Важно помнить, что случаев, когда боль бывает признаком онкологического процесса, очень мало. Только у 0,7% пациентов, обратившихся к врачу со спинной локализацией боли, был поставлен диагноз «рак». Потому излишне паниковать не стоит.
Характерный тип неприятных ощущений в спине при онкологических заболеваниях изменяется в зависимости от пораженного органа, откуда эродирует боль. Наиболее характерными можно назвать следующие типы дискомфорта:
- При локализации патологического процесса в поджелудочной железе защемление очень возможно – там располагается «солнечное» сплетение – крупный нервный узел. Боли в спине при раке поджелудочной железы опоясывающие, распространяются на живот, бока, поясницу, нижнюю часть спины. Отличаются высокой интенсивностью, тяжело купируются препаратами, но ослабляются при вынужденном наклоне туловища вперед, пребывании пациента в коленно-локтевой позе, т. к. компрессия ослабляется;
- При раке желудка сильно болит спина непосредственно за пораженным органом, не имеет опоясывающего характера, но может ослабляться при наклоне туловища вперед;
- Если опухоль локализуется в мягких тканях собственно спины, то боли могут отдавать в ногу. Часто сопровождаются онемением ноги, покалыванием в ней, частичными/полными, длительными/кратковременными параличами;
- При раке предстательной железы у мужчин характерны сильные боли пояснично-крестцового отдела позвоночника. Это является признаком активного распространения метастаз на костный мозг или защемления нервных окончаний крестца опухолью;
- Боли грудного отдела позвоночника характерны для женщин, страдающих раком молочной железы. Опять же, речь идет об активном распространении метастаз на спинной мозг, травмировании собственно нервов. Дискомфорт острый, крайне интенсивный, не проходит в покое, не зависит от смены позы (сходный характер боли у мужчин при развитии онкологического поражения предстательной железы).
Как болит спина при раке? По симптоматике дискомфорт иногда является совсем неспецифичным. По сути, неприятные ощущения возникают потому, что защемлен нерв. Появляется соответствующая клиническая картина, типичная для защемления нерва – боли при смене позы, усиление дискомфорта при подъеме тяжестей, чрезмерной нагрузке, гиподинамии. Потому необходимо внимательно относиться к сопутствующей симптоматике, а при ее обнаружении немедленно обращаться к врачу.
Снятие болей зависит от причин, которые их вызвали. Больному следует понимать, что его состояние очень серьезно, прием медикаментозных препаратов самостоятельно недопустим. Любое лекарственное средство должно приниматься только по согласованию с лечащим врачом.
При защемлении нерва показано употребление нестероидных противовоспалительных препаратов (Ибупрофен, Нурофен) по 1 таблетке 3р./день. Некоторые противопоказаны при онкологии, но даже если разрешены к употреблению, то дозировки должны рассчитываться индивидуально.
Дискомфорт, возникающий при распространении метастаз снять очень сложно. Используются наркотические анальгетики, прописываемые индивидуально, отпускаемые рецептурно.
Вне зависимости от типа проблемы, имеются четыре строгих противопоказания:
- Массажи напряженных мышц, болезненных зон;
- Нагревание их, местное или общее;
- Физиотерапевтические процедуры;
- Использование массажеров.
Методы под запретом для пациентов с онкологией (потенциально способны вызвать интенсивное разрастание атипичных тканей, распространение метастаз).
Общие методы лечения рака индивидуальны. Терапия, чаще всего, включает этапы:
- Хирургическое вмешательство;
- Лучевая терапия;
- Химиотерапия;
- Применение иммуномодуляторов;
- Гормональная терапия.
Комбинации методов онколог назначает индивидуально. Терапия позволяет значительно снизить прогрессирование патологии.
Крайне редко позвоночные боли являются признаком онкологического заболевания. Однако если ранее оно было перенесено, или имеется предрасположенность, пациенту стоит быть внимательнее. Раннее начало лечения способно значительно продлить жизнь пациенту, улучшить ее качество.
источник

К достоверно известным факторам риска рака печени в настоящее время относят: хронические гепатиты (вирусные, алкогольные), цирроз печени, употребление в пищу продуктов, пораженных грибками.
Первичный рак печени протекает быстро, на начальных этапах без клинических проявлений. Часто при раке печени диагноз ставится в далеко зашедших стадиях.
Симптоматика рака печени обусловлена в начале болезни лишь гепатомегалией (увеличением печени в размерах). При этом изменения остаются незамеченными, так как процесс развивается чаще на уже увеличенной, измененной печени.
Боли при раке печени имеют чаще не четкую локализацию. Ноющие боли в правом подреберье и эпигастрии носят сначала эпизодический характер, затем по мере увеличения печени и растяжения капсулы становятся постоянными и интенсивными. Боли могут иррадиировать в поясничную область.
Постепенно развиваются диспепсические расстройства, расстройства стула, рвота, отвращение к пище. Больной теряет вес.
На фоне раковой интоксикации может быть субфебрильная температура. Возможно появление желтухи. А сцит (свободная жидкость в брюшной полости) может появиться при развитии синдрома портальной гипертензии, особенно при наличии опухоли в воротах печени.
Нарушение обмена веществ в виде гипогликемии (снижение уровня сахара в крови) может приводить к сонливости, слабости, иногда развивается гипогликемическая кома.
Диагностика рака печени начинается с ультразвукового исследования. Для подтвержения диагноза рака печени используется пункционная биопсия.
Лечение рака печени — сложный и дорогостоящий процесс, проводится в специализированных лечебно-профилактических учреждениях.
источник
Первичные опухоли позвоночника встречаются редко. Как показывает статистика, до 90% злокачественных новообразований позвоночного столба — это метастазы рака, находящегося в других органах.
Многие типы рака метастазируют в кости, чаще всего в позвонки. В большинстве случаев опухолевые клетки распространяются гематогенно — с током крови. Вторичные очаги ослабляют костную ткань, это грозит патологическими переломами позвонков, которые приводят к сильным болям, существенному снижению качества жизни, сдавлению спинного мозга и нервных корешков.
В 95% случаев метастазы в позвоночнике являются экстрадуральными, то есть находятся за пределами твердой мозговой оболочки. Более чем в половине случаев очаги локализуются на разных уровнях позвоночного столба.
- Позвоночник находится на третьем месте в списке органов, в которые чаще всего метастазируют разные злокачественные опухоли. Первые два места принадлежат легким и печени.
- 70% всех костных метастазов — это метастазы в позвоночнике.
- У 5–30% пациентов, страдающих раком 4 стадии, есть метастазы в позвоночном столбе.
- Вторичные очаги в позвоночнике чаще встречаются у мужчин, чем у женщин. Большинство случаев приходится на возраст 40–65 лет.
- Симптомы испытывают лишь 10% пациентов.
- Около 70% очагов, вызывающих симптомы, обнаруживается в грудном отделе, 20% — в поясничном, 10% — в шейном.
- В 60% случаев очаги находятся в передней части тела позвонка.
Первичные очаги находятся в следующих органах:
- легкое — 31%;
- молочная железа — 24%;
- желудочно-кишечный тракт — 9%;
- предстательная железа — 8%;
- лимфомы — 6%;
- меланомы — 4%;
- почки — 1%.
Около 13% приходится на злокачественные опухоли иных локализаций. В 2% случаев локализация первичной опухоли неизвестна.
Некоторые пациенты вообще не предъявляют жалоб. Основной симптом метастазов в позвоночном столбе — боль в шее, спине или пояснице. Боли в позвоночнике могут быть вызваны массой других патологий. Сложно найти человека старше 40–50 лет, который их никогда не испытывал. При раке боль обычно постоянная, мучительная, не проходит после отдыха, усиливается ночью, утром при пробуждении. Постепенно опухоль растет, все сильнее сдавливает спинной мозг и нервные корешки. Спустя несколько недель или месяцев к боли присоединяются такие симптомы, как слабость в мышцах, чувство онемения, покалывания.
Механизм возникновения боли при метастазах в позвоночнике бывает разным, в зависимости от этого она может иметь некоторые характерные особенности:
- По мере роста опухоли развивается воспаление, натяжение тканей в области позвоночного столба. При этом возникает боль, которую пациенты описывают как «боль в глубине». Она усиливается ночью и уменьшается после пробуждения, когда человек начинает двигаться.
- При сдавлении нервных корешков развиваются корешковые боли. Они жгучие, стреляющие, распространяются вниз по ходу нерва, «спускаются» по руке или ноге, нередко сопровождаются слабостью в мышцах, онемением, покалыванием.
- Внезапная сильная боль может говорить о том, что опухоль привела к разрушению позвонка и его патологическому перелому. Обычно такие боли возникают и усиливаются во время движений, в положении сидя.
Одно из тяжелых осложнений, вызванных сдавлением нервов, спускающихся в нижней части позвоночного канала — синдром конского хвоста. При этом нарушается функция кишечника, мочевого пузыря, возникает слабость в ногах, потеря чувствительности в области ягодиц, седловидная анестезия (потеря чувствительности в области промежности, внутренней поверхности верхней части бедер). Зачастую при развитии синдрома конского хвоста требуется экстренное хирургическое вмешательство.
Если опухоль сильно сдавливает спинной мозг, ниже места сдавления нарушаются движения и чувствительность, возникает недержание мочи и стула, у мужчин — эректильная дисфункция.
Основные методы диагностики — КТ и МРТ. Они помогают детально визуализировать структуры позвоночного столба, опухолевую ткань. Рентгенография менее информативна, так как на снимках видны только костные структуры, обычно ее применяют при подозрении на патологический перелом.
Диагноз подтверждают с помощью биопсии. Врач получает фрагмент опухолевой ткани и отправляет в лабораторию для цитологического, гистологического исследования, молекулярно-генетических анализов. Материал для биопсии может быть получен разными путями:
- Чаще всего проводят пункционную чрескожную биопсию с помощью иглы, которую вводят под контролем рентгена.
- Реже часть опухоли или всю ее целиком удаляют хирургически. Такая биопсия называется соответственно инцизионной и эксцизионной.
При раке 4 стадии шансы на ремиссию очень низкие. Но пациенту все еще можно помочь. Лечение может преследовать следующие цели:
- Увеличить продолжительность жизни.
- Уменьшить боль и другие симптомы.
- Улучшить движения, способность ходить, выполнять повседневные дела.
- Устранить нестабильность позвонков, предотвратить патологические переломы.
Для стабилизации позвонков и уменьшения болей может быть выполнено миниинвазивное вмешательство. В позвонок вставляют иглу и восполняют объем костной ткани специальным цементом.
Пациенты с метастазами в позвоночном столбе плохо переносят открытые хирургические вмешательства, у них часто развиваются осложнения. Поэтому показания к таким операциям ограничены:
- Если ожидаемая продолжительность жизни пациента составляет 6 месяцев.
- Если имеется только один очаг.
- Если имеются выраженные неврологические расстройства, нарушение движений и чувствительности.
На данный момент нет однозначных доказательств того, что активное хирургическое лечение помогает существенно увеличить продолжительность жизни у таких пациентов.
При метастазах в позвоночном столбе прибегают к системной химиотерапии. Это помогает уменьшить размеры опухоли, избавить пациента от боли. Используют разные виды химиопрепаратов. При некоторых опухолях эффективна гормональная терапия, таргетная терапия, иммунотерапия. Иногда прибегают к химиоэмболизации: в сосуд, питающий опухоль, проводят катетер и вводят через него химиопрепарат в сочетании с эмболизирующим препаратом, который закупоривает просвет сосудов, лишая опухолевую ткань питательных веществ и кислорода.
Исследования показали, что лучевая терапия помогает справиться с болями, вызванными метастазами в позвоночнике, в 70% случаев. Однако, эффект может наступить не сразу, для его достижения требуется до 2 недель. Иногда прибегают к стереотаксической радиохирургии: специальный аппарат испускает множество лучей и фокусирует их в одной области, там, где находится очаг. Это помогает уничтожать рак, оказывая минимальное воздействие на окружающие здоровые ткани.
У некоторых пациентов может быть проведена процедура, во время которой в опухоль вводят электрод в виде иглы и подают на него ток высокой частоты. В итоге происходит нагревание и гибель опухолевых клеток.
Многим пациентам с метастазами в позвоночнике требуется качественное обезболивание. Применяют наркотические и ненаркотические анальгетики, препараты гормонов коры надпочечников (глюкокортикоиды), другие лекарственные средства. В настоящее время онкологи руководствуются трехступенчатой схемой: на каждой ступени назначают более мощные препараты, если более слабые не помогают.
Прогноз зависит от типа первичной опухоли. Средняя выживаемость составляет 10 месяцев. Прогностически неблагоприятный признак — сдавление спинного мозга. При этом средняя выживаемость составляет 3 месяца.
источник
До своей врачебной деятельности в качестве онколога я в течении полугода проработала терапевтом. За это время ко мне чуть ли ни каждый день приходил как минимум один больной с болью в спине и просьбой дать ему направление на «магнит» (метод физиолечения, если кто вдруг не знает). На что я с присущим мне упрямством каждый раз спрашивала — а вам рентген позвоночника кто-нибудь делал? Почти каждый второй пациент отвечал мне «Нет, не делали. А зачем? Просто дайте мне направление и не умничайте, девочка!»
Направление, понятное дело, я никому не давала, за что постоянно нарывалась на жалобы, нецензурную брань и даже угрозы. Вот только уже тогда я мыслила как онколог и всегда помнила об одной простой вещи — боль в позвоночнике может быть раком. А если это так, то назначение любой физиопроцедуры без утонения того что же там, не только спровоцирует ускоренный рост вашей опухоли, но и способствует более быстрому развитию метастазов ! Онкологи это называют «нагрели». Так что пока я тщетно беспокоилась за чьё-то здоровье, меня обзывали и всячески отправляли на разборки к заведующей))) Но не об этом сегодня.
В этой статье я хочу рассказать о тех признаках, которые вам помогут заподозрить опухолевую природу боли в позвоночнике , и о том, какая тактика обследования при этом должна быть.
Если говорить про опухолевую природу боли в позвоночнике, то её причинами может быть 3 состояния:
1) Метастазы (к сожалению, это самая частая причина. Рак любой локализации чаще всего даёт метастазы именно в кости, в частности — позвоночник, а потому в первую очередь мы должны исключать эту причину. Зачатую, в принципе какой-либо рак впервые находится уже по такому позднему признаку, как боль в спине, где выявляются метастазы).
2) Множественная миелома (раньше её называли «миеломная болезнь»). Это опухолевое заболевание крови (относится к разделу гематологии), при котором опухоль развивается из B-лимфоцитов и плазмоцитов — клеток иммунной системы. При этом заболевании позвоночник поражается в 80% случаев. При этом в нём формируется мягкотканная опухоль из плазмоцитов, которая медленно, но верно его разрушает.
3) Первичная опухоль позвоночника (первичная — означает, что опухоль изначально образовалась в самом позвоночнике, а не попала туда в качестве метастаза из какого-то другого органа). Это самая редкая причина. За 2 года работы онкологом я ни разу таких опухолей не видела. По крайней мере, именно злокачественных.
А теперь о симптомах . Какие признаки болей в спине должны вас насторожить и помогут заподозрить один из 3х перечисленных ранее вариантов?
Для костной боли, причиной которой является опухолевое поражение, характерен постоянный характер боли. Если такая боль появилась, то она не исчезнет. Она может быть сильнее, или слабее, но как правило, со временем, нарастает.
При метастазах или первичном поражении костной ткани боли при движениях
усиливаются, и утихают, или даже вовсе временно исчезают в спокойном состоянии до следующего движения. При этом чаще боль располагается в пояснично-крестцовом отделе позвоночника.
При миеломной болезни всё с точностью да наоборот. Если перебороть себя и заставить через боль хоть то-то делать (ходить, двигаться, делать лёгкую гимнастику и т.д.), в последующем она наоборот может уменьшиться и хоть полностью и не исчезнет, но останется в таком фоновом режиме, когда уже сильно не беспокоит. Чем меньше движения в жизни больного с миеломной болезнью, тем больше скованности у него появляется, и тем сильнее становятся боли. При этом поражается чаще грудной отдел позвоночника.
Для опухолевого поражения костей типичны именно ночные боли! Как правило, такая боль либо появляется, либо нарастает в ночное время, что, зачастую, лишает человека и его близких любого сна.
Есть целый список симптомов, которые в совокупности с болью в позвоночнике должны навести вашего лечащего врача на мысль «а не рак ли там?»:
- Повышение температуры тела до 37,0-37,5С , не выше. Обычно такое повышение характерно в вечернее время и само собой проходит в утренние часы.
- Ночная потливость . Это симптом чаще миеломной болезни, когда ночью с вас может сойти семь потов. Но бывает ночной озноб и просто при раке.
- Похудание . Беспричинное снижение массы тела, не связанное со стрессом или диетами. Здесь речь идёт не о 2-3 кг, а о 5-10 кг в течении последних 3-4 месяцев.
- Снижение роста . Зачастую, первым признаком может служить снижение роста больного, когда за счёт разрушение костной ткани позвоночника происходит оседание его позвонков. Наиболее характерен этот признак для миеломной болезни.
- Компрессионный перелом . Иногда при выполнения рентгена позвоночника могут поставить такой диагноз. Если у вас была серьёзная травма позвоночника, к примеру, падение, автомобильная катастрофа и т.д. + возрастной остеопороз, тогда такой перелом объясним. Но если при обследовании по поводу болей в спине вам пишут такой диагноз без травмы — первое о чём должен подумать ваш доктор — а не опухолевое ли это разрушение позвонков?
Если хотя бы один из вышеперечисленных пунктов сопровождает вашу боль в спине — это повод для немедленного обращения к врачу. Замечу, что не стоит сразу же с этим бежать к онкологу! Онколог — это узкий специалист, к которому нужно приходить уже ПОЛНОСТЬЮ обследованным . А потому обратитесь первоначально к терапевту или неврологу, пройдите все необходимые обследования, и только после этого, если что-то будет выходить за пределы нормы, и на то будут определённые показания, доктор сам вас запишет на приём к нужному специалисту.
Минимальный набор обследований, который вам необходимо пройти:
- Общий анализ крови,
- Общий анализ мочи,
- Биохимический анализ крови,
- Флюорография лёгких,
- Рентгенография позвоночника в 2х проекциях,
- Консультация терапевта, невролога.
Уточняющие методы, к которым следует прибегнуть при выявлении патологии хотя бы в одном из обследований:
- Компьютерная томография с контрастным усилением позвоночника,
- Анализ мочи на белок Бенс-Джонса (при подозрении на множественную миелому),
- Консультация онколога (при подозрении на метастазы в кости или первичное поражение костей скелета),
- Консультация гематолога (при подозрении на множественную миелому).
Что ж, надеюсь, я смогла пролить свет на важность обследования болей в спине! Не нужно лечить физиопроцедурами или любыми другими лекарственными средствами то, что ещё не обследовано , даже если вы полностью по каким-то причинам уверенны в вашем диагнозе.
Будьте здоровы и берегите себя и своих близких!
Также вам могут быть интересны статьи:
Пожалуй, лучший экс-онколог, Марина Сыскова )
источник
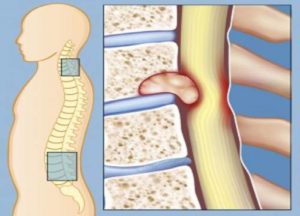
Болезненные ощущения при мтс подразделяются на несколько типов:
- Непрекращающаяся тупая боль в позвоночнике. По мере роста опухоли боли становятся интенсивнее и приобретают стреляющий, ноющий или тянущий характер. Могут появляться местные воспаления вокруг позвонков, пораженных метастазами;
- Боли, отходящие по нервным волокнам от позвоночника в конечности, так называемые корешковые боли. Если метастазы поражают шейные позвонки и позвонки грудного отдела — боли отдаются в руки, а если же поражен поясничный отдел позвоночника, то стреляющая боль, сопровождающаяся жжением, атакует ноги, вплоть до ступней. Появляется ощущение, что отказывают ноги;
- При метастазировании позвоночника кости его становятся хрупкими и ослабленными. Если не предпринять мер, это может повлечь за собой переломы позвоночника. Признаком патологического перелома служит резкая боль.
Также признаками метастазов в позвоночнике на ранних этапах служат расстройства желудка, ощущение слабости и боли в мышцах, а иногда и паралич конечностей.На поздних этапах метастазирования возможно появление различного рода искривлений позвоночника, таких как сколиоз, лордоз, а также паралич.
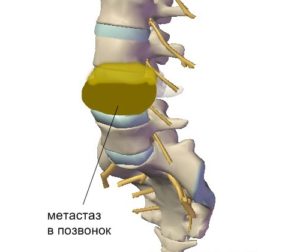
Для диагностирования опухолей в позвоночнике прибегают к таким процедурам, как:
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ);
- Рентгенография позвоночного столба и органов грудной клетки — позволяет выявить литические очаги рака;
- Анализ крови на наличие онкомаркеров;
- Остеоденситометрия – измерение плотности костной ткани;
- УЗИ органов брюшной полости;
- Сцинтиграфия – введение радиоактивного вещества, посредством которого на компьютере можно зафиксировать функциональное состояние исследуемого органа и увидеть как выглядят патологические изменения в нем.
Появление опухолей в позвоночнике является вторичным проявлением рака. В таком случае проводится лечение, направленное на улучшение самочувствия больного. Лечение метастазов не решает основной проблемы, но всё же применяются такие методы лечения, как консервативное, паллиативное лечение и хирургическое вмешательство. Как лечить метастазы в зависимости от случая решает врач.
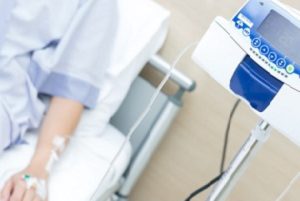
При паллиативном методе лечения назначаются специальные препараты, облегчающие сильные невыносимые боли. Обезболивание при метастазах проводится в зависимости от стадии заболевания. На начальном этапе появления болей в спине назначаются ибупрофен, кетопрофен, нимесулид. При болях средней тяжести назначают препараты промедол, трамадол и просидол. При постоянных интенсивных болях возможно применение бупренорфина, а при невыносимых болях назначается фентанил.
Хирургическое вмешательство применяется для удаления новообразований, угрожающих жизни больного. Его применение не всегда допустимо, например, в случае образования метастаз в шейном отделе позвоночного столба. В этом случае применяется эндоскопия – облегченное оперативное вмешательство без особых повреждений мягких и мышечных тканей.
Таким образом, выбор метода лечения основывается на первичном раке, и направлен на устранение невыносимых болей и сохранение неврологической функции организма.
Диагностирование метастазов в позвоночнике уже дает неблагоприятный прогноз. Метастатическое поражение позвоночника обычно наблюдается на терминальной стадии первичного онкологического заболевания. При этом вторичное метастазирование костей протекает значительно легче по сравнению с вторичным метастазированием висцеральных органов. Продолжительность жизни составляет от одного года до двух лет. Неблагоприятными факторами при этом являются:
- Быстрый и агрессивный рост первичного онкообразования;
- Множественные опухоли в других органах;
- Большие размеры метастатических образований;
- Непродолжительный период времени между лечением первичного рака и поражением позвоночника;
- Плохое общее состояние больного.
К благоприятным факторам можно отнести:
- Замедленный рост первичной опухоли;
- Одиночная метастаза в позвоночнике и ее малые размеры;
- Удовлетворительное самочувствие пациента.
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Продолжительность жизни после диагностирования у больного вторичной онкологии в позвоночном столбе составляет не более одного года. При этом учитываются первичные онкологические заболевания. Так, при первичных опухолях почки, раке молочной железы, раке легкого, лимфоме продолжительность жизни сроком в 1 год после метастазирования в позвоночник составляет около 50%.
Выживаемость при метастазировании в позвоночник зависит от ряда факторов, в том числе:
- От состояния здоровья и иммунитета больного;
- От типа первичной опухоли и органа, от которого перешли метастазы в позвоночник;
- От количества опухолей;
- От вида лечения.
При наличии иных первичных опухолей и более сложном протекании болезни продолжительность жизни в один год после метастазирования в позвоночник наблюдается в 25% случаев.
Если у больного изначально не выявлен первичный рак и новообразования атаковали не только позвоночник, но и многие другие органы, в том числе лёгкие, выживаемость в 1 год составляет от 0 до 10% случаев. При этом у пациента наблюдаются патологические переломы костей, множественные метастазы по всему организму.
При несвоевременном выявлении первичного очага онкологии продолжительность жизни у больного составляет не более 2-х месяцев. При метастазировании позвоночного столба от опухоли щитовидной железы продолжительность жизни составляет примерно 2,5 года. Если метастазы распространились от поперечно-клеточной карциномы, больной будет жить примерно 8-10 месяцев.
Пациенты с одиночной метастазой в позвоночнике имеют шансы на большую продолжительность жизни (до 5 лет) при своевременно оказанной помощи. При этом необходимо провести такие процедуры, как брюшная резекция (удаление определенного органа или его части) и вертебректомия (наращивание ткани позвонков с помощью костного цемента).
По статистике, выживаемость пациентов при онкообразованиях в позвоночнике имеет очень низкий показатель. Причина этого кроется в несвоевременном выявлении заболевания. В 90% случаев пациенты живут не более 2-х лет. Ответ на вопрос «сколько осталось жить пациенту?» заключается в том, какой орган был поражен первичным раком. Но все же каждый случай заболевания индивидуален и точно определить сколько больному осталось жить может только врач.
источник



 вирусная инфекция, попадающая в организм.
вирусная инфекция, попадающая в организм. старайтесь выполнять все требования безопасности при работе с вредными веществами;
старайтесь выполнять все требования безопасности при работе с вредными веществами;
