Чаще всего гиперспленизм развивается у больных циррозом печени, возникшим на фоне хронического вирусного гепатита (С или В+D) или злоупотребления алкоголем. Реже причинами являются нарушения метаболизма, токсическое поражение печени, аутоиммунные заболевания. Рассмотрим особенности и причины гиперспленизма, механизм развития синдрома, а также методы терапии патологии.
Повреждение клеток печени — гепатоцитов — при гепатите, алкоголизме, жировой дистрофии органа последовательно ведет к образованию цирроза. Среди известных вирусов гепатита именно В, С и D способны вызвать хроническое воспаление печени с последующим циррозом. Хроническим считается процесс, который продолжается более 6 месяцев.
Цирроз печени чаще всего начинается с роста соединительной ткани. На фоне прогрессирующего фиброза образуются мелкие и крупные узлы (рубцы). Именно они в итоге полностью разрушают печень. Скорость развития очагов варьируется в зависимости от состояния органа и других особенностей.
Симптомы и синдромы, характерные для цирроза:
- Цитолиз — разрушение клеток печени.
- Холестаз — снижение выделения желчи.
- Портальная гипертензия — повышение давления из-за нарушения кровотока в печеных венах.
- Гиперспленизм — повышенное разрушение клеточных элементов крови вследствие поражения селезенки.
- Кровоточивость десен, синяки при незначительном сдавливании кожи.
- Расширение вен передней брюшной стенки в виде «медузы».
- Асцит — скопление жидкости в брюшной полости.
- Повышенная утомляемость, сонливость.
- Желтуха.
Одним из характерных симптомов гиперспленизма является спленомегалия, которая проявляется увеличением селезенки, чувством тяжести в левом подреберье, болезненностью при пальпации. Патологически увеличенный орган может повредить окружающую капсулу из плотной соединительной ткани. Это состояние в быту называют «разрыв селезенки». Характерна сильная боль в левой верхней части живота, отдающая в левое плечо. Гиперспленизм может развиваться без увеличения селезенки.
- быстрое насыщение и чувство переполнения в животе даже после небольшого перекуса (из-за давления селезенки на желудок и кишечник);
- участившиеся инфекционные заболевания;
- болевые ощущения в области левого подреберья;
- побледнение кожных покровов;
- упадок сил.
Сильная подверженность инфекциям обусловлена угнетением иммунной функции селезенки. В случае выявления характерного для гиперспленизма комплекса симптомов причины могут быть такие:
- алкогольная зависимость;
- гепатиты вирусной этиологии;
- цирротические процессы в органе;
- нарушение кровотока в портальной вене.
Признаки, связанные с циррозом:
- снижение мышечной массы;
- беспричинная потеря веса;
- проступание сосудов на коже;
- налитый живот;
- боль в груди;
- одышка.
При гиперспленизме возникают диффузные кровотечения. Если причиной развития синдрома являются гепатит и цирроз, то на ощупь печень и селезенка более плотные. Изменения размеров органов зависят от стадии процесса, но не во всех случаях отражают степень тяжести заболевания.
Опасность гиперспленизма заключается в недостаточном выполнении селезенкой и печенью своих функций. Это потенциально летальный синдром, ведь изменения ведут к тотальному снижению иммунной защиты, усугублению воспалительных процессов. Важно своевременно распознать болезненное состояние, как можно раньше начать терапию.
Селезенка при гиперспленизме
Селезенка является наиболее крупным лимфоидным образованием организма, важной частью иммунной системы. Орган расположен в левой верхней части живота, за нижними ребрами. Селезенка улавливает и разрушает старые, деформированные эритроциты. Также орган выполняет иммунную функцию. Селезенка нужна для борьбы с инфекциями. Человек может жить без этого органа, но при этом возрастает риск серьезных заболеваний.
От латинского названия селезенки «splen» произошли термины «спленомегалия» и «гиперспленизм». Первый означает увеличение размеров органа по сравнению с нормальным состоянием, в результате чего край органа выступает на 2-3 см из-под реберной дуги.
Гиперспленизм — это чрезмерная активность селезенки, которая сопровождается усилением разрушения клеточных элементов крови и снижением их количества. Синдром может иметь первичное и вторичное происхождение:
- Первичный гиперспленизм — проявляется как заболевание самой селезенки.
- Вторичный гиперспленизм — развивается на фоне хронического гепатита и цирроза печени. Часто синдром сопровождается увеличением селезенки — спленомегалией.
В норме селезенка производит новые лимфоциты, служит «депо» тромбоцитов, способствует «утилизации» только старых и поврежденных эритроцитов. При поражении печени эти функции нарушаются. Выработка лейкоцитов уменьшается, нарушается процесс продуцирования эритроцитов – они начинают активно уничтожаться.
Внутрипеченочный портальный блок
Патология возникает в связи с застоем крови в органе вследствие повышения портального давления. Это приводит к изменениям в селезенке, которые сопровождаются уменьшением количества циркулирующих форменных элементов в кровеносном русле. Запускается компенсаторная реакция в костном мозге — увеличиваются пролиферация и образование новых клеток крови.
При гиперспленизме клетки крови не успевают «состариться» и получить повреждения, но уже разрушаются. Одновременно происходит торможение костномозгового кроветворения.
Как считают исследователи, именно селезенка выделяет гормоны, регулирующие функции костного мозга.
Включается механизм чрезмерного разрушения форменных элементов крови, однако не производится достаточное количество клеток для замены «выбывших». Возникает панцитопения — сочетание анемии, лейкопении и тромбоцитопении. Это дефицит в периферической крови эритроцитов, лейкоцитов и тромбоцитов.
Обычно сначала увеличивается печень, а спленомегалия развивается позже. По мере прогрессирования цирроза размеры селезенки изменяются. Опухшие лимфатические узлы и признаки поражения печени заметны во время физического обследования. Это пожелтение кожи, видимые вены брюшной стенки, венозные «звездочки» на теле.
Если после осмотра и пальпации врач выставляет предварительный диагноз «увеличение селезенки», то назначаются:
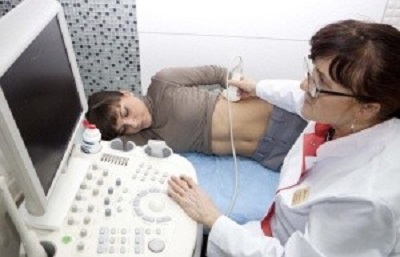 Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.
Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.Лабораторные анализы – выявляют характерные для цирроза показатели: повышение уровня печеночных ферментов, билирубина, щелочной фосфатазы и другие изменения. Обычный клинический анализ периферической крови позволяет выявить гиперспленизм по специфическому признаку — панцитопении.
В лаборатории исследуют количество эритроцитов, различных типов лейкоцитов, тромбоцитов, определяют скорость оседания эритроцитов. При синдроме гиперспленизма выявляют анемию по падению уровня гемоглобина. Снижаются показатели лейкоцитов (лейкопения), тромбоцитов (тромбоцитопения).
Терапия первичного заболевания осложняется тем, что изменение функций селезенки поздно диагностируется и тяжело поддается лечению. Часто возникает необходимость в удалении органа (спленэктомии). Показаниями к хирургическому вмешательству является развитие лейкемии, лимфомы. После спленэктомии возрастает подверженность геофильной, стрептококковой и менингококковой инфекциям, пневмонии.
При вторичном гиперспленизме требуется адекватная терапия основного заболевания — цирроза печени. Особенно нуждается в коррекции портальная гипертензия как основной фактор, вызывающий изменения в селезенке.
Если основное заболевание, которое вызвало поражение и увеличение селезенки, является бактериальной инфекцией, то назначаются антибиотики. При вирусных болезнях принимают интерфероны и противовирусные средства. Лечение лейкоза и лимфомы проводится с использованием цитостатических препаратов, химиотерапии, местного облучения.
Для коррекции числа форменных элементов крови при гиперспленизме применяются иммуномодуляторы и стимуляторы лейкопоэза:
- Натрия дезоксирибонуклеат.
- Молграмостим.
- Филграстим.
- Пентоксил.
При отсутствии эффекта назначается Преднизолон. При критическом снижении числа форменных элементов крови проводятся переливания эритроцитарной и тромбоцитарной массы. Если консервативное лечение не помогает устранить прогрессирование гиперспленизма, то показана спленэктомия.
При гиперспленизме отмечается развитие анемии. Снижение уровня гемоглобина сопровождается появлением общей слабости, утомляемости, беспокоят головные боли, головокружения, появляются «мушки» перед глазами. С развитием анемии ухудшается кровоснабжение головного мозга, снижаются когнитивные функции. Геморрагический синдром сопровождается кровотечениями: носовыми, маточными.
- язвенно-некротическая ангина;
- гнойные отиты и синуситы;
- легочные патологии;
- сепсис.
Cпленомегалия и (или) вторичный гиперспленизм при различных заболеваниях
Прогноз вторичного гиперспленизма сильно зависит от лечения основного заболевания. Цирроз — только одна из причин развития синдрома. Всего существует несколько десятков факторов, которые могут вызвать спленомегалию и гиперспленизм. Без лечения селезенка продолжает увеличиваться и ее капсула разрывается.
Показаниями для спленэктомии служит наличие механических травм соседних органов брюшной полости, когда размеры селезенки существенно увеличиваются. Могут возникать кровотечения из варикозных вен пищевода. Также удаление селезенки показано при выраженной панцитопении, гемолитическом синдроме и других опасных состояниях.
Пациенты в отзывах пишут о необходимости вовремя обращаться за медицинской помощью при появлении начальных симптомов поражения селезенки, печени и других органов. Те больные, которые прошли обследование, отмечают высокую эффективность современных методов. Например, увеличение селезенки может быть диагностировано на ранних стадиях, когда пациент не ощущает боли и дискомфорта. Следует обратить внимание на ряд факторов:
- перенесенный вирусный гепатит;
- ощущение давления под ребрами в левой половине брюшной полости;
- подверженность инфекциям.
Немалое количество больных пользуется народными средствами для лечения увеличенной селезенки. Применяются настои зверобоя, календулы и тысячелистника. Это сильные противовоспалительные травы, безопасные для организма в рекомендованных дозах.
Специалисты отмечают, что консервативное лечение заболевания чаще всего дает только временный эффект. Терапия гиперспленизма в большинстве случаев не останавливает дальнейшие изменения селезенки, ее гиперплазию, потерю функций.
Спленэктомия, при всех минусах этого метода, приносит больному выздоровление. Так происходит потому, что увеличивается срок жизни эритроцитов, которые не уничтожаются в селезенке. Исчезает анемия, поэтому качество жизни пациентов существенно повышается.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Цирроз – хроническая болезнь печени, которая характеризуется поражением специфической печеночной ткани и замещением ее соединительной структурой. Замещающая ткань не может выполнять широкий спектр функций клеток печени. Приводит это к ухудшению работы печени, в организме наблюдается повышенная восприимчивость к токсинам, ухудшается обмен веществ.
В экономически развитых государствах цирроз входит в 6-ку заболеваний, которые приводят к наибольшему числу смертей в СНГ, и находится на 4-м месте в этом ряду в США. По подсчетам, в год от этого заболевания погибают около 40 миллионов людей во всем мире в возрасте 35-60 лет, на территории постсоветского пространства циррозом страдает 1% населения.
В зависимости от характеристики поражения участков печени, для пациента определяют состояние тяжести заболевания – это называется принадлежность к категории Чайлд-Пью. Чайлд-Пью – это статистический документ, который позволяет индивидуально анализировать картину болезни и предугадывать продолжительность жизни, определять необходимость пересадки печени и другое.
Первый вариант разделения циррозов печени был предложен еще в 1956 году на конгрессе гастроэнтерологов в Гаване, он предполагал различия 3-х видов заболевания:
Такая система оказалась очень некорректной и содержала массу неточностей, упуская дополнительные факторы некроза печени. На смену этой системе пришел новый порядок идентификации видов в 1974 году: Международная конференция по объединению медицинской номенклатуры решила выделить этиологический принцип и морфологические основы цирроза. Уже тогда ввели понятие микронодулярного (диаметр узлов не превышает 3 мм) и макронодулярного (диаметр узлов более 3 мм) и смешанного типа регенеративных образований.
На данный момент классифицируют цирроз печени по нескольким критериям: причина развития (этиология), особенности поражения (морфология заболевания). Кроме этого, согласно современному статистическому учету Чайлд-Пью, по признаковым особенностям индивидуальной болезни, пациенту определяется уровень развития цирроза в организме. Согласно Чайлд-Пью, по некоторым критериям определяется общий балл цирроза, и чем он выше – тем тяжелее и запущеннее недуг.
Несмотря на три основных способа размежевания особенностей заболевания, единую классификацию создать пока что так и не удалось, но в медицине используют следующие критерии:
- Этиология:
- вызванный воздействием этанола;
- под влиянием вирусных заболеваний;
- токсический цирроз печени;
- обусловленный генетическими нарушениями метаболизма;
- спровоцированный нарушениями в работе желчевыводящих протоков;
- криптогенное происхождение.
- В зависимости от активности развития цирроз бывает:
- подострым (вызван воздействием гепатита);
- быстро прогрессирующим;
- медленно прогрессирующим;
- вялотекущим (развитие замедлено иммунной системой и воздействием медикаментов);
- латентным (обнаруживается случайно, активность невроза заморожена, работа печени не нарушается, от такого цирроза продолжительность жизни не зависит – лечения не требует).
- Морфологические признаки:
- мелкоузловой цирроз;
- крупноузловой цирроз;
- смешанной формы;
- неполной септальной формы.
- Имеющиеся осложнения:
- внутренние кровотечения ЖКТ;
- печеночная недостаточность, впадение в кому, развитие энцефалопатии 0-3 стадии;
- спонтанные асцит и перитонит;
- развитие гепатоцеллюлярной карциномы или гепаторенального синдрома;
- образование тромбов в воротной вене.
- Стадия цирроза по методике «Child-Pugh»:
- А-степень (компенсированная);
- В-степень (скомпенсированная);
- С-степень (декомпенсированная);
Этиология – это причины развития болезни и сопутствующие этому процессу факторы. Для цирроза печени существуют определенные моменты, которые существенно ускоряют замещение нормальной дольковой структуры органа соединительными рубцами. Среди дополнительных критериев, ускоряющих этот процесс, выделяют:
- гепатиты вирусного происхождения категорий B, C, D и G, в том числе и аутоиммунный гепатит;
- шистосомоз;
- алкоголь (второй по счету фактор, существенно увеличивающий скорость деградации печеночной ткани);
- некоторые производственные токсины, яды и медицинские препараты;
- застой венозной крови из-за сердечной недостаточности правого желудочка, нарушения в сосудистой системе печени, нарушение протока крови к мелким ответвлениям и капиллярам печеночной структуры;
- наследственные нарушения обмена веществ, в частности: железа, меди; изменения в цепочках углеводной трансформации, недостаточность ?1-антитрипсина.
Не замечены случаи, когда причиной цирроза стали сифилис, туберкулез, малярия, другие инфекционные заболевания, или деятельность паразитов внутри организма.
Примерно в 25% случаев установить причину заболевания не удается – такой цирроз называется криптогенным.
Наиболее часто встречающимися видами цирроза печени являются алкогольный, вирусный и токсический. Но лидирует среди них этаноловый цирроз печени.
Находится на первом месте по распространенности среди других разновидностей цирроза. Развивается заболевание у 20% страдающих от алкогольной зависимости, и зачастую, циррозу предшествует алкогольный гепатит. Большой урон наносится печеночным клеткам, потому что этанол почти полностью разрушается именно в печени и оказывает пагубное влияние на этот орган.
Для алкогольного вида заболевания существуют группы риска:
- люди с лишней массой тела;
- девушки и женщины, поскольку у них повышена чувствительность тканей печени к алкоголю (это связано с гормональным фоном)
- носители или болеющие гепатитом В, С или D. Считается, что С-гепатит провоцирует развитие цирроза, а при его появлении усугубляет общую картинку и отягчает протекание болезни;
- алкозависимые. Для того чтобы развилась алкогольная болезнь печени, достаточно потреблять в сутки от 40 и более грамм в течение продолжительного времени (10 лет);
- люди, чьи близкие родственники страдали от этого недуга.
Несмотря на отсутствие специфической симптоматики, которая могла бы явно отличать этот вид цирроза от других, существуют некие характерные особенности:
- Лицо немного опухшее, через кожу просвечиваются мелкие капилляры. На других участках кожи присутствуют сосудистые «звездочки».
- Атрофированные мышцы грудного и шейного отдела позвонка.
- Увеличенный размер околоушных желез.
Алкогольным циррозом называют необратимый процесс изменений в структуре печени, вызванный злоупотреблением алкоголем, но при отказе от горячительных напитков и эффективной терапии, есть шанс, что удастся сохранить имеющиеся здоровые клетки и существенно замедлить процесс замещения. Важно не запускать заболевание, а приступать к лечению уже на ранних стадиях, ведь каждая последующая стадия сложнее предыдущей:
- Период заболевания.
- Особенности.
- Компенсация.
- Иногда возможно увеличение печени, другие признаки отсутствуют.
- Субкомпенсация
- У больного ухудшается аппетит, беспокоят частая тошнота и рвота, наблюдается общее снижение веса.
- Декомпенсация
- Развивается печеночная недостаточность, портальная гипертензия и иногда бактериальные инфекции. Организм полностью истощен.
Такой вид цирроза зачастую наблюдается у мужчин возрастом после 40 лет, у которых уже имеются этанологенные заболевания: панкреатиты, неврит, энцефалопатия и другие.
Развитие такого цирроза провоцируют попавшие в организм через кров или секреты слизистой B, C, D – гепатиты (способ передачи — гематогенный). Цирроз возникает из-за того, что инфекция заставляет мутировать гепатоциты, а иммунная система, считая измененные структуры чужеродными, атакует и уничтожает их. В результате этого развиваются некрозы и поврежденные гепатоциты замещаются соединительной тканью.
В зависимости от типа гепатита, изменяются особенности передачи и его воздействие на организм:
- гепатит В устойчив к температурам и хорошо адаптируется к окружающей среде, поэтому зачастую предается через бытовые предметы, при половом контакте, медицинских манипуляциях. Не оказывает гепатотоксичного действия.
- Гепатит С в сочетании с D-видом слабо адаптирован к окружающей среде, чувствителен к температурам, и поэтому передача в основном происходит по типу кровь-кровь. Оказывает гепатотоксичное действие.
Среди симптомов выделяют: ухудшение общего самочувствия, увеличенная печень, изменение цвета кала и мочи, головная боль и частые головокружения, повышенная температура и постоянная сонливость. Часто проявляются тошнота, боль в животе и рвота.
Токсический цирроз печени — не подлежащее лечению заболевание, развитие которого провоцируют своим воздействием экзогенные токсины. Попадая в организм, они агрессивно воздействует на гепатоциты и вызывают их отмирание – развиваются множественные некрозы, а как следствие – образуется аллергический гепатит, а затем — цирроз печени токсического генеза. Главная особенность этого виды цирроза печени – то, что его появление зависит только от внешних факторов. Это значит, что при воспалениях, гепатитах или других заболеваниях печени никак не происходит процесс развития недуга.
Согласно Международной классификации болезней 10 пересмотра (МКБ 10), токсические поражения печени находятся в интервале кодов К 71-К71.9 XI класса.
Вещества, которые могут вызвать развитие токсического вида заболевания:
- Лекарственные препараты регулярного приема, на которые у больного повышенная чувствительность организма.
- Грибной яд.
- Тяжелые металлы;
- Некоторые медикаменты на растительной основе. Фитопрепараты.
Чаще всего, этому заболеванию подвержены люди, работающие на химическом производстве или принимающие препараты с сильным печеночным воздействием. Главный признак токсического цирроза – боль в области живота после каждого приема препарата, получения дозы какого-то вещества и т.д.
Кардиальный цирроз – разновидность цирротического заболевания печени, этиологической основой которого была не первоначальная патология органа, а болезнь другой структуры – сердца. Зачастую это сердечная недостаточность любого происхождения. Для кардиального цирроза печени характерны:
- повышенная температура тела;
- желтуха;
- снижение веса;
- внутренние кровотечение кишечника;
- снижение работоспособности;
- изменения в составе крови.
Для лечения изначально блокируют развитие сердечной недостаточности – а потом проводят терапию по торможению развития цирроза.
Врожденный вид цирроза – патология, что развивается у плода внутриутробно, является тяжелой формой заболевания. Без трансплантации печени обойтись не получится – даже современная медицина обеспечивает крайне низкую продолжительность жизни. Причина развития – болезни матери: гепатиты, сифилис, ВИЧ и некоторые другие; наследственные заболевания печени от обоих полов и врожденные патологии.
В формировании особенностей заболевания немалую роль играет его этиология: от нее напрямую зависят изменения, происходящие в дольках печени при циррозе.
Это значит, что морфология цирроза – последовательная характеристика, что в большинстве своем определяется этиологией. В зависимости от особенностей, выделяют несколько морфологических видов заболевания:
По размерам узлов и их особенностям:
- макронодулярный цирроз печени;
- мелкоузловой цирроз;
- септальное поражение;
- смешанный тип.
- Узлы неравномерно разделены соединительной тканью; размер узлов – от 3 мм до 5 см.
- Размер узлов не превышает 3 мм, соединены узды между собой мелкими перегородками (нитями).
- Представляет собой начальную стадию узлового цирроза печени: до появления узловых образований развиваются фиброзные септы.
- Средняя стадия между крупноузловым и мелкоузловым поражением.
По скорости развития + причины:
- портальный цирроз;
- постнекротический цирроз печени;
- билиарный;
- смешанный вид.
- Медленно угасающий цирроз, постепенно угнетающий активность печени. Обычно проявления портального вида присутствуют при жировом гепатозе и вирусных гепатитах.
- Развивается на фоне токсического поражения печеночной структуры, развивается быстро, с образованием крупных узлов. При этом печень уменьшается.
- Причины возникновения: деградация ткани желчевыводящих путей и изменения в самом желчном пузыре, которые ухудшают выход желчи.
- Средняя степень между портальным и постнекротическим циррозом.
- монобулярный;
- мультилобулярный цирроз;
- смешанный.
- Узел состоит из одной печеночной дольки, каналы отсутствуют.
- Узел состоит из нескольких долек, присутствуют вены и протоки.
- Присутствуют узлы двух типов примерно одинакового размера.
При мелкоузловом циррозе в начале декомпенсации преобладают проявления желтухи, геморрагического синдрома, могут открываться внутренние кровотечения, отмечается печеночная энцефалопатия. С этой стадией цирроза 40% от общего числа проживают чуть более 3-х лет, 60% — менее. Лечение на этом этапе предполагает лишь борьбу с симптомами заболевания и использование искусственных фильтров крови, ведь существенно замедлить развитие невроза клеток уже невозможно.
Постнекротический цирроз печени – общее заболевание, характеризующееся наличием признаков, присущих другим подвидам. По сути, это тот же самый крупноузловой цирроз печени с проявлением мультилобулярного строения; возникает в качестве осложнения от вирусных гепатитов или токсинов в организме. Главная особенность – уменьшенная печень, с преобладанием узловой структуры.
В зависимости от стадии заболевания, назначается лечение и ставятся прогнозы. Для цирроза характерны три стадии развития:
- Компенсированный цирроз печени.
- Субкомпенсированный цирроз печени.
- Стадия декомпенсации.
Стадия компенсации – первый этап развития болезни, по сути, это начальный цирроз, когда функциональность печени еще не нарушаются, но необратимый фиброз ткани начался. Основная проблема диагностики – отсутствие симптомов раннего цирроза. Зачастую диагностируют недуг при анализах крови на другие заболевания. Основные особенности:
- снижение массы тела;
- желтоватый оттенок глазных яблок;
- немного увеличивается живот;
- иногда возникает боль под ребрами правой стороны;
- до 37,5 повышается температура тела;
- ухудшаются качества кожи: потемнение и появление дерматозных пятен.
Что такое компенсированная стадия? – это легкая форма заболевания, которая позволяет делать весьма благоприятные прогнозы. Лечение основывается на недопущении дальнейшего перерастания в хроническую форму или переход к новой стадии.
Субкомпенсированная стадия – второй этап цирротических изменений. Уже ощущаются нарушения в работе печени, чувствуется тяжесть после еды, боли в области правого подреберья и т.д., в крови повышается уровень билирубина и ферментов в крови. Главные симптомы, дающие право заподозрить вторую стадию цирроза:
- снижение массы тела;
- диарея, метеоризм, увеличение живота;
- желтуха, дерматиты;
- расширенные вены, появляется венозная сеточка;
- появление внутренних кровотечений, увеличивается их степень.
- нарушение работоспособности, ухудшение сна, понижение тонуса мышц, общая слабость.
Подтвердить стадию могут анализы крови или УЗИ и биопсия.
Декомпенсированный цирроз – последняя и самая опасная стадия заболевания. Почти вся структура печени состоит из псевдодолек и рубцов; функциональность органа подорвана, прогноз крайне неблагоприятный. Особенности заболевания:
- портальная гипертензия;
- геморрой;
- желтый цвет кожи и глазных яблок;
- сильные частые боли в области живота: болит уже не только печень, но и увеличенная селезенка;
- появляются крупные звездочки варикоза;
- живот сильно увеличивается в размерах;
- тяжеля желтуха;
- полное истощение, упадок сил и ухудшение морального состояния, общая слабость.
При отсутствии лечения, смерть наступает очень быстро: в зависимости от тяжести и активности болезни – в течение 2-3 лет, в лучшем случае.
Кроме этого, бывают такие формы заболевания, как застойный и смешанный тип недуга.
Застойный вид – хронический цирроз, вызванный застоями крови из-за нарушений в кровеносной системе. Причина развития: кислородное голодание гепатоцитов и их отмирание. Развивается на фоне токсикации или алкогольного воздействия.
Смешанный тип цирроза – морфологический признак заболевания, когда рубцы по размерам относятся к микро- и макронодулярным одновременно, их количество примерно равно.
Классификация цирроза печени по child pugh предполагает определение степени тяжести цирроза и составление прогнозов в зависимости от различных сопутствующих факторов, это: уровень билирубина, показатели крови, нарушения в работе печени, наличие гепатитов, характеристика образа жизни и питания и т.д. Каждый такой фактор имеет свой индекс, эти индексы в итоге суммируются, и получается общий балл заболевания. Именно этот балл и позволяет делать какие-то прогнозы и корректировать курс лечения.
На данный момент классификация Чайлд-Пью является наиболее точной из имеющихся, и способна дать характеристику того, насколько развита печеночная недостаточность, ее особенности, описание общего состояния и оценку шансов на выздоровление.
Классификация циррозов печени по Чайлд-Пью позволяет предсказать продолжительность жизни человека с определенной степенью цирроза.
- При компенсированной степени, остаток жизни составляет примерно 7 и более лет. Без лечения до этого показателя доходит примерно 50% всех больных.
- Для субкомпенсированного вида продолжительность жизни составляет
5 лет.
Мелкоузловой цирроз, крупноузловой, смешанного типа, неполной септальной формы – все они могут иметь свою степень тяжести, которая определяет особенности терапии и процедур.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для того чтобы самому оценить ситуацию, можно воспользоваться параметрами, выраженными следующей таблицей:
В зависимости от суммы полученных баллов ставится диагноз:
- Компенсированная стадия (Класс «А») – 5-6 баллов.
- Субкомпенсация (Класс «Б») – 7-9 баллов.
- Декомпенсация (Класс «С») – 10-15 баллов.
Важной особенностью декомпенсационной степени является то, что при критериях от 13 баллов и активной форме заболевания есть показания к пересадке печени, но вопрос этот очень неоднозначный, ведь очень высока летальность на хирургическом столе.
Для морфологической классификации существует дополнение: есть два вида цирроза в зависимости от скорости его распространения:
- Активный (очень высокая скорость некрозов).
- Пассивный (иммунная система успешно справляется с распространением рубцов и противодействует неврозам).
Кроме этого, есть этиологические особенности постцирротического влияния, то есть развитие осложнений. Зачастую, в результате печеночной недостаточности развивается портальная гипертензия разных стадий:
- стадия досимптоматическая (признаки отсутствуют);
- клиническая (увеличивается объем печени, симптоматика нарастает);
- острая (развивается асцит, все симптомы ярко выражены, состояние тяжелое);
- стадия с осложнениями (развитие смежных заболеваний, сохранение симптоматики, появляются обильные внутренние кровотечения).
В нашем организме есть главные и вспомогательные органы: печень является главным. Она выполняет важные функции, без которых невозможно прожить. Печень — мощный паренхиматозный орган, она впитывает разные вещества и служит в качестве пищеварительной железы. Болезни печени часто связаны с нагрузкой на ее ткани. Этот орган имеет сложную структуру, и, несмотря на защитные оболочки, является крайне уязвимым.
Причин для заболевания печени достаточно много. Многие из них вызваны скорее неправильным образом жизни, чем внешними факторами.
- Патологии могут возникать при воздействии вирусов. Вирусы гепатита вызывают воспаление печеночной ткани. Наиболее благоприятный прогноз у гепатита А; самый опасный — гепатит В, который переходит в хроническую форму. Гепатит С часто выявляется при циррозе.
- Говоря о причинах печеночных патологий, нам стоит обозначить токсическое воздействие. Если организм получает определенную долю токсинов, внутренние органы страдают. Печень чувствительна к токсинам, поэтому заболевания, связанные с ней, могут возникать вследствие токсического воздействия. На печень плохо влияют промышленные пары, соединения металлов, химикаты. При воздействии раздражающих веществ этот орган увеличивается, но признаков болезни может не быть. Функциональные расстройства у каждого проявляются по-разному.
- Лекарства нагружают печень, однако не каждое из них обладает гепатотоксическим эффектом. Печень не любит средства с гормонами, антибиотики, лекарства для химиотерапии. Если человек периодически употребляет алкоголь, это отражается на функционировании печени. Спиртные напитки разрушают ее клетки, что приводит к развитию болезней. Злоупотребление алкоголем становится причиной цирроза.
- Патологии печени возникают на фоне паразитарных, инфекционных недугов (они часто связаны с другими органами). Такие болезни приводят к острым печеночным патологиям. У некоторых людей появляется кистозная деформация, чаще всего это обусловлено хроническим заболеванием.
- Во избежание патологий печени надо правильно питаться. Если человек переходит на жирные, соленые острые блюда, он рискует заболеть: помимо патологий печени, может развиться гастрит, язва двенадцатиперстной кишки. Даже при таких недугах печень будет нагружаться. При употреблении вредных продуктов желчь не отходит должным образом, она застаивается: такая проблема приводит к холангиту, желчекаменной болезни.
- Важную роль играет наследственная склонность. Если у ближних родственников были болезни печени, вероятна наследственная передача. У новорожденных малышей могут быть пороки развития печени: это тоже предрасполагающий фактор.
- Патологии, связанные с паренхиматозным органом, возникают из-за поражения печеночных артерий. Если острое заболевание сопровождается нагноением, гной проникает в воротную вену, в результате развивается тромбоз.
- Травмы живота приводят к печеночным патологиям, в связи с этим, их нужно вовремя лечить. Воспаление при травме может возникнуть из-за того, что в паренхиме скапливается вода.
- Патологии печени возникают на фоне ионизирующего излучения.
Нужно рассмотреть кожу при дневном свете: при патологиях печени она начинает желтеть. Помимо кожи, желтеют глазные яблоки. Подмышечные впадины могут обретать светло-коричневый окрас: такой недуг появляется из-за скопления меланина (бывает при билиарном циррозе). В зависимости от заболевания, паховая область может посинеть. Печеночные патологии сопровождаются зудом: он связан с застоем желчи. Желтушность кожи является основным признаком болезни, но помимо него, у человека возникает много неприятных симптомов:
- Кожная сыпь, появляющаяся на фоне, аутоиммунных процессов.
- Сосудистые звездочки — проявление цирроза.
- Сухость кожи.
- Трещинки в уголках рта.
- Синдром лакированного языка (указывает на дефицит витаминов).
- Синяки, трещины.
- Побеление ногтей (бывает при циррозе).
- Набухшие вены.
Кожные поражения, появляющиеся в результате поражения печени могут быть разнообразными. Какими они могут быть и почему, читайте подробно в этой статье.
Печень является важным пищеварительным органом, в ее отделах производится желчь. Соответственно, если у человека имеются болезни, связанные с печенью, нарушается функционирование ЖКТ. Возникают боли в зоне правого подреберья, в животе ощущается тяжесть. При патологиях печени появляется ощущение переполненности желудка. Сбои со стороны ЖКТ проявляются потемнением мочи. При циррозе печени талия увеличивается: многие люди думают, что это связано с газообразованием. На самом деле, органы брюшной стенки накапливают жидкость. При асците отекают ноги. У мужчин, употребляющих алкоголь, наблюдаются признаки феминизации: например, появление округлости груди (симптом также появляется при вирусном циррозе).
В этом видео вам расскажут об общих симптомах заболевания печени.
Для мужчин алкоголь особенно вреден, потому что преобразует мужские гормоны в женские. У мужчин меняется тип оволосения, увеличивается грудь, атрофируются яички. Постепенно развивается импотенция. Повышение уровня гормонов влияет на скелет: у человека часто случаются переломы. Вдобавок к этому, происходят нарушения со стороны ЦНС. Диабет может возникнуть на фоне патологий печени. При болезнях этого органа нарушается обезвреживание аммиака, в результате возникают неврологические расстройства.
Больные женщины с патологиями печени гораздо сильнее чувствуют хроническую усталость. У женщин нарушается аппетит, появляется бессонница. Если сонливость сменяется бессонницей, возможно, развивается печеночная энцефалопатия — смертельно-опасное заболевание. У некоторых больных дрожат пальцы, появляются судороги, нарушается память. В отдельных случаях проявляются эпилептические припадки. Проблемы со свертывающей способностью крови тоже могут быть. Помимо кровоизлияний, у пациентов возникают спонтанные или вызванные травмой кровотечения. Вышеперечисленные симптомы указывают на разные болезни. Для постановки диагноза нужно обратиться к терапевту, гастроэнтерологу и гепатологу. Судить о конкретном заболевании можно на основании анализов и с учетом клинической картины.
Мы выбрали самые распространенные болезни и расскажем вам об их симптомах.
Симптомы этого заболевания невозможно не заметить:
- у человека ухудшается общее самочувствие, наблюдается потеря в весе.
- если рак печени развивается у маленького ребенка, он заболевает анорексией.
- болезнь характеризуется потерей аппетита, поскольку у некоторых людей появляется отвращение к еде;
- люди с раком печени утомляются, у них присутствуют пищеварительные расстройства: понос, рвота, метеоризм.
- у некоторых больных возникают неприятные ощущения в желудке.
- появляются боли, которые часто появляются под ребрами, а при ходьбе усиливаются. С развитием рака боли появляются в подреберной области, причем, даже в спокойном состоянии;
- когда опухоль растет, живот увеличивается в объемах (при подозрении на рак нужно обратить внимание на этот признак);
- при онкологии повышается температура тела: она держится в пределах 38-ми градусов.
Подробнее о раке печени вы можете узнать в статье «Рак печени», посвященной этой теме.
В зависимости от формы цирроза, симптомы возникают на ранней или поздней стадии недуга. Большинство людей, обратившихся к врачу, не связывают тревожные симптомы с болезнями печени:
- недуг проявляется болями в правом подреберье: при физических нагрузках они нарастают;
- во избежание этого симптома надо соблюдать диету. Не следует употреблять, жирные, жареные, острые продукты. Алкоголь категорически запрещен;
- во рту появляется горечь.
- расстройство стула, повышенное газообразование;
- человек может становиться очень нервным.
Гепатит С часто проявляется внепеченочные симптомами. При таком заболевании нарушается работа сердца, возможно поражение разных органов: болевые ощущения могут локализоваться в почках, мочевом пузыре, поэтому этот вид гепатита обнаруживается при комплексной диагностике, однако общие признаки все же есть:
- отличительная черта заболевания — отсутствие желтушной кожи (симптом может появиться позже);
- гепатит С сопровождается слабостью, повышенной утомляемостью, снижением аппетита;
- человека начинают беспокоить боли в правом подреберье. Они связаны с застоем желчи и воспалительным процессом в желчном пузыре. Однако если поражается паренхима печени, человек не чувствует неприятных ощущений;
- при надавливании можно заметить, что печень и селезенка увеличены в размере;
- у человека может появляться распирающая боль в правом подреберье.
Как известно, этот недуг связан с отравлением рыбой и паразитами, находящиеся в ней, поэтому признаки довольно специфические:
- при описторхозе повышается температура, появляется ломота в мышцах и суставах, возникают боли в правом подреберье и напоминают колику;
- описторхоз сопровождается болями в эпигастральной (подложечной) области;
- периодически появляется рвота, тошнота, изжога, понос;
- на фоне этого недуга снижается аппетит, нарушается функционирование желудка, двенадцатиперстной кишки;
- если описторхоз переходит в хроническую форму, он становится похожим на холецистит, гастродуоденит и панкреатит;
- при надавливании ощущаются боли в желчном пузыре.
Болезнь не выявляется при визуальном осмотре: чтобы установить диагноз, нужно провести УЗИ и КТ, но если есть риск появления кисты, важно обратиться к врачу даже при малейших симптомах:
- боли в правом боку (если кисты крупные);
- в этой же области появляется чувство давления;
- киста печени сопровождается тошнотой, рвотой, расстройством со стороны пищеварительной системы;
- у человека пропадает аппетит, появляется слабость, одышка.
В зависимости от недуга, у человека могут возникнуть неинтенсивные распирающие боли: они будут располагаться в области правого подреберья. Такие боли указывают на то, что болезнь протекает вяло. Причины неприятных ощущений кроются в токсическом поражении. В этом случае боли появляются на фоне увеличения печени, деформации печеночной капсулы.
Сильные боли могут указывать на желчекаменную болезнь они локализуются на обширном участке правого подреберья. Помимо желчекаменной болезни, причиной сильных болей может быть травма печени.
Боль, которая можно охарактеризовать как «неприятные ощущения» могут быть вызваны проблемами с желчным пузырем. Печеночная ткань вынослива: она защищает орган от пагубного воздействия, но есть вирусы, которые нарушают ее целостность, в результате развивается заболевание. Симптомы патологии могут быть скрытыми. Она может прогрессировать, а человек не будет догадываться об этом (типичный пример — рак печени). Если больной поздно обратится к врачу, заболевания даст осложнения, а онкология закончится летальным исходом.
При болях в печени нужно принять медикаменты: спазмолитики. К их числу относятся Но-шпа и Дротаверин; есть фито-лекарства: Карсил и Эссенциале. При печоночной колике можно принимать народные средства, но у вас не должно быть аллергии!
При постоянных болях в печени нужно обратиться к гастроэнтерологу! Народные средства эффективны в совокупности с лекарствами, которые назначит врач. Среди народных средств выделяют следующие:
- Следует взять 50 мл растительного масла (лучше оливкового), развести со свежим грейпфрутовым соком в количестве 20 мл. Средство принимается за 2 часа до сна: перед приемом рекомендуется прочистить кишечник: можно сделать клизму. Если боли не отступили, надо выпить это же лекарство через 5 дней. Храниться оно в холодильнике.
- Моно сделать травяной отвар. Следует взять по маленькой ложке чистотела, мяты, корневищ пырея и листьев крапивы. Должно получиться 2,5 больших ложки сбора. Он заливается водой в количестве 500 мл. Выдерживается 12 часов. Утром нужно прогреть эту смесь и пить в течение дня.
- Следующее средство состоит из ромашки, зверобоя, тысячелистника, фиалки и мяты. Возьмите по 20 г каждого растения, залейте 200 мл кипятка, оставьте на пару часов. Лекарство принимается теплым: его можно пить утром и вечером.
- Для профилактики болезней печени принимается расторопша в таблетках. После принятия таблетки запиваются 2 ст. воды.
- Чтобы устранить боли в печени, можно съесть мед с маточным молочком. Следует взять мёд в количестве 60 гр и соединить с ложкой маточного молочка. Средство принимается после еды 1 раз в день.
- При болях в печени помогает яблочный сок с медом. Его нужно пить 2 раза в течение 30-ти дней. Благодаря витаминам в составе напитка, печень справляется с нагрузкой.
- Чтобы приготовить отвар с одуванчиком, нужно измельчить корни растения: 1 ч. л. заливается 200 мл воды. Такой отвар принимается за 25 минут до еды. Терапия длится месяц.
При необходимости врач назначает вибромассаж: он способствует оттоку желчи. Лечение болезней печени проходит по-разному: все зависит от стадии недуга и выраженности его симптомов. В большинстве случаев требуется стационарное лечение.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Циррозом печени чаще болеют мужчины. Симптомы цирроза печени отличаются многообразием проявлений.
По данным исследований у 60% больных имеются ярко выраженные симптомы, у 20% больных цирроз печени протекает латентно и выявляется случайно во время обследования по поводу какого-либо другого заболевания, у 20% пациентов диагноз цирроза печени устанавливается лишь после смерти.
Основные симптомы цирроза печени следующие:
- боль в правом боку и правом подреберье и подложечной области, усиливающиеся после еды (особенно после приема острой, жирной пищи), физической нагрузки. Боли обусловлены увеличением печени и растяжением ее капсулы, сопутствующим хроническим гастритом, хроническим панкреатитом, холециститом, дискинезией желчевыводящих путей. При гиперкинетической дискинезии желчных путей боли в правом подреберье носят характер колики, при гипокинетической дискинезии они обычно неинтенсивные, тянущие, часто беспокоит чувство тяжести в правом подреберье;
- тошнота, иногда рвота (возможна кровавая рвота при кровотечении из варикозно расширенных вен пищевода и желудка);
- чувство горечи и сухость во рту;
- зуд кожи (прихолестазе и накоплении в крови большого количества желчных кислот);
- утомляемость, раздражительность;
- частый жидкий стул (особенно после приема жирной пищи);
- вздутие живота;
- похудание;
- половая слабость (у мужчин), нарушение менструального цикла (у женщин).
Осмотр больных выявляет следующие характерные симптомы цирроза печени:
- похудание, в тяжелых случаях даже истощение;
- выраженная атрофия мускулатуры и значительное снижение мышечного тонуса и силы;
- отставание в росте, физическом и половом развитии (если цирроз печени развивается в детстве);
- сухая, шелушащаяся желтушно-бледная кожа. Интенсивная желтуха наблюдается в заключительной стадии цирроза печени, при билиарном циррозе, а также при присоединении острого гепатита. Желтуха раньше всего появляется на склерах, нижней поверхности языка, небе, затем — на лице, ладонях, подошвах и, наконец, окрашивается вся кожа. Желтуха имеет различные оттенки в зависимости от длительности ее существования. Вначале кожа оранжево-желтая, затем она приобретает зеленовато-желтый цвет, очень длительная желтуха вызывает окрашивание кожи в коричневато-бронзовую окраску (например, при первичном билиарном циррозе печени). Желтуха обусловлена нарушением способности гепатоцитов осуществлять метаболизм билирубина. В редких случаях при тяжелых некрозах печеночной паренхимы желтуха может отсутствовать;
- ксантелазмы (желтые липидные пятна в области верхних век) чаще выявляются при первичном билиарном циррозе печени;
- пальцы в виде барабанных палочек с гиперемией кожи у ногтевых лунок;
- припухлость суставов и прилегающих к ним костей (главным образом, при билиарном циррозе печени — «билиарный ревматизм»);
- расширение вен брюшной стенки вследствие затруднения кровотока в печени в связи с развитием в ней выраженного фиброза. Расширенные вены передней брюшной стенки являются коллатералями, окольными путями для оттока крови. В выраженных случаях эта коллатеральная венозная сеть напоминает голову медузы («caput medusae»). Иногда (при развитии коллатералей через пупочные вены) возникает венозный шум на передней брюшной стенке. Особенно выражен шум в области пупка при циррозе печени в сочетании с незаращением пупочной вены (синдром Крювелье-Баумгартена);
Чрезвычайно большое значение имеет выявление при осмотре малых признаков цирроза печени:
- появление на коже верхней половины туловища «сосудистых звездочек» — телеангиэктазий в виде паучков. Характерно, что «сосудистые звездочки» никогда не располагаются ниже пупка, они наиболее выражены при обострении цирроза, в периоде ремиссии возможно их обратное развитие;
- ангиомы у края носа, в углу глаз (они могут кровоточить);
- эритема ладоней — ярко-красная брусничная окраска теплых ладоней разлитая или в области thenar или hypothenar, а также в области подушечек пальцев («печеночные ладони», «руки любителей пива») (Weber); реже подобная эритема бывает на ступнях;
- лакированный, отечный, необложенный язык бруснично-красного цвета;
- карминово-красная окраска слизистой оболочки полости рта и губ;
- гинекомастия у мужчин;
- атрофия половых органов;
- уменьшение выраженности вторичных половых признаков (снижение выраженности оволосения в подмышечных впадинах, в области лобка).
Появление «малых признаков» цирроза большинство авторов объясняет гиперэстрогенемией (цирротически измененная печень плохо участвует в метаболизме эстрогенов), кроме того имеет значение усиление периферического превращения андрогенов в эстрогены;
- в выраженных случаях цирроза печени характерно появление асцита.
Все вышеизложенные симптомы обусловливают чрезвычайно характерный вид больных циррозом печени:
- исхудавшее лицо, нездоровый субиктеричный цвет кожи, яркие губы, выдающиеся скуловые кости, эритема скуловой области, расширение капилляров кожи лица; атрофия мускулатуры (конечности тонкие);
- увеличенный живот (за счет асцита);
- расширение вен брюшной и грудной стенок, отеки нижних конечностей;
- у многих больных обнаруживаются явления геморрагического диатеза, обусловленные поражением печени с нарушением выработки свертывающих факторов крови.
На коже можно видеть геморрагические сыпи различного характера, часто бывают носовые кровотечения, а также кровотечения других локализаций (этому способствует также и развитие портальной гипертензии).
При исследовании внутренних органов обнаруживаются выраженные функциональные и дистрофические изменения. Дистрофия миокарда проявляется сердцебиениями, расширением границы сердца влево, глухостью тонов, одышкой, на ЭКГ — снижением интервала ST, изменением волны Т (снижение, двуфазность, в тяжелых случаях — инверсия). Часто выявляется гиперкинетический тип гемодинамики (повышение минутного объема крови, пульсового давления, быстрый, полный пульс).

Большие изменения могут претерпевать почки (гепаторенальный синдром). Развивается своеобразное нарушение функции почек: сохранность функций почечного эпителия и нарушение фильтрационной функции клубочков без выраженных анатомических изменений. Многие объясняют это нарушением кровоснабжения почек, увеличением кровотока через мозговой слой почек и шунтированием крови в обход клубочковых капилляров, высказывается также мысль об общем повышении сосудистого сопротивления в почках.
В выраженных случаях нарушения функции почек может развиться почечная недостаточность. Ее появление может ускоряться такими факторами, как кровотечение из расширенных вен пищевода, желудка, повторные пункции при асците, применение диуретиков, интеркуррентные инфекции.
Симптомы гепаторенального синдрома имеют ряд особенностей: удельный вес мочи и его колебания мало отличаются от нормы, белок обнаруживается не всегда и в небольшом количестве, патологический осадок (эритроциты, цилиндры) выражен не всегда. Чаще изменяются парциальные функции почек, в частности, уменьшается клубочковая фильтрация. В очень тяжелых случаях, особенно при выраженной печеночной недостаточности, может повыситься артериальное давление, развивается олигурия, появляются азотемия, клинические признаки почечной недостаточности. Развитие азотемии при циррозе печени рассматривается как признак тяжелого поражения печени и близкого летального исхода.
У многих больных циррозом печени имеет место увеличение селезенки и гиперспленизм, который проявляется синдромом панцитопении (анемия, лейкопения, тромбоцитопения).
Симптомы увеличения селезенки объясняются венозным застоем в ней, фиброзом пульпы, появлением большого количества артерио-венозных шунтов, пролиферацией ретикулогистиоцитарных клеток. Синдром гиперспленизма обусловлен торможением костномозгового гемопоэза, образованием антител к форменным элементам крови, повышенным разрушением эритроцитов в селезенке.
Синдром гиперспленизма проявляется не только панцитопенией в периферической крови, но и снижением количества миелоидных клеток в костном мозге.
Нередко при циррозе печени определяется рефлюкс-эзофагит. Его основными симптомами являются отрыжка воздухом, желудочным содержимым, изжога, чувство жжения за грудиной. Рефлюкс-эзофагит обусловлен повышением внутрибрюшного давления за счет асцита и забросом содержимого из желудка в пищевод. Хронический эзофагит может сопровождаться эрозиями и изъязвлениями слизистой оболочки нижней трети пищевода и кардиального отдела желудка.
Очень часто при циррозе печени развиваются симптомы хронического гастрита (обычно поверхностный и гипертрофический). Он проявляется тупыми болями в эпигастрии, появляющимися после еды, тошнотой, ощущением полноты и тяжести в подложечной области, отрыжкой, снижением аппетита.
У 10-18% больных циррозом печени выявляются симптомы язвы желудка и 12-перстнои кишки. Характерной особенностью этих язв является отсутствие или слабая выраженность болевого синдрома. Нередко эти язвы впервые проявляются симптоматикой кровотечения. Одной из причин развития язв является высокое содержание в крови гистамина. Гистамин минует печень при развитии порто-кавальных анастомозов и, следовательно, не обезвреживается в ней. Он стимулирует избыточную секреция соляной кислоты железами желудка, что способствует образованию язвы. Имеет также значение и гипергастринемия, нередко наблюдающаяся при циррозе печени.
Поражение поджелудочной железы проявляется симптомами хронического панкреатита с внешнесекреторной недостаточностью, поражение кишечника — симптомами хронического энтерита с нарушением всасывательной способности (синдром мальабсорбции).

Большие изменения при циррозе печени претерпевает эндокринная система:
- у 50% больных обнаруживаются симптомы нарушения углеводного обмена в виде снижения толерантности к углеводам, что сопровождается повышенным содержанием в крови инсулина. Эти изменения свидетельствуют об относительной инсулиновой недостаточности, которая обусловлена гиперпродукцией контринсулярных гормонов (глюкагон, соматотропин) и снижением чувствительности периферических тканей к инсулину. У 10-12% больных приблизительно через 5-7 лет после появления очевидных симптомов цирроза печени развивается клинически выраженный сахарный диабет. Возможно, что цирроз печени переводит генетическую предрасположенность к сахарному диабету в клинически манифестную форму заболевания;
- преимущественно при декомпенсированном циррозе печени нарушается функциональное состояние половых желез у мужчин, что проявляется в снижении содержания в крови тестостерона, повышении эстрогенов, пролаетина, глобулина, связывающего половые гормоны. Гиперэстрогенемия обусловлена сниженной деградацией эстрогенов в печени, в также усилением периферического превращения андрогенов в эстрогены. Клинически указанные изменения проявляются в гипогонадизме (атрофия яичек, полового члена, уменьшение выраженности вторичных половых признаков, половая слабость), гинекомастии, феминизации. У женщин патология половой системы выражается в нарушении менструального цикла; атрофии грудных желез, снижении полового влечения;
- нарушение функционального состояния надпочечников выражается в симптомах гиперальдостеронизма, что способствует развитию асцита у больных циррозом печени.

Поражение центральной нервной системы проявляется симптомами токсической энцефалопатии. Она характеризуется астенией, нарушением сна (сонливость днем, бессонница ночью), снижением памяти, головными болями, парестезиями в руках и ногах, дрожанием пальцев рук, апатией, безразличием к окружающим. Крайнее проявление печеночной энцефалопатии — печеночная кома.
Печень определяется увеличенной, плотной, нередко бугристой, с острым краем. Значительно нарушается функциональная способность печени, особенно в поздних, заключительных фазах болезни.
Общее состояние больных и прогноз при циррозе печени определяется синдромами печеночно-клеточной недостаточности и портальной гипертензии.
В основе печеночно-клеточной гипертензии всегда лежит повреждение гепатоцитов (дистрофия и некроз) и развитие цитолитического, холестатического, экскреторно-билиарного синдромов.
Симптомы печеночно-клеточной гипертензии:
- синдром «плохого питания» (снижение аппетита, тошнота, непереносимость алкоголя, табака, отрыжка, метеоризм, боли в животе, нарушения стула, исхудание, сухая шелушащаяся кожа, проявления гиповитаминозов);
- лихорадка вследствие процессов аутолиза в печени и поступления в кровь токсических продуктов и пирогенного стероида — этиохоланолона (его инактивация в печени нарушается);
- желтуха;
- кожные изменения малые признаки цирроза);
- симптомы эндокринных изменений.
- печеночный запах изо рта (появляется при тяжелой печеночной недостаточности и напоминает сладковатый запах сырой печени);
- геморрагический диатез (в связи с нарушением синтеза в печени факторов свертывания крови и тромбоцитопенией).
Различают следующие стадии печеночно-клеточной недостаточности:
Компенсированная (начальная) стадия характеризуется следующими симптомами:
- общее состояние удовлетворительное;
- умеренно выраженные боли в области печени иэпигастрии, горечь во рту, вздутие живота;
- снижения массы тела и желтухи нет;
- печень увеличена, плотна, поверхность ее неровная, край острый;
- может быть увеличена селезенка;
- показатели функционального состояния печени изменены незначительно;
- клинически выраженных проявлений печеночной недостаточности нет.
Субкомпенсированная стадия имеет следующие симптомы:
- выраженные субъективные проявления заболевания (слабость, боли в правом подреберье, метеоризм, тошнота, рвота, горечь во рту, поносы, снижение аппетита, носовые кровотечения, кровоточивость десен, кожный зуд, головные боли, бессонница);
- снижение массы тела;
- желтуха;
- «малые симптомы» цирроза печени;
- гепатомегалия, спленомегалия;
- начальные проявления гиперспленизма: умеренная анемия, лейкопения, тромбоцитопения;
- изменения показателей функциональной способности печени: уровень билирубина в крови повышен в 2.5 раза, аланиновой аминотрансферазы — в 1.5 — 2 раза по сравнению с нормой, тимоловая проба повышена до 10 ед, содержание альбумина в крови снижено до 40%, сулемовая проба — до 1.4 мл.
Стадия выраженной декомпенсации (последняя стадия) характеризуется следующими симптомами и лабораторными проявлениями:
- выраженная слабость;
- значительное падение массы тела;
- желтуха;
- кожный зуд;
- геморрагический синдром;
- отеки, асцит;
- печеночный запах изо рта;
- симптомы печеночной энцефалопатии;
- изменения показателей функциональной способности печени: содержание в крови билирубина повышено в 3 и более раз, аланиновой аминотрансферазы — более, чем в 2-3 раза по сравнению с нормой; уровень протромбина меньше 60%, общего белка — меньше 65 г/л, альбумина ниже 40-30%, холестерина — меньше 2.9 мкмоль/л.
Синдром портальной гипертензии является важным симптомом цирроза и заключается в повышении давления в бассейне воротной вены.
Портальная гипертензия при циррозе печени возникает вследствие редукции кровотока по синусоидам. Это обусловлено следующими факторами:
- сдавление мелких печеночных вен узлами регенерирующих гепатоцитов;
- редукция конечных и более крупных ветвей портальной вены и печеночной артерии в результате воспалительного процесса в печени;
- сужение просвета синусоидов пролиферирующими эндотелиальными клетками и воспалительными инфильтратами. В связи с редукцией кровотока начинает повышаться портальное давление и развиваются анастомозы между портальной веной и полыми венами.
Наиболее важными являются следующие порто-кавальные анастомозы:
- в кардиальной части желудка и брюшной части пищевода, соединяющие сосуды воротной и верхней полой вены через систему непарной вены;
- верхних геморроидальных вен со средними и нижними геморроидальными венами, соединяющие бассейны воротной и нижней полой вен;
- между ветвями воротной вены и венами передней брюшной стенки и диафрагмы;
- между венами органов желудочнокишечного тракта, забрюшинными и медиастинальными венами, эти анастомозы соединяют воротную и нижнюю полую вены.
Наибольшее клиническое значение имеют анастомозы в области кардиального отдела желудка и пищевода, так как при очень высоком давлении в них могут возникать сильные кровотечения, которые могут стать причиной летального исхода.
С повышением венозного давления в воротной вене связано и появление асцита.
Основные симптомы портальной гипертензии:
- упорные диспептические явления, особенно после еды;
- вздутие живота и чувство переполненного желудка после приема любой пищи («ветер перед дождем»);
- ощущение постоянно переполненного кишечника;
- прогрессирующее похудание и признаки полигиповитаминоза при достаточно полноценном питании;
- периодические поносы без болей и лихорадки, после чего самочувствие улучшается;
- спленомегалия;
- асцит;
- олигурия;
- caput medusae;
- варикозно расширенные вены пищевода и желудка, выявляемые при рентгеноскопии желудка и ФЭГДС;
- желудочные и геморроидальные кровотечения;
- повышение давления в селезеночной вене (распознается с помощью спленопортометрии). Характерно, что после кровотечения давление в селезеночной вене понижается, а селезенка может сократиться.
Различают следующие стадии портальной гипертензии:
Компенсированная стадия характеризуется следующими основными симптомами:
- выраженный метеоризм;
- частый жидкий стул, после которого метеоризм не уменьшается;
- расширение вен передней брюшной стенки;
- повышение давления в воротной и печеночных венах (определяется путем катетеризации этих вен; катетеризация печеночных вен позволяет также судить о синусоидальном давлении);
- увеличение диаметра воротной вены и недостаточное расширение ее во время вдоха (определяется с помощью ультразвукового исследования).
Начальная декомпенсация портальной гипертензии имеет следующие симптомы:
- варикозное расширение вен нижней трети пищевода (определяется при рентгеноскопии желудка и ФЭГДС);
- нередко выраженный гиперспленизм;
- остальные симптомы те же, что в первой стадии.
Декомпенсированная (осложненная) стадия портальной гипертензии характеризуется значительным гиперспленизмом; геморрагическим синдромом; резко выраженным расширением вен нижней трети пищевода и желудка и кровотечениями из них, отеками и асцитом; порто-кавальной энцефалопатией.
В случае декомпенсированного цирроза печени при наличии асцита возможно развитие спонтанного бактериального перитонита (у 2-4% больных). Наиболее частым его возбудителем является кишечная палочка.
Основными симптомы спонтанного бактериального перитонита:
- острое начало с лихорадкой, ознобом, болями в животе;
- напряжение мышц передней брюшной стенки;
- ослабление кишечных перистальтических шумов;
- снижение артериального давления;
- усугубление симптомов печеночной энцефалопатии, в тяжелых случаях — развитие печеночной комы;
- лейкоцитоз в периферической крови со сдвигом влево;
- внутрибрюшная жидкость мутная, богатая клеточными элементами (более 300 клеток в 1 мм2, среди клеток преобладают нейтрофильные лейкоциты); бедная белком (менее 20 г/л); в большинстве случаев из жидкости выделяется инфекционный возбудитель;
- летальность составляет 80-90%.
Мезенхимально-воспалительный синдром (МВС) является выражением процессов сенсибилизации клеток иммунокомпетентной системы и активации РЭС. МВС определяет активность патологического процесса.
- повышение температуры тела;
- увеличение селезенки;
- лейкоцитоз;
- ускорение СОЭ;
- эозинофилия;
- увеличение тимоловой пробы;
- уменьшение сулемовой пробы
- гипер альфа2- и у-глобулинемия;
- оксипролинурия;
- повышение содержания серотонина в тромбоцитах;
- появление С-реактивного белка;
- возможны иммунологические проявления: появление антител к ткани печени, LE-клеток и др.
Течение цирроза печени хроническое, прогрессирующее, с обострениями и ремиссиями и определяется активностью патологического процесса в печени, выраженностью синдромов печеночно-клеточной недостаточности и портальной гипертензии. В периоде активного процесса усугубляются симптомы цирроза печени и выраженность печеночной недостаточности и портальной гипертензии.
Важным показателем активности цирроза печени является высокая интенсивность мезенхимально-воспалительного процесса, она свидетельствует о продолжающемся прогрессирования патологического процесса. Для активной фазы цирроза печени характерно повышение температуры тела, гипергаммаглобулинемия, гипоальбуминемия, повышение СОЭ, содержания Ig всех классов, высокий уровень в крови аланиновой и аспарагиновой аминотрансфераз, сенсибилизация Т-лимфоцитов к специфическому липопротеину печени, подтверждающая участие в прогрессировании процесса аутоиммунных механизмов.
В зависимости от выраженности лабораторных показателей выделяют умеренную и выраженную активность цирроза печени.
Степени активности цирроза печени
Умеренная степеньактивности цирроза печени
Выраженная активность цирроза печени
Активный патологический процесс характеризуется также и клиническими симптомами: ухудшением самочувствия, болями в области печени, похуданием, желтухой, повышением температуры тела, появлением новых звездчатых телеангиэктазий. Гистологически активная фаза проявляется пролиферацией купферовских клеток, воспалительно-клеточной инфильтрацией внутри печеночных долек, появлением большого количества ступенчатых некрозов гепатоцитов, усилением фиброгенеза.
Проявления активной фазы вирусного цирроза печени и хронического репликативного гепатита В очень сходны и могут сочетаться. В связи с этим многие гепатологи предлагают выделять «цирроз печени с активным гепатитом» или «хронический активный гепатит в фазе цирроза печени». (HBV-ХАГ-цирроз). Некоторые ученые считают, что цирроз печени развивается преимущественно при хроническом гепатите В, индуцированном мутантными штаммами, лишенными способности синтезировать HBeAg.
При длительно существующем циррозе печени могут отсутствовать признаки активности воспалительного процесса (активный процесс уже закончился, по образному выражению С. Н. Соринсона цирроз «выгорел»), а декомпенсация и признаки портальной гипертензии выражены резко.
Вирусный цирроз печени имеет следующие клинико-лабораторные особенности, которые необходимо учитывать при его диагностике.
- Наиболее часто вирусный цирроз печени наблюдается в молодом и среднем возрасте, причем чаще у мужчин.
- Можно установить четкую связь развития цирроза печени с перенесенным острым вирусным гепатитом. Выделяют два варианта вирусного цирроза печени: ранний, развивающийся в течение первого года после острого гепатита В, и поздний, развивающийся в течение длительного латентного периода. Выраженными цирротическими свойствами обладают вирусы гепатита D и С. Хронические гепатиты, вызванные этими вирусами, часто трансформируются в цирроз печени. Хронический гепатит С может длительно протекать клинически довольно доброкачественно и все же закономерно приводит к развитию цирроза печени.
- Вирусный цирроз печени чаще всего является макронодулярным.
- Симптомы цирроза печени напоминают острую фазу вирусного гепатита и также проявляется выраженными астеновегетативным, диспептическим синдромами, желтухой, лихорадкой.
- Функциональная недостаточность печени при вирусной форме цирроза появляется достаточно рано (обычно в периоды обострения заболевания).
- В стадии сформировавшегося цирроза печени варикозное расширение вен пищевода и желудка, геморрагический синдром при вирусной этиологии цирроза наблюдаются чаще, чем при алкогольном циррозе.
- Асцит при вирусном циррозе печени появляется значительно позже и наблюдается реже, чем при алкогольном.
- Показатели тимоловой пробы при вирусном циррозе достигают наиболее высоких значений по сравнению с алкогольным циррозом печени.
- Для вирусного цирроза печени характерно выявление серологических маркеров вирусной инфекции.
Алкогольный цирроз печени развивается у 1/3 лиц, страдающих алкоголизмом, в сроки от 5 до 20 лет. Характерными для алкогольного цирроза печени являются следующие клинико-лабораторные особенности:
- Анамнестические указания на длительное злоупотребление алкоголем (однако большинство больных, как правило, это скрывает).
- Характерный «облик алкоголика»: одутловатое лицо с покрасневшей кожей, мелкими телеангиоэктазиями, багровым носом; тремор рук, век, губ, языка; отечные цианотичные веки; несколько выпуклые глаза с инъецированными склерами; эйфоричная манера поведения; припухлость в области околоушных желез.
- Другие проявления хронического алкоголизма (периферическая полинейропатия, энцефалопатия, миокардиодистрофия, панкреатит, гастрит).
- Выраженный диспептический синдром (потеря аппетита, тошнота, рвота, понос) в развернутой стадии алкогольного цирроза печени, обусловленный сопутствующим алкогольным гастритом и панкреатитом.
- Телеангиэктазии и контрактура Дюпюитрена (в области сухожилий ладони), а также атрофия яичек, выпадение волос более характерны для алкогольного цирроза печени, чем для других этиологических форм цирроза.
- Портальная гипертензия (в том числе одно из важнейших ее проявлений — асцит) развивается значительно раньше, чем при вирусном циррозе печени.
- Селезенка увеличивается значительно позже, чем при вирусном циррозе печени, у значительного количества больных спленомегалия отсутствует даже в развернутой стадии заболевания.
- Лейкоцитоз (до 10-12х10 7 л) с палочкоядерным сдвигом, иногда вплоть до появления миелоцитов и промиелоцитов (лейкемоидная реакция миелоидного типа), анемия, увеличение СОЭ. Причины анемии — кровопотери, обусловленные эрозивным гастритом, токсическое влияние алкоголя на костный мозг; нарушение всасывания и алиментарный дефицит фолиевой кислоты (это может обусловливать мегалобластовдный тип кроветворения); нарушение обмена пирвдоксина и недостаточность синтеза гема (это вызывает развитие сидеро-ахрестической анемии); иногда гемолиз эритроцитов.
- Характерны высокое содержание в крови IgA, а также повышение в крови активности у-глютамилтранспептидазы — в 1.5-2 раза (нормальная величина для мужчин 15-106 ЕД/л, для женщин — 10-66 ВД/л).
Высокий уровень в крови у-глютамилтранспептидазы обычно указывает на длительное злоупотребление алкоголем, алкогольное поражение печени и многими авторами рассматривается как биохимический маркер алкоголизма. Тест можно использовать для скрининга алкоголиков и контроля в период воздержания (только после 3 недель прекращения приема алкоголя активность фермента снижается наполовину). Однако следует учитывать, что активность у-глютамилтранспептидазы может быть повышена при сахарном диабете, инфаркте миокарда, уремии, опухолях поджелудочной железы, панкреатите, приеме цитостатиков, противоэпидемических препаратов, барбитуратов, антикоагулянтов непрямого действия. При хроническом алкоголизме повышено содержание в крови ацетальдегида (продукта метаболизма алкоголя, более токсичного, чем сам алкоголь), а также увеличена экскреция с мочой сальсолина (продукта конденсации ацетальдегида и дофамина). Нередко при алкогольном циррозе печени увеличено содержание в крови мочевой кислоты.
- В печеночных биоптатах выявляются следующие симптомы:
- тельца Маллори (скопление алкогольного гаалина в печеночной дольки);
- скопление нейтрофильных лейкоцитов вокруг гепатоцитов;
- жировая дистрофия гепатоцитов; перицеллюлярный фиброз;
- относительная сохранность портальных трактов.
- Прекращение употребления алкоголя приводит к ремиссии или стабилизации патологического процесса в печени. При продолжении приема алкоголя цирроз печени неуклонно прогрессирует.

Застойная печень — поражение печени, обусловленное застоем в ней крови в связи с высоким давлением в правом предсердии. Застойная печень является одним из основных симптомов застойной сердечной недостаточности.
Наиболее частыми ее причинами являются митральные пороки сердца, недостаточность трехстворчатого клапана, хроническое легочное сердце, констриктивный перикардит, миксома правого предсердия, миокардиосклероз различного генеза. Основными механизмами развития «застойной печени» являются:
- переполнение кровью центральных вен, центральной части печеночных долек (развитие центральной портальной гипертензии);
- развитие локальной центральной гипоксии в печеночных дольках;
- дистрофические, атрофические изменения и некроз гепатоцитов;
- активный синтез коллагена, развитие фиброза.
По мере прогрессирования застойных явлений в печени происходит дальнейшее развитие соединительной ткани, соединительнотканные тяжи соединяют центральные вены соседних долек, нарушается архитектоника печени, развивается кардиальный цирроз печени.
Характерные симптомы цирроза печени при «застойной печени» являются:
- гепатомегалия, поверхность печени гладкая. В начальной стадии недостаточности кровообращения консистенция печени мягкая, край ее закруглен, в дальнейшем печень становится плотной, а край ее острым;
- болезненность печени при пальпации;
- положительный симптом Плеша или гепатоюгулярный «рефлекс» — надавливание на область увеличенной печени усиливает набухание шейных вен;
- изменчивость размеров печени в зависимости от состояния центральной гемодинамики и эффективности лечения (положительные результаты лечения застойной сердечной недостаточности сопровождаются уменьшением размеров печени);
- незначительная выраженность желтухи и ее уменьшение или даже исчезновение при успешной терапии застойной сердечной недостаточности.
При тяжелой форме застойной сердечной недостаточности развивается отечно-асцитический синдром, в этом случае возникает необходимость дифференциальной диагностики с циррозом печени с асцитом.
При развитии кардиального цирроза печень становится плотной, край ее острый, размеры ее остаются постоянными и не зависят от эффективности лечения сердечной недостаточности. При диагностике кардиального цирроза печени учитывают основное заболевание, послужившее причиной сердечной недостаточности, отсутствие признаков хронического злоупотребления алкоголем и маркеров вирусной инфекции.
Клиническая оценка стадии и степени тяжести цирроза печени основана на выраженности портальной гипертензии и печеночно-клеточной недостаточности. Степень тяжести цирроза печени можно оценить также с помощью диагностического комплекса Child-Pugh (Чайлд-Пью), который включает оценку содержания в сыворотке билирубина, альбумина, протромбина, а также выраженности печеночной энцефалопатии и асцита.
Степень тяжести цирроза печени по Child-Pugh высоко коррелирует с показателями выживаемости больных и результатами трасплантации печени, продолжительность жизни больных, относящихся к классу А составляет в среднем 6-7 лет, к классу С — 2 месяца.
Важнейшей задачей клинического и лабораторного обследования больного является своевременное распознавание осложнений цирроза печени.
Наиболее важные осложнения цирроза печени:
- энцефалопатия с развитием печеночной комы;
- профузные кровотечения из варикозно расширенных вен пищевода и желудка;
- кровотечения из варикозно расширенной нижней геморроидальной вены;
- тромбоз воротной вены;
- присоединение вторичной бактериальной инфекции (пневмония, сепсис, перитонит);
- прогрессирующая печеночно-почечная недостаточность);
- трансформация цирроза печени в цирроз-рак.

источник


