Беременность при циррозе печени должна проходить под тщательным надзором со стороны работников больницы. Потому что течение болезни может привести к серьезным осложнениям, результатом которых будет риск и для матери, и для ребенка.

При этом некоторые его функции могут быть нарушены. Это может привести к нарушениям практически во всех отраслях жизнедеятельности.
Дополнительный негативный эффект заключается в неправильном функционировании питательной задачи.
При зачатии ребенка при такой болезни последствия будет очень серьезными. Особенно если не проводить регулярные обследование и не начать хотя бы на время заниматься терапией, чтобы предотвратить дальнейшее разрушение органа.
Профилактика беременности при циррозе печени очень важна. Как правило, врачи применяют решение отменить роды. Прекратить рост и развитие эмбриона, чтобы сохранить жизнь маме.
Однако при этом родители имеют полное право отказать, но делать это нужно опираясь на какие-то факты. Например, течение болезни уже замедленно, и она не успела нанести катастрофический урон.
Признаки цирроза печени и беременности совпадают. Нередко их путают с известным токсикозом, который сопровождает практически всех будущих мам на первом триместре. Специалисты выявили целый ряд факторов, которым может сопровождаться развитие патологии:
- постоянная повышенная температура;
- резкая потеря веса из-за отсутствия чувства голода:
- непереносимость даже слабых физических нагрузок;
- сонливость;
- спутанность сознания;
- обострение психоэмоционального фона;
- нарушения при приеме пищи в виде метеоризма, диареи и вздутии;
- замечается обильная желтушность кожного покрова;
- резкая и сильная колющая боль в правом боку, чуть ниже ребер.
Эти пункты могут приводить к различному роду расстройствам, которые не являются симптомами цирроза. Но при этом могут из-за них проявится. В любом случае диагностировать что-то в домашних условиях нельзя. Ведь подобные признаки могут встречаться достаточно часто.
Можно ли рожать при проблемах с печенью и беременности? Специалисты отмечают такую вероятность. Однако практически всегда рекомендуют воздержаться от родов из-за высоких рисков не только врожденных патологий, но и смерти матери.

- Последствия перенесенного аутоиммунного или токсического гепатита.
- Наследственность.
- Серьезное снижение защиты организма со стороны иммунной системы. В результате которой развился билиарный цирроз. При этом поражаются мочевыделительные каналы.
- Несанкционированный прием лекарственных средств, которые при длительном использовании повреждают орган.
- Врожденные нарушения в метаболическом обмене веществ.
- Желчнокаменная болезнь в прошлом, даже если от нее удалось избавиться.
- Постоянное и стабильное употребление алкоголя, наркотических средств и никотина в больших количествах.
- Воспаление и засорение желчных протоков, из-за которых они воспаляются и сужаются, что приводит к дисфункции.
Иногда врачи даже в ходе комплексного обследования не могут установить причину. В таком случае ставится схожий диагноз. Вылечить болезнь становится на порядок труднее.
В большинстве случаев установить наличие проблем со здоровьем можно в результате обычного посещения врача. Нередко он не может поставить точный диагноз и для этого прибегают к следующим процедурам:
- клинический или общий анализ крови;
- проверка кала и мочи на концентрацию там специального почечного фермента;
- биохимический анализ крови.
При этом специалистам необходимо выполнить соответствующие замеры, в ходе которых будут установлены:
- консистенция печень образующего вещества;
- размер;
- плотность.

Тоже касается и печени, которой приходится обрабатывать больше веществ. На почве чего могут возникнуть проблемы даже с отсутствием болезней этого органа.
В итоге это может привести к следующим проблемам:
- мертворождение;
- досрочные роды;
- высокая отечность;
- печеночная недостаточность (энцефалопатия);
- серьезное расширение вен, что приведет к кровотечениям в желудочно-кишечном тракте.
Очень часто приходится прибегать к процедуре стимулирования, либо воспользоваться хирургическим вмешательством (кесарево сечение).
Что делать при беременности и циррозе печени? Заботиться о своем здоровье и избегать малейших нарушений предписаний врачей. Только в таком случае есть небольшая вероятность естественных родов.
Влияние цирроза печени при беременности достаточно велико. Этот орган занимается крайне важной функции. Обрабатывает все питательные вещества. Если они токсичные, то избавляется от них и выводит естественным путем.
Отсюда возникает острая необходимость полного отказа от алкоголя, тяжелых антибиотиков, никотина и других веществ, которые серьезно напрягают орган.
Малыш в подобных обстоятельствах имеет низкие шансы на жизнь. При этом она еще может быть осложнена умственными и физическими нарушениями. По причине того, что какой-то нежелательный элемент все же попадет в его развивающееся тело.
Когда он находится в утробе, его центральная нервная система достаточно неустойчива. Отсюда могут возникнуть проблемы с психикой.

Отвергать необходимые обследования категорически запрещено. Даже несмотря на то, что мама обладает правом отказаться.
В итоге это может привести к:
- недоношенности;
- аутизму;
- проблемам с обменным процессом с самого рождения;
- нарушениям здоровья психики.
Для начала необходимо понять и не отрицать один важный факт. При значительных проблемах с органом печени думать о незапланированном зачатии не следует. Хотя бы до того момента, пока болезнь не станет меньше давать о себе знать.
В противном случае в современной медицине существует множество способов получить своего ребенка без рисков.
При лечении акцент делается на использование специальных медикаментов, которые питают печень. Позволяют даже поврежденному органу осуществлять свои функции полноценно. Использовать средства народной медицины категорически запрещено.
В целях профилактики необходимо:
- Контролировать работу иммунной системы, при любых нарушениях обращаться в клинику и проводить необходимые анализы и исследования.
- Использовать специальные витаминные комплексы, рекомендованные врачом. При этом не следует отклоняться от его предписаний и делать выбор в пользу более дешевых, если это не обоснованно.
- Строжайше запрещено принимать наркотики, алкоголь и никотин. Даже при маленьких дозах это вызовет осложнения, которые с вероятностью в 80% влекут собой смертельный исход для ребенка.
- Заранее (до зачатия) следует позаботиться о вакцинации против гепатита всех степеней. Это нужно из-за того, что эта патология становится причиной цирроза в большинстве случаев.
- Неукоснительно соблюдать рекомендации диетолога.

При этом после родов необходимо еще более тщательно относиться к здоровью женщины, контролировать ее диету. При малейших нарушениях обращаться в больницу.
Крайне важно быстро избавиться от болезни, либо позаботиться о том, что на этом сроке она существенно не повредит какую-либо другую функцию организма.
источник
Для каждой женщины вынашивание и рождение ребенка — необходимый процесс как с физической, так и психологической стороны. Цирроз печени при беременности — нежелательный союз, но если пациентка все-таки хочет стать матерью, шансы есть. Цирроз — это сложнейшее заболевание, которое не появляется просто так. Причинами чаще всего является алкоголь, генетическая предрасположенность, инфицирование гепатитом С. Если женщина решилась рожать, она должна полностью обследоваться. Если беременность незапланированная, и уже присутствует печеночная патология, необходимо находиться под присмотром врача весь срок.
Врачи не советуют этого делать, потому что это опасно для будущей мамы и малыша. Заболевание негативно влияет на развитие плода. Часто у девушек происходят выкидыши или рождаются мертвые дети. Так происходит, потому что организм не справляется с интоксикацией, кровь заражена, и плод не получает нужных средств для выживания. Цирроз — неизлечимая болезнь, но при должном лечении с ним можно долго жить. Решение беременеть должно зависеть от стадии развития недуга, состояния организма, переносимости препаратов. Планировать необходимо с врачом, который назначит обследования и терапию для подготовки организма, а также поможет выбрать благоприятное время для зачатия.
Бывает, что заболевание наступает во время беременности. В таком случае также следует обращаться к специалисту, самостоятельное лечение противопоказано. Максимально положительный прогноз наблюдается на первой стадии заболевания в непрогрессируемой форме.
Если будущая мама решает все-таки рожать, ей необходимо постоянно находиться под контролем специалистов. Для улучшения обмена веществ и функционирования клеток печени назначаются соответствующие препараты. Заболевание является необратимым, но с помощью лечения можно избежать опасных осложнений и сохранить полноценный плод. Если беременность незапланированная, нужно рассказать о заболевании гинекологу. Он сможет уделить внимание, подобрать оптимальные средства для обеспечения нормального протекания беременности на фоне недуга. Во время вынашивания ребенка при пораженной печени стоит придерживаться таких правил:
- Не принимать препараты, влияющие на печень.
- Придерживаться назначенной диеты, поддерживать организм витаминами и минералами.
- Избегать заражения инфекциями.
Для ослабленного органа назначают терапию фолиевой кислотой, которая поддерживает функции печени. В основном течение цирроза во время вынашивания ребенка не меняется, но возможно образование осложнений в виде кровотечений из пищевода и желудка, поскольку в организме происходят перемены, иммунитет ослаблен на фоне беременности. Риск развития осложнений зависит от общего состояния организма, стадии, реакции на гормональные изменения.
Образование цирроза печени у беременных — не частое явление, но все же оно случается. Организм будущей мамы восприимчив к вирусам и заболеваниям. К примеру, можно подхватить гепатит С, который перерастает в цирроз. Иногда специалисты не могут выяснить причину патологии печени у больных. Такие случаи называют криптогенным циррозом. К факторам, способным спровоцировать недуг, относятся следующие:
- аутоиммунный и токсический гепатит;
- желчнокаменная болезнь;
- нарушения пищеварительной системы;
- продолжительная терапия медикаментами;
- злоупотребление спиртными напитками;
- ослабление иммунитета;
- билиарный цирроз — нарушение вырабатывания желчи;
- холангит — воспаление желчных протоков.
Вернуться к оглавлению
Определить заболевание у беременной бывает проблематично из-за сходства с токсикозом и общим переменчивым состоянием организма. В основном признаки заболевания ничем не отличаются от здоровых будущих рожениц. К ним относят:
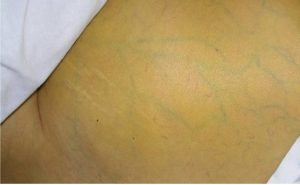
- боль в правом боку;
- ощутимое увеличение печени и селезенки;
- повышение температуры;
- пожелтение кожи, зуд;
- постоянная усталость;
- снижение веса;
- тошнота, отрыжка, отсутствие аппетита;
- потемнение мочи;
- заметное покраснение языка.
Вернуться к оглавлению
Диагностировать цирроз у беременной лучше на ранних сроках, но это не всегда получается. Чтобы выявить заболевание, нужно пройти тщательное обследование: сначала осмотр врача, выяснение жалоб и симптомов. После этого пациентку отправляют на УЗИ печени и сдачу анализов. Иногда назначают биопсию, но стараются избегать такой процедуры, потому что беременным ее проводить нежелательно.
Женщинам запрещено употреблять алкоголь во время беременности.
Чтобы не допустить цирроза печени у будущей мамы, нужно беречь иммунную систему, своевременно выявлять и лечить простуды, грипп и другие заболевания, которые могут вызвать осложнения, избегать мест скопления людей и не подцепить инфекцию. Полезно принимать витамины, минералы, правильно питаться, включая в рацион фрукты, овощи, злаки, орехи. Если в роду были заболевания печени, нужно тщательно обследоваться минимум раз в год.
источник
Влияет ли цирроз печени на беременность и развитие плода? Беременность для каждой женщины связана с прекрасными ощущениями ожидания и трепетным моментом встречи с будущим ребеночком. Но это время и больших перемен во всем организме, начиная с гормональной перестройки и заканчивая обострением всех хронических болезней.
Очень важно до наступления интересного положения заблаговременно подготовиться, сдать анализы, пройти обследование у всех врачей. Конечно, это время связано с тем, что перестраивается работа всего организма и печени в том числе.
Первые признаки, которые появляются при болезни, называемой цирроз, у женщин в интересном положении такие же, как и при начальной стадии этой болезни. К ним относится:
- Повышение температуры;
- Слабость;
- Изменения стула.
Эти же признаки сами по себе могут присутствовать при беременности и являться нормой. Тот же токсикоз в первом триместре вызывает ухудшение самочувствия, тошноту, рвоту, небольшое снижение массы тела. И необязательно это цирроз. При сильном проявлении токсикоза пациентку нужно лечить, для этого назначается поддерживающая терапия, вплоть до больничной койки.
Если не обнаружено никаких патологий, то размеры печенки, ее внутренняя структура у беременных не меняются. Хотя может быть замечено, что функция этого органа, а также желчного пузыря заметно нарушена из-за повышенной нагрузки на них.
Деятельность печенки у женщины в положении без нарушений обеспечивает полностью все обменные процессы в организме. Но такие признаки, как желтуха, боли в правом подреберье, сами по себе не могут возникать. Это может говорить о том, что у представительницы слабого пола подозрение на цирроз. Нужно дополнительное обследование, потому, что многие недомогания могли проходить скрыто, и будущая мамочка и не подозревала об их существовании. Также отклонения в работе железы могут быть причиной раннего токсикоза.

Это самая легкая форма болезни, при более сложном проявлении пациенты жалуются на:
- Слабость;
- Сонливость;
- Постоянные запоры;
- Неспособность подолгу уснуть;
- Сильную изжогу, которая с увеличением срока усиливается.
Через неделю, вторую после родов чесотка и зуд кожи прекращаются. Холестаз передается по наследству, от матери к дочери и повторяется при следующих беременностях. Эта болезнь связана с повышенной работой плацентарных гормонов. Также, возможно, возникновение холестаза у женщин, которые до беременности принимали противозачаточные таблетки. Лекарств, которые бы лечили этот недуг, нет. Само недомогание не является показанием к тому, чтобы беременность нужно было прервать. Но не следует относиться к своему здоровью безответственно. Холестаз повышает риск недоношенности плода, а также его смерть во время родов или в младенческом возрасте. Поэтому очень важно следить за состоянием здоровья ребенка. Рожать женщина может в 38 недель, а если заболевание проходит тяжело, то роды допускаются и в 36 недель. Женщины, которые переболели холестазом, более подвержены воспалительным заболеваниям.

- Тошнота;
- Боли в животе;
- Рвота;
- Мигрени;
- Сильная изжога;
- Слабость во всем теле.
При осмотре заметно уменьшена в размерах печень. У большинства пациентов наблюдается острая печеночная недостаточность, что в 70-80% случаев приводит к смерти. Причина острой жировой печени у беременных остается неизвестной. Диагноз врачом ставится после проведенных обследований и анализов. Важно своевременно их провести и по возможности быстро прервать беременность. Поэтому больных с этим диагнозом нужно срочно госпитализировать и провести интенсивную восстанавливающую терапию. Если болезнь отступит, и больная выздоровеет, женщина может рассчитывать на нормальный исход следующей беременности.

- Частые головные боли;
- Головокружение;
- Тошноту;
- Рвоту;
- Неадекватную и тревожную оценку происходящего.

Возникает при запущенной форме гестоза. Он обычно возникает на третьем триместре. Появляется тошнота, рвота, боли в правом подреберье, видны отеки по всему телу. Появляется желтуха, печеночная недостаточность, рвота с кровью, судороги. Проводится УЗИ, на котором четко видны участки печенки с эхогенными кровоизлияниями. При HELLP-синдроме показана срочная госпитализация с родоразрешением при помощи кесарева сечения. В большинстве случаев через неделю после родов симптомы заболевания исчезают. Риск развития повтора болезни при следующей беременности очень мал и составляет всего 4%. Но все же больную относят к группе риска по развитию данной патологии.

Хронический гепатит – это заболевание печени, которое длится больше шести месяцев. Наступление беременности при заболевании вполне возможно. Симптомы у женщин в ожидании ребенка полностью совпадают с симптомами при обычном проявлении гепатита. Это желтизна кожи и глаз, тошнота, общая вялость, небольшое повышение температуры тела. При резком ухудшении состояния при гепатите у беременной отмечается сбой в работе всех функций печени, что приводит к необходимости срочной госпитализации больной. При хроническом активном гепатите сохранять беременность и плод не рекомендуется. Если женщина отказывается сделать аборт, то нужно провести совокупное терапевтическое лечение болезни. Назначают постельный режим, частое питание до пяти раз в сутки, правильная диета. Больные должны наблюдаться у гинеколога и терапевта весь период вынашивания ребенка.
Первичный билиарный цирроз печени, как и другие виды этого заболевания, проявляется:
- В желтизне кожи;
- Сильном зуде;
- Боливкостях;
- Пигментации кожи.

Хронический холицестит представляет собой заболевание желчного пузыря, вызванное разными микробами. При росте плода давление на внутренние органы увеличивается, и возникают болевые ощущения в правом подреберье. Чаще всего болезнь дает о себе знать в третьем триместре беременности и служит основанием для того, чтобы прервать ее.
Такой коварный недуг, как цирроз печени развивается после перенесенных гепатитов разного вида, поражения печенки токсинами и различного вида сбоев в работе всего организма.
При этом в органе нарушается однородность печеночной ткани, и появляются узлы. Вследствие этого работа половых гормонов снижается.
При таком заболевании как цирроз у беременных активизируется работа печени, могут появиться маточные кровотечения в период после рождения ребенка, кровотечения из пищевода. У беременных женщин с диагнозом цирроз в 20% рождаются мертвые детки, поэтому сохранять и вынашивать ребенка не рекомендуется. Больную нужно убедить в необходимости аборта, в связи с огромным риском для ее здоровья. Но если женщина хочет сохранить и выносить ребенка, то ей будет нужен тщательный контроль врачей.
источник
Здравствуйте! Мне 27 лет.
На фоне обнаруженного лямблиоза меня направили на биохимический анализ крови. Результат — все в норме, кроме:
АсАТ, мккат/л — 0,70 (норма для женщин до 0,52)
АлАТ, мккат/л — 0,81 (норма для женщин до 0,52)
Исходя из этого направили на иммуноферментный анализ:
Вирус гепатита В (HBsAg)
Вирус гепатита В HBcor (HBV) Ig сум. положительно
Вирус гепатита С (HCV) IgG отрицательно
УЗИ (выводы): эхокартина печени, поджелудочной железы, почек без патологических изменений. Незначительные застойные явления в просвете желчного пузыря.
Далее [U]ДНК HBV (колич.) [/U] Бондарь Александр Евгеньевич :
Отчего бы ни болела печень — от воспаления желчного пузыря или из-за вируса гепатита, вследствие цирроза или прогрессирующей печеночной недостаточности — ясно одно: меры по спасению ситуации надо предпринимать немедленно. И, очевидно, самые радикальные.
АлАТ в крови (а если быть более точным, то анализ на АлАТ или АЛТ) – это исследование крови на один из ферментов печени, полное название которого «аланинаминотрансфераза».
Эхинококкоз (Echinococcosis) – зоонозный биогельминтоз, характеризующийся хроническим течением, с развитием преимущественно в печени, реже легких и других органах солитарных или множественных кистозных образований.
Ассортимент лекарственных средств, применяемых в комплексной терапии заболеваний гепато-билиарной системы, насчитывает более тысячи наименований. Среди такого многообразия препаратов выделяют сравнительно небольшую группу лекарственных средств.
Билирубин в крови очень информативный показатель состояния организма, который позволяет врачам диагностировать многие заболевания различной природы.
Муковисцидоз (МВ) – наиболее распространенное наследственное заболевание с аутосомно-рецессивным типом наследования, универсальная экзокринопатия. Естественное течение заболевания тяжелое и в 80% случаев заканчивается летально в первые годы жизни.
Геморрой является одним из наиболее распространенных заболеваний и встречается у 11-24% взрослого населения.
Критерии диагностики диабета. Показания к применению глюкозотолерантного теста, условия словия проведения глюкозотолерантного теста.
Переход с 1.01.07 г. на новые стандарты регистрации рождения новорожденных с 22 недель предъявляет особые требования не только к акушерам-гинекологам и неонатологам, но и к врачам других специальностей.
В сегодняшних условиях печень человека подвергается таким беспощадным нагрузкам и испытаниям на прочность, о которых люди и не подозревали еще лет 50-60 тому назад. Количество всевозможных химических веществ, используемых при производстве продуктов питания (красители, консерванты, эмульгаторы и прочее), превышает все мыслимые и немыслимые границ – многие люди в прямом смысле «печенкой» чувствуют, что в организме творится что-то неладное. А алкоголь, о губительном воздействии которого на печень известно давным-давно? А неблагоприятная экологическая ситуация?
Радость женщины, узнавшей о том, что ей скоро предстоит стать матерью, может быть в значительной мере омрачена пагубным воздействием на плод имеющейся в ее организме вирусной инфекцией. И с этой точки зрения возбудители гепатитов В и С весьма опасны.
Человеческий организм – это самообновляющаяся и постоянно функционирующая система, для нормальной работы которой необходимо бесперебойное поступление различных химических веществ, в том числе микроэлементов (кальция, железа, кобальта, хрома, меди, цинка и т.д.). Недостаточное поступление микроэлементов какое-то время может компенсироваться, но в конечном итоге всегда приводит к нарушению процессов жизнедеятельности организма и развитию заболеваний. Дефицит каждого микроэлемента вызывает свою комбинацию патологически процессов, однако наиболее широкий спектр отклонений возникает при цинковой недостаточности.
Талидомид стал настоящей медицинской трагедией около 50 лет тому назад. Безобидное, как казалось поначалу, средство для устранения тошноты и бессонницы у беременных обладало ужасным тератогенным эффектом – из-за побочных действий дети рождались с невероятными уродствами. Но новейшее исследование французских ученых частично реабилитировало чудовищное лекарство: оказывается, оно способно оказывать значительный терапевтический эффект при достаточно редко встречающемся, но опасном заболевании – наследственной геморрагической телеангиэктазии.
источник
Цирроз печени развивается в исходе гепатитов, токсического поражения печени или метаболических нарушений. Заболевание характеризуется нарушением структурной организации печеночной ткани за счет фиброза и появления регенераторных узлов. Клинические проявления разнообразны — от легкой дисфункции печени до печеночной недостаточности и портальной гипертензии с асцитом и кровотечениями из варикозных вен пищевода и желудка. В результате нарушения обмена половых гормонов фертильность у таких больных понижена.
Беременность в большинстве случаев не отражается на течении заболевания. Однако у 20% больных отмечается ухудшение состояния.
Прогноз для матери и плода зависит от течения заболевания до беременности, в частности от степени метаболических нарушений и наличия варикозного расширения вен пищевода.
Варикозное расширение вен пищевода развивается при портальной гипертензии. Самое частое осложнение — кровотечение — обычно развивается в III триместре беременности и связано с увеличением ОЦК. Портокавальное шунтирование, проведенное до беременности, значительно снижает риск кровотечения и улучшает прогноз для плода. Если варикозное расширение вен пищевода впервые обнаруживают во время беременности, проводят склеротерапию.
1. Первичный билиарный цирроз печени в 90% случаев развивается у женщин (чаще в возрасте 35—60 лет). Нередко единственным признаком заболевания служит повышение активности щелочной фосфатазы в сыворотке. Симптомы включают зуд, желтуху, гепатоспленомегалию, боль в костях и гиперпигментацию кожи. Позже могут присоединиться асцит и варикозное расширение вен пищевода. Прогноз зависит от тяжести течения. Заболевание, протекающее бессимптомно, не влияет на продолжительность жизни. При выраженных клинических проявлениях она ограничена 5—10 годами.
Первичный билиарный цирроз часто сочетается с хроническим лимфоцитарным тиреоидитом, почечным канальцевым ацидозом, CREST-синдромом (по первым буквам следующих слов Calcinosis — обызвествление, Raynaud’s phenomenon — синдром Рейно, Esophageal dysmotility — нарушение перистальтики пищевода, Sclerodactyly — склеродактилия, Telangiectasias — телеангиэктазии), синдромом Шегрена и другими аутоиммунными заболеваниями.
а. Диагностика. Если заболевание впервые выявлено во время беременности или на фоне приема пероральных контрацептивов, его нередко ошибочно принимают за холестаз. Сохранение симптомов после родов или отмены пероральных контрацептивов указывает на первичный билиарный цирроз. Дифференциальную диагностику с холестазом беременных проводят по данным лабораторных исследований. Для первичного билиарного цирроза характерны следующие признаки:
1) повышение активности щелочной фосфатазы в сыворотке в 2—6, а иногда в 10 раз по сравнению с нормой;
2) нормальное или слегка повышенное содержание билирубина в сыворотке;
3) повышение уровня желчных кислот в сыворотке;
4) повышение уровня холестерина в сыворотке;
5) повышение уровня IgM в сыворотке (в 75% случаев);
6) появление антимитохондриальных антител (в 95% случаев);
7) снижение уровня протромбина;
8) увеличение ПВ, которое при лечении фитоменадионом возвращается к норме;
9) гипокальциемия (вследствие нарушения всасывания витамина D).
б. Лечение. Специфическая терапия не разработана. Вне беременности используют азатиоприн, кортикостероиды и пеницилламин. Эффективность лечения невысока.
Во время беременности первичный билиарный цирроз лечат так же, как холестаз беременных.
Источник: К. Нисвандер, А.Эванс «Акушерство», перевод с англ. Н.А.Тимонина, Москва, «Практика», 1999
источник
Обычно беременность не усугубляет течение цирроза печени, но ухудшение состояния женщины возможно. Частотность развития осложнений при циррозе печени и беременности составляет 20%. Исход относительно матери и ребенка зависит от особенностей течения недуга до беременности. Особенно на прогноз влияет степень метаболической дисфункции и варикоза вен пищевода или желудка. Наибольший риск развития осложнений во время беременности при циррозе наблюдается в III триместре, что связано с повышением ОЦК. Если до планируемой беременности провести шунтирование, риск развития кровотечений снижается. При ВРВ пищевода рекомендуется склеротерапия.
ВАЖНО ЗНАТЬ! Даже «запущенная» печень или желчный пузырь лечатся дома, без операций и уколов. Просто прочитайте что сделала Ольга Кричевская читать далее.
Возникнуть цирроз печени может во время беременности. Это связано с общей ослабленностью естественной защиты и организма в целом. Из-за слабости иммунитета будущая мама подвержена частому воздействию вирусных и бактериальных инфекций. В этот период повышается риск развития вирусного гепатита, который часто провоцирует цирроз. Другими неблагоприятными факторам, способствующими появлению осложнений в виде опасной и тяжелой патологии печени, при которой постепенно отмирают клетки органа без возможности их восстановления, являются:
- Аутоиммунный, токсический гепатит.
- Желчнокаменная болезнь до беременности.
- Нарушение протекания метаболических процессов в организме.
- Длительный прием некоторых лекарственных средств, которые приводят к дисфункции печени.
- Сильно сниженный иммунитет, при котором развился первичный билиарный цирроз. На фоне патологи поражаются желчеточные каналы, что провоцирует гибель клеток печени.
- Первичный холангит склерозирующего типа, когда желчные протоки постепенно засоряются, из-за чего они сужаются и воспаляются.
- Злоупотребление спиртосодержащими напитками.
- Плохая наследственность.
Если специалисты не могут определить первопричину начала процесса омертвления печеночных клеток при беременности, тогда ставится диагноз «криптогенный цирроз».
Болезнь, развивающаяся при беременности, проявляется уже на начальном этапе, именуемом стадией компенсации. Первоначальные симптомы усугубления болезни следующие:
- повышение температуры тела до субфебрильных величин (37,2—38°С);
- снижение аппетита, следовательно, потеря массы тела;
- общая ослабленность, быстрая утомляемость от выполнения легкой работы;
- признаки диспепсии в виде подташнивания, рвоты, метеоризма, запоров, чередующихся с диареей;
- тупые, слабые болевые ощущения справа в подреберье;
- желтушность кожных покровов и склер глаз.
Опасность состояния в том, что многие перечисленные симптомы, например, тошнота, рвота, метеоризм, температура до 37,5⁰C, небольшая потеря веса и аппетита, можно списать на обычные проявления беременности в I триместре. Слабость, плохое самочувствие также могут быть причислены к первым признаками наступившего зачатия, в то время как на самом деле развился цирроз печени.
Запоры, чрезмерное газообразование часто сопровождают III триместр беременности и проходят уже после родоразрешения. Но, если эти симптомы возникают одновременно с постоянной, ноющей болезненностью в правом боку и желтушностью кожных покровов, следует заподозрить развитие цирроза печени. Но эти признаки также могут говорить о появлении редкого осложнения периода вынашивания плода, такого как внутрипеченочный холестаз, когда нарушается циркуляция желчи в печени и ее ток в 12-перстную кишку. Развивается недуг на фоне гормональных изменений во время беременности. Для уточнения диагноза дополнительно назначаются специфичные исследования.
Перед зачатием новой жизни на фоне ранее обнаруженного цирроза в обязательном порядке нужна консультация специалиста. Женщине придется пройти широкий комплекс обследований и предварительного лечения. Эти меры необходимы для подготовки женского организма к будущим изменениям во время вынашивания плода.
Если беременность наступила у больной циррозом печени женщины случайно, важно сообщить гинекологу при постановке на учет о наличии болезни. К такой беременной будет обращено больше внимания. Подберутся оптимальные препараты по улучшению ее состояния и протекания беременности на фоне цирроза. В период вынашивания малыша при пораженной печени следует:
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте пробемы с печенью или желчным пузырем до рака, лучше перестраховаться, а для этого понадобится. узнать решение проблемы >>
- отказаться от приема любых лекарств и препаратов, оказывающих влияние на печеночные ткани;
- придерживаться основ диетотерапии со столом № 5;
- пропить поливитамины и минералы для поддержания организма.
В начале беременности обязательно назначается курс фолиевой кислоты. Это вещество поддерживает функцию печеночных тканей. В основной массе случаев течение цирроза во время беременности не меняется, но возможно появление осложнений. Степень риска развития осложненного цирроза зависит от показателей компенсации и степени прогресса недуга. Максимально положительный прогноз наблюдается при первой стадии заболевания в непрогрессируемой форме. Наиболее неблагоприятный исход цирроза и беременности на декомпенсированной стадии недуга. Однако забеременеть на этой стадии также проблематично.
На ход беременности и развитие плода влияют осложнения при циррозном поражении печени, такие как портальная гипертензия, кровотечения из расширенных вен пищевода или желудка. Такие проблемы жизненно опасны и для малыша, и для его матери. Следовательно, при наличии диагноза «цирроз печени» в анамнезе женщины следует проводить тщательную диагностику и подготовку организма к будущему материнству.
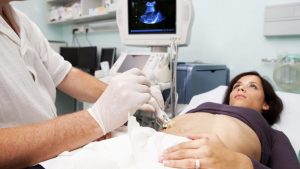
Обнаружить заболевание возможно на ранних и поздних сроках беременности. Для этого назначается:
- осмотр беременной пациентки специалистом с выявлением симптомов и оценкой жалоб;
- общий и биохимический анализ сыворотки крови, что необходимо для определения концентрации билирубина, холестерина, альбумина, желчных кислот, ферментов печени;
- УЗИ печени.
После выявления цирроза необходима его дифдиагностика от печеночного холестаза и первичного билиарного поражения печени. Обращается внимание, что при холестазе и ПБЦ существенно подскакивает содержание щелочной фосфатазы при слабом повышении активности АсТ, АлТ, гамма-ГГТ. Билирубин при этом остается в допустимом диапазоне. ПБЦ определяется по выявленным антимитохондриальным антителам. Других специфических признаков, например, по эхо-теням в результатах УЗИ, не определяется. При классическом циррозе обнаруживаются узелки регенерации.
Для уточнения диагноза в крайних случаях проводится биопсия печени. Но решение о ее назначении определяется по соотношению возможных рисков для матери и ребенка, так как процедура может привести к развитию осложнений в виде ДВС-синдрома.
Главная опасность цирроза, полученного до или во время беременности, заключается в высоком риске развития осложнений. Во многих случаях отяжеленного течения цирроза возможен летальный исход для матери и малыша. Одновременно при нарушении работы главного фильтра крови и его структуры отмечается общая дисфункция организма. Основные последствия цирроза при беременности:
- выкидыш в I триместре;
- родоразрешение с мертвым малышом;
- преждевременные роды недоношенного плода;
- отек и асцит из-за скопления чрезмерных количеств жидкости и соли в тканях и внутренних органах;
- развитие кровотечения из-за варикозного расширения сосудов, особенно из желудка или пищевода;
- печеночная энцефалопатия с поражение нервной системы, что проявляется беспокойным сном и странным поведением беременной с циррозом;
- гиперсленизм с изменением состава крови с нехваткой эритроцитов, тромбоцитов, лейкоцитов на фоне увеличенной селезенки;
- острый бактериальный перитонит, развивающийся на фоне кровотечения из пищевода или желудка — самое опасное осложнение, требующее срочной госпитализации и принятия экстренных мер.
Рекомендации врачей относительно возможности забеременеть женщине с циррозом заключаются в следующем:
- Беременеть не рекомендуется, так как недуг утяжеляет процесс вынашивания малыша, отрицательно сказывается на развитии плода, увеличивает риск выкидыша в I и II триместрах и рождение мертвых детей в III триместре до 20%.
- При наступлении беременности во время цирроза рекомендуется постоянный контроль над состоянием женщины. При этом беременная должна отказаться от самолечения, а следовать требованиям врача.
В задачи специалиста входит объяснения всех рисков и возможных осложнений для будущей матери и ее малыша при наступлении беременности после поставленного диагноза «цирроз печени». На основании полученных сведений женщина должна будет решить — прерывать беременность или нет.
Общая терапевтическая тактика цирроза не меняется от его типа. Урсодезоксихолиевая кислота обязательно назначается при любых формах недуга — холестаз, первичное билиарное или классическое циррозное поражение печени. Этот медпрепарат стабилизирует и восстанавливается нормальное состояние беременной. Лекарство уникально в том, что улучшает и прогноз для плода путем снижения риска внутриутробной смерти и начала преждевременного родоразрешения.
При возникновении осложнений или утяжелении течения недуга и беременности принимаются экстренные меры, степень которых определяется ситуационно.
Для предотвращения возникновения цирроза во время беременности важно соблюдать ряд правил по сохранению должной работоспособности иммунной системы и исключению воздействия причинных факторов, например, неправильного питания, алкоголизма, курения.
Профилактические меры для будущих мам заключаются в следующем:
- прием поливитаминных и минеральных комплексов до беременности и во время;
- полный отказ от алкоголя, курения, наркотиков, самолечения сомнительными лекарствами;
- вакцинация от всех возможных видов гепатита, которые чреваты осложнениями в виде цирроза печени, еще на этапе планирования беременности.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень и очистила желчный пузырь. Читать статью >>
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Во время беременности нередко женщины испытывают тяжесть различных заболеваний. Серьезное влияние на ход беременности оказывают и заболевания печени. Они могут значительно отразиться в будущем на ребенке и в общем на состоянии будущей матери. Следовательно, меры профилактики и лечение таких заболеваний — вопрос, к которому следует отнестись внимательно.
Следствием такой проблемы у беременных является скопление элементов желчи в крови. Причина этому — отклонения в процессах выработки желчи. Главный симптом, который наблюдается при такой болезни — чрезмерный зуд кожи. Также можно заметить желтоватый оттенок глазных белков.
Поводом для проявления подобных проблем именно в процессе беременности чаще всего служат гормональные отклонения, реже — генетические причины.
Холестазможет повлиять и на будущего ребенка — более половины женщин, имеющих такое гормональное отклонение, рождают недоношенного малыша. Очень малый процент составляет мертворождение (1%-2%).
Чтобы избежать таких негативных явлений, важно заранее проводить диагностику и проходить лечение. В случае подтверждения холестаза необходимо соблюдать щадящую диету, в этом случае хорошо подходит стол номер 5. В целом все меры профилактики и лечения холестаза проводятся под строгим наблюдением лечащего врача. После детального обследования доктором могут быть назначены препараты для нормализации выработки желчи, но они прописываются пациенту с особой осторожностью.
Это вирусное заболевание, оно имеет в свою очередь три самые распространенные формы — А, В и С. Здесь проблем обстоит немного сложнее, ведь у многих пациенток не наблюдается вообще никаких симптомов, а некоторые остаются заражены гепатитом до самой старости.
Причина проявления гепатита А — прием инфицированной пищи и жидкости.
Как правило, заражение гепатитом В и С от человека к человеку происходит посредством полового акта, использования одной иглы наркоманами или попадания крови зараженного на открытую рану другого человека.
Лучшим методом для предупреждения наиболее острого типа гепатита (А) может быть вакцинация. Но все нюансы воздействия вакцины на состояние беременных до конца не исследованы.
Две остальных формы заболевания могут лечиться с помощью противовирусных компонентов в составе назначенных лекарств. Улучшение состояния наблюдается при построении правильного рациона, используя диетические комплексы, как стол номер 5 и прочие, восприятие которых не сможет навредить плоду и матери ребенка.
Существуют еще два сложнейших заболевания печени у беременных — синдром ХЭЛП и острая жировая дистрофия печени. Они довольно редкостные — первое встречается лишь у 1% всех будущих матерей, второе и того меньше. Следует сразу же пройти тщательную диагностику, если проявляются главные симптомы этих отклонений — тошнота, общее недомогание и рвота, непонятные болевые ощущения в области живота.
В случае жировой дистрофии помочь может переливание крови у беременной. Причем малыш должен появиться на свет как можно ранее — ведь осложнения могут усилиться. То же самое касается и ХЭЛП синдрома. После родов состояние пациентов значительно улучшается.
Синдром Жильбера – неопасная патология, которая характеризуется устойчивым высоким содержанием билирубина в крови и передается на генетическом уровне. Симптомы этого дефекта могут оставаться незамеченными долгое время и часто обнаруживаются только при прохождении медицинского обследования.
Но как проявляется Синдром Жильбера у беременных, когда организм испытывает интенсивные нагрузки, связанные с гормональными изменениями и развитием плода? Как скажется этот недуг на здоровье матери и ребенка?
Болезнь Жильбера не является противопоказанием к зачатию ребенка. Беременная женщина может узнать о своем заболевании во время обязательного обследования, которое проводится при постановке на учет в консультацию.
Заподозрить у себя заболевание можно по следующим признакам:
- Головокружение и раздражительность.
- Упадок сил.
- Снижение аппетита.
- Проблемы со сном.
- Пожелтение кожных покровов и белков глаз.
- Чувство тяжести и болезненные ощущения под правым ребром.
Нерегулярные приемы пищи, частые стрессы, повышенные физические нагрузки могут спровоцировать обострение заболевания, и симптомы станут более выраженными:
- Появление неприятного горького привкуса.
- Возникают приступы тошноты.
- Нарушение пищеварения, что проявляется диареей или запором.
- Болезненность в правом боку увеличивается.
Синдром Жильбера не диагностируется на основании симптомов и единичного анализа крови. Чтобы подтвердить патологию, а также обнаружить сопутствующие заболевания проводится комплексное обследование, в которое входят:
- Сбор данных о симптоматике, перенесенных ранее заболеваниях, о здоровье ближайших родственников.
- Общий анализ крови и на биохимию, с исследованием уровня печеночных ферментов.
- Генетический анализ ДНК.
- Исследование на антитела.
- Определение скорости свертывания крови.
- Анализ каловых масс и мочи.
- Тест на концентрацию билирубина после двух дней голодания.
Если Синдром Жильбера подтвердился и никаких серьезных заболеваний не выявлено, то наследственная патология не повлияет на беременность и здоровье матери и ребенка.
Болезнь Жильбера – генетическое нарушение и передается по наследству. Наиболее часто проявление симптомов отмечается у мужчин.
Бывает, что симптомы патологии не проявляются долгие годы и на вид здоровые люди могут быть больны или являться носителями рецессивного мутировавшего гена.
- Дети с Синдромом Жильбера родятся от родителей, которые оба больны.
- Если родители являются носителями, то 50% шансов, что дети будут носителями и по 25%, что больны или здоровы.
- Один родитель болен, а другой носитель – шансы рождения ребенка с недугом составляют 50%.
- Родитель здоровый, другой носитель – может родиться и здоровый ребенок и носитель с вероятностью 50 на 50.
Планируя беременность, стоит посетить генетика для прохождения исследования ДНК и получения квалифицированной консультации. Изучив анализы, специалист объяснит, какова вероятность рождения здорового ребенка.
У детей младшего возраста болезнь Жильбера не проявляется. Симптомы недуга могут впервые появиться с началом полового созревания.
У только что рожденного ребенка печень не в состоянии еще связывать билирубин, поэтому концентрация пигмента в крови повышается и через пару дней после родов кожа и белки глаз малыша окрашивается в желтоватый цвет. Испражнения и моча имеют обычный цвет. Это называется физиологической желтухой. Синдром Жильбера у новорожденных проявляется так же. Через две недели желтизна пропадает.
Появление желтизны сразу после рождения, усиление пожелтения кожи после периода физиологической желтухи в сочетании с потемнением мочи и светлым калом свидетельствует о нарушении в работе печени и желчевыводящей системы. В этом случае малышу назначается полное обследование для установления диагноза.
Синдром Жильбера во время беременности не требует особой терапии, к тому же применение лекарственных препаратов может нанести вред ребенку. Незначительные симптомы легко устраняются с помощью правильного питания и изменения образа жизни.
В случае обострения недуга врачом могут быть назначены:
- Противорвотные средства для устранения приступов тошноты.
- Ферменты, восстанавливающие пищеварение.
- Гепатопротекторы для восстановления тканей печени.
- Желчегонные препараты.
- Барбитураты, снижающие уровень билирубина.
- Препараты, улучшающие деятельность желчевыводящей системы.
- Фототерапия. Воздействие на билирубин синим светом, в целях его разрушения.
Игнорирование рекомендаций врача, несоблюдение диеты или интоксикация организма в результате самолечения способны спровоцировать образование гепатита и камней в желчевыводящих протоках, что может сопровождаться приступом желчной колики.
Такие пациентки проходят лечение в стационарных условиях, и терапия им назначается после оценки тяжести состояния беременной и тщательного взвешивания всех рисков и последствий. В особо тяжелых случаях принимается решение о прерывании беременности для сохранения жизни больной.
Для поддержания работы печени и желчевыводящей системы можно прибегнуть к рецептам народной медицины. Несмотря на натуральность и доступность, принимать такие средства нужно только в сочетании с назначенными препаратами и после консультации с врачом.
Хорошо зарекомендовали себя такие рецепты:
- Тертый хрен в течение суток настаивается в кипящей воде и принимается по четверти стакана до приема пищи. Курс приема – неделя.
- Ложку ячменя залить стаканом прохладной воды и настаивать 12 часов. Выпить маленькими глотками в течение дня.
- Две ложки сухого бессмертника заваривать в литре воды до уменьшения объема в два раза. Принимать по половине стакана трижды в сутки.
Эффективное действие оказывают отвары из плодов барбариса, цветков ромашки, расторопши, кукурузных рылец. Готовятся они обычным способом и принимаются в течение дня как чай.
Прием таких отваров нужно ограничить, если обнаружены камни в желчных протоках.
Чтобы беременность протекала спокойно и без осложнений будущая мать должна ответственно отнестись к предупреждению обострения недуга:
- Встать на учет в консультацию на ранних сроках беременности. Сообщить врачу, что диагностирован Синдром Жильбера или замечены его симптомы.
- Соблюдать график посещения врача на протяжении всего периода вынашивания.
- Строго выполнять все рекомендации врача.
- Следить за своим питанием. Оно должно быть сбалансированным и полезным для растущего плода. Избегать переедания и длительных перерывов между приемами пищи.
- Следует отказаться от жареных, жирных и острых блюд. Ограничить специи, цитрусовые и сладости.
- Основой рациона должны быть каши, молочные продукты, нежирное мясо и рыба. Ежедневно в меню должны присутствовать овощи, зелень и свежи фрукты.
- Выпивая каждый день 1,5 л воды, можно поддерживать правильный водный баланс и избежать отеков.
- Исключить интенсивные физические нагрузки. Но неспешные прогулки и занятия физкультурой для беременных должны быть регулярно.
- Отказаться от вредных привычек. Никотин и алкоголь спровоцируют обострение и негативно скажутся на развитии плода.
- Избегать простуд и вирусных заболеваний. Исключить контакт с токсичными веществами.
- Не заниматься самолечением, некоторые препараты нарушают работу печени и могут быть токсичны для ребенка. При любых недомоганиях необходимо консультироваться с врачом.
Планируя беременность, нужно пройти обследование и убедиться в отсутствии серьезных заболеваний, лечение которых будет затруднительно в период вынашивания ребенка. Обнаруженные патологии следует пролечить заранее.
Желательно оградить себя от излишних психоэмоциональных нагрузок. На фоне стресса может возникнуть обострение синдрома.
Женщинам с болезнью Жильбера желательно посетить вместе с мужем специалиста-генетика, который рассчитает вероятность наследования ребенком генетического недуга и объяснит все риски и последствия.
Учитывая, что Синдром Жильбера не несет угрозы для жизни, женщина может зачать, выносить ребенка и испытать радость материнства.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- 1 Причины
- 2 Симптомы
- 3 Зачатие при циррозе
- 4 Диагностика
- 5 Осложнения
- 6 Лечение
- 7 Профилактика цирроза печени при беременности
Обычно беременность не усугубляет течение цирроза печени, но ухудшение состояния женщины возможно. Частотность развития осложнений при циррозе печени и беременности составляет 20%. Исход относительно матери и ребенка зависит от особенностей течения недуга до беременности. Особенно на прогноз влияет степень метаболической дисфункции и варикоза вен пищевода или желудка. Наибольший риск развития осложнений во время беременности при циррозе наблюдается в III триместре, что связано с повышением ОЦК. Если до планируемой беременности провести шунтирование, риск развития кровотечений снижается. При ВРВ пищевода рекомендуется склеротерапия.

Возникнуть цирроз печени может во время беременности. Это связано с общей ослабленностью естественной защиты и организма в целом. Из-за слабости иммунитета будущая мама подвержена частому воздействию вирусных и бактериальных инфекций. В этот период повышается риск развития вирусного гепатита, который часто провоцирует цирроз. Другими неблагоприятными факторам, способствующими появлению осложнений в виде опасной и тяжелой патологии печени, при которой постепенно отмирают клетки органа без возможности их восстановления, являются:
- Аутоиммунный, токсический гепатит.
- Желчнокаменная болезнь до беременности.
- Нарушение протекания метаболических процессов в организме.
- Длительный прием некоторых лекарственных средств, которые приводят к дисфункции печени.
- Сильно сниженный иммунитет, при котором развился первичный билиарный цирроз. На фоне патологи поражаются желчеточные каналы, что провоцирует гибель клеток печени.
- Первичный холангит склерозирующего типа, когда желчные протоки постепенно засоряются, из-за чего они сужаются и воспаляются.
- Злоупотребление спиртосодержащими напитками.
- Плохая наследственность.
Если специалисты не могут определить первопричину начала процесса омертвления печеночных клеток при беременности, тогда ставится диагноз «криптогенный цирроз».
Болезнь, развивающаяся при беременности, проявляется уже на начальном этапе, именуемом стадией компенсации. Первоначальные симптомы усугубления болезни следующие:
- повышение температуры тела до субфебрильных величин (37,2—38°С);
- снижение аппетита, следовательно, потеря массы тела;
- общая ослабленность, быстрая утомляемость от выполнения легкой работы;
- признаки диспепсии в виде подташнивания, рвоты, метеоризма, запоров, чередующихся с диареей;
- тупые, слабые болевые ощущения справа в подреберье;
- желтушность кожных покровов и склер глаз.
Опасность состояния в том, что многие перечисленные симптомы, например, тошнота, рвота, метеоризм, температура до 37,5⁰C, небольшая потеря веса и аппетита, можно списать на обычные проявления беременности в I триместре. Слабость, плохое самочувствие также могут быть причислены к первым признаками наступившего зачатия, в то время как на самом деле развился цирроз печени.
Запоры, чрезмерное газообразование часто сопровождают III триместр беременности и проходят уже после родоразрешения. Но, если эти симптомы возникают одновременно с постоянной, ноющей болезненностью в правом боку и желтушностью кожных покровов, следует заподозрить развитие цирроза печени. Но эти признаки также могут говорить о появлении редкого осложнения периода вынашивания плода, такого как внутрипеченочный холестаз, когда нарушается циркуляция желчи в печени и ее ток в 12-перстную кишку. Развивается недуг на фоне гормональных изменений во время беременности. Для уточнения диагноза дополнительно назначаются специфичные исследования.

Перед зачатием новой жизни на фоне ранее обнаруженного цирроза в обязательном порядке нужна консультация специалиста. Женщине придется пройти широкий комплекс обследований и предварительного лечения. Эти меры необходимы для подготовки женского организма к будущим изменениям во время вынашивания плода.
Если беременность наступила у больной циррозом печени женщины случайно, важно сообщить гинекологу при постановке на учет о наличии болезни. К такой беременной будет обращено больше внимания. Подберутся оптимальные препараты по улучшению ее состояния и протекания беременности на фоне цирроза. В период вынашивания малыша при пораженной печени следует:
- отказаться от приема любых лекарств и препаратов, оказывающих влияние на печеночные ткани;
- придерживаться основ диетотерапии со столом № 5;
- пропить поливитамины и минералы для поддержания организма.
В начале беременности обязательно назначается курс фолиевой кислоты. Это вещество поддерживает функцию печеночных тканей. В основной массе случаев течение цирроза во время беременности не меняется, но возможно появление осложнений. Степень риска развития осложненного цирроза зависит от показателей компенсации и степени прогресса недуга. Максимально положительный прогноз наблюдается при первой стадии заболевания в непрогрессируемой форме. Наиболее неблагоприятный исход цирроза и беременности на декомпенсированной стадии недуга. Однако забеременеть на этой стадии также проблематично.
На ход беременности и развитие плода влияют осложнения при циррозном поражении печени, такие как портальная гипертензия, кровотечения из расширенных вен пищевода или желудка. Такие проблемы жизненно опасны и для малыша, и для его матери. Следовательно, при наличии диагноза «цирроз печени» в анамнезе женщины следует проводить тщательную диагностику и подготовку организма к будущему материнству.
Обнаружить заболевание возможно на ранних и поздних сроках беременности. Для этого назначается:
- осмотр беременной пациентки специалистом с выявлением симптомов и оценкой жалоб;
- общий и биохимический анализ сыворотки крови, что необходимо для определения концентрации билирубина, холестерина, альбумина, желчных кислот, ферментов печени;
- УЗИ печени.
После выявления цирроза необходима его дифдиагностика от печеночного холестаза и первичного билиарного поражения печени. Обращается внимание, что при холестазе и ПБЦ существенно подскакивает содержание щелочной фосфатазы при слабом повышении активности АсТ, АлТ, гамма-ГГТ. Билирубин при этом остается в допустимом диапазоне. ПБЦ определяется по выявленным антимитохондриальным антителам. Других специфических признаков, например, по эхо-теням в результатах УЗИ, не определяется. При классическом циррозе обнаруживаются узелки регенерации.
Для уточнения диагноза в крайних случаях проводится биопсия печени. Но решение о ее назначении определяется по соотношению возможных рисков для матери и ребенка, так как процедура может привести к развитию осложнений в виде ДВС-синдрома.
Главная опасность цирроза, полученного до или во время беременности, заключается в высоком риске развития осложнений. Во многих случаях отяжеленного течения цирроза возможен летальный исход для матери и малыша. Одновременно при нарушении работы главного фильтра крови и его структуры отмечается общая дисфункция организма. Основные последствия цирроза при беременности:
- выкидыш в I триместре;
- родоразрешение с мертвым малышом;
- преждевременные роды недоношенного плода;
- отек и асцит из-за скопления чрезмерных количеств жидкости и соли в тканях и внутренних органах;
- развитие кровотечения из-за варикозного расширения сосудов, особенно из желудка или пищевода;
- печеночная энцефалопатия с поражение нервной системы, что проявляется беспокойным сном и странным поведением беременной с циррозом;
- гиперсленизм с изменением состава крови с нехваткой эритроцитов, тромбоцитов, лейкоцитов на фоне увеличенной селезенки;
- острый бактериальный перитонит, развивающийся на фоне кровотечения из пищевода или желудка — самое опасное осложнение, требующее срочной госпитализации и принятия экстренных мер.
Рекомендации врачей относительно возможности забеременеть женщине с циррозом заключаются в следующем:
- Беременеть не рекомендуется, так как недуг утяжеляет процесс вынашивания малыша, отрицательно сказывается на развитии плода, увеличивает риск выкидыша в I и II триместрах и рождение мертвых детей в III триместре до 20%.
- При наступлении беременности во время цирроза рекомендуется постоянный контроль над состоянием женщины. При этом беременная должна отказаться от самолечения, а следовать требованиям врача.

В задачи специалиста входит объяснения всех рисков и возможных осложнений для будущей матери и ее малыша при наступлении беременности после поставленного диагноза «цирроз печени». На основании полученных сведений женщина должна будет решить — прерывать беременность или нет.
Общая терапевтическая тактика цирроза не меняется от его типа. Урсодезоксихолиевая кислота обязательно назначается при любых формах недуга — холестаз, первичное билиарное или классическое циррозное поражение печени. Этот медпрепарат стабилизирует и восстанавливается нормальное состояние беременной. Лекарство уникально в том, что улучшает и прогноз для плода путем снижения риска внутриутробной смерти и начала преждевременного родоразрешения.
При возникновении осложнений или утяжелении течения недуга и беременности принимаются экстренные меры, степень которых определяется ситуационно.
Для предотвращения возникновения цирроза во время беременности важно соблюдать ряд правил по сохранению должной работоспособности иммунной системы и исключению воздействия причинных факторов, например, неправильного питания, алкоголизма, курения.
Профилактические меры для будущих мам заключаются в следующем:
- прием поливитаминных и минеральных комплексов до беременности и во время;
- полный отказ от алкоголя, курения, наркотиков, самолечения сомнительными лекарствами;
- вакцинация от всех возможных видов гепатита, которые чреваты осложнениями в виде цирроза печени, еще на этапе планирования беременности.
источник




