Весной традиционно обостряются хронические заболевания желудочно-кишечного тракта. И чаще напоминает о себе такая незваная «гостья», как изжога.
Изжога не всегда возникает на фоне каких-либо болезней. Сильное чувство жжения за грудиной может быть связано и просто с погрешностями в питании, в образе жизни. Однако чаще изжога всё же сигнализирует о проблемах с желудочно-кишечным трактом. Как рассказал «Газете» Йонас Игнатонис, кандидат медицинских наук, врач-терапевт высшей категории, изжога чаще всего появляется при гастрите, язвенной болезни и рефлюксэзофагите. Пищевод отделен от желудка особым клапаном, при этом в желудке кислая среда, а в пищеводе щелочная. Если есть болезни или увеличивается кислотность в желудке, то кислая среда забрасывается из желудка в пищевод. При этом в пищеводе есть много рефлексогенных зон, которые влияют на сердечно-сосудистую систему. Сердце и пищевод очень близко расположены, поэтому изжога и связанные с нею явления могут рефлекторно действовать на сердце и вызывать нарушение сердечного ритма. И при жалобах на аритмию нужно обследовать не только сердце, но и желудок. Медикам известны случаи, когда люди, ощущая сильное жжение в груди из-за изжоги, пугались и думали, что это инфаркт. Но могут быть и обратные ситуации: у кардиологов есть такое понятие, как гастрологическая форма инфаркта. Дело в том, что иногда при приступах стенокардии и при некоторых видах инфаркта ведущими симптомами могут быть рвота, икота, боли в подложечной области – как будто сильно болит желудок. Поэтому при появлении таких вроде бы «несердечных» симптомов нужно обязательно сделать кардиограмму.
Изжога может сопутствовать не только заболеваниям желудка или кишечника, но и проблемам с печенью и желчным пузырем. Например, изжога нередко бывает при воспалении желчного пузыря – в этом случае она сопровождается болью в правой верхней части желудка и, как правило, возникает после приёма жирной пищи или тряски во время езды на автотранспорте.
Изжога может быть не только следствием, но и причиной заболеваний. Из тех болезней, развитие которых она может спровоцировать, наиболее опасен рак пищевода. Конечно, не каждому, кто хоть раз испытал изжогу (а таких среди нас 40%), грозит рак. Но если изжога возникает чаще чем раз в неделю, шанс получить злокачественное новообразование увеличивается. По словам Александра Филенко, председателя крымского противоракового общества «Антинео», частая изжога – это тревожный симптом с точки зрения риска развития рака пищевода. Дело в том, что наш пищевод не предназначен для того, чтобы там была кислая среда, из-за этого возникает химическая травма и нарушается целостность слизистой. Организм в ответ старается её заживить: полное восстановление происходит за семь дней. Но если изжога случается довольно часто, да еще на фоне алкоголя, курения, то получается, что организм постоянно заживляет и заживляет травмированное место. В итоге этот процесс может выйти из-под контроля: вместо нормальных клеток на этом месте начнут расти клетки злокачественные. Рак пищевода занимает в числе прочих видов раков 3-3,5%, и приблизительно 1% при этом дает изжога.
«Спусковыми крючками» для возникновения изжоги чаще всего служат следующие моменты:
• Определённые виды пищи – изжогу провоцируют не только жареные и жирные блюда, но и мята во всех её видах (от чая до жевательной резинки), кофе, чёрный шоколад, лук, цитрусовые, томаты, газировка. И конечно, под запретом алкоголь.
• Долгие перерывы между приёмами пищи и привычка наедаться на ночь глядя – есть нужно за 2,5-3 часа до сна.
• Привычка лежать после еды: переход в горизонтальное положение после трапезы способствует затеканию содержимого желудка в пищевод. Чтобы не страдать от ночной изжоги, спите на высоких подушках.
• Курение: никотин повышает кислотность желудочного сока, а сам процесс курения способствует заглатыванию воздуха и увеличивает давление внутри желудка.
• Стресс: от огорчений желудочный сок становится чересчур кислым, а давление внутри пищеварительной системы возрастает.
• Аспирин и подобные ему противовоспалительные препараты оказывают местное раздражающее действие на слизистую оболочку желудка.
Главным народным средством от изжоги считают соду, растворенную в воде. На самом деле этот метод очень вреден и со временем может аукнуться серьёзными проблемами. А вот что действительно может помочь – так это настой ромашки или ромашковый чай. Хорошо помогает миндаль – при приступе изжоги нужно пожевать миндальный орешек
источник
Может ли быть изжога из-за болезней печени? Является ли она ведущим симптомом при такой патологии? Как с ней бороться и насколько часто это проявление беспокоит человека?
Изжога из-за болезней печени встречается довольно-таки часто. Этот жгучий симптом сопровождает практически все болезни желудочно-кишечного тракта. И главная пищеварительная железа не исключение. Какие причины навязчивой изжоги от болезней печени?
Без печени человек не смог бы прожить. Кроме кроветворения, обезвреживания поступивших в организм токсинов, вирусов, бактерий — она активно участвует в пищеварении. Здесь происходит выработка ферментов для переработки пищи. Одной из ключевых функций печени является образование и выделение жёлчи, которая накапливается в жёлчном пузыре. Оттуда при поступлении жирной еды в организм жёлчь выделяется небольшими порциями. Благодаря таким нехитрым действиям еда своевременно и быстро расщепляется, организм насыщается, а человек чувствует себя хорошо. Но это в норме.
Любые проблемы с образованием жёлчи или нарушением её доставки в жёлчный пузырь сказываются на самочувствии человека. Это способствует застою и постепенному появлению изжоги. Нарушается расщепление жирной еды. Человек не почувствует изменений сразу, если питается маленькими порциями или находится на диете с ограничением острой и жирной пищи. Но со временем или после переедания появится тяжесть в желудке и возникнет изжога. Но почему? — частично обработанная в верхних отделах системы пищеварения еда при дальнейшем прохождении в двенадцатипёрстную кишку не пройдёт дальше, так как в организме не выделилось достаточное количество жёлчи для её переработки.
При каких заболеваниях или временных состояниях происходит такое нарушение работы печени?
- Синдром печёночного холестаза, когда есть нарушения в образовании и выделении ферментов. Такие состояния случаются у беременных, что способствует ухудшению изжоги.
- Полная или частичная обструкция желчевыводящей системы. Причины могут быть разные: образование камней, опухоли желчевыводящей системы, появление и разрастание внутрипеченочных паразитов.
Это нередкие проблемы, они встречаются часто, но, к сожалению, многие люди не знают об их наличии. В таких случаях изжога не будет ведущим симптомам, она появится при выраженных нарушениях, когда, к примеру, произойдёт разрастание печёночных паразитов до очень крупного размера.
Вторая большая группа заболеваний, сопровождающихся изжогой — изменения в самой печени. Что к ним относится? Это большая группа болезней, для которых характерно появление воспалительного процесса или замещения самой печёночной ткани. К ним относятся гепатиты любого происхождения или цирроз. Какая взаимосвязь между изжогой и изменениями в печени? Возникновение и прогрессирование изжоги будет наблюдаться на поздних стадиях таких заболеваний.
Гепатит — это острое или хроническое заболевание из-за воспаления печени. Её причинами в большинстве случаев бывают вирусные инфекции. Цирроз — это структурные изменения, при которых нормальные клетки замещаются соединительными. Если первый тип заболеваний обратим или хорошо поддаётся лечения. То цирроз — это хроническое необратимое состояние, неподдающееся терапии, приводящее к инвалидизации. Боль в печени и изжога возникает именно при таких состояниях. Что при этом происходит внутри печени? — её ткань воспалена или замещена другой из-за чего эта железа не в состоянии нормально функционировать. Она не вырабатывает ферменты или только в ограниченном количестве, не участвует полноценно в пищеварении. В результате страдает вся система, что не может не сказаться на работе желудка и пищевода.
Какие симптомы, кроме изжоги, беспокоят при таких заболеваниях печени?
Пожелтение кожи и склер, повышение температуры тела.
- Ухудшается переваривание пищи, появляется тяжесть в желудке после еды, тошнота, рвота.
- Слабость, нарушение сна, кожный зуд вследствие накопления токсинов.
- Человек жалуется на боли в правом подреберье и жжение за грудиной или изжогу.
- Снижается аппетит, появляется отрыжка и понос.
- При циррозе в разгар болезни на коже человека появляются так называемые печёночные знаки — сосудистые звёздочки на теле, язык приобретает яркий малиновый цвет.
- Для цирроза, кроме изжоги, характерны проявления гинекомастии у мужчин (увеличение груди), ослабление роста волос на подбородке и в подмышечных впадинах.
- Увеличение селезёнки, что чаще выявляется при УЗИ диагностике.
Изжога при таких заболеваниях печени может быть в самом начале или беспокоить из-за их прогрессирования. Проявления каждой болезни имеют свои особенности, но в одном гепатит и цирроз схожи — печень не может выполнять свои основные функции, от которых зависит пищеварение.
При любом из вышеописанных заболеваний печени нужно наблюдение врачей. Здесь человек не вылечит изжогу волшебными средствами, снижающими кислотность в желудке. Обычная, даже самая щадящая диета, будет неэффективна, если не убрать причину. Чем в таком случае помочь человеку?
Практически любое заболевание печени лечится комплексно. Изжога не будет беспокоить, если при развитии печёночного холестаза врач назначит препараты для защиты клеток печени и стимулирования выделения жёлчи.
- Камни и гельминты практически всегда, особенно при частых обострениях у молодёжи, лечатся хирургически. Нужно удалить причину возникновения затора.
- Не будет мучить человека изжога и печень будет защищена, если при заражении вирусным гепатитом он пройдёт полноценный курс лечения в инфекционной больнице. Лечение комплексное: противовирусные лекарственные средства, гепатопротекторы, витамины, диета и симптоматические вещества.
- С циррозом дело обстоит сложнее — это заболевание неизлечимое. Применяют препараты для защиты и восстановления клеток печени, используют витамины, общеукрепляющие средства. При возникновении осложнений, например, кровотечений, лечение проводят в стационаре.
Если у человека болит печень и беспокоит изжога — это основание для полноценного обследования у терапевта. Эти два симптома уже говорят о значительных поражениях печёночной ткани. Любое из них может вызвать множество неприятных осложнений. Как защититься? Нельзя игнорировать изжогу, полагая, что это простой симптом. Правильное лечение всегда начинается с выяснения причины.
источник
Трансформация структуры и изменение функционала печени действуют практически на весь организм и его органы. Часто даже доктора, не говоря уже об обычных людях, не находят зависимости между изменениями цвета и структуры кожи и присутствием проблем с печенью. Только в результате детального обследования удается выявить настоящего виновника плохого самочувствия. Какие же тревожные сигналы может подавать главный фильтр организма?

- Желтуха. Она стремительно проявляется в результате поражения ткани печени и внутрипеченочных протоков. Заметна желтуха в основном на естественном освещении. Кроме кожи часто желтеют и слизистые оболочки глаз.
- Классической приметой цирроза являются сосудистые «звездочки».
- Коричневые пятна в паху и в области подмышек. Их появление провоцируют заболевания, сопровождающиеся накоплением такого вещества, как меланин (билиарный цирроз, гемохроматоз и т. д.).
- Расчесы в местах зуда. Провокатором является застой желчи внутри печени. Может говорить о первичном билиарном циррозе.
- Аутоиммунное поражение печени проявляет себя различными высыпаниями.
- Трещинки на уголках рта, краснота ладоней и малиновый язык предупреждают о нехватке витаминов, которые не поступает в организм ввиду печеночного поражения.
- Инфекционный гепатит можно заподозрить по наличию многочисленных прыщей и сыпи.
- Появившиеся на ногтях белые участки могут предупреждать о развитии цирроза и хронического гепатита.
- Нарушение в выработке веществ для свертывания крови можно заподозрить по подкожным кровоизлияниям.
- Идущие от пупка вены в набухшем состоянии, говорят о тяжелой портальной гипертензии.
Поскольку печень является неотъемлемым участником пищеварительного тракта (выработка желчи), многие проблемы с ней дают о себе знать сбоями пищеварения. У больного может наблюдаться тяжесть и дискомфорт в области правого подреберья, запах «рыбы» изо рта, тошнота и рвота, нарушение стула (понос или запор), потемнение мочи наряду с обесцвечиванием кала. Помимо этого многие пациенты отмечают увеличение окружности живота, которое связано с накоплением жидкости, а не с постоянным перееданием и избыточным накоплением газов. Это может сопровождаться отечностью ног и свидетельствовать о циррозе и асците.
Любая печеночная патология, будь то острая или хроническая, влечет за собой замедление процессов по обезвреживания аммиака. В итоге он начинает беспрепятственно поступать в кровоток, вызывая различные расстройства в нервной системе. Ряд неврологических расстройств можно выявить лишь в ходе специального психометрического исследования, однако существует масса проблем, которые видны «не вооруженным» глазом. В этом случае можно говорить о печеночной энцефалопатии, исходом которой часто становится кома и смерть.
Больные с неврологическими нарушениями отмечают:
- Бессонницу;
- Нарушение режима сна (днем хочется спать, а ночи проходят бессонно);
- Снижение работоспособности;
- Быструю утомляемость (даже после продолжительного отдыха);
- Сонливость (может быть даже летаргия);
- Заторможенность;
- Беспричинное беспокойство;
- Общая вялость и слабость;
- Нарушение памяти (провалы);
- Судороги;
- Спутанность сознания.

Главным симптомом интоксикации организма является значительное повышение температуры тела. Интоксикация при патологии печени характерна в случаях снижения иммунитета, бактериального или вирусного воздействия, осложнения цирроза и прогрессирования онкологии. Пациенты могут жаловаться на боль и неприятные ощущения в мышцах и суставах, тошноту, озноб, ощущение разбитости, похудание, связанное с потерей аппетита, падение мышечной массы, лихорадку (температура более 40 градусов в основном поднимается при инфекционных заболеваниях и гнойных осложнениях).
При заболеваниях печени может наблюдаться спонтанное кровоизлияние, вызванное такими незначительными травмами, как высмаркивание, стрижка ногтей или чистка зубов. Кровь в стуле, частые носовые кровоизлияния и обильная менструация также могут стать симптомами серьезных проблем с печенью.
Все вышеперечисленные симптомы должны насторожить вас. Некоторые из них могут говорить не только о проблемах с печенью, но и о других, возможно, менее серьезных заболеваниях. Но, как бы там ни было, важно своевременно распознать начало заболевания и обратиться к специалисту, который опровергнет или подтвердит опасения путем ряда исследований и при необходимости назначит соответствующее лечение в виде гепатопротекторов.
источник

Может ли быть изжога из-за болезней печени? Является ли она ведущим симптомом при такой патологии? Как с ней бороться и насколько часто это проявление беспокоит человека?
Изжога из-за болезней печени встречается довольно-таки часто. Этот жгучий симптом сопровождает практически все болезни желудочно-кишечного тракта. И главная пищеварительная железа не исключение. Какие причины навязчивой изжоги от болезней печени?
Без печени человек не смог бы прожить. Кроме кроветворения, обезвреживания поступивших в организм токсинов, вирусов, бактерий — она активно участвует в пищеварении. Здесь происходит выработка ферментов для переработки пищи. Одной из ключевых функций печени является образование и выделение жёлчи, которая накапливается в жёлчном пузыре. Оттуда при поступлении жирной еды в организм жёлчь выделяется небольшими порциями. Благодаря таким нехитрым действиям еда своевременно и быстро расщепляется, организм насыщается, а человек чувствует себя хорошо. Но это в норме.
Любые проблемы с образованием жёлчи или нарушением её доставки в жёлчный пузырь сказываются на самочувствии человека. Это способствует застою и постепенному появлению изжоги. Нарушается расщепление жирной еды. Человек не почувствует изменений сразу, если питается маленькими порциями или находится на диете с ограничением острой и жирной пищи. Но со временем или после переедания появится тяжесть в желудке и возникнет изжога. Но почему? — частично обработанная в верхних отделах системы пищеварения еда при дальнейшем прохождении в двенадцатипёрстную кишку не пройдёт дальше, так как в организме не выделилось достаточное количество жёлчи для её переработки.

При каких заболеваниях или временных состояниях происходит такое нарушение работы печени?
- Синдром печёночного холестаза, когда есть нарушения в образовании и выделении ферментов. Такие состояния случаются у беременных, что способствует ухудшению изжоги.
- Полная или частичная обструкция желчевыводящей системы. Причины могут быть разные: образование камней, опухоли желчевыводящей системы, появление и разрастание внутрипеченочных паразитов.
Это нередкие проблемы, они встречаются часто, но, к сожалению, многие люди не знают об их наличии. В таких случаях изжога не будет ведущим симптомам, она появится при выраженных нарушениях, когда, к примеру, произойдёт разрастание печёночных паразитов до очень крупного размера.
Вторая большая группа заболеваний, сопровождающихся изжогой — изменения в самой печени. Что к ним относится? Это большая группа болезней, для которых характерно появление воспалительного процесса или замещения самой печёночной ткани. К ним относятся гепатиты любого происхождения или цирроз. Какая взаимосвязь между изжогой и изменениями в печени? Возникновение и прогрессирование изжоги будет наблюдаться на поздних стадиях таких заболеваний.
Гепатит — это острое или хроническое заболевание из-за воспаления печени. Её причинами в большинстве случаев бывают вирусные инфекции. Цирроз — это структурные изменения, при которых нормальные клетки замещаются соединительными. Если первый тип заболеваний обратим или хорошо поддаётся лечения. То цирроз — это хроническое необратимое состояние, неподдающееся терапии, приводящее к инвалидизации. Боль в печени и изжога возникает именно при таких состояниях. Что при этом происходит внутри печени? — её ткань воспалена или замещена другой из-за чего эта железа не в состоянии нормально функционировать. Она не вырабатывает ферменты или только в ограниченном количестве, не участвует полноценно в пищеварении. В результате страдает вся система, что не может не сказаться на работе желудка и пищевода.
Какие симптомы, кроме изжоги, беспокоят при таких заболеваниях печени?
Пожелтение кожи и склер, повышение температуры тела.
- Ухудшается переваривание пищи, появляется тяжесть в желудке после еды, тошнота, рвота.
- Слабость, нарушение сна, кожный зуд вследствие накопления токсинов.
- Человек жалуется на боли в правом подреберье и жжение за грудиной или изжогу.
- Снижается аппетит, появляется отрыжка и понос.
- При циррозе в разгар болезни на коже человека появляются так называемые печёночные знаки — сосудистые звёздочки на теле, язык приобретает яркий малиновый цвет.
- Для цирроза, кроме изжоги, характерны проявления гинекомастии у мужчин (увеличение груди), ослабление роста волос на подбородке и в подмышечных впадинах.
- Увеличение селезёнки, что чаще выявляется при УЗИ диагностике.
Изжога при таких заболеваниях печени может быть в самом начале или беспокоить из-за их прогрессирования. Проявления каждой болезни имеют свои особенности, но в одном гепатит и цирроз схожи — печень не может выполнять свои основные функции, от которых зависит пищеварение.
При любом из вышеописанных заболеваний печени нужно наблюдение врачей. Здесь человек не вылечит изжогу волшебными средствами, снижающими кислотность в желудке. Обычная, даже самая щадящая диета, будет неэффективна, если не убрать причину. Чем в таком случае помочь человеку?
Практически любое заболевание печени лечится комплексно. Изжога не будет беспокоить, если при развитии печёночного холестаза врач назначит препараты для защиты клеток печени и стимулирования выделения жёлчи.
- Камни и гельминты практически всегда, особенно при частых обострениях у молодёжи, лечатся хирургически. Нужно удалить причину возникновения затора.
- Не будет мучить человека изжога и печень будет защищена, если при заражении вирусным гепатитом он пройдёт полноценный курс лечения в инфекционной больнице. Лечение комплексное: противовирусные лекарственные средства, гепатопротекторы, витамины, диета и симптоматические вещества.
- С циррозом дело обстоит сложнее — это заболевание неизлечимое. Применяют препараты для защиты и восстановления клеток печени, используют витамины, общеукрепляющие средства. При возникновении осложнений, например, кровотечений, лечение проводят в стационаре.
Если у человека болит печень и беспокоит изжога — это основание для полноценного обследования у терапевта. Эти два симптома уже говорят о значительных поражениях печёночной ткани. Любое из них может вызвать множество неприятных осложнений. Как защититься? Нельзя игнорировать изжогу, полагая, что это простой симптом. Правильное лечение всегда начинается с выяснения причины.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Впервые о патологии упоминается в 1857 году, когда был зафиксирован летальный исход у родильницы на фоне осложнений острой липидной дистрофии печени. Более подробное описание ОЖГБ появилось только в 1940 году. Смертность в то время достигала 95%. На сегодняшний день разработана определенная тактика ведения беременных при подтверждении ОЖГБ – экстренное родоразрешение, что позволило снизить летальность почти в 4 раза.
Нередко женщины с диспепсическими признаками и желтушностью кожи попадают к инфекционисту с подозрением на вирусный гепатит. Там, в процессе дополнительного обследования ставится диагноз острого ожирения печени. Беременная находится под наблюдением акушера и инфекциониста. Заметим, что в больницах общего профиля гинекологи крайне редко сталкиваются с данной проблемой, поэтому не всегда владеют достаточным объемом информации о течении болезни, а также методах помощи женщине и эмбриону.
До настоящего времени этиология и механизм развития жирового гепатоза при беременности полностью не изучены. Современные мнения ученых сходятся на том, что заболевание является следствием дисфункции митохондрий (внутриклеточных структур), из-за чего поражение охватывает не только печень, но и мышечные, нервные волокна, почки, поджелудочную железу и миокард.
В основе ОЖГБ лежит дефицит ферментов, которые участвуют в расщеплении жирных кислот, а также производстве АТФ. Перечисленные реакции осуществляются в митохондриях, где распадаются углеводы, вырабатывается и накапливается энергия.
Эту гипотезу доказывают многочисленные исследования, в ходе которых при генетическом анализе у женщин с ОЖГБ были выявлены измененные хромосомы, вследствие чего развивалась ферментативная недостаточность. Экспериментально подтверждено, что подобные мутации предрасполагают нарушениям процессов окисления жирных кислот.
В третьем триместре не исключена вероятность развития ОЖГБ у женщины, если у плода присутствуют измененные гены, отвечающие за синтез ферментов. Влияние других факторов пока не доказано.
В медицине заболевание звучит как острая жировая инфильтрация или дистрофия печени. В самом названии заложен механизм развития болезни. Согласно международной классификации, патология шифруется как К-72 (ОЖГ, синдром Шихана, желтая атрофия).

В большинстве случаев первые симптомы заболевания возникают после 30 недели, несмотря на то, что жировое перерождение печени уже может прогрессировать на протяжении нескольких месяцев.
ОЖГБ начинает проявляться в преджелтушном периоде, когда на фоне не ярко выраженных признаков гестоза возникает недомогание, быстрая утомляемость, рвота, дискомфорт в желудочной зоне, а также боль в печени. Изжога первое время беспокоит периодически, однако постепенно приобретает постоянный характер и усиливается. Не исключено появление болевых ощущений по ходу пищевода, что обусловлено формированием эрозий и изъязвлений слизистой на фоне ДВС-синдрома. Они беспокоят не только при проглатывании твердой пищи, но и при прохождении жидкости.
Следующий период характеризуется развитием желтухи, которая резко повышает риск возникновения тяжелых осложнений для беременной и эмбриона. Общее состояние стремительно ухудшается. Изжога по достижении максимальной интенсивности может сопровождаться рвотой с примесью крови, после чего наступает временное облегчение. Желтуха обычно ярко выражена.
Кроме того, появляются признаки воспаления слизистой пищевода и накопления жидкости в брюшной полости (асцита) вследствие прогрессирования портальной гипертензии (повышения давления в венозной системе).
ОЖГБ осложняется печеночной недостаточностью и нарушением сознания (временная заторможенность быстро сменяется «прояснением»).
При поступлении в стационар врач первым делом опрашивает пациентку о жалобах и особенностях течения беременности. Важной частью диагностики является сбор анамнеза с указанием сопутствующих заболеваний и генетической отягощенности.

- общеклинический – показывает значительное увеличение лейкоцитов (лейкоцитоз) и тромбоцитопению (снижение их уровня). При кровотечении регистрируется анемия (уменьшение гемоглобина, эритроцитов);
- биохимия – дает представление о работе печени. Так, снижается уровень белка, протромбиновый индекс, а также наблюдается повышение АЛТ. Все это подтверждает белково-синтетическую дисфункцию и цитолиз (разрушение гепатоцитов – клеток органа). Кроме того, зачастую обнаруживается гипогликемия (низкое содержание глюкозы) и нарастание мочевой кислоты. Иногда именно последний показатель является первым признаком заболевания еще до возникновения клинической симптоматики. При развитии ренальной недостаточности возможно повышение креатинина;
- коагулограмма – дает представление о состоянии свертывающей системы крови и позволяет подтвердить или исключить ДВС-синдром;
- ультразвуковое исследование – необходимо для осмотра печени, анализа ее структуры, поверхности и объема.
Гепатоциты увеличены в размерах. Их ядра располагаются в центре клетки, а мелкие и большие жировые капли виднеются по всей площади.
Поражение других внутренних органов аналогично печени. В них наблюдается жировая инфильтрация, а также ярко выражены признаки расстройства внутрисосудистого свертывания. Геморрагический синдром проявляется кровоизлияниями в паренхиму органов и накоплением крови в полостях (брюшной, грудной). Также обнаруживаются острые язвенные дефекты в слизистой ЖКТ.
Зачастую в инфекционное отделение беременная попадает с подозрением на вирусный гепатит, который врачи первым делом должны исключить у нее. У болезней есть общие черты – желтушный синдром, диспепсические признаки и астеновегетативные симптомы (слабость, ломота в теле, головокружение).
Среди отличий патологий стоит выделить следующие признаки, которые касаются гепатита:
изжога и болезненность в пищеводе не характерны;
- наблюдается развитие энцефалопатии как следствие токсического поражения ЦНС на фоне повышенного уровня билирубина;
- не свойственно возникновение гестоза и тяжелой печеночной недостаточности;
- повышение АЛТ достигает высоких цифр, превышающих норму в несколько раз. Также в лабораторных анализах регистрируется изменение тимоловой пробы и наличие вирусных маркеров (антигенов HBV и антител, которые вырабатываются против возбудителей);
- отсутствует лейкоцитоз, тромбоцитопения и снижение уровня белка.
Исключение вирусного гепатита – первостепенная задача врачей, так как лечение этих двух патологий кардинально отличается.
Затруднить диагностику может отсутствие изжоги, выраженной желтухи, нормальный уровень тромбоцитов, глюкозы, а также небольшое нарастание АЛТ при жировом гепатозе. Кроме того, против ОЖГБ свидетельствует быстрая положительная динамика на фоне инфузионной терапии.
Еще одной патологией, с которой зачастую проводится дифференциальная диагностика, является пищевая токсикоинфекция. Ее подозревают при выраженной рвоте у беременной при отсутствии желтухи. Клинические рекомендации в данном случае заключаются в оценке динамики прогрессирования болезни. Дело в том, что при токсикоинфекции должна присоединяться гипертермия и диарея, чего нет при ОЖГБ. В то же время появление крови в рвотных массах указывает на развитие ДВС-синдрома, что требует тщательного обследования и решения вопроса о родоразрешении.
Маскируясь другими болезнями, ОЖГБ крайне сложно своевременно диагностировать. Лабораторные изменения не всегда дают возможность подтвердить жировой гепатоз, поэтому врачи должны точно знать особенности течения патологии, что поможет предупредить возникновение грозных осложнений.
Вот основные клинические рекомендации, необходимые для диагностики болезни:
- при любой печеночной дисфункции у беременной врач должен заподозрить ОЖГБ;
- специалисту необходимо точно знать клинические и лабораторные проявления заболевания;
- если при ультразвуковом исследовании не выявлены отклонения – это не исключает ОЖГБ. В большинстве случаев обнаруживается диффузное увеличение эхогенности в печени;
- быстрое исключение вирусного гепатита и других патологий позволяет своевременно диагностировать ОЖГБ и определить дальнейшую тактику ведения беременной;
- проведение чрескожной биопсии у женщины ограничено из-за риска развития массивного кровотечения на фоне ДВС-синдрома;
- важной составляющей диагностики является динамический контроль с учетом почасового изменения лабораторных показателей, в частности биохимии, коагулограммы и общеклинического анализа.
Лечебная тактика акушера основана на использовании комплекса терапевтических мер, которые позволяют облегчить течение болезни, улучшить самочувствие беременной и сохранить здоровье плода. Вопрос об экстренном родоразрешении решается индивидуально с учетом клинической симптоматики, результатов лабораторного и инструментального обследования.
Дальнейшее лечение проводится в условиях реанимационного отделения, где осуществляется мониторинг витальных функций (адекватность спонтанного дыхания, гемодинамические показатели). Инфузионная терапия включает:
- дезинтоксикационные препараты;
- гепатопротекторы;
- лекарства, которые оказывают влияние на работу свертывающей системы;
- гормональные средства;
- антибиотики;
- витамины;
- блокаторы протонной помпы;
- раствор альбумина;
- трансфузии плазмы;
- ноотропы;
- сосудистые медикаменты.
Из эфферентных методов рекомендуется использовать плазмаферез и гемосорбцию.
Прогноз зависит от тяжести заболевания и его осложнений. Летальный исход обусловлен ДВС-синдромом, массивным кровотечением и декомпенсированной печеночно-ренальной недостаточностью. Успех лечения определяется своевременным диагностированием ОЖГБ и срочным родоразрешением на фоне проводимой интенсивной терапии. Только таким образом удается снизить перинатальную смертность и продлить жизнь женщине.
Печень – это самая крупная железа, которая фильтрует кровь, очищая организм от токсических веществ. Этот жизненно важный орган участвует в процессе пищеварения, синтезирует желчь, холиевые кислоты, билирубин. Печень создаёт необходимый запас энергии, витаминов и минералов «на чёрный день». Железа нейтрализует токсические вещества, шлаки и т.д.
Под воздействием негативных факторов функциональность органа нарушается. Это плохо отражается на работе всего организма. Поэтому при появлении характерных симптомов следует обратиться к врачу. Тогда у пациента возникает вопрос о том, какой врач лечит печень. Подробнее об этом будет рассказано далее.
Как упоминалось ранее, печень – это жизненно важный орган, который выполняет около 500 функций. Поэтому несмотря на все достижения медицины, искусственно воспроизвести её работу до сих пор не получилось.
Врачи выделяют наиболее опасные болезни печени:
- токсический или инфекционный гепатит;
- стеатоз (жировой гепатоз);
- цирроз, который провоцирует рак печени.
Если состояние человека ухудшилось, ощущается тяжесть в правом подреберье или болит печень, то необходимо обратиться к специалисту. Игнорировать проблему настоятельно не рекомендуется, так как заболевания органа грозят тяжёлыми последствиями.
За медицинской помощью следует обращаться, если возникли следующие симптомы:
- давление или тяжесть справа под рёбрами;
- горечь во рту (особенно по утрам);
- жжение за грудиной, снижение аппетита, тошнота;
- потемнение мочи и обесцвечивание каловых масс;
- кожные покровы и белки глаз окрасились в жёлтый оттенок;
- повышается раздражительность, пациент быстро устаёт от обычных действий;
- расстройства стула (понос или запор);
- приступы аллергии, зуд на коже;
- нарушения зрения;
- угри или фурункулы на теле;
- резкое повышение давления.
Часто больной обращается к врачу поздно, когда клиническая картина уже выражена, работа железы нарушена, а её ткани подверглись необратимым повреждениям. Участки, на которых разрослась соединительная ткань, не способны нормально работать, как следствие, ухудшается состояние всего организма. Методика лечения патологий печени отличается, смотря насколько повреждён орган. Как правило, главная цель терапии – это остановка развития заболевания.
При возникновении характерных симптомов пациенты задаются вопросом о том, к какому врачу обратиться. Лечение железы проводят разные специалисты, в зависимости от течения патологического процесса.
При заболевании органа в первую очередь нужно посетить терапевта. Доктор проведёт диагностику и определит патологию. Если состояние пациента ухудшилось вследствие тяжёлого заболевания, то терапевт отправит его к специалисту узкого профиля. Самостоятельно тактику лечения он определит при незначительных расстройствах функциональности органа.
Если заболевания печени связаны с нарушением работы других пищеварительных органов, то следует посетить гастроэнетролога. Этот специалист занимается диагностикой и лечением подобных патологий.
Врач, который лечит печень, – это гепатолог. К этому доктору нужно обращаться для выявления причин заболевания железы и разработки схемы терапии. Однако этого специалиста не всегда можно найти в государственных больницах, поэтому стоит обращаться в частные клиники.
Многие пациенты, которые столкнулись с заболеваниями печени, пытаются разобраться в том, кто такой терапевт и чем он занимается. Это специалист в разных областях, который обладает богатым багажом знаний и навыков. Поэтому если у вас возник вопрос о том, к какому врачу идти, то рекомендуется нанести визит терапевту. Доктор выскажет свои подозрения по поводу патологий печени.
Во время диагностики он использует лабораторные и инструментальные исследования:
- Анализ крови, мочи, кала, гормонов и т. д.
- Ультразвуковое исследование.
- Эндоскопическое исследование верхних отделов ЖКТ.
- МР-томография.
- Эндоскопическое обследование внутренней поверхности толстого кишечника с применением эндоскопа.
После получения результатов лабораторных анализов терапевт выявит болезни печени. Иногда врач, занимающийся диагностикой, случайно обнаруживает патологии железы. Это вполне нормальная ситуация, так как орган имеет специфическое строение и в нём отсутствуют нервные окончания, поэтому он не напоминает о себе на поздней стадии болезни.
Терапевт проверяет функциональность железы и часто обнаруживает заболевания соседних органов брюшной полости (панкреатит). Таким образом обнаруживают патологии желчного пузыря или поджелудочной железы. Согласно статистическим данным, у 4 из 5 пациентов с гепатитом диагностируют сочетанные заболевания.
Квалифицированный специалист правильно интерпретирует результаты исследования и определяет тактику лечения. При лёгких расстройствах функциональности печени терапевт сам назначает необходимые препараты, а при патологиях, которые грозят опасными осложнениями, – направляет к специалистам узкого профиля.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У некоторых пациентов возникает вопрос о том, почему, если болит печень, терапевт оправляет к гастроэнтерологу. Этот специалист занимается терапией сочетанных болезней печени и органов ЖКТ. Врач исследует поджелудочную железу, желчный пузырь и другие органы пищеварительного тракта. Он определяет тактику лечения при расстройствах функциональности ЖКТ или заболеваний железы с хроническим течением.
К гастроэнтерологу обращаются при систематических нарушениях работы пищеварительных органов, боли справа под рёбрами. Гепатит, холецистит (воспаление желчного пузыря) и другие хронические недуги угрожают здоровью пациента. Поэтому так важно вовремя заметить характерные симптомы заболевания и обратиться к доктору.
Гастроэнтеролог проводит тщательную диагностику для выяснения стадии заболевания и её тенденции к развитию. При диспепсии (тошнота, изжога, расстройства стула и т. д.) врач назначает подходящие медикаменты, с помощью которых останавливается прогрессирование болезни.
Пациенты интересуются тем, как называется врач, который лечит заболевания гепатобилиарной системы (печень, желчный пузырь и его протоки). Гепатолог занимается лечением определённых патологий железы. Он проводит всестороннее исследование, грамотное лечение и консультирует по вопросу профилактики болезней печени и билиарной системы.
Гепатолог способен вылечить гепатит, который возникает по следующим причинам:
- Паразитарные заболевания.
- Инфекции.
- Интоксикация химическими веществами или продуктами.
- Длительный приём сильных лекарственных препаратов.
- Злоупотребление алкогольными напитками.
Гепатит сопровождается потемнением мочи, обесцвечиванием кала, пожелтением белков глаз и кожи. Однако многие заболевания железы сопровождаются подобными признаками. Гепатолог проведёт дифференциальную диагностику, чтобы выявить болезнь.
Этот специалист занимает лечением следующих патологий:
- Токсоплазмоз (паразитарное заболевание, которое провоцируют токсоплазмы).
- Желчнокаменная болезнь.
- Цирроз.
- Легионеллёз (инфекция, которую провоцируют различные виды легионелл).
- Гепатиты энтеровирусного происхождения.
- Инфекция, которую провоцируют лептоспиры.
- Пигментный цирроз.
- Астено-вегетативный синдром.
- Гепатоз.
- Конституциональная гипербилирубинемия и т. д.
Во время первого визита гепатолог назначит пациенту анализ крови, мочи, биохимию крови. При необходимости врач направит больного на ультразвуковое и радиологическое исследование.
Каловые массы изучают на наличие стеркобилина (производное билирубина). Концентрацию ретокулоцитов и эритроцитов можно выявить с помощью исследования крови. Для подтверждения диагноза нередко применяют КТ или МРТ печени. Чтобы выявить вирус Эпштейна-Барра, герпеса или цитомегаловируса, проводят анализ крови.
Кроме того, пациенту назначают биопсию (забор фрагментов тканей органа). При необходимости проводят электроэнцефалографию. При подозрении на гепатит вирусного происхождения, который провоцирует вирус группы Е, назначают исследование крови и мочи на гемоглобин.
Если во время диагностики выявляют новообразования на органах гепатобилиарной системы, то больного направляют к онкологу.
Существуют различные онкологические болезни органов пищеварительного тракта. Чаще всего диагностируют патологию, которая имеет всем известное название – рак печени. Новообразования формируются после распространения в железе метастаз. Заболевание развивается после полового контакта с заражёнными партнёрами вследствие гепатита, регулярного, чрезмерного употребления алкоголя или цирроза.
Для того чтобы остановить развитие рака, онколог, лечащий печень, проводит следующие процедуры:
- воздействует на орган с помощью радиочастотных волн;
- проводит хирургическую операцию;
- воздействует на повреждённые участки химическими препаратами.
Онколог осмотрит гемангиому, выявит её происхождение и определит тактику действий.
Ещё один специалист по печени – это инфекцонист. Он консультирует пациента по вопросу лечения разных типов гепатита.
На сегодняшний день известно 6 форм этого заболевания:
- Гепатит типа А и Е легче поддаётся лечению и не провоцирует смерть.
- Заболевания, которые провоцируют вирусы В, С, D, G, грозят опасными последствиями. Эти патологии вызывают цирроз и другие печёночные болезни.
Если на коже появилась сыпь, кал и моча изменили цвет, ощущается дискомфорт и боль справа под рёбрами, то следует немедленно нанести визит инфекционисту.
При проявлении крапивной лихорадки, зуда и покраснения на коже необходимо проконсультироваться с дерматологом. Этот специалист проведёт диагностику, выявит функциональную недостаточность печени и направит больного к врачу более узкого профиля. Важно правильно подготовиться к диагностике, чтобы получить достоверные результаты. Только в таком случае получится обнаружить заболевание на ранней стадии и вылечить его.
Как утверждают медики, печень обладает регенерационными свойствами, благодаря которым она способна самостоятельно восстанавливаться. Но при регулярном отравлении организма железа лишается этой способности. В таком случае следует посетить хирурга, который проведёт частичную или полную пересадку печени. Именно этот доктор проводит лечение тяжёлых случаев поражения органа.
Таким образом, при регулярном проявлении характерных симптомов заболеваний печени (желтушность склер и кожи, дискомфорт в правом боку, изменение цвета испражнений) необходимо посетить терапевта. Доктор проведёт тщательное исследование, определит причины нарушений, установит диагноз. При необходимости врач направит больного к профильному специалисту.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гепатомегалия – увеличение печени, является самым распространенным симптомом многих заболеваний, поражающих этот орган. Изменением размеров печени наблюдается, как на ранних стадиях заболеваний, так и в завершающей фазе их развития. Гепатомегалию не всегда удается диагностировать на ранних стадиях, так как далеко не во всех случаях она проявляется другими симптомами. Но, своевременная диагностика и эффективное лечение могут спасти жизнь больному.
Одновременно могут быть поражены обе доли печени, что приводит к увеличению всего органа на 2-3 см в объеме – такое превышение норм считается опасным для жизни. Но, чаще всего, увеличивается только одна из долей – правая или левая. Увеличение левой доли печени может быть спровоцировано различными причинами и проявляться по-разному, в зависимости от стадии развития болезни. Как и в случае со многими другими заболеваниями, в лечении увеличения печени главное своевременно диагностировать наличие проблемы. Какие болезни могут сопровождаться гепатоомегалией, как их диагностировать и что нужно делать? Рассмотрим детально и по порядку каждый пункт.
Обнаружив у пациента увеличенную печень или хотя бы одну из ее долей, врач обязательно направит его на ряд обследований, чтобы выявить настоящую причину проблемы. Печень увеличивается при различных заболеваниях и патологиях этого органа. Рассмотрим, какие болезни могут стать причиной для развития гепатомегалии.
- Алкогольные и вирусные гепатиты.
- Кисты, доброкачественные и злокачественные опухолевые процессы.
- Паразитарная инфекция (эхинококкоз печени).
- Аутоиммунные заболевания печени.
- Жировой гепатоз, амилоидоз, гемохроматоз.
- Туберкулез.
Кроме этого, увеличение печени может быть не связанно с болезнями именно этого органа. Если увеличена правая доля печени или же обе доли, это может быть результатом сердечной недостаточности. В некоторых случаях гепатомегалия проявляется в клинической картине врожденных и приобретенных пороков сердца, при постинфарктном кардиосклерозе, синдроме гипертонического сердца и при мерцательной аритмии.
Синдром увеличения левой доли печени проявляет себя рядом симптомов. Как правило, у больного присутствует сразу несколько проявлений, хотя в самом начале увеличенная печень может практически не давать ощутимой симптоматики. Рассмотрим симптоматическую картину.
- Желтушность кожных покровов. Изначально может проявляться в районе склер и ладоней, затем охватывать всю лицевую часть и распространятся по всему телу.
- Больные жалуются на ощущение горечи во рту и неприятный запах.
- Нарушается процесс пищеварения – после употребления пищи ощущается тяжесть в желудке, проявляется тошнота и изжога.
- Под ребрами с правой стороны ощущается дискомфорт. Изначально болевой синдром может отсутствовать, но при этом ощущается комок в подреберье, ощущение сдавленности. Лежа на животе, больной, особенно ощущает дискомфорт в области печени.
- На поздних стадиях развития заболеваний, сопровождающихся увеличением печени, развивается асцит – в брюшной полости человека скапливается жидкость.
Важно понимать, что пораженная печень далеко не всегда проявляет себя гепатомегалией, поэтому крайне важно обращать внимание и на другие симптомы, которые помогут вовремя определить начало болезни и не допустить ее развития. Рассмотрим ряд дополнительных симптомов, на которые важно обратить внимание.
- Покраснение кожи ладоней, изменение в пальцах и ногтях (пальцы Гиппократа).
- Регулярно накатывающая усталость, сонливость, слабость – это признаки интоксикации в результате нарушения работы печени.
- Зуд, сыпь, покраснения на коже, угревая сыпь.
- Со стороны нервной системы проблемы с печенью проявляются бессонницей, повышенной раздражительностью, ухудшением памяти и умственных способностей.
- У женщин больная печень влияет на изменение гормонального фона, которые нарушают менструальный цикл. У мужчин гормональные нарушения проявляются в виде потери волос, изменения фигуры.
Жировая болезнь печени, или гепатоз, является результатом поражения клеток печени и связан с нарушением метаболических процессов. Клетки утрачивают способность расщеплять поставляемые в организм жиры и накапливают их внутри себя, вследствие чего наблюдается перерождение тканей.
При жировой болезни в 80% случаев наблюдается умеренное увеличение печени на начальном этапе развития заболевания. Острый гепатоз отличается от хронического стремительным течением заболевания и выраженностью симптомов – сильной интоксикацией, диспепсическими явлениями, желтушностью, нарушением функции печени. Хроническая форма болезни может протекать достаточно продолжительно без каких-либо ощутимых симптомов, кроме незначительного дискомфорта в пищеварении.
При некоторых заболеваниях сердце наблюдается увеличение правой и левой долей печени. Кардиологический цирроз – результат нарушения сердечной деятельности из-за чего замедляется кровоток по большому кругу кровообращения. Застой крови в печени приводит к постепенному перерождению клеток и разрастанию соединительной ткани, окружающей этот орган.
В случае диагностики такого заболевания назначается комплексное лечение, направленное на восстановление сердечной деятельности, кровообращения и восстановления функций печени, а так же на остановку патологического процесса перерождения и разрастания соединительной ткани.
Клиническая картина и причины развития гепатомегалии у детей и взрослых не отличается. Но, незначительное увеличение долей печени у детей до семилетнего возраста могут считаться пограничной нормой, связанной с особенностями роста и развития.
В случае значительного превышения значений нормы можно говорить о патологическом процессе. Для диагностики увеличения печени у детей, прежде всего, проводят ультразвуковое исследование органов брюшной полости. После этого назначается ряд клинических исследований – биохимический и общий, развернутый анализ крови. Кроме этого, проводится вирусное исследование. На основании всех результатов исследований врач ставит окончательный диагноз и назначает лечение.
В случае подозрения на увеличение печени или же при наличии двух-трех симптомов, сигнализирующих о поражении этого органа, следует обратиться к врачу. Как правило, лечением и диагностикой заболеваний печени занимается гепатолог или гастроэнтеролог.
Но, изначально можно посетит семейного врача или терапевта – он на основании перечисленных симптомов и первичного осмотра сможет принять профессиональное решение и перенаправить пациента к нужному специалисту. Кроме гепатолога и гастроэнтеролога проблемами печени занимаются еще и инфекционисты (в случае вирусного поражения), хирурги и онкологи.
Комплекс исследований назначается врачом индивидуально, в зависимости от причин и клинической картины. Рассмотрим, какие анализы и исследования могут проводиться при увеличении печени.
- УЗИ.
- Биохимический анализ крови.
- Иммунологические исследования.
- Вирусные маркеры гепатита.
- Онкологические исследования.
В некоторых случаях могут потребоваться дополнительные исследования в случае наличия других болезней, или же для исключения возможных патологий.
Не всегда увеличивается вся печень – в некоторых случаях может быть поражена только одна из долей этого органа. Но, частичное увеличение печени, как и полное, не менее опасно для здоровья и требует немедленного установления причин и назначения эффективного лечения.
Залог успешного лечения гепатомегалии – совмещение медикаментозной терапии с правильно подобранным рационом. Традиционно при увеличении печени больному назначают меню диеты № 5. Строгое следование ее правилам поможет ускорить выздоровление и восстановление этого органа. Конечно же, в некоторых случаях пациентам приходится придерживаться этой диеты пожизненно. Вот основные принципы лечебной диеты для устранения проблем печени.
- Питаться умерено, избегать переедания. Частые приемы пищи и маленькие порции.
- Минимизировать количество жиров растительного и животного происхождения (но, не исключать полностью).
- Исключить жареную, острую, маринованную, соленую пищу. Не использовать приправы.
- Не использовать продукты промышленного производства с консервантами, красителями и другими токсическими веществами.
- Исключить грибы, кислые продукты, некоторые виды овощей и фруктов (редис, капуста, помидоры, цитрусовые).
- Отказаться от алкогольных напитков, газированной воды, минимизировать кофе и чай.
- Исключить свежий хлеб и выпечку, пряники, пирожные, торты и конфеты. Минимизировать потребление сахара.
Особенности назначений зависят от поставленного диагноза. Как правило, заболевания, связанные с увеличением печени, лечатся в условиях стационара. Комплекс медикаментов включает в себя препараты, направленные на устранение первопричины, восстановление функции печени и пораженных клеток (гепатопротекторы).
В случае с вирусными гепатитами назначают противовирусные и иммуностимулирующие препараты, а так же поддерживающую терапию. При онкологических проблемах медикаментозное лечение не всегда бывает эффективным – иногда целесообразнее проведение операции по удалению одной из долей печени.
Гепатомегалия – излечимая проблема, которую при своевременной диагностике можно устранить достаточно быстро. При правильно подобранном лечении у пациента есть огромные шансы полностью выздороветь. Печень имеет огромный потенциал к регенерации, поэтому при помощи медикаментов и других терапевтических мероприятий удастся нормализовать функционирование этого органа.
Специалисты утверждают, что с каждым годом они чаще стали сталкиваться с заболеваниями печени. Поэтому, медики стали уделять больше внимания профилактическим мероприятиям. Что можно сделать, чтобы предотвратить увеличение печени и не стать пациентом гепатолога?
- Вести здоровый образ жизни – отказаться от токсических веществ в любых формах (алкоголь, сигареты, наркотики).
- Регулярно проходить профилактически осмотры.
- Питаться здоровой пищей, умерено, без излишеств и избегая вредных продуктов.
- Больше двигаться – ходить, бегать. Нагружая ноги можно улучшить кровообращение по большому кругу.
- Не оставляйте без внимания ни один из тревожных симптомов – лучше перестраховаться, чем запустить болезнь.
Современная медицина сделала несколько огромных шагов вперед в лечении и диагностике болезней печени. Поэтому, сегодня пациенты с гепатомегалией могут не переживать – это успешно лечится!
Еще в конце 20-го века многие заболевания были не под силу медицине, но сегодня успешно лечится абсолютно любая патология печени – начиная от вирусного гепатита и заканчивая злокачественными опухолями. От пациента нужно всего лишь следовать рекомендациям врача и сохранять позитивный настрой!
Тяжесть в правом боку под ребрами может быть признаком нарушения работы системы пищеварения или желчевыводящей системы, а также воспаления печени, двенадцатиперстной кишки или правого угла толстого кишечника.
- Причины
- Естественные факторы
- Заболевания
- Холецистит
- Опухоли
- Печеночные заболевания
- Эхинококкоз
- Стрессы

Если возникает тяжесть и боль в правом подреберье, нужно, прежде всего, определиться с причинами, вызвавшими болевые ощущения. При этом следует понаблюдать за другими, сопутствующими признаками.
Иногда такие неприятные симптомы возникают вследствие естественных факторов работы организма.
Насторожиться следует в случае регулярной тяжести, которая со временем становится тупой, ноющей или резкой.
Подобные симптомы обычно появляются из-за патологического процесса какого-либо внутреннего органа.

Неприятные ощущения в правом боку могут быть вовсе не опасными. У каждого человека, даже если он не страдает никакими заболеваниями, время от времени иногда возникает дискомфорт в следующих ситуациях:
- Физический труд и занятия спортом иногда приводят к развитию покалывания вследствие притока к печени большого количества крови и увеличения размера органа. Такое состояние не несет опасности для здоровья, и проходит вскоре после отдыха.
- Беременность также может вызывать боль и тяжесть в правом подреберье, причины которых заключаются в давлении расширенной матки на прилегающие органы или при гормональных сбоях.
- Прием жирной и тяжелой пищи, которая создает существенную нагрузку на печень. Тяжесть в правом боку после еды проходит достаточно быстро, если орган здоров.
- Стрессы в некоторых случаях также могут привести к возникновению спазмов в правом боку, которые проходят после полноценного отдыха и здорового сна.

Если тяжесть под правым ребром спереди не проходит длительное время после физической нагрузки, стресса или жирной еды, то стоит заподозрить какое-то заболевание.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как правило, подобные ощущения возникают при воспалении органа, расположенного в этой части тела — желчного, поджелудочной или печени.
Поскольку эти органы имеют между собой тесную взаимосвязь, нарушение работы одного из них приводит к сбоям функции другого.
Итак, тяжесть в правом подреберье — причины и лечение данного состояния зависят от наличия тех или иных сопутствующих симптомов.
- При нарушении аппетита на фоне тяжести можно предположить о болезни поджелудочной или желчного.
- Если тяжесть ощущается именно в области подреберья справа, то наиболее вероятной причиной этого является воспаление печени. В подобном случае больного беспокоит тяжесть на протяжении длительного времени.
Хотя в печени отсутствуют какие-либо нервные окончания, и этот орган не болит сам по себе, он может увеличиться и растянуть собственную оболочку, которая снабжена этими самыми окончаниями. В результате и возникает распирание и тяжесть в правом боку под ребрами спереди.

Холецистит развивается из-за поражения желчного инфекцией, или закупорки его протока конкрементом.
Симптомы холецистита — тяжесть в боку, изменение цвета кожных покровов, горький привкус во рту, высокая температура.
Современные методы диагностики позволяют своевременно выявлять злокачественные опухоли.
Но, если больного длительное время беспокоит чувство распирания в правом подреберье, дискомфорт и быстрая утомляемость, то стоит незамедлительно посетить врача.
Такие диагностические методы, как гистология, МРТ и КТ позволят подтвердить или опровергнуть наличие онкологического заболевания.
Цирроз, гепатит и некоторые другие болезни печени также могут вызывать распирание в правом подреберье, тяжесть и дискомфорт. Такие ощущения возникают вследствие деструктивных процессов в органе, нарушения его функции и задержки в организме токсинов и шлаков.
При поражении организма эхинококком в тканях и органах формируются паразитические кисты. Постепенно увеличиваясь в размерах, они начинают сдавливать печеночные структуры, что приводит к возникновению таких симптомов, как повышение температуры, припухлость и болезненные ощущения в боку.
При прогрессировании процесса органы увеличиваются в размерах, в результате чего у больного давит в правом боку под ребрами.
Несвоевременное оказание помощи при остром эхинококкозе может стать причиной летального исхода.
Стрессовые ситуации в сочетании с несбалансированным питанием и злоупотреблением алкоголем могут привести к развитию язвенной болезни желудка.
При таком заболевании пациента беспокоит тяжесть, боль, вздутие живота в правом боку, отрыжка.
Своевременная диагностика и лечение позволяет не только избавиться от метеоризма, давящих ощущений и вздутия, но и предупредить развитие тяжелых осложнений.
Печень – это жизненно важный орган, играющий большую роль в работе организма человека. Основная её функция – очистка и фильтрация органов и крови от патологических агентов, вредных веществ и токсинов. К таким веществам относится и алкоголь, который орган пропускает через себя самым первым среди других тканей, принимая все последствия на себя. Данная статья помогает решить вопрос, может ли пиво и печень существовать вместе, как они воздействуют между собой и какие последствия возникают после длительного контакта этого вещества с клетками органа.
Чтобы разобраться, как пиво влияет на печень, и вредит ли безалкогольное пиво печени, необходимо знать, какую роль играет этот орган для организма человека и что происходит в нём при попадании в клетки алкоголя, а также, какой состав имеет продукция.
Печень – это самый крупный орган человеческого организма, основной функцией которого является очищение клеток и тканей от токсинов. Алкоголь, попадающий в организм, так же проходит фильтрацию этого органа, при этом токсические вещества всасываются в клетки печени, вызывая алкогольную интоксикацию и опьянение человека.
Пиво считается алкогольным напитком слабого содержания этилового спирта, поэтому многие люди, выпивая его, не задумываются, вредно ли оно для организма, и что приоритетно оказывает напиток – польза или вред для человека. Стоит понимать, что хоть пиво и не крепкий алкоголь, но оно в несколько раз быстрее вызывает алкогольную зависимость, поскольку часто для поднятия настроения и получения эйфории, человек выпивает не одну, а сразу несколько бутылок, тем самым вызывая усиленную работу органов ЖКТ.
Если задать выпивающим вопрос – что вреднее – водка или пиво, что лучше пить – пиво или коньяк, то практически все ответят, что пенный коктейль не оказывает такого вреда печени, как крепкий алкоголь. Однако доказано, что это мнение ошибочно, потому что наряду с алкогольным содержимым пивной напиток содержит в своем составе множество биологических добавок, а также элементов брожения и кислоты, образующейся при изготовлении напитка. Под воздействием этих веществ печёночные клетки сильно подвергаются распаду, что еще больше усугубляет состояние и без того больного органа.
Доказано, что пиво, даже безалкогольное, выпитое в больших количествах, негативно действует на клетки органа. Состав пивного безалкогольного напитка включает в себя ряд энергетических веществ, продуктов брожения, которые оказывают воздействие на сердце, вызывая повышение адреналина в крови. Также, даже в хорошем напитке могут присутствовать соли тяжелых металлов, что еще хуже сказывается на органах. При прохождении через печёночный барьер, эти вещества задерживаются в клетках, вызывая раздражение и усиленную работу органа, тем самым приводя к быстрому истощению, что может быть очень опасно.
Исходя из приведённых данных, многие люди задумываются, может ли от пива быть какая-то польза или оно оказывает только плохое влияние. Ответ здесь кроется в том, как часто человек пьет этот напиток – редкие небольшие порции пенного напитка не окажут последствия на органы, тогда как постоянное употребление пива чревато для человека заболеваниями и нарушениями.
Постоянное влияние пива на печень способно вызвать в организме человека множество различных заболеваний, связанных как с патологиями органа, так и с другими тканями. К основным последствиям постоянного употребления напитка относятся:
- Развитие печёночной недостаточности;
- Гепатит алкогольный;
- Кома печени и селезёнки;
- Цирроз.
Помимо явных нарушений работы органа, пиво оказывает негативное последствия на все ткани человека – начинают редеть и выпадать волосы, ногти начинают слоиться, кожа становится сухой и дряхлой, пропадает аппетит и ухудшается внимательность.
Пиво содержит небольшое количество алкоголя, в отличии от крепких напитков, содержание алкоголя в которых достигает порой 50%. Однако стоит заметить, что человек редко ограничивается малым употреблением напитка, как в случае с водкой или коньяком, обычная доза на один приём составляет до 2 литров, что означает – в организм поступило не только такое же количество алкоголя, как от выпитого горячительного, но и большое количество токсинов, содержащихся в пенном помимо этилового спирта.
Исходя из этого, можно прийти к выводу, что клетки печени при регулярном употреблении пивного напитка страдают в несколько раз сильнее, чем при выпитом количестве крепкого алкоголя. А это прямой вывод, что пиво и цирроз могут быть взаимосвязаны, ведь распад клеток происходит и от этого напитка.
Пивной напиток при частом его приёме не дает печени восстанавливать свои поврежденные клетки, тем самым приводя орган к образованию на нем большого количества жирового слоя. При отсутствии терапии такая печень быстро подвергается распаду и образуется цирроз.
Еще один вопрос, который волнует людей, употребляющих алкоголь — можно ли пить безалкогольное пиво при циррозе. Ответ – не рекомендовано, потому что даже отсутствие алкоголя в пенном не гарантирует отсутствие попадания вредных веществ в организм.
Еще одним серьезным последствием постоянного применения пивного напитка является жировая дистрофия печени – это состояние, характеризующееся хроническим накоплением жирового слоя на стенках органа, приводящее к закупорке сосудов и клеток. Возникновение жировых клеток связано, в первую очередь с тем, что печёночные ткани становятся не способны к восстановлению функции из-за постоянной борьбы с алкогольной интоксикацией. При этом жировая дистрофия длительное время не дает никаких клинических признаков и часто вызывает развитие цирроза.
Алкогольный гепатит – еще одно опасное проявление злоупотребления алкоголем, которое все чаще встречается в молодом возрасте. Пивной гепатит происходит в связи с тем, что этиловый спирт не даёт органам воздействовать на патологические агенты, попадающие в организм. Поэтому возникают воспалительные и инфекционные процессы. Отсутствие лечения при данной патологии способно привести пациента к онкологии и иметь губительный исход.
Клиническая картина происходящий нарушений на фоне употребления пива может длительное время не давать о себе знать, в связи с тем, что алкоголь заглушает рецепторы боли и не дает организму вовремя указать на патологию. Однако в более поздних стадиях, болезни всё равно проявляют себя, обычно начиная с тупых болей в правом подреберье. в дальнейшем к этому симптому присоединяются следующие:
- Болезненность в зоне нахождения печени и селезёнки.
- Увеличение температуры тела.
- Нарушение работы и перистальтики кишечника.
- Пожелтение кожи и слизистых.
- Нарушения со стороны работы эндокринной системы – обычно пациент начинает резко прибавлять или скидывать вес.
- Сбои в пищеварении, проявляющиеся в виде тошноты, изжоги и рвоты.
По мере развития процессов к симптомам могут присоединиться кровотечения из дёсен, носа, появляются сосудистые звездочки на конечностях и лице. Развитие этой клинической картины требует немедленного прекращения потребления алкоголя и консультации специалиста.
Как удалось выяснить, печень от пива страдает не менее, чем от других алкогольных напитков, поэтому важно соблюдать профилактические меры, для предупреждения возникновения опасных болезней:
- Не надо злоупотреблять вредными веществами, в том числе и пивом. Лечить зависимость.
- По возможности отказаться от вредных привычек.
- При необходимости принять алкоголь, сделать это после приёма препаратов, снижающих токсический эффект алкоголя.
- Своевременно проводить очищение организма от шлаков и токсинов с помощью лекарственных и народных методов.
- Если обнаружено начальное поражение печени следует организовать правильный рацион с употреблением пищи, не оказывающей плохого воздействия на печень.
На сегодняшний день выделяют несколько способов лечения патологий, связанных с последствиями употребления алкогольных напитков:
- Консервативное лечение – данный способ заключается в назначении пациенту препаратов, снижающих токсическое действие на печень, способствующих восстановлению её структуры. Кроме того, целесообразно назначение симптоматических средств, в каждом конкретном случае (противовоспалительных, антибактериальных и других);
- Поддерживающие средства – данное лечение целесообразно назначать в случаях, когда болезнь печени обнаружилась уже на поздних стадиях, не поддающихся терапии. Важно на фоне приёма необходимых средств соблюдать строгие меры профилактики;
- Хирургическое вмешательство – основано на проведении операции по пересадке печени. Однако, данная операция является очень редким случаем в случае, если причиной поражения стала алкогольная зависимость пациента.
Подводя итог, можно сказать о том, что пиво, хоть и считается безвредным и мало действующим спиртным напитком, оказывает большое влияние на человека и состояние здоровья в негативную сторону. Поэтому для предупреждения патологий важно соблюдать меру и проводить полноценные очищения организма.
Что будет, если пить пиво каждый день.
источник

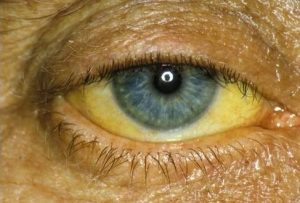 Пожелтение кожи и склер, повышение температуры тела.
Пожелтение кожи и склер, повышение температуры тела. Практически любое заболевание печени лечится комплексно. Изжога не будет беспокоить, если при развитии печёночного холестаза врач назначит препараты для защиты клеток печени и стимулирования выделения жёлчи.
Практически любое заболевание печени лечится комплексно. Изжога не будет беспокоить, если при развитии печёночного холестаза врач назначит препараты для защиты клеток печени и стимулирования выделения жёлчи. изжога и болезненность в пищеводе не характерны;
изжога и болезненность в пищеводе не характерны;
