Холецистит печени можно по праву назвать недугом XXI века. Масштабы его распространения велики, особенно среди женщин старше 40 лет.
От впервые начавшегося приступа воспалительного процесса до хронического и острого течения может пройти короткий промежуток времени. В большинстве случаев острое состояние требует немедленного оперативного вмешательства. Чтобы предупредить и купировать синдромы, необходимо не только знать симптомы и опасности, которые ожидают больного, но и методы лечения, а также профилактику заболевания.
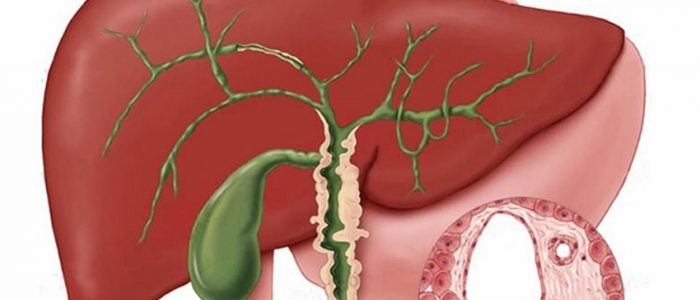
Печень – самая крупная железа в организме человека. Главные ее функции: очищение, нормализация эндокринных и кроветворных процессов. Она связана с органами, отвечающими за пищеварение. Что такое холецистит? Это нарушение работы желчного пузыря, что приводит к воспалительному процессу. Различают бескаменный холецистит, который зависит от воспалительного процесса под влиянием патогенной микрофлоры, а также его калькулезную форму, осложненную образованием камней.
Холецистит бывает острым, возникающим внезапно или хроническим. Само заболевание связано с нарушением оттока желчи из желчного пузыря. Возникает застой, а затем – воспаление. Некалькулезный холецистит связан с нарушенной микрофлорой желчи, которая в норме стерильна. Фон воспаления может быть отягощен формированием камней в желчном пузыре, что осложняет течение недуга.
К заболеванию приводят следующие причины:
- наследственные факторы, передающиеся генетически из поколения в поколение;
- любые воспалительные процессы в организме, связанные со снижением иммунного статуса;
- патогенная микрофлора (стафилококк, стрептококк и пр.) и нарушение микрофлоры кишечника, желчевыводящих протоков;
- нарушения в питании, излишне жирная пища, недостаток питательных веществ (также и строгая диета), что нарушает функции пищеварительного тракта;
- история развития заболевания довольно молодая и в основном связана с тем, что в продуктах, употребляемых человеком, появилось много вредных веществ (консервантов, усилителей вкусов, синтетических ароматизаторов);
- отсутствие привычки вести активный образ жизни, гиподинамия;
- эндокринные болезни;
- влияние прогестерона на организм женщины во время беременности, отвечающего за гладкую мышечную ткань, ее сокращение.
Наиболее опасной для жизни формой является острый холецистит, который сопровождается процессом образования камней в протоках и в самом теле желчного пузыря. В результате образуется большое количество солей кальция, билирубина и холестерина, что способствует формированию отложений-кальцинатов на стенках органа. По мере развития болезни они увеличиваются в размерах, существенно влияя на работу органа в целом. Такие камни могут попадать в желчные протоки, преграждая нормальный отток желчи. Рано или поздно, особенно, если не лечить, это может привести к сильнейшему воспалительному процессу и перитониту. Тогда уже консервативное лечение бесполезно, пациент вынужден идти на операцию по удалению желчного пузыря.
Реже встречается хроническая форма холецистита. Опасность в том, что он может быстро перейти в острое состояние. Характеризуется тем, что не образуются камни, а воспаление связано с патогенной микрофлорой, атипичным составом желчи. Медики называют такую форму «некалькулезный холецистит».
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления после удаления желчного пузыря. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Бескаменный холецистит ярко проявляет себя после воздействия на организм факторов-провокаторов, к которым относят жирную пищу, жареные продукты. Зачастую первые признаки и боли в печени возникают после их употребления.
Медицинское определение «некалькулезный холецистит» характеризуется следующими изменениями:
- возникает тяжесть справа, ближе к боку;
- ощущение горечи во рту, частая отрыжка после приема пищи;
- болевой синдром отдает в правую лопатку, в руку, в область грудного отдела позвоночника;
- аппетит отсутствует ввиду тошноты, может возникнуть рвота;
- кожа приобретает желтушный оттенок из-за переизбытка билирубина в крови.
Бескаменный холецистит может протекать в обостренной форме или проявляться периодически. Как правило, заболевший старается не обращать внимания на проблемы с пищеварением, списывая все на некачественную пищу. Чем чаще возникают такие симптомы, тем больше вероятность того, что признаки хронического холецистита проявят себя с обострениями.
Симптоматическая картина острого течения следующая:
- печеночные колики – резкие боли справа в области печени;
- слабость, озноб, пот, повышение температуры тела;
- горечь во рту и отрыжка, тошнота, рвота, понос, которые могут возникать одновременно;
- желтушность кожи и белков глаз.
Острое состояние воспаления желчного пузыря следует лечить в условиях стационара в хирургическом отделении. В зависимости от состояния больного, назначают дальнейшую тактику лечения.
Операции подлежат следующие категории заболевших, если:
- Больной поступил в отделение с острыми симптомами через 2-3 часа после проведенной симптоматической терапии в случае перитонита. Такая операция относится к срочной.
- Терапия по снятию симптомов не помогает, то через сутки выполняют лапароскопию с проведением микрохолецистомии.
- Консервативная терапия, в том числе прием урсодезоксихолевой кислоты, не оказала эффект. Больного обследуют, готовят к операции в плановом порядке через три недели после приступа.
Следует помнить, что опасность заболевания состоит и в его последующих рецидивах (постхолецистэктомический синдром), что также требует дополнительного лечения. Он возникает ввиду перестройки организма после оперативного вмешательства. Нарушается действие моторики двенадцатиперстной кишки, сфинктера Одди, отвечающего за мышечную работу. Функции регулятора желчного протока могут быть либо снижены, либо слишком активны.
Постохолецистэктомический синдром может быть вызван осложнениями во время операции или ее последствиями, например, стеноз протоков желчи, кистоз, оставленные камни. Также влияют рубцовые изменения в тканях, сужение желчных протоков. Дополнительными факторами осложнения могут быть сопутствующие заболевания печени, например, гепатоз. В современной практике рекомендуют препараты урсодезоксихолевой кислоты, что снижает риск образования камней или рецидива.
Бескаменный холецистит, калькулезные формы и симптомы воспаления на начальном этапе не различаются. Больным в первые сутки назначается строгий постельный режим. Затем необходимо начать двигаться, что поможет избежать излишних застойных процессов. Первое, что надо сделать – это снять болевые ощущения. Рекомендуются препараты-спазмолитики:
В область подреберья справа прикладывают теплые грелки, компрессы, но в том случае, если нет острого воспаления.
Назначаются препараты-антибиотики, снимающие симптомы воспаления, температуру. Прием таких лекарств сопровождается интенсивной витаминной терапией. Также прописывают капсулы “Бактисубтил” и гепатопротекторы. Если в желчи обнаруживается патогенная микрофлора, то лечение направлено на снижение ее действия. Медикаменты подбирают в зависимости от возбудителя. Назначаются препараты урсодезоксихолевой кислоты.
Важное действие оказывают желчегонные средства, которые противодействуют застою желчи. Они обладают незначительными противовоспалительными свойствами, например, порошок “Сульфат магния”, сироп “Холосас”.
Как бескаменный холецистит, так и форма, связанная с образованием желчных конкреций, требует постоянного профилактического лечения. Постхолецистэктомический синдром, обострения хронических форм можно избежать, если применять лечебное диетическое питание. Диета строгая, но является одним из основных видов лечения.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник
Плохой отток желчи провоцирует развитие такого заболевания, как холецистит печени. Считается одной из самых распространенных патологий, вызывающих воспаление печени. Болезнь протекает длительное время и развивается одновременно с воспалением желчного пузыря. Это приводят к изменению состава органа и нарушению работы пищеварительной системы, что неблагоприятно влияет на общее состояние человека.
Одной из главных причин возникновения заболевания считается инфекция, попадающая в желчный пузырь с кровью, лимфой и энтерогенным путем из кишечника. Источником недуга являются:
- инфекция дыхательных путей и полости рта;
- поражение мочевыводящей системы;
- отклонения половой системы и малого таза;
- патологии пищеварительной системы;
- поражение печени вирусами и микроорганизмами-паразитами.
Вернуться к оглавлению
Существенное значение в воспалении желчного пузыря играет генетическая предрасположенность, неправильное питание, анатомическое строение, гиподинамия. Печеночный холецистит бывает 2-х видов:
Застаивание желчи, вызывающее эрозию, является первопричиной острой формы. Орган становится чувствительным к кишечным инфекциям, стафилококкам, энтерококкам, стрептококкам. При застое изменяются физико-химические свойства желчи, что ведет к образованию камней, которые приводят к закупорке желчных протоков. Патология затрагивает соседние органы, прежде всего печень и поджелудочную железу. Симптоматика выражена сильными болями и протекает тяжело. Ток желчи в таких случаях восстанавливается только хирургической операцией.
Хроническая форма зачастую берет начало в раннем возрасте. Из-за нарушений работы печени или носительства микроорганизмов-паразитов изменяется состав желчи, что вызывает диффузные изменения печени. Болезнь может протекать без видимых симптомов продолжительное время, а затем обостриться за 1—2 недели. Больным при хроническом холецистите желательно быть под наблюдением врача, чтобы не пропустить диффузные изменения в печени, которые могут вызвать смерть пациента. Опасность недуга заключается в его способности маскироваться под симптомы, таких видов заболеваний, как:
- кардиальные;
- тиреотоксические;
- ревматические;
- нейроцеребральные;
- желудочно-кишечные;
- аллергические.
Вернуться к оглавлению
При остром проявлении появляются позывы рвоты, тошноты, приступообразные боли в верхней правой части брюшины, учащается пульс, повышается температура тела, сопровождающаяся пожелтением кожи и белков глаз. При несвоевременном обращении в лечебное учреждение заболевание может осложниться появлением абсцессом, перитонитом, панкреатитом, когда необходимо срочное оперативное вмешательство.
Хроническая форма развивается медленно и обостряется при злоупотреблении жареной, жирной, острой пищей, алкоголя. Спровоцировать заболевание может переохлаждение, стресс, физические нагрузки, инфекционные болезни. Признаки проявляются тупой болью в верхней правой части брюшины, горечью во рту, ощущением тяжести после еды.
Для диагностирования холецистита специалист назначает целый комплекс анализов, среди которых:
- общий анализ и биохимия крови;
- исследование кала и крови на лямблии;
- ультразвуковое обследование брюшной полости;
- холецистохолангиография;
- исследование желчи.
Вернуться к оглавлению
Терапия лекарственными препаратами требуется при обострении холецистита и ориентирована на устранение воспаления и восстановление работы желчного пузыря. Лечение зависит от источника, вызвавшего эти процессы, и вида болезни. При бактериальном типе применяют антибиотики. Очистка желчных протоков и вывод застоявшейся желчи осуществляют желчегонные препараты.
В распоряжении врачей имеется широкий спектр медикаментов, их применение зависит от специфики заболевания:
- Спазмолитические средства — «Папаверин», «Дротаверин» («Но-шпа»), «Платифиллин», «Дицикловерин».
- Комбинированные препараты — «Баралгин», «Максиган», «Реналган», «Спазмалгон».
- Стимуляторы перистальтики — «Церукал», «Домперидон».
- Антибактериальные препараты — «Левофлоксацин», «Офлоксацин», «Фурадонин», «Метронидазол».
- Желчегонные средства — «Аллохол», «Холензим», «Циквалон», «Никодин».
- Антибиотики — «Левомицетин», «Доксициклин».
Вернуться к оглавлению
Цель диетического питания состоит в нормализации выделения желчи и ее состава, чтобы не допустить образование камней. Правильно организованная диета при холецистите имеет большое значение в успешной терапии, реабилитации и профилактике. Необходимо исключить продукты, вызывающие резкую стимуляцию выделения желчи, такие как:
- алкоголь;
- острую, жареную, жирную пищу;
- фастфуд;
- крепкий кофе, газированные напитки;
- копчености;
- маринованные, консервированные и соленые продукты.
Вернуться к оглавлению
В комплексе с медикаментозным лечением холецистита широко применяют и народные методы лечения. Рецептов много и все они направлены на нормализацию работы желчного пузыря и желчных путей. Популярными считают:
- Хрен. Залить в эмалированной посуде 1 стакан тертого хрена, 4 стаканами горячей кипяченной води и настаивать 24 часа. Готовый настой процедить и поставить в холодильник. Принимать за 15 минут перед едой 3 раза в день в теплом виде (можно с сахаром) по 50 грамм. Настой рекомендуют как больным с дискинезией желчевыводящих путей, так и при холецистите.
- Травяной сбор. Залить 1 стаканом кипятка 1 столовую ложку измельченного сбора, состоящего из корневища лапчатки прямостоячей, чистотела, корней одуванчика, льнянки обыкновенной, листьев мяты перечной, цветков пижмы обыкновенной. Дать настояться 30 минут, процедить и выпивать по 1/3 стакана до приема пищи за 20 минут.
Вернуться к оглавлению
Осложняется холецистит абсцессом печени, местным или разлитым перитонитом, холангитом, панкреатитом. При таком состоянии следует безотлагательно обратиться к врачу — хирургу, терапевту для решения вопроса о госпитализации в хирургическом отделении.
Запущенный холецистит может привести к серьезным осложнениям, таким как:
- Водянка желчного пузыря. Вследствие застоя желчи происходит увеличение размера органа, повышающее риск перфорации и развития перитонита.
- Механическая желтуха, вызванная перекрытием желчных протоков камнями, гноем или слизью.
- Некроз и перфорация стенок желчного пузыря. Под печеночным гнойником происходит распространение инфекции на соседние органы.
- Флегмоз — гнойное воспаление стенок.
- Восходящий холангит. Вследствие застоя происходит инфицирование внутрипеченочных желчных путей, способствующее поражению печени и сепсису.
Вернуться к оглавлению
Профилактические мероприятия заключаются в соблюдении правильного питания, оно должно быть дробленным, желательно в одно и то же время. Следует отказаться от приема большого количества пищи на ночь, особенно от жирной. Выпивать 1,5—2 литра жидкости. Вести активный образ жизни, следить за весом тела и избавляться от лишних килограммов.
источник
С холециститом, или воспалением желчного пузыря (ЖП), не понаслышке знакомы около 10-15% населения нашей планеты. Дискомфорт и тянущие боли в правом подреберье, трудности с перевариванием пищи и неприятная горечь во рту – все это – повод пройти обследование. А чем лечат холецистит: в нашем обзоре и видео в этой статье разберем самые эффективные средства, которые вам точно помогут.
Прежде чем мы обсудим, что пить при холецистите, чтобы быстро снять боли и дискомфорт, разберемся, какие существуют виды воспаления желчного пузыря. Ведь клиническая форма заболевания во многом влияет на подбор тактики терапии.
Холецистит делят на две большие группы:
- Острый:
- катаральный – с вовлечением в патологический процесс слизистой (поверхностной) оболочки органа;
- флегмонозный – с разлитым гнойным воспалением;
- гангренозный – с некротическим поражением стенки ЖП.
- хронический.
Важно! Терапией острого холецистита занимается врач-хирург в условиях стационара. Большинству пациентов показана операция – холецистэктомия. Лечить флегмонозную и тем более гангренозную форму воспаления дома запрещено!
И все же, подавляющая часть больных сталкивается именно с хроническим холециститом (ХХ). Итак, что такое холецистит и чем он опасен?
В результате повреждающего действия на стенку ЖП развивается вялотекущий воспалительный процесс. Со временем стенки органа утолщаются, становятся малоподвижными, а на слизистой оболочке появляются изъязвления и рубцы. Это в свою очередь провоцирует дальнейшие нарушения оттока желчи и формирование камней.
Обратите внимание! Обострение ХХ практические всегда возникает после погрешности в диете – употребления жирной жареной пищи. Также приступ могут спровоцировать переохлаждение, снижение иммунитета, тряска, интенсивные физические нагрузки.
Лечение хронического холецистита обычно проводится консервативными методами (но может потребоваться и операция).
- ликвидация воспалительных изменений в стенке ЖП;
- профилактика осложнений;
- устранение симптомов патологии;
- повышение качества жизни и реабилитация больных.
Важно! План терапии составляется врачом индивидуально для каждого пациента. Выбранная тактика во многом определяется клиническим течением патологии (частотой и выраженностью обострений), наличием/отсутствием конкрементов, функциональным состоянием ЖП.
Прежде чем мы разберем, какие препараты принимать при холецистите, хотим обратить ваше внимание на то, что важным методом лечения остается диетотерапия. Все пациенты с ХХ должны придерживаться лечебного стола № 5 (по Певзнеру).
- Частый и, что важно, дробный прием пищи (около 5-6 раз в день).
- Составление и поддержание четкого режима питания.
- Употребление 2500-2900 ккал в сутки.
- Создание меню с оптимальным содержанием белков, жиров и углеводов.
- Снижение в рационе доли животных жиров и увеличение доли растительных.
- Обильное питье (около 2 л чистой воды в сутки).
- Предпочтительные варианты термической обработки – варка и приготовление на пару.
Среди разрешенных продуктов:
- нежирное мясо (птица, кролик, говядина, рыба);
- пшеничные отруби;
- крупы (особенно пшеная, гречневая);
- кисломолочная продукция;
- овощи и фрукты.
Из рациона больных исключают:
- жирные, копченые блюда;
- жирное мясо и субпродукты (почки, мозги, язык и др.);
- яичные желтки;
- специи и приправы;
- наваристые бульоны;
- сдобу и кондитерские изделия;
- орехи;
- алкоголь;
- газированные напитки.
Важно! Пациентам с ХХ рекомендуется придерживаться лечебной диеты на протяжении всей жизни. Это поможет значительно сократить число обострений.
Лекарства при холецистите желчного пузыря – еще один обязательный элемент терапии. Очень важно, чтобы все таблетки и уколы назначил квалифицированный врач (терапевт или гастроэнтеролог) на основе полученных данных обследования. Только специалист сможет оценить нюансы течения патологии и индивидуальные особенности организма.
Итак, что принимать при холецистите: лекарства делятся на несколько фармакологических групп.
Таблица: Уколы и таблетки при холецистите желчного пузыря:
| Группа | Механизм действие | Представители |
| Антибиотики | Устранение бактериальных инфекций и локального воспаления | Азитромицин, Ампициллин, Амоксициллин, Цефтриаксон, Метронидазол |
| Сульфаниламиды | Уничтожение патогенных микроорганизмов в кишечнике (при сопутствующем воспалении) | Сульфадимезин, Сульфален |
| Антимикотики | Уничтожение грибков, которые могут усиленно размножаться в ЖКТ в ответ на противомикробную терапию | Нистатин, Флуконазол, Фуразолидон |
| Желчегонные препараты | Нормализация выработки и оттока желчи | Аллохол, Холосас, Хофитол |
| Спазмолитики | Снятитие мышечного спазма, устранение болевого синдрома | Но-шпа, Папаверин, Тримедат, Дюспаталин |
| Гепатопротекторы | Восстановление работы печени, ускорение регенерации гепатоцитов | Эссливер, Эссенциале форте, Урсосан, Карсил, Гептрал |
Антибиотики при холецистите и воспалении печени – важная составляющая лечения. Однако прежде чем выбрать тот или иной препарат, важно пройти подробное диагностическое исследование, выявить возбудителя воспаления и определить его чувствительность к противомикробным средствам.
Антибиотик при холецистите должен обладать специфической активностью в отношении микробов, колонизирующих на стенках ЖП.
Чаще всего пациентам назначаются цефалоспорины. Именно они эффективно побеждают холецистит: антибиотики имеют высокую активность и широкий спектр действия. При выраженном обострении заболевания рекомендуются препараты эритромициновой группы.
Какие таблетки пить при холецистите беременным женщинам, пожилым пациентам и детям? Для них отличным вариантом станут эффективные и абсолютно безопасные антибиотики пенициллиновой группы. Благодаря тому, что они хорошо накапливаются в желчи, лечебный эффект наступает достаточно быстро.
Обратите внимание! Любое лекарство при холецистите желчного пузыря имеет свои противопоказания. Следуйте рекомендациям вашего лечащего врача и внимательно изучайте инструкции по применению.
В среднем курс антибиотикотерапии при обострении ХХ составляет 10-14 дней. Если препарат подобран правильно, уже на 2-3 день лечения пациент чувствует себя гораздо лучше.
Сульфаниламиды – это замена антибиотикам. Их назначают при:
- невозможности противомикробной терапии «классическими» средствами;
- осложнении ХХ воспалением слизистой кишечника.
Антимикотики показаны при активации патогенной грибковой флоры в организме. Такое явление часто происходит на фоне противомикробной терапии, поэтому некоторые специалисты считают целесообразным превентивное (профилактическое) их применение.
Желчегонные средства при холецистите – обязательный компонент лечения.
По фармакологическому действию их можно разделить на две большие группы:
- холеретики – препараты, усиливающие выработку желчи;
- холекинетики – лекарства, способствующие нормализации оттока желчи.
- средства на основе бычьей желчи – Холензим, Аллохол;
- растительные стеролы – кукурузные рыльца, цветы бессмертника, экстракт плодов шиповника;
- синтетические препараты – Никодин, Осалмид, Цикловалон.
Холекинетики – это еще одни часто назначаемые препараты при холецистите: застой желчи при их приеме устраняется за счет повышения тонуса мышц желчных протоков и желчного пузыря и усиления его сокращений.
Важно! Желчегонные препараты противопоказаны при обтурационной желтухе, острых гепатитах, сопутствующих декомпенсированных заболеваниях ЖКТ. Как принимать Аллохол при холецистите, сопровождающемся камнями в желчном пузыре, уточните у своего лечащего врача.
«Чем снять боль при холецистите?» — пожалуй один из самых частых вопросов пациентов. В этом могут помочь спазмолитики – группа медикаментов, устраняющих мышечных спазм и облегчающих отток желчи в ДПК.
Чаще всего используется Но шпа при холецистите: как принимать это лекарство?
Стандартные рекомендации следующие:
- взрослым – 1-2 таблетки (40-80 мг) × 3 раза в день;
- подросткам 12-18 лет – 1 таблетка (40 мг) × 2-4 раза в сутки;
- детям 6-12 лет – 1 таблетка (40 мг) 1-2 раза в сутки.
Важно! При остром приступе с выраженным болевым синдромом желательно использовать спазмолитики в инъекционной форме. Как принимать Ношпу в уколах, вам расскажет врач.
Гепатопротекторы – это вспомогательные средства, призванные препятствовать разрушению клеточных мембран гепатоцитов и стимулировать их регенерацию.
Существует несколько разновидностей таких лекарств:
- основанные на животных компонентах;
- основанные на растительных компонентах;
- аминокислоты;
- препараты урсодезоксихолевой кислоты;
- эссенциальные фосфолипиды;
- ингибиторы ПОЛ (перикисного окисления липидов);
- БАДы.
Дополнительно пациенту могут быть назначены симптоматические средства:
- НПВС (Парацетамол, Ибупрофен) при выраженном синдроме интоксикации;
- противорвотные препараты (Церукал) при сильной тошноте;
- витамины при общем ослаблении организма и т.д.
После стихания обострения больным показаны физиотерапевтические процедуры.
- УВЧ-терапию;
- криотерапию;
- лазеротерапию;
- вакуумный массаж;
- ДМВ-терапию;
- углекислые и родоновые ванны;
- гальванизацию и электрофорез спазмолитиков и др.
Обратите внимание! При бескаменном холецистите с явными признаками застоя желчи полезно делать такую процедуру, как тюбаж. Этот комплекс лечебных процедур применяется для промывания (очищения) печени.
В большинстве случаев хронический холецистит протекает относительно доброкачественно. Заболевание продолжается десятилетиями, не оказывая какого-либо значительного влияния на качество жизни пациента (самочувствие страдает только в период обострений).
Регулярные посещения врача, соблюдение диеты и мер профилактики помогут значительно продлить период ремиссии и избавить себя от неприятных ощущений.
Здравствуйте! Уже несколько лет мучают боли в животе, проблемы с пищеварением. Недавно наконец прошел обследование, УЗИ показало наличие признаков хронического воспаления желчного пузыря и поджелудочной железы. Подскажите, к какому врачу мне обратиться? Какие лекарства при холецистите и панкреатите сейчас считаются самыми эффективными? Спасибо.
Доброго дня! Обязательно обратитесь с результатами обследования к терапевту или гастроэнтерологу: конкретные препараты при холецистите и панкреатите можно подобрать только после очного осмотра.
В целом лечение должно проводиться по схеме, указанной в нашей статье. Дополнительно, если диагностирована недостаточной поджелудочной железы, будут назначены ферментные препараты (Креон, Фестал). Также по показаниям используются антибиотики: при панкреатите и холецистите нередко возникает необходимость их курсового применения.
И не забывайте о важности диеты: именно она составляет до 70-80% успешности лечения. Будьте здоровы!
Я тоже столкнулась с такими неприятными болячками, как холецистит и панкреатит. Сходила к врачу, мне назначили лечение (сейчас уже пью таблетки, вроде помогает). Единственное, вызывает вопросы один препарат. Разве назначают Омез при холецистите? Я думала это что-то от желудка.
Здравствуйте! Омез, или Омепразол – препарат из фармакологической группы ингибиторов протоновой помпы. Его механизм действия основан на подавлении H+ -K+ -ФТФ-азы. Оказывает антисекреторное и противоязвенное действие, снижает выработку соляной кислоты в желудке.
При ХХ и панкреатите препарат используется в качестве вспомогательной терапии. Он уменьшает болевой синдром и воспалительный процесс и оказывает общее воспалительное действие. Обычно Омез назначается в дозировке 20 мг 1 р/д, курс лечения – месяц.
источник
Холецистит – заболевание, при котором в печени происходит воспалительный процесс. Патология может иметь как острую, так и хроническую форму. В подавляющем большинстве случаев у пациентов диагностируется хроническая разновидность болезни.
При появлении первых признаков холецистита необходимо как можно скорее обратиться к лечащему врачу. Если своевременно не приступить к терапии, существует риск возникновения серьезных осложнений.
В подавляющим большинстве случаев спровоцировать воспалительный процесс внутри печени способна инфекция. Внутрь органа проникают патогенные микроорганизмы через лимфатические протоки, кровеносное русло. Со временем эти микроорганизмы проникают в желчный пузырь, вызывая в нем воспаление.
Среди наиболее распространенных причин холецистита можно выделить следующие:
- острые или хронические заболевания желудочно-кишечного тракта;
- патологии верхних дыхательных путей и полости рта;
- заболевания половой системы, органов малого таза;
- бактериальное и инфекционное заражение мочевыводящей системы;
- вирусное заражение печени, проникновение паразитов в печень и желчевыводящие протоки.
Спровоцировать возникновение холецистита способна генетическая предрасположенность, наличие панкреатического рефлюкса, врожденные аномалии строения печени. Кроме того, причиной холецистита печени могут стать последствия травм или хирургических вмешательств.
Распознать холецистит печени достаточно тяжело: признаки этой патологии во многом схожи с проявлениями других патологий желудочно-кишечного тракта. Несмотря на это, квалифицированные лечащие врачи способы дифференцировать патологию только по симптомам.
Кроме того, при остром холецистите печени у человека желтеют склеры, кожный покров, происходит задержка стула. Нередко боли приобретают разлитой характер. Если своевременно не приступить к лечению патологии, существует вероятность возникновения крайне опасных осложнений в виде абсцесса, холангита, перитонита и панкреатита. В таком случае пациенту в незамедлительном порядке проводят хирургическое вмешательство. При хронической форме холецистита неприятные симптомы возникают исключительно на запущенных стадиях.
Хроническая форма холецистита проявляет себя нечасто. Обычно человек сталкивается с подобной ситуацией при нарушении режима дня, несбалансированном и неправильном питании, психоэмоциональных перенапряжениях. Болезненные ощущения локализуются в левой стороне ребра. Нередко пациенты сталкиваются со жжением и тяжестью в этой области.
В целом, диагностировать холецистит печени удается по следующим проявлениям:
- Интенсивным болезненным ощущениям, которые возникают время от времени;
- Возникновение дискомфорта в области солнечного сплетения – у человека появляются интенсивные жгучие боли, которые могут отдавать в спину;
- Проявления интоксикации организма – тошнота, рвота, ощущение горечи во рту;
- Изменение психоэмоционального фона – чрезмерная раздражительность, агрессивность, нарушение сна, повышенная потливость, головная боль;
- Повышенная утомляемость, нарушение сна, мнительность, постоянное ощущение усталости;
- Изменение количества печеночных ферментов, значительное повышение температуры тела.
Диагностика холецистита печени не представляет никаких затруднений для квалифицированного лечащего врача. В первую очередь пациенту следует описать доктору все имеющиеся у него симптомы. После этого происходит визуальный осмотр места и пальпация внутренних органов.
Чтобы отличить холецистит печени от других заболеваний желудочно-кишечного тракта, необходимо отправить больного на более расширенное исследование. Оно включает следующие мероприятия:
- Биохимический анализ крови, общий анализ крови, бактериальный анализ крови, анализ крови на уровень сахара. Также необходимо определить точное количество печеночных ферментов – он позволяет определить степень функционирования этого внутреннего органа.
- Ультразвуковое исследование органов брюшной полости. Позволяет выявить точное состояние внутренних органов человека – размер, структуру, наличие воспалительных процессов.
- Компьютерная томография. Данный метод диагностики позволяет получить послойные данные с тела человека. После этого информацию преобразуют при помощи компьютерных программ, после чего специалист делает вывод о состоянии печени. Дополнительно нужно изучать структуру желчного пузыря.
- Магнитно-резонансная томография. Исследование, с помощью которого можно определить состояние всех внутренних органов. Он также проявляет очаги воспаления в организме.
- Сцинтиграфическое исследование. Диагностическая процедура, при которой в организм человека вводят специальный красящий раствор. Он хорошо виден на аппарате рентгеновской диагностики. Такая процедура позволяет определить, как хорошо проходят вены в печени, имеются ли застойные явления, закупорки.
На начальных стадиях медикаментозные препараты способны быстро избавить от болезненных ощущений. Также их своевременное применение значительно снижает вероятность возникновения осложнений. Основной целью лечения холецистита является избавление от болезненных ощущений. Кроме того, средство нормализует работу всех органов желудочно-кишечного тракта – восстанавливает пищеварение.
В подавляющем большинстве случаев для купирования болезненных ощущений достаточно применения препаратов, которые восстанавливают моторику печени и снимают воспалительный процесс в ней. За счет этого происходит избавление от болезненных ощущений.
Чтобы убить патогенных микроорганизмов, необходимо использовать антибактериальные лекарственные средства. Во многих случаях только они позволяют справиться с воспалением. Если вас мучают частые приступы болезненности, необходимо принимать спазмолитики. Наибольшую популярность среди них имеет Но-шпа.
Если у вас регулярно возникают болезненные ощущения в правом подреберье, то пациенту назначают урсодезоксихолевую кислоту. Наиболее популярным представителем этой группы является Урсосан. Он позволяет усилить сократительную способность внутреннего органа, восстанавливает его моторику.
Кроме того, регулярная терапия подобными средствами позволяет избавиться от болезненных ощущений. Также Урсосан избавляет от дефицита желчных кислот, восстанавливает пищеварение. Для улучшения пищеварения также назначают прокинетики – блокаторы дофаминовых рецепторов.
Хирургическое лечение холецистита печени – достаточно распространенные оперативные вмешательства, которые проводятся в случае длительного отсутствия результатов от медикаментозной терапии. Также хирургическая терапия показана в том случае, если в течение суток врачам не удалось снять у пациента приступы острой формы холецистита.
Суть вмешательства заключается в иссечении части поврежденного органа и удалении гноя. Если вовремя не сделать этого, существует вероятность возникновения крайне опасных последствий.
Холецистит печени накладывает определенные ограничения на всю оставшуюся жизнь человека. Только при правильном подходе к питанию вам удастся не допустить возникновения болезненных ощущений и минимизировать вероятность развития осложнений.
Пациенту, страдающему от холецистита печени, следует полностью отказаться от употребления соли, сахара, острых специй. Также под запретом рафинированные продукты, острое, жареное, жирное, копченое, маринованное и многие другие вредные блюда. Стоит ограничить, а лучше и полностью отказаться от употребления сладкого, сдобной выпечки, масляных кремов.
Старайтесь по минимуму употреблять продукты, богатые животными жирами – лучше всего, чтобы организм получал липиды из растительной пищи. Если вы не будете придерживаться ограничений, то жиры начинают оседать на стенках печени, чем и вызывают болезненные ощущения.
Под строгим запретом алкогольные напитки, газировка, пакетированные восстановленные соки. Они содержат большое количество сахара, из-за чего негативно воздействуют на печень. Под запретом находятся сыры, колбасы и многие другие вредные блюда. Ваш рацион должен соответствовать принципам диеты номер 5 – лучше всего правильно питаться.
Если своевременно не приступить к лечению холецистита печени, существует огромная вероятность возникновения крайне негативных последствий. 10% людей, страдающих от холецистита печени, сталкиваются с возникновением перфорации – образованием язв.
У 1% дырка из печени открывается в брюшную полость. Распознать подобное состояние можно по повышению температуры тела, нагноению в брюшной полости, развивающейся гангрене. Учитывайте, что при острой форме холецистита вероятность возникновения опасных осложнений значительно возрастает.
Среди наиболее негативных последствий холецистита можно выделить следующие явления:
- Синдром Мириции – редкое состояние, при котором происходит закупорка печеночных протоков. Это вызывает серьезные болезненные ощущения, дискомфорт, поступление токсинов обратно в кровь. Это вызывает появление признаков отравления.
- Панкреатит – состояние, при котором внутри желчного пузыря образуются конкременты. Они блокируют естественный ток желчи, из-за чего возникает интоксикация.
- Цирроз – заболевание, при котором часть тканей этого органа постепенно отмирает. Из-за этого печень не может выполнять свои функциональные обязанности.
Среди наиболее популярных рецептов против холецистита печени можно выделить:
- Справиться с болезненными ощущениями позволят кукурузные рыльца. Их вы можете заготовить самостоятельно или в любой момент приобрести в аптеке. Возьмите столовую ложку этого средства, после чего залейте стаканом крутого кипятка. Оставьте лекарство на час для настаивания, после чего процедите.
- Возьмите столовую ложку пищевой мелиссы и такое же количество перечной мяты. Залейте смесь литром крутого кипятка и отправьте средство в термос. Оставьте его на один час для настаивания, затем процедите.
- Возьмите столовую ложку душицы, после чего залейте ее 2 стаканами кипятка. Поставьте лекарство под блюдца на два часа для настаивания.
- Возьмите столовую ложку подорожника, залейте его стаканом кипятка и оставьте на 20 минут для настаивания. По прошествии этого времени тщательно процедите состав, принимайте его по стакану в течение дня.
- Возьмите столовую ложку корней аира, после чего залейте стаканом крутого кипятка. Доведите полученное лекарство до кипения, после чего выключите огонь и накройте лекарство крышкой. Тщательно процедите состав, после чего принимайте по две столовые ложки после каждого приема пищи.
- Возьмите чайную ложку корней одуванчика, после чего залейте их стаканом кипятка. Оставьте средство для настаивания на 20 минут, лучше всего в эмалированной кастрюле. Принимайте настой по четверти стакана перед каждым приемом пищи.
Чтобы не допустить развития холецистита печени, очень важно соблюдать ряд профилактических рекомендаций. В первую очередь, следует уделять особое внимание питанию. Вы должны полностью отказаться от употребления жирной, жареной, соленой, маринованной, копченой и другой вредной пищи.
Учитывайте, что холецистит – заболевание, которое имеет высокую склонность к рецидивам. Именно по этой причине, если вам удалось купировать воспалительный процесс, следует максимально ответственно отнестись к своему образу жизни. Это позволит минимизировать вероятность патологического процесса в будущем.
Кроме того, многие лечащие врачи настоятельно рекомендуют придерживаться следующих правил:
- Нормализуйтесь массу тела – каждый лишний килограмм негативно сказывается на этом органе;
- Откажитесь от приема фибратов и эстрогенов – они негативно влияют на печень;
- Старайтесь выпивать как можно больше чистой воды;
- Принимайте витаминные комплексы, которые очищают печень от шлаков и токсинов;
- Откажитесь от длительного голодания;
- Каждые полгода проходите УЗИ органов брюшной полости.
источник

Также классифицируется на бескалькулезный и калькулезный (то есть сопровождающийся образованием камней).
Термин «холецистит» в переводе с греческого означает воспаление желчного пузыря.
Основное предназначение желчного пузыря — депонирование (депо — хранилище, накопитель) желчи. Желчный пузырь имеет чаще всего грушевидную форму, располагается на нижней поверхности правой доли печени, проецируется на переднюю брюшную стенку под правым подреберьем. Как лечить народными средствами этот недуг смотрите тут.
Воспаление желчного пузыря развивается вследствие попадания инфекции из кишечника, перенос ее с кровью и застоя желчи в пузыре. При этом заболевании в кишки выделяется меньше желчи, чем у здорового человека, что затрудняет переваривание жиров и всасывание их.
• Паразитарные инфекции, например лямблиоз.
• Застой желчи вследствие желчнокаменной болезни или перегибов желчных протоков.
• Гиподинамия, то есть малоподвижный образ жизни.
• Переедание, особенно злоупотребление жирной, острой и жареной пищей.
• Чрезмерное потребление алкогольных напитков.
Наиболее частой причиной холецистита является наличие камней в желчном пузыре, которые блокируют отток желчи из желчного пузыря. Это приводит к острому холециститу, в результате чего раздражается и воспаляется желчный пузырь. Другими причинами холецистита являются перенесенная инфекция, травма, например, после автокатастрофы. Также встречается острый холецистит у людей, имеющих тяжелые заболевания, такие как диабет. В этом случае камни не бывают причиной холецистита, он скорее является осложнением других заболеваний. Воспаление желчного пузыря во многом зависит от питания, от недостатка в рационе продуктов, содержащих растительные волокна — овощей, фруктов, хлеба из муки грубого помола, когда в рационе избыток животных жиров, различных сладостей, малоподвижный (сидячий) образ жизни, недостаток физической активности также способствует застою желчи и развитию в них воспалительного процесса.
Обострение холецистита возникает при застое желчи в желчных путях. Следовательно, нужно увеличить физическую активность, больше двигаться, но при этом следует избегать резких движений, чтобы не спровоцировать приступ печеночной колики.
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто являются переедание, особенно прием, очень жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и т.д.).
Холецистит хронический может возникнуть после острого, но чаще развивается самостоятельно и постепенно, на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, ожирения.
Хронический холецистит встречается, когда воспаление желчного пузыря происходит в течение долгого времени, что приводит к тому, что стенки желчного пузыря утолщаются.
Заболевание это распространенное, чаще встречается у женщин.
Патогенная бактериальная флора (кишечная палочка, стрептококки, стафилококки и др.), в более редких случаях — анаэробная инфекция, глисты и грибки, вирусы гепатита могут стать причиной холецистита.
Основным фактором возникновения заболевания является застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезии желчного пузыря и желчных путей, нарушение их тонуса и двигательной функции под влиянием различных эмоциональных стрессов, эндокринных и нервных расстройств.
Застою желчи в желчном пузыре также способствуют опущение внутренних органов, беременность, малоподвижный образ жизни, редкие приемы пищи и др.
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто становятся переедание, прием очень жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в организме (ангина, пневмония, аднексит и так далее).
Холецистит хронического типа может возникнуть после острого холецистита, но чаще он развивается самостоятельно и постепенно на фоне желчнокаменной болезни, гастрита, хронического панкреатита и других заболеваний пищеварительного тракта, а также ожирения.
Для бескалькулезного холецистита, то есть для холецистита без камней, характерна тупая боль в правом подреберье, которая возникает, как правило, спустя некоторое время после приема пищи. А также вздутие живота, отрыжка воздухом, неприятный вкус во рту, нарушение стула и тошнота.
Для калькулезного холецистита помимо всех перечисленных выше признаков характерны колики, то есть приступы острой боли.
Чаще всего первыми признаками холецистита является боль в правом подреберье (верхней правой части живота), которая иногда может отдавать в спину или правую лопатку. Человек также может почувствовать тошноту и рвоту и чувствительность в правой части живота. Также наблюдается повышение температуры, боль, которая усиливается при глубоком вдохе, либо длится больше 6 часов, особенно после еды.
Воспаление желчного пузыря регистрируется почти у 10% населения планеты, причем в 3-4 раза чаще страдают от холецистита женщины. На возможность заболевания холециститом влияют возраст и вес (масса) тела: чем старше человек и чем он больше весит, тем выше опасность возникновения и развития хронического холецистита.
Для холецистита характерна тупая, ноющая боль в области правого подреберья постоянного характера или возникающая через 1 —3 часа после приема обильной и особенно жирной и жареной пищи. Боль может отдавать в область правого плеча и шеи, правой лопатки. Однако периодически может возникать и резкая боль, напоминающая желчную колику.
Во рту появляется ощущение горечи и металлический привкус, возникает отрыжка воздухом, тошнота, к которым присоединяются метеоризм и нарушение дефекации (нередко чередование запора и поноса). Человек становится раздражительным, его мучает бессонница.
Желтуха для холецистита нехарактерна.
Заболевание диагностируется по данным ультразвукового исследования или компьютерной томографии. для диагностики бескаменного холецистита может быть использовано дуоденальное зондирование и бактериологическое исследование желчи (именно оно помогает зачастую выявить возбудителя холецистита).
При осмотре врач отмечает у больного увеличенную печень. Желчный пузырь в большинстве случаев не прощупывается, так как обычно он сморщен вследствие хронического рубцово-склерозирующего процесса.
Бактериологическое исследование желчи позволяет определить возбудителя холецистита.
При холецистографии отмечается изменение формы желчного пузыря, иногда в нем обнаруживаются камни: воспалительный процесс является толчком к их образованию.
Признаки хронического холецистита определяются и при эхографии — в виде утолщения стенок пузыря, его деформации.
В большинстве случаев оно длительное и характеризуется чередованием периодов ремиссии и обострений. Обострения часто возникают в результате нарушений в рационе, после приема алкогольных напитков, тяжелой физической работы. Спровоцировать процесс может острая кишечная инфекция, общее переохлаждение организма.
В лечении калькулезного и бескалькулезного холецистита имеется значительная разница. Обострение бескаменного холецистита врачуют диетой, антибактериальными и противопаразитарными средствами. Для устранения болевого синдрома назначаются спазмолитики. Для улучшения оттока желчи назначаются желчегонные средства. По показаниям, которые доктор рассматривает в каждом конкретном случае, могут быть назначены ферменты и средства, нормализующие моторику желудочно-кишечного тракта. После стихания обострения переходят к лечению минеральными водами и физиотерапии. Что же касается калькулезного холецистита, то в большинстве случаев требуется оперативное вмешательство — удаление желчного пузыря.
Лечение холецистита зависит от симптомов заболевания и общего состояния здоровья человека. В отдельных случаях для людей, у которых обнаруживаются камни в желчном пузыре, лечение может и не понадобиться. При легкой форме холецистита иногда бывает достаточно наличие щадящего режима пищеварительной системы, курса антибиотиков и болеутоляющих.
В остальных случаях, особенно при хроническом холецистите, желчный пузырь удаляют хирургическим путем. Удаление желчного пузыря, как правило, не ухудшает пищеварение.
При обострении хронического холецистита больных госпитализируют в хирургический или терапевтический стационар.
При этом назначается постельный режим, диетическое питание (диета № 5а), антибиотики и сульфаниламидные препараты.
Для устранения дискинезии желчных путей, болевого синдрома, улучшения оттока желчи прописывают спазмолитические и желчегонные средства.
В период стихания воспалительного процесса проводятся тепловые физиотерапевтические процедуры на область правого подреберья.
Из лекарственных трав для восстановления работы желчного пузыря эффективно используются отвары цветков бессмертника песчаного (по 0,5 стакана 2—3 раза в день до еды), кукурузных рылец (по 1—3 ст. ложки 3 раза в день) или жидкий экстракт этих трав (по 30—40 капель 3 раза в день).
После возвращения из стационара домой больному полезно пить желчегонный чай (продается в аптеке): 1 ст. ложку чая заварить 2 стаканами кипятка, процеженный настой принимать по 0,5 стакана 3 раза в день за 30 минут до еды.
Полезным является лечение минеральной водой («Ессентуки» № 4 и № 17, «Славяновская», «Смирновская», «Миргородская», «Нафтуся» и др.), а также сульфатом магния (по 1 ст.ложке25%-ного раствора 2 раза вдень) или карловарской солью (по 1 ч. ложке на стакан теплой воды 3 раза в день).
Если консервативное лечение не приносит успеха, что нередко бывает при наличии в желчном пузыре крупных камней, а также при частых обострениях холецистита проводится хирургическое вмешательство — обычно холецистэктомия (операция по удалению желчного пузыря).
Холецистит — это воспаление желчного пузыря. Если при этом в пузыре имеются еще и камни, то говорят о калькулезном, каменном холецистите.
Воспаление чаще всего вызывается бактериальной инфекцией и застоем желчи.
Возбудители инфекции в желчный пузырь могут попасть тремя путями: из двенадцатиперстной кишки, через кровь и через лимфу.
Также холецистит может возникать при остром панкреатите, когда в просвет желчного пузыря попадают ферменты поджелудочной железы.
Возможно появление холецистита по причине паразитарных инвазий, например, при описторхозе, аскаридозе, амебиазе.
Имеют значение наследственная предрасположенность, неправильное питание, аллергия, нарушение обмена веществ в организме и сбои в кровоснабжении желчного пузыря.
При калькулезном холецистите у больного появляются чувство тяжести в правом подреберье, а также приступообразные или постоянные тупые боли. Нередко ощущается горечь во рту, тошнота.
Необходимую медикаментозную терапию назначает лечащий врач. Пациент должен строго соблюдать предписания во избежание обострений заболевания.
Лечение также включает в себя постоянное соблюдение диеты.
При калькулезном холецистите полезны фруктовые, молочные, крупяные супы, отварное мясо, рыба нежирных сортов, молоко, свежая простокваша, кефир, ацидофильное молоко, творог (до 200 г вдень), каши, хлеб белый и черный черствый, спелые фрукты, ягоды (кроме кислых сортов), овощи, зелень.
Из сладкого можно употреблять варенье, мед, сахар (до 70 г в день), из напитков — овощные, фруктовые соки, некрепкий чай с молоком.
А вот продукты, богатые жирами, необходимо ограничивать: сливки, масло сливочное — до 10 г в день, растительное масло — до 20—30 г в день. Ежедневно можно съедать одно яйцо.
Исключением здесь являются хронические поражения желчного пузыря, протекающие с застоем желчи.
В этом случае количество жиров рекомендуется увеличить до 120— 150 г, из них 60% должны составлять растительные жиры.
Поваренной соли нужно употреблять не более 10 г в день.
Прием пищи должен быть пятиразовый.
Совсем исключить из рациона питания необходимо шпик, жирные сорта мяса, рыбы, жареные, острые, копченые блюда, консервы, пряности, бобовые, грибы, шпинат, щавель, лук, сдобу, уксус, мороженое, какао, газированные, алкогольные напитки, шоколад, кремы.
Из народных средств при холецистите можно порекомендовать к применению отвары и настои, обладающие противомикробным и вяжущим действием. Их можно готовить из горца змеиного, зверобоя, крапивы, пижмы, ромашки, цикория, шиповника. Спазмы с гладкой мускулатуры желчевыводящих путей снимают (и тем самым уменьшают болевой синдром) бессмертник, кукурузные рыльца, мята.
Из медикаментозных препаратов, изготовленных из растений, показаны аллохол и холагол.
Крупные желчные камни с помощью фитотерапии устранить невозможно.
Также при хроническом холецистите желательно 2—3 раза в неделю в течение месяца проводить беззондовый тюбаж. Выполнять эту процедуру лучше всего утром.
Для этого надо выпить натощак стакан отвара желчегонных трав или на худой конец теплой воды. Через полчаса принять аллохол или холагол и запить теплым сладким чаем (стакан или полстакана) или снова травяным отваром. Затем лечь на левый бок, а на правый — на область печени — положить теплую грелку. Укрыться одеялом и лежать так 1,5—2 часа.
После этого сделать несколько глубоких вдохов и приседаний и затем можно завтракать.
При холецистите течение 3—4 недель несколько раз в год можно лечиться минеральными водами.
При повышенной кислотности желудочного сока воду пьют за 1,5 часа до еды, при нормальной кислотности — за полчаса. Норма — 0,5—0,75 стакана 2—3 раза в день.
Физиотерапевтические процедуры показаны при хроническом холецистите в период ремиссии. Наиболее эффективными являются диатермия и индуктотермия (нагревание органа токами высокой частоты), УВЧ (лечение магнитным полем), ультразвуковое воздействие, грязевые, озокеритовые или парафиновые аппликации на область желчного пузыря, радоновые и сероводородные ванны.
Для предупреждения обострений необходимо соблюдать диету, щадящий режим труда, проводить своевременно санацию очагов инфекции, а также 2—3 раза в год проводить профилактическое лечение.
Профилактика холецистита заключается в правильном питании и режиме, борьбе с малоподвижным образом жизни, ожирением, заболеваниями органов брюшной полости.
Острый холецистит: особенности клинических проявлений
Заболевание начинается бурно. Ведущим симптомом является желчная колика. Болевой синдром обусловлен растяжением желчного пузыря, значительным повышением в нем давления, нарушением тока желчи по пузырному протоку, воспалительным отеком желчного пузыря, прилегающей брюшины.
Боли возникают в правом подреберье, иррадиируют в правое плечо, правую лопатку, правую половину грудной клетки, иногда в левую половину грудной клетки, поясничную или подвздошную область.
В течение нескольких часов боли усиливаются, однако редко достигают выраженной интенсивности. Часто больной принимает вынужденное положение на правом боку или на спине.
У больных повышается температура тела, появляется озноб. Высокая температура и ознобы более характерны для гнойного или флегмонозного холецистита. Больного часто беспокоят жажда, тошнота, рвота, запоры, метеоризм. Язык сухой, обложен. Живот вздут, брюшные мышцы напряжены. Перкуссия и легкое поколачивание в области печени вызывают резкую болезненность.
Прощупать увеличенный, напряженный, резко болезненный желчный пузырь удается не всегда. У пожилых людей часто имеется несоответствие между клиническими проявлениями острого холецистита и выраженностью воспалительных изменений в желчном пузыре. Более того, развитие гангренозных изменений в стенке желчного пузыря может клинически проявляться так называемым периодом мнимого благополучия — уменьшением болей за счет некроза рецепторов чувствительного аппарата.
Катаральная форма острого холецистита при своевременной антибиотикотерапии заканчивается выздоровлением.
При флегмонозной форме острого холецистита процесс протекает более тяжело. Характерна лихорадка с сильным ознобом. Быстро нарастают симптомы интоксикации: сухость во рту, жажда, тошнота. Боли в брюшной полости достигают большой интенсивности. Живот становится вздутым, появляются симптомы раздражения брюшины.
При благоприятном течении лихорадочное состояние, достигнув наибольшей выраженности ко 2—4-му дню заболевания, удерживается несколько суток, затем может наступить выздоровление. В ряде случаев заболевание переходит в хроническую форму.
К опасным осложнениям острого холецистита относятся панкреонекроз, панкреатит, перфорация желчного пузыря, желчный перитонит.
Основными симптомами перфорации желчного пузыря являются внезапная сильная боль в правом подреберье, икота, вздутие живота, прекращение отхождения газов, нарушение процесса дефекации, гипотония.
При остром холецистите могут появляться сращения между пузырем и другими органами — перихолецистит с деформацией пузыря.
Холецистит: поддерживающая терапия в период ремиссии
После стационарного лечения и стихания острого периода больным холециститом назначается поддерживающая терапия.
Большинству больных рекомендуются ежедневная ходьба не менее 5—6 км, утренняя гимнастика без прыжков и упражнений для брюшного пресса. Рекомендуется плавание.
Питание должно способствовать стойкой ремиссии болезни и препятствовать сгущению желчи. Необходимо иметь весы и строго следить за стабильностью массы тела. Питание не должно быть избыточным. Пищу следует принимать дробно, не менее 4 раз в сутки. Рацион желательно обогащать овощами, растительным маслом. Запрещаются тугоплавкие жиры, холодные шипучие-напитки, острые приправы, жареные блюда, особенно нежелательна обильная еда на ночь.
При усилении чувства тяжести в правом подреберье или появлении изжоги 2—3 раза в год в течение месяца проводят курс лечения желчегонными средствами.
Пациентам с затянувшимся болевым и диспепсическим синдромами 1 раз в 7—10 дней следует проводить слепое дуоденальное зондирование, то есть тюбаж. С этой целью больной натощак маленькими глотками выпивает 1—2 стакана горячего раствора карловарской соли (2 пакетика) или ксилита (15 г), растворенного в воде. После этого на 40—60 минут надо удобно лечь на правый бок, положив на область печени теплую грелку. Этим же больным иногда почти постоянно приходится принимать желчегонные средства — 5—6 капель холагола после завтрака.
Основой медикаментозного лечения хронических холециститов является противовоспалительная терапия.
Для подавления инфекции в желчных путях широко используются антибиотики. Выбор антибактериального препарата зависит от индивидуальной переносимости и от чувствительности к антибиотику микрофлоры желчи.
Коррекция антибактериальной терапии проводится после получения результатов, анализа посева желчи на микрофлору и определения ее чувствительности к антибиотику.
Наиболее эффективными являются:
- Антимикробные препараты группы фторхинолонов: норфлоксацин (нолицин, норбактин, гираблок) — по 0,4 г 2 раза в сутки; офлоксацин (таривид, заноцин) — по 0,2 г 2 раза в сутки; ципрофлоксацин (ципробай, ципролет, цифран) — по 0,5 г 2 раза в сутки; левофлоксацин (таваник, лефокцин) — по 0,5 г 2 раза в сутки; макролиды: эритромицин — по 0,25 г 4 раза в сутки; азитромицин (сумамед, азитрокс, азитрал) — по 0,5 г 1 раз в сутки; кларитромицин (клацид, клабакс, клеримед) — по 0,5 г 2 раза в сутки; рокситромицин (рулид, роксид, роксолид) — по 0,1 г 2 раза в сутки; мидекамицин (макропен)— по 0,4 г 2 раза в сутки;
- Полусинтетические тетрациклины: доксациклин (вибрамицин, юнидокс солютаб, медомицин) — по 0,1 г 2 раза в сутки; метациклин — по 0,15 г 4 раза в сутки.
Можно применять полусинтетические пенициллины: ампициллин — по 0,5 г 4 раза в сутки; оксациллин — по 0,5 г 4 раза в сутки; ампиокс — по 0,5 г 4 раза в сутки, хотя они менее активны.
В тяжелых случаях врач назначает цефалоспорины (кетоцеф, цефобид, клафоран, цефепим, роцефин).
Предпочтительнее пероральный (через рот) прием антибиотика в обычной терапевтической дозе. Курс лечения — 7—8 дней. Возможно повторение курса с другими антибиотиками через 3—4 дня.
При отсутствии чувствительности микрофлоры желчи к антибиотикам или наличии аллергии к ним рекомендуется котримаксозол (бисептол, бактрим) — по 2 таблетки
2 раза в сутки, хотя его эффективность значительно ниже, чем у антибиотиков, а неблагоприятное влияние на печень — выше. Хороший эффект дает применение нитрофурановых препаратов — фуразолидона, фурадонина, а также метронидозола — по 0,5 г 3 раза в сутки в течение 7—10 дней.
При выраженном болевом синдроме с целью уменьшения спазма сфинктера Одци, при дисфункциях желчного пузыря по гипермоторному типу показаны спазмолитические средства.
Существует несколько групп спазмолитиков, различающихся по механизму действия.
В качестве спазмолитиков используют метацин, гастроцепин, бускопан, платифиллин. Однако при приеме данной группы препаратов может наблюдаться ряд побочных эффектов (сухость во рту, задержка мочеиспускания, нарушения зрения, тахикардия, запоры). Сочетание довольно низкой эффективности данной группы препаратов с широким спектром побочных эффектов ограничивает применение этой группы лекарственных средств.
Спазмолитики прямого действия, такие как папаверин, дротаверин (но-шпа), эффективны для купирования спазмов. Однако для них нехарактерна избирательность действия и они влияют на все ткани, где присутствуют гладкие мышцы.
Значительно более выраженной антиспастической активностью обладает мебеверина гидрохлорид (дюспаталин), который также оказывает прямое действие, однако он имеет ряд преимуществ перед другими спазмолитическими средствами. Он расслабляет гладкие мышцы именно пищеварительного тракта, не влияет на гладкомышечную стенку сосудов и не имеет системных эффектов, свойственных холинолитикам. Препарат обладает пролонгированным действием, и принимать его следует не чаще 2 раз в сутки в виде капсул по 200 мг.
К спазмолитикам относится и пинаверия бромид (дицетел). Основной механизм его действия заключается в блокаде кальциевых каналов, расположенных в клетках гладкой мускулатуры кишечника, желчевыводящих путей и в периферических нервных окончаниях. Дицетел назначают по 100 мг 3 раза в сутки при болевом синдроме.
Препаратом, оказывающим избирательное спазмолитическое действие на сфинктер Одди, является гимекромон (одестон). Данный препарат сочетает в себе спазмолитические и желчегонные свойства, обеспечивает гармоничное опорожнение внутри- и внепеченочных желчных путей. Одестон не обладает прямым желчегонным действием, но облегчает приток желчи в пищеварительный тракт, тем самым усиливает циркуляцию желчных кислот. Преимущество одестона заключается в том, что он практически не оказывает влияния на другие гладкие мышцы, в частности кровеносной системы и кишечной мускулатуры. Применяется одестон по 200—400 мг 3 раза вдень за 30 минут до еды. Все спазмолитики назначаются курсом 2—3 недели.
В дальнейшем они могут использоваться при необходимости или повторными курсами. При остром болевом синдроме препараты могут применяться разово или короткими курсами.
При дисфункции желчного пузыря, обусловленной гипомоторной дискинезией, для повышения сократительной функции применяют прокинетики в течение 10—14 дней: домперидон (мотилиум, мотониум, мотилак) или метоклопрамид (церукал)
— по 10 мг 3 раза в день за 20 минут до еды.
Назначение желчегонных средств требует дифференцированного подхода в зависимости от наличия воспаления и типа дисфункции. Они показаны только после стихания воспалительного процесса. Все желчегонные препараты делят на две большие группы: средства, стимулирующие желчеобразование, и средства, стимулирующие желчевыделение.
К первой относятся препараты, увеличивающие секрецию желчи и стимулирующие образование желчных кислот (истинные холеретики), которые подразделяются:
- на препараты, содержащие желчные кислоты — дехолин, аллохол, холензим;
- препараты растительного происхождения — хофитол, танацехол, холагол, ливамин (лив 52), гепабене, гепатофальк, силимар;
- препараты, увеличивающие секрецию желчи за счет водного компонента (гидро-холеретики) — минеральные воды.
Ко второй группе препаратов, стимулирующих желчевыделение, относятся:
- холекинетики — средства, вызывающие повышение тонуса сфинктеров желчевыводящих путей и желчного пузыря — сульфат магния, карловарская соль, сорбит, ксилит, холагогум, олиметин, ровахол;
- препараты, содержащие масляные растворы — тыквеол;
- препараты, вызывающие расслабление желчных путей (холеспазмолитики)
— платифиллин, но-шпа, дюспаталин, одестон, дицетел.
Препараты указанных групп врач назначает больным дифференцированно — в зависимости от вида дискинезии, сопровождающей хронический холецистит.
В период обострения хронического бес-каменного холецистита показаны физиотерапевтические процедуры: электрофорез со спазмолитиками при дисфункциях по гипермоторному типу и с сернокислой магнезией при гипомоторной дисфункции. Назначаются диатермия, индуктотертмия, парафин, озокерит, УВЧ-терапия на область желчного пузыря. В период начала ремиссии применяется лечебная физкультура, способствующая опорожнению желчного пузыря.
Острый бескаменный холецистит возникает в связи с проникновением инфекции в желчный пузырь со сниженной эвакуаторной способностью (застой желчи способствует развитию инфекции).
В развитии воспаления большое значение играет также рефлюкс панкреатического сока в желчные пути и желчный пузырь, который повреждает слизистую оболочку желчного пузыря. Очень часто острый бескаменный холецистит сочетается с воспалительными изменениями в поджелудочной железе (холецистопан-креатит).
Симптомы бескаменного хронического холецистита сходны с признаками хронического холецистита, только боли в правом подреберье бывают не столь интенсивными, хотя и более длительными.
При длительном упорном течении заболевания, при неэффективности консервативного лечения назначается холецистэктомия (удаление желчного пузыря).
Хронический холецистит нередко развивается на фоне уже имеющейся желчнокаменной болезни как следствие постоянного травмирования твердыми конкрементами слизистой оболочки желчного пузыря.
Однако распространенное мнение о том, что хронический холецистит обязательно должен сочетаться с желчнокаменной болезнью, неверно. Прямой такой зависимости нет. Он может появиться и по многим другим причинам.
Если при наличии воспаления в желчном пузыре обнаруживаются и камни, говорят о калькулезном холецистите. Если воспаление есть, а камней нет — о бескаменном.
Однако бескаменный холецистит часто предшествует образованию камней. Следовательно, даже при отсутствии симптомов лечить бескаменный холецистит все же надо, дабы избежать дальнейших неприятных последствий и обострений заболевания.
Боль и дискомфорт при обострениях хронического холецистита вызываются спазмами желчного пузыря и дискинезией желчных путей, поэтому врачи для снятия неприятных ощущений, помимо противовоспалительного лечения, применяют спазмолитические средства.
Широкое распространение получили такие спазмолитики как атропин, метацин, препараты красавки, спазмолитин. Но надо знать, что эта группа лекарственных препаратов противопоказана больным при глаукоме, аденоме предстательной железы, беременности, что ограничивает их применение у значительной части пациентов.
Другая группа спазмолитиков, таких как дротаверин, папаверин, бенциклан, действует на гладкую мускулатуру, обеспечивая противоспастический, а значит, и обезболивающий эффект. Однако эти препараты влияют на всю гладкую мускулатуру организма, в том числе на ту, из которой состоят стенки кровеносных сосудов и мочевыводящих путей, что может вызвать нарушение сердцебиения, недержание мочи и некоторые другие нежелательные последствия.
В связи с этим большинство врачей назначают спазмолитические препараты строго индивидуально, отдавая предпочтение тем, которые не обладают системным действием и строго избирательно воздействуют на клетки желудочно-кишечного тракта.
Для улучшения оттока желчи, как правило, назначают желчегонные средства — аллохол, холензим, отвар кукурузных рылец и цветков главной желчегонной травы — бессмертника.
Диагностика острого холецистита носит комплексный характер. Целью диагностических мероприятий является не только установление факта холецистолитиаза и
признаков воспаления стенки желчного пузыря, но и возможность выбора адекватного способа лечения.
Тяжелое общее состояние больного, высокая температура тела, выраженные ознобы, тахикардия, резкая болезненность в правом подреберье, повышение СОЭ дают возможность заподозрить острый холецистит.
У больных старше 60 лет диагностика острого холецистита нередко затруднена из-за атипичного течения. Общие и местные реакции могут быть выражены слабо, часто наблюдаются гнойные и деструктивные формы, развивается разлитой перитонит.
Для точной диагностики проводят УЗИ, биохимический анализ крови и несколько специфических обследований.
Ультразвуковое исследование может показать признаки острого холецистита — утолщение стенок пузыря (более 4 мм), «двойной контур» стенки, увеличение размеров, камень в устье пузырного протокa.
Чрезвычайно важна роль УЗИ в прогнозировании характера предполагаемой операции. Достоверными признаками технической сложности планируемой холецистэктомии являются: отсутствие свободного просвета в желчном пузыре;
утолщенная или истонченная стенка пузыря; крупные неподвижные камни; скопление жидкости.
В диагностике используется также динамическое УЗИ — регулярно проводимое ультразвуковое исследование. Оно помогает оценить, изменяется или остается стабильной клиническая картина болезни. Динамическое УЗИ позволяет своевременно проанализировать течение воспалительного процесса и заблаговременно осуществить необходимое оперативное вмешательство.
Лапароскопия показана больным с неясным клиническим диагнозом. При остром холецистите лапароскопия имеет высокую разрешающую способность, а также оказывает существенную помощь в дифференциальной диагностике других воспалительных заболеваний органов брюшной полости и опухолевых поражений.
Цель исследования — обособить острый холецистит в ряде других патологических состояний: отличить его от острого аппендицита, острого панкреатита, болезненных проявлений мочекаменной болезни, пиелонефрита, абсцесса печени, прободной язвы желудка и двенадцатиперстной кишки.
Больные острым холециститом, подлежат госпитализации в хирургический стационар.
Абсолютным показанием к хирургическому лечению является подозрение на перфорацию, гангрену, флегмону пузыря.
При отсутствии осложнений врачи нередко практикуют выжидательную тактику под прикрытием массивных суточных доз антибиотиков широкого спектра действия, которые эффективны в отношении кишечной микрофлоры, типичной для инфекции желчных путей.
Для антибактериальной терапии используются препараты, способные хорошо проникать в желчь.
Активная лечебная тактика применяется при всех деструктивных формах острого холецистита, протекающего с признаками гнойной интоксикации или перитонита, Выжидательная лечебная тактика предпочтительна при такой форме острого холецистита, когда в результате проводимой консервативной терапии удается купировать воспалительный процесс.
Вопрос о выборе тактики лечения больного с острым холециститом в клинике решается в первые часы пребывания в стационаре, с момента постановки и подтверждения клинического диагноза ультразвуковым или лапароскопическими методами.
Если выбор падает на хирургическое вмешательство, то операция выполняется в разные сроки с момента госпитализации.
Дооперационный период пребывания в стационаре используется для проведения интенсивной терапии, длительность которой зависит от категории тяжести и физического состояния больного. В легких случаях оперативное лечение проводится в первые 6—12 часов с момента поступления в стационар (после предоперационной подготовки). Если физическое состояние больного требует более интенсивной и длительной предоперационной подготовки — в сроки от 12 до 48 часов.
В любом случае целесообразно соблюдение щадящей диеты (стол № 5).
Лечение хронического бескаменного холецистита, как правило, проводится в амбулаторных условиях, при обострении и затяжном течении — в терапевтическом отделении больницы, в фазе ремиссии — на курорте или в профилактории.
Лечебные мероприятия направлены на подавление инфекции, уменьшение воспалительного процесса, повышение защитных сил организма, устранение обменных и дискинетических расстройств.
В стадии обострения назначается особый рацион питания — стол № 5.
Для устранения болей используются но-шпа, галидор, папаверин, метоклопрамид. При выраженных болях используют баралгин. Как правило, боли купируются в первые 1—2 недели от начала лечения, обычно терапия этими препаратами не превышает 3—4 недель.
Боли при хроническом бескаменном холецистите зависят не только от выраженных дискинетических расстройств, но и от интенсивности воспалительного процесса в желчевыводящих путях.
Очень эффективным оказывается раннее применение антибактериальной терапии. Целесообразно назначать антибиотики широкого спектра действия, не подвергающиеся в печени существенной биотрансформации. Назначают эритромицин (по 0,25 г 6 раз в сутки), доксициклина гидрохлорид (по 0,05—0,1 г 2 раза в сутки); метациклина гидрохлорид (по 0,3 г 2—3 раза в сутки). Возможно применение фуразолидона (по 0,05 г 4 раза в сутки).
Лечение антибиотиками проводят 8—10 дней. После 2—4-дневного перерыва целесообразно повторить лечение этими препаратами еще в течение 7—8 дней.
В фазе стихающего обострения на область правого подреберья рекомендуется ставить грелку, делать горячие припарки из овса или льняного семени, полезными будут аппликации парафина, озокерита.
Противопоказано применение желчегонных препаратов в период обострения при выраженных воспалительных процессах в желчном пузыре и желчных протоках.
При выраженном аллергическом компоненте применяют антигистаминные препараты — димедрол, диазолин, супрастин, тавегил, телфаст и др.
Желчегонные препараты — холеретики (средства, стимулирующие образование желчи) рекомендованы к применению в фазу ремиссии в сочетании с ферментными препаратами. Если же имеется гипотония желчного пузыря, тохолеретики назначают с холе кинетика ми — препаратами, усиливающими мышечное сокращение желчного пузыря и тем самым способствующими выделению желчи в кишечник.
Назначаются в основном такие холеретики: аллохол, холензим, дехолин; ряд синтетических веществ — оксафенамид, никодин; препараты растительного происхождения — фиамин, холагон, кукурузные рыльца.
Холекинетические средства — это сернокислая магнезия (сульфат магния), карловарская соль, ксилит, сорбит, маннит, холосас.
Аллохол назначают по 1—2 таблетке 3 раза в день после еды, никодин — по 0,5— 1 г 3—4 раза в день до еды. Курс лечения желчегонными средствами составляет 10—30 дней в зависимости от эффекта.
Лечебная тактика вне обострения определяется характером дискинетических расстройств. При гипотоническом типе дискинезии применяют аллохол в сочетании с фесталом, холекинетики, а при гипертоническом — спазмолитики (но-шпа, галидор, папаверин).
При дискинезиях желчного пузыря эффективен олиметин (ровахол) — по 3—5 капель на кусочек сахара за 30 мин до еды 3—4 раза в день. Можно принимать церукал — по 10 мг 3—4 раза в день.
Два-три раза в неделю рекомендуется проводить лечебное дуоденальное зондирование или беззондовый тюбаж с сульфатом магния. Но он не применяют при гиперкинетической дискинезии.
Лечебное дуоденальное зондирование показано только при отсутствии камней в желчном пузыре.
При вялом течении воспалительного процесса применяют средства, повышающие иммунологическую резистентность организма (витамины, инъекции алоэ, продигиозан и др.).
Хирургическое лечение показано:
— при упорном течении заболевания с сохраненной функцией желчного пузыря, но имеющимися спайками, деформацией, перихолециститом; — при отключенном или резко деформированном желчном пузыре, даже при отсутствии резких болей; — в случае присоединения трудно поддающихся терапии панкреатита и холангита.
В фазе ремиссии лечение также подразумевает соблюдение диеты, прием желчегонных препаратов, занятия ЛФК.
Важную роль при хронических холециститах с недостаточным опорожнением желчного пузыря играет лечебная физкультура. Наибольшее значение имеют утренняя гимнастика и дозированная ходьба. В комплекс лечебной гимнастики входят упражнения для мышц туловища в положении стоя, сидя и лежа на спине и правом боку с постепенным увеличением объема движений и нагрузки на брюшной пресс.
Показаны бальнеологические курорты с минеральными водами для питьевого лечения: «Арзни», «Березовские минеральные воды», «Боржоми», «Джава», «Джермук», «Друскининкай», «Ессентуки», «Ижевские минеральные воды», «Пятигорск», «Трускавец». Противопоказаниями к курортному лечению являются острый холецистит или нефункционирующий желчный пузырь, хронический холецистит с частыми обострениями.
Изменения в химическом составе желчи (дискриния) в виде увеличения концентрации солей желчных кислот могут вызвать асептическое воспаление желчного пузыря.
В появлении холецистита доказано повреждающее влияние сока поджелудочной железы и негативное значение рефлюкса поджелудочной железы в желчевыводящие пути желчного пузыря и выводные протоки печени.
При свободном оттоке в двенадцатиперстную кишку панкреатического сока изменений в желчном пузыре не выявляется. Но при нарушении оттока и нарастании гипертензии в желчевыводящей системе, при растяжении желчного пузыря происходит изменение нормального капиллярного кровотока в стенке пузыря. Это вызывает нарушение тканевого обмена, что и приводит к развитию ферментативных холециститов.
При воспалительном процессе в желчном пузыре происходит сдвиг нормальной кислотности в кислую сторону (ацидоз желчи), что способствует выпадению холестерина в виде кристаллов и изменению соотношения желчных кислот в сторону холестерина (холато-холестериновый коэффициент). Поэтому в питании больных холециститом ферментативного происхождения следует резко ограничить или исключить продукты, способствующие закислению тканей. Это прежде всего мучные, пряные блюда, мясо, рыба, мозги и др.
Жиры стимулируют желчеотделение, и основная масса больных холециститом не нуждается в их ограничении. Однако животные жиры богаты холестерином, и их следует потреблять ограниченно.
При недостаточном поступлении желчи в кишечник жиры плохо расщепляются, что приводит к раздражению слизистой оболочки кишки и появлению диареи.
Доказано, что диеты с увеличенным количеством жира за счет растительного масла оказывают положительное влияние на липидный комплекс желчи, желчеобразование и желчевыделение.
Пациентам рекомендуется липотропно-жировая диета с соотношением животных и растительных жиров 1:1.
Следует также помнить, что растительные масла (кукурузное, подсолнечное, оливковое) благодаря содержанию в них ненасыщенных жирных кислот — арахидоновой, линолевой, линоленовой — улучшают обмен холестерина, участвуют в синтезе некоторых веществ (арахидоновая кислота), влияют на моторику желчного пузыря.
Жиры повышают обмен жирорастворимых витаминов, особенно витамина А.
Углеводы, особенно легкоусвояемые (сахар, мед, варенье), которые раньше не ограничивалось — с целью пополнения запасов глюкозы в печени, теперь рекомендуется в рационе уменьшить, особенно при избыточной массе тела.
Специальными исследованиями было доказано, что запасы гликогена уменьшаются только при массивном некрозе печени, а включение большого количества легкоусвояемых углеводов может усилить липогенез и тем самым увеличить вероятность образования желчных камней. Поэтому употребление мучных и сладких блюд следует ограничить.
Диета должна быть богата растительной клетчаткой, которая устраняет запоры, а это рефлекторно улучшает опорожнение желчного пузыря. В рацион следует включить морковь, тыкву, арбузы, дыни, виноград, пшеничные и ржаные отруби.
При оксалатурии и фосфатурии следует ограничить помидоры, щавель, шпинат, редис.
Содержание углеводов в первую неделю обострения холецистита должно ежедневно составлять 250—300 г, со второй недели повышаться до 350 г, но доля простых сахаров должна составлять не более 50—70 г в день.
При обострении хронического холецистита в первую неделю калорийность пищи составляет 2000 калорий в день, в дальнейшем — при стихании воспалительного процесса — калорийность можно повысить до 2500 калорий.
Содержание, белков в диете больных холециститом должно соответствовать физиологической норме —- 80—90 г в день.
Следует учитывать, что пища, бедная белками, ведет к развитию жировой дистрофии печени, нарушению синтеза многих ферментов и гормонов. Длительное ограничение потребления белка в меню больных хроническим холециститом не обосновано.
Полноценный витаминный состав пищи является необходимым условием диетотерапии хронических холециститов.
Следует включать в рацион продукты, содержащие липотропные факторы: овсяную и гречневую крупы, творог, сыр, треску, соевые продукты.
К дисфункции желчевыводящих путей, развитию гипотонии (расслаблению) и атонии (потере работоспособности) сфинктера Одди, способствующих рефлюксу содержимого двенадцатиперстной кишки в желчевыводящие пути, приводит длительный прием холинолитиков и спазмолитиков с образованием «фармакологических» холестазов.
Сфинктер Одди — это мышечный узел, пережимающий место перехода желчного пузыря в 12-перстную кишку. Когда этот жим ослабевает, «ворота» постоянно остаются открытыми и инфицированное содержимое кишечника попадает в желчные пути и желчный пузырь. Так появляется воспаление.
При язвенной болезни с локализацией процесса в луковице двенадцатиперстной кишки также часто наблюдаются изменения со стороны желчевыводящих путей.
Желчная колика возникает внезапно и быстро достигает пика — в течение нескольких минут. Это постоянная боль, она не уходит, но может меняться по интенсивности. Она длится от 15 минут до 4—5 часов.
Если боль длится более 4—5 часов, то это, как правило, говорит об осложнении — воспалении желчного пузыря (холецистите). Боль обычно весьма сильная, но движение не усиливает боль.
Практически нет. Обычно назначается консервативное противовоспалительное лечение. Исключение составляют больные с упорным болевым синдромом и резко увеличенным в объеме желчным пузырем, а также с тяжелыми проявлениями пери-холецистита.
Диета, лечебное питание должны быть направлены на выделение желчи из желчного пузыря и устранение воспаления. Надо употреблять только легкоусвояемые жиры: сливочное масло и растительные масла (оливковое, подсолнечное, кукурузное), которые стимулируют выделение желчи. В диету включают продукты, которые содержат много солей магния. Они способствуют выделению желчи, уменьшают болевые ощущения, снимают спазм желчного пузыря. Много магниевых солей в гречневой крупе, в овощах и фруктах.
Самой лучшей диетой при заболеваниях желчного пузыря является частое и дробное питание. Это связано с тем, что, когда мы едим, происходит рефлекторное сокращение желчного пузыря, желчь разжижается. Происходит отток желчи. Перекусом является бутерброд, яблоко.
Основной диетический принцип при остром холецистите (как и при обострении хронического) — максимальное щажение пищеварительного тракта. В первые двое суток больной должен употреблять исключительно жидкость, причем малыми порциями. В этот период можно принимать разведенную пополам с обычной кипяченой водой минеральную воду без газа, сладкие фруктовые и ягодные соки — также пополам с водой, чай некрепкий, отвар шиповника.
По мере уменьшения болевого синдрома и воспалительных явлений, что бывает обычно спустя 1-2 дня, можно переходить на прием протертой пищи. Назначают супы слизистые и протертые из овса, риса, манной крупы; каши, протертые из риса, овса, манной крупы; сладкие фруктовые и ягодные кисели, муссы, желе. Количество пищи ограничено, чтобы не создавать нагрузку на органы пищеварения.
Дальнейшее расширение диеты происходит за счет включения в рацион протертого нежирного творога, мяса нежирного протертого, приготовленного на пару, нежирной отварной рыбы. В этот период также можно включить в рацион сухари из белого хлеба. Есть следует небольшими порциями 5 раз день, желательно в определенные часы. Необходимо обильное питье (2-2,5 л жидкости).
Спустя 5-10 дней от возникновения острого холецистита (или обострения хронического) больной переходит на диету №5а.
Это диета физиологически полноценная, с умеренным ограничением жиров и поваренной соли, механических и химических раздражителей слизистой и рецепторного аппарата желудочно-кишечного тракта, с исключением продуктов и блюд, усиливающих процессы брожения и гниения в кишечнике, а также сильных стимуляторов желчеотделения, секреции желудка, поджелудочной железы, веществ, раздражающих печень (экстрактивные вещества, органические кислоты, продукты, богатые эфирными маслами, органическими кислотами, холестерином, пуринами, жареные блюда, содержащие продукты неполного расщепления жира). Все блюда готовятся в вареном виде или на пару. Допускаются отдельные блюда в запеченном виде без грубой корочки. Пища дается в основном протертая, супы протертые или с мелко нашинкованными овощами и хорошо разваренными крупами. Режим питания: 5-6 раз в день небольшими порциями.
Температура пищи 15-60 °С. Режим питания 5 раз в день.
Не рекомендуется принимать: очень свежий хлеб; слоеное и сдобное тесто, жареные пирожки, торты, пирожные с кремом; мясные, рыбные, грибные бульоны; окрошку, щи зеленые; жирные сорта мяса (баранина, свинина); птицу (утка, гусь); печень, почки, мозги; копчености, консервы, большинство колбас, жареное мясо; жирные сорта рыбы (кета, осетрина, севрюга); соленая, копченую рыбу, икру, рыбные консервы. Ограничивают сливки, молоко 6%-й жирности, ряженку, сметану, жирный творог, жирный и соленый сыр. Исключают говяжье, баранье сало и жиры, кулинарный жир, маргарин; жареные яйца и яйца вкрутую; щавель, редис, редьку, лук зеленый, чеснок, грибы, маринованные овощи, черный перец, хрен, горчицу; мороженое, шоколад, кремовые изделия; черный кофе, какао, холодные напитки. Полностью исключается алкоголь.
Хлеб и мучные изделия: хлеб пшеничный из муки первого и второго сортов, ржаной из сеяной и обдирной муки (вчерашней выпечки); выпеченные несдобные изделия с вареным мясом и рыбой, творогом, яблоками; сухое печенье, сухой бисквит, сухари; пудинги и запеканки крупяные (гречневая, овсяная крупы) — паровые и запеченные; отварная вермишель, галушки, мелко нарубленные макароны, ватрушки; отварные макаронные изделия.
Супы: овощные, крупяные на овощном отваре, молочные с макаронными изделиями, фруктовые; борщи и щи вегетарианские, свекольник. Муку и овощи для заправки не поджаривают, а подсушивают.
Мясо и мясные продукты: нежирные или обезжиренные сорта мяса — без сухожилия (говядина, молодая нежирная баранина, мясная свинина, кролик, телятина), нежирные сорта птицы — без кожи (курица, индейка) в отварном, запеченном после отваривания виде, куском или рубленые, голубцы, плов с отварным мясом; сосиски молочные; нежирная колбаса, ветчина.
Совсем исключить мясо из рациона нельзя — в нем содержится полезный для организма животный белок, в состав которого входят незаменимые аминокислоты, необходимые печени для синтеза ферментов, гормонов, элементов крови и для поддержания иммунитета.
Рыба: нежирные сорта (судак, треска, лещ, окунь, навага, сребристый хек) в рубленом виде; вареная или парового приготовления (кнели, фрикадельки, суфле).
Молоко и молочные продукты: молоко — в натуральном виде или в блюдах (каши, запеканки и др.), кисломолочные напитки (кефир, ацидофилин, простокваша), творог свежий некислый — в натуральном виде или в запеканках, крупениках, ватрушках, ленивых варениках, суфле, пудинге, лапше с творогом. Сметану используют как приправу к блюдам.
Сыры: неострые, нежирные сорта сыра.
Яйца: не более одного яйца в день, белковые омлеты парового приготовления и запеченные; при хорошей переносимости разрешается до двух яиц в день (всмятку; паровые или запеченные омлеты (при желчнокаменной болезни запрещено).
Крупы: любые блюда из разных круп, особенно из гречневой и овсяной; плов с сухофруктами, морковью, пудинги с морковью и творогом; крупеники. Очень полезны гречневая и овсяная крупы, так как углеводы, содержащиеся в них, в меньшей степени превращаются в жиры; они богаты клетчаткой, витаминами.
Жиры: сливочное масло — в натуральном виде и в блюдах, растительные масла (оливковое, кукурузное, подсолнечное).
Овощи: различные овощи в сыром, отварном и запеченном видах; салаты из сырых и вареных овощей и фруктов; гарниры, некислая квашеная капуста; лук после отваривания, пюре из зеленого горошка.
Закуски: салат из свежих овощей с растительным маслом, фруктовые салаты, винегреты, икра кабачковая; заливная рыба после отваривания; вымоченная нежирная сельдь, фаршированная рыба, салаты из морепродуктов (кальмары, морская капуста, морской гребешок, мидии), из отварной рыбы и отварного мяса, колбасы — докторская, молочная, диетическая; нежирная ветчина.
Специи: зелень петрушки и укропа; в небольшом количестве красный молотый сладкий перец, лавровый лист, корица, гвоздика, ванилин; белый соус с добавлением небольшого количества сметаны без поджаривания муки; молочные, овощные, сладкие фруктовые подливки. Муку не пассеруют.
Фрукты: различные фрукты и ягоды (кроме кислых) в сыром виде и в блюдах; лимон, черная смородина — при хорошей переносимости; джемы, варенье из спелых и сладких ягод и фруктов; сухофрукты, компоты, кисели, желе, муссы.
Сладкие блюда и сладости: мармелад, нешоколадные конфеты, пастила, джем, варенье из сладких спелых фруктов, мед. Однако не следует увлекаться сладкими блюдами. Рекомендуется не более 50-70 г сахара в день (включая сахар, содержащийся в конфетах, фруктах, кондитерских изделиях). Для пожилых людей эта норма составляет 30-50 г. Можно часть сахара заменять ксилитом, сорбитом. Лица, склонные к полноте, должны исключать сахар полностью.
Напитки: чай, кофе с молоком, фруктовые, ягодные и овощные соки. Рекомендуется постоянно употреблять витаминные отвары и настои из шиповника и пшеничных отрубей. Настои и отвары из специальных сборов лекарственных трав рекомендуется принимать по 1/2 стакана 2-3 раза в день за 20-30 минут до еды, курс 2-3 месяца (перерыв между ними 2-3 недели).
Для нормального функционирования органов пищеварения необходимы натуральные пищевые волокна, которые в большом количестве содержатся в пшеничных отрубях, в меньшей степени — в геркулесе, орехах, овощах, фруктах.
Употребление пшеничных отрубей является средством профилактики и лечения запоров, заболеваний желчного пузыря, ожирения, сахарного диабета. Кроме того, пшеничные отруби богаты витаминами группы В, обладают способностью обезвреживать и адсорбировать токсические вещества, образующиеся в процессе пищеварения.
Пшеничные отруби можно употреблять в натуральном виде (2-3 столовые ложки) или готовить блюда из них.
Приготовление пшеничных отрубей: 2-3 столовые ложки отрубей запарить крутым кипятком и настоять в течение 30 минут. Разделить на четыре порции и съесть на протяжении дня, добавляя в супы, борщи, каши или просто запивая молоком. Очень полезен отвар отрубей, который можно приготовить следующим образом: отруби помолоть на кофемолке, залить кипятком, проварить 10 минут и настоять в течение нескольких часов (до суток). Отвар процедить, ввести сахар или ксилит, сорбит, лимонный сок. Вместо сахара можно мед.
Так же при данной болезни рекомендованы витаминный напиток из шиповника, настой плодов шиповника, чай из плодов шиповника и ягод черной смородины, чай из плодов шиповника с изюмом, чай из плодов шиповника и ягод рябины, дрожжевой напиток.
1-й завтрак: суфле творожное паровое, каша рисовая молочная протертая, чай.
2-й завтрак: яблоко печеное с сахаром.
Обед: суп перловый с овощами вегетарианский протертый, котлеты мясные паровые с морковным пюре, кисель.
Ужин: кнели рыбные паровые с картофельным пюре, запеканка манная со сладкой подливкой, чай.
Примерное меню (второй вариант)
Натощак: отвар шиповника — 1 стакан.
1-й завтрак: овощной салат— 150 г, каша гречневая с маслом, сосиски молочные — 60 г, чай.
2-й завтрак: свежий сыр — 100 г, с молоком — 50 г и сахаром — 10 г.
Обед: суп молочный с манными галушками, котлеты мясные паровые, отварная вермишель.
Ужин: сырный пудинг из нежирного свежего сыра, чай.
Перед сном: 1 стакан кефира.
На весь день: хлеб — 400 г, масло — 15 г, сахар — 50 г.
Блюда для диеты при холецистите готовят преимущественно на пару или отваривают. Допустимы запеченные блюда, а вот жареные однозначно исключаются, поскольку при таком способе кулинарной обработки образуются вещества, раздражающие печень, слизистую оболочку желудка и кишечника.
В период ремиссии мясо, например, можно только слегка обжарить, предварительно отварив его.
Суточная норма поваренной соли не должна превышать 10 г. Для нормального функционирования желчного пузыря важно, чтобы в пище белки животного и растительного происхождения находились в оптимальной пропорции.
Протертую пищу нельзя есть в течение длительного времени, а только во время обострения.
При хроническом холецистите диета имеет общие рекомендации с острым холециститом:
1. Прием пищи должен быть частым (4-6 раз в день), небольшими порциями, оптимально принимать пищу в одно и то же время. Второй завтрак, полдник и второй ужин не надо делать слишком обильными.
2. Количество основных компонентов пищи — как и в обычном рационе: белка 90-100 г, жира 80-100 г, углеводов 400 г, суточная калорийность 2500-2900 ккал. Отличительной особенностью является увеличение содержания растительного масла (оливковое, подсолнечное, кукурузное, соевое) до 50% от всех жиров.
3. Включение в рацион дополнительных источников растительной клетчатки (яблоки, дыня, помидоры и т. д.). Важно отметить, что при хроническом холецистите крайне нежелательно употреблять красную смородину, бруснику, бобовые. Полезно проводить курсы приема по 4—6 недель пшеничных отрубей: отруби обдать кипятком, запарить, слить жидкость, полученную массу добавлять по 1-1,5 столовые ложки в блюда 3 раза в день.
4. Не рекомендуются: острая, соленая, жареная пища, блюда с высоким содержанием экстрактивных веществ (крепкие мясные и рыбные бульоны, яичные желтки, уксус, перец, горчица, хрен, жаренные и тушеные блюда); алкогольные напитки и пиво; холодные и газированные напитки. Тугоплавкие и трудноперевариваемые жиры (сало, лярд, жирные сорта мяса и рыбы) следует исключить. Особенно опасно сочетание алкогольных напитков и жирных блюд.
5. Рекомендуется: молочные, фруктовые, овощные супы; нежирные сорта мяса (говядина, кролик, курица, индейка) и рыбы (хек, треска, лещ, окунь, судак) в отварном или паровом виде; докторская колбаса, ветчина, вымоченная сельдь; каши; пудинги, запеканки, сырники; отварная вермишель, лапша, различные овощи в сыром, отварном, запеченном виде; салаты из вареных и сырых овощей и фруктов; белковые омлеты. Кисломолочные продукты, свежий творог, ленивые вареники, суфле из творога, неострый сыр (российский, ярославский). Из животных жиров рекомендуется сливочное масло.
6. В качестве приправ можно использовать зелень петрушки, укроп в небольшом количестве, фруктовые и ягодные соусы. Такие овощи, как редис, редька, репа, лук, чеснок, а также щавель и шпинат, обычно плохо переносятся и их следует исключить.
7. Из напитков можно употреблять некрепкий чай, фруктовые, овощные, ягодные соки (но не отвары из брусники или красной смородины), отвар шиповника. Все напитки должны быть теплыми; прием холодных напитков стимулирует сокращение и может вызвать боль. Нельзя употреблять сильно газированные напитки (колу, фанту, спрайт, сильно газированные минеральные воды).
Вместе с лечебным питанием больным рекомендуется лечиться минеральными водами и лекарственными препаратами.
Если холецистит сочетается со сниженной секреторной функцией желудка, то минеральные воды надо принимать за 30 минут до еды, при повышенной секреции — за 1,5 часа до еды.
При исчезновении всех острых явлений через 3-4 недели допускается перевод больного на диету № 5: разрешают те же блюда, но уже в непротертом виде. Протирают только жилистое мясо и овощи, очень богатые клетчаткой (капуста, морковь, свекла). Жареные продукты исключают. Можно давать блюда из тушеных продуктов, а также в запеченном виде (после предварительного отваривания). Количество жиров в диете доводят до физиологической нормы, 1/3 жиров дают в виде растительного масла. Растительное масло (оливковое, подсолнечное, кукурузное) добавляют в салаты, в овощные и крупяные гарниры. Наряду с белым хлебом (200 г) разрешают небольшие количества ржаного сеяного, из муки обойного помола (100 г).
Лечебное питание сочетается с назначением антибактериальной терапии, спазмолитических средств и соблюдением постельного режима.
Значение лечебного питания в терапии больных с поражением печени и желчного пузыря особенно возрастает при хронических холециститах. Правильное питание может обеспечить длительное состояние ремиссии. Нарушение пищевого режима, качественные и количественные его отклонения могут вызвать обострение болезни. Среди причин, способствующих обострению хронического холецистита, одно из первых мест занимает употребление жирной и острой пищи, алкоголя, холодных и газированных напитков и пр. Неправильное питание является также одной из причин перехода острого холецистита в хронический.
Диета для больных хроническим холециститом вне периода обострения строится с таким расчетом, чтобы ее основные компоненты обладали активным влиянием на желчевыделительную функцию, препятствовали застою желчи. Назначаемая диета также должна оказывать стимулирующее влияние на секреторную и моторную функции кишечника. При наклонности к поносу диета должна быть соответствующим образом изменена.
Больным хроническим холециститом рекомендуется частое дробное питание в одни и те же часы, что способствует лучшему оттоку желчи. Обильное количество пищи нарушает ритм отделения желчи и вызывает спазм желчных путей. Рефлекторно может наступить спазм привратника, нарушается нормальная секреторно-моторная деятельность кишечника.
Отсюда частое возникновение болей и различных видов диспепсии после обильной еды.
Основным диетическим требованием для больных хроническим холециститом отвечает диета №5. Жиры предпочтительнее вводить в виде растительных масел, прежде всего из-за их хорошего желчегонного действия. При хронических холециститах, протекающих с желчезастойным синдромом, рекомендуется увеличивать содержание жира в диете до 100-120 г за счет растительных масел (1/2 от общего количества жира). Этот вариант диеты способствует активации желчеотделения, улучшает печеночно-кишечную циркуляцию соединений, входящих в состав желчи, повышает ее бактерицидные свойства и двигательную функцию кишечника, способствует выведению холестерина из кишечника с испражнениями.
Желчегонное действие растительных масел может служить противопоказанием к их введению в диету больным желчнокаменной болезнью. В этих случаях активация функциональной деятельности желчевыделительной системы может сопровождаться приступом желчной колики. Для больных такого профиля назначают диету с обычным соотношением животного и растительного жира.
Из жиров животного происхождения рекомендуется сливочное масло как наиболее легко перевариваемое и всасываемое.
Вопрос о введении в диету яиц должен решаться индивидуально. Яйца являются ценным пищевым продуктом, обладают активным желчегонным действием, усиливают моторную функцию желчного пузыря, в связи с чем показано их введение в диету больных хроническим холециститом. В то же время наличие этих свойств провоцирует у некоторых при употреблении яиц возникновение болей, что заставляет в таких случаях ограничивать их введение в диету.
Овощи, фрукты и ягоды оказывают возбуждающее действие на секрецию желчи и других пищеварительных соков, способствуют устранению запоров. Можно рекомендовать морковь, кабачки, томаты, цветную капусту, виноград, арбуз, клубнику, яблоки, чернослив и др. Желчевыделительная деятельность особенно усиливается при одновременном введении овощей с растительными маслами. Поэтому рекомендуется употреблять салаты с растительным маслом и т. д. В диете должны присутствовать пшеничные отруби в чистом виде или в составе специальных сортов хлеба.
При холециститах, протекающих с поносами, овощи и ягоды вводят в диету в виде соков, лучше разбавленных пополам водой, или в протертом виде. В этих случаях предпочтение отдают сокам, содержащим дубильные вещества (черника, айва, гранаты и др.). Овощи, богатые эфирными маслами (редис, редька, репа, лук, чеснок), равно как и щавелевой кислотой (щавель, шпинат), плохо переносятся больными вследствие их раздражающего действия на слизистую оболочку пищеварительного тракта.
Холецистит довольно часто встречается среди женщин, в особенности во время беременности. Несмотря на то что лишний вес часто приводит к возникновению камней в желчном пузыре, резкое снижение веса еще в большей степени может осложнить течение холецистита.
Также известно, что холецистит чаще встречается среди любителей низкокалорийной диеты с преобладанием протеинов либо тех, кто предпочитает диеты, позволяющие за короткий срок сбросить вес. Профилактика холецистита и хронического холецистита заключается в соблюдении режима питания, занятиях спортом, физкультурой, профилактике ожирения, лечении очаговой инфекции.
Самым лучшим способом предотвращения развития холецистита является поддержание нормального веса и соблюдение диеты средней калорийности с низким содержанием жиров.
- При остром течении болезни необходимо придерживаться максимально щадящей диеты (теплое питье, супы, жидкие каши). Принимать пищу в протертом виде (овощное пюре, фруктовые пудинги, муссы, паровые мясные котлеты и т. д.). Через несколько дней можно есть отварное мясо или рыбу.
- Включать в рацион продукты, богатые клетчаткой (овощи и фрукты, особенно сладкие), цельнозерновые продукты (цельнозерновой хлеб, неочищенный рис), постное мясо (курицу, индейку) или нежирную рыбу.
- Выбирать молочные продукты с низкой жирностью (нежирный творог, нежирное молоко, нежирный йогурты, кефир) и избегать либо сократить потребление таких молочных продуктов как сливочное масло, сыры, сливки, мороженное.
- Исключить жареную пищу и сладости, такие как пончики, печенья, десерты, торты, сладкие газированные напитки.
- Избегать острых и копченых продуктов, а также овощи с большим количеством эфирных масел, таких как чеснок, лук, редис, так как они являются раздражающими для пищеварительной системы.
- Сократить потребление кофе и алкогольных напитков. При холецистите показано потребление жидкости, такой как некрепкий чай, соки, отвар шиповника, минеральная вода без газов.
- Стараться придерживаться 4-5 разового питания небольшими порциями вместо 3-разового питания с большим объемом пищи. При частом приеме пищи небольшими порциями жиры лучше усваиваются, что очень важно при холецистите.
- Полезно проводить курсы приема по 4-6 недель пшеничных отрубей: отруби обдать кипятком, запарить, слить жидкость, полученную массу добавлять по 1-1,5 столовые ложки в блюда 3 раза в день.
Нередко хронический холецистит развивается на фоне ожирения. В этом случае полезно за неделю проводить 1-2 разгрузочных дня, для которых можно воспользоваться следующими рационами:
1. Творожно-кефирный день (900 г кефира на шесть приемов, 300 г творога на три приема и 50-100 г сахара)
2. Рисово-компотный день (1,5 л компота, приготовленного из 1,5 кг свежих или 250 г сухих фруктов, распределяется на шесть приемов; рисовая каша, сваренная на воде из 50 г риса, делится на два приема)
3. Арбузный или виноградный день (2 кг спелого арбуза или винограда распределяют на шесть приемов)
4. Фруктовый день (1,5-2 кг зрелых яблок на шесть приемов). Эта диета особенно хороша при наклонности к запорам и гнилостным процессам в кишечнике.
Профилактикой холецистита является рациональное питание, профилактика ожирения, подвижный образ жизни.
Профилактика хронического холецистита заключается в соблюдении режима питания, занятиях спортом, физкультурой, профилактике ожирения, лечении очаговой инфекции.
Особенно предрасположены к развитию холецистита те из людей, у кого желчь в желчном пузыре застаивается. Это бывает при:
— сдавлениях и перегибах желчевыводящих протоков; — дискинезии желчного пузыря и желчевыводящих путей; — нарушениях тонуса и двигательной функции желчных путей; — эндокринных и вегетативных расстройствах; — патологических изменениях органов пищеварительной системы.
— голодание; — нерегулярное питание, сочетающееся с перееданием; — малоподвижный образ жизни; — привычные запоры; — инфекции (кишечная палочка, кокки и другие возбудители, которые проникают из кишечника либо заносятся с током крови).
При хроническом холецистите нужно соблюдать правила здорового питания, включая частые дробные приемы пиши.
Из лекарственных препаратов желательно принимать спазмолитики и препараты, содержащие панкреатин, — мезим-форте, пензитал, креон, панцитрат. Полезно провести несколько курсов приема пробиотиков — энтерола, бифиформа, хилак-форте. Обязателен ежедневный прием поливитаминных комплексов с микроэлементами.
Желчегонные препараты, в том числе и растительного происхождения, назначают только после обследования желчного пузыря и поджелудочной железы.
Бандаж при холецистите не носят, его применяют только в случае, если есть грыжа передней брюшной стенки.
Какие изменения происходят в желчном пузыре в результате воспаления?
При хроническом катаральном (отечном) воспалении (холецистите) стенки желчного пузыря уплотняются. При этом на одних участках эпителий отсутствует, на других разрастается с образованием мелких полипов.
Мышечный слой стенки обычно гипертрофирован (утолщен), а слизистая оболочка, напротив, атрофирована. Стенки желчного пузыря покрыты воспалительными инфильтратами, что может привести к развитию язвы на слизистой оболочке, которая затем рубцуется за счет клеток эпителия.
В отдельных участках стенки желчного пузыря могут встречаться отложения солей кальция.
Пузырь нередко деформируется из-за того, что появляются спайки с соседними органами.
источник