Гиперэхогенное образование в печени свидетельствует о наличии вялотекущего воспаления или структурных изменений в органе. Степень эхогенности фиксируется посредством планового ультразвукового исследования. Параметр указывает на развитие определённого заболевания, в том числе кист, доброкачественных и злокачественных новообразований, абсцессов. Определить истинную причину развития локальных включений помогут дополнительные лабораторные и инструментальные исследования.
Что это такое и в чем заключается основная опасность? Гиперэхогенное образование в печени визуализируется в ходе ультразвукового исследования. На мониторе специалист видит затемненный участок с повышенной плотностью. Наличие включений свидетельствует о наличии незначительных отклонений или серьезных патологических процессов. Гипоэхогенное образование в печени отличается низкой отражательной способностью во время исследования. Наличие данного признака характерно для следующих заболеваний и состояний:
- образований доброкачественного типа;
- онкологии с метастазами (характерно для образований в кишечнике и яичниках);
- печёночно-клеточной аденомы (доброкачественного образования молочных желез или щитовидки);
- абсцесса (острого воспалительного процесса с накоплением гноя);
- гиперплазии (стремительного увеличения органа в размерах);
- локального жирового включения или камня;
- кисты геморрагического типа.
Гиперэхогенные включения чаще встречаются у женщин, их величина способна колебаться от 5 до 20 см. В большинстве случаев они локализуются в правой доле органа. Диаметр опухолевидного процесса зависит от причины его развития и типа. Согласно представленным данным, образования в печени бывают диффузными (затрагивают всю паренхиму органа) и очаговыми (охватывают любые участки, в том числе, и ободки).
Многочисленные исследования не позволили определить истинную причину гипоэхогенных и гиперэхогенных включений. По предположениям специалистов, спровоцировать их развитие способны следующие заболевания и состояния:
- генетическая предрасположенность;
- терапия гормональными медикаментами;
- сахарный диабет;
- патологии эндокринной системы;
- желтуха;
- массивное поражение органа вследствие необратимых процессов (чаще фиксируется при циррозе);
- нарушение метаболизма;
- сильная интоксикация вследствие злоупотребления спиртной продукцией;
- неконтролируемый прием лекарственных препаратов.
Структура печени в представленных случаях неоднородная. При осмотре визуализируются бугорки различного диаметра. Наличие неровностей приводит к изменению в печёночных тканях, что негативно сказывается на функционировании органа. Нарушение его работоспособности требует незамедлительного лечения. При незначительном аваскулярном анэхогенном образовании (включении, от которого не отражаются ультразвуковые волны) пациенту необходимо вести контроль над состоянием органа, специфическая терапия не проводится.
Определяется образование в печени на УЗИ после обращения пациента в медицинское учреждение. Основной жалобой является наличие дискомфорта и тянущей боли в области правого подреберья.
К дополнительным симптомам относят:
- изжогу и тошноту;
- неприятный привкус во рту, особенно в утренние часы;
- увеличение печени, что определяется при пальцевом исследовании (пальпации);
- резкую потерю массы тела;
- появление желтых пятен на кожных покровах;
- невыносимый зуд.
Представленные симптомы не являются специфичными. Они характерны и для других заболеваний печени. Предварительный диагноз пациенту ставится на основании жалоб и дополнительных инструментальных исследований. Диагностические мероприятия являются обязательными, ведь гиперэхогенные включения могут быть следствием серьезных патологических состояний, угрожающих жизни человека.
Множественные включения в печени определяются посредством ультразвукового исследования. Так для аденоид характерно появление затемненных участков с однородной структурой, абсцессы отличаются плотными включениями, неоднородные новообразования округлой формы характерны для цирроза печени. Исследование с использованием современного оборудования позволит определить тип образования и степень его опасности.
Уплотнения в печени с повышенной эхогенностью не являются самостоятельным диагнозом. Для определения причины его развития применяются углубленные методы обследования (МРТ, КТ, биопсия и пункция). Специфическое лечение назначается на основании полученных данных. Каждое заболевание имеет свою схему воздействия, универсального алгоритма терапии не существует.
Так, изоэхогенное образование ликвидируется посредством коррекции образа жизни и питания. Пациенту рекомендуется соблюдать диету и при необходимости избавиться от лишнего веса. В редких случаях требуется лекарственная терапия.
Гиперэхогенное включение в печени — что предпринять при его обнаружении? В первую очередь необходимо проконсультироваться с врачом и исключить приступы паники. Новообразования различной формы и плотности не всегда являются признаком тяжелого осложнения. Следование рекомендациям врача позволит определить природу образования и приступить к восстановлению структуры органа.
Патологическое образование в печени.
источник
Диагностика заболеваний печени включает ряд лабораторных анализов – определение мочевины, билирубина, АСТ, АЛТ и их соотношения, щелочной фосфатазы и инструментальных исследований – биопсия, компьютерная томография, МРТ, УЗИ.
При подозрении на дисфункции или какое-либо заболевание, врач в первую очередь назначает ультразвуковое исследование. Это безопасный и высокоинформативный способ, позволяющий оценить поверхностные ткани органа, его структуру, размеры.
После исследования железы с помощью УЗИ пациент получает заключение, и в нем можно встретить термин «гиперэхогенное образование». Что это такое, как проявляется и о каких болезнях говорит, рассмотрим подробнее.
Например, жидкостям сложно уловить и распространить сигнал, который направил датчик. Поэтому они на изображении практически черного цвета. Плотные ткани, наоборот, быстро и максимально полно отражают ультразвуковой импульс, потому что принимают средовые колебания и сами выступают источником – имеют светлый окрас на изображении.
Для диагностики отклонения используются различные виды определения эхогенности. Так, когда имеется приставка «изо», то мягкие ткани полноценно отражают импульс, при «гипо» говорят о понижении этой способности (на ультразвуковой картинки участки обозначаются темным цветом). На фоне приставки «анэ» подразумевают полное отсутствие этого явления, то есть ткани вовсе не отражают УЗ-волну.
В переводе с древнегреческого языка приставка «гипер» означает свыше, сверх, выше, а слово эхогенность – «отражение». И получается, что гиперэхогенность – способность отражать ультразвуковой импульс свыше нормы. Как правило, на картинке такое образование выглядит пятном светлого окраса, цвет практически белый.
Можно предположить, что новообразование плотное, потому что отражает УЗ-волны как камень, жир, костное формирование, кальцинаты. Гиперэхогенность печени бывает диффузной, то есть полной – поражается вся паренхима печени и очаговой (локальной).
По характеру окрашивания ткани печени отличаются однородным цветом, изображение такого плана называется гомогенным. При разных заболеваниях проявляется «пестрая» картинка, которая включает в себя темные и светлые пятнышки. В таком случае в заключении пишут гетерогенность.
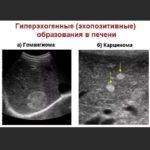
Гиперэхогенная печень наблюдается при гемангиоме – новообразование доброкачественной природы, появляющееся не только в железе, но и других внутренних органах. Морфологически представлено клубком сосудов. Этиология развития не установлена. Среди провоцирующих факторов выделяют патологии кровеносной системы в период внутриутробного развития, высокую концентрацию эстрогенов в крови.
По своему строению гемангиома печени классифицируется на капиллярную (до 4 см), кавернозную (до 20 см) и смешанную. Обычно болезнь не приводит к негативным симптомам, терапия не требуется, достаточно врачебного контроля.
На ультразвуковом изображении гемангиома выглядит как новообразование круглой формы, имеющееся четко очерченные контуры, относительно гомогенную структуру. Эхоплотность повышена, но бывают и исключения.
Гиперэхогенностью проявляется рак печени. Обычно новообразование вторичного характера, то есть железа поражена метастазами. У больных с хронической формой гепатита вероятность злокачественного поражения возрастает в несколько раз – диагностируют первичный рак органа либо гепатоцеллюлярную карциному.
При злокачественном поражении врач видит такие признаки:
- Нечеткие границы образования.
- Новообразование плотно прилегает или сливается с паренхимой.
- Гиперэхогенность.
- Гетерогенность внутренней структуры.
- Гипоэхогенные некротические очаги.
Единичные или множественные участки гиперэхогенности, неоднородность структуры печени, неровные края – это признаки патологического процесса, поэтому требуется дополнительное обследование и последующее лечение.

Гемангиомы приводят к негативной симптоматике, только когда их размер от 5 см. Рак на начальных стадиях не дает симптоматики.
Как правило, она появляется, когда опухоль большого размера, присутствуют метастазы.
Однако возможны такие симптомы:
- Боль, тяжесть или дискомфорт в правом боку.
- Тошнота, рвота.
- Горечь в ротовой полости, особенно утром.
- Ухудшение аппетита.
- Изменение вкусового восприятия.
- Резкое снижение массы тела.
- Желтуха кожи.
- Зуд кожного покрова.
- Нарушения со стороны ССС, ЦНС, ЖКТ.
Такие признаки могут указывать не только на наличие гиперэхогенности печени, но и на другие заболевания внутренних органов. На фоне симптоматики требуется посетить гастроэнтеролога либо гепатолога. Они назначат исследования, поставят диагноз.
Нормальный размер общей ширины железы колеблется от 230 до 270 мм. Длина органа варьируется от 140 до 200 мм, а поперечник от 200 до 225 мм. Толщина левой доли до 80 мм, а правой до 140 мм. Когда присутствует гепатомегалия, то есть отклонения от нормальных размеров в большую сторону, это говорит о патологии.
Врач-диагност после исследования печени составляет заключение, с которым обращаются к своему доктору – он должен его расшифровывать. К основным показателям, оценивающим функциональность и состояние железы, относят (представлены нормальные значения):
- Угол нижнего края левой доли до 45 градусов.
- Угол наклона края правой доли до 75 градусов.
- Косой вертикальный размер правой доли до 15 см, толщина до 14 см.
- Косой вертикальный размер левой доли до 10 см, а толщина до 8 мм.
- Воротная вена 1-1,4 см.
- Вены – 0,6-1 см.
- Нижняя полая вена 1,5-2,5 см.
- Артерия – 0,4-0,6 см.
- Желчные долевые каналы – до 3 мм.
- Общий проток с желчным – до 6 мм.
В норме структуру паренхимы печени можно охарактеризовать терминами – однородность, множество равномерно распределенных линейных/точечных структур, мелкозернистость.
Печеночные вены на УЗИ не видны, поэтому их визуализация осуществляется посредством пробы Вальсальвы – пациента просят вдохнуть полной грудью, закрыть рот и нос. В норме также не видны желчные каналы и печеночные артерии. Если они визуализируются на картинке, это свидетельствует о расширении.
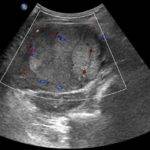
Если УЗИ не позволяет точно поставить диагноз, при этом было обнаружено гиперэхогенное включение, то требуются дополнительные исследования. Они включают в себя ряд мероприятий – лабораторных и инструментальных.
С целью определения патологии назначают биохимию, ОАК, печеночные пробы. При подозрении на онкологический процесс обязательно делают тесты на онкомаркеры. Также проводится допплерография, фибросканирование железы, МРТ с введением контрастного вещества, ПЭТ.
Когда результаты сводятся к тому, что у пациента онкология, то проводят биопсию – забор кусочка печеночной ткани и/или самого новообразования с целью дальнейшего исследования. Благодаря этому можно установить вид раковых клеток, назначить лечение.
источник
Возникает гиперэхогенное образование в печени в результате неправильного образа жизни, гормонального сбоя, интоксикации организма или врожденных факторов. Оно представляет собой один или несколько очагов, имеющих плотную структуру тканей, что обусловлено воспалением или опухолевым новообразованием. Симптомы патологии зависят от того, что находится в той области, где структура печени уплотнена.
Чаще всего гиперэхогенные включения представляют собой гемангиомы.
Способность тканей или органа пропускать ультразвуковые волны называется эхогенностью. Повышение этого свойства обусловлено изменением структуры тканей, а именно их уплотнением вследствие воспаления или новообразования. При УЗД такой участок будет более осветленным, что является признаком тяжелой патологии или функционального расстройства. Повышение эхогенности бывает очаговым, затрагивающим только некоторые части печени, и диффузным, когда равномерно страдает весь орган. Новообразования также могут быть различных размеров и иметь разнообразную форму.
Различают несколько таких разновидностей образований в печени с повышенной плотностью тканей, что хорошо определяется с помощью ультразвука:
- злокачественное новообразование;
- гемангиома или доброкачественная сосудистая опухоль;
- аденома, новообразование из эндокринных клеток;
- клеточная гиперплазия;
- абсцесс вследствие воздействия инфекционного агента;
- киста, заполнена кровью, возникшая в результате удара;
- включение жира;
- камень.
Вернуться к оглавлению
Возникают гиперэхогенные включения в печени в результате воздействия на организм человека таких факторов:
- наследственная предрасположенность;
- аномалии строения органа;
- ожирение;
- употребление гормональных препаратов;
- курение;
- прием алкоголя;
- частые стрессы;
- погрешности в рационе;
- сахарный диабет;
- заболевания щитовидной железы;
- интоксикация организма;
- вирусное поражение;
- цирроз;
- нарушение обмена веществ;
- бесконтрольный прием медикаментозных средств.
Вернуться к оглавлению
Гиперэхогенные образования в печени вызывают развитие у человека таких клинических признаков:

- боль в правом подреберье давящего характера;
- тошнота и рвота;
- нарушение стула;
- метеоризм;
- изжога;
- горечь во рту;
- горький привкус еды;
- отек и краснота языка;
- нарушение аппетита;
- похудение или истощение организма;
- головная боль;
- головокружение;
- слабость;
- потеря сознания;
- зуд кожи;
- пожелтение склер и слизистых;
- нарушение работы ССС.
Вернуться к оглавлению
Выявить гиперэхогенность печени можно с помощью ультразвукового исследования, которое важно проводить в динамике. Пальпаторно при отсутствии увеличения размеров органа печень не определяется. Еще одним методом диагностики является магнитно-резонансная и компьютерная томография. Также пациенту важно провести биопсию образования или изъятие незначительной его частицы с последующим гистологическим исследованием образца тканей. Больному рекомендуется сдать общий и биохимический анализ крови.
Терапия очага гиперэхгенности зависит от того, чем является это образование. При злокачественном новообразовании или гемангиоме показано выполнение оперативного лечения с удалением части органа или всей печени целиком с последующей ее пересадкой. При гепатите или циррозе проводится противовирусная терапия, а также назначаются гепатопротекторы и средства, нормализующие отток желчи.
Пациенту назначается правильное диетическое питание. Оно помогает уменьшить нагрузку на орган и создает благоприятные условия для выздоровления. Необходимо отказаться от употребления жирной, жареной, соленой и острой пищи, а также не пить алкогольных напитков. Рекомендуется питаться часто и небольшими порциями. Предпочтение следует отдавать овощам, кашам и фруктам. Полезными будут супы и пюре.
Основу лечения составляет выполнение хирургического вмешательства.
Больному назначается комплекс средств для улучшения функциональной активности печени. Для этого используют гепатопротекторы чаще растительного происхождения, средства, нормализующие отток желчи и витаминно-минеральные комплексы. При вирусном поражении гепатоцитов необходимо провести этиотропную терапию. Для устранения неприятных симптомов болезни назначаются спазмолитики, а убрать избыточное сворачивание крови помогут антиагреганты.
источник
Гиперэхогенное образование в печени свидетельствует о наличии вялотекущего воспаления или структурных изменений в органе. Степень эхогенности фиксируется посредством планового ультразвукового исследования.
Параметр указывает на развитие определённого заболевания, в том числе кист, доброкачественных и злокачественных новообразований, абсцессов. Определить истинную причину развития локальных включений помогут дополнительные лабораторные и инструментальные исследования.
Что это такое и в чем заключается основная опасность?
Гиперэхогенное образование в печени визуализируется в ходе ультразвукового исследования. На мониторе специалист видит затемненный участок с повышенной плотностью. Наличие включений свидетельствует о наличии незначительных отклонений или серьезных патологических процессов.
Гипоэхогенное образование в печени отличается низкой отражательной способностью во время исследования.
Наличие данного признака характерно для следующих заболеваний и состояний:
- образований доброкачественного типа,
- онкологии с метастазами (характерно для образований в кишечнике и яичниках),
- печёночно-клеточной аденомы (доброкачественного образования молочных желез или щитовидки),
- абсцесса (острого воспалительного процесса с накоплением гноя),
- гиперплазии (стремительного увеличения органа в размерах),
- локального жирового включения или камня,
- кисты геморрагического типа.
Гиперэхогенные включения чаще встречаются у женщин, их величина способна колебаться от 5 до 20 см. В большинстве случаев они локализуются в правой доле органа. Диаметр опухолевидного процесса зависит от причины его развития и типа. Согласно представленным данным, образования в печени бывают диффузными (затрагивают всю паренхиму органа) и очаговыми (охватывают любые участки, в том числе, и ободки).
Многочисленные исследования не позволили определить истинную причину гипоэхогенных и гиперэхогенных включений. По предположениям специалистов, спровоцировать их развитие способны следующие заболевания и состояния:
- генетическая предрасположенность,
- терапия гормональными медикаментами,
- сахарный диабет,
- патологии эндокринной системы,
- желтуха,
- массивное поражение органа вследствие необратимых процессов (чаще фиксируется при циррозе),
- нарушение метаболизма,
- сильная интоксикация вследствие злоупотребления спиртной продукцией,
- неконтролируемый прием лекарственных препаратов.
Структура печени в представленных случаях неоднородная. При осмотре визуализируются бугорки различного диаметра. Наличие неровностей приводит к изменению в печёночных тканях, что негативно сказывается на функционировании органа. Нарушение его работоспособности требует незамедлительного лечения.
При незначительном аваскулярном анэхогенном образовании (включении, от которого не отражаются ультразвуковые волны) пациенту необходимо вести контроль над состоянием органа, специфическая терапия не проводится.
Определяется образование в печени на УЗИ после обращения пациента в медицинское учреждение. Основной жалобой является наличие дискомфорта и тянущей боли в области правого подреберья.
К дополнительным симптомам относят:
- изжогу и тошноту,
- неприятный привкус во рту, особенно в утренние часы,
- увеличение печени, что определяется при пальцевом исследовании (пальпации),
- резкую потерю массы тела,
- появление желтых пятен на кожных покровах,
- невыносимый зуд.
Представленные симптомы не являются специфичными. Они характерны и для других заболеваний печени. Предварительный диагноз пациенту ставится на основании жалоб и дополнительных инструментальных исследований.
Диагностические мероприятия являются обязательными, ведь гиперэхогенные включения могут быть следствием серьезных патологических состояний, угрожающих жизни человека.
Множественные включения в печени определяются посредством ультразвукового исследования. Так для аденоид характерно появление затемненных участков с однородной структурой, абсцессы отличаются плотными включениями, неоднородные новообразования округлой формы характерны для цирроза печени. Исследование с использованием современного оборудования позволит определить тип образования и степень его опасности.
Уплотнения в печени с повышенной эхогенностью не являются самостоятельным диагнозом. Для определения причины его развития применяются углубленные методы обследования (МРТ, КТ, биопсия и пункция).
Специфическое лечение назначается на основании полученных данных. Каждое заболевание имеет свою схему воздействия, универсального алгоритма терапии не существует.
Так, изоэхогенное образование ликвидируется посредством коррекции образа жизни и питания. Пациенту рекомендуется соблюдать диету и при необходимости избавиться от лишнего веса. В редких случаях требуется лекарственная терапия.
Гиперэхогенное включение в печени — что предпринять при его обнаружении? В первую очередь необходимо проконсультироваться с врачом и исключить приступы паники. Новообразования различной формы и плотности не всегда являются признаком тяжелого осложнения. Следование рекомендациям врача позволит определить природу образования и приступить к восстановлению структуры органа.
Патологическое образование в печени.
источник
Эхогенность – способность органа пропускать волны ультразвука. При наличии гиперэхогенных образований в печени диагностируется воспаление и патологические изменения в работе органа. Нередко подобное явление указывает на наличие кист, абсцессов, доброкачественных и онкологических новообразований.
Очень важно пройти полное обследование, которое позволит определить точную причину такого явления. Для этого пациента отправляют на расширенную инструментальную и лабораторную диагностику.
Гиперэхогенное новообразование – состояние внутреннего органа, при котором в его полости образуются ткани с другой плотностью, что можно определить при помощи УЗИ. Иными словами, ткани не могут пропустить необходимое количество ультразвуковых волн.
Это значит, что полость измененного участка обладает гораздо большей плотностью. Если у вас было диагностировано подобное состояние, следует как можно быстрее посетить квалифицированного специалиста.
Распознать гиперэхогенные новообразований в полости печени удается по ярким участкам на экране аппарата для ультразвуковой диагностики. Они могут быть практически белыми – это значит, что свет не проходит через эту полость.
Расшифровкой результатов ультразвукового исследования занимается квалифицированный лечащий врач. Для более полного определения клинической картины следует проконсультироваться сразу с несколькими специалистами. Обычно при диагностике гиперэхогенных новообразований пациента отправляют на дальнейшие исследования – МРТ, КТ, ангиографию, допплеровское сканирование.
Спровоцировать возникновение гиперэхогенных новообразований в печени может огромное количество факторов. Вызвать развитие небольших шариков в печени способна и наследственная предрасположенность – доказано, что подобное состояние достаточно часто возникает у людей, родственники которых имеют серьезные проблемы с ЖКТ. Кроме того, спровоцировать возникновение гиперэхогенных новообразований способны следующие факторы:
- Нарушенный метаболизм;
- Избыточная масса тела;
- Прием гормональных препаратов;
- Сахарный диабет и другие заболевания эндокринной системы;
- Гепатит, цирроз;
- Патологии щитовидки;
- Последствия алкогольной интоксикации;
- Длительное употребление лекарственных препаратов.
При развитии различных патологий ткани печени становятся неоднородными. Она покрывается многочисленными бугорками, из-за которых нарушается функциональность этого внутреннего органа. Он может покрываться соединительной тканью, из-за чего печеночная ткань не может выполнять необходимые функции.
Старайтесь регулярно проходить диагностическое обследование, которое позволяет своевременно выявить любые отклонения.
У человека может долгое время не возникать никаких признаков гиперэхогенных новообразований в печени. Крайне редко у пациентов возникают болезненные ощущения в области правого подреберья. Распознать подобное состояние можно по следующим признакам:
- Нарушения в работе пищеварения;
- В белках глаз появляются желтые пятна;
- На кожном покрове появляется желтый оттенок, появляется зуд;
- Появляется необъяснимое снижение веса.
Подобные признаки могут говорить как о заболеваниях печени, так и патологиях желчного пузыря. Подобные симптомы необязательно говорят о наличии гиперэхогенных новообразований.
При появлении таких признаков лучше обратиться за помощью врача, который обязательно отправит вас на ультразвуковое исследование брюшной полости. Оно позволит своевременно среагировать на любой патологический процесс – специалист назначит вам эффективное лекарство, которое быстро избавит от дегенеративных процессов.
В подавляющем большинстве случаев диагностировать гиперэхогенные новообразования удается во время профилактического УЗИ. После этого врачу необходимо отправить пациента на дальнейшее обследование, которое поможет выявить точную причину подобного явления.
По внешнему виду новообразования можно сделать вывод о следующих состояниях:
- Однородные затемнения с единичными включениями внутри — аденома.
- Многочисленные неровные образования с очагами инфицирования — абсцесс. Его отличительной чертой является оболочка, которая отражает любые волны.
- Ровные контуры у темного пятна — кровоточащая киста.
- Круглые образования с бугристым краем — цирроз.
- Овальные или треугольные новообразования около воротной вены или желчного пузыря — жировой гепатоз.
- Фрагменты кальцинатов, которые вызывают кровоизлияние, — есть риск рака.
- Неравномерные образования без четких контуров — метастазы.
- Крупицы овальной или округлой формы с плотным краем и плотной оболочкой, внутри содержится жидкость — глистная инвазия.
Для качественного и полноценного лечения пациенту следует пройти расширенное диагностическое исследование. Врачу необходимо определить, сопровождаются ли гиперэхогенные новообразования в печени какими-либо сопутствующими заболеваниями. Одного лишь ультразвукового исследования печени недостаточно – очень важно также отправить пациента на МРТ. Оно позволяет определить более точные особенности состояния этого внутреннего органа.
Лечение гиперэхогенных новообразований в печени обязательно должно быть комплексным. В первую очередь пациенту следует полностью пересмотреть свой образ жизни. При наличии избыточной массы тела следует сделать все возможное, чтобы привести вес в порядок. Также для лечения подобного состояния проводится медикаментозная терапия. Она включает прием лекарственных средств, которые нормализуют ток желчи. Также необходимо принимать препараты, которые защищают ткани печени и защищают этот орган от любого негативного воздействия. Длительная терапия позволит получить хорошие результаты.
При любых заболевания печени особую важность представляет питание. Оно обязательно должно быть правильным. Вы должны проконсультироваться с лечащим врачом, который поможет подобрать оптимальный и здоровый рацион. Соблюдать его придется в течение всей жизни. Не забывайте о следующих правилах:
- В день можно потреблять не более 2000 калорий. Постоянное переедание оказывает мощную нагрузку на печеночную ткань;
- Старайтесь следить за питательной ценностью своего рациона – в нем должно присутствовать как можно больше белков, и меньше углеводов;
- Не забывайте употреблять достаточное количество жидкости в день — ее должно быть не менее 2 литров. Это позволит обменным процессам полноценно протекать;
- Все потребляемые продукты должны быть теплыми. Слишком холодная или горячая пища раздражает слизистую, может привести к развитию дегенеративного процесса;
- Следует полностью отказаться от жирных, жареных, острых, копченых и маринованных продуктов;
- Под запретом лежат чеснок, лук, сдобная выпечка, газированные напитки, кислые овощи;
- Категорически запрещено употреблять алкогольные напитки. Они ускоряют дегенеративные процессы в печени, что приводит к развитию серьезных осложнений;
- Старайтесь употреблять как можно больше свежих овощей и фруктов. Они напитывают организм пищевыми волокнами, которые восстанавливают работу пищеварения;
- Употребляйте исключительно маложирные молочные продукты, которые улучшают пищеварение.
источник
Многие современные люди страдают от заболеваний печени из-за неправильного питания, вредных привычек, инфекционных заболеваний и т. д. Они проявляются дискомфортом справа под ребрами, тошнотой после еды, расстройствами стула и другими симптомами. При появлении подобных признаков следует обратиться за медицинской помощью.
Нередко во время УЗИ пациенты слышат от медиков, что эхогенность печени повышена. Многие из них задаются вопросом о том, что это значит и насколько это опасно. Если эхоплотность печени повысилась, то это свидетельствует о патологических изменениях в железе. Поэтому необходимо установить точный диагноз и провести грамотное лечение.
Довольно актуален вопрос о том, что такое эхогенность (эхоплотность). Это один из терминов УЗ-диагностики, который показывает способность ткани отражать ультразвук и возвращать его на датчик регистрации.
УЗ-сканнер преобразует звуковые волны, которые отражаются от тканей с разной акустической плотностью (скорость распространения звука в среде), в изображение на мониторе. Врач знает точные показатели плотности органов, поэтому он может диагностировать увеличение или снижение эхогенности.
Многих пациентов беспокоит вопрос о том, что означает увеличение эхоплотности (гиперэхогенность). Этот диагностический показатель свидетельствует о том, что структура органа диффузно неоднородная. Обычно это происходит под влиянием различных негативных факторов, тогда нарушается функциональность железы.
Такая характеристика, как повышенная эхогенность печени, указывает на то, что печеночные ткани отличаются от нормальных. Если эхоплотность органа повышенная или пониженная, изменилась однородность структуры или контуров железы, то сомнительная зона нуждается в тщательной диагностике.
С помощью УЗ-диагностики можно определить:
- жесткость и размеры железы;
- однородность или неоднородность тканей;
- наличие рубцов или узлов;
- уровень продуктов обмена;
- наличие новообразований;
- патологические изменения кровеносных сосудов, желчных путей;
- присутствие твердых конкрементов;
- закупорку вен;
- увеличение лимфоузлов.
Медики выделяют следующие виды эхогенности тканей:
- Средняя эхоплотность – это здоровая печень или селезенка.
- Высокая (гиперэхогенная) структура указывает на нарушение функциональности органа или патологический процесс. Тогда оттенок структуры более светлый, чем средняя эхогенность.
- Если структура органа умеренно понижена, то это явный признак отека или воспалительного процесса. Пораженный участок на мониторе имеет более темный цвет, чем при средней эхоплотности.
Кроме того, существует такое понятие, как анэхогенная структура. Она имеет черный цвет и может наблюдаться во время диагностики мочевого или желчного пузыря. Также этот показатель иногда указывает на абсцесс или кисту.
Как известно, печень – это самая крупная из пищеварительных желез, которая выполняет огромное количество функций. Она продуцирует необходимое количество желчи, очищает организм от токсических веществ, которые скапливаются вследствие злоупотребления спиртными напитками, медикаментами и т д.
Эхогенная структура органа мелкосетчатая и равномерная. Благодаря анатомическому размещению печени, для диагностики ее нарушений с успехом применяется УЗИ. Эта методика позволяет оценивать ее функциональность, выявлять пораженные участки. В норме вес железы – от 1,2 до 1,5 кг, а цвет темно-красный.
Если во время УЗ-сканирования врач заметил изменение эхоплотности органа, то необходимо провести дополнительные исследования, чтобы выявить истинную причину отклонений. Игнорировать проблему не стоит, так как от состояния железы зависит деятельность всего организма.
Эхогенность паренхимы печени может быть увеличена по следующим причинам:
- Гепатиты с хроническим течением проявляются равномерной структурой железы, умеренным повышением эхоплотности, незначительной гепатомегалией (увеличение размеров железы).
- Цирроз на начальных этапах сопровождается гепатомегалией. Поздняя стадия проявляется дистрофией (замещением здоровых гепатоцитов на соединительнотканные волокна) и уменьшением железы. Структура неоднородная, как мозаика, появляются бугры. Эхоплотность повышена и зависит от размещения очага поражения.
- Дистрофия и гепатоз (замещение гепатоцитов жировыми клетками). Наблюдается изменение рисунка кровеносных сосудов, умеренная гепатомегалия. Эхоплотность повышается с усилением отражения звуковых волн от жировых клеток в гепатоциты.
- Хроническая форма холангита (воспаление желчных протоков) проявляется гиперэхогенностью. То есть интенсивность отражения ультразвука от патологически измененных протоков высокая.
- Паразитарные болезни (альвеококкоз, описторхоз). На картинке заметно диффузное повышение эхоплотности. Здоровые и пораженные участки расплывчатые, структура печени сетчатая.
- Абсцесс (присутствие в органе гнойной полости). На ранних этапах эхогенность тканей железы снижена. Однако по мере развития воспаления этот показатель изменяется, то есть эхоплотность то слишком понижается, то повышается.
- Присутствие эхогенного образования. Такое образование в печени на УЗИ, как гемангиома, может иметь повышенную или пониженную эхоплотность. Оно имеет четкий контур, равномерную или умеренно неоднородную структуру. Чаще гемангиома не опасна для жизни, но требует наблюдения. При наличии аденомы эхогенность повышена. Контуры образования неровные, а структура однородная.
Кроме того, эхоплотность может повышаться при резком похудении или наборе веса, сахарном диабете, сердечной недостаточности, после передозировки медикаментами.
Иногда эхогенность печени и поджелудочной железы может повышаться одновременно. В последнем случае это возможно при панкреатите.
Диффузная гиперэхогенность наблюдается при гепатозе, гепатите с хроническим течением, циррозе, длительной функциональной недостаточности сердца. Очаговое увеличение эхоплотности характерно для очаговой формы стеатоза, цирроза, доброкачественных или злокачественных образований в железе. Такой результат можно получить при заболеваниях желчевыводящих протоков. Тогда плотные зоны локализуются на протяжении участков желчных путей, которые воспалены.
При гепатоцеребральной дистрофии (наследственное нарушение обмена меди) гиперэхогенные зоны появляются вследствие накопления меди.
Повышение плотности органов гепатобилиарного тракта (печень, желчный пузырь, его протоки), выявленное при УЗ-диагностике, нуждается в дополнительных исследованиях. Это обусловлено тем, что увеличенная жесткость печеночной ткани может быть естественной, а не спровоцирована различными патологиями.
Чтобы отличить патологическую гиперэхогенность от естественной, нужно обращать внимание на свое состояние.
Характерные симптомы заболеваний, которые вызывают изменение эхоплотности:
- дискомфорт или боль справа под ребрами;
- тошнота, рвота после приема пищи или без причины;
- пожелтение кожи, слизистых оболочек;
- расстройства пищеварения (горький привкус во рту, изжога, метеоризм, понос или запор);
- коричневый налет на языке;
- зуд кожных покровов;
- гепатомегалия или деформация печени, выявленная при пальпации;
- отечность, скопление жидкости в брюшном пространстве;
- гормональные нарушения (увеличение груди у мужчин, сбой менструального цикла у женщин);
- покраснение кожи на ладонях;
- резкое увеличение веса;
- длительное нарушение работы сердца;
- ослабление иммунной защиты;
- снижение или потеря аппетита;
- потемнение мочи, обесцвечивание кала;
- раздражительность, бессонница;
- повышение концентрации жиров и глюкозы в крови.
Подобные клинические проявления указывают на то, что работа печени или органов билиарного тракта нарушилась. Тогда необходимо срочно обращаться за медицинской помощью.
Справка. УЗ-сканирование позволяет выявить изменение параметров печени, степень диффузных изменений, отсутствие или присутствие новообразований (кисты, опухоли).
Если ультразвуковое исследование показало, что эхоплотность печеночной ткани повышена и присутствуют диффузные изменения, то врач назначит дополнительные методы исследования:
- Сбор анамнеза. Врач собирает историю болезни пациента, расспрашивает о присутствующих симптомах.
- Физикальный осмотр. Специалист осматривает кожные покровы, слизистую рта, глаз. Кроме того, проводится пальпация области правого подреберья.
- Биохимия крови. С помощью лабораторных исследований можно определить уровень глюкозы, билирубина (желчный пигмент), печеночных ферментов (АЛТ, АСТ, щелочная фосфатаза). Также биохимия крови позволяет обнаружить маркеры гепатита и вирус иммунодефицита человека.
- Инструментальные исследования. Компьютерную и магнитно-резонансную томографию назначают для определения локализации гиперэхогенных образований.
- Биопсия (прижизненный забор фрагментов печеночных тканей). Этот метод диагностики применяют, чтобы выявить онкологические образования, цирротические изменения железы.
Биохимия крови позволяет определить следующие патологические изменения:
- повышение концентрации билирубина и печеночных ферментов;
- нарушение липидного обмена;
- уменьшение количества общего белка, нарушение количественного соотношения его фракций;
- повышение уровня сахара в крови.
Если полученные раньше результаты не противоречат друг другу, то необходимость в дополнительных исследованиях отпадает. При любых неточностях назначается биопсия под контролем УЗИ.
Лечение гиперэхогенности направлено на устранение заболевания, которое спровоцировало патологические изменения в печени. Бороться с симптомами бесполезно, нужно искоренить причину. Всестороннее обследование позволяет установить точный диагноз и составить схему лечения.
Другие цели терапии – нормализация работы пищеварительных органов, улучшение усвоения полезных веществ, восстановление функциональности гепатоцитов. Для этого нужно корректировать питание и принимать специальные препараты.
Диета предполагает соблюдение следующих правил:
- Пациент должен отказаться от жирной рыбы, мяса и блюд с этими продуктами.
- Кислые сорта фруктов, ягод тоже противопоказаны.
- Следует исключить из меню бобовые, лук и чеснок в свежем виде, томаты.
- Запрещено употреблять консервированные, копченые изделия, жареные, острые блюда.
- Во время лечения стоит отказаться от кондитерских изделий, которые быстро портятся, а также от шоколада.
- Кисломолочные продукты с высокой жирностью тоже запрещены.
- Пациенту противопоказан алкоголь, кофе, крепкий чай, газировки.
- Разрешено употреблять отварные, приготовленные на пару овощи, супы на молочной основе (пополам с водой), вареный яйца (не более 1 желтка за сутки), натуральный йогурт, кефир с низкой жирностью.
- Можно есть гречку, овсянку, рис на воде.
- Нежирные сорта рыбы и мяса тоже разрешены.
Кроме того, пациент должен употреблять пищу часто (4 – 6 раз), но маленькими порциями (около 300 г). Последний раз можно кушать не позже чем за 2 часа до отхода ко сну. Раз за 7 дней больной может устраивать разгрузочные дни, то есть полностью отказаться от пищи или употреблять только фрукты и пить фильтрованную воду.
Как правило, пациенту назначают препараты, которые нормализуют работу поврежденной железы. Для этой цели используют гепатопротекторы, а также средства на основе эссенциальных фосфолипидов (например, Гепа-Мерц, Эссенциале). Для устранения застоя желчи назначают медикаменты, которые ускоряют отток печеночного секрета. Купировать болезненные ощущения помогают спазмолитические средства. Для устранения асцита и отечности других локализаций применяют мочегонные препараты.
Воспалительный процесс купируют с помощью антибактериальных средств. Чтобы восстановить функциональность кровеносных сосудов и ускорить поступление питательных веществ, принимают препараты с антиагрегантным действием.
Противовирусные средства назначают при гепатитах. Онкологические болезни лечат с помощью химиопрепаратов, лучевой терапии, в тяжелых случаях проводят хирургическое лечение.
При тяжелых осложнениях пациента переводят в палату интенсивной терапии.
Заболевания, которые проявляются гиперэхогенностью печени развиваются из-за того, что человек ведет нездоровый образ жизни. Поэтому конкретных профилактических мер не существует.
Чтобы снизить риск повышения эхогенности железы вследствие различных патологий, рекомендуется правильно питаться, чтобы поддержать работу пищеварительной системы. Следует употреблять натуральную пищу, избегать продуктов, богатых консервантами и красителями.
Важно отказаться от вредных привычек (алкоголь, курение, наркотики). Следует избегать контакта с химическими веществами, принимать лекарственные средства только по медицинским показаниям и в строго указанной дозировке.
Кроме того, человек должен соблюдать правила личной гигиены: вовремя мыть руки, иметь собственную бритву, полотенце, маникюрные предметы. Чтобы предупредить гепатит B, который провоцирует гиперэхогенность печени, необходимо вовремя делать вакцинацию.
Повышенная эхоплотность – это важный диагностический показатель, с помощью которого можно выявить диффузные изменения печеночных тканей и обнаружить новообразования. Если УЗ-сканирование показало уплотнение тканей, то необходимо провести дополнительные исследования, которые позволят уточнить характер патологии. При выявлении характерных симптомов заболеваний гепатобилиарного тракта следует посетить врача, ведь только своевременная терапия позволит предупредить опасные осложнения.
источник
Первичный рак печени по гистогенезу разделяют на гепатоцеллюлярный рак, исходящий из гепатоцитов, холангиоцеллюлярный рак или холангиокарцинома), исходящий из эпителия желчных протоков, и смешанный гепатохолангиоцеллюлярный рак. Основная доля поражений приходится на гепатоцеллюлярный рак, в то время как холангиоцеллюлярный рак считается относительно редким заболеванием и составляет около 10% всех злокачественных опухолей печени [Parkin et al., 1993].
Ультразвуковая картина при первичном раке печени весьма разнообразна. Обычно первичный рак печени характеризуется наличием объемных образований в печени, одиночных или множественных (узловая форма). Вместе с тем существует диффузная форма первичного рака печени, эхографическое изображение которой в ряде случаев напоминает цирротические изменения органа (надежные критерии дифференциальной диагностики этих заболеваний отсутствуют до настоящего времени).
Выделяют несколько типов ультразвукового изображения узловой формы первичного рака печени [Догра, Рубенс, 2005]:
1) гиперэхогенный, наиболее часто встречающийся;
Наиболее часто первичный рак печени локализуется в правой доле, в толще паренхимы. Поверхностное субкапсульное расположение встречается значительно реже. Размеры и форма первичного рака печени вариабельны. При выявлении достаточно крупных образований (более 4-5 см в диаметре) определяется увеличение размеров печени, сопровождающееся неровностью контуров в месте поражения. Отмечается аномальный ход сосудов и желчных протоков в проекции опухоли, ампутация крупных сосудистых стволов, а в ряде случаев сегментарное либо генерализованное расширение желчных протоков.
Прорастание первичного рака печени в магистральные сосуды органа в итоге приводит к нарушению печеночной гемодинамики: поражение системы воротной вены в 30-68% случаев заканчивается формированием опухоли или тромба в полости сосуда; вовлечение в неопластический процесс печеночных вен и реже нижней полой вены вызывает развитие синдрома Бадда—Киари. Злокачественные новообразования обильно кровоснабжаются. В цветовом, особенно энергетическом, допплеровском режиме может визуализироваться хаотический рисунок сосудистой сети опухоли [Митьков В.В. и др., 1999].
Ультразвуковые признаки узловой формы первичного рака печени отличаются вариабельностью и не являются патогномоничными в дифференциальной диагностике гепатоцеллюлярного рака с холангиоцеллюлярным раком.
Около половины очаговых образований при гепатоцеллюлярном раке (53%) имеют изоэхогенное изображение относительно печеночной паренхимы, при холангиоцеллюлярном раке этот признак наблюдается только у 30% больных. Гиперэхогенная картина опухоли выявлена у 40% больных с холангиокарциномами и только в 13% случаев при печеночноклеточном раке. Эхонегативные участки внутри объемных образований чаще наблюдают при гепатоцеллюлярном раке.
Нечеткость и неровность контуров более характерна для холангиоцеллюлярного рака. Вероятность диагноза холангиоцеллюлярного рака повышается, если наличие опухоли сопровождается внутрипеченочной сегментарной или генерализованной билиарной гипертензией.
Дифференциально-диагностическим признаком первичного рака печени относительно других солидных образований печени может быть эхонегативная окантовка изображений опухоли или отдельных узлов в ней (встречается одинаково часто при гепатоцеллюлярном и холангиоцеллюлярном раках: в 60-70% случаев).
Диффузная форма первичного рака печени при ультразвуковом исследовании может быть представлена 2 вариантами изображений: множественные узлы различного размера и эхогенности во всех отделах печени и крупноочаговая неоднородность печеночной паренхимы смешанной эхогенности, при которой отдельные узлы практически не дифференцируются.
В обоих вариантах печень обычно увеличена, часто с бугристыми контурами. Структура паренхимы неоднородна, по типу множественного очагового либо крупноочагового диффузного поражения. Наблюдаются выраженные нарушения сосудистого рисунка печени. При многоузловом варианте диффузной формы первичного рака печени отмечается деформация и сдавление венозных сосудов органа. Для крупноочагового диффузного поражения печени характерно обеднение сосудистого рисунка, включая крупные ветви воротной и печеночных вен, деформация и ампутация сосудов.
Изменения сосудистой архитектоники печени и хаотический рисунок сосудистой сети опухоли лучше выявляются в цветовом и особенно энергетическом допплеровском режимах. При диффузной форме первичного рака печени часто наблюдается быстрое развитие портальной и билиарной гипертензии, обусловленных выраженными нарушениями структуры печени и ее анатомических образований.
При ультразвуковом исследовании возникают сложности в дифференциальной диагностике злокачественных и доброкачественных опухолей, первичного и вторичного рака, а также злокачественных опухолей и других очаговых поражений печени (абсцесс, альвеококк).
Метастазы — наиболее часто встречаемые злокачественные опухоли печени. Могут быть одиночными и множественными (в 90% случаев). При метастатическом поражении наблюдается деформация контуров, локальное или генерализованное увеличение, очаговая неоднородность структуры печени. Одиночные метастазы приводят к локальному сдавлению и смещению сосудистого рисунка печени. Массивное очаговое поражение вызывает выраженное изменение ангиоархитектоники органа с обеднением сосудистого рисунка. Ультразвуковая картина вторичных опухолей весьма разнообразна и может быть представлена несколькими вариантами.
• Гиперэхогенный (образования с четкими контурами, повышенной эхогенности, чаще неоднородные).
Дифференциальная диагностика с гемангиомами печени, очаговой жировой инфильтрацией и очаговым фиброзом печени, первичным раком печени. Осложненными формами этого варианта эхоскопической картины вторичных опухолей, по мнению В. Догра и Д.Дж. Рубенса (2005), являются метастазы типа «бычий глаз» (гипоэхогенный центр и гиперэхогенная периферия) и «мишень» (гиперэхогенная центральная часть и гипоэхогенная периферия). В ряде публикаций эта разновидность вторичных опухолей выделяется в отдельный вариант ультразвуковой картины [Митьков В.В., Брюховецкий Ю.А, 1996). Дифференциальная диагностика практически со всеми известными очаговыми поражениями печени.
• Изоэхогенный (образования по структуре и эхогенности практически неотличимы от печеночной паренхимы). Дифференциальная диагностика с очаговой узловой гиперплазией печени, ПРП.
Имеют ряд черт, присущих опухолям: отсутствие капсулы, неоднородная внутренняя структура при полипозиционном исследовании с применением соответствующей частоты датчика в режиме двойной гармоники, отсутствие эффекта дистального псевдоусиления тканей, увеличение размеров и количества образований при динамическом исследовании в относительно короткие промежутки времени.
Дифференциальная диагностика с простыми, нагноившимися и малигнизированными кистами, некротизированным первичным раком печени, абсцессами печени, кавернозными гемангиомами, эхинококкозом.
• Смешанной эхогенности или диффузный (образования с неоднородной внутренней структурой, часто плохо дифференцируемые на фоне паренхимы печени, особенно при наличии диффузных изменений органа).
Такие осложнения описторхоза, как кисты, абсцессы и холангиогенные опухоли печени требуют динамического наблюдения либо оперативного лечения.
Существование описторхозных кист, как самостоятельного поражения печени, доказано патоморфологическими исследованиями. Описторхозные кисты развиваются у лиц с массивной и супермассивной степенью инвазии в результате длительной желчной гипертензии. Они представляют собой резко расширенные желчные ходы с сохраненной или частично разрушенной стенкой, окруженной фиброзной тканью. Содержат желчь, слизь, экссудат, яйца описторхов или самих паразитов.
Описторхозные кисты вариабельны по форме, как правило, небольших или средних размеров, чаще множественные. Обычно они расположены в периферических отделах печени, субкапсульно или по ходу портальных трактов с преимущественной локализацией в левой доле, что связано с худшими условиями желчеоттока.
Ультразвуковая картина описторхозных печеночных кист соответствует признакам простых кист: в 95,5% наблюдений это жидкостные образования с однородным анэхогенным содержимым, тонкостенные, с неровными, чаще фестончатыми контурами. В 4,1% случаев в просвете кист отмечались хлопьевидные включения, а в 2,7% наблюдений — единичные внутренние перегородки [Толкаева М.В., 1999].
В дифференциальной диагностике помогают дополнительные ультразвуковые признаки описторхозного поражения, наблюдаемые у 83% пациентов с кистами печени: повышение эхогенности стенок внутрипеченочных желчных протоков и перипортальных тканей, наличие холангиоэктазов в периферических отделах печени, увеличение желчного пузыря с внутриполостными осадочными и хлопьевидными включениями.
Описторхозные абсцессы печени относятся к редким, но наиболее тяжелым по течению и трудным для диагностики осложнениям описторхоза.
По данным Н.А. Бражниковой (1989), в общей структуре хирургических осложнений описторхоза абсцессы составляют 2,56%.
Описторхозные абсцессы обычно развиваются на фоне гнойного холангита, но в ряде случаев возникают как следствие нагноения кист печени или тромбоза сосудов портальной системы.
Существует два типа ультразвукового изображения гнойников при описторхозе [Толкаева М.В., 1999].
• Абсцессы I типа. Располагаются в задних сегментах правой доли печени (S6-S7) и являются следствием локального нарушения дренирования сегмента или субсегмента органа. Представляют собой крупные неоднородные фрагменты печеночной паренхимы повышенной эхогенности без четких границ, от 6,5 до 9,0 см в диаметре, соответствующие зоне воспалительной инфильтрации. Участки деструкции внутри инфильтрата определяются в виде небольших очагов пониженной плотности или жидкостных включений неправильной, иногда древовидной формы с размытыми контурами.
Описторхозные абсцессы I типа при адекватной консервативной терапии не нуждаются в оперативном лечении. Дифференциальная диагностика с пиогенными абсцессами может вызывать затруднения.
• Абсцессы II типа. Имеют холангиогенное происхождение, развиваются на почве холангиоэктазов вследствие желчной гипертензии и гнойного холангита. Представляют собой множественные локально расширенные внутрипеченочные желчные протоки с утолщенными и уплотненными стенками на фоне общего повышения эхогенности ткани печени вследствие ее воспалительной инфильтрации. В просвете холангиоэктазов определяется слабоэхогенное содержимое, обусловленное гноем и детритом.
Для абсцессов II типа характерна множественная локализация в обеих долях печени, небольшие размеры, быстрое развитие печеночной недостаточности. Холангиогенные абсцессы требуют экстренного хирургического вмешательства. Отсутствие своевременного лечения (причиной чего может быть трудность диагностики) приводит к перфорации абсцессов с развитием гнойного перитонита, поддиафрагмальных и подпеченочных абсцессов, забрюшинных флегмон. Описторхозные абсцессы II типа эхоскопически не имеют существенных отличий от холангитических абсцессов непаразитарной этиологии.
Наиболее серьезное осложнение длительно существующего описторхоза — первичный рак печени. В регионах, эндемичных по описторхозу, частота первичного рака печени в 3—9 раз выше, чем на остальных территориях [Шайн А.А., 1972]. Преобладающей формой первичного рака печени при описторхозе является холангиоцеллюлярный рак. Развитие холангиоцеллюлярного рака — многофакторный процесс, при котором паразиты играют роль стимуляторов злокачественного роста.
В зависимости от уровня поражения желчных протоков у больных описторхозом, существует 3 типа эхоскопической картины холангиоцеллюлярного рака печени [Толкаева М.В., 1999].
• Опухоли внутрипеченочной локализации. Развиваются из мелких внутрипеченочных желчных протоков и характеризуются диффузно-инфильтративными изменениями паренхимы периферических отделов печени. Визуализируются в виде фрагментов гиперэхогенной ткани сглаженной структуры, без четких границ, с внутренними мелкими очагами пониженной или повышенной плотности и кальцинатами.
Часто сопровождаются мелкими холангиоэктазами в периферических отделах печени в зоне поражения. Дополнительный признак описторхозной инвазии — выраженные перидуктальные фиброзноинфильтративные изменения тканей, местами с элементами обызвествления. Опухоли внутрипеченочной локализации при описторхозе наиболее трудны для ультразвуковой диагностики в связи с диффузно-инфильтративным характером роста и невозможностью определения истинных границ поражения.
• Опухоли с поражением ворот печени (центральная локализация). Характеризуются наличием в области портальных ворот печени объемного образования небольших размеров (до 3—5 см), без четких контуров, гипер-, изо- или гипоэхогенного относительно печеночной паренхимы. Сопровождаются обструкцией желчных протоков в зоне поражения и расширением проксимальной части внутрипеченочных желчных протоков.
• Опухоли с поражением дистальных желчных протоков. Для холангиоцеллюлярного рака характерно длительное бессимптомное течение заболевания. Сложности визуализации опухолей при ультразвуковом исследовании определяют позднюю диагностику. К моменту постановки диагноза у 85,7% больных имеется метастатическое поражение печени и лимфатических узлов.
Ультразвуковое исследование благодаря своей неинвазивности, информативности и точности получаемой информации является ценнейшим диагностическим методом, дающим возможности в большинстве случаев верифицировать диагноз очагового поражения печени до такой степени достоверности, что использование других диагностических методов становится необязательным. Сочетание ультразвукового метода исследования с допплерографией позволяет выяснить взаимоотношения патологического очага с сосудисто-протоковыми структурами печени и достаточно точно планировать объем и характер предстоящего оперативного вмешательства.
источник