Обезвреживание веществ в печени заключается в их химической модификации, которая обычно включает две фазы. В первой фазе вещество подвергается окислению, восстановлению, гидролизу, в результате образуются группы –ОН, –СООН, –SH, –NН2 и некоторые другие. Во второй фазе к этим группам присоединяется какое-либо вещество – глюкуроновая кислота, серная кислота, глицин, глутамин, ацильный остаток (реакции конъюгации). В некоторых случаях обезвреживание включает только одну фазу – первую или вторую. Многие вещества частично или полностью выводятся вообще без всяких изменений. Главная роль в реакциях первой фазы обезвреживания принадлежит микросомальным ферментам (монооксигеназам). Основным компонентом микросомальной системы окисления является цитохром Р450. В эндоплазматическом ретикулуме гепацитов имеется много изоформ Р450; все они характеризуются широкой субстратной специфичностью, но все же различаются по специфичности. Они могут катализировать не только гидроксилирование, но и реакции других типов. В реакциях используются НАДФ·Н и молекулярный кислород.
Гидроксилирование: R–Н ® R–ОН
Эпоксидирование: R–CН=СН–R’ ® R–CH–CH–R’
Дезалкилирование: RОСН3 ® RОН + Н2С=О
Восстановление нитросоединений: RNО2 ® RNH2
Примером реакций первой фазы обезвреживания является гидроксилирование бензола:
Наиболее распространённая реакция конъюгации – присоединение глюкуроновой кислоты с образованием глюкуронида. Донором глюкуроновой кислоты служит УДФ-глюкуронат (УДФГК); реакция катализируется глюкуронилтрансферазой – интегральным белком эндоплазматического ретикулума:
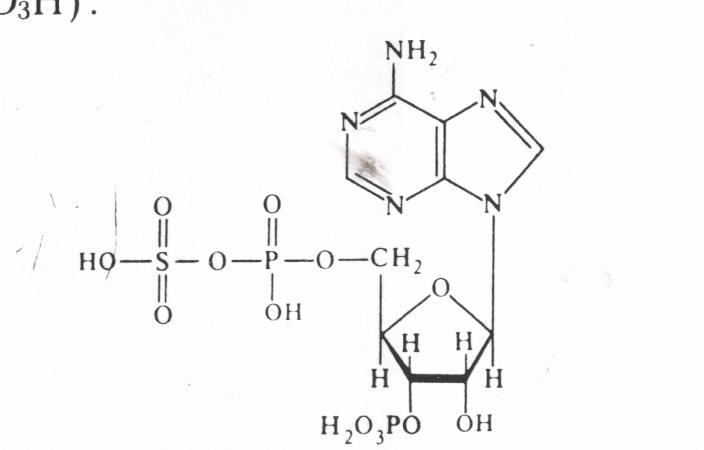
В реакции конъюгации с серной кислотой донором остатка серной кислоты служит 3′-фосфоаденозин-5-фосфосульфат (ФАФС, ФАФ- SO3Н):
 |
Образование конъюгата с фенолом (фенилсульфата) происходит следующим образом:
В реакциях окисления и конъюгации в молекулах обезвреживаемых веществ образуются гидрофильные группы, вещество становится более растворимым в воде, что облегчает его выведение из организма. Кроме того, химическая модификация токсичных веществ, как правило, снижает их токсичность.
В результате гнилостных процессов, протекающих в кишечнике, из тирозина образуются фенол и крезол, а из триптофона — скатол и индол. Эти вещества всасываются и с током крови поступают в печень, где обезвреживаются путем образования образования соединений с серной или глюкуроновой кислотой, точнее, с их активными формами: ФАФС и УДФГК.
Аспирин (ацетилсалициловая кислота) широко применяется как противовоспалительное средство, выводится после конъюгации с глюкуроновой кислотой или глицином, а также в форме гентизиновой кислоты. В результате подобных биохимических реакций обычно происходит инактивация лекарственных веществ (например, бензодиазепинов). Однако некоторые метаболиты бывают активными (метаболит кортизона кортизол, преднизона — преднизолон).
Некоторые вещества (барбитураты, галоперидол) индуцируют микросомальные ферменты печени, особенно цитохром Р450; другие вещества (хлорамфеникол, аллопуринол) ингибируют их. Этанол может оказывать оба эффекта. Одновременный прием двух препаратов, метаболизируемых одними и теми же микросомальными ферментами, может привести к усилению или ослаблению фармакологического действия одного из них или обоих.
Снижение активности микросомальных ферментов может привести к замедлению инактивации и элиминации некоторых лекарственных препаратов (фенобарбитал, глюкокортикоиды, тетрациклины, триметоприм) и многих других. Это ведет к снижению терапевтической дозы и терапевтического диапазона.
Механизмы, ответственные за элиминацию лекарственных веществ, могут привести и к образованию гепатотоксичных соединений. Например, при метаболизме парацетамола микросомальными ферментами печени образуется сильнодействующий свободный радикал, который может необратимо инактивировать многие ферменты и другие белки, связываясь с их сульфгидрильными группами. В норме токсическое действие этого радикала предотвращается реакцией с глутатионом. Однако при передозировке парацетамола или поражении печени запасы глутатиона в гепатоцитах быстро истощаются, и избыток метаболита может привести к инактивации клеточных белков и обширному некрозу гепатоцитов. При передозировке парацетамола необходимо быстро ввести ацетилцистеин — вещество, богатое сульфгидрильными группами.
Контрольные вопросы
1. Дайте характеристику химическому составу печени.
2. Какую роль играет печень в углеводном и липидном обмене?
3. Какие реакции метаболизма аминокислот и белков протекают в печени?
4. В чем заключается детоксицирующая функция печени?
5. Каков механизм обезвреживания ксенобиотиков в печени?
6. Какова роль печени в метаболизме билирубина?
7. Что такое прямой и непрямой билирубин?
8. Перечислите известные Вам виды желтух и их симптомы.
9. Какие анализы позволят отличить механическую желтуху от гемолитической?
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8582 — 

87.119.242.255 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
120. Печеночная недостаточность. Нарушение метаболизма, барьерной и дезинтоксикационной функции печени. Печеночная кома.
Недостаточность функций печени в организме проявляется в нарушении обмена веществ, расстройстве желчеобразования, понижении барьерной функции печени, изменении состава и свойств крови, изменении функции нервной системы, нарушении водного обмена. Причины недостаточности печени: -бактерии (стрептококк, стафилококк, брюшнотифозная палочка и др.), вирусы (вирусы гепатитов А, В, С, Д, Е, энтеровирусы, вирус инфекционного мононуклеоза и др.), спирохеты; -промышленные яды (фосфор, ртуть, свинец, марганец, бензол и др.); -лекарственные вещества (барбитураты, сульфаниламиды, антибиотики и др.); -растительные яды (например, мускарин, афалотоксин, и др.) -как следствие при лучевой болезни; -длительное употребление алкоголя и др.
Дистрофия печени — это количественные и качественные структурные изменения в клетках и/или межклеточном веществе печени, обусловленные нарушением обменных процессов. При дистрофиях в результате нарушения трофики в клетках или в межклеточном веществе накапливаются различные продукты обмена (белки, жиры, углеводы, минералы, вода). Морфологическая сущность дистрофий выражается в: — увеличении или уменьшении количества каких-либо веществ, содержащихся в организме в норме; — изменении качества, т. е. физико-химических свойств веществ, присущих организму в норме; — появлении обычных веществ в необычном месте; — появлении и накоплении новых веществ, которые не присущи для него в норме. Паренхиматозная жировая дистрофия — это структурные проявления нарушения обмена цитоплазматических липидов, которые могут выражаться в накоплении жира в свободном состоянии в клетках, где он не обнаруживается в норме. Жировая дистрофия печени проявляется резким увеличением содержания и изменением состава жиров в гепатоцитах. Причина жировой дистрофии печени — накопление триглицеридов в цитоплазме клеток печени — возникает в результате нарушения метаболизма при следующих условиях: — когда увеличивается мобилизация жиров в жировой ткани; — когда скорость преобразования жирных кислот в триглицериды в клетке печени увеличена из-за повышенной активности соответствующих ферментных систем; — когда уменьшено окисление триглицеридов до ацетил-КоА и кетоновых тел в органах; — когда синтез белков — акцепторов жиров недостаточен. Гепатозы – группа заболеваний печени, сопровождающаяся дистрофией паренхимы без выраженной мезенхимально-клеточной реакции. Острый гепатоз
Цирроз печени – хроническое прогрессирующее заболевание, характеризующееся нарастающей печеночной недостаточностью в связи с дистрофией печеночных клеток, рубцовым сморщиванием и структурной перестройкой печени.
Нарушение барьерной и дезинтоксикационной функций печени. Эти функции печени достигаются благодаря совершающимся в ней химическим процессам. Наиболее важные из них следующие: -ацетилирование – процесс происходит при помощи коэнзима А с участием АТФ; -окисление – при недостаточности печени этот процесс понижен, не происходит окисление аминогрупп при помощи аминооксидаз до альдегидов и соответствующих кислот; -метилирование – резко изменяется при недостаточности функции печени, в частности образование адреналина, креатина, метилникотинамида из метильных групп, донорами которых являются метионин, холин, бетаин; -образование парных соединений – понижено образование соединений с глюкуроной кислотой, гликоколом, цистеином и серной кислотой; уменьшается также образование ароматических кислот и спиртов (фенол, бензойная и салициловая кислоты, фенолфталеин, ментол, камфора) в соединении с глюкуроновой кислотой. Поражение клеток ретикулоэндотелиальной системы печени приводит к нарушению задержки, переваривания и нейтрализации многих МО, их токсинов и различных коллоидных соединений. Печеночная кома – токсическое повреждение мозга вследствие тяжелых повреждений печени. Характеризуется расстройствами психики, сознания, нервной регуляции движений. Обусловлена накоплением в крови токсических веществ, образующихся в кишечнике в результате разложения белка ферментами бактерий. У здоровых людей эти вещества, к числу которых принадлежат аммиак, амины, фенолы, всасываясь в кровь, обезвреживаются в печени. В случае повреждения печени их концентрация в крови сильно возрастает. В развитии печеночной комы выделяют стадии прекомы, угрожающей комы и собственно комы. Различают также печеночно-клеточную (эндогенную) кому, возникающую вследствие массивного некроза паренхимы; портокавальную (обходную, шунтовую, экзогенную) кому, обусловленную существенным исключением печени из обменных процессов вследствие наличия выраженных портокавальных анастомозов, и смешанную кому, встречающуюся главным образом при циррозах печени. В прекоматозный период обычно отмечается прогрессирующая анорексия, тошнота, уменьшение размеров печени, нарастание желтухи, гипербилирубинемия, увеличение содержания желчных кислот в крови. В дальнейшем нарастает нервно-психические нарушения, замедление мышления, депрессия, иногда и некоторая эйфория. Характерна неустойчивость настроения, раздражительность, нарушается память, сон, повышаются сухожильные рефлексы, характерен мелкий тремор конечностей. Развивается азотемия. При тяжелых необратимых изменениях печени наступает собственно кома. В период комы возбуждение сменяется угнетением (ступор) и прогрессирующим нарушением сознания вплоть до полной потери его. Развиваются менигеальные явления, патологические рефлексы, двигательное беспокойство, судороги. Нарушается дыхание (типа Куссмауля, Чейна-Стокса); пульс малого наполнения, аритмичный, имеет место гипотермия тела. Лицо больного осунувшееся, конечности холодные, изо рта и от кожи исходит характерный сладковатый печеночный запах, усиливаются геморрагические явления. Повышается СОЭ, уровень остаточного азота и аммиак в сыворотке кроаи, имеют место гипокалиемия и гипонатриемия, метаболический ацидоз. В терминальной фазе кривая ЭЭГ уплощается.
источник
Кровь воротной вены, поступающая из желудочно-кишечного тракта, содержит различные токсические вещества, для которых печень служит барьером, где они не только задерживаются, но и обезвреживаются. В печени происходит обезвреживание токсических веществ путем превращения их в нетоксические соединения и выведения из организма с помощью ферментов, осуществляющих окисление, восстановление, дезаминирование, гидролиз, метилирование и т. д.
Для оценки обезвреживающей функции печени проведите пробу Квика-Пытеля с нагрузкой бензойнокислым натрием. Препарат, принятый внутрь, соединяется в печени с глицином под влиянием гиппуразы, образуя гиппуровую кислоту, которая выводится с мочой. Натощак больной принимает 6 г бензойнокислого натрия в 50 мл воды, после чего каждые 4 часа собирает мочу, в которой определяется количество гиппуровой кислоты. В норме выделяется не менее 3 г кислоты, что соответствует 70—85% от введенного бензойнокислого натрия. При поражении паренхимы печени синтез гиппуровой кислоты нарушается и выделение ее замедляется. Снижение синтеза гиппуровой кислоты Вы можете выявить у больных острым гепатитом в разгар болезни, хроническим гепатитом и циррозом печени. При механической желтухе проба не изменяется.
Функциональная проба с бромсульфалеином. Бромсульфалеин вводится внутривенно 5 мг/кг, задержка в крови бромсульфалеина более 5% за 45 мин (норма) характерна для нарушенной секреторной функции печени: острый и хронический гепатит, цирроз, токсическое и медикаментозное поражение печени, тиреотоксикоз, алкоголизм, тяжелые анемии, пневмония, малярия, инфекционные заболевания с поражением печени, холестаз, иногда при беременности.
Суммируйте патологически измененные результаты проб в биохимические синдромы, характерные для различных процессов.
Синдром цитолиза (синдром нарушения целостности гепатоцитов, нарушение проницаемости) развивается при вирусном гепатите и других острых повреждениях печени (лекарственных, токсических), хроническом активном гепатите и циррозе печени, при быстро развивающейся и длительной подпеченочной желтухе. Наблюдается повышение активности индикаторных ферментов: ACT, АЛТ, ЛДГ4,5, специфических печеночных ферментов: альдолазы; органеллоспецифических ферментов—ферментов гепатоцитов, локализованных в митохондриях глутаматдегидрогеназы, билирубина, главным образом конъюгированного, повышено содержание в сыворотке крови железа и витамина В 12.
Синдром холестаза (экскреторно-билиарный) обусловлен нарушением желчевыделительной функции печеночных клеток с нарушением образования желчной мицеллы и поражением мельчайших желчных ходов при внутрипеченочном холестазе. Повышение активности экскреторных ферментов — ЩФ, лейцинаминопептидазы, гаммаглютамилтранспептидазы; гиперхолестеринемия, повышение фосфолипидов сыворотки крови, бета-липопротеидов, гипербилирубинемия.
Воспалительный синдром (раздражения печеночного ретикулоэндотелия) обусловлен сенсибилизацией клеток иммунокомпетентной ткани и активацией ретикулогистиоцитарной системы. При этом повышается уровень гамма-глобулинов сыворотки крови, часто с гиперпротеинемией, изменяется белково-осадочная проба (тимоловая, Вельтмана).
Синдром печеночной (гепатоцеллюлярной) недостаточности: обусловлен нарушением синтетической функции печени. Понижается активность холинэстеразы, уменьшается в сыворотке крови протромбин, общий белок, особенно альбумины, холестерин. Гипербилирубинемия.
1. Больная 21 года жалуется на периодически возникающие схваткообразные боли в правом подреберье, возникающие при физических и эмоциональных перенапряжениях, в предменструальный период, не имеют четкой связи с приемом пищи, купируются самостоятельно в течение 5—10 мин. Больная в течение 2 лет лечилась самостоятельно приемом желчегонных средств, от чего боли усиливались. При поступлении кожные покровы чистые, обычной окраски. Сердце и легкие без особенностей. Язык чистый, влажный. Живот мягкий, умеренно болезненный в правом подреберье, больше в проекции желчного пузыря. Край печени у реберной дуги, острый, безболезненный. Желчный пузырь не пальпируется. Симптомы Ортнера, Мюсси, Мерфи отрицательны. Анализы крови, мочи в норме. Проведено фракционное дуоденальное зондирование. После поступления оливы в 12-перстную кишку получено 5 мл дуоденальной желчи, после чего выделение желчи прекратилось. Интрадуоденально введено 40 мл 33% сернокислой магнезии. Время закрытого сфинктера Одди 30 мин. После открытия сфинктера в течение 3 мин получено 4 мл золотисто-желтой желчи, после чего в течение 10 мин выделилось 80 мл оливкового цвета желчи. Далее выделялась золотисто-желтая желчь. При микроскопическом исследовании в оливкового цвета желчи обнаружены 2-3 лейкоцита в поле зрения, в золотисто-желтой — 0-1, слизи нет.
Имеются ли нарушения функции желчевыводящих путей? О каком заболевании можно думать?
2. Больная 35 лет жалуется на ноющие боли в правом подреберье, без иррадиации, беспокоящие больную практически постоянно в течение полугода, усиливающиеся после приема жирной, жареной пищи, купирующиеся самостоятельно. При поступлении кожный покров обычной окраски. Со стороны сердечной, легочной системы патологии не выявлено. Язык густо обложен желтым налетом. Живот мягкий, болезненный в правом подреберье. Край печени у реберной дуги, острый ровный, безболезненный. В анализе крови лейкоцитов 8 тыс., СОЭ — 22 мм/час. Температура тела 37,4-37,2. Проведено фракционное дуоденальное зондирование. После поступления оливы в 12-перстную кишку получено в течение 20 мин 24 мл янтарного цвета желчи, после чего выделение желчи прекратилось. Интрадуоденально введено 40 мл 33% сернокислой магнезии. Время закрытого сфинктера Одди 5 мин, после чего в течение 18 мин выделилось 12 мл золотисто-желтого цвета желчи, далее в течение 1 часа 20 мин получено 124 мл светло-коричневого цвета желчи, прозрачной, с большим количеством хлопьев слизи. Далее выделялась золотисто-желтая желчь. Для уточнения полноты опорожнения желчного пузыря интрадуоденально введено 60 мл 40% глюкозы. Время закрытого сфинктера Одди 6 мин, после чего в течение 20 мин получено 38 мл густой темно-коричневого, почти черного цвета желчи. При микроскопии в желчи темно-коричневого цвета и полученной после введения глюкозы обнаружены лейкоциты в слизи до 100 в п/з, высокий призматический эпителий покрывает все поле зрения, много кристаллов холестерина, билирубината кальция. Лямблии покрывают все поле зрения.
Имеются ли нарушения функции желчевыводящих путей? О какой патологии можно думать?
3. Больная Е. 42 лет поступила в клинику с жалобами на сильные приступообразные боли в правом подреберье, иррадиирующие в правую лопатку, челюсть, в правую надключичную область, возникшие за 6 часов до поступления в стационар, не купирующиеся спазмолитиками, анальгетиками, возникшие после употребления жирной, жареной пищи. Считает себя больной около 2 лет, когда впервые стали беспокоить схваткообразные боли средней интенсивности в правом подреберье при беге, тряской езде, после употребления жареной пищи. Соблюдала диету нерегулярно, за медицинской помощью не обращалась. При поступлении состояние средней тяжести, кожные покровы бледные. Склеры субиктеричны. Со стороны легочной системы патологии не выявлено. Тоны сердца приглушены, единичные экстрасистолы. Пульс 90 в мин, А/Д 180/100 мм рт. ст. Живот вздут, болезненный в правом подреберье, отмечается напряжение правой прямой мышцы живота. Симптомы Ортнера, Мюсси, Мерфи положительны, отмечается болезненность в точке VIII и IX грудных позвонков, XI ребра. Край печени на 2 см выступает из-под реберной дуги, болезненный. Температура тела 38,6. В анализе крови лейкоцитов 16 тыс., СОЭ 25 мм/час. Моча цвета “пива”. Биохимическое исследование крови: билирубин повышен за счет прямого, альдолаза 5 ед. Проведено в/в капельное введение спазмолитиков, анальгетиков, дезинтоксикационная терапия, боли купировались. Проведено фракционное дуоденальное зондирование: после поступления оливы в 12-перстную кишку получено 12 мл золотисто-желтой желчи. Интрадуоденально введено 40 мл 33% сернокислой магнезии. Время закрытого сфинктера Одди 8 мин. После открытия сфинктера в течение 30 мин выделялась золотисто-желтая желчь по 3-5 мл/5 мин. Проведена новокаиновая проба, после введения новокаина скорость возросла до 15 мл/5 мин. В течение 40 мин получено 30 мл золотисто-желтой желчи. Повторно интрадуоденально введено 40 мл 33% сернокислой магнезии, однако продолжала выделяться золотисто-желтая желчь.
Имеются ли нарушения функции желчевыводящих путей? Назовите их. О каком заболевании можно думать? Какие необходимо провести исследования для уточнения диагноза?
4. Больная 38 лет поступила в стационар с жалобами на постоянные ноющие боли в правом подреберье, отсутствие аппетита, тошноту, неустойчивый стул (чередование поносов и запоров). В анамнезе болезнь Боткина.
При поступлении состояние относительно удовлетворительное. Кожный покров и склеры иктеричны, на коже спины “сосудистые звездочки”. Печень по Курлову 15х14х9 см. Край печени выступает из-под реберной дуги на 6 см, закруглен, плотный, умеренно болезненный при пальпации. Селезенка не увеличена.
В крови: повышен билирубин, реакция прямая. Фибриноген плазмы повышен. Общий белок крови — снижен, альбумины — 52%, альфа-2-глобулины — 11,9%, гамма-глобулины — 30,1%. АЛТ повышена. Тимоловая проба 8 ед.
Выявите, есть ли признаки нарушения функции печени и какие. Какие данные говорят об обострении заболевания? Какие биохимические синдромы у данного больного, для какого процесса они характерны?
5. Больной Н. 42 лет, шофер, поступил с жалобами на общую слабость, тошноту, ноющие боли в правом подреберье, увеличение живота, потерю аппетита, похудание. Считает себя больным около года, в течение 10 лет систематически злоупотреблял алкоголем.
При обследовании: резко пониженного питания, кожные покровы слабо желтушны. Живот значительно увеличен в размере, в брюшной полости определяется свободная жидкость. Венозная сеть вокруг пупка расширена. Печень выступает на 3 см из-под реберной дуги, несколько болезненна при пальпации. Билирубин крови повышен, реакция прямая. Общий белок — снижен, альбумины — 61%, глобулины — 39%, гамма-глобулины — 26%. Протромбиновый индекс — 61%. Проба Квика-Пытеля — 40%. На сканограмме с золотом — 198 печень увеличена в размерах, штриховка значительно разрежена, селезенка накапливает значительное количество радиоактивного изотопа, увеличена.
Есть ли признаки нарушения функции печени и какие? О какой патологии можно думать?
ТЕМА: СИНДРОМЫ ПАРЕНХИМАТОЗНОГО ПОРАЖЕНИЯ ПЕЧЕНИ
Василенко В. X. Пропедевтика внутренних болезней. — М., 1989, с. 356-363.
Маев И.В. Учебно-методическое пособие по методам исследования больного. — МГМСУ, 1999, с. 43-50.
Воробьев Л. П., Байкова Д. А. Методы исследования больных с заболеваниями органов пищеварения: Методические указания. — М., 1984, с. 19-20.
Учебно-методическое пособие по функциональным методам исследования в клинике внутренних болезней. — М., 1976.
Среди патологии печени ведущее место принадлежит синдромам паренхиматозного поражения печени (хроническим гепатитам и циррозам). Умение обследовать больных, а также использовать данные лабораторных и инструментальных методов исследования помогает в диагностике заболеваний печени.
Научиться обследованию больных гепатитами и циррозом, выявлению основных симптомов заболеваний и оценке их, умению расшифровать данные лабораторных и инструментальных методов, постановке диагноза.
На основании опроса, общего осмотра и осмотра живота, пальпации живота, перкуссии печени и селезенки, дополнительных методов исследования студент должен уметь:
Выделить основные жалобы у больных хроническим гепатитом и циррозом, детализировать их.
Провести общий осмотр, осмотр полости рта, живота, провести пальпацию живота, определить диагностическое значение выявленных изменений.
Провести перкуссию и пальпацию печени и селезенки, определить их диагностическое значение.
Оценить данные нарушения билирубинового, белкового, липидного, углеводного, ферментативного обмена.
Оценить результаты дополнительных методов исследования — радиоизотопных и ультразвуковых.
Необходимая предварительная теоретическая подготовка
Знание анатомии и топографии органов пищеварения (кафедра нормальной анатомии).
Знание патологической физиологии органов пищеварения (кафедра патологической анатомии).
Умение провести расспрос, осмотр и пальпацию живота больных с заболеваниями органов пищеварения (кафедра пропедевтики внутренних болезней).
источник
Эта функция состоит в инактивации и выведении лекарственных препаратов (например, сульфаниламидов, антибиотиков и др.), гормонов, вредных веществ: аммиака, индола, скатола, фенола, алкоголя, который метаболизируется в основном в печени, а затем выводится с мочой и калом.
Биотрансформация лекарственных препаратов в печени
Пройдя через стенку желудка и кишечника, лекарственные препараты, прежде чем попасть в системное кровообращение, через портальную кровеносную систему проникают в печень, где они подвергаются метаболическим превращениям под действием ферментативных систем печени («эффект первичного превращения»). Поэтому дозы некоторых препаратов (пропранолол, аминазин, опиаты) при их приеме через желудочно-кишечный тракт должны быть больше, чем при внутривенном введении для достижения необходимого эффекта.
Поскольку лекарства еще не попали в системное кровообращение, их первичные превращения в печени называют пресистемным метаболизмом, интенсивность которого зависит от скорости кровотока через печень. Для оценки пресистемного метаболизма используют формулу,
где f – часть принятой внутрь дозы, достигающей общего кровотока; Сlобщ – общий клиренс препарата; V – скорость печеночного кровотока.
Все лекарственные вещества делятся на две группы:
1. с высоким печеночным клиренсом
2. низким печеночным клиренсом.
Для препаратов 1-й группы характерна высокая степень их экстракции гепатоцитами из крови. Способность печени метаболизировать эти препараты зависит от кровотока печени. Печеночный клиренс препаратов 2- й группы зависит преимущественно от емкости ферментативных систем печени, под действием которых происходят превращения лекарственных веществ, и от скорости их связывания с белками плазмы крови (дифенин – высокая скорость связывания, теофиллин, парацетамол – низкая).
Биотрансформация лекарственных препаратов проходит в две фазы:
1-я фаза – окисление, гидроксилирование – это микросомальные и немикросомальные реакции, в результате которых образуются группы –ОН, –СООН, –Н, Н2;
2-я фаза – соединение этих веществ с глюкуроновой кислотой, сульфатами, глицином и образованием водорастворимых конъюгатов, которые легко выводятся из организма с калом и мочой. Таким путем удаляются эстрогены, прогестерон, наркотики, амидопирин, салицилаты, антибиотики и другие препараты.
Многие лекарственные вещества после их биотрансформации в печени в виде метаболитов или в неизмененном виде с помощью активных транспортных систем экскретируются в желчь. Часть этих веществ выводится с калом, другая, под действием ферментов желудочно-кишечного тракта и бактериальной микрофлоры превращается в соединения, которые вновь реабсорбируются плазмой крови и попадают снова в печень, где они проходят процесс метаболических превращений или цикл энтерогепатической циркуляции.
Гепатотропные средства
Лекарственные препараты, применяемые для лечения заболеваний печени и желчевыводящих путей, в настоящее время делят на три группы:
3. холелитолитические средства.
В свою очередь, в группу желчегонных входят препараты, усиливающие образование желчи и желчных кислот (холеретика или холесекретика – от греч. chole – желчь, ereto – раздражать), и препараты, способствующие выделению желчи из желчного пузыря в 12-перстную кишку (холагога или холекинетика – от греч. chole – желчь, ago – вести, гнать).
К холеретикам относятся препараты, содержащие желчные кислоты и желчь: аллохол, ли обил, холензим и др., а также средства растительного происхождения (цветки бессмертника, кукурузные рыльца и др., а также ряд синтетических препаратов – оксафенамид, циквалон).
Механизм действия холеретиков основан на раздражении слизистой кишечника и паренхимы печени, усилении моторики и секреции желудочно-кишечного тракта, что стимулирует образование желчи, а также на повышении осмотического градиента между желчью и кровью, который способствует фильтрации в желчные капилляры воды
и электролитов, предупреждает образование желчных камней.
Холекинетики действуют на тонус желчного пузыря, желчных путей и сфинктера Одди.
Способствуют опорожнению желчного пузыря: магния сульфат, барбарис и др. Расслабление тонуса желчных путей вызывают такие спазмолитики, как папаверин, но-шпа и др. Кроме того, желчегонные препараты оказывают гепатопротекторное действие, облегчая отток желчи, уменьшая воспалительный процесс в гепатоцитах.
К гепатопротекторам относятся препараты (легалон, лив-52, эссенциале и др.), повышающие устойчивость печени к патологическим воздействиям, способствующие восстановлению активности ее ферментативных систем, ингибирующие перекисное окисление липидов, – это витамины группы Р (рутин, кварцетин).
Холелитолитические средства – это производные дезоксихолевой кислоты, снижающие содержание холестерина в желчи и растворяющие холестериновы
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
источник
Кровь воротной вены, поступающая из желудочно-кишечного тракта, содержит различные токсические вещества, для которых печень служит барьером, где они не только задерживаются, но и обезвреживаются. В печени происходит обезвреживание токсических веществ путем превращения их в нетоксические соединения и выведения из организма с помощью ферментов, осуществляющих окисление, восстановление, дезаминирование, гидролиз, метилирование и т. д.
Для оценки обезвреживающей функции печени используется проба Квика-Пытеля с нагрузкой бензойнокислым натрием. Препарат, принятый внутрь, соединяется в печени с глицином под влиянием гиппуразы, образуя гиппуровую кислоту, которая выводится с мочой. Натощак больной принимает 6 г бензойнокислого натрия в 50 мл воды, после чего каждые 4 часа собирает мочу, в которой определяется количество гиппуровой кислоты. В норме выделяется не менее 3 г кислоты, что соответствует 70—85% от введенного бензойнокислого натрия. При поражении паренхимы печени синтез гиппуровой кислоты нарушается и выделение ее замедляется. Снижение синтеза гиппуровой кислоты можно выявить у больных острым гепатитом в разгар болезни, хроническим гепатитом и циррозом печени. При механической желтухе проба не изменяется.
Функциональная проба с бромсульфалеином. Бромсульфалеин вводится внутривенно 5 мг/кг, задержка в крови бромсульфалеина более 5% за 45 мин (норма) характерна для нарушенной секреторной функции печени: острый и хронический гепатит, цирроз, токсическое и медикаментозное поражение печени, тиреотоксикоз, алкоголизм, тяжелые анемии, пневмония, малярия, инфекционные заболевания с поражением печени, холестаз, иногда наблюдается и при беременности.
Синдром цитолиза(синдром нарушения целостности гепатоцитов, нарушение проницаемости) развивается при вирусном гепатите и других острых повреждениях печени (лекарственных, токсических), хроническом активном гепатите и циррозе печени, при быстро развивающейся и длительной подпеченочной желтухе. Наблюдается повышение активности индикаторных ферментов:ACT, АЛТ, ЛДГ4,5, специфических печеночных ферментов: альдолазы; органеллоспецифических ферментов—ферментов гепатоцитов, локализованных в митохондриях глутаматдегидрогеназы, билирубина, главным образом конъюгированного, повышено содержание в сыворотке крови железа и витамина В12.
Синдром холестаза (экскреторно-билиарный)обусловлен нарушением желчевыделительной функции печеночных клеток с нарушением образования желчной мицеллы и поражением мельчайших желчных ходов при внутрипеченочном холестазе. Повышение активности экскреторных ферментов — ЩФ, лейцинаминопептидазы, гаммаглютамилтранспептидазы; гиперхолестеринемия, повышение фосфолипидов сыворотки крови, ß-липопротеидов, гипербилирубинемия.
Воспалительный синдром (раздражения печеночного ретикулоэндотелия)обусловлен сенсибилизацией клеток иммунокомпетентной ткани и активацией ретикулогистиоцитарной системы. При этом повышается уровень γ-глобулинов сыворотки крови, часто с гиперпротеинемией, изменяется и белково-осадочные пробы (тимоловая, Вельтмана).
Синдром печеночной (гепатоцеллюлярной) недостаточности: обусловлен нарушением синтетической функции печени. Понижается активность холинэстеразы, уменьшается в сыворотке крови протромбин, общий белок, особенно альбумины, холестерин. Наблюдается также и гипербилирубинемия.
На основании комплексной оценки клинико-биохимических показателей возможно определение тяжести течения поражения печени.
Определение степени тяжести цирроза печени по клинико-функциональным критериям (шкала Child—Pugh)
источник
ДЕТОКСИКАЦИОННАЯ ФУНКЦИЯ ПЕЧЕНИ
1) Токсические вещества в печень поступают по портальной системе. В результате их поступления происходит спазм печеночных жомов и тогда поступление токсических веществ ограничено. В печени активируется кровообращение, тонус сосудов снижается. В результате усиливается трофика гепатоцитов → они начинают фагоцитировать → выделяют ферменты и инактивирующие факторы.
2) Токсические вещества раздражают хемо- и осморецепторы воротной вены → ↑ с-за вазопрессина (задержка воды, ↑ ОЦК – поступление межтканевой жидкости в кровь) → разбавление концентрации токсических веществ.
1) Дезинтоксикационная функция гепатоцитов: саркоплазматический ретикулум и митохондрии – активация окислительно-восстановительных процессов (ацетилирование, метилирование, глюкоронирование; лизосомы гепатоцитов активируют гидролазы, протеазы → происходит расщепление токсических веществ и они выделяются с желчью.
Субстратная адаптация сопровождается активацией синтеза ферментов.
Пр. Если поступает токсическое вещество (алкоголь), то происходит расход ферментов, расщепляющих алкоголь. Происходит растормаживание гена, ответственного за синтез этого фермента при частом потреблении.
3) Гормональная. При приеме токсических веществ активируется синтез адаптивных гормонов (катехоламинов, глюкокортикостероидов). Это приводит к активации неспецифической резистентности организма.
Холемия – наличие желчных кислот в крови.
Возникает при механической и паренхиматозной желтухе.
Токсическое действие желчных кислот на ЦНС => угнетение, преобладают процессы торможения. Больной апатичен, плохо вступает в контакт, плохо реагирует на события окружающей среды, замкнут.
Токсическое действие желчных кислот на дыхательную систему => угнетение дыхательного центра
На ССС, т.к. непосредственно действуют на проводящую систему и инактивируют фермент холинэстеразу => накопление Ацх → брадикардия, ↓ АД.
На форменные элементы крови => гемолиз эритроцитов т.к. растворяют липоидную оболочку => повреждение ЦПМ.
На нервные окончания → раздражают нервные окончания => зуд
Кожные покровы и склеры глаз желтушные.
При механической желтухе страдает свертывающая система крови => кровотечения (т.к. страдают К-зависимые факторы свертывания).
источник

Причем данный орган никогда не отдыхает, поэтому при отсутствии должной заботы печень со временем становится причиной ряда неприятных болезненных симптомов. Шлаки и токсины, которые она отфильтровывает, могут надолго в ней задерживаться и оседать. В силу этого наступает момент, когда печень не способна как прежде эффективно исполнять свои обязанности.
Хорошей новостью является то, что печень способна восстанавливаться, если ей ничто не мешает. Поэтому полезно знать про детоксикацию печени, чтобы правильно заботиться об этом важном органе в частности и о собственном здоровье в целом.
Профилактика лучше лечения – это доказывать не приходится. Если печень перегружена, загрязнена, она «сигналит» об этом такими симптомами:
- липкость кожи рук, тела,
- появление коричневых пятен у корней волос, на коже,
- коричневые веснушки,
- обильное появление коричневых родинок,
- возникновение бородавок,
- отсутствие аппетита,
- вздутие живота,
- горький привкус,
- диарея,
- регулярное расстройство желудка после каждого приема еды,
- на языке не сходит желтый налет,
- судороги в пальцах ног и икроножных мышцах,
- покраснение мизинца и большого пальца ног,
- неспособность правой ноги шагать так же широко, как и левой.
Эти симптомы могут возникать вследствие:
- застоя, сгущения желчи в протоках,
- замедления эвакуации желчи,
- увеличения желчного пузыря,
- нарушения пищеварения.
В особой группе риска находятся те, кто:
- курит,
- имеет пристрастие к алкоголю,
- ест и пьет много того, что содержит сахар,
- ест много растительных и животных жиров,
- употребляет мучные изделия и свежий хлеб,
- ест ночью или перед сном.
Если вы не нашли себя в вышеприведенном списке, расслабляться не стоит. Еда и питье, которые мы принимаем в свой организм, не являются идеально чистыми, в них все равно в безопасных дозах присутствуют токсины, консерванты и другие неполезные соединения. Они накапливаются в печени, мешая ей нормально работать. Наш «фильтр» зашлаковывается, из-за чего пропускает много вредности, которая циркулирует в крови. В результате сосуды забиваются холестериновыми бляшками, пагубно влияющими на работу сердца, кишечника, поджелудочной железы, почек, что влечет за собой появление таких заболеваний:
- атеросклероз,
- гипертония,
- рассеянный склероз,
- сахарный диабет,
- разного рода аллергии.
И люди лечат эти болезни, не подозревая, что их проблему решила бы своевременная очистка печени от токсинов.
Если регулярно проводить детоксикацию печени, вы получите такие «бонусы»:
- стабилизация психического и физического здоровья,
- улучшение пищеварения,
- увеличение энергии,
- не станет расстройства кишечника,
- исчезнет вздутие живота,
- уйдут аллергии,
- пройдут мигрени,
- улучшится состояние кожи,
- произойдет омоложение организма.
Проводить детоксикацию печени нельзя:
- при онкологических заболеваниях,
- если есть тяжелые хронические болезни, такие как желчнокаменная или сахарный диабет,
- во время беременности и кормления,
- при острых воспалительных недугах.
Ниже мы расскажем о том, как почистить печень от шлаков и токсинов, однако перед выбором той или иной методики, необходимо проконсультироваться с врачом. Это поможет избежать возможных осложнений, которые возникают на фоне детоксикации. Скорее всего, придется сдать на анализы кровь, мочу, пройти УЗИ на предмет наличия камней в желчных протоках и желчном пузыре. Исходя из полученных результатов, подберется наиболее оптимальный вариант очищения печени.
Перед тем как проходить такую процедуру, хорошо бы подготовить организм к детоксикации. Для начала надо позаботиться о том, чтобы в печени не было никаких паразитов, которые будут препятствовать выведению камней и давать сильную слабость при детоксе. Кроме фармакологических препаратов, хорошо себя зарекомендовали такие средства народной медицины:
В течение недели по утрам надо принимать травяной настой, который готовится достаточно просто:
- перечисленные травы смешайте в равных частях и измельчите,
- вечером залейте чайную ложку смеси 0,5 л кипятка,
- утром процедите настой через марлю и выпейте 250 г,
- остальные 250 г пьем на следующее утро, после чего вечером снова повторяем процедуру заваривания.
Пить настой надо на пустой желудок и после этого хотя бы 15-20 минут ничего не есть. Данную процедуру надо делать на протяжении 7-10 дней. Потом такое снадобье необходимо принимать в перерывах между курсами чистки печени раз в неделю.
Перед каждым новым курсом очищения печени надо проводить противопаразитную терапию.
Непосредственно за день до начала курса детокса стоит разогреть, расслабить тело и внутренние органы. Для этого хорошо подходит баня, сауна.
Также перед детоксикацией печени надо очистить кишечник, для чего можно сделать клизму. Очищать кишечник не обязательно, однако это поможет избавиться от головных болей, а высвобожденные камни быстрее будут покидать организм. Кому не нравится идея с клизмами, пусть поинтересуется другими способами очищения кишечника, благо, их предостаточно.
Мы не выступаем категорически против народных методов лечения, очищения, просто к ним надо относиться осторожно и взвешено. Есть откровенно неработающие варианты, непонятно почему заслужившие популярность среди современных людей. К таковым относятся орехи, тыквенные семечки, мед расторопши. Если хочется – кушайте на здоровье, однако не ожидайте, что это как-то поможет вашей печени.
Врачи могут предложить такой метод, как тюбаж. Это когда вы принимаете желчегонные средства, например, льняное или оливковое масло, травяной отвар, минеральную воду, и сразу же кладете грелку на область печени. Смысл процедуры заключается в том, чтобы спровоцировать сокращение желчного пузыря и убрать застой желчи. Однако у данного метода есть серьезные минусы:
- он агрессивен по отношению к организму и способен вызвать рвоту,
- тюбаж направлен на прогонку желчи и не делает детокса печени,
- выпивая масло, можно спровоцировать разрыв желчного пузыря, если в нем есть камни.
И еще один важный момент – желчь сама по себе является ядом для организма. Стимулировать ее выделение разумно до или во время еды, чтобы она реализовывала свою функцию, а не вызывала болезненную реакцию.
Прогревать печень без наблюдения врача опасно тем, что можно вызвать у себя внутреннее кровотечение, за которым следует летальный исход. Особенно нельзя прогревать область печени имеющим воспаление поджелудочной железы, гастрит или язву желудка.
Если печень не загрязнять токсинами и всякими «вредностями» на протяжении определенного периода, она сможет сама избавиться от шлаков и восстановить нормальную функциональность. В этом ей поможет диета. Под этим понятием мы подразумеваем не голодание, а особый рацион и режим питания, которого надо будет придерживаться хотя бы на протяжении 7-10 дней.
Из меню надо строго исключить:
- соленое,
- пряное,
- острое,
- копченое,
- жареное,
- жирное,
- сахар,
- белый хлеб,
- кондитерские изделия,
- алкоголь.
Если человек продолжает курить, проводить детоксикацию печени бесполезно.
Из чего должен состоять ваш рацион:
- овощные супы,
- сухари,
- нежирное мясо (куриная грудка, телятина),
- злаковые,
- овощи, фрукты – обязательно не кислые, желательно зеленого цвета,
- соки, коктейли преимущественно овощные.
Найдите информацию про диетические столы №№ 5, 5а, 7, 15, которые обычно назначают, когда лечат печень. Они помогают в очистке данного органа. Согласно данным схемам надо разбить питание на 5-7 раз в день порциями по 200-400 г, в зависимости от вашего веса. Пищу рекомендуется варить или готовить на пару, в ней должно быть высокое содержание белка.
Если вам импонирует данный способ очищения печени, придерживайтесь таких правил:
- всю еду надо готовить самостоятельно, отказавшись от полуфабрикатов и магазинных соусов,
- приобретать надо исключительно необработанные продукты – мясо, но не фарш,
- кефир, йогурт, творог надо готовить самостоятельно, потому что в магазинных аналогах присутствует модифицированный крахмал, пагубно влияющий на поджелудочную железу,
- не использовать жиры искусственного происхождения, например маргарин,
- соотношение потребляемых жиров должно быть 70/30 – животные/растительные, чтобы организм смог усваивать жирорастворимые микроэлементы и витамины,
- глюкозу заменить фруктозой,
- не налегать на вегетарианскую кухню, так как большое количество углеводов провоцирует ожирение печени,
- обеспечить себе разнообразное меню,
- принимать 3 л жидкости в день, в этот объем включаются все виды питья и супы,
- готовить еду максимум на 2 дня вперед.
Дальше мы вкратце опишем лекарственные препараты для очищения печени. Однако, даже принимая их, стоит придерживаться правил правильного питания при детоксе. Это усилит полезное действие препаратов и поможет ускорить процессы, ведущие к улучшению состояния здоровья.
Чтобы восстановить функции печени зачастую назначаются два типа препаратов:
- гепатопротекторы, действующими веществами которых могут быть эссенциальные фосфолипиды, глицирризиновая кислота, флавониды и прочие,
- желчегонные препараты, усиливающие секрецию желчного пузыря.
Важно помнить о тесной взаимосвязи всех органов ЖКТ. Сбой в работе печени сказывается на функционировании желудка, кишечника, различных желез. Поэтому любую терапию, в том силе и детоксикацию печени, надо проводить в комплексе, куда входит поддержка других органов ЖКТ.
источник
120. Печеночная недостаточность. Нарушение метаболизма, барьерной и дезинтоксикационной функции печени. Печеночная кома.
Недостаточность функций печени в организме проявляется в нарушении обмена веществ, расстройстве желчеобразования, понижении барьерной функции печени, изменении состава и свойств крови, изменении функции нервной системы, нарушении водного обмена.Причины недостаточности печени:-бактерии (стрептококк, стафилококк, брюшнотифозная палочка и др.), вирусы (вирусы гепатитов А, В, С, Д, Е, энтеровирусы, вирус инфекционного мононуклеоза и др.), спирохеты; -промышленные яды (фосфор, ртуть, свинец, марганец, бензол и др.); -лекарственные вещества (барбитураты, сульфаниламиды, антибиотики и др.); -растительные яды (например, мускарин, афалотоксин, и др.) -как следствие при лучевой болезни; -длительное употребление алкоголя и др.
Дистрофия печени — это количественные и качественные структурные изменения в клетках и/или межклеточном веществе печени, обусловленные нарушением обменных процессов. При дистрофиях в результате нарушения трофики в клетках или в межклеточном веществе накапливаются различные продукты обмена (белки, жиры, углеводы, минералы, вода).Морфологическая сущность дистрофий выражается в:— увеличении или уменьшении количества каких-либо веществ, содержащихся в организме в норме;- изменении качества, т. е. физико-химических свойств веществ, присущих организму в норме;- появлении обычных веществ в необычном месте;- появлении и накоплении новых веществ, которые не присущи для него в норме.Паренхиматозная жировая дистрофия — это структурные проявления нарушения обмена цитоплазматических липидов, которые могут выражаться в накоплении жира в свободном состоянии в клетках, где он не обнаруживается в норме.Жировая дистрофия печени проявляется резким увеличением содержания и изменением состава жиров в гепатоцитах. Причина жировой дистрофии печени — накопление триглицеридов в цитоплазме клеток печени — возникает в результате нарушения метаболизма при следующих условиях:- когда увеличивается мобилизация жиров в жировой ткани;- когда скорость преобразования жирных кислот в триглицериды в клетке печени увеличена из-за повышенной активности соответствующих ферментных систем;- когда уменьшено окисление триглицеридов до ацетил-КоА и кетоновых тел в органах;- когда синтез белков — акцепторов жиров недостаточен.Гепатозы – группа заболеваний печени, сопровождающаяся дистрофией паренхимы без выраженной мезенхимально-клеточной реакции. Острый гепатоз
Цирроз печени – хроническое прогрессирующее заболевание, характеризующееся нарастающей печеночной недостаточностью в связи с дистрофией печеночных клеток, рубцовым сморщиванием и структурной перестройкой печени.
Нарушение барьерной и дезинтоксикационной функций печени. Эти функции печени достигаются благодаря совершающимся в ней химическим процессам. Наиболее важные из них следующие:-ацетилирование – процесс происходит при помощи коэнзима А с участием АТФ; -окисление – при недостаточности печени этот процесс понижен, не происходит окисление аминогрупп при помощи аминооксидаз до альдегидов и соответствующих кислот; -метилирование – резко изменяется при недостаточности функции печени, в частности образование адреналина, креатина, метилникотинамида из метильных групп, донорами которых являются метионин, холин, бетаин; -образование парных соединений – понижено образование соединений с глюкуроной кислотой, гликоколом, цистеином и серной кислотой; уменьшается также образование ароматических кислот и спиртов (фенол, бензойная и салициловая кислоты, фенолфталеин, ментол, камфора) в соединении с глюкуроновой кислотой.Поражение клеток ретикулоэндотелиальной системы печени приводит к нарушению задержки, переваривания и нейтрализации многих МО, их токсинов и различных коллоидных соединений.Печеночная кома –токсическое повреждение мозга вследствие тяжелых повреждений печени. Характеризуется расстройствами психики, сознания, нервной регуляции движений. Обусловлена накоплением в крови токсических веществ, образующихся в кишечнике в результате разложения белка ферментами бактерий. У здоровых людей эти вещества, к числу которых принадлежат аммиак, амины, фенолы, всасываясь в кровь, обезвреживаются в печени. В случае повреждения печени их концентрация в крови сильно возрастает. В развитии печеночной комы выделяют стадии прекомы, угрожающей комы и собственно комы. Различают также печеночно-клеточную (эндогенную) кому, возникающую вследствие массивного некроза паренхимы; портокавальную (обходную, шунтовую, экзогенную) кому, обусловленную существенным исключением печени из обменных процессов вследствие наличия выраженных портокавальных анастомозов, и смешанную кому, встречающуюся главным образом при циррозах печени. В прекоматозный период обычно отмечается прогрессирующая анорексия, тошнота, уменьшение размеров печени, нарастание желтухи, гипербилирубинемия, увеличение содержания желчных кислот в крови. В дальнейшем нарастает нервно-психические нарушения, замедление мышления, депрессия, иногда и некоторая эйфория. Характерна неустойчивость настроения, раздражительность, нарушается память, сон, повышаются сухожильные рефлексы, характерен мелкий тремор конечностей. Развивается азотемия. При тяжелых необратимых изменениях печени наступает собственно кома. В период комы возбуждение сменяется угнетением (ступор) и прогрессирующим нарушением сознания вплоть до полной потери его. Развиваются менигеальные явления, патологические рефлексы, двигательное беспокойство, судороги. Нарушается дыхание (типа Куссмауля, Чейна-Стокса); пульс малого наполнения, аритмичный, имеет место гипотермия тела. Лицо больного осунувшееся, конечности холодные, изо рта и от кожи исходит характерный сладковатый печеночный запах, усиливаются геморрагические явления. Повышается СОЭ, уровень остаточного азота и аммиак в сыворотке кроаи, имеют место гипокалиемия и гипонатриемия, метаболический ацидоз. В терминальной фазе кривая ЭЭГ уплощается.
источник


