Что такое печеночная энцефалопатия? Это заболевание, которое характеризуется нарушениями непсихического типа, но при этом у больного появляются проблемы с когнитивными способностями. Кроме того, все сопровождается острой формой печеночной недостаточности, которая вызвана хроническими болезнями самого органа.
Основной причиной этого недуга считается аммиак. Именно он является главным нейротоксическим элементом. Если у человека еще и есть заболевание печени в острой или хронической форме, то это только уменьшает интенсивность выведения токсина из организма. В таком случае печеночная энцефалопатия имеет эндогенный характер. К тому же ускорить процесс развития недуга могут и прочие факторы. Во-первых, это касается различных инфекционных болезней, особенно тех, которые затрагивают желудочно-кишечный тракт. Во-вторых, большую роль играют кровотечения в органах пищеварения. В-третьих, подобный побочный эффект может вызвать наложение анастомоза портокавального вида, что вызовет осложнения. Кроме того, в большей степени имеет значение употребление спиртных напитков. Необходимо обращать внимание на декомпенсацию печеночных болезней, запоры и почечную недостаточность.
В целом патогенез заболевания так и не известен точно. Раньше считалось, что проблемы печени не приводят к нарушениям когнитивной функции, однако это заболевание заставляет сделать обратные выводы. Печеночная энцефалопатия при циррозе печени подтверждает это. Пациентам с печеночной энцефалопатией проводили МРТ и КТ. Эти исследования выявили, что происходит атрофия коры головного мозга в теменной и лобной долях. Эти изменения были наиболее сильно выражены у людей, которые страдают от цирроза печени. Кроме того, использовался гистологический анализ. Были выявлены изменения в астроцитах, которые характерны для болезни Альцгеймера. Причем выраженность этих изменений напрямую зависела от тяжести протекания печеночной энцефалопатии.
Сейчас ученые и врачи рассматривают несколько теорий о механизме развития печеной энцефалопатии. В первой теории (и самой распространенной) медиатором считается аммиак, а точнее, его нейротоксичность. Это вещество напрямую воздействует на возбуждение и торможение в синапсах. Нарушаются регуляционные процессы из-за изменений астроцитов. Ускоряются обменные процессы серотонина, особенно если заболевание имеет латентное течение. Вторая теория рассматривает воздействие бензодиазепинов и ГАМК. Кроме того, медиаторами могут быть и прочие вещества: опиаты, таурин, гистамин, различные пептиды.
Если Вы глушите головную боль таблетками, через время она возвращается вновь. Еще сильнее и как всегда не вовремя. Не принимая должных мер, боль переходит в хроническую и мешает жизни. Узнайте, как читатели сайта справляются с головными болями и мигренями с помощью копеечного средства.
Согласно общепринятой классификации по течению болезни, есть острая печеночная энцефалопатия и хроническая форма этой болезни. Выделяют спастический парапарез и дегенерацию гепатоцеребрального типа. Кроме того, заболевание может быть латентным. Если энцефалопатия имеет хроническую форму, то течение может быть не только хроническим, но и рецидивирующим.
Когда у больного печеночная энцефалопатия, симптомы проявляются следующие: тремор, проблемы с сознанием, паркинсонизм (последнее — в редких случаях). Нужно обратить внимание на повышенное количество аммония при исследовании крови. Меняется электроэнцефалограмма, появляются изменения в худшую сторону в психометрических тестах. В целом клиническая картина полностью зависит от стадии развития болезни. Если у больного скрытая форма, то выявить ее можно только после проведения психометрических тестов.
Первая стадия характеризуется проблемами в ритме сна. Иногда слегка меняется личность человека. Внимание начинает ухудшаться. Эмоциональные проявления постепенно исчезают. Возникают трудности с письмом и прочими движениями, которые требуют точности. Проявляется астериксис.
На второй стадии сонливость становится сильнее, причем это состояние даже может вызвать летаргический сон. Речь у человека обычно на этой стадии очень монотонная, а вот активность рефлексов повышается. На этой стадии человек становится заторможенным. Он дезориентирован. Сохраняется астериксис. Так называется состояние, при котором руки подергиваются. Это связано с тем, что иногда снижается мышечный тонус. Такое явление легче всего заметить в том случае, если больной вытянет перед собой руки, а пальцы расставит. Подобные нарушения в двигательной активности можно заметить, когда человек опускает веки, вытягивает язык или формирует губы как трубку. Но нужно не забывать, что подобный симптом проявляется не только при печеночной энцефалопатии, но и при других болезнях: уремии, передозировке транквилизаторами, тяжелых заболеваниях дыхательной системы. Появляется неприятный печеночный запах из ротовой полости.
Признаки третьей стадии — это эпилептические припадки, которые ранее у больного не проявлялись. Может развиваться спастическая параплегия. Сознание спутано, есть оглушенность, клонус, ригидность рук и ног.
На последней стадии больной впадает в кому. Тонус мышц может полностью отсутствовать, руки и ноги будут вялыми. Обычно нет ответа на раздражители, а рефлексы сильно снижены.
- Диагностика печеночной энцефалопатии
- Причины возникновения и формы печеночной энцефалопатии
- Лечение и возможные прогнозы
Такого заболевания, как энцефалопатия печени, не существует, это неправильное название печеночной энцефалопатии.

Для подтверждения диагноза печеночная энцефалопатия проводится комплекс исследований, в том числе лабораторных и инструментальных. При первом визите проводится анализ жалоб пациента, среди которых часто встречаются:
- сонливость и заторможенность;
- усиление желтухи;
- нарушение сна;
- нарушение поведения, появление раздражительности или беспричинной эйфории;
- апатия, потеря интереса к семье и работе;
- расстройства интеллекта (рассеянность, забывчивость, невозможность сконцентрироваться);
- расстройства речи;
- появление неприятного кисло-сладкого запаха изо рта;
- появление астериксиса («хлопающего тремора»), то есть быстрых сгибательно-разгибательных движений рук и кистей;
- повышение температуры.

- УЗИ, компьютерную или магнитно-резонансную томографию;
- электроэнцефаллограмму;
- биопсию.
УЗИ, компьютерная или магнитно-резонансная томография помогают определить есть ли видимые изменения печени. Для отделения энцефалопатии от гепатита или других заболеваний проводится биопсия #8212; взятие участка печени для определения заболевания и возможных причин его появления. Электроэнцефаллограмма нацелена на изучение изменений мозговых структур и определение электрической активности мозга.

- Тип А #8212; появление психических и неврологических расстройств на фоне печеночной недостаточности, причиной которой может быть вирусный или алкогольный гепатит, рак печени либо отравление токсическими веществами, лекарствами.
- Тип В #8212; энцефалопатия, проявляющаяся у людей без болезней печени и развивающаяся при попадании в кровь нейротоксинов кишечного происхождения вследствие повышенного употребления в пищу белка или активного размножения микрофлоры.
- Тип С, который возникает при циррозе печени (замещении тканей печени грубой соединительной тканью).
В некоторых случаях энцефалопатия появляется после оперативного вмешательства, на фоне инфекции или желудочно-кишечного кровотечения.
Вне зависимости от причины возникновения печеночная энцефалопатия склонна прогрессировать и принимать тяжелые формы. Всего выделяют 4 стадии развития заболевания:
- Начальная. У больного наблюдается нарушение сна, возбуждение или противоположная ему вялость, апатия. В некоторых случаях повышается температура, кожа и склеры глаз приобретают желтый оттенок.
- Декомпенсация. Начальные симптомы усиливаются, появляются постоянная тяга ко сну, раздражительность, неадекватная реакция на обычные события. Характерным симптомом второй стадии является «хлопающий тремор», то есть постоянные быстрые движения руками и кистями.
- Терминальная. Больной проявляет агрессию, часто кричит, отказывается от принятия пищи и лечения. О переходе болезни в третью стадию может свидетельствовать заторможенность пациента или возникновение трудностей в установлении контакта.
- Кома. Пациент перестает реагировать на раздражители, отсутствует реакция зрачков на свет, появляются судороги.
Развитие заболевания может происходить медленно, в течение нескольких лет или месяцев (хроническая форма), или стремительно, от вялости до комы (острая форма). Больные часто теряют самокритику и не могут адекватно оценить состояние своего здоровья, поэтому уже на стадии декомпенсации о возможном наличии болезни сообщают врачу родственники.

У пациентов с психическими расстройствами на фоне заболевания печени проводится изменение рациона. В зависимости от стадии развития болезни сокращают количество белка в пище до 40-110 г/сут. Полный отказ от белковой еды нежелателен, так как она необходима для обеспечения процессов регенерации в печени. По результатам исследований выявлено, что лучше переносятся больными не животные, а молочные и растительные белки. В некоторых случаях врач может назначить в качестве источника белка аминокислотную смесь.
Для очищения кишечника и удаления из него микроорганизмов, превращающих белки в токсины, назначаются антибактериальные препараты, невсасывающиеся дисахариды и их производные (Лактулоза, Лактитол). Лактулоза в виде сиропа имеет сладковатый вкус, назначается внутрь, способствует очищению кишечника путем провоцирования поноса, за которым следует мягкий стул несколько раз в день. Лактитол имеет схожее с Лактулозой действие, однако обладает менее выраженным вкусом и не вызывает у больных отвращения при приеме. Антибактериальная терапия проводится на основе следующих препаратов:
- Неомицин подавляет микрофлору кишечника, назначается внутрь или в виде клизм;
- Метронидазол применяется в случае отсутствия эффекта от приема Лактулозы;
- Ванкомицин #8212; наиболее эффективный антибиотик для лечения стойкой печеночной энцефалопатии;
- Рифаксимин #8212; антибиотик без системных побочных эффектов, действующий на микрофлору кишечника.
Прогноз печеночной энцефалопатии зависит от выраженности основного заболевания и качества лечения. При циррозе печени прогноз благоприятнее, чем при остром гепатите. Также исход лечения во многом зависит от изменения образа жизни и устранения основных причин развития болезни.
Поразительное открытие в лечении печени! Елена Малышева!
Чтобы восстановить функции печени просто нужно …
- 1-я стадия. Характеризуется нарушением динамики сна, поведенческих реакций. Повышается температура тела. Происходят кровоизлияния, усиливается желтуха;
2-я стадия. Усиливается симптоматика 1-й стадии. Появляется сонливое состояние, странное поведение. Больной ощущает дезориентацию во времени. Речь замедляется, ответы становятся стереотипными. Появляется потливость и тремор, неприятный запах изо рта;
- 3-я стадия. Тяжелое пробуждение, ступор и постоянное беспокойство в движениях и общем поведении. Несвязность речи, спутанность сознания. Глазные яблоки постоянно блуждают;
- 4-я стадия. Больной впадает в кому. Поначалу сохраняется спонтанность движений и реагирование на боль, но вскоре такие симптомы пропадают. Появляется расходящееся косоглазие, отсутствуют реакции зрачков. Возникает судорога, патологические рефлексы, ригидность.

- острая – развитие симптомов болезни происходит молниеносно, возникает выраженное нарушение психического поведения, возможно впадение больного в состояние комы;
- хроническая – нарастание симптомов происходит на протяжении нескольких недель-месяцев-лет.
Важно знать, что при энцефалопатиях вероятность обратимости все-таки превышает отрицательный результат. Поэтому лечение следует начинать как можно раньше.
Диагностика заболевания основывается на анализе жалоб пациента и анамнеза заболевания. Как правило, это жалобы на сонное состояние, усиливающуюся желтуху (глазные яблоки желтого цвета), повышение температуры тела. Анализ анамнеза – это вопросы пациенту о времени появления первых симптомов болезни, проведении какого-либо лечения и так далее. Проводится также физикальный врачебный осмотр и изучение анамнеза жизни больного.
Лабораторные способы обследования включают:
общий анализ крови;
- оценивание свертывающей способности кровеносной системы при помощи коагулограммы;
- общий анализ мочи, если есть подозрение на возникшую инфекцию;
- бакпосев крови и мочи, также если есть подозрение на развитие инфекции;
- анализ крови на биохимию (определяются печеночные ферменты – элементы, которые ускоряют метаболизм в организме).
В качестве инструментальных способов проведения диагностики применяют УЗИ, МРТ, КТ печени, с помощью которых определяются патологические изменения в печени. При диагностике используют методику биопсии – взятие части печени для исследования при невозможности установить причину болезни. Также применяется электроэнцефалограмма, способная определить, насколько мозг активен, и оценить область поражения структур мозга.

При диагностике обращаются к врачу-гастроэнтерологу, при необходимости также посещают терапевта и гепатолога.
Профилактика энцефалопатии печени при циррозе – это, в первую очередь, своевременное лечение самого цирроза, приведшего к прогрессированию энцефалопатии. Конечно же, это также абсолютный отказ от алкоголя. Плюс ко всему, следует ограничить прием лекарственных средств, способных приводить к развитию печеночной энцефалопатии (мочегонные препараты, наркотические успокоительные препараты).
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
При терапии энцефалопатии печени при циррозе ставятся 3 основополагающие задачи:
выявить и ликвидировать факторы, способствующие прогрессу энцефалопатии печени при циррозе;
- провести мероприятия по устранению аммиака и иных токсинов (уменьшить число и модифицировать пищевые белки, нормализовать кишечную микрофлору, внутрикишечную среду, стимулировать опорожнение кишечника и пр.);
- использовать препараты, улучшающие связку нейромедиаторов.
Определяться со схемой терапии следует в соответствии с клиническими проявлениями энцефалопатии при циррозе, характером главной патологии, наличием острой либо хронической энцефалопатии.
- поддержании уровня калорий на отметке в 2000 ккал в день;
- введении витамина К внутривенным способом 10 мг/сут.;
поддержании водно-электролитного баланса, которое включает в себя недопущение гиповолемии вводом 5-10 % раствора глюкозы либо альбумина, коррекцию гипокалиемии до уровня в 3,5 ммоль/л и отмену диуретиков;
- очищении кишечника: проведение клизм с 50 % сульфатом магния либо лактулозой раз в полдня; опорожнение кишечника два и более раз в день;
- проведении деконтаминации кишечника;
- проведении профилактических мероприятий во избежание стрессовых язв;
- введении внутривенным способом 20 % маннитола в случае возникновения отечности мозга;
- соблюдении безбелковой диеты и пр.
При энцефалопатии могут быть следующие негативные последствия и осложнения:
отечность головного мозга;
- кровоизлияния;
- инфекционные процессы;
- аспирационная пневмония – развитие происходит у лежащих в тяжелом состоянии пациентов из-за аспирационного процесса («заглатывания») содержащегося в желудке, которое при попадании в пути дыхания развивает воспаление легких;
- воспалительный процесс в поджелудочной железе – острый панкреатит.
Лечебные мероприятия при энцефалопатии печени – стандартные и выверенные врачебной практикой алгоритмы срочной помощи, так как эффективность терапии напрямую зависит от времени ее начала.
Однако зачастую на практике получается, что больные как на этапе до больницы, так и во время стационара не лечатся адекватно. Еще большей проблемой является тот факт, что пациентам назначается фармакотерапия, которая может только ухудшить состояние сознания и нарушить вегетативные функции. При неэффективном лечении будет наблюдаться прогресс энцефалопатии, в результате чего может потребоваться пересадка печени.
источник
Печеночная энцефалопатия при циррозе – это одно из наиболее серьезных осложнений, которое возникает при печеночной недостаточности. Это целый комплекс тяжелейших симптомов, психических проблем.
- расстройство личности;
- невралгия;
- эндокринные расстройства;
- снижение интеллекта;
- депрессия и прочее.
Чтобы облегчить течение болезни применяются различные методы, включающие снижение симптомов, очищение кишечника и другие мероприятия.
Печеночная энцефалопатия в случае печеночной недостаточности является тяжелейшим осложнением, которое в 80% случаев заканчивается летальным исходом. К счастью, оно возникает не так часто. Врачи-гепатологи заметили интересный факт. Если при циррозе печени возникло это осложнение, то в будущем возникновение этой болезни практически полностью исключено.
В случае с острой печеночной недостаточностью это осложнение развивается реже, чем при хронической. Энцефалопатия является процессом обратимым в теории, но при этом он оказывает непоправимое влияние на психику. Пациент после этого теряет социальную активность и трудоспособность.
Несмотря на стремительное развитие современной медицины и ее ошеломительные успехи в недалеком прошлом, механизмы развития печеночной энцефалопатии до сих пор остаются до конца не изученными. Сегодня этим вопросом занимаются ведущие гастроэнтерологи, что дает надежду на повышение результативности лечения, снижения смертности при возникновении энцефалопатии или даже полного предотвращения его развития.
В зависимости от причины развития печеночной энцефалопатии, выделяют несколько типов этого осложнения.
- Печеночная недостаточность в острой форме.
- Попадание в кровь нейротоксинов из кишечника.
- Цирроз печени.
Причиной в принципе может стать любая болезнь, которая может спровоцировать печеночную недостаточность. К таким болезням можно отнести следующие:
- алкогольный гепатит;
- вирусный гепатит;
- рак;
- интоксикации и проч.
Существует несколько причин, по которым нейротоксины из кишечника попадают в кровь. Одной из них является слишком активное развитие микрофлоры в кишечнике. Это может быть вызвано употреблением белковой пищи в чрезмерных количествах. В этом случае в лечение необходимо включить препараты, которые подавляют микрофлору для предотвращения дальнейшего попадания нейротоксинов в кровь.
В случае развития печеночной энцефалопатии на фоне цирроза печени активные гепациты заменяются соединительной тканью, которая не может выполнять тех же функций. По этой причине и развивается печеночная недостаточность.
Существует еще несколько факторов, которые могут запустить процесс токсического поражения клеток головного мозга и уничтожения гепацитов.
- Злоупотребления алкогольными напитками. В особенности это относится к крепким напиткам.
- Прием лекарственных средств в больших количествах без контроля врача.
- Расстройство пищеварительной системы. Постоянные запоры или диарея.
- Внутреннее кровотечение в области кишечника или желудка.
- Чрезмерное употребление пищи, которая содержит повышенное количество белка.
- Инфекционные поражения, влияющие на печень.
- Оперативное вмешательство.
- Перитонит. Воспаление в брюшной области, которое сопровождается токсическим поражением.
- Скопление свободной жидкости в брюшной области (асцит).
Как известно, печень выполняет огромное количество жизненно важных функций, которые воздействуют на все системы органов человека. Поэтому при нарушении ее функций страдает весь организм. Печеночная недостаточность провоцирует появление целого ряда патологических нарушений:
- изменение кислотно-основного и водно-электролитного состояний крови.
- деструктивное изменение самого состояния крови.
- нарушение гемостаза;
- изменение гидростатического и онкотического давления.
Это лишь те деструктивные изменения, которые затрагивают кровь. Они здесь перечислены не случайно, так как именно изменения в крови оказывают прямое воздействие на клетки головного мозга (астроциты).
Печеночная недостаточность провоцирует выброс в кровь токсичных веществ и в особенности – аммиака. Чрезмерное скопление этого вещества в астроцитах приводит к нескольким серьезным последствиям, самым серьезным из которых является отек головного мозга. Кроме аммиака существует еще масса веществ, которые негативно влияют на астроциты: аминокислоты, жирные кислоты, нейротрансмиттеры, магний, а также продукты распада углеводов и белков.
Медицинская практика выделяет несколько симптомов, которые распознаются по поведению пациента.
- Расстройство сознания. Постоянная сонливость, длительная фиксация взгляда. Впоследствии развивается субкома (сопор). Это глубокое угнетение сознания при условии сохранения мышечных функций. Следующим этапом становится кома.
- Нарушения режима сна и бодрствования. Днем пациент постоянно хочет спать, а ночью жалуется на бессонницу.
- Нарушения поведения и неадекватные реакции. Повышенная раздражительность, необъяснимая эйфория, безучастность и апатия, прогрессирует депрессия.
- Ухудшение интеллектуальных способностей. Нарушение письма, забывчивость, рассеянное внимание.
- Речь пациента постепенно становится монотонной.
Большинство пациентов, страдающих печеночной энцефалопатией, имеют симптом под названием астериксис. Он характеризуется непроизвольным и несимметричным подергиванием мышц конечностей, туловища и шеи при их незначительном напряжении. Распознать этот симптом можно, вытянув руки вперед. В это время наблюдается суетливые движения пальцев и кистей. При печеночной энцефалопатии довольно часто поражению подвергается один из центров мозга, которые отвечает за регуляцию температуры тела. Может наблюдаться как повышенная, так и пониженная температура, а также чередование этих состояний.
Существует два вида печеночной энцефалопатии, которые различаются по скорости развития. Острая может развиться в течение нескольких дней или даже часов и очень быстро привести к коме. Хроническая развивается годами, постепенно увеличивая объем пораженных тканей мозга.
После появления первых симптомов расстройств психики необходимо посетить гастроэнтеролога, который назначит оперативное обследование, так как летальный исход может наступить в течение нескольких часов из-за отмирания стволовых клеток мозга.
Главная цель диагностики – выявить симптомы, установить вид заболевания, а также стадию развития. При диагностике ключевую роль играет общий анамнез, в который могут входить: чрезмерное употребление алкогольными напитками, бесконтрольный прием лекарственных средств, перенесенные заболевания, вирусный гепатит, в частности.
После первичного осмотра проводится анализ крови. Необходимо проанализировать количество кровяных телец и сравнить его с нормальным уровнем содержания. Кровь подвергается анализу на свертываемость. Это связано с тем, что при печеночной недостаточности сама печень перестает вырабатывать особые белки, которые позволяют крови свертываться. Отмечается количество билирубина в крови. При печеночной недостаточности оно повышено. Другие анализы могут указать на поражение отдельных органов.
Для того, чтобы выяснить, насколько сильно печень подверглась деструктивным изменениям используются неинвазивные методы исследования. К ним относится ультразвуковое исследование, компьютерная томография. Исследованию подвергается желчный пузырь, желчевыводящие пути и печень. Обязательна биопсия печени для определения степени поражения гепацитов. Это инвазивный метод диагностики, суть которого заключается в заборе части ткани для дальнейшего изучения. Если диагноз подтвердится и будет выявлена печеночная энцефалопатия, то необходимо исследования при помощи электроэнцефалографии.
Терапия при печеночной энцефалопатии – это очень трудная задача для докторов. Лечение начинается с выяснения причин возникновения этого состояния. После проведения диагностики и установления конкретного вида и стадии заболевания, врач избирает тактику лечения. Первое, что должны сделать доктора в таком случае – исключить дальнейшее прогрессирование заболевания. Для этого необходимо промыть кишечник, назначить диету, и также ослабить влияние симптомов на пациента.
Диета назначается таким образом, чтобы в организм поступало как можно меньше белковой пищи. Максимальная доза – 1г/кг в сутки. Если пациент способен переносить такой рацион, то его назначают на максимально длительный срок. Также необходимо ограничить поступление соли и аминокислот в организм.
Как уже было сказано выше – основной причиной поражения мозга является аммиак. Чтобы нейтрализовать его, используются регулярные клизмы больших объемов, применяются лекарственные средства с содержанием орнитина и сульфата цинка.
Подавление микрофлоры в кишечнике также производится при помощи специальных препаратов. Так как пациент испытывает психические отклонения, необходимо использование седативных средств. Если лечение осложнено отеком головного мозга, что случается на последних стадиях развития заболевания, терапия проводится в отделении реанимации.
Всегда болезнь проще предотвратить, чем вылечить. В случае с печеночной энцефалопатией это сделать довольно просто. Необходимо оградить себя от приема алкоголя (в особенности от крепких напитков). Ни в коем случае не пейте медикаменты без контроля врача. При возникновении любых болезней, которые могут привести к печеночной недостаточности, сразу же обращайтесь в медицинское учреждение, чтобы предотвратить появления любых осложнений.
Прогноз при появлении печеночной энцефалопатии зависит от формы и стадии заболевания. Выживаемость значительно лучше, когда заболевание развилось из-за печеночной недостаточности. Повышается риск летального исхода у детей до 10 лет и у взрослых после 40 при острой недостаточности. На начальных стадиях заболевания выживает до 65% пациентов. На последних стадиях летальный исход становится наиболее вероятным – 80-90%.
Следите за своей печенью и вовремя проходите все необходимые обследования для предотвращения развития этого заболевания!
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения печени существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник
Печеночная энцефалопатия при циррозе печени является обратимым нарушением мозговой функции, связанным с хронической печеночной недостаточностью и другими факторами.

- Нарастание недостаточности печени
- Возникновение шунтов между сосудами портальной системы и другими сосудами большого круга кровообращения
- Содержание большого количества белка в пище
- Внутренние кровотечения
- Употребление алкоголя
- Неправильный прием лекарственных препаратов (седативных, мочегонных, снижающих уровень калия и магния в крови)
- Хирургические вмешательства (парацентез)
- Присоединение инфекционных процессов
Печеночная недостаточность выражается в неспособности печени выполнять свои функции, в частности, перерабатывать продукты обмена и токсические вещества, тогда циркуляция их в крови приводит к нарушению мозговой деятельности.
В такой ситуации повышенно употребление белка приводит к ухудшению энцефалопатии, ведь при распаде белков образуются токсичные вещества (в том числе аммиак), которые негативно влияют на мозг.
Нарушение кровотока в системе воротной вены приводит, в свою очередь, к нарушению его и в головном мозге, что также губительное действует на мозговые клетки.
Печеночная энцефалопатия не имеет каких-либо специфических симптомов, всю клиническую картину необходимо учитывать полностью.
Это заболевание может развиваться не только в результате цирроза печени, но и как итог острой печеночной недостаточности. В таком случае нарушения мозга быстро прогрессируют вплоть до комы.
Энцефалопатия при циррозе печени имеет целый комплекс возможных признаков, таких, как:
- Расстройства психики, которые могут появляться и исчезать
- Расстройство сознания
- Разрушение личности
- Нервно-мышечные нарушения
- Нарушения электроэнцефалограммы (ЭЭГ)
Одним из наиболее типичных нервно-мышечных нарушений является астериксис – так называемый «хлопающий тремор» или «порхающий тремор».
Для выявления этого симптома больному нужно вытянуть руки вперед и выпрямить кисти: появляются очень быстрые движения, они прерываются, неритмичны. В случае с печеночной энцефалопатией этот симптом двухсторонний, т.е. поражаются обе руки.
На ЭЭГ появляются медленные волны, состоящие из трех фаз. Эти волны имеют высокую амплитуду.
Для более точной диагностики необходимо установить стадию печеночной энцефалопатии. Каждая из стадий имеет свои характерные симптомы.
- Субклиническая стадия: при обычном осмотре изменений нет. Сознание ясное, поведение обычное. Могут быть некоторые затруднения при выполнении обычной работы, вождении автомобиля. Нарушаются результаты так называемых тестов линий и чисел. Тест линий: необходимо провести линию в ограниченном коридоре. Оценивается время прохождения, допущенные ошибки. Тест чисел: нужно соединить все числа по порядку от 1 до 25. Нормальный результат – менее 30 с.
- Повышается утомляемость, появляется неряшливость, несобранность. Нарушается сон (бессонница или сонливость). Изменяется поведение: от безразличия к окружающему до эйфории, раздражительность, некоторая агрессия. Двигательные нарушения характеризуются появлением астериксиса, нарушением координации, дрожанием конечностей незначительной степени.
- Больной человек много спит, быстро утомляется. Нарушается ориентировка в пространстве и времени. Поведение становится неадекватным. Из двигательных нарушений: астериксис, трудности с речью, патологические рефлексы, характерные для новорожденных и детей до года (сосательный, хоботковый), сильное нарушение координации.
- Сопор (состояние оглушенности), речь нечеткая, невнятная. Человек полностью дезориентирован. Память нарушена. Характерные патологические рефлексы, подергивания мышц, усиление обычных рефлексов.
- Кома. Сознание нарушено. На начальной стадии сохраняется реакция на болевые раздражители, впоследствии реакции на раздражители нет. Появляется феномен «кукольных глаз»: особая реакция на свет – глаза отклоняются в сторону, противоположную свету. Характерна децеребрационная ригидность – мышцы рук и ног находятся в состоянии разгибания.
В первую очередь необходима диета с ограничением белка до 20-50 г в день. Лучше отдавать предпочтение растительным белкам.
Для больного в коматозном и предкоматозном состоянии назначается полное исключение белка, питание внутривенное или через желудочный зонд (раствором глюкозы).
Медикаментозное лечение включается в себя:
- Очищение кишечника (с помощью клизмы) необходимо для выхода всех токсических веществ из организма.
- Антибиотики, влияющие на микроорганизмы в кишечнике, которые производят аммиак (рифампицин, метронидазол, ванкомицин). Аммиак оказывает токсическое действие на головной мозг и играет основную роль в развитии печеночной энцефалопатии.
- Лактулоза обеспечивает слабительный эффект, снижает производство бактериями аммиака и других токсических продуктов.
- Дезинтоксикационная терапия включает в себя введение глюкозы внутривенно, а также витаминов, калия, кальция. Вводится не более 3 литров жидкости в день.
- Глютаминовая кислота обезвреживает уже находящийся в организме аммиак.
- Гепатопротекторы защищают клетки печени от дальнейшего повреждения (эссенциале, гептрал и т.д.)
- Кетоглюконат орнитина помогает выводить из организма аммиак.
В некоторых случаях, когда лечение неэффективно, и печеночная энцефалопатия прогрессирует, необходима пересадка печени.
источник
Больная печень становится причиной ряда осложнений. Одно из самых опасных – энцефалопатия. Если вовремя начать лечение, патологию можно остановить, обратить вспять. Но для этого нужно вовремя заметить нарушение, обратиться за помощью. Печеночной энцефалопатией при циррозе печени страдают пациенты с тяжелой степенью поражения органа, с клиническими признаками механической желтухи.
На начальной стадии выживаемость достигает 100%. Если помощь не оказана вовремя человек впадает в кому, вероятность смерти составляет 80%. Болезнь влияет на способность ясно мыслить, близкие родственники должны знать симптомы, течение. Много зависит от их своевременного вмешательства в судьбу родного человека.
Органическое поражение мозга, возникшее в результате отравления токсинами. Состояние развивается не только при циррозе. Ученые выделили три типа заболевания.
| Тип энцефалопатии | Чем вызвана |
| А | Печеночная недостаточность в острой форме |
| В | Токсинами, попавшими из кишечника в кровь. |
| С | Цирроз печени |
Обратите внимание, нарушения ЦНС, помутнения сознания не всегда являются следствием сбоев в работе пищеварительной железы. Стрессы, переутомление, воспалительные процессы становятся причиной нервных срывов и раздражительности. Даже при наличии цирроза, при подозрении на энцефалопатию, врач тщательно изучает анамнез, собирает результаты анализов.
Пищеварительная железа не справляется. В крови накапливается все больше и больше токсинов. Для мозга губительны: билирубин, аммиак. Под их воздействием клетки серого вещества постепенно атрофируются, перестают работать нормально. Кроме того, проблемы с желудком, кишечником снижают аппетит. То, что было съедено не переваривается до конца. Мозг получает ничтожно мало полезных веществ. Развивается дистрофия клеток.
Главной причиной печеночной энцефалопатии типа С, является нелеченный либо неконтролируемый цирроз. Факторы, усугубляющие состояние пациента:
- Чрезмерное потребление белков. При их распаде выделяется аммиак, выводить который больной железе трудно.
- Спиртное.
- Продукты с высоким содержанием жира.
Цирроз имеет хронический, затяжной характер. Если энцефалопатия появилась на 2-3 стадии болезни, скорректировав лечение и диету, очистив кишечник, вы избавитесь от энцефалопатии если не полностью, то надолго.
Острая форма осложнения, со стремительным течением и высоким процентом смертности, развивается на 4 стадии цирроза.
Ярких симптомов, по которым можно смело утверждать о развитии поражения мозга, нет. Если проблема с железой внешней секреции вам известна, обращайте внимание на состояние психических функций. Обратитесь к невропатологу, гепатологу, как только заметили, что:
- Вам тяжело сосредоточиться.
- Стали допускать ошибки в профессиональной деятельности. У швеи получается кривые строчки, учитель русского языка допускает орфографические ошибки.
- Появилась дрожь в руках.
- Срываетесь на крик по поводу и без. Окружающие люди раздражают.
- Постоянно хочется спать. Либо наоборот, состояние эйфории. Желание сделать генеральную уборку в 3 часа ночи, типичное ее проявление.
Наличие 2 проявлений, в любой комбинации – повод для похода к врачу. Не обязательно, после диагностики будет поставлен диагноз печеночная энцефалопатия. Причин много, но без внимания и коррекции подобные симптомы оставлять нельзя.
Печеночная энцефалопатия проходит 4 стадии развития. Чем ниже стадия, тем больше шансов на выздоровление.
- Проявления схожи с переутомлением, последствиями затяжного стресса. Нарушения цикла сна – бодрствования, перепады настроения, ухудшение памяти, внимания. Речь беднеет, временами путается.
- Симптомы усиливаются в 2 – 3 раза. Раздражительность переходит в агрессию. Человек перестает следить за внешним видом. Слабо контролирует поведение. Порой совершает не мотивированные асоциальные действия. Руки дрожат.
- Больной дезориентирован. Речь, сознание спутаны. Появляются рефлексы, характерные для новорожденных и детей до 1 года.
- Печеночная кома. Постепенно исчезают реакции на боль, свет. Шанс выжить не превышает 20%
Мозг отравлен токсинами, которые нужно срочно вывести из организма. С этой целью, врачи назначают:
- Очистительную клизму.
- Сорбенты.
- Препараты с содержанием лактулозы. Это способствует регулярному очищению кишечника.
Для питания мозговых клеток применяют:
- Глюкозу. Вводят внутривенно. Вещество питает серое вещество. Глюкоза помогает избавиться от аммиака, продуктов его распада.
- Витаминные комплексы.
Чтобы нормализовать микрофлору кишечника, остановить рост патогенных бактерий, используют антибактериальные препараты в комплексе с пробиотиками.
Корректировка питания заключается в ограничении, либо исключении из рациона белков. Это снизит количество аммиака в крови. Аммиак – продукт распада белков. Здоровая печень его нейтрализует. При циррозе функция выполняется слабо.
Развитие энцефалопатии свидетельствует о неэффективном лечении цирроза. Печень нуждается в дополнительной поддержке. Рассмотрите вариант пересадки пищеварительной железы.
Для того, чтобы сохранить мозг здоровым:
- Контролируйте развитие цирроза.
- Найдите врача, которому доверяете, выполняйте рекомендации.
- Соблюдайте диету № 5.
- Не допускайте прием алкоголя, даже в праздничные дни.
- Внимательно изучайте инструкцию к лекарственным препаратам. Проверяйте наличие противопоказаний пациентам с больной печенью.
Прогноз зависит от стадии болезни. На последней стадии цирроза развивается острая энцефалопатия, при которой кома наступает уже через несколько дней. На 1 – 2 стадии, осложнение, даже если появляется, поддается полному излечению.
Прогнозом и профилактикой энцефалопатии при циррозе занимается гепатолог, невропатолог. Многое зависит от самого больного. Заботливое отношение к себе, внимание к проявлению симптомов помогут не допустить развитие осложнений.
В школе детей учат наукам, правилам поведения. Мало кто говорит им необходимости следить за здоровьем печени. Не только гепатиты, алкоголь провоцируют цирроз, печеночную энцефалопатию. Популярные белковые диеты, бесконтрольный прием оральных контрацептивов, обезболивающих препаратов, неумелое использование химических средств, приводят к развитию патологии.
Задумывайтесь над последствиями своих действий, изучайте инструкцию к медикаментам, состав на упаковках с продуктами, регулярно сдавайте анализы. Организм ответит благодарностью, сохранит ясность мыслей, способность вести активный образ жизни до старости.
источник
- Диагностика печеночной энцефалопатии
- Причины возникновения и формы печеночной энцефалопатии
- Лечение и возможные прогнозы
Такого заболевания, как энцефалопатия печени, не существует, это неправильное название печеночной энцефалопатии.

Для подтверждения диагноза печеночная энцефалопатия проводится комплекс исследований, в том числе лабораторных и инструментальных. При первом визите проводится анализ жалоб пациента, среди которых часто встречаются:
- сонливость и заторможенность;
- усиление желтухи;
- нарушение сна;
- нарушение поведения, появление раздражительности или беспричинной эйфории;
- апатия, потеря интереса к семье и работе;
- расстройства интеллекта (рассеянность, забывчивость, невозможность сконцентрироваться);
- расстройства речи;
- появление неприятного кисло-сладкого запаха изо рта;
- появление астериксиса («хлопающего тремора»), то есть быстрых сгибательно-разгибательных движений рук и кистей;
- повышение температуры.

- УЗИ, компьютерную или магнитно-резонансную томографию;
- электроэнцефаллограмму;
- биопсию.
УЗИ, компьютерная или магнитно-резонансная томография помогают определить есть ли видимые изменения печени. Для отделения энцефалопатии от гепатита или других заболеваний проводится биопсия — взятие участка печени для определения заболевания и возможных причин его появления. Электроэнцефаллограмма нацелена на изучение изменений мозговых структур и определение электрической активности мозга.

- Тип А — появление психических и неврологических расстройств на фоне печеночной недостаточности, причиной которой может быть вирусный или алкогольный гепатит, рак печени либо отравление токсическими веществами, лекарствами.
- Тип В — энцефалопатия, проявляющаяся у людей без болезней печени и развивающаяся при попадании в кровь нейротоксинов кишечного происхождения вследствие повышенного употребления в пищу белка или активного размножения микрофлоры.
- Тип С, который возникает при циррозе печени (замещении тканей печени грубой соединительной тканью).
В некоторых случаях энцефалопатия появляется после оперативного вмешательства, на фоне инфекции или желудочно-кишечного кровотечения.
Вне зависимости от причины возникновения печеночная энцефалопатия склонна прогрессировать и принимать тяжелые формы. Всего выделяют 4 стадии развития заболевания:
- Начальная. У больного наблюдается нарушение сна, возбуждение или противоположная ему вялость, апатия. В некоторых случаях повышается температура, кожа и склеры глаз приобретают желтый оттенок.
- Декомпенсация. Начальные симптомы усиливаются, появляются постоянная тяга ко сну, раздражительность, неадекватная реакция на обычные события. Характерным симптомом второй стадии является «хлопающий тремор», то есть постоянные быстрые движения руками и кистями.
- Терминальная. Больной проявляет агрессию, часто кричит, отказывается от принятия пищи и лечения. О переходе болезни в третью стадию может свидетельствовать заторможенность пациента или возникновение трудностей в установлении контакта.
- Кома. Пациент перестает реагировать на раздражители, отсутствует реакция зрачков на свет, появляются судороги.
Развитие заболевания может происходить медленно, в течение нескольких лет или месяцев (хроническая форма), или стремительно, от вялости до комы (острая форма). Больные часто теряют самокритику и не могут адекватно оценить состояние своего здоровья, поэтому уже на стадии декомпенсации о возможном наличии болезни сообщают врачу родственники.

У пациентов с психическими расстройствами на фоне заболевания печени проводится изменение рациона. В зависимости от стадии развития болезни сокращают количество белка в пище до 40-110 г/сут. Полный отказ от белковой еды нежелателен, так как она необходима для обеспечения процессов регенерации в печени. По результатам исследований выявлено, что лучше переносятся больными не животные, а молочные и растительные белки. В некоторых случаях врач может назначить в качестве источника белка аминокислотную смесь.
Для очищения кишечника и удаления из него микроорганизмов, превращающих белки в токсины, назначаются антибактериальные препараты, невсасывающиеся дисахариды и их производные (Лактулоза, Лактитол). Лактулоза в виде сиропа имеет сладковатый вкус, назначается внутрь, способствует очищению кишечника путем провоцирования поноса, за которым следует мягкий стул несколько раз в день. Лактитол имеет схожее с Лактулозой действие, однако обладает менее выраженным вкусом и не вызывает у больных отвращения при приеме. Антибактериальная терапия проводится на основе следующих препаратов:
- Неомицин подавляет микрофлору кишечника, назначается внутрь или в виде клизм;
- Метронидазол применяется в случае отсутствия эффекта от приема Лактулозы;
- Ванкомицин — наиболее эффективный антибиотик для лечения стойкой печеночной энцефалопатии;
- Рифаксимин — антибиотик без системных побочных эффектов, действующий на микрофлору кишечника.
Прогноз печеночной энцефалопатии зависит от выраженности основного заболевания и качества лечения. При циррозе печени прогноз благоприятнее, чем при остром гепатите. Также исход лечения во многом зависит от изменения образа жизни и устранения основных причин развития болезни.
Грозным и тяжелым последствием функциональной недостаточности печени является печеночная энцефалопатия. Прекома характеризуется токсическим отравлением мозга с поражением ЦНС и эндокринной системы. При этом изменяется личность, снижается интеллект, наступает глубокая депрессия на фоне неврологических расстройств. Диагностируется на основании биохимии проб печени, УЗИ, МРТ, КТ, электроэнцефалографии. Лечение — комплексное и включает диету, угнетение инфекции, чистку кишечника с подавлением патогенной флоры, симптоматическое лечение медикаментами. В крайнем случае осуществляется пересадка печени.

Печеночная энцефалопатия — редкое осложнение многих заболеваний печени, но 80% случаев заканчиваются смертью пациента. Патология относится к группе воспалительных заболеваний, которые возникают на фоне ослабления функции фильтрации печени. Поэтому снимать любые болевые синдромы, нервные напряжения и прочие клинические особенности недуга медикаментами запрещено.
Если появление печеночной энцефалопатии связно с острой недостаточностью органа, в дальнейшем гепатологи исключают возможность появления цирроза. На фоне хронических поражений печеночной ткани осложнение возникает чаще. Несмотря на частичную обратимость, нейропсихический синдром сильно снижает социальную активность и работоспособность больного.
Причины и механизм развития печеночной энцефалопатии еще не изучены, что объясняет высокий процент смертности. Следовательно, прогноз — неутешительный, а сколько живут больные при печеночном энцефалите, зависит от своевременности принятия лечебных мер.
Печеночная энцефалопатия подразделяется на несколько видов, согласно определенным факторам патофизиологии происходящих процессов:
- По форме течения энцефалит бывает:
- острая;
- хроническая.
- Специфические формы нейропсихического синдрома:

- латентная или минимальная;
- симптоматически выраженная;
- рецидивирующая.
- Особые формы нейропсихического синдрома:
- гепатоцеребрально-дегенерационная (с нарушением обмена меди и ее отложением в других органах);
- частичный паралич.
Провоцирующие появление печеночной энцефалопатии факторы — многообразны. Патофизиология сведена в классификацию, подразумевающую подразделение всех провоцирующих факторов на 3 типа:
- Тип А, когда печеночная энцефалопатия возникает на фоне остротекущей недостаточности печени. Причины этой формы недуга следующие:
- вирусные воспаления печени (гепатит) с функциональной недостаточностью;
- воспалительный процесс, вызванный алкоголизмом;
- рак печени;
- отравления лекарствами, токсинами, наркотиками, успокоительными.

- Тип В, когда фоновых патологий печени нет, но развиваются и прогрессируют неврологические симптомы, связанные с интоксикацией крови кишечными патогенами и их воздействием на нейроны. Первопричины состояния:
- быстрый рост и делением кишечной микрофлоры;
- чрезмерное потребление белковой пищи (мяса, яиц, молока и др.).
- Тип С, который объясняется циррозом печени и его осложнениями.
Пусковыми механизмами патофизиологии процесса развития печеночной энцефалопатии, являются:
- кровотечения в ЖКТ;
- хронические запоры;
- переизбыток белка в организме;
- инфекции;
- цирроз и другие поражения печени;
- алкоголизм;
- операции и влияние общего наркоза;
- передозировка лекарствами;
- присутствие в организме паразитов;
- почечная функциональная недостаточность;
- отравление ядами, химикатами, токсинами;
- ожоги, травмы;
- воспалительные болезни органов дыхания или пищеварения.
Существует три официальные теории появления энцефалита:
- токсическая;
- лженейротрансмиттерная;
- обменная (с нарушением метаболизма масляных кислот).
Механизм развития печеночной энцефалопатии обуславливается:
- снижением барьерной и обезвреживающей функций органа;
- интоксикацией мозга продуктами распада паренхимы печени через кровоток или на фоне создания анастомозов воротной и полой вен;
- повышением уровня аммиака и фенолов на фоне активной жизнедеятельности ферментов протея и палочкообразного патогена в кишечнике, отчего появляется резкий запах изо рта;
- нарушением обменных процессов.
В совокупности эти факторы провоцируют массовую интоксикацию, которая происходит следующим образом:

- образованный в результате размножения кишечной флоры аммиак по портальной вене поступает в печень и общий кровоток с преобразованием в мочевину (при циррозе токсин поступает в кровь по портокавальным анастомозам);
- происходит накопление аммиака в почках на фоне нарушения процессов обмена и метаболизма с развитием гипокалимии, которая провоцирует печеночную кому;
- аммиак поступает в мозг по артериям с продвижением из зоны с высоким рН в зону с низким его значением, вызывая вещественный дисбаланс и сильную интоксикацию;
- одновременно повышается уровень фенолов и ароматических соединений, содержащих серу в своей цепи (эти вещества преимущественно скапливаются в спинномозговой жидкости);
- при дефиците коэнзима, А происходит накопление жирных кислот с низкой молекулярной массой (эти кислоты оказывают тяжелое токсическое воздействие на мозг).
Следовательно, патогенез и исход прекомы связан с такими механизмами:
- резкое увеличение содержания аммиака в плазме;
- повышение плазменной концентрации с нарушением равновесия между продукцией и энергетическим обменом эндогенных веществ (нейротрансмиттеров), передающих нервные импульсы, в ЦНС.
В клинике печеночной энцефалопатии специфичными проявлениями являются неврологические и психические нарушения, которые имеют разную интенсивность в отдельных формах прекомы.
Клиническая картина развивается внезапно и имеет такие особенности:
- продолжительность — от 2-х часов до нескольких суток;
- тяжелое течение;
- печеночная кома наступает быстро;
- причинами формирования являются острый вирусный, лекарственный и токсический гепатит.

Отличается самым пессимистичным прогнозом из-за стремительности усугубления повреждений и большого числа смертей. Сколько можно жить с таким диагнозом, определяет своевременность диагностирования нарушений. Этиология — отравления, остротекущий гепатит и т. п.
- медленное развитие;
- длится — от 14 суток;
- рецидивирующее течение (вне обострения пациент чувствует себя относительно хорошо).
- причина — цирроз печени, осложненный портальной гипертензией;
- симптомы — переменчивость настроения, рассеянность, понижение интеллектуальных возможностей, мышечная атония; дрожание паркинсонического типа.
Печеночная кома развивается в четыре стадии, каждой из которых характерен определенный набор симптомов. Таблица клинических проявлений патологии постадийно:
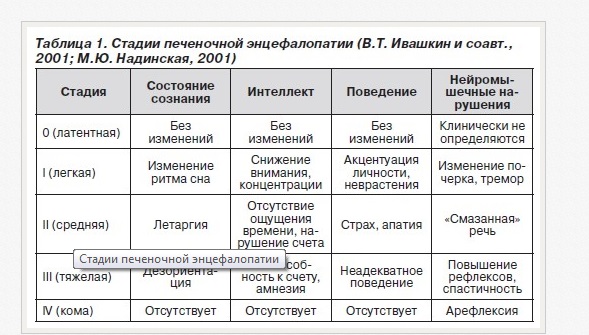
Таблица по шкале Глазго, созданной для оценки нарушений сознания:

Важно! Неврология печеночной энцефалопатии обуславливается метаболической недостаточностью, поэтому в основной массе случаев процессы — переходящие, обратимые, если своевременно принять меры. Тем не менее, исходы будут малоутешительными из-за остаточных психоэмоциональных нарушений.
Основные симптомы этой стадии печеночной энцефалопатии:
- ослабленность;
- мигрень;
- хроническое подташнивание и горьковатый привкус во рту;
- отказ от еды;
- постоянный шум и звон в ушах;
- самопроизвольная икота;
- черные точки перед глазами.
Люди могут отвечать на поставленные вопросы, но им сложно сконцентрироваться, поэтому они повторяют слова. На фоне временной и пространственной дезориентации больных тревожит бессонница по ночам и сонливость днем.

Специфичные проявления энцефалопатии на I стадии:
- суетливость;
- перевозбуждение и эйфория;
- неустойчивость настроений;
- поиски выдуманных вещей;
- непонятные поступки.
Больному человеку сложно решать простые задачи, координировать свои движения. У него меняется почерк. По мере прогрессирования развиваются носовые кровотечения и подкожные кровоизлияния.
Поведенческие симптомы у людей:
- тоскливость и апатия;
- заторможенность в движениях и реакциях;
- впадение в ступор;
- хроническая сонливость;
- чувство тревоги и безысходности;
- легкое помешательство;
- бред и галлюцинации;
- беспричинная агрессия и желание убегать.
Больные люди периодически:

- теряют сознание или ощущают спутанность;
- дезориентируются в пространстве и времени;
- ощущают подергивание лицевых мышц, судорог конечностей.
- рефлекторная слабость сухожилий и зрачков;
- учащенный ритм дыхания;
- интенсивная желтуха;
- зловонный запах изо рта.
- легкая форма оглушенности;
- резкие припадки возбуждения с галлюцинациями и бредом.
Специфика клинической картины:
- зловонный запах изо рта;
- уменьшение объемов печени;
- резкая интенсификация желтухи;
- подобное маске лицо;
- интенсификация кровоизлияний (геморрагический диатез).

Неврологические нарушения характеризуются:
- резким увеличением рефлексов сухожилий;
- судорогами разных зон конечностей;
- нереагированием зрачков на свет.
Наступает печеночная кома с быстрыми передергиваниями мышц и полным отсутствием рефлексов. На начальных стадиях возможно возвращение сознания, сохранение реакции на болевые раздражители, но зрачки постоянно сужены, проявляется тахипноэ (свыше 20 вдохов в минуту). На конечном этапе признаки печеночной комы следующие:
- глубокий сон, переходящий в смерть;
- снижение рефлексов и работоспособности систем в организме;
- отсутствие болевых, слуховых, световых реакций.
I и II стадия печеночной энцефалопатии отличается обратимостью происходящих изменений, а лечение проходит без какого-либо последствия. Выживаемость при III и IV стадии не превышает 40%.

- отека мозга;
- острой дисфункции почек;
- гнойно-септической инфекции;
- кровоизлияний во внутренних органах;
- аспирационной пневмонии;
- острой формы воспаления поджелудочной железы.
Поставить диагноз возможно только при проведении комплексной диагностики, которая включает:
- Осмотр, оценку жалоб пациента.
- Составление анамнеза, определение патогенеза, этиологии и сколько по времени болеет пациент.
- Проведение лабораторных тестов для диагностики нарушений в процессах кроветворения, метаболизма и обмена:
- анализы крови, мочи кала — общие;
- биохимическое исследование крови;
- определения содержания аммиака.
- Проведение психометрического тестирования (чувствительность — до 80%) путем применения двух тактик оценки мозговой функции пациентов для выявления латентной (минимальной) формы энцефалита:
- тест на скорость познавательной реакции;
- тест на точность моторики.
- Электроэнцефалография (чувствительность — 30%) — для оценки степени поражения головного мозга.
- Методика вызванных потенциалов мозга (точность — 80%).
- Магнитно-резонансная спектроскопия — наиболее эффективный при печеночной энцефалопатии. Методика чувствительна относительно минимальной формы прекомы.
Если проявляется печеночная кома, перед приездом скорой помощи следует оказать больному доврачебный уход. Поэтапность принятия неотложных мер:

- засечь время с момента начала приступа и обязательно сообщить врачу, сколько длится расстройство;
- положить больного на бок;
- обеспечить свежий приток воздуха;
- следить, чтобы пациент себя не поранил;
- при появлении рвоты своевременно очищать ротовую полость;
- давать много воды.
Если имеется опыт оказания неотложной помощи, на стадии обострения рекомендуется снять возбудимость:
- вколоть 2 мл 1%-го «Димедрола» при перевозбуждении;
- вколоть «Кордиамин» и «Мезатон» при сосудистой недостаточности.
Определить степень повреждений ЦНС, головного мозга и назначить лечение в соответствии с причинными факторами могут гепатолог, гастроэнтеролог и хирург. Основы терапии энцефалопатии — устранение причинных факторов, таких как:

- остановка кровоизлияний в ЖКТ;
- угнетение инфекций;
- купирование роста тонкокишечной микрофлоры;
- исключение обезболивающих, седативных лекарств;
- снижение интоксикационного влияния аммиака и продуктов его распада на организм.
Для достижения перечисленных целей применяются несколько методов, в соответствии со степенью нанесенных повреждений.
Лекарственная терапия основана на применении:
- очистительных клизм, слабительных медпрепаратов, снижающих всасываемость токсинов;
- ферментных средств, увеличивающих кислотность в кишечнике;
- лактулозы с введением через зонд для снижения синтеза аммиака в кишечнике;
- антибиотиков для подавления патогенной флоры;
- антагонистов, например, «Флумазенила», который проявляется эффективность при отравлении барбитуратами и бензодиазепинами;
- аминокислот, стабилизирующих состав крови.

Назначаются следующие препараты:
- «Неомицин» — чтобы снять непроходимость кишки и подавить патогенную микрофлору;
- «Ванкомицин» — для лечения стойкой формы патологии;
- «Метронидазол» (при неэффективности терапии лактулозой);
- «Рифаксимин» — угнетает патогенную флору в кишечнике и снимает неприятную симптоматику, не оказывая системное побочное воздействие.
Лечение печеночной комы начинают с введения лактулозы внутривенно в суточной дозе — 60−120 мл. Этот невсасывающийся дисахаридный препарат обеспечивает:
- размягчение стула;
- быстрое связывание и вывод токсинов из толстокишечного отдела;
- расщепление жирных кислот с короткими цепями.
Нетоксичность лактулозы позволяет применять ее с «Неомицином» или «Метронидазолом», что позволяет повысить эффективность антибактериальной терапии. Работает такой комплекс только в кишечной среде с рН меньше 5.
Существует несколько хирургических техник, применяемых для лечения энцефалопатии:
- Портокавальное шунтирование — позволяет уменьшить давление в воротной вене печени и снизить прогрессию основной патологии, что предупреждает появление портальной гипертензии и обеспечивает стабильное кровоснабжение тканей органа.
- Пересадка органа — проводится при постановке диагноза — «стойкая энцефалопатия на фоне масштабного, необратимого поражения печени».
При утяжеленных формах энцефалопатии рекомендуется снижение количества поступаемого белка в организм до 25 г в сутки, но не продолжительное время. На стадии улучшения больной может раз в 3 дня съедать 40 г белка. Одновременно производится парентеральный ввод медпрепаратов, назначается прием аминокислот и слабительных.
При обнаружении нарушений:
- на 0-й или 1-й стадия живут долго, выживаемость стопроцентная;
- на 2-й стадии — 60−75%;
- на 3−4-й — 30%.

Печеночная кома, как конечная точка развития патологии, позволяет жить с диагнозом только в 10−20% случаев.
Чтобы не дать развиться заболеванию, рекомендуется применение следующих рекомендаций:
- лечение основной патологии, такой как цирроз, гепатит и пр.;
- исключение вредных факторов, вызывающих нарушение сознания;
- поддержание питательного рациона с необходимой дозировкой калорий в сутки;
- прием лактулозы и постановка фосфатных клизм.
Такое явление как печеночная энцефалопатия при циррозе печени считается очень серьезным патологическим состоянием, обладающим характерной клинической картиной, вызывающим серьезные проблемы со здоровьем.
Для того чтобы понять, что представляет собой данная проблема, необходимо рассмотреть причины ее появления, клиническую картину, а также методы лечения и профилактики.
Возникновение и развитие печеночной энцефалопатии наблюдается вследствие различных факторов, к числу которых можно отнести:
- Развитие печеночной недостаточности, в результате которой печень уже не может в полной мере выполнять свои функции по очистке и детоксикации организма. Отравляющие вещества, которые у здорового человека выводятся из организма при участии печени, поступают в кровоток, вызывая нарушение деятельности мозга.
- Нарушения работы кровеносной системы (между сосудами большого круга образуются перегородки, мешающие нормальному кровотоку). Нарушения кровотока негативно сказываются на питании клеток мозга, что нарушает деятельность данного органа.
- Употребление большого количества белковой пищи. При расщеплении белка высвобождаются токсичные элементы (в том числе и аммиак). Увеличение количества белка приводит к возрастанию числа этих токсинов, с которыми печень в состоянии цирроза, уже не справляется.
- Употребление алкоголя (даже в самых небольших количествах) негативно сказывается на состоянии всего организма, в том числе и на функциональность печени.
- Инфекционные и воспалительные процессы.
- Перенесенные хирургические операции.
При печеночной энцефалопатии отсутствуют какие – либо характерные только для данного заболевания признаки. При постановке диагноза врач должен учитывать общую клиническую картину, наблюдаемую у пациента, а также принимать во внимание состояние его организма, перенесенные ранее заболевания.
Клиническая картина печеночной энцефалопатии проявляется такими симптомами как:
- Временные психические расстройства, которые появляются внезапно, и так же внезапно исчезают.
- Нарушения восприятия окружающей действительности.
- Деградация личности.
- Нарушения в работе нервной и мышечной систем.
- Изменение показаний ЭЭГ (электроэнцефалограммы). На ЭЭГ появляются амплитудные волны в 3 фазах.
- Тремор (дрожание вытянутых рук, быстрые, прерывающиеся движения).
Заболевание протекает в несколько стадий, каждая из которых отличается своим комплексом признаков:
- Субклиническая стадия, как правило, не проявляется какими – либо выраженными отклонениями. Возможны незначительные нарушения при выполнении работы, требующей повышенной реакции (например, при вождении автомобиля).
- У больного отмечают общее ухудшение самочувствия, повышенную утомляемость, слабость. Отмечаются перепады настроения (от полной апатии до эйфории, от спокойствия до появления беспричинной агрессии). Появляются различного рода двигательные отклонения (тремор, нарушение координации), затрудняется речевая функция.
- Отмечаются нарушения режима сна и бодрствования (больной, по причине повышенной утомляемости спит гораздо больше, чем раньше), усугубляются отклонения в двигательной активности, поведение больного становится неадекватным, он теряет чувство времени и пространства.
- Нарушается слух, речь, снижается память. Мышечные рефлексы становятся более выраженными.
- Нарушение мышечной функции, потеря чувствительности к болевым раздражителям. Состояние комы.

Можно ли вылечить дисцикуляторную энцефалопатию 1 степени, расскажем тут .
Недостаточность кровоснабжения головного мозга в виду тех или иных причин может спровоцировать такую патологию как энцефалопатия смешанного генеза. По ссылке http://neuro-logia.ru/zabolevaniya/golova/encefalopatiya/smeshannogo-geneza.html вы узнаете, как установить диагноз и лечить данную болезнь.
Для постановки точного диагноза применяют ряд исследований:
- Больному необходимо сдать лабораторные анализы для определения уровня содержания аммиака в крови.
- Пациенту предлагают пройти различные тесты, определяющие быстроту реакции, наличие или отсутствие двигательных нарушений. Например, больной должен провести ровную линию в ограниченном пространстве, восстановить последовательность чисел от 1 до 30. При оценке результатов тестирования учитывается время выполнения задания, количество допущенных ошибок.
- Аппаратное обследование мозга.
Лечение недуга должно быть комплексным, включающим в себя ряд методик, направленных на устранение причины заболевания, его симптомов, улучшение общего состояния организма пациента. Рассмотрим эти методы более подробно.
Основным методом считается медикаментозное лечение. Оно направлено на устранение токсичных элементов, нарушающих деятельность головного мозга, ухудшающих состояние организма в целом:
- Клизма, очищающая кишечник, позволяет вывести из организма большую часть токсичных веществ.
- Прием антибиотиков снижает количество микроорганизмов, выделяющих аммиак в процессе своей жизнедеятельности.
- Слабительные препараты на основе лактулозы помогают вывести из организма аммиак и его производные.
- Внутривенное введение раствора глюкозы, витаминных препаратов, восстанавливает организм после продолжительной интоксикации.
- Препараты глютаминовой кислоты помогают нейтрализовать аммиак, который уже находится в организме.
- Препараты – гепатопротекторы защищают клетки печени от негативного воздействия, восстанавливают их.
Помимо медикаментозного лечения больному необходимо пересмотреть свой образ жизни, отказаться от алкоголя, наладить рацион, исключив (или ограничив) потребление продуктов с высоким содержанием белка.
Если указанные методы лечения не дали положительного эффекта и заболевание продолжает прогрессировать, больному потребуется более радикальный метод лечения – пересадка печени.
Прогноз лечения зависит, прежде всего от стадии заболевания, своевременности лечения. Так, больные, обратившиеся к врачу на ранней стадии, имеют достаточно высокие шансы на успешное исцеление. Примерно 65% пациентов имеют возможность вернуться к полноценной жизни. Если же лечение запоздало, и заболевание перешло в запущенную форму, риск летального исхода существенно увеличивается (смертность составляет 85-90%).
Печеночная энцефалопатия – серьезная патология, которую легче предотвратить, нежели вылечить. Тем более, что профилактические меры весьма просты и доступны:
- Отказ от алкоголя (особенно это касается крепких спиртных напитков).
- Отказ от бесконтрольного приема медикаментозных препаратов.
- Регулярные профилактические осмотры, позволяющие вовремя выявить заболевания печени и вылечить их до появления осложнений.
Печеночная энцефалопатия – патология, которая может не только нанести серьезный вред здоровью, но и привести к смертельному исходу. А значит, нельзя забывать о профилактике данного заболевания. Если же первые симптомы уже проявились, необходимо как можно скорее выявить их причину, приступить к лечению. В этом случае вы существенно увеличите шансы на успешное выздоровление.

О врожденной и приобретенной резидуальной энцефалопатии подробно описано в этом материале .
источник



 2-я стадия. Усиливается симптоматика 1-й стадии. Появляется сонливое состояние, странное поведение. Больной ощущает дезориентацию во времени. Речь замедляется, ответы становятся стереотипными. Появляется потливость и тремор, неприятный запах изо рта;
2-я стадия. Усиливается симптоматика 1-й стадии. Появляется сонливое состояние, странное поведение. Больной ощущает дезориентацию во времени. Речь замедляется, ответы становятся стереотипными. Появляется потливость и тремор, неприятный запах изо рта; общий анализ крови;
общий анализ крови; выявить и ликвидировать факторы, способствующие прогрессу энцефалопатии печени при циррозе;
выявить и ликвидировать факторы, способствующие прогрессу энцефалопатии печени при циррозе; поддержании водно-электролитного баланса, которое включает в себя недопущение гиповолемии вводом 5-10 % раствора глюкозы либо альбумина, коррекцию гипокалиемии до уровня в 3,5 ммоль/л и отмену диуретиков;
поддержании водно-электролитного баланса, которое включает в себя недопущение гиповолемии вводом 5-10 % раствора глюкозы либо альбумина, коррекцию гипокалиемии до уровня в 3,5 ммоль/л и отмену диуретиков; отечность головного мозга;
отечность головного мозга;
