Заболевания печени у детей бывают наследственными и приобретенными, могут проявиться или возникнуть в любом возрасте. В первый месяц жизни у ребенка могут появиться симптомы гепатомегалии – умеренное увеличение печени у детей является состоянием организма, а не заболеванием. Оно проходит к двухмесячному возрасту, при этом патологические изменения в самом органе не происходят. В первые две недели после рождения у новорожденного может быть желтушка: это нормальное явление, не несущее угрозы здоровью.
К тяжелым же последствиям приводят такие заболевания печени как:
- Гепатит вирусного происхождения;
- Токсический гепатит;
- Аутоиммунный гепатит;
- Жировой гепатит;
- Инфекции, связанные с заражением паразитами;
- Закупоривание желчных протоков;
- Новообразования в тканях печени.
Проявляется она пожелтением кожи лица, груди, живота от груди до пупка и глазных склер, встречается у 50 % малышей. Важно не допустить перехода физиологической желтухи в патологическую, чтобы это не привело к осложнениям.
Младенческая желтушка возникает по естественным причинам: из-за конфликта резус-фактора матери и младенца; несовпадения их групп крови (что бывает редко); преждевременных родов, вследствие чего состав крови ребенка меняется медленней.
Когда ребенок делает первый вдох легкими, происходит изменение состава крови: у недоношенного малыша организм еще не окреп, и билирубин перерабатывается хуже, его переизбыток и приводит к временному окрашиванию кожного покрова и белков глаз в желтый цвет. В это время печень еще слабого ребенка перегружена, существует риск перехода физиологической желтухи в патологическую.
При естественной (неонатальной) желтушке:
- кожа новорожденного приобретает желтый оттенок не ранее, чем через 36 часов после рождения;
- уровень билирубина должен снижаться с каждым днем;
- наиболее интенсивной желтизна становится на третьи сутки – по прошествии этого времени кожа начинает светлеть.
Через 2 (максимум через 4) недели желтизна должна пройти совсем. Все это время ребенок должен быть активен, хорошо есть и спать.
Симптомы патологической желтухи у новорожденного:
- Пожелтение кожи уже спустя несколько часов после появления на свет;
- Желтая кожа на руках, ногах, стопах и ладонях;
- Частый плач;
- Вялость, постоянная сонливость;
- Плохой аппетит вплоть до отказа от пищи;
- Моча темного цвета;
- Бесцветный кал;
- Заметно увеличенная печень;
- Оттенок желтизны не лимонный, а зеленоватый.
При этих признаках следует немедленно обратиться в больницу для измерения и контроля динамики уровня билирубина, прохождения УЗИ печени на предмет выявления повреждений желчных протоков и нарушения оттока желчи, и сдачи печеночных проб АЛТ и АСТ.
Если у младенца физиологическая желтушка, в качестве поддержания организма ему назначают препараты глюкозы, витамины, фитотерапию.
В целях снижения уровня билирубина рекомендуется фототерапия – нахождение определенное время под светом зеленых и синих ламп. Кормящей матери прописывают специальное диетическое питание для снижения жирности молока, чтобы у ослабленного малыша не возникало проблем с пищеварением.
В целях профилактики патологической желтухи у младенцев в первые дни жизни регулярно измеряется билирубин, а родители должны следить за изменением цвета кожи у ребенка. В тяжелых случаях назначается оперативное вмешательство, переливание крови и прочие процедуры в условиях стационара.
Если на фоне пожелтения кожи у ребенка отмечаются несвойственные для физиологической желтухи проявления, это говорит о генетической патологии либо развитии желтухи вследствие механических травм, полученных во время прохождения родовых путей. Возможно также вирусное происхождение заболевания.
Если вовремя не выявить у новорожденного ребенка патологическую желтуху, это может привести к проникновению билирубина в мозг и развитию ядерной желтухи, последствия которой: поражение ЦНС, задержка физического развития, умственная отсталость. Ребенок теряет координацию движений, вероятно развитие глухоты. Общая интоксикация организма может привести к летальному исходу.
Вирусные гепатиты А и В передаются младенцу от зараженной матери во время родов, ребенок постарше может подхватить вирус во время контакта с больным человеком. Гепатитом С есть вероятность заразиться у стоматолога, во время прививки в поликлинике или хирургического лечения в стационаре: вирус сохраняется на плохо простерилизованных инструментах.
Возникает вследствие передозировки лекарств, отравления бытовой химией, пищевых отравлений. У детей подросткового возраста может развиться на фоне приема алкогольных напитков.
Патология, при которой клетки печени разрушает собственная иммунная система человека. В не до конца сформировавшемся организме ребенка прогрессирующий процесс поражения одного из основных кроветворных органов происходит быстрее, чем у взрослого. Ткани печени отмирают и заменяются рубцовой тканью, что ведет к циррозу.
Возникает у детей, страдающих ожирением и заболеваниями поджелудочной железы. Ткани печени перерождаются вследствие накопления в них жира, орган начинает функционировать неполноценно.
Каждый третий ребенок дошкольного возраста болеет лямблиозом. Дети до 3 лет переносят заболевание тяжело, так как в этом возрасте при заражении поднимается высокая температура, появляются сильная тошнота, бывает рвота.
Лямблии поглощают из крови питательные вещества, взамен выпуская в нее токсины. У ребенка снижается иммунитет, он начинает испытывать слабость, наблюдается отсутствие аппетита. Ослабленный организм становится уязвим для простудных и воспалительных заболеваний, могут развиться бронхиальная астма и аллергия.
Заподозрить у ребенка лямблиоз можно по частому жирному, зловонному стулу.
Дискинезия желчевыводящих путей представляет собой закупорку желчных протоков. Грудного ребенка с такой патологией вылечить практически невозможно – необходима пересадка печени, последствием которой может стать цирроз. Причинами могут быть как врожденная патология, так и механические травмы во время родов.
Онкологические новообразования в тканях печени очень опасны для детей. Случается такое редко, по статистике детский рак печени составляет всего 4 % от всех случаев подобных заболеваний у населения, но в 70 % случаев опухолей в тканях печени у детей – это злокачественные образования. Причиной чаще всего бывает запущенный гепатит В и С.
Почти все заболевания печени у детей имеют симптоматику, схожую с различными заболеваниями желудочно-кишечного тракта и других органов. Если у ребенка есть факторы риска именно болезней печени, то значение следует придавать следующим симптомам:
- Желтушному оттенку кожных покровов и желтизне склер;
- Постоянно держащейся субфебрильной температуре от 37,1°C до 38°C без признаков простуды и болей – это свидетельствует о вялотекущих скрытых воспалительных процессах, что характерно для печеночных патологий;
- Темному цвету мочи;
- Бесцветному калу;
- Тошноте;
- Отсутствию аппетита.
Ребенок может ощущать тяжесть в правом подреберье, горечь во рту, становится вялым и невыносливым физически, испытывает общее недомогание.
У детей 5-7 лет активно развивается желчевыводящая система. В связи с этим может наблюдаться умеренная гепатомегалия – небольшое, но пальпируемое увеличение печени. Ребенок может испытывать легкие недомогания, кожа может желтеть. Это объясняется возрастной физиологией, а не говорит о болезни. В каком-либо лечении необходимости нет, но диета, показанная при заболеваниях у детей печени, будет не лишней.
Лечение заболеваний печени у детей бывает консервативным и хирургическим. Назначают при воспалениях – антибиотики; при гепатите, циррозе – гепатопротекторы; в нужных случаях – желчегонные средства. Делают лапароскопию – бескровную операцию, при необходимости – полостную.
Профилактические меры направлены на поддержание иммунитета детского растущего организма и формирование тканей. В меню должны присутствовать овощи, зелень, фрукты, молочные продукты – творог, йогурты. Питание должно быть полноценным, ребенок должен соблюдать режим еды – завтрак, обед и ужин должны быть вовремя.
источник
При состоянии, когда болит печень симптомы. могут появляться далеко не сразу после начала патологического процесса. Этот орган отличается многофункциональной структурой, состоящей из большого количества гепатоцитов. Поэтому для серьезных нарушений необходима гибель большого количества этих клеток. Как правило, при различных заболеваниях происходит постепенное замещение гепатоцитов жировой или соединительной тканью. Поэтому клиническая картина на ранних стадиях болезни может быть стертой и замаскированной под другие болезненные состояния.
Исключения из этого правила составляют вирусные гепатиты и токсические поражения паренхимы. При этом происходит массированное поражение большей части клеток и наступает острая интоксикация, которая сопровождается специфическими признаками.
Есть ряд характерных симптомов того, как болит печень. Их стоит дифференцировать от заболеваний желчного пузыря и колики при желчнокаменной болезни. Тут необходимо обращать внимание на характер болей, время их появления, сопутствующие клинические признаки. Какие именно — рассмотрим далее.
Сразу стоит отметить, что боли в печени симптомы могут давать достаточно обширные. При хронических процессах это может сопровождаться кожными проявлениями:
- зудом в различных областях тела;
- сосудистыми звездочками;
- желтоватой окраской эпидермиса;
- шелушением кожи в области лба, носогубных складок.
При длительно текущих патологических состояниях в структурных единицах паренхимы печени может развиваться экзема, псориаз и нейродермит. Корни этих проблем, чаще всего лежат в болезнях печени. Пока не нормализуете работу этого органа — не сможете избавиться и от проблем с кожей. Это связано с детоксикационной функцией гепатоцитов. Пропуская через себя всю циркулирующую в организме кровь, они, словно губка, впитывают в себя токсины, шлаки, яды и продукты распада клеток крови.
Вторая важная функция печени — производство желчи и желчных пигментов, которые расщепляют жирные кислоты. В составе желчи большое количество билирубина, который окрашивает её в характерный зеленовато-коричневый цвет. При нарушении оттока желчи билирубин распадается в клетках печени и поступает в кровь. Это придает кожным покровам характерную для заболеваний печени шафрановую окраску кожных покровов и склер глаз. Другие симптомы обструкции протоков в паренхиме печени заключаются в:
- чувстве тяжести в правом боку;
- постоянной тошноте;
- горечи во рту;
- желтом налете на поверхности языка ;
- окрашивании мочи в темный красный оттенок;
- обесцвечивании каловых масс.

Все, что описано выше, очень характерно для состояний, когда болит печень симптомы эти могут послужить показанием для назначения детального обследования. Но не все так просто. Многих из описанных признаков могут свидетельствовать о нарушениях деятельности желчного пузыря, кроветворения, аутоиммунных патологических состояниях. Поэтому мы не рекомендуем вам заниматься самостоятельной диагностикой. При первых же признаках того, что болит печень — обратитесь к врачу.
Также существуют достаточно достоверные признаки болезни печени, которые помогут выявить патологические состояния на начальных стадиях. Если у вас присутствует хотя бы 2 из перечисленных ниже симптомов, то вам стоит незамедлительно обратиться за медицинской помощью. Итак, характерные признаки болезней печени:
- кожный зуд;
- аллергические реакции;
- частые запоры и диареи;
- тупые боли под правым ребром ;
- желтый налет на языке;
- головокружение и быстрая утомляемость;
- моча красного цвета (похожа на чай);
- повышение температуры тела до субфебрильных цифр;
- тошнота и снижение аппетита;
- каловые массы светлого желтого цвета.
Для диагностики болезней печени достаточно сделать биохимический анализ, в котором будут повышены печеночные пробы и уровень билирубина. Для диагностики вирусного гепатита проводится специальный анализ на определение титра присутствия антигенов. В дальнейшем назначаются ультразвуковые исследования состояния паренхимы печени и эхогенности этого органа. В случае необходимости показаны дуоденальные зондирования для определения состава фракций желчи.


Ввиду того, что у разных заболеваний печени разные причины, человек с трудом по имеющимся симптомами и признакам сможет определить, какое именно у него заболевание. Этот важнейший вопрос стоит рассмотреть не по вероятным болезням, а по возникающим из-за них симптомам заболевания печени.




Вышеописанные признаки – самые характерные и частые симптомы заболевания печени. Кроме них заболевания печени могут выражаться следующиими проявлениями:
- Вероятно выпадение волос из-за нарушений гормонального баланса;
- Повышенная температура тела, лихорадка (гнойные острые заболевания – холецистит, холангит);
- Нарушения пищеварения (острые заболевания печени и желчевыводящих путей);
- Увеличение кожных вен на животе (цирроз, гепатит).
При болезнях печени наблюдаются болевые ощущения и тяжесть в правом подреберье. Боли в течение дня постоянные, ноющие, при физических нагрузках усиливающиеся. Состояние ухудшается при употреблении жареных, острых блюд, жиров. В состоянии покоя болей практически нет.
Для заболеваний печени также характерны жалобы на желтизну кожных покровов. Пациент изначально может заметить желтушность склер и кожи. Кроме того, может проявиться темный цвет мочи и обесцвеченный кал.
На фоне длительной желтухи появляется кожный зуд. Это будет свидетельствовать об увеличении количества элементов желчи в крови и тоже является симптомом болезни печени.
У пациентов с болезнями печени случаются жалобы на вялость, слабость, быструю утомляемость, понижение работоспособности. Проявляются обмороки, головные боли. Бывают кровоизлияния. У мужчин может быть импотенция, у женщин – нарушения в менструальном цикле.
Симптомы заболевания печени у детей распознать достаточно сложно, в особенности на ранних стадиях и у новорождённых. У грудных детей и новорожденных очень мало симптомов поражения печени, а клинические признаки сильно схожи с симптомами иных болезней. Даже такой симптом как желтизна кожных покровов педиатры часто принимают за физиологическую желтуху новорожденных.
У детей на первом годе жизни могут случаться застойные нарушения из-за плохого формирования желчных протоков и печеночной системы. Младенцы могут быть заражены от родителей вирусным гепатитом. Некоторые наследственные болезни, связанные с обменом веществ, передаются детям, с раннего возраста вызывая у них болезни печени. Если у ребенка старше 2-х недель наблюдается желтуха, то нужно заподозрить болезни печени.
Слабо окрашенный стул появляется при застое печени (до уровня обесцвечивания). Рост размеров печени может определить врач, но увеличение живота ребенка замечают многие родители. Этот процесс также зачастую становится признаком тяжелых осложнений. Например, асцита, что свидетельствует о печеночной недостаточности, приводящей к нарушениям во всех системах и летальному исходу.
Доктор медицинских наук, профессор, гепатолог, инфекционист, педиатр, ведущий научный сотрудник
ФГУН Центральный НИИ эпидемиологии Роспотребнадзора
И в частной беседе, и в кабинете врача как часто, как привычно мы слышим: У меня болит печень . И это ни у кого не вызывает удивления. На печень жаловались мама и бабушка, печень болела и болит у друзей и знакомых, заурядное, житейское дело.
Между тем печень никогда не болит и болеть не может. Не может по объективной анатомической причине: в ней, (как и в мозгу), нет болевых рецепторов. Природой не предусмотрено.
Болеть может только оболочка, в которую она одета (как и мозговая!), болеть могут любые окружающие органы (например, желчный пузырь), но сама ткань печени не болит. При ряде хронических заболеваний она разрушается в тишине , молча. Кричат только анализы, но ведь их надо сделать, чтобы услышать этот крик.
Поэтому большинство заболеваний собственно печени существуют годами, но выявляются при обследовании по другим поводам (перед предстоящей операцией, например, при беременности и т.д.), поскольку до поры никак себя не проявляют.
Повышенную утомляемость и другие неспецифические жалобы (и в большинстве случаев – справедливо!) не связывают с состоянием печени. А узнать об этом своевременно бывает жизненно важно.
Люди, узнав, например, о гепатите С, приходят убитые горем, раздавленные свалившимся на них несчастьем. Их можно понять. Это, конечно, не радость, но все же нередко скорее ниспосланное судьбой благо. Не само заболевание, конечно, но то, что они о нем узнали.
Приведу несколько примеров из собственной практики последнего времени.
Перед операцией удаления аденоидов ребенка обследовали и выявили хронический гепатит С (ХГС). Девочке было проведено успешное противовирусное лечение.
Параллельно, как всегда, мы это делаем, обследовали на ГС всю семью: маму 27 лет, бабушку 62 лет, тетю 43 лет, дядю 32 лет.
- мама 27 лет – ХГС, но на момент обследования без размножения вируса и без фиброза в печени, она подлежит только наблюдению 1 раз в 6 мес.;
- дядя 32 г. – ХГС с активным размножением вируса, фиброз 0-1 (мусульманская семья, никто не употребляет алкоголя); проведено противовирусное лечение с полным эффектом;
- тетя 43 г. – ХГС с исходом в цирроз печени, проводятся повторные курсы противовирусной терапии для предотвращения прогрессирования цирроза и развития его осложнений;
- бабушка 62 г. – ХГС, цирроз печени, гепатокарцинома (рак) печени, направлена в онкоцентр.
Все до момента обследования чувствовали себя практически здоровыми. Бабушка уставала, но объясняла это возрастом и загруженностью по хозяйству.
Именно она скорее всего послужила источником заболевания своих детей и внучки. Поскольку о заболевании никто не знал, никакой осторожности в семье не было (колющие и режущие предметы и т.д.), а стадия поражения печени, как видим, прямо зависела от длительности заболевания, сопряженной с возрастом.
И, если бы не необходимость удалить аденоиды у внучки и обследоваться перед операцией, судьбу тети и бабушки могли бы разделить и дядя, и мама, и девочка, которые теперь имеют все основания рассчитывать на благоприятный прогноз.
Мама привела на прием 36-летнего сына, у которого неожиданно начал увеличиваться в размерах живот и появилась небольшая желтуха.
Выяснилось, что мальчик родился глубоко недоношенным, больше 2-х мес. находился в отделении патологии новорожденных, где получал многочисленные инъекции, в том числе многократные переливания плазмы и крови. В дальнейшем развивался неплохо, догнал сверстников и физически, и интеллектуально. Вел здоровый образ жизни, работал, чувствовал себя практически здоровым. Женат, имеет пятилетнего сына.
Осмотр и обследование не оставляли сомнений в диагнозе: терминальный, декомпенсированный цирроз печени в исходе хронического гепатита В, асцит (жидкость в животе), печеночная недостаточность.
Очевидно, что заражение произошло в периоде новорожденности, воспаление и параллельное постепенное нарастание фиброза в течение 36 лет происходило бессимптомно до тех пор, пока оставалось еще какое-то количество клеток, способных выполнять необходимые функции. Клинические проявления печеночной недостаточности выступили лишь тогда, когда огромные компенсаторные возможности этого уникального органа оказались исчерпанными.
Это был случай, когда поправить ситуацию возможно лишь одним путем – пересадкой печени.
Пациент поставлен на лист ожидания донорской печени, в периоде ожидания получает симптоматическую поддерживающую терапию. Всего этого не произошло бы, если бы ХГВ был обнаружен хотя бы 10-20 лет назад.
Значит ли это, что всем здоровым людям надо кидаться обследовать печень, чтобы предотвратить подобные жизненные сценарии? Конечно, нет.
Но если Вы знаете о себе, своем ребенке, другом близком человеке, что он в течение жизни по какому-либо поводу получал переливание крови или плазмы (автокатастрофа, тяжелая травма, операция, тяжелое заболевание – сепсис, лейкоз, онкологическое и т.д. в любом возрасте, особенно до 1998 г. когда переливаемая кровь не проверялась еще на маркеры гепатита С, то это повод провериться на вирусные гепатиты В и С.
Татуировки, пирсинг, длительное лечение зубов, уж не говоря о пробах (даже единичных!) введения наркотиков, тоже безусловно требуют проверки на эти вирусы.
Если вы знаете за собой или своими близкими грех злоупотребления алкоголем, если страдаете ожирением, проверьте состояние печени. Здесь речь не пойдет о противовирусной терапии, но существует много препаратов (так называемых гепатопротекторов ), которые при своевременном выявлении неблагополучия помогут печени и предотвратят тяжелые исходы. Часть из них предназначена для специальных случаев, а некоторые, как, например, урсодезоксихолевая кислота (Урсосан и др.) достаточно универсальны, полезны и применимы почти при всех поражениях печени.
Если вы в связи с другими заболеваниями вынуждены длительно принимать различные лекарства или по собственной инициативе (из желания помолодеть, похудеть, стать красивее и т.д.) употребляете какие-то препараты (особенно БАДы!), проверьте печень: все они (даже витамины) для нее не безразличны и не безвредны.
Если при подобной проверке или при обследовании по другому поводу у вас обнаружили увеличение печени или селезенки, изменение этих органов на УЗИ или нарушение так называемых печеночных проб в биохимическом анализе крови, не оставляйте это без внимания, обратитесь к специалисту, чтобы вместе с ним разобраться, с чем это связано, и своевременно начать правильно действовать.
Печень одна. И не стоит слишком долго испытывать ее поистине огромные компенсаторные возможности.
Всегда говорю пациентам: Медицина отличается от театра тем, что в театре после третьего звонка занавес открывается, а в медицине – закрывается .
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боли в области печени – симптом, с которым пациенты достаточно часто обращаются к врачам-гастроэнтерологам или гепатологам. Стоит знать, что боль в районе печени не всегда свидетельствует о заболевании непосредственно самого органа. Она может возникать в желчном пузыре, поджелудочной железе и других соседних образованиях. Иногда болями в печени проявляются такие патологии, как межреберная невралгия, аппендицит и пр.
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.
При болях в печени могут встречаться такие дополнительные симптомы, как:
- тошнота;
- рвота;
- запоры;
- поносы;
- желтуха;
- кожный зуд.
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.
Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.

1. Именно печень является органом, который в первую очередь отвечает за очищение крови от токсических веществ: в ней содержится фермент алкогольдегидрогеназа. Поэтому после приема больших доз спиртных напитков на орган оказываются максимальные нагрузки, заставляя его работать более интенсивно.
2. Происходит токсическое поражение клеток печени этиловым спиртом.
3. Если во время застолья было принято большое количество жирной, жареной, копченой, острой пищи, то печень испытывает дополнительные перегрузки.
4. Лекарственные средства, которые используются для лечения похмельного синдрома, также могут оказывать вредное воздействие на орган.
Лечение болей в печени после алкоголя предусматривает применение так называемых гепатопротекторов – препаратов, которые способствуют регенерации и защите печеночных клеток.
Иногда после алкоголя развиваются хронические боли в печени, которые не проходят в течение длительного времени. В этом случае нужно как можно быстрее обратиться к врачу для консультации и проведения обследования.
2. Острый гепатит B может продолжаться в течение 7 – 60 дней. При этом боли в печени могут возникать не всегда и не сразу. Сначала появляются признаки, напоминающие ОРЗ или общее хроническое утомление: слабость, повышение температуры, вялость утомляемость. Постепенно появляются нарастают ноющие боли в печени, ощущение тяжести и дискомфорта под правым ребром. Печень увеличивается в размерах, появляется желтуха, потемнение мочи и кала.
3. Острый гепатит D обычно сопутствует гепатиту B. При этом заболевании болезненность печени выражена в меньшей степени.
4. При остром вирусном гепатите E на фоне общей слабости, утомляемости и недомогания, развиваются сильные боли в печени и выше пупка. Иногда болевой синдром является первым признаком заболевания.
При вызванной острыми вирусными гепатитами боли в печени назначается щадящая диета, которая исключает все виды пищи, способные оказывать повышенные нагрузки на печень: жирные, жареные, копченые продукты и пр. Лечение назначается врачом, в зависимости от разновидности гепатита.
Хроническое течение могут в основном иметь вирусные гепатиты B и C. Боль в печени при этом может беспокоить постоянно или периодически (например, она может возникать только на фоне приема жирной пищи). Зачастую болевой синдром не определяется четко под правым ребром, а имеет непонятное расположение. Может возникать тошнота и рвота, дискомфорт и вздутие живота.
Одновременно боль в печени сопровождается всеми симптомами гепатита:
- желтухой;
- увеличением размеров живота;
- зудом кожи;
- общей слабостью;
- утомляемостью;
- повышением температуры тела;
- потемнением стула и мочи.
Причина болей в области печени и других симптомов при хроническом гепатите устанавливается при помощи:
- УЗИ;
- компьютерной томографии;
- биохимического анализа крови;
- выявления содержания вирусов в организме.
После этого врач назначает соответствующее лечение.
Иногда хронический гепатит протекает без болей в печени и других симптомов. Пациент может ощутить первые признаки патологии уже тогда, когда заболевание переходит в стадию цирроза.
Подробнее о гепатитах
1. Алкогольный (при хроническом злоупотреблении алкоголем).
2. Лекарственный (при приеме лекарственных препаратов, которые обладают негативным воздействием на печеночные клетки).
3. Вирусный (как осложнение вирусного гепатита).
4. Первичный билиарный цирроз – заболевание, в развитии которого велика роль генетических механизмов.
5. Застойный – при застое крови и нарушении нормального кровоснабжения печени.
Боли в печени при циррозе всегда сопровождаются массой других симптомов:
- повышение температуры тела, слабость, утомляемость;
- истощение;
- увеличение размеров живота за счет увеличения печени и скопления жидкости в брюшной полости;
- желтуха, зуд кожи;
- расширенные вены под кожей живота, ног;
- токсическое поражение головного мозга, нарушение мыслительной деятельности.
Иногда боль в печени при циррозе длительное время является единственным симптомом. Она носит ноющий характер, выражена слабо, а пациент даже не подозревает о наличии у него патологии, и не обращается за медицинской помощью.
Диагностика болей в печени при циррозе предполагает применение УЗИ, компьютерной томографии, биохимического анализа крови, биопсии печени. Лечение осуществляется в гастроэнтерологическом или терапевтическом стационаре. Иногда требуется проведение гемодиализа.
Подробнее о циррозе печени
Стеатоз – это заболевание, при котором в печеночной ткани скапливается большое количество жира. Он не распадается и не выводится, нарушая нормальную функцию органа, и приводя к возникновению болевого синдрома. Чаще всего причинами стеатоза являются такие состояния, как длительное злоупотребление алкоголем, обменные нарушения в организме, наследственная предрасположенность, неправильное питание и избыточная масса тела.
При стеатозе возникают боли в печени, которые сопровождаются чаще всего такими симптомами, как нарушение пищеварения (вздутие живота, запоры и поносы, тошнота и рвота), общая утомляемость, слабость, вялость.
Стеатоз обычно имеет длительное течение, продолжается многие годы. При этом в период стихания процесса боли в печени перестают беспокоить, а при его повторной активации снова возникают.
Боли в печени при стеатозе обычно проходят очень быстро при отказе от алкоголя, соблюдении рационального режима питания, избегании стрессов и ежедневном выполнении простого комплекса гимнастики. Также с целью лечения болевого и других синдромов назначают некоторые медикаментозные препараты.
Доброкачественные опухоли печени часто протекают на начальных этапах без болей или каких-либо иных симптомов, поэтому их диагностика является достаточно сложной задачей.
Среди опухолей, способных приводить к болям в печени, чаще всего встречаются:
1. Аденомы – опухоли из железистых печеночных клеток.
2. Гемангиомы – сосудистые опухоли.
3. Узловая гиперплазия печени – большое количество узелков доброкачественного происхождения в толще ткани органа.
4. Кисты печени, образованные из печеночных протоков и имеющие врожденное происхождение.
Боль в печени возникает только в том случае, если опухоль достигает очень большого размера. Она носит ноющий характер, беспокоит пациента постоянно, сопровождается тошнотой, рвотой и другими нарушениями пищеварения.
Диагноз устанавливают после проведения УЗИ, КТ, МРТ, биопсии печени. При возникновении болей в печени, вызванных доброкачественными опухолями, применяют преимущественно хирургическое лечение.
Подтверждением того, что боль в печени вызвана именно злокачественной опухолью, являются данные, полученные во время проведения УЗИ, сцинтиграфии, КТ, МРТ, биохимического анализа крови, анализа крови на онкомаркеры – вещества, которые выделяются в кровь при раке.
Лечение зависит от вида, размеров и активности опухоли. Применяют лучевую терапию, хирургическое лечение, медикаментозную терапию (химиотерапию, таргетную терапию).
Острый холецистит – это острое воспалительное поражение стенки желчного пузыря, сопровождающееся колющими болями в области печени.
Обычно приступ болей в районе печени при остром холецистите возникает после приема жирной, острой, копченой, экстрактивной пищи. Болевой синдром бывает очень сильным, и доставляет пациенту выраженные мучения. При этом отмечаются и другие симптомы:
- боль часто отдает в правую руку, плечо, под правую лопатку, в правую ключицу;
- одновременно отмечаются нарушения пищеварения: тошнота и рвота, вздутие живота, ощущение дискомфорта;
- повышается температура тела, иногда до очень высоких цифр;
- отмечается общая слабость, утомляемость.
Боли в области печени при остром холецистите – острое состояние, при котором в ближайшее время должна быть оказана медицинская помощь. Пациента помещают в стационар, проводят УЗИ печени и желчного пузыря, другие исследования. Чаще всего назначается хирургическое лечение.
Хронический холецистит – это воспалительный процесс в стенке желчного пузыря, который протекает в течение длительного времени (более 6 месяцев). Он может быть бескаменным или каменным (как проявление желчнокаменной болезни).
При хроническом холецистите возникают тупые боли под печенью, сопровождающиеся различными нарушениями пищеварения. Иногда может отмечаться желтуха.
Чаще всего боль под печенью и другие симптомы при хроническом холецистите протекают волнообразно, с периодами обострений и стихания процесса. При этом период обострения напоминает острый холецистит.
Иногда возникает острая боль в районе печени, как приступ острого холецистита, который затем трансформируется в хронический. Но заболевание может приобретать хроническое течение изначально.
Лечение болей в печени при обострении хронического холецистита чаще всего осуществляется в стационаре. Назначаются соответствующие медикаментозные препараты. При стихании процесса пациент должен соблюдать соответствующую диету.
Подробнее о холецистите
Боль под печенью обусловлена тем, что камень, который находится в желчном пузыре, попадает в желчный проток и перекрывает его. При этом наступает спазм протока, отчего болевые ощущения еще больше усиливаются.
Так как нарушается отток желчи, к печеночной колике в дальнейшем присоединяется желтуха. Моча приобретает темную окраску, как пиво, а стул практически полностью обесцвечивается.
Пациент с болями под печенью, обусловленными печеночной коликой, должен быть немедленно помещен в стационар. Камни легко выявляются при проведении УЗИ. Проводится медикаментозное лечение, определяются показания к хирургическому вмешательству.
Подробнее о желчнокаменной болезни
Открытые травмы печени – это различные раны (колотые, резаные, рубленые, огнестрельные). За счет большого количества кровеносных сосудов всегда отмечается интенсивное кровотечение. При этом боль в печени является главным симптомом только в течение некоторого времени после травмы – затем развивается шоковое состояние в результате массивной кровопотери, которое угрожает жизни пациента.
Пострадавшие с открытыми травмами печени должны быть немедленно доставлены в стационар для хирургического лечения.
Если имеет место разрыв или размозжение органа, то на фоне сильных болей пациент бледнеет, теряет сознание и впадает в шоковое состояние. Его артериальное давление сильно падает.
При ушибах печени боль не так сильна. Нет никаких признаков того, что у пациента имеется внутреннее кровотечение. В принципе, такое состояние не опасно для жизни пациента. Но, во-первых, боли в области печени после травмы не дают возможность без дополнительного обследования установить её тяжесть. Во-вторых, без соответствующего лечения данные состояния могут приводить к развитию печеночных опухолей, гнойного процесса.
Инфекционный мононуклеоз – заболевание вирусного происхождения, при котором отмечается увеличение печени, лимфатических узлов, а также признаки, напоминающие простуду.
Боль в печени при инфекционном мононуклеозе возникает примерно у 15% пациентов. Чаще всего они не очень сильные, носят тянущий или ноющий характер. При этом имеются следующие дополнительные симптомы:
- повышение температуры тела, лихорадка;
- увеличение размеров печени, подкожных лимфатических узлов;
- боли в горле, как во время ангины;
- нарушения пищеварения;
- увеличение размеров селезенки.
При инфекционном мононуклеозе назначается противовирусное лечение.
Подробнее о мононуклеозе
Аденовирусная инфекция – это заболевание из группы ОРЗ, при котором может происходить поражение печени и лимфатических узлов. При этом у некоторых пациентов отмечаются незначительные тянущие или ноющие боли в печени.
Заболевание начинается, как и обычное ОРЗ: поднимается температура тела, возникает насморк, кашель и боли в горле, покраснение глаз и слезотечение. Боли в печени встречаются не у всех пациентов. Они проходят после излечения основного заболевания.
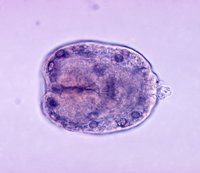
Попадая в кишечник, личинка проникает через его стенки в мелкие кровеносные сосуды, и может попасть с током крови, в принципе, в любой орган. В 50-70% случаев происходит инвазия в печень. Пока личинка имеет небольшие размеры, она не причиняет пациенту никакого беспокойства, и не приводит ни к каким нарушениям.
В дальнейшем, когда эхинококковый пузырь имеет уже достаточно большие размеры, он начинает сдавливать печень и растягивать ее капсулу, нарушает кровоток в органе и нормальный отток желчи. В итоге возникает боль в области печени, чувство тяжести, дискомфорта. В дальнейшем к болям может присоединяться желтуха, нарушения пищеварения.
При нагноении кисты к болям в печени может присоединяться повышение температуры тела, общее недомогание. Расстройства со стороны функции пищеварительной системы еще более усугубляются.
Если произошел разрыв кисты, то ощущается острая колющая боль в районе печени, у больного развивается сильнейшая аллергическая реакция, анафилактический шок. Это потенциально опасное для жизни состояние.
Лечение эхинококковой кисты и связанных с ней болей в печени осуществляется хирургическим путем.
Абсцесс – это полость с гноем, которая покрыта капсулой, и находится в толще печеночной ткани. Для печеночного абсцесса боль в районе печени является очень характерным признаком. Она носит практически постоянный характер, и сопровождается повышенной температурой, лихорадкой, нарушением общего самочувствия.
Чаще всего печеночный абсцесс является осложнением аппендицита, эхинококковых кист органа, паразитарных инвазий (например, достаточно часто встречаются боли в печени, связанные с амебиазным абсцессом органа).
Подозрение на печеночный абсцесс появляется при возникновении болей в районе печени в сочетании с лихорадкой. Окончательный диагноз устанавливается после проведения УЗИ, КТ, МРТ. Лечение – хирургическое, с последующей терапией антибиотиками.
Приступ острого панкреатита возникает внезапно. Больше всего к нему предрасположены люди, которые злоупотребляют жирной пищей, алкоголем, имеют заболевания желчного пузыря.
При остром панкреатите возникает сильная боль в районе печени, тошнота, рвота, повышение температуры тела. Эти признаки похожи на симптомы острого холецистита, но при панкреатите они выражены сильнее. Обычно поставить точный диагноз удается только после проведения УЗИ. Больного помещают в хирургический стационар, назначают на первый день голодание, постельный режим, холод на область поджелудочной железы, медикаментозную терапию.
Подробнее о панкреатите
Правая почка расположена таким образом, что при ее поражении боли могут отдавать под правое ребро, имитируя боли в области печени. Подобная симптоматика может иметь место при пиелонефрите, травме почек, мочекаменной болезни и пр.
Установить истинную причину «болей в печени» в данном случае помогает УЗИ, анализы мочи, компьютерная томография.
При язвенной болезни двенадцатиперстной кишки также могут возникать боли в области печени. Они сопровождаются тошнотой и рвотой, чаще всего возникают натощак и по ночам (так называемые «голодные» боли).
Для того, чтобы точно определить причину возникновения болей в районе печени, и назначить правильное лечение, в данном случае назначают фиброгастродуоденоскопию, контрастную рентгенографию.
При возникновении острых или хронических, тупых, ноющих или колющих болей в печени, нежелательно предпринимать какие-то меры самостоятельно. Нужно как можно быстрее обратиться к врачу — гастроэнтерологу, гепатологу или хирургу. Только после осмотра специалиста можно установить предположительный диагноз? и начать лечение болей в печени в соответствии с той патологией, которой они были вызваны.
В большинстве случаев врач назначает пациентам ультразвуковое исследование. Оно является безопасным, и при этом очень информативным, поэтому способно предоставить много полезной информации.
В дальнейшем врач либо назначит амбулаторное лечение, либо даст пациенту направление в стационар.
При возникновении острых сильных болей в печени желательно сразу же вызвать бригаду «Скорой помощи». В некоторых случаях данный симптом свидетельствует об остром состоянии, которое требует немедленного помещения пациента в стационар.
Для устранения болей в печени чаще всего в качестве временных симптоматических средств применяют обезболивающие препараты и спазмолитики. Однако не стоит принимать их до осмотра врача: если боль стихнет, то у доктора может сложиться ложное впечатление, в итоге он не поставит правильный диагноз, и не назначит необходимое лечение.
После постановки диагноза приступают к лечению основного заболевания, которое является причиной болей в печени. Назначения может осуществлять только лечащий врач.
При патологиях желчевыводящей системы, сопровождающихся болями в печени, назначают диету, которая призвана разгрузить орган. В рационе больного должно присутствовать достаточное количества белка и углеводов, а содержание жиров, особенно холестерина, должно быть снижено.
Во время диеты при болях печени рекомендуется употреблять следующие продукты:
- хлеб, выпечка которого была осуществлена за сутки до этого, либо подсушенный хлеб;
- молоко и молочные продукты: небольшое количество сметаны, некислый творог, простокваша, кефир;
- можно готовить супы из различных круп, овощей, молочные супы;
- вегетарианский борщ или щи;
- нежирное мясо: говядина, крольчатина, курятина, индюшатина;
- диетическая и докторская колбаса;
- запеченный омлет из белков яиц;
- вареная или печеная рыба;
- вареные макароны;
- крупы, фрукты и овощи в любом виде, только не жареные.
Диета при болях в печени строго исключает следующие продукты:
- сдоба;
- супы на бульоне из грибов;
- жирное мясо (свинина, гусятина, утка и пр.);
- любые жареные или копченые блюда;
- консервы;
- бобовые;
- острые блюда и специи;
- редька;
- чеснок;
- желтки куриных яиц;
- шоколад;
- любые кондитерские изделия с кремом;
- кофе.
Иногда строго соблюдаемая диета при болях в печени приносит даже более выраженный положительный эффект, чем применение медикаментозных препаратов. Конечно, все зависит от вида и тяжести течения заболевания.
источник
