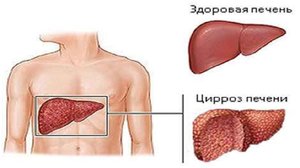
На количество дней, которые отмеряны этим пациентам, влияет много факторов. Некоторые живут до 10 лет, а некоторые умирают за год. Как долго люди живот с циррозом будет значительно зависеть от степени поражения и образа жизни больного.
На продолжительность жизни при этом тяжёлом заболевании влияет ряд факторов:
развитие осложнений;
- стадия повреждения органа;
- пол и возраст пациента;
- причины появления заболевания;
- соблюдение назначений врача;
- правильность проводимого лечения;
- насколько высокий иммунитет у пациента.
Необходимо отметить, что, согласно медицинской статистике, процент выживания довольно хороший. 50% пациентов живут более 7 лет. Однако на результативность лечения и на длительность жизни при циррозе влияет степень заражения печени. В медицине определяют четыре степени тяжести прохождения заболевания:
- Первая (компенсация). Начальная стадия заболевания — компенсированный цирроз, выражается возможностью живых печёночных клеток паренхимы на себя брать выполнение непосредственно своих функций и функций отмерших клеток. Зачастую пациент с первой стадией признаков болей не чувствует. На продолжительность жизни в этой ситуации влияют дополнительные факторы. В среднем, больные, не ощущающие симптомов заболевания, живут приблизительно 7 лет. Это короткий срок, однако при сложном диагнозе считается неплохим показателем.
- Вторая (субкомпенсированный цирроз печени). С приходом второй стадии заболевания начинают проявляться первые признаки. Обусловлено это с тем, что субкомпенсированный цирроз выражается истощением функциональных печёночных клеток. Клетки паренхимы погибают, нарушая весь рабочий процесс органа. Симптомами на этой стадии заболевания являются потеря в весе и тошнота. Длительность жизни не более пяти лет.
- Третья стадия (декомпенсация). Во время декомпенсации здоровая паренхима заменяется на соединительную фиброзную ткань. Печень не может выполнять свою работу, появляются осложнения, которые завершаются разложением. Декомпенсированный этап болезни приносит ухудшение в состоянии человека, пациент может умереть в течение 3 лет. На сегодняшний день в медицине существует способ, который даёт возможность на декомпенсированной стадии не ожидать, чтобы печень перестала работать, а увеличить длительность жизни, выполнив трансплантацию органа.
- Четвёртая стадия (терминальная). Последняя стадия развития цирроза, прогноз лечения самый плохой. Развитие различных осложнений на этой стадии, разложение печени не даёт шансов, и пациент умирает на протяжении года.
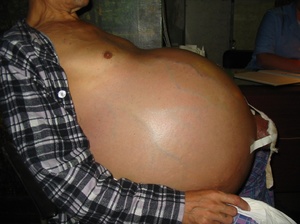
- Асцит. Заболевание печени может приводить к образованию в брюшной полости жидкости. Данное осложнение называется водянка живота или асцит. Клетки паренхимы, отмирая, перекрывают сосуды, наполняются соединительной тканью. У органа нарушается функция очищения крови, увеличивается артериальное давление в воротной вене, начинается сбой функционирования почек. Признаки водянки сложно не заметить: врач, простукивая живот, может слышать тупое звучание (у здоровых людей звук более звонкий), появляется грыжа (бедренная, пупочная, паховая), живот увеличивается в размерах.
- Во время обследования специалист производит осмотр и опрос больного для определения необходимости пункции жидкости. Для пробы жидкости прокол водянки производится во время подозрения на рак или инфекцию (осложняется перитонитом). Цирроз, который осложнён водянкой живота, негативно влияет на прогноз и без вовремя начатого лечения заканчивается летальным исходом. Низкий процент больных могут прожить с этим осложнением более 2 лет, остальные умирают гораздо раньше.
- Внутренние кровотечения. Являются самыми опасными и сложными осложнениями при этом недуге. Образование кровотечений в различных органах приводит к очень плохому прогнозу, вероятней всего, это смертельный исход. Самыми опасными являются кровотечения желудочно-кишечного тракта и пищевода. Чаще всего пациенты с внутренним кровотечением не живут долгое время. Смертность всех больных составляет около 45%.
- Печёночная энцефалопатия. Одно из самых распространённых осложнений печёночной болезни, на его сложность влияет форма заболевания. С этими показателями больному удаётся прожить не более 2 лет. И чем сложней проходит заболевание, тем шансов становится меньше.
- Печёночная кома — самая опасная и сложная фаза. При печёночной коме теряется способность уничтожать токсические вещества результата метаболизма, нарушается процесс созревания и синтеза белка. Симптомы начала печёночной комы: все время хочется спать, увеличенная температура тела, сложности координации движения, потеря ориентации, эмоциональная неуравновешенность.
Во время прогрессирования энцефалопатии, на фоне печёночной болезни, может появиться коматозное состояние. У больного, находящегося в печёночной коме, отмечаются:
- раздражение от прямого попадания естественного освещения (больной может отворачиваться от него машинально);
- потеря сознания;
- появление патологических рефлексов ЦНС;
- оцепенелость задней части головы и конечностей;
- вначале наблюдается реакция на раздражители, но со временем она пропадает.
При продолжительном нахождении в коме, наступает процесс, когда фиксируется летальный исход. Парализуются клапаны регулирования перехода веществ между органами, отсутствуют реакции, зрачки увеличены. Причина смертельного исхода в состоянии комы — остановка дыхания.
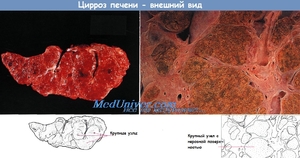
Есть ещё и вирусный тип развития осложнений (вирусный гепатит). Это наиболее тяжёлый случай во время лечения цирроза с осложнениями. Ситуация ещё больше осложняется, если развиваются одновременно два типа: вирусный и алкогольный. О благоприятном итоге в этих случаях речи не может идти, результат — быстрая смерть.
Возраст при любом заболевании всегда играет очень важную роль, а во время серьёзных патологий вдвойне. Шансы вылечится с этим расстройством в престарелом возрасте, равняются нулю. Чем возраст старше, тем хуже защита иммунной системы организма и часто присоединяются иные хронические заболевания. Однако и для молодых людей это заболевание не всегда положительно заканчивается. Довольно часто циррозом печени болеют люди, которые имеют вирусный гепатит, наркоманы и алкоголики.
Особенность организма женщины заключается в повышенной чувствительности клеток к этиловому спирту. Потому женщины-алкоголики это заболевание переносят гораздо хуже, в отличие от мужчин и длительность жизни у них гораздо ниже.
Здоровый образ жизни — это основной аспект лечения. Необходимо исключить курение, потребление спиртных напитков, которые оказывают токсическое воздействие на организм. Лишь чёткое выполнение предписаний сможет помочь не только продлить жизнь, но и повысить шансы на комфортное и нормальное будущее.
Появление цирроза на фоне иных болезней внутренних органов ухудшает прогноз. Самый плохой результат отмечается во время протекания онкологических заболеваний. На вопрос о длительности жизни в этом случае не получится ответить однозначно, нужно учитывать сложность течения присоединённых болезней и патологий.
Медицинская статистика имеет много случаев благополучного лечения и избавления от тяжёлого состояния. Однако лучше слов за себя говорят сухие цифры. Наиболее плохой прогноз лечения у больных, которые вели нездоровый образ жизни, связанный с наркотиками и спиртным. Длительность жизни с дополнительными осложнениями довольно короткая. В случае продолжения употребления алкогольных напитков не идёт речи об увеличении времени жизни. Смертельный исход наступает неожиданно.
Смертельный исход с третьей и самой тяжёлой стадией цирроза находится в пределах 65−93%. Когда больной смог пережить воспаление брюшины, то вероятность рецидива перитонита в первые 6 месяцев 45%. Чем больше времени проходит, тем показатель становится выше и доходит до 75%. Самые распространённые причины смертельного исхода:
- Нарушается работа органов (отказали почки, печень). Во время комы смертельный исход случается в 100%. Когда терминальная форма осложнена присоединением онкологии, отказом внутренних органов, шансы на выздоровление мгновенно снижаются.
- Кровотечения внутренних органов. Летальный исход после первого кровотечения составляет приблизительно 35−50%. Если человек выживает, то может случиться рецидив и показатель смертности доходит до 75%.
Факты — это данные, с которыми, естественно, можно поспорить. Увеличить количество жизни во время такого сложного заболевания вполне возможно. Для чего нужно соблюдать довольно простые рекомендации:
- Запрещается самолечение, нельзя проводить или завершать медикаментозную терапию без назначений врача.
- Перенеся вирусный гепатит, не нужно ожидать начала появления цирроза, необходимо тут же начинать лечение. Самое важное, людям с гепатитом необходимо соблюдать строгую диету. Отказаться от жареного, жирного, острого, исключить спиртные напитки.
- Следить за ротовой полостью.
- Нужно укреплять иммунную систему, защищая от вирусов организм.
- Нужно помнить и об эмоциональном состоянии. Немаловажно настроиться на благоприятный результат, заручившись поддержкой друзей и близких.
Так или иначе, нужно непременно не забывать, что здоровье любого человека на вес золота и во время появления каких-то патологических состояний или признаков заболевания нужно в непременном порядке срочно обратиться за консультацией или помощью к врачу. Обезопасьте себя от неприятных ситуаций с летальным исходом — каждый год проводите полную медицинскую диспансеризацию. Когда у вас своевременно диагностировали такое заболевание, как цирроз печени, то вопрос, сколько жить осталось — решать лишь вам.
источник
Не менее 3% всех обращений в стационарное отделение интенсивной терапии, связано с тяжелой формой дисфункции тканей печени, когда происходит массовая гибель ее клеток – гепатоцитов. Один из важнейших органов пищеварительной системы человека больше не справляется со своим функциональным предназначением, не выполняется очищение крови от токсинов, расщепление жирных кислот, а также прекращают свое течение другие жизненно важные процессы. На этом фоне развивается острая печеночная недостаточность, интоксикация организма и больной впадает в коматозное состояние.

Единственная особенность комы этого типа заключается в том, что наступает она после того, как ткани печени прекращают функциональную активность.
Важно понимать, что печеночная кома не является самостоятельным заболеванием. Это специфическое состояние организма, которое выступает уже в роли негативных последствий и тяжелых осложнений в результате имеющегося недуга печени, не получившего медикаментозного лечения. Больные данной категории на протяжении длительного периода времени не принимали никаких терапевтических мер по стабилизации состояния своего здоровья.
В группе риска заболеваемости находятся дети, чей возраст младше 10 лет, а также взрослые люди старше 40 лет. Процент выживаемости в острую фазу развития коматозного состояния находится на среднем уровне и во многом зависит от того, что именно спровоцировало отказ в работе печени, насколько своевременно человек обратился за квалифицированной помощью в учреждение здравоохранения, а также от индивидуальных качеств и жизненных ресурсов пациента. Из 5 больных, поступивших в реанимацию с диагнозом печеночная кома, стабильно умирает 1 человек.
Наступление состояния комы всегда связано с отравлением крови, лимфатической жидкости и всех тканей тела ядовитыми веществами, которые скопились в результате отсутствия признаков работы печени, как одного из органов пищеварительной системы, отвечающего за очищение организма от токсинов. Причинные факторы, вызвавшие печеночную кому, заключаются в наличии у человека следующих заболеваний.
Не менее 60% всех случаев массовой гибели клеток печени гепатоцитов связано с тем, что у больного диагностируют такой сопутствующий недуг, как вирусный гепатит. Микроорганизмы данного штамма внедряются в клетки печени, истощают их и приводят к прекращению ее жизнедеятельности.
Вывести больного гепатитом из коматозного состояния крайне сложно, так как вирусная активность не прекращается, а только усугубляется в своем проявлении. При этом медикам еще и приходится бороться с последствиями интоксикации организма. Если причина недуга именно в наличии этого фактора, то вероятность наступления летального исхода является крайне высокой.
При длительном употреблении блюд, содержащих в своем составе большое количество белковой пищи растительного и животного происхождения, ткани всех органов, а особенно печени, насыщаются отравляющими продуктами распада белка.
Подобное состояние довольно часто диагностируется у людей, которые злоупотребляют белковыми диетами, либо же являются любителями мяса, кушая его ежедневно, по несколько раз в сутки и в больших количествах.
Наследственная или приобретенная склонность человека к появлению у него раковых опухолей в тканях печени также может стать причиной постепенного перерождения гепатоцитов в злокачественный субстрат. В таких случаях после госпитализации больного и проведения ряда диагностических мероприятий устанавливается, что у него 1-2, а иногда даже 3 стадия онкологии.
Работа печени и почек тесно взаимосвязана между собой, так как оба выполняют функцию очищения организма от ядов и токсических веществ. Кроме этого почки еще и обеспечивают выведение мочевины за пределы выделительной системы. Если активность данного органа снижена, то в таком случае азотистые вещества, входящие в состав урины, накапливаются в печени и после достижения критической концентрации, провоцируют обширное отравление организма.
Ведение малоподвижного и сидячего образа жизни, наличие таких заболеваний, как тромбоз магистральных сосудов, сердечная недостаточность, приводят к снижению циркуляционной активности крови и лимфы. В связи с этим происходит эффект застоя и во время кровотворения, которое происходит после приема пищи, печень получает усиленную нагрузку, что при систематическом эффекте приводит к развитию печеночной недостаточности.
Постоянное воздействие на пищеварительную систему человека таких внешних раздражителей, как неудовлетворительное состояние окружающей среды по части экологии, употребление большого количества спиртных напитков, наркотических средств, продуктов питания, содержащих соли тяжелых металлов и токсины, табакокурение, питье загрязненной воды, приводит к постепенному накоплению вредных веществ в тканях органа, его отравлению и гибели гепатоцитов.
В таких условиях печеночная кома при циррозе печени достаточно распространенное явление. Особенно, если больной на протяжении длительного периода времени злоупотреблял алкоголем. Систематический прием лекарственных препаратов оказывает не менее губительный эффект, поэтому лечение медикаментами также должно иметь размеренный и контролируемый характер.
Для того, чтобы было легче идентифицировать причину развития недуга и сформировать единый терапевтический комплекс мер, направленный на выведение больного из патологического состояния, кому классифицируют на следующие виды:
печеночно-клеточная (эндогенная), которая берет свое начало после некротических процессов в паренхиме печени и характеризуется частичным прекращением функциональной активности данного органа пищеварения;
- портокавальная (экзогенная), развивается в результате обширного внутреннего кровотечения, злоупотребления мочегонными средствами, послеоперационного вмешательства, избыточного давления в венах, питающих орган;
- смешанный тип комы, включающий в себя сразу две вышеуказанных разновидности дисфункции печеночных тканей;
- электролитная, которая возникает из-за тяжелой формы нарушения обмена веществ, накопления белковых соединений, солей калий и азота, плохого оттока мочевины (также может провоцироваться сахарным диабетом с высоким уровнем глюкозы в крови больного).
Определить, какой именно тип почечной комы находится у конкретного пациента возможно только с помощью комплексной диагностики организма и сдачи анализов крови. После этого начинается длительный процесс детоксикации крови, а также восстановление работоспособности печени, как самостоятельного органа пищеварения.
Дальнейшая судьба больного во многом зависит от умелых действий медицинского персонала, степени тяжести интоксикации организма, а также, что именно спровоцировало возникновение этого патологического состояния организма. Вероятность наступления смертельного исхода крайне высока, и в среднем каждый пятый пациент, вошедший в коматозное состояние, так и не выходит из него, а врачи спустя 1-3 суток медикаментозной терапии диагностируют наступление летального исхода.
Считается, что если кома вызвана краткосрочным воздействием на печень солей тяжелых металлов, ядов, химических веществ токсического действия, а до этого человек вел вполне порядочный образ жизни и своими действиями не оказывал негативного влияния на органы пищеварительной системы, то в таком случае возможно полное восстановление организма со стандартной продолжительностью жизни, но с соблюдением строгой диеты. Речь идет о щадящем питании, когда больной полностью исключается из своей дальнейшей жизни спиртное, жирную, копченую, соленую, маринованную и жаренную пищу.
Печеночная кома, осложненная циррозом печени с признаками полноценных очагов некроза, дает незначительные шансы на длительную жизнь. Вероятность того, что такой пациент выживет, составляет не более 25%. После возвращения в сознание больные данной категории живут не дольше, чем 2-3 года. Затем в их брюшной полости начинает скапливаться жидкость, а в самой печени образуются очаги некроза с ярко выраженными признаками тотального гниения тканей органа. Осложненные формы развития заболевания с начальной стадией энцефалопатии, свидетельствуют о том, что продолжительность жизни такого больного не превысит 1 года.
источник
Печеночная кома — терминальный (последний) этап прогрессирующей недостаточности органа.
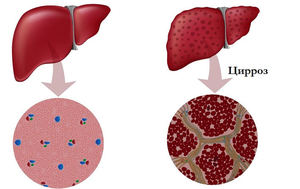
Характеризуется тяжелым угнетением деятельности нервной системы. Развивается на фоне острых и хронических болезней печени. Иногда возникает в результате цирроза – хронического нарушения работы железы из-за замещения ее здоровой ткани соединительнотканными элементами.
Печеночная кома — наиболее тяжелая стадия печеночной энцефалопатии. Так как печень теряет свою работоспособность, токсины и яды, которые должны ею инактивироваться и выводиться, накапливаются в крови. Так наступает массивное отравление организма. Больному требуется немедленная помощь, иначе наступает смерть.
Печень на фоне цирроза абсолютно изменяет свои анатомо-физиологические особенности. Количество ее здоровых гепатоцитов резко уменьшается, а масса самой железы снижается на 0,5 кг. Компенсаторные механизмы организма пытаются перестроить работу внутренних органов, что еще больше усугубляет ситуацию.
На протяжении определенного времени при циррозе печени обмен веществ нарушен, но не критично. При усилении патологических изменений органы и системы не справляются с поставленными задачами, развивается кома.
Первые симптомы печеночной комы при циррозе печени начинаются с изменений в психоэмоциональной сфере. Настроение больного подвергается резким перепадам на протяжении дня, появляются приступы чрезмерной необоснованной радости, дневная сонливость сочетается с ночной бессонницей.
- абдоминальная боль;
- диспепсические проявления (тошнота, рвота, вздутие);
- кожа и слизистые оболочки, склеры изменяют свой оттенок на более желтый;
- лицо больного красное, отчетливо видно проступающие сосуды;
- язык приобретает малиновый цвет;
- геморрагический синдром – на теле появляются кровоизлияния различной локализации, носовые, маточные кровотечения, кровотечения из внутренних органов.
Далее происходит переход стадии прекомы в кому. Нарушается ориентация в пространстве и времени, в выдыхаемом воздухе пациента отчетливо слышится печеночный запах, резко уменьшается количество выделяемой мочи.
При осмотре больного видно, что черты лица резко заостряются, в дыхании принимает участие дополнительная мускулатура. Снижаются показатели температуры тела, тонус глазных яблок, падает артериальное давление, пульс становится нитевидным. Больной теряет сознание.
Основная причина развития печеночной комы при циррозе печени – отравление организма токсическими веществами и их метаболитами из-за отсутствия функциональных способностей железы. Существует ряд факторов-провокаторов этих печеночных нарушений:
- злоупотребление спиртными напитками;
- длительный прием лекарственных препаратов (противотуберкулезные средства, мочегонные, анальгетики, успокоительные препараты);
- хирургические манипуляции;
- вирусные и инфекционные патологии;
- заболевания печени, в результате которых уменьшается количество работоспособных гепатоцитов;
- шок, проведение абортов, влияние стресса.
Печеночная кома при циррозе печени характеризуется тем, что накапливаемый в крови аммиак, фенол, жирные кислоты повреждают головного мозг. Аммиак, который образуется в кишечном тракте, поступает по сосудам к клеткам печени. В организме здорового человека вещество должно включаться в орнитиновый цикл.
Скорость обменных процессов резко уменьшается, вещества токсической природы поступают в кровеносное русло. Токсины, которые циркулируют в крови, проникают к тканям головного мозга, провоцируя накапливание патологического количества жидкости в межклеточном пространстве. Результат – отек головного мозга.
Токсические вещества также губительно действуют на нейроны, нарушая процесс их питания, что еще больше усугубляет отечность и клиническую картину комы.
Печеночная кома не имеет острого одномоментного развития. Она проходит несколько стадий своего формирования.
- I стадия – прекома. Ее длительность может варьироваться от 2-3 недель до 2-3 лет. Больной может обратиться к специалисту самостоятельно. Он жалуется на нарушение координации, головокружение, головную боль, изменения в мыслительных процессах.
- II стадия – угрожающая кома. Ее длительность также не имеет точного срока. Она может развиваться на протяжении нескольких дней, максимум – 2 недели. Проявляет себя симптомами нарушения сознания у больного с циррозом печени, тремором ног и рук, расстройствами психоэмоциональной сферы. Симптомы усугубляются постепенно.
- III стадия печеночной энцефалопатии – уже развившаяся печеночная кома. Клинические проявления проявляются в несколько этапов:
- I – в сознании больного наступают моменты просветления, сохраняется наличие всех физиологических рефлексов;
- II – печеночная кома глубокая, но рефлексы сохранены;
- III – глубокая кома, отсутствие рефлексов.
Печеночная патология лечится в реанимационном отделении (речь идет о любой стадии комы). Каждые несколько часов контролируют лабораторные показатели:
- уровень трансаминаз;
- показатели холинэстеразы, щелочной фосфатазы;
- цифры глюкозы;
- электролиты крови.
Если развивается состояние комы, больной должен находиться в горизонтальном положении с приподнятой головой. Проводят массивную инфузию растворами для восполнения объема циркулирующей крови, выравнивания показателей электролитов, рН крови:
- рингер;
- дисоль;
- трисоль;
- натрия гидрокарбонат + витамин С.
Очистительная клизма – один из этапов очищение организма от накапливающихся метаболитов и токсических веществ. При сниженном уровне насыщения клеток и тканей кислородом назначается оксигенотерапия. Для того, чтоб помочь печени заработать назначают глюкокортикостероиды (преднизолон, Дексаметазон).
Из-за того, что развивается скопление токсических веществ, метаболитов, шлаков, назначают следующие процедуры:
- Гемосорбция – кровь (плазма + форменные элементы) пациента пропускают через специальную систему сорбционных фильтров, а затем возвращают в организм.
- Плазмаферез – кровь больного пропускается через аппарат, в котором из нее отделяется жидкая часть. Эту часть очищают от ненужных веществ и возвращают в организм.
- Похожие процедуры — гемодиализ, лимфосорбция, MARS-терапия.
- Наиболее эффективный метод лечения печеночной патологии – трансплантация печени. Прекоматозное состояние и коматозное I стадии характеризуется благоприятным исходом для больного, остальные стадии приводят к смерти. После того, как пациент приходит в себя, проводится терапия основного заболевания.
Печеночная кома — это тяжелое состояние угнетения центральной нервной системы и ее функций, связанное с нарушениями в системе кровообращения, возникающими по причине выраженной недостаточности печени, вследствие значительного сброса портальной системы крови.
Печеночная кома, как правило, возникает под действием на организм тяжелых интоксикаций, как результат механического повреждения целостности печени или при гибели большей части клеток органа, как следствие различных заболеваний, острых и хронических. На долю больных, попавших в стационар с признаками печеночной комы, приходится примерно 1/3 пациентов в возрасте до 40-ка лет. У всех без исключения в анамнезе имеется печеночная недостаточность.
Скорость наступления патологического состояния прямо пропорциональна степени поражения центральной нервной системы. Не последнюю роль здесь играют такие токсины как аммиак, аромокислоты, фенольные производные.
Эти вещества воздействуют на мозг токсически, что ведет к снижению затрат энергии, повреждению нейромедиаторов и к изменению мембранного потенциала. А если наблюдается нарушение водно-электролитного баланса, как при обезвоживании, их действие усиливается.
Образование аммиака из мочевины осуществляется микроорганизмами в тонком кишечнике. Окончательный метаболизм его проходит всегда в печени и в крови аммиак определяться не должен.
Гипераминоацидемия и гипераммониемия объясняется развитием портальных анастомозов у пациентов имеющих в анамнезе цирроз печени, что приводит к не способности клеток печени синтезировать мочевину.
Поэтому огромное значение для развития патологического состояния имеет накопление в организме продуктов распада, что приводит к метаболическому ацидозу, с дальнейшим переходом в алкалоз.
Согласно этому врачи классифицируют причины развития печеночной комы на эндогенные и экзогенные.
Эндогенная печеночная кома возникает у лиц переболевших острым вирусным гепатитом, или так называемой болезнью Боткина, которая вызывает некроз ткани печени. Эндогенной причиной так же может быть употребление больших доз алкоголя, злоупотребление наркотиками или употребление в пищу ядовитых грибов.
К ним же относят механические причины, такие как тромбоз вен печени в острой стадии, шистосомозы или ошибка во время оперативной перевязки печеночной артерии. Менее распространенными являются гепатоз беременных, рак печени, гемотрансфузия крови несовместимой по групповой принадлежности и другие.
Экзогенной печеночной комой страдают больные с циррозом печени усугубленной процессами нарушения кровообращения в портальной вене. Смешанная печеночная кома по этиологии актуальна при сочетании и тех и других факторов.
Клиника нарастает чаще всего медленно, но в небольшом проценте случаев у пациентов, страдающих циррозом печени в результате перенесенного гепатита, начало острое.
Признаки печеночной комы прогрессируют в течение 1-2 недель. Сначала больные жалуются на потерю аппетита, на отсутствие вкуса и повышенную утомляемость. Появляется сильная головная боль, пациенты плохо спят, отмечают абдоминальные боли и нестерпимый кожный зуд.
Иногда в области слизистых оболочек наблюдается кровоточивость. Затем у больного клиническая картина резко ухудшается. Возникает психомоторное возбуждение, осложненное эпилептиформными припадками, нередко сопровождающимися подергиванием отдельных групп мышц тела.
По степени выраженности экспрессивного двигательного поведения с учетом изменений волн электроэнцефалограммы различают следующие стадии печеночной комы:
♦ В период прекомы характерно тревожное состояние, сменяющееся чувством беспричинной тоски и апатии. Мышление замедляется, появляются проблемы с засыпанием. Ответы на вопросы адекватные, окружающих узнает, но концентрация внимания отсутствует, больному с трудом удается решить даже самые простые задания на логику. Каких либо значительных отклонений на электроэнцефалограмме нет.
♦ Следующая стадия – это угрожающая печеночная кома. Отмечается чередование приступов возбуждения, приступами сонливости и глубокой депрессии.
Развиваются нарушения печеночно-клеточной природы: характерный сладковато-гнилостный запах полости рта, желтушность кожи и другие.
Ярко выражены клинические признаки геморрагического синдрома: скопление крови в органах желудочно-кишечного тракта и в области слизистых оболочек полости рта. Амплитуда волн на электроэнцефалограмме увеличена, ритм замедляется до 7-8 колебаний в секунду.
♦ На стадии собственно комы полное отсутствие сознания, зрачки расширены, реакции на свет нет. Наблюдаются клонические судороги, в редких случаях фибриллярные приступообразные сокращения мышц. Определяется регидность скелетной мускулатуры.
Лицо больного напоминает маску — сглажена носогубная и лобная складки, глазная щель шире, у рта опущен угол. Угнетение дыхательного центра проявляется возникновением патологического дыхания Биота или Куссмауля, что является признаком ацидоза.
Характерны сердечно-сосудистые изменения: учащается пульс, резко падает артериальное давление, плохо выслушиваются тоны сердца, появляются посторонние шумы. Температура тела повышена, часто возможен сепсис. Не исключено развитие олигурий и лейкоцитоза крови.
Электроэнцефалограмма выдает гиперсинхронные дельта-волны, сменяющиеся изолинией.
Для назначения адекватного лечения необходимо перед его началом провести дифференциальную диагностику с нарушениями мозгового кровообращения и с нервно-психическими расстройствами у пациентов, страдающих алкоголизмом.
«Печеночный» запах, повышение в анализе крови показателей билирубина, геморрагический диатез и подобные признаки, в большей степени свойственные клинической картине печеночной комы в этих случаях не наблюдается.
Если диагноз поставлен верно, начинают лечение больного исходя из той стадии комы, с которой он был госпитализирован. В стадии прекомы ограничивают содержание суточного белка в рационе до 50 г, а при нарастании симптоматики исключить полностью.
Назначают очистительные клизмы и слабительные с целью снижения интоксикации. Для подавления микрофлоры кишечника внутрь принимают полусинтетические антибиотики группы пенициллинов, как возможный вариант — Ампицилин в дозе 6 г в сутки.
Экстренные лечебные мероприятия проводят в стационаре или в реанимационном отделении.
Лечение печеночной комы направлено в первую очередь на повышение функциональных показателей органа, путем уравновешивания водно-электролитного баланса.
Внутривенно капельно назначают 5% раствор Глюкозы объемом 800 мл с добавлением в систему 30 мл раствора Аспаркама.
Необходима большая доза такого гормона, как Преднизолон до 1000 мг в сутки для предотвращения некротической гибели клеток печени.
Для нормализации функций органа назначают 1% раствор кислоты Никотиновой по 10 мл внутримышечно, 1% раствор Рибафлавина по 3 мл внутривенно, 5% растворы витамина В1 и витамина В6 по 5 мл каждого внутримышечно.
Борьбу с повышенной кислотностью крови проводят путем введения 4% раствора Хлористого натрия для внутривенных капельных инъекций в объеме равному 500 мл, алкалоз нейтрализуется введением препаратов калия.
Из современных методов лечения популярны гемосорбция и плазмаферез лекарств через катетер в пупочную вену. При сильном возбуждении актуален Галоперидол по 1 г в клизме, при клонических судорогах внутривенно вводят Реланиум по 2.0 мл. Мочегонные средства запрещены категорически.
Для профилактики кислородного голодания мозга и печени назначают ингаляции с увлажненным кислородом, дозированно вводят кислородную пену в желудок и в барокамере проводят оксигенацию продолжительностью около 2 часов.
При благоприятном прогнозе после того, как пациент выходит из комы, целесообразно назначить обильное питье и особую диету, обогащенную углеводами, с минимальным количеством жиров и белков. По показаниям продолжают симптоматическую терапию: противосудорожные, успокаивающие, сердечно-сосудистые и другие средства.
Если отмечаются симптомы ДВС-синдрома необходимо введение Гепарина, количество которого контролируется коагулограммой. Дроперидол и Эуфиллин назначают для улучшения кровоснабжения печени. Протеолитические процессы в органе снижают Гордокс, Контоикал, являющиеся ингибиторами протеолитических ферментов.
Если же терапия остается бессильной, развивается печеночная недостаточность, что ведет к необходимости проведения экстракорпорального диализа. Пересадка печени в этом случае подвергается сомнению, так как ее эффективность до сих пор не доказана.
Важно понимать, что прогноз имеет большое значение для лиц, изучающих способы лечения крайне тяжелых форм печеночной комы, характеризующихся высокой летальностью (около 80 %). Это можно объяснить тем, что отсутствует лечение причин данного заболевания и результат зависит от регенеративной способности печени.
Принимая это во внимание можно с уверенностью сказать, что такие факторы как возраст, отрезок времени от начала проявления желтухи и до первых признаков комы, показатели электроэнцефалограммы, интенсивность прогрессирования психоневрологических признаков и другое, дают право на формулирование начального прогноза.
При своевременно начатом лечении прогноз печеночной комы благоприятен, однако если в анамнезе хроническая почечная недостаточность — то неблагоприятный, так как кома способна на регресс и в течение нескольких месяцев склонна к рецидивам. Не менее важна глубина поражений, поэтому на ранних стадиях есть шанс на полное выздоровление, а при клинических признаках собственно комы, данный процесс, к сожалению необратим.
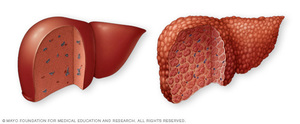
Цирроз печени представляет собой одно из наиболее сложно диагностируемых заболеваний, которое имеет тяжелые последствия. Оно медленно разрушает ткани органа, что приводит к серьезным осложнениям.
На последней стадии полностью выводятся из строя все функции органа, что усугубляет общее состояние человека, вызывая другие проблемы со здоровьем, поэтому многих интересует тема – если поставлен цирроз печени 4 степени, сколько живут при таком заболевании.
Существует определенный перечень признаков, по которым можно определить наличие заболевания:
- Самый распространенный симптом – ощущение горького привкуса во рту, а связано это с оттоком желчи по пищеводу и слизистой;
- Больной постоянно страдает от отрыжки, при которой ощущается запах сырой печени;
- Наблюдается существенное увеличение живота, причем особенно выпячивается пупковая зона;
- Если перестает работать печень, то человек постоянно ощущает приступы тошноты;
- Часто возникает рвота, которая сопровождается выделением желчи или крови;
- Еще один распространенный симптом: человек ощущает насыщение, даже употребив минимум пищи, поскольку аппетит пропадает. В результате этого наблюдается существенная потеря в весе;
- Постоянное ощущение дискомфорта в области правого подреберья, который может переходить и на левую сторону. Чувствуется тяжесть, а также боль, переходящая из тупой формы в острую;
- Больной на последней стадии постоянно чувствует усталость, является вялым и мучается от бессонницы ночью. Наблюдается и ухудшение настроения.
Чтобы облегчить состояние больного, врач не только подбирает способы лечения, но и дает советы, как предупредить воздействие факторов, которые могут спровоцировать активность патологического процесса:
- Необходимо использовать меры безопасности, чтобы уберечься от заражения вирусным гепатитом, поскольку, согласно статистике, в течение года после заражения примерно 60% больных умирает;
- Если есть цирроз печени 4 степени, то обязательно следует исключить вредные привычки из своей жизни и в первую очередь это касается алкогольных напитков;
- Важно следить за тем, чтобы больной не принимал лекарства, которые оказывают токсическое воздействие на печеночные клетки.
Если обнаружена терминальная стадия цирроза, тогда в обязательном порядке показана медикаментозная терапия, которая подразумевает назначение следующих препаратов:
- Витамины группы В и С и липоевую кислоту, поскольку они важны для улучшения метаболизма в клетках печени;
- Препараты растительного происхождения, которые могут в незначительной степени регенерировать поврежденные печеночные клетки. Принимают их курсами в течение 1-2 мес. В эту группу входят кукурузные рыльца, расторопша и др. Эти растительные компоненты есть в готовых лекарственных формах;
- Терминальная стадия цирроза печени подразумевает обязательное употребление гепатопротекторов, которые восстанавливают мембраны гепатоцитов;
- Если наблюдается аутоиммунное поражение органа, то есть заболевание имеет вирусную природу и отмечено сниженное содержание форменных элементов крови, тогда врач прописывает Преднизолон и другие кортикостероиды;
- Чтобы убрать асцит и другие симптомы отечного синдрома, необходимо принимать диуретики разных классов.
Если поставлена 4 степень заболевания, тогда, кроме консервативного лечения, может проводиться и хирургическое вмешательство.
Показаниями для проведения операции являются выраженная портальная гипертензия, при которой наблюдается кровотечение из варикозно-расширенных вен пищевода, и гиперспленизм, когда существенно увеличивается в размере селезенка и ухудшаются ее функции. Оперативное вмешательство запрещено, если возраст больного больше 55 лет или у него выраженный желтушный синдром.
Врач, чтобы обнаружить заболевание, проверит, в каком состоянии находится печень и есть ли сопутствующие осложнения, проведет диагностику, которая включает ряд мероприятий:
- Детальный опрос больного, чтобы узнать жалобы, образ жизни, род занятий, наличие хронических заболеваний, аллергии и т.д.;
- Проводится осмотр пациента и врач тщательно ощупывает брюшную полость, наблюдая за реакцией пациента, а также осматривает кожу, состояние волос и ногтей;
- Сдается общий анализ мочи и крови, что дает возможность определить наличие воспалительного процесса. При циррозе моча приобретает темный оттенок;
- Биохимический анализ помогает установить отклонения от нормы, которые наблюдаются при циррозе;
- УЗИ брюшной полости дает возможность оценить размеры органа и определить есть ли в животе жидкость или нет;
- Благодаря эхографическому обследованию определяются нарушения циркуляции крови и обмена веществ;
- Компьютерная томография дает возможность определить расположение поврежденных участков органа.
Чем дольше больной человек будет откладывать поход к врачу, тем больше в организме будет происходить необратимых процессов, которые приводят к летальному исходу.
Цирроз печени 4 степени приводит к таким осложнениям:
- У многих больных диагностируется инфекционное заболевание крови – сепсис;
- Наблюдаются инфекционные осложнения, которые проявляются в часто повторяющемся и регрессирующем воспалении легких;
- В воротной вене печени происходит формирование тромбов;
- Часто наблюдаются кровотечения в пищеварительном тракте, гортани и ротовой полости;
- Диагностируется перитонит в органах брюшной полости, это образование капсул с гноем, которые впоследствии разрываются, что приводит к поражению соседних тканей. Происходит это при сопутствующем заболевании – асците;
- Цирроз приводит к гепаторенальному синдрому, который представляет собой вторичное нарушение работы почек. В 90% случаев такая проблема приводит к почечной недостаточности с риском потери одной почки;
- Последняя степень заболевания становится причиной того, что печень разрушается и перестает выполнять свои функции, а это приводит к печеночной коме;
- Существенно возрастает риск возникновения злокачественных образований, которые становятся причиной трансплантации органа или летального исхода.
Теперь следует ответить на главный вопрос: «Сколько живет человек с циррозом»? Так вот, при наличии благоприятных факторов, строгом соблюдении всех правил лечения и отсутствии серьезных осложнений, больной может прожить с таким диагнозом до 10 лет.
Поскольку на последней стадии возникают необратимые процессы, то все будет зависеть от компенсации организмом патологического процесса. Согласно статистике декомпенсированный цирроз опасен в 11% случаев и тогда люди живут не больше 3 лет. Что касается того, сколько живут при компенсированной форме, то прогноз более благоприятный и составляет примерно 7 лет.
Стоит сказать о том, что продолжительность жизни с таким диагнозом во многом зависит от ряда факторов. Прогрессированию заболевания способствует следующее: употребление алкоголя, плохое состояние иммунитета, нерегулярность лечения, несоблюдение больным диеты и активность развития проблемы.
Наименьшие шансы на то, что удастся при помощи лечения поддерживать жизнь, есть у пациентов, у которых орган пострадал из-за употребления алкоголя и наркотиков, от заражения гепатитом и снижения иммунитета. Такие пациенты в большинстве случаев умирают через 2-3 года после появления осложнений.
Говоря о прогнозе на жизнь, учитываются и сопутствующие осложнения. Если печень имеет обширные поражения и отмечены патологии нервной системы, врачи говорят о том, что человек проживет не больше года.
Когда диагностируется асцит, то выживает за 3 года только 25% больных. Если у человека обнаруживают печеночную энцефалопатию, тогда прогноз еще более неутешителен и врачи дают не больше года. Если больной находится в коме, а энцефалопатия развилась до 3-4 степени, то вероятность смертельного исхода составляет 100%.
Даже если человек выходит из комы, то больше года он не проживет. Часто смерть наступает не из-за того, что поражен орган, а из-за сопутствующих осложнений. Так, кровотечения в пищеводе или кишечнике в 40% случаев являются смертельными. Даже если человеку удается выжить, то в первый год в 70% ситуация повторяется.
Мы представили вашему вниманию основную информацию, которая касается такого серьезного заболевания, как цирроз печени 4 стадии. Учтите описанные симптомы и при их обнаружении немедленно обращайтесь к врачу, чтобы облегчить состояние.
Прогрессирующая почечная недостаточность, острые и хронические заболевания этого органа могут спровоцировать тяжелое состояние — печеночную кому. Она имеет несколько стадий, может быть вызвана различными причинами и приводить к тяжелым последствиям, вплоть до летального исхода. Подробней об этом заболевании расскажет вам наша статья.
Нормативный документ, определяющий международную классификацию медицинских диагнозов МКБ – 10 регламентирует следующие болезни печени.
Код по МКБ – 10:
- К 72 — печеночная недостаточность, не классифицированная в других рубриках.
- К 72.0 — острая и подострая печеночная недостаточность.
- К 72.1 — хроническая печеночная недостаточность.
- К 72.9 — печеночная недостаточность неучтенная.
Заболевание развивается на фоне общей интоксикации организма. В организме накапливаются фенол, аммиак, серосодержащие аминокислоты и низкомолекулярные жирные кислоты. Они оказывают токсическое воздействие на мозг, которое усиливается при нарушении водно – электролитического баланса.
Нарушения функции печени могут иметь разнообразный характер. Всего выделено три варианта печеночной комы, которые могут привести к тяжелым последствиям.
Какие виды комы бывают:
- Эндогенная, при которой нарушения могут быть вызваны вирусными формами гепатита, дистрофичными и разрушительными процессами в органе при циррозе, а также замещением здоровых тканей печени опухолью или рубцами. Протекает очень болезненно и быстро прогрессирует, при пальпации ощущается боль в районе пораженного органа, возникают геморроидальные расстройства, желтуха и зуд кожных покровов и тяжелый «печеночный» запах изо рта. Нередко проявляется психосоматические нарушения, периоды повышенной активности чередуются с полным упадком сил, депрессиями и чрезмерной утомляемостью.
- Экзогенная печеночная кома встречается чаще при хронических нарушениях работы органа, циррозе и хронической почечной недостаточности. В этой форме заболеваний отсутствует характерный запах и психосоматические признаки. Заболевание протекает относительно безболезненно и без ярко выраженных симптомов. Определить проблему можно при выявлении гипертензии воротных вен.
- Смешанные формы характеризуются симптоматикой эндогенных и экзогенных форм печеночной комы. При этом наряду с некротическими процессами тканей органа диагностируются проблемы кроветворной функции, а симптоматика может включать различные проявления предыдущих форм болезни.
В зависимости от тяжести состояния больного, различают три стадии этого недуга. При этом поражается ЦНС, нарушаются функции мозговой деятельности, наблюдаются сопутствующие симптомы.
Заболевание имеет следующие стадии:
- Фаза предвестников или предкома. Пациент эмоционально нестабилен, смены настроения очень резкие и не зависят от внешних воздействий. Может проявляться агрессия, нарушения режима сна (сонливость днем, бессонница ночью). Трудно сконцентрироваться на каком – либо вопросе, сознание затуманено, мыслительная деятельность заторможена. Частые симптомы: тремор конечностей, сильная головная боль, тошнота, рвота, икота, повышенная потливость, головокружение.
- Фаза возбуждения или угрожающая кома. Сильный эмоциональный подъем, агрессивность, тревожность. Мыслительная деятельность практически отсутствует, движения механические и без определенной цели. Часто проявляется дезориентация во времени и окружающей обстановке. Болевые ощущения притупленные, реакции только на внешние раздражители.
- Полная или глубокая кома. Полное отсутствие сознания, эмоций и реакций на раздражители. Может меняться частота дыхания (вплоть до полной остановки), замедляется кровообращение. Уровень артериального давления снижен, наступает паралич сфинктеров, роговичные рефлексы гаснут.
Печеночная кома развивается на фоне уже имеющихся хронических заболеваний и патологий печени, а также при токсическом воздействии.
Основными причинами являются:
- Вирусный гепатит групп А, В, С, D, E, G.
- Вирусные заболевания печени, в том числе герпес, инфекционный мононуклеоз, болезнь Коксаки, корь, цитомегаловирусы.
- Болезнь Васильева – Вейля (желтушный лептоспироз).
- Абсцесс печени.
- Поражение печени грибковой или микроплазменной инфекцией.
- Тяжелая интоксикация токсическими веществами.
К угрожающим факторам относится употребление алкоголя и психотропных веществ, включение в рацион чрезмерного количества белковой пищи, а также лесных грибов.
Процессы патогенеза до конца не исследованы. Известно, что в этом состоянии нарушена работа нейромедиаторных систем, а переизбыток продуктов распада (азотистых соединений, жирных кислот и нейротрансмиттеров), негативно влияет на работу головного мозга и ЦНС.
В зависимости от причин и тяжести нарушений, симптоматика болезни может отличаться. Также стоит учитывать индивидуальные особенности пациента, от которых также зависит тяжесть поражения и прогноз лечения.
Основными симптомами можно назвать:
- Чувство тревожности, расстройства мышления.
- Проблемы со сном в ночное время, сонливость днем.
- Мышечные судороги и повышенный тонус.
- Пожелтение кожных покровов.
- Скопление жидкости в брюшной полости (асцит).
- Кровотечения, появление гематом.
- Болезненность в районе печени.
- Повышение температуры тела, озноб и лихорадка.
- Тахикардия, понижение уровня АД.
- Тремор конечностей, обычно пальцев рук.
В различных стадиях может наблюдаться повышенное психическое возбуждение, агрессия и внезапные перемены настроения. Кроме того, свидетельством проблем в работе печени может стать сильный неприятный запах изо рта, расстройства пищеварения (длительная рвота, запоры или понос), паралич сфинктеров.
Прогрессирующая печеночная недостаточность влияет на общее состояние пациента, угрожая его жизни. Как таковых осложнений у этого заболевания нет, ведь печеночная кома само по себе очень тяжелое состояние, приводящее к необратимым процессам в организме.
Определяют заболевание по биохимическим показателям крови.
К ним относятся билирубинемия (повышение концентрации желчного пигмента), азотемия (превышение нормальных показателей азотистых продуктов), снижение уровня протромбина, холестерина и глюкозы.
Моча приобретает насыщенно – желтую окраску, в ней можно обнаружить желчные кислоты и уробилин, кал обесцвечивается.
Если резкое ухудшение здоровья произошло вне стен медицинского учреждения, больного необходимо уложить на бок, обеспечив нормальный приток воздуха и срочно вызвать бригаду скорой помощи.
До приезда врачей нельзя менять положение, трясти и переносить пациента. Такие состояния требуют немедленной госпитализации, а уже в больнице начинается активная борьба за жизнь пациента.
Что могут предпринять в стационаре:
- Ввести раствор глюкозы с панангином для улучшения мозговой деятельности.
- Комплекс физиологического раствора и инсулина при тяжелых кататонических состояниях.
- В первые сутки назначают повышенную дозу преднизолона для снятия токсического воздействия на орган.
- Стимуляцию деятельности печени проводят при помощи внутривенного или внутримышечного раствора никотиновой кислоты, рибофлавина, тиамина хлорида и пиридоксина.
Первая помощь заключается в уменьшении симптомов интоксикации, стабилизации дыхательной функции, водно – электролитного баланса и белкового обмена. До стабилизации состояния и с целью предупреждения глубокой комы, пациент находится в палате интенсивной терапии.
Мероприятия по дельнейшему лечению согласовываются с лечащим врачом. Прогноз и шансы на выздоровление зависят от многих факторов, включая наличие сопутствующих заболеваний, возраста и степени повреждения органа.
Обычно используются следующие методы:
- Диета и ограничение количества потребляемого белка.
- Прием антибактериальных средств, уменьшающих активность кишечной флоры и образование продуктов жизнедеятельности.
- Поддерживающая терапия заключается в использовании раствора глюкозы, физиологического раствора, а также глюкокортикоидов.
- Чтобы снизить уровень аммиака необходим прием глютаминовой кислоты и аргинина.
- Чрезмерные психосоматические симптомы корректируют специальными нейролептиками.
- В случае дисфункции дыхательной системы, пациент подключается к кислородной маске.
В случае постановки диагноза «токсическое отравление», все мероприятия должны быть направлены на детоксикацию организма. Врач может предложить переливание крови, а также гемодиализ, если к основным симптомам добавилась еще и почечная недостаточность.
Точных прогнозов не сможет дать даже самый высококвалифицированный врач. Пациента в состоянии полной комы вывести из нее будет чрезвычайно трудно, поэтому лучше всего обращаться за помощью на ранних стадиях недуга.
На процент выздоровления значительно влияет точная диагностика и устранение причины, но более чем в 15% случаев определить ее не удается.
Шансы на выздоровление у пациентов, перенесших печеночную кому чрезвычайно невысоки.
В основном это не более 20% выживших на стадии предкомы, менее 10% при угрожающей фазе и примерно 1% в глубокой коме. Даже такие неутешительные прогнозы возможны далеко не всегда, и то при своевременном и грамотном лечении.
Необратимые процессы, наступающие в организме под воздействием продуктов распада, а также при угнетении функций или полном отказе органа влияют на деятельность центральной нервной системы и головного мозга.
Вывести человека из состояния глубокой комы чрезвычайно сложно, а наиболее успешным методом лечения на данный момент является пересадка донорской печени и длительная медикаментозная терапия.
Профилактических мероприятий именно против этой болезни не существует. Для поддержания здоровья этого органа необходимо следовать общим рекомендациям: отказаться от алкоголя, курения и приема наркотических веществ, соблюдать умеренность в питании, а также регулярно подвергать организм посильным физическим нагрузкам.
Все проблемы и выявленные заболевания необходимо вовремя вылечить и регулярно обследоваться при возможности. Печеночная кома, вне зависимости от форм и стадий наносит непоправимый вред здоровью и существенно снижает качество и продолжительность жизни, поэтому игнорировать ее симптомы ни в коем случае нельзя.
Категория: ЖКТ, мочеполовая система 6179
Печёночная кома – окончательная стадия прогрессирования печёночной недостаточности, сопровождающая расстройствами центральной нервной системы. Такая патология возникает из-за влияния на общее состояние организма различных видов интоксикаций, а также при циррозе или отмирании органа.
Несмотря на ярко выраженные симптомы и различные методики лечения данного патологического процесса, фиксируется большой процент летального исхода. Это может быть обусловлено тем, что патогенез запущенной стадии заболевания характеризуется влиянием на головной мозг, что приводит к его отёчности.
Основную группу людей, у которых был диагностирован такой недуг, составляют пациенты, недостигшие сорока лет. Данная проблема может развиваться в теле человека на протяжении некоторого времени, а не даёт о себе знать сразу же. Первыми признаками заболевания являются: угнетённое состояние больного и нарушение режима сна — человек днём спит, а ночью бодрствует.
При появлении первых показателей болезни, больному необходимо оказать первую неотложную помощь либо самостоятельно тому, кто находится рядом, либо врачам. Проделывать это нужно незамедлительно, так как болезнь влечёт за собой множественные осложнения для здоровья и жизни пострадавшего человека.
Степень интенсивности проявления симптомов такого состояния напрямую зависит от стадии заболевания, а точнее, поражения нервной системы. На самом деле спровоцировать данную патологию может множество причин. К основным причинам возникновения недуга относятся:
- цирроз;
- воздействие лекарственных препаратов, которые пагубно влияют на печень;
- различного рода токсины и химические вещества, попадающие в организм человека через воздух или при контакте в рабочих условиях;
- злоупотребление алкоголем, табакокурением и наркотиками;
- инфекции, при которых нарушается структура и выполнение функций органом;
- новообразования доброкачественного или злокачественного характера при онкологии или циррозе;
- врождённые аномалии строения внутреннего органа;
- кровотечения в ЖКТ;
- нарушение работы сердечно-сосудистой системы;
- травмы печени;
- гепатит В;
- прерывание беременности (аборт);
- отравления организма ядами различного происхождения – производственного или природного;
- заражение крови бактериями.
Протекание заболевания может проходить в несколько стадий:
- предкоматозное состояние больного – наблюдается резкая перемена настроения пострадавшего, замедленное мышление и нарушение ориентации в пространстве и времени. Длительность от двух часов до нескольких дней;
- угрожающая кома – человеку становится хуже с каждым часом. Для такой стадии характерны провалы в памяти и потеря сознания. Продолжительность – от одного или двух дней до десяти;
- печёночная кома – на этой стадии положение больного крайне тяжёлое, редкие периоды полного сознания, появляется запах аммиака изо рта, дыхание слабое и тяжёлое.
По причинам возникновения заболевание бывает:
- эндогенным – при котором печень перестаёт в полной мере выполнять свои функции. Возникает из-за воздействия токсических веществ;
- экзогенным – зачастую выражается при циррозе;
- смешанным;
- ложным.
Симптомы недуга напрямую зависят от стадии печёночной комы. Так, на начальной стадии наблюдаются:
- изменения поведения от угнетённого до беспричинно весёлого;
- проблемы со сном;
- замедленное мышление;
- нарушение концентрации внимания, но больной правильно отвечает на вопросы и узнает людей;
- приступы головокружения;
- повышенное выделение пота.
Для второй стадии протекания характерными будут следующие симптомы:
- забывчивость;
- периодическая потеря сознания;
- больной полностью дезориентирован;
- появляется дрожь в нижних и верхних конечностях, со временем усиливающаяся;
- неприятный запах из ротовой полости;
- коже принимает жёлтый оттенок.
Симптомы самой тяжёлой стадии:
- лицо не выражает никаких эмоций;
- бессознательное состояние;
- учащённый пульс;
- над больным витает запах аммиака;
- зрачки слабо реагируют на свет.
Без лечения на третьей стадии появляются судороги и полное отсутствие дыхания.
Поскольку печёночная кома развивается медленно, за несколько недель до наступления первой стадии болезни человек жалуется на:
- отвращение к пище;
- приступы мигрени;
- сильную слабость;
- потерю ощущения вкуса и запаха;
- кровотечение из слизистых оболочек;
- жжение кожи, которое невозможно терпеть.
Поскольку патогенез заболевания довольно тяжёлый, то при несвоевременном лечении печёночной комы могут развиться такие последствия как:
Для установления правильного диагноза важно до мелочей определить причины появления печёночной комы, патогенез и классификацию заболевания. Кроме этого, проводятся такие методы диагностики:
- изучение патогенеза и определение времени проявления первых симптомов – особого внимания заслуживают люди с циррозом печени и гепатитом В;
- анализы крови и мочи, общие и биохимические;
- УЗИ печени и ЖКТ;
- электроэнцефалограмма;
- дополнительные консультации гастроэнтеролога, невропатолога, реаниматолога;
- МРТ мозга;
- анализ цереброспинальной жидкости.
Перед тем как специалисты возьмутся за профессиональное лечение, необходимо провести первую неотложную помощь, потому что чаще всего ухудшение состояния пациента наблюдается в домашних условиях (проводить её могут только санитары скорой помощи совместно с теми, кто находился рядом с больным). Таким образом, методики неотложной помощи состоят в:
- первой медицинской помощи – человеку обеспечивают покой и дают обильное питье, во время приступов рвоты необходимо очистить ротовую полость от рвотных масс;
- доврачебной неотложной помощи – понижают повышенную возбудимость человека;
- помощь непосредственно в медицинском учреждении – немедленно назначаются капельницы лекарственными веществами. Проводят различные методы детоксикации и понижения кислотности крови.
Единственным способом лечения печёночной комы является пересадка органа, наиболее часто такой метод терапии назначают при циррозе. Операцию проводят только в случае стабилизации состояния пациента.
Но, невзирая на все методы лечения, прогноз заболевания довольно печальный, потому что большинство пациентов не доживают до трансплантации органа.
Из всех, кто был подвержен печёночной коме, только четвёртая часть получает новый орган. Наибольшая смертность наблюдается у пациентов младше десяти и старше сорока лет.
Происходит это из-за прогрессирования желтухи, уменьшения размеров печени, отёка головного мозга и острой дыхательной недостаточности.
Меры профилактики печёночной комы:
- своевременное лечение различных заболеваний печени, в особенности цирроза;
- адекватное употребление лекарственных препаратов;
- отказ от самостоятельного лечения любых болезней;
- с осторожностью контактировать с токсическими веществами, носить защитную одежду и другими способами не дать попасть химическим соединениям в организм;
- соблюдать здоровый образ жизни, отказавшись от всех вредных привычек;
- обогатить пищу витаминами и питательными минералами;
- проходить полное обследование в клинике два раза в год.
Заболевания со схожими симптомами:
Гипогликемия (совпадающих симптомов: 5 из 20)
Глюкоза в человеческом организме играет роль важнейшего источника энергии. Содержится это универсальное топливо, вопреки расхожему мнению, не только в сладком: глюкоза содержится во всех продуктах, содержащих углеводы (картошке, хлебе и т. д.).
Нормальный уровень глюкозы в крови составляет примерно 3,8–5,8 ммоль/л для взрослых людей, 3,4–5,5 ммоль/л для детей и 3,4–6,5 ммоль/л для беременных. Однако порой возникают патологические состояния, когда показатели глюкозы в крови значительно отличаются от нормы.
Одно из таких состояний – гипогликемия.
…Печеночная недостаточность (совпадающих симптомов: 5 из 20)
Заболевание, которому свойственно нарушение целостности тканей печени вследствие их острого или хронического повреждения, называется печёночной недостаточностью.
Это заболевание считается комплексным, в силу того, что после поражения печени происходит нарушение метаболических процессов.
Если не принимать соответствующих мер по излечению заболевания, то при определённых состояниях печёночная недостаточность может быстро и стремительно развиваться и привести к летальному исходу.
…Малярия (совпадающих симптомов: 5 из 20)
Малярия – это группа трансмиссивных заболеваний, которые передаются укусом малярийного комара. Заболевание распространено на территории Африки, стран Кавказа. Наиболее подвержены недугу дети в возрасте до 5 лет. Каждый год регистрируется более 1 миллиона летальных исходов. Но, при своевременно начатом лечении, болезнь протекает без серьёзных осложнений.
…Синдром (аномалия) Арнольда-Киари (совпадающих симптомов: 5 из 20)
Синдром или Аномалия Арнольда-Киари (Мальформация Арнольда-Киари) – группа патологий развития головного мозга. Нарушения связаны с функционированием мозжечка, который отвечает за равновесие человека. Ещё в эту группу входят патологии продолговатого мозга, что проявляется в нарушении работы центров, которые отвечают за дыхательную систему, сердечно-сосудистую и ЦНС.
…Эмболия (совпадающих симптомов: 5 из 20)
Эмболия – это патологическое состояние, в результате прогрессирования которого происходит перекрытие просвета кровеносного сосуда. Из-за этого кровоток частично или полностью перекрывается.
Вещества, перекрывающие сосудистый просвет, именуются эмболами. Они попадают в артерии большого либо малого круга системы кровообращения с иных сосудистых участков.
По размерам они определяются диаметром конкретных сосудов.
источник
 развитие осложнений;
развитие осложнений; печеночно-клеточная (эндогенная), которая берет свое начало после некротических процессов в паренхиме печени и характеризуется частичным прекращением функциональной активности данного органа пищеварения;
печеночно-клеточная (эндогенная), которая берет свое начало после некротических процессов в паренхиме печени и характеризуется частичным прекращением функциональной активности данного органа пищеварения;
