Существует два основных вида ожирения печени: алкогольное и неалкогольное. Данное заболевание является одним из ведущих признаков печеночной недостаточности. Неалкогольное ожирение печени чаще всего диагностируется у тех, кто имеет лишний вес, ведет сидячий образ жизни или придерживается высококалорийных диет.
Одним из основных способов лечения ожирения печени, независимо от его типа, является диета. Как подсказывает название, данное заболевание означает, что у вас слишком много жира в печени. В здоровом организме этот орган помогает выводить токсины и вырабатывает желчь, пищеварительный протеин. Ожирение печени может привести к повреждению данного органа и не позволит ему работать так, как нужно.
Диета при ожирении печени включает в себя:
- большое количество фруктов и овощей;
- продукты с высоким содержанием клетчатки, такие как бобовые и цельные зерна;
- небольшое количество сахара, соли, рафинированных углеводов и насыщенных жиров;
- никакого алкоголя.
Низкокалорийная диета поможет вам похудеть и снизит риск возникновения ожирения печени. В идеале, если у вас избыточный вес, то нужно потерять, как минимум, 10 процентов от массы тела.
Самым мощным средством восстановления главного «фильтра» организма является расторопша, а точнее семена растения и порошок из них — шрот. Это природное средство стоит того, чтобы выделить его отдельно среди остальных.
Вот ещё 12 продуктов, которые необходимо включить в свой рацион питания:
Доказано, что брокколи помогает предотвратить скопление жира в печени у мышей. Ешьте больше зелени, такой как шпинат, брюссельская капуста, которые также помогут с общей потерей веса.
В университете Иллинойса исследования на крысах показали, что соевый белок, который содержится в таких продуктах, как тофу, может уменьшить жировые накопления в печени.
Жирные рыбы, такие как лосось, сардины, тунец, форель, с высоким содержанием Омега-3 жирных кислот. Омега-3 жирные кислоты помогают улучшить состояние печени и снимают воспаление. Особенно рекомендуется филе палтуса, которое содержит небольшое количество жира.
Углеводы из цельного зерна, такого как овсянка, дают организму энергию. Содержащаяся в нём клетчатка наполняет вас силами и помогает поддерживать свой вес. Особенно полезен в данном случае овсяный кисель.
Эти орехи с высоким содержанием Омега-3 жирных кислот. Исследования показывают, что у людей с ожирением печени, которые едят орехи, улучшилось состояние этого органа.
Эти семена с высоким содержанием витамина Е являются антиоксидантами, которые помогают защитить печень от дальнейшего повреждения.
Авокадо с высоким содержанием здоровых жиров, как показывают исследования, содержит химические вещества, которые могут замедлить повреждение печени. Данный фрукт также богат клетчаткой, которая помогает контролировать вес. Попробуйте освежающий салат из авокадо и грибов от ожирения печени.
Молочные продукты с высоким содержанием белка защищают печень от дальнейшего повреждения, доказано в исследованиях 2011 года на крысах.
Тыкву для лечения и восстановления функций печени применяют в любом возрасте. Используют мякоть в любом виде — вареную, печеную, в салатах, смузи и витаминных коктейлях (лучше в сыром виде), а также семена.
Это полезное масло содержит большое количество Омега-3 жирных кислот. Оно полезнее для приготовления пищи, чем маргарин и масло. Ученые установили, что оливковое масло помогает снизить уровень печеночных ферментов и контролировать вес.
Этот продукт не только добавляет вкус к еде, но и, как показывают исследования, порошок из чеснока помогает снизить массу тела и жира у людей с заболеванием печени.
Данные исследований подтверждают, что зеленый чай помогает препятствовать всасыванию жиров, но эти результаты ещё не окончательные. Ученый изучают, может ли зеленый чай снизить отложение жира в печени и улучшить её функции. Но данный напиток также имеет много преимуществ, начиная от снижения уровня холестерина и заканчивая помощью со сном.
Безусловно, есть продукты, которые вы должны избегать или ограничивать, если у вас ожирение печени. Они, как правило, способствуют увеличению веса и повышению уровня сахара в крови:
- Алкоголь. Он является основной причиной развития ожирения, а также других заболеваний печени.
- Большое количество сахара. Избегайте сладких продуктов, таких как конфеты, печенье, газированная вода и фруктовые соки. Высокий уровень сахара в крови увеличивает накопление жира в печени.
- Жареные продукты. Они содержат большое количество жира и калорий.
- Соль. Употребление слишком большого количества соли может заставить ваш организм удерживать лишнюю воду. Ограничить количество натрия до 1500 мг в день.
- Белый хлеб, рис и макароны. Белый хлеб, как правило, состоит из муки высокой степени переработки, которая способствует поднятию уровень сахара в крови больше, чем цельные зерна.
- Красное мясо. Говядина и мясные деликатесы с высоким содержанием насыщенных жиров.
В дополнение к изменению диеты, вот несколько других нюансов, которые помогут улучшить здоровье печени:
Физические упражнения в сочетании с диетой помогут потерять лишний вес и контролировать состояние печени. Выполняйте, по крайней мере, аэробные упражнения 30 минут в день.
Контролируйте количество насыщенных жиров и сахара, чтобы держать в норме уровень холестерина и триглицеридов. Если диеты и упражнений недостаточно, чтобы снизить уровень холестерина, спросите своего врача о приеме медикаментов.
Сахарный диабет и ожирение печени часто встречаются вместе. Диета и физические упражнения помогут вам следить за состоянием своего здоровья. Если уровень сахара в крови остается высоким, то врач может назначить лекарства, чтобы снизить его.
источник
Описание актуально на 19.11.2017
- Эффективность: лечебный эффект через 3-6 месяцев
- Сроки: 3-6 месяцев/постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
Ожирение печени (жировая дистрофия печени, жировой гепатоз, жировая инфильтрация, стеатоз печени) — это морфологическое состояние печени, при котором в общей массе органа более 5% приходится на жир, преимущественно на триглицериды.
В основе морфологических изменений органа лежат различные этиологические факторы, которые можно разделить на две основные группы: алкогольное и неалкогольное ожирение печени. И если первая обусловлена систематическим злоупотреблением алкоголя и токсическим действием продуктов метаболизма этанола (ацетальдегида), вызывающих выраженное нарушением метаболизма жиров и накопление триглицеридов внутри цитоплазмы гепатоцита, то вторая — множеством факторов, ведущим из которых является избыточное питание, артериальная гипертензия, голодание/быстрая потеря веса, инсулинорезистентность, вирусные гепатиты В и С, генетические факторы.
Потенциальной опасностью при жировой инфильтрации печени является высокий уровень риска развития фиброза с переходом в цирроз, поскольку создаются благоприятные условия для развития воспалительного процесса, запуска механизма морфологического изменения структуры гепатоцитов и их гибели.
Как правило, ожирение печени протекает бессимптомно или на фоне неспецифических жалоб: общая слабость, дискомфорт в правом подреберье. При выраженном ожирении печени могут иметь место: кожный зуд, анорексия, диспепсические расстройства. Лечение и диета при ожирении печени направлены на нормализацию биохимических показателей, характерных для воспалительного процесса, замедление/блокирование процесса фиброгенеза.
Если жировая дистрофия развивается на фоне избыточного питания и наличия абдоминально-висцерального ожирения диета при жировой дистрофии печени, в первую очередь, направлена на снижение массы тела. Для этого пациенту назначается редуцированная по калорийности диета с большим содержанием в рационе питания пищевых волокон (овощи/фрукты) и продуктов с низким гликемическим индексом.
Ее подбор осуществляется в индивидуальном порядке с учетом массы, превышающей физиологическую норму, возраста/пола, уровня физической нагрузки. При этом, калорийность рациона не должна снижаться резко и тем более, недопустимо голодание, поскольку быстрое снижение веса тела сопровождается прогрессированием жировой болезни печени. В среднем калорийность дневного рациона должна находиться в диапазоне 1600-2000 ккал/сутки, а период нахождения на гипокалорийной диете — не менее 3-х месяцев.
Однако, важно не забывать, что питание, направленное на похудение должно обязательно сочетаться с увеличением физической активности, что особенно актуально при выраженном ожирении и наличии сахарного диабета. Достоверно доказано, что физическая нагрузка длительностью 30-40 минут, независимо от вида и характера упражнений в сочетании с диетическим питанием повышают чувствительность рецепторов к инсулину, способствуют достоверно значимой нормализации биохимических параметров.
При жировом гепатозе на фоне физиологически нормальной массы тела питание должно быть направлено на щажение печени и снижение активности воспалительного процесса при физиологической полноценности диеты. Это достигается регулярным характером приема пищи, методами кулинарной обработки продуктов и исключением из рациона питания ряда продуктов.
С этой целью запрещается употреблять жирные продукты, особенно тугоплавкие жиры — маргарин, твердые жиры животного происхождения (сало, бекон), майонез. Уменьшается/исключается потребление продуктов с большим содержанием холестерина: желтка яиц, икры рыб, жирных молочных продуктов, жирного мяса, субпродуктов, сырокопченых колбас.
Не рекомендуются продукты, содержащие концентраты, консерванты и вкусовые добавки (продукты длительного хранения) — сублимированные продукты, сухие соки, консервы, супы быстрого приготовления, кондитерские изделия, рассчитанные на длительный срок хранения, а также продукты, оказывающие выраженное раздражающее действие на печень: копчености, приправы, пряности, уксус, овощи, содержащие эфирные масла (чеснок, щавель, редис, сельдерей, лук, редька), незрелые ягоды и фрукты в сыром виде (красная смородина, зеленые яблоки, клюква). В рационе питания уменьшается содержание простых углеводов. Не допускаются блюда, приготовленные методом жарки или во фритюре.
Печень относится к органу, уникальность которого состоит в способности потенциального самовосстановления при наличии благоприятных условий. В этом плане рекомендуется увеличить в рационе питания содержание активных веществ, способствующих процессам регенерации. Особо выраженный гепапротекторный эффект обеспечивает сочетанное поступление в организм витамина Е, L- карнитина и фосфолипидов, взаимно усиливающих действие каждого из них.
При этом, L-карнитин усиливает синтез собственных фосфолипидов, играющих важную роль в построении мембран гепатоцитов, утилизирует внутриклеточный жир, ускоряет процессы восстановления клеток, а токоферола ацетат (витамин Е) дополняет гепатопротекторный эффект эссенциальных фосфолипидов антиоксидантным действием (защищает от окисления) и участвует в процессах внутриклеточного метаболизма. Поскольку получить указанные ингредиенты с пищей в оптимальном соотношении практически невозможно, рекомендуется дополнительный прием БАДа «Гепагард Актив».
Диета при ожирении печени должна включать:
- Хорошо пропеченный подсушенный/вчерашний белый хлеб/сухари (при хорошей переносимости можно и черный) без подгорелых корок.
- Овощные/слабые мясные бульоны и супы на их основе с добавлением хорошо разваренных круп и овощей. При приготовлении мясных/рыбных бульонов в процессе варки сливают первый бульон, варят мясо/рыбу в новой порции воды до готовности.
- Диетические сорта красного мяса (нежирную телятину/говядину) мясо кролика, курицу, индейку. Мясо необходимо тщательно очищать от жира/сухожилий, а мясо птицы от кожи. Отваренное мясо можно подвергать дальнейшей кулинарной обработке.
- Нежирную рыбу (лещ, минтай, судак, окунь, хек, треска) куском или рубленную в отварном, запеченном виде.
- Каши, вермишель и мелкие макаронные, приготовленные на воде. Разрешается употреблять в виде запеканок с творогом.
- Овощи (огурцы, капуста — белокочанная, цветная, кабачки, свекла, картофель, морковь, тыква) в сыром и запеченном виде. В салаты можно добавлять немного огородной зелени.
- Нежирные кисломолочные продукты, употребление которых при появлении диспепсических расстройств уменьшают или прекращают.
- Сладкие спелые ягоды/фрукты: персики, груши, яблоки, абрикосы, бананы перезревшие, клубника, смородина, киви, чернослив, инжир, хурма, вишня, айва, сливы, гранаты, арбузы, финики, курага, изюм, черника. Виноград, а также соки компоты, кисели и желе из них.
- В умеренном количестве: карамель, пастила мармелад, джем, зефир, варенье, ирис.
- Масло растительное рафинированное/нерафинированное (кукурузное, оливковое).
- Жидкость до 2 л. Рекомендуется употреблять свежеприготовленные/разбавленные водой соки, травяные чаи, настой шиповника, воду минеральную без газа.
источник
Диета при ожирении печени — единственно эффективный способ лечения патологии вне зависимости от причин ее появления, позволяющий нормализовать состояние и функционирование органа, не прибегая к хирургическому вмешательству. Правильное питание при ожирении печени подразумевает употребление разрешенных продуктов и блюд, относящихся к диетическому столу №5. Питаться так человеку с диагнозом жировой гепатоз придется постоянно, чтобы не допустить рецидива тяжелого заболевания и не довести до необходимости хирургического вмешательства.
При жировой дистрофии печени орган подвергается постепенной деформации и разрушению. Жировой гепатоз или ожирение печени — это патологический процесс, характеризующийся перерождением всех клеток в жировые, на фоне которого возникает нарушение обмена веществ и дисфункция органов пищеварительной системы. Остановить разрушение органа можно только одним способом — снять с него чрезмерную нагрузку и остановить разрушающее действие токсических веществ путем правильного питания.
Диета при жировом гепатозе способствует частичному восстановлению печени и нормализует функционирование желчевыводящих протоков, предупреждая тем самым развитие тяжелых осложнений.
Специально разработанный диетический стол №5 не оказывает негативного воздействия на органы желудочно-кишечного тракта, не провоцирует химических или термических ожогов их слизистых оболочек. Несмотря на достаточное количество ограничений в питании, диета №5 восполняет необходимое количество энергии, имеет нужную концентрацию калорий, не препятствует ведению человеком активной жизни.
Лечебная диета имеет ряд правил, которых нужно придерживаться обязательно, чтобы получить необходимый терапевтический эффект:
- Пища употребляется только теплой — нельзя есть слишком холодные или горячие блюда. Рекомендованная температура еды составляет +15…+60°С.
- Разнообразие рациона — в ежедневное меню должны входить разные мясные и рыбные блюда, овощи и фрукты.
- Дробное питание — обязательное условие к восстановлению печени при жировом гепатозе. Употребление пищи должно осуществляться не менее 6 раз в день, порции небольшого объема.
- Обязательно регулярное употребление жидкости — в день необходимо выпивать не менее 2 литров кипяченной или фильтрованной воды.
- Все продукты предпочтительно готовить на пару или отваривать.
За день пациент может употребить до 3,5 кг пищи, но ее суммарная суточная калорийность не должна превышать 3000 калорий.
В рационе за сутки необходимо соблюдать правильное сочетание жиров, белков и углеводов. Жиры должны составлять не более 80 г, углеводы — от 250 до 300 г, белки — от 110 до 120 г. Диетическое питание при жировом гепатозе требует ограниченного количества соли, ее суточный объем не должен превышать 6 г.
Перед тем как запекать мясо, рыбу или овощи, их нужно предварительно отварить до состояния полуготовности. Соль из рациона лучше исключить совсем. Особенно тем пациентам, которые имеют лишний вес, чтобы жидкость не застаивалась в мягких тканях, приводя к нарушению инфильтрации.
Если без соли употребление пищи невозможно, приправа добавляется в ограниченном количестве и только в готовое блюдо. Добавлять соль во время приготовления пищи категорически запрещено. Все фрукты и овощи, которые имеют в составе высокую концентрацию клетчатки, рекомендуется измельчать через терку.
Лечебное питание подразумевает употребление большого количества овощей в отварном и печеном виде. Не рекомендуется употребление овощей сырыми, т.к. они могут спровоцировать появление запоров из-за высокого содержания клетчатки. Сырые овощи должны присутствовать в рационе в ограниченном количестве, исключаются свежие помидоры.
Важно, чтобы в рационе пациента были орехи. Можно употреблять грецкие и миндальные орехи, но не больше 1 горсти в неделю. Орехи подойдут в качестве перекуса, достаточно калорийны и могут быстро и надолго утолить чувство голода, особенно тем пациентам, которые испытывают трудности при переходе на диетпитание.
Учитывая тот факт, что диета №5 после постановки диагноза станет пожизненным рационом, нужно сделать ее сытной, вкусной, разной. При подборе меню рекомендуется обратиться к врачу, который поможет составить рацион с необходимым количеством калорий.
Меню на каждый день должно состоять из следующих разрешенных продуктов:
- любые супы, сваренные только на бульоне из овощей;
- нежирные сорта мяса, с которого удаляется шкура, хрящи и сухожилия;
- разрешенные субпродукты — только говяжий язык;
- мясо птицы — индейки, курицы;
- нежирная рыба — окунь морской, сибас, треска, судак, разрешается сельдь в ограниченном количестве, обязательно вымоченная, редко разрешается употребление черной икры;
- цельное куриное яйцо, не более 1 в день;
- мучные изделия — хлеб строго вчерашний или ржаной;
- сухие виды печенья;
- сухарики;
- крупы — только рассыпчатые, приготовленные на воде или пару;
- овощи и фрукты, предпочтительно приготовленные на пару или в отварном виде, некислые;
- ягоды некислых сортов.
Напитки, которые можно употреблять при ожирении печени: отвар на основе шиповника, соки из овощей и фруктов, чай некрепкий. Редко и в ограниченном количестве допускается некрепкий кофе, компот из некислых фруктов.
Все продукты, разрешенные при диетпитании, имеют в составе витамины и микроэлементы, которые способствуют восстановлению печени и нормализации общего состояния организма. Редко, но разрешается употребление тыквенных семечек и семян подсолнуха. Жарить их запрещено, они употребляются только в высушенном виде.
При таком диагнозе из рациона нужно исключить продукты:
- блюда из слоеного и сдобного теста, любую выпечку;
- хлеб свежий;
- сладости и кондитерские изделия;
- жирные сорта мяса;
- жирную рыбу;
- грибы;
- мясные, рыбные и грибные бульоны;
- помидоры в сыром виде, щавель и другие овощи, имеющие высокую кислотность;
- кислые фрукты и ягоды — клюкву, цитрусовые;
- любые бобовые (редко допускается введение в рацион молодого горошка);
- соусы — майонез, хрен, горчицу;
- маринады и соления;
- консервы;
- покупные колбасные изделия;
- специи (острые и с добавлением черного перца);
- редьку;
- субпродукты;
- газированную воду.
Категорически запрещается употреблять алкогольные напитки. Под запретом находится кисломолочная и молочная продукция с высоким процентом жирности. Исключается маргарин, как и все остальные жиры животного происхождения.
Если правильно выстроить диету, рацион станет вкусным и разным:
- Понедельник: винегрет, заправленный растительным маслом, и 100 г отварной или приготовленной на пару говядины на завтрак. Говядину можно заменить куриной отварной грудкой. Второй завтрак — нежирный сыр. Обед — окрошка на обезжиренном кефире, второе блюдо — свекла в отварном виде и измельченная на терке с добавлением минимального количества соли. Запить обед можно отваром на основе шиповника или некрепким чаем. Ужин — овощные голубцы или говяжий язык в отварном виде. Чай зеленый, без сахара. Чтобы его сделать слаще, можно добавить мед.
- Вторник: на завтрак — свежий огурец и 100 г отварного нежирного мяса, кофе некрепкий. Второй завтрак — творог, нежирный, размер порции — не более 200 г, стакан компота. Обед — овощной суп без добавления картофеля. Второе блюдо — капуста тушеная, 100 г отварной курицы без кожуры, компот или кисель. Ужин — вареная рыба с отварными овощами, фруктовое пюре из некислых фруктов. Чтобы запить ужин, можно приготовить на основе шиповника отвар с медом.
- Среда: омлет из одного яйца (в омлет добавляется молоко с минимальным процентом жирности), салат из разрешенных овощей с заправкой из растительного масла, некрепкий кофе или чай, сахар добавлять нельзя. Второй завтрак — нежирный творог. Обед — суп-свекольник, на второе — запеченная рыба с овощами, стакан томатного сока, разбавленного водой. Ужин — курица на пару с овощами, компот.
- Четверг: данный день недели рекомендуется сделать разгрузочным для печени. В четверг лучше воздержаться от приема какой-либо пищи. Употреблять можно обезжиренный кефир и воду. Воды необходимо выпивать не менее 1,5–2 л. Наличие 1 разгрузочного дня в неделю поможет снять с печени нагрузку, что ускорит процесс ее восстановления. В особенности полезной эта мера будет для тех людей, которые имеют сопутствующий диагноз «гепатит».
- Пятница: овсянка на воде, 1 вареное яйцо, какао на завтрак. Второй завтрак — ломтик вчерашнего или ржаного хлеба, стакан нежирного кефира или йогурта. Обед — борщ постный, в качестве второго блюда — куриные паровые котлеты с отварной свеклой, в качестве сладости — запеченные с медом и нежирным творогом зеленые яблоки, стакан воды или компота. Ужин — икра из кабачков, 100 г отварной говядины, травяной отвар. Непосредственно перед сном можно выпить стакан нежирного кефира.
- Суббота: завтрак может состоять из свекольного пюре и отварного языка. Можно выпить некрепкий кофе, разбавленный нежирным молоком. Второй завтрак — нежирный творог или запеченные фрукты. Обед — овощной суп–пюре, отварная курица с запеченными овощами, компот. Ужин — рыба на пару, салат из овощей, ломтик сыра, компот или желе.
- Воскресенье: овощной салат с растительным маслом, отварное мясо без гарнира. Второй завтрак — ломтик нежирного сыра. Обед — суп овощной, голубцы с кашей, в качестве десерта — йогурт или творог с фруктами, стакан некрепкого чая без сахара. Ужин — рыба с овощами, компот на основе сухофруктов. Перед отходом ко сну можно выпить стакан кефира, йогурта или простокваши.
В течение дня необходимо соблюдать правильный питьевой режим. Если человек имеет проблемы с лишним весом помимо ожирения печени, выпивать стакан простой воды рекомендуется за полчаса до основного приема пищи. Эта мера поможет быстрее насытиться и, соответственно, меньше съесть.
Диетпитание — это способ вылечить патологию, не прибегая к приему лекарственных препаратов. Через 1–2 недели от начала диеты пациент отмечает, что его состояние улучшается. Проходит боль в правом боку, улучшается процесс переваривания пищи, проходит вздутие животе. Все эти эффекты достигаются за счет того, что из печени выходят токсины и шлаки, высвобождаются закупоренные желчевыводящие протоки.
Соблюдение диеты не только останавливает процесс перерождения клеток печени в жировые клетки, но и насыщает организм необходимыми витаминами, макро- и микроэлементами, способствует активизации процесса клеточной регенерации печени.
Печень постепенно восстанавливается, предупреждаются многие осложнения, способные возникать на фоне развития гепатоза, например, стеатоз печени. Пациент с данным диагнозом должен понимать, что придерживаться такого питания придется постоянно.
Когда заболевание войдет в стадию стабильной ремиссии, могут быть небольшие послабления в виде ломтика свежего хлеба или кусочка покупной колбасы, но употреблять их можно крайне редко. На алкогольные напитки накладывается безоговорочное табу на всю жизнь, употребление даже небольшого количества спиртного напитка может обернуться опасными последствиями.
Карина, 42 года, Вологда: «Переход на диету после постановки диагноза у меня был трудный. Меня поймут те, кто привык ежедневно есть майонез и колбасы. В результате — справилась только с помощью диетолога, который и составил нужное меню. Через месяц в диету полностью влилась и никаких трудностей больше не испытывала. Поняла, что и такая еда — полезная и без жирных соусов, бывает вкусной».
Андрей, 52 года, Мурманск: «Долго отказывался от диеты, пока врач не сказал, что мои анализы крайне плохие и, возможно, потребуется операция, после которой нужна будет диета. Питание нормальное, даже вкусное, с разными блюдами. Уже 2 года на этой диете. Состояние здоровья стало хорошим, я и забыл, что у меня ожирение печени. За 2 года рецидивов не было».
Михаил, 55 лет, Новгород: «Я долго удивлялся, как это одной диетой можно вылечить болезнь печени. Но на своем примере понял, что можно. Начало диеты проходило тяжело, я не наедался, постоянно хотел жирного мяса, но через недели 2 втянулся. Анализы и УЗИ, сделанные через несколько месяцев, показали, что состояние печени улучшилось. Знакомые отмечают, что даже внешне я стал выглядеть моложе и свежее».
источник
Проблема ожирения с каждым годом становится все более актуальной из-за неправильного образа жизни и употребления в пищу некачественных и высококалорийных продуктов. В то же время следует понимать, что ожирение не является исключительно косметической проблемой, ведь от чрезмерных нагрузок страдает весь организм, в том числе и внутренние органы.
Больше всего от ожирения страдает печень, что приводит к развитию жирового гепатоза или ожирению печени. При этом заболевании печеночные клетки «заплывают» жиром, из-за чего орган не в состоянии выполнять свои функции. Патология может стать причиной развития гепатита и даже привести к раку печени.
Основной причиной развития заболевания является нарушение обмена веществ в организме. Однако предрасполагающими факторами могут быть:
- чрезмерное употребление алкоголя;
- злоупотребление лекарствами (а также прием наркотических препаратов);
- неправильное питание (употребление пищи с красителями, консервантами и усилителями вкуса);
- повышенное употребление жиров и углеводов на фоне сниженного количества белка и витаминов;
- недостаточный уровень физической активности.
- сахарный диабет,
Человек, столкнувшийся с данной проблемой, должен обратиться к врачу для прохождения обследования и назначения адекватного лечения. При этом основное значение в лечении заболевания отводится питанию – диета при ожирении печени исключает употребление вредных продуктов.
Поскольку причиной развития патологии является лишний вес человека, то первое, что ему следует сделать – это похудеть. Естественно, избавиться от лишнего веса можно только в том случае, если нормализовать свое питание – сделать его сбалансированным и тем самым нормализовать обменные процессы в организме.
Первое правило относительно питания гласит – есть нужно часто (до 5-6 раз в сутки), чтобы не перегружать работой орган, но при этом порции должны быть небольшими.
Отметим, что жировой гепатоз, как и любые нарушения в работе одного из органов пищеварения, часто приводит к другим заболеваниям, в частности заболеваниям поджелудочной железы и кишечника. Поэтому при выборе подходящего меню следует учитывать любые отклонения в деятельности этих органов.
Что же требует исключить из меню диета при ожирении печени и заболевании поджелудочной железы?
- Больным противопоказано потребление жирной и жареной пищи.
- Также не стоит употреблять консервацию, или хотя бы свести потребление консервированных продуктов к минимуму.
Полностью исключить также нужно:
- алкоголь;
- антибиотики;
- макароны и сдобу;
- колбасы;
- мясные и костные бульоны;
- майонез.
Какие же продукты можно и нужно употреблять?
- Во-первых, больным гепатозом, а также тем, кто страдает от болезней поджелудочной железы, кишечника и других органов пищеварения, нужно кушать побольше овощей в любом виде. Свежие, тушенные и вареные овощи являются источником витаминов и микроэлементов, необходимых для поддержания нормальной работы клеток печени. Во-вторых, больным с гепатозом следует есть много фруктов и особенно полезными для них являются такие фрукты, как виноград и яблоки.
- В рацион также нужно вести некоторые орехи, например, миндальные и грецкие, и употреблять тыквенные семейки и семейки подсолнуха (высушенные, не жаренные).
- Сладкоежкам можно посоветовать заменить сахар медом. Что же касается хлеба, то врачи рекомендуют употреблять его подсохшим и в небольших количествах.
Также в питании больных с ожирением печени и заболеваниями поджелудочной железы должны присутствовать и такие продукты, как:
- различные каши (особенно полезны гречка и овсянка);
- рыба и морепродукты;
- яйца (не более 1-2 вареных яиц в день);
- «полезные» жиры, такие как: оливковое, кукурузное, масло виноградных косточек;
- нежирное мясо (лучше всего телятину или говядину);
- молочные продукты (обезжиренные);
- корица, куркума, ваниль.
С учетом всех вышеперечисленных допустимых продуктов, каждый человек должен разработать для себя приблизительный рацион. Согласно медицинской терминологии, пациентам с гепатозом печени и заболеваниями поджелудочной железы, лучше всего придерживаться диеты №5, которая содержит все необходимые продукты для нормализации работы ЖКТ.
Рассмотрим приблизительное меню для больных с ожирением печени на день. Рекомендуется 6 приемов пищи, среди которых:
- Первый завтрак, включающий в себя овощной салат из моркови с добавлением 1 зеленого яблока. Каша гречневая, приготовленная на пару.
- Второй завтрак: ленивые вареники с творогом.
- Обед: овощной суп с любой крупой, банан или груша.
- Полдник: несдобная выпечка с мясом и чаем.
- Ужин: плов с куриным мясом.
- На ночь: 250 мл нежирного молока.
По аналогии человеку можно формировать себе меню на неделю, используя взаимозаменяемые продукты.
Придерживаясь основных правил питания при заболеваниях печени, поджелудочной железы и других органов ЖКТ, и нормализовав свое питание, а также точно соблюдая все врачебные рекомендации относительно лечения, человек может навсегда избавиться от патологии, а заодно с ней и от лишнего веса, и стать более здоровым и счастливым.
источник
При ожирении печени нарушен метаболизм в гепатоцитах и в них накапливаются липиды. В норме в тканях железы 7–14% жира, а при заболевании этот показатель может достигать 45%. Процесс накопления жира довольно длительный и порой даже незаметен для больного, однако, по мере прогрессирования патологии развивается печеночно-клеточная недостаточность, возникают диспепсические расстройства.
Кроме того, при злоупотреблении алкоголем, инфекции в гепатоцитах начинаются дистрофические и некротические процессы, которые приводят к циррозу печени. Жировой гепатоз считается обратимым заболеванием (пока не началась трансформация структуры долек печени), поэтому при своевременном и адекватном лечении можно добиться снижения количества липидов в тканях железы.
Диета при ожирении печени назначается всем больным. Диетическое питание содержит необходимое количество полноценных белков и витаминов и пониженное количество жира, дополнительно назначаются липотропные средства, витамин В12. При заболеваниях гепатобилиарной системы показана диета No 5 и ее разновидности.
При выборе диеты важно учитывать не только основное заболевания, но и болезни, которые развились на его фоне. Клиническая картина при жировом гепатозе схожа с проявлениями многих болезней печени, поджелудочной железы, кишечника или желудка, поэтому лечебное питание назначается после постановки диагноза. Что можно кушать конкретному пациенту расскажет врач после изучения анамнеза и проведения необходимого обследования.
Лечение гепатоза зависит от этиологии заболевания. Острый стеатоз развивается при отравлении химическими веществами, этиловым спиртом, употреблении некоторых лекарств. Хронический жировой гепатоз часто формируется на фоне сахарного диабета, ожирения, нехватки белков и витаминов (вегетарианстве, при заболеваниях ЖКТ), злоупотребления алкоголем, а также при постоянном взаимодействии с четыреххлористым углеродом, токсинами бактериальной природы, фосфорорганическими соединениями.
Питание при ожирении печени назначается с учетом основного заболевания. Так, при ожирении диета способствует снижению веса больного, для чего рекомендуется повысить в рационе количество целлюлозы и употреблять преимущественно продукты с низким гликемическим индексом. Подбирается гипокалорийная диета врачом в зависимости от возраста, веса, пола, физической активности пациента.
Резкое похудение приводит к ухудшению состояния печеночных тканей, поскольку нарушаются процессы липолиза, поэтому запрещено голодание. 
При снижении веса регрессирует и жировой гепатоз печени
Если ожирение печени сформировалось при нормальной массе тела, то требуется питание, обеспечивающее щажение железы, и тем самым снижающее выраженность воспалительного процесса, при этом диета должна быть физиологически полноценной, поскольку голодание способно ускорить течение болезни. Специалисты рекомендуют соблюдать график приема пищи, исключить из рациона вредные для гепатобилиарной системы продукты питания, а также употреблять только вареные, запеченные или приготовленные в пароварке блюда.
Чтобы откорректировать обмен веществ в гепатоцитах нужно полностью убрать из рациона тугоплавкие жиры (маргарин, сало, бекон) и исключить продукты, содержащие «плохой» холестерин (желток, икру, молочные продукты с высокой жирностью, жирные сорта мяса, сырокопченую колбасу, субпродукты).
Не рекомендуется употреблять еду, в которой присутствуют вкусовые добавки, консерванты, поэтому из рациона должны исключаться консервы, концентрат супа, кондитерские изделия с большим сроком годности, восстановленные соки. Чтобы печень смогла восстановиться нужно избегать продуктов, которые оказывают на нее раздражающее и желчегонное действие.
К таким продуктам относятся пряности, уксус, приправы, овощи богатые эфирными маслами (чеснок, свежий лук, петрушка, сельдерей, щавель, редис, редька), сырые несозревшие ягоды и фрукты (зеленые яблоки, красная смородина, клюква). Чтобы держать вес в пределах нормы необходимо уменьшить поступление простых углеводов.

Какая именно диета требуется больному, решит врач после диагностики
Для быстрейшего восстановления гепатоцитов и нормализации обменных процессов в тканях рекомендуется употреблять продукты, которые содержат так называемые гепатопротекторы — вещества, улучшающие работу печени. К таким веществам относятся витамин Е, фосфолипиды, L-карнитин, которые усиливают влияние друг друга. L-карнитин стимулирует выработку собственных фосфолипидов, которые нужны для восстановления клеточной оболочки гепатоцитов, выводят внутриклеточный жир, ускоряют регенерацию клеток.
Витамин Е выступает антиоксидантом и предотвращает окисление, оказывает влияние на обменные процессы. Содержится карнитин в мясе, рыбе, морепродуктах, молочных продуктах. Получить необходимое количество L-карнитина и витамина Е в необходимом соотношении можно принимая биологически активные добавки.
Помогут нормализовать холестериновый обмен и стимулируют липолиз в клетках железы липотропные вещества (холин, метионин, лецитин, витамин В12, фолиевая кислота). Холин принимает участие в образовании лецитинов, необходимых (как и триглицериды и холестерин) для синтеза липопротеидов, способных проникать в кровоток. Таким образом, липопротеиды утилизируют липиды печени и снижают выраженность гепатоза.
Если липотропных веществ недостаточно, то липопротеиды не образуются, происходит накопление в печени холестерина и триглицеридов. Нехватка липотропиков может быть и относительной, например, когда человек употребляет много пищи с высоким содержанием триглицеридов и холестерина, поэтому первый шаг к избавлению от гепатоза это отказ от жирной пищи, а второй это повышение в рационе веществ, способных выводить жиры из гепатоцитов.
Липотропные вещества содержатся в белковых продуктах:
- в говядине;
- куриных яйцах;
- в твороге с низкой жирностью;
- в нежирных сортах рыбы;
- морепродуктах;
- сое.

Разрешенные продукты при диете № 5
Липотропным действием также обладают полиненасыщенные жирные кислоты, йод, клетчатка, фитостерины, поэтому полезно кушать морскую капусту, нерафинированные растительные масла, отруби, фрукты и овощи с пектином (яблоки, свеклу), гречку.
Диета при жировом гепатозе печени разрешает включать в рацион:

- сухари и белый хлеб вчерашней выпечки (если нет повышенного газообразования, то можно есть и черный хлеб);
- супы овощные, молочные или на слабом бульоне. В супчиках должны быть хорошо разварены овощи и крупы, при приготовлении мясного или рыбного бульона нужно сливать воду, чтобы убрать тяжелопереносимые экстрактивные вещества;
- нежирное мясо. Можно готовить телятину, говядину, кролика, индейку, курицу. Мясо нужно выбирать без сухожилий и жира, а с курицы удалять кожу;
- нежирную рыбу. Подойдет лещ, судак, окунь, хек, треска, минтай. Рыбу нужно отваривать или запекать куском или рубленной;
- каши, мелкие макароны, вермишель. Из круп лучше отдать предпочтение гречневой, овсяной, перловой, рисовой (они готовятся без добавления молока);
- овощи и огородную зелень. Полезны огурцы, белокочанная и цветная капуста, брокколи, кабачки, картофель, морковь, свекла, тыква, помидоры, салатный перец. Овощи можно есть как в запеченном, так и в сыром виде;
- кисломолочные продукты с низкой жирностью. Они улучшают работу пищеварительной системы и способствуют повышению рН;
- сладкие фрукты, сухофрукты, ягоды. Персики, груши, абрикосы, бананы, яблоки, виноград, клубника, арбузы, смородина, киви, черника, вишня, сливы, гранаты, чернослив, инжир, хурма, финики не только богаты витаминами и микроэлементами, но и содержат много пищевых волокон, отчищающих кишечник и обладающих липотропным действием;
- сладости. При ожирении печени можно есть зефир, пастилу, карамель, мармелад, мед, ирис, джем, варенье;
- растительное масло. В салаты можно добавлять рафинированное или нерафинированное масло;
- овощные и фруктовые соки, разбавленные водой, чай травяной, отвар шиповника, минеральную воду негазированную. Всего нужно выпивать не менее двух литров свободной жидкости.
Для улучшения работы печени особенно важны витамины А, С, Е, В1, В6, В3, В12, а также цинк, селен, магний, поэтому необходимо достаточное употребление содержащих их овощей и фруктов. 
Для составления меню на неделю лучше обратиться к диетологу, который разработает диету с учетом возраста, веса, активности и вкусовых пристрастий больного
При ожирении печени рекомендуется убрать из рациона следующие продукты:
- жирное мясо, субпродукты, тугоплавкие жиры, жареные блюда, копчености;
- шоколад, кондитерские изделия, выпечку из сдобного и слоеного теста, мороженое;
- копчености, консервы, полуфабрикаты;
- грибы;
- бобовые (чечевица, фасоль, нут, горох);
- крепкий кофе, чай, какао;
- восстановленные соки, газированные напитки;
- алкоголь;
- маринованные и соленые овощи;
- соусы (майонез, кетчуп, хрен, горчица);
- острый сыр, жирные кисломолочные продукты (творог и йогурт, творожные сырки, сметана);
- яйца, сваренные вкрутую.
В указанных продуктах содержатся вещества, которые негативно влияют на гепатоциты и нарушают в клетках обменные процессы, что и приводит к отложению жира в печени. Только убрав их из рациона можно добиться регресса заболевания. Придерживаться диетического питания необходимо от трех месяцев.
При соблюдении диеты клинические проявления болезни достаточно быстро исчезают, а ее нарушение может привести к повторному возникновению диспепсических расстройств. Как показывают исследования, при выполнении предписаний врача на восстановление печени уходит от 6 до 12 месяцев. Даже после улучшения состояния печени больной должен питаться, придерживаясь принципов диеты, чтобы заболевание не рецидивировало.
источник
При ожирении печени нарушен метаболизм в гепатоцитах и в них накапливаются липиды. В норме в тканях железы 7–14% жира, а при заболевании этот показатель может достигать 45%. Процесс накопления жира довольно длительный и порой даже незаметен для больного, однако, по мере прогрессирования патологии развивается печеночно-клеточная недостаточность, возникают диспепсические расстройства.
Кроме того, при злоупотреблении алкоголем, инфекции в гепатоцитах начинаются дистрофические и некротические процессы, которые приводят к циррозу печени. Жировой гепатоз считается обратимым заболеванием (пока не началась трансформация структуры долек печени), поэтому при своевременном и адекватном лечении можно добиться снижения количества липидов в тканях железы.
Диета при ожирении печени назначается всем больным. Диетическое питание содержит необходимое количество полноценных белков и витаминов и пониженное количество жира, дополнительно назначаются липотропные средства, витамин В12. При заболеваниях гепатобилиарной системы показана диета N o 5 и ее разновидности.
При выборе диеты важно учитывать не только основное заболевания, но и болезни, которые развились на его фоне. Клиническая картина при жировом гепатозе схожа с проявлениями многих болезней печени, поджелудочной железы, кишечника или желудка, поэтому лечебное питание назначается после постановки диагноза. Что можно кушать конкретному пациенту расскажет врач после изучения анамнеза и проведения необходимого обследования.
Лечение гепатоза зависит от этиологии заболевания. Острый стеатоз развивается при отравлении химическими веществами, этиловым спиртом, употреблении некоторых лекарств. Хронический жировой гепатоз часто формируется на фоне сахарного диабета, ожирения, нехватки белков и витаминов (вегетарианстве, при заболеваниях ЖКТ), злоупотребления алкоголем, а также при постоянном взаимодействии с четыреххлористым углеродом, токсинами бактериальной природы, фосфорорганическими соединениями.
Питание при ожирении печени назначается с учетом основного заболевания. Так, при ожирении диета способствует снижению веса больного, для чего рекомендуется повысить в рационе количество целлюлозы и употреблять преимущественно продукты с низким гликемическим индексом. Подбирается гипокалорийная диета врачом в зависимости от возраста, веса, пола, физической активности пациента.
Если ожирение печени сформировалось при нормальной массе тела, то требуется питание, обеспечивающее щажение железы, и тем самым снижающее выраженность воспалительного процесса, при этом диета должна быть физиологически полноценной, поскольку голодание способно ускорить течение болезни. Специалисты рекомендуют соблюдать график приема пищи, исключить из рациона вредные для гепатобилиарной системы продукты питания, а также употреблять только вареные, запеченные или приготовленные в пароварке блюда.
Чтобы откорректировать обмен веществ в гепатоцитах нужно полностью убрать из рациона тугоплавкие жиры (маргарин, сало, бекон) и исключить продукты, содержащие «плохой» холестерин (желток, икру, молочные продукты с высокой жирностью, жирные сорта мяса, сырокопченую колбасу, субпродукты).
Не рекомендуется употреблять еду, в которой присутствуют вкусовые добавки, консерванты, поэтому из рациона должны исключаться консервы, концентрат супа, кондитерские изделия с большим сроком годности, восстановленные соки. Чтобы печень смогла восстановиться нужно избегать продуктов, которые оказывают на нее раздражающее и желчегонное действие.
К таким продуктам относятся пряности, уксус, приправы, овощи богатые эфирными маслами (чеснок, свежий лук, петрушка, сельдерей, щавель, редис, редька), сырые несозревшие ягоды и фрукты (зеленые яблоки, красная смородина, клюква). Чтобы держать вес в пределах нормы необходимо уменьшить поступление простых углеводов.
Для быстрейшего восстановления гепатоцитов и нормализации обменных процессов в тканях рекомендуется употреблять продукты, которые содержат так называемые гепатопротекторы — вещества, улучшающие работу печени. К таким веществам относятся витамин Е, фосфолипиды, L-карнитин, которые усиливают влияние друг друга. L-карнитин стимулирует выработку собственных фосфолипидов, которые нужны для восстановления клеточной оболочки гепатоцитов, выводят внутриклеточный жир, ускоряют регенерацию клеток.
Витамин Е выступает антиоксидантом и предотвращает окисление, оказывает влияние на обменные процессы. Содержится карнитин в мясе, рыбе, морепродуктах, молочных продуктах. Получить необходимое количество L-карнитина и витамина Е в необходимом соотношении можно принимая биологически активные добавки.
Помогут нормализовать холестериновый обмен и стимулируют липолиз в клетках железы липотропные вещества (холин, метионин, лецитин, витамин В12, фолиевая кислота). Холин принимает участие в образовании лецитинов, необходимых (как и триглицериды и холестерин) для синтеза липопротеидов, способных проникать в кровоток. Таким образом, липопротеиды утилизируют липиды печени и снижают выраженность гепатоза.
Если липотропных веществ недостаточно, то липопротеиды не образуются, происходит накопление в печени холестерина и триглицеридов. Нехватка липотропиков может быть и относительной, например, когда человек употребляет много пищи с высоким содержанием триглицеридов и холестерина, поэтому первый шаг к избавлению от гепатоза это отказ от жирной пищи, а второй это повышение в рационе веществ, способных выводить жиры из гепатоцитов.
Липотропные вещества содержатся в белковых продуктах:
- в говядине;
- куриных яйцах;
- в твороге с низкой жирностью;
- в нежирных сортах рыбы;
- морепродуктах;
- сое.
Липотропным действием также обладают полиненасыщенные жирные кислоты, йод, клетчатка, фитостерины, поэтому полезно кушать морскую капусту, нерафинированные растительные масла, отруби, фрукты и овощи с пектином (яблоки, свеклу), гречку.
Диета при жировом гепатозе печени разрешает включать в рацион:
источник
Лишние килограммы можно легко распознать по расплывшейся фигуре и увеличившейся цифре на весах. Это позволяет своевременно отреагировать на проблему и устранить её. Но иногда жировые ткани атакуют определённый орган, что не всегда выражается в избыточной массе тела. В частности, ожирение печени может диагностироваться даже у худых людей.
Проявляется опасное заболевание не сразу, поэтому ухудшение самочувствия далеко не все связывают с ним. Драгоценное время уходит, и патология в запущенном виде приводит к необратимым последствиям. Вот почему так важно разобраться, что это такое и можно ли его вылечить.
У заболевания существует несколько разных названий: ожирение, жировая дистрофия, гепатоз, адипоз. Под влиянием различных факторов печёночные ткани начинают постепенно замещаться жировыми. При отсутствии надлежащего лечения липидные клетки захватывают всё большую площадь органа. Сначала это проявляется незначительным сбоем в работе «химической фабрики» организма. Но с каждым разом нарушения в функционировании печени становятся всё более выраженными.
Жировым гепатозом страдают и дети, и мужчины, и женщины в равной степени. Причины могут быть самыми разными. И если основной провоцирующий фактор не остановить, вряд ли получится навсегда избавиться от этой патологии. Обычно она носит затяжной хронический характер.
Чем раньше обратиться за медикаментозной помощью, тем быстрее наступит выздоровление. При отсутствии лечения риск летального исхода возрастает, так как печень, будучи жизненно важным органом, в итоге перестаёт функционировать.
Чтобы начать бороться с ожирением печени, необходимо выяснить его причины. Самыми распространёнными врачи называют:
p, blockquote 10,0,0,0,0 —>
- гиповитаминоз;
- голодовки и монодиеты с резким снижением веса;
- дефицит белка и витаминов, избыток железа;
- злоупотребление алкоголем;
- курение в больших количествах;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- общее ожирение;
- отравление токсинами через некоторые лекарства, ядовитые грибы, испорченные продукты, пестициды;
- такие заболевания, как сахарный диабет, синдром Рея, болезни Вебера-Крисчена и Коновалова-Вильсона;
- увлечение жирной пищей;
- хроническая интоксикация;
- энтериты и панкреатиты в тяжёлой форме.
Учёные до сих пор изучают природу данного заболевания, поэтому список возможных причин, скорее всего, будет ещё пополняться.
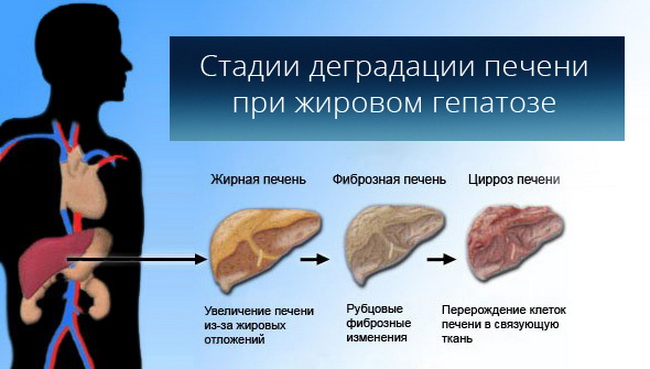
Чем раньше распознать симптомы болезни, тем быстрее её можно вылечить. На разных стадиях печёночного ожирения признаки патологии будут проявлять себя по-разному.
p, blockquote 14,0,0,0,0 —>
- Начальная стадия
В отдельных клетках печени отмечаются небольшие жировые вкрапления. Симптомы никак себя не проявляют. Заболевание можно выявить только посредством анализа печёночных трансаминаз.
p, blockquote 15,0,0,0,0 —>
- Первая степень
На отдельных участках органа аккумулируются уже более крупные жировые отложения. Заболевание продолжает протекать скрыто, хотя всё чаще по утрам наблюдается лёгкое подташнивание, а при физических нагрузках ощущается сильное покалывание в правом боку.
p, blockquote 16,0,0,0,0 —>
- Вторая степень
Жировая ткань поражает практически все клетки печени. Симптоматика усугубляется, клиническая картина становится более заметной. Ощущается тяжесть в правом боку, чувствуется дискомфорт в животе, пальпируется увеличение органа. Изменения в его плотности заметны на УЗИ.
p, blockquote 17,0,0,0,0 —>
- Третья степень
Диффузное ожирение сопровождается формированием многочисленных кист с жиром внутри. Эта стадия доставляет немало страданий. Начинается тошнота, чувствуются тупые, ноющие боли в области желудка и под рёбрами. Живот распирает, мучает постоянный метеоризм, урчание, запоры (или наоборот, диарея). Пациенты жалуются на проблемы с пищеварением.
Однако окончательный диагноз ставится не на сборе информации о клинической картине. Врачи направляют пациента на анализы (биохимический, гормональный) и лабораторные исследования (УЗИ). И уже на основании полученных данных делают выводы и назначают соответствующее лечение.
А Вы знали, что… в печени нет болевых рецепторов? Из-за этого, будучи даже в стадии разложения, этот орган никогда не болит. Поэтому его ожирение так трудно распознать на начальных этапах.
Обычно при ожирении печени назначается достаточно строгая диета, так как именно неправильное питание чаще всего становится причиной заболевания. Поэтому при подтверждении диагноза первое, что делает врач, — подробно описывает, что можно кушать, а что из продуктов нужно исключить, чтобы остановить разрастание жировой ткани.
p, blockquote 23,1,0,0,0 —>
- кабачковую икру;
- крупы;
- мармелад, карамель, мёд, варенье;
- нежирную говядину, телятину, курицу, кролика;
- нежирную рыбу: треску, путассу, судака, навагу, минтай, щуку, сазан, хек, салаты из морепродуктов;
- нежирные молочные продукты: кефир, ацидофилин, простоквашу, молоко, полужирный творог;
- некислую квашеную капусту;
- некислые фрукты и ягоды;
- овощи;
- подсохший хлеб, сухарики, сухой бисквит, несдобную выпечку, нежирное печенье;
- растительное, сливочное масло;
- сметанные, овощные и молочные соусы;
- сметану;
- столовую воду без газа, овощные соки, некрепкий чай, настой шиповника, отвар отрубей;
- супы на овощных бульонах с добавлением вермишели, круп, овощей, борщи и щи, молочные супы;
- укроп и петрушку;
- яйца всмятку или пашот.
p, blockquote 24,0,0,0,0 —>
- алкоголь;
- бобовые;
- бульоны;
- жирное молоко и сливки;
- жирное мясо и рыбу, икру, копчёности, колбасы, консервы;
- кулинарные жиры, сало;
- окрошку, щи из кислой капусты;
- свежий хлеб, жареные пирожки, пирожные, торты, сдобу, слоёное тесто;
- субпродукты: печень, почки, мозги;
- хрен, горчицу, кетчуп, перец, майонез;
- чёрный кофе, какао, шоколад;
- щавель, шпинат, редис, редьку, чеснок, лук;
- яйца жареные и сваренные вкрутую.
Примерное меню на неделю диетического стола № 5
Дополнительные рекомендации
p, blockquote 27,0,0,0,0 —>
- Рацион должен представлять собой чередование белковых и крупяных блюд.
- Примерное меню на неделю диетического стола №5 можно видоизменять, согласно своим предпочтениям, но при этом не выходя за рамки разрешённых продуктов.
- Суточное потребление калорий — 1 200 ккал для женщин и 1 500 ккал — для мужчин.
- Жареные блюда из рациона исключаются.
- Сахар лучше заменить ксилитом.
Без соблюдения данной диеты и рекомендаций избавиться от ожирения печени невозможно, даже если вы будете пить самые дорогие и эффективные препараты.
Вот так. Ожирение печени даже у худых людей в скором времени приведёт к набору веса. Это обусловлено тем, что орган из-за болезни теряет связь с головным мозгом посредством гормонов, и организм не может больше контролировать чувство голода. А ещё печёнка больше не может производить в прежнем объёме желчь, которая участвует в расщеплении жиров. В результате они начинают накапливаться в разных частях тела.
Если вы твёрдо намерены вылечить ожирение печени, нужно внимательно слушать все советы врача и выполнять его рекомендации. Самостоятельно принимать лекарства и испытывать на себе народные средства строжайше запрещено. Подобная инициатива может обернуться серьёзными последствиями для здоровья.
После подтверждения диагноза и установления степени заболевания врач подробно расскажет вам, что принимать, какое лекарство на данном этапе вам лучше пропить. Вот какие препараты применяются обычно при ожирении печени:
p, blockquote 33,0,0,0,0 —>
- гепатопротекторные: Эссенциале Форте, Эссливер, Берлитион — улучшают функционирование органа;
- сульфаминокислотные: таурин, метионин — таблетки, помогающие организму перерабатывать жиры;
- противохолистериновые (снижающие уровень липидов в крови): Аторис, Вазилип, Крестор, никотиновая кислота;
- гепатопротекторы на растительных экстрактах: Лив-52, Карсил, экстракты артишока, куркумы, щавеля, Холагол, Гепабене;
- антиоксидантные витамины: токоферол, ретинол;
- лечебные витамины группы В: рибофлавин, фолиевая кислота.
Эти названия лекарств даны лишь для ознакомления, а не для того, чтобы лечить ими ожирение печени самостоятельно. Только врач может рассказать о схемах приёма и дозировках.
Официальная медицина оспаривает, что лечение народными средствами при данном заболевании эффективно. Однако с разрешения врача в качестве дополнительной терапии их можно применять. Отвары и настои из целебных трав легко приготовить в домашних условиях. Используйте для этого:
p, blockquote 36,0,0,0,0 —>
- земляничный лист;
- кукурузные столбики;
- листья берёзы;
- плоды можжевельника;
- полевой хвощ;
- ромашку лекарственную;
- семена укропа;
- соцветия бессмертника песчаного;
- цветки календулы;
- сушеницу лесную;
- шиповник.
Так что вылечить ожирение печени можно только комплексным подходом, включающим в себя и диетотерапию, и медикаментозные препараты, и народные средства. При этом не забывайте вести здоровый образ жизни и активно заниматься спортом, избавившись от вредных привычек. Прежде всего необходимо устранить первопричину.
На заметку. Ожирение печени — одно из показаний для её трансплантологии. Однако пересадка этого органа в странах Западной Европы обходится примерно в $314 600. Хотя даже эта цифра не уменьшает число желающих воспользоваться ей.
Нужно знать, чем опасно печёночное ожирение, чтобы представлять его возможные последствия без соответствующего лечения. На его фоне развиваются следующие патологии:
p, blockquote 40,0,0,0,0 —>
- гепатит;
- печёночная недостаточность;
- цирроз;
- интоксикация всего организма;
- брюшная водянка;
- диатез;
- истощение организма;
- кома.
Но самое страшное — полный отказ печени, когда из-за слишком большого количества жира она перестаёт функционировать. В таком случае человек умирает в течение 3 часов без трансплантации органа.
Научный факт. Печень — единственный человеческий орган, способный к самовосстановлению (как хвост у ящерицы). Однако жировая ткань, которая постепенно обволакивает и сдавливает орган, не даёт клеткам делиться, сводя данное свойство на нет.
Причины ожирения печени выяснить трудно из-за их многочисленности, симптоматика еле уловима, лечение многокомпонентное и не всегда эффективное, возможные последствия опасны не только для здоровья, но и для жизни. Становится понятно, что заболевание гораздо легче предупредить. Для этого необходимо соблюдать профилактические меры:
p, blockquote 44,0,0,0,0 —>
- здоровый образ жизни;
- исключение курения и алкоголя;
- ежедневная утренняя зарядка;
- контроль и корректировка уровня глюкозы и холестерина в крови;
- прогулки на свежем воздухе;
- регулярные занятия спортом;
- сбалансированное питание.
Ожирение печени — опасное заболевание, которое на начальных стадиях протекает слишком скрыто, чтобы заподозрить его. Именно поэтому так важно заниматься своевременной профилактикой. Предотвратить гораздо проще, чем лечить. При малейшем намёке на симптомы патологии как можно быстрее обращайтесь за врачебной помощью.
Читайте также об ожирении других внутренних органов:
источник