Заболевания печени называют «второй эпидемией нашего века». Различные патологии данного органа занимают одно из первых мест по распространенности, а среди наиболее частых причин смертности — пятое место. Именно поэтому при появлении болей в области печени следует обратить на них особенное внимание, ведь эта железа дает о себе знать только в самых серьезных случаях.
Разрушение клеток печени (гепатоцитов) нередко начинается с воспаления. В борьбе с ним помогают препараты на основе глицирризиновой кислоты (ГК) и эссенциальных фосфолипидов (ЭФ).
«Фосфоглив» – один из современных комбинированных препаратов для восстановления печени:
- оптимальный состав активных компонентов;
- широкий спектр лечебного действия;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.
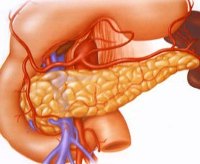
Печень — самая крупная железа в организме человека, которая выполняет более 70 функций. Она располагается в правом подреберье под диафрагмой. Структурно-функциональной единицей печени является так называемая печеночная долька — шестигранник, через середину которого проходит центральная вена. От центра к периферии расходятся печеночные пластинки, состоящие из гепатоцитов — печеночных клеток. Через каждую дольку проходят кровеносные и желчные капилляры.
Примерный вес печени — 1,5 кг, размер — 26–30 см справа налево, спереди назад — до 22 см. Орган находится в специальной капсуле, которая представляет собой двухслойную оболочку. Первый слой — серозный, второй — фиброзный. Фиброзная капсула проникает внутрь органа, образуя каркас, в ячейках которого находятся печеночные дольки.
Когда мы говорим о «болях» в печени, следует понимать, что этот орган сам по себе болеть не может из-за отсутствия нервных окончаний, так называемых точек боли. Болевые или неприятные ощущения появляются при увеличении железы и растяжении капсулы. Если печень «болит», значит — она значительно увеличена, и следует как можно скорее обратиться к врачу. Большинство россиян не склонны серьезно относится к «болям» в печени, что является большой ошибкой. Данный орган играет крайне важную роль во многих обменных процессах организма, и гибель печеночных клеток неизменно приводит к очень тяжелым последствиям и заболеваниям. Несмотря на то, что печень имеет очень высокую способность к регенерации, хронический патологический процесс в какой-то момент становится необратимым, а значит, неизлечимым. Поэтому профилактика заболеваний данного органа является крайне важной.
Итак, перечислим основные функции печени:
- Нейтрализация и удаление образованных в организме и попавших извне токсичных веществ.
- Синтез различных биологически активных веществ.
- Производство глюкозы, синтез некоторых гормонов и ферментов.
- Накопление и хранение «про запас» различных веществ — гликогена, витаминов, катионов металлов.
- Депонирование крови — в печени может содержаться до 400 граммов «запасной» крови.
- Участие в белковом и липидном (жировом) обмене, синтезе холестерина, желчных кислот и желчного пигмента билирубина.
Липидный обмен — процесс расщепления, транспортировки и обмена липидов, состоящих из спиртов и жирных кислот. Сложные липиды — фосфолипиды — состоят из высших жирных кислот и остатка фосфорной кислоты. Доминирующее действующее вещество фосфолипидов — фосфатидилхолин, участвует в защите клеточных мембран.
Итак, если у вас «болит» печень, стоит обратить внимание на наличие других симптомов, свидетельствующих о патологии данного органа. На начальных стадиях заболевания они никак себя не проявляют и долгое время могут вовсе отсутствовать. В некоторых случаях возникают неспецифические признаки, свойственные самым разным патологическим процессам в организме. Например, пациент может испытывать общее чувство слабости, повышенной утомляемости. Возникают нарушения сна, апатия и депрессия, повышается раздражительность. Это связано с увеличением уровня интоксикации организма — печень перестает в полной мере выполнять свою функцию «универсального фильтра», в результате чего страдают все без исключения органы и нервная система.
Кроме того, могут наблюдаться субфебрильная температура (37–38 градусов) с периодическими лихорадочными состояниями, возникать суставно-мышечные боли, кожный зуд, изменения вкуса, снижение аппетита, легкая тошнота, плохая переносимость жирной пищи, нарушения стула, головные боли и головокружение, чувство тяжести и дискомфорта в животе. На более поздних стадиях могут появляться тянущие и тупые боли в области печени, пожелтение кожных покровов и белков глаз (желтуха), существенное изменение массы тела (резкое похудение или набор веса), высыпания на коже. Повышенный холестерин и стул жирной консистенции могут свидетельствовать о нарушении липидного обмена.
О крайне серьезном патологическом состоянии печени говорят такие симптомы, как увеличение селезенки, варикозное расширение вен пищевода и желудка, асцит (накопление жидкости в брюшной полости), печеночная энцефалопатия , потеря волосяного покрова.
Среди наиболее частых причин появления болей в области печени можно выделить следующие:
- Хроническая интоксикация, вызванная приемом алкоголя, лекарственных средств или отравлением химическими веществами (растительного, животного или технологического происхождения).
- Вирусные, бактериальные и паразитарные инфекции.
- Опухолевые процессы.
- Заболевания органов пищеварения, аутоиммунные заболевания, генетические патологии.
Согласно данным ВОЗ, около 40% россиян подвержены риску алкогольного поражения печени, 27% — имеют неалкогольную жировую болезнь печени. Хроническим гепатитом С больны около 5 000 000 наших соотечественников. В разных странах алкогольный цирроз составляет от 20 до 95% от всех заболеваний печени, вирусные инфекции (гепатиты) — 10–40%. Всего порядка 170 млн человек в мире страдают гепатитом С, вдвое больше — гепатитом B.
При возникновении болей в области печени необходимо безотлагательно обратиться в врачу-гепатологу или гастроэнтерологу. После физикального осмотра и сбора анамнеза, специалист может направить вас на клинические, биохимические и серологические исследования крови, кала и мочи, а также назначить прохождение УЗИ печени и желчевыводящих путей. Необходимо будет исключить или подтвердить наличие вирусного или механического гепатита, жировой дистрофии печени, других функциональных расстройств печени и желчного пузыря.
Постоянное наблюдение у гастроэнтеролога и гепатолога необходимо всем лицам, регулярно употребляющим алкоголь, страдающим ожирением и сахарным диабетом.
Независимо от причин возникновения болей в печени врачи часто назначают прием так называемых гепатопротекторных препаратов, направленных на восстановление функций печени и защиту от повреждений гепатоцитов — клеток печени. На данный момент в России зарегистрировано около 700 лекарственных средств данной категории. Все гепатопротекторы состоят из тех или иных комбинаций действующих веществ из 16 групп. Рассмотрим основные действующие вещества гепатопротекторов:
- Фосфолипиды являются строительным материалом клеточных мембран, участвуют в «растворении» «вредного» холестерина, снабжают организм фосфорной кислотой. Таким образом, препараты на основе фосфолипидов восстанавливают структуру печеночных клеток, предотвращают образование соединительной ткани (фиброз), помогают нормализовать белковый и липидный обмены.
- Глицирризиновая кислота — природное вещество, входящее в состав корня солодки. Данный компонент обладает антифибротическим, противовоспалительным и антиоксидантным действием. Эффективность глицирризиновой кислоты была показана в ходе 54 клинических исследований, проводившихся на разных категориях пациентов, в том числе больных неалкогольной и алкогольной болезнью печени. В результате исследований профиль безопасности глицирризиновой кислоты был оценен как благоприятный, что позволило включить ее в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL). Препараты, сочетающие в себе фосфолипиды и глицирризиновую кислоту, оказывают двойной положительный эффект на работу печени.
- Отдельные группы препаратов составляют гепатопротекторы на основе аминокислот: метионина, адеметионина и орнитина, а также витаминов группы B, C, E и липоевой кислоты. Липоевая, или тиоктовая, кислота — это витаминоподобное вещество, обладающее антиоксидантными свойствами, близкими к действию витаминов группы B. Данные типы гепатопротекторов способствуют снижению концентрации глюкозы в крови, увеличению гликогена в печени, регулируют липидный и углеводный обмены, улучшают функции печени, уменьшают разрушающее влияние токсинов на гепатоциты.
При болях в области печени любой этиологии назначается так называемая диета № 5 (или более жесткая — № 5а), целью которой является снижение нагрузки на данный орган. Рекомендуется регулярный прием пищи небольшими порциями 5–6 раз в день, рацион должен быть полноценным и сбалансированным. В день необходимо выпивать не менее 1,5 литров воды. Сладкие газированные напитки, крепкий чай и кофе необходимо исключить. Следует ограничить употребление любых продуктов, содержащих консерванты и другие вредные химические добавки. Необходимо отказаться от жареного, соленого, маринованного, копченого. Пища должна быть вареной, приготовленной на пару или в духовом шкафу. Из рациона следует исключить жиры животного происхождения (жирное мясо и мясные бульоны) и кондитерские жиры (в особенности, маргарин). Запрещены к употреблению жирные молочные продукты (более 6% жирности), шоколад, мороженое, кондитерские изделия. Также не рекомендуется употреблять следующие виды овощей: бобовые, редька, шпинат, редис, щавель, чеснок, лук, а также кислые фрукты и ягоды.
Народная медицина и фитотерапия предлагают множество средств для так называемого «очищения» печени и восстановления ее функций. Среди самых известных средств — расторопша, цикорий, настой чистотела или календулы. Эти лекарственные растения продаются в аптеках без рецепта врача. Однако это не значит, что они являются абсолютно безопасными и окажут исключительно положительное действие на организм. Данные средства можно применять только после консультации с врачом, особенно при тяжелых поражениях печени. Фитотерапия относится скорее к профилактике, чем к лечению, и она ни в коем случае не заменяет врачебных мер, а при неправильном применении может оказать негативное влияние не только на печень, но и на другие органы.
При болях в области печени обязательным условием является изменение образа жизни. В частности, необходимо отказаться от любых вредных привычек: курения, приема алкоголя, фастфуда, полуфабрикатов. При наличии неблагоприятных экологических факторов рекомендован частый отдых на свежем воздухе, санаторно-курортное лечение, отказ от работы на вредных производствах, умеренная физическая активность. Особенно важным является соблюдение правильного распорядка дня: глубокий сон — лучшее лекарство. Занятия аутотренингом и медитацией не будут лишними, поскольку серьезную угрозу для печени создают стрессы и эмоциональные перегрузки.
Как видно из нашего обзора, в основе современной лекарственной терапии часто лежат вещества природного происхождения — витамины, аминокислоты, глицирризиновая и липоевая кислота и т.д. Однако ими можно пользоваться, если их предлагает конвенциональная медицина, которая всегда опирается на доказательные методы и не предлагает в качестве лечебных средств непроверенные препараты. То же можно сказать и про диеты: существует только один свод законов правильного питания — это научно-обоснованная диета № 5, разработанная для людей с нарушениями в работе печени. Никакие другие новомодные диеты, как и советы «бабушки », слепо взятые из Интернета, применять нельзя!
Как уже было сказано, гепапротекторов для профилактики и лечения заболеваний печени существует огромное множество, однако следует помнить, что немногие из них прошли полный цикл клинических исследований. Некоторые из препаратов также продаются по неоправданно высокой цене. Из новейших разработок российских ученых можно выделить уникальный комплекс фосфолипидов и глицирризиновой кислоты. Данное сочетание было протестировано на пациентах с алкогольной болезнью печени, неалкогольной жировой болезнью печени, лекарственной болезнью печени. Во всех проведенных исследованиях были получены положительные результаты: было доказано противовоспалительное и антифибротическое действие глицирризиновой кислоты. Комбинация же этих веществ включена в стандарты лечения заболеваний печени, утвержденные Министерством здравоохранения РФ, а также в Перечень ЖНВЛП (Жизненно необходимые и важнейшие лекарственные препараты).
- Комбинированный препарат на основе фосфолипидов и глицирризиновой кислоты занимает первое место по назначениям терапевтами лекарственных средств ATХ — класса А05В «Препараты для лечения заболеваний печени» (согласно данным исследования ООО «Синовейт Комкон» по состоянию на ноябрь 2014 г.).
- Клиническая эффективность и благоприятный профиль безопасности глицирризиновой кислоты многократно подтверждены (54 клинических испытания), данное вещество имеет широкий перечень показаний для применения.
Комбинация глицирризиновой кислоты и фосфатидилхолина (основного компонента эссенциальных фосфолипидов) оказывает на клетки печени — гепатоциты — защитное и регенеративное действие, укрепляя их стенки и делая эластичными межклеточные мембраны.
Печень — очень выносливый орган и разрушается он медленно. Поэтому следует понимать, что любая лекарственная терапия при заболеваниях печени, направленная на восстановление функций этой железы, — не сиюминутное дело, требуется многомесячный курс, совмещенный со строгой диетой и изменением образа жизни.
источник
Одной из причин одышки, затрудненного дыхания, кашля и даже астмы может быть. уплотнение и увеличение печени и селезенки из-за скопления шлаков. Они сдавливают и ограничивают движение диафрагмы, дыхание затрудняется, уменьшается поступление кислорода и азота в организм.
К слову, диафрагма колеблется 18 раз в минуту с амплитудой 4 см и толкает наружные мышцы сердца, обеспечивая тем самым его бесперебойную работу, равно как и всей системы кровообращения. Поэтому необходимо своевременно очищать печень и селезенку доступными способами, периодически используя для этого расторопшу, цикорий, корень касатика, цветки белой акации, репешок и др.
«ДАМА» ПО ИМЕНИ РАСТОРОПША
Остановлюсь на расторопше пятнистой. Спектр ее применения велик. Она считается сильнейшим растением, которое используют в лечении заболеваний печени и ЖКТ (гепатиты, цирроз, холецистит, колит и др.). Это безвредное фитотерапевтическое средство для восстановления печени, не имеющее побочных действий даже при высоких дозировках. Измельчить плоды в порошок и принимать по 1 ч.л. три-четыре раза в день за 20 минут до еды, запивая водой. Можно готовить и чай из измельченных в порошок семян растор.опши. 1 ч.л. сырья залить 250 мл кипящей воды, настоять 30 минут и процедить. Пить горячим небольшими глотками по 1 ст. три раза в день за полчаса до еды. Курс лечения в обоих случаях — месяц. При запущенном заболевании повторить прием через две-три недели. Детям дозы снижают вдвое.
СНИЖАЕМ КИСЛОТНОСТЬ ПРАВИЛЬНО
Другая распространенная причина одышки связана с проблемами желудочно-кишечного тракта и неправильным питанием, когда белки не расщепляются на аминокислоты, а жиры — на глицерин и жирные кислоты, и не дают строительного материала для восстановления эпителия желудка и двенадцатиперстной кишки.
В организме человека постоянно изменяется кислотно-щелочное равновесие, которое необходимо поддерживать при помощи питания. Вот простой пример: у вас заболел желудок, так. как сильно повысилась кислотность желудочного сока.А значит, слизистая желудка ослаблена, кислота обжигает ее, раздражая железки, и тогда соляной кислоты вырабатывается еще больше. Вы принимаете соду, смекту или минеральную воду, чтобы снизить или нейтрализовать кислотность. И хорошо, если пища уже переварилась. Тут же откроется привратник, содержимое желудка переместится в двенадцатиперстную кишку. Но если вы только что поели и тут же выпили минеральную воду или смекту, тогда в двенадцатиперстную кишку попадет непере-работанная пища. Она будет гнить и раздражать слизистую тонкого кишечника и прямой кишки. Таким образом можно загнать болезнь глубоко внутрь и нарушить всю систему пищеварения. Частый прием кислотопонижающих лекарств привддит к устойчивому снижению кислотности желудка. В итоге привратник постоянно открыт, и непереваренная пища просто «проваливается» из желудка и проходит «транзитом» через весь желудочно-кишечный тракт. Из-за этого живот сжимается, вспучивается, выделяется большое количество газов, они поднимаются и сжимают диафрагму, которая должна, как было сказано выше, помогать сердцу работать. Оно же в подобной ситуации очень перегружено, потому что его наружные мышцы не получают импульса от диафрагмы. Человек задыхается и начинает лечить сердце.
Но прежде нужно добиться, чтобы газы не сдавливали диафрагму. Живот должен быть мягким, небольшим. Тогда и сердце сможет работать в нормальном режиме. После обильного обеда нужно принять что-то кислое, чтобы помочь пищеварению. Снижать же кислотность следует только через два-четыре часа после еды. Например, выпить ту же минеральную воду. Хорошо пить ее и перед сном, когда желудок отдыхает.
В подобных ситуациях полезно применять раздельное питание, вводить в меню как можно больше душистых трав.
ИЛИ ДЯГИЛЬ, ИЛИ АИР
Снять брожение в желудке и расслабить диафрагму помогают пряности, корень дягиля и аира. Корень дягиля, имеющий специфический запах, резко снижает брожение, давление газов в брюшной полости, убивает гниль.
Использовать в виде отвара: 10 г (1 ст.л.) сырья залить в эмалированной посуде 250 мл горячей кипяченой воды, закрыть крышкой, нагревать на водяной бане 30 минут, охладить при комнатной температуре, процедить. Довести объем кипяченой водой до исходного. Пить горячим по 1/3 ст. три раза в день за 30 минут до еды как спазмолитическое, возбуждающее аппетит, отхаркивающее, потогонное средство, резко снижающее образование газов в брюшной полости. Курс лечения — месяц. Из аира можно готовить отвар или настойку. 3 ч.л. сухих измельченных корней залить 0,5 л воды, довести до кипения и кипятить на малом огне 30 минут. Настоять до охлаждения и процедить. Пить по трети стакана три раза в день за полчаса до еды. Настойку 1:10 (50 г корней залить 0,5 л водки, настоять три недели, ежедневно встряхивая, не процеживать) пить по 20 капель на 50 мл воды три раза в день за полчаса до еды. Курс в обоих случаях — месяц.
Нина ТАРАСОВА, травница, г. Липецк
Источник: Секреты исцеления, №3, 2014г
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боли в области печени – симптом, с которым пациенты достаточно часто обращаются к врачам-гастроэнтерологам или гепатологам. Стоит знать, что боль в районе печени не всегда свидетельствует о заболевании непосредственно самого органа. Она может возникать в желчном пузыре, поджелудочной железе и других соседних образованиях. Иногда болями в печени проявляются такие патологии, как межреберная невралгия, аппендицит и пр.
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.
При болях в печени могут встречаться такие дополнительные симптомы, как:
- тошнота;
- рвота;
- запоры;
- поносы;
- желтуха;
- кожный зуд.
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.
Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.

1. Именно печень является органом, который в первую очередь отвечает за очищение крови от токсических веществ: в ней содержится фермент алкогольдегидрогеназа. Поэтому после приема больших доз спиртных напитков на орган оказываются максимальные нагрузки, заставляя его работать более интенсивно.
2. Происходит токсическое поражение клеток печени этиловым спиртом.
3. Если во время застолья было принято большое количество жирной, жареной, копченой, острой пищи, то печень испытывает дополнительные перегрузки.
4. Лекарственные средства, которые используются для лечения похмельного синдрома, также могут оказывать вредное воздействие на орган.
Лечение болей в печени после алкоголя предусматривает применение так называемых гепатопротекторов – препаратов, которые способствуют регенерации и защите печеночных клеток.
Иногда после алкоголя развиваются хронические боли в печени, которые не проходят в течение длительного времени. В этом случае нужно как можно быстрее обратиться к врачу для консультации и проведения обследования.
2. Острый гепатит B может продолжаться в течение 7 – 60 дней. При этом боли в печени могут возникать не всегда и не сразу. Сначала появляются признаки, напоминающие ОРЗ или общее хроническое утомление: слабость, повышение температуры, вялость утомляемость. Постепенно появляются нарастают ноющие боли в печени, ощущение тяжести и дискомфорта под правым ребром. Печень увеличивается в размерах, появляется желтуха, потемнение мочи и кала.
3. Острый гепатит D обычно сопутствует гепатиту B. При этом заболевании болезненность печени выражена в меньшей степени.
4. При остром вирусном гепатите E на фоне общей слабости, утомляемости и недомогания, развиваются сильные боли в печени и выше пупка. Иногда болевой синдром является первым признаком заболевания.
При вызванной острыми вирусными гепатитами боли в печени назначается щадящая диета, которая исключает все виды пищи, способные оказывать повышенные нагрузки на печень: жирные, жареные, копченые продукты и пр. Лечение назначается врачом, в зависимости от разновидности гепатита.
Хроническое течение могут в основном иметь вирусные гепатиты B и C. Боль в печени при этом может беспокоить постоянно или периодически (например, она может возникать только на фоне приема жирной пищи). Зачастую болевой синдром не определяется четко под правым ребром, а имеет непонятное расположение. Может возникать тошнота и рвота, дискомфорт и вздутие живота.
Одновременно боль в печени сопровождается всеми симптомами гепатита:
- желтухой;
- увеличением размеров живота;
- зудом кожи;
- общей слабостью;
- утомляемостью;
- повышением температуры тела;
- потемнением стула и мочи.
Причина болей в области печени и других симптомов при хроническом гепатите устанавливается при помощи:
- УЗИ;
- компьютерной томографии;
- биохимического анализа крови;
- выявления содержания вирусов в организме.
После этого врач назначает соответствующее лечение.
Иногда хронический гепатит протекает без болей в печени и других симптомов. Пациент может ощутить первые признаки патологии уже тогда, когда заболевание переходит в стадию цирроза.
Подробнее о гепатитах
1. Алкогольный (при хроническом злоупотреблении алкоголем).
2. Лекарственный (при приеме лекарственных препаратов, которые обладают негативным воздействием на печеночные клетки).
3. Вирусный (как осложнение вирусного гепатита).
4. Первичный билиарный цирроз – заболевание, в развитии которого велика роль генетических механизмов.
5. Застойный – при застое крови и нарушении нормального кровоснабжения печени.
Боли в печени при циррозе всегда сопровождаются массой других симптомов:
- повышение температуры тела, слабость, утомляемость;
- истощение;
- увеличение размеров живота за счет увеличения печени и скопления жидкости в брюшной полости;
- желтуха, зуд кожи;
- расширенные вены под кожей живота, ног;
- токсическое поражение головного мозга, нарушение мыслительной деятельности.
Иногда боль в печени при циррозе длительное время является единственным симптомом. Она носит ноющий характер, выражена слабо, а пациент даже не подозревает о наличии у него патологии, и не обращается за медицинской помощью.
Диагностика болей в печени при циррозе предполагает применение УЗИ, компьютерной томографии, биохимического анализа крови, биопсии печени. Лечение осуществляется в гастроэнтерологическом или терапевтическом стационаре. Иногда требуется проведение гемодиализа.
Подробнее о циррозе печени
Стеатоз – это заболевание, при котором в печеночной ткани скапливается большое количество жира. Он не распадается и не выводится, нарушая нормальную функцию органа, и приводя к возникновению болевого синдрома. Чаще всего причинами стеатоза являются такие состояния, как длительное злоупотребление алкоголем, обменные нарушения в организме, наследственная предрасположенность, неправильное питание и избыточная масса тела.
При стеатозе возникают боли в печени, которые сопровождаются чаще всего такими симптомами, как нарушение пищеварения (вздутие живота, запоры и поносы, тошнота и рвота), общая утомляемость, слабость, вялость.
Стеатоз обычно имеет длительное течение, продолжается многие годы. При этом в период стихания процесса боли в печени перестают беспокоить, а при его повторной активации снова возникают.
Боли в печени при стеатозе обычно проходят очень быстро при отказе от алкоголя, соблюдении рационального режима питания, избегании стрессов и ежедневном выполнении простого комплекса гимнастики. Также с целью лечения болевого и других синдромов назначают некоторые медикаментозные препараты.
Доброкачественные опухоли печени часто протекают на начальных этапах без болей или каких-либо иных симптомов, поэтому их диагностика является достаточно сложной задачей.
Среди опухолей, способных приводить к болям в печени, чаще всего встречаются:
1. Аденомы – опухоли из железистых печеночных клеток.
2. Гемангиомы – сосудистые опухоли.
3. Узловая гиперплазия печени – большое количество узелков доброкачественного происхождения в толще ткани органа.
4. Кисты печени, образованные из печеночных протоков и имеющие врожденное происхождение.
Боль в печени возникает только в том случае, если опухоль достигает очень большого размера. Она носит ноющий характер, беспокоит пациента постоянно, сопровождается тошнотой, рвотой и другими нарушениями пищеварения.
Диагноз устанавливают после проведения УЗИ, КТ, МРТ, биопсии печени. При возникновении болей в печени, вызванных доброкачественными опухолями, применяют преимущественно хирургическое лечение.
Подтверждением того, что боль в печени вызвана именно злокачественной опухолью, являются данные, полученные во время проведения УЗИ, сцинтиграфии, КТ, МРТ, биохимического анализа крови, анализа крови на онкомаркеры – вещества, которые выделяются в кровь при раке.
Лечение зависит от вида, размеров и активности опухоли. Применяют лучевую терапию, хирургическое лечение, медикаментозную терапию (химиотерапию, таргетную терапию).
Острый холецистит – это острое воспалительное поражение стенки желчного пузыря, сопровождающееся колющими болями в области печени.
Обычно приступ болей в районе печени при остром холецистите возникает после приема жирной, острой, копченой, экстрактивной пищи. Болевой синдром бывает очень сильным, и доставляет пациенту выраженные мучения. При этом отмечаются и другие симптомы:
- боль часто отдает в правую руку, плечо, под правую лопатку, в правую ключицу;
- одновременно отмечаются нарушения пищеварения: тошнота и рвота, вздутие живота, ощущение дискомфорта;
- повышается температура тела, иногда до очень высоких цифр;
- отмечается общая слабость, утомляемость.
Боли в области печени при остром холецистите – острое состояние, при котором в ближайшее время должна быть оказана медицинская помощь. Пациента помещают в стационар, проводят УЗИ печени и желчного пузыря, другие исследования. Чаще всего назначается хирургическое лечение.
Хронический холецистит – это воспалительный процесс в стенке желчного пузыря, который протекает в течение длительного времени (более 6 месяцев). Он может быть бескаменным или каменным (как проявление желчнокаменной болезни).
При хроническом холецистите возникают тупые боли под печенью, сопровождающиеся различными нарушениями пищеварения. Иногда может отмечаться желтуха.
Чаще всего боль под печенью и другие симптомы при хроническом холецистите протекают волнообразно, с периодами обострений и стихания процесса. При этом период обострения напоминает острый холецистит.
Иногда возникает острая боль в районе печени, как приступ острого холецистита, который затем трансформируется в хронический. Но заболевание может приобретать хроническое течение изначально.
Лечение болей в печени при обострении хронического холецистита чаще всего осуществляется в стационаре. Назначаются соответствующие медикаментозные препараты. При стихании процесса пациент должен соблюдать соответствующую диету.
Подробнее о холецистите
Боль под печенью обусловлена тем, что камень, который находится в желчном пузыре, попадает в желчный проток и перекрывает его. При этом наступает спазм протока, отчего болевые ощущения еще больше усиливаются.
Так как нарушается отток желчи, к печеночной колике в дальнейшем присоединяется желтуха. Моча приобретает темную окраску, как пиво, а стул практически полностью обесцвечивается.
Пациент с болями под печенью, обусловленными печеночной коликой, должен быть немедленно помещен в стационар. Камни легко выявляются при проведении УЗИ. Проводится медикаментозное лечение, определяются показания к хирургическому вмешательству.
Подробнее о желчнокаменной болезни
Открытые травмы печени – это различные раны (колотые, резаные, рубленые, огнестрельные). За счет большого количества кровеносных сосудов всегда отмечается интенсивное кровотечение. При этом боль в печени является главным симптомом только в течение некоторого времени после травмы – затем развивается шоковое состояние в результате массивной кровопотери, которое угрожает жизни пациента.
Пострадавшие с открытыми травмами печени должны быть немедленно доставлены в стационар для хирургического лечения.
Если имеет место разрыв или размозжение органа, то на фоне сильных болей пациент бледнеет, теряет сознание и впадает в шоковое состояние. Его артериальное давление сильно падает.
При ушибах печени боль не так сильна. Нет никаких признаков того, что у пациента имеется внутреннее кровотечение. В принципе, такое состояние не опасно для жизни пациента. Но, во-первых, боли в области печени после травмы не дают возможность без дополнительного обследования установить её тяжесть. Во-вторых, без соответствующего лечения данные состояния могут приводить к развитию печеночных опухолей, гнойного процесса.
Инфекционный мононуклеоз – заболевание вирусного происхождения, при котором отмечается увеличение печени, лимфатических узлов, а также признаки, напоминающие простуду.
Боль в печени при инфекционном мононуклеозе возникает примерно у 15% пациентов. Чаще всего они не очень сильные, носят тянущий или ноющий характер. При этом имеются следующие дополнительные симптомы:
- повышение температуры тела, лихорадка;
- увеличение размеров печени, подкожных лимфатических узлов;
- боли в горле, как во время ангины;
- нарушения пищеварения;
- увеличение размеров селезенки.
При инфекционном мононуклеозе назначается противовирусное лечение.
Подробнее о мононуклеозе
Аденовирусная инфекция – это заболевание из группы ОРЗ, при котором может происходить поражение печени и лимфатических узлов. При этом у некоторых пациентов отмечаются незначительные тянущие или ноющие боли в печени.
Заболевание начинается, как и обычное ОРЗ: поднимается температура тела, возникает насморк, кашель и боли в горле, покраснение глаз и слезотечение. Боли в печени встречаются не у всех пациентов. Они проходят после излечения основного заболевания.
Попадая в кишечник, личинка проникает через его стенки в мелкие кровеносные сосуды, и может попасть с током крови, в принципе, в любой орган. В 50-70% случаев происходит инвазия в печень. Пока личинка имеет небольшие размеры, она не причиняет пациенту никакого беспокойства, и не приводит ни к каким нарушениям.
В дальнейшем, когда эхинококковый пузырь имеет уже достаточно большие размеры, он начинает сдавливать печень и растягивать ее капсулу, нарушает кровоток в органе и нормальный отток желчи. В итоге возникает боль в области печени, чувство тяжести, дискомфорта. В дальнейшем к болям может присоединяться желтуха, нарушения пищеварения.
При нагноении кисты к болям в печени может присоединяться повышение температуры тела, общее недомогание. Расстройства со стороны функции пищеварительной системы еще более усугубляются.
Если произошел разрыв кисты, то ощущается острая колющая боль в районе печени, у больного развивается сильнейшая аллергическая реакция, анафилактический шок. Это потенциально опасное для жизни состояние.
Лечение эхинококковой кисты и связанных с ней болей в печени осуществляется хирургическим путем.
Абсцесс – это полость с гноем, которая покрыта капсулой, и находится в толще печеночной ткани. Для печеночного абсцесса боль в районе печени является очень характерным признаком. Она носит практически постоянный характер, и сопровождается повышенной температурой, лихорадкой, нарушением общего самочувствия.
Чаще всего печеночный абсцесс является осложнением аппендицита, эхинококковых кист органа, паразитарных инвазий (например, достаточно часто встречаются боли в печени, связанные с амебиазным абсцессом органа).
Подозрение на печеночный абсцесс появляется при возникновении болей в районе печени в сочетании с лихорадкой. Окончательный диагноз устанавливается после проведения УЗИ, КТ, МРТ. Лечение – хирургическое, с последующей терапией антибиотиками.
Приступ острого панкреатита возникает внезапно. Больше всего к нему предрасположены люди, которые злоупотребляют жирной пищей, алкоголем, имеют заболевания желчного пузыря.
При остром панкреатите возникает сильная боль в районе печени, тошнота, рвота, повышение температуры тела. Эти признаки похожи на симптомы острого холецистита, но при панкреатите они выражены сильнее. Обычно поставить точный диагноз удается только после проведения УЗИ. Больного помещают в хирургический стационар, назначают на первый день голодание, постельный режим, холод на область поджелудочной железы, медикаментозную терапию.
Подробнее о панкреатите
Правая почка расположена таким образом, что при ее поражении боли могут отдавать под правое ребро, имитируя боли в области печени. Подобная симптоматика может иметь место при пиелонефрите, травме почек, мочекаменной болезни и пр.
Установить истинную причину «болей в печени» в данном случае помогает УЗИ, анализы мочи, компьютерная томография.
При язвенной болезни двенадцатиперстной кишки также могут возникать боли в области печени. Они сопровождаются тошнотой и рвотой, чаще всего возникают натощак и по ночам (так называемые «голодные» боли).
Для того, чтобы точно определить причину возникновения болей в районе печени, и назначить правильное лечение, в данном случае назначают фиброгастродуоденоскопию, контрастную рентгенографию.
При возникновении острых или хронических, тупых, ноющих или колющих болей в печени, нежелательно предпринимать какие-то меры самостоятельно. Нужно как можно быстрее обратиться к врачу — гастроэнтерологу, гепатологу или хирургу. Только после осмотра специалиста можно установить предположительный диагноз? и начать лечение болей в печени в соответствии с той патологией, которой они были вызваны.
В большинстве случаев врач назначает пациентам ультразвуковое исследование. Оно является безопасным, и при этом очень информативным, поэтому способно предоставить много полезной информации.
В дальнейшем врач либо назначит амбулаторное лечение, либо даст пациенту направление в стационар.
При возникновении острых сильных болей в печени желательно сразу же вызвать бригаду «Скорой помощи». В некоторых случаях данный симптом свидетельствует об остром состоянии, которое требует немедленного помещения пациента в стационар.
Для устранения болей в печени чаще всего в качестве временных симптоматических средств применяют обезболивающие препараты и спазмолитики. Однако не стоит принимать их до осмотра врача: если боль стихнет, то у доктора может сложиться ложное впечатление, в итоге он не поставит правильный диагноз, и не назначит необходимое лечение.
После постановки диагноза приступают к лечению основного заболевания, которое является причиной болей в печени. Назначения может осуществлять только лечащий врач.
При патологиях желчевыводящей системы, сопровождающихся болями в печени, назначают диету, которая призвана разгрузить орган. В рационе больного должно присутствовать достаточное количества белка и углеводов, а содержание жиров, особенно холестерина, должно быть снижено.
Во время диеты при болях печени рекомендуется употреблять следующие продукты:
- хлеб, выпечка которого была осуществлена за сутки до этого, либо подсушенный хлеб;
- молоко и молочные продукты: небольшое количество сметаны, некислый творог, простокваша, кефир;
- можно готовить супы из различных круп, овощей, молочные супы;
- вегетарианский борщ или щи;
- нежирное мясо: говядина, крольчатина, курятина, индюшатина;
- диетическая и докторская колбаса;
- запеченный омлет из белков яиц;
- вареная или печеная рыба;
- вареные макароны;
- крупы, фрукты и овощи в любом виде, только не жареные.
Диета при болях в печени строго исключает следующие продукты:
- сдоба;
- супы на бульоне из грибов;
- жирное мясо (свинина, гусятина, утка и пр.);
- любые жареные или копченые блюда;
- консервы;
- бобовые;
- острые блюда и специи;
- редька;
- чеснок;
- желтки куриных яиц;
- шоколад;
- любые кондитерские изделия с кремом;
- кофе.
Иногда строго соблюдаемая диета при болях в печени приносит даже более выраженный положительный эффект, чем применение медикаментозных препаратов. Конечно, все зависит от вида и тяжести течения заболевания.
источник
Одной из самых неприятных болей является боль в правом подреберье при вдохе. Особенно она усиливается, когда человек глубоко вдыхает воздух. Часто это говорит о том, что прогрессируют заболевания печени и желчного пузыря, например, гепатит, холецистит, появляются камни в желчном пузыре.
В таком случае лучше всего обратиться к гастроэнтерологу. Но в ряде случаев причиной болезненных ощущений при вдохе могут быть заболевания, которые не связаны с данными органами, поскольку в правом подреберье также находятся:
изгиб ободочной кишки; верхняя часть правой почки; надпочечник; брюшинная часть; правая часть диафрагмы, которая разделяет грудь и брюшную полость.
Также причиной может быть пораженная поджелудочная железа, двенадцатиперстная кишка, желчные протоки. Или же дискомфорт и сильные болезненные ощущения вызывают заболевания нервной системы и мочевыделительной.
В первую очередь, при болях обращаются к терапевту. Благодаря ему можно определить диагноз. В то же время он может направить вас к тому врачу, который вам необходим. В том числе заболевание может вылечиться хирургом, травматологом, гастроэнтерологом, кардиологом, инфекционистом, эндокринологом и даже гинекологом. Обратим внимание на ряд болезней, которые чаще всего встречаются, когда возникает боль в правом подреберье. Рассмотрим их причины, симптомы, возможную диагностику и методы лечения.
Если при вдохе возникла сильная острая боль в правом подреберье, то важно быстро вызвать скорую помощь. До ее приезда не принимайте препараты для облегчения, ведь вам еще не известна точная причина болезни. Важно дождаться достоверного диагноза. Для того, чтобы снять болевые ощущения, приложите холод.

Есть две разновидности заболевания – острая и хроническая.
Первая чаще всего развивается в следствии обострения желчнокаменной болезни, вызывающейся нарушением оттока желчи. Происходит это в результате закупорки общего желчного протока или его ущемления желчным камнем, который находится в шейке пузыря либо в протоке.
Вторая форма болезни возникает постепенно, провоцирующими факторами являются неправильное питание и психоэмоциональные нагрузки, в результате которых желчь перестает правильно поступать в желчевыводящие протоки, её застой начинает повреждать пузырь, и в результате возникают инфекции.
Среди микробов, которые возбуждают это заболевание, особую роль отвели кишечной палочке, энтерококкам и стафилококкам.
Уделим внимание симптоматике:
При острой форме в первую очередь возникает очень сильная боль в правом подреберье, обычно спереди. Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе. Сразу сложно нащупать желчный пузырь. Кроме того, появляется рвота, температура тела достигает 39 градусов. Если в этой критической ситуации не вызвать скорую помощь, которая отвезёт больного в хирургическое отделение, то воспаление перейдёт на печень, поджелудочную железу, может возникнуть перитонит и другие осложнения, например, токсический шок.
При хроническом холецистите боли ноющие, не интенсивные, усиливающиеся после нарушения диеты и физических нагрузок. При обострении обычно повышается температура, появляется озноб, усиливаются боли.
При появлении данных симптомов необходимо сразу обратиться к врачу, чтобы выяснить причины их возникновения. Для этого проводится тщательная диагностика. Не обойдется без клинического анализа крови, чтоб определить уровень наличия лейкоцитов, непрерывного дуоденального зондирования, холицистографии, гепатобилисцинтирафии и ультразвукового исследования.
Первоначальное лечение больной проходит в стационаре — ему назначают капельницы, внутримышечные инъекции, подбирают таблетированные формы препаратов для нормализации работы желчевыводящих путей. Затем он продолжает лечение дома, соблюдая назначенную доктором диету и медикаментозную терапию.
В экстренных случаях, когда консервативное лечение не приносит результата, желчный пузырь удаляют.
Является воспалением околосердечной сумки. Может иметь инфекционный, ревматический либо постинфарктный характер. Основные симптомы – острая, резкая боль в правом подреберье, слабость и кашель, которые при глубоком вдохе усиливаются. Сопровождается заболевание сильными одышками. Кроме болей в ребрах, болезненные ощущения распространяются на сердце, левую лопатку, область шеи, плечей. Боль постепенно нарастает и может длиться на протяжении многих дней и часов. Временно ее ослабить могут наркотические анальгетики, но это опасно.
Диагностируется перикардит при помощи сбора анамнеза, осмотра пострадавшего (проверяют сердце) и проведения исследований биологических материалов в лаборатории.
ЭКГ, рентгенография эхокардиография, МРТ и МСКТ сердца, изредка биопсия.
Если определили острый перикардит, то переходят к постельному режиму, пока процесс не стихнет. При хроническом диагнозе также необходима пониженная физическая активность, поскольку больной постоянно чувствует слабость.
Лечение зависит от причины, вызвавшей воспаление (инфекция, системные заболевания, сердечные патологии), и формы протекания, и может включать в себя антибиотики, НПВП, глюкокортикоиды, препараты калия и магния, а также диету с пониженным содержанием соли.
Не предпринимая никаких мер перикардит начнет угрожать жизни. Возникнет нагноение, и начнет развиваться тампонада сердца, когда из накопившейся жидкости сердце и сосуды сдавливаются. Тогда без работы хирурга не обойтись, но и она не всегда бывает эффективной, поскольку уже могут начаться необратимые изменения. Поэтому лучше предотвращать развитие болезни и проводить профилактику. Для этого необходимо обратиться к соответствующим врачам – кардиологу и ревматологу, которые назначат регулярные обследования, определят оптимальный уровень нагрузки и режим питания.
Является воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.
Миозит может поразить любые мышцы, но наиболее часто страдают мышечные волокна шеи, груди, поясницы, конечностей.
Причины появления заболевания многообразны. Оно может возникнуть в результате:
травм, инфекционных заболеваний, паразитарный инвазий, аутоиммунных болезней, токсического воздействия, сильных или однообразных физических нагрузок (часто возникает у токарей, музыкантов, водителей, спортсменов и т.д.), переохлаждения.
Основной симптом — боль, возникающая в месте поражённой мышцы. Сначала она проявляется только при движении или нажатии, носит слабый, ноющий характер. Постепенно интенсивность боли усиливается, она становится постоянной. При этом мышца очень плотная и сильно напряжена, также она может покраснеть, начать отекать, стать горячей.
Если повышается температура тела и появляются очень болезненные уплотнения, то это указывает на развитие гнойного миозита.
В зависимости от локализации поражения, симптоматика может несколько различаться. Например, если затрагиваются шейные мышцы, то трудности возникают не только с движениями головы, но и глотанием, если грудные, то нарушаются функции дыхания, если поясничные, то сложным становится передвижение, при этом боль может чувствоваться и спереди, и сзади, и в подреберье, и внизу живота. Поражение мышц конечностей может привести к полной обездвиженности, поскольку пациент, стремясь облегчить страдания, начинает снижать нагрузки, мышцы и суставы перестают работать и атрофируются.
Именно поэтому при появлении болезненных участков необходимо обратиться к терапевту, который на основании симптоматических проявлений и пальпации установит первичный диагноз, окончательно подтвердить который помогут электромиография, анализы на ревмофактор и С-реактивный белок, биопсия.
Лечение состоит из двух направлений:
снятия болевых ощущений с помощью обезболивающих и противовоспалительных препаратов, восстановления утраченного объёма движений с помощью лечебной физкультуры, устранения первопричины (инфекции, гильминтов и пр). При наличии гноя необходимо его удаление хирургическим путём.
Также, в стадии ремиссии и если миозит имеет не паразитарный, токсический или гнойный характер, не обойтись без физиопроцедур и массажа.
Является не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу. Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.
Несмотря на понятный механизм появления боли, в 40% случаях причины закупорки мочеточника, а значит и почечной колики, определить невозможно.
В любом случае, при появлении сильных болей в пояснице необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в урологическое отделение стационара, где врач проведёт визуальный осмотр, а также назначит внутривеную урографию, по итогам которой станут понятны причины, в т.ч. редкие, вызвавшие болевой приступ, и назначено соответствующее лечение — от диеты и постельного режима до хирургического вмешательства.
Вовремя ничего не предприняв, может возникнуть бактериемический шок. Пораженная почка не сможет функционировать как раньше. А также начнет формироваться стриктура мочеточника.
Данное заболевание возникает при закрытии тромбом просвета лёгочной артерии. Обычно это случается у людей с повышенной свёртываемостью крови.
Причины сгущения крови многообразны и могут быть вызваны:
длительной обездвиженностью/малоподвижностью человека, в результате болезни, пожилого возраста, ожирения, рабочего режима; нарушениями работы сердечно-сосудистой системы и проблемами с дыхательными путями, в результате которых возникает венозный застой и замедляется приток крови; постоянным приёмом большого количества диуретиков, из-за которых организм теряет много воды, кровь становится более вязкой и повышается гематокрит; злокачественными образованиями, при которых кровь содержит много эритроцитов и тромбоцитов, из-за чего образовываются тромбы; длительным прием лекарств, повышающих процесс свертывания крови; варикозной болезнью, при которой застаивается венозная кровь; курением.
При возникновении данного недуга появляются следующие симптомы:
резкая боль за грудиной, которая также может наблюдаться в правом или левом подреберье, усиливающаяся при вдохе и кашле; сухой кашель; отдышка; сильная бледность; начинается тахикардия; падает артериальное давления, в результате чего человек может упасть в обморок.
Также для синдрома характерным проявлениям стал судорожный рефлекс и гемиплегия, т.е. полный односторонний паралич.
При появлении данных симптомов, особенно если они ярко выражены, важно человека как можно быстрее госпитализировать, т.к. медлительность может привести к серьезным осложнениям и даже летальному исходу.
Для выявления/подтверждения данного заболевания проводят ряд диагностических мероприятий:
берут на анализ кровь, по которому определяют уровень холестерина, сахара, мочевой кислоты, свёртываемость, тропонина Т или I, количество D-димеров; исследуют анализ мочи, который позволяет выявить возможные сопутствующие недуги; проверяют состояние сердца и сосудов с помощью ЭКГ, УЗДГ, эхокардиографии; выявляют проблемы с лёгкими с помощью спиральной компьютерной томографии, ангиопульмонографии, перфузионной сцинтиграфии.
Лечение зависит от того, насколько сильно поражены сосуды, а также от общего состояния пациенты и результатов диагностики. Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Кроме вышеперечисленных заболеваний, боль в правом подреберье при вдохе возникает из-за бронхо-легочных заболеваниях, основным проявлением которых является сильный кашель, хрипы, боль между лопаток и спереди, в грудной клетке, может быть следствием дегенеративных заболеваний спины или межрёберных нервов, тогда возникают боли острые и длительные, а иногда и перелома рёбер, характеризующегося резкой болью, выдержать которую вначале практически невозможно, затем она слабеет. Однако все эти недуги были подробно рассмотрены нами в статье “Боли в левом боку при вдохе”, поэтому о них говорить мы не будем, отметим лишь, что симптоматика здесь в основном правосторонняя.
И в заключение примите наш совет: если при вдохе вы почувствовали боль в правом подреберье и не знаете причину, тогда обратитесь срочно к врачу, что позволит вам избежать возможных осложнений и вы сможете быстрее справиться с проявлениями недуга.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Вот история Галины Савиной, о том как она избавилась от всех эти неприятных симптомов… Читать статью >>>
Неприятные и болезненные ощущения в зоне локализации печени, усиливающиеся на вдыхании воздуха, обычно свидетельствуют о прогрессировании холецистита. Они связаны с наличием камней в желчном пузыре, которые полностью или частично перекрывают протоки.
Но боль при вдохе в правом подреберье может сопровождать и другие заболевания, не связанные с печенью и близлежащими органами. Правильно диагностировать патологическое состояние поможет гастроэнтеролог и невропатолог.
Если характер болевого синдрома ноющий, тянущий или тупой, то его способны провоцировать следующие болезни:
цирроз; острый или хронический гепатит; рак печени; холангит; паразитарные инвазии в правой доле печени; калькулезный и некалькулезный холецистит; дивертикулез кишечника; опухоли надпочечников; колиты в ранней стадии развития; жировой гепатоз; пиелонефрит правой почки; застойная сердечная недостаточность; дискинезия желчевыводящих путей гипомоторной формы; ушиб или перелом ребер; верхний острый паранефрит.
Когда боль очень интенсивная, это свидетельствует о наличии неотложного хирургического состояния («острый живот»), например:
повреждения и разрывы оболочек внутренних органов; кишечная непроходимость; острый панкреатит; закупорка желчного протока; аппендицит; почечная колика; абдоминальный инфаркт миокарда; воспаление желчного пузыря; тромбозы внутренних вен и артерий.
Также острая или колющая боль при вдохе в правом подреберье характерна для таких патологий:
опоясывающий лишай; опухоли ободочной кишки; мочекаменная болезнь; некроз почечных сосочков; межреберная невралгия; колит; остеохондроз поясничного отдела; тромбоз полой или печеночной вены; язва желудка.
источник


