Рак метастазировал в печень — что это означает? Почему в печени возникают метастазы рака? Насколько это опасно? Каковы первые симптомы? Какие методы диагностики помогают выявить метастазы в печени? Куда обращаться, где лучше лечиться? Можно ли вылечиться? — Отвечаем на эти и другие вопросы.
Мне поставили метастазы в печени с первичным очагом в кишечнике. Очень надеялся, что успеем пролечить кишечник, но не успели — я долго тянул с бумагами в другой клинике. Так вот, когда они обнаружились — у меня, естественно, опустились руки, и я уже мысленно представил себе оставшиеся недели. Благо, в современное обезболивание я верю, а в то, что с поражениями в печени можно выжить — не верилось. Так оно и было бы, если бы я не попал к доктору Пылёву. Он нашёл выход. И это меня спасло.
Не помню точное название операции — оно очень длинное, с какими-то индексами, но, по сути, как Андрей Львович объяснил мне на пальцах — на моё счастье, три очага образовались в одной доле печени. На моё несчастье — в той что больше, а значит, важнее. Просто взять и отрезать её нельзя. Оставшийся кусок не выдержит нагрузки.
Решение состояло из двух операций. Первая — он как-то перенаправил кровоток в печени таким образом, чтобы меньшая часть печени получала больше крови чем та, что больше. За счет этого, малая доля начала расти! И значит, стала принимать на себя всё больше нагрузки. Чуть меньше чем через месяц она уже была такого размера, которого хватает на почти нормальную работу печени как органа.
Второй операцией он удалил заражённую долю. И малая теперь работает в одиночку, но адаптируется к нагрузкам.
Не думал, конечно, что мне в жизни придётся обо всём этом узнать, а тем более испытать на себе. Но, как сказал доктор, ещё недавно такие операции не проводились совсем. Вот уже прошло полгода после первоначального диагноза. Я думаю, их у меня не было бы, если бы не моя удача — попасть к этим докторам.
Хватит ли вообще каких-то слов, чтобы выразить благодарность от меня и детей? Не думаю. Но всё равно, спасибо им.
Метастазами называют вторичные очаги, которые возникают, когда раковые клетки из основной, «материнской», опухоли отрываются и мигрируют с током крови или лимфы в разные части тела. Метастазы могут возникать в разных органах. Зачастую их обнаруживают в печени.
Если опухоль изначально развивается из печеночной ткани, возникает первичный рак печени. Метастатический рак называют вторичным — он всегда происходит из других органов. Большинство злокачественных опухолей печени — вторичный рак.
Метастатический рак печени часто происходит из легких, желудка, толстой и прямой кишки, молочных желез, пищевода, поджелудочной железы.
При раке легких, желудка и колоректальном раке метастазы в печени обнаруживаются в 50% случаев, при раке груди, меланоме — в 30% случаев.
Редко в печень метастазируют злокачественные опухоли матки и яичников, глотки, полости рта, мочевого пузыря, почек. Метастазы в печени при раке головного мозга практически не встречаются.
Печень — один из самых больших органов. Она выполняет важные функции: очищает кровь от токсинов, вырабатывает желчь, производит разные белки, ферменты, хранит запасы гликогена, который является источником энергии.
Через печень проходит огромное количество крови — примерно 1,5 литра в минуту. Около 30–35% крови поступает по артериям, остальные 70–75% — по воротной вене от кишечника. Внутри печени находятся особые синусоидные капилляры (синусоиды), в которых кровоток замедляется, артериальная кровь смешивается с венозной, вместе они возвращаются к сердцу по нижней полой вене.
Такая особенная система кровоснабжения печени способствует распространению раковых клеток.
Прежде чем основать собственную «колонию» — метастатическую опухоль — в печени, раковой клетке приходится проделать длинный путь. Она должна оторваться от материнской опухоли, проникнуть в кровеносный или лимфатический сосуд, совершить путешествие по организму и осесть в печеночной ткани. Она может погибнуть (и многие раковые клетки погибают) на любом этапе.
До определенного момента материнская опухоль и иммунитет сдерживают рост метастазов. Мигрировавшие раковые клетки либо неактивны, либо размножаются очень медленно. Затем начинается их бурный рост. Ученым до конца не известно, почему это происходит. По мере того как раковых клеток в метастазе становится больше, они начинают вырабатывать факторы роста, которые стимулируют рост новых сосудов, питающих опухоль.
На ранних стадиях, как и при многих злокачественных опухолях, метастазы рака в печени никак себя не проявляют. Со временем очаги увеличиваются, начинают мешать кровотоку и оттоку желчи. Работа печени нарушается, возникают различные симптомы:
- Слабость, утомляемость, снижение работоспособности.
- Снижение веса вплоть до крайней степени истощения — кахексии.
- Ухудшение аппетита вплоть до анорексии.
- Тошнота, рвота.
- Землистый цвет кожи или желтуха.
- Тупые боли под правым ребром. Чувство тяжести, распирания, давления.
- Увеличение живота из-за водянки (асцита).
- Расширенные вены под кожей живота (зачастую картина весьма характерна: вены расходятся во все стороны от пупка и напоминают «голову медузы»).
- Сосудистые звездочки на коже.
- Учащение сердцебиения.
- Повышение температуры.
- Кожный зуд.
- Нарушение работы кишечника, вздутие живота.
- Кровотечения в пищеводе.
- Гинекомастия (увеличение и нагрубание молочных желез у мужчин).
Такие расстройства встречаются не только при раке печени. Конечно, нет поводов для паники, если из этого списка вас беспокоит только слабость, повышенная температура и вздутие живота.
Самые грозные симптомы, которые должны стать поводом для немедленного визита к врачу: упорная рвота: более 1 дня, более 2-х раз в день, рвота с кровью, быстрая необъяснимая потеря веса, стул черного цвета, сильное увеличение живота, желтуха.
Метастазы в любом органе, в том числе в печени, могут стать причиной постоянных мучительных болей.
Обследование может включать разные исследования и анализы:
- УЗИ печени — простой и доступный метод диагностики, его часто используют для скрининга. Но он не всегда помогает найти метастазы и получить о них нужную информацию.
- Методы визуализации: мультиспиральная КТ, МРТ, ПЭТ, ангиография (исследование, во время которого в сосуды вводят контрастное вещество). Помогают не только обнаружить метастазы в печени, но и оценить их размеры, количество, расположение, характер роста, обнаружить нагноение и распад, распространение в соседние ткани и органы.
- Зачастую для того чтобы назначить эффективное лечение, врачу нужно знать, какое строение опухолевая ткань имеет на микроскопическом уровне, насколько сильно раковые клетки отличаются от нормальных. Для этого проводят биопсию: фрагмент опухолевой ткани получают при помощи иглы (тонкоигольная аспирационная биопсия) или специального инструмента — трепана (кор-биопсия, трепанобиопсия). Процедуру проводят под контролем УЗИ.
- Анализы крови, в частности, на уровень печеночных ферментов, помогают понять, насколько сильно нарушена работа печени.
«Во время биопсии в опухоль втыкают иглу. Могут ли из-за этого раковые клетки отрываться и метастазировать?»
Это миф. Биопсия не повышает риск метастазирования.
Зачастую во время обследования сначала выявляют метастазы в печени, а затем начинают искать первичную опухоль. Задачу облегчает биопсия: зная, как выглядят под микроскопом раковые клетки, врач может понять, из какого органа они происходят.
Тактика лечения будет зависеть от некоторых факторов:
- Количество метастазов: являются ли они одиночными или множественными.
- Тип рака.
- Выраженность нарушений работы печени и других органов.
Основные методы лечения — те же, что и при других онкологических заболеваниях. Одиночные метастазы (или несколько небольших) можно удалить хирургическим путем. Проводят долевую, сегментарную, атипичную резекцию (удаление части органа).
Назначают курсы химиотерапии, лучевой терапии.
Врачи Европейской онкологической клиники применяют современный метод лечения метастатического рака печени, который часто практикуется в зарубежных клиниках — чрескожную чреспеченочную радиочастотную аблацию (РЧА).
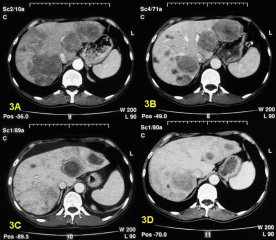 3A — метастазы рака в печени 3A — метастазы рака в печени 3В — редукция опухоли после проведенной химиоэмболизации |
3C — уменьшение метастазов после радиочастотной аблации (РЧА)
3D — результат терапии через 6 месяцев
Во время процедуры в метастаз вводят специальную иглу-электрод и подают через неё радиоволны, которые уничтожают раковые клетки. В итоге происходит контролируемый асептический некроз опухоли без повреждения окружающих здоровых тканей. Это позволяет значительно повысить выживаемость и снизить риск рецидива.
РЧА уникальна тем, что её можно применять повторно, если в печени выявлены новые метастазы. Методику успешно применяют при первичном раке печени, когда одновременно имеется цирроз и высокий риск печеночной недостаточности.
Например, мы смогли добиться стойкой ремиссии и, возможно, полного выздоровления у одной пациентки, у которой был диагностирован рак молочной железы с одиночными метастазами в печени. Врачи Европейской онкологической клиники выполнили радикальную мастэктомию и долевую резекцию печени, которые были дополнены курсом химиотерапии.
Также хороший результат был достигнут у пациента с раком толстой кишки и пятью небольшими метастазами в разных долях печени. Мы выполнили резекцию (удалили часть кишки), провели курс химиотерапии и радиочастотную аблацию печени.
Лечение метастазов рака в печень имеет некоторые сложности. Например, метастатический рак часто не реагирует на препараты, которые помогали против первичной опухоли. Приходится подбирать оптимальную терапию, комбинировать разные виды лечения. Плохо реагируют метастазы в печени и на системную химию. Наилучший эффект дает введение препаратов в печеночную артерию.
Химиопрепараты помогают замедлить рост метастазов, уменьшить их количество, продлить жизнь больного и избавить от мучительных симптомов. На ранних стадиях курс химиотерапии снижает риск метастазирования. В случаях, когда это необходимо, врачи Европейской онкологической клиники применяют имплантируемые венозные и артериальные порт-системы, регионарную инфузию химиопрепаратов внутриартериально.
Лучевая терапия при метастазах рака в печень помогает избавиться от боли, но не увеличивает продолжительность жизни.
Таргетная терапия предусматривает использование препаратов, которые имеют конкретную «мишень» — определенную молекулу, необходимую для роста и выживания раковых клеток. При метастатическом раке печени используют единственный таргетный препарат с доказанной эффективностью — сорафениб. Он зарегистрирован более чем в 60 странах мира для лечения первичного и метастатического рака печени.
Эмболизация — перспективный метод лечения метастазов в печени и других злокачественных опухолей, который применяется в отделении интервенционной онкологии и эндоваскулярной хирургии в Европейской онкологической клинике. Суть метода состоит в том, что в сосуд, питающий опухоль, вводят специальный препарат, который нарушает приток крови.
Наиболее эффективна химиоэмболизация, когда в сосуд вводят микросферы, которые выделяют химиопрепарат. Химиоэмболизация в настоящее время — «золотой стандарт» лечения в случаях, когда не удается выполнить хирургическое удаление опухоли или трансплантацию.
Во время химиоэмболизации достигается двойной эффект. Микросферы перекрывают кровоток, лишая опухоль необходимых веществ, а выделяющийся химиопрепарат атакует опухолевые клетки.
В Европейской онкологической клинике доступны все существующие препараты для химиоэмболизации.
О возможностях современной высокотехнологичной медицины в лечении опухолей печени в программе Health Kitchen на телеканале Дождь.
Если после хирургического лечения по поводу метастазов в печени при 4 стадии рака в органе больше не обнаруживаются раковые клетки, врач порекомендует делать снимки (УЗИ, КТ или МРТ) и сдавать анализы (на уровень альфа-фетопротеина, веществ, которые характеризуют функцию печени) раз в 3–6 месяцев в течение первых двух лет, затем — раз в 6–12 месяцев. Это помогает вовремя обнаружить рецидив или возможные побочные эффекты лечения.
Ускорить восстановление печени и всего организма помогает здоровая диета, физическая активность в соответствии с рекомендациями врача.
Опухоль в печени может сдавить воротную вену, нижнюю полую вену, желчные протоки. В последнем случае нарушается отток желчи. Содержащийся в ней токсичный продукт распада гемоглобина — билирубин — начинает поступать в кровь. Кожа, склеры и слизистые оболочки окрашиваются в желтый цвет — возникает механическая желтуха. Это состояние опасно тем, что билирубин токсичен для головного мозга и других органов, сильное повышение его уровня может привести к гибели. Кроме того, из-за механической желтухи невозможно выполнить операцию и провести курс химиотерапии.
Отток желчи восстанавливают хирургическим путем, под контролем УЗИ (пункционная холангиография) или рентгенотелевидения. Дренирование бывает двух видов:
- Наружное — желчь выводится наружу.
- Наружно-внутреннее: часть желчи выводится наружу, часть — в просвет кишечника.
Если опухоль сдавливает несколько желчных протоков в разных частях печени, устанавливают несколько дренажей. Врачи Европейской онкологической клиники применяют современный метод одномоментного стентирования. При этом наружный дренаж оставляют всего на 1–2 дня, либо можно обойтись вовсе без него.
Направление эндобилиарных операций в нашей клинике курирует ведущий специалист в данной области на территории России и СНГ, руководитель Центра рентгенохирургии РНИМУ имени Н. И. Пирогова, профессор Сергей Анатольевич Капранов.
Сергей Анатольевич сам выполняет хирургические вмешательства, имеет самый большой опыт эндобилиарных вмешательств. За разработку методик лечения механической желтухи опухолевого происхождения он дважды удостоен Премии правительства России в области науки и техники.
Малотравматичные резекции, а также радиочастотную аблацию метастатического рака в печени проводит ученик профессора, д.м.н. Ю. И. Патютко, руководитель хирургического отделения опухолей печени РОНЦ имени Н. Н. Блохина, главный врач Европейской онкологической клиники, к.м.н. Андрей Львович Пылёв.
Пациентов, которые поступают в Европейскую онкологическую клинику с таким диагнозом, в первую очередь волнует вопрос: «можно ли вылечить метастазы в печени при раке 4 степени?». Эффективность лечения будет зависеть от типа рака, его молекулярно-генетических характеристик, местоположения и степени злокачественности опухоли. Большинство пациентов, после того как у них впервые выявлены метастазы в печени, живут в течение 6–18 месяцев. При раке толстой и прямой кишки, после больших циторедуктивных операций прогноз более благоприятен.
Если метастазы имеются не только в печени, но и в других частях тела (например, метастазы в печени и костях) , прогноз ухудшается. Но и при этом возможно хирургическое лечение.
Врачи-специалисты Европейской онкологической клиники имеют большой опыт в комбинированном лечении метастазов в печени. Благодаря этому мы можем существенно продлевать жизнь пациентов. Самые лучшие результаты удается получать, когда в печень метастазирует рак толстой кишки. У нас разработаны четкие критерии, руководствуясь которыми, иногда мы можем воздержаться от хирургического лечения, если очаги обнаружены в обеих долях печени. В таких случаях лечение начинается с курса химиотерапии.
Если метастазы в печени возникли при опухоли легкого, поджелудочной железы, желудка и др., удаление части печени как самостоятельный метод лечения малоэффективно, но оно может хорошо работать в сочетании с химиотерапией.
Если одновременно имеются метастазы в печени и лимфатических узлах, это существенно ухудшает прогноз. Пятилетняя выживаемость снижается примерно в два раза. Но и в этом случае все еще возможно лечение.
Многие российские пациенты, столкнувшись с этим страшным диагнозом — «рак с метастазами» — считают, что это приговор, и ничего сделать уже нельзя, либо эффективную помощь получить можно, но лишь за границей. На самом деле в России, в Москве, доступны все современные технологии и препараты. Современную квалифицированную помощь можно получить в Европейской онкологической клинике.
Мы считаем, что помочь можно всегда, и поэтому беремся за лечение пациентов с онкологическими заболеваниями на любой стадии. Наши доктора имеют большой опыт, проводят сложные инвазивные процедуры и хирургические вмешательства, химиотерапию по международным протоколам. Мы знаем, как помочь.
[1] The prognostic value of tumor cells blood circulation after liver surgery for cancer lesions — Patiutko IuI, Tupitsyn NN, Sagaĭdak IV, Podluzhnyĭ DV, Pylev AL, Zabezhinskiĭ DA. — Khirurgiia (Mosk). 2011;(6): 22–6.
[2] Surgical and combined treatment of multiple and bilobar metastatic affection of the liver. — Patiutko IuI, Sagaĭdak IV, Pylev AL, Podluzhnyĭ DV. — Khirurgiia (Mosk). 2005;(6): 15–9.
[3] Современные подходы к лечению метастазов колоректального рака в печени — А. Л. Пылёв, И. В. Сагайдак, А. Г. Котельников, Д. В. Подлужный, А. Н. Поляков, Патютко Ю.И. — Вестник хирургической гастроэнтерологии — Номер: 4 Год: 2008 Страницы: 14–28.
[4] Десятилетняя выживаемость больных злокачественными опухолями печени после хирургического лечения — Ю. И. Патютко, А. Л. Пылёв, И. В. Сагайдак, А. Г. Котельников, Д. В. Подлужный, М. Г. Агафонова. — Анналы хирургической гепатологии 2010.
[5] Surgical and combined treatment of patients with metastatic liver and lymph nodes invasion by colorectal cancer — Patiutko IuI, Pylev AL, Sagaĭdak IV, Poliakov AN, Chuchuev ES, Abgarian MG, Shishkina NA. — Khirurgiia (Mosk). 2010;(7): 49–54.
источник
Рак желудка относится к одним из распространенных онкологических заболеваний с повышенной степенью летального исхода.
Атипичное перерождение клеток происходит в слизистой органа и далее переходит вглубь и вдоль стенок желудочно-кишечного тракта. Метастазы при раке ЖКТ возникают у 80% больных, в связи с этим болезнь протекает достаточно тяжело.
Онкология ЖКТ имеет несколько видов, чаще всего у пациентов выявляется аденокарцинома.
Международная статистика помогла выявить, что опухоли ЖКТ характерны для:
- Представителей мужского пола.
- Людей в возрасте от 40 лет риск заболеть повышается и идет на спад после 70 лет.
- В странах Азии больных больше, чем во всех остальных. Обусловлено это некоторыми особенностями жизни и рациона питания и с тем, что при низком уровне социальной культуры, заработка люди меньше уделяют внимания профилактическим осмотрам.
- Рак желудка, рак кишечника быстро дает метастазы. Новообразование может прорастать в кишечник, поджелудочную железу сквозь стенки органа. А с потоком крови атипичные клетки попадают в легкие, печень. По лимфатической системе раковые клетки с проникают в лимфоузлы.
- Рак кишечника занимает второе место после онкологии легких по смертности.
Перерождение нормальных клеток в атипичные представляет собой многоэтапную цепочку действий.
Проблемами, связанными с ЖКТ занимаются гастроэнтерологи. Аналогичный раздел в медицине изучает причины возникновения болезни, ее симптоматику, особенности протекания.
Многолетние исследования еще не выявили точную причину, по которой появляется кишечный рак. Способствовать его возникновению могут несколько факторов. К основным относят следующие:
- Накопление и стимуляция мутаций под воздействием канцерогенов, как внешних, так и внутренних.
- Предраковая патология в желудочных стенках.
- Стимуляция появления рака на фоне действия канцерогенов и патологии.
- Переизбыток в еде поваренной соли, пищевых добавок с пометкой «Е», копченые, консервированные продукты, соленья, маринады, а также жареная еда. Алкогольные напитки, употребление табака и некоторых медикаментов, в которых содержится аспирин и гормоны.
- Нехватка витамина С. Данный витамин нормализует в организме уровень содержания соляной кислоты, снижает кровоточивость, что позволяет предотвратить начальные нарушения в желудочных стенках. Низкое содержание в организме витамина Е тоже провоцирует возникновению желудочного рака. Токоферол положительно действует на сопротивляемость слизистой оболочки, регулирует содержание макро и микроэлементов, бета — каротина.
- Инфекция – отрицательное влияние Helicobacter pylori, стафилококков, стрептококков и микрококков, грибка семейства Candida, вируса Эпштейна-Барра.
Участие вируса в качестве причины вызывающей рака желудка и кишечного тракта уже доказано специальными маркерами, которые находят наличие герпеса в опухолевых клетках;
- Наследственный фактор – доказана наследственная передача низкого содержания уровня гена Е-кадхерина или белка эпителия, который в нормальных условиях не дает развиться опухолевым клеткам. Люди с группой крови А(II) имеют на 20% риска больше, что возникнет злокачественная опухоль, чем другие.
- Иммунные проблемы – резистентность эпителия снижается из-за недостаточного количества иммуноглобулина А в стенке слизистой оболочки. Большое влияние на формирование рака имеет аутоиммунный процесс.
К ним относятся такие заболевания, как:
- Язва желудка;
- Гастрит, имеющий хроническую форму;
- Полипы стенок желудка;
- Резекция на желудке и другое хирургическое вмешательство на этом органе;
- Недоразвитое строение стенок желудка.
Перечисленные заболевания, могут развиваться без стимуляции канцерогенами. В этом случае любое новообразование будет носить доброкачественный характер.
Важно! Большую роль в возникновении рака желудочно-кишечного тракта играет инфицирование H. Pylori, канцерогены и повреждение стенок желудка.
В онкологии применяют несколько классификаций злокачественного поражения желудка, необходимо это для выбора более действенного курса терапии при раке ЖКТ.
По классификации Бормана, раковые опухоли делятся на четыре вида:
- Полиповаяили грибовидная опухоль. Это новообразование из слизистого слоя растет в полость органа, границы опухоли четкие, основание широкое или в виде тонкой ножки. Грибовидное образование рака отличается замедленным ростом и поздним появлением метастаз. Полиповый рак в основном локализуется в нижней части желудка.
- Изъявленнаяопухоль. Она визуально напоминает блюдце с приподнятыми внешними краями и проваленной серединой. Прорастает такая опухоль в просвет желудка, метастазы образуются поздно. Злокачественное образование деслацируется в большой кривизне желудка.
- Язвенно-инфильтративнаяопухоль желудка. Новообразование не имеет четких очертаний, рост имеет инфильтративный.
- Диффузно-инфильтративная карцинома. Данная опухоль представляет собой смешанное строение, зарождается в слизистых и подслизистых слоях. При обследовании могут быть обнаружены мелкие язвы. На более поздних стадиях заболевания стенки становятся более утолщенными.
По гистологии рак желудка, также делится на виды:
- Аденокарцинома. Этот вид рака поражает почти в 95% случаях. Развиваться опухоль начинает в секреторных клетках слизистого слоя.
- Плоскоклеточный рак. Опухоль данного типа образуется из атипичного перерождения эпителиальных клеток.
- Перстневидноклеточная опухоль. Свое начало образование берет из бокаловидных клеток, отвечающих за выработку слизи.
- Железистый рак. Причиной для появления этого вида рака служит злокачественное перерождение здоровых железистых клеток.
По строению клеток можно узнать насколько агрессивен рост ракового образования. Классификация выделяет следующие формы:
- Высокодифференцированный рак – атипичные клетки мало отличаются от нормальных. Данная форма имеет медленную скорость роста опухоли, и метастазирование происходит только на последней стадии.
- Умеренно дифференцированный рак по степени отличия от здоровых клеток желудка занимает среднюю ступень.
- Низкодифференцированная форма рака определяется, когда злокачественные клетки почти полностью отличаются от нормальных, по своему строению.
- Недифференцированный.Опухоль зарождается в незрелых клетках слизистой стенки желудка. Отличается быстрым ростом, агрессивным течением. Метастазирование происходит за короткое время.
Рак желудка делится на формы, зависящие от типа роста опухоли.
- Диффузный -клетки растущего образования не имеют между собой никакой связи. Опухоль поражает всю толщину стенок органа, но не прорастает в полость. Диффузный тип злокачественного образования чаще бывает при недифференцированном раке.
- Кишечный тип – при данной патологии перерожденные клетки взаимосвязаны друг с другом. Опухоль выпирает в полость органа. Такой вид онкологии отличается медленным ростом и является менее агрессивным.
Симптомы рака желудка и кишечника на ранней стадии не проявляются клиническими признаками. Но, при внимательном отношении к своему организму, можно увидеть повторяющиеся проявления болезни. Данные симптомы характерны при многих онкологических заболеваниях, их принято называть « малыми диагностическими признаками».
- Обычное стояние организма изменилось. Появилась слабостью, утомляемость.
- Аппетит значительно снизился.
- Ощущение дискомфорта в желудке — чувство тяжести, ощущение переполненности желудка, доходящее до болезненности.
- Резкое похудение без видимой причины.
- Появляются психические изменения в виде апатии, депрессии.
Часто проявляются диспепсические нарушения:
- Аппетит значительно снизился или полностью исчез.
- Любимая пища вызывает отвращение. Особенно часто человек перестает употреблять белковые продукты – рыбу, мясо.
- Исчезает физическое насыщение едой.
- Тошнота, рвота.
- Желудок быстро переполняется.
Часто один из перечисленных выше признаков может свидетельствовать при погрешностях в питании. Но если несколько из них возникают одновременно, то следует обратиться к врачу, для исключения злокачественного образования.
Признаки болезни, присущие как женщинам, так и мужчинам:
- В области грудной клетки ощущение тяжести, боли.Такие симптомы могут перейти на зону спины, лопатки.
- Проблемы в работе пищеварительной системы.Отрыжка, изжога, вздутие у большинства больных появляются еще до болевого признака онкологии.
- Проблемы с глотанием или дисфагия. Данное нарушение указывает на злокачественную опухоль, расположенную в верхней части желудка. На начальной стадии трудно глотать твердую пищу, потом мягкая и полужидкая пища перестает нормально проходить.
- Приступы тошнотысвязаны с тем, что желудочный просвет уменьшился, и не происходит нормальное переваривание пищи. После рвоты состояние облегчается.
- В рвотных массах присутствует кровь. Это указывает распад опухоли и на то, что раковый процесс распространился по организму. Кровь имеет алый цвет, может быть в виде вкраплений. Постоянные кровотечения приводят к развитию анемии у больного человека.
- Наличие крови в каловых массах. Признаки крови заметно по цвету фекалий, они окрашены в почти черный цвет.
- Больные сильно худеют.
По мере увеличения ракового новообразования к основным признакам присоединяются симптомы интоксикации организма – раздражительность, слабость, анемия, вялость, может возникнуть лихорадка. При поражении атипичными клетками других органов происходит нарушение в их работе, и соответственно появляются новые признаки заболевания.
Данная патология встречается и у детей. Симптомы рака ЖКТ проявляются постепенно и на начальных этапах их путают с энтероколитом, гастритом, дискинезией желчевыводящих путей.
Врачи назначают соответствующее лечение, что на время сглаживает симптоматику патологии.
Ранние признаки онкологии желудка заключаются в следующем — плохое самочувствие, ухудшение аппетита, слабость.
Основные симптомы нарастают постепенно. К ним относятся — боль, неприятные ощущения в желудке, ребенок жалуется на отрыжку, вздутие, колики. Иногда может быть жидкий стул с примесью крови.
Развернутая картина злокачественной опухоли проявляется на последней стадии. Ребенок страдает от постоянного болевого синдрома, аппетит полностью отсутствует, запоры носят продолжительный характер. Может развиться острый живот. Большая опухоль у ребенка прощупывается при пальпации.
Наличие перечисленных симптомов не является достаточным доказательством, что на кишке или в желудке развилась опухоль. Диагноз «рак желудочно-кишечного тракта» выносят только после полного обследования больного.
Однако появление подобных признаков требует срочного обращения к специалисту для прохождения осмотра.
Результаты гистологического исследования опухоли могут служить поводом для вынесения диагноза с пометкой — есть рак желудка или его нет. Но для нахождения образования, уточнения размеров, локализации и осуществления взятия биопсии назначают гастроскопию.
Увеличенные лимфатические узлы средостения и наличие метастазов в легких можно обнаружить при помощи рентгена органов дыхания. Контрастная рентгенография ЖКТ выявит присутствие опухоли в желудке.
Ультразвуковое исследование проводят для уточнения опухолевого процесса. Для этого же специалистом назначается мультиспиральная компьютерная томография или МСКТ. Определить степень распространения опухоли можно при помощи ПЭТ- это позитронно-эмиссионная томография. Проводится такое исследование при помощи радиоактивной глюкозы, которая вводится в организм, и далее собирается в клетках опухоли, визуально показывая, как далеко распространилась новообразование. В некоторых случаях, врачом может быть назначена компьютерная или МРТ — магнитно – резонансная томография.
В лаборатории, при анализе крови можно выявить онкомаркеры, по которым определяется вид рака. Фекалии изучают на присутствие крови.
Тщательное исследование образования, возможность его иссечения определяют при помощи лапароскопии, при этой процедуре можно провести забор биоптата для изучения.
Выбор терапии определяется стадией заболевания, в каком месте расположена опухоль, общим состоянием пациента и наличием сопутствующих болезней. Основной метод лечения рака на ранних стадиях – хирургическое вмешательство в сочетании с усиленной и неадьювантной химиотерапией. На поздних стадиях используют паллиативное и симптоматическое лечение.
Перед проведением операции пациенту проводят лапароскопию. Назначают ее для исключения наличия метастаз на сальнике и в брюшине.
Зависимо от стадии болезни, состояния больного и размера новообразования может быть проведена операция с минимальным вскрытием брюшины или эндоскопическая резекция. После проведения резекции могут появиться осложнения.
- Болевой синдром. Он купируется медикаментозными средствами или легким облучением;
- Прободение стенок желудка. Оно может быть частичным или полным. Удаляется посредством физического воздействия;
- Кровотечение. Останавливается лекарственными препаратами и физическим вмешательством.
Физическое вмешательство подразумевает под собой прижигание электротермическим или лазерным воздействием.
Назначается при отсутствии любых противопоказаний. В случае если резекцию нельзя выполнить проводят химиотерапию или облучение. Делается это для того, что бы снизить канцерогенез.
Перед хирургическим вмешательством необходимо подготовить больного.
Главным этапом терапии является период реабилитации после операции. Он включает в себя установку дренажных трубок для отвода экссудата. Больным при отсутствии осложнений разрешается садиться впервые сутки, а ходить – уже на вторые.
Противопоказанием для проведения операции являются следующие показатели:
- нестабильное артериальное давление, проблемы со свертываемостью крови;
- дыхательная аритмия.
Мероприятия, необходимые после проведенного хирургического вмешательства:
- с первых дней проводят обезболивание лекарствами;
- на третьи сутки совершают стимуляцию кишечной перистальтики;
- с первых дней проводится кормление больного при помощи зонда и специальных смесей;
- назначается четырех или шестидневный курс приема антибиотиков;
- при необходимости вводят медикаменты, снижающие свертываемость крови.
Все действия совершают под наблюдением врача. Дополнительные лечебные мероприятия выявляются индивидуально. Через неделю после проведенной резекции снимают швы.
Химиотерапия назначается для подавления роста опухоли. В комплекс препаратов входят высокотоксичные средства, разрушающие раковые клетки. После хирургического вмешательства применяют химиотерапию для подавления жизнедеятельности оставшихся атипичных клеток. Это необходимо для того, чтобы исключить рецидив рака желудка.
По мере необходимости химиотерапию можно скомбинировать с лучевой терапией. Это поможет усилить эффект от проведенной операции. Хирургическое вмешательство также, сочетают с тем или иным методом подавления раковых клеток.
Пациенты, больные онкологией желудка, должны полноценно питаться на протяжении всего времени реабилитации. Организму, борющемуся с раком, необходимо большое количество белка, микроэлементов, витаминов. Суточный рацион должен быть калорийным. В случае если на фоне апатии, депрессии больной отказывается от питания, то прием пищи осуществляют перентерально.
Важно! При раке желудка необходимо соблюдать диету.
Рак желудочно-кишечного тракта, как правило, выявляется уже на последней стадии, когда опухоль не излечивается. Вероятность излечения возможно только в 40% случаях. Это когда опухоль на ранней стадии, метастазирование отсутствует либо метастазы располагаются в ближайших лимфатических узлах.
При диагностировании рака желудка третьей, четвертой стадии и ели есть склонность к быстрому протеканию и осложнениям прогноз неблагоприятен.
Хирургическое вмешательство в комплексе с другими методами противораковой терапии дает пятилетнюю выживаемость всего 12% пациентов. Если рак был обнаружен на ранней стадии, когда отсутствует прорастание в подслизистый слои стенки желудка, то пятилетняя выживаемость достигает 70% случаев. В случае если больной страдает злокачественной язвой желудка выживаемость колеблется между 30 и 50%.
У неоперабельных опухолей самый неблагоприятный прогноз. Связано это с тем, что новообразование проросло через все слои стенки желудка и проникло в близлежащие ткани. Если были обнаружены метастазы в легких и печени, то прогноз также носит неблагоприятный характер.
Важно! Терапия, при неоперабельном раке желудка направлена на уменьшение симптомов и скорости прогрессирования опухоли, а также облегчения общего состояния больного.
Главными мерами профилактики онкологии желудка являются следующие действа:
- Терапия заболеваний, которые относятся к предраковым, должна осуществляться своевременно.
- Правильное питание.
- Отказ от вредных привычек.
Необходимо проводить контроль над состоянием слизистой желудка, это поможет своевременно определить зарождение опухоли.
источник
Рак желудка – это злокачественное перерождение клеток желудочного эпителия. В болезнь 71-95% случаев ассоциируется с поражением стенок желудка бактериями Helicobacter Pylori и относится к распространенным онкологическим заболеваниям людей в возрасте от 50 до 70 лет. У мужчин рак желудка диагностируется на 10-20% чаще, чем у женщин того же возраста.
В структуре онкозаболеваний России рак желудка занимает лидирующие позиции вместе со злокачественными поражениями легкого, молочной железы, толстого отдела кишечника и кожи.
Уровень заболеваемости составляет 17-19 человек на 100 тысяч жителей России в год. По отдельным сведениям он достигает 30 человек на 100 тысяч населения. Продолжительность доклинического периода болезни – от 11 месяцев до 6 лет.
Отмечается географическая разнородность частоты заболеваемости в мировом масштабе:
Высокий уровень – Россия, Япония, Южная Корея, Финляндия, Чили, Бразилия, Колумбия, Исландия.
Низкий уровень – Западная Европа, США, Канада, Австралия, Индонезия.
Дебют рака желудка ассоциируется с H. Pylori и предшествующими патологиями: дисплазией слизистых оболочек, язвенной болезнью, полипами на стенках желудка, гастритами и другими заболеваниями. Безусловно доказано негативное влияние курения и крепкого алкоголя на организм, а также регулярного употребления пищевых красителей, ароматизаторов и усилителей вкуса.
В странах с высоким уровнем медицинского обслуживания онкозаболевания выявляют на ранних стадиях, поэтому статистика смертности выглядит вполне оптимистично. Пятилетняя выживаемость больных раком желудка в Японии при условии ранней диагностики составляет около 70-90%.
Больные раком желудка мужчины живут в среднем на 12 лет, а женщины на 15 лет меньше сверстников.
В России структура выявления и выживаемость больных выглядит следующим образом:
I стадию заболевания определяют у 10-20% пациентов, выживаемость в течение пяти лет – 60-80%;
II-III стадию с поражением региональных лимфоузлов определяют у 30% пациентов, выживаемость в течение пяти лет колеблется на уровне 15-45%;
IV стадию с метастазами в соседние органы диагностируют у 50% заболевших, выживаемость в течение пяти лет составляет не более 5-7%.
Предпринимаются активные попытки создания систем объективного прогнозирования исхода болезни. В качестве иммуногистохимических маркеров этой формы онкологи используют различные ферментные системы, в том числе ММР-9. Метод находит применение в клинической онкологии с целью определения возможности хирургического лечения.
Заболевание длительно не проявляется клиническими признаками.
Основные диагностические ошибки связаны с симптомами, делающими рак желудка похожим на неонкологические патологии сердца или желудочно-кишечного тракта:
Сходные с заболеваниями сердца. Локализация опухоли в кардиальной части желудка сопровождается загрудинными болями (стенокардия), особенно на фоне высокого артериального давления у людей после пятидесяти лет.
Сходные с заболеваниями желудочно-кишечного тракта. Локализация опухоли ближе к кишечной части желудка проявляется признаками, напоминающими гастрит, язвенную болезнь, панкреатит, холецистит. Все эти болезни проявляются болями в области живота, рвотой и желудочным кровотечением.
Ошибочный диагноз может длительное время скрывать основное заболевание. Тем более что кардиолог и гастроэнтеролог при углубленном обследовании обычно находят множественные отклонения у больных солидного возраста, при этом явных признаков онкологии нет.
Врача, ведущего больного, должно насторожить:
Отсутствие эффекта после курса лечения;
Наличие у больного в анамнезе хронических заболеваний желудочно-кишечного тракта.
Пациента и врача должны также озаботить субъективные ощущения (не менее двух-трех), указывающие на признаки малого рака желудка:
Постоянный дискомфорт в области живота (переполнение, тяжесть);
Затрудненное глотание пищи, загрудинная боль, которая отдает в спину;
Боль, не унимающаяся после приема пищи и не снимаемая приемом лекарственных средств;
Утомляемость и хроническая слабость после минимальной физической нагрузки;
Быстрая потеря веса (на 10-20 кг за 6 месяцев при массе тела 80-90 кг) и снижение аппетита;
Отвращение к мясным блюдам, ранее не наблюдавшаяся разборчивость в еде;
Быстрое насыщение минимальным количеством пищи.
На основании клинических исследований установлены закономерности появления признаков заболевания (одновременно не менее двух-трех из нижеследующих), которые в дальнейшем идентифицируются как признаки онкологии, а именно:
Боли в центральной области эпигастрия, об этом сообщают около 60% пациентов;
Прогрессирующее снижение массы тела, сообщает около 50% пациентов;
Тошнота и рвота после приема пища – около 40% пациентов;
Тошнота и рвота с кровью – около 25%;
Бледность слизистых оболочек – около 40%.
Клиническая симптоматика имеет некоторые отличия в зависимости от локализации опухоли в верхней, средней и нижней части желудка:
Поражение верхней части желудка проявляется кардиологической симптоматикой (боль в области сердца), а также затруднениями при глотании, вплоть до невозможности принимать пищу. Развивается обезвоживание, грозящее синдромом диссеминированного внутрисосудистого свертывания (ДВС-синдром). Также опасно белковое голодание, которое усугубляет нарушения азотистого обмена и приводит к критическому уровню недоокисленных веществ в крови.
Поражение средней части желудка проявляется желудочными кровотечениями и развитием анемии. В этой зоне расположены крупные сосуды. Скрытое кровотечение определяется простыми лабораторными методами, а массивное кровотечение определяется изменением консистенции и цвета кала – он становится черным и дегтеобразным. Боль чаще всего связывана с вовлечением в канцерогенез поджелудочной железы. Другие симптомы носят общий характер.
Поражение нижней части желудка проявляется диспепсией (поносом, запором, рвотой и желудочными болями), отрыжкой с запахом тухлых яиц.
На первые признаки следует обращать внимание задолго до симптомов, характеризующих III-IV стадии рака желудка. Выявление заболевания на последних стадиях – это почти приговор больному.
Следует связывать с предраковыми заболеваниями следующие патологии:
Хронический (атрофический) гастрит, независимо от причин, характеризуется едиными признаками, хорошо выявляемыми при клиническом обследовании больного – это тошнота и рвота.
Язва желудка, независимо от вариантов, проявляется желудочным кровотечением в виде кровавой рвоты, массивными или скрытыми кровопотерями при дефекациях, постоянными или периодическими болями в области желудка. Для язвенной болезни характерны сезонные обострения и успешное снятие болей приемом лекарств.
Полипы стенок желудка, в том числе крупные (аденоматозные) и мелкие (гиперпластические). Ранние стадии протекают субклинически, доброкачественные новообразования при травматизации кровоточат. К малигнизации склонны полипы, расположенные начальном отделе желудка.
Дисплазии, метаплазии. Все стадии клеточной атипии (дисплазии) вплоть до последней IV стадии (рак in situ) выявляются преимущественно лабораторными методами при цитологическом и гистологическом исследовании. На последних стадиях диагностируют расстройства пищеварения, тошноту и рвоту.
Немотивированная, на первый взгляд, рвота может указывать на ранние признаки онкологии. Диагностическое значение имеет рвота в сочетании с другими признаками.
Рвотный рефлекс может быть спровоцирован:
Сужением пищеварительной трубки развившейся опухолью, создающей препятствие продвижению пищи (имеет диагностическое значение на поздних стадиях);
Раздражением рецепторов рвотного центра при химическом и механическом воздействии продуктов патогенеза (имеет большое диагностическое значение, в том числе на ранних стадиях).
В первом случае пища выбрасывается наружу непосредственно после приема еды. Рвотные массы содержат проглоченную пищу без признаков расщепления её желудочным соком. Сопутствующими симптомами, указывающими на рак пищеварительной трубки, являются резкое похудение, бледность слизистых оболочек, а также изменения стенок желудка на клеточном уровне. Рвоту непереваренной пищей наблюдают при интоксикациях в непродолжительный период времени. Но если она ассоциирована с раком желудка, то проявляется в течение длительного времени.
Во-втором случае при раздражении рвотного центра рвота наступает независимо от приема пищи. Чаще всего она связана с интоксикацией организма продуктами канцерогенеза.
При однократном спазме рвота содержит полупереваренное, при многократном – жидкое содержимое:
Желтого цвета (желчные протоки в норме);
Светлого цвета (непроходимость протоков, возможно метастазирование в печень);
Прожилки или сгустки темно-красного цвета (повреждение кровеносных сосудов).
Рвота и рак точно имеют связь при наличии двух-трех дополнительных признаков поражения пищеварительного тракта.
Изменения наблюдают в кале (в виде мелены – так называемый »смородиновый кисель»), а также в рвотных массах. Не всегда желудочное кровотечение имеет связь с онкологическим заболеванием. Сочетание кровотечения и малых признаков рака желудка (см. выше) значительно повышает вероятность связи с основным заболеванием.
Признаки желудочного кровотечения:
Рвотные массы имеют темную окраску и не пенятся, это отличает кровь из желудка от легочного кровотечения;
Кал из-за свернувшейся крови имеет черный цвет, консистенция жидкая, запах зловонный, выделяется малыми порциями.
Трансформация нормальных клеток в злокачественные – это многоэтапная цепочка событий.
Ниже приведено упрощенное видение канцерогенеза и поэтапное включение разнообразных причин:
Стимуляция и накопление мутаций под влиянием внешних и/или внутренних канцерогенов;
Развитие предраковых заболеваний в стенках желудка (хронические гастриты, язвенная болезнь, доброкачественные неопластические образования);
Стимуляция развития онкологии на фоне предрака и воздействия канцерогенов .
Чтобы произошли мутации, необходимо канцерогенное воздействие на эпителий желудка.
Внешние канцерогены (преимущественно пища и напитки), в том числе:
Избыточное регулярное употребление поваренной соли, пищевых добавок с маркировкой «Е». Например, мясные продукты и деликатесы, в которые всегда (предусмотрено технологией) добавляют нитрат натрия Е251 для придания мясу красного цвета, глутамат натрия или Е261 для улучшения вкуса. Способствуют раку желудка также копченые, острые, маринованные, консервированные и жареные продукты, крепкий алкоголь, курение табака, употребление лекарств (аспирин, гормоны);
Недополучение аскорбиновой кислоты (витамина С), который нормализует уровень и качество соляной кислоты, снижает кровоточивость, тем самым препятствуя развитию первичных нарушений в стенках желудка. Губительно влияет также низкий уровень витамина Е (токоферола), который регулирует резистентность слизистых оболочек, бета-каротина и некоторых макро и микроэлементов.
Внутренние канцерогены (инфекционные, наследственные, иммунные факторы), в том числе:
Инфекционные – негативное влияние Helicobacter pylori, микрококков, стрепто- и стафилококков, грибков рода Candida, вируса Эпштейна-Барра. Участие последнего в качестве причины рака желудка безусловно доказано обнаружением герпес-маркеров в опухолевых клетках некоторых видов опухолей;
Наследственные – доказано, что заболеваемость отдельными формами рака на 20% выше у лиц, наследующих А(II) группу крови. Подтверждена также наследственная передача низкого уровня гена под названием Е-кадхерин – это белок эпителия, который в нормальных условиях подавляет рост опухолевых клеток;
Иммунные – понижение резистентности эпителия из-за недостатка иммуноглобулина (Ig) А в стенке слизистых оболочек. Влияние аутоиммунных процессов на формирование рака также доказано.
Включает в себя развитие заболеваний, предшествующих раку, в том числе:
Резекции желудка и других операций на желудке;
Дисплазии и метаплазии стенок желудка.
Заболевания могут развиваться без участия канцерогенов, тогда патогенез ограничивается доброкачественным течением. В случае их воздействия заболевание трансформируется в злокачественное.
Непосредственно канцерогенез запускается при сочетании двух вышеуказанных факторов и неизвестных дополнительных причин. Глубинные механизмы трансформации нормальных клеток в злокачественные до конца не изучены. Однако известно, что практически в 100% случаев раку желудка предшествуют инфицирование H. Pylori, повреждения стенок желудка и безусловное участие канцерогенов.
Обозначение первичной опухоли – Т с добавлением цифр от 1 до 4 и малых прописных букв (а, б) для описания деталей канцерогенеза, происходящего в первичной опухоли. Обозначение поражения регионарных лимфатических узлов – N с добавлением цифр от 0 до 3 и малых прописных букв (а, б). Для обозначения отдаленных метастазов используют латинскую букву – М и цифры – 0, 1 для обозначения отсутствия или наличия отдаленных метастазов.
1 стадия может быть зашифрована в трех вариантах, а именно:
стадия 1А ( Т1 N0 M0 ), первичная опухоль первой стадии, прорастает в слизистый и подслизистый слой, без поражения лимфоузлов и отдаленных метастазов;
стадия 1В, вариант 1 ( Т1 N1 M0 ), первичная опухоль прорастает в слизистый и подслизистый слой, метастазы в одном-шести регионарных лимфоузлах, отдаленные метастазы отсутствуют;
стадия 1 В, вариант 2 (Т2а/b N0 M0), первичная опухоль проросла в мышечный и подсерозный слой, поражения лимфоузлов и отдаленных метастазов не наблюдается.
2 стадия может быть зашифрована в трех вариантах, а именно:
(Т1 N2 M0), первичная опухоль прорастает в слизистый и подслизистый слой, происходит вовлечение 7-15 регионарных лимфоузлов, отдаленные метастазы отсутствуют;
(Т2а/b N1 M0), первичная опухоль в мышечном и подсерозном слое, диагностируется вовлечение 1-6 региональных лимфоузлов и отсутствие отдаленных метастазов;
(Т3 N0 M0), первичная опухоль находится в серозной оболочке и висцеральной стенке без вовлечения соседних органов, поражения регионарных лимфоузлов и отдаленные метастазы не наблюдаются.
3 стадия может быть зашифрована в четырех вариантах, а именно:
Стадия IIIА, вариант 1 (Т2а/b N2 M0), что означает вовлечение в патогенез мышечного и подсерозного слоя стенки желудка, поражение 7-15 регионарных лимфоузлов и отсутствие отдаленных метастазов;
Стадия IIIА, вариант 2 (Т3 N1 M0 ), означает повреждение всех слоев серозной оболочки желудка без вовлечения соседних органов, поражение 1-6 регионарных лимфоузлов и отсутствие отдаленных метастазов;
Стадия IIIА, вариант 3 (Т4 N0 M0 ), опухоль распространилась на соседние органы при отсутствии поражения региональных лимфоузлов и без отдаленных метастазов;
Стадия IIIВ, (Т3 N2 M0 ), повреждение всех слоев серозной оболочки, поражение 7-15 регионарных лимфоузлов, отсутствие отдаленных метастазов;
4 стадия может быть зашифрована в трех основных вариантах, а именно:
(Т4 N1, N2, N3, M0 ), распространение опухоли на соседние органы, поражение регионарных лимфоузлов (1-6 ) –N1, или (7-15) – N2, или (более 15) – N3, отсутствие отдаленных метастазов;
(Т1 T2 T3, N3 M0 ), поражение слизистого и подслизистого слоя – Т1 или поражение мышечного и подсерозного слоя – T2 или поражение всех слоев серозной оболочки, поражение более 15 региональных лимфоузлов, отсутствие отдаленных метастазов;
(Тлюбая, Nлюбая, M1), первичная опухоль различных вариантов роста, также любые варианты поражения региональных лимфоузлов и обязательное наличие отдаленных метастазов.
Так обозначают стадию заболевания, при которой невозможно или нецелесообразно применять методы хирургического удаления (резекции) части желудка и лимфатических узлов с целью прекращения заболевания. К неоперабельным случаям не относят паллиативные операции с целью облегчения состояния больного.
Неоперабельный рак может быть:
Местно-распространенным, когда повреждена значительная часть желудка или множественные повреждения расположены мозаично и задевают жизненно важные части организма (крупные сосуды, нервные узлы), клетки распространяются лимфогенно, контактно или имплантационно;
Метастатическим, когда выявляются поражения отдаленных органов, обычно это печень, легкие, надпочечники, кости и подкожная клетчатка. Раковые клетки распространяются по кровеносному руслу.
Наиболее позитивные результаты наблюдаются при радикальной лучевой терапии местно-распространенных процессов. По некоторым данным продолжительность жизни после проведения курса комбинированного лечения может быть увеличена до 20-24 месяцев. При этом осложнения от воздействия ионизирующего излучения значительно ниже терапевтического эффекта, и больной получает шанс продлить жизнь при отсутствии болей. К сожалению, гарантировать большее в условиях современной медицины невозможно.
Основные пути метастазирования проходят по лимфатической системе, поэтому вторичные новообразования и наиболее значимые метастазы обнаруживают, в первую очередь, в лимфоузлах.
В параректальной клетчатке или в пространстве возле прямой кишки – Шницлера;
В области пупка – сестры Мари Жозеф;
В левой надключичной области – Вирхова;
В области яичников – Круккенберга.
Указанные вторичные опухоли являются свидетельством запущенных стадий болезни, когда лечебная стратегия и тактика выбирается индивидуально и, чаще всего, носит паллиативный характер, то есть, направлена на повышение качества жизни больного.
Рак желудка разделяется по месту локализации и способам распространения – это может быть, например, выдавливание окружающие ткани или наоборот, инфильтрация в окружающие ткани. Существенное влияние на патогенез оказывают гистологические формы рака: диффузные или полипообразные.
Диагностируется при цитологическом и гистологическом исследовании. Это разновидность диффузного рака. Измененный участок состоит из плоских перстневидных клеток. Болезнь отличается агрессивным течением.
Гистохимическими исследованиями установлена гормональная природа этой опухоли. В тканях новообразования у женщин обнаруживают повышение уровня эстрогенов, а у мужчин – тестостерона.
Отличительная особенность этого вида заболевания:
Преобладание женщин в структуре больных. Количество больных женщин – 55%, мужчин – 45%. Соотношение может меняться, однако закономерность подтверждена многочисленными исследованиями;
Пики заболеваемости в возрастных промежутках от 40 до 50 лет и 60-70 лет. В иных интервалах жизни такой рак диагностируется достоверно ниже;
В структуре больных преобладают люди с группой крови А(II) – около 45%, с другими вариантами групп крови существенно ниже.
Не установлена зависимость дебюта заболевания от наличия предшествующих вредных привычек (употребление алкоголя, соленой, копченой, маринованной пищи) и экзогенных факторов (работа с излучением, на химическом производстве).
Этот вид рака желудка чаще обнаруживается у городских жителей.
Морфологическая форма карциномы, без четкого выделения границ новообразования. Рост злокачественных клеток происходит преимущественно в толщу стенки желудка.
Может встречаться у относительно молодых людей, заметна наследственная предрасположенность;
Мелкие очаги роста онкоклеток обнаруживаются на расстоянии 5-7 см друг от друга;
Это одна из наиболее злокачественных форм рака, часто даёт метастазы;
Патогенез клинической стадии сопровождается симптоматикой, связанной с диспепсическими явлениями (хроническая рвота, нарушение перистальтики);
На последних стадиях опухоль определяется в виде плотного камнеподобного образования, желудок уменьшается в размерах.
Нормальные клетки эпителия обновляются с высокой скоростью, примерно через 3-4 дня поколение полностью сменяется. Высокая скорость обновления – важный фактор появления дефектов.
Высокая скорость воспроизводства низкодифференцированных клеток лежит в основе агрессивности патогенеза рака. Низкодифференцированный рак желудка является формой аденокарциномы желудка, состоящей из стволовых клеток.
Высокая скорость роста, развитие воспалительных и некротических очагов вокруг опухоли;
Невозможность определить тип изменений скрытое развитие канцерогенеза в толще стенки желудка;
Отсутствие четких границ опухоли, рост происходит по типу диффузного пропитывания стенок желудка;
Быстрое образование метастазов в регионарных лимфоузлах и отдаленных органах: метастазирование достигает 90% всех случаев низкодифференцированного онкогенеза.
Особое значение для раннего выявления заболевания имеет онконастороженность и внимательность врача общей практики. Диагностика проводится поэтапно и включает в себя физикальные, инструментальные и лабораторные методы.
Диагностика начинается с клинического осмотра, пальпации и аускультации.
На ранних стадиях рака желудка она позволяет идентифицировать отдаленные признаки заболевания по состоянию кожного покрова, цвету, влажности, температуре, болезненности, в том числе в области живота.
При аускультации сердца боль в области груди – частая жалоба больного. Следует исключить шумы стеноза и плеска, не характерные для патологий сердечно-сосудистой системы. При пальпации брюшной стенки на ранних стадиях заболевания изменения отсутствуют, а на поздних можно обнаружить уплотнения под кожей в области эпигастрия.
Используются методы контрастной рентгенодиагностики, а также эндоскопия.
Рентгенодиагностика. Является косвенным методом, помогает быстро определить наличие патологии по характеру рентгеновской тени.
Врач-рентгенолог принимает во внимание следующие изменения на негативном снимке, где плотное – это светлые участки, а рыхлое – это темные участки:
Локальное изменение (утолщение, складчатость) стенки;
Дефекты разной величины в виде наполненных участков на контуре внутренней стенки при полиповидных формах рака желудка;
Уплотнения, снижение эластичности ткани желудка;
Ниши с зоной инфильтрации и складчатость стенок слизистых оболочек;
Деформации в виде оттеснения участков стенок вокруг опухоли или пропитывания тканей стенок желудка;
Снижение перистальтики (определяется не всеми методами).
Современные методы рентгенодиагностики позволяют косвенно, по характеру затемнений, выявить до 85% изменений стенок желудка. Более ценный метод диагностики онкологи желудка – эндоскопия.
Ценность повышается при получении биоптата из различных участков стенки желудка для гистологического и цитологического исследования. Цветная визуализация стенок органа помогает выявить минимальные отклонения от нормы по характеру цвета внутренних стенок, толщине складок, наличию перистальтики желудка и очагов кровоточивости, по форме дефекта стенки (приподнятый, подрытый, углубленный).
Окрашивание помогает определить участки метаплазии и других ранних патологий, не видимых невооруженным глазом;
Обработка препаратами, избирательно накапливающимися в клетках опухоли, при лазерной подсветке помогает определить измененный участок по флуоресценции;
Эндоскопия с насадками для оптического увеличения помогает определить изменения стенок желудка на клеточном уровне;
Эндоскопы с ультразвуковыми насадками – сочетание метода УЗИ и визуализации;
Относительно новый метод – введение в желудок неуправляемой видеокапсулы, которая в режиме реального времени показывает обзорную не прицельную картинку стенки желудка.
Неприятные ощущения у пациента при заглатывании трубки относительно большого диаметра. Обычно это сопровождается рефлекторным рвотным рефлексом, который предотвращают с помощью лекарственных препаратов (деприван, церукал);
Сложность дифференциации доброкачественных и злокачественных образований.
Поэтому эндоскопию обычно сочетают с электрокоагуляцией новообразований на стенках желудка.
На основании гистологического и цитологического исследования в лаборатории с высокой степенью достоверности определяется гистологический тип опухоли. Общая закономерность: опухоли, расположенные ближе к кардиальной части (вход в желудок), с большей вероятностью обладают свойствами злокачественности.
УЗИ-диагностика. Проводят в трех основных вариантах:
Снаружи, через брюшную стенку;
Снаружи, после заполнения желудка дегазированной жидкостью;
Изнутри, с помощью эндоскопического зонда.
Лапароскопия – второй дополнительный метод диагностики рака желудка. Эту методику используют для определения операбельности опухоли и наличия метастаз. Лабораторное исследование биологических жидкостей применяется с целью уточнения состояния больного перед операцией. В последние годы используют методы определения онкозаболевания с помощью онкомаркеров.
Указанные выше методы используются для дифференциации рака от менее опасных или предшествующих раку заболеваний, в том числе:
Атрофических форм гастрита;
Инфекционных заболеваний со сходными симптомами (сифилиса, туберкулеза желудка, амилоидоза);
Болезней нижних отделов пищевода (сужения, ахалазии – неполного расслабления сфинктера ближе к желудку).
Выбор тактики лечения определяется стадией канцерогенеза и обсуждается на консилиуме с участием специалистов нескольких врачебных специальностей. Основной метод лечения опухоли ранних стадий – хирургическое удаление в сочетании с адъювантной и неадьювантной химиотерапией. Методы лечения поздних стадий являются паллиативными и симптоматическими.
Все больные условно подразделяются на три группы:
Первая – пациенты имеют ранние стадии (больные с карциномой in situ и первой стадией);
Вторая – пациенты с операбельной местно распространенной стадией (соответствуют больные до III стадии);
Третья – пациенты с неоперабельной стадией генерализованного рака желудка (соответствуют больные IV стадии, имеющие тяжелые сопутствующие симптомы или вовлечение в онкопроцесс жизненно важных органов и систем).
Иногда неоперабельными признаются даже больные с ранними формами онкологии, например, при поражении опухолью жизненно важных частей организма или невозможности проведения операции по другим причинам.
Наибольшая вероятность полного выздоровления (до 90% при пятилетней выживаемости) без значительных последствий для организма у первой группы больных. Прогноз внутри второй группы имеет значительный разброс, ввиду множества нюансов этой стадии болезни. Минимально благоприятный прогноз у больных последней, третьей группы. В этом случае следует говорить о продлении и улучшении качества жизни пациентов в период болезни.
Больным, за исключением некоторых категорий, перед операцией показана лапароскопическая диагностика с целью исключения метастазирования на сальнике и в брюшине.
В зависимости от стадии заболевания, клинического состояния больного и размера опухоли может быть назначена операция с минимальным вскрытием брюшной стенки – эндоскопическая резекция. Существует несколько вариантов – выбор за врачом.
Возможные осложнения эндоскопической резекции:
Послеоперационные боли – купируются лекарственными средствами или дозированным облучением;
Прободение (полное, частичное) стенок желудка – ликвидируется физическими методами воздействия;
Послеоперационное кровотечение – купируется физическими методами и фармацевтическими препаратами.
Упрощенный вариант вмешательства – прижигание новообразований электротермическим или лазерным воздействием на стенки желудка.
Проводится при отсутствии абсолютных и относительных противопоказаний. В случае невозможности выполнения резекции решается вопрос о проведении химиотерапии или применении лучевого воздействии на опухоль с целью уменьшения канцерогенеза перед дальнейшей операцией.
При показаниях к операции поводится предоперационная подготовка, которая состоит из ряда манипуляций, направленных на стабилизацию состояния больного.
Планирование алгоритма операции включает в себя выбор:
Доступа к опухоли в период операции;
Объема хирургического вмешательства в орган;
Тактики удаления пакетов лимфатических узлов;
Способа реконструкции органа.
Важным этапом лечения является послеоперационное восстановление, включающее в себя наложение дренажных трубок для отвода экссудата. Больным при отсутствии осложнений позволяют садиться в первые сутки, а ходить – уже на вторые сутки после операции.
Противопоказаниями к полостной операции при раке желудка являются нарушения:
Гемодинамики в виде нестабильности артериального давления и ДВС-синдрома;
Ритма дыхания (дыхательные аритмии).
Плановые послеоперационные мероприятия:
Послеоперационное обезболивание, с первых дней;
Стимуляция кишечной перистальтики, на третьи сутки;
Энтеральное (через зонд и если необходимо) питание специальными смесями, с первых дней;
Антибиотикотерапия в виде четырех- или шестидневного курса;
Введение лекарственных веществ, снижающих вязкость крови (по показаниям).
Все манипуляции проводятся под наблюдением врача. Имеются ограничения и противопоказания. Необходимость дополнительных лечебных мероприятий определяются индивидуально. Снятие швов – не ранее, чем через 7 дней после вмешательства.
Хирургического вмешательства для полного излечения рака желудка обычно недостаточно. Больного длительное время наблюдают с целью определения клинической динамики. В этот период назначают химиотерапию для ликвидации скрытых локальных очагов вторичного канцерогенеза.
Химиотерапия оказывает общее негативное воздействие на организм. Применение её оправдано только при реальной возможности повышения шансов на выздоровление или хотя бы улучшение качества жизни пациента.
Адъювантная химиотерапия: термин »адъювантная» означает усиление или дополнение. То есть, этот вид применяют после хирургического вмешательства, в отличие от неадьювантной химиотерапии, которую применяют до вмешательства с целью уменьшения размеров опухоли перед операцией. В последние годы отношение к адъювантному воздействию изменилось. Ранее этот метод химиотерапии при раке желудка считался не эффективным.
Такое лечение проводится в виде полихимиотерапии (воздействия несколькими препаратами) двумя-тремя курсами с различными интервалами. Применяют фармацевтические цитостатики в различных сочетаниях: Доксорубицин, Этопозид, Цисплатин, Фторурацил, Митомицин, Цисплатин и другие.
Паллиативная химиотерапия. Ещё один вид терапии, которую применяют, когда невозможно частичное или тотальное удаления желудка и пораженных лимфатических узлов.
Осложнения после химиотерапии неизбежны. Цитостатики подавляют рост злокачественных клеток.
Но вместе с тем развиваются побочные эффекты в виде токсикозов, сопровождаемых:
Восстанавливаемым выпадением волос;
Токсическим поражением печени;
Подавлением кооперации гуморального и клеточного иммунитета.
Обычно эти явления полностью устраняются в ходе восстановительного лечения.
Болезнь сопровождается потерей организмом больших объемов жидкости после многократной рвоты и желудочных кровотечений. При раке больные жалуются на снижение аппетита из-за потери вкусовых и обонятельных ощущений, болей и других причин.
Соки, особенно с мякотью, практически всегда полезны для больных, особенно если у отсутствуют отеки. Рекомендованное потребление жидкости – до 2 литров в сутки. Кроме соков можно пить молоко, кисломолочные продукты, чаи, компоты, морсы.
Соки целесообразно употреблять свежевыжатыми, с мякотью, из:
овощей (морковь, свекла, томаты, капуста, сельдерей, болгарский перец, салатных листьев);
Свекольный сок: о чудесах свеклы и её применении при раке читайте здесь
В качестве сырья для приготовления соков лучше использовать местные плоды, имеющие привычный для больного набор нутриентов.
Кислых – повысить кислотность, так как стенки желудка снижают выработку соляной кислоты, а также снизить потребность в поваренной соли и повысить порог рвотного рефлекса. Кисло-сладкие соки обладают лучшим тонизирующим эффектом;
Сладких – они должны насыщать организм витаминами, минералами, не перевариваемой клетчаткой, которая содержится в мякоти и необходима для улучшения перистальтики. Слишком сладкие соки лучше разбавлять водой;
Слабо-горьких – например, из капусты, репы или грейпфрута для стимуляция аппетита и перистальтики.
После согласования с лечащим врачом, количество жидкостей, особенно в виде освежающих соков и кисломолочных напитков:
увеличивают во время курсового приема химиотерапевтических средств, при обезвоживании, поносах и рвоте;
уменьшают при отеках, скоплении асцитной жидкости в плевральной и брюшной полости.
После курсового лечения рака желудка химиотерапией некоторым больным показано вместо сока принимать до еды до 20-30 мл столового вина. Небольшое количество вина обладает стимулирующим и тонизирующим эффектом, повышает иммунитет и успокаивает.
Жидкость необходима человеку для выведения продуктов обмена веществ из организма, улучшения питания тканей, улучшения самочувствия и повышения иммунитета.
Лечебное диетическое питание при раке желудка выполняет следующие задачи:
Предотвращает потерю массы тела за счет сбалансированного питания;
Повышает переносимость агрессивного противоопухолевого лечени и снижает риск послеоперационных осложнений;
Нормализует метаболизм и минимизирует его нарушения;
Повышает и поддерживает устойчивость организма к физическим нагрузкам;
Поддерживает иммунитет, предупреждает инфекции, в том числе медленные, развивающиеся на фоне иммунодефицита;
Ускоряет восстановительную активность тканей организма после частичной или тотальной резекции желудка;
Улучшает качественные показатели жизни.
Принципы лечебного питания при раке желудка:
Методы приготовления пищи – отваривание, запекание, тушение;
Режим питания больных – четыре-шесть раз в день;
Индивидуальный подход в питании – с учетом энергетических затрат и особенностей метаболизма введение в рацион белков, в том числе животного происхождения, жиров, углеводов и жидкостей производится постепенно.
Коррекция питания с учетом этапов лечения – проводится с целью снижения побочных эффектов противоопухолевой терапии.
Предложено три варианта диеты для больных раком желудка с учетом особенностей обмена веществ и массы тела.
– организация питания больного с нормальной массой тела при отсутствии выраженных нарушений обмена веществ:
Энергетическая ценность – не выше 2400 килокалорий в сутки;
Общее количество белка – 90 граммов, в том числе животного – 45 граммов;
Общее количество жиров – 80 граммов, в том числе растительных – 30 граммов;
Общее количество углеводов – 330 граммов.
– организация питания больного с выраженным дефицитом массы тела, истощением, с видимыми нарушениями обмена веществ, а также после операций, химио- или лучевой терапии:
Энергетическая ценность – не выше 3600 килокалорий в сутки;
Общее количество белка – 140 граммов, в том числе животного – 70 граммов;
Общее количество жиров – 120 граммов, в том числе растительных – 40 граммов;
Общее количество углеводов – 500 граммов.
– для больных с критическим снижением массы тела и лабораторно подтвержденным нарушением выделительной функции почек и печени:
Энергетическая ценность – не выше 2650 килокалорий в сутки;
Общее количество белка – 60 граммов, в том числе животного – 30 граммов;
Общее количество жиров – 90 граммов, в том числе растительных – 30 граммов;
Общее количество углеводов – 400 граммов.
Проводят работу, включающую в себя общие мероприятия: повышение уровня медицинских знаний населения, информирование о причинах рака желудка.
Разъяснения опасности онкозаболеваний и повышение настороженности людей;
Описание алгоритма действий в случае обнаружения первых признаков рака желудка;
Популяризация здорового образа жизни.
Работу в этом направлении проводят в группах риска. Она состоит из мероприятий по профилактике и лечению предраковых заболеваний.
Необходимо проводить терапию в отношении бактерий Helicobacter pylori до развития предраковых изменений в организме. Этот вид бактерий является этиологическим фактором 71-95% всех случаев рака желудка.
В группу риска включают людей, имеющих в анамнезе:
Длительный период работы на вредных и химических производствах;
Хроническую недостаточность выработки соляной кислоты в желудке;
Обширный атрофический гастрит с пониженной секрецией соляной кислоты;
Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
Продукты, которые никогда не едят диетологи
100% лечение рака 4 стадии — современные достижения медицины!
В народной медицине имеется много рекомендаций и рецептов лечения рака с применением, в основном, целительных качеств растений. Растения, которые используются в народной медицине для лечения рака, способны сдерживать рост новообразований, уничтожают поражённые клетки и позволяют расти здоровым клеткам.
В структуре онкозаболеваний это одна из самых распространенных патологий. В основе рака легких лежит злокачественное перерождение эпителия легочной ткани и нарушение воздухообмена. Заболевание характеризуется высокой летальностью. Основную группу риска составляют курящие мужчины в возрасте 50-80 лет. Особенность современного.
Рак молочной железы – это самое распространенное онкологическое заболевание у женщин. Актуальность заболевания возросла в конце семидесятых годов прошлого столетия. Болезнь характеризовалась преимущественным поражением женщин в возрасте старше пятидесяти лет.
Рак шейки матки (цервикальный рак) – вирусозависимое онкогинекологическое заболевание. Первичная опухоль – это перерожденная железистая ткань (аденокарцинома) или плоскоклеточный рак эпителия детородного органа. Болеют женщины от 15 до 70 лет. В возрасте от 18 до 40 лет заболевание является значимой причиной ранней смерти.
Рак кожи – это заболевание, получающее свое развитие из многослойного плоского эпителия, представляющее собой злокачественную опухоль. Чаще всего он появляется на открытых участках кожи, весьма возникновение опухоли на лице, больше всего подвержены нос и лоб, а также уголки глаз и уши. Тело подобные образования «не любят» и образуются.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
источник