Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дискомфорт, боль и тяжесть в правом боку заставляют задуматься об источнике этих ощущений. Чаще всего подобными проявлениями дают о себе знать некоторые гастроэнтерологические заболевания.
Регулярно возникающие неприятные ощущения тяжести и боли с правой стороны тела могут возникать по нескольким причинам. Характер таких проявлений зависит от их происхождения.

Возникают они из-за того, что высокая нагрузка активизирует кровоток. Печеночные вены переполняются, провоцируя распирание и тяжесть в области печени. Ее фиброзная оболочка имеет множество нервных окончаний и болевых рецепторов. Растягиваясь, она вызывает боль.
СОВЕТ! После того, как кровоток нормализуется, симптомы сразу прекращаются.
Боль после еды, отрыжка и вздутие могут появляться при потреблении большого количества спиртных напитков или жирной пищи, сильно насыщенной пряностями. Причины таких симптомов – сбой в работе печени, желчного пузыря, органов ЖКТ, которые возникают в результате переедания и употребления алкоголя.
Если регулярно болит правый бок, причина, скорее всего, кроется в патологических изменениях внутренних органов. Проявление неприятных болезненных ощущений, в этом случае, бывает двух видов — постоянным вялотекущим или периодическим острым. Есть множество заболеваний, которые могут стать причиной тяжести в правом боку или подреберье.
Возникшее чувство распирания, тяжесть и болевой синдром в области печени и правом подреберье могут быть признаками серьезных проблем в печени и сопутствующих органах. Вызывать подобные симптомы могут:
1. Проблемы с желчным пузырем и желчными протоками:
Для таких патологий характерна тошнота и спазматические боли.
2. Негативные процессы в печени:
- Гепатиты всех форм;
- Фиброзное изменение тканей;
- Цирроз;
- Туберкулез;
- Тромбоз или свищи вен;
- Абсцессы;
- Доброкачественные и злокачественные опухоли;
- Паразитарные инфекции;
- Врожденные аномалии;
- Аутоиммунные заболевания;
- Травмы печени.
В основном, заболевания печени имеют вирусную или физиологическую природу. Вследствие их развития образуется застой желчи, нарушается функциональная деятельность органа. Полный отказ его приводит к летальному исходу.
Все негативные процессы в печени имеют похожие симптомы. К ним относятся боль под ребрами, которая чаще всего локализуется спереди, горечь во рту. Если причина дискомфортных ощущений кроется в болезнях печени, это можно выяснить при пальпации. Больной орган обычно увеличен в размерах.
Патологические изменения в тканях печени могут иметь бессимптомное течение. Ярко выраженные признаки появляются чаще при хронических формах или при остром течении болезни.
Некоторые болезни желудочно-кишечного тракта могут иметь течение, вызывающее неприятные симптомы в правом боку. Они могут выражаться как ощущение вздутия, тяжесть под правым ребром, опоясывающая боль вокруг всего подреберного пространства (характерна для воспаления поджелудочной железы).
К таким заболеваниям относятся:
- Диспепсия;
- Гастрит;
- Дисбактериоз;
- Кишечный колит;
- Энтероколит;
- Панкреатит;
- Глистные инвазии.
Болезни желудочно-кишечного тракта имеют симптоматику, схожую с признаками печеночных патологий. Чтобы точно определить, что именно вызывает тяжесть и боли, нужна специальная диагностика.
В случаях, когда длительный дискомфорт, тяжесть в правом боку и болевой синдром локализованы сзади, можно заподозрить наличие патологий в почках.
Такие симптомы бывают у следующих болезней:
- Мочекаменная болезнь;
- Пиелонефрит;
- Острый верхний паранефрит;
- Рак почки и правого надпочечника.
Самые частые симптомы при почечных негативных процессах – это острая боль и чувство раздувания в правом боку.
Различные неврологические дисфункции могут провоцировать симптомы, похожие на признаки болезней печени. Грудинно-поясничные дегенеративные изменения характеризуются наличием тянущих или спазматических болей. Также может возникнуть чувство сдавленности, тяжести и жжение справа, чаще со спины. Обычно тяжесть в правой стороне тела провоцирует межреберная невралгия, симптомы которой похожи на холецистит.
Одной из причин тяжести с правой стороны тела могут стать стресс и повышенная нервная активность, которые дают толчок к развитию различных заболеваний.
Хроническая венозная гиперемия при фиброзе, и коллатеральное венозное полнокровие при циррозе печени, возникающие при сердечной недостаточности. Так как происходит сдавливание сосудов узловыми образованиями пораженной печени, кровь скапливается в органе. Он расширяется, вызывая неприятное чувство тяжести и разбухания.
В III триместре беременности размер матки увеличивается настолько, что остальные органы находятся под постоянным давлением. Из-за этого может возникнуть постоянная ноющая боль и тяжесть.
Сахарный диабет, поражающий многие органы, является одной из причин тяжести и болей в печени и почках.
Для всех заболеваний печени, почек и ЖКТ свойственны тошнота, рвота, нарушения стула. В стадии обострения может повышаться температура, появляться обильная потливость. Как местная реакция, может выступить сыпь.

При помощи комплексного обследования врач определит, поражение какого органа вызывает симптомы и поставит диагноз, выявив патологию. В диагностику входят лабораторные исследования крови, мочи, образцов тканей, взятых при помощи биопсии. Также необходимы инструментальные и аппаратные диагностические методы. УЗИ, КТ, МРТ позволяют не только поставить диагноз, но и точно локализовать место развития негативного процесса.
Чем быстрее вы обратитесь к врачу, тем меньше вероятность перерастания заболевания в хроническую форму.
Комплекс лечебных мер назначается только после установления источника патологии. В зависимости от вида и степени тяжести, оно может быть:
- Медикаментозным, с применением лекарственных препаратов;
- Физиотерапевтическим;
- Оперативным.
Заниматься самолечением ни в коем случае нельзя. Прием препаратов без назначения врача может усугубить состояние или вызвать токсическое осложнение, особенно при патологиях печени.
Для поддержания организма в период реабилитации, назначают профилактическое или поддерживающее лечение. Народные средства и фитотерапия, используемые параллельно с другими видами терапии, повышают эффективность лечения.
Можно самостоятельно готовить отвары и чаи, соблюдая все требования и рецептуру. Также есть уже готовые травяные сборы и бальзамы, которые можно приобрести в аптеке. Средства народной медицины не должны содержать в составе алкоголь.
В период обследования и лечения, а также после них, необходимо придерживаться правильного питания. Некоторые заболевания подразумевают использование специальных диет (стол №5, 9). Употребление маринованных, острых и жареных продуктов в период течения заболеваний недопустимо. К профилактическим мерам можно отнести периодическое употребление витаминно-минеральных комплексов и гепатопротекторов.
При болезнях печени употребление алкоголя строго не рекомендуется. Спиртные напитки усугубляют патологии и могут привести к развитию неизлечимого цирроза, который является необратимым и смертельным заболеванием.
Тяжесть в правом боку редко бывает спонтанной. Она появляется как первый симптом некоторых болезней и является сигналом об имеющихся в организме нарушениях. При ее появлении, даже если этот симптом безболезненный, стоит обратиться к специалисту и предотвратить вероятные осложнения.
- Увеличена печень — что это значит? Причины, лечение и диета
- Симптомы и лечение фиброза печени, степени заболевания и прогноз
- Симптомы и последствия травмы печени: разрыва, ушиба и ножевого ранения
- Что такое опухоль Клацкина (холангиокарцинома)? Причины болезни, диагностика и лечение
Значительную роль в работе организма играет уникальный орган – печень. При нездоровом образе жизни первый удар на себя принимает именно она. Для того чтобы защитить его, необходимо за ним правильно ухаживать. Где же расположена в организме человека печень? Она расположена в правом боку – от верхнего подреберья до края нижнего – орган, как жизненно важный, защищен ребрами.
Этот орган человека имеет стандартные размеры: верхняя часть между сосками равна 20 – 22 см. Правая часть спереди тоже 20 – 22 см, левая – 15 – 16 см. Размер правой стенки в наиболее широком месте колеблется от 6 до 9 см. Масса органа доходит до 1,5 кг.
Клетки печени – это фильтр, очищающий кровь организма человека от токсинов и шлаков. Большая нагрузка на орган происходит тогда, когда человек:
- невоздержан при употреблении спиртных напитков;
- употребляет табак;
- питается нездоровой пищей, а также солеными, жирными и жареными продуктами;
- принимает сильнодействующие препараты из-за хронических болезней.
Возникают боли в области печени, если условия работы человека далеки экологических стандартов, а также при механических повреждениях органа. Здесь большое значение имеет правильная осанка. Часть органа находится в правом нижнем подреберье и она будет сжимать другие внутренние органы, если позвоночник человека, занимающегося сидячим трудом, будет скрючен. Из-за скопления желчи возникнут боли, тошнота, интоксикация.
Организм человека так устроен, что своеобразное расположение печени не всегда позволяет понять: появившиеся в правом боку боли – это действительно боли в области печени? Зная признаки заболевания этого органа, можно с уверенностью сказать, болит ли печень или какой-то другой орган.
Вот первые признаки и симптомы, которые помогут понять, что поражен именно этот орган:
- колющие либо ноющие боли в районе подреберья справа;
- неприятная отрыжка с запахом несвежего яйца;
- появление сыпи и зуд кожных покровов;
- желтый цвет глазных склер и пожелтение кожи;
- тяжесть в правом боку после приема жирной и острой пищи;
- вспышки резкой боли;
- необоснованная усталость и постоянная слабость, даже после отдыха.
Если обратить внимание на вышеперечисленные признаки, становится понятно, как болит печень.
Одним из ярких симптомов при некоторых болезнях печени являются признаки желтухи – пожелтение кожи и глазных яблок. Незначительное или яркое проявление признаков этой болезни должно насторожить человека. Боли в области печени, неприятные ощущения в подреберье и правом боку, должны насторожить. Для определения характера болей необходимо обратиться к медикам. При продолжительном заболевании печени симптомы могут сгладиться, и диагностирование затруднится. Но прятаться за этими симптомами могут другие заболевания: панкреатит, почечная колика, холецистит, заболевание желудочных протоков.
Так как боли в правом подреберье далеко не всегда являются показателем заболевания печени, необходимо сдать анализы на печеночные показатели, потому что на основании только жалоб пациента диагностировать заболевание нельзя. Тогда установить диагноз будет довольно просто.
Если у вас болит за грудиной справа, то это, возможно, признаки заболевания печени. Прислушайтесь к своему организму и вы поймете, как болит печень.
Возможно, звучит необычно, но острые заболевания сопровождаются именно тупыми болями в подреберье. К примеру, хронический гепатит, в процессе которого здоровые клетки замещаются солевыми и кальциевыми отложениями, протекает вяло и незаметно.
Если вовремя не заметить признаков хронического гепатита, и не начать своевременного лечения, то это может привести к:
При диагнозе «жировая дистрофия печени» появляются следующие симптомы:
- тупые слабые боли в районе подреберья;
- резкая потеря веса;
- тяжесть в правом отделе грудной клетки;
- слабость.
Часто за болевыми ощущениями скрываются боли в желчном пузыре. В таких случаях, во время приступа болевые симптомы похожи на печеночные боли. К сожалению, незнание этого иногда приводит к летальному исходу.
Несвоевременное выявление симптомов заболевания, отсутствие необходимого лечения, в результате приводят к заболеваниям, которые могут спровоцировать летальный исход.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Во избежание этого необходимо воспользоваться медицинской помощью, особенно при:
- обильной рвоте желчью;
- острой боли в районе печени;
- при пожелтевших глазах и коже;
- при появлении сосудистых «звездочек» на коже;
- при повышенной температуре на фоне печеночной боли.
- 1 Симптомы, которые указывают на болезнь печени
- 2 Причины пульсирующей боли в области печени
- 3 Диагностика нарушений
- 4 Терапия и восстановление
Неприятные и пульсирующие боли в области печени являются признаком увеличения самого органа и натяжения его стенок, поскольку болевые рецепторы расположены в тканях капсулы, а не внутри органа. Чем больше увеличивается печень, тем интенсивнее становится пульсация и боль. Помимо этого, печень пульсирует из-за возможной причины внешнего давления желчного пузыря, из-за воспаления аппендикса или наличия межреберной невралгии.

Печень расположена справа под диафрагмой и участвует в 500 видах деятельности. Поэтому когда возникает «проблема», наша железа может отреагировать пульсацией. Встречаются болезни, которые тщательно маскируются на раннем этапе, поэтому пульсация, чувство «шевеления», спазмы в области печени помогут вовремя распознать нарушения. Почему возникает чувство, будто что-то шевелится или дергается? Выделяют два случая:
- Эхинококкоз — размножение и паразитирование ленточного червя (эхинококка), вызывает ощущение, что в печени что-то шевелится.
- Нарушение перистальтики кишечника. Когда раздувается кишечник, каждый находящийся рядом орган начинает «шевелиться». Печень в том числе. Кишечник может раздуваться от повышенного газообразования, вследствие принятия нездоровой пищи.
Кроме вышеперечисленных симптомов, можно добавить еще несколько, при которых понадобится медицинское вмешательство:
- Спазмы в правом боку. Симптом, указывающий на несколько проблем, важно правильно определить характер боли. Резкие приступы боли, чередующиеся с затиханием — симптом желчной колики, когда канал желчи закупорен камнем, разрыв кисты, абсцесс, приступ панкреатита, аномалия или аппендицит. Острая боль признак дискинезии желчевыводящих путей, и типичный признак желчнокаменной болезни и печеночной колики. Ноющая боль типична для аномалии железы или болезни, которая бессимптомно развивалась длительное время. Пульсирующая боль — пульсация самой печени, которая при синхронной работе с сердцем указывает на проблемы с сердечным клапаном.
- Гипертермия, одновременно с болью под ребрами.
- Частая рвота с примесями желчи.
- Кожа и глаза приобретают желтизну.
- Проявляются «сосудистые звездочки» по всему телу.

Внешне печень покрыта защитной оболочкой, которая имеет интересную структуру в виде защитной соединительной ткани. В этой ткани находятся болевые рецепторы. Рецепторы реагируют пульсирующей болью в таких случаях:
- длительные застойные процессы в нашей железе;
- рост органа, что провоцирует
- растяжение капсульной ткани;
- воспалительный процесс желчного пузыря или хронический холецистит;
- симптомы, которые относятся к кардиальному циррозу и гепатиту.
Синхронная (передаточная) пульсация — пульсирование органа одновременно с работой сердца, предупреждает о нарушении работы клапанов сердца, а именно аортального и трехстворчатого.
Отметим, чтобы заметить пульсирующий орган, его не нужно пальпировать (ощупывать). Пульсирующие спазмы в правом подреберье часто указывают на редкую болезнь — аневризма печеночной артерии. Долго думать о причинах пульсирующей боли не стоит и лучше не откладывать прием у терапевта в долгий ящик.
Лечение печени проходит в стационаре, но перед этим пациенту назначат сдать ряд анализов, чтобы установить правильный диагноз:
- биохимический анализ крови;
- анализ желчи;
- пройти ультразвуковое исследование брюшной полости;
- иногда дуоденальное зондирование.
Несмотря на то, что печень уязвима для болезней, она легко восстанавливается. Если болезнь еще не приняла хроническую форму, необходимо позаботиться о здоровом образе жизни:
- придерживаться нормального
 Восстановление побаливающей печени потребует здорового рациона питания, физической активности, исключения вредных привычек.
Восстановление побаливающей печени потребует здорового рациона питания, физической активности, исключения вредных привычек.рациона питания (не изводить организм голодом);
Если избежать более серьезного заболевания не удалось, то врач применит медикаментозную терапию, которая, при своей эффективности, все же оставит негативный след. Ведь не все составляющие лекарств «щадят» нашу железу. Чтобы ликвидировать болевые ощущения в районе печени, пропишут некоторые обезболивающие средства. Чтобы обеспечить эффективность медикаментозного лечения, больной должен соблюдать строгую диету, которая уменьшит чувство тяжести и «шевеление» в правом боку. Основами такой диеты являются:
- низкое потребление жиров и холестерина, повысить количество употребления белка и углеводов;
- чаще кушать молочные продукты;
- ввести в рацион легкие супы с крупами;
- вареное мясо и рыба обеспечат теми самыми белками, которые необходимы печени;
- больше овощей и фруктов;
- избегать кондитерских изделий, острых и соленых блюд, консервы, кофе.
В целях профилактики врачи рекомендуют периодически очищать печень от токсинов и шлаков, чтобы обеспечить нормальный обмен веществ и обеспечить клетки печени полезными восстанавливающими компонентами. Рецепт простой: в кастрюлю засыпаем стакан овса и немного сухих листьев брусники или березовых почек. Заливаем водой (4 л) и оставляем настаиваться один день в прохладном месте. Далее делаем отвар из шиповника, кукурузных рыльцев и травы спорыша, даем настояться час. Смешиваем два настоя вместе и принимаем две недели за полчаса до приема пищи.
источник
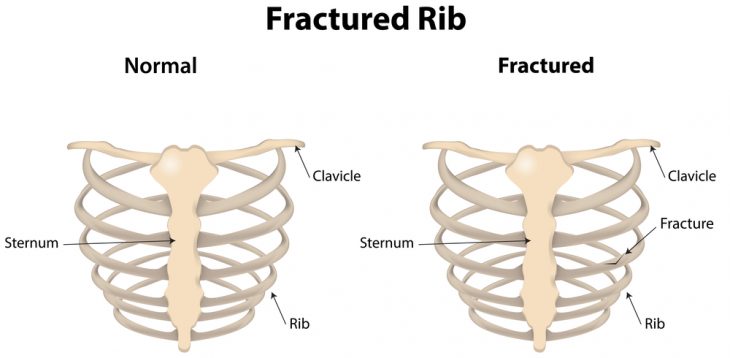
Перелом ребра вызывается физическим воздействием на грудную клетку. По данным статистики такие травмы наблюдаются у 70% людей, обращающихся к травматологу по поводу подозрения на повреждение грудной клетки, и у 16% пациентов с переломами. Чаще нарушается целостность IV-VII ребра и этот факт объясняется тем, что в области их расположения нет корсета из мышц, который защищает остальные ребра, и они не обладают такой гибкостью как нижерасположенные.
Тяжесть травм ребер во многом зависит от разновидности перелома и наличия повреждений окружающих его тканей и органов. Почти в 60% случаев такие травмы сопровождаются поражениями легких, плевры, пищевода, печени, сосудов и сердца. Они являются наиболее тяжелыми и могут вызывать летальный исход. Опасными считаются и такие переломы, которые сопровождаются нарушением целостности нескольких ребер или множественными разломами. В таких случаях вероятность развития тяжелых осложнений значительно увеличивается. Простые травмы ребер обычно срастаются самостоятельно и не представляют опасности для здоровья и жизни больного.
Повреждения ребер чаще наблюдаются у взрослых (особенно у пожилых людей), т. к. детская грудная клетка более эластична и менее подвержена таким травмам. В этой статье мы ознакомим вас с причинами, разновидностями, симптомами, способами оказания первой помощи пострадавшему, методами лечения переломов ребер и особенностями постельного режима и сна при таких травмах.
В зависимости от наличия повреждений кожи перелом ребер может быть:
- открытым – костные отломки нарушают целостность кожи и мягких тканей;
- закрытым – костные отломки располагаются в толще мягких тканей и не повреждают кожу.
В зависимости от степени повреждений костной ткани перелом ребра может быть:
- полным – кость повреждается по всей толщине;
- поднадкостничным – повреждается костная ткань ребра;
- трещина – повреждается только ткань реберной кости, а перелом отсутствует.
По количеству разломов переломы ребер могут быть:
- единичными – повреждается одно ребро;
- множественными – повреждается несколько ребер.
По месту локализации переломы ребер могут быть:
- односторонними – нарушение целостности одного или нескольких ребер происходит с одной стороны грудной клетки;
- двухсторонними – повреждаются ребра правой и левой стороны грудной клетки.
Окончатый перелом — повреждение ребра в двух местах, в результате чего образуется подвижный костный отломок.
В зависимости от расположения костных отломков перелом ребра может быть:
В зависимости от состояния реберных костей специалисты выделяют два типа переломов ребер. К первому типу относят повреждения здоровых костей, вызванные механическими травмами. Второй тип повреждений ребер относят к патологическим переломам, которые провоцируются изменениями в костях, возникающих при различных заболеваниях и минимальных механических воздействиях.
Первый тип переломов ребер вызывается следующими травмами:
- дорожно-транспортные происшествия;
- удар по грудной клетке (драка, удар тупым предметом);
- падение с высоты;
- сдавление грудной клетки;
- спортивные травмы;
- огнестрельные ранения.
Второй тип переломов вызывается минимальным механическим воздействием на ребра при следующих заболеваниях:
Выраженность и характер симптомов при переломах зависит от области их локализации, тяжести и наличия травм рядом расположенных органов.
После травмы в области поврежденного ребра появляется тупая боль, усиливающаяся при глубоком вдохе или кашле. Она вызывается раздражением костными отломками нервных окончаний плевры и межреберных мышц. При переломах расположенных на передней части грудной клетки ребер боли более интенсивные, а при повреждении расположенных на задней части грудной клетки реберных костей болезненные ощущения менее выражены, т. к. во время дыхания они двигаются меньше и их отломки почти не смещаются.
Для уменьшения болей пострадавший пытается занять такое положение, которое минимизирует движения в грудной клетке. Обычно больной наклоняется в сторону сломанных ребер или охватывает руками грудную клетку.
Этот симптом тоже взаимосвязан с болью. Из-за ее усиления при глубоком вдохе больной пытается дышать так, чтобы грудная клетка двигалась минимально. При этом со стороны перелома грудная клетка отстает в дыхании.
При некоторых попытка вдохнуть у больного появляется интенсивная боль, и дыхание становится прерывистым.
Кожа над поломанным ребром становится отечной. При механическом воздействии на кожных покровах появляются гематомы.
Изменение формы груди появляется при повреждении нескольких ребер. Особенно хорошо этот симптом заметен у худощавых людей – при осмотре выявляется не только легкая деформация, но и «стирание» межреберных промежутков.
При множественных переломах без смещения или переломах с большим количеством отломков появляется хруст или специфический звук, соприкасающихся при трении костей.
Характер симптомов при осложненных повреждением внутренних органов переломах ребер зависит от сопутствующих травм органов. Кроме симптомов, характерных для неосложненного перелома, у пострадавшего появляется учащенный пульс, резкая бледность (иногда с цианозом).
Кроме вышеописанных признаков у больного появляются:
- травмы легкого – у пострадавшего развивается подкожная эмфизема, сопровождающаяся резким нарушением дыхания и попаданием воздуха под кожу, при кашле из дыхательных путей появляется кровь;
- повреждения аорты – массивная кровопотеря приводит к гибели пострадавшего на месте происшествия (такие травмы наблюдаются редко и обычно при сочетанном переломе ребер и позвоночника или при ударе и сжатии грудной клетки с образованием множественных левосторонних переломов);
- повреждения сердца – чаще наблюдаются при сочетанном переломе грудины и ребер, могут приводить к смерти больного (немедленной, в первые часы или дни) или ушибам сердца, которые значительно осложняют последующую жизнь больного, вызывая хроническую коронарную недостаточность и дистрофический кардиосклероз (летальность в таких случаях составляет до 70%);
- повреждения печени – массивная кровопотеря приводит к смерти (каждый второй пострадавший умирает через 2 часа после такой травмы).
Травмы легкого при переломах ребер наблюдаются чаще. В зависимости от их тяжести они могут приводить к развитию следующих осложнений:
- Пневмония. Резкое ограничение движений из-за интенсивных болей, невозможности нормального дыхания, тугого бинтования и повреждения легочной ткани часто приводит к развитию воспаления легкого.
- Пневмоторакс. Повреждение тканей легкого приводит к накоплению воздуха в плевральной полости и сдавлению органов грудной клетки. При отсутствии своевременной медицинской помощи пневмоторакс может становиться напряженным и вызывать остановку сердца и смерть пострадавшего. Для предотвращения его развития закрытый пневмоторакс необходимо сделать открытым (в передней стенке грудной клетки выполняется пункция, создающая отверстие для выхода воздуха наружу).
- Гемоторакс. Разрыв сосудов отломками ребер приводит к скоплению крови в плевральной полости. У больного появляется одышка и дыхание затрудняется. При массивном кровотечении и отсутствии медицинской помощи, заключающейся в его остановке и удалении скопившейся крови при помощи пункции, наступает дыхательная недостаточность.
- Дыхательная недостаточность. У пострадавшего дыхание становится прерывистым и частым, пульс учащается, кожа становится бледной и цианотичной. При совершении дыхательных движений отдельные участки грудной клетки западают, и она становится ассиметричной. При отсутствии срочной медицинской помощи больной умирает.
- Плевропульмональный шок. Такое состояние развивается при обширных травмах, приводящих к пневмотораксу и попадании большого объема воздуха (особенно холодного) в плевральную полость. У пострадавшего развивается дыхательная недостаточность, мучительный кашель и похолодание конечностей. При отсутствии срочной медицинской помощи больной умирает.
- I – в месте перелома скапливается кровь, содержащая фибробласты, вырабатывающие соединительную ткань и формирующие соединительнотканную мозоль;
- II – в тканях соединительнотканной мозоли откладываются минеральные вещества, и формируется остеоидная мозоль;
- III – в тканях остеоидной мозоли накапливаются гидроксиапатиты, делающие ее более плотной, вначале ее размеры больше диаметра ребер, но со временем они уменьшаются.
Первая доврачебная помощь направлена на уменьшение болевого синдрома и фиксацию тела в одном положении, предотвращающую появление болей и дополнительных травм тканей. Для ее оказания выполняются следующие мероприятия:
- Дать больному принять обезболивающее средство.
- Наложить на грудную клетку тугую повязку из бинтов, полотенец или ткани. Для уменьшения болей во время этой процедуры бинтование следует выполнять на выдохе.
- Приложить к месту травмы лед.
- Придать больному полусидячее положение: спина должна опираться на твердую поверхность, под ноги подложить валик.
- Вызвать «Скорую помощь» или как можно скорее доставить пострадавшего в больницу на носилках из подручных средств, обеспечивающих его максимальную неподвижность.
- При появлении признаков шокового состояния оказать необходимую помощь.
При переломах ребер нельзя заниматься самолечением! Применение компрессов, мазей и других народных способов может существенно ухудшить состояние больного и вызвать развитие осложнений.
Для диагностики перелома ребер проводятся следующие мероприятия:
- опрос и осмотр больного – в области травмы определяется крепитация и прощупывается ступенька между отломками реберной кости;
- симптом прерванного вдоха – при попытке резко вдохнуть дыхание прерывается интенсивной болью;
- симптом Пайра – попытка наклона в противоположную от перелома сторону вызывает боль;
- симптом осевых нагрузок – при попытках сдавливания грудной клетки боль возникает со стороны травмы.
Для уточнения степени повреждения ребер и выявления скопления крови и других поражений могут назначаться такие дополнительные методы обследования:
- рентгеновские снимки (в переднезадней проекции);
- КТ;
- УЗИ грудной клетки.
Тактика лечения переломов ребер определяется тяжестью травмы и наличием повреждений внутренних тканей и органов.
При легких переломах больному на грудную клетку накладывается циркулярная повязка из эластичных бинтов и проводится обезболивание при помощи новокаиновой блокады. Для этого в проекцию перелома вводится местный анестетик и 1 мл 70% этилового спирта. Через время эта процедура может выполняться повторно. При обширных травмах обезболивание может дополняться наркотическими средствами.
В ряде случаев для более надежной иммобилизации грудной клетки используется гипсовый корсет или повязка. Для фиксации костных отломков при двухсторонних переломах может рекомендоваться хирургическая операция для установки фиксирующих пластин, которые смогут удерживать отломки ребер в необходимом положении до полного срастания.
Хирургическое лечение всегда проводится при открытых переломах ребер. В процессе вмешательства обрабатываются края раны, удаляются неспособные к восстановлению ткани и перевязываются поврежденные крупные кровеносные сосуды. После этого рана ушивается.
Переломы ребер нередко осложняются пневмониями. Для их лечения применяются антибиотики и симптоматические средства.
При повреждениях тканей легкого и крупных кровеносных сосудов больному могут проводиться следующие хирургические манипуляции:
- при пневмотораксе – выполняется пункция плевральной полости для выведения воздуха и восстановления нормального давления в легких при помощи вакуумного насоса;
- при обширном гемотораксе – выполняется пункция плевральной полости для выведения крови (при небольшом объеме крови пункция не проводится и кровь рассасывается самостоятельно).
При осложнении переломов ребер пневмотораксом, гидротораксом и дыхательной недостаточностью для стабилизации состояния назначается необходимая медикаментозная терапия. Для устранения кислородного голодания проводятся кислородные ингаляции.
При единичных переломах у взрослых восстановление ребер происходит в течение 4-5 недель. У детей срастание реберных костей наступает еще быстрее – через 3 недели. Множественные и осложненные переломы нуждаются в более длительном лечении.
Продолжительность реабилитации больного после перелома ребер зависит от следующих факторов:
- возраст;
- сопутствующие заболевания;
- наличие смещения отломков реберной кости;
- правильность лечения.
Во время реабилитации больному назначаются физиотерапевтические процедуры и лечебная гимнастика.
Вопросы о том, как спать и как лежать с такой травмой, задают многие больные. Ответ на них зависит от места расположения перелома:
- при переломе ребер передней стенки грудной стенки – лежать и спать следует на спине на жесткой поверхности;
- при переломе тыльной стороны грудной клетки – лежать и спать следует на противоположном травме боку.
Переломы ребер являются частыми травмами. При их появлении важно правильно оказать доврачебную помощь больному и доставить его к врачу. Самолечение таких травм недопустимо и может приводить к развитию тяжелых осложнений.
При подозрении на перелом ребер необходима консультация ортопеда. Для уточнения степени тяжести повреждения доктор может назначить проведение рентгенологического исследования, КТ или УЗИ грудной клетки.
Телеканал НТВ, программа «Главная дорога», в рубрике «Аптечка» разговор на тему «Неотложная помощь при переломе ребер»:
источник
Травмы грудной клетки чреваты развитием различных сопутствующих патологий. Некоторые из них могут спровоцировать смерть пациента. Рассмотрим основные последствия перелома ребер, способы их устранения и предотвращения.
Переломы ребер и их последствия тесно взаимосвязаны между собой. В момент получения травмы происходит нарушение целостности костной ткани.
Различают такие виды переломов, способных привести к осложнениям:
- полный;
- поднадкостничный;
- закрытый;
- открытый;
- множественный.
Ребра представляют собой плоские парные костные образования. На изгибах они являются наиболее уязвимыми. Эти участки страдают в первую очередь.
Верхняя передняя часть связана с гораздо большими рисками, так как здесь расположены жизненно важные органы. При попадании отломков в мягкие ткани возникает кровотечение, могут нарушиться функции поврежденных органов. Как результат, может развиться острая дыхательная недостаточность.
Некоторые патологии развиваются в связи с воздействием травмирующей силы. Другие же являются следствием неосторожных или неправильных действий при оказании первой помощи, транспортировке и лечении пострадавшего.
Спровоцировать негативные последствия способны такие факторы:
- движения после получения травмы;
- наложение тугой повязки;
- инфицирование;
- употребление алкоголя;
- пожилой возраст;
- множественные повреждения;
- подбор неподходящей позы для сна;
- физические нагрузки;
- подавление кашля;
- невозможность сделать полный вдох;
- неправильная фиксация отломков кости;
- попытка вправить перелом самостоятельно;
- невыполнение рекомендаций относительно дыхательных упражнений.
Всегда существует вероятность развития того или иного осложнения после перелома ребра. При сложных сочетанных травмах риски появления негативных последствий возрастают.
В таблице представлены самые частые, а также наиболее опасные патологии, возникающие при подобных повреждениях:
Рассмотрим каждую из этих патологий более подробно.
В норме заживление кости сопровождается образованием остеоидной мозоли в месте сращения. Она состоит из трех частей: внешней, внутренней и промежуточной. Эти разновидности спаек являются нормальными и по мере выздоровления человека уплотняются, а впоследствии – рассасываются и принимают естественную форму кости.
Если образуется крупная шишка на ребре после перелома, которая долгое время не проходит, увеличивается в размерах и проявляется воспалением мягких тканей, речь идет об околокостной мозоли. Это образование является патологическим, но его появлению в определенной степени можно воспрепятствовать с помощью физиопроцедур. Лечение крупных шишек производится хирургическим путем, что не исключает рецидивов в дальнейшем.
Очень частым последствием смещения костных отломков является травма легкого. При переломе ребер происходит нарушение целостности плевральной оболочки и тканей органа. Это нарушает процесс дыхания, воздух начинает скапливаться между наружным и внутренним листками плевры.
Газовое скопление не имеет выхода, что чревато усилением давления на легкое и утруднением его функционирования. Для предотвращения дыхательной недостаточности необходимо обеспечить отвод воздуха посредством пункции.
Повреждение легочной или соседних мягких тканей может также сопровождаться такой патологией, как гемоторакс. В этом случае между слоями плевральной оболочки травмированного легкого образуется скопление крови. Оно мешает дыхательной деятельности, способствует развитию застойных процессов и падению альвеолярной активности органа.
Для удаления скопившейся крови врач пользуется методом пункции. Из плеврального пространства откачивается лишняя жидкость, а для ее последующего отвода устанавливается дренажная трубка.
Менее опасным, но очень неприятным последствием является невралгия после перелома ребра. Суть проблемы заключается в повреждении нервных корешков, что провоцирует интенсивные болевые ощущения в межреберных мышцах.
Такое явление с большей долей вероятности может возникнуть при сложных травмах грудной клетки, когда затрагиваются не только реберные кости, но и позвонки. При наличии хронических заболеваний опорно-двигательного аппарата риск проявления межреберной невралгии увеличивается.
Для устранения болей используют анальгетики и новокаиновые блокады. Для полного устранения проблемы нужно освободить от раздражающего воздействия затронутые нервы.
Следствием травмы грудной клетки также может стать воспаление плевральной оболочки легких. При посттравматическом плеврите скапливается жидкость в легких после перелома ребер.
Это опасное состояние, так как возникает дефицит кислорода, нарушение сердечного ритма. При прогрессировании процесса воспаление распространяется на соседние ткани, дыхательная деятельность сильно затрудняется, может развиться отек легкого.
Чтобы не допустить осложнений, в частности, летального исхода, необходимо откачать жидкость из легких. Дополнительно назначаются противовоспалительные, гипосеснибилизирующие препараты, антибиотики.
Частым осложнением переломов ребер с нарушением работы легких является застойная пневмония. Особенно склонны к ее развитию пациенты пожилого возраста. Гипостатическое воспаление возникает при плохой вентиляции легких, дефиците кислорода, застое мокроты и крови в органе.
Инструкция относительно устранения патологии заключается в приеме противовоспалительных, антибактериальных и обезболивающих препаратов, использовании методов искусственной вентиляции легких. Для выведения гнойной мокроты прописываются ингаляции и отхаркивающие сиропы.
Хроническая коронарная недостаточность – это серьезная патология, так как она может привести к летальному исходу в любой момент. Повреждение сердца приводит к тому, что в сердце поступает недостаточное количество кислорода из-за нарушения проходимости коронарной артерии.
Необходимо улучшить снабжение миокарда кислородом и максимально улучшить проходимость и тонус сосудов. При хронической форме используют бета-аденоблокаторы, блокаторы кальциевых каналов и нитросоединения.
Если повреждены крупные сосуды, внутренние органы, например, печень, желудок или селезенка, цена может быть слишком высокой. В таком случае возникает массивное внутреннее кровотечение. Признаками являются интенсивные боли, холодный пот, учащение сердцебиения, падение артериального давления, бледность лица.
Необходимо срочное переливание крови и хирургическое вмешательство для устранения разрывов тканей. Если не успеть предоставить помощь пострадавшему, наступает летальный исход.
Восстановление ребер после перелома при осложненных травмах должно проходить под врачебным контролем в условиях стационара. Оно обычно включает в себя медикаментозное лечение, физиопроцедуры и хирургические методы (при необходимости). По желанию больного и возможностях медучреждения возможны применение нетрадиционной терапии.
Для лечения используются такие группы препаратов:
- противовоспалительные;
- обезболивающие;
- иммуностимулирующие;
- рассасывающие;
- ранозаживляющие;
- отхаркивающие.
При возникновении осложнений реабилитация после перелома ребер занимает гораздо больше времени.
Для улучшения питания тканей, ускорения их регенерации, а также нормального рассасывания костной мозоли назначаются физиотерапевтические процедуры:
- микротоки;
- лекарственный электрофорез;
- магнитотерапия;
- лазерная терапия;
- УВЧ.
Для устранения застойных процессов эффективным методом лечения считается гирудотерапия, а для устранения болевых ощущений и стимуляции защитных сил организма используют иглотерапию.
Для того чтобы не допустить развития осложнений необходимо придерживаться определенных рекомендаций:
- выполняйте специальные дыхательные упражнения после перелома ребер;
- исключите физические нагрузки в первое время, затем начинайте выполнение легких упражнений с небольшой нагрузкой;
- принимайте необходимые лекарства;
- не употребляйте алкогольных напитков;
- питайтесь сбалансированно;
- принимайте витаминно-минеральные добавки.
К сожалению, некоторые последствия развиваются независимо от человека, поэтому важно своевременно предпринять ответные меры. Больше информации по теме вы можете получить из видео в этой статье.
источник
Приложение травмирующей силы на грудную клетку влечет за собой переломы ребер в месте непосредственного действия разрушающего агента или на расстоянии. Симптомы перелома ребра, их яркость зависят от возможного затрагивания внутренних органов в момент получения травмы.
Тотальное распространение разных техногенных достижений в жизни человечества сопровождается ростом травматизма. Переломы ребер (код по МКБ-10 – S 22) – частое повреждение при закрытой травме грудной клетки. Их наличие отражает силу основного удара. Множественные переломы сопровождаются внутриплевральными повреждениями. В большинстве случаев им сопутствует гемоторакс, пневмоторакс, ушиб легких, диафрагмы, сердца.
Переломом называют нарушение целости ребра, спровоцированное физической силой или патологическим процессом. Различают поднадкостничный или полный перелом и трещину . Причина – дорожно-транспортное происшествие, падение на выступающий предмет, удар бейсбольной битой, резкое сильное сдавление груди, наезд автотранспорта. Тяжесть состояния тесно связана с количеством поломанных ребер и местоположением дефектов на «реберном кольце».
Признаки перелома ребер:
острая боль , что становится более интенсивной во время кашля и при глубоком вдохе;
поверхностное учащенное дыхание;
вынужденное положение пациента;
отставание грудной клетки в акте дыхания на стороне поражения;
внезапная боль при попытке совершения медленного, глубокого вдоха и его прекращение («симптом оборванного вдоха»);
при пальпации – крепитация, или костный хруст на месте перелома, возникающий из-за трения обломков;
деформация в виде ступеньки в месте наибольшей болезненности;
отек, определяющийся над переломом.
Страх усиления боли вынуждает пациентов медленно передвигаться, снимать и надевать одежду. При нарушении целостности задних отделов ребер, возле позвоночного столба болевой синдром менее выражен. Объяснение – меньшее смещение обломков в процессе дыхания в силу анатомических особенностей. Пребывание пациента в позиции лежа на спине в таком случае служит своеобразной иммобилизацией.
К характерным признакам относят:
симптом Пайра – болезненность при попытке наклона в здоровую сторону;
симптом осевых нагрузок – возникновение боли в области дефекта кости при поочередном сдавливании грудной клетки во фронтальной и сагиттальной плоскости.
Ребра хорошо соединены между собой мягкотканым футляром. Поэтому при переломе не наблюдается значительных смещений обломков.
Поврежденные ребра достаточно чувствительны, боль длится несколько недель. Врач может обнаружить наличие деформации при пальпации грудной клетки. Изменения цвета кожи, кровоподтеки указывают на место воздействия травмирующей силы. С целью уточнения диагноза при клинически значимой травме для обнаружения переломов со смещением обычно проводят рентгенографическое обследование.
Так как определить переломы на рентгенограммах не всегда удается, могут быть проведены специфические исследования визуализации ребер. Наиболее информативным методом в этой области считается компьютерная томография. Обычно в диагностике ориентируются на клиническую картину.
К переломам относят повреждения, при которых нарушение целостности происходит в виде надломов, трещин, растрескиваний. Плоскость излома в этих случаях не доходит до конца диаметра кости.
Чаще диагностируются переломы V-VIII ребер. В этой области грудная клетка имеет наибольшую ширину. Дистальные концы XI и XII ребер подвижнее, поэтому они ломаются реже. Прямой удар твердым предметом небольших размеров приводит к перелому ограниченного фрагмента реберной дуги. Сначала возникает нарушение целостности на внутренней поверхности кости, а потом на наружной.
Действие внушительной травмирующей силы на большой участок свода реберной дуги ведет к выламыванию и вдавливанию его в середину грудной клетки. Так появляются двойные или «окончатые» переломы, которые усугубляются разрывом мышечной ткани, сосудов, плевры. Повреждение значительной площади сопровождается образованием подвижного сегмента грудной клетки – «реберного клапана».
Особую опасность несут передние двусторонние и левосторонние переднебоковые «окончатые» переломы. Они вызывают маятниковые колебания сердца и крупных сосудов в процессе дыхания, что приводит к нарушению сердечной деятельности. Вот как выглядят такие дефекты.
Ребра ломаются при сдавлении. Сдавливающая сила в переднезаднем или боковом направлении обуславливает форсированную деформацию ребра с последующим переломом на его выпуклой части. Сжатие в переднезаднем направлении заканчивается переломом ребер по подмышечным линиям. По причине бокового сдавления нарушение целостности кости наблюдается сзади по лопаточным линиям и спереди у реберно-грудинных сочленений. Зажатие между двумя плоскостями – причина таких повреждений. Возникают при ущемлении торса между рулем и сидением во время автомобильных происшествий, при сдавлении тяжелым грузом.
Перелом ребра опасен повреждением легкого краями обломков. Оказание помощи начинается с анализа ситуации и ликвидации внешних угрожающих факторов. Главный принцип – спокойствие и адекватное восприятие ситуации.
Алгоритм оказания первой помощи:
Убеждение в отсутствии угрожающих для жизни факторов.
Обеспечение условий для оказания помощи (устранение сдавления ремнем безопасности, перемещение в надежное место).
Вызов скорой медицинской помощи .
Осмотр пострадавшего для определения состояния и характера повреждений.
При наличии кровотечения остановка его всеми доступными способами.
При обнаружении симптомов проникающего ранения груди выполнение герметизации ранения с использованием воздухонепроницаемого материала (клеенка, упаковка от бинта).
Перевязывание грудной клетки на выдохе.
Контроль состояния до прибытия медицинских работников.
Пострадавшему с переломом ребер придают полусидящее положение с наклоном в сторону пораженной половины груди для облегчения состояния. Объем мер неотложной помощи зависит от разных факторов. Учитывают стабильность жизненных показателей (пульс, давление, дыхание), открытость или закрытость перелома, единичные или множественные повреждения.
Смещение костных отломков касательно друг друга провоцирует острую боль. Может повлечь за собой падение артериального давления, разрыв сосудов, нервов. Обеспечение полной неподвижности пострадавшего сегмента тела –оптимальный способ предотвращения дальнейшего усугубления состояния.
Переломы ребер хорошо срастаются без специального лечения. Концы обломков контактируют между собой в силу анатомических особенностей. Незначительный сдвиг ребер по длине и поперечнику при срастании не затрудняет возобновление функции грудной клетки. Отягощать состояние пациента могут сопутствующие травмы внутренних органов. Поэтому нарушение целостности даже 1-3 ребер считается показанием для лечения и наблюдения в условиях стационара.
Основной метод лечения одиночных переломов ребер – консервативный. Травмы легкой степени не несут прямую угрозу для жизни, но заставляют страдать от сильной боли. В момент госпитализации всем пациентам проводят местное обезболивание. В область перелома или промежутки между ребер по задней подмышечной и паравертебральной линиям вводят до 10 мл 1% раствора новокаина или лидокаина. На протяжении недели при возвращении болевого синдрома блокаду можно повторять до 2-3 раз.
В связи с дыханием грудная клетка постоянно двигается. Обеспечить совершенный покой в области перелома нереально. Цель травматолога – создание относительного покоя . Дыхательные экскурсии ограничивают наложением круговой повязки матерчатым или эластичным бинтом. Бинтование должно напоминать пациенту о необходимости дышать не грудью, а животом.
Фиксирующие повязки при лечении повреждений ребер применялись в течение десятилетий. 
Показано введение наркотических анальгетиков. За счет хорошего обезболивающего эффекта увеличивается экскурсия грудной клетки, что позволяет отрегулировать вентиляцию легких. Пожилым людям целесообразно применять ненаркотические анальгетики. В первые дни после получения травмы врачи настойчиво рекомендуют заниматься дыхательной гимнастикой. Приветствуется раннее вставание, при необходимости симптоматическая лекарственная терапия.
Помощь пациентам с тяжелыми многочисленными и совмещенными переломами ребер начинается с реанимационных действий. Они направлены на поддержку витальных, или жизненно важных функций организма. Лечить потерпевших с политравмой должен анестезиолог-реаниматолог, торакальный хирург, нейрохирург, уролог.
Как лечат перелом ребер:
Проводят обезболивание. В комплексе выполняют вагосимпатическую шейную блокаду по А. В. Вишневскому. Вводят 40-60 мл 0,25 % раствора новокаина длинной иглой по заднему краю грудино-ключично-сосцевидной мышцы к передней поверхности С4.
Восстанавливают каркасность грудной клетки пулевыми щипцами, аппаратом для фиксации грудины. Это выглядит примерно вот так.
Проводят длительную искусственную вентиляцию легких для устранения дыхательной недостаточности.
При пневмотораксе – дренаж плевральной полости для удаления воздуха.
Существуют различные подходы к выбору методов объема и состава лечения. Терапевтическая тактика зависит от выявления ведущего повреждения.
Неосложненные переломы лечат в домашних условиях согласно программе, созданной врачом. Обычно в такую программу входит соблюдение приема лекарств, постельного режима, ежедневная дыхательная гимнастика, диетическое питание. В зависимости от возраста, наличия сопутствующих заболеваний, адекватности лечения длительность реабилитационного периода может быть разной.
Что делать при переломе ребер:
избегать физической и психической нагрузки;
отказаться от чрезмерной активности;
использовать корсеты, бинтовые повязки, ленты из лейкопластыря для фиксации.
Для ускорения процесса необходимо выполнять врачебные предписания, организовывать сон, заниматься физкультурой.
Поверхность спального места должна быть упругой и ровной. Во время сна под голову и колени подкладывают валики для облегчения дыхания, расслабления мышц пресса, ограничения движений. Выбор позы для отдыха зависит от локализации перелома, определяется по совету врача. Если человек не может спать лежа, оптимальным будет полусидящее положение на кресле или кровати. Для удобства подкладывают полутвердые диванные подушки под спину и на подлокотники.
Перелом даже одного ребра приводит к длительному нарушению дыхательных движений и обратимой атрофии мускулатуры, обеспечивающей акт дыхания. Для предотвращения застоя в легких, восстановления нормальной функции органов дыхания, предупреждения развития плевральных спаек рекомендуют дыхательную гимнастику. В первые дни после полученной травмы используют легкие щадящие упражнения с минимальной физической нагрузкой .
медленный вдох через нос с максимальным заполнением легких;
задержка дыхания на 2 сек;
Упражнения проводят под контролем врача. Их назначение рассматривается в индивидуальном порядке в каждом конкретном случае.
Питанию отводится не последняя роль в процессе восстановления переломов. Для быстрого заживления организму требуется кальций, фосфор, магний, витамины группы В, цинк, фолиевая кислота. Эти элементы содержатся в молочных продуктах, морской рыбе, креветках. Источником полезных веществ считается говядина, куриное мясо, яйца. Много витаминов в бананах, зеленых листовых овощах. Лучшему усвоению кальция способствуют овсяная и гречневая крупы, бобовые, семена тыквы и подсолнечника.
При переломах необходимо исключить спиртное. Алкоголь может нарушать функционирование клеток, что формируют кость. Кофеиносодержащие напитки способствуют потере кальция с мочой. Лучше воздержаться от употребления кофе, крепкого чая, сладких газированных напитков. Это относится и к шоколаду. Желательно ограничить сладкие продукты, использование жиров.
Неосложненный перелом срастается через 3-4 недели. Восстановление трудоспособности происходит через 4-6 недель. Сроки условны, так как костная репарация зависит от определенных обстоятельств. Линия перелома на рентгенограммах пропадает в промежутке между 4-м и 8-м месяцами. Но процесс перестройки костной структуры длится около года. Для сращения единичных переломов у детей обычно требуется 2-3 недели.
Существуют условные стадии сращения кости:
Первичное склеивание (3-10 дней).
Формирование мягкой мозоли (до 2 недель).
Костное сращение обломков (30-90 дней).
Функциональное перестраивание костной мозоли (1 год и более).
Таким образом, ответ на вопрос сколько заживает перелом ребер неоднозначен. У молодых людей ребра обладают большей эластичностью и лучше противостоят деформации.
В некоторых ситуациях переломы ребер заживают долго. Такое происходит при ошибках в лечении, когда диагностируется неточное сопоставление обломков, неполная иммобилизация. Процесс замедляется, если имеют место множественные осложненные переломы со смещением обломков. К причинам плохого заживления относят пожилой возраст пациента.
Характер восстановления целостности кости зависит от физического и нервно-психического состояния, функции эндокринной системы, обмена веществ, конституции, состояния питания. Замедленное сращение переломов ребер наблюдается при сахарном диабете, в период беременности, у лиц с авитаминозом и выраженной анемией.
Единичные переломы ребер обычно заканчиваются выздоровлением. Опасность несут нарушения внутренних органов и угрожающие последствия в виде пневмоторакса, гемоторакса, эмфиземы.
Травматический пневмоторакс . Служит неоспоримым признаком разрыва легкого отломками ребра. Характеризуется накоплением свободного воздуха между листами плевры. Воздух закачивается с каждым вдохом, давит на диафрагму, опускает ее вниз, оттесняет средостение вместе с сердцем и сосудами в противоположную сторону. В результате нарастания давления легкое спадается вплоть до полного выключения его из дыхания. Признаки – боль в грудной клетке, одышка, учащенное дыхание, отставание пораженной стороны в акте дыхания, синюшный оттенок кожи. При отсутствии помощи пневмоторакс может привести к смерти.
Гемоторакс . Является следствием кровотечения из сосудов легких, грудной стенки, средостения. Кровь накапливается в плевральной полости и вызывает компрессию легкого на пораженной стороне. Вследствие чего уменьшается объем дыхания, нарушается газообмен. Симптоматика зависит от тяжести травмы и величины кровопотери. Кроме признаков переломов ребер пациентов беспокоит выраженная слабость, головокружение, тахикардия.
Подкожная эмфизема . В большинстве случаев является следствием пневмоторакса. Вызывается попаданием воздуха из поврежденной легочной ткани в подкожную клетчатку. Воздух распространяется на всю грудную клетку, стенку брюшной полости, лицо, верхние и нижние конечности. В связи с этим пациенты приобретают специфичный вид. Наблюдается увеличение конечностей, грудной клетки в объеме, отечность лица, утолщение шеи. Тотальная подкожная эмфизема – моральная проблема для пациента.
Травма сердца . Занимает второе место по частоте после повреждения легких. Может возникать вследствие прямого воздействия концов сломанных ребер. Механическое повреждение ведет к кровоизлиянию в различные отделы сердца, разрыву его стенки. Ведущий клинический синдром – боль в грудной клетке.
Травма органов брюшной полости . Печень, почки, селезенка почти всегда травмируются при множественных переломах ребер, что обусловлено их анатомическим расположением.
Повреждение ребер часто приводит к обострению имеющихся хронических заболеваний сердечно-сосудистой и дыхательной системы, сахарного диабета.
Травмы с нарушением целостности костного каркаса грудной клетки в связи с расположением жизненно важных органов чрезвычайно опасны. Даже при современных достижениях хирургии летальность при многочисленных переломах ребер остается высокой. Основные причины смерти – повреждение легкого, кровотечение, посттравматическая пневмония, ранения сердца. Вероятность такого исхода зависит от возраста, ранее существовавших изменений в жизненно важных органах.
источник