Содержание статьи:
- Если увеличена печень — Как лечить?…
- Причины, по которым печень может быть увеличена
- Можно ли самому обнаружить у себя увеличение печени?
- Как лечить печень, если она увеличена. Диета
- Продукты, полезные для печени и поджелудочной железы
Если печень увеличена — то это, прежде всего, симптом. Симптом какого-либо нарушения в работе печени. И лечить нужно именно само заболевание — причину. Врач на обычном осмотре легко сможет определить, увеличена ли у вас печень, и насколько это состояние серьезно. Если он решит, что причина увеличения печени требует внимания — он направит вас на дополнительные обследования.
Есть целый ряд методов диагностики в данном случае:
- УЗИ или томография покажут внешние изменения и дадут точные размеры увеличения печени;
- МРТ поможет понять, в каком состоянии находятся желчные протоки4
- Анализы крови на печеночные ферменты;
- Биопсия проводится при подозрении на возможную онкологию или жировой гепатоз;
Иногда врачи даже не обнаруживают никаких заболеваний в самой печени, а диагностируют только изменение ее размеров (гепатомегалия — увеличение печени) на фоне других заболеваний органов, например, часто — при сердечно-сосудистой недостаточности.
Но если вы читали мою статью о взаимосвязи печени с другими нашими органами и системами , то вы уже знаете, что именно печень могла вызвать проблемы в сердце и лечение, соответственно, нужно начинать именно с нее, а вовсе не с сердца…
Клетки печени выполняют функцию утилизации отходов. При условиях, когда токсинов в организме слишком много (неправильная еда, вредные вещества, поступающие в организм, плохое пищеварение, когда идет самоотравление организма и др. причины) — печень не успевает вывести все шлаки вовремя. Тогда ее клетки увеличиваются в размерах, накапливая всю «грязь» в себе, т.о. печень выполняет компенсаторную функцию.
При уже упомянутой сердечно-сосудистой недостаточности кровь медленно движется, в органах и в той же печени, образуются застойные явления. Ткани печени отекают, печень увеличена в размерах…
К таким же последствиям приводят и различные воспалительные процессы в печени (любые виды гепатитов ), а также извне поступающие сильные яды , например, спиртное, лекарственные вещества. Опасность здесь в том, что если процесс увеличения печени вовремя не приостановить, он может развиться в цирроз, когда клетки печени погибают и заменяются соединительными тканями…
Жировой гепатоз также ведет к увеличению печени в размерах. Печень просто «зарастает» жировой тканью, затем эта ткань может переродиться в циррозную ткань и привести к очень плачевным последствиям…
Иногда причиной увеличения печени могут стать заболевания обмена веществ, передающиеся по наследству.
Диагностика увеличения печени обычно проводится при осмотре в кабинете врача (иногда печень уже увеличена настолько, что даже «выпирает» из-под реберной дуги и ее просто видно) , проведением анализов крови (определяют активность печеночных ферментов), с помощью УЗИ, с помощью компьютерного томографа и других приборов.
А вот что касается симптомов увеличения печени — то их человек может даже не ощущать длительное время. Наша печень — очень молчаливый орган и сигнализирует нам о своих проблемах , как правило, не прямыми ощущениями в ней, а через другие системы, например, высыпаниями на коже, зудом, проблемами с сердцем, щитовидной железой и другими проявлениями.
Если же процесс увеличения печени значительно прогрессировал, то со временем мы можем ощущать тяжесть в животе, чувство полноты живота и чувство раздутости, также может быть желтушность, тошнота, слабость, перерастающая в хроническую усталость и апатию. Может быть и беспричинная (на наш взгляд) потеря веса.

Таким образом, без посещения врача не обойтись. Нужно поставить диагноз основного заболевания и получить рекомендации по его лечению.
При критических состояниях, при значительном увеличении размеров печени и выраженных ее поражениях, врач может сразу госпитализировать пациента в больницу.
Если ситуация не критическая, лучше обратиться к фитотерапии и рецептам для восстановления работы печени травами. Обычно для печени применяют травы противовоспалительного, желчегонного, спазматического действия.
Очень большое значение в данном лечении занимает диета и подбор правильных и полезных для печени продуктов.
Из тренинга А.Маматова «Отпуск для печени» я выбрала самые общие рекомендации по выбору продуктов, полезных для печени и поджелудочной железы.
Поскольку все тренинги Маматова являются не «общетеоретическими рекомендациями», а сугубо практическим многолетним опытом врача, потомственного травника и приверженца здорового образа жизни, то я вам очень рекомендую ознакомиться с этим материалом внимательно и взять его на вооружение в борьбе с любыми проблемами печени, в том числе, и с проблемой увеличения ее размеров.
Аптечные синтезированные витамины, как правило, бесполезны. Как пошутил один известный врач:»У тех, кто принимает аптечные витамины — самая дорогая моча в мире!» Овощи и фрукты, к сожалению, на сегодня бедны витаминами и минералами из-за особенностей выращивания и хранения. Но все же это лучший вариант, особенно если вам удастся найти что-то натуральное с «бабушкиного огорода».
Витамин С в чистом виде должен поступать в организм ежедневно в дозировке 1-2 грамма.
Употребляйте лук, чеснок, капусту любых видов. Некоторые витамины (тот же витамин С , к примеру) разрушаются при нагревании, поэтому ешьте в сыром виде то, что может переварить ваш организм. Так вы сохраните не только природные витамины, но и энзимы, природные ферменты, способствующие усвоению этих продуктов наилучшим образом.
перед тем, как купить что-то в магазине.
Иногда производители честно указывают на упаковке различные «Ешки», стабилизаторы, консерваторы, красители и улучшители вкуса… А иногда пишут весьма расплывчато «ароматизатор, идентичный натуральному» и т.п. Такое конечно лучше не приобретать вовсе.
Чем менее натурален продукт, чем больше у него срок хранения и «богаче» состав, тем все это более вредно для нашей печени. Ведь она будет стремиться вывести любое вещество, которое не сможет обезвредить и переработать на пользу организму…
Поэтому первыми шагами к восстановлению печени будет являться ревизия вашего холодильника! Уберите из него все, что содержит консерванты и любые чужеродные вещества, добавки к основному продукту.
Также лучше избавиться от старой, давно приготовленной еды. Всегда старайтесь готовить все свежее, а еда, пролежавшая более 4-6 часов в холодильнике и разогретая дополнительно — это уже яд для нашей печени!
 3. Морковь и свекла — «это наше всё» в вопросах восстановления печени
3. Морковь и свекла — «это наше всё» в вопросах восстановления печени
Эти два овоща идеально подходят для запуска и поддержания процессов регенерации клеток печени. Ешьте их обязательно каждый день в любом виде, в каком только приемлет их ваш организм.
Конечно, не стоит впадать в крайности и питаться одной морковкой. Вы можете пожелтеть от каротина, содержащегося в ней! Отличный вариант — свежие сырые соки из этих овощей, только обязательно свежеприготовленные.
Свекла — очень мощный очиститель организма, поэтому нужно обращаться с ней осторожно. Употребляйте не более 1 свеклы в день. Если пьете сок свеклы — разбавляйте его другими соками в соотношении 1 к 4, т.е. чтобы свекла в стакане занимала всего 1\4 часть.
обязательные к употреблению для здоровья и восстановления нашей печени.
Обязательно ешьте как можно больше свежей зелени в любых салатах или соках.
Возьмите за правило съедать каждый день 2 столовые ложки молотого (!) льняного семени.
Льняное семя позволяет выводить из организма те вещества, что накапливаются в печени при плохой ее работе и слабом функционировании. Льняное семя и льняное масло помогают очищать фильтры печени и позволяют работать ей более продуктивно.
Размельчите на кофемолке льняные семена до состояния порошка и добавляйте этот порошок в каши, салаты, на тосты, в зеленые коктейли.
отдельная огромная для освещения тема. Если коротко, назовем самые основные — это расторопша (молочный чертополох) (кстати, по некоторым исследованиям, сила этой травы для печени многократно усиливается, если взять семена расторопши и сделать из них проростки, как делают проростки семян пшеницы.
Одними этими проростками можно вылечить гепатит С (существуют подобные методики!), корень одуванчика, репешок, зверобой, мята, пижма, куркума, скользкий вяз, чистотел, барбарис, тысячелистник, чабрец и множество других замечательных трав.
Снижаем, вплоть до полного исключения из диеты, белый сахар, любые синтетические подсластители тоже убираем начисто. Очень вредная штука, хотя по телевизору часто можно услышать обратное…
Обязательно употребляем , причем, желательно — в натуральном виде. Это соя, соевое молоко, соевый сыр (тофу). Но здесь нужно быть осторожным в дозировках и количествах, т.к. соя способствует выработке эстрогенов и сама по себе может нарушить гормональный баланс при ее избыточном употреблении.
Это дробное питание 5-6 раз в день и последняя еда не менее, чем за 3 часа до сна. Так у печени появляется время для ночного восстановления. Уже доказано, что 2-3-х разовое питание вызывает застой желчи и способствует образованию камней в желчном пузыре.
Однозначно исключаем тяжелые жирные продукты — маргарин, спреды, соусы, майонез, жаренное в масле мясо и т.п.
Добавляем в пищу горечи, горькие продукты и горькие травы, их очень любит печень. Из овощей это — репа, редиска, брюква, листовая горчица, кольраби, брюссельская, савойская капуста и другие виды капусты, проросшие семена крессалата, черемша, хрен (при некоторых проблемах печени он показан, при некоторых — нет) , японская редька (дайкон), зеленая часть свеклы — ботва, ботва моркови, редиса, а также имбирь, кардамон, тимьян, майоран, куркума, чабрец.
Всем известно выражение: «Хотите горькой жизни — Ешьте сладкое… Хотите сладкой жизни — Ешьте горькое!»
Несоленые и не жаренные орехи и семечки (содержат незаменимые жирные кислоты и полезный белок), а также натуральные масла и их смеси — масло расторопши, например, содержит ценнейшие Омега3 жирные кислоты. Также хорошо для печени употреблять мед.
Печень — очень отзывчивый на заботу орган нашего тела и , что примечательно, ее здоровье лежит в основе всего нашего организма в целом. Поэтому лечение большинства заболеваний человека можно было бы ускорить и поднять их эффективность в разы, если бы мы всегда начинали наш путь к здоровью с восстановления здоровья нашей печени…
Кроме того, не забывайте и о комплексном подходе: никакая диета, никакие самые лучшие продукты не смогут сделать того, на что способен весь комплекс мер по восстановлению печени.
- Ведете малоподвижный образ жизни? — Внедряйте в вашу ежедневную практику специальные упражнения для оздоровления печени и здоровый спорт
- Имеете неправильное, нездоровое питание? — Проводите ревизию холодильника и корректируйте свою ежедневную диету
- Принимаете много лекарств, курите, пьете алкоголь, получаете токсины из окружающей среды? — меняйте образ жизни, место работы, замените лекарства травами, начните проводить регулярные очищения всего организма — и ваша печень будет здорова, а с ней — и весь организм подтянется до нужного уровня.
Практически всегда ПЕЧЕНЬ можно восстановить до нормального функционирования! Этот орган чрезвычайно отзывчив на наши усилия по оздоровлению.
Клетки печени способны регенерировать (восстанавливаться) — она может восстановить свой первоначальный объем, даже если разрушено более 70% печеночной ткани.
Поэтому, никогда не отчаивайтесь, ищите выход из любого заболевания, при вашей настойчивости и желании — вы вернете здоровье своей печени и всему организму в целом!
источник
Патологии печени и поджелудочной железы имеют схожие симптомы. Еще одна особенность, что признаки заболевания проявляются не сразу, а иногда пациенты считают, что это обычное несварение желудка. Заболевания желчных путей, поджелудочной железы и печени взаимосвязаны друг с другом и считаются сопутствующими болезнями.
Это значит, что при патологии одного из указанного органа происходит изменение работы двух других. Своевременная постановка правильного диагноза не позволяет заболеванию прогрессировать и снижает риск развития осложнений. Поэтому необходимо знать какие симптомы болезни печени и поджелудочной железы и как они устраняются.
Вместе с пищей в пищеварительный тракт могут проникать вещества, которые негативным образом сказываются на внутренних органах. Кроме того, и в самом организме вырабатываются токсины, например, в результате жизнедеятельности гнилостных бактерий. Печень является своего рода фильтром, который очищает всю кровь от токсинов, бактерий, лишних гормонов и медиаторов, витаминов.
Если печень перестает работать, то почти сразу наступает смерть в результате отравления. Печень не только выполняет защитную функцию, она также контролирует содержание сахара в крови, является депо для хранения витаминов, микроэлементов, синтезирует гормоны и ферменты, участвует в процессе кроветворения и пищеварения.
Поджелудочная железа продуцирует ферменты, необходимые для расщепления белков и углеводов (трипсин, химотрипсин, липазу, альфа-амилазу), а также синтезирует гормоны, нормализует белковый, жировой и углеводистый обмен.
Железа производит панкреатический сок, который содержит ферменты, необходимые для расщепления веществ и дальнейшего их всасывания в кровь. Состав сока поджелудочной железы изменяется в зависимости от поступающей пищи.
Возникают заболевания печени и поджелудочной железы под действием следующих неблагоприятных факторов:
- чрезмерное употребление алкогольных напитков;
- несбалансированное питание;
- прием препаратов, оказывающих негативное воздействие на выделительную и пищеварительную систему;
- камни в желчном пузыре;
- атеросклероз;
- физиологические и анатомические особенности, передающиеся по наследству;
- присутствие инфекции.
Вместе с кровью в печень поступают токсины и бактерии из желудочно-кишечного тракта. Задача органа удалить из кровотока потенциально вредные или бесполезные соединения. Для этого происходят химические реакции, которые делают токсичное вещество менее ядовитым или совсем безвредным.
Например, этиловый спирт превращается в уксусную кислоту, а ацетон в мочевину. При медикаментозном лечении, употреблении большого количества алкоголя или вредных продуктов печень испытывает серьезные перегрузки, что может привести к снижению барьерной функции железы и допущение в кровоток опасных соединений.
Наиболее частые заболевания, приводящие к дисфункции печени:
- вирусный гепатит;
- цирроз;
- гепатоз;
- стеноз;
- глистная инвазия;
- новообразования.
При нарушении работы поджелудочной железы могут возникнуть следующие заболевания:
- панкреатит;
- сахарный диабет;
- муковисцидоз;
- новообразования.
Конечно, заболеваний печени и поджелудочной намного больше, мы указали лишь те, что встречаются чаще других. При заболевании этих желез возникает схожая симптоматика.
Часто у пациентов наблюдаются следующие признаки патологии:
- повышение температуры тела;
- рвота, тошнота, отсутствие аппетита, резкое похудение;
- нарушение пищеварения, появляется изжога, метеоризм, понос, запор (возникает в результате недостатка ферментов);
- появляется боль в левом боку под ребром. Она может быть умеренной или интенсивной, возникает периодически или же присутствует постоянно. Иногда она отдает в область лопаток или сердца;
- при пальпации больного органа боль чаще всего усиливается, врач может заметить изменение размера печени или поджелудочной;
- нарушается гормональный фон (данный симптом чаще проявляется у мужчин при «пивном» циррозе);
- наблюдается изменение цвета каловых масс, в них появляется слизь.
Указанные симптомы свидетельствуют о нарушении работы печени и поджелудочной железы, но есть и симптомы, которые говорят об определенной патологии, например изменение цвета кожи и склеры (билирубин не выводится из организма, а проникает в кровь), горечь во рту и на губах, появление зуда и сыпи (нарушена желчевыводящая функция).
Возникает отечность, изменение сердечного ритма, слабость, чрезмерная утомляемость (признак интоксикации), изменение цвета мочи (свидетельствует о воспалении печени), изменение артериального давления, на животе появился венозный рисунок («звездочки» указывают на поражение печени, возникают при циррозе), возникновение на языке налета (белого или коричневого), трещин.
При болезни печени боль возникает ноющая, отмечается в области правого подреберья, пояснице, левой лопатки. При некоторых патологиях, например, печеночной недостаточности или циррозе, болевой синдром возникает когда печень уже сильно пострадала и значительно увеличена в размере.
Поражение печени может быть диффузным или очаговым. При диффузном поражении воспален весь орган, такое характерно для гепатита, стеатоза, холангита, цирроза, язвы. Об очаговых поражениях говорят, если на органе появились новообразования.
При болезни поджелудочной железы боль, как правило, колющая, иррадиирует в поясницу, левую лопатку. Дискомфорт особенно ощущается после переедания, употребления жирной пищи, газированных или алкогольных напитков. Симптомом патологии железы является изменение цвета каловых масс, они становятся серыми.
Гепатит развивается в результате воспаления печени из-за вирусной инфекции или воздействия токсинов (алкоголь, медикаменты, паразиты). Выделяют семь видов вирусных гепатитов, наиболее распространены А, В, С. Воспаление проявляется желтухой (не всегда), гипертермией, ознобом, слабостью, ломотой в теле.
На начальной стадии заболевания симптомы схожи с гриппом. При должном лечении острая форма гепатита чаще всего не оставляет каких-либо последствий. Хронический гепатит возникает самостоятельно, например, при постоянной интоксикации алкоголем, или в результате неправильного лечения острой формы.
Цирроз — это хроническое воспаление печени, при котором нормальная ткань замещается на фиброзную. Он может развиться на фоне гепатита, малярии, сифилиса, нарушения кровообращения. Симптомы заболевания: слабость, гипертермия, боль в суставах, метеоризм, астения, похудение.
Человек плохо переносит жирную пищу и алкоголь. Внешние признаки (белые ногти, скудный волосяной покров, толстые пальцы) проявляются не у всех больных. Развивается болезнь в течение 2-5 лет и при отсутствии терапии наступает летальный исход.
Гепатоз характеризуется нарушением обменных процессов в клетках печени. Жировой гепатоз называют стеатозом (клетки железы накапливают жир). Этот процесс обратим при своевременном лечении.
На ранних стадиях болезнь себя не проявляет, по мере деформации клеток возникает нарушение функции органа. Пациент жалуется на боль, тошноту, слабость, снижение иммунитета, зуд, высыпание, пожелтение кожи.
Нарушают работу печени паразиты. Самые распространённые лямблии. Они проникают в железу из кишечника. Симптомы схожи с расстройством кишечника (диарея, вздутие, урчание, отсутствие аппетита). Также появляется белый налет на языке, неприятный запах изо рта, частая отрыжка, слабость, учащенный сердечный ритм.
Если ферменты поджелудочной железы активизируется не в двенадцатиперстной кишке, а в ней самой, то говорят о развитии панкреатита. Эта болезнь появляется в результате воспаления ткани поджелудочной железы.
Возникает патология из-за несбалансированного питания, малоподвижного образа жизни и генетической предрасположенности. При остром течении пациент жалуется на интенсивную опоясывающую боль, рвоту, диарею, метеоризм, повышение температуры тела, усиленное потоотделение.
Если поджелудочная синтезирует недостаточное количество инсулина, то диагностируется сахарный диабет. Его симптомы разнообразны и связаны не только с пищеварением. Больной постоянно испытывает жажду и голод, ухудшается зрение, возникают проблемы с потенцией, нарушается регенерация ткани, что приводит к длительному заживлению ран.
Муковисцидоз — это наследственное заболевание, при котором поражаются железы внешней секреции. Изменения ткани может быть в легких, поджелудочной железе, печени. При болезни на железах образуются участки фиброзной ткани, а в выводящих протоках нормальная ткань замещается кистозной.
Это приводит к дистрофическим изменениям, застою желчи и циррозу печени. Признаки заболевания: худоба, хроническая диарея, дыхание хрипящее, со свистом, утолщение пальцев, выпадение прямой кишки.
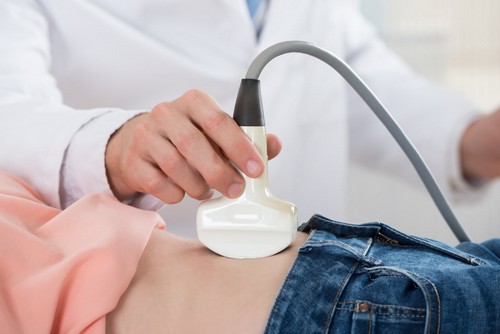
Для подтверждения диагноза пациент должен пройти ряд исследований. Только после получения их результатов врач сможет определить патологию и назначить адекватное лечение. Диагностика зависит от патологии, включает в себя биохимическое исследование мочи, крови (выявляет АЛТ, АСТ, билирубин, сахар), проведение УЗИ, ренгеноскопии, при необходимости делают биопсию печени.
Чтобы устранить симптомы заболевания обязательно врачи назначают пациенту диету, которая обеспечит больному органу функциональный покой. Если болезнь достаточно сильно прогрессировала, то прописывается голодание в течение нескольких дней. В экстренных случаях больной госпитализируется.
В зависимости от проявления заболевания больной должен придерживаться строгой диеты до шести месяцев. Даже после наступления ремиссии пациентам рекомендуется исключить из меню алкоголь, жирную, острую, соленую пищу, воздерживаться от газированных напитков и кондитерских изделий. При пренебрежении данным советом может наступить обострение заболевания.
Рекомендуется есть 4–5 раз в день, но маленькими порциями. Еда должна быть приготовлена на пару или сварена, допускается печеное. Нужно ограничить употребление соли и исключить из меню продукты, которые вызывают вздутие живота (капусту, виноград, груши). Рекомендован диетический стол №5.
Помимо диеты, больному назначается прием медикаментов, способных устранить первопричину болезни и помочь органу восстановить нормальную функцию. При обострениях заболевания медикаментозная терапия приостанавливается, а лечение заключается в снижении нагрузки на больной орган. В экстренных случаях больной получает питание только внутривенно.
Во время ремиссии назначаются ферментные препараты, которые способствуют улучшению пищеварения и метаболизма. Терапия подразумевает и прием гепатопротекторов. Эти препараты восстанавливают отток желчи, снижают уровень холестерина, укрепляют иммунитет, выводят свободные радикалы. Часто врачами назначаются Карсил, Эссенциале Форте, Урсофальк, Фосфоглив.
Для устранения болевого синдрома используют препараты снимающие спазмы (Но-шпа или Папаверин), восстановить экскреторную функцию поджелудочной железы поможет Мезим или Креон. При сахарном диабете первого типа назначается прием инсулина, при втором типе глюкозопонижающие препараты.
Лечение печени и поджелудочной железы медикаментами разрешается только под контролем специалиста. При дальнейшей медикаментозной терапии любой патологии лечащему врачу необходимо сообщать, что есть проблемы с печенью, чтоб доктор назначал таблетки, которые действуют на орган менее токсично.
Как дополнение к основному лечению могут использоваться рецепты народной медицины, которые помогут поддержать функцию печени, уменьшат воспалительный процесс и ускорят пищеварение.
Чтобы оздоровить печень народные целители рекомендуют делать отвары и настои из листков шалфея, ягод шиповника, травы душицы. Функцию поджелудочной железы улучшит мята, цветки ромашки, трава бессмертника, укроп, боярышник.
Есть и специфические симптомы, указывающие на нарушение работы желез, но они проявляются не у всех больных и не при первых признаках заболевания. Например, если возникает боль в области печени, то часто больные начинают выяснять, есть ли у них пожелтение кожи и склеры, но данный симптом возникает далеко не всегда.
Поэтому для выяснения точной причины недомогания нужно обращаться к врачу. Только после проведения необходимых анализов и исследований врач поймет, что стало причиной боли и нарушения пищеварения.
Вылечить большинство заболеваний печени и поджелудочной железы возможно при точном соблюдении всех рекомендаций врача. Как минимум современная медицина способна замедлить течение болезни и улучшить качество жизни пациента.
Лечить патологию приходится долго, а затем требуется пожизненно придерживаться диеты. Профилактика заболеваний заключается в правильном питании, умеренном употреблении алкоголя, здоровом образе жизни. При вынужденном приеме сильнодействующих медикаментов рекомендовано проводить и поддерживающую терапию печени.
источник
Самым опасным состоянием, при котором увеличивается поджелудочная железа, является острый панкреатит. Для этого патологического процесса характерно постепенное разрушение тканей органа. Если при этом увеличена и печень, то больного нужно как можно скорее доставить в отделение хирургии.

Патологический процесс может охватить как орган целиком, так и отдельные его зоны. Наиболее опасным считается увеличение зон поджелудочной. Если размеры органа намного больше нормы, это свидетельствует о прогрессирующем панкреатите.
Иногда ультразвуковое исследование показывает увеличение размера только головки или хвоста. Если больной никогда не жаловался на симптомы, характерные для воспаления железы, то после УЗИ ему нужно пройти обследование на онкологию.
Размер головки поджелудочной может быть увеличен по причине наличия:
- конкремента;
- рубца малого сосца двенадцатиперстной кишки;
- дуоденита;
- новообразования на малом сосочке двенадцатиперстной кишки;
- метастатической опухоли;
- кистозной аденомы;
- собственного онкологического новообразования;
- абсцесса;
- псевдокисты.
По этим же причинам увеличивается размер хвоста. Еще одним фактором изменения его параметров является конкремент в вирсунговом протоке зоны тельца органа.

Когда воспалительный процесс при острой форме панкреатита протекает очень тяжело, печень, выполняющая компенсаторную функцию в нейтрализации избытка ядовитых веществ, тоже начинает увеличиваться.
Этот симптом сигналит об истощении органа, который не справляется со своей работой. При отсутствии своевременного лечения, патологические изменения наблюдаются в паренхиме печени, затрагивают систему ее кровообращения. Это способствует усугублению состояния здоровья человека.
Причина диффузного изменения печени связана с продолжительным применением антибиотических препаратов. Также этот симптом обосновывается курением, злоупотреблением алкоголем. Ткань органа изменяется по причине вирусов, цирроза, резкого увеличения веса, аутоиммунного гепатита.
Иногда врач диагностирует гепатомегалию. Причиной этой патологии считается отравление токсинами. Для нее характерно полное поражение всех тканей органа. Во время осмотра печень легко прощупывается под ребрами.
У детей увеличение органа часто объясняется прогрессированием желтухи.
Если на УЗИ брюшной полости выясняется, что у пациента увеличена печень и поджелудочная железа, врач направляет его на дополнительное исследование. Это помогает выявить точную первопричину болезни. Далее больному назначается сдача:
- Биохимического анализа крови.
- ЭГДС.
- Общего анализа крови.
Если это необходимо, то сдается анализ мочи.
Терапевтическая тактика зависит от того, какое именно заболевание диагностировал врач. Если поджелудочная железа и печень увеличена по причине абсцесса или острого панкреатита, человека незамедлительно госпитализируют. После этого пациенту назначается хирургическое или консервативное лечение.
Когда причиной увеличенной железы является псевдокиста, больного обследует хирург. Он принимает решение относительно удаления патологического участка. Опухолевый процесс излечивается онкологом. Терапию хронического панкреатита осуществляет гастроэнтеролог. При диагностировании сахарного диабета больной становится на учет к эндокринологу.
При лечении печени, если первопричиной выступает вирусная патология, используются противовирусные медикаменты. Для восстановления клеток органа больному назначаются гипопротекторы. В качестве дополнительной терапии под контролем специалиста можно использовать народные средства.

Лечебное питание включает:
- постные овощные супы;
- нежирную индюшатину, крольчатину или свинину;
- обезжиренную «молочку»;
- вареные яйца;
- пюре из вареных овощей;
- желе из некислых ягод;
- черствый хлеб;
- пчелиный мед;
- яблочное варенье.
Можно есть некислые фрукты. Чай и кофе лучше пить с молоком. Гастроэнтерологи советуют заменить эти напитки шиповниковым отваром.
При диагностировании диффузных изменений в печени, рекомендуется исключить из рациона:
- колбасу;
- щавель;
- магазинные кондитерские изделия;
- шоколад;
- острые продукты;
- жирную «молочку»;
- окрошку;
- копчености, консервированные продукты;
- свежий хлеб;
- сдобную сладкую выпечку;
- яичницу;
- жирное мясо;
- субпродукты;
- жирные бульоны.
Нежелательно пить цельное молоко. От сыров, сметаны, майонеза, маргарина рекомендовано отказаться. Временно воздержаться следует от щавеля, редиса.
Ответив на вопрос, почему увеличена печень и поджелудочная железа у ребенка, врач тоже назначает ему диету №5. Жировые компоненты заменяются улучшающими состояние обоих органов белковыми составляющими.
Вредные для поджелудочной и печени вещества содержат следующие продукты:
- мясные бульоны;
- сливки;
- сметана;
- фрукты, овощи, не прошедшие термическую обработку;
- мороженое;
- шоколад;
- варенье;
- фруктовые соки.
Во время лечения ребенка продукты рекомендуется отваривать, запекать или готовить на пару. Чай детям можно давать черных сортов. Количество сахара должно быть небольшим. Кашу лучше варить на воде. Можно добавлять туда немного яблок или сухофруктов. Овощное рагу готовится на пару, фрукты запекаются. Детям можно давать галетное печенье или крекеры. Хлеб должен быть слегка подсушенным.
При протекании неопластических процессов, использование диеты как основного метода лечения исключается. Новообразование поджелудочной устраняется только оперативным путем. Придерживаться диеты целесообразно после хирургического вмешательства, когда органу необходима пониженная нагрузка.
Больному рекомендовано регулярно проходить профилактический осмотр, вести здоровый образ жизни. Необходимо чаще бывать на свежем воздухе. Спортивную активность нужно согласовать со специалистом. Чрезмерные тренировки могут быть вредны. Рацион должен быть полноценным, здоровым. Придерживаться диеты больной обязан всю жизнь. Очень важно скрупулезно соблюдать все врачебные рекомендации, отказаться от употребления спиртного.
источник
Самым опасным состоянием, при котором увеличивается поджелудочная железа, является острый панкреатит. Для этого патологического процесса характерно постепенное разрушение тканей органа. Если при этом увеличена и печень, то больного нужно как можно скорее доставить в отделение хирургии.
К основным частям органа относят:
Патологический процесс может охватить как орган целиком, так и отдельные его зоны. Наиболее опасным считается увеличение зон поджелудочной. Если размеры органа намного больше нормы, это свидетельствует о прогрессирующем панкреатите.
Иногда ультразвуковое исследование показывает увеличение размера только головки или хвоста. Если больной никогда не жаловался на симптомы, характерные для воспаления железы, то после УЗИ ему нужно пройти обследование на онкологию.
Размер головки поджелудочной может быть увеличен по причине наличия:
- конкремента;
- рубца малого сосца двенадцатиперстной кишки;
- дуоденита;
- новообразования на малом сосочке двенадцатиперстной кишки;
- метастатической опухоли;
- кистозной аденомы;
- собственного онкологического новообразования;
- абсцесса;
- псевдокисты.
По этим же причинам увеличивается размер хвоста. Еще одним фактором изменения его параметров является конкремент в вирсунговом протоке зоны тельца органа.
Рядом с поджелудочной находится печень. Оба органа объединяются протоками. Увеличение печени и поджелудочной железы объясняется неправильным метаболизмом. Иногда причиной выступает наличие сосудистых или инфекционных патологий.
Когда воспалительный процесс при острой форме панкреатита протекает очень тяжело, печень, выполняющая компенсаторную функцию в нейтрализации избытка ядовитых веществ, тоже начинает увеличиваться.
Этот симптом сигналит об истощении органа, который не справляется со своей работой. При отсутствии своевременного лечения, патологические изменения наблюдаются в паренхиме печени, затрагивают систему ее кровообращения. Это способствует усугублению состояния здоровья человека.
Причина диффузного изменения печени связана с продолжительным применением антибиотических препаратов. Также этот симптом обосновывается курением, злоупотреблением алкоголем. Ткань органа изменяется по причине вирусов, цирроза, резкого увеличения веса, аутоиммунного гепатита.
Иногда врач диагностирует гепатомегалию. Причиной этой патологии считается отравление токсинами. Для нее характерно полное поражение всех тканей органа. Во время осмотра печень легко прощупывается под ребрами.
У детей увеличение органа часто объясняется прогрессированием желтухи.
Если на УЗИ брюшной полости выясняется, что у пациента увеличена печень и поджелудочная железа, врач направляет его на дополнительное исследование. Это помогает выявить точную первопричину болезни. Далее больному назначается сдача:
- Биохимического анализа крови.
- ЭГДС.
- Общего анализа крови.
Если это необходимо, то сдается анализ мочи.
Терапевтическая тактика зависит от того, какое именно заболевание диагностировал врач. Если поджелудочная железа и печень увеличена по причине абсцесса или острого панкреатита, человека незамедлительно госпитализируют. После этого пациенту назначается хирургическое или консервативное лечение.
Когда причиной увеличенной железы является псевдокиста, больного обследует хирург. Он принимает решение относительно удаления патологического участка. Опухолевый процесс излечивается онкологом. Терапию хронического панкреатита осуществляет гастроэнтеролог. При диагностировании сахарного диабета больной становится на учет к эндокринологу.
При лечении печени, если первопричиной выступает вирусная патология, используются противовирусные медикаменты. Для восстановления клеток органа больному назначаются гипопротекторы. В качестве дополнительной терапии под контролем специалиста можно использовать народные средства.
Больной обязуется следовать назначенной врачом диете №5. Ее главной целью является восстановление функционирования обоих органов. Диета оказывает на пищеварительную систему щадящее воздействие. Она ограничивает жиры, предусматривает определенное количество углеводов и белков. Для нормализации работы печени, железы, желудка, нужно есть только теплую пищу.
Лечебное питание включает:
- постные овощные супы;
- нежирную индюшатину, крольчатину или свинину;
- обезжиренную «молочку»;
- вареные яйца;
- пюре из вареных овощей;
- желе из некислых ягод;
- черствый хлеб;
- пчелиный мед;
- яблочное варенье.
Можно есть некислые фрукты. Чай и кофе лучше пить с молоком. Гастроэнтерологи советуют заменить эти напитки шиповниковым отваром.
При диагностировании диффузных изменений в печени, рекомендуется исключить из рациона:
- колбасу;
- щавель;
- магазинные кондитерские изделия;
- шоколад;
- острые продукты;
- жирную «молочку»;
- окрошку;
- копчености, консервированные продукты;
- свежий хлеб;
- сдобную сладкую выпечку;
- яичницу;
- жирное мясо;
- субпродукты;
- жирные бульоны.
Нежелательно пить цельное молоко. От сыров, сметаны, майонеза, маргарина рекомендовано отказаться. Временно воздержаться следует от щавеля, редиса.
Ответив на вопрос, почему увеличена печень и поджелудочная железа у ребенка, врач тоже назначает ему диету №5. Жировые компоненты заменяются улучшающими состояние обоих органов белковыми составляющими.
Вредные для поджелудочной и печени вещества содержат следующие продукты:
- мясные бульоны;
- сливки;
- сметана;
- фрукты, овощи, не прошедшие термическую обработку;
- мороженое;
- шоколад;
- варенье;
- фруктовые соки.
Во время лечения ребенка продукты рекомендуется отваривать, запекать или готовить на пару. Чай детям можно давать черных сортов. Количество сахара должно быть небольшим. Кашу лучше варить на воде. Можно добавлять туда немного яблок или сухофруктов. Овощное рагу готовится на пару, фрукты запекаются. Детям можно давать галетное печенье или крекеры. Хлеб должен быть слегка подсушенным.
При протекании неопластических процессов, использование диеты как основного метода лечения исключается. Новообразование поджелудочной устраняется только оперативным путем. Придерживаться диеты целесообразно после хирургического вмешательства, когда органу необходима пониженная нагрузка.
Больному рекомендовано регулярно проходить профилактический осмотр, вести здоровый образ жизни. Необходимо чаще бывать на свежем воздухе. Спортивную активность нужно согласовать со специалистом. Чрезмерные тренировки могут быть вредны. Рацион должен быть полноценным, здоровым. Придерживаться диеты больной обязан всю жизнь. Очень важно скрупулезно соблюдать все врачебные рекомендации, отказаться от употребления спиртного.
источник
Случаи, когда у человека увеличена поджелудочная железа, давно перестали быть редкостью. Множество людей страдает от самых разнообразных заболеваний, прямо или косвенно связанных с этим органом. И хотя проблемы, связанные с поджелудочной железой, остаются с человеком на всю жизнь, современные средства медицины позволяют держать их под контролем.
В организме человека поджелудочная железа выполняет сразу несколько жизненно важных задач:
- Переваривание пищи – сок поджелудочной железы (панкреатический сок) является важной составляющей пищеварительных ферментов. Именно благодаря ему становится возможным расщепление липидов (белков) до состояния аминокислот.
- Транспортная или гуморальная – соединяясь с расщепленными веществами, панкреатический сок помогает им достигнуть места назначения. Кроме того, в зависимости от состояния организма, выделение панкреатического сока самоограничивается, тем самым обеспечивая щадящий режим работы поджелудочной железы.
- Эндокринная – клетки Лангерганса-Соболева, из которых состоит островковый аппарат, выделяют в кровь ферменты и гормоны, поддерживающие нормальное функционирование всех органов. В частности, она вырабатывает гормон инсулин, который помогает усвоению сахара и уменьшает количество глюкозы в крови.
- Секреция – включает в себя сразу три подфункции:
- Внешнесекреторная – выделение панкреатического сока непосредственно в полость двенадцатиперстной кишки;
- Инкреторная – регулировка количества гормонов в крови и в организме в целом;
- Внутрисекреторная – вырабатывание необходимых гормонов.
Симптомы при увеличении поджелудочной железы могут быть самыми разнообразными, в зависимости от того, чем именно было вызвало заболевание. Известны случаи, когда болезнь в течение нескольких лет проходила бессимптомно.
В большинстве случаев увеличение органа приводит к появлению болей различной интенсивности. Чаще всего болит верхняя часть живота, иногда отдавая в руку или нижнюю часть спины. В этот период может незначительно повышаться температура.
Если же признаки не пропадают в течение значительного промежутка времени, а температура поднимается с каждым днем все выше и выше, это может свидетельствовать о раке поджелудочной железы.
Кроме того, при поражениях этого органа присутствует полная картина симптомов, как и при пищевом отравлении. А именно:
- Резь в животе;
- Тошнота, с периодически возникающей рвотой;
- Потеря аппетита;
- Жидкий стул, иногда – с различными примесями;
- Горечь во рту.
Так или иначе, при наличии даже одного из этих признаков необходимо обратиться в ближайшее медицинское учреждение и пройти соответствующее обследование.
Такое сочетание может указывать на то, что у человека развился острый панкреатит. Это заболевание сопровождается увеличением поджелудочной железы вследствие потери нормальной функциональности части тканей и, как результат, повышения нагрузки на другую часть.
Если печень увеличилась, значит, организм уже истратил все свои ресурсы и орган больше не может справляться с потоком токсических веществ, которые ему нужно отфильтровать. Если врач не обратит на это внимание и не окажет соответствующую помощь, высока вероятность развития паталогических изменений в паренхиме и кровеносных сосудах, снабжающих печень кровью.
Также, причиной одновременного увеличения поджелудочной железы и печени может оказаться сахарный диабет второго типа, развившийся на фоне хронического панкреатита. В результате в органах начинает откладываться жир, формирующий кисту и разрушающий близлежащие клетки.
В большинстве случаев увеличение отдельных частей поджелудочной железы у ребенка связано с его естественным развитием. Одна часть органа может расти быстрее остальных. Опасаться этого явления не стоит, вскоре размеры нормализуются сами.
Однако провести обследование все равно не помешает, ведь увеличение органа может означать развитие серьезного заболевания. Лабораторное и инструментальное исследование поможет поставить более точный диагноз и назначить лечение.
Наиболее часто встречающиеся причины увеличения всех частей поджелудочной железы следующие:
- Язва слизистой оболочки;
- Закрытая травма органов брюшной полости;
- Воздействие отравляющих веществ;
- Необратимый аутоиммунный процесс;
- Острое или хроническое воспаление;
- Муковисцидоз;
- Нарушение нормального функционирования двенадцатиперстной кишки;
- Нарушение в развитии органа.
Если же увеличена только одна часть органа, это может означать развитие таких явлений, как:
- Истинная или ложная киста;
- Доброкачественные или злокачественные опухоли;
- Абсцесс и нагноение;
- Панкреатит;
- Закупорка протоков органа.
Вовремя поставленный диагноз поможет полностью излечить или хотя бы максимально улучшить состояние ребенка.
Чаще всего на размер головки поджелудочной железы влияет наследственность. Как ни странно, но подобные патологические изменения органа могут передаваться от матери к ребенку, но при этом не представляет опасности.
- Однако зачастую причина патологии может оказаться приобретенной – например, после переливания крови. Таким образом, в организм мог быть занесен вирус гепатита, грипп и некоторые другие инфекции.
- Иногда к такому явлению приводит нарушения в работе эндокринной системы, что вызывает разнообразные сбои во всех органах человека.
- Также, к увеличению головки поджелудочной железы может привести псевдокиста – полость в органе, наполненная жидкостью. В худшем случае это может указывать на развитие рака поджелудочной железы.
- Интоксикация после пищевого или лекарственного отравления – возникает редко, но вероятность такого события тоже нельзя исключать.
- Травма брюшной полости или язва, которая проявила себя в послеоперационный период.
- Обострение локального панкреатита – еще одна причина увеличения головки поджелудочной железы.
- Хронические нарушения иммунитета зачастую могут сопровождаться опухолями различных органов.
- Камни в протоках, которые не дают нормально выходить панкреатическому соку.
В любом случае заболевание надо лечить в условиях клиники. Самолечение может привести к ухудшению состояния пациента и даже к его смерти.
Диагностировать диффузное увеличение поджелудочной железы можно по результатам ультразвукового исследования. Это значит, что плотность органа слишком высокая или слишком низкая, в результате чего прибор регистрирует отклонение эхогенности. Явление может возникать как в любой части поджелудочной железы, так и сразу во всем органе.
Обуславливается диффузное увеличение с повышением плотности образованием отложений, а также некоторыми заболеваниями – такими как фиброз и липоматоз. Если же будет обнаружено уменьшение плотности, то у пациента, скорее всего, диагностируют панкреатит.
Дальнейшее исследование может потребовать дополнительных анализов и осмотров, во время которых будет поставлен более точный диагноз.
Врач-терапевт может обнаружить увеличение поджелудочной железы во время пальпации брюшной полости. Во время прощупывания обнаруживаются уплотнения в области больного органа. Следует отметить, что панкреатит обнаружить таким методом невозможно, так как ткани органа не уплотняются.
Для того чтобы подтвердить увеличение поджелудочной железы, пациенту назначают такие обследования, как УЗИ, анализ кала, а также общий либо биохимический анализы крови. После них можно с уверенностью говорить о том, что нарушена работа именно поджелудочной железы. В редких случаях назначают рентгенографическое, и эндоскопическое исследование, прохождение томографии или холангиопанреатографии.
Для лечения увеличенной поджелудочной железы применяют как медикаментозные препараты, так средства народной медицины, а в особенно тяжелых случаях прибегают к хирургическому вмешательству.
Медикаментозное лечение назначает врач, в зависимости от того, какое заболевание было диагностировано у пациента и какое средство ему необходимо в данный момент:
Обезболивающие препараты – уменьшают болевой синдром и помогают избежать шока во время острой стадии заболеваний поджелудочной железы. Чаще всего применяются различные спазмолитики, такие как Но-Шпа, Баралгин, Папаверин и Дротаверин. Эти препараты могут назначаться как в таблетках (если пациент может переносить боль или поражение органа не слишком велико) или в виде инъекций. Реже назначают анальгетики – Аспирин или Парацетомол, однако следует учитывать, что они негативно влияют на состояние поджелудочной железы и могут вызвать осложнения. Во время лечения в стационаре пациенту назначают Н2-блокаторы Ранитидин и Фамотидин. Отпускаются они по рецепту и применять их в домашних условиях категорически запрещено. Дополнительно, чтобы восстановить жизненные силы больного, назначаются такие холинолитические и антигистаминные препараты, как Платифиллин, Атропин и Димедрол.
Чтобы предотвратить раздражение слизистых оболочек двенадцатиперстной кишки соляной кислотой, которая не может нейтрализоваться при больной поджелудочной железе, и предотвратить развитие язвенной болезни, назначают антацидные препараты. Наиболее популярны Альмагель и Фосфалюгель. Параллельно с ними назначают препараты, которые уменьшают выработку соляной кислоты, – Омез и Контралок. Аналогичным действием обладают лекарства Гастрозол, Просептин, Оцид, Ранитидин, Фамотидин, Ацидекс, Зоран, Гастероген, Пепсидин и многие другие. Также, зачастую пациент нуждается в блокаторах протонной помпы, таких как Ланзопразол. Кроме того, врачи могут назначить прием обычной пищевой соды в малых дозировках. Если же в результате заболевания поджелудочная железа проявляет чрезвычайную активность, назначают препараты, препятствующие выбросам ферментов – Контрикал и Апротинин.
Ферментные препараты назначаются только в случае высокой степени угнетения деятельности поджелудочной железы. Наиболее популярное из них – Панкреатин. Иногда могут назначаться аналоги – Мезим, Фестал, Креон или Панзинорм. Если же у больного наблюдается аллергия на эти препараты, можно принимать менее эффективные лекарства растительного происхождения – Юниэнзим, Сомилаза, Пепфиз.
Если заболевание носит тяжелый характер, с нагноением в брюшной полости, назначают Ампициллин.
Несмотря на то что этот метод лечения назначается чрезвычайно редко, к нему прибегают в том случае, если медикаментозная терапия не дала желаемого эффекта или заболевание слишком запущено. Процедура довольно сложна и дорогостояща. Существует четыре вида хирургических вмешательств, направленных на восстановление нормальной деятельности поджелудочной железы:
- Некрэктомия – удаление омертвевших и подвергнувшимся гниению тканей;
- Резекция – удаление пораженной части органа;
- Тотальная пакреатэктомия – полное удаление поджелудочной железы;
- Дренирование (прокалывание) абсцессов и кист.
Увеличенная поджелудочная железа – это не шутки. Лечить ее народными средствами, не обращаясь в медицинское учреждение, категорически запрещено.
По мнению известного врача Евгения Олеговича Комаровского, ведущего программы «Школа Доктора Комаровского», при подозрении на заболевание поджелудочной железы у ребенка следует немедленно обратиться к врачу и пройти необходимые обследования, чтобы выявить опасность и вовремя принять меры. Если подозрения не оправдаются, но орган все равно увеличен, значит, это естественное отклонение, вызванное развитием организма. Достаточно правильно питаться и вскоре поджелудочная железа сама придет в нормальное состояние.
При заболеваниях поджелудочной железы рекомендовано дробное, пяти- или шестиразовое питание с ограниченным количеством соли и специй.
Категорически запрещены:
- Жирные мясные и рыбные блюда;
- Копченые колбасы;
- Наваристые супы на крепком бульоне;
- Блюда из грибов;
- Бобовые;
- Маринованные и квашеные овощи;
- Острые соусы;
- Крепкий кофе, чай и шоколад;
- Газированные напитки.
Большое значение имеет способ приготовления пищи: например, ту же куриную грудку или ножку можно запечь в фольге с укропом и овощами либо завернуть в рукав для запекания и сварить на пару. Когда минует острый период, можно разнообразить рацион тушеным мясом и овощами.
В диетическом питании приветствуются:
- Всевозможные супы-пюре;
- Жидкие каши;
- Блюда из мяса птицы;
- Отварные и запеченные овощи;
- Омлеты;
- Суфле.
Допускаются легкие, не вызывающие раздражения пищеварительной системы напитки:
- Некрепкий чай;
- Ягодный компот с добавлением яблок;
- Разнообразные кисели.
Все это относится к диетическому столу №5.
Не менее важна и температура кушаний: они должны быть чуть теплыми, но не горячими и нехолодными.
Заболевания поджелудочной железы – это не приговор. Любое заболевание, даже онкологию, можно излечить, если застать его на ранней стадии. Но если даже орган не подлежит восстановлению – не беда. Многие люди живут полноценной жизнью с частично функционирующей поджелудочной железой и даже вовсе без нее. Для профилактики же заболевания достаточно правильно питаться, соблюдать режим труда и отдыха, беречь нервы и ко всему в жизни относиться с философским спокойствием и долей юмора.
Ежегодный профилактический осмотр поможет вам держать поджелудочную железу под контролем и в случае сбоев в ее работе вовремя приступить к лечению.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву об увеличенной поджелудочной железе в комментариях, это также будет полезно другим пользователям сайта.
Кристина, г. Омск
«Несколько месяцев мучилась легкой, еле уловимой тошнотой и дискомфортом в эпигастральной области – не болями, а именно неприятным ощущением, будто мне что-то все время мешает. Когда, наконец, отважилась обратиться к врачу, обнаружилось, что у меня увеличены печень и поджелудочная, в желчном пузыре – два крупных камня, и состояние таково, что даже врач удивился, как до сих пор не было болей. Лечение заняло много времени, да и после него я продолжаю принимать таблетки и пью отвары трав. А еще изучаю книги Луизы Хей. Они помогли мне разобраться в моем эмоциональном состоянии, за которое как раз и отвечают эти органы. Не скажу, что выздоровела, но стало определенно легче».
Виталина, г. Иваново
«Мой муж привык перед каждым застольем принимать таблетку Панкреатина. Было так и в Новый год: проглотил – и скорей к столу. Выпили, закусили – а через час его скрутила сильная боль в животе. Он еще одну таблетку принял, ему хуже. Вызвала скорую, отвезли в больницу. Оказалось, у него приступ острого панкреатита, при котором пить Панкреатин опасно: поджелудочная начинает разрушаться. Встретил мой благоверный новогоднюю ночь в больнице, под капельницей. Хорошо, хоть без операции обошлось. Теперь никаких застолий: куда там, съест тарелку щей понаваристей – сразу поджелудочная разбухает».


 3. Морковь и свекла — «это наше всё» в вопросах восстановления печени
3. Морковь и свекла — «это наше всё» в вопросах восстановления печени