Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы. Подобное состояние носит название асцит и чаще всего является следствием цирроза. Накопленную жидкость под печенью на начальных стадиях можно обнаружить с помощью узи. Её образование опасно для больного и требует обязательного лечения.
Асцит — это патологический процес, характеризующиеся постепенным накоплением в области живота экссудата (жидкости).
Механизм развития асцита зависит от основного заболевания, но чаще всего появляется из-за тяжелых патологий печёночной функции, в том числе последних стадий цирроза. Объем брюшной водянки может быть различен, в запущенной стадии жидкость в животе достигает 25 л.
Скопление воды в брюшной полости часто является следствием развития рака печени, патологического истощения и белковой недостаточности, кардиальных заболеваний. При онкологии и циррозе полностью вылечить водянку сложно, потому что такое состояние проходит после полного излечения основного заболевания.
Выделяемое количество воды сдавливает желудок и другие внутренние органы, мешает их нормальному функционированию. Скопление выпота в брюшине усугубляет положение больного, особенно при онкологической опухоли печени. Сколько живут пациенты с водянкой, зависит от медикаментозного лечения и выполнения рекомендаций в питании.
В большинстве случаев развитие патологического процесса в брюшной полости вызывают тяжелые болезни печени (цирроз и рак). При циррозе из-за некроза гепатоцитов и разрастания фиброзной ткани, постепенно разрушаются кровеносные сосуды. Плазма понемногу просачивается из сосудов и наполняет собой брюшную полость. Обратного оттока вследствие нарушения печёночной функции не происходит.
Асцит при раке печени возникает из-за разрастания метастазов и увеличения давления на воротную вену. Опухолевый процесс приводит к нарушению кровотока в портальной венозной системе, что мешает нормальному оттоку жидкости из брюшины. Скопление выпота регистрируется примерно у 10 % онкологических больных. При онкологии других органов, экссудат появляется из-за развития портальной гипертензии — нарушении нормального кровообращения в печёночной ткани.
Основные причины скопления излишней воды:
- Портальная гипертензия, развившаяся из-за цирроза или рака.
- Нарушение кровотока при правожелудочковой сердечной недостаточности.
- Распространение раковых клеток по брюшной полости и появление в ней метастазов.
- Аномально низкое количество белка в крови.
Жидкость под печенью может накапливаться стремительно — в течение нескольких дней, либо постепенно. Больной может несколько недель, иногда и месяцев не подозревать о развитии патологического процесса.
В зависимости от телосложения пациента, скопление воды до 1 л литра зрительно незаметно. Вздутие живота происходит постепенно, кожа на нем становится гладкой, блестящей, нередко появляются растяжки. При образовании портальной гипертензии под кожей просвечивают синие разветвленные вены.
Характерные симптомы водянки следующие:
- Нарушенное дыхание, одышка, кашель вследствие сдавливания диафрагмы. Особенно это проявляется, когда больной принимает горизонтальное положение.
- Расстройство пищеварения. Появляется из-за нажима водянки на стенки желудка и кишечника. Пациент жалуется на отрыжку, изжогу, быстрое насыщение. Хронические запоры могут сменяться диареей, при сильном сжимании кишечника возникает полная непроходимость его содержимого.
- Затрудненное мочеиспускание. Могут фиксироваться частые позывы, постепенное развитие цистита, пиелонефрита и других инфекций мочеполовых органов.
- Отечность на ногах. Появляются из-за затрудненного оттока по нижней полой вене и лимфы.
- Снижение работоспособности.
При осмотре пациента врач обращает внимание на живот в зависимости от положения пациента. В вертикальном положении он провисает вниз. Если больной ложится на спину, живот спадает вниз, а стенки его выпячиваются («лягушачий живот»).
Кроме этого, специалист выявляет симптом флюктуации. Пациента кладут на спину, с одной стороны брюшины пациент прикладывает руку, с другой врач постукивает ладонью по боковой стенке. При скоплении выпота наблюдаются волнообразные движения на поверхности, которые появляются из-за колебания жидкости.
В период вынашивания ребенка брюшная водянка является опасной, она сдавливает плод и мешает его нормальному внутриутробному развитию. Наиболее опасным при беременности считается асцит, сформировавшийся из-за недостаточности работы печени, сердца и почек. Очень часто у будущих мам наблюдается сильное выпячивание пупка, образование паховой грыжи, варикоза, появление геморроидальных вен.
Усложняет заболевание и то, что большинство медикаментозных средств являются токсичными, а прокол брюшины для вывода экссудата может негативно сказаться на ребенке.
Основные лечебные меры — ограничение употребление соли и воды. Очень важна диета, способная поддержать нормальное функционирование печени и сердечно-сосудистой системы. При отсутствии противопоказаний можно употреблять целебные отвары трав, способствующие снятию отеков, обладающие желчегонным действием.
С помощью ультразвукового обследования можно наиболее точно установить характер патологического процесса и причины его появления. При установлении диагноза асцит, выполняется диагностика следующих факторов:
- Объем образовавшегося экссудата.
- Расширение и тромбоз воротной вены.
- Размер печени при онкологическом заболевании.
- Увеличение селезёнки в случае портальной гипертензии и гемолитической анемии.
- Расширение полой вены в правом предсердии при сердечной недостаточности.
Перед проведением УЗИ рекомендуется не употреблять блюда и продукты в пищу, вызывающие брожение и вздутие живота. Процедура безболезненна и не вызывает негативных ощущений.
Меры по ликвидации процесса должны быть предприняты как можно раньше, чем больше скопилось воды в брюшине, тем более длительным и сложным будет лечение. Принципы терапии водянки:
- Устранение основного заболевания.
- Прием медикаментозных средств.
- Лапароцентез — откачка экссудата через отверстие в брюшной полости.
- Соблюдение питьевого режима и рациона питания.
Инвазивный метод лечения путем прокола используется в случае запущенности болезни и риске для жизни пациента. Значительное скопление экссудата препятствует нормальному дыханию и вызывает сердечную недостаточность, поэтому лапароцентез является необходимой мерой. Прием лекарственных средств направлен на ликвидацию патологии, вызвавшей водянку, и снятие отечности.
Используемые категории медикаментов:
- Гепапротекторы. (Фосфолипиды, витамины, антиоксиданты, аминокислоты).
- Диуретики. (Спиронолактон, Фуросемид, Маннитол).
- Дополнительные источники калия и магния. (Панангин, Аспаркам).
- Капельные инъекции белковых препаратов в случае нехватки белка в крови. (Альбумин, нативная плазма).
- Антагонисты ангиотензина II и ингибиторов АПФ (Эналаприл, Лизиноприл).
- Стероидные противовоспалительные препараты (Преднизолон).
Кроме медикаментозного лечения, пациенты могут использовать альтернативные методы лечения. К ним относятся настои и отвары из лекарственных растений, фитопрепараты.
В период болезни требуется обязательное соблюдение ограничений в употреблении соли (не более 3-5 г в день) и воды (до 1,5 литров в сутки). Строгое соблюдение всех предписаний врача и лечебное питание при асците является гарантией для успешного излечения или значительного улучшения в случае, если основное заболевание вылечить невозможно. При скоплении выпота в брюшине следует питаться с соблюдением диеты стол №5.
- Нежирное мясо и рыба (телятина, курятина, индюшатина, крольчатина).
- Кисломолочная продукция невысокой жирности.
- Овощи.
- Некислые фрукты.
- Растительные масла.
- Каши (гречневая, рисовая, овсянка).
- Белковые омлеты.
- Ржаной или подсушенный хлеб.
- Взвары, компоты, пудинги, желе.
- Сухофрукты.
- Варенье, мед, зефир, пастила.
- Некрепкий чай, отвар шиповника.
- Консервы.
- Копчёности.
- Соленья и маринады.
- Пряности и специи.
- Колбасу и все виды жирного мяса.
- Тугоплавкие жиры.
- Чеснок и лук (свежие), редис, редька.
- Грубо волоконные овощи, препятствующие пищеварению.
- Грибы в любом виде.
- Наваристые мясные и рыбные бульоны.
- Сдоба и кондитерские изделия.
- Шоколад.
- Кофе.
Рекомендованы фрукты и овощи, обладающие легким диуретическим эффектом: арбуз и дыня, огурцы, тыква, свекла, шпинат, имбирь, свежая зелень, клюква, калина, брусника.При нарастании болезни соль из рациона исключается полностью.
Для улучшения вкуса блюд можно использовать лимонный или томатный соки, лавровый лист. В случае появления печёночной недостаточности снижают количество потребляемого животного белка до 20-30 г в сутки. Для облегчения деятельности печени приоритетными способами приготовления блюд являются запекание, отваривание, тушение.
Цирроз печени. Асцит. Нити фибрина. Печеночная связка.
источник
Накапливание в брюшной полости свободной жидкости происходит в результате воспалительной реакции, нарушения оттока лимфы и кровообращения вследствие различных причин. Подобное состояние называется асцитом (водянкой), его появление может привести к развитию серьезных последствий для здоровья человека.
Скопившаяся в брюшине жидкость – это идеальная среда для обитания болезнетворной микрофлоры, которая является возбудителем перитонита, гепаторенального синдрома, пупочной грыжи, печеночной энцефалопатии и других не менее опасных патологий.
Для диагностирования асцита применяется один из наиболее безопасных и не инвазивных, но высокоточных методов – исследование с помощью ультразвуковых волн. Выявление наличия жидкости в брюшной полости по УЗИ проводят по назначению лечащего врача на основании существующих клинических признаков патологического процесса.
Брюшная полость представляет собой отдельную анатомически зону, которая для улучшения скольжения висцеральных листков брюшины постоянно выделяет влагу. В норме этот выпот способен динамически всасываться и не скапливаться в удобных для него зонах. В нашей статье мы хотим предоставить информацию о причинах аномального резервирования жидкости, диагностировании патологического состояния на УЗИ и эффективных методах его лечения.
Асцит развивается вследствие различного рода патологических процессов в органах малого таза. Изначально скопившийся транссудат не имеет воспалительного характера, его количество может колебаться от 30 мл до 10–12 литров. Наиболее распространенные причины его развития – нарушение секреции белков, которые обеспечивают непроницаемость тканей и путей, проводящих лимфу и циркулирующую кровь.
Это состояние могут спровоцировать врожденные аномалии или развитие в организме:
- цирроза печени;
- хронической сердечной или почечной недостаточности;
- портальной гипертензии;
- белкового голодания;
- лимфостаза;
- туберкулезного или злокачественного поражения брюшины;
- сахарного диабета;
- системной красной волчанки.
Нередко водянка развивается при формировании опухолевидных образований в молочных железах, яичниках, пищеварительных органах, серозных оболочках плевры и брюшины. Кроме того, свободная жидкость может скапливаться на фоне осложнений послеоперационного периода, псевдомиксомы брюшины (скоплении слизи, которая со временем претерпевает реорганизацию), амилоидной дистрофии (нарушения белкового обмена), гипотиреоидной комы (микседемы).
На ранних этапах развития этого состояния пациенты не имеют никаких жалоб, скопление свободной жидкости можно обнаружить только с помощью УЗИ. Видимая симптоматика проявляется, когда количество транссудата превышает полтора литра, человек ощущает:
- увеличение брюшной части живота и массы тела;
- ухудшение общего самочувствия;
- чувство распирания в брюшной полости;
- отечность нижних конечностей и тканей мошонки (у мужчин);
- отрыжку;
- изжогу;
- тошноту;
- затруднение дыхания;
- метеоризм;
- тахикардию;
- выпячивание пупочного узла;
- дискомфорт и болезненные ощущения в животе;
- нарушения стула и мочевыделения.
Если ультразвуковое исследование брюшной полости показало имеющуюся избыточную влагу, лечащему врачу необходимо точно установить первопричину патологического состояния. Проведение откачивания скопившегося транссудата не является эффективным методом лечения асцита.
Данное исследование не имеет каких-либо противопоказаний или ограничений, в экстренных случаях его проводят без предварительной подготовки пациента. Плановая процедура требует улучшения визуализации патологических изменений в органах. Больному рекомендуется за 3 дня до исследования исключить из рациона питания продукты, содержащие большое количество клетчатки и повышающие газообразование.
Накануне исследования выпить слабительное средство или сделать очистительную клизму. Для уменьшения скопления газов в кишечнике в день проведения УЗИ нужно принять Мезим или активированный уголь. Современные способы ультразвуковой диагностики позволяют определить в брюшной полости наиболее вероятные области скопления свободной жидкости.
Именно поэтому квалифицированные специалисты проводят осмотр следующих анатомических зон:
- Верхнего «этажа» брюшины, который находится под диафрагмой. Особое диагностическое значение имеют пространства, расположенные под печенью и образованные основным отделом тонкого кишечника – восходящей и нисходящей частями ободочной кишки. В норме так называемых латеральных каналов не существует – покровы брюшины плотно прилегают к кишечнику.
- Малого таза, в котором при развитии патологических процессов может накапливаться выпот, перетекающий из латеральных каналов.
Физические особенности влаги, скопившейся в брюшине по любым причинам, не позволяют отражать ультразвуковую волну, это явление делает диагностическую процедуру максимально информативной. Наличие выпота в исследуемых анатомических пространствах создает на мониторе аппарата темный передвигающийся очаг. При отсутствии свободной жидкости диагностика длится не больше 5 минут.
Если обнаружить транссудат не удается, на его наличие могут указывать косвенные признаки:
- смещение петель толстой кишки;
- изменение звука при перкуссии (простукивании) – тимпанический в верхних отделах брюшины, тупой в нижних.
Международная квалификация болезней не выделяет в асцит в отдельное заболевание – это состояние является осложнением последних стадий других патологических процессов. По яркости клинической симптоматики различают следующие формы асцита:
- начальную – количество скопившейся внутри живота воды достигает 1,5 литра;
- с умеренным количеством жидкости – проявляется отечностью голеней, заметным увеличением размеров грудной клетки, одышкой, изжогой, запорами, чувством тяжести в животе;
- массивную (объем выпота более пяти литров) – опасное состояние, характеризующуюся напряжением стенок брюшной полости, развитием недостаточности функции сердечной и дыхательной систем, инфицированием транссудата.
При бактериологическом оценивании качества свободной жидкости, которое производят в особых лабораторных условиях, различают стерильную (отсутствие патогенных микроорганизмов) и инфицированную (наличие болезнетворных микробов) водянку.
Курс лечебных мероприятий зависит от того, каким заболеванием было вызвано скопление в брюшине избыточной влаги. Для точного диагностирования патологического процесса практикующие специалисты проводят комплексное обследование пациента, включающее:
- биохимические и общеклинические анализы крови и мочи;
- исследование онкологических маркеров и показателей электролитного обмена;
- обзорную рентгенографию грудной и брюшной полостей;
- коагулограмму – оценивание параметров свертывающей системы;
- ангиографию сосудов, позволяющую оценить их состояние;
- МРТ или КТ брюшной полости;
- гепатосцинтиграфию – современную методику исследования печени при помощи гамма-камеры, позволяющую визуализировать орган;
- диагностическую лапароскопию с проведением лечебной пункции асцитической жидкости.
Пациентам с циррозом печени рекомендуется проведение внутрипеченочного портосистемного шунтирования, методика которого заключается в постановке металлического сетчатого стента, для создания искусственного сообщения между воротниковой и печеночной венами. При тяжелой форме заболевания необходима трансплантация органа.
В заключении вышеизложенной информации хочется еще раз подчеркнуть, что скопление свободной жидкости в брюшной полости считается неблагоприятным проявлением осложненного течения основного недуга. Развитие асцита может спровоцировать нарушение функциональной деятельности сердца и селезенки, внутреннее кровотечение, перитонит, отек головного мозга.
Процент смертности пациентов с массивной формой брюшной водянки достигает 50%. Мероприятия, предупреждающие возникновение данного патологического состояния, заключаются в своевременном лечении инфекционно-воспалительных процессов, правильном питании, отказом от употребления алкоголя, умеренных занятиях спортом, профилактических осмотрах медицинских специалистов и точном выполнении их рекомендаций.
источник
УЗИ печени – что оно показывает? Показания, подготовка, норма (показатели, размеры), расшифровка результатов, цена
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
УЗИ печени представляет собой инструментальный диагностический метод, в ходе производства которого врач оценивает состояние органа и выявляет его различные патологии на основании видимого на мониторе аппарата изображения, получаемого вследствие отражения ультразвуковых волн от биологических структур.
УЗИ печени представляет собой исследование органа при помощи ультразвуковых волн, испускаемых и воспринимаемых специальными аппаратами, которые называются УЗИ-сканерами. Суть исследования заключается в том, что ультразвуковая волна с частотой колебаний более 20 000 Гц способна проникать в ткани на небольшую глубину, проходить через них, и далее часть волн поглощается клетками, а другая часть отражается с преломлением или без него. Именно такие отраженные волны приходят обратно к датчику УЗИ-сканера, улавливаются им, переводятся в электрические импульсы и создают картинку на мониторе. Врач же на мониторе видит изображение органа, создаваемое отраженными и преломленными ультразвуковыми волнами, прошедшими через толщу тканей.
Для получения УЗИ-изображения на мониторе используется один датчик, который одновременно и испускает, и улавливает ультразвуковые волны. Чтобы оценить состояние различных органов, необходимо использовать датчики, испускающие волны различной частоты, проникающие на разную глубину.
С целью проведения УЗИ печени используют датчики с различными частотами испускаемых ультразвуковых волн, так как это необходимо для наилучшей визуализации органа и выявления его патологии. Так, в настоящее время для УЗИ печени используют датчики 3,5 – 5 МГц, которые дают возможность увидеть объекты диаметром 1 – 3 мм. Датчики с частотой 3,5 МГц позволяют получать изображения тканей и органов, находящихся на глубине 12 – 28 см от поверхности датчика. Именно поэтому такие датчики (3,5 МГц) применяют для обследования взрослых пациентов нормального и тучного телосложения. А датчики с частотой 5 МГц дают изображение объектов, расположенных на глубине 4 – 15 см от поверхности датчика. Поэтому датчики 5 МГц используют для проведения УЗИ печени у подростков и худеньких пациентов.
Изображение, полученное при помощи отраженных ультразвуковых волн на мониторе, позволяет оценить размеры, структуру, расположение печени и ее частей, выявить наличие в ней различных дополнительных образований (кист, опухолей и др.), воспалительных изменений и т.д. По внешнему виду, размерам, структуре органа, наличию в печени воспалений или дополнительных образований, а также состоянию окружающих тканей, лимфатических и кровеносных сосудов врач может диагностировать различные патологии, такие, как гепатиты, цирроз, гепатоз, кисты, гемангиомы, аденомы, рак, метастазы печени.
УЗИ печени – это безболезненное, безопасное, не дискомфортное, но информативное исследование, которое легко переносится пациентами, так как для его проведения врач не должен вводить какие-либо инструменты в различные части тела. Поскольку УЗИ является безопасным, не доставляющим дискомфорта и хорошо переносимым методом обследования, то его можно проводить без каких-либо ограничений беременным женщинам, детям и пожилым людям.
УЗИ печени может проводиться и для диагностики имеющейся патологии органа, и в качестве одного из методов профилактического обследования. С целью диагностики УЗИ печени назначается, когда у человека имеются какие-либо симптомы, свидетельствующие о печеночной патологии, такие, как боли в области эпигастрия (в середине живота, между ребрами), справа или слева под ребрами, желтушность кожного покрова или склер глаз, необъяснимый зуд кожи, повышенная температура тела, а также высокие уровни амилазы и билирубина в крови. Кроме того, для диагностики повреждений печени УЗИ назначается, когда имела место травма живота. В обязательном порядке УЗИ печени проводится с определенной периодичностью при уже выявленных заболеваниях печени для оценки состояния органа и контроля за течением заболевания, а также выявления эффективности проводимой терапии.
В качестве одного из методов профилактического обследования УЗИ обычно проводится один раз в год. С профилактической целью проведение УЗИ особенно рекомендовано людям, у которых имеется высокий риск развития заболеваний печени, например, вследствие злоупотребления алкоголем, приема токсичных лекарственных препаратов и т.д.
УЗИ печени позволяет оценить размеры, структуру, расположение органа и его частей, наличие в нем каких-либо образований (кист, опухолей, метастазов и т.д.), воспалительных изменений, патологических очагов, травматических повреждений. Кроме того, УЗИ печени дает возможность оценить окружающие ткани, лимфатические и кровеносные сосуды.
Результаты УЗИ позволяют выявлять следующие патологии печени:
- Гепатиты (острый и хронический);
- Цирроз печени;
- Гепатоз (жировая дистрофия печени);
- Патологические очаги в печени (абсцесс, эхинококкоз);
- Доброкачественные новообразования в печени (кисты, опухоли, очаги узловой гиперплазии);
- Злокачественные новообразования в печени (рак или метастазы);
- Изменения структуры и состояния печени, обусловленные заболеваниями сердца и сердечной недостаточностью.
В принципе, абсолютных противопоказаний к производству УЗИ печени нет, так как это исследование – безопасное и неинвазивное (то есть не предполагающее введение инструментов в какие-либо участки тела). Однако, если на кожном покрове живота и боков имеются ожоги, раны, гнойничковые высыпания или любые повреждения целостности кожи, то УЗИ проводить не рекомендуется, так как давление и скольжение датчика может спровоцировать распространение имеющегося патологического процесса на большую площадь. Поэтому при наличии ран или кожных заболеваний в области живота рекомендуется отложить плановое УЗИ печени до тех пор, пока кожный покров не станет чистым. В случае же, если УЗИ печени необходимо сделать в экстренном порядке, то его проводят, несмотря на повреждения и патологические высыпания кожного покрова живота.
Кроме того, УЗИ печени может быть противопоказано к проведению у женщин в третьем триместре беременности (с 27-ой недели и до родов), так как в этот период значительно увеличившаяся в размерах и потяжелевшая матка сильно давит на все органы брюшной полости и как бы «закрывает» их от УЗИ-сканера, располагаясь непосредственно под брюшной стенкой.
В случаях, когда человека беспокоят резкие боли в животе, вследствие наличия которых он не может принять позу, необходимую для проведения исследования, УЗИ печени также противопоказано.
Желательно отложить проведение УЗИ печени на несколько дней (3 – 5 дней) после проведения фиброгастродуоденоскопии (ФГДС), рентгена желудка с контрастом или лапароскопической операции.
В плановом порядке УЗИ печени желательно проводить после подготовки, которая заключается в воздержании от пищи в течение 8 – 10 часов и профилактике кишечного метеоризма.
УЗИ печени оптимально проводить натощак после 8 – 10-часового голодания. Для обеспечения такого 8 – 10-часового периода голодания следует отнять эти 8 – 10 часов от времени, на которое назначено проведение УЗИ печени, и с этого вычисленного момента не принимать пищу. Допустимо проводить УЗИ печени минимум после 6-часового голодания. Если исследование проводится не утром, а после обеда или вечером, то во избежание слишком длительного голодного периода можно кушать в день исследования подсушенный белый хлеб (сухарики без добавок, соли, усилителей вкуса, ароматизаторов, приправ и т.д.) и пить несладкий чай.
Для устранения и профилактики метеоризма необходимо в течение двух-трех суток перед проведением исследования отказаться от употребления продуктов, способствующих усиленному газообразованию в кишечнике, таких, как газированная вода, взбитые сливки, орехи, макароны, мед, горчица, жирные сорта мяса и рыбы, алкоголь, овощи (капуста, редька, лук, чеснок, болгарский перец и др.), фрукты (дыня, бананы, сладкие яблоки и др.), черный хлеб, молочные продукты, бобовые (горох, фасоль, чечевица и т.д.) и другие виды пищи, содержащие большое количество клетчатки. В течение суток перед исследованием необходимо также отказаться от употребления растительных соков.

Так как УЗИ печени оптимально проводить на фоне не вздутого и опорожненного кишечника, то вечером накануне исследования нужно выпить мягкое слабительное средство (например, Дюфалак, Мукофальк) или же утром в день производства УЗИ поставить клизму или воспользоваться глицериновыми свечами.
Когда УЗИ печени необходимо провести в экстренном порядке, то его делают безо всякой предварительной подготовки. Но если в ходе экстренного УЗИ были получены неточные данные, то следует через некоторое время провести исследование повторно в плановом порядке с необходимой предварительной подготовкой.
С собой в поликлинику нужно взять бумажные салфетки, туалетную бумагу или полотенце, которыми можно будет стереть гель с живота, наносимый для улучшения качества получаемого на мониторе УЗИ-аппарата изображения. Кроме того, если голод плохо переносится человеком, то с собой можно взять сухой паек, чтобы позавтракать сразу после производства УЗИ.
Если человек постоянно принимает какие-либо лекарственные препараты, то перед проведением УЗИ печени их отменять не нужно.
У детей подготовка к УЗИ печени заключается в воздержании от приема любой пищи и питья (в том числе, воды) в течение трех часов до проведения исследования. Конечно, такая подготовка детей проводится только в тех случаях, когда они спокойно переносят голодание и отсутствие питья.
После принятия необходимой позиции врач наносит специальный гель на кожу живота, который необходим для получения изображения наилучшего качества. Далее врач водит датчиком УЗИ-аппарата по поверхности живота, получая изображение печени с различных ракурсов, что необходимо для детального изучения состояния всех частей и отделов органа. Во время исследования врач обязательно попросит пациента дышать в обычном ритме, а также сделать максимально возможный вдох и выдох. Изображение печени в различные фазы дыхания и на фоне разной интенсивности дыхательных движений позволяет получать наиболее детальную информацию о состоянии органа и его структур. Кроме того, в процессе проведения УЗИ врач может попросить принять какую-либо позу, что также необходимо для комплексной оценки состояния печени или идентификации выявленных патологических изменений.
После завершения изучения состояния печени и производства всех необходимых замеров УЗИ-исследование считается законченным. Врач убирает датчик с поверхности живота, и пациент может одеваться и уходить.
Процедура УЗИ-исследования печени обычно недолгая, и занимает 10 – 20 минут, в зависимости от квалификации врача, типа аппарата УЗИ и массы тела пациента. Чем худее пациент, тем быстрее врач может оценить все параметры состояния печени. У тучных пациентов, напротив, исследование может оказаться более длительным, так как подкожный жировой слой затрудняет визуализацию органа и заставляет рассматривать один и тот же участок по нескольку раз.
Завершив УЗИ-исследование, врач пишет протокол с обязательным заключением, который отдает на руки пациенту.
Если говорить более детально, то по результатам УЗИ-печени обязательно оцениваются следующие параметры:
- Форма, контуры и анатомическое строение органа;
- Размеры всей печени и каждой ее доли;
- Структура и эхогенность печени;
- Состояние сосудистого рисунка органа в целом;
- Оценка состояния крупных сосудов и внутрипеченочных желчных протоков;
- Выявление очаговых изменений и патогенных образований;
- Отличение различных патологических изменений друг от друга с предположением, какой именно патологический процесс имеет место в конкретном случае.
В норме основные показатели, оценивающиеся в ходе УЗИ, должны быть следующими:
- Угол нижнего края левой доли печени – менее 45 o ;
- Угол нижнего края правой доли печени – менее 75 o ;
- Косой вертикальный размер правой доли печени – до 150 мм;
- Толщина правой доли печени – до 140 мм;
- Краниокаудальный размер левой доли печени – до 100 мм;
- Толщина левой доли печени – до 80 мм;
- Ширина печени – 230 – 270 мм (23 – 27 см);
- Длина печени – 140 – 200 мм (14 – 20 см);
- Поперечный размер печени – 200 – 225 мм (20 – 22,5 см);
- Воротная вена (измеренная на расстоянии 20 мм от места слияния брыжеечной и селезеночной вен) – 10 – 14 мм;
- Печеночные вены (измеренные на расстоянии 20 мм от устья) – 6 – 10 мм;
- Нижняя полая вена (измеренная на уровне хвостатой доли печени) – 15 – 25 мм;
- Печеночная артерия (измеренная на уровне 20 мм от ворот печени) – 4 – 6 мм;
- Долевые желчные протоки – 2 – 3 мм;
- Общий желчный (печеночный) проток – 4 – 6 мм;
- Края печени – в норме ровные и четкие;
- Структура паренхимы – в норме мелкозернистая, однородная, состоящая из множества равномерно распределенных мелких точечных и линейных структур;
- Эхогенность – в норме такая же или немного выше, чем эхогенность коркового вещества почек;
- Звукопроводимость – в норме высокая (ухудшается при диффузных изменениях ткани печени, например, при фиброзах, жировых включениях при гепатозе и др.).
В норме общая ширина печени составляет 23 – 27 см, длина – 14 – 20 см, а поперечник – 20 – 22,5 см. Толщина левой доли печени не должна превышать 8 см, а правой доли – 14 см. Если размеры печени увеличены, то такое увеличение органа называют гепатомегалией, что свидетельствует о патологии. Понять, о какой именно патологии идет речь в конкретном случае, можно, учтя результаты других параметров УЗИ печени.
Эхогенность печени в норме равномерная, и составляет нечто среднее между эхогенностью поджелудочной железы (которая выше) и эхогенностью селезенки (которая ниже). Кроме того, эхогенность печени в норме такая же или чуть выше эхогенности коркового вещества почек.
Ниже мы рассмотрим, для каких патологий характерно изменение того или иного параметра УЗИ печени.
Увеличение размеров с однородной мелкозернистой эхоструктурой. Когда печень имеет большие размеры, но ее структура нормальная и однородная, то это может свидетельствовать о следующих патологиях:
- Сердечная недостаточность. При этом дополнительно по УЗИ будут выявляться расширенные печеночные вены, которые в норме не видны. Диаметр нижней полой вены не изменяется в зависимости от вдоха и выдоха.
- Острый гепатит. Обычно каких-либо других, специфических изменений кроме увеличения размеров органа, при остром гепатите на УЗИ не выявляется. Общая картина вполне нормальная.
- Тропическая гепатомегалия. Дополнительно на УЗИ обнаруживается также значительно увеличенная селезенка (спленомегалия).
- Шистосомоз. Кроме увеличения размеров печени, при данном заболевании на УЗИ видно утолщение воротной вены и ее крупных ветвей, причем их стенки и окружающая ткань очень яркие. В некоторых случаях также видна увеличенная селезеночная вена и сама селезенка. При инфицировании Schistosoma mansoni или Schistosoma japonicum на УЗИ также может определяться фиброз тканей вокруг портальной вены.
Увеличение размеров с неоднородной эхоструктурой. Увеличенная печень с неоднородной структурой может свидетельствовать о следующих патологиях:
- Если печень увеличена, имеет неоднородную структуру, но в ней не определяются очаговые образования, то это может быть признаком цирроза, хронического гепатита или жирового гепатоза. При данных патологиях на УЗИ, кроме увеличения размеров и неоднородной структуры печени, фиксируется усиление ее эхогенности (гиперэхогенная паренхима) и уменьшение количества видимых ветвей воротной вены. В некоторых случаях значительно снижена звукопроводимость, вследствие чего глубокорасположенные части печени вообще не видны.
- Если печень увеличена, имеет неоднородную эхогенную структуру и в ней видны множественные или единичные очаговые образования любой формы, размера и эхоструктуры, то это является признаком макронодуллярного цирроза, абсцессов, метастазов, лимфомы или гематомы. При макронодуллярном циррозе дополнительно на УЗИ виден измененный сосудистый рисунок, нормальная строма и многочисленные образования разного размера. При абсцессах на УЗИ дополнительно фиксируется повышенная эхогенность и видны множественные или единичные образования с нечеткими контурами. При метастазах на УЗИ дополнительно видны образования различной формы, размеров и эхоструктуры. При лимфоме дополнительно видны множественные гипоэхогенные (светлые) структуры с нечеткими контурами и без дистального акустического усиления. При гематомах на УЗИ видны образования с нечеткими контурами и дистальным акустическим усилением.
Уменьшение размеров печени может быть характерно для микронодуллярного цирроза печени. При этом на УЗИ дополнительно фиксируется повышение эхогенности и деформация органа вследствие рубцевания (зарастания) воротной и печеночных вен. При этом воротная вена обычно нормальная или спавшаяся внутри печени и увеличенная вне печени. Иногда внутри воротной вены видны многочисленные структуры, представляющие собой тромбы. Микронодуллярный цирроз печени может сочетаться с асцитом (жидкость в брюшной полости), портальной гипертензией (повышенным давлением в воротной вене печени), расширением и варикозом селезеночной вены, а также спленомегалией (увеличением размеров селезенки).
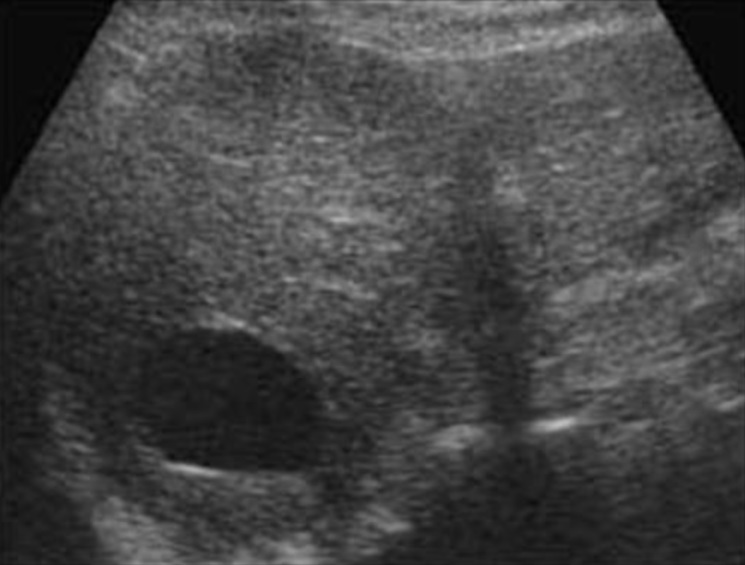
Так, в печени на УЗИ может быть видна солитарная киста, представляющая собой анэхогенное (светлое) округлое образование с четкими или неровными контурами и диаметром менее 30 мм. Такие кисты обычно не вызывают каких-либо клинических проявлений и являются врожденными, а потому неопасными. Но, к сожалению, солитарную кисту не всегда можно отличить от паразитарной кисты, поэтому при обнаружении такого образования в печени рекомендуется произвести биопсию.
Также на УЗИ могут выявляться множественные кисты печени, которые обычно имеют вид анэхогенных (светлых) образований различного диаметра с четким контуром и акустическим усилением. Обычно такие множественные кисты представляют собой проявление врожденного поликистоза, и весьма часто сочетаются с кистами в почках, селезенке и поджелудочной железе.
Если кисты осложняются, в них происходят кровоизлияния или нагноение, то на УЗИ такие образования видны, как абсцессы или распадающиеся опухоли.
Наконец, одними из наиболее сложных с точки зрения диагностики являются паразитарные (эхинококковые) кисты, которые формируются вследствие проникновения паразитов в печень. Любая паразитарная киста на УЗИ может иметь различные эхогенные признаки, в зависимости от стадии развития паразита и состояния кистозных стенок и полостей. Так, паразитарная киста может выглядеть, как простое светлое образование с четким контуром и дистальным акустическим усилением, похожее на солитарную кисту. В других случаях киста может иметь двойной контур стенки. В третьих вариантах внутри кистозного образования виден «паразитарный песок» или перегородка, свободно перемещающиеся в полости кисты. В четвертых случаях внутри большой кисты видны множественные мелкие кисты и пузырьки, что обычно говорит о наличии в печени живого паразита. Когда паразит уже погиб, киста может приобретать четкий контур вследствие обызвествления (кальцификации) ее стенок.
Одиночное солидное образование в печени может представлять собой гемангиому, абсцесс, нагноившуюся кисту, метастаз, гепатому. К сожалению, различить эти образования по результатам УЗИ весьма сложно, поэтому при подозрении на серьезное заболевание рекомендуют проводить биопсию. Наиболее часто одиночные солидные образования в печени представлены гемангиомами (до 75 % случаев).
В данном разделе мы рассмотрим, какие УЗИ-признаки имеют различные патологии печени.
Гепатит. При данной патологии увеличена вся печень или только одна ее доля (правая либо левая), контуры ровные и четкие, края закругленные, эхогенность пониженная, звукопроводимость повышенная, структура неоднородная, пестрая, сосудистый рисунок изменен за счет расширения воротной и селезеночной вен, а также контрастирования других сосудов.
Жировой гепатоз. При данной патологии размеры печени увеличены, угол нижней доли более 45 o , структура неоднородная, возможно пестрая, эхогенность повышенная, звукопроводимость сниженная, контуры ровные, но нечеткие, края закругленные, а воротная (портальная) вена не видна.
Опухоли печени. На УЗИ видны участки с нечеткими контурами, которые более или менее эхогенны по сравнению с остальной тканью печени. Менее эхогенные (гипоэхогенные) опухоли – это саркомы, лимфомы, гемангиомы, аденомы, гепатоцеллюлярный рак, низкодифференцированный рак. Более эхогенные (гиперэхогенные) опухоли – это гепатомы и метастазы рака в печень. Также при опухолях на УЗИ фиксируется увеличение лимфатических узлов и смещение желчного пузыря из нормального положения.
Кисты печени. При данных патологических образованиях на УЗИ видны единичные или множественные структуры с четкими краями, которые приводят к увеличению размеров или выпуклостям на отдельных участках печени.
Вторичные диффузные изменения при заболеваниях сердца. На УЗИ контуры печени ровные и четкие, размеры органа увеличены, край закруглен, структура неоднородна, эхогенность повышена, звукопроводимость снижена, нижняя полая и печеночные вены расширены.
Абсцесс. На УЗИ видны округлые или неправильной формы образования с четкой стенкой, различной эхогенностью и перемещающимся содержимым.
В печени могут выявляться диффузные и очаговые изменения. Диффузными называются изменения, имеющиеся по всей толще органа в виде мелких неоднородных структур. Такие диффузные изменения характерны для жирового гепатоза, острого и хронического гепатитов, цирроза и заболеваний сердца.
Очаговыми называются изменения, которые представляют собой одиночные или множественные четко очерченные очаги. Подобные очаговые изменения характерны для опухолей (гемангиомы, аденомы, рак и метастазы), очаговой гиперплазии и кист (истинные кисты, абсцессы, паразитарные кисты).
УЗИ печени можно сделать в обычной городской муниципальной поликлинике, районной поликлинике или в больнице. Также УЗИ печени может быть выполнено в частных медицинских центрах, в которых имеется необходимое оборудование и специалисты.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
УЗИ печени является одним из наиболее распространенных методов обследования.
Благодаря ему можно быстро и без проблем определить размер органа, структуру его тканей и выявить патологические изменения.
Обследование методом УЗИ показано при возникновении болезненных ощущений под ребром с правой стороны, которые появляются после употребления жирных и жаренных блюд. Также необходимо насторожиться в случае изменения цвета кожных покровов.
Появление желтизны или серо-желтого оттенка также может свидетельствовать об отклонениях в работе органа.
Обследование также назначается пациентам, имеющим патологии желчного пузыря, почек или поджелудочной. Провести обследование как можно скорее рекомендуется в следующих случаях:
- При подозрении на возникновение новообразования в области живота.
- При подозрении на абсцесс печени.
- В случае длительного злоупотребления алкоголем или наркотиками.
- В случае, если пациентка недавно перенесла гинекологическое заболевание.
- При отклонениях от нормы показателей лабораторных анализов.
- В случае, если пациент перенес гепатит или другое хроническое заболевание органа.
Также обследование потребуется больным, которых беспокоит чувство тяжести в животе и горький привкус во рту.
Для получения точного результата следует правильно подготовиться к процедуре обследования. Подготовка включает следующие правила:
- Кишечник необходимо освободить от газов. Для этого за три дня перед процедурой из рациона исключают продукты, способствующие повышению газообразования.
- Если пациент страдает запорами, то перед ультразвуковым обследованием потребуется провести несколько очистительных клизм.
- Питание должно быть частым и дробным. Последний прием пищи накануне исследования желательно провести за 2-3 часа перед сном.
- Нежелательно перед УЗИ пить много воды — количество выпитой за день жидкости не должно превышать 1,5 л.
- Процедура обследования проводится в первой половине дня, перед процедурой пациенту не рекомендуют завтракать — это позволит получить максимально информативный ответ.
Диагностика печеночных заболеваний проводится в следующем порядке:
- Больной ложится на спину, затем его правая верхняя область живота обрабатывается специальным гелем. При необходимости гель наносят и на поверхность всего живота.
- Затем специалист, который проводит процедуру, регулирует датчик. Взрослым пациентам со значительно массой тела устанавливают показатели датчика на частоту 3,5 МГц. При обследовании детей и пациентов с низкой массой тела прибор настраивают на частоту 5 МГц.
- Далее лицо, отвечающее за проведение исследования, регулирует чувствительность датчика, чтобы получить возможность хорошо просматривать диафрагму и правильно расшифровать результаты.
- Перед проведением сканирования исследуемый делает вдох, и затем на выдохе задерживает дыхание.
Благодаря ультразвуковой диагностике врач имеет возможность обнаружить даже самые несущественные изменения в брюшной полости.
Если же в организме протекает серьезный патологический процесс, то метод УЗИ позволит его своевременно обнаружить и принять соответствующие терапевтические меры.
Современные методы обследования печени методом УЗИ проводятся с целью выявления следующих патологий:
- Зернистость — крупнозернистая структура, как правило, свидетельствует о наличии гепатита, ожирения и других болезней.
- Уплотнение, пятна на органе, светлый цвет — причиной таких изменений может быть неправильное питание, опухоли, паразиты, абсцесс, кисты, гепатоз, гемангиома.
- Повышенная или пониженная эхогенность — в норме здоровый орган должен иметь слабую эхогенную структуру. Причиной повышенной эхогенности может стать цирроз, диабет, гепатит, ожирение, эндокринные болезни.
Расшифровка УЗИ печени позволяет выявить следующие заболевания:
Острый гепатит. При данной патологии обнаруживается неоднородная структура органа, что обусловлено образованием области с пониженной эхогенностью. При гепатите увеличивается размер печени, а её ткани становятся отечными.
Хронический гепатит. При такой форме заболевания метод УЗИ выявляет явно увеличенные размеры органа, пониженную эхогенность и плохо просматривающиеся сосуды.
Цирроз. В случае, если заболевание только начало развиваться, печень будет иметь увеличенные размеры. Для последних стадий цирроза характерно уменьшение её размера. При наличии патологии размеры обеих долей отличаются, сосуды просматриваются плохо. Печень имеет неровную поверхность с большими регенерирующими узлами, размер которых составляет 5-15 см.
Кальцинаты. Причиной образование кальцинатов в печени могут быть заболевания инфекционного происхождения — амебиаз, туберкулез, малярия. Расшифровка результатов УЗИ при данной патологии покажет наличие плотных структур.
Метастазы. Данная патология является одной из наиболее распространенных. УЗИ позволяет определить точную локализацию и сам очаг поражения.
Гемангиомы. Наиболее часто обнаруживаются у пациенток женского пола. Особенность данной патологии заключается в сложностях диагностирования на ранних стадиях, пока геангиома не разрослась до больших размеров.
Гепатома. Представляет собой образование злокачественного характера, для которого свойственно очень быстрое распространение и разрушение печени. Чаще всего гепатома является следствием гепатита или цирроза.
Сегодня провести обследование методом УЗИ можно не только в Москве и других крупных городах, но и во многих клиниках небольших городов страны, которые оснащены необходимым оборудованием. Данный метод считается безопасным и не имеет противопоказаний, за исключением ран и дерматологических гнойных образований в области живота.
УЗИ (ультразвуковое исследование) — высокоэффективное обследование, дающее возможность взглянуть на состояние какого-либо внутреннего органа и убедиться, что с ним всё в порядке, или понять, что с ним не так, и поставить возможный диагноз. В случае с печенью, это оценка её структуры:
- плотность;
- размер;
- форма;
- края.
Левая и правая доли, сегменты печени на УЗИ исследуются при помощи ультразвука. Человек его не слышит, но именно эти лучи помогают вывести на снимок состояние внутренних тканей. Проходя через них, звуковые волны отражаются, и, благодаря эхо (способность ткани отражать звуки называется эхогенностью), доктор получает наглядную картину состояния органа в двух измерениях. Так можно понять:
- в каком положении находится печёнка;
- каковы её размеры;
- состояние кровеносных сосудов;
- наличие/отсутствие неоднородности.
Например, если существует подозрение на злокачественную опухоль, УЗИ помогает установить, не начала ли она метастазировать.
Задуматься об УЗИ печени человеку следует при следующих симптомах:
- болезненные ощущения под правым ребром (усиливаются после жирной еды, спиртных напитков или силовой нагрузки);
- пожелтение кожи (может сигнализировать гепатит);
- биохимические анализы показывают понижение тех или иных показателей (например, гепатоцитов).
Заболевания (в том числе подозреваемые), требующие УЗИ для более точной диагностики:
- нарушения в работе желчного пузыря и поджелудочной железы;
- новообразования в брюшной полости — киста, рак печени;
- печеночный абсцесс;
- гинекологические патологии;
- возможные повреждения, связанные с травмой;
- алкогольная, наркотическая зависимости, длительный приём лекарств.
После самой процедуры врачами будет выполнена расшифровка УЗИ печени. Норма заранее сообщается врачом — при этом он должен учитывать индивидуальные особенности пациента и описание его предыдущей истории болезни.
Готовиться к проведению УЗИ обязательно, так как это оказывает значительное влияние на достоверность результатов. Клиническая картина будет чёткой лишь в том случае, если врач сможет без проблем увидеть наличие/отсутствие диффузных изменений в структуре органа.
Как подготовиться к УЗИ печени? Желательно уточнить это у врача за несколько дней до процедуры. Как правило, подготовка включает в себя ограничение в продуктах питания (в особенности, если они способствуют газообразованию). Если одним из симптомов его болезни считаются запоры, специалист может посоветовать:
- поставить клизму;
- принять слабительное.
То, как делают УЗИ печени, не является чем-то сложным, с точки зрения пациента:
- Он лежит на спине с обнажённым животом.
- После чего на кожу наносится специальный гель-проявитель.
- Сначала специалист исследует тело в районе правого ребра.
- Уже после по порядку переходят к брюшной полости.
- Никаких неприятных ощущений пациент при этом не испытывает.
- После процедуры пациенту выдают заключение, в котором указывается ответ на гипотетический диагноз.
Вне зависимости от того, что показало обследование, процесс лечения продолжается. Если этот метод ничем не помог, пациента могут отправить на МРТ. В отдельных случаях может понадобиться исследование селезёнки.
В медицину достижения научно-технического прогресса внедряются постоянно, что, несомненно, сказывается на повсеместном использовании современной техники в диагностировании разнообразных заболеваний.
Особенно быстро прошла реализация метода ультразвукового сканирования (известно так же, как эхография, эхолокация, ультразвуковое исследование и Узи печени) в процессе обследования органов забрюшинного пространства и брюшной полости. Эхография со временем получила уважение и среди врачей, и среди пациентов в качестве безопасного, неинвазивного, не обременительного, имеющего высокую разрешающую способность метода.
Если диагностика печени с помощью УЗИ проводится утром, то приходить нужно после ночного голодания натощак, но если во второй половине дня, то после 5-10 часов воздержания от еды. В срочных и экстренных ситуациях УЗИ производится в любое время и без предварительной подготовки.
Для уменьшения помех при Узи печени, которые вызываются, как правило, наличием газа в кишечнике, врачи рекомендуют за пару дней до обследования придерживаться диеты, в которой ограничивается употребление клетчатки и исключаются продукты, усиливающие в кишечнике газообразование (фасоль, горох, свежие овощи и фрукты, капуста, молоко, газированные напитки и т.п.). Кроме того, не лишним будет прием активированного угля и эспумизана.
Людям, которые страдают высокой степенью ожирения, ультразвуковое обследование проводится с трудом. Им рекомендуется обязательная очистительная клизма с утра и вечером за сутки до проведения диагностики.
Для оценки функций желчного пузыря, требуется провести динамическое УЗИ натощак и после завтрака.
- Передне-задний размер правой доли – до 12.5 см;
- Передне-задний размер левой доли – до 7 см;
- Желчный проток – до 6-8 мм;
- Ровные края;
- Диаметр портальной вены – до 1.3 см;
- Однородная структура.
Ультразвуковое исследование печени рекомендовано в следующих случаях:
- Наличие лабораторных или клинических данных, которые указывают на поражение печени;
- Уточнение природы ранее обнаруженного другими способами очага в печени;
- Подозрение на новообразование по данным осмотра или одного из обычных инструментальных способов исследования;
- Уточнение локализации и количества метастазов в печени;
- Проведение интервенционного вмешательства под контролем УЗИ;
- Травма брюшной полости;
- Диспансерный профилактический осмотр;
- Динамический контроль над ходом лечения болезней печени.
- Цирроз печени;
- Острый и хронический гепатит;
- Метастазы при онкологических заболеваниях;
- Гемангиомы;
- Синдром Бадд-Киари;
- Гепатомы;
- Кальцинаты печени;
- Гепатомы;
- Стеатоз;
- и другие заболевания.
В процессе проведения ультразвуковой диагностики особое внимание обращается на структуру печени, однородность органа, на желчевыводящие протоки, мелкие ветви и крупные сосуды в печени, измерение долей печени.
УЗИ имеет особенное значение при обследовании больных с заболеваниями или подозрениями на таковые в органах пищеварения.
Это достаточно информативный диагностический метод без ограничений широко используется как в амбулаторной практике, так и в специализированных гастроэнтерологических клиниках.
Прежде всего, в виде метода скрининга при обследовании большого количества больных для выявления разных скрыто протекающих болезней пищеварительной системы, которые представляют трудности для клинической диагностики.
Кроме того, в качестве завершающего метода диагностики разных болезней органов пищеварения, который позволяет составить лечебную тактику. А также для проведения динамического наблюдения за пациентами и максимально объективной оценки результатов хирургического и консервативного лечения.
Ультразвуковое обследование органов пищеварения (поджелудочная железа, печень, желчевыделительная система) осуществляется натощак утром после ночного голодания, но в особенных ситуациях может быть проведено в любое время.
Как правило, для процедуры не требуется особой подготовки, хотя у пациентов с лишним весом и ярко выраженным метеоризмом проведение осмотра обычно затруднено.
Чтобы уменьшить помехи, которые обусловлены наличие газов в кишечнике, больных рекомендуется в течение нескольких дней до обследования соблюдать диету, бедную клетчаткой, с исключением из рациона продуктов, который могут усилить газообразование.
Кроме того, обычно помогает прием эспумизана, карболена, полиферментных препаратов (панзинорм форте, мезим форте, панкреофлат). Нет необходимости ставить очистительную клизму.
Ультразвуковое обследование печени проводится в положении пациента лежа на спине, правом или левом боку, стоя или сидя, при этом рекомендуется придерживаться такой последовательности: исследование начинается продольными срезами с верхней части живота.
Острый гепатит. Признаки заболевания малоспецифичны. К ним можно отнести неоднородность структуры печени из-за участков пониженной эхогенности, которые обусловлены отеком ткани, увеличение размеров органа.
Хронический гепатит. Как и с острым гепатитом, признаки болезни малоспецифичны и скудны, что не позволяет судить о морфологии и эхологии процесса.
Одновременно с этим, удается обнаружить увеличение размеров печени, неоднородность ее паренхимы за счет участков средней, увеличенной и сниженной эхогенности (воспаление, фиброз, интактная ткань), обеднение рисунка сосудов.
По мере прогресса процесса эхогенность ткани возрастает (о ней принято судить по плотности).
Цирроз печени. При данном заболевании наблюдается дезорганизация сосудистой архитектоники и паренхимы печени, регенерация и склерозирование ткани, что свое отражение находит в ультразвуковой семиотике.
Признаками болезни становится увеличение размеров органа на ранних стадиях и уменьшение на последних стадиях, изменение соотношения размеров долей (увеличений левой и хвостатой доли, уменьшение правой доли, неровность и бугристость контура, наличие узлов регенерации больше 5-15 мм (которые трудно зачастую отличить от очаговых поражений), неоднородность паренхимы, обеднение рисунка сосудов, признаки портальной гипертензии, «обрубленность» магистральных сосудов).
Если развивается портальная гипертензия (одно из самых плохих осложнений цирроза), с помощью Узи печени можно выявить гепатомегалию, реканализацию пупочной вены, расширение портальной вены, увеличение размеров селезеночной вены, увеличение размеров селезенки.
Стеатоз (жировая инфильтрация печени) характеризуется чрезмерным накоплением в клетках печени триглицеридов и их жировой дистрофией из-за нарушения метаболизма. Из причин болезни можно выделить алкоголизм, ожирение, голодание, сахарный диабет, прием определенных лекарственных средств.
Эхографическими признаками жировой инфильтрации (одно из диффузных заболеваний органа, точность ультразвукового обследования которого составляет 80-85%) являются: существенное увеличение эхогенности паренхимы печени, увеличение размеров органа, сглаженность рисунка сосудов.
В некоторых случаев на фоне стеатоза визуализируются участки сниженной эхогенности, которые соответствуют неизмененной паренхиме.
Синдром Бадд-Киари возникает из-за закупорки венозного оттока от органа на уровне печеночных вен. УЗ-семиотика довольно неоднозначна: отсутствует визуализация печеночных вен, извитость хода и сужение их просвета, увеличение хвостатой доли, венозные внутрипеченочные коллатерали, при УЗ ангиографии отсутствуют печеночные вены.
Если в паренхиме печени обнаруживаются структуры, похожие на опухолевое (очаговое) поражение, то перед врачом встают 3 главных вопроса:
- В действительности ли это очаговые образования?;
- Каково их количество?;
- Какова природа данных образований?
Нужно помнить, что в практике самыми частыми причинами опухолевых образований в печения становятся метастазы злокачественных опухолей других органов (чаще всего желудка, поджелудочной железы, толстой кишки, молочной железы, легких), узлы регенерации при циррозе, участки жирового гепатоза, кисты и гепангиомы.
Метастазы – самые частые злокачественные образования печени, потому что встречаются в 20 раз чаще, в сравнении с первичными опухолями печени. Метастазы в 90% случаев множественны. Между их гистологическим строением и эхографическими признаками отсутствует четкая связь, поэтому не представляется возможным установить первичный очаг опухоли.
Гепатома (гепатоцеллюлярная карциома) является самой распространенной формой злокачественного образования в печени. Выделяется стремительным ростом. Как правило, развивается на фоне диффузных хронических заболеваний печени, таких как цирроз, хронический гепатит, гемохроматоз. Отличаются диффузную и локальную формы заболеваний.
Гемангиомы обнаруживаются довольно-таки часто (у 0.8-14% населения) (в 4 раза чаще у женщин). Как правило, гемангиомы бессимптомны, в течение долгого времени могут не меняться в размерах. Они состоят из множества сосудов, которые разделены фиброзными перемычками.
Выделяются кавернозные и капиллярные гемангиомы. Кавернозные гемангиомы могут достигнуть достаточно больших размеров, занимая порой всю долю печени.
При первичном обнаружении гемангиомы рекомендуется подтвердить ее наличие компьютерной рентгеновской томографией или магнитно-резонансной томографией, ограничившись в дальнейшем контрольными Узи печени через полгода и год.
Кисты и кистозные образования. Наиболее часты среди кистозных образований печени: абсцесс, простые кисты, эхинококкоз (паразитарная болезнь). Отличают простые и атипичные кисты, содержащие перегородки, обызвествления (чаще всего наблюдаются в кистах от эхинококка).
Обычные солитарные кисты имеют привычную эхографическую картину и просты в диагностике. Во время Узи печени обнаруживаются одиночные жидкость-содержащие образования разной локализации. Обычные солитарные кисты чаще всего имеют форму, которая близка к округлой и немного неправильной округлой.
Размеры кист могут варьироваться в интервале от нескольких миллиметров до десятка сантиметров.
Кальцинаты печени, основной причиной которых зачастую становится перенесенная ранее бактериальная инфекция (малярия, туберкулез, амебиаз), просты в диагностике. Они представлены в виде плотных единичных или множественных структур, за которыми следует акустическая ткань.
Информативность ультразвукового обследования крайне высока, поэтому она является зачастую основным фактором в постановке правильного диагноза и в определении хода дальнейшего лечения.

Ультразвуковое исследование самый доступный и безопасный метод диагностики.
Он не облучает, как рентген, стоит намного дешевле МРТ и КТ, к тому же УЗИ проще в использовании. Процедура исследования быстрая и безболезненная, нет необходимости соблюдать неподвижность, что делает УЗИ методом выбора в педиатрии. К тому же метод практически не имеет противопоказаний.
Ультразвуковую диагностику чаще всего используют, чтобы получить изображение органов брюшной полости и таза, молочных желез, сердца, а у детей мозга и суставов.
История использования ультразвука в медицине. В 30-х годах ХХ века Фридрих Дуссик впервые использовал ультразвуковые волны, чтобы визуализировать опухоль мозга.
Следующие несколько десятилетний УЗИ использовалось в основном в ветеринарии. С его помощью определяли толщину жира у животных.
Первые аппараты УЗИ изобрели в 1955 году, и уже на протяжении 20 лет оно завоевало широкую популярность. Сейчас существует множество разновидностей этого метода, позволяющие получать цветные и 3D изображения. Но самым распространенным остается черно-белое УЗИ, где для получения изображения используется более 60 оттенков этих двух цветов. Недостатки у УЗ-диагностики тоже имеются.
При исследовании очень многое зависит от квалификации врача и погрешности аппарата. К тому же нельзя диагностировать желудок и кишечник другие полостные органы, где содержится газ. УЗИ минимально, но все же влияет на структуру клеток. Поэтому не стоит им злоупотреблять. Для проведения УЗИ существуют показания, поэтому посоветуйтесь со специалистом.
Ультразвук – звуковые волны, имеющие частоту свыше 20 000 Гц. Этот звук настолько высок, что человеческое ухо его не воспринимает. Для диагностики используют аппараты с частотой от 2 до 10 МГц. При УЗИ печени и желчного пузыря используют аппараты с частотой 2,5—3,5 МГц. Это дает возможность рассмотреть объекты размером 1-3 мм.
Максимальная глубина, на которой возможна качественная диагностика – до 24 см. Поэтому у очень тучных пациентов УЗИ печени и желчного пузыря не информативно.
Принцип обследования. Ткани организма обладают разной плотностью и упругостью, а значит, в разной степени поглощают и отражают ультразвук. Пучок ультразвуковых волн распространяется в тканях организма.
Дойдя до границы двух сред, часть его отражается и возвращается назад, а другая часть продолжает путь в новой среде.
Проще говоря, пучок ультразвуковых волн проходит через ткани тела. Когда он доходит до границы органа, то часть волн отражается и возвращается назад. Датчик их улавливает, преобразовывает в электрические импульсы, которые создают изображение на мониторе. Лучше всего изображение получается, когда пучок волн направлен перпендикулярно к границе тканей.
Поэтому орган исследуют с разных сторон и в разных положениях. При УЗИ печени и желчного пузыря исследование проводят в положении лежа на спине, на боку. Могут попросить сесть, встать на четвереньки, принять вертикальное положение. При обследовании обязательно используют гель на водной основе. Он обеспечивает вхождение ультразвуковых волн в тело.
Без геля пучок волн отразился бы от кожи, как от зеркала и не добрался бы до внутренних органов. Аппараты для ультразвуковой диагностики называются УЗИ сканеры. Они бывают разных типов, отличаются по функциональному назначению.
- Эхотомоскопы – приборы, предназначенные для исследования органов брюшной полости, органов малого таза и состояния плода во время беременности
- Эхоофтальмоскопы – помогают офтальмологам установить размеры глазного яблока и положение хрусталика.
- Эхоэнцелоскопы – предназначены для выявления заболеваний головного мозга. Они диагностируют повреждения, кисты, гематомы, опухоли, степень нарушения кровообращения.
- Эхокардиоскопы – приборы через межреберную щель позволяют выявить пороки развития сердца и изменения в его стенке.
Основная часть УЗИ сканера – датчик, который излучает УЗ волны и улавливает их отражение от органов. Есть датчики с высокой частотой ультразвуковой волны. Датчики для УЗ сканеров отличаются по своей конструкции и по зоне обзора.
- Линейные датчики. Они дают очень детальное изображение высокого качества, используя частоту 5-15 Мгц, но при этом проникают не глубоко в ткани до 10 см. Их используют для изучения щитовидной железы, молочных желез. По форме он напоминает швабру, поэтому бывает трудно добиться плотного прилегания к коже.
- Конвексные датчики имеют меньшую длину и лучше прилегают к поверхности кожи. Они используют частоту 1,8-7,5 МГц. За счет этого уменьшается детализация изображения (разрешающая способность), но глубина проникновения возрастает до 20-22 см. Используются для исследования органов брюшной полости и тазобедренных суставов.
- Секторные датчики позволяют обследовать небольшие участки тела. Они работают на частоте 1,5-5 Мгц. Датчики имеют небольшую поверхность и с их помощью удобно исследовать сердце через межреберные промежутки.
Также существуют и другие разновидности УЗ датчиков:
- Внутриполостные датчики вводятся во влагалище или прямую кишку. Их обзор может достигать 360°.
- Доплеровские датчики – позволяют оценить особенности движения крови по сосудам.
- Датчики для получения трехмерных изображений.
Области применения.
Ультразвук используют не только для диагностики, но и для лечения – он обладает обезболивающими, противовоспалительными свойствами, ускоряет рассасывание гематом, дробит камни в почках и улучшает введение лекарств через кожу. Используют в косметологии для микромассажа клеток и ускорения регенерации. В результате кожа очищается, подтягивается и разглаживается.
Кроме того ультразвук широко применяется в промышленности, для обнаружения дефектов, в эхолоказии, для очистки и для улучшения качества покрытий.
УЗИ печени – норма для взрослых
- Края четкие и ровные
- Структура однородная
- Ширина печени (справа налево) 23-27 см
- Длина печени (от заднего тупого до переднего острого края) 14-20 см
- Поперечник печени 20-22,5 см
- Левая доля печени 6-8 см
- Правая доля печени менее 12,5 см
- Общий печеночный проток диаметр 3-5 мм
- Нижняя полая вена диаметр до 15 мм
УЗИ желчного пузыря – норма
- Длина 7-10 см
- Ширина 3-5 см
- Поперечник 3-3,5 см
- Толщина стенки до 4 мм
- Общий желчный проток диаметр 6-8 мм
- Долевые желчные протоки внутренний диаметр до 3 мм
- Боли в правом подреберье;
- Желтушная окраска кожи и белков глаз;
- Подозрение на наличие новообразования в печени;
- Злоупотребление алкоголем длительный прием некоторых лекарственных средств;
- При отклонениях в анализе крови, указывающих на патологию печени;
- При травме органов брюшной полости;
- При острых и хронических заболеваниях поджелудочной железы и желчного пузыря;
- Регулярно при хронических заболеваниях печени.
Цель назначения УЗИ печени: выявить очаговые (ограниченные) и диффузные (разлитые) изменения в печени.
| Патология | Признаки данного заболевания |
| Цирроз | Увеличение левой доли печени или органа в целом. На поздних этапах уменьшение органа за счет гибели клеток Повышение плотности паренхимы (ткани печени) Неоднородность структуры, она приобретает вид мозаики из-за появления участков регенерации (восстановления ткани) Нарушение сосудистого рисунка – увеличение диаметра портальной веныБугристые края органа |
| Гепатит острый и хронический | Увеличение одной или обеих долей печени Закругление краев печени Печень слабо отражает УЗ-волны – выглядит темной При длительном течении структура становится неоднородной, пестройРасширение портальной и селезеночной вены |
| Кисты печени (в том числе и паразитарные) | Единичные или множественные образования с ровными четкими краями, лишенные внутренних структур Образование округлой формы с четкими краями с тонкой стенкой Увеличение отдельных участков печениПоявление выпуклости на контуре печени |
| Опухоли | Участок необычного строения с нечеткими границами Плотность опухоли может быть повышенной или пониженной. Опухоли различаются по степени отражения ультразвука Гипоэхогенные (слабо отражают УЗ) – выглядят как темные пятна на фоне паренхимы печени — саркома, низкодифференцированный рак, злокачественная лимфома, гемангиома, гепатоцеллюлярный рак, аденома Гиперэхогенные (хорошо отражают УЗ) светлые округлые образования – гепатома, метастазы высокодифференцированного рака Гипоэхогенный ободок – темная кайма вокруг опухоли. Отличительная черта злокачественных опухолей Увеличенные лимфатические узлыСмещенный желчный пузырь |
| Жировое перерождение печени (жировая дистрофия) | На начальных стадиях структура пестрая. Это признак появления очагов уплотнения паренхимы Повышенная эхогенная плотность (жировые клетки в печени очень хорошо отражают ультразвук) изображение при этом получается очень светлое Увеличение размеров печени Увеличение угла нижней доли более 45° Нечеткость контуров печени, ее края закругленыНевозможно выявить воротную вену |
| Глистная инвазия (лямблиоз) | Темные пятна на печени – участки повышенного поглощения УЗ волн в месте сосредоточения глистовСветлые пятна кальцинаты – участки отложения солей кальция. Они появляются на позднем этапе болезни |
- Боль в правом подреберье
- Желтуха;
- Острый и хронический холецистит;
- Контроль эффективности лечения;
- Травмы брюшной полости;
- Подозрение на аномалии развития желчного пузыря;
- Контроль результата операции на желчевыводящих путях.
Цель назначения УЗИ желчного пузыря – выявить признаки патологии желчного пузыря, определить наличие камней.
| Патология | Признаки данного заболевания |
| Острый холецистит | Утолщение стенки желчного пузыря более 4 мм Увеличение размера желчного пузыря Множественные перегородки внутри пузыряУсиленный кровоток в пузырной артерии |
| Хронический холецистит | Уменьшение размеров желчного пузыря Утолщение стенки, ее деформация Стенка пузыря уплотненная, выглядит светлее нормы Края размытые и нечеткиеВ просвете пузыря просматриваются мелкие частички |
| Дискинезия желчного пузыря | Перегиб шейки желчного пузыряПовышение тонуса стенок желчного пузыря, их уплотнение |
| Желчнокаменная болезнь (холелитиаз) | Камни в полости желчного пузыря. Это небольшие светлые образования, хорошо отражающие сигнал. Смещаются при смене положения тела. Эхо-тень (темный участок) за камнем, так как эти образования непроницаемы для УЗ-волн. Сладж или осадок из кристаллов билирубина. Однако схожая картина возникает при кровоизлиянии или скоплении гноя Утолщение стенки Неровный контур желчного пузыряНебольшие камни ультразвук не выявляет. Но на их присутствие указывает расширенная желчевыводящая протока выше места закупорки. |
| Полипы желчного пузыря | На стенке желчного пузыря округлые образования |
| Опухоли | Полипы размером более 2 см Деформация контуров желчного пузыря Значительное утолщение стенки. На экране монитора может иметь, как светлую, так и темнуюОпухолевидное образование |
Подготовка к УЗИ печени направлена на то, чтобы устранить образование газов в кишечнике. Их наличие мешает проведению исследования и может стать причиной постановки неправильного диагноза. Подготовку зачинают за 3-5 дней до исследования. В этот период необходимо:
- Исключить из рациона продукты, вызывающие газообразование: капусту, фрукты, молоко, черный хлеб, дрожжевую выпечку, газированные напитки. Отказаться от крепкого чая, кофе и спиртного.
- Питание должно быть дробное, небольшими порциями 3-4 раза в день.
- Количество жидкости не должно превышать 1,5 литра в день.
- Принимать ферментные препараты: Фестал, Панзинорм при нарушении пищеварения и метеоризме.
- Адсорбенты: активированный уголь, Смекта. Уменьшает газообразование и настой ромашки.
- Очистительные клизмы проводят вечером накануне процедуры и непосредственно перед ней. Они необходимы при упорных запорах и выраженном вздутии живота. В остальных случаях клизмы не обязательны.
- УЗИ проводят в утренние часы натощак. Перерыв между последним приемом пищи и процедурой УЗИ должен составлять не менее 8 часов.
Данные рекомендации подходят здоровым людям и тем, у кого есть различные хронические заболевания. Если вы постоянно принимаете какие-то лекарственные средства, то нет нужды отменять их перед УЗИ печени и желчного пузыря. При экстренном исследовании подготовка не проводится. Помните, что не рекомендуется делать УЗИ печени ранее, чем через 2 суток после эзофагогастродуоденоскопии и рентгена желудка с контрастированием, и через 3-5 дней после лапароскопии.
Что нужно иметь с собой.
На исследование в муниципальную поликлинику рекомендуют взять полотенце. Его можно подстелить на кушетку и вытереть гель, нанесенный на кожу. Если это исследование проводят в частной клинике, то, как правило, ничего брать не нужно. Одноразовые салфетки включены в стоимость процедуры.
Подготовка направлена на уменьшение метеоризма и начинается за 2-3 дня
- Исключают грубоволокнистые овощи и фрукты: капусту, редьку, бобовые, дрожжевую выпечку, снеки (сухарики, чипсы). Эти продукты вызывают вздутие живота и искажают результаты исследования.
- Запрещены жирные сорта мяса и рыбы, алкоголь.
- Принимают адсорбенты активированный уголь, Еспумизан, Мотилиум удаляют из кишечника пузырьки газа, не оказывая влияния на работу органов пищеварения.
- Ферментные препараты Мезим, Фестал, Панзинорм. Обычно их назначают в по 1-2 таблетки с каждым приемом пищи.
- Для борьбы с запорами можно каждый вечер перед сном принимать столовую ложку сиропа Лактулозы. В день процедуры можно воспользоваться глицериновыми свечами.
- Последний прием пищи должен быть не позднее, чем за 8 часов до УЗИ. На ужин рекомендована каша из злаков. Пища должна полностью перевариться, а в желчном пузыре за это время скопится новый запас желчи.
- УЗИ желчного пузыря проводят только натощак. Запрет распространяется на чай, кофе, воду и даже жевательную резинку. Они вызывают выход желчи из желчного пузыря. Он уменьшается в объеме, что затрудняет диагностику.
- Если вы ранее делали УЗИ, то захватите с собой заключение. Это даст возможность врачу оценить динамику, определить есть ли улучшение.
При подозрении на наличие камней в желчном пузыре УЗИ проводят в кратчайшие сроки без подготовки.
Что нужно иметь с собой
В больнице или городской поликлинике вам понадобится полотенце, чтобы просушить кожу после использования геля. Если же вам назначено УЗИ желчного пузыря с определением функции, то с собой необходимо иметь продукты для пробного желчегонного завтрака. Это могут быть 2 желтка сырых или вареных яиц, сметана, сливки, раствор Сорбита.
УЗИ печени и желчного пузыря можно проводить по показаниям в любом возрасте и при любых сопутствующих заболеваниях. Единственным ограничением может стать гнойное повреждение кожи или ожог.
В этом случае нанесение геля и давление датчиком может способствовать распространению инфекции. Однако для экстренного УЗИ, при острой боли в правом подреберье, противопоказаний нет. Все выявленные при проведении УЗИ изменения требуют уточнения и наблюдения в динамике.
Для этого после первого УЗИ делают повторное исследование через 2-3 недели. Наилучшим вариантом будет УЗИ всех пищеварительных органов. Помните, что лечение не назначается только по результатам УЗИ.
Для уточнения диагноза, кроме клинических симптомов, может понадобиться биопсия или компьютерная томография.
Специальность: Практикующий врач 2-й категории
УЗИ печени позволяет составить полноценное представление о состоянии органа, изменениях в его тканях — в том числе при подозрении на такие проблемы, как цирроз или фиброз. Кроме того, ультразвуковое исследование успешно фиксирует смещение относительно обычного положения, определяет наличие лишней жидкости в брюшине, может указать на изменение размеров той или иной доли.
УЗИ печени позволяет составить полноценное представление о состоянии органа
УЗИ печени, цена на которое сравнительно невысока, может стать серьезной поддержкой во время постановки диагноза.
Принцип, по которому проводится исследование УЗИ, заключается в создании снимков на основе отражения ультразвуковых направленных лучей.
Полученное фото печени лечащий врач может проанализировать, точно диагностировать возникшую проблему и назначить адекватное лечение.
Одна из причин, по которой ультразвуковая диагностика заболеваний так популярна, является её полная безопасность. Её можно применять при беременности, она подходит маленьким детям, пожилым людям и тяжело больным.
Эта методика диагностики необходима в следующих случаях:
- если у пациента справа под ребрами возникают регулярные боли, которые становятся только сильнее, когда он употребляет какую-либо вредную пищу (слишком жареную, острую или жирную), а также алкоголь;
- цвет кожных покровов пациента приобретает желтоватый или землистый цвет;
- при наличии зафиксированных ранее проблем с какими-либо органами пищеварительной системы;
- если существует подозрение на развитие опухоли любого типа;
- если пациент перенёс травму печени или других органов, расположенных в животе;
- при долговременном и регулярном принятии алкогольных, наркотических или сильнодействующих медицинских средств (такой эффект может спровоцировать и привычка постоянно лечиться народными методами);
- в случае возникновения гинекологических проблем;
- при поиске подходящих гормональных контрацептивов;
- если лабораторные анализы указывают на вероятность наличия патологий;
- когда необходимо контролировать процесс лечения заболеваний внутренних органов, в том числе, влияния медикаментов на организм пациента;
- в рамках регулярных проверок после перенесённого гепатита или иных заболеваниях;
- при сильном газообразовании и метеоризме;
- в случае горечи во рту, особенно, сразу после еды.
Показаний к проведению процедуры достаточно много, этот вид обследования — один из наиболее популярных.
УЗИ может показать, какие проблемы реально существуют в организме, с достаточной точностью.
Ультразвуковое исследование дает достаточно полное представление о том, в каком состоянии находится орган, и позволяет определить острые и хронические заболевания.
Хотя на начальных этапах поражения печени результат может быть неточным — изменения структуры слишком малы и слабо отражаются на снимках.
Ультразвуковое исследование печени состоит из нескольких важных этапов и начинается за 3 дня до самой диагностики.
Перед тем, как осуществить УЗИ печени, следует сделать следующее:
Перед походом на УЗИ рекомендуется не есть сладостей
- Нормализовать питание, отказавшись от ряда продуктов — бобовых, сладостей, молочных, мучного, жирной и острой пищи, квашеных и маринованных овощей, мяса и рыбы.
- Отказаться от алкоголя, курения, использования наркотических средств.
В качестве диеты оптимально будет использование пареных и варёных нежирных мяса и рыбы, богатых клетчаткой овощей, каш и печёных яблок и зефира в качестве десерта. Пищу принимают дробными маленькими порциями по 6-8 раз в день.
За 8 часов до прохождения обследования необходимо перестать есть — УЗИ проходится только натощак.
Анализы к УЗИ печени также должны проходиться с соблюдением нескольких условий:
- при склонности пациента к запорам и кишечным газообразованиям, следует сделать клизму или даже принять специальные препараты по рекомендации лечащего врача;
- прием регулярных медикаментов необходимо прекратить также за 3 дня до прохождения процедуры (если по каким-то причинам это невозможно, необходимо заранее скорректировать дозу с помощью консультации специалиста).
В остальном никаких дополнительных ограничений не потребуется.
Для этих категорий людей могут быть сделаны определенные послабления:
Беременная женщина тоже может съесть лёгкий завтрак перед прохождением анализа
- Пациенты, больные диабетом, могут позволить себе лёгкий завтрак, включающий слабо подслащенный чай с небольшим количеством сухариков.
Младенцев, если возникает острая нужда, можно покормить и непосредственно перед процедурой. В идеале все же следует выдержать перерыв хотя бы в 3 часа для младенцев, и в 4 — для детей постарше.
Беременная женщина тоже может съесть лёгкий завтрак перед прохождением анализа, хотя и ей для наиболее точных результатов лучше некоторое время (3-4 часа) воздерживаться от еды.
В остальном процедура очень проста и требует от больного только лечь на спину и позволить нанести на кожу особый гель, обеспечивающий взаимодействие с датчиками. Все остальное сделает специалист.
Вопрос того, сколько стоит УЗИ печени, зависит от нескольких важных составляющих:
- то, насколько современны аналитические приборы;
- является ли это частью комплексного анализа всего тела или затрагивает только один орган;
- где именно проводится диагностика.
УЗИ печени — что можно выявить в первую очередь:
- На снимках видно повреждения органа как вследствие цирроза или фиброза, так и после механических травм.
- Можно определить разрастающиеся опухоли или уплотнения.
- Опытный специалист, знающий, как выглядит гепатит на УЗИ, сможет также сразу отделить это заболевание от прочих.
Ультразвуковое исследование этого органа служит, в первую очередь, для выявления поражения органа и его изменений относительно нормы.
Возможно, точный диагноз потребует дополнительного осмотра. Отклонения от реально существующего результата могут быть вызваны также слишком большим процентом жировой ткани на теле пациента и повышенным газообразованием.
Размеры печени в норме выглядят следующим образом:
Нормальные размеры печени – основной параметр, учитываемый при постановке диагноза с помощью ультразвука
- левая доля, см – не более 7;
- правая доля, см – не более 12;
- размеры желчных протоков, мм — от 6 до 8;
- размеры диаметра портальной вены, мм — не более 12;
- края — ровные чёткие очертания;
- структура — без изменений эхогенности, уплотнений, равномерная по всей площади органа.
Расшифровка УЗИ печени будет зависеть также от нескольких особенностей организма:
- телосложения (астеники считаются по нижней границе нормы, гиперстеники — по верхней и тому варианту, когда она незначительно превышена);
- у женщин размеры в норме могут быть меньшими, чем у мужчины;
- то, сколько весит печень взрослого человека, во многом будет зависеть от наличия у него параллельных заболеваний.
У здоровых женщин и мужчин нормальный размер печени различается в небольшой степени.
Печень делится на доли согласно сагиттальной плоскости, выделяют и хвостатую долю. Именно в зависимости от их размеров определяется на УЗИ, насколько происходящее с печенью соответствует нормальным показателям размеров и объема органа у взрослого человека.
Заключение УЗИ позволяет даже не специалисту сделать первоначальные выводы на основе некоторых данных. Расшифровка при этом в общих чертах будет такой:
- Цирроз печени у взрослого человека выражается в неравномерном возрастании её эхогенных областей, изменении контура края, который у здорового органа сохраняет ровные очертания, значительном увеличении размеров. Такие проблемы во многом схожи с тем, что показывает УЗИ во время гепатита.
- Наличие эхогенности, выраженной множеством очагов, часто свидетельствует о новообразованиях.
- Отклонения в исследовании, на которые необходимо обратить внимание, включают в себя также наличие лишней жидкости в брюшной полости, проблемы со структурой вен.
Нормы желчного пузыря для расшифровки тоже имеют большое значение. Они выглядят следующим образом:
- Форма — от грушевидной до цилиндрической, не должно быть узлов и скручиваний.
- Ширина, см — от 3 до 5.
- Длина, см — от 6 до 10.
- Толщина стенок, мм — до 4.
- Наличие образований — не должно быть в нормальном состоянии.
- Смещение образований — если нечто внутри желчного пузыря всё же обнаружено, то по тому, перемещается оно или нет, позволяет сделать выводы о том, разрастающаяся опухоль внутри или камень.
- Желчные протоки, диаметр, мм — от 6 до 8.
- Чаще всего на проблемы указывает утолщение их стенок, изменение формы.
В зависимости от возраста размер здоровой печени взрослого человека претерпевает несущественные изменения. Таким образом, зная, какие размеры печени считаются нормой и параметры здорового органа, на УЗИ можно ясное представление об изменениях в организме.
Когда на УЗИ печень у взрослых увеличена, это, в первую очередь, считается признаком фиброза или цирроза.
В отдельных случаях такой симптом может указывать также на проблемы с сердцем и кровообменной системой или лёгкими, вызывающими застои.
Отличие между такими вариантами заключается в наличии эхогенных образований, характерных для цирроза и гепатита, а также значительной неровности края органа.
Зернистость на снимке может возникать по многим причинам:
Когда на УЗИ печень у взрослых увеличена, это, в первую очередь, считается признаком фиброза или цирроза
- из-за наличия лишней жидкости в брюшной полости;
- при серьезных разрушениях ткани печени, нарушающих её эхогенность;
- при смещении печени относительно других органов, заслоняющих ее край.
Последняя проблема заметна при травмах, первые возникают при развитом циррозе.
Замеченные при осмотре пятна могут говорить о развитии фиброза. В этом случае темные пятна — ни что иное, как развившаяся взамен нормальных клеток печени соединительная ткань. Пациентов часто беспокоит, что это может быть: пятна на печени характерны также для начального этапа гепатита различных типов. Более точный диагноз потребует дополнительных исследований.
Сама по себе повышенная эхогенность часто указывает на жировые образования или наличие фиброзных тканей. Точный диагноз в этом случае ставится по совокупности информации, поскольку эхогенность клеток печени означает только наличие неизвестных образований.
Светлая печень на УЗИ, которую называют также синдромом белой печени, схожа по своему значению с повышенной эхогенностью и возникает на снимках по тем же причинам.
Но из-за высокого процента поражения тканей она, как правило, означает для человека неприятные результаты осмотра.
Такой след на снимке оставляют различные опухоли, процесс жирового перерождения или практически полное замещение ткани печени соединительными тканями.
В целом, структура печени должна сохранять однородный состав, без уплотнений и посторонних вкраплений. Любое отклонение от него означает начинающийся процесс разрушения клеток, либо замещения одних клеток другими.
Основы ультразвуковой анатомии печени.
Ультразвуковое исследование печени Ссылка на основную публикацию
источник



