У онкологического больного появилась жидкость в легких — что это означает? Насколько это опасно? Как лечить это состояние?
«Жидкость в легких» — не совсем медицинский термин. Когда произносят это словосочетание, обычно имеют в виду одно из двух состояний:
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой — альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры — тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости.
В этой статье мы поговорим о «жидкости в легких», которая вызвана отеком легкого.
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные — связанные с нарушением работы сердца.
- Некардиогенные — связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины.
Существует множество «народных» способов лечения отёка лёгкого. Среди рецептов, которые должны способствовать снятию отёка, наиболее часто встречаются составы на основе следующих растений:
- Вишня
- Лен
- Корень солодки
- Плоды можжевельника
- Корень любистка
- Корень стальника
- Зверобой
- Плоды шиповника
- Листья крапивы
- Листы подорожника
- Лист толокнянки
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии.
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы — кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром — состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах.
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке — перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Иногда рак ни при чем: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких.
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются:
- Сильная одышка.
- Затрудненное дыхание, удушье.
- Сильное беспокойство.
- Страх.
- Кашель, во время которого выделяется пенистая мокрота с примесью крови.
- Боль в груди — если жидкость в легких появилась из-за проблем с сердцем.
- Частый нерегулярный пульс.
- Постепенное нарастание одышки. Поначалу она возникает только во время физических нагрузок, позже — в покое.
- Повышенная утомляемость.
- Увеличение веса из-за того, что жидкость скапливается в легких и других частях тела.
- Головные боли.
- Пробуждения по ночам из-за того, что трудно дышать.
- Беспокоит кашель, при выраженном отеке легкого выделяется пенистая мокрота с примесью крови.
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- Развитие молниеносного отёка — опаснейшее состояние, способное вызвать смерть в течение нескольких минут
- Обструкция дыхательных путей в следствие образования большого количества пены
- Затруднённое и угнетённое дыхание
- Тахиаритмия и асистолия — экстремальное увеличение частоты сердечных сокращений
- Дестабилизация артериального давления
Если принять своевременные лечебные меры, многие из этих осложнений поддаются лечению.
Первая мера помощи при остром отеке легких — подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Для того чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено — его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие.
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие — это повод для тщательного контроля здоровья пациента.
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет.
источник
Асцит — патологическое состояние, при котором в брюшной полости скапливается жидкость. Причины его бывают различными. Чаще всего к асциту приводит цирроз печени. Так же он возникает как осложнение онкологических заболеваний, при этом ухудшается состояние больного, снижается эффективность лечения.
- На ранних стадиях онкологических заболеваний умеренный асцит развивается примерно у 15–50% пациентов;
- Тяжелый асцит развивается примерно у 7–15% онкологических больных;
- При асците в брюшной полости может скапливаться до 5–10 литров жидкости, в тяжелых случаях — до 20 литров.
Чаще всего асцит развивается при следующих онкологических заболеваниях:
- рак яичников;
- рак печени;
- рак поджелудочной железы;
- рак желудка и кишечника;
- рак матки;
- рак молочной железы;
- неходжкинские лимфомы, лимфома Беркитта.
При раке печени причины асцита те же, что при циррозе (собственно, рак печени в большинстве случаев и развивается на фоне цирроза): нарушение оттока крови, повышение давления и застой в венах, нарушение синтеза альбумина и снижение онкотического давления крови.
При злокачественных опухолях других органов (желудка, кишечника, матки, яичников) асцит возникает из-за поражения раковыми клетками брюшины. Из-за этого нарушается всасывание жидкости. Если опухолевые клетки поражают лимфатические узлы, асцит может возникать из-за нарушения оттока лимфы.
Если в брюшной полости скапливается небольшое количество жидкости (100–400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
При выраженном, длительно существующем асците жидкость скапливается в плевральной полости, развивается гидроторакс. Это приводит к еще большему расстройству дыхания, тяжелой одышке.
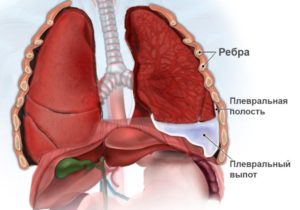
*По аналогии с брюшной полостью, в грудной клетке находится тонкая оболочка из соединительной ткани — плевра, париетальный листок которой выстилает стенки, висцеральный покрывает легкие.
При портальной гипертензии микроорганизмы из кишечника могут проникать в асцитическую жидкость. Развивается спонтанный бактериальный перитонит. Ситуация усугубляется тем, что в асцитической жидкости мало антител, поэтому иммунный ответ слабый.
Редкое, но очень тяжелое осложнение асцита — гепаторенальный синдром. При этом цирроз и печеночная недостаточность приводят к серьезному нарушению функции почек, вплоть до тяжелой почечной недостаточности. Пациенты с гепаторенальным синдромом в среднем живут от 2 недель до 3 месяцев. Причины этого состояния до конца не известны. Считается, что кровоток в почках нарушается из-за чрезмерного применения мочегонных средств, внутривенных контрастов во время рентгенографии и компьютерной томографии, некоторых лекарственных препаратов.
Внешние признаки асцита становятся хорошо заметны, когда количество жидкости в брюшной полости достигает 0,5–1 литра. Живот при этом заметно увеличен. Когда пациент стоит, он выглядит отвисшим, в положении лежа — распластан, боковые его части выступают. Врачи называют такую картину образно «животом лягушки».
Если во время осмотра врач обнаруживает у пациента признаки асцита, он может назначить следующие методы диагностики:
- УЗИ, КТ и МРТ помогают диагностировать асцит и оценить количество жидкости в брюшной полости, состояние внутренних органов, обнаружить злокачественную опухоль, оценить количество, размеры, локализацию патологических очагов, степень прорастания опухоли в различные органы и ткани;
- Биохимический анализ крови помогает оценить функцию печени, почек, определить уровни электролитов, степень снижения количества белка;
- Исследование свертываемости крови помогает выявить нарушения, связанные с расстройством функции печени (печень синтезирует некоторые факторы свертывания);
- Диагностический лапароцентез — процедура, во время которой проводят пункцию брюшной полости под контролем УЗИ и получают небольшое (примерно столовую ложку) количество асцитической жидкости. В ней исследуют уровни лейкоцитов и эритроцитов, общего белка и альбумина, глюкозы, амилазы. Проводят анализы на присутствие микроорганизмов, цитологическое исследование на предмет наличия опухолевых клеток.
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
- Падение артериального давления при выведении большого количества жидкости. Для того чтобы этого не произошло, асцитическую жидкость выводят медленно, постоянно контролируют пульс и артериальное давление пациента;
- Белковая недостаточность из-за потери большого количества альбуминов вместе с асцитической жидкостью. Для борьбы с белковым дефицитом внутривенно вводят альбумин;
- Боль. При необходимости после лапароцентеза назначают обезболивающие препараты.
- Жидкость, которая остается после процедуры в некоторых отделах брюшной полости. Для того чтобы вывести всю жидкость, врач может установить более одного перитонеального катетера в разных местах.
- Перитонит в результате проникновения микроорганизмов в брюшную полость. Редкое осложнение. Для его профилактики и лечения назначают антибактериальные препараты, может потребоваться хирургическое вмешательство.
- Нарушение оттока жидкости по перитонеальному катетеру. Чаще всего возникает из-за того, что конец катетера «присосался» к стенке брюшной полости или внутренним органам. Зачастую, чтобы справиться с этой проблемой, достаточно изменить положение тела. Если это не помогает, может потребоваться замена катетера.
- Выделение жидкости после удаления катетера. Для ее сбора на 1–2 дня на место пункции накладывают специальный резервуар.
- Сращение сальника (части брюшины) или участка кишки с брюшной стенкой возникает при повторных пункциях. Если это приводит к значительному нарушению работы кишки, может потребоваться хирургическое рассечение спаек.
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.
В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Обычно асцит возникает на поздних стадиях рака, ухудшает прогноз для онкологического пациента. При злокачественных опухолях, осложнившихся асцитом, отмечается низкая выживаемость. Паллиативное лечение помогает улучшить качество жизни, несколько увеличить ее продолжительность. Врач должен тщательно оценить состояние пациента, выбрать оптимальные методы лечения, исходя из их потенциальной эффективности и рисков.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
источник
Злокачественные новообразования сопровождаются патологической экссудацией в грудную и брюшную полость. Жидкость в легких при онкологии является довольно частым осложнением. Причины такого состояния кроются в анатомическом строении плевры и пропотевание жидкости сквозь ее стенки. Лечение подобного состояния проводится с помощью постановки дренажей и откачивания экссудата. Прогноз в этом случае чаще отрицательный, поскольку такие осложнения свидетельствуют о последних стадиях рака.
Вода в легких скапливается следствие влажного плеврита. В экссудате часто выпадает фибрин.
Накопление жидкости в грудной полости возникает вследствие таких причин:
- Застой лимфы. Он является сопутствующим симптомам злокачественных новообразований.
- Увеличение проницаемости эндотелия сосудов. Такие изменения сосудистых стенок наблюдаются при декомпенсации состояния пациента.
- Рост объема циркулирующей крови.
- Воспалительные процессы в плевре.
Вернуться к оглавлению
Скопление жидкости в легких при раке дает такие клинические симптомы:
- Постоянный кашель с отделением жидкой мокроты. Изредка она содержит прожилки крови, что является обычным симптомом при раке легких.
- Болезненные ощущения в груди. Боли носят тянущие, ноющие распирающие характер.
- Цианоз носогубного треугольника и дистальных фаланг пальцев на руках и ногах. Синюшность возникает в результате гипоксии этих участков.
- Астенизация организма. Она проявляется слабостью, сонливостью, разбитость и депрессией.
- Молниеносное похудение. Пациент теряет по несколько килограмм на месяц.
- Головокружение и потеря сознания.
Вернуться к оглавлению
С диагностической целью применяют такие физикальные, лабораторные и инструментальные методы:
- Общий осмотр больного. Доктор удается определить окраску кожных покровов и наличие цианотических участков.
- Пальпация. При прощупывании грудной клетки ощущается уменьшение экскурсии.
- Перкуссия. В зонах скопления жидкости возникает тупой звук.
- Аускультация. Она проводится с помощью стетофонендоскопа. Методика позволяет определить влажные крупнопузырчатые и мелкопузырчатые хрипы.
- Общий анализ крови. Этот лабораторный метод показывает увеличение количества лейкоцитов, лимфоцитов, ускорение оседания эритроцитов и тромбоцитопению.
- Рентгенография органов грудной клетки. Она дает представление про размеры средостения, участки затемнения в легких и плевре.
- Пункционная биопсия с забором экссудата на клеточной анализ. С помощью метода удается установить наличие метастазирования в легочную ткань.
- Компьютерная и магнитно-резонансная томография. Методики является высокоточным и позволяют установить точную и легализацию и диффузность патологического процесса.
Вернуться к оглавлению
Она производится с помощью медикаментозных и оперативных методик. Откачивание жидкости происходит через хирургические дренажи. Но к нему прибегают, только если экссудат скопился в плевральной полости в большом количестве. Если же этого еще не произошло, применяют специальную медикаментозную схему, включающую диуретики. К ним относятся такие мочегонные препараты, как «Лазикс», «Верошпирон», «Маннитол» и «Фуросемид».
Если происходит стремительное накопление жидкости в плевральных полостях, существует риск остановки дыхания. Апноэ развивается также при прорыве экссудата с образованием пневмоторакса. Прогноз для жизни в таком случае негативные. Но если вовремя диагностировать осложнения и провести правильное медикаментозное или оперативное лечение, пациент будет жить долго.
В первую очередь нужно стараться предупредить саму онкологию. Но если такой диагноз уже был проставлен, пациент обязан придерживаться всех рекомендации врача-онколога. Он должен регулярно проходить курсы химиотерапии, не делая длительных перерывов. Если нужно, больной должен выдержать облучение или оперативное вмешательство. Все эти меры предосторожности помогут избежать накопление экссудата в плевральной полости и летального исхода.
источник
Жидкость в лёгких при онкологии – одно из распространённых осложнений, которое может возникнуть как в начальной стадии заболевания, так и вследствие запущенности процесса. Вода может скапливаться непосредственно в лёгочных тканях, приводя к развитию отёка органа, или в плевральной полости, вызывая прогрессирование плеврита. В обеих ситуациях отсутствие своевременных терапевтических мероприятий способно привести к летальному исходу.

- Экссудативный плеврит. Осложнение представляет собой накопление значительного количества жидкостного содержимого между тонкими стенками соединительной ткани, покрывающей лёгкие, — плевральными листками вследствие повышения проницаемости сосудов и серозной оболочки. Это влечёт за собой препятствие полноценной циркуляции воздуха и развитие дыхательной недостаточности. Патология развивается медленно, жидкость может накапливаться несколько лет.
- Отёк лёгкого. Экссудат скапливается в тонкостенных мешочках ткани лёгких – альвеолах в результате застойных процессов в кровеносных сосудах или падения количества белка, которым сопровождается течение онкологического процесса. Отёчность лёгких зачастую свидетельствует о значительном истощении организма и наступает на поздних стадиях рака.
Скопление жидкости в плевральной полости или лёгких может наблюдаться при любой форме онкологического заболевания, в частности, наличии злокачественных новообразований в молочных железах, желудке, кишечнике, органах дыхания и мочеполовой системы. Причинами этого явления чаще всего становятся следующие факторы:
- наличие в органе дыхания злокачественного новообразования или метастазов;
- прорастание новообразования в лимфатические узлы, что влечёт за собой нарушение оттока лимфы и скопление вод;
- увеличение проницаемости плевральных листков;
- понижение давления в плевральной полости вследствие перекрытия просвета крупных бронхов;
- понижение онкотического давления в крови, сопровождающееся падением количества белка.
Нередко скопление жидкости в лёгких становится осложнением проведённой лучевой, химио- или радиотерапии либо операции по вырезанию органа, в котором развивалось новообразование. Помимо этого, отёчность лёгкого часто является следствием снижения способности организма бороться с раком и остановкой полноценной работоспособности его органов и систем. Прогноз в этом случае неблагоприятный, поскольку лечение редко приносит результаты.
Симптоматика скопления жидкости в лёгких несколько отличается в зависимости от того, происходит процесс в самом органе или в плевральной полости.

При длительном накоплении экссудата у больных возникают жалобы на следующие состояния:
- общая слабость, сонливость;
- бледность кожных покровов с посинением носогубного треугольника;
- ощущение неполного раскрытия лёгких во время дыхания;
- регулярные приступы сухого кашля, возникающего вследствие раздражения нервных рецепторов на плевре;
- одышка при небольших нагрузках и во время отдыха;
- тяжесть в грудине со стороны, где скапливается жидкость;
- набухание шейных вен из-за нарушения оттока крови.
Во время осмотра специалист может отметить отставание части грудной клетки с жидкостью в процессе вдоха и выдоха.
Специалисты отмечают, что возникновение отёчности органа дыхания при раке лёгких может происходить постепенно либо мгновенно, от чего зависит выраженность симптомов патологии.
Признаками острого отёка лёгких являются следующие состояния:
- затруднение дыхания, нехватка кислорода, одышка;
- возникновение страхов и беспокойства из-за невозможности принятия удобного положения тела;
- бледность кожных покровов, сопровождающаяся их цианозом;
- боли в грудине при развитии проблем с сердцем;
- учащение пульса и снижение его регулярности;
- возникновение кашля с выделением пенистой мокроты с примесями крови.
Острый отёк лёгких может развиваться стремительно, на протяжении нескольких часов с резких ухудшением состояния человека. При подозрении на его возникновение требуется незамедлительная госпитализация с целью восстановления полноценной дыхательной функции.
Хронический отёк лёгких при раке протекает со следующей симптоматикой:
- постепенное нарастание одышки;
- повышение утомляемости при рутинных занятиях;
- возникновение головных болей;
- затруднение дыхания во время сна;
- развитие кашля с мокротой пенистой консистенции;
- повышение массы тела из-за скопления жидкости в различных органах.
Помимо перечисленных симптомов, у больного могут возникать другие признаки скопления жидкости, определить которые может специалист во время личного осмотра.

- Сбор анамнеза, предполагающий выяснение жалоб больного и давности их возникновения.
- Визуальный осмотр, прослушивание и пальпация грудной клетки пациента.
- Рентгенография с целью определения наличия в лёгких жидкости, её количества и расположения.
- Компьютерная томография и ультразвуковое обследование для уточнения диагноза и дифференцирования отёчности органов дыхания от других патологий.
- Пункция содержимого плевральной полости с забором незначительного количества экссудата для дальнейшего анализа.
При обнаружении новообразования лёгкого специалист-онколог может назначить проведение биопсии, бронхоскопии, торакотомии либо иных процедур, направленных на определение разновидности опухоли, её размера и расположения.
Терапевтические мероприятия при обнаружении жидкости в лёгких зависят от места её скопления. Так, отёк органа дыхания зачастую устраняется при помощи консервативных методик, в то время как для лечения плеврита может потребоваться хирургическое вмешательство.
Выявление во время диагностики злокачественного новообразования, послужившего причиной сбора в органе воды, требует его удаления хирургическим путём, если это возможно.

- Сердечные гликозиды – группа препаратов, применяемых при развитии хронической или острой сердечной недостаточности, возникшей в результате угнетения сократительной способности миокарда. Они способствуют улучшению функционирования сердечной мышцы и снижению застоя крови за счёт улучшения её циркуляции.
- Диуретики – средства, способствующие выведению лишней жидкости из тканей и органов через выделительную систему, что приводит к уменьшению отёчности.
- Бронхолитики – медикаменты, действие которых направлено на расширение бронхов путём оказания расслабляющего воздействия на кровеносные сосуды и гладкие мышцы дыхательных путей.
Хирургическое вмешательство для устранения отёка лёгких, как правило, не применяется.
Жидкость в лёгких при раке, собирающаяся в плевральной полости, подлежит удалению при помощи более радикальных методов. К ним относятся две разновидности хирургического вмешательства:
- Плевроцентез. Операция представляет собой прокол плевральной полости при помощи специальной иглы с дальнейшим откачиванием экссудата. Процедура облегчает состояние больного, однако не гарантирует отсутствие повторного накопления жидкости. Помимо этого, имеются риски образования спаек, что может ухудшить протекание онкологического процесса.
- Плевродез. Хирургическое вмешательство предполагает введение в плевральную полость специальных препаратов, которые предупреждают повторное скопление жидкости. В этих целях чаще всего используют антимикробные, цитостатические средства, радиоизотопы и иммуномодуляторы.
После устранения из органов дыхания патологической жидкости специалисты-онкологи приступают к терапии ракового образования при помощи наиболее подходящих методов.
Главный вопрос, возникающий у больных раком, у которых диагностировано скопление жидкости в лёгких, – долго ли осталось ещё жить. Ответ зависит от того, какой объем воды находится в органах дыхания, где конкретно он расположен, и каково общее состояние пациента. При этом в ходе разъяснительной беседы специалист отмечает, что каждый случай индивидуален, поэтому есть риск развития осложнений.
Статистика показывает, что выявление и терапия плеврита на 2-3-й стадии прогрессирования онкологического заболевания завершается выздоровлением в 50% случаев. При лечении отёка, возникнувшего на заключительной стадии рака, зачастую удаётся добиться лишь непродолжительного облегчения состояния больного. При метастазировании регионарных лимфатических узлов и органов дыхательной системы специалисты дают неблагоприятный прогноз – от пары месяцев до года.
источник
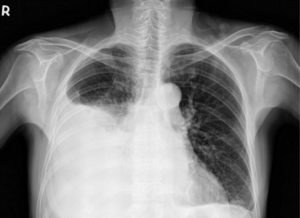
Накопление воды в дыхательных органах происходит постепенно и достигает очень большого количества. Это мешает нормальному функционированию лёгких и способствует нарастанию дыхательной недостаточности. Наличие жидкости в органах дыхания при отсутствии лечения может повлечь опасные последствия, и даже стать причиной преждевременной смерти пациента.
Отёк лёгких – что это? Это крайне опасное и трудноизлечимое состояние, которое сопровождается сердечно-сосудистой недостаточностью и отказом органов. Характерные признаки этого заболевания появляются на запущенных поздних стадиях болезни, поэтому лечение чаще всего бывает неэффективным. При помощи интенсивной терапии временно облегчается состояние больного, но долго прожить с подобной патологией невозможно.
Вода в полости плевры менее опасна, чем при отёке лёгких. В настоящее время имеются эффективные методы, позволяющие убрать лишнюю жидкость в отёчной полости плевры и стабилизировать состояние больного. Болезнь, при которой плевральная полость заполнена жидкостью, называется плевритом.
Полость плевры – это зона между двумя плевральными листками. Внешний листок прикрывает лёгкие снаружи и обеспечивает защиту и герметичность. Внутренним листком выстилается стенка внутри грудной полости. В нормальном состоянии между листками плевры всегда имеется жидкость необходимого объёма (примерно 10 мл. жидкости), обеспечивающая движение лёгких во время дыхания. В норме слой жидкости в плевральной полости должен быть толщиной 2 мм. В случаях, когда жидкости собирается больше, наблюдаются застойные явления в лёгких и отёки.
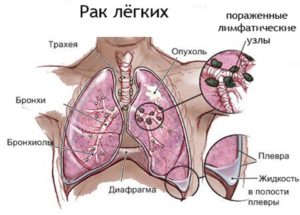
Гидроторакс – скапливание жидкости в плевральной полости, имеющее не воспалительное происхождение. Народное название этой болезни — водянка. Водянка правого или левого лёгкого встречается довольно редко. Наиболее распространенной разновидностью является двусторонний гидроторакс.
Обычно экссудативные (осумкованные) плевриты в онкологии развиваются из-за распространения метастазов в плевральную полость и лимфатические узлы, расположенные в грудной клетке. Эти процессы уменьшают лимфоотток и повышают проницаемость стенок кровеносных сосудов.
Если плевральная полость или лёгкие наполнены жидкостью, это ведёт к нарушению воздухообмена в дыхательных органах и повреждению целостности стенок кровеносных сосудов. Откуда берется и почему скапливается жидкость?
Образованию злокачественного плеврита могут способствовать следующие причины:
- осложнение после радиотерапии, химиотерапии или лучевой терапии;
- операция по удалению злокачественной опухоли;
- разрастание раковой опухоли в прилегающие и регионарные лимфатические узлы или развитие метастазов;
- резкое снижение уровня содержания общего белка в организме (на поздних стадиях болезни);
- снижение кровяного давления;
- высокая проницаемость тканей плевры;
- закупорка грудного лимфатического процесса в лёгком;
- частичное или полное перекрытие просвета крупного бронха.
Эти факторы провоцируют снижение давления в полости плевры, из-за чего начинает собираться жидкость.
Есть ещё несколько причин, отчего появляется вода в органах дыхания:
- хроническая сердечная недостаточность (в том числе после операции на сердце), инфаркт миокарда, аортокоронарное шунтирование (АКШ);
- травмы грудной клетки;
- отравление токсичными химическими веществами;
болезни лёгких (плеврит, туберкулёз);
- болезни печени. При циррозе печени асцит (скопление жидкости под лёгкими в брюшной полости) может отягощаться отёком лёгкого;
- заболевания головного мозга и послеоперационные осложнения;
- хронические болезни дыхательной системы (бронхиальная астма, хроническая обструктивная болезнь лёгких);
- почечная недостаточность;
- ожирение, недостаточная двигательная активность;
- гипертония;
- нарушенный обмен веществ (сахарный диабет).
От чего бывает отёк лёгкого у лиц пожилого возраста? У пожилых людей это заболевание может возникнуть из-за сердечной или почечной недостаточности или очень часто от травмирования грудины. Часто жидкость в лёгких наблюдается и у новорождённых. Такое случается, когда ребёнок родился недоношенным или с помощью Кесарева сечения. В тяжёлых случаях новорождённого помещают для лечения в реанимацию, в несложных случаях воду из органов дыхания выкачивают специальным насосом.
Злокачественный плеврит характеризуется планомерным и медленным развитием. При онкологических заболеваниях скапливание воды в лёгких происходит в течение многих лет. Поэтому в некоторых случаях диагностика плеврита помогает обнаружить опухоль и предотвратить образование метастаз в плевре. Читайте также: рак легких симптомы и признаки.
На ранних стадиях скопление воды никак не проявляется и не чувствуется больным. Чаще всего болезнь бывает обнаружена случайно во время диспансерного обследования.
Со временем в отёчной плевральной полости собирается много жидкости, и появляются характерные симптомы:
- тяжесть в грудной клетке, чувство сдавленности;
- ощущение, будто инородный предмет попал в лёгкое;
ноющая и колющая боль в области больного лёгкого;
- одышка даже при небольшой физической нагрузке, ощущается «комок в горле»;
- кашель с надрывом не проходящий в течение долгого времени;
- субфебрильная температура тела;
- выделение густой мокроты.
Отёк лёгких чрезвычайно опасное состояние, симптомы которого образуются очень стремительно, в течение нескольких часов. Чем опасна жидкость при этой патологии? Проявления отёка лёгкого могут послужить причиной приступа удушья, который без своевременной помощи может закончиться даже смертью пациента.
Типичные признаки скопления воды зависят от количества жидкости в дыхательных органах и локализации.
Выделяют несколько типичных проявлений заболевания:
- нарастающая одышка, вначале от физической нагрузки, а потом и в состоянии покоя;
- общая слабость, снижение работоспособности;
- кашель с выделением слизи и пены из носа и рта;
- ощущение боли в нижней или боковой области грудины (боль нарастает при физической нагрузке или кашле);
- нарушения дыхания (слышны булькающие звуки и хрипы);
- головокружение, предобморочное состояние;
- синюшность или бледность кожи;
- онемение рук и ног;
- озноб, постоянно ощущается «холодок»;
- повышение потоотделения, холодный липкий пот;
- тахикардия (учащённое сердцебиение);
- повышение нервной возбудимости.
При появлении подобных симптомов требуется незамедлительно начинать лечение, по возможности вывести воду из дыхательных путей и провести процедуры для восстановления дыхания, чтобы избежать тяжёлых последствий.
Важно! Появление обильной розовой пенистой мокроты означает, что больному необходимо оказать срочную медицинскую помощь. Если пациенту вовремя не помочь, это грозит летальным исходом.
Если у больного обнаружились подобные симптомы, нужно срочно обратиться в лечебное учреждение и обследоваться у онколога, который при необходимости направит к другим специалистам: пульмонологу, ЛОР врачу и другим. Всеми специалистами собирается подробный анамнез и проводится тщательный осмотр пациента.
Для того чтобы определить точный диагноз проводится комплексное обследование. Во время осмотра врачом определяется отставание больного лёгкого в процессе дыхания. При пальпации грудной клетки учитывается укороченный звук, когда простукивается нижний отдел грудной клетки.
Если имеются признаки плеврита, врач назначает следующие исследования:
рентген органов грудной клетки;
- УЗИ грудной клетки;
- КТ – определяет причину болезни;
- пункция из полости плевры – производится забор жидкости, которая отправляется на гистологическое и цитологическое исследование.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Когда выяснены причины и симптомы заболевания, приступают непосредственно к лечению. Хирургические операции при отёке лёгких делать неэффективно, используется только медикаментозная терапия.
Для лечения этого заболевания применяются различные лекарственные препараты:
- сердечные гликозиды – вещества, стимулирующие сокращение миокарда (строфантин, коргликон);
- диуретики – мочегонные препараты, стимулирующие выведение жидкости из организма (фуросемид и пр.);
- препараты, расширяющие и приводящие в тонус гладкие мышцы бронхов (эуфиллин).
Используя современные методы терапии, имеется возможность полностью вылечить злокачественный плеврит, благодаря чему существенно увеличивается продолжительность жизни больного. При злокачественном плеврите лечение будет сильно отличаться, так как в этом случае медикаментозное лечение неэффективно.
Радикальным способом лечения считается хирургическая операция, которая обеспечивает откачивание жидкости из дыхательных путей при онкологии. При плеврите применяются два вида операции по удалению воды из лёгких: плевроцентез и плевродез.
Плевроцентез – это операция, при которой экссудат удаляют механически (прокалыванием). В ходе операции тонкой иглой делают прокол лёгкого для откачки воды. Затем применяется другая игла с присоединённой трубой электроотсоса. Таким образом, совершается откачка лишней жидкости, и больной сразу чувствует облегчение. Если жидкость после выкачивания из плевральной полости жёлто-коричневая и прозрачная, значит, инфекции нет.
После подобной операции жидкость в лёгких иногда набирается снова, так как не устранена основная причина болезни. Бывают случаи, когда откачивать жидкость приходится несколько раз. Повторное выкачивание жидкости очень тяжело переносится пациентом.
Кроме этого, после этой процедуры отмечается образование спаек, которые ещё более усложняют течение главного заболевания. При операции или после нее, из-за того, что пациент не может кашлять, могут возникнуть слизистые пробки в дыхательных путях. Такие пробки убирают при помощи специальных отсосов.
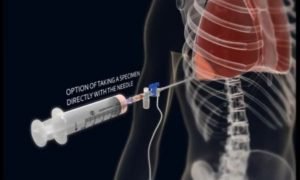
В ходе терапии используются следующие препараты:
- цитостатики (цисплатин, эмбихин);
- иммуномодуляторы (интерлейкин);
- антибиотики и антимикробные препараты (тетрациклин);
- радиоизотопы.
Для онкологических заболеваний, чувствительных к химиотерапии, применяются цитостатические средства. В 65% случаев такой подход к терапии помогает избавиться от экссудативных симптомов плеврита.
В некоторых случаях причиной скопления воды в органах дыхания становится пневмония. Тогда для борьбы с опасной инфекцией пациенту назначают антибиотики. Кроме этого рекомендуется принимать противокашлевые и противовирусные препараты.
Некоторые народные средства позволяют убрать жидкость из дыхательных путей прямо на дому. Но их нельзя применять без предварительного обсуждения с лечащим врачом. Вот некоторые из растений, которыми лечат в народной медицине для удаления воды из лёгких: овёс, петрушка, лук, калина, анис, семена льна, алоэ.
Сколько живут пациенты с плевритом или отёком лёгкого? По статистике своевременно проведённое лечение плеврита в половине всех случаев продлевает жизнь больного и улучшает её качество. Если проявления заболевания обнаружены на II или III стадии онкологии, существует вероятность успешного лечения.
В случаях, когда отёк или плеврит развился на поздней стадии, лечение обычно бывает трудным и приносит пациенту лишь временное облегчение. Сначала откачивают жидкость, дальше проводятся процедуры, чтобы облегчить дыхание при метастазах.
При метастатических изменениях в органах дыхания и регионарных лимфатических узлах прогноз неблагоприятный – выживаемость от нескольких месяцев до года. При наличии отёка лёгких у онкобольного и отсутствии медицинской помощи (своевременной выкачки жидкости), пациент может погибнуть за несколько часов.
Примерная цена на некоторые услуги для выявления отёка лёгких в крупных медицинских центрах:
- консультация пульмонолога – 10 000 рублей;
- рентген – 5 000 рублей;
- исследование функции внешнего дыхания – 3 000 рублей;
- МСКТ грудной клетки – 10 000 рублей.
источник
Рак легких является опасным заболеванием с низким прогнозом выживаемости, при котором развиваются серьезные осложнения. Жидкость в легких при онкологии накапливается как в самой ткани (что приводит к отеку органа), так и в плевральной полости (возникает плеврит). Для облегчения симптоматики и повышения качества жизни лечение этих патологий следует начинать незамедлительно.
Симптомы отека легких проявляются на последней стадии заболевания, поэтому в большинстве случаев терапия не дает результатов. Этот опасный синдром возникает на фоне полного истощения и слабости организма, легочной и сердечной недостаточности, что быстро приводит к летальному исходу. При интенсивной и дорогостоящей терапии можно достичь временного облегчения, но долго пациенту с данным диагнозом не прожить.
Плеврит при онкологическом процессе можно устранить, что позволит продлить жизнь пациенту. Плевральная полость представляет собой зону между листками плевры. Первый листок покрывает легкие снаружи, обеспечивая минимальную защиту и герметичность содержимого. Второй листок выстилает внутреннюю область грудины. Норме между листками всегда содержится жидкость допустимого объема – это обеспечивает двигательную функцию легких в процессе дыхания.
При лечении рака количество жидкости колеблется и может сильно увеличиться, что будет препятствовать дыханию «полной грудью». На фоне этого процесса у пациента возникает дыхательная недостаточность. Облегчения можно добиться, обеспечив отток экссудата из плевральной области.
Патологическое состояние (отек легких или плеврит) возникает при онкологических процессах в органах дыхания, а также метастазировании в ткани при других формах рака.
Злокачественный легочный плеврит развивается по ряду причин.
- В процессе увеличение новообразования закрывается просвет крупного бронха. В результате уменьшается давление в плевральной полости и экссудат постепенно накапливается.
- Также происходит закупоривание грудных лимфоузлов, что препятствует естественному оттоку лимфы из области.
- Если не обеспечить своевременное лечение, первичное новообразование прорастает в регионарные лимфоузлы, или же наблюдается активное метастазирование в область. В связи с этим отток лимфы в сосуды нарушается.
- На фоне ракового процесса проницаемость листков плевры усиливается.
- На 3-4 стадии заболевания резко снижается уровень белка в крови, что приводит к уменьшению кровяного давления.
- Плеврит или отек легких может быть результатом осложнений лучевой, радио- или химиотерапии, хирургического вмешательства по удалению опухоли и патологических тканей .
Все причины появления жидкости в легких сложные, требуют тщательной и своевременной диагностики, профессионального лечения пульмонологом и онкологом.
Отек легких считается неотложным опасным состоянием, симптомы которого развиваются стремительно (за пару часов).
Пациент начинает судорожно заглатывать воздух ртом, ощущение нехватки кислорода. В грудине появляется характерное бульканье (клокотание). Также больной начинает метаться и беспокоится, безуспешно искать положение, при котором дыхание могло бы нормализоваться. Врач со стороны отмечает шумное с присвистом дыхание, тяжелую отдышку, расширенные зрачки.
Чем больше накапливается жидкости в легких, тем стремительнее развиваются и другие симптомы:
- кожные покровы пациента бледнеют, а со временем развивается цианоз (синюшный оттенок кожи);
- появляется надрывной влажный кашель;
- выделяется обильная пенистая мокрота с кровянистыми примесями.
При наблюдении этих признаков необходимо немедленно начать квалифицированное лечение и провести манипуляции по восстановлению дыхания, так как велика вероятность летального исхода.
Злокачественный плеврит развивается планомерно и медленно. Жидкость в легких при раке накапливается годами, поэтому иногда предварительная диагностика прогрессирующего плеврита позволяет обнаружить новообразование. Успешная терапия позволяет пациенту прожить много месяцев и даже лет.
На первой стадии накопление экссудата никак не ощущается пациентом, и заболевание может быть выявлено случайно (как правило, при ежегодном профосмотре). По мере наполнения плевральной полости появляются характерные признаки:
- тяжесть в груди, ощущение давление и инородного тела;
- колющие и ноющие боли в зоне пострадавшего легкого;
- отдышка, которая учащается при длительной ходьбе и небольшой физической нагрузке;
- надрывной кашель, который не проходит длительное время;
- выделение мокроты.
Если пациент обнаружил вышеперечисленные симптомы, необходимо немедленно обратиться к онкологу, который даст направление на обследование к узкоспециализированным врачам: ЛОРу, пульмонологу и другим.
Каждый из врачей проводит стандартный сбор анамнеза и первичный осмотр (визуальный, а также пальпация грудной клетки). При визуальном осмотре доктор определяет отставание пораженного легкого при акте дыхания. Также учитывается укорочение звука при простукивании нижнего отдела грудины, отсутствие нормального дыхательного шума.
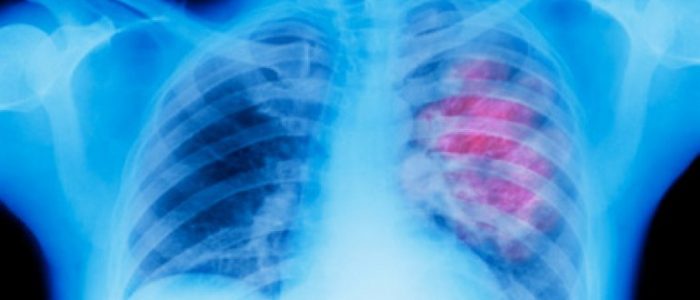
При подозрении на плеврит лечащий врач назначает рентген органов дыхания. Затенение области на снимке и горизонтальный уровень скопление экссудата позволяет поставить диагноз и назначить дополнительные исследования.
- УЗИ грудной клетки, КТ. Позволяют выявить истинную причину развития патологического состояния.
- Диагностическая пункция. Забор жидкого содержимого позволяет с помощью гистологического и цитологического исследования подтвердить онкологический характер патологии.
Лечение патологических состояний проводится с учетом установленных причин и симптоматики, что позволяет продлить жизнь онкобольного.
Врачу необходимо знать, где именно расположено первичное новообразование при раке легких и степень метастазирования в органы дыхания, регионарные лимфатические узлы.
При отеке легких, прежде всего, применяется консервативная терапия медикаментами.
- Диуретики. Специальные противоотечные компоненты, позволяющие ускорить выделение экссудата вместе с мочой. Примеры препаратов: Фуросемид, Маннит и другие.
- Таблетки и инъекции, позволяющие расширить и привести в тонус гладкие мышцы бронхов. Наиболее часто назначается Эуфиллин.
- Препараты для сердечной мышцы, которые стимулируют интенсивность и частоту сокращению миокарда. Популярные гликозиды: Строфантин, Когликон и другие.
Хирургическое лечение отека не предусмотрено.
Если же был диагностирован злокачественный плеврит, тактика лечения будет кардинально отличаться. В этом случае медикаментозная терапия не дает положительных результатов.
Радикальным способом улучить состояние пациента является операция, обеспечивающая отток жидкости в легких при онкологии.
Плевроцентез можно проводить под местной анестезией. Врач с помощью специальной иглы прокалывает плевральную полость, которая располагается в зоне 7-8 межреберья. Далее инъекционная игла извлекается и помещается другая, которая соединяется с катетером электроотсоса. Чем меньше жидкого содержимого остается d легких, тем лучше себя чувствует пациент.
К сожалению, лечение данной процедурой только улучшает самочувствие больного, но не устраняет причину. Именно поэтому экссудат может периодически накапливаться в плевральной полости. Повторение плевроцентеза очень болезненно для больного и чревато осложнением (развитие спаечного процесса).
Современные разработки в области онкологии позволяют применять более эффективную операцию – плевродез. Врач заполняет плевральную полость специальными компонентами, которые препятствуют накоплению жидкого содержимого. Из склерозирующих медикаментов используют:
- антимикробные препараты и антибиотики (например, Тетрациклин, Делагил);
- цитостатики (Эмбихин и Валезид);
- модуляторы иммунитета (Интерлейкин);
- радиоизотопы.
Прежде чем лечить онкобольного пациента, врач проводит разъяснительную беседу и знакомит с возможными осложнениями и последствиями, после чего получает обязательную расписку по установленной форме. Это необходимо для защиты медицинского персонала, так как даже эффективное и своевременное лечение плеврита или отека может привести к неизбежному в случае онкологии летальному исходу.
Согласно статистике, своевременная терапия плеврита позволяет в 50% случаев продлить жизнь больного и улучшить ее качество. Если симптомы были выявлены на 2-3 стадии рака, то существует шанс спасти пациента и дать возможность прожить долгие годы и даже десятилетия.
Если же плеврит или отек развился на последней стадии, лечение может быть затруднено и приносит непродолжительное облегчение. При наличии метастаз в органы дыхания и регионарные узлы прогноз выживаемости неблагоприятный – от 2-3 месяцев до года.
Сказать точно, сколько живут пациенты при злокачественном плеврите в случае отсутствия лечения невозможно. Если же у онкобольного развился отек легких, а медицинская помощь не была оказана, пациент зачастую погибает в течение нескольких часов.
Своевременная диагностика патологий на ранних стадиях рака позволяет рассчитывать на положительный исход.
источник
 болезни лёгких (плеврит, туберкулёз);
болезни лёгких (плеврит, туберкулёз); ноющая и колющая боль в области больного лёгкого;
ноющая и колющая боль в области больного лёгкого; рентген органов грудной клетки;
рентген органов грудной клетки;
