УЗИ печени – что оно показывает? Показания, подготовка, норма (показатели, размеры), расшифровка результатов, цена
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
УЗИ печени представляет собой инструментальный диагностический метод, в ходе производства которого врач оценивает состояние органа и выявляет его различные патологии на основании видимого на мониторе аппарата изображения, получаемого вследствие отражения ультразвуковых волн от биологических структур.
УЗИ печени представляет собой исследование органа при помощи ультразвуковых волн, испускаемых и воспринимаемых специальными аппаратами, которые называются УЗИ-сканерами. Суть исследования заключается в том, что ультразвуковая волна с частотой колебаний более 20 000 Гц способна проникать в ткани на небольшую глубину, проходить через них, и далее часть волн поглощается клетками, а другая часть отражается с преломлением или без него. Именно такие отраженные волны приходят обратно к датчику УЗИ-сканера, улавливаются им, переводятся в электрические импульсы и создают картинку на мониторе. Врач же на мониторе видит изображение органа, создаваемое отраженными и преломленными ультразвуковыми волнами, прошедшими через толщу тканей.
Для получения УЗИ-изображения на мониторе используется один датчик, который одновременно и испускает, и улавливает ультразвуковые волны. Чтобы оценить состояние различных органов, необходимо использовать датчики, испускающие волны различной частоты, проникающие на разную глубину.
С целью проведения УЗИ печени используют датчики с различными частотами испускаемых ультразвуковых волн, так как это необходимо для наилучшей визуализации органа и выявления его патологии. Так, в настоящее время для УЗИ печени используют датчики 3,5 – 5 МГц, которые дают возможность увидеть объекты диаметром 1 – 3 мм. Датчики с частотой 3,5 МГц позволяют получать изображения тканей и органов, находящихся на глубине 12 – 28 см от поверхности датчика. Именно поэтому такие датчики (3,5 МГц) применяют для обследования взрослых пациентов нормального и тучного телосложения. А датчики с частотой 5 МГц дают изображение объектов, расположенных на глубине 4 – 15 см от поверхности датчика. Поэтому датчики 5 МГц используют для проведения УЗИ печени у подростков и худеньких пациентов.
Изображение, полученное при помощи отраженных ультразвуковых волн на мониторе, позволяет оценить размеры, структуру, расположение печени и ее частей, выявить наличие в ней различных дополнительных образований (кист, опухолей и др.), воспалительных изменений и т.д. По внешнему виду, размерам, структуре органа, наличию в печени воспалений или дополнительных образований, а также состоянию окружающих тканей, лимфатических и кровеносных сосудов врач может диагностировать различные патологии, такие, как гепатиты, цирроз, гепатоз, кисты, гемангиомы, аденомы, рак, метастазы печени.
УЗИ печени – это безболезненное, безопасное, не дискомфортное, но информативное исследование, которое легко переносится пациентами, так как для его проведения врач не должен вводить какие-либо инструменты в различные части тела. Поскольку УЗИ является безопасным, не доставляющим дискомфорта и хорошо переносимым методом обследования, то его можно проводить без каких-либо ограничений беременным женщинам, детям и пожилым людям.
УЗИ печени может проводиться и для диагностики имеющейся патологии органа, и в качестве одного из методов профилактического обследования. С целью диагностики УЗИ печени назначается, когда у человека имеются какие-либо симптомы, свидетельствующие о печеночной патологии, такие, как боли в области эпигастрия (в середине живота, между ребрами), справа или слева под ребрами, желтушность кожного покрова или склер глаз, необъяснимый зуд кожи, повышенная температура тела, а также высокие уровни амилазы и билирубина в крови. Кроме того, для диагностики повреждений печени УЗИ назначается, когда имела место травма живота. В обязательном порядке УЗИ печени проводится с определенной периодичностью при уже выявленных заболеваниях печени для оценки состояния органа и контроля за течением заболевания, а также выявления эффективности проводимой терапии.
В качестве одного из методов профилактического обследования УЗИ обычно проводится один раз в год. С профилактической целью проведение УЗИ особенно рекомендовано людям, у которых имеется высокий риск развития заболеваний печени, например, вследствие злоупотребления алкоголем, приема токсичных лекарственных препаратов и т.д.
УЗИ печени позволяет оценить размеры, структуру, расположение органа и его частей, наличие в нем каких-либо образований (кист, опухолей, метастазов и т.д.), воспалительных изменений, патологических очагов, травматических повреждений. Кроме того, УЗИ печени дает возможность оценить окружающие ткани, лимфатические и кровеносные сосуды.
Результаты УЗИ позволяют выявлять следующие патологии печени:
- Гепатиты (острый и хронический);
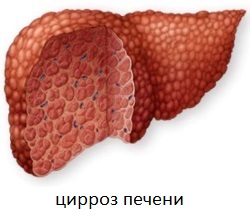
- Цирроз печени;
- Гепатоз (жировая дистрофия печени);
- Патологические очаги в печени (абсцесс, эхинококкоз);
- Доброкачественные новообразования в печени (кисты, опухоли, очаги узловой гиперплазии);
- Злокачественные новообразования в печени (рак или метастазы);
- Изменения структуры и состояния печени, обусловленные заболеваниями сердца и сердечной недостаточностью.
В принципе, абсолютных противопоказаний к производству УЗИ печени нет, так как это исследование – безопасное и неинвазивное (то есть не предполагающее введение инструментов в какие-либо участки тела). Однако, если на кожном покрове живота и боков имеются ожоги, раны, гнойничковые высыпания или любые повреждения целостности кожи, то УЗИ проводить не рекомендуется, так как давление и скольжение датчика может спровоцировать распространение имеющегося патологического процесса на большую площадь. Поэтому при наличии ран или кожных заболеваний в области живота рекомендуется отложить плановое УЗИ печени до тех пор, пока кожный покров не станет чистым. В случае же, если УЗИ печени необходимо сделать в экстренном порядке, то его проводят, несмотря на повреждения и патологические высыпания кожного покрова живота.
Кроме того, УЗИ печени может быть противопоказано к проведению у женщин в третьем триместре беременности (с 27-ой недели и до родов), так как в этот период значительно увеличившаяся в размерах и потяжелевшая матка сильно давит на все органы брюшной полости и как бы «закрывает» их от УЗИ-сканера, располагаясь непосредственно под брюшной стенкой.
В случаях, когда человека беспокоят резкие боли в животе, вследствие наличия которых он не может принять позу, необходимую для проведения исследования, УЗИ печени также противопоказано.
Желательно отложить проведение УЗИ печени на несколько дней (3 – 5 дней) после проведения фиброгастродуоденоскопии (ФГДС), рентгена желудка с контрастом или лапароскопической операции.
В плановом порядке УЗИ печени желательно проводить после подготовки, которая заключается в воздержании от пищи в течение 8 – 10 часов и профилактике кишечного метеоризма.
УЗИ печени оптимально проводить натощак после 8 – 10-часового голодания. Для обеспечения такого 8 – 10-часового периода голодания следует отнять эти 8 – 10 часов от времени, на которое назначено проведение УЗИ печени, и с этого вычисленного момента не принимать пищу. Допустимо проводить УЗИ печени минимум после 6-часового голодания. Если исследование проводится не утром, а после обеда или вечером, то во избежание слишком длительного голодного периода можно кушать в день исследования подсушенный белый хлеб (сухарики без добавок, соли, усилителей вкуса, ароматизаторов, приправ и т.д.) и пить несладкий чай.
Для устранения и профилактики метеоризма необходимо в течение двух-трех суток перед проведением исследования отказаться от употребления продуктов, способствующих усиленному газообразованию в кишечнике, таких, как газированная вода, взбитые сливки, орехи, макароны, мед, горчица, жирные сорта мяса и рыбы, алкоголь, овощи (капуста, редька, лук, чеснок, болгарский перец и др.), фрукты (дыня, бананы, сладкие яблоки и др.), черный хлеб, молочные продукты, бобовые (горох, фасоль, чечевица и т.д.) и другие виды пищи, содержащие большое количество клетчатки. В течение суток перед исследованием необходимо также отказаться от употребления растительных соков.

Так как УЗИ печени оптимально проводить на фоне не вздутого и опорожненного кишечника, то вечером накануне исследования нужно выпить мягкое слабительное средство (например, Дюфалак, Мукофальк) или же утром в день производства УЗИ поставить клизму или воспользоваться глицериновыми свечами.
Когда УЗИ печени необходимо провести в экстренном порядке, то его делают безо всякой предварительной подготовки. Но если в ходе экстренного УЗИ были получены неточные данные, то следует через некоторое время провести исследование повторно в плановом порядке с необходимой предварительной подготовкой.
С собой в поликлинику нужно взять бумажные салфетки, туалетную бумагу или полотенце, которыми можно будет стереть гель с живота, наносимый для улучшения качества получаемого на мониторе УЗИ-аппарата изображения. Кроме того, если голод плохо переносится человеком, то с собой можно взять сухой паек, чтобы позавтракать сразу после производства УЗИ.
Если человек постоянно принимает какие-либо лекарственные препараты, то перед проведением УЗИ печени их отменять не нужно.
У детей подготовка к УЗИ печени заключается в воздержании от приема любой пищи и питья (в том числе, воды) в течение трех часов до проведения исследования. Конечно, такая подготовка детей проводится только в тех случаях, когда они спокойно переносят голодание и отсутствие питья.
После принятия необходимой позиции врач наносит специальный гель на кожу живота, который необходим для получения изображения наилучшего качества. Далее врач водит датчиком УЗИ-аппарата по поверхности живота, получая изображение печени с различных ракурсов, что необходимо для детального изучения состояния всех частей и отделов органа. Во время исследования врач обязательно попросит пациента дышать в обычном ритме, а также сделать максимально возможный вдох и выдох. Изображение печени в различные фазы дыхания и на фоне разной интенсивности дыхательных движений позволяет получать наиболее детальную информацию о состоянии органа и его структур. Кроме того, в процессе проведения УЗИ врач может попросить принять какую-либо позу, что также необходимо для комплексной оценки состояния печени или идентификации выявленных патологических изменений.
После завершения изучения состояния печени и производства всех необходимых замеров УЗИ-исследование считается законченным. Врач убирает датчик с поверхности живота, и пациент может одеваться и уходить.
Процедура УЗИ-исследования печени обычно недолгая, и занимает 10 – 20 минут, в зависимости от квалификации врача, типа аппарата УЗИ и массы тела пациента. Чем худее пациент, тем быстрее врач может оценить все параметры состояния печени. У тучных пациентов, напротив, исследование может оказаться более длительным, так как подкожный жировой слой затрудняет визуализацию органа и заставляет рассматривать один и тот же участок по нескольку раз.
Завершив УЗИ-исследование, врач пишет протокол с обязательным заключением, который отдает на руки пациенту.
Если говорить более детально, то по результатам УЗИ-печени обязательно оцениваются следующие параметры:
- Форма, контуры и анатомическое строение органа;
- Размеры всей печени и каждой ее доли;
- Структура и эхогенность печени;
- Состояние сосудистого рисунка органа в целом;
- Оценка состояния крупных сосудов и внутрипеченочных желчных протоков;
- Выявление очаговых изменений и патогенных образований;
- Отличение различных патологических изменений друг от друга с предположением, какой именно патологический процесс имеет место в конкретном случае.
В норме основные показатели, оценивающиеся в ходе УЗИ, должны быть следующими:
- Угол нижнего края левой доли печени – менее 45 o ;
- Угол нижнего края правой доли печени – менее 75 o ;
- Косой вертикальный размер правой доли печени – до 150 мм;
- Толщина правой доли печени – до 140 мм;
- Краниокаудальный размер левой доли печени – до 100 мм;
- Толщина левой доли печени – до 80 мм;
- Ширина печени – 230 – 270 мм (23 – 27 см);
- Длина печени – 140 – 200 мм (14 – 20 см);
- Поперечный размер печени – 200 – 225 мм (20 – 22,5 см);
- Воротная вена (измеренная на расстоянии 20 мм от места слияния брыжеечной и селезеночной вен) – 10 – 14 мм;
- Печеночные вены (измеренные на расстоянии 20 мм от устья) – 6 – 10 мм;
- Нижняя полая вена (измеренная на уровне хвостатой доли печени) – 15 – 25 мм;
- Печеночная артерия (измеренная на уровне 20 мм от ворот печени) – 4 – 6 мм;
- Долевые желчные протоки – 2 – 3 мм;
- Общий желчный (печеночный) проток – 4 – 6 мм;
- Края печени – в норме ровные и четкие;
- Структура паренхимы – в норме мелкозернистая, однородная, состоящая из множества равномерно распределенных мелких точечных и линейных структур;
- Эхогенность – в норме такая же или немного выше, чем эхогенность коркового вещества почек;
- Звукопроводимость – в норме высокая (ухудшается при диффузных изменениях ткани печени, например, при фиброзах, жировых включениях при гепатозе и др.).
В норме общая ширина печени составляет 23 – 27 см, длина – 14 – 20 см, а поперечник – 20 – 22,5 см. Толщина левой доли печени не должна превышать 8 см, а правой доли – 14 см. Если размеры печени увеличены, то такое увеличение органа называют гепатомегалией, что свидетельствует о патологии. Понять, о какой именно патологии идет речь в конкретном случае, можно, учтя результаты других параметров УЗИ печени.
Эхогенность печени в норме равномерная, и составляет нечто среднее между эхогенностью поджелудочной железы (которая выше) и эхогенностью селезенки (которая ниже). Кроме того, эхогенность печени в норме такая же или чуть выше эхогенности коркового вещества почек.
Ниже мы рассмотрим, для каких патологий характерно изменение того или иного параметра УЗИ печени.
Увеличение размеров с однородной мелкозернистой эхоструктурой. Когда печень имеет большие размеры, но ее структура нормальная и однородная, то это может свидетельствовать о следующих патологиях:
- Сердечная недостаточность. При этом дополнительно по УЗИ будут выявляться расширенные печеночные вены, которые в норме не видны. Диаметр нижней полой вены не изменяется в зависимости от вдоха и выдоха.
- Острый гепатит. Обычно каких-либо других, специфических изменений кроме увеличения размеров органа, при остром гепатите на УЗИ не выявляется. Общая картина вполне нормальная.
- Тропическая гепатомегалия. Дополнительно на УЗИ обнаруживается также значительно увеличенная селезенка (спленомегалия).
- Шистосомоз. Кроме увеличения размеров печени, при данном заболевании на УЗИ видно утолщение воротной вены и ее крупных ветвей, причем их стенки и окружающая ткань очень яркие. В некоторых случаях также видна увеличенная селезеночная вена и сама селезенка. При инфицировании Schistosoma mansoni или Schistosoma japonicum на УЗИ также может определяться фиброз тканей вокруг портальной вены.
Увеличение размеров с неоднородной эхоструктурой. Увеличенная печень с неоднородной структурой может свидетельствовать о следующих патологиях:
- Если печень увеличена, имеет неоднородную структуру, но в ней не определяются очаговые образования, то это может быть признаком цирроза, хронического гепатита или жирового гепатоза. При данных патологиях на УЗИ, кроме увеличения размеров и неоднородной структуры печени, фиксируется усиление ее эхогенности (гиперэхогенная паренхима) и уменьшение количества видимых ветвей воротной вены. В некоторых случаях значительно снижена звукопроводимость, вследствие чего глубокорасположенные части печени вообще не видны.
- Если печень увеличена, имеет неоднородную эхогенную структуру и в ней видны множественные или единичные очаговые образования любой формы, размера и эхоструктуры, то это является признаком макронодуллярного цирроза, абсцессов, метастазов, лимфомы или гематомы. При макронодуллярном циррозе дополнительно на УЗИ виден измененный сосудистый рисунок, нормальная строма и многочисленные образования разного размера. При абсцессах на УЗИ дополнительно фиксируется повышенная эхогенность и видны множественные или единичные образования с нечеткими контурами. При метастазах на УЗИ дополнительно видны образования различной формы, размеров и эхоструктуры. При лимфоме дополнительно видны множественные гипоэхогенные (светлые) структуры с нечеткими контурами и без дистального акустического усиления. При гематомах на УЗИ видны образования с нечеткими контурами и дистальным акустическим усилением.
Уменьшение размеров печени может быть характерно для микронодуллярного цирроза печени. При этом на УЗИ дополнительно фиксируется повышение эхогенности и деформация органа вследствие рубцевания (зарастания) воротной и печеночных вен. При этом воротная вена обычно нормальная или спавшаяся внутри печени и увеличенная вне печени. Иногда внутри воротной вены видны многочисленные структуры, представляющие собой тромбы. Микронодуллярный цирроз печени может сочетаться с асцитом (жидкость в брюшной полости), портальной гипертензией (повышенным давлением в воротной вене печени), расширением и варикозом селезеночной вены, а также спленомегалией (увеличением размеров селезенки).
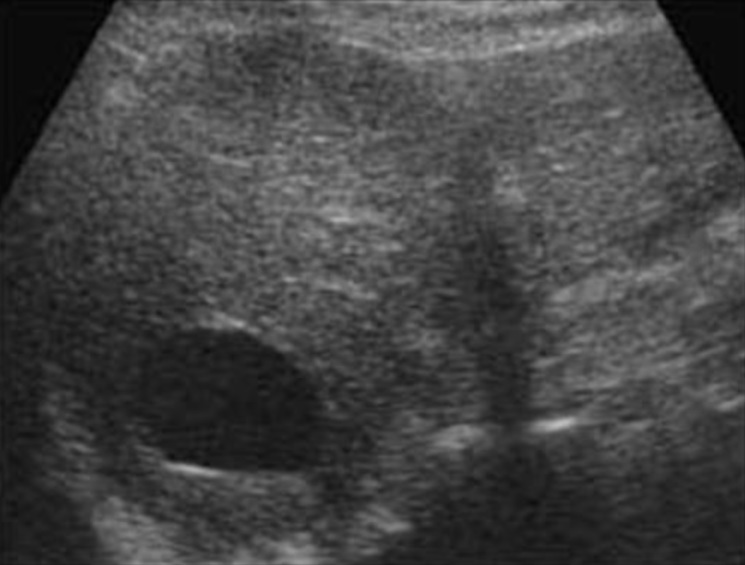
Так, в печени на УЗИ может быть видна солитарная киста, представляющая собой анэхогенное (светлое) округлое образование с четкими или неровными контурами и диаметром менее 30 мм. Такие кисты обычно не вызывают каких-либо клинических проявлений и являются врожденными, а потому неопасными. Но, к сожалению, солитарную кисту не всегда можно отличить от паразитарной кисты, поэтому при обнаружении такого образования в печени рекомендуется произвести биопсию.
Также на УЗИ могут выявляться множественные кисты печени, которые обычно имеют вид анэхогенных (светлых) образований различного диаметра с четким контуром и акустическим усилением. Обычно такие множественные кисты представляют собой проявление врожденного поликистоза, и весьма часто сочетаются с кистами в почках, селезенке и поджелудочной железе.
Если кисты осложняются, в них происходят кровоизлияния или нагноение, то на УЗИ такие образования видны, как абсцессы или распадающиеся опухоли.
Наконец, одними из наиболее сложных с точки зрения диагностики являются паразитарные (эхинококковые) кисты, которые формируются вследствие проникновения паразитов в печень. Любая паразитарная киста на УЗИ может иметь различные эхогенные признаки, в зависимости от стадии развития паразита и состояния кистозных стенок и полостей. Так, паразитарная киста может выглядеть, как простое светлое образование с четким контуром и дистальным акустическим усилением, похожее на солитарную кисту. В других случаях киста может иметь двойной контур стенки. В третьих вариантах внутри кистозного образования виден «паразитарный песок» или перегородка, свободно перемещающиеся в полости кисты. В четвертых случаях внутри большой кисты видны множественные мелкие кисты и пузырьки, что обычно говорит о наличии в печени живого паразита. Когда паразит уже погиб, киста может приобретать четкий контур вследствие обызвествления (кальцификации) ее стенок.
Одиночное солидное образование в печени может представлять собой гемангиому, абсцесс, нагноившуюся кисту, метастаз, гепатому. К сожалению, различить эти образования по результатам УЗИ весьма сложно, поэтому при подозрении на серьезное заболевание рекомендуют проводить биопсию. Наиболее часто одиночные солидные образования в печени представлены гемангиомами (до 75 % случаев).
В данном разделе мы рассмотрим, какие УЗИ-признаки имеют различные патологии печени.
Гепатит. При данной патологии увеличена вся печень или только одна ее доля (правая либо левая), контуры ровные и четкие, края закругленные, эхогенность пониженная, звукопроводимость повышенная, структура неоднородная, пестрая, сосудистый рисунок изменен за счет расширения воротной и селезеночной вен, а также контрастирования других сосудов.
Жировой гепатоз. При данной патологии размеры печени увеличены, угол нижней доли более 45 o , структура неоднородная, возможно пестрая, эхогенность повышенная, звукопроводимость сниженная, контуры ровные, но нечеткие, края закругленные, а воротная (портальная) вена не видна.
Опухоли печени. На УЗИ видны участки с нечеткими контурами, которые более или менее эхогенны по сравнению с остальной тканью печени. Менее эхогенные (гипоэхогенные) опухоли – это саркомы, лимфомы, гемангиомы, аденомы, гепатоцеллюлярный рак, низкодифференцированный рак. Более эхогенные (гиперэхогенные) опухоли – это гепатомы и метастазы рака в печень. Также при опухолях на УЗИ фиксируется увеличение лимфатических узлов и смещение желчного пузыря из нормального положения.
Кисты печени. При данных патологических образованиях на УЗИ видны единичные или множественные структуры с четкими краями, которые приводят к увеличению размеров или выпуклостям на отдельных участках печени.
Вторичные диффузные изменения при заболеваниях сердца. На УЗИ контуры печени ровные и четкие, размеры органа увеличены, край закруглен, структура неоднородна, эхогенность повышена, звукопроводимость снижена, нижняя полая и печеночные вены расширены.
Абсцесс. На УЗИ видны округлые или неправильной формы образования с четкой стенкой, различной эхогенностью и перемещающимся содержимым.
В печени могут выявляться диффузные и очаговые изменения. Диффузными называются изменения, имеющиеся по всей толще органа в виде мелких неоднородных структур. Такие диффузные изменения характерны для жирового гепатоза, острого и хронического гепатитов, цирроза и заболеваний сердца.
Очаговыми называются изменения, которые представляют собой одиночные или множественные четко очерченные очаги. Подобные очаговые изменения характерны для опухолей (гемангиомы, аденомы, рак и метастазы), очаговой гиперплазии и кист (истинные кисты, абсцессы, паразитарные кисты).
УЗИ печени можно сделать в обычной городской муниципальной поликлинике, районной поликлинике или в больнице. Также УЗИ печени может быть выполнено в частных медицинских центрах, в которых имеется необходимое оборудование и специалисты.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Ультразвуковое исследование самый доступный и безопасный метод диагностики. Он не облучает, как рентген, стоит намного дешевле МРТ и КТ, к тому же УЗИ проще в использовании. Процедура исследования быстрая и безболезненная, нет необходимости соблюдать неподвижность, что делает УЗИ методом выбора в педиатрии. К тому же метод практически не имеет противопоказаний.
Ультразвуковую диагностику чаще всего используют, чтобы получить изображение органов брюшной полости и таза, молочных желез, сердца, а у детей мозга и суставов.
История использования ультразвука в медицине. В 30-х годах ХХ века Фридрих Дуссик впервые использовал ультразвуковые волны, чтобы визуализировать опухоль мозга. Следующие несколько десятилетний УЗИ использовалось в основном в ветеринарии. С его помощью определяли толщину жира у животных.
Первые аппараты УЗИ изобрели в 1955 году, и уже на протяжении 20 лет оно завоевало широкую популярность. Сейчас существует множество разновидностей этого метода, позволяющие получать цветные и 3D изображения. Но самым распространенным остается черно-белое УЗИ, где для получения изображения используется более 60 оттенков этих двух цветов.
Недостатки у УЗ-диагностики тоже имеются. При исследовании очень многое зависит от квалификации врача и погрешности аппарата. К тому же нельзя диагностировать желудок и кишечник другие полостные органы, где содержится газ.
УЗИ минимально, но все же влияет на структуру клеток. Поэтому не стоит им злоупотреблять. Для проведения УЗИ существуют показания, поэтому посоветуйтесь со специалистом.
Максимальная глубина, на которой возможна качественная диагностика – до 24 см. Поэтому у очень тучных пациентов УЗИ печени и желчного пузыря не информативно.
Принцип обследования. Ткани организма обладают разной плотностью и упругостью, а значит, в разной степени поглощают и отражают ультразвук. Пучок ультразвуковых волн распространяется в тканях организма. Дойдя до границы двух сред, часть его отражается и возвращается назад, а другая часть продолжает путь в новой среде.
Проще говоря, пучок ультразвуковых волн проходит через ткани тела. Когда он доходит до границы органа, то часть волн отражается и возвращается назад. Датчик их улавливает, преобразовывает в электрические импульсы, которые создают изображение на мониторе.
Лучше всего изображение получается, когда пучок волн направлен перпендикулярно к границе тканей. Поэтому орган исследуют с разных сторон и в разных положениях. При УЗИ печени и желчного пузыря исследование проводят в положении лежа на спине, на боку. Могут попросить сесть, встать на четвереньки, принять вертикальное положение.
При обследовании обязательно используют гель на водной основе. Он обеспечивает вхождение ультразвуковых волн в тело. Без геля пучок волн отразился бы от кожи, как от зеркала и не добрался бы до внутренних органов.
Аппараты для ультразвуковой диагностики называются УЗИ сканеры. Они бывают разных типов, отличаются по функциональному назначению.
- Эхотомоскопы – приборы, предназначенные для исследования органов брюшной полости, органов малого таза и состояния плода во время беременности
- Эхоофтальмоскопы – помогают офтальмологам установить размеры глазного яблока и положение хрусталика.
- Эхоэнцелоскопы – предназначены для выявления заболеваний головного мозга. Они диагностируют повреждения, кисты, гематомы, опухоли, степень нарушения кровообращения.
- Эхокардиоскопы – приборы через межреберную щель позволяют выявить пороки развития сердца и изменения в его стенке.
Основная часть УЗИ сканера – датчик, который излучает УЗ волны и улавливает их отражение от органов. Есть датчики с высокой частотой ультразвуковой волны.
Датчики для УЗ сканеров отличаются по своей конструкции и по зоне обзора.
- Линейные датчики. Они дают очень детальное изображение высокого качества, используя частоту 5-15 Мгц, но при этом проникают не глубоко в ткани до 10 см. Их используют для изучения щитовидной железы, молочных желез. По форме он напоминает швабру, поэтому бывает трудно добиться плотного прилегания к коже.
- Конвексные датчики имеют меньшую длину и лучше прилегают к поверхности кожи. Они используют частоту 1,8-7,5 МГц. За счет этого уменьшается детализация изображения (разрешающая способность), но глубина проникновения возрастает до 20-22 см. Используются для исследования органов брюшной полости и тазобедренных суставов.
- Секторные датчики позволяют обследовать небольшие участки тела. Они работают на частоте 1,5-5 Мгц. Датчики имеют небольшую поверхность и с их помощью удобно исследовать сердце через межреберные промежутки.
Также существуют и другие разновидности УЗ датчиков:
- Внутриполостные датчики вводятся во влагалище или прямую кишку. Их обзор может достигать 360°.
- Доплеровские датчики – позволяют оценить особенности движения крови по сосудам.
- Датчики для получения трехмерных изображений.
Используют в косметологии для микромассажа клеток и ускорения регенерации. В результате кожа очищается, подтягивается и разглаживается.
Кроме того ультразвук широко применяется в промышленности, для обнаружения дефектов, в эхолоказии, для очистки и для улучшения качества покрытий.
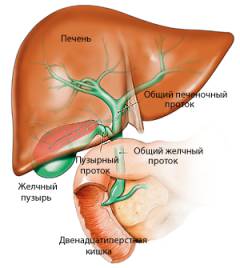
- Края четкие и ровные
- Структура однородная
- Ширина печени (справа налево) 23-27 см
- Длина печени (от заднего тупого до переднего острого края) 14-20 см
- Поперечник печени 20-22,5 см
- Левая доля печени 6-8 см
- Правая доля печени менее 12,5 см
- Общий печеночный проток диаметр 3-5 мм
- Нижняя полая вена диаметр до 15 мм
УЗИ желчного пузыря – норма
- Длина 7-10 см
- Ширина 3-5 см
- Поперечник 3-3,5 см
- Толщина стенки до 4 мм
- Общий желчный проток диаметр 6-8 мм
- Долевые желчные протоки внутренний диаметр до 3 мм
| Патология | Признаки данного заболевания |
| Цирроз | Увеличение левой доли печени или органа в целом. На поздних этапах уменьшение органа за счет гибели клеток Повышение плотности паренхимы (ткани печени) Неоднородность структуры, она приобретает вид мозаики из-за появления участков регенерации (восстановления ткани) Нарушение сосудистого рисунка – увеличение диаметра портальной вены Бугристые края органа |
| Гепатит острый и хронический | Увеличение одной или обеих долей печени Закругление краев печени Печень слабо отражает УЗ-волны – выглядит темной При длительном течении структура становится неоднородной, пестрой Расширение портальной и селезеночной вены |
| Кисты печени (в том числе и паразитарные) | Единичные или множественные образования с ровными четкими краями, лишенные внутренних структур Образование округлой формы с четкими краями с тонкой стенкой Увеличение отдельных участков печени Появление выпуклости на контуре печени |
| Опухоли | Участок необычного строения с нечеткими границами Плотность опухоли может быть повышенной или пониженной. Опухоли различаются по степени отражения ультразвука Гипоэхогенные (слабо отражают УЗ) – выглядят как темные пятна на фоне паренхимы печени — саркома, низкодифференцированный рак, злокачественная лимфома, гемангиома, гепатоцеллюлярный рак, аденома Гиперэхогенные (хорошо отражают УЗ) светлые округлые образования – гепатома, метастазы высокодифференцированного рака Гипоэхогенный ободок – темная кайма вокруг опухоли. Отличительная черта злокачественных опухолей Увеличенные лимфатические узлы Смещенный желчный пузырь |
| Жировое перерождение печени (жировая дистрофия) | На начальных стадиях структура пестрая. Это признак появления очагов уплотнения паренхимы Повышенная эхогенная плотность (жировые клетки в печени очень хорошо отражают ультразвук) изображение при этом получается очень светлое Увеличение размеров печени Увеличение угла нижней доли более 45° Нечеткость контуров печени, ее края закруглены Невозможно выявить воротную вену |
| Глистная инвазия (лямблиоз) | Темные пятна на печени – участки повышенного поглощения УЗ волн в месте сосредоточения глистов Светлые пятна кальцинаты – участки отложения солей кальция. Они появляются на позднем этапе болезни |
- Боль в правом подреберье
- Желтуха;
- Острый и хронический холецистит;
- Контроль эффективности лечения;
- Травмы брюшной полости;
- Подозрение на аномалии развития желчного пузыря;
- Контроль результата операции на желчевыводящих путях.
Цель назначения УЗИ желчного пузыря – выявить признаки патологии желчного пузыря, определить наличие камней.
| Патология | Признаки данного заболевания |
| Острый холецистит | Утолщение стенки желчного пузыря более 4 мм Увеличение размера желчного пузыря Множественные перегородки внутри пузыря Усиленный кровоток в пузырной артерии |
| Хронический холецистит | Уменьшение размеров желчного пузыря Утолщение стенки, ее деформация Стенка пузыря уплотненная, выглядит светлее нормы Края размытые и нечеткие В просвете пузыря просматриваются мелкие частички |
| Дискинезия желчного пузыря | Перегиб шейки желчного пузыря Повышение тонуса стенок желчного пузыря, их уплотнение |
| Желчнокаменная болезнь (холелитиаз) | Камни в полости желчного пузыря. Это небольшие светлые образования, хорошо отражающие сигнал. Смещаются при смене положения тела. Эхо-тень (темный участок) за камнем, так как эти образования непроницаемы для УЗ-волн. Сладж или осадок из кристаллов билирубина. Однако схожая картина возникает при кровоизлиянии или скоплении гноя Утолщение стенки Неровный контур желчного пузыря Небольшие камни ультразвук не выявляет. Но на их присутствие указывает расширенная желчевыводящая протока выше места закупорки. |
| Полипы желчного пузыря | На стенке желчного пузыря округлые образования |
| Опухоли | Полипы размером более 2 см Деформация контуров желчного пузыря Значительное утолщение стенки. На экране монитора может иметь, как светлую, так и темную Опухолевидное образование |
Подготовка к УЗИ печени направлена на то, чтобы устранить образование газов в кишечнике. Их наличие мешает проведению исследования и может стать причиной постановки неправильного диагноза.
Подготовку зачинают за 3-5 дней до исследования. В этот период необходимо:
- Исключить из рациона продукты, вызывающие газообразование: капусту, фрукты, молоко, черный хлеб, дрожжевую выпечку, газированные напитки. Отказаться от крепкого чая, кофе и спиртного.
- Питание должно быть дробное, небольшими порциями 3-4 раза в день.
- Количество жидкости не должно превышать 1,5 литра в день.
- Принимать ферментные препараты: Фестал, Панзинорм при нарушении пищеварения и метеоризме.
- Адсорбенты: активированный уголь, Смекта. Уменьшает газообразование и настой ромашки.
- Очистительные клизмы проводят вечером накануне процедуры и непосредственно перед ней. Они необходимы при упорных запорах и выраженном вздутии живота. В остальных случаях клизмы не обязательны.
- УЗИ проводят в утренние часы натощак. Перерыв между последним приемом пищи и процедурой УЗИ должен составлять не менее 8 часов.
Данные рекомендации подходят здоровым людям и тем, у кого есть различные хронические заболевания. Если вы постоянно принимаете какие-то лекарственные средства, то нет нужды отменять их перед УЗИ печени и желчного пузыря.
При экстренном исследовании подготовка не проводится.
Помните, что не рекомендуется делать УЗИ печени ранее, чем через 2 суток после эзофагогастродуоденоскопии и рентгена желудка с контрастированием, и через 3-5 дней после лапароскопии.
Что нужно иметь с собой.
На исследование в муниципальную поликлинику рекомендуют взять полотенце. Его можно подстелить на кушетку и вытереть гель, нанесенный на кожу. Если это исследование проводят в частной клинике, то, как правило, ничего брать не нужно. Одноразовые салфетки включены в стоимость процедуры.
Подготовка направлена на уменьшение метеоризма и начинается за 2-3 дня
- Исключают грубоволокнистые овощи и фрукты: капусту, редьку, бобовые, дрожжевую выпечку, снеки (сухарики, чипсы). Эти продукты вызывают вздутие живота и искажают результаты исследования.
- Запрещены жирные сорта мяса и рыбы, алкоголь.
- Принимают адсорбенты активированный уголь, Еспумизан, Мотилиум удаляют из кишечника пузырьки газа, не оказывая влияния на работу органов пищеварения.
- Ферментные препаратыМезим, Фестал, Панзинорм. Обычно их назначают в по 1-2 таблетки с каждым приемом пищи.
- Для борьбы с запорами можно каждый вечер перед сном принимать столовую ложку сиропа Лактулозы. В день процедуры можно воспользоваться глицериновыми свечами.
- Последний прием пищи должен быть не позднее, чем за 8 часов до УЗИ. На ужин рекомендована каша из злаков. Пища должна полностью перевариться, а в желчном пузыре за это время скопится новый запас желчи.
- УЗИ желчного пузыря проводят только натощак. Запрет распространяется на чай, кофе, воду и даже жевательную резинку. Они вызывают выход желчи из желчного пузыря. Он уменьшается в объеме, что затрудняет диагностику.
- Если вы ранее делали УЗИ, то захватите с собой заключение. Это даст возможность врачу оценить динамику, определить есть ли улучшение.
При подозрении на наличие камней в желчном пузыре УЗИ проводят в кратчайшие сроки без подготовки.
Что нужно иметь с собой
В больнице или городской поликлинике вам понадобится полотенце, чтобы просушить кожу после использования геля. Если же вам назначено УЗИ желчного пузыря с определением функции, то с собой необходимо иметь продукты для пробного желчегонного завтрака. Это могут быть 2 желтка сырых или вареных яиц, сметана, сливки, раствор Сорбита.
УЗИ печени и желчного пузыря можно проводить по показаниям в любом возрасте и при любых сопутствующих заболеваниях. Единственным ограничением может стать гнойное повреждение кожи или ожог. В этом случае нанесение геля и давление датчиком может способствовать распространению инфекции. Однако для экстренного УЗИ, при острой боли в правом подреберье, противопоказаний нет.
Все выявленные при проведении УЗИ изменения требуют уточнения и наблюдения в динамике. Для этого после первого УЗИ делают повторное исследование через 2-3 недели. Наилучшим вариантом будет УЗИ всех пищеварительных органов.
Помните, что лечение не назначается только по результатам УЗИ. Для уточнения диагноза, кроме клинических симптомов, может понадобиться биопсия или компьютерная томография.
источник
УЗИ желчного пузыря назначается врачом-гастроэнтерологом в следующих случаях:
- частые боли в правом подреберье, которые не снимаются болеутоляющими средствами;
- ощущение тяжести или дискомфорта в области печени;
- чувство горечи во рту;
- желтушность кожных покровов и видимых слизистых;
- злостное нарушение питания:
- злоупотребление острой, жирной, жареной, копченой едой;
- нерегулярные приемы пищи;
- чрезмерное увлечение низкокалорийными диетами;
- длительный прием лекарственных средств;
- отклонение от нормы в лабораторных анализах крови (АЛТ, АСТ, билирубин и т. д.);
- желчнокаменная болезнь;
- дискинезия желчевыводящих путей;
- травмы брюшной полости;
- различные интоксикации (отравления) организма, в том числе и при злоупотреблении алкоголем;
- мониторинг состояния желчевыводящей системы при опухолях или подозрении на злокачественный процесс;
- при выборе и назначении гормональных контрацептивов (если у женщины есть предрасположенность к болезням желчного пузыря, то прием противозачаточных таблеток может ускорить образование желчного камня и спровоцировать его воспаление. Поэтому заболевания желчного пузыря являются относительным противопоказанием к приему гормональных контрацептивов);
- ожирение;
- контроль эффективности лечения.
На заметку: пациентам с удаленным желчным пузырем проводится специализированное УЗИ – динамическая эхо-холедохография (ультразвуковое исследование протоков с пищевой нагрузкой).
Кроме тяжелых повреждений кожного покрова в области исследования (открытые раны, ожоги, инфекционные поражения) противопоказаний к процедуре нет.
Программа подготовки к УЗИ желчного пузыря практически ничем не отличается от подготовки к ультразвуковому исследованию других внутренних органов брюшной полости.
Диета перед УЗИ
За 2-3 дня до процедуры необходимо исключить:
- употребление жирной пищи и алкоголя;
- продукты, стимулирующие газообразование в кишечнике. К ним относятся:
- зерновой хлеб и дрожжевые изделия;
- сырые овощи, фрукты и ягоды;
- кисломолочные продукты;
- бобовые;
- газированные напитки, кофе и крепкий чай.
- нежирный творог,
- отварную или паровую рыбу,
- каши на воде,
- куриное мясо или говядину,
- яйца «всмятку»;
Во время еды принимать ферментные препараты (мезим, фестал, креон) и средства против метеоризма (эспумизан, смекта, мотилиум, активированный уголь), но не чаще, чем 3 раза в сутки.
- последний прием пищи должен быть легким и сытным, например, каша на воде без сахара, и не позднее 19.00;
- необходимо опорожнить кишечник естественным путем. При невозможности этого можно воспользоваться легким слабительным средством или микроклизмой;
- если обследование запланировано на первую половину дня, то от завтрака надо отказаться;
- если время процедуры назначено на вторую половину, то разрешается легкий завтрак в виде стакана чая и сухарика (интервал между завтраком и исследованием должен быть не менее 6 часов);
- за 2-3 часа до УЗИ нельзя пить жидкость, поэтому необходимо проконсультироваться с врачом по поводу приема жизненно необходимых лекарственных препаратов;
- также запрещается курить и пользоваться жевательной резинкой.
Важно! УЗИ желчного пузыря проводится строго натощак. В этом случае пузырь полностью наполнен желчью, за счет чего происходит увеличение его размеров. Если выпить даже небольшое количество жидкости, не говоря уже о еде, то начнется процесс желчевыделения, пузырь сожмется, что значительно затруднит диагностику.
Где делают УЗИ желчного пузыря
Оптимальным вариантом будет УЗИ всех органов пищеварительной системы. Поэтому желательно проходить ультразвуковую диагностику в специализированном профильном (гастроэнтерологическом) центре и наблюдаться у одного специалиста.
УЗИ желчного пузыря выполняется с помощью наружного датчика через переднюю брюшную стенку. Пациент ложится на спину и освобождает от одежды верхнюю часть живота. Врач наносит водорастворимый гель на головку датчика, чтобы при контакте с кожей устранить помеху в виде воздушной прослойки и улучшить проходимость ультразвуковых волн.
Если дно желчного пузыря прикрыто петлями кишечника, то больного попросят сделать глубокий вдох и задержать дыхание или повернуться на левый бок.
С целью выявления патологических включений в желчном пузыре (камней, песка) пациента просят встать и выполнить несколько наклонов вперед.
Другое название процедуры – УЗ диагностика с желчегонным завтраком, динамическая эхохолесцинтиграфия.
Процедура дает возможность оценить сократительную способность желчного пузыря в режиме реального времени.
После первичного осмотра желчного пузыря натощак, обследуемый принимает пробный завтрак: 2 яичных желтка (вареные или сырые), около 250 г сметаны или творога. Также в качестве желчегонного завтрака может быть использован раствор сорбита.
Затем диагностику повторяют трижды с интервалами в 5, 10 и 15 минут.
Врач сначала оценивает состояние и диаметр желчного протока (холедоха) натощак. Затем пациенту дается пищевая нагрузка (сорбит, растворенный в воде) и проводится повторная диагностика через полчаса и час после приема сорбита.
В ходе обследования доктор фиксирует поступающие от больного жалобы на появление боли, интенсивность, нарастание, длительность или их отсутствие.
Во время процедуры врач оценивает следующие показатели:
- расположение органа и его подвижность;
- форма, размеры, толщина стенок желчного пузыря;
- диаметр желчных протоков;
- сократительная функция органа;
- наличие камней, полипов, новообразований.
Размеры желчного пузыря в норме
- длина 7-10см;
- ширина 3-5см;
- поперечный размер 3-3,5см;
- объем от 30 до 70 куб. см;
- толщина стенок до 4мм;
- общий желчный проток в диаметре 6-8мм;
- внутренний диаметр долевых желчных протоков до 3мм.
Форма желчного пузыря грушевидная или овальная, контуры четкие, дно пузыря может выступать из-под нижнего края печени на 1-1,5 см.
С помощью ультразвука определяются следующие заболевания желчного пузыря:
- острый холецистит
- утолщение стенки желчного пузыря более 4мм;
- увеличение размеров желчного пузыря;
- множественные внутренние перегородки;
- усиленный кровоток в пузырной артерии;
- хронический холецистит
- уменьшение размеров желчного пузыря;
- утолщение, уплотнение и деформация стенки;
- контуры размытые и нечеткие;
- в просвете пузыря просматриваются мелкие включения;
- дискинезия желчного пузыря
- перегиб желчного пузыря;
- повышение тонуса стенок и их уплотнение;
- желчнокаменная болезнь (холелитиаз)
- камни в полости желчного пузыря (небольшие светлые образования). смещаются при смене положения тела;
- эхо-тень (темный участок) за камнем, так как эти образования непроницаемы для уз-волн;
- осадок из кристаллов билирубина (сладж). необходимо дифференцировать от кровоизлиянии или скоплении гноя, т. к. при этих состояниях наблюдается похожая картина;
- утолщение стенки и неровность контуров;
На заметку: камни небольших размеров ультразвук не выявляет. Об их присутствии судят по расширенной желчевыводящей протоке выше места закупорки.
- Полипы желчного пузыря
- На стенке желчного пузыря округлые образования. При диаметре полипа более 1 см есть риск, что образование окажется злокачественным. Если при повторных УЗИ регистрируется быстрый рост полипа, то это говорит о малигнизации (озлокачествлении) процесса;
- Опухоли
- Образование размером более 1-1,5 см;
- Деформация контуров желчного пузыря;
- Значительное утолщение стенки;
- Врожденные аномалии
- Агенезия – отсутствие желчного пузыря;
- Эктопическая локализация – нетипичное расположение желчного пузыря, например забрюшинно или между диафрагмой и правой долей печени;
- Двойной желчный пузырь;
- Дивертикулы – выпячивания стенки пузыря.
Все обнаруженные на УЗИ патологии требуют уточнения и наблюдения в динамике. В связи с этим после первого УЗИ назначают повторное обследование через 2-3 недели.
источник