Рак печени встречается часто во всем мире. И это предсказуемо, ведь основной причиной рака печени являются распространенные в мире хронические вирусные гепатиты B и C. К другим причинам рака печени относят: цирроз печени, злоупотребление алкоголем, токсические и лекарственные гепатиты, применение стероидных гормонов и употребление еды содержащий афлатоксины. Диабет и ожирение также могут быть факторами способствующими развитию онкологического процесса в печени. Гепатоцеллюлярная карцинома — это самая распространенная форма рака печени, карцинома возникает из поврежденных вирусами или токсическими веществами клеток печени. Менее часто встречается другая форма рака — это холангиокарцинома, или рак желчных протоков.
Обратите внимание на другую 31 клинику России, которые работают и помогают пациентам по направлению Онкология
Опухоли печени могут быть вторичными — это метастазы рака из других органов, возникающие в поздних стадиях рака желудка, кишечника, молочной железы и легких. Метастазы в печени, или вторичный рак печени встречается чаще, чем первичный рак возникший из клеток печени и желчных протоков. От точного определения причины возникновения опухоли и оценки распространенности рака зависит правильность лечения.
1. Фиброскан — это технология с использованием специальных волн ультразвука, которые помогают правильно оценить структуру тканей печени и диагностировать цирроз. Высокочастотный ультразвук используется для обнаружения различных проблем в печени, желчных протоках и в других органов брюшной полости.
2. Компьютерная томография — процедура медицинской визуализации, которая использует рентгеновские лучи и цифровые компьютерные технологии для выявления проблем в печени и органах брюшной полости. КТ используется для подтверждения и определения размера опухоли. Современные томографы обладают низким излучением и возможностью построения многомерных моделей исследуемого органа. Для более точной визуализации рака печени используют контрастные вещества, которые впитывают клетки опухоли, что позволяет четко видеть злокачественный процесс.
3. Магнитно-резонансная томография является дополнительным методом визуализации рака печени и размеров злокачественного образования.
4. ПЭТ- КТ оценивает распространение рака печени (метастазов). С помощью ПЭТ-КТ можно определить вторничный рак печени и обнаружить точную локализацию первичной опухоли.
5. Основной маркер рака печени альфа-фетопротеин определяют по анализу крови, другие исследования крови оценивают функцию печени и состояние пациента, При любых заболеваниях печени обязательно выполняется тестирование на вирусные гепатиты B, С.
6. Биопсия печени делается путем проведения тонкой иглы через брюшную полость, непосредственно в очаг опухоли. Биопсия необходима для подтверждения диагноза рак печени и планирования необходимого лечения. Биопсия печени выполняется под контролем ультразвука. Биопсия проводится не в каждом случае рака печени, часто для подтверждения диагноза достаточно вышеперечисленных исследований.
Рак печени не вызывает каких-либо заметных симптомов на ранней стадии. Поэтому особую важность играет своевременное лечение заболеваний часто приводящих к развитию рака печени. Тем не менее, следующие симптомы будут присутствовать в случае возникновения рака печени:
- Боль, особенно в верхней правой части живота, в правом подреберье;
- Усталость, потеря аппетита, тошнота;
- Необъяснимая потеря веса;
- Пожелтение кожных покровов и склер глаз;
Лечение рака печени за рубежом — это инновационные процедуры с минимальным вмешательством и сотрудничество врачей из разных областей медицины: гепатология, онкология, радиология, вирусология и клиническая фармакология. К современным методам лечения рака печени в международных клиниках Израиля, Германии, Кореи и Индии относятся:
- Радиочастотная абляция опухолей печени (RFA) — это новый подход к уничтожению небольшой карциномы в печени с помощью радиоволн;
- Химиоэмболизация (TACE) — прямое введение разрушающих рак лекарств, прямо в опухоль через артерию, с дальнейшим перекрытием кровоснабжения карциномы;
- Кибер-нож применяется для разрушения опухолей размером до 6 мм. Процедура в отличие от стандартного облучения, направляет поток излучения строго в опухоль, не повреждая здоровые ткани;
- При поздних стадиях заболевания используется сочетание нескольких методов лечения: хирургия, радиотерапия, химиотерапия с учетом чувствительности опухоли к лекарствам. Трансплантация печени может быть применима для пациентов в возрасте до 70 лет;
- Лечение осложнений и улучшение качества жизни пациентов. При циррозе и раке печени возможна портальная гипертензия, которая приводит к варикозному расширению вен пищевода, желудка и скоплению жидкости в брюшной полости. В клиниках Германии и Израиля проводят специальную процедуру внутрипеченочного портосистемного шунтирования (TIPS) для того, чтобы избавить пациента от асцита и риска кровотечения, что особенно важно при пониженном уровне тромбоцитов связанном с повреждением печени.
источник
Доброкачественные опухоли относятся к самым распространенным опухолям печени.
Самые частые доброкачественные опухоли — гемангиома и фокальная нодулярная гиперплазия (ФНГ). Аденомы и цистаденомы (кистозные аденомы) встречаются крайне редко.
Гемангиома является доброкачественной опухолью, состоящей из большого количества мелких и крупных сосудов, в том числе крупных сосудистых полостей, заполненных кровью. Фокальная нодулярная гиперплазия, внешне напоминая злокачественную опухоль , микроскопически представляет собой разрастание (гиперплазию) печеночных клеток с избыточным по сравнению с нормальной тканью печени артериальным кровоснабжением. Причина возникновения этих опухолей остается не ясной, но несомненным фактом является влияние на риск развития и рост этих опухолей повышенного содержания в крови половых гормонов – эстрогенов. Поэтому нередко появлению этих опухолей предшествует беременность или прием контрацептивных препаратов, в том числе назначаемых с целью лечения гинекологических заболеваний.
Абсолютное большинство доброкачественных опухолей не представляют никакой опасности для человека и не требуют хирургического или медикаментозного лечения. Гемангиома и ФНГ никогда не превращаются в злокачественные опухоли.
если опухоль достигает больших размеров (10 см и более);
если появляются жалобы на боль или чувство дискомфорта, которые возникают, как правило, при физической нагрузке или изменении положения тела и не связаны с приемом пищи. Нередко при этом опухоль уже имеет крупные размеры;
при невозможности уверенно отличить доброкачественную опухоль от злокачественной по результатам УЗИ, КТ, МРТ и др. методов обследования. Такие ситуации чаще всего возникают с диагностикой ФНГ, которую в ряде случаев очень сложно отличить от первичного рака печени (гепатоцеллюлярный рак).
Можно выделить несколько причин, объясняющих целесообразность оперативного лечения крупных доброкачественных опухолей:
При увеличении размеров опухоли до 10 см и более, как правило, появляются жалобы на боль или чувство дискомфорта в правом боку или в верхних отделах живота. Поскольку эти жалобы ухудшают самочувствие пациента, снижая качество его жизни, нередко такая ситуация вынуждает больного самостоятельно обратиться за хирургической помощью. Других эффективных методов лечения, в том числе медикаментозных, которые могли бы исправить ситуацию и уменьшить размеры опухоли, на сегодняшний день не существует.
При увеличении размеров опухоли более 10 см значительно возрастает риск разрыва гемангиомы, как в результате внешнего воздействия (удар, падение, беременность и роды), так и без видимых причин, когда разрыв называют спонтанным. Статистическая обработка всех опубликованных в специальной литературе наблюдений разрыва гемангиом показала, что средний размер гемангиом при их спонтанном разрыве составил 11 см. Разрыв гемангиом, как правило, приводит к сильному внутреннему кровотечению и реальной угрозе для жизни. Угроза разрыва ФНГ несколько меньше, чем для гемангиом.
Хирургическое лечение опухоли может потребоваться, если крупная доброкачественная опухоль расположена вблизи крупных сосудов и желчных протоков. Показанием к операции в такой ситуации является рост опухоли, поскольку увеличиваясь в размерах, опухоль начинает деформировать сосуды и желчные протоки, повышая риск их повреждения при удалении опухоли. Поэтому растущую опухоль, контактирующую с крупными сосудами и желчными протоками, целесообразно удалить до того, как риск операции вследствие увеличения размеров опухоли будет представлять серьезную угрозу для жизни и здоровья пациента. В связи с этим некоторые растущие опухоли, занимающие анатомически невыгодное для операции расположение в печени, удаляются при размерах менее 10 см.
Окончательное суждение о возможности и необходимости удаления доброкачественной опухоли печени должен принимать компетентный хирург, имеющий достаточный для этого опыт работы в хирургической гепатологии. В связи с этим операции по удалению крупных доброкачественных опухолей должны проводиться в специализированных отделениях хирургической гепатологии
Самым эффективным, но и самым сложным способом лечения любой доброкачественной опухоли печени является ее полное удаление посредством резекции печени .
Методы окклюзии (закупорки) сосудов (артерий), питающих опухоль в расчете на уменьшение кровоснабжения опухоли и последующее уменьшение ее размеров, широко применявшиеся ранее, в настоящее время оставлены. Неэффективность этих методов обусловлена неизбежной реканализацией (восстановлением просвета) окклюзированных артерий и восстановлением кровоснабжения опухоли, в том числе за счет развития коллатерельного (окольного) пути снабжения опухоли кровью.
Эффективных медикаментозных методов воздействия на доброкачественные опухоли печени не существует.
Поскольку операции при доброкачественных опухолях печени у подавляющего большинства пациентов выполняются в органосохраняющем варианте, функция печени не страдает. Частота осложнений при операциях по поводу доброкачественных опухолей минимальна, а сами осложнения, как правило, не представляют угрозу жизни и здоровью пациента и легко коррегируются. Трудоспособность полностью восстанавливается в большинстве случаев в течение 3-4 недель. В отдаленном периоде пациенты не испытывают болевых ощущений и дискомфорта, которые были вызваны опухолью. Нарушений функции органов пищеварения также, как правило, не происходит.
источник
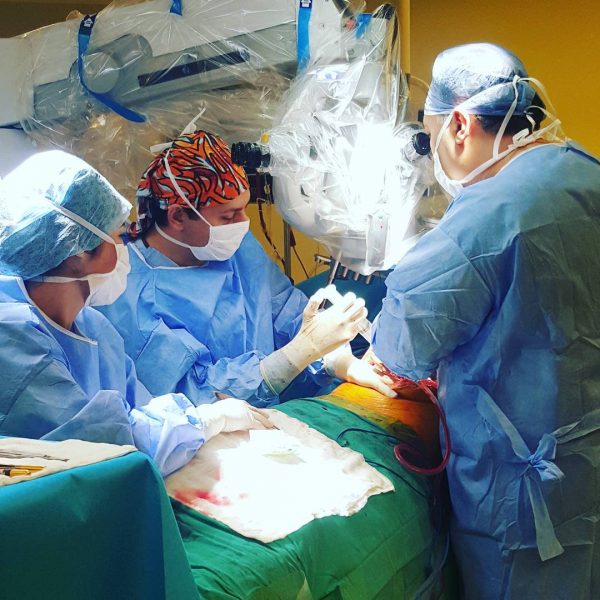
Пересадка печени (трансплантация печени) представляет собой замену больного органа на здоровую печень другого человека (аллотрансплантация). Операция по пересадке печени показана пациентам с циррозом и острой печеночной недостаточностью, хотя наличие донорских органов является основным ограничением. Наиболее распространенным методом является ортотопическая трансплантация, при которой родная печень удаляется и заменяется донорским органом в том же анатомическом положении, что и исходная печень.
Операция по пересадке печени
Пересадка печени возможна только в определенных медицинских центрах по трансплантации высококвалифицированными врачами по трансплантации и вспомогательной медицинской командой. Продолжительность операции составляет от 4 до 18 часов в зависимости от исхода.
Трансплантация печени – это потенциальное лечение острых или хронических состояний, которые вызывают необратимую и тяжелую («конечную стадию») дисфункцию печени. Поскольку процедура несет относительно высокие риски, является ресурсоемкой и требует серьезных изменений жизни после операции, она зарезервирована для тяжелых обстоятельств. Суждение о целесообразности / эффективности трансплантации печени в каждом конкретном случае является критически важным, поскольку результаты сильно варьируются.
Программа трансплантации печени была начата в больнице имени Альберта Эйнштейна в Израиле в 1990 году. Согласно статистике, до нашего времени было сделано более 1400 успешных трансплантаций печени. Только в 2013 году проведено 102 трансплантации печени умерших доноров.
Таблица 1. Основные показания к трансплантации печени
| Гепатоцеллюлярная карцинома | 38% |
| Вирус гепатита С | 33,3% |
| Алкогольный цирроз печени | 19,6% |
| Другие заболевания | 9,1% |
- Острая печеночная недостаточность определяется как острое расстройство печени без предшествующего хронического повреждения печени. Заболевание может прогрессировать в течение 2-8 недель до энцефалопатии или даже печеночной комы. Этиология обычно вызвана острым вирусным гепатитом (как правило, гепатитом В, редко гепатитом А, С или Е), острым проявлением болезни Вильсона, синдромом Будда-Киари, аутоиммунным расстройством печени или острой интоксикацией. У некоторых пациентов этиология острой печеночной недостаточности не может быть определена с уверенностью. Пациенты, подозреваемые в наличии острой печеночной недостаточности, должны немедленно передаваться в центр трансплантации печени. Показатели для высокосрочной пересадки оцениваются независимыми экспертами с использованием международно признанных факторов прогноза.
- Гепатоцеллюлярная карцинома. Пересадка печени при онкологии является единственным потенциально лечебным терапевтическим подходом, поскольку, по сравнению с резецирующими или локальными методами абляционной терапии, он также лечит основное предраковое состояние (цирроз печени). Чтобы свести к минимуму опасность рецидива гепатоцеллюлярной карциномы после трансплантации печени и достичь 5-летней выживаемости более 70%, следует выбрать пациентов с благоприятным прогнозом. До настоящего времени такой отбор был основан на критериях, которые определяют риск рецидива исключительно на основе размера опухоли. Так называемые миланские критерии, определяемые как единый фокус ≤5 см или максимум три опухоли ≤3 см и отсутствие признаков макрососудистой инвазии или внепеченочного проявления. Пересадка печени при раке возможна и практикуется во многих центрах трансплантации.
- Пересадка печени при гепатите С. Цирроз печени, вторичный по отношению к хронической инфекции вируса гепатита С (HCV), во многих европейских и американских центрах наиболее частый, а в Австрии – второй по частоте показатель для пересадки клеток печени. До недавнего времени у пациентов с декомпенсированным циррозом печени HCV не было доступных медицинских терапевтических вариантов. Почти у всех пациентов, которые были HCV-РНК-положительными во время пересадки части печени, наблюдалась рецидивирующая инфекция, что у более чем 80% пациентов привело к новому хроническому гепатиту С трансплантированного органа. Наличие новых противовирусных препаратов прямого действия (ПППД) произвело революцию не только в терапии HCV-инфекции в целом, а также в сфере трансплантации. Недавние исследования показали, что терапия ПППД как до, так и после пересадки печени является безопасной, высокоэффективной и связана с показателями лечения > 90%. По этой причине у пациентов с HCV-РНК-положительным следует рассмотреть план терапии без интерферона до операции.
- Алкогольный цирроз печени во всем мире является третьм по частоте, а в Австрии наиболее частым показанием для проведения операции по пересадке печени. Для пациентов с алкогольным циррозом печени особенно важна роль в лечении осложнений, связанных с алкоголизмом или хроническим злоупотреблением алкоголем, психиатрической / психологической оценкой. Пациенты должны принять свой алкоголизм и быть готовы воздерживаться от алкоголя на всю жизнь, проходить до- и послеоперационную психиатрическую помощь, а также должны быть социально интегрированы. Французское исследование показало, что пациенты с острым алкогольным гепатитом, которые прошли тщательную процедуру оценки со строгими критериями отбора, пользовались отличным прогнозом после трансплантации печени.
Хотя трансплантация печени является наиболее эффективным методом лечения многих форм терминальной стадии заболевания печени, огромное ограничение доступности аллотрансплантата и широко варьируемые послеоперационные результаты делают выбор критически важным.
Оценка права на трансплантацию человека осуществляется многопрофильной командой, в которую входят хирурги, врачи и другие медицинские работники.
Первым шагом в оценке является определение того, имеет ли пациент необратимое заболевание печени, которое будет вылечено путем получения новой печени. Таким образом, люди с заболеваниями, которые в основном базируются вне печени или распространились за пределы печени, как правило, занимают последние позиции в очереди на трансплантацию.
Распространенные противопоказания к пересадке печени:
- кто-то с прогрессирующим раком печени, с известным / вероятным распространением за пределы печени
- активное злоупотребление алкоголем и другими веществами (наркотиками)
- тяжелое заболевание сердца / легких
- существующие высокие уровни холестерина в крови у пациента
- дислипидемия
Важно отметить, что многие противопоказания к трансплантации печени считаются обратимыми; человек, изначально считающийся «неприемлемым к трансплантации», впоследствии может стать благоприятным кандидатом, если ситуация изменится.
- частичное лечение рака печени, при котором риск распространения за пределы печени снижается
- прекращение злоупотребления психоактивными веществами (период абстиненции является переменным)
- улучшение функции сердца, например, путем чрескожного коронарного вмешательства или операции шунтирования
- лечение ВИЧ-инфекции
Таблица 2. Противопоказания к трансплантации печени.
| Абсолютные противопоказания |
|
| Относительные противопоказания |
|
Трансплантация печени ВИЧ-инфицированному пациенту возможна в редких случаях. Исторически, ВИЧ считался «абсолютным» противопоказанием к трансплантации печени. Это было отчасти из-за беспокойства, что инфекция будет ухудшаться с помощью иммуносупрессоров, которые необходимы после трансплантации.
Однако с появлением высокоактивной антиретровирусной терапии у людей с ВИЧ значительно улучшился прогноз. Трансплантация может быть предложена выборочно, хотя учет общего состояния здоровья и условий жизни все еще может быть ограниченным. Абсолютным противопоказанием остается неконтролируемое ВИЧ-заболевание (СПИД).
Перед пересадкой может быть показана терапия поддержки печени (переход к трансплантации). Искусственное поддержание функции печени, такое как педиатрический диализ или концепции биоартикулярной поддержки печени, в настоящее время находится в доклинической и клинической оценке.
Кортикостероиды были основой для индукции иммуносупрессии после первых успешных случаев трансплантации твердых органов. Внутривенные инъекции кортикостероидов вводят в высоких дозах во время операции трансплантации и в первые несколько дней после операции (обычно до 3 дней) в сочетании, по меньшей мере, с одним иммуносупрессором. Доза и продолжительность внутривенного введения лекарств различаются в зависимости от местной практики среди разных центров; однако типичная доза составляет 500 или 1000 мг метилпреднизолона.
Практически все операции по трансплантации печени осуществляются в ортотопическом порядке, то есть происходит удаление родной печени и ее размещение в том же анатомическом месте. Операция трансплантации может быть концептуализирована как состоящая из фазы гепатэктомии (удаления печени), фазы ангиотической (без печени) и фазы постимплантации.
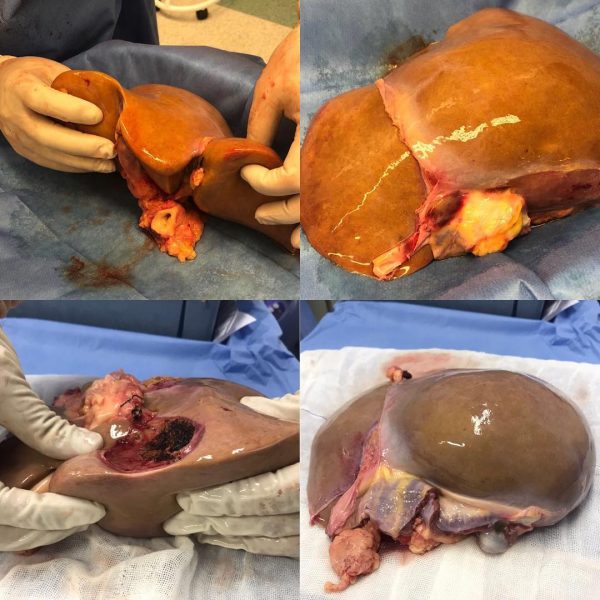
Подготовленная печень перед трансплантацией
Операция проводится через большой разрез в верхней части живота. Гепатэктомия включает в себя разделение всех связочных присоединений к печени, а также общий желчный проток, печеночную артерию, печеночную вену и воротную вену. Как правило, ретрогепатическая часть нижней полой вены удаляется вместе с печенью, хотя альтернативный метод сохраняет вену реципиента (техника “piggyback”). Кровь донора в печени будет заменена ледяным раствором для хранения органов, таким как Viaspan или Гистидин-триптофан-кетоглутарат, пока имплантат аллотрансплантата не будет пересажен. Имплантация включает в себя анастомозы (соединения) нижней полой вены, воротной вены и печеночной артерии. После восстановления кровотока в новой печени строится билиарный (желчный проток) анастомоз, либо к собственному желчному протоку реципиента, либо к тонкой кишке. Операция обычно занимает от пяти до шести часов, но может быть дольше или короче из-за сложности операции и опыта хирурга.
Подавляющее большинство трансплантатов печени используют всю печень у неживого донора для трансплантации, особенно для взрослых пациентов. Одним из основных достижений в области трансплантации печени педиатрического возраста явилось развитие трансплантации печени уменьшенного размера, при которой часть печени взрослого человека используется для младенцев или маленьких детей. Дальнейшие разработки в этой области включали трансплантацию разделенной печени, в которой одна печень используется для трансплантации для двух реципиентов, и трансплантацию печени живого донора, в которой часть печени здорового человека удаляется и используется в качестве аллотрансплантата. Трансплантация печени от живого донора для педиатрических реципиентов включает удаление около 20% печени (сегменты 2 и 3).
Дальнейшее продвижение трансплантации печени предполагает только резекцию доли печени, участвующей в опухолях, и свободная от опухоли доля остается внутри реципиента. Это ускоряет выздоровление, и пребывание пациента в больнице быстро сокращается до 5-7 дней.
Многие крупные медицинские центры, где делают пересадку печени, используют радиочастотную абляцию опухоли печени в качестве моста в ожидании трансплантации печени. Этот метод не используется повсеместно, и дальнейшее исследование оправдано.
В предыдущие десятилетия детская трансплантация печени стала современной операцией с отличным успехом и ограниченной смертностью. Выживаемость трансплантата и пациента продолжала улучшаться в результате улучшения медицинского, хирургического и анестезирующего управления, наличия органов, иммуносупрессии, а также выявления и лечения послеоперационных осложнений.
Ребенок после успешной пересадки печени
Трансплантация печени была очень успешной в лечении детей с терминальной стадией заболевания печени и дает возможность для длительного здорового образа жизни. Дефицит органов, который является основным ограничением для полной эксплуатации трансплантации, преодолевается благодаря инновационным хирургическим методам. Донор печени для таких детей, даже самых маленьких, может быть найден в самые сжатые сроки.
Основными показаниями для трансплантации печени у детей являются:
- Внепеченочный холестаз: атрезия желчных путей
- Внутрипеченочный холестаз: склерозирующий холангит; Синдром Алагилла; несиндромическая недостаточность внутрипеченочных желчных протоков; и прогрессивный семейный внутрипеченочный холестаз.
- Метаболические заболевания: болезнь Вильсона; α 1 -антитрипсиновый дефицит; Синдром Криглера-Наджара; врожденная ошибка метаболизма желчных кислот; тирозинемия; нарушения цикла мочевины; органическая ацидемия; кислотный липазный дефект; оксалурия типа I; и нарушения углеводного обмена.
- Острая печеночная недостаточность.
- Другие: первичная опухоль печени и кистозный фиброз.
Подготовка к трансплантации печени включает в себя ряд обследований, которые необходимо пройти, прежде чем ребенок будет помещен в список ожидания. Общее тестирование включает:
- Психологическая и социальная оценка. Эти тесты делают на ребенка, если он достаточно взрослый, и на семью.
- Анализы
- Диагностические исследования
Анализы крови проводятся для сбора информации, которая поможет определить, насколько срочно необходимо, чтобы ребенок был помещен в список трансплантации, а также для того, чтобы ребенок получил донорский орган, который хорошо сочетается. Эти анализы включают анализ общего состояния здоровья организма, включая функции сердца, легких и почек ребенка, состояние питания ребенка и наличие инфекции. Анализы крови помогут повысить вероятность того, что донорский орган не будет отвергнут. Эти тесты могут включать:
- Ферменты печени. Повышенные уровни ферментов печени могут предупреждать врачей о повреждении печени или травме, поскольку в этих условиях ферменты попадают из печени в кровоток.
- Билирубин. Билирубин образуется в печени и выводится с желчью. Повышенные уровни билирубина часто показывают затруднение потока желчи или дефект в обработке желчи печенью.
- Альбумин, полный протеин, и глобулин. Низкие уровни белков, произведенных печенью, связаны со многими хроническими заболеваниями печени.
- Исследования свертывания, такие как протромбиновое время и частичное время тромбопластина. Эти тесты измеряют время, необходимое на свертывание крови и часто используются перед трансплантацией печени. Для свертывания крови необходим витамин К и белки, производимые печенью. Повреждение клеток печени и обструкция желчи могут препятствовать правильному свертыванию крови.
Другие анализы крови помогут повысить вероятность того, что донорский орган не будет отвергнут. Они могут включать:
- Группа крови ребенка. Каждый человек имеет определенный тип крови: тип А+, А -, В+, В -, АВ+, AB -, О+ И О -. При получении переливания, полученная кровь должна быть совместимой с типом крови ребенка, или произойдет аллергическая реакция. Такая же аллергическая реакция произойдет, если кровь, содержащаяся в донорском органе, войдет в организм ребенка во время трансплантации. Аллергические реакции можно избежать путем сопоставления типов крови ребенка и донора.
- Анализы функции почек, сердца и других жизненно важных органов.
- Вирусные исследования. Эти тесты определяют, есть и у ребенка антитела к вирусу, которые могут увеличить вероятность отторжения донорского органа, такие как цитомегаловирус (ЦМВ) и вирусу Эпштейна-Барр (ВЭБ).
Диагностические тесты, которые выполняются, обширны, но необходимы, чтобы понять полный медицинский статус ребенка. Ниже приведены некоторые тесты, которые могут быть выполнены, хотя многие из тестов решаются на индивидуальной основе:
- УЗИ брюшной полости (также называется сонография). Этот метод визуализации использует звуковые волны высокой частоты и компьютер для создания изображения кровеносных сосудов, тканей и органов. Ультразвук используется для просмотра внутренних органов по мере их функционирования и оценки кровотока через различные сосуды.
- Биопсия печени. В этой процедуре образцы ткани удаляют (с помощью иглы или во время операции) из печени для обследования под микроскопом.
Сплит-трансплантация печени, описанная первоначально Пихльмайром, предполагает получение цельной печени от мертвого донора (трупная пересадка печени). Впоследствии она разделяется на две части вдоль круглой связки, оставляя целые сосудистые структуры для двух частей печеночной паренхимы неповрежденными. Таким образом, из одной печени получают два частичных органа: левый латеральный сегмент (сегменты 2 и 3), который можно трансплантировать ребенку, и расширенная правая печень (сегменты 1 и 4-8), которую можно трансплантировать взрослому. Эта процедура включает гораздо более длительное ишемическое время, которое привело к неудовлетворительным результатам, с высоким уровнем первичной дисфункции и технических осложнений.
После операции ребенок отправится в отделение реанимации для тщательного наблюдения. Продолжительность пребывания ребенка в реанимации зависит от его общего состояния. После того, как ребенок будет стабильным, он или она будет отправлен в специальное отделение в больнице, которая заботится о пациентах после трансплантации печени и будет по-прежнему находиться под пристальным наблюдением. За это время вы получите все необходимые знания по всем аспектам заботы о ребенке. Информация будет включать в себя данные о лекарствах, деятельности, последующем наблюдение, диете и любых других конкретных инструкциях от команды трансплантологов ребенка.
Трансплантация печени от живого донора была введена в 1989 году, чтобы преодолеть острую нехватку донорских органов.
Пересадка печени от живого донора предполагает пересадку части печени от живого донора реципиенту, печень которого больше не функционирует должным образом. Оставшаяся печень донора восстанавливается и через пару месяцев после операции возвращается к нормальному объему и емкости. Между тем, трансплантированная часть печени растет и восстанавливает нормальную функцию печени у реципиента.
Доноры должны быть в возрасте от 18 до 60 лет и иметь возможность давать осознанное согласие. Пересадка части печени от родственника имеет несколько потенциальных преимуществ. Операция может быть выполнена в оптимальное время, прежде чем состояние здоровья реципиента ухудшится неоправданно; кроме того, реципиент получает орган высокого качества благодаря тщательной донорской оценке и более короткому холодному ишемическому времени. Донор имеет уникальную возможность восстановления здоровья для близкого друга или члена семьи. Поскольку печень регенерирует, длительная функция печени нормальна как у донора, так и у реципиента, при условии отсутствия осложнений.
Задача успешной родственной пересадки печени заключается в том, чтобы безопасно выполнить операцию, не ставя под угрозу результаты деятельности реципиента. Риск смерти донора оценивается в 0,2% для левостороннего донорства и 0,5% для правостороннего донорства, поэтому акцент на безопасности донора имеет первостепенное значение в этой процедуре.
Любой член семьи, родитель, брат, ребенок, супруг или волонтер могут пожертвовать свою печень. Критерии для пожертвования печени:
- Необходимо быть в добром здравии
- Необходимо иметь тип крови, который соответствует или совместим с получателем , хотя некоторые центры теперь выполняют несовместимые трансплантации группы крови со специальными протоколами иммуносупрессии.
- Возраст от 20 до 60 лет или от 18 до 60 лет (в зависимости от страны)
- Донорство печени может быть возможным только если у донора печень будет аналогичного или большего размера, чем у получателя
- Перед тем, как стать донором печени, необходимо пройти тестирование, чтобы убедиться, что человек в отличном состоянии здоровья и не имеет неконтролируемого высокого кровяного давления, заболевания печени, диабета или сердечных заболеваний. Иногда КТ или МРТ проводятся для получения изображения печени. В большинстве случаев работа выполняется в течение 2-3 недель.
Трансплантация печени сопряжена с риском развития серьезных осложнений. Существуют риски, связанные как с самой процедурой, так и с препаратами, необходимыми для предотвращения отторжения донорской печени после трансплантации. После трансплантации печени, иммунно-опосредованное отторжение аллотрансплантата может произойти в любой момент.
Могут произойти три типа отторжения трансплантата: сверхострое, острое и хроническое отторжение.
- Сверхострое отторжение вызвано предварительно сформированными анти-донорными антителами. Характеризуется связыванием этих антител с антигенами на эндотелиальных клетках сосудов. Включена активация комплемента, и эффект обычно является глубоким. Сверхострое отторжение происходит в течение нескольких минут или часов после процедуры трансплантации.
- Острое отторжение опосредуется Т-клетками (по сравнению с B-клеточными сверхострым отторжением). Включает в себя прямую цитотоксичность и цитокиновые опосредованные пути. Острое отторжение печени является наиболее распространенной и первичной мишенью иммуносупрессоров. Обычно наблюдается в течение нескольких дней или недель после трансплантации.
- Хроническое отклонение – это наличие каких-либо признаков и симптомов отторжения через 1 год после трансплантации. Причина хронического отторжения до сих пор неизвестна, но острое отторжение является сильным предиктором хронического.
Инфекция является распространенной причиной заболеваемости и смертности после трансплантации печени. Факторы риска относятся к факторам трансплантации, донорам и реципиентам. К факторам трансплантации относятся ишемия – реперфузионное повреждение, количество внутриоперационных переливаний крови, уровень и тип иммуносупрессии, отторжение и осложнения, длительное пребывание в реанимации с диализом или вентиляцией, Тип билиарного дренажа, повторные операции, повторная трансплантация, антибиотики, противовирусный режим и окружающая среда. Донорские факторы риска включают инфекцию, длительное пребывание в реанимации, качество донорской печени (например, стеатоз) и вирусный статус. Для реципиента наиболее важными являются оценка MELD > 30, недоедание, почечная недостаточность, острая печеночная недостаточность, наличие инфекции или колонизации, а также иммунный статус для вирусов, таких как цитомегаловирус. Таким образом, риск заражения после трансплантации печени является многофакторной проблемой, и все факторы требуют внимания для снижения этого риска и предотвращения последствий для донора после пересадки печени.
В 1958 году Фрэнсис Мур описал методику ортотопической трансплантации печени у собак. Первые клинические испытания не проводились легкомысленно. Члены бригад Бостона и Денвера разработали методы замены печени у собак в конце 1950-х годов, и в обеих лабораториях исследования по донорству печени проводились непрерывно более 4 лет.
Первая трансплантация печени человека была сделана в университете Колорадо 1 марта 1963 года доктором Томасом Старлзом. Первый пациент умер после операции, а четыре других в течение следующих 7 месяцев.
Последующие неудачи остановили все клинические испытания до 1966 года. Именно в октябре этого года была проведена шестая трансплантация печени, а в январе 1967 года – седьмая. К сожалению обе операции не увенчались успехом.
Таблица 3. Первые испытания ортотопической трансплантации печени. Первая пересадка печени завершилась летальным исходом.
| Расположение | Возраст | Диагноз | Выживание (дни) | Основная причина смерти |
| Денвер | 3 | Внепеченочная биреальная атрезия | 0 | Кровотечение |
| Денвер | 48 | Гепатоцеллюлярный рак, цирроз | 22 | Легочная эмболия, сепсис |
| Денвер | 68 | Карцинома проточной клетки | 7,5 | Сепсис, легочная эмболия, желудочно-кишечные кровотечения |
| Денвер | 52 | Гепатоцеллюлярный рак, цирроз | 6,5 | Легочная эмболия? Печеночная недостаточность, отек легких |
| Бостон | 58 | Метастатическая карцинома толстой кишки | 11 | Пневмонит, абсцессы печени, печеночная недостаточность |
| Денвер | 29 | Гепатоцеллюлярный рак, цирроз | 23 | Сепсис, желчный перитонит, печеночная недостаточность |
| Париж | 75 | Метастатическая карцинома толстой кишки | 0 | Кровотечение |
Таблица четко указывает какие болезни имели пациенты и сколько они прожили после пересадки печени. Те, кто перенес трансплантацию печени к сожалению проживали несколько дней. Прежде всего это связано с минимальной базой знаний о методике трансплантации.
Основной проблемой в области трансплантации печени является недостаточное количество доноров по сравнению с растущим спросом у кандидатов на трансплантацию. Таким образом, мы подчеркиваем, что адекватный выбор донора/рецептора, выделение и сохранение органов должны способствовать улучшению количества и результатов трансплантации печени.
Шансы на успешную трансплантацию печени и долгосрочную выживаемость зависят от вашей конкретной ситуации. В целом, около 70 процентов людей, которые проходят трансплантацию печени, живут в течение как минимум пяти лет. Это означает, что на каждые 100 человек, получающих трансплантацию печени по любой причине, около 70 человек будут жить в течение пяти лет, а 30 пациентов умрут в течение пяти лет.
Люди, получающие печень от живого донора, часто имеют лучшие показатели краткосрочной выживаемости, чем те, кто получает печень умершего донора. Но сравнение долгосрочных результатов затруднено, потому что люди, у которых есть живой донор, обычно имеют более короткое ожидание трансплантата и не так больны, как те, кто получает умершую донорскую печень.
Прогноз после трансплантации печени является переменным, в зависимости от общего состояния здоровья, технического успеха операции и основного процесса заболевания, влияющего на печень. Нет точной модели для прогнозирования выживаемости
Прогноз выживаемости среди реципиентов трансплантации печени также различаются в разных центрах трансплантации и могут быть найдены в интернете в научном реестре реципиентов трансплантации.
Сегодня число людей, переживших трансплантацию печени, выше, чем когда-либо прежде, и подавляющее большинство теперь продолжают вести активную жизнь. Трансплантация все еще очень сложна и остается лечением, а не лекарством от вашего состояния. Осложнения после трансплантации могут быть вызваны инфекциями, рецидивирующими заболеваниями, такими как первичный билиарный цирроз, рак и проблемами в других частях тела, которые могут проявляться через несколько лет или десятилетий.
Независимо от того, получаете ли вы орган или оказываете донорство части печени, жизнь часто возвращается к нормальному ритму через несколько месяцев после операции. К тому времени, когда вы достигнете отметки в 3 месяца, ваша печень, вероятно, достигнет своего обычного размера, и вы вернетесь к своей обычной рутине.
Если вы донор части печени. Вы останетесь в больнице около недели, можете чувствовать себя слабым и усталым после операции. Будьте готовы к ощущениям боли – вы можете легко получить облегчение с помощью обезболивающих препаратов. В течение первых дней ваш врач заставит вас передвигаться и делать дыхательные упражнения. Это ускоряет выздоровление и удерживает сгустки крови, пневмонию и мышечную потерю.
Вы пойдете домой, когда почувствуете себя комфортно и будете готовы сделать все сами. Планируйте пройти обследование примерно через 2 недели после операции, а затем снова через регулярные промежутки времени.
Печень быстро отрастет. Быстрый рост происходит в первые 2 недели, поэтому вы можете чувствовать сильную усталость, особенно в первый месяц. На этом этапе все еще может понадобиться обезболивающее. Врач может рекомендовать легкие упражнения и выполнять глубокое дыхание. Ежедневные прогулки помогут восстановиться. При этом все еще будут некоторые ограничения. Пока живот не заживет, вы не должны поднимать ничего тяжелее, чем 6-9 килограмм.
Вам может понадобиться помощь в ежедневных делах, таких как покупка продуктов или приготовление пищи. Попросите друга или члена семьи о помощи. Вы не сможете сразу ехать, особенно если вы все еще принимаете обезболивающее. Донорство печени – это не простая задача, которая под силу далеко не каждому человеку.
Если у вас донорская печень. Вы будете находиться в больнице около 6-8 дней. Срок пребывания в донорском центре зависит от общего состояния здоровья до трансплантации.
Вы также будете принимать наркотические средства, чтобы сохранить иммунную систему. Сразу после операции дозы препаратов будут высокие, после чего ежедневно начнут снижаться. В дальнейшем назначенные лечебные средства будет необходимо принимать до конца жизни. Вы можете уменьшить дозу, однако отказаться от них полностью нельзя!
Через неделю вы выйдете из больницы и должны соблюдать график приема препаратов. Скорее всего вам назначат еженедельные осмотры в течение первых полутора месяцев, а затем реже. В зависимости от того, как вы чувствуете, вы все еще можете использовать обезболивающее.
Позвоните своему врачу, если у вас температура выше 38° C, ваша кожа выглядит желтоватой, вы чувствуете зуд, или у вас есть головная боль, тремор или диарея. Эти симптомы могут быть признаками инфекции или других проблем, таких как утечки желчных протоков, кровотечение, тромбоз печеночной артерии, гепатит или отторжение печени.
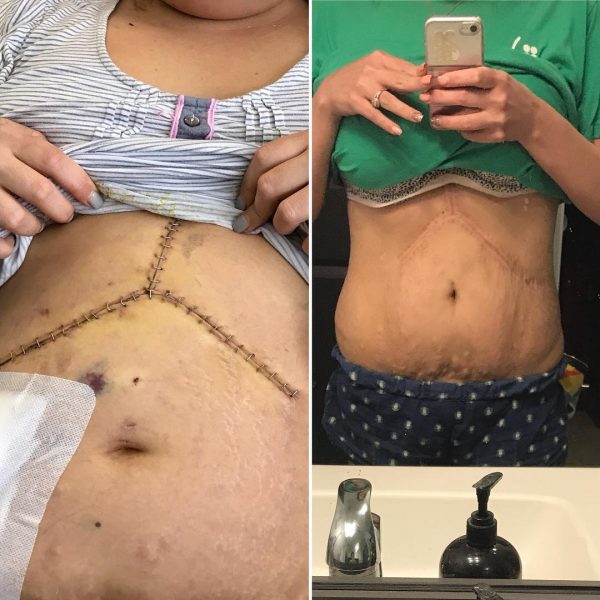
Фото через 4 дня и через 90 дней после пересадки печени
Люди после пересадки печени (доноры и реципиенты) возвращаются на работу через 6-8 недель после операции. Это зависит от того, как вы себя чувствовали раньше и какой тип работы вы делаете. К офисной работе вернуться легче, чем к физическому труду.
Иммуносупрессия при трансплантации органов была революционной для своего времени, но технологические и демографические изменения внесли новый импульс в ее использование. Метаболический синдром (МС) растет как проблема общественного здравоохранения, одновременно увеличивая проблему для пациентов, перенесших ортотопическую трансплантацию печени; однако лекарства, которые регулярно используются для иммуносупрессии, способствуют дисфункциональному метаболизму.
Текущая иммуносупрессия в основном заключается в использовании ингибиторов кальциневрина; они являются мощными, но неспецифически нарушают внутриклеточную сигнализацию таким образом, чтобы усугубить влияние МС на печень. Наконец, иммуносупрессивные средства необходимо рассматривать с точки зрения новых разработок в лечении вирусом гепатита С, которые подрывают то, что раньше было неизбежным вирусным рецидивом. В целом, в то время как традиционные иммуносупрессивные средства остаются наиболее часто используемыми, специфические профили побочных эффектов всех иммуносупрессоров должны взвешиваться в свете конкретного пациента, которому нужна пересадка печени.
Иммуносупрессивные средства необходимы при трансплантации твердых органов для индукции иммуносупрессии в ранней фазе, поддержания иммуносупрессии в поздней фазе или для профилактики отторжения органов.
Таблица 4. Широко используемые иммуносупрессивные средства при трансплантации печени
| Агент | Действие | Доза |
| Метил преднизолон (Медрол®). Преднизон или преднизолон | Индукция иммуносупрессии, лечение острого клеточного отторжения, поддержание иммуносупрессии | Переменная по центрам, этиологии заболеваний печени и истории отторжения |
| Такролимус (Програф®) | Поддержание иммуносупрессии | Начиная с 0,1-0,15 мг/кг в день, каждые 12 часов и приспосабливаясь к желаемому уровню |
| Циклоспорин (Неорал®, Сандиммун®) | Поддержание иммуносупрессии | Начиная с 10-15 мг/кг в день, каждые 12 часов и приспосабливаясь к желаемому уровню |
| Микофенолата мофетил | Поддержание иммуносупрессии, лечение отторжения | В любом случае могут потребоваться переменные дозы |
| Сиролимус (Рапамун®) | Поддержание иммуносупрессии, лечение отторжения, особые интересы при злокачественных новообразованиях | Обычная дозировка – это 6 мг, затем 2 мг/сутки (разовая доза), более высокие дозы могут назначаться в отдельных случаях |
Мощные лекарства, которые играют большую роль в оказании помощи людям в выживании и восстановлении после трансплантации, могут создавать проблемы. Многие из них могут иметь побочные эффекты, которые влияют на некоторых людей достаточно сильно.
Несмотря на то, что вы будете обязаны посещать медпункты до конца своей жизни, для большинства людей эти визиты станут менее регулярными по мере улучшения их состояния.
Хорошо сбалансированное питание особенно важно после трансплантации печени, чтобы помочь вам восстановиться и сохранить здоровье.
В команде по трансплантации должен быть специалист по питанию (диетолог), который может обсудить ваши потребности в питании, диете и ответить на любые вопросы, которые возникнут после трансплантации. В общем, ваш рацион после пересадки печени должен быть с низким содержанием соли, холестерина, жира и сахара.
Чтобы не повредить вашу новую печень, важно избегать алкоголя. Не употребляйте алкогольные напитки и не употребляйте алкоголь в кулинарии.
- Ешьте по крайней мере пять порций фруктов и овощей каждый день
- Избегайте грейпфрутов и грейпфрутовых соков, гранатов или севильских апельсинов из-за их влияния на группу иммуносупрессивных препаратов (ингибиторы кальциневрина)
- Имейте достаточное количество клетчатки в своем ежедневном рационе
- Выбирайте цельнозерновые продукты вместо обработанных
- Пейте обезжиренные или обезжиренные молочные продукты, которые важны для поддержания оптимального уровня кальция и фосфора
- Ешьте постное мясо, птицу и рыбу
Большинство людей не будет нуждаться в специальной диете после пересадки печени. Нормальное, сбалансированное питание поможет вам восстановить и сохранить здоровье. Иногда может потребоваться дополнительная помощь от диетолога.
- Первая трансплантация в Красноярске была проведена на базе Краевой клинической больницы в ноябре 2016 года
- 8 июля 2018 года в ГКБ им. Боткина (Москва) провели первую успешную пересадку печени.
Стоимость пересадки печени включает предварительные оценочные тесты, операции, госпитализацию и последующий уход. Цена трансплантации печени может варьироваться в зависимости от местоположения больницы, где проводится операция.
источник
Выполняют ли радикальные операции при раке печени? Виды хирургических вмешательств. Резекция. Хирургическая тактика в зависимости от стадии злокачественной опухоли. Прогноз, пятилетняя выживаемость. Есть ли шансы на ремиссию? Интервенционная хирургия. Паллиативные вмешательства. Лечение в частной клинике в Москве.
Хирургическое удаление опухоли — единственный радикальный метод лечения рака печени. Однако, операцию можно выполнить далеко не у всех пациентов. Зачастую очагов много, и они разбросаны по всему органу, опухоли оказываются слишком большими или успевают прорасти в кровеносные сосуды, желчевыводящие пути, соседние органы.
При раке печени проводят два вида хирургических вмешательств:
- резекция — удаление части органа;
- трансплантация.
Возможность радикального хирургического лечения определяют по данным КТ и МРТ с ангиографией. При неоперабельных опухолях прибегают к возможностям интервенционной хирургии.
Такая операция может быть выполнена только при определенных условиях:
- Опухоль локализованная (находится в одном месте) и не прорастает в кровеносные сосуды.
- Очаг относительно небольшого размера.
- Нет метастазов в лимфатических узлах и других органах.
- Ткань печени не поражена циррозом и может нормально справляться со своими функциями.
К сожалению, возможность удалить злокачественную опухоль есть далеко не всегда. В зависимости от объема, резекция печени может быть долевой, сегментарной, атипичной.
Насколько большую часть печени можно удалить во время операции? Печень обладает высокой способностью к регенерации, поэтому во время резекции врач может удалить достаточно большую часть органа. Прежний размер восстанавливается примерно через 6 месяцев. Однако, хирург должен действовать предельно аккуратно. Нужно постараться полностью удалить опухоль, при этом оставить как можно больший объем здоровой ткани.
Если обнаружен цирроз — означает ли это, что врачи однозначно откажут в операции? В целом цирроз является противопоказанием к резекции. Даже если удалить небольшое количество ткани, есть риск, что оставшаяся часть печени не сможет адекватно справляться со своими функциями.
Но иногда, если функции печени нарушены не сильно, операция всё же возможна. Для того чтобы оценить функциональное состояние органа, пользуются пятью критериями Чайлда-Пью: уровень билирубина и альбумина в крови, протромбиновое время (показатель свертываемости крови), наличие асцита (скопления жидкости в брюшной полости), печеночной энцефалопатии (поражения мозга в результате нарушения функции печени).
Пациентов делят на три класса:
- Класс A — когда все пять показателей в норме. У таких больных резекция, скорее всего, возможна.
- Класс B — легкие отклонения от нормы. Вероятность того, что пациента возьмут на операцию, ниже.
- Класс C — тяжелые отклонения. Хирургическое лечение противопоказано.
Почему резекция печени считается сложным хирургическим вмешательством? Проведение операции требует от хирурга большого опыта, потому что:
- Печень — орган, который имеет достаточно сложное анатомическое строение, опухоли зачастую имеют «неудобное» расположение.
- Чем больше объем резекции, тем технически сложнее вмешательство. Операция может оказаться серьезнее и сложнее, чем предполагалось по результатам КТ, МРТ.
- Печень имеет богатое кровоснабжение, во время вмешательства очень высок риск кровотечения.
В Европейской онкологической клинике работают опытные врачи-гепатоонкологи и функционирует превосходно оснащенная операционная. Мы выполняем операции любой сложности при раке печени и других органов пищеварительной системы.
Для некоторых онкобольных с нерезектабельным раком альтернативой может стать трансплантация печени. Хирург удаляет пораженный опухолью орган и заменяет его на донорский. Трансплантация возможна, когда есть один очаг не более 5 см в диаметре или 2–3 очага, диаметр каждого из которых не превышает 3 см. При этом опухоль не должна прорастать в кровеносные сосуды, не должно быть метастазов.
Получить донорскую печень можно от трупа или от живого донора, в роли которого обычно выступает близкий родственник. В России, как и во всех странах мира, ситуация с донорскими органами напряженная. Пересадка печени бывает необходима не только при раке, но и при других заболеваниях: вирусных гепатитах, циррозе, болезни Вильсона-Коновалова.
Резектабельная опухоль I–II стадии. К сожалению, такая ситуация встречается редко, но она позволяет провести радикальную операцию, удалить пораженную часть органа, и после этого может наступить ремиссия. Хирургическое лечение дополняют курсом неоадъювантной химиотерапии.
Нерезектабельная опухоль, когда не поражены регионарные (близлежащие) лимфатические узлы, нет метастазов. Проводят паллиативную терапию. Прибегают к методам интервенционной хирургии:
- Радиочастотная аблация — процедура, во время которой тонкий электрод в виде иглы вводят в опухоль и разрушают её током высокой частоты.
- Химиоэмболизация — введение в сосуд, питающий опухоль, особого эмболизирующего препарата в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из микрочастиц, которые блокируют приток крови к опухолевой ткани, а химиопрепарат уничтожает раковые клетки.
- Интраартериальное введение химиопрепаратов. Лекарство вводят в печеночную артерию, благодаря чему оно оказывает более мощное локальное действие и не поступает в общий кровоток. Такое лечение пациенты переносят лучше, чем системную химиотерапию (внутривенное введение препаратов).
Иногда эти меры помогают уменьшить опухоль и сделать её резектабельной.
Небольшая опухоль, которая неоперабельна из-за другого заболевания. Бывают ситуации, когда операцию нельзя проводить из-за цирроза или других противопоказаний, не связанных с самим раком. В таких случаях применяют радиочастотную аблацию, химиоэмболизацию, химиотерапию, таргетную терапию.
Рак печени, который успел распространиться в лимфатические узлы и метастазировать. Такие опухоли имеют неблагоприятный прогноз. Но даже в запущенных случаях пациенту можно помочь, облегчить симптомы при помощи правильного паллиативного лечения.
Рецидивирующий рак печени. Если рецидив локальный, без распространения в лимфоузлы и метастазов, можно повторно провести резекцию. В других случаях лечение будет носить паллиативный характер.
Чаще всего раковые клетки метастазируют в печень из опухолей легких, кишечника, желудка. Если есть один или несколько мелких очагов, проводят резекцию. В других случаях применяют радиочастотную аблацию, химиоэмболизацию, назначают химиотерапию, таргетную терапию.
В Европейской онкологической клинике проводятся миниинвазивные вмешательства, которые помогают справиться с осложнениями рака: механической желтухой, асцитом.
Рак печени — злокачественная опухоль, с которой очень сложно бороться. Даже после резекции в течение 5 лет остается в живых не более 20% больных.
После радикальной операции в печени могут продолжаться патологические процессы, которые вызвали рак, со временем они приведут к рецидиву.
В Европейской онкологической клинике хирургические вмешательства при раке печени проводит кандидат медицинских наук, ведущий онколог клиники Андрей Львович Пылёв. Мы знаем, как помочь.
источник