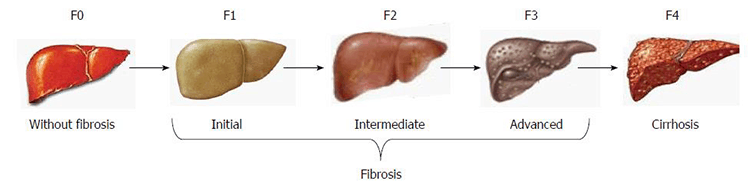
Фиброз – это процесс, который развивается в гепатоцитах, постепенно прогрессируя в течение длительного периода времени. Различают четыре стадии фиброза. На начальном этапе можно не наблюдать никаких внешних изменений, но на 4 стадии фиброз уже проявляется ярко, а самочувствие пациента резко ухудшается.
Что происходит при этой стадии заболевания? Формируются патогенные очаги, образуются портальные септы и ложные дольки – это основные проявления фиброза печени 4 степени.
Главное отличие цирроза от фиброзных преобразований – это формирование в соединительной ткани, которая замещает здоровые клетки, плотных образований (узелков), они не позволяют печеночной структуре в дальнейшем восстанавливаться, даже после устранения заболевания.
Механизм развития патологии, в том числе фиброза 4, проходит по одному и тому же сценарию, вне зависимости от причины. Вначале происходит постепенная гибель здоровых печеночных клеток (гепатоцитов), затем происходит их замена на грубую соединительную структуру. Она не может взять на себя функции погибших гапатоцитов, поэтому постепенно правильное функционирование нарушается, и организм начинает испытывать на себе нагрузку от неочищенной крови. Самая главная функция паренхимы этого органа – это фильтрация крови.
При присутствии фиброза 4 все системы звучат уже не как отлаженный оркестр, а начинают диссонировать и фальшивить, что сразу становится заметно.
Можно выделить несколько базовых причин, которые провоцируют образование фиброзных трансформаций тканей печени. Они расположены от самой распространенной к редко встречающейся, но имеющей место:
- гепатит вирусной этиологии, особенно С – около 25% всех фиброзных трансформаций, в том числе 4 степени возникают из-за присутствия вируса;
- алкогольная и наркотическая зависимость, стаж которой составляет более 8 лет;
- продолжительный курс сильнодействующих препаратов, оказывающих токсическое и разрушающее воздействие на гепатоциты, применение ядов и химических соединений;
- венозные застои, ведущие к патологическим изменениям, вплоть до фиброза 4 степени – синдром Бадда-Киари;
- аутоиммунные заболевания, нарушения в работе иммунной системы;
- наследственность – обменные патологии;
- портальная гипертензия – давление в воротной вене сильно увеличивается.
При фиброзе на 4 ступени вся симптоматика проявляется явно и ярко, это:
- болевые ощущения в правом подреберье, частота и сила их нарастает с каждым днем;
- справа можно ощущать тяжесть, колики, селезёнка увеличена;
- после еды наблюдаются позывы к рвоте, в которой можно увидеть кровяные выделения, что говорит о расширенных венах пищевода и желудка;
- кожные покровы начинают ощутимо зудить и визуально можно наблюдать шелушение;
- очевидна сильная потеря веса, вплоть до истощения;
- мышечный скелет ослабевает и возникает атрофия одних мышц и снижение тонуса других;
- клетки уже не способны выполнять свои функции – билирубин не перерабатывается, что приводит к очевидной желтизне как кожных покровов, так и белков глаз, причем, чем ярче оттенок, тем сильнее разрушения и явственнее выражен фиброз 4 этапа;
- меняется форма пальцев – утолщение первой фаланги;
- пациент ощущает выраженную боль, она локализуется в суставах;
- возникают носовые кровотечения;
- в брюшине накапливается жидкость (асцит), причем, она не выводится, живот становится большим, внутрибрюшное давление растет, что может приводить к кровотечениям и сжатию внутренних органов;
- у больного могут возникать галлюцинации, нарушение памяти, перепады настроения – токсическое заражение организма сразу заметно.
При гепатите С развитие фиброза происходит медленнее и практически незаметно, пока не дойдет до 4 степени, в этом заключается его существенное отличие от других причин возникновения этих тяжелых изменений паренхимы печени.
При возникновении подозрения на фиброз 4, особенно при гепатите С, необходимо пройти многостороннее обследование, оно позволит выявить и устранить заболевание, ставшее толчком к развитию патологии.
Лабораторные исследования включают в себя:
- Общий анализ крови – определение уровня лейкоцитов, тромбоцитов. Лейкоциты резко увеличиваются, а тромбоциты снижаются, можно предположить воспалительный процесс и большой риск кровотечений.
- Биохимия, здесь особенно важно соотношение АСТ и АЛТ – если их соотношение больше 1, то можно говорить о патологических изменениях в паренхиме.
- Для исключения гепатитного инфицирования сдаются ИФА и ПЦР (качественный) тесты, при подтверждении наличия гепатита С назначаются исследования на определения генотипа.
- Анализ кала – на присутствие или отсутствие скрытых кровотечений.
Список инструментальных исследований не менее впечатляющий, это:
- УЗИ органов ЖКТ, печень исследуется при помощи цветного доплеровского картирования, что позволяет определить области, в которых кровообращение нарушено или полностью отсутствует – это означает наличие фиброза, по площади и локализации можно определить степень от 0 до 4.
- Гастроскопия – для определения расширенных вен пищевода и желудка.
- Биопсия или эластография – дает наиболее точные измерения и можно с уверенностью определить глубину разрушения гепатоцитов, на какой фазе эти трансформации находятся на дату снятия эластограммы – 1, 2, 3 или 4 фиброз. Наиболее точно определяется ступень развития патологии по шкале Метавир, так как в расчет берутся измерения плотности тканей.
На сегодняшний день известна самая эффективная и надежная схема лечения фиброза 4 степени – это прием прямых противовирусных препаратов, где базовым является Софосбувир. В зависимости от выявленного генотипа к нему добавляется Даклатасвир, Велпатасвир или Ледиспавир.
Все назначения должны строго контролироваться врачом. В лечении фиброза 4 при гепатите С должны быть обязательно «контрольные точки», когда оценивается эффективность проводимой терапии, посредством определения вирусной нагрузки и остановки разрушения гепатоцитов.
Терапия довольно дорогостоящая, особенно если осуществляется оригинальными американскими лекарственными средствами, однако есть альтернатива – приобретение дженериков. Особенно хорошо зарекомендовали себя аналоги индийского производства, обладающие рядом преимуществ:
- доступный уровень цен;
- наличие сертифицированного производства, в соответствии с международными стандартами GMP, как у крупной индийской корпорации Zydus;
- 100% идентичность оригинальному веществу;
- в 97-98% случаев от гепатита С удается избавиться полностью;
- практически полное отсутствие побочных эффектов, в отличие от интерфероновых схем лечения.
Фиброз 4 при гепатите С можно повернуть вспять и восстановить функциональность печени, главное, на этом этапе избавиться полностью от вируса.
При лечении фиброза 4 фазы необходимо строго придерживаться здорового образа жизни, соблюдать диету, принимать только назначенные специалистом препараты, так как любое, даже незначительное отступление от рекомендаций критично на этой стадии.
За основу лечебного питания берется диета №5 – это употребление в большом количестве овощей и фруктов, ограничение накладывается на соль, жирные, жареные, консервированные и острые блюда. Прием пищи разбивается на 5 раз, порции должны быть небольшими.
Для ускорения восстановления рекомендованы лекарственные составы на основе расторопши, эссенциальных фосфолипидов. Можно пропить курс рекомендованных врачом комплексов минеральных веществ и витаминов.
Печеночные клетки могут восстанавливаться, но для этого им потребуется очень много времени, поэтому при фиброзе 4 степени лечение может быть не только терапевтическим, но и применяется трансплантация донорского органа. В этом случае прогноз благоприятен, пациент может увеличить продолжительность своей жизни на 20-30 лет, и даже при фиброзе 4 степени «повернуть время вспять».
К данному этапу нужно подходить с особой ответственностью. Только если все терапевтические средства полностью исчерпали себя, и нет надежды на получение положительных результатов от лечения фиброза 4 фазы обычным путем, пациенты прибегают к помощи хирурга. Здесь нужно соблюсти множество нюансов при подготовке к операции и затем реабилитации после нее. Главное, чтобы донорский орган был на 100% совместим.
Продолжительность жизни и общий прогноз фиброза 4 зависит от степени компенсации процесса разрушения печеночной ткани.
Когда асцит и неврологические признаки отсутствуют, а билирубин колеблется в пределах 1,5-1,7 мг, то можно говорить о компенсированных фиброзных трансформациях – в этом случае развитие болезненных преобразований можно замедлить, и благоприятный исход может быть в более чем 50% случаев.
При наличии субкомпенсированного заболевания имеется асцит и проявляются неврологические симптомы, но они слабо выражены, билирубин в пределах 3 мг, при такой симптоматике пациент выживет с 40% вероятностью.
Если же печеночная энцефалопатия ярко выражена, вплоть до комы, жидкости в брюшной полости очень много, и она практически не отходит, то можно говорить о том, что пациент сможет прожить 3-5 лет, но только в 30% случаев. Прогноз ухудшается если есть портальная гипертензия.
Если отвечать на вопрос о том, сколько живут больные с фиброзом на 4, то можно сказать, что каждый случай индивидуален, поэтому все внутренние процессы протекают в организме по строго индивидуальной схеме, и заранее предугадать точные сроки невозможно.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Генотип 1b вируса гепатита C является самым распространенным, поскольку практически во всех регионах именно он фиксируется у 40–80% носителей вируса. Если в случае второго и третьего типа вероятность хронизации острой формы инфекции составляет 50%, то в случае инфекции 1b она равна 90%. Это — опасный субтип, характеризующийся тяжелым клиническим протеканием и сложностью проведения терапии. Лишь своевременно назначенное противовирусное лечение позволяет избежать цирроза и летального исхода.
Наиболее актуальной проблемой по профилактике распространения данного типа заболевания является стерильность проведения гемотрансфузий и качественная обработка донорской крови. В результате переливаний, проводившихся в 80–90-е годы, было заражено очень много людей, причем они даже не подозревали об этом, так как инфекция годами протекала бессимптомно. Но и сейчас, несмотря на современное лабораторное оборудование, встречаются случаи заражения во время гемотрансфузии. Наркозависимые также подвержены инфицированию этим генотипом, но с большей вероятностью они заражаются типом 3a.
Официально считается, что инфекция 1b встречается с одинаковой частотой у пациентов разного пола старше 40 лет. Однако исследования показали, что в России у женщин он встречается вдвое чаще, чем у мужчин. В силу относительности статистических данных возможны периодические изменения этих соотношений. Так, например, в последнее время стало фиксироваться некоторое снижение активности данной инфекции в пользу типа 3a и комбинации 1b+3a. Важно заметить, что инфекция 3a обладает уникальным свойством паразитирования, поэтому долгое время может «скрываться» и не генотипироваться.
В основном, выделяют такие отличительные черты генотипа 1b:
- заражение чаще всего происходит при переливании крови и от матери к ребенку во время родов;
- незащищенные половые акты, наркозависимость, тату и пирсинг также повышают риск инфицирования;
- вирус имеет высокую склонность к мутациям, из-за чего становится устойчивым к противовирусным препаратам;
- длительность терапии занимает обычно 12–18 месяцев, причем во время ее проведения могут быть пересмотрены схемы лечения;
- даже после выхода на ремиссию больные склонны к рецидивам;
- частым осложнением данной инфекции является развитие злокачественных образований в печени, в частности, гепатоцеллюлярной карциномы.
Генотип 1b вируса гепатита C чаще всего наблюдается у людей, нуждающихся в частом переливании крови. Он встречается у 40–60% носителей и распространен по всему миру.
Опасность данного генотипа заключается в неспецифической симптоматике, из-за чего при первичном осмотре клиническую картину часто путают с астеновегетативным синдромом. Человек чувствует сильную беспричинную слабость, быструю утомляемость и сонливость. О том, что таким образом организм сигнализирует о разрушении печени, догадаться сложно. В основном, выделяют 4 формы протекания инфекции HCV 1b:
- латентная — организм пытается самостоятельно побороть инфекцию, что протекает бессимптомно и слабо отражается на гистологической картине печени;
- носительство — данная фаза может длиться несколько лет. Хотя человек не ощущает никаких характерных симптомов, он представляет угрозу для окружающих. Другие люди могут заразиться при контакте с его биологическими жидкостями, в частности, кровью;
- острая — этот этап характеризует острую воспалительную реакцию в печени, что проявляется выраженной анемией и ноющими болями в правом боку. Правда, у некоторых пациентов даже в этой стадии наблюдается стертая симптоматика. Длительность этой фазы обычно составляет 3–6 месяцев, после чего у 70% человек она перетекает в хроническую форму;
- клиническая — это крайний этап инфекционного процесса, при котором печень настолько воспалена, что дает о себе знать целым рядом симптомов: выраженные боли в печени, гепатомегалия, диспепсия, тошнота, рвота, желтуха, кожный зуд, светлый кал и темная моча. Гистологическая картина печени очень сильно изменена фибротическими и цирротическими образованиями.
Иногда встречается термин «здорового носительства», но в случае гепатита C любого генотипа он неприменим. Некоторые под ним понимают очень низкую (нетипируемую) концентрацию вируса, к примеру, после проведения противовирусной терапии. Но даже при длительном бессимптомном течении происходит постепенное разрушение печени, поэтому такое носительство никак нельзя назвать здоровым. А учитывая склонность типа 1b к мутациям и рецидивам, даже латентная форма несет в себе угрозу.
Несмотря на появление все большего количества современных препаратов, гепатит C пока остается неизлечимым. Применяемая терапия позволяет лишь замедлить патологические процессы и повысить продолжительность жизни. Стандартная схема лечения, принятая международным медицинским сообществом, включает такие меры:
- комбинированный прием противовирусных препаратов: Интерферона и Рибавирина;
- прием ингибиторов протеаз для повышения эффективности Интерферона: Телапревир либо Боцепревир (отказ от приема ингибиторов протеаз возможен только при низкой концентрации вируса в крови, однако все равно необходимо проводить постоянный контроль лечения);
- длительность терапии составляет 48–72 недели в зависимости от состояния больного и вирусной нагрузки;
- во время всего курса лечения необходимо соблюдать диету № 5;
- для снижения нагрузки с печени и улучшения функциональной деятельности гепатоцитов дополнительно показан прием гепатопротекторов: Силимар, фосфолипиды, липоевая кислота и др.;
- в случае рецидива необходим повторный курс противовирусных средств и ингибиторов протеаз.
Несмотря на отсутствие полноценного этиологического лечения инфекции HCV 1b, правильно подобранная терапия позволяет избежать осложнений и затормозить прогрессирование патологии.
Хотя установлены стандартные дозировки препаратов, они могут пересматриваться, поскольку у Интерферона есть целый ряд противопоказаний и побочных эффектов. В самом начале лечения могут развиваться гриппоподобные состояния с тяжелой астенией и лихорадкой, которые длятся несколько дней. Появляются сильные боли, диспепсия и анемия. Примерно через месяц организм приспосабливается к Интерферону, но ощущение слабости остается.
В случае непереносимости Интерферона назначаются препараты, содержащие другие активные вещества, в частности, Ледипасвир и Софосбувир. Они соединены в известном препарате Харвони. Однако подобные терапевтические схемы многие медики называют экспериментальными из-за отсутствия достоверной доказательной базы их эффективности. Так, например, в ноябре 2016 года были опубликованы результаты исследования, показавшие, что подобные лекарства угнетают деятельность вируса C, но усугубляют течение агрессивного вируса B у пациентов с микст–инфекцией B+C. Тем не менее, у больных моногепатитом эффективность Харвони составляет 94–99%. Однако, ввиду высокой стоимости данных препаратов, их нельзя назвать панацеей.
Сказать, сколько человек проживет с гепатитом HCV 1b, можно только в индивидуальном порядке. Так, например, известны случаи, когда у пациентов болезнь проходила самостоятельно без каких-либо следов деструкции печени, хотя это, конечно, исключение, а не правило. Около 30% пациентов, перенесших лечение, становятся носителями, у которых патологический процесс в печени приостановлен. У оставшихся 70% наблюдается вялотекущая хроническая форма без клинических проявлений. Отмечено также, что при выходе на ремиссию люди с HCV 1b живут достаточно долго.
Кроме того, существует перечень благоприятных прогностических факторов, при которых возможно подавление вирусной деятельности в печени:
- женский пол;
- отсутствие микст–инфекций и иммунодефицитных состояний;
- нормальный вес;
- низкая активность трансаминазы АЛТ;
- низкая вирусная нагрузка;
- нормальная концентрация железа в печени и крови;
- отсутствие холестаза, фиброза и цирроза;
- раннее начало терапии (длительность хронического процесса меньше 2 месяцев).
Несмотря на то, что существуют современные препараты против гепатита C, генотип 1b довольно трудно поддается лечению, и развитие осложнений происходит гораздо чаще, чем выход на длительную ремиссию. В связи с этим, лучшей терапией заболевания является профилактика, которая заключается в выполнении простых правил:
- соблюдение личной гигиены;
- использование только личных инструментов (зубная щетка, бритва, маникюрные щипцы и т.д.);
- отказ от посещения пирсинг и тату салонов;
- тщательная обработка любых открытых ран, включая мелкие царапины;
- использование презервативов во время половых контактов;
- отказ от наркотиков;
- посещение только проверенных стоматологических кабинетов.
Гепатит С был открыт сравнительно недавно, в 1989 году, однако уже успел превратиться в одно из самых опасных заболеваний печени в мире. Несмотря на многочисленные исследования и значительный прорыв в изучении заболевания, этимология вируса гепатита С до конца остается неизученной. На сегодняшний день известно одиннадцать генотипов HCV, однако в медицинской практике ключевое значение имеют только шесть. Среди них и генотип 1 гепатита С.
Первый генотип имеет три основных субтипа – 1а, 1b и 1c. Он распространен во всем мире, однако наиболее часто встречается на территории стран бывшего СССР.
Вирус гепатита С с генотипом 1 быстро и легко поддается мутациям и видоизменяется, обладает высокой устойчивостью к защитным функциям организма и проводимой терапии. Субтип 1б называют самым страшным и опасным среди всех генотипов гепатита С, поскольку в 90% случаев он приобретает хроническую форму и становится причиной многочисленных осложнений.
В отличие от других субтипов 1b обладает такими характерными особенностями:
- в 80% случаев он диагностируется у больных гепатитом С, которым проводили переливание крови;
- 1b имеет высокую стойкость к применяемой терапии и может проявляться рецидивом заболевания даже после окончания лечения;
- генотип 1б приводит к многочисленным осложнениям, среди которых фиброз, цирроз и рак печени.
На данный момент известно несколько способов заражения гепатитом С с первым генотипом:
- через кровь;
- во время незащищенного полового акта;
- во время родов от матери к ребенку.
Именно поэтому в группу риска инфицирования входят:
- медработники и работники станций переливания крови;
- пациенты, которым необходимы частые переливания крови или пересадка донорских органов;
- инъекционные наркоманы.
Поскольку вирус HCV считается чрезвычайно заразным и обладает высокой устойчивостью во внешней среде, инфицирование возможно при использовании нестерильных предметов и инструментов. Это значит, что человек может заразиться во время посещения стоматологического кабинета, пирсинга, маникюра или иглоукалывания.
Течение гепатита С генотипа 1 отличается наличием нескольких фаз, для каждой из которых характерны специфические и неспецифические симптомы.
Проникая в организм человека, вирус гепатита С прежде всего поражает клетки печени. Острая инфекционная фаза характеризируется стремительным развитием воспалительных процессов в печени, которые могут проявляться как ярко выраженными симптомами (повышением температуры тела, тошнотой, рвотой, болями в правом подреберье, желтухой), так и смазанной клинической картиной. Острая инфекционная фаза может длиться до 6 месяцев и, как доказывает медицинская практика, только в 30% заканчивается полным выздоровлением.
Иногда случается так, что после попадания вируса HCV в организм человека заражения не происходит. В таком случае говорят о носительстве – ситуации, когда вирус в крови у больного идентифицируется, однако симптомы не проявляются, а инфицирования не происходит. И хотя сам вирусоноситель не болеет, он может инфицировать других людей.
Длительность периода носительства составляет от 6 месяцев до нескольких лет. В течение этого периода человек может излечиться самостоятельно (если вирус «добровольно» покинет организм) или, наоборот, заболеть гепатитом С.
Латентная фаза характеризируется отсутствием ярко выраженных симптомов на фоне разрушительных процессов, которые происходят в клетках печени под действием вируса гепатита С.
Клиническая фаза – это самый тяжелый период протекания заболевания. Данный этап характеризируется активным влиянием вируса на организм человека и наличием множественных симптомов. В частности, человек, больной гепатитом С с генотипом 1, ощущает:
- слабость;
- быструю утомляемость;
- отсутствие аппетита;
- потерю веса;
- тошноту с частыми позывами к рвоте.
Для диагностики заболевания используются различные методы, однако первостепенное значение имеет исследование крови больного. В первую очередь речь идет об определении в крови печеночных ферментов (АЛТ, АСТ), билирубина и специфического белка.
Важным исследованием в процессе диагностики гепатита С является генотипирование (определение РНК вируса HCV). Генотипирование осуществляется путем полимеразной цепной реакции (ПЦР).
Дополнительно при подозрении на гепатит С пациенту назначаются:
- УЗИ органов брюшной полости;
- биопсия печени;
- иммуноферментный анализ.
Современные врачи признают, что генотип 1b гепатита С очень трудно поддается лечению. Поэтому отвечая на вопрос о том, можно ли вылечить гепатит С с генотипом 1, отмечают, что успех лечения зависит от таких факторов:
- давность заболевания;
- количество вируса в крови (вирусная нагрузка);
- эффективность подобранной терапии;
- соблюдение правильного образа жизни.
В настоящее время существует несколько схем лечения гепатита С с генотипом 1. Традиционная схема лечения предусматривает комплексное использование Интерферона и Рибавирина на протяжении 48 недель. Эффективность такого лечения составляет 50%.
Еще одним препаратом, который рекомендуют для лечения гепатита С, является Софосбувир. Данное средство относится к группе противовирусных препаратов прямого действия, которые на современном рынке фармакологии называют настоящим прорывом в лечении гепатита.
При этом, как свидетельствуют отзывы вылечившихся пациентов, побочные эффекты после Софосбувира проявляются намного реже, чем после приема Интерферона.
Схема лечения Софосбувиром подбирается индивидуально для каждого пациента. Как правило, при гепатите С с генотипом 1 Софосбувир принимают в течение 12 недель. В случае развития фиброза печени 1-3 степени рекомендуют использовать препарат в комплексе с Ледипасвиром или с Дакталасвиром.
Как правило, лечение проводится в несколько этапов. Задача первого этапа – снизить вирусную нагрузку на организм больного. Когда вирусная нагрузка падает, происходит корректировка лечения и назначение дополнительных препаратов для достижения положительной динамики в борьбе с вирусом.
Среди всех субтипов гепатита С с генотипом 1 труднее всего поддается лечению 1в (1b).
Кроме того, именно этот субтип в большинстве случаев становится главной причиной опасных осложнений. Прежде всего речь идет о таких осложнениях:
- цирроз и фиброз печени;
- образование раковых опухолей в печени;
- печеночная кома;
- заболевания желчевыводящих путей.
Многих пациентов, которые столкнулись с гепатитом С, интересует ответ на вопрос о том, сколько живут с данным диагнозом. Прогноз для больных в данном случае зависит от ряда факторов:
- возраста пациента;
- образа жизни больного;
- наличия сопутствующих заболеваний;
- реакции на проводимую терапию.
Однако первостепенное значение в данном случае имеет генотип гепатита С. Доказано, что гепатит 1b труднее всего поддается лечению даже при использовании самых эффективных и дорогостоящих лекарственных средств. Тем не менее врачи убеждены в том, что прогноз для больных гепатитом С с генотипом 1 может быть вполне утешительным даже в том случае, если инфекция в организме человека полностью не была уничтожена. Пациент считается здоровым, если у больного не развивается цирроз или фиброз печени, а через год после окончания терапии уровень АЛТ остается в пределах нормы, а ПЦР – отрицательный.
Безусловно, использование современных противовирусных препаратов – это основа лечения гепатита С генотипа 1b или 1a. Однако без соблюдения предписанного режима даже самые эффективные лекарственные препараты могут быть безрезультатными. Поэтому, чтобы ускорить выздоровление, предотвратить возможные осложнения и избежать рецидивов заболевания в будущем, лечащий врач может рекомендовать больному следующие меры профилактики:
- полный отказ от алкоголя и курения;
- диету №5;
- соблюдение здорового образа жизни;
- умеренные физические нагрузки.
Таким образом, вирусный гепатит С с генотипом 1 – это одно из самых опасных и распространенных заболеваний печени в современном мире. Оно трудно поддается лечению, поэтому полностью уничтожить вирус HCV практически невозможно. Однако современная медицина работает над поиском новых препаратов и методов терапии, да и медицинская практика доказывает, что при соблюдении предписанного режима и здорового образа жизни даже с генотипом 1 б вируса HCV жить можно долгие годы.
- 1 Гепатит, как причина цирроза
- 2 Механизм развития
- 3 Характеризующие факторы и симптомы
- 4 Осложнения
- 5 Лечение гепатита для профилактики цирроза печени
- 6 Диета
- 7 Медикаменты
- 8 Физиотерапия
- 9 ЛФК
- 10 Санаторно-курортное лечение
- 11 Народное лечение
Любой воспалительный процесс, происходящий в печени, называется гепатитом. Самые распространенные из них — гепатит A, B, C, главным осложнением которых цирроз печени. Цирроз на фоне гепатита приводит к необратимым деструктивным изменениям в органе с тяжелыми последствиями. Уменьшение количества здоровых печеночных клеток вызывает снижение функции органа, некроз тканей и печеночную кому. Хронические гепатиты, циррозы лечатся медикаментозно, курсами ЛФК и физиотерапии, народными рецептами. В период длительной ремиссии показано курортное лечение. Такие меры позволяют добиться регресса и повысить выживаемость.

Большинство гепатитов провоцирует вирусный агент, в результате действия которого поражаются клетки печени. Вирусные формы гепатита лечить довольно сложно. При неуспешном лечении или его отсутствии быстро развивается цирроз печени с переходом в рак.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Из всех гепатитов самым опасным считается тип С, который представляет наибольшую угрозу жизни человека из-за хронизации и развития тяжелых, необратимых осложнений, таких как цирроз. При осложненном циррозе с гепатитом С происходит разрушение печеночных гепатоцитов с постепенным их замещением инертным соединительным фибрином и дестабилизаций основных функций печени. Если диагностирован гепатит С и цирроз, состояние больного характеризуется резким ухудшением, прогноз при этом — самый неутешительный.
При вирусном инфицировании печени, провоцирующим развитие гепатита, патоген начинает вырабатывать особый фермент для размножения. В пораженных клетках органа начинает образовываться чужая ДНК. Чтоб избавиться от вируса, иммунная система организма начинает атаковать зараженные гепатоциты. В результате развивается сильное воспаление печени.
Чтобы восполнить пробелы, в поврежденном органе начинается фиброз. Инертная соединительная ткань не способна выполнять основные функции печени, поэтому происходит поражение всех систем и органов.
На фоне воспаления и постепенного разрушения печени наблюдается переход воспаления органа на стадию циррозного некроза. В результате:

- дестабилизируется нервная система из-за масштабной интоксикации;
- нарушается свертываемость крови, что повышает риск развития внезапных кровотечений, подкожных кровоизлияний, гематом из-за уменьшения количества здоровых клеток печени;
- из-за постепенного некроза наблюдается водно-солевой дисбаланс, затрудняется вывод жидкости из организма, что провоцирует сильную отечность в конечностях и асцит;
- из-за грубого рубцевания с разрастанием фибрина происходит сдавливание кровеносных сосудов органа с развитием портальной гипертензии, варикоза пищевода и желудка.
Риск развития цирроза на фоне гепатита С — 19—25%. В отличие от других форм воспаления печени, тип С способен длительное время протекать бессимптомно. Первые симптомы начинают проявляться только при его прогрессировании и развитии осложнений, таких как цирроз. При таком исходе недуг полностью не лечится. При своевременной терапии и обнаружении ранних стадий воспаления регресс возможен.
Основные характеризующие факторы при хроническом гепатите и развитие циррозов печени:
- Образование узлов разной величины. При этих патологиях происходит постепенное изменение и перерождение печеночных клеток — фиброз. При грубом рубцевании образуются мелкие (до 0,3 см) или крупные (более 0,3 см) узлы.
- Нарушение кровоснабжения органа. Кровоток дестабилизируется на фоне активного узлообразования. В результате происходит смещение и сдавливание сосудов, пронизывающих органы. Образованный фибрин практически не содержит сосудистых коллатералей, а немногочисленные здоровые гепатоциты не в состоянии провести прием и фильтрацию всего объема крови.
- Развитие симптоматики портальной гипертензии, характеризующейся ВРВ внутренних органов. При сокращении количества нормально функционирующих сосудов происходит повышение давления крови, давящей на стенки кровеносной системы и воротной вены. Развивается обходное кровообращение, кровь перераспределяется неравномерно. Максимальное ее количество попадает в венозную сеть пищевода и верхную часть желудка, что провоцирует варикоз.
- Спонтанные кровотечения и смерть. На фоне перерастяжения сосудистых стенок происходит их истончение, что чревато разрывами и массивными кровотечениями. В большинстве случаев такие состояния заканчивают летальным исходом.
Патологическому состоянию характерно постадийное развитие клинической картины:
- Бессимптомность. Главная опасность вирусного цирроза печени, развившегося на фоне гепатита, невыраженная клиника. Человек может ощущать:
- постоянную усталость;
- легкий дискомфорт в области правого подреберья;
- метеоризм.
Такую картину часто путают с синдромом хронической усталости на фоне интенсивного ритма жизни, а также списывают на результат неправильного питания.
- Появление специфических симптомов. Степень выраженности клинической картины на этой стадии зависит от активности патологии и общего состояния человеческого организма. Возможно проявление следующих признаков:
- желтушность кожи и склер;
- исхудание;
- боли справа в животе, тошнота, рвота;
- головкружение;
- постоянный метеоризм, вздутие.
Постепенно проявляется специфическая картина:
- атрофия мышечной ткани;
- деформирование фаланг пальцев и ногтей;
- покраснение ладоней, геморрагическая сыпь.
- Тяжелая клиническая картина, которая характеризуется симптоматикой развившихся осложнений:
- кровотечения;
- асцит, выражающийся сильным увеличением объема живота из-за скопления избыточной жидкости;
- постоянные, сильные, разлитые боли в животе;
- анорексия и истощение;
- побледнение.
На последней стадии поражения печени циррозом, развившимся на фоне гепатита, развиваются следующие осложнения:

- Кровотечение из варикозно расширенных вен пищевода или желудка. Опасность состояния — отсутствие симптомов вплоть до развития массивной кровопотери.
- Нарушение свертываемости на фоне изменения состава крови. Даже незначительные травмы провоцируют развитие разных по интенсивности кровотечений. Состояние проявляется геморрагической сыпью, появлением крупных синяков и гематом. Если у пациента постоянно кружится голова, падает давление, необходима срочная госпитализация.
- Язвенное поражение 12-перстной кишки и желудка. Состояния связаны с нарушением проходимости крови по сосудам, передающим ее от внутренних органов в печень. В результате нарушается кровоснабжение желудка и 12-перстной кишки, что чревато секреторной дисфункцией, появлением эрозий и язв на слизистых.
- Энцефалопатия. На фоне снижения функции печени по очистке крови от токсинов происходит поражение ими головного мозга и всей нервной системы. Проявляется состояние психической и двигательной дисфункцией, а в особо тяжелых случаях — печеночной комой.
- Тромбоз вен. Замедление тока крови в печени приводит к ее застою и образованию тромбов. Состояние характеризуется резкой болью в правом подреберье, сильной тошнотой и рвотой. Лечением нужно заняться своевременно и быстро, чтобы не возникли более серьезные осложнения.
- Печеночная кома, как результат энцефалопатии.
- Напряженный асцит. Состояние характеризуется избыточным скоплением жидкости в брюшной полости из-за нарушения кровотока и перестройки печени.
- Спонтанный перитонит. Развивается патология на фоне вторичного бактериального инфицирования с развитием массивного воспаления брюшной полости. Состояние характеризуется сильными приступами болей в животе, жаром (от 39°С), нарастанием симптомов энцефалопатии.
- Рак печени. На фоне перерождения клеток печени возможно обращение процесса в сторону озлокачествления с развитием опухолевого процесса.
Для предупреждения развития цирроза у больных хроническим гепатитом применяются принципы сдерживающего лечения. Основные цели такой терапии:
- защита воспаленной печени от перенапряжения;
- отказ от опасных для органа медикаментов;
- коррекция питания и образа жизни больного.
Базисная терапия включает такие меры:
1. Оптимальный двигательный режим путем назначения индивидуального курса ЛФК в соответствии с тяжестью и формой патологии.
2. Лечебная диета, основанная на столе № 5 или № 5а.
3. Специфичная медикаментозная терапия.
4. Курс поливитаминов и минералов.
Успех противовирусной терапии в комплексе со вспомогательными мерами позволяет добиться регресса болезни и улучшения выживаемости больных.
Принципы лечебного питания:
- Минимум жиров — меньше 80 г, 75% из которых — растительные жиры. Животные жиры должны поступать в организм через молоко и нежирные сорта мяса.
- Минимум белка — меньше 80 г в сутки или полное исключение на стадии обострения.
- Углеводы — не больше 400 г в день.
- Суточное количество соли — меньше 10 г. Добавлять ее нужно после приготовления блюда. Полный отказ от вялений, копчений, солений, маринадов.
- Овощи и фрукты, насыщенные клетчаткой, употребляются только после термической обработки. Разрешены свежевыжатые соки и пюре.
- Готовка должна быть преимущественно на пару или варкой в воде. Тушение и запекание — минимизировать.
- Отказ от продуктов с высоким содержанием паурина и щавельной кислоты: мясные, рыбные, грибные бульоны.
- Запрещены холодные блюда.
- Обильный питьевой режим — по 1.5—2 литра в сутки.
Медикаментозная терапия основана на приеме противовирусных препаратов, которые подбираются с учетом генотипа вируса, вызвавшего хронический гепатит, стадии цирроза и других осложнений. Основные преараты: «Симепревир», «Софосбувир», «Пегинтерферон», «Рибавирин».
Для улучшения кровотока, стабилизации водно-солевого и жирового баланса рекомендуется:

- мочегонные средства «Эуфиллин» с глюкозой, «Лазикс» с «Фуросемидом», «Дихлотиазид» с «Гипотиазидом;
- строго дозированное вливание липотропных веществ: холин хлорид, натрий хлорид, липокаин, метионин;
- гормональная терапия, особенно на ранних стадиях хронического затяжного гепатита или прогрессирующего активного недуга с циррозом и гиперспленизмом, гемолитической анемией:
- «Лреднизолон», «Триамсинолон», «Дексаметазон», «Азатиоприн»;
- иммунодепрессанты коротким курсом, например, «Меркаптопурина»;
- антибиотики при вторичном инфицировании;
- антигистаминные средства при кожном зуде, такие как «Димедрол», «Упрастин», внутривенное вливание 0,5%-го раствора «Новокаина».
По показаниям может производиться:
- переливание плазмы;
- оперативное лечение такими техниками, как оментопексия, портокавальный анастомоз;
- трансплантация печени.
Физиотерапевтическое лечение является дополнительной мерой и включает назначение таких процедур, как ультразвук на область проекции больного органа, диатермия, двухполюсной ионофорез с сульфатом магния, индуктотермия раствором новокаина или йода.
Лечебная физкультура показа при отсутствии частых приступов печеночных колик, в период стойкой ремиссии. В основе ЛФК лежит выполнение дыхательной гимнастики для стимуляции диафрагмальной функции. Эти упражнения влияют на интенсивность печеночного кровотока: на вдохе кровь быстрее поступает в сердце, а на выдохе — выходит из полой вены. Делать дыхательные упражнения нужно из разных положений: стоя, лежа на правом боку, на спине, на четвереньках.
Оздоровительная терапия показана в период вне обострений хронической болезни и при циррозе на стадии компенсации. Рекомендуемые курорты в местных санаториях, Трускавце, Железноводске, Морщине, Ессентуках, Миргороде, на курорте «Березовские минводы».
Популярные рецепты народной медицины подходят для симптоматического лечения хронических форм патологических поражений печени и должны согласовываться с лечащим врачом. Пример эффективных народных средств:
- Травяной сбор ясменника, дымянки, аирного корня, календулы, взятых в равных объемах. Для получения настоя нужно взять 3 ч. л. смеси и залить 200 мл кипятка. Пить 4 р./сут. Средство снимает боль и отеки.
- Отвар можжевеловых ягод, взятых в пропорции к воде — 1:20. Пить по 1 ст. л. 4 р./сут. за полчаса до еды.
- Смесь корневища ревеня, бессмертника, тысячелистника, взятых в пропорции — 2:2:5. Для получения настоя нужна 1 ст. л. на 250 мл кипятка. Выпивать весь стакан настоя перед сном.
- Аптечный сухой экстракт бессмертника — «Фламин». Принимать 3 р./сут. за полчаса до еды по 0.05 г в 100 мл воды. Курс лечения — 14 дней.
- Смесь 10 г фенхеля, 10 г коры крушины, 20 г мяты, 10 г тысячелистника залить 1 л воды и кипятить 5 мин. Пить отвар 2 р./сут. утром натощак и перед сном по 200 мл.
источник
Фиброзное поражение клеток печени – это патологический процесс, при котором здоровые клетки перестают выполнять свою прямую функцию, и погибают. Им на смену приходит соединительная ткань, которая не способна компенсировать потерянные гепатоциты. Вызвать этот патологический процесс, который проявляется в виде рубцов на органе, может длительное повреждение, которое зачастую вызвано воспалительными процессами.
Если причина возникновения этого заболевания не устранена, то патологические изменения прогрессируют, так как рубцы нарушают процесс кровообращения в печени. Деструктивные процессы начинаются с фиброза 1 степени, постепенно переходя от этапа к этапу до 4 стадии, после чего обычно наступает цирроз.
Фиброз печени 1 степени – это только первый этап болезни, поэтому трансформацию можно остановить, после чего будет возможно восстановить утраченные гепатоциты.
Какой бы ни была причина, ее необходимо выявить и устранить. Этим обязательно должен заниматься врач, а диагноз должен быть подкреплен рядом анализов.
В таблице указаны самые распространенные факторы развития фиброза, и их краткое описание.
| Основные причины | Описание |
| Вирусные гепатиты | В организм проникает вирусная частица, которая начинает разрушать печеночные клетки, причем среди гепатитов В, С или D, самым опасным считается С. Объясняется это тем, что идет прямое воздействие на гепатоциты, вирусный вирион встраивается непосредственно в клетку и убивает ее. Фиброз 1 степени при гепатите С наиболее опасен. Он требует комплексного лечения в течение длительного времени. |
| Токсический гепатит | В этом случае печеночная паренхима разрушается от воздействия ядов, токсинов, которые попадают в организм с пищей. Это бывает и в случаях, когда человек проживает в неблагоприятном с точки зрения экологии регионе. |
| Аутоиммунный фактор | Работа организма может быть нарушена изнутри, когда по неизвестным причинам иммунные клетки начинают атаковать здоровые клетки печени и разрушать их. |
| Алкогольная зависимость | При регулярном поступлении этилового спирта в желудочно-кишечный тракт нарушения возникают не только там, но и в печени. Алкоголь – это яд, печень является фильтром, любой фильтр засоряется и приходит в негодность, тем более в таких сложных условиях работы. |
| Аномалии в работе желчевыводящей системы | Здесь имеют место врожденные или приобретенные нарушения. Желчь не может свободно проходить внутри печени, возникают застои. В этом месте возникают воспалительные явления и начинается перерождение печеночной клетки в соединительную ткань. |
| Медицинские препараты | Некоторые медикаменты оказывают разрушительное воздействие на печень – противоревматические, противоопухолевые лекарства. |
Сложность выявления фиброза 1-2 степени заключается в том, что заболевание никак себя не проявляет, пациент не чувствует боли, визуальный осмотр также не определит внешних изменений. Зачастую болезнь выявляется случайно, к примеру, когда назначается УЗИ брюшной полости. При фиброзе 0-1 фиброзные изменения затрагивают только портальные тракты, септы еще не формируются.
Выраженные симптомы возникают только когда фиброз 1 переходит из 2 в 3-4 фазу. Также это происходит в случаях, когда в воспалительный процесс вовлекается селезенка.
Основные признаки, по которым можно судить о фиброзе f 1, это:
- бессонница ночью и непреодолимое желание спать днем;
- смена настроения, раздражительность, быстрая утомляемость;
- головные боли, тошнота;
- сбои в работе эндокринной системы, как следствие, снижение обмена веществ;
- показатели гемоглобина ниже нормы;
- на коже возникают гематомы, при этом пациент не способен объяснить природу их происхождения.
Фиброз 1 степени опасен, тем что он протекает практически никак себя не обнаруживая, а тот факт, что в печени нет нервных окончаний, объясняет почему она не болит, пока не увеличится в размерах. Патология не останавливается без адекватной терапии, фиброзные изменения усиливаются, занимая все большую площадь, и оказывая негативное воздействие на организм.
Фиброз печени 1 этапа – это масса осложнений, в результате которых могут возникнуть:
- цирроз, рак – самые опасные;
- очаговый гастрит;
- асцит – давление на внутренние органы, когда печень сильно увеличивается.
При подозрении на фиброз первой степени необходимо обратиться незамедлительно за медицинской помощью и пройти все назначенные анализы.
Все рекомендации врача должны соблюдаться строго и незамедлительно, только тогда печень может восстановиться быстро и без осложнений.
На начальных этапах фиброз 1 степени очень сложно диагностировать.
Из лабораторных тестов следует сдать:
- общий анализ крови – информативными показателями служат снижение гемоглобина и эритроцитов и повышенное СОЭ;
- анализ мочи – о фиброзных изменениях можно судить по наличию белка;
- биохимия – обращают внимание на печеночные показатели АЛТ, АСТ, билирубин, щелочная фосфотаза;
- в случае, когда имеются подозрения на наличие гепатита С, необходимо исследовать кровь на наличие антител (ИФА), ПЦР и генотипирование — подробнее здесь.
Наиболее показательными при фиброзе печени 1 будут следующие инструментальные исследования:
- УЗИ – определение очагов поражения и их локализация, общее увеличение размеров;
- КТ, МРТ – помогает в определении количества и качества очагов фиброзной ткани;
- Эластометрия непрямым методом – печень исследуют при помощи фиброскана. Эластограмма показывает степень эластичности и плотность каждой области печени, можно произвести оценку структуры печени. Этот метод считается самым информативным.
Лечение фиброза 1 степени зависит от причины возникновения патологического процесса. Можно выделить три основных направления, на которые делается упор:
- устранение причины заболевания;
- адекватная терапия по устранению воспаления;
- замедление и остановка роста фиброзной ткани.
Купить лекарственные средства в России можно, однако в аптеках продаются только препараты американского производства, которые стоят более миллиона рублей. В случае постановки диагноза гепатит С, большинство пациентов отдают предпочтение индийским препаратам, чьё производство лицензировано теми же американскими фармацевтическими компаниями, только стоят они намного меньше. К таким производителям относится Natco, Zydus, Hetero c препаратами SoviHep, LediHep, DaciHep, Hepcinat, Natdac. Терапия дает практически 100% гарантии излечения и отсутствие выраженных побочных действий.
- Улучшения работы желчного пузыря можно добиться при помощи желчегонных препаратов, если имеются камни в желчных протоках, то желчегонные медикаменты применять не следует.
- Чтобы в целом уменьшить воспалительный процесс, принимают гормональные средства – Преднизолон.
- В качестве поддержки – гепатопротекторы: Эссенциале, Карсил, Урсофальк, трава расторопши, также витаминные и минеральные комплексы, антиоксиданты.
- Для подавления прогрессирования фиброза 1 степени применяют иммунномодуляторы – Вирферон, Эргоферон. Дополнительно используют препараты, улучшающие микроциркуляцию и снижающие продуцирование соединительной ткани (Альтевир).
В лечение входят также принципы питания, указанные в диете №5 – это минимальное количество соли и здоровый рацион питания, состоящий из овощей, фруктов и блюд, приготовленных на пару, с минимальным содержанием жира.
Исход терапии при начальных изменениях печени очень благоприятен, однако следует не только пройти рекомендованную терапию, но и изменить в целом весь образ жизни:
- Придерживаться здорового питания не только во время терапии, но и после нее.
- Не давать лишнюю нагрузку на печень в виде алкоголя и токсичных препаратов.
При исключении причины заболевания и прохождении курса лечения, фиброз 1 фазы быстро рассасывается, печень постепенно приходит в норму.
К профилактическим мерам при фиброзе f 1 можно отнести следующее:
- исключение отравляющего воздействия производственных факторов, бытовой химии;
- рацион питания должен быть сбалансированным;
- умеренные занятия спортом помогут поддержать организм в хорошей форме;
- не стоит пренебрегать профилактическими обследованиями раз в год, они помогают выявлять заболевание на ранней стадии, когда его можно быстро и эффективно вылечить, не опасаясь рецидивов;
- своевременное лечение любых патологий ЖКТ;
- соблюдение мер предосторожности при посещении любых мест, где идет прямое соприкосновение с кровью (салоны татуажа и маникюра, кабинет стоматолога), чтобы исключить заражение гепатитом.
источник




