Рак печени представляет собой злокачественное онкологическое заболевание, без грамотного лечения оно приводит к полному разрушению соответствующего органа, вследствие чего наступает летальный исход. В последние годы динамика развития болезни не радует. Рак констатируется все чаще и чаще. Объясняют медики этот факт массовым распространением хронических гепатитов.
Роль гепатита С при раке печени
Возможно ли заполучить рак при лечении ВГС? Такая вероятность, к сожалению, существует. Риск достаточно велик при переходе хронического гепатита С в цирроз. Сложно сказать, у скольких процентов пациентов онкология развивается из-за ВГС. По статистике, у 80% пациентов с раком печени присутствуют гепатит С, гепатит В или оба вируса сразу. Симбиоз двух типов встречается довольно часто, поэтому сложно сказать, что является главной причиной развития плачевного сценария. Некоторые медики ссылаются, что на ВГС приходится около 10% случаев, но это все относительно.
Распространенность заболевания и его частота
Среди всех онкологических заболеваний по частоте выявления рак занимает 5 место у мужчин и 8 место у женщин. Около 80% инфицированных гепатитами В и С заболевают раком в течение 20 лет.
Несколько слов о циррозе
При сочетании вирусных гепатитов С или В с циррозом увеличивается риск развития рака приблизительно до 15-20%. Ежегодно во всем мире около 500 миллионов человек заражаются вирусными гепатитами, умирают от рака печени в год около 250 миллионов человек. Это статистика реальности, данные ничуть не завышены. Не стоит забывать, что к раковым образованиям могут привести и другие канцерогены. Но все же, гепатиты занимают второе место по значимости причин развития онкозаболеваний.
Как проводится диагностика?
Врач при обычном осмотре пациента может визуально определить увеличение размеров органа, неоднородность поверхности и ее уплотнение.
Больной человек может почувствовать небольшой дискомфорт во время прощупывания. Во время визуального осмотра можно диагностировать желтушное окрашивание склер и кожи. Стоит заменить, что на ранних стадиях такая симптоматика отсутствует.
Диагностика злокачественного образования проходит согласно определенным стандартам. Производится не только анализ клеток, под микроскопом тщательно исследуют небольшую часть опухолевой ткани.
В любом случае очередность обследований определяет исключительно специалист.
Лечение: есть ли шанс?
При заболеваниях такого характера применяется комплексный подход: химиотерапевтическое и хирургическое лечение. Стоит отметить, что рак печени в редких случаях можно вылечить даже при удалении опухоли. Добиться ремиссии крайне сложно.
Лучевая терапия используется крайне редко, потому что она приводит к более быстрому разрушению гепатоцитов, нежели само новообразование. При диагностике рака следует найти специалиста широкого профиля, который сможет подобрать оптимальную схему борьбы с раком.
А лучше берегите себя, сдавайте вовремя анализы и не экономьте на лечении!
источник
Гепатит С — это вирусная инфекция, часто переходящая в хроническую, которая после через несколько лет может привести к циррозу или раку печени. Т.е. гепатит С может быть причиной какого-то из двух других заболеваний.
Цирроз печени может быть вызван вирусом, алкоголем и многими иными причинами, Например, сердечной недостаточностью. Смертность от цирроза составляет 5-15 % от тех, кому поставлен диагноз.
Рак печени — это, как и всякий раз — перерождение клеток. Можно удалить часть клеток или заменить печень. также применяются химические и пр. препараты и методы
Средства лечения или снижение прогрессии заболевания существуют, диагноз еще не приговор.
Нет, это не одно и тоже! Хотя, это одна цепочка ведущая к смертельной опасности. Как правило всё начинается с гепатита С и если не принято срочные меры и адекватно лечится, болезнь перерастёт в цирроз, который в дальнейшем приведёт к раку печени.
Гипатит С — это враг печени и с ним справится не так и просто, это вирус, который передаётся от больного человека к здоровому.
Наиболее циррозогенны вирусы С и дельта, и не зря вирус гепатита С называют «ласковым убийцей», так как он в 97 процентах случаев приводит к циррозу печени! Цирроз — это необратимые хронические процессы печени, которые зачастую приводят к раку, но это два разных смертельных заболевания.
Цирроз не лечится и способов выздоровления нет, но можно остановить прогрессирование болезни и улучшить качество жизни. То есть, продлить жизнь.
При хроническом гепатите С все клетки печени поражены вирусом и в настоящее время от него можно избавиться , то есть излечиться .
Раковые клетки — это некоторое количество клеток печени с нарушенной
структурой ,не способные функционировать как нормальные , но быстро растущие и способные к метастазированию . Излечение зависит от стадии выявленного
процесса . Пораженная печень может быть заменена трансплантированной . А дальше наблюдение .
Прогноз в лечении цирроза печени зависит от причины , которая привела к цирротическим изменениям , степени гибели печеночных клеток . Цирроз при сердечной недостаточности «уйдет» при компенсации сердечной деятельности .
При алкогольном циррозе восстановление печеночной ткани вполне возможно при полном отказе от алкоголя .
Цирроз является одной из главных проблем заболеваний печени , так как к циррозу могут привести острый гепатит , хронический гепатит , рак печени .
источник
Рак печени – довольно распространенное явление, которое нередко приводит к летальному исходу. Как избежать подобных последствий? Для начала следует определить, как связаны гепатит С и рак печени. Поскольку нередко больные, получающие этот диагноз, прежде проходили терапию от ВГС, разумно предположить, что вирусные тела провоцируют развитие онкологических осложнений.
Чтобы ответить на этот вопрос, следует подробнее рассмотреть биологические процессы, протекающие в организме, пораженном ВГС. Известно, что данная форма жизни не оказывает влияния на тело напрямую, но препятствует восстановлению. Поэтому, когда гепатоциты получают урон, ткани не могут прийти в нормальное состояние за счет регенерации, и орган вырабатывает заместительную ткань, либо производит клетки с мутацией. Чем больше таких образчиков заполняет поврежденные зоны, тем выше риск формирования опухоли. Поэтому рак и гепатит С связываются напрямую и часто рассматриваются в общем контексте.
Стоит отметить, что не у всех, кого поразил гепатит, рак печени развивается в последующие годы – есть и те, кто благополучно справляется с недугом. Общее число людей, инфицированных ВГС в США – более 3 млн. человек. Среди них только 5% обнаружили раковые поражения. Поэтому не стоит думать, что ВГС является неизменным спутником онкологии. Например, курение способно нанести вред и совершенно здоровому органу. Среди курящих вероятность возникновения болезни выше, чем среди пациентов с ВГС.
В каких случаях гепатит и онкология обретают неразрывную связь? Угроза смерти резко возрастает, когда человек ведет опасный образ жизни – злоупотребляет спиртным, курит, ест жирную или пряную пищу, переедает или недосыпает. В этом случае гепатоциты разрушаются быстрее, чем при естественном накоплении токсинов или умеренных нагрузках. Вероятность перехода ВГС в цирроз заметно увеличивается, что ведет к раку.
Учитывая, что случаи, когда раковые поражения образовывались в комплексе с вирусом, все-таки встречаются, стоит уточнит, как именно следует себя вести людям, получившим подобный диагноз.
Прежде чем в организме появятся гепатит С и рак, здоровая ткань поражается циррозом – это последняя стадия хронической формы. Такое состояние поддается лечению софосбувиром. Для тех, кого интересует вопрос цирроз печени это рак или нет, ответ однозначен – нет. Цирроз – это состояние, при котором орган покрывается рубцами и состоит большей частью из соединительной ткани. Это сугубо печеночное поражение. Опухоль – это воспаленное новообразование, наполненное чужеродными клетками, разрастающимися и со временем начинающими выпускать метастазы, переходящие на другие органы.
Предупредить развитие онкологии можно, если внимательнее отнестись к курсу против ВГС. Отзывы о лечении софосбувиром и дакталасвиром часто внушают людям надежду и показывают, что победить гепатит С, перешедший в стадию цирроза – вполне реально.
источник
В последние десятилетия на вирусные гепатиты приходится основная часть проблем общественного здравоохранения во всем мире. Повышенный интерес к изучению вопросов профилактики, диагностики и терапии вирусных гепатитов В, С, D обусловлен их широким убиквитарным распространением, преимущественно поражением лиц трудоспособного возраста, разнообразием клинических форм, прогрессирующим хроническим течением с исходом в цирроз печени и гепатоцеллюлярную карциному, значительными расходами государства на лечение, а также огромным ущербом, наносимым экономике стран в целом. Глобальное бремя болезни, вызываемой вирусами гепатитов В и С, а также раком и циррозом печени, является высоким (около 2,7% всех случаев смерти) и, согласно прогнозам, станет наиболее вероятной причиной смерти в последующие десятилетия.
По оценкам Всемирной организации здравоохранения (ВОЗ), «тихая эпидемия» вирусных гепатитов захватывает большую часть населения земного шара. По современным данным, в мире насчитывается около двух миллиардов человек, инфицированных вирусом гепатита В, из которых более 350 млн человек имеют хронические (длительные) инфекции печени и от 500 до 700 тыс. человек ежегодно умирают от острых или хронических последствий гепатита В.
Ежегодно 3-4 млн человек инфицируются вирусом гепатита С, около 130-170 млн человек хронически инфицированы. Более 350 тыс. человек ежегодно умирают от заболеваний печени, связанных с вирусом гепатита С. В мире число людей, инфицированных ВИЧ-инфекцией, оценивается в 34 млн человек, что значительно уступает данным по распространенности вирусных гепатитов.
Распространенность вирусного гепатита В существенно колеблется в различных странах от 0,1 до 20%, выделяют высокоэндемичные (более 8% HBsAg-позитивных), умеренно эндемичные (2-7% HBsAg-позитивных) и низкоэндемичные регионы (менее 2% HBsAg-позитивных). В число стран с высокими показателями HBV хронической инфекции входят Китай и другие страны Восточной и Юго-Восточной Азии, район Амазонки, южные части Восточной и Центральной Европы. Большинство жителей этих регионов приобретают HBV-инфекцию в детстве. Умеренно эндемичные регионы – это страны Ближнего Востока и Индийского субконтинента, Российская Федерация, Казахстан. В Западной Европе и Северной Америке хронически инфицировано менее 1% населения.
Вирусный гепатит С в отличие от вирусного гепатита В гиперэндемичен для всех территорий. Наиболее высокая распространенность вирусного гепатита С регистрируется в Египте, Пакистане и Китае.
Вероятность хронизации вирусного гепатита В зависит от возраста, в котором человек был инфицирован. Риск перехода острой HBV-инфекции в хроническую форму с возрастом снижается: у детей, инфицированных в течение первого года жизни, он составляет 90%, при заражении в возрасте от одного года до четырех лет – 30-50%, а при инфицировании взрослых – менее 10%.
В отличие от вирусного гепатита В, процент перехода острой HСV-инфекции в хронический вариант у взрослого населения составляет 90%.
Возможность перехода заболевания в хроническое не зависит от того, является инфекция манифестной или бессимптомной.
15-25% риску преждевременной смерти от цирроза и рака печени подвержены лица с хронической вирусной инфекцией В и С. При коинфекции вирусами гепатитов D и В (когда оба вируса попадают в организм) развивается тяжелый вирусный гепатит с высокой вероятностью развития острой печеночной недостаточности, хронический вирусный гепатит D наблюдается в 5-10% случаев. При суперинфицировании HDV (когда дельта-вирус наслаивается на уже существующую в организме хроническую HBV-инфекцию) ухудшается течение хронической HBV-инфекции, быстрее развивается цирроз и рак печени, хронический гепатит D возникает в 90% случаев. Установлено, что при хроническом дельта-гепатите гепатоцеллюлярная карцинома развивается в три раза чаще.
На современном этапе главенствующая роль в развитии первичного рака печени отводится гепатотропным вирусным агентам. В структуре онкологической заболеваемости первичный рак печени занимает 6 место, а в реестре онкологических смертей – находится на 3 месте. Первичный рак печени – смертельное заболевание, соотношение заболевших к умершим 0,95. 90% первичного рака печени составляет гепатоцеллюлярный рак (ГЦР).
Гепатоцеллюлярная карцинома (ГЦК) занимает пятое место по частоте среди мужчин и восьмое – среди женщин. Ежегодно в мире регистрируется от 0,5 до 1 млн новых случаев. Наибольшая заболеваемость и смертность отмечены в странах Африки и Юго-Восточной Азии. В эпидемиологических исследованиях было установлено зеркальное совпадение зон, эндемичных по вирусному гепатиту В и гепатоцеллюлярной карциноме. 75-80% всех гепатоцеллюлярных карцином имеют «вирусный» характер, причем 50-55% приходится на долю HBV-инфекции, а 25-30% – HCV-инфекции.
Взаимосвязь между латентно протекающим HBV и раком печени впервые предположили в ходе эпидемиологических исследований, выполненных в 80-х гг. минувшего столетия, и впоследствии широко подтвердили современными чувствительными молекулярными методами. Эксперименты на животных моделях продемонстрировали, что и у лесных сурков, белок, зараженных вирусами гепатита, риск развития карциномы вырос после очевидного клиренса вируса.
Антитела к HCV обнаруживаются от 20 до 75% у больных ГЦР в разных странах. Более чем в 12 раз повышен риск развития карциномы у лиц, инфицированных вирусом гепатита С. Годичный риск развития ГЦР среди вирусоносителей вируса гепатита С варьирует от 2,5 до 8,9%. Вирус гепатита С обозначен как канцерогенный фактор 1 класса экспертами Международного агентства по изучению рака в Лионе.
Вирус гепатита В является ДНК-содержащим вирусом, обладает способностью интегрироваться в геном клетки хозяина, вследствие чего происходит дезорганизация и перестройка ДНК гепатоцитов, что лежит в основе развития опухоли. Генетический материал вируса сохраняется в виде свободных эписом, проявляющих способность к транскрпиции и репликации. Эти плазмиды можно обнаружить и в клетках опухоли печени. Кроме того, пожизненное персистирование вируса обычно вызывает в ткани печени только умеренные некровоспалительные изменения.
Установлено, что развитие опухоли при HBV-инфекции наблюдается не только на фоне цирротических изменений (в 75% случаев), но и у пациентов с хроническим вирусным гепатитом В. Полагают, что латентно протекающая HBV-инфекция способствует более быстрому прогрессированию в цирроз любого хронического заболевания печени у HBsAg-отрицательных пациентов и развитию рака на этом фоне. HBV-инфекция отнесена к группе опасных для человека кацерогенных факторов и занимает второе место после табакокурения.
При вирусном гепатите С развитие гепатоцеллюлярной карциномы возникает в результате воспалительно-регенераторных процессов на фоне цирротической трансформации печени (не менее чем в 97% случаев). При коинфекции HBV и HCV риск гепатоцеллюлярной карциномы возрастает, в опухолевой транформации играют роль межвирусные взаимодействия. Инициирующим фактором является вирус гепатита В, который нарушает генную структуру гепатоцита, а вирус гепатита С выполняет функцию промоутера, который поддерживает некрозы и регенерацию гепатоцитов.
В развитии гепатоцеллюлярной карциномы важное значение отводится алкогольной болезни печени. Большинство авторов связывают формирование гепатоцеллюлярного рака у пациентов с алкогольной болезнью печени с высоким процентом инфицированности гепатотропными вирусами. Наличие цирроза печени, независимо от этиологии, является существенным фактором риска развития гепатоцеллюлярной карциномы. Факторы внешней среды, такие как прием оральных контрацептивов, анаболических стероидов, курение, афлатоксин, также способствуют развитию рака печени и являются коканцерогенами вирусов В, С.
Учитывая вышеизложенное, важными аспектами в предупреждении развития гепатоцеллюлярной карциномы имеют профилактические мероприятия и раннее выявление рака среди лиц, относящихся к группе риска.
Профилактика развития гепатоцеллюлярного рака в первую очередь предполагает обязательную вакцинацию от вирусного гепатита В. По мнению ряда авторов, проведение вакцинации против HBV-инфекции в высокоэндемичных регионах обусловило снижение частоты гепатоцеллюлярного рака. Известно, что вакцинация детей на Тайване привела к достоверному снижению заболеваемости гепатоцеллюлярного рака, обусловленного HBV.
На территории Республики Казахстан осуществляется обязательная вакцинация от вирусного гепатита В с 1998 г. Рекомбинантные вакцины обеспечивают выработку защитного титра антител (a/HbsAg) у 95% детей и 90% взрослых. Протективный уровень антител (более 10 МЕ/мл) сохраняется в течение 15 лет у половины вакцинированных. Вакцина от гепатита В защищает и от гепатита дельта (D), поскольку вирус гепатита D не способен размножаться без вируса гепатита В.
Особую актуальность в профилактике гепатоцеллюлярного рака приобретает ранняя диагностика вирусных гепатотропных инфекций и проведение противовирусной терапии, что обеспечивает снижение риска развития опухолевого процесса. Диагностика вирусных гепатитов основывается на проведении иммуноферментного анализа и полимеразной цепной реакции.
Современная противовирусная терапия преследует следующие цели: прекращение репликации и/или эрадикация HBV, HCV; предупреждение прогрессирования поражения печени (цирроза печени, развития гепатоцеллюлярной карциномы), увеличение продолжительности жизни.
В этиотропной терапии HCV-инфекции используют комбинацию пегилированного интерферона-α и синтетических нуклеозидов (ингибиторы обратной транскриптазы), в случаях HBV-инфекции применяют синтетические нуклеозиды или их комбинацию с пегилированным интерфероном-α.
Для ранней диагностики гепатоцеллюлярной карциномы мировым сообществом гепатологов принят стандарт скринингового обследования пациентов, угрожаемых по развитию рака. Стандарт включает проведение ультразвукового исследования печени с определением 1 раз в 6 месяцев уровня сывороточного α-фетопротеина. Следует учесть, что концентрация α-фетопротеина может быть нормальной на ранних стадиях гепатоцеллюлярной карциномы. В тоже время при выраженной активности печеночного процесса и активной репарации поврежденной печеночной ткани может отмечаться преходящее повышение уровня α-фетопротеина в сыворотке крови, снижающееся до нормальных цифр при купировании активности воспаления (острый вирусный гепатит, фульминантный гепатит, обострение хронического гепатита или цирроза печени).
В заключение важно подчеркнуть необходимость ранней диагностики, терапии и профилактики вирусных гепатитов с целью предупреждения развития гепатоцеллюлярной карциномы.
источник
Онкологические заболевания – это страшный диагноз для любого человека. Без грамотного лечения избавиться от проблемы невозможно. Рак печени не является исключением. Он полностью разрушает соответствующий орган, вследствие чего наступает смерть. К сожалению, в последнее время от этого недуга умирает довольно много человек. Медики констатируют рак печени все чаще и чаще. Почему так происходит? Некоторые специалисты выявили взаимосвязь между массовым распространением гепатитов в хронической форме.
Как гепатит влияет на развитие рака печени?
Могут ли инфицированному гепатитом С пациенту поставить еще один диагноз «рак»? Безусловно, это возможно и встречается не так уж и редко. В случае перехода гепатита С в цирроз печени риски развития онкологического заболевания увеличиваются. Трудно сказать, сколько пациентов приобрело онкологию вследствие развития вируса гепатита С.
Известно одно, гепатит С выявляется у 80% пациентов с раком печени. Также у них встречается гепатит В или оба вируса одновременно. Тандем двух гепатитов – довольно распространенное явление среди раковых больных, поэтому сложно выявить, какой именно вирус способствовал развитию самого худшего сценария. По некоторым данным, приблизительно в 10% случаев онкология появляется из-за «ласкового убийцы». Так ли это на самом деле, сказать сложно.
Почему этой проблеме уделяют так много внимания?
В рейтинге онкологических заболеваний по частоте диагностирования рак печени занимает следующие места:
- У мужчин – пятое;
- У женщин – восьмое.
Приблизительно 80% пациентов с гепатитами В и С становятся обладателями злокачественной опухоли в течение 20-25 лет. Лечить такое состояние крайне сложно, поэтому надо всеми силами стараться предотвратить такие события.
Цирроз печени: что это такое?
Негласный союз между гепатитами В или С с циррозом печени увеличивает на 15-20% риск развития рака. Согласно мировой статистике, ежегодно в мире выявляет приблизительно 500 миллионов новых случаев инфицирования вирусными гепатитами. Рак печени становится причиной летального исхода среди 250 миллионов человек за один год. Это удручающие факты, которые заставляют задуматься прямо сейчас.
Злокачественные образования выявляются и при воздействии других канцерогенов. Что касается гепатитов, то они занимают второе место по значимости причин, согласитесь, это печально, если учитывать широкое распространение в нынешнее время вируса HCV.
Как обстоят дела с лечением?
При онкологических заболеваниях медики используют комплексный подход – это хирургическое и химиотерапевтическое лечения. Рак печени сложно поддается лечению. Даже если полностью удалить опухоль, говорить о полном выздоровлении слишком рано. Ремиссия – это труднодостижимая цель для таких больных.
Лучевая терапия – это метод, к которому прибегают в редких ситуациях. Обусловлено это тем, что данный способ приводит к более быстрому разрушению клеток печени по сравнению с самой опухолью. Диагностику рака следует доверить профессионалом. Также важно найти специалиста, который сможет подобрать подходящую схему терапию с заболеванием. Для этого необходимо быть настоящим знатоком врачебного дела.
В настоящее время от вируса гепатита В есть вакцина, эффективность которой не стоит игнорировать. Препараты от гепатита С из Индии позволяют вылечить соответствующий вирус. Что касается онкологии, то тут обстоят дела намного хуже. Важно не допустить его развития, поскольку вылечить будет уж очень сложно.
источник
Сообщая пациенту о том, что у него обнаружен гепатит C, врач также может упомянуть, что это заболевание повышает риск рака печени. Естественно, у больного возникает беспокойство и много вопросов. Из этой статьи вы получите основную и самую важную информацию о том, каким образом гепатит C связан с раком печени, каковы риски, и что можно сделать для их снижения.
Нет, далеко не у всех. Например, гепатитом C страдают более 3-х миллионов американцев. Рак печени возник только у 5% из них.
Риски повышаются, если в печени развивается рубцовый процесс — цирроз. Он возникает примерно у 20% больных на фоне длительного течения вирусного гепатита C.
С момента постановки диагноза вирусного гепатита до развития цирроза может пройти 20 лет и больше. В течение этого времени клетки печени постепенно замещаются рубцовой тканью.
По мере роста рубцов печень пытается сама себя «вылечить» — в ней образуются новые клетки. Но это может повышать риск развития рака. Чем больше новых клеток создает печень, тем выше вероятность того, что возникнут негативные изменения и мутации. В результате измененные клетки дадут начало росту злокачественной опухоли.
Однако, рак возникает не у всех больных с циррозом печени, а только у 20% из них.
В первую очередь стоит отказаться от алкоголя. Этиловый спирт усиливает повреждения печени, вызванные гепатитом C, поэтому цирроз разовьется быстрее.
Курение повышает риск рака печени даже у людей, которые не болеют гепатитом C. Одно из недавних исследований показало, что курильщики и люди, бросившие курить, имеют в 2 раза более высокий риск рака печени по сравнению с теми, кто никогда не курили.
Некоторые обезболивающие (ацетаминофен, ибупрофен, напроксен), снотворные и транквилизаторы могут приводить к повреждениям печени. Перед тем как начинать принимать какой-либо препарат, обязательно проконсультируйтесь с врачом.
Вирусы гепатита C могут иметь разное генетическое строение (генотип). Люди, у которых заболевание вызвано вирусом с генотипом 1b, имеют почти в два раза более высокий риск рака печени по сравнению с другими больными. Генотип вируса можно определить при помощи специальных анализов.
Для обнаружения опухолей печени на ранних стадиях применяют ультразвуковое исследование, анализы крови на онкомаркеры и другие виды диагностики. Спросите своего врача, как часто и в каком объеме вам нужно проходить скрининг.
В нашем Центре лечения первичных и метастатических опухолей печени применяются наиболее современные диагностические и лечебные методики. Очень важно выявить опухоль на ранней стадии и сразу приступать к лечению — это значительно повышает шансы на успешную борьбу с раком.
Получите консультацию по телефону +7 (495) 125-35-74 или направьте запрос через форму обратной связи.
источник
Рак при гепатите – частое явление. Воспаление печени при длительном течении заболевания и отсутствии должной терапии нередко приводит к злокачественному перерождению тканей. Нередко появлению опухоли предшествует цирроз, который затем переходит в онкологию. Раком болеют преимущественно мужчины старше 50 лет. Данное состояние часто выявляется на поздних стадиях и плохо поддается лечению.
Гепатитом называется диффузное воспаление тканей печени вирусной или токсической природы. Выделяют энтеральные (гепатит A и E), токсические и гепатиты преимущественно с парентеральным механизмом (B, С и D). Заражению и воспалению печени способствуют:
- хронический алкоголизм;
- воздействие на печень токсических веществ;
- бесконтрольный прием медикаментов;
- пользование одним шприцом при введении инъекционных наркотических средств;
- нанесение татуировок и прокалывание пирсинга при несоблюдении стерильности;
- незащищенные половые связи;
- переливание крови.
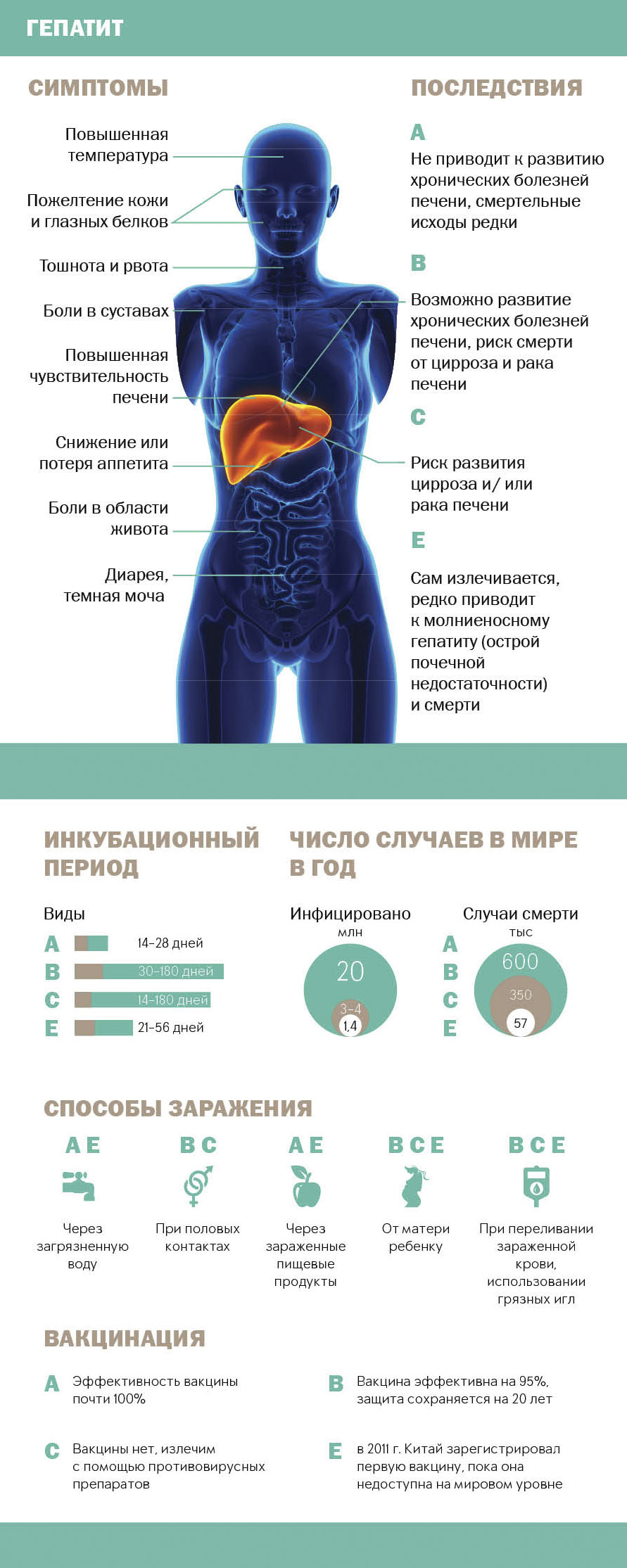
Данная патология проявляется:
- тупой болью в подреберье справа;
- желтухой;
- увеличением живота;
- кожным зудом;
- сосудистыми звездочками на коже;
- потемнением мочи;
- покраснением ладоней;
- частыми кровотечениями;
- признаками портальной гипертензии;
- изменением пальцев.
Раком печени называется злокачественная опухоль. Чаще развиваются гепатокарцинома и холангиокарцинома. При раке в тканях печени появляются атипичные клетки, склонные к бесконтрольному делению. На поздних стадиях они разносятся по организму, образуя вторичные (метастатические) опухоли. При раке прогноз наименее благоприятный, в отличие от гепатита и цирроза.
Риск развития рака резко возрастает при наличии у человека гепатита B или C. У 80% больных раком в организме обнаруживается вирус гепатита. Малигнизация чаще всего развивается в течение 20 лет с момента воспаления печени. Способствуют этому несоблюдение рекомендаций врача, диеты и ведение нездорового образа жизни. Фактором риска является пожилой возраст. Рак развивается через 8-10 лет с начала цирроза.
Заболевание протекает в 4 стадии:
- При раке I стадии новообразование может быть любого диаметра. Оно не затрагивает соседние органы и находится в пределах печени. Метастазы в регионарных лимфоузлах и других органах отсутствуют.
- При раке II стадии опухолей может быть несколько. Их диаметр менее 5 см. Метастазы не определяются.
- На III стадии возможно наличие нескольких новообразований. В зависимости от подстадии (A, B или C) они могут прорастать в сосуды и другие органы. Метастазы отсутствуют.
- IV стадия отличается поражением лимфатических узлов и отдаленными метастатическими очагами. Последние появляются в поджелудочной железе, легких, сальнике, костях, позвоночнике, плевре, брюшине, почках и других органах. Терапия на этой стадии малоэффективна.
При наличии симптомов рака следует обратиться к врачу. Чтобы обнаружить злокачественную опухоль понадобятся:
- Опрос.
- Пальпация, перкуссия и выслушивание.
- Внешний осмотр. При осмотре часто выявляется желтушность кожных покровов.
- Общий анализ крови.
- Биохимический анализ. При гепатоцеллюлярной карциноме или другой форме рака наблюдаются повышение уровня ферментов печени (трансаминаз), билирубина и щелочной фосфатазы.
- Анализ на онкомаркеры. При этой патологии повышается концентрация в крови альфа-фетопротеина.
- Коагулограмма.
- Общий анализ мочи.
- КТ и МРТ. Наиболее точные исследования. С их помощью можно определить величину, локализацию и тип опухоли, а также выявить метастатические очаги.
- Прицельная биопсия. Необходима для уточнения морфологического диагноза (гистологического типа опухоли).
- Цитологический и гистологический анализы.
- УЗИ.
- Спленопортография (контрастное исследование сосудов печени и селезенки).
- Лапароскопия.
- Сцинтиграфия.
Дифференциальная диагностика проводится с гепатитом, циррозом, доброкачественными опухолями, кистами, эхинококкозом, патологией желчного пузыря и поджелудочной железы.
Для снижения риска развития данной злокачественной патологии требуется:
- своевременно лечить заболевания печени (гепатит и цирроз);
- отказаться от употребления алкоголя;
- вести здоровый образ жизни;
- полноценно питаться;
- исключить контакт с химикатами и канцерогенными соединениями.
При выявленной опухоли следует придерживаться рекомендаций врача по лечению. В противном случае возможен неблагоприятный прогноз. Повысить длительность жизни можно посредством своевременной операции, химиотерапии или облучения.
При наличии хронического вирусного гепатита B или C необходимо:
- Соблюдать диету №5. Больным нужно отказаться от соленой, жареной и жирной пищи, консервов, обогатить рацион пектином и клетчаткой, содержащимися в овощах, ягодах и фруктах.
- Отказаться от алкоголя.
- Принимать противовирусные средства и производные интерферона. Наиболее часто используются Виферон, Интрон А, Альтевир, Лайфферон, Роферон-А, Рибавирин, Ребетол и Триворин.
- Принимать желчегонные (препараты урсодезоксихолевой кислоты) и гепатопротекторы (Эссливер, Гептрал, Карсил, Гепабене, Лив-52).
Дополнительно может проводиться инфузионная терапия, назначаться ферменты, витамины, антигистаминные средства, обезболивающие и иммуномодуляторы.
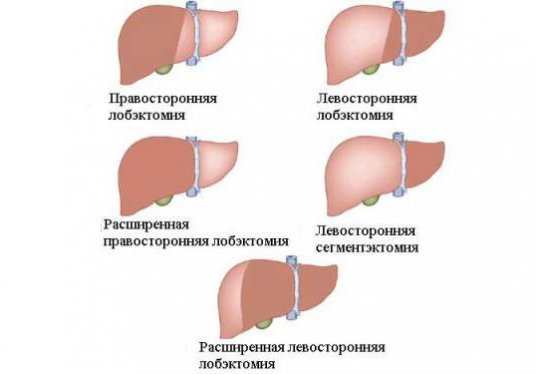
Возможны щадящие вмешательства (эмболизация сосудов и абляция). При эмболизации вводятся препараты, которые нарушают кровоснабжение раковой опухоли. Данный метод лечения применяется при новообразованиях величиной до 5 см.
Абляция представляет собой разрушение опухоли при помощи спирта. Возможно использование азота и радиоволн.
Эффективным методом терапии является применение противоопухолевых средств. К ним относятся 5-Фторурацил-Эбеве, Сорафениб-Натив и Нексавар. Данные лекарства используются в форме таблеток для приема внутрь и концентрата (5-Фторурацил-Эбеве) для инфузий.
Химиотерапия эффективна в комбинации с другими методами лечения. Как самостоятельный метод терапии она применяется при неоперабельных опухолях.
Лучевая терапия при печеночном раке применяется редко ввиду слабой эффективности. Дополнительно при раке могут применяться народные средства. К ним относятся настойка чистотела, болиголов, чага, прополис и овсяный отвар.
Важным аспектом лечения при раке является питание. Рекомендуется:
- не переедать;
- разделить суточный рацион на 4-6 приемов;
- обогатить рацион фруктами, овощами, злаками, зеленью и молочными продуктами;
- отказаться от шоколада и других кондитерских изделий;
- пить компоты, травяной чай, минеральную воду, настой шиповника, натуральные морсы и соки;
- отказаться от жирного мяса и рыбы, копченостей, маринадов и острой пищи.
Прогноз при данной патологии относительной неблагоприятный. После операции пятилетняя выживаемость составляет 10-20%. При неоперабельной опухоли большинство больных умирает в первые полгода.
источник
Гепатит С и цирроз печени — заболевания, которые вызывают повреждение и воспаление печени. Гепатит С является вирусным заболеванием, а цирроз — это рубцевание печени, которое может развиваться из-за гепатита С и других заболеваний.
Оба заболевания опасны, а вместе могут привести к отказу функции печени и раку. Новые методы лечения гепатита С могут снизить вероятность развития цирроза печени.
Гепатит С может вызывать цирроз печени, но цирроз не может вызывать гепатит С, так как человек должен подвергаться воздействию вируса, чтобы получить гепатит С. Заражение обычно происходит при контакте с кровью человека, больного гепатитом С.
Передача может происходить через:
- общий шприц;
- половой акт;
- рождение от родителя с гепатитом С.
Некоторые люди много лет болеют гепатитом C, но не знают об этом. Когда происходит заражение вирусом, человек обычно испытывает легкое недомогание, и организм может полностью очиститься от вируса. Это происходит примерно у 15-25 процентов, остальные могут испытывать хроническую инфекцию.
Цирроз — это рубцевание печени, и состояние может быть побочным эффектом хронического гепатита С. Что может вызвать цирроз:
- злоупотребление алкоголем;
- аутоиммунный гепатит, при котором иммунная система атакует печень.
Печень жизненно важна для организма и отвечает за фильтрацию и обработку токсинов и создание необходимых белков. Печень не может нормально работать, когда происходит рубцевание печени.
Из 100 человек с гепатитом С и циррозом примерно у 3 — 6 человек произойдет печеночная недостаточность, у пяти будет рак печени. Эти тяжелые осложнения делают цирроз печени одной из самых распространенных форм заболевания печени.
Согласно исследованию , перспективы хуже у людей, имеющих:
- низкий уровень сывороточного альбумина;
- низкое количество тромбоцитов;
- повышенный уровень альфа-фетопротеинов в сыворотке крови.
Цирроз печени, развившийся вследствии заражения вирусом гепатита С, обычно развивается десятилетиями. Если человек знает, что у него гепатит С, он должен обратиться за медицинской помощью, чтобы предотвратить цирроз печени. Врачи рекомендуют пройти тестирование на гепатит С человеку со следующими факторами риска:
- рожденные матерями с гепатитом С;
- потребители инъекционных наркотиков;
- получающие гемодиализ;
- работники здравоохранения;
- имеющие переливание крови до июля 1992 года;
- имеющие татуировки;
- были или находятся в тюрьме;
- имеющие ВИЧ-инфекцию.
Если врачи обнаруживают гепатит С, то обычно назначают противовирусные препараты. Когда у человека с гепатитом С уже имеется цирроз печени, целью лечения является минимизация дальнейшего повреждения печени.
Человек должен избегать употребления алкоголя, так как это может привести к повреждению печени. Печень фильтрует много препаратов, поэтому человек должен поговорить с врачом, если принимает препараты, которые могут повредить печень:
- пряные травы;
- добавки;
- лекарственные препараты.
Врачи могут назначать препараты, которые снизят вероятность кровотечения и появления избыточной жидкости в брюшной полости. Врач может также рекомендовать плановое обследование на рак печени, например, УЗИ.
Цирроз печени может в конечном счете привести к отказу печени. Когда это происходит, пациенту может потребоваться пересадка печени.
Приглашаем подписаться на наш канал в Яндекс Дзен
источник
Довольно часто можно услышать, что цирроз и рак печени являются одним и тем же заболеванием. Однако, данное утверждение неверное. Безусловно, эти два нарушения имеют ряд похожих симптомов и причин возникновения. Более того, образование рака печени на фоне цирроза печени – явление нередкое. Существуют некоторые различия.
Печень выполняет ряд важных функций. Орган выступает фильтром, выводящим ядовитые вещества. Нарушение этого процесса выступает главной причиной возникновения заболеваний.
Цирроз является процессом рубцевания ткани, вызванным гепатитом или хроническим алкоголизмом. По мере развития заболевания размер внутреннего органа увеличивается, так как, клетки уступают место жесткой рубцовой ткани.
Часто данное заболевание приводит к осложнениям. При нарушении функций органа замедляется нормальный поток крови, что создает дополнительное давление на сосуды вдоль желудка и пищевода.
Рак – заболевание, при котором в пораженном участке образуется опухоль. Существует несколько видов этого заболевания. Наиболее распространенным типом выступает гепатоцеллюлярная карцинома. Другие разновидности, такие как внутрипеченочная холангиокарцинома или гепатобластома, встречаются реже.
При поражении ткани печени связь между кровью и клетками органа разрушается. Несмотря на это, печень все еще может частично продуцировать и удалять вредные вещества. Однако, нарушенная взаимосвязь между клетками и желчными каналами мешает нормальному усвоению пищи. В результате токсины накапливаются в организме, мешая жизнедеятельности. Кишечник становится меньше в размерах.
Ц ирроз – это не рак. Единственным сходством между ними выступает поражение одного органа.
Важно упомянуть, чем отличается цирроз печени от рака. Существуют симптомы, свойственные только для онкологии:
- резкие боли в спине;
- состояние лихорадки;
- острые боли в животе;
- анорексия;
- перитонит.
Гепатоцеллюлярная карцинома выступает начальным этапом онкологии. Злокачественное образование располагается в самой крупной части органа. Проблемой при диагностике является невозможность обнаружения патологии.
Наличие опухолей проверяется при помощи ультразвукового обследования. Только во время этой процедуры врач может увидеть увеличение и плотную структуру пораженной области.
При онкологии распространяются метастазы, которые нарушают деятельность костной ткани, органов дыхания, лимфы и надпочечников. Возникают внутренние кровотечения в кишечнике. Наблюдается лейкоцитоз.
При постановке диагноза, проводятся процедуры:
- анализ крови на онкомаркеры;
- биохимический анализ крови;
- биопсия;
- магнитно-резонансная томография;
- анализ мочи;
- ультразвуковое исследование;
- компьютерная томография.
Только после обследования и изучения микропрепарата, врач может определить место возникновения образования, распространенность его метастазов на другие органы. На основании результатов назначается лечение.
В чем разница лечебной терапии? При обнаружении цирроза пациенту необходимо медикаментозное лечение с соблюдением диеты. При раке назначается терапия, устраняющая острые боли. Химиотерапия и хирургическое вмешательство выступают основными методами лечения.
Рак и цирроз – опасные заболевания. Данные патологии приводят к летальному исходу. Однако, своевременное обращение за помощью может продлить жизнь пациента. Несмотря на то, что нарушения, вызванные циррозом, являются неизлечимыми, постоянное наблюдение позволяет замедлить развитие болезни.
Сходством между этими двумя заболеваниями выступает их взаимосвязь. В обоих случаях происходит ослабление печени. Запущенное состояние органа приводит к раку. Важно понимать, что эти два заболевания следуют друг за другом.
Первичный рак печени (гепатоцеллюлярная карцинома) образуется в поврежденном органе. Более половины людей с таким диагнозом имеют цирроз. Злоупотребление алкоголем, гепатит B и C приводят к нарушениям в организме и печеночной недостаточности.
При лечении данного типа рака используются методы хирургического вмешательства:
- Частичная гепатэктомия. Эффективный способ при наличии опухоли небольшого размера. Однако, данная операция не подходит в случаях, если рак распространился на другие участки.
- Пересадка печени. При успешной трансплантации повторный риск возникновения онкологии снижается.
Методами борьбы с неизлечимыми опухолями выступают:
- Химиотерапия. Препараты вводятся в пораженный участок для нейтрализации раковых клеток. При химиоэмболизации кровоснабжение опухоли блокируется механическим или хирургическим путем.
- Абляционная терапия. Этанол (спирт) вводится в опухоль. Используются радиоволны, лазеры.
- Лучевая терапия. Радиоволны направляются на очаг возникновения болезни, уничтожая раковые клетки. После процедуры пациент может испытывать усталость, головокружение, тошноту.
- Цирроз – конечная стадия хронического воспаления. Данное нарушение – одно из основных возбудителей онкологии. Наличие цирроза может мешать хирургическому вмешательству при удалении злокачественных опухолей. Пациенты становятся более восприимчивыми к гепатотоксичности, из-за чего процент выживаемости снижается. Наличие рубцовой ткани – причина возникновения побочных эффектов после химиотерапии.
Образование злокачественных опухолей является следствием патологического изменения клеток. Мелкоузловой цирроз – основная причина возникновения онкологии. Из-за сложностей при диагностике заболевания, обнаружить патологию бывает невозможно на начальных стадиях.
источник
Сообщая пациенту о том, что у него обнаружен гепатит C, врач также может упомянуть, что это заболевание повышает риск рака печени. Естественно, у больного возникает беспокойство и много вопросов. Из этой статьи вы получите основную и самую важную информацию о том, каким образом гепатит C связан с раком печени, каковы риски, и что можно сделать для их снижения.
Нет, далеко не у всех. Например, гепатитом C страдают более 3-х миллионов американцев. Рак печени возник только у 5% из них.
Риски повышаются, если в печени развивается рубцовый процесс — цирроз. Он возникает примерно у 20% больных на фоне длительного течения вирусного гепатита C.
С момента постановки диагноза вирусного гепатита до развития цирроза может пройти 20 лет и больше. В течение этого времени клетки печени постепенно замещаются рубцовой тканью.
По мере роста рубцов печень пытается сама себя «вылечить» — в ней образуются новые клетки. Но это может повышать риск развития рака. Чем больше новых клеток создает печень, тем выше вероятность того, что возникнут негативные изменения и мутации. В результате измененные клетки дадут начало росту злокачественной опухоли.
Однако, рак возникает не у всех больных с циррозом печени, а только у 20% из них.
В первую очередь стоит отказаться от алкоголя. Этиловый спирт усиливает повреждения печени, вызванные гепатитом C, поэтому цирроз разовьется быстрее.
Курение повышает риск рака печени даже у людей, которые не болеют гепатитом C. Одно из недавних исследований показало, что курильщики и люди, бросившие курить, имеют в 2 раза более высокий риск рака печени по сравнению с теми, кто никогда не курили.
Некоторые обезболивающие (ацетаминофен, ибупрофен, напроксен), снотворные и транквилизаторы могут приводить к повреждениям печени. Перед тем как начинать принимать какой-либо препарат, обязательно проконсультируйтесь с врачом.
Вирусы гепатита C могут иметь разное генетическое строение (генотип). Люди, у которых заболевание вызвано вирусом с генотипом 1b, имеют почти в два раза более высокий риск рака печени по сравнению с другими больными. Генотип вируса можно определить при помощи специальных анализов.
Для обнаружения опухолей печени на ранних стадиях применяют ультразвуковое исследование, анализы крови на онкомаркеры и другие виды диагностики. Спросите своего врача, как часто и в каком объеме вам нужно проходить скрининг.
В нашем Центре лечения первичных и метастатических опухолей печени применяются наиболее современные диагностические и лечебные методики. Очень важно выявить опухоль на ранней стадии и сразу приступать к лечению — это значительно повышает шансы на успешную борьбу с раком.
Мы работаем круглосуточно. Запишитесь на консультацию по телефону +7 (495) 374-66-55 или направьте запрос через форму обратной связи
После инфицирования вирусом гепатита С может пройти 2 недель, пока вирус проявит себя. Выделяют разные степени гепатита с, или как их еще называют, стадии гепатита с:
— болезнь в стадии обострения;
— стадии хронического гепатита с: развитие фиброза, цирроза, рака, степени тяжести гепатита с в каждом периоде зависят от особенностей организма, сопутствующих заболеваний, отношения к болезни, от применения или неприменения лекарственных средств и каких именно.
Первой стадией такого заболевания, как гепатит с, является острая инфекция. Она протекает в период 2-12 недель после заражения. Симптомы в этот период могут совсем не напоминать о печени, заболевание маскируется под самые разные болезни. Присутствие желтушности, что бывает не всегда, позволяет сразу же заподозрить гепатит. Специфическим признаком является боль в правом подреберье.
У двадцати процентов больных организму удается самостоятельно и навсегда избавиться от вируса и излечиться. У 80 процентов болезнь переходит в хроническое течение.
На протяжении жизни болезнь разрушает организм, печень, другие органы и системы, при этом человек может жить относительно нормальной жизнью.
У 25 процентов людей гепатит С приводит к тяжелым осложнениям, причем обнаружить его иногда можно на последней стадии болезни.
Ткань печени замещается соединительной, в результате печень перестает выполнять свои функции, выводить токсины, и организм отравляется. Учеными доказано, что поражается не только печень, влияние оказывается почти на все органы: на сердце, сосуды, репродуктивные органы, на пищеварительную и мочеполовую системы. В самой последней стадии развивается гепатокарцинома, провоцируется онкологические заболевания других органов, в том числе горла, шеи, головы.
У людей с декомпенсированным циррозом возникает варикоз, в животе скапливается жидкость, развивается асцит, могут возникать внутренние кровотечения, развиваться состояния, которые угрожают жизни.
У каждого человека заболевание протекает индивидуально.
Рак печени развивается не в каждом случае, обычно он проявляет себя примерно через 25-30 лет после инфицирования. Но как и любое другое заболевание, гепатит с лучше обнаружить и лечить в ранней стадии, это дает шанс победить его еще задолго до возникновения каких-либо серьезных осложнений.
Гепатит С – на ранней стадии развития
Гепатит на ранней стадии развития может не давать симптомов или проявиться остро.
Начальная стадия гепатита с – это острая фаза, наступающая после инкубационного периода, в течение которого вирус размножился и поразил здоровые клетки печени. Форма может быть желтушной и безжелтушной. Следует не пропустить такие признаки, как слабость, упадок сил, быстрая утомляемость. может быть лихорадка, повышение температуры до 3 градусов, боль под ребром справа, зуд кожи, пожелтение склер и кожи. Нарушается пищеварение, аппетит, ощущаются суставные и мышечные боли, жар и потливость, диарея. После этого периода гепатит с переходит в следующую стадию развития.
Последняя стадия гепатита с характеризуется потерей аппетита, рвотой, депрессивным состоянием, вздутием живота. Хроническая стадия может протекать бессимптомно, но гепатит с в стадии обострения дает серьезную симптоматику: диарея, боли под правым ребром, могут появляться совершенно неспецифические признаки: внутренние кровотечения, асцит, варикоз, головные боли, иногда состояния могут угрожать жизни.
Нарастают печеночные осложнения, развивается цирроз. У него 4 степени развития, это необратимый процесс, который приводит к печеночной недостаточности и к летальному исходу.
Ле чение гепатита С на ранней стадии
Зная, как развиваются стадии гепатита с и как проводится лечение, думающие люди предпочтут лечиться как можно раньше. Современные методики позволяют полностью победить вирус, лечение гепатита на ранних стадиях позволяет избавиться от вируса и не иметь проблем с печенью. Лечение этого заболевания заключается в уничтожении вируса, терапия антивирусными препаратами последнего поколения дает почти стопроцентный эффект при любом генотипе и любой вирусной нагрузке, даже при циррозе. Но если уже развился цирроз, вирус победить можно, но цирроз будет о себе давать знать, печень придется поддерживать всю жизнь.
Потому лучше начать терапию на начальной стадии гепатита с, лечение проводится амбулаторно, достаточно принимать одну или две таблетки в день в зависимости от выбранной комбинации.
Терапия интерферонами и рибавирином, которая предлагалась все предыдущие годы, сегодня уже не рекомендована Всемирной организацией здравоохранения. Интерфероны давали эффект лишь в 40 процентах случаев, имели массу серьезных побочных эффектов. Изобретение софосбувира и других средств, которые идут к нему в комбинации, ознаменовало прорыв в терапии гепатита С. Сегодня он стал излечимым заболеванием, причем за короткий период – 12 или 24 недели в зависимости от осложнений.
Вирус гепатита С также ассоциируется с раком печени. Например, в Японии, в 75% случаев у больных раком печени обнаруживают гепатит С. Как и при вирусе гепатита В, при вирусе гепатита С у пациентов, страдающих раком печени, раку предшествовал цирроз. В нескольких ретроспективно-перспективных исследованиях (исследование времени до и после заболевания) истории гепатита С, среднее время развития рака печени после заражения вирусом гепатита С составило около 28 лет. Время развития рака после появления цирроза печени у пациентов, страдающих гепатитом С, составило 8-10 лет. Некоторые перспективные исследования европейских ученых доказывают, что ежегодно заболеваемость раком печени у пациентов, страдающих гепатитом С и циррозом печени, составляет 1,4 – 2,5%.
Для пациентов, которые страдают вирусом гепатита С, факторы риска заболевания раком печени включают цирроз, пожилой возраст, мужской пол, повышенный уровень альфа-фетопротеинов (маркеров рака), употребление алкоголя, зараженность вирусом гепатита В. Некоторые ученые предполагали, что фактором риска может быть также вирус гепатита С генотипа 1b, однако, последние исследования не подтверждают данное утверждение.
Ученым до сих пор не до конца понятно, каким образом вирус гепатита С вызывает рак печени. В отличие от вируса гепатита В, генетический материал вируса гепатита С не вводится напрямую в генетический материал клеток печени. Однако, точно известно, что цирроз печени является серьезным фактором риска развития рака печени. Следовательно, ведутся споры относительно того, является ли вирус гепатита С, который вызывает цирроз, непрямой причиной появления рака печени.
Однако, у некоторых пациентов, страдающих гепатитом С и раком печени, цирроз не развивался вовсе. Таким образом, ученые предположили, что центральный протеин вируса гепатита С является причиной развития рака печени. Считается, что центральный протеин вируса гепатита С препятствует природному процессу отмирания клеток или функционированию гена (p53), который отвечает за подавление клеток опухоли. Результатом данных процессов является функционирование печени без природных ограничителей, что и вызывает рак.
Также в разделе: Симптомы гепатита С:
Уважаемые доктора! У меня такая проблема, у меня навязчивые негативные мысли. Жажда навредить. посмотреть ответ врача
Юрий. Вопрос #325546 — Сегодня, 13:12
Здравствуйте, помогите мне. Дело в том что у нас с моим партнером всегда незащищенный половой акт он. посмотреть ответ врача
Ирина. Вопрос #325545 — Сегодня, 13:00
Добрый день, скажите, пож. цефокситин и цефиксим это одинаковые действующие вещества против эшерихия. посмотреть ответ врача
источник