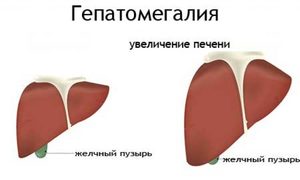
Гепатомегалия — увеличение печени в размерах. Эта патология встречается у взрослых людей и детей. У беременных женщин патология развивается в связи с физиологическими особенностями. Существует большое количество видов данного синдрома. Лечение проводится гастроэнтерологом с помощью медикаментов, диеты, операций и народных средств. Прогноз заболевания благоприятный при отсутствии гепатита и травм печени в этиологии гепатомегалии.
Гепатомегалия (увеличение размеров печени) возникает у детей и взрослых. Основной причиной развития синдрома являются сосудистые заболевания органа: при поражении воротной и печеночных вен на фоне тромбообразования или при поражении печеночной артерии.
Кроме того, гепатомегалия развивается на фоне таких патологий, как:
- инфекционно-вирусные заболевания;
- онкологические патологии;
- дегенеративные поражения печени;
- воздействие алкоголя и препаратов, а также биологически активных добавок;
- аутоиммунные и эндокринные болезни (сахарный диабет, эндокринопатия у беременных);
- травмы печени.
Гепатомегалия возникает из-за нарушения метаболизма (скопление большого количества железа в кишечнике, жиров в клетках печени — жировой гепатоз или накопление гликогена), неправильного питания, цирроза печени, гепатита, а также на фоне сбоя в работе сердца и кровеносной системы.
Гепатомегалия развивается в одной из долей печени, чаще всего в правой, т. к. она выполняет больше функций (60% работы всего органа). Левая увеличивается в основном из-за поражения поджелудочной железы.
Существует несколько видов гепатомегалии:
| Форма | Характеристика | |
| По степени увеличения органа (стадии развития) | Невыраженная | Увеличение печени на 1-2 см, клинические проявления отсутствуют. Постановка диагноза осуществляется с помощью УЗИ |
| Парциальная | Увеличение отдельных участков органа. Структура печени характеризуется неоднородностью. На фоне этой формы развиваются онкологические заболевания, кисты и гнойные образования | |
| Умеренная | Незначительное увеличение печени на фоне употребления алкоголя и неправильного рациона. Часто встречается у младенцев | |
| Выраженная | Чрезмерное увеличение печени (на 10 см). У пациента появляются жалобы. При отсутствии лечения орган может занять всю брюшную полость. Развивается патология из-за наличия злокачественной опухоли | |
| Диффузная | Увеличение печени на 12 см. Происходит формирование абсцессов (загноение). Лечение возможно только с помощью операции | |
| По этиологии (причине) | Нарушение кровообращения | |
| Расстройства обмена веществ | ||
| Первичные болезни печени | ||
| Инфильтративные процессы, гематологические заболевания и локальные поражения | ||
| Анатомо-морфологические особенности | Поражение паренхимы | Это клетки слизистой оболочки, которые обеспечивают нормальный отток желчи и оптимальный состав крови |
| Патология желчных протоков | Каналы для отвода желчи в двенадцатиперстную кишку из желчного пузыря и желчи | |
| Поражение соединительной ткани | ||
| Аномалии сосудистой сети | Встречаются артериальные и венозные сосудистые системы | |
При увеличении печени до значительных размеров отмечается чувство дискомфорта в правом подреберье и боли, которые усиливаются при движениях. Наблюдается зуд кожи, высыпания, тошнота и метеоризм (скопление большого количества газов) и неприятный запах изо рта. Нередко встречается пожелтение склер, слизистых оболочек и кожи.
Иногда возможна интоксикация организма. При циррозе печени у больных наблюдается появление землистого оттенка кожи и постоянные кровотечения. Если печень увеличивается значительно, то можно заметить ассиметричное увеличение живота и сдавление соседних органов. Возможно появление асцита (скопление жидкости в брюшной полости).
Если у пациента токсическая форма патологии, то увеличение печени — единственный признак. При травмах развивается внутрибрюшное кровотечение и геморрагический шок. Отмечается тахикардия (учащенное сердцебиение), артериальная гипотензия (понижение давление), пальпация органа болезненна.
Увеличение печени до диффузной стадии являются обратимыми и его можно вылечить. При нарушениях работы сердца клинические симптомы и жалобы отсутствуют. У пациентов встречаются и другие признаки синдрома:
- изжога;
- частая отрыжка;
- запоры и поносы.
Гепатомегалия приводит к развитию осложнений:
- почечная недостаточность;
- повышение риска внутренних кровотечений;
- перерастание в хроническую стадию.
источник
Заболевания поджелудочной затрагивают все функции пищеварительных органов, в том числе и печени. Наиболее часто в виде осложнений панкреатита (воспаление поджелудочной железы) на УЗИ выявляется гепатомегалия и диффузные изменения в печени. Давайте разберёмся, что это такое, и опасны ли эти состояния для здоровья человека.
Гепатомегалия – термин, означающий увеличение печени в размерах. В медицине измеряют 3 вертикальных размера по Курлову, которые в норме составляют 9 см, 8 см и 7 см соответственно. Метод УЗИ позволяет оценить толщину паренхимы, которая также не должна превышать 9 см.
При размерах 10 см и более говорят о гепатомегалии. Она встречается при следующих состояниях:
- Непосредственно заболевания печени (гепатиты, циррозы, холестаз).
- Сердечно-сосудистые заболевания (хроническая сердечная недостаточность, портальная гипертензия).
- Нарушения обмена веществ, в том числе наследственного генеза.
- Новообразования (кисты, раковая опухоль).
- Токсическое поражение.
- Болезни поджелудочной железы и билиарного тракта: хронический панкреатит, желчнокаменная болезнь.
При заболеваниях поджелудочной железы гепатомегалия развивается следующим образом: из-за нарушения оттока секрета происходит застой желчи и панкреатического сока в выводных протоках билиарного тракта. Это приводит к тому, что желчь застаивается и в мелких собирательных протоках печени, что способствует её быстрому увеличению. Возникшие обменные нарушения угнетают нормальное функционирование и кровоснабжение органа, что также способствует развитию гепатомегалии.
Важно! Сама гепатомегалия лечения не требует и опасности для здоровья не представляет. Это лишь симптом, который помогает врачу заподозрить патологию билиарного тракта. Гепатомегалия проходит самостоятельно при лечении основного заболевания, вызвавшего её.
Термин диффузные изменения в медицине означает распространённые изменения паренхимы органа или ткани, заключающиеся в её неоднородности по морфологии и различной плотности, выявляемые при ультразвуковом обследовании.
Диффузные изменения печени – патология не редкая. Она встречается практически при всех заболеваниях пищеварительного тракта. Причинами диффузных изменений могут быть:
- Хронические интоксикации, в том числе алкоголизм.
- Жировое перерождение паренхимы.
- Фиброз ткани.
- В норме – у людей преклонного возраста.
- При заболеваниях других органов желудочно-кишечного тракта, в то числе поджелудочной железы.
Патологии поджелудочной железы – одни из самых часто встречаемых заболеваний, с которыми сталкиваются врачи терапевты и гастроэнтерологи в своей практике. Из-за общности развития и близости расположения печени и поджелудочной железы, изменения в данных органах, как правило, сопряжены.
Важно! Диффузные изменения печени зачастую сопровождают хронический панкреатит, однако сами по себе они не несут опасности. Так же как и гепатомегалия, данные изменения помогают врачам провести диагностику и установить основной диагноз пациенту после ультразвукового обследования органов брюшной полости.
Печень выполняет важные функции в нашем организме, одна из них – детоксикация продуктов обмена. Так как воспаление поджелудочной железы сопровождается обменными нарушениями на системном уровне, то это негативно сказывается и на печени, в том числе. Ситуацию усугубляет их близкое расположение и общность выполняемых функций.
Диффузные изменения могут носить локализованный или генерализованный характер. При поражении всего органа прогноз для заболевания хуже. Однако из-за высокой регенеративной способности, при своевременно начатом лечении паренхима органа восстанавливается до своего прежнего состояния буквально в считанные недели.
Симптомы гепатомегалии и диффузных изменений не специфичны и встречаются и при других серьёзных патологиях. Однако раннее выявление признаков поражения печени способствует улучшению прогноза заболевания, снижению риска обострений и возникновения осложнений.
Признаки, свидетельствующие о поражении печени:
- Болевые ощущения ноющего характера в эпигастрии и правом подреберье. Тяжесть в животе, усиливающаяся после приёма пищи.
- Диспепсические расстройства: тошнота, отрыжка воздухом, жидкий стул.
- Желтушное окрашивание склер, кожи и видимых слизистых.
- Явления астении: быстрая утомляемость, усталость. Бессонница, раздражительность и плаксивость.
Симптомы на первых порах столь незначительны, что пациенты не обращают на них внимание. Сопутствующее поражение ткани печени выявляется случайным образом во время очередного ультразвукового обследования органов брюшной полости.
Диффузные изменения и гепатомегалию выявить не составит труда. Для этого пациенту проводят целый спектр лабораторных и инструментальных методов обследования:
- Общий анализ крови – обращает на себя внимание изменение количества эритроцитов, снижение гемоглобина. При более детальном исследовании у больного будет выявляться снижение сывороточного железа, что является основной причиной анемии.
- Биохимический анализ крови – незаменимый анализ, дающий полное представление о работе органа. Здесь смотрят на количество печёночных ферментов (АсАТ, АлАТ, ЛДГ, щелочная фосфатаза), на количество пигментов (непрямого, прямого и общего билирубина), на количество белка (общий белок, альбумины, глобулины), холестерин. При поражении печени будет наблюдаться тотальное снижение всех этих показателей.
- Ультразвуковое обследование органов брюшной полости – основной метод диагностики, применяемый во время скрининговых медицинских осмотров пациентов. Метод УЗИ позволяет определить не только гепатомегалию и диффузные изменения, но и оценить состояние протоковой системы, соседних органов (желчного пузыря и поджелудочной железы), определить степень их поражения.
- Рентгенологические методы, применяемые для уточнения диагноза и оценки распространённости заболевания. К ним относятся компьютерная томография и магниторезонансная томография. Эти методы уточняют ситуацию в органе, при невозможности оценить состояние заболевания ультразвуковым методом. Они в обязательном порядке проводятся перед операцией по поводу заболевания поджелудочной железы.
- По показаниям проводят биопсию под контролем УЗИ, иммунологические методы, функциональные методики исследования.
Пальпация печени и перкуссия её границ – стандартный метод обследования, проводимый врачами в любом стационаре. При этом будет пальпироваться увеличенный, выходящий из-под рёберной дуги, край печени. А перкуторные границы расширены вниз и влево.
Осмотром у такого пациента может выявляться расширение вен на передней брюшной стенке («голова медузы»), сосудистые звёздочки и телеангиоэктазии, утолщение и блёклость ногтевых пластин («часовые стёкла»), утолщение дистальных фаланг пальцев («барабанные палочки»). Кроме того, на нижних конечностях зачастую выявляются отёки или пастозность стоп и голеностопных суставов.
Если у больного наблюдаются все упомянутые симптомы и жалобы, врач выясняет, какие заболевания он имел раньше или имеет на сегодняшний день, и назначает лабораторные анализы для подтверждения диагноза и установления причины.
Важно! Панкреатит и желчнокаменная болезнь – наиболее частые причины диффузных изменений печени в сочетании с гепатомегалией. Поэтому диагностика как первую очередь должна быть направлена на выявление патологии в смежных органах: поджелудочной железе и желчном пузыре.
Если помимо панкреатита, во время обследования было обнаружено вторичное поражение печени в виде её диффузных изменений или гепатомегалии, не стоит паниковать. Прогноз в целом для жизни, трудоспособности и заболевания у таких пациентов благоприятный. Все изменения проходят самостоятельно при лечении основного заболевания, вызывавшего его.
Для улучшения течения и ускорения выздоровления врачи рекомендуют придерживаться низкокалорийной диеты и правильного питания.
- Исключите из рациона питания всё жирное, острое, сладкое. Также не рекомендуется маринованная, солёная, консервированная пища.
- Откажитесь полностью от курения и приёма спиртных напитков.
- Придерживайтесь лечения, которое выписал вам лечащий врач.
Для дополнительной защиты клеток печени разрешён приём гепатопротекторов (например, Эссенциале). Они препараты содержат в себе особые жирные кислоты, которые восстанавливают работу и функции гепатоцитов, препятствуя их токсическому поражению. Тем же эффектом обладают различные поливитаминные комплексы.
Для улучшения работы пищеварительного тракта и пищеварения допустим приём ферментных препаратов, замещающих недостаточную работу поджелудочной железы.
источник
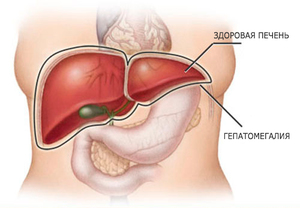
Множество заболеваний сопровождается увеличением размеров и массы печени. Гепатомегалия (дословно «большая печень») — является составной частью разной патологии, поскольку орган участвует во всех биохимических процессах организма.
Гепатомегалия печени — не болезнь, а симптом первичного или вторичного поражения. Он выявляется по определенным объективным признакам. Поэтому тех, кто интересуется, что означает этот диагноз, сразу предупреждаем: не стоит искать его в классификации болезней как отдельную нозологию, он учитывается в разделе «Симптомы и синдромы».
Мы уже настолько привыкли к наиболее объективной оценке размеров печени по результатам УЗИ или компьютерной томографии, что забываем, первым признаки гепатомегалии определяет лечащий врач старинными способами пальпации и перкуссии.
В норме при осмотре взрослого человека перкуторно поперечник органа по правой срединно-ключичной линии не должен превышать 12 см. Нижний край правой доли можно пропальпировать у неполных людей, он мягкий, скользит по подушечкам пальцев врача.
По отношению к правой реберной дуге допускается выступ на 1–2 см. Это типично для людей астенического телосложения. Левая доля печени не пальпируется. Она находится в верхней части эпигастрия за желудком. Если в этой зоне удается определить плотное образование, то можно заподозрить гепатомегалию.
Чтобы быть уверенным в увеличении печени, врачу необходимо исключить опущение органа при хроническом бронхите, выраженном пневмосклерозе. За правую долю печени может быть принято неясное уплотнение при опухоли почки, кишечника, увеличении желчного пузыря.
Причины гепатомегалии весьма разнообразны. Они связаны как с заболеваниями самой печени, так и с другой патологией. Наиболее часто увеличение органа вызывают следующие болезни печени:
- вирусные и невирусные гепатиты;
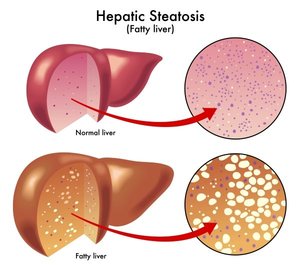
- гепатозы (жировой гепатоз — распространенная патология у полных людей), алкогольная и неалкогольная жировая дистрофия;
- опухоли (аденома, гемангиома, карцинома, метастазы рака из других органов, очаговая гиперплазия);
- образовавшиеся кисты;
- амилоидоз;
- ферментопатии печени (при дефиците лизосомной липазы гепатомегалия появляется в 87% случаев);
- болезнь Гоше, вызвавшая накопление жиров;
- цирроз при необратимых фиброзных нарушениях с некрозом гепатоцитов;
- тромбоз печеночных вен, закупорка желчных протоков при воспалении пузыря.
Гепатомегалию вызывают хронические инфекции и интоксикации. Печень обеспечивает обезвреживание токсических веществ, ядов, некоторые возбудители «поселяются» непосредственно внутри органа: при малярии, эхинококкозе, гранулематозный гепатит развивается при туберкулезе, саркоидозе, поражении цитомегаловирусом, мононуклеозе, септическом перикардите.
Поскольку печень страдает от патологии, связанной с нарушением метаболизма, гепатомегалию обнаруживают при гемохроматозе (отложение железа в клетках), болезни Вильсона-Коновалова (частицы меди находятся в гепатоцитах).
Декомпенсация сердечной деятельности, вызванная недостаточностью по правожелудочковому типу, способствует переполнению и повышению давления в нижней полой вене и ее бассейне. Застойный вид гепатомегалии наблюдается:
- при последствиях острого инфаркта миокарда;
- миокардиодистрофии;
- кардиомиопатиях;
- пороках сердца.
Наиболее выражена гепатомегалия при злокачественных опухолях лимфатической системы (лейкемиях, лейкозах). При этом в печени образуются очаги дополнительного внекостномозгового кроветворения или ткань пропитывается лимфобластными клетками. Печень достигает громадных размеров, занимает большую часть брюшной полости, ее масса доходит до 20 кг.
При осмотре врач выявляет признаки гепатомегалии и трактует их в пользу того или иного диагноза. Например,
- «каменистая» консистенция края печени, бугристость поверхности указывают на вероятность цирроза или опухоли (новые клетки разрастаются быстрее, поэтому формируются бугры);
- болезненность при пальпации более характерна для гепатитов (воспаления), умеренная чувствительность края наблюдается при стеатозе;
- быстрое увеличение органа типично для развития декомпенсации сердца, при этом происходит растягивание капсулы, что сопровождается болями;
- выраженными болями отличается течение абсцесса печени, эхинококковой кисты.
При значительном увеличении печени пациент испытывает следующие симптомы гепатомегалии:
- тяжесть, распирающие боли постоянные под ребрами справа или в эпигастрии с иррадиацией в бок, правую сторону живота, усиливаются при движениях;
- увеличение объема живота за счет скопления жидкости в брюшной полости (асцит);
- зудящие высыпания на коже;
- пожелтение склер и кожных покровов;
- тошнота, изжога;
- нарушение стула (чередование поноса и запора);
- мелкие ангиомы на коже лица, груди, живота в виде «паучков» или сосудистых «звездочек».
Особая симптоматика зависит от причины гепатомегалии. При гепатитах у пациента печень увеличивается равномерно, появляется уплотнение, что чувствуется по нижнему краю. Пальпация болезненна. Имеется желтушность кожи, признаки общей интоксикации и воспалительного процесса (повышение температуры, слабость, головные боли, головокружение).
Лечение гепатомегалии, вызванной вирусными гепатитами нуждается в противовирусных средствах, иммуностимуляторах. При хорошей эффективности печень возвращается к нормальным размерам. Цирроз отличается от гепатитов механизмом разрушения печеночной ткани. Из-за диффузных изменений печени с участками некроза, происходит замена работающих гепатоцитов на рубцовую ткань.
Нарушенные функции сопровождаются склонностью к кровотечениям, кожа принимает землистый оттенок, в связи с портальной гипертензией растет асцит. Вокруг пупка появляется расширенное венозное кольцо с отходящими сосудами в виде «головы медузы».
При метаболических нарушениях, характерных для болезней обмена, ферментопатий одновременно с гепатомегалией обнаруживают:
- поражение почек и селезенки (гликогеноз);
- отложение меди и окрашенное кольцо вокруг радужной оболочки глаза, тремор рук (болезнь Вильсона-Коновалова);
- желто-коричневые пятна на теле и ксантелазмы на веках, связь клинических проявлений с периодом голодания (пигментный гепатоз при синдроме Жильбера);
- кашель с кровохарканьем (гемохроматоз).
У пациента на первое место выходят признаки заболевания сердца: одышка, отеки на ногах, асцит, сердцебиения и аритмия, боли по типу стенокардии, синюшность стоп, кистей рук, губ, у детей — носогубного треугольника.
Печень состоит из двух долей, каждая имеет свою иннервацию, кровоснабжение, пути желчевыведения (центральную артерию, вену, желчный проток). Изолированная гепатомегалия правой доли печени наблюдается чаще, чем левой. Функционально правая доля нагружена больше, выполняет 60% работы органа, поэтому на ней в первую очередь сказываются любые нарушения.
При неравномерном увеличении органа говорят о парциальной гепатомегалии. Нижний край печени редко изменяется, поэтому для выявления необходимо УЗИ. Характерным эхопризнаком служит изменение однородности структуры тканей. Обычно обнаруживается при опухолях, кистах, абсцессе.
Увеличение селезенки (спленомегалия) может сопутствовать гепатомегалии. Замечено, что эти два признака патологии поддерживают друг друга. Одновременное увеличение выражается в гепатолиенальном синдроме. Он более типичен для детей, поскольку усугубляется особенностями анатомии и физиологии растущего организма.
Провоцируется наследственными заболеваниями, инфекциями, врожденными аномалиями. Синдром наблюдается:
- при сосудистых заболеваний артерий и вен печени, селезенки (васкулит, тромбоз);
- хронической очаговой и диффузной патологии печени;
- гемохроматозе;
- амилоидозе печени;
- болезни Гоше;
- гепатоцеребральной дистрофии.
Хронические паразитарные и инфекционные заболевания всегда, кроме печени, поражают селезенку (туберкулез кишечника, альвеококкоз, малярия, инфекционный мононуклеоз). Оба органа значительно увеличиваются при патологии лимфоидной ткани и крови (лейкозах, лимфогранулематозе, гемолитической анемии). Заболевания сердца реже способствуют росту селезенки.
После проведения УЗИ врач-специалист дает заключение, используя принятые термины. Гепатомегалия считается «невыраженной», если размеры органа превышают нормальные на 1–2 см. Обычно выявляется случайно, поскольку никакой симптоматики она не вызывает (редко при целевом расспросе упоминается небольшая слабость, изжога, запах изо рта, понос или запор).
Имеет значение для раннего назначения лечения, предупреждения дальнейшего прогрессирования. Термин «умеренная гепатомегалия» употребляется, если, кроме увеличения размеров, есть небольшие диффузные изменения. Они возникают при алкоголизме, несбалансированном питании.
«Выраженной» называют гепатомегалию, если размеры печени оцениваются как огромные, видна явная патология, нарушаются функции соседних органов. Структура ткани изменена за счет более плотных очагов.
Иногда изменения носят обратимый характер. Наблюдается при заболеваниях крови, опухолях. Быстрая отрицательная динамика роста печени возможна при жировом гепатозе, сердечно-сосудистых заболеваниях.
Врачи отмечают, что проблемы с печенью при беременности возникают в третьем триместре. Увеличенная матка смещает печень вверх вправо. Движения диафрагмы ограничиваются, это затрудняет выведение желчи, переполняет печень кровью.
На функционирование печени оказывают влияние гормоны, что проявляется желтоватыми пятнами на лице женщины, «звездочками» на коже. В крови беременной обнаруживают повышение жирных кислот, холестерина, триглицеридов.
Патологическая гепатомегалия может быть вызвана:
- токсикозом при длительной рвоте, наблюдается у 2% беременных на сроке от четвертой до десятой недели, прекращается к двадцатой неделе, из-за рвоты может наступить обезвоживание, электролитные нарушения, снижается вес женщины;
- внутрипеченочным застоем желчи, обнаруживают у каждой пятой беременной, причина связана с наследственной предрасположенностью.
Гепатомегалия у плода проявляется увеличенным животом, что выявляется на УЗИ при беременности. Уже на этом этапе врачи стараются определить причину, от нее зависит течение беременности, здоровье будущего малыша.
Наиболее частыми считаются:
- внутриутробное инфицирование вирусами и бактериями (токсоплазма, цитомегаловирус, Коксаки, возбудители ветряной оспы, краснухи, сифилиса, ВИЧ), в увеличенной печени плода выявляются мелкие гиперэхогенные включения;
- резус-конфликт, когда у матери кровь Rh-отрицательна, а плод принимает резус отца;
- различные опухолевидные образования (у плода выявляют гемангиому, гепатобластому, аденому);
- повышенный гемолиз эритроцитов;
- порок развития сердца с недостаточностью;
- генетические проявления нарушенного метаболизма;
- врожденные аномалии.
Изолированно гепатомегалия плода развивается редко, чаще она сопровождается увеличением селезенки и другими пороками. Наиболее удачный для выявления период — II–III триместры. Путем полного обследования необходимо исключить синдром Дауна.
У новорожденных и грудничков до года небольшое увеличение печени считается нормой. Если при пальпации нижний край выступает из подреберья более, чем на 2 см, состояние относится к патологии и нуждается в выяснении причины.
Из патологических причин чаще обнаруживают:
- инфекционные заболевания, любые вирусные инфекции;
- пороки сердца с правожелудочковой недостаточностью — обращают внимание на тяжелое дыхание малыша, синюшность лица и конечностей, тахикардию;
- заболевания дыхательной системы — у ребенка выраженная одышка, хрипы в легких;
- кисты желчного протока с закупоркой желчевыносящих путей, воспаление — сопровождается высокой температурой, болезненностью при пальпации в подреберье справа;
- синдром Дебре, болезнь Гирке — скопление гликогена в печеночной ткани способствует раннему развитию жирового гепатоза, сопровождается судорогами, в крови повышено содержание молочной кислоты, с мочой выделяется ацетоуксусная кислота;
- нарушенный метаболизм липидов — выражается постоянным поносом, рвотой, желтыми пятнами на коже;
- синдром Мориака — осложняет течение сахарного диабета, в печени ребенка накапливается жир;
- опухоли (гепатобластома, гемангиома) доброкачественные и злокачественные встречаются редко.
У маленького ребенка при гепатомегалии появляются все классические симптомы. Переносятся они тяжело. При увеличении живота не зарастает пупочное кольцо, образуются грыжевые ворота, через которые выбухают пупок и петли кишечника. Упорно держится желтуха.
ВИЧ-инфицированные новорожденные порой отличаются от здоровых детей только гепатомегалией. С раннего возраста возникают частые вирусные инфекции дыхательных путей, паротит, дерматиты, увеличиваются лимфоузлы, грибками поражается полость рта. Любая инфекция может привести к сепсису, менингиту, анемии.
Эхинококкозом болеют дети старшего возраста. Главная причина — контакт с собаками. В 5–7 лет наблюдается умеренное увеличение печени, что считается физиологическим явлением и не требует вмешательства.
В старших группах причиной могут быть гепатиты (вирусные, токсические, лекарственные), осложнения после врожденного инфицирования вирусами герпеса, краснухи, паразитарные заболевания, нарушение оттока желчи, билиарный цирроз.
Могут быть метаболические изменения при сахарном диабете, болезни Вильсона-Коновалова, порфирии, повреждение печени, вызванное гемолизом, лимфомой, лейкозом, опухоли типа гемангиомы, карциномы с метастазами.
Приведенные выше причины увеличения размеров печени указывают на сложность поиска основного заболевания, важность дифференциальной диагностики. Это означает, что, кроме выявления гепатомегалии, используются все возможные виды исследования: анализы крови и мочи, общие, на билирубин, сахар, белок, проверка функций печени по биохимическим тестам на основные ферменты.
Назначают контроль за системой свертывания крови, иммуноферментный анализ при вирусных и бактериальных инфекциях. Врач устанавливает предположительный рост органа методами перкуссии и пальпации.
Значительно более точными и объективными являются аппаратные способы: ультразвуковое исследование, компьютерная и магниторезонансная томография, менее информативна рентгенография, сканнирование с предварительным введение гепатотропных радиоактивных веществ дает полную картину поражения клеток, можно вычислить долю оставшейся неповрежденной ткани.
Современное оборудование позволяет выявить не только изменение размеров, но и точно контрастировать границы, структуру ткани, характер изменений (очаговый, диффузный). Окончательно о морфологических изменениях можно судить по исследованию биопсии.
УЗИ позволяет сравнивать структуру печени во всех зонах, выявлять более плотные очаги, размер долей. Эхоскопическое наблюдение можно представить, как визуальное исследование на экране без записи. Оно более важно при наблюдении за сокращающимся органом (сердце). Печень исследуют, используя эхографические критерии, распечатывают снимки в разной проекции.
В лечении гепатомегалии очень важно знать, что вызвана ли она патологией печени или спровоцирована сопутствующими заболеваниями. Это определяет прогноз и результативность терапии. При воспалительных процессах есть возможность с помощью сильных средств вернуть орган в здоровое состояние.
Как лечить гепатомегалию в конкретном случае решает врач после полноценного обследования и выяснения причины. Схема терапии зависит от первичного заболевания. Это могут быть:
- антибактериальные, противовирусные средства, кортикостероиды при воспалении печени;
- сердечные гликозиды и коронаролитики при кардиальной патологии;
- цитостатики и лучевая терапия при лейкозах, опухолях;
- гепатопротекторы;
- витамины;
- желчегонные средства.
Обязательно пациенту назначают диету согласно столу №5. Из рациона исключают все продукты, действующие раздражающе на печень: животные жиры, легкие углеводы. При сердечной декомпенсации резко ограничивают соль. Запрещается есть жареные и копченые мясные, рыбные изделия, консервы, сладости.
Все готовят только в вареном виде или на пару, можно запекать в духовке. Пациентам рекомендуют достаточное количество белка и витаминов из молочных изделий, фруктов, овощей.
Выявление даже незначительной гепатомегалии должно насторожить человека и вынудить выяснить причину. Лечение печени зависит от степени поражения, основной патологии. Диету придется соблюдать практически всю жизнь.
источник
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы есть форма для доната. Спасибо за внимание!
При развитии гепатомегалии наблюдаются диффузные изменения печени и поджелудочной железы.
Симптомы бывают ярко-выраженные или смазанные. Диагностировать болезнь может только врач, который и назначает необходимое комплексное лечение.
Гепатомегалия Всемирной Организацией Здравоохранения внесена в нормативный документ МКБ 10. Болезнь приписана к группе R 16.
Причины гепатомегалии самые разнообразные. При обследовании выявляют увеличение печени и диффузные изменения паренхимы.
Спровоцировать такие диффузные изменения могут следующие факторы:
- гепатит;
- цирроз;
- сбой в обмене веществ;
- вирусные и инфекционные болезни;
- функциональные нарушения в сердечно-сосудистой системе;
- паразиты;
- жировой гепатоз;
- алкоголизм и наркомания;
- злоупотребление некоторыми видами лекарственных препаратов;
- болезни почек;
- болезни поджелудочной железы;
- лейкемия;
- фиброз;
- злокачественные образования;
- перикардит;
- закупорка в желчных протоках;
- амилоидоз;
- генетические патологии;
- спленомегалия;
- кисты.
Болезнь наблюдается у взрослых людей и даже у новорожденных детей. При гепатомегалии печень бугристая, так как происходит разрастание фиброзной ткани. Она перестает правильно функционировать и по мере развития патологии увеличивается в размере.
Симптомы гепатомегалии связаны с причинами, которые вызвали это заболевание.
Главный признак — возможность легко ощутить при пальпации ее увеличение.
Во время проведения осмотра больной жалуется на болезненные ощущения.
Гепатомегалия также имеет такие признаки:
- отечность;
- увеличение почек;
- тошноту или рвоту;
- искажение вкуса;
- отвращение к некоторым продуктам питания;
- изжогу;
- желтушность кожи;
- повышенную утомляемость;
- запах из полости рта;
- зуд;
- дискомфорт в животе;
- диарею или запор;
- появление пигментных пятен на лице.
Болезнь подразделяется на виды с характерными для каждого особенностями:
- Невыраженная гепатомегалия выражается в незначительном увеличении в размерах печени. Болезнь диагностируют у маленьких детей. Если у ребенка нет негативной симптоматики и самочувствие не вызывает у него дискомфорта, врач не назначает лечение. Чаще всего этот вид гепатомегалии со временем проходит самостоятельно. Если же со временем будет наблюдаться увеличение органа, врач подбирает комплексную терапию.
- Выраженная гепатомегалия диагностируется, если орган увеличился до 5 см и более. Из-за этого происходит увеличение объема брюшной полости, что можно наблюдать при визуальном осмотре. По мере развития болезни у человека появляется лейкоз или гемобластоз.
- Умеренно выраженный вид характеризуется незначительным увеличением размера, который превышает норму до 2-5 см. При этом у больного редко наблюдается негативная симптоматика. Если соблюдать диету и не употреблять алкоголь, орган может самостоятельно восстановиться и со временем принять нормальные размеры. Если умеренно увеличена печень, назначение лекарственной терапии назначается только, когда со временем начинают появляться негативные симптомы.
Гепатомегалия за счет левой доли встречается редко. Увеличение органа могут спровоцировать инфекции или проблемы с сердцем, селезенкой, почками. Из-за расположения левой доли вблизи от поджелудочной железы, развитие болезни может начаться из-за панкреатита или из-за диффузных изменений.
Эта форма заболевания диагностируется часто. Увеличение происходит из-за генетических особенностей. Воспалительные болезни, токсины, злоупотребление некоторыми видами продуктов могут спровоцировать гепатомегалию. Гепатомегалия правой доли негативно отражается на всем организме, так как она на 60% выполняет все необходимые функции печени.
При данной форме орган увеличивает от 12 см и выше. Диффузные изменения затрагивают любую часть. Это повреждает нервные окончания, негативно отразжается на кровообращении и желчевыведении. Изменения возникают из-за инфекционных процессов. Для этой формы характерна следующая негативная симптоматика:
- усиленное сердцебиение;
- ощущаются ноющие боли;
- боль иррадиирует в руку или лопатку;
- если болезнь спровоцировал алкоголизм, наблюдается увеличение в размерах селезенки;
- появляется сильный озноб.
Медикаментозное лечение при такой форме не помогает. Больным назначают хирургическую операцию.
Увеличение органа происходит неравномерно. Одна из долей может быть больше, а другая меньше. Могут наблюдаться неровности по нижнему краю печени. Во время пальпации чувствуется бугристость и неровность поверхности.
Болезни могут возникнуть одновременно. И если гепатомегалия характеризуется увеличение размера печени, то спленомегалия — увеличением размера селезенки. Эту форму болезни вызывают:
- болезнь Гоше;
- нарушение кровообращения вен этих органов;
- паразиты и инфекции;
- болезни желчного пузыря;
- порок сердца;
- перикардит;
- туберкулез;
- малярия.
Заболевание, развившееся на фоне жирового гепатоза появляется, когда начинается перерождение здоровых клеток в жировые. Провоцируют болезнь алкоголизм, частый прием лекарств, регулярная диета или частое голодание, злоупотребление пробиотиками и жирной пищей. Жиры не перерабатываются, а накапливаются в клетках, что и провоцирует развитие гепатомегалии из-за жирового гепатоза.
У плода болезнь связана с сильным увеличением органа. Задача врача при диагностике — выявить фактор, спровоцировавший болезнь. Чаще всего это связано:
- с внутриутробной инфекцией;
- из-за сбоя метаболизма;
- если женщина переболела сифилисом.
Гепатомегалия у новорожденных слабо выражена.
Увеличение составляет максимум 2 см. Вызвать заболевание может очень много факторов:
- неправильное питание;
- вакцинация;
- аутоиммунные болезни;
- инфекции;
- злокачественные образования;
- закупорка или протоков;
- синдром Дебре;
- болезнь Гирке;
- синдром Мориака;
- эхинококкоз;
- синдром Ворингера.
Определить гепатомегалию можно по следующим симптомам:
- рвота или тошнота;
- желтушность кожи;
- появление пигментных пятен;
- набухание пупка;
- диарея;
- анемия;
- вялость.
Все симптомы характерны и для детей более старшего возраста.
У женщин во время вынашивания ребенка диагностируется болезнь довольно часто. Из-за увеличения при беременности матки происходит смещение печени вверх. Она наполняется кровью, происходит ее увеличение в объеме. Оказывая давление на диафрагму, она затрудняет выведение желчи.
Гепатомегалия появляется если:
- орган поражается из-за длительного токсикоза;
- есть внутрипеченочный холестаз;
- если произошло резкое смещение.
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
источник
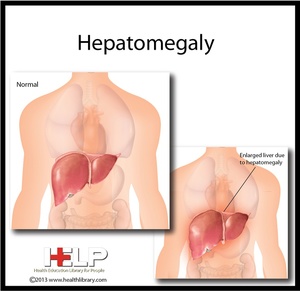
Неприятный диагноз — диффузные изменения печени и поджелудочной железы (гепатомегалия), с которым по результатам проведения УЗИ люди сталкиваются достаточно часто. Что он означает? Это гипертрофия (увеличение) размеров клеток и органов целиком, возникающая вследствие воспалительного процесса. В результате — замена функциональных тканей на соединительные и нарушение работы органов.
Гепатомегалию специалисты относят не к отдельному виду заболевания, а к синдрому, свидетельствующему о неудовлетворительном состоянии печени и поджелудочной железы и необходимости проведения их срочного лечения.
Для диагностики возникающих изменений проводят рентгенографию органов, лабораторные анализы мочи и крови, КТ или биопсию.
При диффузных изменениях печени, клетки-гепатоциты разрушаются и заменяются на нефункциональную соединительную ткань, которая со временем может разрастаться.
Основные причины – негативное влияние факторов окружающей среды:
- Отравление ядовитыми веществами или токсинами;
- Прием медикаментов;
- Чрезмерное употребление алкоголя и курение.
Также вызывать диффузные изменения в печени могут некоторые ее заболевания:
- Воспалительные процессы – цирроз, гепатиты, холангит;
- Поражение паразитами и глистами – лямблиоз, описторхоз.
Среди болезней других органов в образовании диффузных изменений значение играют следующие:
- Инфекционные заболевания – тяжелые формы кишечных болезней, включая иерсиниоз, малярия, мононуклеоз;
- ВИЧ;
- Аутоиммунные болезни – красная волчанка;
- Доброкачественные опухоли в печени — гемангиома, аденома;
- Рак — злокачественные новообразования с метастазами в печень;
- Непроходимость протоков для желчи и печеночных вен;
- Лейкемия;
- Амилоидоз — накопление в печени аномального белка;
- Жировая дистрофия;
- Возрастные изменения (старше 50 лет).
К причинам диффузных изменений в поджелудочной железе относятся эндокринные, воспалительные или обменные болезни:
- Панкреатит;
- Сахарный диабет;
- Муковисцидоз.
Иногда изменения тканей обнаруживают в случае нарушения функционирования печени, желчевыводящих путей, при застоях крови в органе.
Симптоматика диффузных изменений значительно зависит от причины нарушений.
На начальной стадии (при умеренной гепатомегалии) увеличение органов в размерах проходит бессимптомно. При выраженном увеличении размеров пациент может ощущать.
Обнаруживать проявления диффузных изменений очень важно. Часто отсутствие симптомов приводит к отсрочке проведения лечебных процедур и осложнениям заболевания.
Согласно медицинской практике в печени диффузные изменения выявляют при ряде заболеваний:
- Хроническая сердечная недостаточность:
- Цирроз:
- Тяжелая интоксикация:
- Гепатит:
- Гликогеноз:
- Гемохроматоз.
В поджелудочной железе диффузные изменения выявляются при болезнях:
- Липоматоз:
- Хронический или острый панкреатит:
- Фиброз;
- Сахарный диабет.
Терапия гепатомегалии основана на лечении заболевания, которое стало первопричиной развития диффузных в поджелудочной железе и печени изменений.
При лечении заболеваний печени наиболее часто применяются следующие медикаменты:
- Гепатопротекторы – средства для уменьшения жирового слоя и восстановления поврежденных клеток-гепатоцитов печени;
- Диуретики — мочегонные препараты, позволяющее эффективно снижать содержание жидкости в органах и тканях организма:

Гептрал — стимулирует детоксикацию, регенерацию гепатоцитов, имеет антиоксидантные свойства. Его доза в день — 800 — 1600 мг.
Гепа-Мерц позволяет более эффективно осуществлять детоксикацию. 1 пакет средства растворяют в стакане жидкости, принимают внутрь после еды 2–3-кратно в сутки.
Для снижения нагрузки на поджелудочную железу допускается прием искусственных пищеварительных ферментов.
В некоторых случаях в зависимости от основного заболевания — первопричины диффузных изменений органов используют препараты следующих групп:
- Противорвотные;
- Спазмолитики;
- Обезболивающие;
- Антибиотики.
Хирургическое лечение назначают при отсутствии эффективности терапевтических мероприятий или при наиболее тяжелых случаях:
- Портальная гипертензия;
- Кисты;
- Опухоли;
- Метастазы.
К наиболее сложным операциям относят пересадку печени.
Для профилактики и ослабления симптомов диффузных изменений нередко применяют народные средства.
- Смешать по столовой ложке меда с лимоном в стакане теплой воды и употреблять вечером перед сном и утром после пробуждения;
- Половину свеклы нарезают половину овоща, смешивают с оливковым маслом и кушают на завтрак и в течение дня;
- Смешать по половине стакана сока томатов и рассола квашеной капусты и выпивать по 1 разу в день;
- Между приемами еды съедать не меньше 14 можжевеловых ягод каждый день. Начать следует с 2 ягод, ежедневно увеличивая их количество.
Отсутствие своевременного и правильного лечения может приводить к различным осложнениям.
Сдавливание печенью соседних органов (кишечника, сердца, легких) может негативно повлиять на их функционирование. В печени могут возникнуть:
- Печеночная недостаточность;
- Нарушение функционирования печени.
В помощь к основному терапевтическому лечению необходимо соблюдение диеты, которая позволит снизить нагрузку на печень и поджелудочную железу и способствовать восстановлению органов.

- Полностью отказаться от курения;
- Воздержаться от приема алкоголя;
- Исключение из рациона жирных продуктов, пряностей, консервов.
Диффузные изменения печени или поджелудочной железы у детей наблюдаются очень редко.
Обнаруживаемые же изменения и увеличение печени связаны с тем, что у детей данный орган выполняет функцию кроветворения. Такое состояние не требует проведения лечения и пропадает с возрастом, как правило, к 7 годам.
Также нежелательные процессы встречаются в ряде случаев:
источник
Медики характеризуют данное заболевание термином гипертрофии, что означает увеличение размеров клеток и органов целиком, что зачастую вызвано последствиями от протекающих в организме воспалительных процессов. Результатом такого умеренного диффузного изменения печени становится замена функциональных тканей соединительными, а также нарушениями функционала как этого органа, так и щитовидной железы.
Такую аномалию, как гепатомегалия, диффузные изменения печени и поджелудочной железы, медицинские специалисты определяют как синдром, а не отдельный вид заболевания. Пр этом его проявления свидетельствуют о неудовлетворительном состоянии указанных ранее органов, что приводит к необходимости в проведении своевременной консервативной терапии.
В качестве средств диагностики проявляющихся видоизменений при диффузном изменениии паренхимы печени и поджелудочной железы специалисты используют такой прием, как рентгенография органов, при этом дополнительно проводят лабораторные анализы мочи и крови в комбинации с КТ или биопсией.
К основным причинам развития диффузного изменения печени относят факторы окружающей среды, негативно влияющие на организм человека, а именно:
- Ядовитые вещества или токсины, имеющиеся в окружающей среде;
- Вредные медикаментозные компоненты, имеющиеся в некоторых препаратах;
- вредные вещества, попадающие в организм больного из-за курения и чрезмерного употребления алкогольных напитков.
- Заболевания печени наподобие цироза, гепатита, холангита и прочие, сопровождающиеся воспалительными процессами;
- Недуги, связанные с наличием в организме больного паразитов или глистов, наподобие лямблиоза и описторхоза.
- Заболевания соседних органов, которые могут привезти к развитию увеличения клеток тканей печени и поджелудочной железы
К болезням других органов, которые могут спровоцировать образование диффузных изменений относят такие:
- Кишечные и прочие инфекционные заболевания, протекающие в тяжёлой форме, наподобие иерсинеоза, малярии, мононуклеоза;
- ВИЧ-инфекции;
- Болезни, относящиеся к аутоиммунным, наподобие красной волчанки;
- Образование в пораженных органах доброкачественных опухолей, на примере гемангиомы и аденомы;
- Раковые заболевания, сопровождающиеся образованиями злокачественных опухолей и метастаз в пораженных органах;
- Наличие непроходимости протоков для желчи и печеночных вен;
- Такое заболевание, как лейкемия;
- При накоплении в печени чрезмерного аномального количества белка называемого амилоидозом;
- Развитие у больного жировой дистрофии.
При этом к людям с эхопризнаками относят больных старшей возрастной категории ( более 50 лет).
Специалисты определяют возможные возбудители развития диффузных увлечений поджелудочной железы среди заболеваний касающихся эндокринных, воспалительных или обменных нарушений функционала, а именно:
- Нарушения вследствие развития панкреатита;
- последствия сахарного диабета;
- проявления муковисцидоза.
Сюда же медики часто относят нарушения функционирования самих органов (печень, желчевыводящие пути), при наличии застоев крови в пораженных областях.
При изучении начальной стадии заболевания (умеренные диффузные увеличения) признаки диффузных изменений паренхимы печени в основном можно охарактеризовать отсутствием соответствующих сисмтомов. Хотя, при развитии увеличения органов в размерах в выраженной форме у пациента наблюдаются определенные симптомы.
К признакам увеличения тканей печени или поджелудочной железы относят такие:
- проявления желтушности кожных покровов; Болевые ощущения, возникающие при пальпации пораженных органов;
- неприятные ощущения в области печени;
- могут наблюдаться высыпания;
- больные достаточно часто страдают от изжоги и/или тошноты;
Как и в любом другом заболевании таких важных органов, как печень и поджелудочная железа, их увеличение важно диагностировать как можно раньше, для назначения более эффективной своевременной терапии. Хотя определить признаки паренхима достаточно сложно, ведь симптоматика на начальных стадиях увеличения достаточно незначительна. При этом при своевременном обнаружении недуга лечение диффузных изменений печени будет более действенным и быстрым.
- Последствия хронической сердечной недостаточности;
- Начальные стадии развития цирроза;
- Последствия тяжелой интоксикации;
- Развитие гепатита, гликогеноза, гемохроматоза.
Если рассматривать изменения структуры паренхимы поджелудочной железы, можно отметить следующие недуги:
- Проявления липоматоза:
- Развитие хронического или острого панкреатита;
- Проявления фиброза;
- Сахарный диабет.
Методы консервативной терапии при диффузном изменении паренхимы печени и поджелудочной направлены на лечение недуга, которое стало причиной диффузного изменения в области печени или поджелудочной железы.
Классическая терапия при лечении диффузного изменения структуры печени, включает в себя использование следующих препаратов, предписаных лечащим специалистом:
- Препараты гепатопротекторного вида, прием которых обеспечивает уменьшение жирового слоя и восстановление видоизмененных клеток-гепатоцитов пораженных органов;
- Средства в виде диуретиков — относящихся к мочегонным препаратам, применением которых обеспечивают эффективное снижение содержания жидкости в органах и тканях.
- Помимо вышеуказанных медикаментов для лечения гепатомегалии, лечащие специалисты часто приписывают искусственные пищеварительные ферменты, прием которых обеспечивает снижение нагрузки на пораженные органы.
Препараты, направленные на устранение симптомов заболевания спровоцировавшего гепатомегалию
Для более эффективного лечения, медики рекомендуют использовать препараты, направленные на устранение недуга, ставшего причиной развития гепатомегалии. К таким медицинским средствам относят прием:
- Противорвотных препаратов;
- Спазмолитиков;
- Обезболивающих средств;
- Антибиотиков.
При малой эффективности лечения путем применения консервативных методов терапии, лечащий врач может назначить методы хирургического вмешательства:
- Портальную гипертензию;
- удаление кисты ил выделение опухолей; ;
- Устранение метастаз.
При тяжелых формах заболевания может проводиться операция по пересадке печени.
источник
