Кровоснабжение печени организовано через артерии, отводящие и приводящие вены. При доплерографии печеночную артерию, печеночные и воротные вены можно отличить по неповторимой форме спектра (подробнее смотри Доплер сосудов начинающим).
В печеночной артерии и воротной вене гепатопетальный кровоток (К печени). Печеночная артерия несет 20-30% объема крови, а воротная вена — 70-80%. После приема пищи кровоток в воротной вене нарастает, а артериальная фракция сокращается. При портальной гипертензии растет сопротивление в системе воротной вены, тогда печеночная артерия компенсаторно увеличивается.
Печеночная артерия и воротная вена идут совместно. При ЦДК в норме два сосуда всегда одного цвета . Диаметр печеночной артерии в воротах печени 4-6 мм. Форма спектра отражает изменения давления в левом желудочке: быстрое систолическое ускорение сменяет гепатопетальный поток на протяжении всего сердечного цикла, диастолическая скорость высокая, сопротивление низкое. В печеночной артерии у взрослого PSV 45-70 см/сек, EDV 10-15 см/сек, RI 0,55-0,8. RI в воротах печени выше, чем в последующих сегментах. RI увеличивается после еды, а также с возрастом.
Нажимайте на картинки, чтобы увеличить.
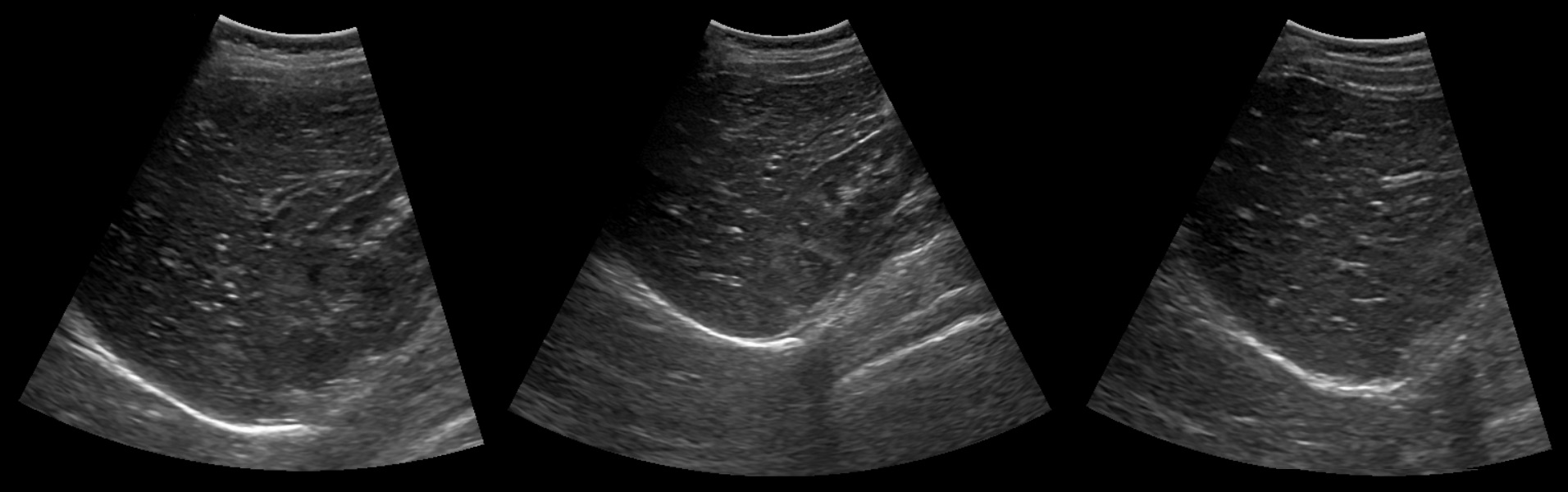
Рисунок. На УЗИ разные сегменты печеночной артерии у здоровых детей. В печеночной артерии кровоток К датчику — красный цвет при ЦДК и спектр выше базовой линии. Спектр с высоким диастолическим потоком и низким сопротивлением: общая печеночная артерия у новорожденного (1) — RI 0,77; левая печеночная артерия у мальчика 13-ти лет (2) — RI 0,58.
Рисунок. Печеночная артерия в норме имеет низкое сопротивление — RI 0,55-0,8 (2). RI>0,8 (1) вызывает настороженность. RI В воротных венах индекс пульсации PI=V2/V1, в отличие от артериального PI=(V1-V2)/Vmean. В норме PI>0,5.
источник
Для УЗИ печени используют конвексный датчик 3,5-7 МГц. Исследование проводят натощак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Если изображение нечеткое (1), добавьте гель. На идеальной картинке видно стенки сосудов и диафрагму — яркая изогнутая линия (2). Осмотрите край печени и 3 см за пределами, иначе можно пропустить опухоль (3).
На УЗИ печени нас интересует размер, эхогенность и эхоструктура. Как оценить размер печени смотри Размеры печени и желчного пузыря на УЗИ (лекция на Диагностере).
Эхогенность — это способность тканей отражать ультразвук. На УЗИ самые светлые оттенки серого у более плотных структур.
Рисунок. Градиент эхогенности паренхиматозных органов: пирамидки почек (ПП) наименее эхоплотные; в ряду кора почек (КП) ⇒ печень (П) ⇒ поджелудочная железа (ПЖ) ⇒ селезенка (С) эхоплотность нарастает; синусы почек (СП) и жир самые эхоплотные. Иногда кора почек и печень, поджелудочная железа и печень изоэхогенные.
Рисунок. Поджелудочная железа гиперэхогенная в сравнении с печенью, а печень гипоэхогенная в сравнении с поджелудочной железой (1). Кора почек и печень изоэхогенные, а синус почки и жир гиперэхогенные (2). Селезенка гиперэхогенная относительно печени, а печень гипоэхогенная относительно селезенке (3).
Эхоструктура — это те элементы, которые мы можем различить на эхограмме. Сосудистый рисунок печени представлен воротными и печеночными венами. Общую печеночную артерию и общий желчный проток можно увидеть в воротах печени. В паренхиме видно только патологически расширенные печеночные артерии и желчные протоки.
Рисунок. В воротах печени желчный проток, воротная вена и печеночная артерия тесно прилегают друг к другу, образуя печеночную триаду. В паренхиме печени эти структуры продолжают совместный ход. По печеночным венам кровь из печени отходит в нижнюю полую вену.
Риунок. На УЗИ нормальная печень ребенка 4-х лет (1) и новорожденного (2, 3). Маленькие отверстия в паренхиме — это сосуды. Ветви воротной вены с яркой гиперэхогенной стенкой, а печеночные вены без.
- Кровоток в воротных венах направлен К печени — гепатопетальный.
- В воротах печени главная воротная вена делится на правую и левую ветви, которые ориентированы горизонтально.
- Воротная вена, желчный проток и печеночная артерия окружены глиссоновой капсулой, поэтому стенка воротных вен повышенной эхоплотности.
Рисунок. В воротной вене кровоток направлен К УЗ-датчику — при ЦДК красный цвет и спектр выше изолинии (1). Ствол воротной вены, общий желчный проток и общую печеночную артерию можно увидеть в воротах печени — «голова Микки Мауса» (2, 3).
- Кровоток в печеночных венах направлен ОТ печени — гепатофугальный.
- Печеночные вены ориентированы почти вертикально и сходятся у нижней полой вены.
- Печеночные вены отделяют сегменты печени.
Рисунок. В печеночных венах кровоток направлен ОТ УЗ-датчика — при ЦДК синий цвет, сложная форма спектра отражает изменение давления в правом предсердии во все фазы сердечного цикла (1). В срезах через верхушку печени видно, как правая, средняя и левая печеночные вены впадают в нижнюю полую вену (2). Стенки печеночных вен гиперэхогенна, только в положении под 90° к УЗ-лучу (3).
Типы эхоструктуры печени: нормальная, центролобулярная, фиброзно-жировая.
Печень бывает отечная при остром вирусном гепатите, острой правожелудочковой недостаточности, синдроме токсического шока, лейкозах, лимфоме и т.д. На УЗИ эхоструктура центролобулярная: на фоне паренхимы пониженной эхоплотности диафрагма очень яркая, сосудистый рисунок усилен. Стенки мелких воротных вен сияют — «звездное небо». Центролобулярная печень встречается у 2% здоровых людей, чаще у молодых.
Рисунок. Здоровая девочка 5-ти лет. До беременности мама болела гепатитом С. У девочки анализ на гепатит С отрицательный. На УЗИ паренхима печени пониженной эхоплотности, сосудистый рисунок усилен — симптом «звездного неба». Заключение: Центролобулярная печень (вариант нормы).
Рисунок. Мальчик 13-ти лет заболел остро: подъем температуры до 38,5°С, ломота, частая рвота в течение суток; на момент осмотра сохраняется тошнота, под давлением датчика боль в эпигастрии. На УЗИ печень пониженной эхогенности, сосудистый рисунок усилен — стенки воротных вен «сияют». Заключение: Реактивные изменения печени на фоне кишечной инфекции.
Жир замещает нормальную ткань печени при ожирении, диабете, хроническом гепатите и т.д. На УЗИ диффузные изменения по типу жирового гепатоза: печень увеличена, паренхима повышенной эхоплотности, диафрагма часто не просматривается; сосудистый рисунок бедный — стенки мелких воротных вен почти не видно.
Рисунок. На УЗИ размеры печени увеличены, на фоне резко повышенной эхогенности сосудистый рисунок практически отсутствует (1). Ненормальную эхоплотность печени особенно хорошо видно в сравнении с поджелудочной железой (2) и селезенкой (3). Заключение: Диффузные изменения печени по типу жирового гепатоза.
Кровь от плаценты по пупочной вене входит в тело плода. Малая часть поступает в воротную вену, а основая — по венозному протоку в нижнюю полую вену. У ребенка увидеть пупочную вену можно сразу после рождения, затем ненужная спадается. В передней части левой продольной борозды печени залегает облитерированная пупочная вена или круглая связка, а в задней части — облитерированный венозный проток или венозная связка. Связки окружены жиром, поэтому на УЗИ гиперэхогенные.
Рисунок. На УЗИ в передне-нижнем отделе печени видно круглую связку. В поперечном срезе (1, 2) гиперэхогенный треугольник разделяет латеральный и парамедиальный сектор левой доли (смотри Сегменты печени на УЗИ). Когда круглая связка в положении под 90° к УЗ-лучу, позади акустическая тень (1). Слегка измените угол, у настоящего кальцификата тень не исчезнет. В продольном срезе (3) облитерированная пупочная вена, она же круглая связка, входит в пупочный сегмент левой воротной вены.
Рисунок. На УЗИ венозную связку видно в задне-нижнем отделе печени. В продольном срезе облитерированный венозный проток тянется от нижней полой вены к воротам печени, где общая печеночная артерия, ствол воротной вены и общий желчный проток. Кзади от венозной связки хвостатая доля, а кпереди левая доля печени. В поперечном срезе гиперэхогенная линия от нижней полой вены к пупочному сегменту воротной вены отделяет хвостатую долю от левой доли печени. Пупочный сегмент левой воротной вены — это единственное место в портальной системе с резким поворотом вперед.
При портальной гипертензии пупочная вена реканализуется, а венозный проток нет. Крайне редко его можно увидеть у новорожденных, которым установлен пупочный катетер.
Хвостатая доля печени — это функционально автономный сегмент. Кровь поступает от обеих, правой и левой, воротных вен, а так же имеется прямой венозный дренаж в нижнюю полую вену. При заболеваниях печени хвостатая доля поражается менее других областей и компенсаторно увеличивается. Подробнее смотри здесь.
Рисунок. На УЗИ видно веточка от правой воротной вены подходит к хвостатой доле (2, 3).
Рисунок. У пациента с ожирением на УЗИ печень увеличена, паренхима повышенной эхогенности, сосудистый рисунок бедный — стенки мелких воротных вен не видно; хвостатая доля увеличена, эхоструктура близка к нормальной. Заключение: Размер печени увеличен. Диффузные изменения по типу жирового гепатоза; компенсаторная гипертрофия хвостатой доли.
Рисунок. Когда УЗ-луч проходит через плотные структуры ворот печени, из-за затухания сигнала мы видим гипоэхогенную зону на месте хвостатой доли (1). Переместите датчик и посмотрите под другим углом, псевдоопухоль исчезнет. На УЗИ вблизи головки поджелудочной железы определяется образование изоэхогенное печени (2, 3). При смене положения датчика видно, что это длинный отросток хвостатой доли. При таком варианте строения часто ошибочно диагностируют опухоль или лимфаденит.
Для хирургов важно четко понимать, где находится патологический очаг. Определить сегмент печени на УЗИ легко, если различать анатомические ориентиры:
- в верхнем отделе — нижняя полая вена, правая, средняя и левая печеночные вены;
- в центральном отделе — нижняя полая вена, горизонтально расположенные воротные вены и венозная связка;
- в нижнем отделе — нижняя полая вена, круглая и венозная связка печени.
Берегите себя, Ваш Диагностер!
источник
Предлагаем ознакомится со статьей на тему: «Воротная вена: норма печёночного кровотока» на нашем сайте, посвященному лечению печени.
Основной задачей, возложенной на воротную вену, является налаженный отвод венозной крови от непарных органов, за исключением печени. Система кровопроводящего пути связана, в первую очередь, с желудочно-кишечным трактом и его основными железами.
Система воротной вены характеризуется наличием разветвлений, которые выступают связующими звеньями между отдельными непарными внутренними органами. Выделяют несколько основных притоков воротной системы кровеносных сосудов, за которыми закреплены отдельные функции.
Располагается селезеночная вена вдоль верхней границы поджелудочной железы, позади селезеночной артерии. Вена пересекается с аортой, пролегая по направлению слева направо.
В тыльной части поджелудочной железы кровеносные сосуды селезеночной вены сливаются с еще одним притоком воротной вены – брыжеечным кровеносным путем. В свою очередь, притоками селезеночной вены выступают короткие желудочные, сальниковые и поджелудочные сосуды.
Основной функцией селезеночной вены является обеспечение оттока и перемещения крови от селезенки, отдельных участков желудка.
Пролегает брыжеечная вена от основы брыжейки тонкой кишки, располагаясь справа по отношению к одноименной кровеносной артерии. В качестве притоков данного кровеносного пути выступают вены подвздошной и тощей кишки, средняя и правая кишечно-ободочные вены.
Упомянутые выше кровеносные сосуды брыжеечной вены несут кровь из поперечной ободочной, подвздошной, тощей кишки, а также червеобразного отростка. В целом же, система верхней брыжеечной вены отвечает за стабильный кровоток в области желудка, большого сальника и двенадцатиперстной кишки.
Образована слиянием сигмовидной, левой ободочно-кишечной и верхней прямокишечной вен. Расположена в непосредственной близости к левой ободочной артерии. Проходит кровеносный путь позади поджелудочной железы, после чего соединяется с селезеночной веной.
За нижней брыжеечной веной закреплена функция сбора и отвода крови от стенок прямой, ободочной и сигмовидной кишки.
Портальный кровоток в области печени носит непостоянный характер. Его распределение возможно с преобладанием на одну из долей печени. В результате в теле человека может наблюдаться переток венозной крови между долевыми ветвями отдельных систем.
Оптимальные показатели давления в воротной вене составляют близко 7 мм ртутного столбика. При этом кровоток здесь носит больше ламинарный, нежели турбулентный характер.
Размеры воротной вены соответствуют расстоянию, по которому венозная кровь осуществляет отток, начиная от преддверия печени и заканчивая желудочно-кишечным трактом. Длина воротной вены в среднем составляет от 8 до 10 см, а ширина – порядка 1,5 см.
При наличии нарушений стабильного оттока крови в воротной вене, независимо от их характера, портальная кровь начинает отток в центральные кровеносные пути с заметным расширением венозных коллатералей. Соединенные с поясничными венами коллатерали могут значительно увеличиваться в размерах. Нарушенное распределение оттекающего кровотока в притоки воротной вены может привести к тромбозам и варикозным расширениям в нижних слоях желудка и пищевода.
Воротная вена, подверженная острому тромбозу, вызывает патологические изменения, за которыми следуют частые сильные боли в области брюшной полости. Последствиями нарушений кровообращения в системе данного проводящего пути могут становиться:
прогрессирующее падение уровня артериального давления;
Довольно быстро на фоне нарушенного кровообращения в системе воротной вены при остром тромбозе формируются абсцессы печени, инфаркты кишечника, желтуха, а также цирроз.
Хроническим тромбозом воротной вены может быть вызвана портальная гипертензия, варикоз кровеносных сосудов пищевода. Осложнениями на начальных стадиях развития хронического тромбоза обычно становятся желудочно-кишечные кровотечения. Нередки случаи нарушения функционирования и даже разрыва селезенки.
Показанием к проведению диагностики на наличие заболеваний, связанных с нарушениями в области воротной вены, могут стать симптомы, присущие портальной гипертензии.
При стечении целого комплекса негативных факторов воротная вена подвержена развитию острого тромбоза, который проявляется в увеличении диаметра вены с 8-10 до 13 и более миллиметров. Впрочем, при развитии хронического тромбоза указанный симптом может и не проявиться.
Наиболее достоверным методом диагностики состояния системы воротной вены является ангиография. В последние годы активно используется и демонстрирует отличные диагностические результаты метод лапароскопии.
Восстанавливается воротная вена применением целого комплекса антикоагулянтов и фибринолитиков. Отличные результаты лечения дает сочетание фармакологических препаратов с содержанием стрептокиназы, гепарина и фибринолизина.
Нередко восстановление нормального кровотока в системе воротной вены нуждается в хирургическом вмешательстве. Здесь широко применяются такие проверенные методы лечения, как тромбэктомия и операционное восстановление портального кровотока.
Визуализация системы воротной вены
Неинвазивные методы исследования позволяют определить диаметр воротной вены, наличие и выраженность коллатерального кровообращения. Следует обращать внимание на наличие любых объёмных образований. Исследование начинают с наиболее простых методов — УЗИ и/или КТ. Затем при необходимости прибегают к более сложным методам визуализации сосудов.
Необходимо исследовать печень в продольном направлении, по ходу рёберной дуги, и в поперечном, в эпигастральной области. В норме всегда удаётся увидеть воротную и верхнюю брыжеечную вены. Сложнее бывает увидеть селезёночную вену.
При увеличении размеров воротной вены можно предположить портальную гипертензию, но этот признак не является диагностическим. Обнаружение коллатералей подтверждает диагноз портальной гипертензии. УЗИ позволяет достоверно диагностировать тромбоз воротной вены, в её просвете иногда можно выявить участки повышенной эхогенности, обусловленные наличием тромбов.
Преимуществом УЗИ перед КТ является возможность получить любое сечение органа.
Допплеровское ультразвуковое исследование
Допплеровское УЗИ позволяет выявить строение воротной вены и печёночной артерии. Результаты исследования зависят от тщательного анализа деталей изображения, технических навыков и опыта. Трудности возникают при исследовании цирротически изменённой печени небольших размеров, а также у тучных лиц. Качество визуализации повышается при цветном допплеровском картировании. Правильно проведенное допплеровское УЗИ позволяет диагностировать обструкцию воротной вены так же достоверно, как ангиография.
Клиническое значение допплеровского УЗИ
- Проходимость
- Гепатофугальный кровоток
- Анатомические аномалии
- Проходимость портосистемных шунтов
- Острые нарушения кровотока
- Проходимость (после трансплантации)
- Анатомические аномалии
- Выявление синдрома Бадда-Киари
В 8,3% случаев цирроза печени при допплеровском УЗИ выявляют гепатофугальный кровоток по воротной, селезёночной и верхней брыжеечной венам. Он соответствует тяжести течения цирроза печени и наличию признаков энцефалопатии. Кровотечение из варикозно-расширенных вен чаще развивается при гепатопетальном кровотоке.
Допплеровское УЗИ может выявить аномалии внутрипеченочных ветвей воротной вены, что важно при планировании оперативного вмешательства.
С помощью цветного допплеровского картирования удобно выявлять портосистемные шунты, в том числе после трансъюгулярного внутрипеченочного портосистемного шунтирования с помощью стентов (ТВПШ), и направление кровотока по ним. Кроме того, удаётся выявить естественные внутрипечёночные портосистемные шунты|.
Цветное допплеровское картирование эффективно в диагностике синдрома Бадда-Киари.
Печёночную артерию выявить сложнее, чем печёночную вену, в связи с её меньшим диаметром и протяжённостью. Тем не менее дуплексное УЗИ — основной метод оценки проходимости печёночной артерии после трансплантации печени.
Дуплексное УЗИ применяют для определения портального кровотока. Среднюю линейную скорость кровотока по воротной вене умножают на площадь её поперечного сечения. Значения кровотока, получаемые разными операторами, могут различаться. Этот метод применим скорее для определения острых, значительных изменений кровотока, чем для наблюдения за хроническими изменениями портальной гемодинамики.
Скорость кровотока по воротной вене коррелирует с наличием варикозно-расширенных вен пищевода и их размерами. При циррозе скорость кровотока по воротной вене обычно снижается; при её значении ниже 16 см/с вероятность развития портальной гипертензии значительно возрастает. Диаметр воротной вены обычно увеличивается; при этом можно вычислить индекс застоя, т.е. отношение площади поперечного сечения воротной вены к средней скорости кровотока по ней. Этот индекс повышен при варикозном расширении вен и коррелирует с функцией печени.
УЗИ признаки портальной гипертензии:
- увеличение диаметра воротной, селезеночной вен и недостаточное расширение портальной вены во время вдоха. Диаметр воротной вены на выдохе в норме не превышает 10 мм, на вдохе — 12 мм. Если диаметр воротной вены больше 12 мм на выдохе и почти не реагирует увеличением диаметра на вдохе — это несомненный признак портальной гипертензии. Диаметр селезеночной вены на выдохе в норме до 5-8 мм, на вдохе — до 10 мм. Расширение диаметра селезеночной вены более 10 мм — достоверный признак портальной гипертензии;
- увеличение диаметра верхней брыжеечной вены; в норме диаметр ее на вдохе до 10 мм, на выдохе — до 2-6 мм. Увеличение диаметра верхней брыжеечной вены и отсутствие увеличения его на вдохе — более достоверный признак портальной гипертензии, чем увеличение диаметра воротной и селезеночной вен;
- реканализация пупочной вены;
- определяются порто-кавальные, гастро-ренальные анастомозы.
- Спленоманометрия — выполняется после пункции селезенки иглой диаметром 0,8 мм, которую затем соединяют с водным манометром.
В норме давление не превышает 120-150 мм. водн. ст. (8.5-10.7 мм. рт. ст.).
Давление 200-300 мм.водн.ст. свидетельствует об умеренной портальной гипертензии, 300-500 мм. водн. ст. и выше говорит о значительной гипертензии.
- Гепатоманометрия выполняется после пункции печени, независимо от положения иглы в печени давление около синусоидов отражает давление в портальной системе. Внутрипеченочное давление в норме составляет 80-130 мм водн. ст., при ЦП — возрастает в 3-4 раза.
- Портоманометрия — непосредственное измерение давления в воротной системе (воротной вене) можно произвести во время лапаротомии, а также при проведении трансумбиликальной портографии. При этом через бужированную пупочную вену вводится катетер до воротной вены. Условно выделяют портальную гипертензию умеренно выраженную (портальное давление 150-300 мм водн. ст.) и резко выраженную (портальное давление выше 300 мм водн. ст.).
- Портоманометрия заканчивается портогепатографией — через катетер в портальную вену вводится контрастное вещество, при этом можно сделать суждение о состоянии сосудистого русла в печени и наличии внутрипеченочного блока.
- Спленопортография выполняется после спленоманометрии, через катетер в селезенку вводится контрастное вещество. Спленопортография дает представление о состоянии сплено-портального русла: его проходимости, разветвлении сосудов системы воротной вены и печени, наличии анастомозов между венами селезенки и диафрагмы. При внутрипеченочном блоке на спленопортограмме видны лишь основные стволы ветвления воротной вены. При внепеченочном блоке спленопортография позволяет выяснить его расположение.
- Гепатовенография и кавография имеют решающее значение в распознавании синдрома Бадца-Киари.
- Эзофагоскопия и гастроскопия — позволяют выявить варикозно расширенные вены пищевода и желудка (у 69% больных), что является достоверным признаком портальной гипертензии.
- Эзофагография — выявление варикозных венозных узлов пищевода с помощью рентгеноскопии и рентгенографии. При этом варикозно-расширенные вены пищевода определяются в виде округлых просветлений в форме цепочки или ветвящихся полосок. Одновременно можно видеть и расширение вен в кардиальном отделе желудка. Исследование надо проводить с густой бариевой взвесью в положении больного на спине.
- Ректороманоскопия выявляет варикозные расширения вен при развитии коллатералей по мезентерико-геморровдальному пути. Под слизистой оболочкой прямой и сигмовидной кишок видны варикозно расширенные вены диаметром до 6 мм.
- Селективная артериография (целиакография и др.) применяется редко, обычно перед хирургическим вмешательством. Метод позволяет сделать вывод о состоянии кровотока в печеночной артерии.
- Компьютерная томография
После введения контрастного вещества появляется возможность определить просвет воротной вены и выявить варикозно-расширенные вены, расположенные в забрюшинном пространстве, а также перивисцеральные и параэзофагеальные. Варикозно-расширенные вены пищевода выбухают в его просвет, и это выбухание после введения контрастного вещества становится более заметным. Можно выявить пупочную вену. Варикозно-расширенные вены желудка визуализируются в виде кольцевидных структур, неотличимых от стенки желудка.
КТ с артериальной портографией позволяет выявить пути коллатерального кровотока и артериовенозные шунты.
Магнитно-резонансная томография (МРТ) позволяет очень чётко визуализировать сосуды, так как они не участвуют в образовании сигнала, и изучить их. Её применяют для определения просвета шунтов, а также для оценки портального кровотока. Данные магнитно-резонансной ангиографии более надёжны, чем данные допплеровского УЗИ.
- Рентгенография брюшной полости способствует выявлению асцита, гепато- и спленомегалии, кальцификации печеночной и селезеночной артерий, кальцификатов в основном стволе или ветвях воротной вены.
Рентгенологическое исследование позволяет определить размеры печени и селезёнки. Изредка удаётся выявить обызвествленную воротную вену; компьютерная томография (КТ) при этом более чувствительна.
При инфарктах кишечника у взрослых или при энтероколитах у младенцев изредка удаётся выявить линейные тени, обусловленные скоплениями газа в ветвях воротной вены, особенно в периферических областях печени; газ образуется в результате жизнедеятельности патогенных микроорганизмов. Появление газа в воротной вене может быть связано с диссеминированным внутрисосудистым свертыванием крови. КТ и ультразвуковое исследование (УЗИ) выявляют газ в воротной вене чаще, например при гнойном холангите, при котором прогноз более благоприятен.
Томография непарной вены может выявить её увеличение, так как в неё впадает значительная часть коллатералей.
Возможно расширение тени левой паравертебральной области, обусловленное латеральным смещением расширенной полунепарной веной участка плевры между аортой и позвоночным столбом.
При значительном расширении околопищеводных коллатеральных вен они выявляются на обзорной рентгенограмме грудной клетки как объёмное образование в средостении, расположенное позади сердца.
Исследование с барием в значительной степени устарело после внедрения эндоскопических методов.
Для исследования пищевода необходимо небольшое количество бария.
В норме слизистая оболочка пищевода имеет вид длинных, тонких, равномерно расположенных линий. Варикозно-расширенные вены на фоне ровного контура пищевода выглядят как дефекты наполнения. Чаще они располагаются в нижней трети, но могут распространяться кверху и выявляться по всей длине пищевода. Их выявление облегчается тем, что они расширены и по мере прогрессирования заболевания это расширение может стать значительным.
Варикозное расширение вен пищевода почти всегда сопровождается расширением вен желудка, которые проходят через кардию и выстилают его дно; они имеют червеобразный вид, поэтому их бывает трудно отличить от складок слизистой оболочки. Иногда варикозно-расширенные вены желудка выглядят как дольчатое образование на дне желудка, напоминающее раковую опухоль. Дифференциальной диагностике может помочь контрастная портография.
Если при циррозе печени каким-либо методом установлена проходимость воротной вены, подтверждение с помощью венографии не является обязательным; она показана при планировании трансплантации печени или операции на воротной вене. Если по данным сцинтиграфии предполагается тромбоз воротной вены, то для верификации диагноза необходима венография.
Проходимость воротной вены имеет большое значение в диагностике спленомегалии у детей и для исключения инвазии в воротную вену гепатоцеллюлярной карциномы, развившейся на фоне цирроза.
Анатомическое строение системы воротной вены должно быть изучено перед такими операциями, как портосистемное шунтирование, резекция или трансплантация печени. Применение венографии может потребоваться для подтверждения проходимости наложенного портосистемного шунта.
В диагностике хронической печёночной энцефалопатии важное значение имеет выраженность коллатерального кровообращения в системе воротной вены. Отсутствие коллатерального кровообращения исключает этот диагноз.
Флебография может выявлять также дефект наполнения воротной вены или её ветвей, свидетельствующий о сдавлении объёмным образованием.
Воротная вена на венограммах
Если кровоток по воротной вене не нарушен, то контрастируются только селезёночная и воротная вены. В месте слияния селезёночной и верхней брыжеечной вен может выявляться дефект наполнения, обусловленный смешиванием контрастированной и обычной крови. Размеры и ход селезёночной и воротной вен подвержены значительным колебаниям. Внутри печени воротная вена постепенно разветвляется и диаметр её ветвей уменьшается. Спустя некоторое время прозрачность ткани печени уменьшается вследствие заполнения синусоидов. На более поздних рентгенограммах печёночные вены обычно не видны.
При циррозе печени венографическая картина довольно изменчива. Она может сохраниться нормальной либо на ней могут быть видны многочисленные коллатеральные сосуды и значительное искажение рисунка внутрипеченочных сосудов (картина «дерева зимой».
При внепеченочной обструкции воротной или обструкции селезёночной вены кровь начинает оттекать по многочисленным сосудам, соединяющим селезёнку и селезёночную вену с диафрагмой, грудной клеткой и брюшной стенкой.
Внутрипеченочные ветви обычно не выявляются, хотя при непротяжённой блокаде воротной вены кровь может обтекать блокированный участок по обходным сосудам, впадающим в дистальные отделы воротной вены; в этом случае внутрипеченочные вены визуализируются отчётливо, хотя и с некоторым запаздыванием.
- Оценка печёночного кровотока
Метод непрерывного введения красителя
Печёночный кровоток можно измерять, вводя с постоянной скоростью индоцианин зелёный и установив катетер в печёночной вене. Кровоток рассчитывают по методу Фика.
Для определения кровотока необходим краситель, удаляемый только печенью и с постоянной скоростью (доказательством чего является стабильное артериальное давление) и не участвующий в энтерогепатической циркуляции. С помощью этого метода было показано снижение печёночного кровотока в положении обследуемого лёжа, при обмороке, сердечной недостаточности, при циррозе и при физической нагрузке. Печёночный кровоток увеличивается при лихорадке, но не изменяется при увеличении сердечного выброса, наблюдающемся, например, при тиреотоксикозе и беременности.
Метод, основанный на определении экстракции из плазмы
Печёночный кровоток можно измерять после внутривенного введения индоцианина зелёного, анализируя кривые концентрации красителя в периферической артерии и печёночной вене.
Если вещество экстрагируется печенью почти на 100%, что наблюдается, например, при использовании коллоидного комплекса денатурированного нагреванием альбумина с 131I, можно оценить печёночный кровоток по клиренсу вещества из периферических сосудов; в этом случае нет необходимости катетеризировать печёночную вену.
При циррозе до 20% крови, проходящей через печень, может направляться в обход нормального пути кровотока и выведение веществ печенью снижается. В этих случаях необходима катетеризация печёночной вены, чтобы измерить печёночную экстракцию и таким образом оценить печёночный кровоток.
Электромагнитные флоуметры с прямоугольной формой импульса позволяют раздельно измерять кровоток по воротной вене и по печёночной артерии.
Кровоток по непарной вене
Основная часть крови, протекающей по варикозно-расширенным венам пищевода и желудка, попадает в непарную вену. Кровоток по непарной вене можно измерять методом термодилюции с помощью двойного катетера, устанавливаемого в непарную вену под флюороскопическим контролем. При алкогольном циррозе, осложнившемся кровотечением из варикозно-расширенных вен, кровоток составляет около 596 мл/мин. Кровоток по непарной вене значительно снижается после назначения пропранолола.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
1.Определение средней скорости кровотока Vmen
2.Определение объемной скорости кровотока:
1.Определение максимальной, конечнодиастолической и средней скоростей
2.Определение индексов периферического сопротивления:
3.Определение объемной скорости кровотока:
Линейная скорость воротного кровотока у здоровых и больных циррозом по данным разных авторов.
Скорость воротного кровотока у здоровых, см/сек
Скорость воротного кровотока у больных циррозом печени, см/сек
Moriyasu (1986) 15,3 ± 4,0 9,7 ± 2,6
Zoli (1986) 16,0 ± 0,5 10,5 ± 0,6
Ohnishi (1987) 14,8 ± 5,6 10,1 ± 2,4
Ozaki (1988) 19,0 ± 0,9 6,2 ± 1,6
Seitz (1988) 15,2 ± 2,9 7,6 ± 2,8
Wermke (1990) 15,1 ± 1,6 8,1 ± 2,4
Donoso (1995) 17,0 ± 3,5 11,0 ± 2,7
Показатели портального кровотока (Moriyasu 1983
источник
В норме диаметр воротной вены, по данным разных авторов, находится в диапазоне от 8 до 13 мм, а среднее значение диаметра воротной вены составляет 11,5 ± 0,6 мм. Так, в работе L. Bolondi et al. установлено, что на уровне мезентерико-портального слияния изменения диаметра воротной вены между глубоким вдохом и полным выдохом у пациентов при отсутствии признаков портальной гипертензии составляют 30-50%.
К. Ohnishi et al. на основании обследования 10 здоровых пациентов приводят данные, согласно которым при переходе пациента из положения лежа в положение сидя наблюдали уменьшение поперечного сечения воротной вены в диапазоне от 0,72 ± 0,19 до 0,58 ± 0,18 см 2 , а при анализе изменений этого же показателя до и немедленно после физической нагрузки отмечено уменьшение поперечного сечения от 0,58 ± 0,18 до 0,48 ± 0,09 см 2 соответственно.
Качественный анализ спектрограмм кровотока по воротной вене выявляет непрерывный, ламинарный поток с незначительными колебаниями, связанными с актом дыхания. Во время вдоха механическая компрессия печени ведет к увеличению давления в воротной вене и, следовательно, к снижению ЛСК, в то время как при выдохе возникает обратная ситуация, и скорость увеличивается.
Средняя ЛСК в воротной вене, по литературным данным, составляет от 13,9 до 26,0 см/с, максимальная — 27 ± 6 см/с, объемная скорость, рассчитанная по средней линейной скорости, находится в диапазоне от 428 до 1213 мл/мин. По данным Митькова В.В. с соавт. линейная скорость кровотока у здоровых лиц равна 23,0 ± 4,0 см/с, объемная скорость кровотока, рассчитанная по ТАМХ, равна 1017 ± 196 мл/мин. При физической нагрузке расширение сосудов мышечного типа ведет к уменьшению диаметра портальной вены со снижением объемного кровотока до 50%. Прием пищи вызывает расширение сосудов в венах внутренних органов с увеличением объемного кровотока в воротной вене на 30-125%, и линейная скорость кровотока может превышать 40 см/с.
Внутренний диаметр собственной печеночной артерии составляет в среднем 4,4 мм. В норме пиковая систолическая скорость кровотока в собственной печеночной артерии составляет 59 ± 15 см/с, конечная диастолическая — 21 ± 5 см/с, объемная скорость кровотока – 269 ± 115 мл/мин, индекс резистентности (RI) – 0,64 ± 0,02, пульсационный индекс (PI) – 1,25 ± 0,16.
При исследовании сосудов печени большое значение имеет определение не только абсолютных показателей кровотока, но относительных (индексов).
Индекс обкрадывания (ИО) равен разнице объемной скорости кровотока в воротной вене и суммы объемных скоростей кровотока в верхней брыжеечной и селезеночной венах. Показатель нормирован к весу тела больного (W). Единица измерения — мл/мин/кг.
ИО = Vоб.вв — (Vоб.вбв + Vоб.св)/ W.
У здоровых лиц он равен 0,8 ± 2,1 мл/мин/кг, у больных циррозом с портальной гипертензией — -2,2 ± 4,3 мл/мин/кг. Эти результаты показывают, что у пациентов с циррозом и портальной гипертензией наблюдается частичный сброс крови через коллатерали, минуя печень.
Общий печеночный объемный кровоток (ОПОК) определяется как сумма объемной скорости кровотока в воротной вене и печеночной артерии. Единица измерения мл/с или мл/мин.
ОПОК = Vоб.вв + Vоб.печ.арт
В норме он составляет 1261 ± 321 мл/мин и коррелирует с функциональным печеночным объемным кровотоком, определяемым с помощью расчета печеночного клиренса дисорбитола (1287 ±315 мл/мин). При циррозе печени общий печеночный объемный кровоток увеличивается (1511 ± 540 мл/мин), тогда как функциональный печеночный объемный кровоток достоверно снижается (927 ±314 мл/мин). Эти данные подтверждают, что при циррозе печени часть кровотока сбрасывается через внутрипеченочные коллатерали.
Печеночный сосудистый индекс (ПСИ) — это отношение линейной скорости кровотока в воротной вене к пульсационному индексу в печеночной артерии. Измеряется в см/с.
ПСИ = Vвв / ПИпеч.арт
В норме равен 17,7 ± 8,1 см/с. При циррозе достоверно ниже (8,7 ± 2,1 см/с). Наилучшее пороговое значение индекса для диагностики цирроза печени составляет 12 см/с (чувствительность — 97%, специфичность — 93%).
Индекс гиперемии (ИГ) ( congestion index) — это отношение площади поперечного сечения воротной вены к средней линейной скорости кровотока в ней. Единица измерения см с.
ИГ = Sвв/Vср.вв
В норме составляет 0,03 ± 0,01 см с. При циррозе печени и при идиопатической портальной гипертензии индекс гиперемии достоверно увеличивается (0,171 ± 0,075 и 0,180 ± 0,107 см с соответственно). Если индекс гиперемии превышает 0,10 см с, то чувствительность и специфичность диагностики портальной гипертензии составляют 95%. Положительная корреляция была выявлена между индексом гиперемии и давлением в воротной вене, степенью печеночной недостаточности и выраженностью коллатералей.
Спленопортальный индекс (СПИ) является отношением объемной скорости кровотока в селезеночной вене к объемной скорости кровотока в воротной вене. Индекс измеряется в процентах.
СПИ = Vоб.св/Vоб.вв х 100%.
В норме он составляет 33,2 ± 4,2%. При циррозах с пищеводными коллатералями спленопортальный индекс достоверно повышается (43,1 ± 23,7%), а при циррозе без пищеводных коллатералей практически не отличается от нормы (32,4 ± 16,0%).
Допплеровский перфузионный индекс (ДПИ) — это отношение объемной скорости кровотока в печеночной артерии к суммарному объемному кровотоку в печени (печеночная артерия + воротная вена). Индекс безразмерен
ДПИ = Vоб.печ.арт / (Vоб.печ.арт + Vоб.вв)
В норме допплеровский перфузионный индекс равен 0,22 ± 0,06. Допплеровский перфузионный индекс существенно изменяется у больных с метастатическим поражением печени. Пороговым значением для диагностики метастазов в печень является 0,3. Допплеровский перфузионный индекс является более чувствительным показателем для диагностики метастазов в печень, чем трансабдоминальная и интраоперационная серошкальная эхография, компьютерная томография и лапаротомия. Допплеровский перфузионный индекс повышается при циррозах печени.
Известно, что в норме кровоток в венах портальной системы направлен в сторону печени, т.е. имеет гепатопетальное направление, поэтому при цветовом допплеровском картировании нормальный поток в воротной вене при интеркостальном доступе всегда направлен к датчику и кодируется красным цветом (при стандартных условиях кодирования).
Диаметр верхней брыжеечной вены по данным М. Zoli et al. (1986) составляет 0,53 ± 0,04 см, однако по данным Г.И. Кунцевич и Е.А. Белолопатко, полученным при замерах у 103 пациентов, диаметр верхней брыжеечной вены больше и составил 0,87 ± 0,02 см, не превышая 1,0 см.
По данным М. Zoli et al., показатели кровотока по верхней брыжеечной вене следующие: средняя ЛСК (TAV) составляет 14,8 ± 1,5 см/с, объемная скорость- 194 ± 25 мл/мин. Максимальная ЛСК, усредненная по времени (ТАМХ), составляет 28 ± 4 см/с, объемная скорость- 979 ± 138 мл/мин. При цветовом допплеровском картировании верхняя брыжеечная вена при гепатопетальном направлении кровотока окрашивается в синий цвет.
В норме диаметр селезеночной вены, по данным М. Zoli et al., составляет 0,6 ± 0,02 см, по данным Ю.Р. Камалова — не более 0,8 см, по наблюдениям Г.И. Кунцевич его средние значения у здоровых лиц составили 0,7 ± 0,04см.
Качественные характеристики спектрограммы кровотока в селезеночной и верхней брыжеечной венах практически аналогичны таковым в воротной вене.
По данным литературы, количественные параметры средней ЛСК (TAV) в селезеночной вене соответствуют 13,8 + 0,6 см/с, объемной скорости кровотока — 231 ± 13 мл/мин. По данным Г.И. Кунцевич максимальная ЛСК, усредненная по времени (ТАМХ), и объемная скорость кровотока в селезеночной вене составляют 23 ± 3 см/с и 541 ± 98 мл/мин соответственно.
Другие притоки воротной вены, такие как левая желудочная, короткие желудочные, панкреатические, в норме, как правило, не визуализируются, хотя, по данным некоторых авторов, диаметр левой желудочной вены в норме не превышает 3 мм.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Кардиосовместимая допплерография — новое направление в ультразвуковой диагностике. Основное его содержание состоит в синхронизированном с ЭКГ сопоставлении показателей регионарной или органной гемодинамики с параметрами функции сердца, т.е. с показателями системной гемодинамики. Способы исследования сосудов печени и обработки результатов кардиосовместимой допплерографии могут иметь значение для выявления нарушений микроциркуляции и прогнозирования развития осложнений. Депонирование крови в дополнительных сосудистых резервуарах обычно недоступно для непосредственной ультразвуковой визуализации. Однако новое направление позволяет решать подобные диагностические задачи, в том числе связанные с диагностикой сосудистых заболеваний, а также с имеющими риск развития внезапными, подчас фатальными синдромами (геморрагическим или окклюзионным).
Кардиосовместимая допплерография портальной системы печени как одного из регионов системы большого круга кровообращения включает в себя оценку синхронно с ЭКГ портального потока в комплексе с определением варианта центральной гемодинамики.
Вариант или тип сердечной (центральной) гемодинамики оценивается с помощью соотношения индексов удельного периферического сосудистого сопротивления (УПС) в обоих кругах кровообращения и ударных индексов (УИ) левого и правого желудочков по данным постоянноволновой допплерографии. Анализ трансаортального потока с определением ударного индекса левого желудочка (УИлж) проводится на уровне клапанов аорты, а значение ударного индекса правого желудочка (УИпж) рассчитывается по транспульмональному потоку на уровне клапанов легочной артерии.
Выделение типа центральной гемодинамики необходимо для сравнения с показателями периферического сосудистого кровотока. Суть такого подхода заключается в том, что показатели гемодинамики сосудов большого круга кровообращения (линейные, объемные скоростные количественные характеристики потоков и их индексы) сопоставляются, вопервых, с уровнем УИ левого желудочка сердца, т.е. с количеством крови, выбрасываемой ЛЖ в аорту за 1 сокращение и, вовторых, с удельным периферическим сосудистым сопротивлением за 1 кардиоцикл (УПС-1).
На основании проведенного кросс-корреляционного анализа УИлж и УПС-1 выделяются следующие типы центральной гемодинамики:
- нормокинетический тип со значением УИ 33-45 мл/м²; УПС-1 — 55-75 ед. Уиггерса;
- гиперкинетический тип — УИ более 45 мл/м², УПС-1 менее 55 ед.;
- гипокинетический тип — УИ менее 33 мл/м², УПС-1 более 60 ед.;
- застойный тип — УИ менее 25 мл/м², УПС-1 выше 88 ед., повышенное среднее давление в легочной артерии более 18 мм рт. ст.;
- гиповолемический тип — УИ менее 25 мл/м², УПС-1 выше 80 ед., нормальное давление в легочной артерии;
- неопределенный тип-значения УИ и УПС-1 не укладываются ни в один определенный тип. Как правило, это наблюдается на фоне лекарственной терапии кардиотониками или вазоактивными препаратами. Обычно это такие соотношения УИлж и УПС-1, при которых оба показателя достоверно повышены либо оба понижены.
Наиболее интересным и сложным звеном регионального спланхнического кровообращения является гемодинамика печени, в частности, портальный кровоток.
Воротная вена (ВВ) собирает кровь от непарных органов брюшной полости. Воротная вена образуется при слиянии селезеночной, верхней и нижней брыжеечной вен, а иногда и желудочных вен. Портальная система представлена висцеральной венозной сосудистой сетью брюшной полости и таза. Она располагается между двумя капиллярными сетями: пищеварительной и печеночной. Анатомически воротная система подразделяется на главную, представленную воротной веной и ее ветвями, и добавочную портальную систему, представленную венами Саппей.
Воротную вену целесообразно исследовать с оценкой кровотока в дуплексном режиме, т.е. с использованием импульсной допплерографии и цветового допплеровского картирования (ЦДК) в нескольких отделах:
- во внепеченочном сегменте, т.е. в области локации головки поджелудочной железы, где селезеночная вена вливается в более крупный отдел-основной ствол воротной вены;
- в месте вхождения воротной вены в ворота печени, где она практически сразу делится на две ветви-правую и левую, направляющиеся в соответствующие доли печени;
- в ветвях 2-3-го порядка правой и левой ветвей воротной вены.
В норме диаметр воротной вены колеблется и зависит от фаз дыхания, приема пищи, положения тела и степени физической активности. Так, он значительно увеличивается при вдохе и уменьшается на выдохе.
L. Bolondi и соавт. (1982) установлено, что на уровне мезентерико-воротного слияния колебание диаметра воротной вены между глубоким вдохом и полным выдохом составляет в норме 30-50%.
Качественный анализ спектра допплеровского сдвига частот в воротной вене выявляет непрерывный, близкий к ламинарному, поток с незначительными колебаниями, связанными с актом дыхания. Он не зависит в норме от ритма сердечной деятельности (рис. 1).
Рис. 1. Локация основного ствола в воротах печени (внутрипеченочный отдел), правой и левой ветвей воротной вены.
Количественный анализ кровотока в воротной вене включает определение средней линейной и объемной скоростей кровотока. Средняя линейная скорость кровотока в воротной вене колеблется от 15,0+4,4 см/с до 12,4+3,5 см/с и соответственно объемная скорость кровотока — от 578±312 мл/мин до 426±240 мл/мин. При анализе этих показателей после физической нагрузки отмечено снижение линейной скорости кровотока с 12,4±3,5 см/с до 11,1±3,4 см/с, а объемная скорость кровотока — с 426±24,0 мл/мин до 324±15,6 мл/мин. В течение последующих 10 мин значения этих показателей в норме возвращаются к исходным. Moriyasi и соавт. (1992) показали, что объемный воротный кровоток у здоровых людей варьирует в широких пределах — от 605 до 1173 см³/мин. Причем пиковая скорость и объемный кровоток в воротной вене меняются в пределах 10-15% и 14-20% соответственно.
Г.И. Кунцевич и соавт. (1994), проводя оценку портального кровообращения у здоровых лиц до и после приема пищи, установила, что в воротной вене и в селезеночной вене (СВ) уже через 5-10 мин происходит прирост линейной скорости кровотока на 90% в воротной вене и на 70% — в СВ. Параллельно с этим регистрируется увеличение объемной скорости кровотока, достигающей максимального прироста 110- 120% через 30 мин в воротной вене и через 40 мин — в СВ. У мужчин объемный кровоток в воротной вене составляет около 1000-1200 мл/мин.
Непосредственно в воротах печени воротной вены делится на две ветви, соответствующие правой и левой долям. Распределение портального кровотока в печени непостоянно. Возможно преобладание кровотока либо в правой, либо в левой доле печени, возможен и коллатеральный переток крови из системы одной долевой ветви в другую (рис. 2-5).
Рис. 2. ЦДК. Кровоток в правой передней ветви воротной вены (синее кодирование).
Рис. 3. Импульсная допплерография. Близкий к ламинарному воротный кровоток с элементами пульсации.
Рис. 4. ЦДК. Латеральная ветвь левой воротной вены. Видно продолжение направления сепарации круглой связки печени с остатком пупочной вены.
Рис. 5. ЦДК. Медиальная ветвь левой воротной вены (синее кодирование потока крови).
Правая ветвь воротной вены разделяется на переднюю и заднюю, а левая-на медиальную и латеральную. В области бифуркации левая ветвь соединена с круглой связкой печени (облитерированная пупочная вена). Это важная анатомическая особенность, так как слияние круглой связки печени и левой ветви воротной вены определяет наиболее частую локализацию околопупочных портосистемных коллатералей, возникающих при портальной гипертензии. У здорового человека кровоток в венах портальной системы направлен вперед, в сторону печени. Такое направление называется гепатопетальным. Кровоток из печени назад из воротной вены называется гепатофугальным (рис. 6).
Рис. 6. Гепатофугальный кровоток в воротной вене. Направление из левой ветви вниз, в основной ствол воротной вены.
Направление потока легко определяется методом цветового допплеровского картирования. Следует отметить, что в местах ветвления воротной вены кровоток окрашивается в зависимости от направления потока по отношению к УЗ-лучу.
В норме у здорового человека гепатопетальный поток отмечается в любом отделе портальной венозной системы. Паренхиматозные процессы часто лежат в основе сосудистых аномалий. В свою очередь, первичные сосудистые поражения оказывают непосредственное влияние на паренхиму печени. При циррозе печени с прогрессирующим нарастанием портальной гипертензии возникают аномальные кровотоки в воротной вене как в отдельных исследуемых ее участках, так и в основном стволе.
Выделяют следующие виды аномальных потоков в воротной вене:
- реверсивный (гепатофугальный поток)-полностью изменивший направление поток. Это относительно редкая аномалия. Реверсивный поток часто сочетается с наличием коллатералей. Изолированный реверсивный поток в правой ветви воротной вены движется только из расширенной параумбиликальной вены. Изолированный реверсивный поток в левой ветви воротной вены часто связан с функционирующим параумбиликальным кровообращением или сочетается с отсутствием потока в желудочной вене. Гепатофугальный реверсивный поток в селезеночной вене имеет связь со спленоренальными коллатералями;
- полное отсутствие (аннулирование) потока в основном стволе воротной вены выявляется реже, чем отсутствие его в отдельных ветвях. Это является признаком выраженной портальной гипертензии, но без явных коллатералей. Когда поток в основной портальной вене реверсивный, то кровь, текущая во внутрипеченочные воротные ветви, должна поступать из артерий печени через шунты. Существует два типа таких шунтов. Транссинусоидальный шунт связан с тем, что кровь течет от печени к воротам на долевом уровне. Переднепортальный шунт возникает из увеличенной центрально расположенной венозной сосудистой коммуникации. Этот шунт обычно проводит поток в печень. Аннулирование потока в основном стволе происходит при синдроме Бадда-Киарри и при наличии портокавального шунта «бок в бок»;
- преходящее аннулирование потока в портальных венах возможно при трикуспидальной регургитации. Механизм этого явления до конца не понятен и может быть связан, например, с ритмичным увеличением синусоидального давления в систолу желудочков сердца;
- пульсирующий поток (двунаправленный) — фазный; при нем гепатофугальный и гепатопетальный потоки уравновешены. При цветовом допплеровском картировании поток поочередно кодируется красным и синим цветом, отражая изменение фаз направления потока. Разновидность двунаправленного кровотока при цветовом допплеровском картировании — винтовой поток при тромбозе воротной вены. Он может быть полностью гепатопетальным;
- двухцветная воротная вена — одновременная регистрация в одном участке воротной вены двух разнонаправленных потоков — в печень и из печени;
- застывший или неподвижный поток описан как отражение допплеровских сигналов от негустой крови в воротной вене. Он может выявляться после хирургического или естественного спленоренального шунтирования, иногда при циррозе печени, как правило, без коллатералей.
Среди всех видов аномальных кровотоков в воротной вене наиболее важным, с точки зрения кардиосовместимой допплерографии при дифференциальной диагностике первичных и вторичных печеночных болезней, является пульсирующий кровоток (рис. 7).
Рис. 7. Вариант пульсирующего кровотока в воротной вене.
Такая пульсация кровотока в воротной вене напрямую связана с деятельностью правого сердца через печеночные синусоиды. Она возникает при повышении давления в правом предсердии и при повышении центрального венозного давления (ЦВД). Поэтому пульсирующий допплеровский спектр кровотока «привязан» к комплексу QRS на ЭКГ. В этом случае минимальная скорость воротного потока соответствует систоле желудочков сердца. Он оценивается по так называемой шкале градаций пульсации потока в воротной вене. При нормальном давлении в правом предсердии, т.е. до 10 мм. рт. ст., отмечаются: 1-я и редко 2-я градации. При повышении давления в ПП градации увеличиваются. При наличии трикуспидальной недостаточности отмечаются 4-я или 5-я градации. Следует обратить внимание на отсутствие корреляции между степенью трикуспидальной недостаточности и шкалой пульсации в воротной вене. Феномену пульсирующего кровотока в воротной вене часто сопутствует спленомегалия. Оценка портальной гемодинамики в рамках кардиосовместимой допплерографии проводится при сопоставлении показателей кровотока в воротной вене с уровнем функционирования левого желудочка (УИ, СИ, УПС за 1 кардиоцикл). Пульсирующий кровоток в воротной вене требует анализа, аналогичного анализу артериального кровотока с учетом RI и PI в сочетании с оценкой функции правого предсердия и транстрикуспидального кровотока.
Для практического использования предложена следующая «шкала градаций пульсирующего кровотока в воротной вене»:
- 1-я — монофазный постоянный кровоток, не связанный с сердечной деятельностью. Это вариант нормального потока. Показатель пульсации в норме превышает 0,55. Этот показатель пульсации рассчитывается как соотношение минимальной скорости кровотока в воротной вене к максимальной. Если он меньше или равен 0,54, такой поток является пульсирующим;
- 2-я — систолический пульсирующий кровоток легкой степени. Амплитуда пульсации менее 1/3 основного спектра;
- 3-я — систолический пульсирующий кровоток средней степени. Амплитуда пульсации от 1 до 2/3 основного спектра;
- 4-я — выраженный систолический пульсирующий кровоток с разрывом основного спектра. В систолу желудочков сердца скорость кровотока в воротной вене падает, а допплеровский спектр располагается на изолинии;
- 5-я — реверсивный систолический кровоток. В этом случае в систолу желудочков появляется ретроградный (ниже изолинии) кровоток. Разница между максимальной и минимальной скоростями потоков составляет 50-60 см/с. Это классический вариант двунаправленного потока.
Т. Hosoki и соавт. (1990) обследовали с помощью подобной методики больных с патологией печени, застойной сердечной недостаточностью и здоровых. У больных с сердечной недостаточностью (СН) показатель пульсации-от максимума до минимума скорости в воротной вене — колебался от 0 до 0,54. При этом среднее значение постоянной части спектра составляло 0,45. У некоторых больных с выраженной СН показатель пульсации достигал 0,58; у больных с синдромом Бадда-Киарри он достигал 0,99, у больных с хроническим гепатитом и циррозом он варьировал от 0,91 до 0,81. Считается, что пульсирующий кровоток в воротной вене по мере своего увеличения является механическим фактором, влияющим на функцию правого предсердия. Он усугубляет застойную сердечную недостаточность.
Исследование воротной вены имеет особое значение для изучения сосудистой патологии спланхнического региона. Характер изменений воротного кровотока был детально изучен при сосудистой патологии, связанной с препятствием продвижения крови по сосуду в различных отделах портального кровообращения. Тем не менее остаются не совсем понятными изменения кровотока при диффузных поражениях печени первичного и вторичного характера.
Цель работы — изучение характера кровотока в воротной вене при патологии сердца и при диффузной патологии печени в зависимости от уровня функционирования сердца, а также уточнение его клинического и прогностического значения.
Обследованы 287 человек. Все больные разделены на 4 группы: 1 группа — 56 пациентов с ишемической болезнью сердца и стенокардией 1-2 функционального класса (NYHA) без недостаточности кровообращения; 2-я группа — 48 пациентов с ишемической болезнью сердца, атеросклеротическим и постинфарктным кардиосклерозом, стенокардией 3-4 ФК (NYHA) c недостаточностью кровообращения 2Б (по Василенко-Стражеско); 3 группа — 93 больных с хроническими вирусными гепатитами (В,С) с индексами Кноделля до 4-6 баллов с минимальными степенями активности по классификации 1994 г. (Лос-Анджелес); 4 группа — 51 больной с достоверно установленным циррозом печени с портальной гипертензией и степенью тяжести по шкале Чайлд-Пью от А до В. К 5 контрольной группе отнесены 39 практически здоровых лиц.
Допплерография воротной вены проводилась из субкостального доступа в области внутрипеченочного отдела основного ствола воротной вены, а также в начальной части бифуркации в правой ветви воротной вены и/или во внутрипеченочных ветвях синхронно с ЭКГ маркером систолы и диастолы. Кровоток в воротной вене оценивался по методике Т. Hosoki и соавт. (1990). При этом запись кровотока проводилась при задержке дыхания в среднем между вдохом и выдохом положении с установкой контрольного объема в центре воротной вены под углом, не превышающим 45°, и шириной контрольного объема 3-10 мм.
Эзофагогастродуоденоскопия проводилась всем обследованным по общепринятой методике для выявления ранних вариксов в этом участке пищеварительного тракта — наиболее частом месте локализации портосистемных шунтов.
Исходные показатели: ДВВ-диаметр воротной вены (норма в среднем 8,9 мм); ПСВВ — площадь сечения воротной вены (норма 0,6 см²); Vmean — средняя скорость кровотока; Vmax — максимальная или пиковая линейная скорость (норма 15 см/с); Vmin — минимальная линейная или диастолическая скорость потока.
В формате кардиосовместимой допплерографии на основании этих измерений рассчитываются следующие показатели: ИОКВВ — индекс объемного кровотока в воротной вене; Vmax/ДВВ, т.е. «индекс застоя» — отношение линейной скорости потока к диаметру воротной вены (или площади сечения воротной вены).
Объемная скорость в воротной вене рассчитывается по формуле: F = A · Vmean · 60 (л/мин), где А = 0,25·ПИ·(d1хd2), а d1 и d2 — размеры эллипсоидного сечения воротной вены.
Для сопоставления этого показателя с системной гемодинамикой целесообразно пользоваться индексом объемного кровотока, нормированным на поверхность тела. Учитывая факт отсутствия зависимости от сердечной деятельности этого показателя в норме, следует вводить в расчет фактор времени, т.е. коэффициент — 60 (Sabba C., 1990).
Для оценки объемного венозного портального кровотока (венозного притока) в печень используются следующие скоростные индексы: ИОКВВ — индекс объемного кровотока в воротной вене за 1 мин: ИОКВВ (мл/мин · м²) = 1,055 · ПСВВ (см²) · Vвв (см/с) · 60 / BSA (м²) = 63,3 · ПСВВ (см²) · Р (см/с) / BSA (м²), где Р — линейная скорость кровотока в воротной вене.
ИОКВВ у здоровых равен в среднем 333 мл/м² (324,4±6,9 мл/м²).
Для стандартизации полученных расчетов общепринятым считается измерение кровотока в правой ветви воротной вены на расстоянии 3-4 см от ворот печени. Объемный воротный кровоток, выраженный в процентах к минутному объему сердца (VоВВ%МОС), в норме равен 13-20%.
Корреляционный и кросс-корреляционный анализ полученных результатов в каждой группе проводился с учетом коэффициента корреляции Пирсона: rxy = СУММА(dx · dy) / КОРЕНЬ [СУММА (dx² · dy²)].
В анализе полученных данных участвовали лишь достоверные результаты с учетом значения критерия «t» для 3-х степеней вероятности и стандартные коэффициенты «r», которые считаются достоверными.
Качественный анализ допплерэхограмм в импульсном режиме и цветовом допплеровском картировании портального кровообращения у больных ишемической болезнью сердца и у больных с диффузными поражениями печени выявил наличие разной степени выраженности пульсирующего характера кровотока. Высокие градации пульсирующего портального кровотока у больных 2 группы коррелировали с наличием трикуспидальной регургитации, что вполне согласуется с данными литературы. У 7 больных 4 группы также установлен пульсирующий характер портального потока. Однако, по нашим наблюдениям, он не коррелирует с тяжестью цирроза печени. У 5 больных при цветовом допплеровском картировании выявлена «двухцветная воротная вена». Как известно, наличие этого признака ассоциируется с портальной гипертензией выше 10-15 мм рт. ст. В 4 случаях из 47 у больных 4 группы было обращено внимание при импульсной допплерографии на реверсию портального кровотока ниже изолинии.
По данным ЭГДС, мелкие низкие эзофагальные вариксы выявлены у 73,5% больных 4-й группы (причем у 4-х — с признаками бывших геморрагий), мелкие «ранние» вариксы — у 23,3% больных 3-й группы и у 13,7% больных 2-й группы. У всех лиц контрольной и 1-й групп эзофагальных вариксов не выявлено.
Количественный анализ индексов объемного портального кровообращения показал, что индекс объемного кровотока в воротной вене (ИОКВВ) у больных 4-й группы оказался самым низким, составив 293,1 мл/мин/м² (для сравнения, в контрольной группе он составил 324,5 мл/мин/м², у больных 1-й (387,5 мл/мин/м²), 2-й (377,0 мл/мин/м²) и 3-й (366,0 мл/мин/м²) групп он оказался достоверно выше, чем у больных с циррозом печени. Из этого следует, что по сравнению с 1-й, 2-й и 3-й группами при достоверно наибольшем значении площади сечения воротной вены у больных 4-й группы (1,39 см²) и при достоверно наименьшей линейной скорости потока (6,3 см/с) объемный кровоток у этих больных недостоверно меньше, чем в контрольной группе. Однако все же он меньше, чем в первых трех группах. Это подтверждается при анализе второго индекса объемного портального кровотока, выраженного в % к минутному объему сердца. По результатам этого исследования, только 12,5% минутного объема сердца составляет портальный объемный поток у больных циррозом печени с портальной гипертензией, тогда как в контрольной группе-13,3% минутного объема сердца, а у больных 3-й группы с хроническим вирусным гепатитом — 15,6% минутного объема сердца.
В 1-й группе у больных ишемической болезнью сердца без недостаточности кровообращения портальный кровоток составил в среднем 16% минутного объема сердца, а во 2-й группе — более 1/5 минутного объема сердца — 22,0%. Это достоверно больше, чем у больных циррозом с портальной гипертензией и в контрольной группе.
Таким образом, результаты исследования объемного портального кровотока, нормированного на минутный объем сердца, выявляют принципиальное отличие портального кровообращения печени при ишемической болезни сердца с недостаточностью кровообращения и при циррозе печени с портальной гипертензией. При сердечной недостаточности недостоверно снижается артериальный печеночный поток при достоверном нарастании венозного портального кровотока, а у больных циррозом печени с портальной гипертензией отмечается достоверное снижение относительного артериального и венозного портального притока крови к печени. Причина этого явления — «застой» или повышение давления (гидродинамический затвор или преграда портальному потоку) в системе портального кровообращения. Ранее существовало представление, что при нарастании портальной гипертензии у больных с циррозом печени развивается так называемый гипердинамический синдром. Эти результаты кардиосовместимой допплерографии портального кровообращения показывают истинное соотношение гемодинамик печени и сердца.
Нормокинетический тип. Портальный венозный поток у больных с разной патологией сердца и печени, но с одинаковыми значениями УИ при нормокинетическом типе центральной гемодинамики имеет закономерности, представленные в табл. 1.
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 1/Ишемическая болезнь сердца без недостаточности кровообращения, n=58 | 9,5 ± 1,1 | 16,1 ± 1,3 | 16,1 ± 1,5 | 389,8 ± 8,0 |
| 2/Ишемическая болезнь сердца с недостаточностью кровообращения, n=5 | 11,1 ± 1,3 | 11,9 ± 1,6 | 15,8 ± 1,5 | 399,1 ± 19,2 |
| 3/Хронический вирусный гепатит, n=56 | 9,3 ± 1,1 | 15,2 ± 1,2 | 14,2 ± 1,6 | 355,1 ± 10,7 |
| 4/Цирроз с портальной гипертензией, n=26 | 13,3 ± 1,2 | 6,4 ± 0,1 | 13,2 ± 1,4 | 297,1 ± 9,5 |
| 5/Контроль, n=51 | 8,9 ± 1,1 | 15,1 ± 1,3 | 13,9 ± 1,4 | 333,9 ± 9,7 |
Доля портального кровотока относительно минутного объема сердца достоверно не отличается ни в одной из групп относительно контроля и между собой. В контрольной группе объемный портальный поток сопоставим в среднем с 13,9% минутного объема сердца; в 4-й группе у больных с циррозом печени и портальной гипертензией — 13,2% минутного объема сердца; в 3-й группе у больных хроническим вирусным гепатитом — 14,2% минутного объема сердца; в 1-й группе при ишемической болезни сердца без недостаточности кровообращения — 16,1% минутного объема сердца; во 2-й группе у больных ишемической болезнью сердца с недостаточностью кровообращения — 15,8% минутного объема сердца.
Анализ абсолютных значений объемного портального кровообращения выявил тенденцию к снижению его у больных циррозом печени и портальной гипертензией и к увеличению — у больных с ишемической болезнью сердца. Так, в контрольной группе ИОКВВ составил в среднем 333,9 мл/мин/м², в 1-й и 2-й группах повышается в среднем до 389,8 мл/мин/м² и 399,1 мл/мин/м². В 3-й группе ИОКВВ составил в среднем 355,1 мл/мин/м², в 4-й — снижается несколько менее остальных, в среднем до 297,1 мл/мин/м².
Более чувствительным параметром оказалась средняя амплитуда линейной скорости потока в воротной вене. У больных с циррозом печени она снижается до 6,4 см/с, т.е. в 2,5 раза по сравнению с контролем, где она составляет в среднем 15,1 см/с. У больных 1-й и 3-й групп она составила соответственно 16,1 и 15,2 см/с, а во 2-й группе несколько ниже, чем в контрольной и 1-й и 3-й группах, но выше, чем у больных 4-й группы, составляя в среднем 11,9 см/с.
Как известно, поперечное сечение воротной вены в норме имеет овальный профиль. При портальной гипертензии оно становится округлым и диаметр увеличивается более 12 мм. В 4-й группе переднезадний диаметр воротной вены увеличен в среднем до 13,3 мм по сравнению с контролем (8,9 мм). В 1-й и 3-й группах этот размер достоверно не отличается от контроля, составляя соответственно 9,4 и 9,3 мм. У больных 2-й группы диаметр воротной вены составил в среднем 11,1 мм, что больше, чем в контроле, но меньше, чем у больных циррозом.
Таким образом, оказалось, что абсолютный и относительный объемный портальный кровотоки у больных с нормокинетическим типом центральной гемодинамики, у больных с ишемической болезнью сердца с недостаточностью кровообращения и у больных с циррозом печени с портальной гипертензией существенно не отличаются от контрольной и от остальных групп.
Гипокинетический тип. Сравнение функции ЛЖ у больных с гипокинетическим типом центральной гемодинамики выявило ведущую причину снижения у них УИ, во-первых, вследствие снижения сократительных свойств миокарда ЛЖ, во-вторых, из-за нарастания объемной перегрузки ЛЖ и появления митральнопапиллярной дисфункции с митральной регургитацией. Анализ портального кровообращения у больных с гипокинетическим типом центральной гемодинамики показал, что у больных с хроническим вирусным гепатитом на фоне диффузного поражения печени выявлено и относительное и абсолютное нарастание портального кровотока (табл. 2).
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 1/Ишемическая болезнь сердца без недостаточности кровообращения, n=20 | 9,3 ± 1,1 | 15,6 ± 1,5 | 17,7 ± 1,8 | 361,9 ± 18,7 |
| 2/Ишемическая болезнь сердца с недостаточностью кровообращения, n=22 | 10,6 ± 1,1 | 12,7 ± 1,2 | 19,1 ± 1,6 | 382,7 ± 11,7 |
| 3/Хронический вирусный гепатит, n=19 | 9,9 ± 1,2 | 15,0 ± 1,3 | 20,9 ± 1,9 | 404,1 ± 19,8 |
| 4/Цирроз с портальной гипертензией, n=14 | 13,2 ± 1,2 | 6,4 ± 1,1 | 12,4 ± 1,6 | 305,7 ± 10,2 |
| 5/Контроль, n=30 | 8,5 ± 1,1 | 14,4 ± 1,3 | 12,4 ± 1,5 | 293,5 ± 9 |
Так, ИОКВВ в 3-й группе составляет в среднем 404,1 мл/мин/м², в контроле — 293,5 мл/мин/м², в 4-й группе у больных с циррозом печени ИОКВВ не отличается от контроля, составляя 305,7 мл/мин/м². В 1-й и 2-й группах ИОКВВ недостоверно выше, чем в контрольной, составляя в 1-й 362 мл/мин/м², а во 2-й — 382,7 мл/мин/м². В то же время увеличенное УПС-1 затрудняет возврат венозной крови к сердцу через периферию и, наоборот, переключает этот возврат через печень, особенно у больных хроническим вирусным гепатитом с гипокинетическим типом центральной гемодинамики.
Гиперкинетический тип центральной гемодинамики. Этот вариант центральной гемодинамики не выявлен у больных ишемической болезнью сердца с клинически выраженной недостаточности кровообращения и у больных с циррозом печени с портальной гипертензией (табл. 3).
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 1/Ишемическая болезнь сердца без недостаточности кровообращения, n=11 | 9,7 ± 1,1 | 15,2 ± 1,9 | 13,5 ± 1,1 | 396,1 ± 29,2 |
| 2/Ишемическая болезнь сердца с недостаточностью кровообращения, n=0 | — | — | — | — |
| 3/Хронический вирусный гепатит, n=11 | 9,0 ± 1,3 | 14,7 ± 1,5 | 11,5 ± 1,9 | 338,1 ± 33,6 |
| 4/Цирроз с портальной гипертензией, n=0 | — | — | — | — |
| 5/Контроль, n=9 | 9,5 ± 1,1 | 15,4 ± 1,8 | 12,7 ± 1,8 | 398,9 ± 25,2 |
Сравнительный анализ показал, что абсолютный и относительный портальный кровоток несколько снижен у больных хроническим вирусным гепатитом с гиперкинетическим типом относительно контрольной и 1-й групп.
Застойный тип центральной гемодинамики. Этот вариант кровообращения был выявлен лишь у больных 2-й группы, поэтому проводить сравнительный анализ с другими группами невозможно — подобный вариант центральной гемодинамики может не развиваться у больных с диффузными поражениями печени либо подобные больные могут не попасть в данную выборку. Возможно, более обширная статистика позволит получить ответы на вопросы.
У больных ишемической болезнью сердца с застойным типом центральной гемодинамики ранее был описан феномен «пульсирующего портального потока» различной степени выраженности и достоверно не связанного с передаточной пульсацией от соседних артериальных стволов. У всех больных этой группы мы также отметили пульсирующий характер потока при задержке дыхания в среднем положении. Поэтому значение средней линейной скорости портального потока рассчитывали (табл. 4) как средний интеграл 3-5 измерений пульсирующих комплексов (площадь под кривой, огибающей пульсирующий спектр потока в воротной вене).
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 2/Ишемическая болезнь сердца с недостаточностью кровообращения | 10,7 ± 1,1 | 12,2 ± 1,2 | 25,9 ± 1,4 | 267,0 ± 9,4 |
Параметры воротной вены, линейной скорости портального потока и абсолютное значение объемного портального венозного притока к печени у больных с застойным типом центральной гемодинамики практически не отличаются от гипокинетического типа. Однако на фоне резкого снижения насосной функции ЛЖ у больных с застойным типом центральной гемодинамики отмечается достоверный рост относительного портального кровообращения. Если ИОКВВ у больных с застойным типом составляет в среднем 367,04+9,38 мл/мин/м², т.е. практически столько же, сколько при гипокинетическом типе (соответственно 382,7+11,7 мл/мин/м²), то относительный объемный воротный кровоток в % к минутному объему сердца увеличен в среднем до 25,9+1,4% минутного объема сердца по сравнению с 19,1+0,6% минутного объема сердца у больных с гипокинетическим типом.
Гиповолемический тип центральной гемодинамики. В нашем исследовании этот вариант центральной гемодинамики выявлен лишь у больных 3-й и 4-й групп. Этот факт, возможно, свидетельствует о формировании условий к большему депонированию крови в явных и скрытых вариксах и иных участках венозной системы спланхнического кровообращения. Кроме того, относительная малочисленность этих групп не позволяет сделать достоверные заключения.
Тем не менее параметры портального венозного притока к печени у больного 4-й группы существенно хуже, чем в 3-й группе. Так, диаметр воротной вены больше, линейная скорость портального потока, абсолютный и объемный относительный портальный поток более чем в два раза меньше, чем в 3-й группе (табл. 5).
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 3/хронический вирусный гепатит | 10,1 ± 1,3 | 14,5 ± 1,6 | 26,3 ± 1,9 | 432,5 ± 24,1 |
| 4/цирроз с портальной гипертензией | 12,8 | 5,9 | 10,7 | 217,5 |
Неопределенный тип. Размеры воротной вены и значения линейной скорости портального венозного потока-притока у больных с неопределенным типом центральной гемодинамики полностью совпадают с нормокинетическим типом (табл. 6).
| Группа/показатель | ДСВВ, мм | Р, см/с | VoBB%MOC | ИОКВВ, мл/м² |
|---|---|---|---|---|
| 1/Ишемическая болезнь сердца без недостаточности кровообращения, n=3 | 9,9 ± 1,1 | 15,7 ± 1,3 | 13,5 ± 1,4 | 447,7 ± 53,0 |
| 2/Ишемическая болезнь сердца с недостаточностью кровообращения, n=2 | 10,9 ± 1,7 | 12,8 ± 1,7 | 21,5 ± 1,9 | 377,8 ± 54,1 |
| 3/Хронический вирусный гепатит, n=4 | 9,2 ± 1,3 | 14,9 ± 1,5 | 13,9 ± 1,6 | 365,4 ± 24,6 |
| 4/Цирроз с портальной гипертензией, n=6 | 13,100 ± 1,3 | 6,1 ± 0,2 | 9,5 ± 1,4 | 258,6 ± 12,6 |
| 5/Контрольная, n=9 | 8,7 ± 1,1 | 14,9 ± 1,7 | 13,4 ± 1,1 | 300,1 ± 18,4 |
Анализ объемного кровотока в воротной вене, нормированного на поверхность тела, показал, что абсолютное значение ИОКВВ у больных ишемической болезнью сердца без недостаточности кровообращения, т.е. в 1-й группе выше, а относительное значение в % к минутному объему сердца меньше, чем при нормокинетическом типе. Наоборот, у больных 2-й и 4-й групп, т.е. у больных ишемической болезнью сердца с недостаточностью кровообращения и у больных с циррозом печени и портальной гипертензией ИОКВВ меньше, а объемный кровоток в общей печеночной артерии в % к минутному объему сердца выше, чем при нормокинетическом типе. У лиц контрольной группы с неопределенным и нормокинетическим типами отмечено полное совпадение кровотока в ОПА.
Выявлена очень высокая прямо пропорциональная взаимосвязь допплеровского СИлж с диаметром печеночной вены (r=0,966 при р
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
источник