Диагностика заболеваний печени включает ряд лабораторных анализов – определение мочевины, билирубина, АСТ, АЛТ и их соотношения, щелочной фосфатазы и инструментальных исследований – биопсия, компьютерная томография, МРТ, УЗИ.
При подозрении на дисфункции или какое-либо заболевание, врач в первую очередь назначает ультразвуковое исследование. Это безопасный и высокоинформативный способ, позволяющий оценить поверхностные ткани органа, его структуру, размеры.
После исследования железы с помощью УЗИ пациент получает заключение, и в нем можно встретить термин «гиперэхогенное образование». Что это такое, как проявляется и о каких болезнях говорит, рассмотрим подробнее.
Например, жидкостям сложно уловить и распространить сигнал, который направил датчик. Поэтому они на изображении практически черного цвета. Плотные ткани, наоборот, быстро и максимально полно отражают ультразвуковой импульс, потому что принимают средовые колебания и сами выступают источником – имеют светлый окрас на изображении.
Для диагностики отклонения используются различные виды определения эхогенности. Так, когда имеется приставка «изо», то мягкие ткани полноценно отражают импульс, при «гипо» говорят о понижении этой способности (на ультразвуковой картинки участки обозначаются темным цветом). На фоне приставки «анэ» подразумевают полное отсутствие этого явления, то есть ткани вовсе не отражают УЗ-волну.
В переводе с древнегреческого языка приставка «гипер» означает свыше, сверх, выше, а слово эхогенность – «отражение». И получается, что гиперэхогенность – способность отражать ультразвуковой импульс свыше нормы. Как правило, на картинке такое образование выглядит пятном светлого окраса, цвет практически белый.
Можно предположить, что новообразование плотное, потому что отражает УЗ-волны как камень, жир, костное формирование, кальцинаты. Гиперэхогенность печени бывает диффузной, то есть полной – поражается вся паренхима печени и очаговой (локальной).
По характеру окрашивания ткани печени отличаются однородным цветом, изображение такого плана называется гомогенным. При разных заболеваниях проявляется «пестрая» картинка, которая включает в себя темные и светлые пятнышки. В таком случае в заключении пишут гетерогенность.
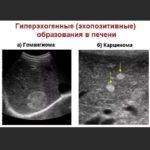
Гиперэхогенная печень наблюдается при гемангиоме – новообразование доброкачественной природы, появляющееся не только в железе, но и других внутренних органах. Морфологически представлено клубком сосудов. Этиология развития не установлена. Среди провоцирующих факторов выделяют патологии кровеносной системы в период внутриутробного развития, высокую концентрацию эстрогенов в крови.
По своему строению гемангиома печени классифицируется на капиллярную (до 4 см), кавернозную (до 20 см) и смешанную. Обычно болезнь не приводит к негативным симптомам, терапия не требуется, достаточно врачебного контроля.
На ультразвуковом изображении гемангиома выглядит как новообразование круглой формы, имеющееся четко очерченные контуры, относительно гомогенную структуру. Эхоплотность повышена, но бывают и исключения.
Гиперэхогенностью проявляется рак печени. Обычно новообразование вторичного характера, то есть железа поражена метастазами. У больных с хронической формой гепатита вероятность злокачественного поражения возрастает в несколько раз – диагностируют первичный рак органа либо гепатоцеллюлярную карциному.
При злокачественном поражении врач видит такие признаки:
- Нечеткие границы образования.
- Новообразование плотно прилегает или сливается с паренхимой.
- Гиперэхогенность.
- Гетерогенность внутренней структуры.
- Гипоэхогенные некротические очаги.
Единичные или множественные участки гиперэхогенности, неоднородность структуры печени, неровные края – это признаки патологического процесса, поэтому требуется дополнительное обследование и последующее лечение.

Гемангиомы приводят к негативной симптоматике, только когда их размер от 5 см. Рак на начальных стадиях не дает симптоматики.
Как правило, она появляется, когда опухоль большого размера, присутствуют метастазы.
Однако возможны такие симптомы:
- Боль, тяжесть или дискомфорт в правом боку.
- Тошнота, рвота.
- Горечь в ротовой полости, особенно утром.
- Ухудшение аппетита.
- Изменение вкусового восприятия.
- Резкое снижение массы тела.
- Желтуха кожи.
- Зуд кожного покрова.
- Нарушения со стороны ССС, ЦНС, ЖКТ.
Такие признаки могут указывать не только на наличие гиперэхогенности печени, но и на другие заболевания внутренних органов. На фоне симптоматики требуется посетить гастроэнтеролога либо гепатолога. Они назначат исследования, поставят диагноз.
Нормальный размер общей ширины железы колеблется от 230 до 270 мм. Длина органа варьируется от 140 до 200 мм, а поперечник от 200 до 225 мм. Толщина левой доли до 80 мм, а правой до 140 мм. Когда присутствует гепатомегалия, то есть отклонения от нормальных размеров в большую сторону, это говорит о патологии.
Врач-диагност после исследования печени составляет заключение, с которым обращаются к своему доктору – он должен его расшифровывать. К основным показателям, оценивающим функциональность и состояние железы, относят (представлены нормальные значения):
- Угол нижнего края левой доли до 45 градусов.
- Угол наклона края правой доли до 75 градусов.
- Косой вертикальный размер правой доли до 15 см, толщина до 14 см.
- Косой вертикальный размер левой доли до 10 см, а толщина до 8 мм.
- Воротная вена 1-1,4 см.
- Вены – 0,6-1 см.
- Нижняя полая вена 1,5-2,5 см.
- Артерия – 0,4-0,6 см.
- Желчные долевые каналы – до 3 мм.
- Общий проток с желчным – до 6 мм.
В норме структуру паренхимы печени можно охарактеризовать терминами – однородность, множество равномерно распределенных линейных/точечных структур, мелкозернистость.
Печеночные вены на УЗИ не видны, поэтому их визуализация осуществляется посредством пробы Вальсальвы – пациента просят вдохнуть полной грудью, закрыть рот и нос. В норме также не видны желчные каналы и печеночные артерии. Если они визуализируются на картинке, это свидетельствует о расширении.
Если УЗИ не позволяет точно поставить диагноз, при этом было обнаружено гиперэхогенное включение, то требуются дополнительные исследования. Они включают в себя ряд мероприятий – лабораторных и инструментальных.
С целью определения патологии назначают биохимию, ОАК, печеночные пробы. При подозрении на онкологический процесс обязательно делают тесты на онкомаркеры. Также проводится допплерография, фибросканирование железы, МРТ с введением контрастного вещества, ПЭТ.
Когда результаты сводятся к тому, что у пациента онкология, то проводят биопсию – забор кусочка печеночной ткани и/или самого новообразования с целью дальнейшего исследования. Благодаря этому можно установить вид раковых клеток, назначить лечение.
источник
Доступная эффективность. Универсальный ультразвуковой сканер высокого класса, компактный дизайн и инновационные возможности.
Гемангиомы печени впервые описали Dupuytren и Gruveilhier в 1816 г. [1, 2]. По материалам аутопсии, частота гемангиом печени колеблется от 0,4 до 7,3%, по данным клинических исследований, гемангиомы диагностируют у 2-4% взрослого населения, а во время операций по поводу очаговых образований печени их выявляют у 10-28% пациентов [1, 3, 4]. Различают три гистологических типа гемангиом: капиллярную (узкие сосудистые просветы, сильно развитая строма), скиррозную (расширенные блокированные сосуды, выраженная фиброзированная строма), кавернозную (крупные сосудистые лакуны, разделенные узкими фиброзными прослойками) [1, 5, 6]. Хотя анатомическим субстратом развития гемангиом являются венозные сосуды печени, их главными источниками питания признаны печеночная артерия и ее ветви [3].
Клиническая картина гемангиом разнообрана и зависит от величины и локализации опухоли. Жалобы появляются при достижении опухолью размеров свыше 5 см 9. От степени растяжения глиссоновой капсулы зависит выраженность болевого синдрома, который встречается у 50-75% пациентов, от состояния гемодинамики в воротной вене — наличия синдрома портальной гипертензии, от сдавления опухолью желчных протоков в воротах печени — наличия желтухи и нарушения венозного оттока от печени [1, 2, 7-9].
Наиболее грозным осложнением, встречающимся в 10% случаев при больших гемангиомах, является спонтанный или травматический ее разрыв, сопровождающийся массивным кровотечением в брюшную полость и приводящий к летальному исходу в 63-80% случаев [1-3, 8, 10]. Отмечены единичные случаи малигнизации гемангиом [2]. Вероятны и другие осложнения: тромбоз опухоли с возможным инфицированием тромба и последующим абсцедированием; перекручивание ножки опухоли с появлением симптомов «острого живота», сращение с сальником или петлями кишечника и развитие кишечной непроходимости; гемангиоматозная дегенерация печени с развитием печеночно-клеточной недостаточности; гемобилия; нарушение свертываемости крови (синдром КазабахаМерритта) [1, 2, 8].
Комплексное обследование пациентов с гемангиомами печени позволяет установить точный диагноз в 82,5-100% случаев [1, 11, 12].
В диагностике гемангиом печени используют ультразвуковое исследование (УЗИ), компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), ангиографию.
Инструментальное обследование пациента с гемангиомой начинают с УЗИ печени, учитывая неинвазивность, экономичность, простоту и доступность этого исследования. Однако данный метод, несмотря на большую информативность, не всегда позволяет однозначно высказаться в пользу гемангиомы.
В связи с этим представляем следующее клиническое наблюдение.
Больная К., 48 лет, предъявляет жалобы на боли в правом подреберье.
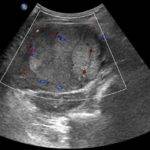
УЗИ брюшной полости. Печень увеличена в размерах, контуры ровные, структура неоднородная, средней эхогенности, признаков портальной и билиарной гипертензии нет. В правой доле печени визуализируется образование размером 142×95 мм, гиперэхогенное, выраженно неоднородное по эхоструктуре, с неровными контурами, наличием мелких эхонегативных зон, имеющее ободок пониженной эхогенности по периферии, с кальцинатами внутри. Образование гиповаскулярное. Желчный пузырь спавшийся. Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена.
Заключение: объемное образование правой доли печени (рис. 1).
а) B-режим. В правой доле печени визуализируется образование размером 142х95 мм, гиперэхогенное, неоднородное по эхоструктуре, с неровными контурами, наличием мелких эхонегативных зон, имеющее гипоэхогенный ободок по периферии.
б) Кальцинаты внутри (стрелки) образования.
в) Режим ЦДК. Образование гиповаскулярное. Стрелкой обозначены кальцинаты.
КТ брюшной полости. Печень увеличена в размерах, неоднородная по эхоструктуре, признаков портальной и билиарной гипертензии нет. В правой доле печени, занимая практически всю долю, определяется дополнительное объемное образование, неоднородно пониженной плотности, с неровными четкими контурами, размером 143х93 мм. После введения контрастного вещества образование неравномерно накапливает его от периферии к центру, в виде языков пламени. В центре образования определяется участок равномерно низкой плотности, продолговато-ветвистой формы, с четкими контурами (гиалиновая щель). В центре образования видны участки кальцификации. В отсроченной фазе образование продолжает неравномерно накапливать контрастное вещество, максимальное его накопление отмечено в центре. Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена.
Заключение: гигантская кавернозная гемангиома правой доли печени (рис. 2).
Пациентке проведено оперативное лечение (рис. 3).
Опухоль неправильной формы, темно-красного цвета, губчатого вида, напоминает пчелиные соты.
Ультразвуковая картина гемангиомы определяется ее видом: капиллярная или кавернозная.
Типичными эхографическими признаками капиллярной гемангиомы (рис. 4) являются: небольшой размер (от 20 до 40 мм) образования, однородные, гомогенные гиперэхогенные, с четкими ровными (иногда неровными волнистыми, бугристыми в виде «штрихов») контурами, имеющие вид «спущенного шара»; хорошо отграничены от окружающей ткани; без затухания, иногда с усилением эхосигнала позади образования [1, 5, 12-14]. Типичные эхографические признаки кавернозной гемангиомы: образования больших размеров, с четкими бугристыми контурами; хорошей очерченностью от окружающей их неизмененной ткани печени; характеризуются высокой эхогенностью и неоднородностью структуры, которая обусловлена наличием кавернозных полостей, определяемых при УЗИ в виде эхонегативных зон различных форм и размеров [5, 9, 12]. При цветовом допплеровском картировании (ЦДК) кровоток в самой гемангиоме в 86,9% случаев, как правило, не определяется (образование аваскулярное или гиповаскулярное); в 75% случаев хорошо виден подходящий к гемангиоме питающий сосуд с признаками артериального, ламинарного кровотока. При оценке количественных показателей кровотока в артериях средняя систолическая линейная скорость кровотока, по данным разных исследователей, в гемангиомах составляет от 37,56±17,68 до 15,0±16,0 см/с; линейная скорость венозного кровотока в среднем достигает 20,61±9,8 см/с; PI в гемангиоме в среднем равен 0,91±0,14, RI — 0,5 [1, 5, 13-17]. Индекс допплеровской перфузии при гемангиомах — 0,22, что значительно меньше, чем при злокачественных образованиях (0,62±0,1) [1].
а) В-режим. В печени визуализируется образование небольшого диаметра, однородное, гомогенное гиперэхогенное, с четкими ровными контурами, хорошо отграниченное от окружающей ткани, с усилением эхосигнала позади образования (стрелки).
б) Режим ЦДК. Образование аваскулярное, вокруг образования визуализируются огибающие сосуды (стрелка).
По данным литературы [1, 13, 17], чувствительность УЗИ с ЦДК в диагностике гемангиом составляет 80%, специфичность — 86,5%, точность — 69-85%, положительная прогнозирующая ценность — 41%, отрицательная прогнозирущая ценность — 97%.
Однако анализ эхограмм при УЗИ показывает, что с увеличением размеров гемангиомы утрачивают типичные признаки. От 20 до 42% (а по данным некоторых авторов, до 75%) гемангиом имеют атипичную эхоструктуру. Это проявляется наличием у 5% гемангиом гипоэхогенного ободока, в 36% случаев гемангиомы имеют тенденцию к повышению негомогенности, в 4-24% они проявляются как гипо- или изоэхогенные образования по отношению к нормальной паренхиме печени, контуры образования становятся неровными и нечеткими у 85% больных, в 16% случаев имеет место нетипичный сосудистый рисунок [1, 6, 11, 13, 15].
Длительное время ангиографическое исследование считалось «золотым стандартом» в диагностике гемангиом печени. Однако в настоящее время КТ и МРТ с контрастным «усилением» обеспечивают надежную диагностику гемангиом печени, позволяя не прибегать к инвазивному ангиографическому исследованию. КТ-картина зависит от гистологического типа гемангиомы и имеет ряд характерных особенностей, позволяющих точно установить генез образования, а также провести дифференциальную диагностику с другими опухолями.
Капиллярная гемангиома при нативном исследовании описывается как образование малого размера, округлой формы, с четкими ровными контурами, четко отграниченное от окружающей ткани, плотность 24-54 ед. Н, гиподенсная или равная по плотности окружающей печеночной паренхиме. Кавернозная гемангиома — как образование более 6 см в диаметре, с четким контуром, но более бугристое по сравнению с капиллярной гемангиомой, четко отграниченное от окружающей ткани. Плотность кавернозной гемангиомы 32-38 ед. Н (гиподенсная). Кроме того, на КТ-срезе в паренхиме гемангиомы появляются мелкие участки в виде отдельных точек диаметром 1-3 мм или полосок размером 1×3 мм, пониженной плотности, которые разбросаны по всему срезу гемангиомы или сгруппированы в центре, но практически отсутствуют на периферии. С увеличением размеров гемангиомы более 8 см на КТ-срезах выявляется специфичный для гемангиом симптом «гиалиновой щели». Он в том заключается, что в центре гемангиомы определяется участок равномерной низкой плотности (15-30 ед. Н), звездчатой или продолговатоветвистой формы, с четкими контурами. В отличие от симптома «гиалиновой щели» участок низкой плотности, встречающийся при распаде злокачественной опухоли, имеет более округлую форму, нечеткие границы, неравномерную плотность [3].
После внутривенного болюсного введения контрастного препарата в первой, артериальной фазе (20-40 с) контрастирования печеночной паренхимы капиллярная гемангиома накапливает контрастное вещество от периферии к центру, поэтому обычно наблюдается симптом краевого или периферического накопления контрастного вещества в опухоли, так называемый симптом «ободка»; кавернозная гемангиома накапливает контрастное вещество в лакунах в виде «языков», распространяющихся от периферии к центру и постепенно сливающихся между собой, причем плотность лакун приближается к плотности контрастируемых в этот момент артерий. Визуализация гемангиомы за счет ярких скоплений контрастного вещества улучшается. В артериальной фазе появляются ветви печеночной артерии, кровоснабжающие гемангиому, именно эти ветви служат основой появления на периферии гемангиомы гиперконтрастных точек. Чем выраженнее артериальная фаза, тем ярче точка контрастирования артерии.
В венозной фазе (40-70 с) капиллярная гемангиома остается гиподенсной по отношению к паренхиме печени, продолжая накапливать контрастное вещество от периферии к центру; кавернозная гемангиома продолжает накапливать контрастное вещество, равномерно распределяющееся по всей гемангиоме, при этом «гиалиновая щель» контрастное вещество не накапливает. В артериальную и венозную фазы контрастного усиления время появления контрастного вещества и скорость накопления его в паренхиме печени значительно опережают эти величины в ткани гемангиомы (за исключением зон «гиперденсных точек-лакунязыков пламени»).
В паренхиматозной фазе (90-150 с) в паренхиме печени контрастное вещество достигает своей наивысшей концентрации, после чего плотность паренхимы печени снижается. В гемангиоме же, наоборот, накопление контрастного вещества с 3-й минуты увеличивается, распространяется в центре образования и может продолжаться даже на протяжении 30 мин. При визуальной оценке примерно на 10-й минуте плотность гемангиомы выравнивается с плотностью печени, т.е. гемангиома становится «изоденсной», вследствие чего она плохо видна или ее изображение «исчезает».
Отсроченная фаза (через 7-30 мин после контрастирования, поздняя, паренхиматозная). Временной интервал удлиняется прямо пропорционально увеличению размеров гемангиомы. В эту фазу однозначно можно высказаться в пользу гемангиомы. На томограммах, сделанных через 20-30 мин после контрастного «усиления», гемангиомы выглядят уже как гиперденсные образования (денситометрические показатели гемангиом превышают денситометрические показатели плотности печени), так как контрастное вещество еще сохраняется в интерстициальном пространстве опухоли. Это типичный признак гемангиом печени, поэтому следует выполнять и поздние (отсроченные) компьютерные томограммы.
При КТ в крупных гемангиомах зоны гиалиноза (плотность 15-20 ед. Н) позволяют даже при нативной диагностике провести дифференциальную диагностику с аденомой, более того, в гемангиомах могут быть скопления кальцификатов (плотность 168-243 ед. Н), что также не характерно для аденом [3]. Характерная дифференциально-диагностическая особенность, позволяющая различить аденомы и крупные кавернозные гемангиомы при КТ, — это динамика контрастирования [3]. Аденомы благодаря артериальному кровоснабжению быстро накапливают контрастное вещество с максимальным повышением денситометрических показателей через несколько секунд после инъекции по всему сечению образования с последующим снижением плотности также по всей площади, в то время как для гемангиом характерна специфическая динамика контрастирования — накопление контрастного вещества от периферии к центру [3]. КТ позволяет уточнить не только локализацию, но и резектабельность при сосудистых опухолях печени [1].
При проведении МРТ на Т2-взвешенных изображениях МР-томограмм даже мелкие гемангиомы печени (диаметр менее 1 см) достаточно надежно диагностируются по сильному сигналу, интенсивность которого значительно превосходит интенсивность сигнала от неизмененной паренхимы печени или метастазов [9, 13, 18, 19]. Полученные некоторыми авторами данные коррелировали с результатами подсчета Т2-релаксационного времени для гемангиом, гепатом и метастазов. Так, для гемангиомы этот показатель составил 288±20 мс, для гепатом — 83,7±12 мс, для метастазов — 78±10 мс [13, 18]. При МРТ печени так же широко, как и при КТ, используется болюсное контрастное «усиление» паренхимы печени, принципы которого идентичны болюсному контрастированию при КТ [18]. В отличие от метастазов и первичного рака печени гемангиомы при МРТ с контрастированием контрастируются только в паренхиматозную или отсроченную фазу с длительным сохранением усиления интенсивности сигнала, неравномерным очаговым накоплением контрастного вещества по периферии опухоли и отсутствием эффекта вымывания (при первичном раке и метастазах отличается эффект вымывания) [18].
К тактике лечения гемангиом необходим дифференцированный подход. При небольших размерах гемангиом (до 5 см), протекающих бессимптомно, показано динамическое наблюдение с проведением динамического УЗИ [1, 2, 6]. Методы инвазивного лечения гемангиом можно разделить на 2 группы. К радикальным относятся резекции печени, которые в свою очередь подразделяются на анатомическую (лобэктомия, гемигепатэктомия, расширенная гемигепатэктомия) или атипичную (резекция-вылущивание, краевые, клиновидные, поперечные резекции); экстирпация или энуклеация опухоли. Паллиативные методы включают резекцию опухоли; прошивание опухоли; перевязку или рентгеноэндоваскулярную окклюзию сосудов, питающих опухоль; криовоздействие на опухоль; склерозирование опухоли 96% спиртом; лучевую терапию [1, 2, 8, 20-22].
Таким образом, эффективность УЗИ при гемангиомах печени находится в зависимости от размера образования: более эффективно при образованиях небольшого диаметра и менее эффективно при больших и гигантских образованиях. В свою очередь КТ/МРТ с болюсным контрастированием позволяет однозначно дигностировать крупные кавернозные гемангиомы печени.
- Алиев М.А., Султаналиев Т.А., Сейсембаев М.А. и др. Диагностика и хирургическое лечение кавернозных гемангиом печени // Вестник хирургииим. И.И. Грекова. 1997. N 4. С. 12-16.
- Алимпиев С.В. Современные тенденции хирургической тактики при гемангиомах печени // Анналы хирургической гепатологии. 1999. Т. 4. N 1. С. 97-103.
- Кармазановский Г.Г., Тинькова И.О., Щеголев А.И.,Яковлева О.В. Гемангиомы печени: компьютернотомографические и морфологические сопоставления // Медицинская визуализация. 2003. N 4. С. 37-45.
- Blachar A., Federle M.P., Ferris J.V. et al. Radiologists performance in the diagnosis of liver tumors with central scars by using specific CT criteria // Radiology.2002. V. 223. P. 532-539.
- Лемешко З.А. Ультразвуковая диагностика объемных образований печени // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 1997. N 1. С. 92-98.
- Шкарбун Л.И., Резникова Е.Р. Результаты длительного динамического ультразвукового контроля за больными с гемангиомами печени // Сборник тезисов Международной конференции по ультразвуковой диагностике, приуроченный к 10-летию кафедры ультразвуковой диагностики Российской медицинской академии последипломного образования МЗ РФ. Ультразвуковая и функциональная диагностика. 2002. N 2. С. 219.
- Maeshima E., Minami Y., Sato M. et al. A case of systemic lupus erythematosus with giant hepatic cavernous hemangioma // Lupus. 2004. V. 13. N 7.Р. 546-548.
- Martinez-Gonzalez M.N., Mondragon-Sanchez R., Mondragon-Sanchez A. et al. Cavernous hemangioma of the liver and hepatic hemangiomatosis. Indications andresults of the surgical resection // Rev GastroenterolMex. 2003. V. 68. N 4. Р. 277-282.9. Schima W., Strasser G. Обнаружение и характеристика очаговых образований печени // Медицинскаявизуализация. 2001. N 3. С. 35-43.
- Chen Z.Y., Qi Q.H., Dong Z.L. Etiology and management of hemmorrhage in spontaneous liver rupture:a report of 70 cases // World. J. Gastroenterol. 2002. V. 8. P. 1063-1066.
- Мирошниченко И.В., Мартынова Н.В., Нуднов Н.В. и др. Комплексная лучевая диагностика очаговыхизменений печени на амбулаторном этапе // Материалы 4-го съезда Российской ассоциации специалистов ультразвуковой диагностики в медицине. Москва. 2003. С. 130.
- Семенова Т.А. Комплексная лучевая диагностика кавернозных гемангиом // Материалы 4-го съезда Российской ассоциации специалистов ультразвуковой диагностики в медицине. Москва, 2003. С. 160.
- Зубарев А.В. Новые возможности ультразвука в диагностике объемных поражений печени и поджелудочной железы // Эхография. 2000. N 2. С. 140-146.
- Котляров П.М., Шадури Е.В. Трехмерная реконструкция изображения, ультразвуковая ангиография и спектральная допплерография в оценке природы очаговых образований печени // Эхография. 2003. N 3. С. 281-285.
- Кунцевич Г.И. Ультразвуковая диагностика в абдоминальной и сосудистой хирургии // Минск.Кавалер Паблишерс. 1999. 256 с.
- Харченко В.П., Котляров П.М., Шадури Е.В. Ультразвуковое исследование в дифференциальной диагностике очаговых поражений печени // Медицинская визуализация. 2003. N 1. С. 68-81. 17. Kudo M., Tochio H., Zhou P. Differentiation of hepatic tumors by color Doppler imaging: role of the maximum velocity and the pulsatility index of the intratumoral blood flow signal // Intervirology. 2004. V. 47. N 3-5. Р. 154-161.
- Ратников В.А., Лубашев Я.А. Сложности и ошибки диагностики заболеваний печени при использовании комплексной МРТ // Материалы 9-й Российской конференции «Гепатология сегодня». Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2004. N 1. Приложение N 12. С. 59.
- Bleuzen A., Tranquart F. Inc >
Доступная эффективность. Универсальный ультразвуковой сканер высокого класса, компактный дизайн и инновационные возможности.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Любой участок ткани с повышенной плотностью для УЗ волн – это гиперэхогенное образование. Рассмотрим причины данного явления, виды, методы диагностики и лечения.
Многие пациенты сталкиваются с гиперэхогенностью после ультразвукового исследования. Она не является диагнозом, а только сигнал организма о патологических процессах и повод провести более детальное обследование. В большинстве случаев, выявленное уплотнение является кальцинированным участком ткани, костным образованием, камнем или жиром.
На мониторе УЗД эхогенность выглядит как светлое или практически белое пятно. Исходя из этого, можно предположить, что это уплотнение. Такие ткани визуализируются как точечные, линейные или объемные структуры в пределах исследуемых органов. Если участок затемнен, то это гипоэхогенное образование.

Эхопозитивные уплотнения возникают как у взрослых, так и у детей. Эпидемиология, то есть закономерность возникновения эхоструктур, зависит от общего состояния организма. Чаще всего высокую акустическую плотность выявляют при обследовании печени, почек, органов желудочно-кишечного тракта, матки и яичников.

Существует множество причин, которые могут спровоцировать эхопозитивные уплотнения внутренних органов. Причины гиперэхогенного образования зависят от его локализации, размеров и общего состояния организма. Чаще всего на УЗИ выявляют кальцификаты, которые могут быть как множественными, так и единичными с акустической тенью. Они возникают при таких патологиях:
- Инфекционные поражения организма и легких – туберкулез, грипп, бронхит, пневмония.
- Заболевания предстательной железы (простатит) и некоторые венерические заболевания.
- Поражения щитовидной железы – узловой, диффузный или токсический зоб, гипотиреоз.
- Заболевания сердечно-сосудистой системы – инфаркт миокарда, эндокардит, перикардит.
- Болезни печени – вирусный гепатит хронической природы, амебиаз, малярия.
- Эндокринные заболевания, дерматомиозит, болезнь Вагнера, могут привести к фокусам кальциевой природы на скелетных мышцах, суставах, легких и органах ЖКТ.
Если выявлены микрокальцификаты, то это, скорее всего, указывает на злокачественность уплотнений. Патологические включения возникают при хроническом нефрите, травмах и других заболеваниях. Они не содержат жидкость, но обладают высокой акустической плотностью и низкой звукопроводимостью. Обнаруженные новообразования могут быть каркасными элементами тканей органов.

Скопление нетипичной для органа ткани, выявленной во время ультразвукового исследования – это эхопозитивные уплотнения. Факторы риска их развития основаны на таких условиях, как:
- Различные инфекционные заболевания, особенно с острым течением.
- Воспалительные процессы в организме.
- Длительное негативное термическое или химическое воздействие, то есть неблагоприятные условия работы и другое.
- Острые хронические заболевания.
- Неправильное питание и вредные привычки (курение, алкоголизм).
- Малоподвижный и сидячий образ жизни.
- Травмы.
Все вышеописанные факторы могут привести к патологическим состояниям. Поэтому очень важно провести своевременную профилактику будущих отклонений.

Ткани с высокой плотностью для ультразвуковых волн могут быть выявлены у пациентов любого возраста. Патогенез их развития чаще всего связан с перенесенными ранее инфекционными или воспалительными процессами, травмами. То есть такие отложения выступают ответной реакцией организма на перенесенный патологический процесс.
Уплотнения встречаются в любых органах. Чаще всего они являются отложениями кальция и солей, то есть кальцинатами, опухолевыми новообразованиями, липомой. В любом случае они требуют тщательной диагностики и при необходимости консервативного или оперативного лечения.

Поскольку эхопозитивные включения могут возникать на разных внутренних структурах, то общая картина патологического состояния зависит от степени поражения того или иного органа. Симптомы гиперэхогенного образования имеют ряд схожих признаков:
- Хроническое воспаление: общая слабость, головные боли, повышенная температура тела.
- Потеря мышечной массы и нарушение сна.
- Неврологические нарушения: головокружение, повышенная раздражительность.
Локальные симптомы полностью зависят от того, какой орган имеет эхоположительное включение:
- Легкие – учащенное дыхание, отдышка, специфический цианоз.
- Печень – болезненные ощущения в правом подреберье, рвота и тошнота, задержка жидкости.
- Почки – изменение цвета мочи, неприятный запах изо рта, симптомы почечной недостаточности.
- Предстательная железа – нарушение мочеиспускания, эректильная дисфункция.
- Щитовидная железа – дефицит тиреоидных гормонов, сонливость и общая слабость, увеличение органа.
- Сердечно-сосудистая системы – боли в области сердечной мышцы, нарушения сердечного ритма, цианоз или посинение конечностей, губ, ушей.
Ориентируясь на вышеописанную симптоматику и результаты УЗИ, врач назначает комплекс дополнительных исследований и составляет план терапии.

В некоторых случаях эхопозитивные включения могут выступать первыми признаками злокачественных процессов. Патологическое состояние сопровождается прогрессирующей симптоматикой со стороны пораженных органов и систем. Для подтверждения онкологии необходима биопсия и ряд других диагностических процедур. Если онкомаркеры не выявлены, то показано наблюдение за состоянием пациента и эхо структурами.

Очень часто на ультразвуковом исследовании опухоль проявляется как гиперэхогенное образование. В печени оно может указывать на раковые поражения или метастазирование из других органов. После такого заключения УЗД, пациента направляют на гистологическую верификацию.
Гиперэхогенность в печени чаще всего указывает на гемангиому. Величина данного новообразования зависит от его разновидности. Капиллярные поражения около 3 см, а кавернозные могут превышать 20 см. Согласно медицинской статистике с данной проблемой чаще сталкиваются женщины. При этом ее точные причины неизвестны, но ученные связывают появление уплотнений с гормональным фоном. Также, известен ряд случаев, когда опухоли выявляли у пациентов детского возраста. Это может указывать на генетическую предрасположенность.
Признаки образования в печени могут и не проявляться. Если оно быстро разрастается, то симптомы становятся ярко выраженными. Больной жалуется на приступы тошноты и рвоты, боли в боку. Лечение зависит от размеров опухоли. Если она меньше 5 см, то показано только врачебное наблюдение. Но если уплотнение мешает нормальной работе соседних органов или его размеры больше 5 см, то проводится хирургическая операция.
Во время ультразвукового исследования надпочечников и почек в них могут быть выявлены участки ткани с высокой акустической плотностью и измененной внутренней структурой. Гиперэхогенное образование в почке – это бесклеточные микроструктуры, представленные скоплениями кальцификатов, белково-липидными отложениями или фиброзно-склеротическими участками. На экране аппарата УЗИ такой участок выглядит более светлым в сравнении с остальными почечными тканями.
Виды эхопозитивных включений в почке:
- Объемные образования с акустической тенью – наблюдаются при крупных камнях и макрокальцификатах, склеротизированных участках из-за длительного воспалительного процесса.
- Новообразование без акустической тени – в большинстве случаев указывает на атеросклеротические изменения сосудов, песок, кистозные полости, доброкачественные или злокачественные опухоли, мелкие конкременты или жировую клетчатку почечного синуса.
- Яркие точечные включения без акустической тени – свидетельствуют о наличии псаммомных телец или микрокальцификатов. Наблюдаются при злокачественных и диффузно-склерозирующих опухолях.
На УЗИ могут встречаться комбинированные варианты вышеописанных уплотнений в различных комбинациях. Появление таких тканей может указывать на почечнокаменную болезнь, кровоизлияния, кистообразные выросты, рубцы, онкологические опухоли, воспалительные процессы.
После ультразвукового исследования пациента направляют на дополнительную диагностику для уточнения диагноза. Проводится комплекс лабораторных исследований крови на онкомаркеры, мочи, рентгенография и МРТ. Если патология имеет сложный характер, то показана биопсия. Лечение полностью зависит от вида уплотнения. Если это камни, то больному назначают мочегонные препараты. Доброкачественные новообразования и кисты удаляют с помощью частичного иссечения. При злокачественных опухолях показано полное удаление почки и длительный курс химиотерапии.
Участок органа или ткани с высокой плотностью для ультразвуковых волн – это гиперэхогенное образование. В желчном пузыре такое уплотнение может указывать на:
- Камни – плотные фокусы в просвете пузыря с акустической тенью. Образование подвижно при глубоком дыхании или любых движениях, но встречаются и фиксированные конкременты.
- Желчный сладж – это скопление осадка желчи на дне органа. Она имеет высокую эхогенность и не дает акустической тени, может менять форму при движениях тела. В некоторых случаях желчь может быть настолько вязкой, что по своей структуре становится схожей с печенью. Больному назначают дополнительные исследования желчного и прием желчегонных препаратов.
- Холестериновый полип – новообразование, произрастающее из стенок органа с высокой плотностью. Имеет небольшой диаметр около 2-4 мм, широкое основание и ровный контур.
Кроме вышеописанных причин, уплотнение может быть злокачественным или указывать на метастазы из других органов.
Плохая экологическая обстановка, ионизирующее излучение, эндокринные заболевания, дефицит йода в организме и ряд других факторов могут вызвать гиперэхогенное образование щитовидной железы. В большинстве случаев уплотнение представляет собой узелок, который может разрастаться и делиться. Иногда даже повышенные стрессовые ситуации и наследственность провоцируют эхопозитивные включения.
Ткани щитовидки с повышенность плотностью могут быть связаны с такими состояниями: аденома железы, кальцинаты, папиллярный рак без инкапсуляции, хрящевые кольца трахеи и другое. Эхогенность не всегда проявляется на ранних этапах. Чаще всего патология дает о себе знать тогда, когда уплотнение достигает больших размеров.
Признаки тканей с высокой акустической плотность:
- Повышенная слабость и постоянное чувство сонливости.
- Проблемы с желудочно-кишечным трактом.
- Приливы холода и жары.
- Ухудшение состояния волос и ногтей.
- Резкие изменения веса.
- Раздражительность и частые смены настроения.
Разрастание узловых образований сопровождается увеличением железы, постоянной отдышкой и затрудненным дыханием. Нарушается голос, появляются хрипы и боли при глотании, дискомфорт в горле.
Для уточнения причин новообразования и его вида, пациенту назначают комплекс всесторонних исследований. Кроме УЗИ необходимо сдать анализ на гормоны, общий анализ крови, рентген грудной клетки и многое другое. Если есть подозрения на онкологию, то показана тонкоигольная биопсия.
Лечение зависит от течения болезни, количества уплотнений, их размеров и особенностей организма больного. Если это единичный узелок менее 1 см, то назначается регулярное наблюдение у врача. Если узел доставляет дискомфорт, то для его лечения применяют различные методики подавления активности щитовидки. Это может быть лазерная деструкция, применение радиоактивного йода, этаноловая склеротерапия и другое. Хирургическое вмешательство возможно в том случае, если опухоль имеет большие размеры, вызывает болезненные ощущения и мешает дышать.
Если во время ультразвукового исследования у женщины было выявлено гиперэхогенное образование в матке, то это может указывать на такие состояния:
- В середине менструального цикла центральная часть тканей эндометрия становится гиперэхогенной с темным ободком. Во время месячных «ободок» светлеет и увеличивается в толщине.
- Уплотнение может указывать на образование в полости органа, к примеру, на полипы или миому, но не на беременность.
- После аборта в матке могут оставаться скелеты плода, которые кальцинируются и определяются как гиперэхогенность. Очень часто у таких женщин диагностируют вторичное бесплодие, а менструации очень обильные.
- При хроническом эндометрите или после хирургического выскабливания на УЗИ видны уплотнения акустического типа и пузырьки воздуха.
- Запущенная миома матки – это еще одна возможная причина ткани с высокой плотностью для ультразвуковых волн. В миоме могут быть кальцинаты с дистальной тенью. Если новообразование множественно, то нарушается нормальный контур и смещается полость органа.
- Кальцифицированные участки указывают на миоматозные узлы в маточной полости. Такое возможно после внутриматочных хирургических вмешательств или недавней родовой деятельности.
Для выявления каждого из вышеописанных состояний, пациентке назначают комплекс дополнительных исследований. После чего может быть назначено лечение или наблюдение у врача.
Участок с усиленной плотностью, то есть гиперэхогенное образование шейки матки может быть полипом или сгустком крови, не вышедшим после менструации. Для дифференциации данных состояний проводится ультразвуковое исследование на 5-10 день цикла. Если эхопозитивные структуры выявлены в мышечных тканях органа, то это может выступать признаком миомы, липомы или опухоли. В этом случае матка увеличивается в размерах и меняет свои контуры.
Фокусы повышенной акустической плотности в толще миометрия наблюдаются у женщин с сахарным диабетом в период менопаузы или после выскабливания эндометрия. В последнем случае, светлые участки на УЗИ указывают на рубцевание стенок органа или остатки плодного яйца.
С проблемой опухолевых поражений груди может столкнуться каждая женщина. Гиперэхогенное образование молочной железы требует дополнительных исследований, так как может выступать признаком серьезных патологий. Эхоструктура опухоли бывает разной и зависит от ряда факторов: кальцинаты, фиброз, участки омертвения.
Молочная железа состоит из стромы и паренхимы. Последняя состоит из протоков и ацинусов. Строма поддерживает грудь, то есть выступает соединительной тканью, которая связывает жировую ткань и паренхиму. Наличие включений в данных тканях чаще всего связано с такими заболеваниями:
- Карцинома – имеет нечеткие контуры, акустическую тень и неравномерную структуру.
- Кистозное образование – уплотненный участок с правильными и четкими контурами.
- Атипичное кистозное образование – имеет толстые стенки, которые на УЗИ выглядят ярким пятном с сильным разрастанием внутри.
Особое внимание дополнительным диагностическим исследованиям необходимо уделить в том случае, если уплотнение сопровождается такими симптомами: боли в груди не связанные с менструальным циклом, травмы, изменение плотности или втяжение соска, асимметрия, увеличение подмышечных лимфоузлов. В некоторых случаях эхопозитивные включения связаны со злокачественными заболеваниями.
Во время ультразвукового исследования органов малого таза может быть выявлено гиперэхогенное образование в мочевом пузыре. Данное явление чаще всего связано с конкрементами или пристеночными полипами. Полипы менее эхогенны, но могут достигать 8-10 мм. Камни имеют большую плотность и акустическую тень, их размеры варьируются от множественных мелких включений, до больших образований. Для дифференциации данных состояний пациента просят менять свое положение. Полипы остаются на месте, в том время как камни подвижны.
Особое внимание необходимо обратить на структуры мочевого пузыря, которые сопровождаются такими симптомами:
- Частые позывы к мочеиспусканию.
- Болезненные мочеиспускания.
- Примеси крови и осадка в моче.
- Задержка мочи.
- Резкие болезненные ощущения внизу живота.
При наличии вышеописанной симптоматики необходимо провести дополнительные исследования, по результатам которых пройти адекватную терапию.
Если во время ультразвуковой диагностики была выявлена область с высокой плотностью, которая не позволяет проходить УЗ волнам, то это указывает на гиперэхогенное образование. В яичнике оно встречается также часто, как в матке или других органах.
Уплотнение может быть отложением солей кальция, доброкачественной или злокачественной опухолью. В любом случае оно требует регулярного наблюдения. Если в процессе динамического мониторинга наблюдается увеличение новообразования, то пациентке назначают ряд дополнительных исследований, одно из которых анализ крови на онкомаркер СА 125 и консультация онколога.
Эхо-плотность в яичнике может указывать на дермоидную кисту, в состав которой входят элементы костей, жира и волос. В этом случае показано хирургическое вмешательство и удаление подобного включения.
Повышенная яркость определенного участка сердечной мышцы на ультразвуковом исследовании – это гиперэхогенное образование. В сердце его очень часто диагностируют у будущего ребенка на 32-34 неделе беременности. Фокус повышенной плотности не является пороком развития, а просто отображает характер УЗД. Данное явление может указывать на отложение солей кальция в одной из мышц органа, что никак не влияет на его работу.
Эхопозитивные уплотнения требуют наблюдения, так как в динамике УЗИ могут исчезать. В некоторых случаях включение указывает на хромосомные заболевания, к примеру, синдром Дауна. Но данный маркер относится к малым маркерам данного синдрома, поэтому его наличие очень редко подтверждает болезнь и не требует дополнительных исследований.
Основная причина гиперэхогенного образования в простате – это воспалительные поражения железы. Если во время ультразвукового исследования были выявлены включения с высокой плотностью, то это повод сдать дополнительные анализы. Прежде всего, это бактериологический посев секрета простаты, мазок из уретры на инфекции.
Яркие светлые включения простаты на мониторе УЗ аппарата могут указывать на новообразования из фосфора и кальция. Их размер находится в пределах 2-20 мм. Кальцинаты предстательной железы характеризуются особой формой. Камни могут указывать на доброкачественную гиперплазию или хронический простатит. В большинстве случаев ткани с высокой плотностью выявляют у мужчин старше 50 лет.
Кальцинаты в предстательной железы связаны со многими факторами, рассмотрим их:
- Отсутствие полноценных половых отношений в течение длительного периода времени.
- Сидячая работа и малоподвижный образ жизни.
- Гиподинамия.
- Частые запоры.
- Хронические инфекционные поражения организма.
- Неправильное питание с преобладанием жирной пищи.
- Регулярные переохлаждения организма.
Гиперэхогенность данной природы не требует лечения и не сопровождается болезненной симптоматикой. Основное противопоказание при отложении кальциевых солей в простате – это массаж данного органа. Это связано с высоким риском травмы и застоя простатического секрета. Если кальцинаты возникли на фоне хронического простита, по проводится хирургическая операция.
Во время ультразвукового исследования внутренних органов, особое внимание уделяется их эхогенности. Она позволяет оценить плотность и состояние исследуемых органов. Гиперэхогенное образование в поджелудочной железе указывает на сбои в работе органа. Эхоструктуры могут быть связаны с воспалительными процессами. Поджелудочная железа отвечает за процессы пищеварения и обмена веществ. Она обладает эндокринными и экзокринными функциями, осуществляет внешне и внутрисекреторную деятельность. Изменение состояния ее тканей может вызвать серьезные нарушения в организме.
Основные причины эхопозитивности поджелудочной железы:
- Панкреатит
- Опухолевые новообразования
- Повышенное газообразование
- Кальцификация тканей
- Некротические изменения тканей паренхимы
- Фиброзные и фибрознокистозные изменения
- Сахарный диабет
- Липоматоз
Уплотнения могут возникать из-за реактивного воспаления при многих инфекционных заболеваниях, из-за употребляемой пищи или смены образа жизни. В этом случае наблюдается умеренная эхогенность. Локальное повышение эхогенности чаще всего связано с кальцификатами, псевдокистами (жидкостные образования, возникающие из-за панкреатита), метастатическими опухолями и фиброзными участками.
Лечение полностью зависит от причины патологического состояния и общего самочувствия. Если высокая акустическая плотность тканей связана с острым панкреатитом, то больному назначают препараты для снижения выработки соленой кислоты в ЖКТ и угнетения ферментативной активности поджелудочной. При липоматозе показана диета с пониженным количеством животных жиров. Если появление включений связано с камнями в протоках, фиброзом или кальцинатами, то назначается диета и рассматривается вопрос хирургического вмешательства.
Если во время ультразвукового исследования были выявлены мелкие гиперэхогенные образования в селезенке, то в большинстве случаев – это кальцинаты. Более крупные включения, треугольной формы и с четкими контурами – это селезеночные инфаркты и застарелые травмы. Ни первые, ни вторые не требуют лечения.
Если образования имеют неоднородную структуру, нечеткие границы и акустическую тень, то это указывает на абсцессы и метастазы злокачественных опухолей. Селезенка очень часто страдает от метастазирования из других органов. На УЗИ метастазы выглядит яркими включениями с неравномерным контуром. Ткани с высокой плотностью могут указывать и на доброкачественные поражения: липома, гемангиома.
Таламус – это большое парное скопление серого вещества в боковых стенках промежуточного мозга. Гиперэхогенные образования в таламусах выявляют у 4% людей с органическими поражениями нервной системы. В большинстве случаев они указывают на опухолевые поражения. Данная патология занимает пятое место среди онкологии другой локализации, уступая новообразованиям в матке, легких, органах ЖКТ.
Уплотнения в таламусах встречают у пациентов любого возраста, но чаще всего в пубертатном периоде и в возрасте 45-50 лет. Точная причина патологических включений не известна. Ученые предполагают, что они связаны с поздним активным развитием клеток, которые раннее были спящими. Также не стоит забывать об экзогенных и эндогенных факторах: инфекции, гормональные нарушения, травмы.
Симптоматика патологических уплотнений основана от гистоструктуре опухоли. Больные сталкиваются с повышением внутричерепного давления, которое провоцирует головные боли и головокружение, приступы рвоты, изменение костей черепа, поражение черепных нервов и психики. Лечение данных состояний зависит от возраста пациента, особенностей его организма и объема гиперэхогенного уплотнения.
Существует несколько типов гиперэхогенных новообразований, их виды зависят от локализации. Рассмотрим основные виды включений:
- Ярко выраженные точечные уплотнения маленького размера и без акустической тени.
- Объемные образования без тени, но больших размеров. Такие компоненты могут указывать как на доброкачественные, так и на злокачественные опухоли. Но чаще всего это фиброзно-склеротические области.
- Крупные ткани с высокой плотностью и акустической тенью. Они указывают на склеротические зоны с большим скоплением псаммомных телец. При доброкачественных опухолях, такая патология встречается в 4% случаев, а при злокачественных в 30%. Чаще всего большие образования диагностируют как папиллярные или медуллярные карциномы.
У многих пациентов выявляют разные виды включений, то есть крупные и мелкие уплотнения, как с акустической тенью, так и без. Но только врач может определить опасность гиперэхогенных новообразований и их особенности.
Эхогенность тканей зависит от их свойств поглощать и отражать ультразвук. Это связано с морфологическими особенностями структуры органов. То есть чем меньше жидкости содержит исследуемый объект, тем выше его эхогенность. В то время как отсутствие жидкости указывает на низкую плотность – анэхогенность.
Гиперэхогенное образование с анэхогенными включениями может возникать в таких органах:
- Молочная железа – чаще всего указывает на кисту. При этом сложная киста визуализируется как яркий участок с темными точками. Для детальной диагностики проводят биопсию и развернутую маммографию. У кормящих женщин, это может быть полость с молоком.
- Щитовидная железа – это может быть киста, ложная киста (образования с железистой тканью и хлопьевидной структурой), аденома или коллоидные кисты. Для точного определения вида уплотнения проводятся дополнительные исследования.
- Матка и яичники – эхоструктуры с анэхогенными участками возникают в период овуляции и перед менструацией, при дегенеративных патологиях. Если уплотнение выявлено в шейке матки, то это может указывать на кисту эндометрия, злокачественные процессы или эктопию.
- Почки и печень – воспалительные процессы, кисты, поликистоз, нефропатия. Если уплотнение выявлено возле почки, то это может быть околопочечная гематома.
То есть в большинстве случаев образование с анэхогенными участками указывает на наличие кисты или злокачественные процессы в организме. Для более детального определения вида эхоструктуры и ее опасности необходимы дополнительные исследования.

Очень часто после ультразвукового исследования внутренних органов в заключении указано о наличии гиперэхогенного образовании с акустической тенью. Акустическая тень формируется от конкрементов, пузырьков воздуха, костной ткани, соединительнотканных и плотных образований.
Тень формируется на границе тканей, отражающих ультразвук. Во время прохождения через такие структуры ультразвуковой луч полностью прерывается, формируя отражение. То есть такого рода ткани обладают высокой акустической плотностью.
Если во время ультразвукового исследования было выявлено неоднородное гиперэхогенное образование, то это может указывать на острые воспалительные или злокачественные процессы в организме. Если рассматривать данное состояние на примере поджелудочной железы, то неоднородное уплотнение в большинстве случаев связано с такими патологиями, как:
- Подострый и хронический панкреатит – данное состояние связано с обострением заболевания в его любой стадии. Патологический процесс может длиться от недели до нескольких месяцев. Лечение зависит от степени неоднородности. Если изменения не сильные, то показана заместительная терапия и диета.
- Кистозные образования – чаще всего на поджелудочной железе формируется несколько таких включений. Некоторые из них могут быть заполнены жидкостью и менять свою локализацию в пределах органа.
- Злокачественные и доброкачественные опухоли – данные патологии меняют структуру органа на любой стадии. Для дифференциации подобных состояний необходима комплексная диагностика.
Неоднородная гиперэхогенность может указывать на воспаление, нарушения в работе пищеварительной системы, недостаток ферментов. У здорового человека эхоструктура поджелудочной ровная, однородная. На ультразвуковом исследовании видны ее четкие контуры, указывающие на нормальное функционирование организма.
Некровоснабжаемые уплотнения чаще всего выявляют в яичниках. Аваскулярное гиперэхогенное образование может указывать на функциональную кисту. Это доброкачественная опухоль, которая формируется как в самом яичнике, так и на его поверхности. Полое образование возникает из естественных структур яичника. Как правило, оно появляется из-за нарушения овуляции и роста фолликула. Чаще всего данную патологию диагностируют у женщин детородного возраста. Частые стрессы, нарушения гормонального фона, вредные привычки и наличие хронических заболеваний могут привести к аваскулярным уплотнениям.
Еще один возможный вариант плотной некровоснабжаемой опухоли – это дермоидная киста. Данная аваскулярная эхоструктура имеет доброкачественный характер, состоит из тканей эпидермиса, дермы, волосяных фолликул и сальных желез. Она формируется в период эмбриогенеза, поэтому имеет врожденный характер. Для лечения показано хирургическое вмешательство, направленное на удаление новообразования.

Выявленное во время ультразвукового исследования однородное гиперэхогенное образование возникает по многим причинам. Новообразование может быть связано с воспалительными и инфекционными процессами в организме, прогрессированием имеющихся заболеваний. При более детальной диагностике однородное уплотнение может оказаться отложением солей, кистой, липомой или опухолью.
От вида гиперэхогенного образования и его локализации зависят последствия и осложнения для организма. Если уплотнение является кальцинатом, то пациенты чаще всего страдают от сердечно-сосудистой, почечной, печеночной и дыхательной недостаточности, гипотиреоидного кризиса.
Если подтверждена злокачественная опухоль, то основную опасность представляют метастазы и неконтролируемый рост новообразования. Даже после успешного лечения все еще остается риск рецидива, поэтому больному назначают регулярные обследования для контроля состояния организма.
Эхопозитивное уплотнение может быть липомой (жировик), то есть доброкачественным новообразований из жировой ткани. В этом случае больного ждут такие осложнения, как: воспаление, болезненные ощущения в месте локализации нароста, смещение и деформация окружающих тканей и даже злокачественное перерождение.

Ультразвуковое исследование – это основной метод диагностики гиперэхогенного образования. Первое, что необходимо сделать при выявлении такого уплотнения – определить природу его возникновения. Особое внимание уделяется общему состоянию организма и сопровождающей его симптоматике. Дополнительные диагностические процедуры зависят от локализации включений.
- Почки – после УЗИ пациенту назначают комплекс лабораторных анализов (анализ крови и мочи, кровь на биохимию, иммунология), а также магнитно-резонансную томографию и комплекс анализов для выявления опухоли (ангиография, каваграфия).
- Печень – ультразвуковое исследование сочетают с компьютерной томографией, гепатосцинтиграфией, гепатоангиогрфией, диагностической биопсией и лапароскопией с морфологическим изучением тканей.
- Матка и яичники – общее гинекологическое обследование, КТ, МРТ, УЗИ, лабораторные анализы (кровь, моча, мазки). Также используется метод трансвагинальной диагностики, гидросонография, ангиография и другие.
- Головной мозг (таламусы) – компьютерная томография, магнитно-резонансная и ультразвуковая диагностика, рентгенография. Для дифференциации злокачественных новообразований проводят эндоскопические исследования, биопсию с гистологией и цитологией, радиоиммунные и иммуноферментные методы для определения опухолевых маркеров.
- Молочная железа – маммография, УЗИ, позитронно-эмиссионная томография, лабораторные исследования для выявления онкологии, дуктография. При подозрении на злокачественные уплотнения, проводится биопсия с последующим изучением биоптата.
По результатам диагностики врач составляет план лечения. Терапия может быть как медикаментозной (конкременты в почках), так и оперативной (злокачественные уплотнения). Если выявленные включения имеют небольшие размеры и не сопровождаются патологической симптоматикой, то показано наблюдение за их состоянием с помощью регулярных УЗИ.

Диагностика гиперэхогенных образований подразумевает использование лабораторных методов исследования. Анализы назначают для уточнения состояния организма и выявления патологических отклонений.
Рассмотрим примерный перечень анализов, который предстоит сдать при выявлении тканей с высокой акустической плотностью:
- Клинический анализ крови (анемия, нейтрофильная формула, лейкоцитоз).
- Биохимические исследования крови (онкомаркеры, уровень мочевой кислоты, магния, фосфора, кальция).
- Общий и биохимический анализ мочи (эритроциты, лейкоциты, соли), посев на бактериальную флору.
По результатам вышеописанных исследований, составляется план дальнейших диагностических процедур.

При выявлении эхоструктур в разных органах или тканях, для уточнения их происхождения, применяются различные диагностические методы. Инструментальная диагностика направлена на определения характера включений, их точной локализации, объема и других особенностей.
Рассмотрим основные инструментальные методы обследования:
- Ультразвуковое исследование – безопасный неинвазивный метод, действие которого связано с ультразвуковыми волнами. Именно с его помощью чаще всего и выявляют гиперэхогенные образования.
- Рентгенография – позволяет определить локализацию уплотнения и его структуру. Чаще всего применяется с контрастированием
- Компьютерная томография – метод лучевой диагностики, основанный на получении послойного изображения любого органа или ткани. Определяет локализацию эхоструктуры и ее особенности.
- Магнитно-резонансная томография – визуализирует глубоко распложенные уплотнения. Применяется для исследования включений в головном мозге.
- Пункционная биопсия – применяется в том случае, если вышеописанные методы подтвердили наличие кальцинатов или липомы. Полученные в результате биопсии ткани отправляют на цитологию и гистологию.
Все вышеописанные диагностические процедуры позволяют комплексно оценить степень опасности выявленных эхоструктур.
Гиперэхогенное образование может возникать на любых органах или тканях. Дифференциальная диагностика необходима для определения патологического процесса и других изменений организма. Под уплотнением могут скрываться кальцинаты, костные образования, жировые отложения, камни или опухоли.
В процессе дифференциации новообразование сопоставляют с воспалительными процессами (абсцесс, нефрит, карбункул), рубцовыми тканями, кровоизлияниями и гематомами, камнями и песком (мочекаменная болезнь) и уплотнениями другой природы (злокачественные опухоли, кисты).
Для диагностики используют ультразвуковое исследование, лабораторные исследования (анализ крови на онкомаркеры и анализ мочи на уровень минеральных солей). Также проводится магнитно-резонансная томография, а при необходимости и эндоскопическое исследование с изучением тканей. Результаты дифференциальной диагностики позволяют составить план лечения или наблюдения за эхопозитивными включениями.
В зависимости от вида выявленной эхоструктуры, врач составляет план дальнейшей диагностики. Лечение гиперэхогенного образования основано на результатах исследований.
- Кальцинаты – если отложения солей выявили в почках, то пациенту назначают специальные мочегонные средства, способствующие выведению камней. Также возможно проведение литотрипсии для разрушения уплотнений с помощью ударных волн. После дробления, камни выводятся из организма в процессе мочеиспускания. В особо тяжелых случаях показано операционное вмешательство. Если кальцинаты выявили в молочной железе, и они не указывают на злокачественный процесс, то рекомендовано регулярное наблюдение у врача.
- Воспалительные заболевания – для лечения уплотнений, вызванных различного рода заболеваниями и инфекционно-воспалительными процессами, показан прием антибиотиков.
- Опухолевые образования – лечение гиперэхогенных структур доброкачественного и злокачественного характера проводится с помощью хирургического вмешательства. Доброкачественные опухоли удаляют путем лапароскопии или резекции, а злокачественные удаляют хирургически с последующей химиотерапией.
При множественных эхопозитивных включениях, показано врачебное наблюдение, независимо от локализации фокусов.
Лечение эхоструктур полностью зависит от причины, которая спровоцировала их появление. Лекарства подбирает врач, ориентируясь на состояние пациента. Поскольку в большинстве случаев гиперэхогенные образования выступают конкрементами и их определяют в почках, мочевом и желчном пузыре, простате, то рассмотрим самые эффективные лекарства для их устранения.
- Блемарен – препарат с нефролитолитическими свойствами. Способствует ощелачиванию мочи, растворяет и предупреждает образование мочекислых камней. Нейтрализует мочу за счет метаболизма цитрата, избыток щелочи выводится почками. Применяется для растворения и профилактики мочекислых и кальций-оксалатных конкрементов в мочевых путях. Таблетки противопоказаны при острой или хронической почечной недостаточности, непереносимости компонентов средства и инфекционных поражениях мочевыводящих путей.
- Магурлит – мочегонное лекарственное средство. Его действие основано на сдвиге рН мочи в сторону щелочной реакции и на торможение образования камней. Применяется для выведения камней из почек и мочевых путей. Выпускается в пакетиках по 2 г. Лекарство принимают утром и вечером, по 6-8 г в сутки. Основное противопоказание, это хронические инфекции мочевыводящих путей и недостаточность кровообращения.
Еще одна возможная причина появления тканей с высокой плотностью для ультразвуковых волн – это воспалительный процесс. Рассмотрим эффективные противовоспалительные препараты:
- Ибупрофен – нестероидное противовоспалительное средство с обезболивающими свойствами. Применяется при травматическом воспалении мягких тканей и опорно-двигательного аппарата, бурсите, подагре, невралгии, остеоартрозе и других патологиях. Дозировка и длительность лечения зависят от выраженности патологического процесса. Таблетки могут спровоцировать побочные действия: тошнота, рвота, головные боли и дискомфорт в ЖКТ. Основные противопоказания: повышенная чувствительность к компонентам препарата, язвенный колит, нарушения кроветворения, эрозивно-язвенные поражения ЖКТ.
- Кеторол – противовоспалительное средство с жаропонижающими и обезболивающими свойствами. Применяется при выраженном болевом синдроме и различных воспалительных процессах в организме. Таблетки принимают по 1 шт. 2-4 раза в день. Побочные действия проявляются в виде нарушения пищеварения, отека лица и конечностей. Лекарство противопоказано при непереносимости его компонентов, кровотечениях из органов ЖКТ, воспалительных поражениях кишечника, почечной или печеночной недостаточности.
Если эхоструктура является опухолью, то выбор лекарственных средств зависит от локализации новообразования, поэтому подбирается лечащим врачом. При кальцинатах в различных органах и тканях показано врачебное наблюдение с регулярным проведением ультразвукового исследования.
Человеческий организм полноценно функционирует благодаря сплоченной работе всех органов и систем. Особое внимание уделяется иммунной системе, так как при ее ослаблении возрастает риск различного рода заболеваний. Витамины необходимы для укрепления и поддержания защитных сил организма. Поскольку одной из причин гиперэхогенных включений выступают воспалительные процессы, то полезные микро и макроэлементы позволяют предупредить данную патологию. Витамины применяются и как профилактика различного рода новообразований.
Рассмотрим самые необходимые для организма витамины:
- А – участвует в формировании здоровых тканей, поддерживает нормальное функционирование органов ЖКТ.
- Группа В – улучшают обменные процессы и углеводный обмен, оказывают положительное влияние на нервную и мышечную систему. Ускоряют процесс восстановления после перенесенных заболеваний.
- С – регулирует солевой обмен в организме, борется с инфекциями, повышает усвояемость железа, препятствует накоплению канцерогенов.
- D – регулирует фосфорно-кальциевый обмен, улучшает работу кишечника.
- Е – участвует в процессах клеточного метаболизма, замедляет процессы старения, улучшает кровообращение и работу мышц.
- Н – отвечает за нормальное формирование и рост тканей.
- К – улучшает свертываемость крови, защищает печень.
- М – фолиевая кислота необходима для нормального развития спинного и головного мозга. Участвует в белковом обмене.
Кроме витаминов, организму нужны и минералы:
- Йод – поддерживает нормальный уровень гемоглобина, уничтожает вредоносные микроорганизмы, нормализует функционирование щитовидки.
- Магний – нормализует кровообращение, очищает организм, выводит токсины.
- Селен – предупреждает развитие опухолей, поддерживает здоровье щитовидной железы.
- Железо – снабжает клетки кислородом, активизирует клеточное дыхание и предупреждает гипоксию.
Также существуют уже готовые витаминные и минеральные комплексы, которые выступают отличной профилактикой разных уплотнений. Для профилактики новообразований и поддержания нормальной работы организма можно применять:
- Иммунал Форте – витаминный комплекс на основе растительных компонентов, повышает защитные свойства иммунной системы и сопротивляемость к различным заболеваниям.
- Алфавит – выводит из организма токсины и вредные вещества, нормализуя его работу.
- Мульти Табс – действие данного комплекса направлено на восстановление защитных сил и энергии.
- Супрадин – обеспечивает организм всеми необходимыми витаминами и минералами, обеспечивая нормальную работу внутренних органов и систем.
Перед применением любых полезных микроэлементов необходимо проконсультироваться с лечащим врачом. Доктор поможет подобать оптимальный комплекс, восполняющий потребности организма.
Терапия с помощью физических или природных факторов – это физиотерапевтическое лечение. Оно подразумевает воздействие на организм с помощью: тепла или холода, электрического тока, ультразвука, инфракрасного, лазерного или ультрафиолетового излучения, магнитного поля. Также возможно применение массажей, гирудотерапии и многого другого.
Главное преимущество физиотерапии в том, что она безопасна и эффективна. Она не требует дополнительных лекарственных средств, так как повышает защитные свойства организма, сокращает сроки лечения разных патологий, активизирует биохимические процессы, способствуя выздоровлению.
В зависимости от причины гиперэхогенных включении, их локализации и видов, могут быть назначены такие физиотерапевтические процедуры:
- Криотерапия – данная методика основана на воздействии на организм низкими температурами, к примеру, жидким азотом. Это стимулирует эндокринную и иммунную системы, обезболивает, оказывает противовоспалительное и противоотечное действие.
- Лазеротерапия – биостимулирующий метод, в основе которого лежит воздействие на живые ткани лазером. Активирует важные биохимические процессы, способствует обновлению клеток и тканей. Улучшает микроциркуляцию крови, ускоряет заживление различного рода поражений, купирует воспалительные процессы.
- Магнитотерапия – это метод воздействия на организм с помощью магнитного поля. Оказывает оздоравливающее действие, улучшает кровоснабжение и насыщение тканей и органов кислородом, снижает уровень сахара в крови, нормализует работу внутренних органов. Данный метод влияет одновременно на все системы организма и обменные процессы.
Если у пациента выявили эхогенные включения в виде конкрементов, то для их лечения используют электрофорез с антибиотиками или другими метаболическими средствами. Во время физиопроцедуры лекарственные средства проникают в пораженные ткани, улучшают кровоток и способствуют рассасыванию образований.
Несмотря на все положительные свойства, физиотерапевтическое лечение имеет ряд противопоказаний: кровотечения, злокачественные опухоли и общее тяжелое состояние организма. Оно выступает отличным профилактическим средством многих заболеваний, очень часто его комбинируют с основным курсом лечения.
После ряда диагностических мероприятий и определения вида эхопозитивных включений, пациенту назначают курс терапии. Это может быть прием медикаментов в сочетании с физиопроцедурами, специальная диета или операционное вмешательство. Народное лечение используется для уменьшения размеров выявленных эхоструктур и предупреждение их разрастания. Оно помогает купировать воспалительные процессы и способствует ускорению обменных процессов в организме.
Рассмотрим несколько рецептов народной медицины, направленных на укрепление организма и выведение уплотнений-конкрементов:
- Возьмите корневище шиповника, тщательно измельчите и отсыпьте 20 г. Залейте растительное сырье кипятком и дайте настояться в течение 5-7 минут. Напиток необходимо принимать до еды, по 50-70 мл за раз. Положительные результаты наблюдаются при регулярном применении средства в течение 6 месяцев.
- Возьмите 10-15 г измельченной коры березы и залейте 200 мл кипятка. Через 30 минут процедите, добавьте 10 мл лимонного сока и воду. Настой принимать 3 раза в день перед едой.
- Из корневищ свежей петрушки отожмите сок и добавьте к нему 10 г меда и лимонного сока. Лекарство принимать перед едой. Из петрушки можно приготовить целебную настойку. Для этого измельчите корни и стебли растения, засыпьте в термос 20 г сырья и залейте 200 мл горячей воды. Средство должно настояться в течение 6-8 часов, но лучше оставить его на ночь. Ежедневно необходимо принимать по 50 мл готового настоя. Растение устраняет воспалительный процесс, улучшает обменные процессы, борется с камнями.
- Если выявленное образование является фосфатным камнем, то для его лечения подойдет данный рецепт. Возьмите в равных пропорциях: зверобой, корни одуванчика, птичий горец, живокость и фиалку трехцветную. Пять столовых ложек смеси залейте 1 л кипятка и дайте настояться до полного остывания. Принимать 2-3 раза в день по 250 мл.
Народное лечение относится к нетрадиционной медицине и чаще всего применяется для выведения и растворения камней в простате, мочевом или желчном пузыре, почках.

Народная медицина предполагает лечение травами. Разные по эффективности лекарственные растения благотворно сказываются на функционировании организма, укрепляют иммунную систему и налаживают обменные процессы.
Рассмотрим эффективные рецепты травяного лечения гиперэхогенных включений (конкременты, кальцинаты):
- Возьмите горсть овса в шелухе, тщательно промойте, засыпьте в термос и залейте кипятком. Средство должно настояться в течение 10-12 часов, после чего отстоянный овес нужно перетереть через мелкое сито. Полученную кашицу употреблять на завтрак, не добавляя специй или масла.
- Если уплотнения появились из-за избытка мочевой кислоты, то для лечения используют настой из смеси травы горца, листьев смородины и земляники в пропорции 1:2:2. 20 г растительной смеси необходимо залить кипятком и дать настояться. Полученный напиток нужно процедить и принимать по 15 мл за час до еды 3-4 раза в сутки.
- 20 г измельченного золотарника залейте 200 мл горячей воды и поставьте на кипящую водяную баню на 5-7 минут. Как только отвар прокипит его необходимо настоять в течение 3 часов и процедить. Лекарство принимать по 30 мл 2-3 раза в день. Помогает при камнях в почках.
- Смешайте в равных пропорциях траву шалфея, шиповника и остудника. 20 г растительного сырья залейте 500 мл теплой воды и прокипятите в течение 15 минут. Как только отвар остынет к нему необходимо добавить 10 г меда. Принимать по ½ стакана ежедневно.
Перед использованием вышеописанных рецептов необходимо проконсультироваться с лечащим врачом.
Еще один нетрадиционный метод лечения тканей с высокой акустической плотностью разного происхождения – это гомеопатия. Рассмотрим варианты альтернативной медицины:
- Кальцинаты – при данных образованиях применяют Кальциум карбоникум и Кальциум флюорикум 6 – по 2-3 гранулы под язык до еды ежедневно утром, в течение длительного периода времени.
- Камни – для замедления их образования рекомендуется применять такие гомеопатические препараты: Калькарея карбоника, Нукс Вомика, Сульфур и Берберис в 30-м разведении. Если камни выявили в почках, и они вызывают болезненные ощущения, то рекомендуется принимать Диоскорею, Берберис, Кантарис в 6-м разведении.
- Кистозные образования – Лахезис 12, Медорринум, Арсеникум албум, Калиум бихромикум по 3-5 гранул независимо от приема пищи утром и вечером.
Все гомеопатические препараты должны подбираться врачом-гомеопатом после комплексной диагностики организма.
Радикальный метод избавления от эхопозитивных образований – это хирургическое вмешательство. Оперативное лечение показано при кальцинатах больших размеров в разных органах и тканях. Очень часто такая терапия проводится при включениях в простате. Операция может быть открытой, с помощью лапароскопии или трансуретрально. Если железа имеет патологические поражения, то показана простатэктомия, то есть полное удаление.
Оперативное лечение необходимо при множественных конкрементах и камнях с острыми краями. Такие уплотнения опасны риском травмирования тканей и органов из-за движения включений. Также возможно удаление новообразований злокачественной природы. Операцию сочетают с медикаментозной терапией (химиопрепараты) и различными физиотерапевтическими методами.
Существует множество причин образования эхоструктур внутренних органов и тканей. Их профилактика заключается в предупреждении провоцирующих факторов, то есть возможных заболеваний.
Рассмотрим основные профилактические рекомендации:
- Своевременное лечение хронических заболеваний. Особое внимание необходимо уделить правильной терапии воспалительных и инфекционных процессов, которые чаще всего и провоцируют патологические изменения.
- Правильное питание и физическая активность – это залог здорового организма и красивого тела. Диетотерапия и соблюдение питьевого режима поддерживают организм в тонусе, а спорт дарит заряд бодрости энергии.
- Витаминизация – регулярное употребление продуктов или лекарственных комплексов с витаминами С, А и Е повышают защитные свойства иммунной системы. Это уберегает организм от различных инфекционных и бактериальных возбудителей.
Кроме вышеописанных рекомендаций необходимо проходить профилактические осмотры у врача. А при появлении патологической симптоматики не заниматься самолечением, а сразу обращаться за медицинской помощью.

Гиперэхогенное образование не является диагнозом, поэтому требует более детальной диагностики. Прогноз зависит от ее результатов. Если выявленные уплотнения имеют небольшие размеры и не влияют на работу организма, то показано только врачебное наблюдение за ними. При конкрементах, кальцинатах, доброкачественных или злокачественных новообразованиях – составляют план лечения. Терапия может быть как радикальной, так и консервативной. В любом случае, эхопозитивные уплотнения требуют комплексного исследования.

источник
