Для лечения нарушений липидного обмена назначают препараты разных групп. Но базисными средствами в терапии заболеваний, связанных с повышенным холестерином в крови, являются статины. Некоторые из них применяются и при патологиях печени. Эти медицинские средства достаточно эффективны, но длительный их прием может навредить пищеварительной железе и организму в целом. Поэтому важно знать, как они действуют и какие из них наиболее безопасны для печени.
Статины – эта группа препаратов, угнетающих синтез фермента в печени, отвечающего за образование холестерина. Действие активных веществ этих средств также направлено на:
- снижение воспаления в кровеносных сосудах, риска возникновения атеросклероза;
- нормализацию тонуса вен и артерий;
- предотвращение инфаркта миокарда;
- понижение вероятности возникновения ишемического инсульта;
- ускорение процесса восстановления в период послеинфарктной реабилитации.
Механизм действия статинов
В зависимости от состава, способа изготовления и оказываемого эффекта все статины делят на 4 группы: первого, второго, третьего и четвертого поколения. Какой из них принимать – решает врач в индивидуальном порядке.
Прием статинов рекомендуется при наличии таких показаний:
- гиперхолестеринемия (при неэффективности диеты);
- ишемическая болезнь сердца;
- ожирение;
- сахарный диабет;
- стенокардия;
- перенесенный инфаркт, инсульт;
- высокий риск возникновения патологий сердца и сосудов.
Несмотря на свойства, применение препаратов этой группы назначают не всегда: существуют факторы, исключающие возможность их использования в терапии и профилактике заболеваний сердечно-сосудистой системы. К ним относятся:
- индивидуальная непереносимость веществ, входящих в состав статинов;
- период кормления грудью;
- гепатит;
- цирроз;
- использование гормональных контрацептивов;
- заболевания опорно-двигательного аппарата;
- дисфункции щитовидной железы.
Лечение статинами противопоказано и при беременности. Исключения возможны в случаях, когда вероятность улучшить самочувствие будущей матери намного выше, нежели риск возникновения аномалий развития у плода.
Статины – сильнодействующие препараты. Как правило, их принимают долго. Поэтому иногда на фоне терапии такими лекарственными средствами проявляются побочные эффекты. Рассмотрим основные из них.
Болевые ощущения в мышцах могут беспокоить в вечернее время суток, после активного рабочего дня. Возникновение миалгии напрямую связанно со способностью статинов разрушать мышечные клетки – миоциты. На их месте появляется воспаление. Это приводит к усилению выработки молочной кислоты и еще большему раздражению нервных окончаний.
Побочные действия статинов
При приеме статинов чаще всего поражается мышечная ткань нижних конечностей. Но этот побочный эффект проявляется всего у 0,4% больных и имеет временный характер. После прекращения терапии препаратами клетки восстанавливаются, а все болевые ощущения исчезают.
В редких случаях развивается рабдомиолиз – синдром, характеризующийся гибелью части мышечных волокон, возникновением острой почечной недостаточности из-за попадания продуктов распада в кровь.
Иногда у больных наблюдаются осложнения со стороны суставов. Снижая холестерин, статины также уменьшают количество внутрисуставной жидкости и изменяют ее свойства. Следствием этого становятся артриты и артрозы. Если вовремя не принять меры, может возникнуть контрактура суставов – сращение основных его элементов. Это грозит утратой подвижности в конечностях.
Такие последствия возникают у 2-3 % больных, принимающих статины. Могут беспокоить:
- тошнота;
- частая отрыжка;
- рвота;
- дискомфорт, болевые ощущения в области желудка, кишечнике;
- усиленный или, наоборот, пониженный аппетит.
Появление всех этих симптомов указывает на повышенную чувствительность к статинам и является поводом для коррекции их дозировки или замены другими медицинскими средствами, обладающими схожим принципом действия.
Хороший и плохой холестерин
До 80 % «вредного» холестерина вырабатывается именно в этом органе. Статины угнетают его синтез, но некоторые из них разрушают клетки печени. Это приводит к ухудшению работы органа, возникновению осложнений на фоне уже имеющихся патологий.
Такие побочные эффекты наблюдаются не у всех больных. Для оценки негативного влияния препаратов на гепатоциты регулярно проводятся печеночные пробы, исследование показателей общего и биохимического анализа крови.
Длительный прием статинов может стать причиной возникновения таких симптомов:
Все эти побочные явления появляются не всегда: согласно исследованиям, нарушения в работе нервной системы наблюдаются лишь у 2% больных, проходящих терапию статинами.
Статины помогают предупредить появление патологий сердечно-сосудистой системы. Но в некоторых случаях они вызывают нарушения в ее работе. Негативными последствиями от применения средств, понижающих холестерин, могут быть:
- усиленное сердцебиение;
- пониженное или повышенное (редко) артериальное давление;
- мигрень;
- аритмия.
В первую неделю приема статинов может наблюдаться усиление симптомов стенокардии, но со временем состояние больного нормализуется.
Реакции кожного покрова наблюдается редко, но иногда возникают:
Противопоказания к назначению статинов
Длительное лечение статинами может негативно сказаться и на состоянии органов дыхания. На фоне их приема возможно:
- снижение иммунной защиты и инфекционные заболевания носоглотки;
- появление трудностей с дыханием;
- возникновение носовых кровотечений;
Также высока вероятность распространения уже имеющейся инфекции на нижние отделы дыхательных путей (в легкие). Это грозит развитием бронхита и пневмонии. Последствиями терапии препаратами этой группы также могут быть: анафилактический шок, синдром Стивена-Джонса. Но такие тяжелые реакции – крайне редкое явление, вероятность их появления минимальна.
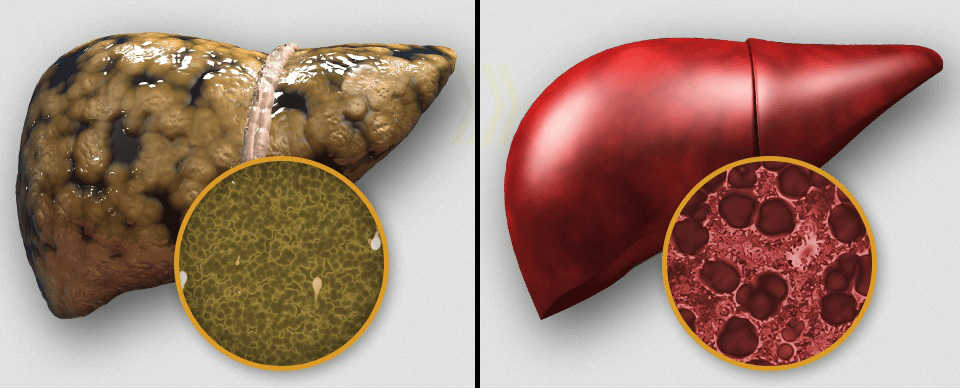
Среди гиполипидемических средств, используемых для коррекции уровня холестерина при сердечно-сосудистых заболевания, статины считаются препаратами выбора. Но многие годы остается открытым вопрос о возможности и эффективности их применения при неалкогольной жировой патологии печени. Для оценки пользы и вреда препаратов этой группы было проведено не одно исследование.
Выяснилось, что использование статинов для лечения таких заболеваний печени как жировой гепатоз и стеатогепатит является не только возможным, но необходимым и безопасным.
После их применения отмечается снижение уровня общего холестерина, липопротеидов низкой плотности и печеночных ферментов. Но так как при приеме препаратов этой группы возможно разрушение гепатоцитов, прежде, чем их назначать, врачи обязательно должны сопоставлять терапевтический эффект и риск гепатотоксичности, изучать положительное воздействие статинов на процессы, происходящие в органе.
Больным с таким диагнозом могут быть назначены препараты разных групп. Из статинов наиболее безопасными и эффективными являются:
- Аторвастатин. При заболеваниях, развившихся по причине нарушения обмена липидов, он рекомендуется наиболее часто. Дозировка препарата – от 40 до 80 мг. Это обеспечивает безопасное его использование и возможность корректировки дозы в зависимости от степени тяжести патологий. По данным исследований, это гиполипидемическое средство способно снизить вероятность возникновения инсульта в 2 раза.
Розувастатин – статин синтетического происхождения. Он обладает выраженной гидрофильностью (поэтому не оказывает пагубного действия на печень), угнетает процесс образования липопротеидов низкой плотности (они – «ключевое звено» в синтезе холестерина). Этот препарат не воздействует на мышечную ткань. Риск возникновения судорог и некроза мышц во время его приема отсутствует.
По сравнению с другими средствами группы статинов, Розувастин более эффективен: он снижает уровень ЛПНП и повышает количество ЛПВП на 40 и 10 % соответственно. Поэтому для лечения жировой печеночной болезни, сердечно-сосудистых заболеваний достаточно принимать его в дозировке 40 мг.
Эффект от терапии этим статином проявляется после первой недели применения. Через 14 дней эффективность Розувастина составляет 90-95 %. При условии регулярного применения по истечении месяца можно достичь наилучшего результата от лечения.
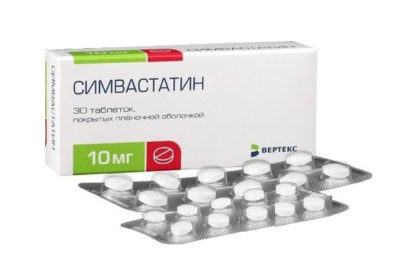
Симвастин – статин первого поколения. Назначается при высоком риске атеросклероза. После его приема улучшается соотношение липидов, которые отвечают за выработку (утилизацию) холестерина, уменьшается вероятность появления тромбов в артериях и возникновения заболеваний сердечно-сосудистой системы в постинфарктный и постинсультный периоды, при диабете.
При длительном применении препарата нередко возникают побочные эффекты. Поэтому принимать его без предварительной консультации врача не рекомендуется.
Анатолий, врач-гепатолог, г. Москва: «При неалкогольной жировой болезни, сопровождающейся нарушением липидного обмена, статины должны применяться. Но сложность такой терапии состоит в подборе правильной дозировки. Чем она выше, тем больше риск проявления побочных действий.
Прежде всего, необходимо провести анализ работы печени и выяснить, что является причиной постоянно повышенного АЛТ. При скрытом активном процессе в органе, длительном применении каких-либо медицинских препаратов или состоянии гипотиреоза также может развиться жировой гепатоз».
Для профилактики поражения печени, поддержания ее работы в период применения статинов дополнительно назначаются:
Коррекция рациона питания. Диета при жировом гепатозе подразумевает употребление пищи в вареном, запеченном или тушеном виде. Так как холестерин необходим организму для строения клеток, важно не исключать его, а ограничить употребление некоторых продуктов и блюд. Рекомендуется меньше есть:
- жареного;
- жирного;
- копченостей;
- острых, чрезмерно соленых и пряных блюд;
- маринованных, консервированных продуктов;
- крепкого чая, кофе и какао;
- свежего хлеба, выпечки из слоеного и сдобного теста.
Гепатопротекторы для печени. В их состав могут входить:
эссенциальные фосфолипиды (Эссенциале, Фосфоглив) – стимулируют регенерацию тканей органа;
- растительные компоненты (Гепабене, Силибинин). Такие препараты помогают вывести продукты распада обмена веществ и токсины из организма;
- урсодезоксихолевая кислота (Урсосан, Урсофальк). Средства этой группы разжижают желчь и улучшают ее отток, укрепляют мембрану печеночных клеток.
Гепатопротекторы не только помогают предупредить разрушение тканей печени, но и ускоряют ее восстановление после применения статинов, усиливают эффективность основного лечения.
Несмотря на возможное негативное влияние статинов на печень, необходимость их использования и эффективность при неалкогольной жировой патологии оправданы. Приведем клинический случай.
В отделение реанимации и интенсивной терапии поступила больная возрастом 73 года с жалобами на:
- высокое артериальное давление;
- головную боль;
- приступы удушья в ночное время суток;
- ощущение тяжести в грудной клетке;
- отечность нижних конечностей;
- быструю утомляемость.
В 35 лет пациентка начала прибавлять в весе, в 65 – перенесла лапароскопическую холицистэктомию. К врачам больше не обращалась. Женщина не курит, но ведет малоподвижный образ жизни. Мать и отец умерли в возрасте 67 и 69 лет, соответственно: женщина страдала гипертонической болезнью, а мужчина – сахарным диабетом 2 типа.
При поступлении общее состояние больной было тяжелым. После обследования выяснилось, что у нее ишемическая болезнь сердца, диабет, абдоминальное ожирение, атеросклероз аорты и выраженная жировая инфильтрация печени.
- диету;
- прием препаратов, снижающих артериальное давление;
- пролонгированные мононитраты.
За время лечения самочувствие пациентки улучшилось: исчезли боли в груди и одышка, повысилась устойчивость к физическим нагрузкам, уменьшились отеки голеней и стоп, повысилась трудоспособность. Женщину выписали с больницы с рекомендациями продолжать терапию и регулярно проходить обследования.
Результаты исследований через 3 месяца: новые симптомы – отсутствуют, показатели липидного обмена – незначительно улучшились, рецидивы ангинозных приступов – не наблюдались.
Дозировка статина была увеличена. При этом постоянно проводился контроль уровня печеночных ферментов (АСТ и АЛТ).
Спустя 3 месяца пациентка снова прошла обследование, в ходе которого было обнаружено значительное улучшение показателей крови. Кроме этого, женщина снизила массу тела, избавилась от периферических отеков и болей в ногах при ходьбе.
Данное клиническое обследование подтверждает необходимость в назначении статинов при лечении неалкогольного жирового заболевания печени, сочетающейся с другими патологиями. Применять гиполипидемические средства в рамках комплексной терапии метаболических нарушений можно даже в пожилом возрасте.
Статины – одни из наиболее эффективных препаратов, используемых в терапии неалкогольной жировой болезни печени, сердечно-сосудистых заболеваний. Они помогают снизить вероятность развития осложнений на фоне имеющихся патологий и улучшить качество жизни в целом.
Но помимо пользы, их применение может нанести вред организму. Поэтому самостоятельно принимать препараты этой группы нельзя: подобрать правильную, безопасную для печени, дозировку лекарств способен только врач.
источник
Статины являются ингибиторами биосинтеза в клетках печени холестеринов на начальных этапах, а именно при их превращении в мевалонат ГМГ (гидроксиметилглуторила). Они останавливают синтез фермента, регулирующего данный процесс – ГМГ-КоА редуктазу. Статины для печени обеспечивают снижение холестерина в органе. Они способствуют повышению рецепторной активности клеток к липопротеинам низкой плотности.
Холестерол, который является структурной частью ЛПНП, поступает в гепатоциты. Это способствует падению его содержания в крови.
Из этого следует, что посредством снижения фракций ЛПНП уменьшается сывороточный холестерин. Так как повышенный уровень ЛПНП в сыворотке крови увеличивает риски атеросклероза, то, несомненно, полезным является использование подобных ингибиторов. Они также понижают уровень предшественников ЛПНП – аполипопротеинов и липопротеинов (в составе имеющих триглицериды), тем самым, оказывая влияние на холестерин сыворотки крови.
Этот факт доказан посредством применения статинов у людей страдающих генетически обусловленной гиперхолестеринемией, которые не имеют рецепторов к ЛПНП, происходит снижение сывороточного холестерина.
Также есть информация о действии таких препаратов на эндотелиальную поверхность сосудов, способности их уменьшать свертываемость крови и снижать риски образования тромбов, также отмечают некоторый противовоспалительный эффект.
Использование статинов предупреждает возникновение острой печеночной недостаточности, а также снижает риск появления сердечно-сосудистой патологии, поэтому их рекомендовано принимать систематически.
Причиной возникновения печеночных дистрофий (жировой, алкогольной, неалкогольной) является наличие в сыворотке крови холестерина в больших количествах.
Потому использование статинов для лечения подобных патологий целесообразно. Какие препараты наиболее безвредны для печени и при этом эффективны при лечении атеросклероза при указанных дисфункциях, определено в исследованиях. Особую значимость придают гидрофильности молекул ингибитора ГМГ, потому при нарушениях печени применяют Правастатин, Розувастатин, Флувастатин.
Однако, кроме ингибирования, они еще оказывают и другие влияния. Посредством антифлогистического эффекта препараты убирают воспаление в печени, тем самым предотвращая развитие цирроза. Также использование статинов у людей страдающих вирусными гепатитами существенно уменьшает риски появления раковых заболеваний этого органа более чем в 55% случаев.
Уменьшению процессов воспаления в тканях печени также способствуют низкая свертываемость и образование тромбов, которые за счет благоприятного воздействия на сосудистый эндотелий понижают давление в системе воротной вены. Наиболее эффективными средствами этой группы, влияющими на сосудистый эндотелий, являются Ловастатин и Симвастатин, которые активируют ген синтеза NO, что в свою очередь, предохраняет клетки эндотелия.
На сегодняшний день существует несколько поколений лекарств из этой группы. Какие же выбрать, что обезопасить другие внутренние органы от нежелательных побочных эффектов? Для этого следует ознакомиться с самыми популярными из них, что поможет понять влияние статинов на печень.
- Симвастатин и Ловастатин. Эти медикаментозные средства относятся к статинам первого поколения. Чтобы получить необходимый терапевтический эффект, нужно принимать их в достаточно больших дозах длительное время, что неизбежно приводит к разнообразным побочным эффектам. Вот почему многие пациенты, испытав их действие на себе, твердо убеждены, что статины плохо влияют на печень.
- Флувастатин. Этот препарат отличается более щадящим и мягким действием на внутренние органы. Ощущается оно не сразу, потому Флувастатин назначают всегда продолжительным курсом терапии. Но активные вещества постепенно накапливаются в организме и остаются там длительное время. Если пациент не нарушает предписания врача, помнит о диете и здоровом образе жизни, то эффект от пройденной терапии сохраняется надолго.
- Аторвастатин. Этот препарат считается на сегодняшний день самым безопасным и эффективным. Воздействует на организм пациента это медикаментозное средство третьего поколения комплексно. Аторвастатин снижает общий холестерин – это его первая особенность. Второе свойство лекарства очищать сосуды от триглицеридов и восстанавливать баланс между липопротеидами разной плотности.
- Розувастатин. Это лекарственное средство самого последнего, четвертого поколения можно считать безопасным: он вызывает минимум побочных явлений и при этом очень эффективен. Но из-за достаточно высокой стоимости новая разработка медиков не находит популярности у пациентов.
Конечно же, это далеко не все препараты, которые может назначить врач при высоком уровне холестерина в крови. Следует понимать, что универсального средства, которое одинаково хорошо подошло бы абсолютно всем людям, нет и быть не может.
Подбирая лекарства для комплексного лечения, врач обязательно будет учитывать диагноз пациента и его особенности. Статины нужны не только в том случае, если уровень холестерина стал слишком высоким. Их также могут порекомендовать для профилактики ишемического инсульта, сердечной недостаточности и прочих тяжелых патологий сердца.
Следует также учитывать при выборе оптимального медикаментозного средства, что принимать его пациенту придется не один месяц – курс лечения длится до двух-двух с половиной лет, а иногда принимать лекарства приходится до конца жизни. Потому если с самого начала сильно проявляются побочные эффекты и страдает железа внешней секреции, от выбранного препарата придется отказаться и подыскать аналог.
Если пациент проходит курс терапии статинами, то ожидается рост активности АЛТ и АСТ. Насколько сильно – зависит от дозы медикаментозного средства. Чем ежедневная норма будет выше, тем интенсивнее производятся печеночные ферменты.
Не обязательно, чтобы это привело к развитию серьезных осложнений. Но наблюдать за функциями печени следует постоянно и при необходимости корректировать дозировку препаратов и схему лечения. Зарубежные ученые провели ряд исследований, и выяснили, что в большинстве случаев даже регулярный прием статинов влиять негативно на печень не будет.
Однако тут есть определенные условия. Пациент должен не страдать печеночной недостаточностью, особенно в стадии обострения. Допускается неалкогольное ожирение органа. Но в этом случае, печеночные ферменты должны вырабатываться в умеренных количествах.
При циррозе компенсированной формы статины тоже могут назначаться. Но нежелательно применять эти препараты, если диагностирована декомпенсированная болезнь печени. Второй вариант – обострение хронического недуга органа.
Если патология вызвана не алкоголизмом, то необязательно, чтобы печеночные ферменты вырабатывались в больших количествах. Риск возникает, как правило, только тогда, когда недуг трансформируется в стадию стеатогепатита. У многих людей, которые имели невыявленное подобное заболевание и проходили лечение статинами, гистология печени оставалась в пределах нормы.
Действительно, по результатам анализов определялись улучшения при неалкогольной жировой болезни этого органа. Поэтому трудно сказать точно, что гистологическая картина как-то ухудшалась, Но при этом жировой гепатоз нужно лечить комплексно и подбирать дополнительные препараты других групп, чтобы добиться улучшения.
Если эта патология находится в стадии компенсированной формы, то особых нарушений функционирования органа не отмечается. Известен ряд случаев, когда пациенты при не диагностированном циррозе печени без существенных изменений ее функций начинали принимать статины и их состояние не ухудшалось.
Противопоказанием к применению этих медикаментов в данном случае является только некомпенсированная форма цирроза печени.
В заключение можно сказать, что статины, если врач посчитал уместным их назначить, принимать нужно. Они стабилизируют выработку печеночных ферментов, помогают снизить уровень вредного холестерина и предупреждают формирование нешуточных болезней сердца и сосудов. Если печень функционирует нормально, то никаких осложнений не возникнет – риск нежелательных последствий составляет не более 2 процентов.
Но при этом важно не заменять самостоятельно назначенные препараты другими и не увеличивать дозировки. Тогда и холестерин понизится, и печень будет работать нормально. На практике доказано, что у тех пациентов, которые соблюдали все рекомендации врача и принимали препараты статинов 3–4 года, риск развития инфаркта миокарда или инсульта головного мозга уменьшался на 35–40%.
Но вместе с тем, при более продолжительном употреблении подобных лекарств зачастую начинает страдать печень. По этой причине пациентов с диагнозом гипохолестеренемия всегда интересует, насколько безопасны назначенные ему медикаменты и к каким осложнениям следует приготовиться.
Статины при диабете 2 типа рекомендуется принимать для профилактики заболеваний кровеносной системы и эффективной работы сердца. Препараты хорошо влияют на понижение уровня холестерина в крови.
Какие статины самые безопасные и эффективные? Учеными были выделены вот эти лекарства: Симвастатин, Розувастатин и Аторвастатин.
Какие статины самые безопасные и эффективные? Учеными были выделены вот эти лекарства: Симвастатин, Розувастатин и Аторвастатин.
Статины при диабете 2 типа рекомендуется принимать для профилактики заболеваний кровеносной системы и эффективной работы сердца. Препараты хорошо влияют на понижение уровня холестерина в крови.
источник
Влияние статинов на печень вызывает много вопросов у пациентов. Эти препараты используют для снижения уровня холестерина и профилактики развития атеросклероза. Но длительное их употребление может привести к поражению печени и других органов.
Статины действуют на фермент мелановата, который отвечает за синтез холестерина. Они укрепляют внутренний слой сосудов, снижают вязкость крови, препятствуя развитию тромбоза. Но в некоторых случаях возникают серьезные побочные реакции, поэтому вид препарата и дозировку должен подбирать врач.
Статины в первую очередь влияют на печень, так как холестерин вырабатывается в этом органе. Таблетки подавляют синтез редуктазы ТМГ-КоА. Это способствует усилению экспрессии рецепторов к холестерину ЛПНП.
По составу, методу изготовления и оказываемым эффектам статины относят к нескольким поколениям. Вариант подбирают с учетом возраста больного, состояния его организма и уровня холестерина.
Эти лекарства сильнодействующие. Назначают их на длительный срок, поэтому активные вещества могут негативно повлиять на гепатоциты – клетки печени. Чрезмерные дозы и лечение в течение нескольких лет чревато токсическим поражением железы.
Статины для печени не всегда опасны. Фармацевты разработали несколько групп таких препаратов. Назначение осуществляется врачом с учетом множества факторов. При этом предпочтение отдается препаратам, которые оказывают максимально положительное действие при минимальном вреде. Обращают внимание и на способность лекарства влиять на другие органы и системы.
Чтобы риск для здоровья был минимальным, подбор средства лечения осуществляется после проведения всех необходимых обследований. Обычно отдают предпочтение следующим препаратам:
- Симвастатин и Ловастатин. Это медикаменты первого поколения. Чтобы добиться хороших результатов, принимать их нужно длительное время в больших дозах. Но такой подход представляет опасность для здоровья, так как повышается нагрузка на печень и развиваются побочные реакции.
- Флувастатин. Он оказывает щадящее воздействие на органы и системы пациента. Эффект становится заметен не сразу. Только через 3-4 недели наблюдаются первые улучшения. Лекарство имеет накопительное действие, поэтому уровень холестерина снижается постепенно. В этом случае, если пациент строго соблюдает рекомендации лечащего врача и специальную диету, основанную на уменьшении употребления содержащих холестерин продуктов, то лечебный эффект можно сохранить на длительный срок.
- Аторвастатин. Этот препарат большинство врачей считает наиболее безопасным и эффективным. Он относится к лекарствам третьего поколения и оказывает комплексное воздействие на организм больного. Средство способствует снижению общего уровня холестерина и очищению сосудов от избыточного содержания триглицеридов и восстановлению баланса между липопротеидами разной плотности. Благодаря такому действию медикамент значительно укрепляет сосудистую систему.
- Розувастатину. Это лекарство четвертого поколения, которое считается самым безвредным. Оно в редких случаях вызывает побочные реакции, но при этом отличается высокой эффективностью. Недостаток средства в том, что цена за упаковку довольно высокая.
Статины влияют на печень по-разному. Все зависит от состава лекарства и правильности его применения. Обычно терапевтический курс длится год или два. Иногда врачи рекомендуют употреблять таблетки в течение всей жизни. Если с самого начала лечения наблюдается ухудшение самочувствия, то об этом нужно сразу сказать врачу. Он подберет вариант с более подходящим составом.
С помощью статинов стабилизируют показатели липидов в организме при атеросклеротических сосудистых патологиях. Но вопрос о том, насколько эффективны и безопасны эти медикаменты для страдающих неалкогольной жировой болезнью печени людей, до сих пор не получил точного ответа.
Проводились обследования, в ходе которых определяли соотношение риска повышения аланин и аспартат аминотрансфераз и пользы для здоровья пациентов.
Результаты клинических исследований показали, что применять статины в таких случаях не только возможно, но необходимо и безопасно. В итоге наблюдается снижение смертности от сердечных заболевания на 40%, уменьшение вероятности развития инсульта и инфаркта на 30%.
Чтобы контролировать влияние статинов на печень и поджелудочную железу, в процессе лечения нужно каждый месяц сдавать кровь на содержание в ней холестерина.
Если употреблять препараты последнего поколения в лечебных дозах, то они не окажут токсического влияния на организм, а риск развития побочных эффектов будет очень низким.
Но если статины при жировом гепатозе печени употреблять в больших дозах, то это приведет к прогрессированию патологического процесса.
Когда цирроз протекает в активной стадии, лечение статинами противопоказано. В противном случае течение болезни отягощается токсическим поражением печени медикаментами.
При остром течении гепатита статины употреблять противопоказано. Если болезнь на начальной стадии, то терапия допускается, но риск ухудшения состояния органа очень высокий. Повышение активности печеночных ферментов у 5% больных показывает, что влияние на печень зависит от дозы.
При повышении уровня ферментов в три раза больше нормы необходимо прекратить употребление препаратов.
Если трансаминазы возрастают в полтора раза и лечение не сопровождается побочными эффектами в виде слабости, диспепсических расстройств и другими, то статины продолжают употреблять.
Умеренное повышение требует снижения дозировки.
Статины при гепатозе печени, гепатите и других заболеваниях могут усугубить ситуацию. Чтобы снизить воздействие лекарств на орган, рекомендуют отказаться от спиртных напитков.
Больные должны соблюдать диету. Она основана на снижении употребления продуктов, содержащих жиры животного происхождения.
Нежелательно сочетать лекарства с антибиотиками, противогрибковыми средствами, гормонами и другими сильными препаратами. Также следует периодически обследоваться.
Статины помогают стабилизировать холестерин. Но в процессе лечения повышается уровень ферментов печени в крови, что говорит о негативном влиянии вещества на клетки железы. Чтобы снизить вред, предпочтение советуют отдавать препаратам последнего поколения и проходить лечение под присмотром врача, периодически сдавая кровь на анализы.
источник
Какие статины самые безопасные для печени? Этот вопрос интересует многих пациентов. В современном мире, из-за быстрого темпа жизни, мы часто не успеваем хорошо пообедать или позавтракать. От неправильной пищи и других факторов нарушается функционирование печени. Как защитить печень от всех неблагоприятных факторов?
Совсем недавно для лечения повышенного холестерина были изобретены препараты класса статинов. Их полезные свойства выражаются в следующем:
- блокируют выработку ферментов, участвующих в синтезе вредных органических соединений;
- очищают сосуды;
- уменьшают риск развития сердечных заболеваний.
Но как и любые другие препараты, статины для печени могут вызывать побочные эффекты, поэтому к выбору лекарства необходимо подходить как можно тщательнее.

Лекарства оказывают воздействие на липидный обмен в нашем организме, снижают ежедневное токсическое отравление, которое мы получаем, дыша грязным воздухом в большом городе.
Согласно различным клиническим исследованиям, наиболее эффективным и безопасным является препарат Аторвастатин. Кроме того, что при его приеме снижается уровень холестерина, лекарство уменьшает риск образования тромбов, вследствие чего предотвращается инфаркт миокарда. Также, согласно статистике, благодаря препарату снижается смертность больных старше 75 лет.
Из этого следует, что данный представитель лекарств нового поколения рекомендуется не только для лечения атеросклероза, но и для профилактики сердечно-сосудистых заболеваний среди лиц, достигших 50-летнего возраста и старше.

Розувастатин занимает 2 место среди самых безопасных средств против повышенного холестерина. Его главным преимуществом является эффективное предотвращение возникновения бляшек на сосудах. Период приема лекарства варьируется от 1 до 2 месяцев.
Симвастатин также относится к группе препаратов, которые помогают бороться с атеросклерозом. Данное средство можно употреблять на протяжении длительного периода, не опасаясь за свое здоровье.
На сегодняшний день влияние статинов расценивается неоднозначно. При употреблении лекарств предотвращается риск осложнений, которыми может сопровождаться атеросклероз.
Как утверждают некоторые специалисты, при приеме статинов существует возможность развития миопатии. Это происходит вследствие того, что мышцы нашего организма нуждаются в небольшом количестве холестерина. Возможно развитие и онкологических заболеваний (рака печени).
Как защитить столь важный орган от побочных эффектов, которые могут вызвать препараты? Во-первых, наряду с лекарствами, можно принимать коэнзим Q10. Это вещество способствует выработке энергии, предотвращает формирование тромбов, понижает артериальное давление.

- появляется боль в мышцах;
- ухудшается память;
- настигает хроническая усталость и вялость.
Для предотвращения данных побочных эффектов пациентам необходимо принимать препараты, которые содержат в своем составе нужные микроэлементы.
Должна осуществляться защита печени от статинов. Для этого пациенту следует воздержаться от приема обезболивающих препаратов.
Дело в том, что Ибупрофен и другие подобные лекарства создают дополнительную нагрузку на многие органы, из-за чего атеросклероз может перейти в более тяжелую форму.
источник
Для проведения лечения нарушений липидного обмена используются разнообразные медпрепараты, относящиеся к различным фармакологическим группам. Базовыми медикаментами в терапии недугов, связанных с патологиями липидного обмена считаются средства, относящиеся к фармакологической группе статинов. Некоторые из них применяются для лечения заболеваний печени.
Эти фармакологические средства достаточно эффективные, но длительное использование их способно навредить железе и организму в целом. По этой причине, очень важно знать какие статины самые безопасные для печени и как влияют статины на печень.

Как орган поддерживает постоянство в составе внутренней среды организма? Эта функция обеспечивается гепатоцитами – специфическими клетками ткани железы, которые вырабатывают специфические ферменты.
Печень и статины имеют тесную взаимосвязь, которая обусловлена спецификой действия средств на человека.
Применение этих средств способно оказать не только положительное воздействие на процессы липидного обмена, но и спровоцировать появление побочных эффектов. По этой причине к выбору требуется подходить как можно тщательнее.
Влияние препаратов проявляется в угнетении процессов синтеза фермента, отвечающего за образование холестерина.
Действие активных компонентов также направлено на:
- снижение интенсивности воспалительного процесса в стенках сосудов кровеносной системы и снижение риска развития атеросклеротических изменений;
- нормализацию тонуса мышечного слоя вен и артерий;
- предупреждение возникновения инфаркта миокарда;
- снижение риска развития у человека ишемического инсульта;
- ускорение восстановительных процессов в послеинфарктный реабилитационный период.
Статины и печень в организме связаны следующим образом – после введения происходит подавление процессов синтеза фермента редуктазы ГМГ-КоА. Такое воздействие активного компонента приводит к снижению концентрации холестерина в составе гепатоцитов, что приводит к усилению экспрессии рецепторов к холестерину ЛПНП в железе. Указанные биохимические изменения приводят к захвату и удалению холестерина ЛПНП из плазмы крови гепатоцитами.
В зависимости от состава, метода изготовления и оказываемого эффекта все медсредства можно разделить на четыре группы. Какой препарат принимать, решает врач, осуществляющий лечение, в индивидуальном порядке с учетом результатов анализа и особенностей пациента.
Медикаменты — сильнодействующие, а их назначение является, как правило, длительным. Негативное воздействие на гепатоциты заставляет задуматься над вопросом о том, как можно поддержать печень при приеме статинов.
Защита печени при приеме статинов — первостепенная задача при проведении длительной медикаментозной терапии при помощи указанных фармакологических средств.
В первую очередь врач при подборе, выбирает то средство, которое будет оказывать минимальное негативное воздействие, при этом доктор должен одновременно учитывать возможное наличие противопоказаний к применению разных поколений, а также индивидуальные особенности физиологии.

В большинстве случаев причиной возникновения жировой, алкогольной и неалкогольной печеночной дистрофии является превышение в плазме крови на протяжении длительного времени нормального количества холестерина.
Использование лекарств рассматриваемой фармгруппы, позволяет добиться значительного снижения уровня холестерина в крови, поэтому проведение такой медикаментозной терапии признано целесообразным.
Исследованиями установлено, наиболее безопасные медикаменты при наличии различных патологий в работе железы. При этом исследованиями установлена степень эффективности применения лекарств различных поколений. Особую значимость при проведении терапии предают гидрофильности молекул используемого ингибитора ГМГ, по этой причине отдается предпочтение:
Лекарства в процессе их использования оказывают дополнительное воздействие. Под влиянием антифлогистического эффекта, возникающего при введении лекарств, снижается степень воспалительного процесса, что предупреждает развитие цирроза. Помимо этого, при их использовании в случае выявления вирусного гепатита, значительно снижают вероятность развития онкологии в тканях.
Снижению степени воспаления в тканях железы способствует понижение свертываемости крови и уменьшение вероятности формирования тромбов. Медикаменты благоприятно воздействуют на сосудистый эндотелий и снижают давление в системе воротной вены.
Наиболее эффективными средствами, оказывающими значительный положительный эффект на сосудистый эндотелий считаются:
Они способствуют активации гена синтеза NO, что способствует защите эндотелия сосудистой стенки.

Выбор осуществляется лечащим врачом на основании проведенных исследований и с учетом физиологических особенностей пациента. При этом врач подбирает медикамент, который способен оказывать максимальное положительное воздействие при минимальных негативных эффектах, возникающих при его использовании. Одновременно с этим врач при выборе оценивает вероятность негативного воздействия активного компонента на другие органы и системы.
Для того чтобы иметь представление о том, какое влияние оказывают медицинские средства разных поколений, следует познакомиться с наиболее популярными представителями;
- Симвастатин и Ловастатин относятся к первому поколению медикаментов. Для получения ожидаемого терапевтического эффекта требуется их принимать в достаточно больших дозировках на протяжении длительного периода времени. Такое длительное применение лекарственных средств в больших дозировках может быть вредным и опасным для человека, так как он провоцирует у больного появление побочных и нежелательных эффектов.
- Флувастатин отличается от первого поколения более щадящим воздействием на больного, оказывает мягкое воздействие на внутренние органы пациента. Воздействие ощущается не сразу. По этой причине Флувастатин назначается всегда к приему на протяжении длительного периода времени. Активные компоненты в процессе проведения терапии накапливаются в организме и остаются в нем на продолжительный промежуток времени. В том случае если пациент строго соблюдает все рекомендации полученные от лечащего врача и не забывает о соблюдении специальной диеты, то лечебный эффект от терапии сохраняется достаточно долго.
- Аторвастатин. Препарат на сегодняшний момент по большинству отзывов врачей и пациентов, считается большинством врачей наиболее безопасным и самым эффективным. Относится к третьему поколению и воздействует на больного комплексно. Аторвастатин снижает уровень общего холестерина. Помимо этого Аторвастатин обеспечивает очистку сосудов кровеносной системы от излишних триглицеридов, способствует восстановлению баланса между липопротеидами разной плотности. Указанное комплексное воздействие на больного позволяет значительно укреплять и восстанавливать его сосудистую систему в период действия.
- Розувастатин представляет медикамент четвертого поколения и считается самым безопасным. Он вызывает самое минимальное количество осложнений при его приеме и при этом обладает высокой степенью эффективности. Однако недостаток этого лекарства — его очень высокая стоимость, что делает его непопулярным среди большинства больных.
При выборе медикаментозного средства следует учитывать, что его применение будет осуществляться на протяжении длительного времени. Чаще всего курс лечебной терапии длится на протяжении одного-двух лет. В некоторых случаях назначение требуется осуществлять на протяжении всей жизни. По этой причине если с самого начала терапии выявлено большое количество негативных эффектов и наблюдается ухудшение работы, то от приема нужно отказаться и подобрать аналог.

Рост количества ферментов не всегда провоцирует появление осложнений в состоянии, но наблюдать за функциональным состоянием железы требуется регулярно и при возникновении необходимости нужно оперативно корректировать дозу и схему его применения.
Большое количество исследований проведенных за рубежом подтвердило, что в подавляющем большинстве случаев регулярный прием не способен негативно влиять на железу, в случае правильного подбора.
Но такое воздействие возможно только при отсутствии недостаточности. Допустимо наличие неалкогольного ожирения железы. Но в случае последнего выработка печеночных ферментов должна находиться в умеренном диапазоне.
При наличии цирроза в компенсированной форме назначение лекарств может осуществляться, нежелательно назначать, если выявлена декомпенсированная болезнь или наблюдается обострение хронической патологии в работе железы.
Если патологическое состояние вызвано не употреблением алкоголя, то обязательно требуется, чтобы выработка ферментов осуществлялась в повышенном количестве. Риск развития негативного воздействия на ткани возникает только в том случае, если происходит трансформирование болезни в стадию стеатогепатита.
У большинства пациентов, которые имели подобное заболевание невыясненной природы происхождения и проходили медикаментозную терапию гистологические показатели железы оставались в пределах нормы.
Исследованиями установлено, что статины способствуют улучшению состояния при неалкогольной жировой болезни. Поэтому при назначении статинов при этом типе патологии нет оснований говорить об ухудшении гистологической картины железы. Однако при этом следует помнить о том, что неалкогольный жировой гепатоз требуется лечить, используя комплексный подход к терапии. Для улучшения состояния железы требуется назначение целого комплекса различных лекарств.
В том случае, если патология находится в компенсированной форме, то особых негативных последствий от применения не наблюдается. В медицинской практике встречаются случаи, когда больные начинали использование лекарственных препаратов при не диагностированном циррозе, при этом у них не было выявлено существенных ухудшений состояния железы.
Противопоказание к применению статинов — наличие некомпенсированной формы цирроза.
Если врач считает прием средств этой фармакогруппы уместным, то не следует отказываться от такой терапии. Назначение медикаментов способствует стабилизации процессов обеспечивающих выработку печеночных ферментов, помогает снизить уровень вредного холестерина и предупреждает возникновение болезней сердца и сосудистой системы. Помогают чистить стенки сосудистой системы от отложений холестерина, что значительно снижает риск появления инсультов и инфарктов.
Запрещено заменять назначенные лекарства их аналогами без уведомления врача, осуществляющего ведение больного, помимо этого запрещается изменять без указания врача рекомендованные дозировки. Только при соблюдении указанных требований применение медпрепаратов рассматриваемой фармакогруппы способно снизить количество вредного холестерина в составе плазмы крови и улучшить состояние железы.
Практика применения лекарственных средств доказала, что использование статинов на протяжении 3-4 лет, при соблюдении всех рекомендаций, снижает риск развития инфаркта и инсульта на 35-40%.
Одновременно с этим следует помнить, что более длительный прием чаще всего провоцирует ухудшение состояния, что ведет к развитию негативных и побочных эффектов ухудшающих здоровье больных, страдающих гиперхолестеренемией.

Следует отказаться от употребления жареных, жирных и копченых продуктов. Помимо этого следует удалить из рациона питания маринованные продукты, крепкий чай, кофе и какао.
Дополнительно врачи рекомендуют принимать гепатопротекторы.
Наиболее распространенными средствами считаются следующие лекарства:
Гепатопротекторы не только обеспечивают защиту гепатоцитов, но и ускоряют процессы восстановления тканей, а также усиливают действие основного лечения.
Несмотря на возможное появление негативного воздействия на организм фармпрепараты рекомендуется назначать, это связано с доказанной их высокой эффективностью при неалкогольной жировой патологии. Станины являются наиболее эффективным медсредством используемом при проведении терапевтических мероприятий по купированию последствий развития неалкогольной жировой болезни, а также при заболеваниях сердечнососудистой системы. Они позволяют снизить риски появления осложнений на фоне появившихся патологий и улучшают качество жизни.
источник

 эссенциальные фосфолипиды (Эссенциале, Фосфоглив) – стимулируют регенерацию тканей органа;
эссенциальные фосфолипиды (Эссенциале, Фосфоглив) – стимулируют регенерацию тканей органа;