Заболевания печени называют «второй эпидемией нашего века». Различные патологии данного органа занимают одно из первых мест по распространенности, а среди наиболее частых причин смертности — пятое место. Именно поэтому при появлении болей в области печени следует обратить на них особенное внимание, ведь эта железа дает о себе знать только в самых серьезных случаях.
Разрушение клеток печени (гепатоцитов) нередко начинается с воспаления. В борьбе с ним помогают препараты на основе глицирризиновой кислоты (ГК) и эссенциальных фосфолипидов (ЭФ).
«Фосфоглив» – один из современных комбинированных препаратов для восстановления печени:
- оптимальный состав активных компонентов;
- широкий спектр лечебного действия;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.
Печень — самая крупная железа в организме человека, которая выполняет более 70 функций. Она располагается в правом подреберье под диафрагмой. Структурно-функциональной единицей печени является так называемая печеночная долька — шестигранник, через середину которого проходит центральная вена. От центра к периферии расходятся печеночные пластинки, состоящие из гепатоцитов — печеночных клеток. Через каждую дольку проходят кровеносные и желчные капилляры.
Примерный вес печени — 1,5 кг, размер — 26–30 см справа налево, спереди назад — до 22 см. Орган находится в специальной капсуле, которая представляет собой двухслойную оболочку. Первый слой — серозный, второй — фиброзный. Фиброзная капсула проникает внутрь органа, образуя каркас, в ячейках которого находятся печеночные дольки.
Когда мы говорим о «болях» в печени, следует понимать, что этот орган сам по себе болеть не может из-за отсутствия нервных окончаний, так называемых точек боли. Болевые или неприятные ощущения появляются при увеличении железы и растяжении капсулы. Если печень «болит», значит — она значительно увеличена, и следует как можно скорее обратиться к врачу. Большинство россиян не склонны серьезно относится к «болям» в печени, что является большой ошибкой. Данный орган играет крайне важную роль во многих обменных процессах организма, и гибель печеночных клеток неизменно приводит к очень тяжелым последствиям и заболеваниям. Несмотря на то, что печень имеет очень высокую способность к регенерации, хронический патологический процесс в какой-то момент становится необратимым, а значит, неизлечимым. Поэтому профилактика заболеваний данного органа является крайне важной.
Итак, перечислим основные функции печени:
- Нейтрализация и удаление образованных в организме и попавших извне токсичных веществ.
- Синтез различных биологически активных веществ.
- Производство глюкозы, синтез некоторых гормонов и ферментов.
- Накопление и хранение «про запас» различных веществ — гликогена, витаминов, катионов металлов.
- Депонирование крови — в печени может содержаться до 400 граммов «запасной» крови.
- Участие в белковом и липидном (жировом) обмене, синтезе холестерина, желчных кислот и желчного пигмента билирубина.
Липидный обмен — процесс расщепления, транспортировки и обмена липидов, состоящих из спиртов и жирных кислот. Сложные липиды — фосфолипиды — состоят из высших жирных кислот и остатка фосфорной кислоты. Доминирующее действующее вещество фосфолипидов — фосфатидилхолин, участвует в защите клеточных мембран.
Итак, если у вас «болит» печень, стоит обратить внимание на наличие других симптомов, свидетельствующих о патологии данного органа. На начальных стадиях заболевания они никак себя не проявляют и долгое время могут вовсе отсутствовать. В некоторых случаях возникают неспецифические признаки, свойственные самым разным патологическим процессам в организме. Например, пациент может испытывать общее чувство слабости, повышенной утомляемости. Возникают нарушения сна, апатия и депрессия, повышается раздражительность. Это связано с увеличением уровня интоксикации организма — печень перестает в полной мере выполнять свою функцию «универсального фильтра», в результате чего страдают все без исключения органы и нервная система.
Кроме того, могут наблюдаться субфебрильная температура (37–38 градусов) с периодическими лихорадочными состояниями, возникать суставно-мышечные боли, кожный зуд, изменения вкуса, снижение аппетита, легкая тошнота, плохая переносимость жирной пищи, нарушения стула, головные боли и головокружение, чувство тяжести и дискомфорта в животе. На более поздних стадиях могут появляться тянущие и тупые боли в области печени, пожелтение кожных покровов и белков глаз (желтуха), существенное изменение массы тела (резкое похудение или набор веса), высыпания на коже. Повышенный холестерин и стул жирной консистенции могут свидетельствовать о нарушении липидного обмена.
О крайне серьезном патологическом состоянии печени говорят такие симптомы, как увеличение селезенки, варикозное расширение вен пищевода и желудка, асцит (накопление жидкости в брюшной полости), печеночная энцефалопатия , потеря волосяного покрова.
Среди наиболее частых причин появления болей в области печени можно выделить следующие:
- Хроническая интоксикация, вызванная приемом алкоголя, лекарственных средств или отравлением химическими веществами (растительного, животного или технологического происхождения).
- Вирусные, бактериальные и паразитарные инфекции.
- Опухолевые процессы.
- Заболевания органов пищеварения, аутоиммунные заболевания, генетические патологии.
Согласно данным ВОЗ, около 40% россиян подвержены риску алкогольного поражения печени, 27% — имеют неалкогольную жировую болезнь печени. Хроническим гепатитом С больны около 5 000 000 наших соотечественников. В разных странах алкогольный цирроз составляет от 20 до 95% от всех заболеваний печени, вирусные инфекции (гепатиты) — 10–40%. Всего порядка 170 млн человек в мире страдают гепатитом С, вдвое больше — гепатитом B.
При возникновении болей в области печени необходимо безотлагательно обратиться в врачу-гепатологу или гастроэнтерологу. После физикального осмотра и сбора анамнеза, специалист может направить вас на клинические, биохимические и серологические исследования крови, кала и мочи, а также назначить прохождение УЗИ печени и желчевыводящих путей. Необходимо будет исключить или подтвердить наличие вирусного или механического гепатита, жировой дистрофии печени, других функциональных расстройств печени и желчного пузыря.
Постоянное наблюдение у гастроэнтеролога и гепатолога необходимо всем лицам, регулярно употребляющим алкоголь, страдающим ожирением и сахарным диабетом.
Независимо от причин возникновения болей в печени врачи часто назначают прием так называемых гепатопротекторных препаратов, направленных на восстановление функций печени и защиту от повреждений гепатоцитов — клеток печени. На данный момент в России зарегистрировано около 700 лекарственных средств данной категории. Все гепатопротекторы состоят из тех или иных комбинаций действующих веществ из 16 групп. Рассмотрим основные действующие вещества гепатопротекторов:
- Фосфолипиды являются строительным материалом клеточных мембран, участвуют в «растворении» «вредного» холестерина, снабжают организм фосфорной кислотой. Таким образом, препараты на основе фосфолипидов восстанавливают структуру печеночных клеток, предотвращают образование соединительной ткани (фиброз), помогают нормализовать белковый и липидный обмены.
- Глицирризиновая кислота — природное вещество, входящее в состав корня солодки. Данный компонент обладает антифибротическим, противовоспалительным и антиоксидантным действием. Эффективность глицирризиновой кислоты была показана в ходе 54 клинических исследований, проводившихся на разных категориях пациентов, в том числе больных неалкогольной и алкогольной болезнью печени. В результате исследований профиль безопасности глицирризиновой кислоты был оценен как благоприятный, что позволило включить ее в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL). Препараты, сочетающие в себе фосфолипиды и глицирризиновую кислоту, оказывают двойной положительный эффект на работу печени.
- Отдельные группы препаратов составляют гепатопротекторы на основе аминокислот: метионина, адеметионина и орнитина, а также витаминов группы B, C, E и липоевой кислоты. Липоевая, или тиоктовая, кислота — это витаминоподобное вещество, обладающее антиоксидантными свойствами, близкими к действию витаминов группы B. Данные типы гепатопротекторов способствуют снижению концентрации глюкозы в крови, увеличению гликогена в печени, регулируют липидный и углеводный обмены, улучшают функции печени, уменьшают разрушающее влияние токсинов на гепатоциты.
При болях в области печени любой этиологии назначается так называемая диета № 5 (или более жесткая — № 5а), целью которой является снижение нагрузки на данный орган. Рекомендуется регулярный прием пищи небольшими порциями 5–6 раз в день, рацион должен быть полноценным и сбалансированным. В день необходимо выпивать не менее 1,5 литров воды. Сладкие газированные напитки, крепкий чай и кофе необходимо исключить. Следует ограничить употребление любых продуктов, содержащих консерванты и другие вредные химические добавки. Необходимо отказаться от жареного, соленого, маринованного, копченого. Пища должна быть вареной, приготовленной на пару или в духовом шкафу. Из рациона следует исключить жиры животного происхождения (жирное мясо и мясные бульоны) и кондитерские жиры (в особенности, маргарин). Запрещены к употреблению жирные молочные продукты (более 6% жирности), шоколад, мороженое, кондитерские изделия. Также не рекомендуется употреблять следующие виды овощей: бобовые, редька, шпинат, редис, щавель, чеснок, лук, а также кислые фрукты и ягоды.
Народная медицина и фитотерапия предлагают множество средств для так называемого «очищения» печени и восстановления ее функций. Среди самых известных средств — расторопша, цикорий, настой чистотела или календулы. Эти лекарственные растения продаются в аптеках без рецепта врача. Однако это не значит, что они являются абсолютно безопасными и окажут исключительно положительное действие на организм. Данные средства можно применять только после консультации с врачом, особенно при тяжелых поражениях печени. Фитотерапия относится скорее к профилактике, чем к лечению, и она ни в коем случае не заменяет врачебных мер, а при неправильном применении может оказать негативное влияние не только на печень, но и на другие органы.
При болях в области печени обязательным условием является изменение образа жизни. В частности, необходимо отказаться от любых вредных привычек: курения, приема алкоголя, фастфуда, полуфабрикатов. При наличии неблагоприятных экологических факторов рекомендован частый отдых на свежем воздухе, санаторно-курортное лечение, отказ от работы на вредных производствах, умеренная физическая активность. Особенно важным является соблюдение правильного распорядка дня: глубокий сон — лучшее лекарство. Занятия аутотренингом и медитацией не будут лишними, поскольку серьезную угрозу для печени создают стрессы и эмоциональные перегрузки.
Как видно из нашего обзора, в основе современной лекарственной терапии часто лежат вещества природного происхождения — витамины, аминокислоты, глицирризиновая и липоевая кислота и т.д. Однако ими можно пользоваться, если их предлагает конвенциональная медицина, которая всегда опирается на доказательные методы и не предлагает в качестве лечебных средств непроверенные препараты. То же можно сказать и про диеты: существует только один свод законов правильного питания — это научно-обоснованная диета № 5, разработанная для людей с нарушениями в работе печени. Никакие другие новомодные диеты, как и советы «бабушки », слепо взятые из Интернета, применять нельзя!
Как уже было сказано, гепапротекторов для профилактики и лечения заболеваний печени существует огромное множество, однако следует помнить, что немногие из них прошли полный цикл клинических исследований. Некоторые из препаратов также продаются по неоправданно высокой цене. Из новейших разработок российских ученых можно выделить уникальный комплекс фосфолипидов и глицирризиновой кислоты. Данное сочетание было протестировано на пациентах с алкогольной болезнью печени, неалкогольной жировой болезнью печени, лекарственной болезнью печени. Во всех проведенных исследованиях были получены положительные результаты: было доказано противовоспалительное и антифибротическое действие глицирризиновой кислоты. Комбинация же этих веществ включена в стандарты лечения заболеваний печени, утвержденные Министерством здравоохранения РФ, а также в Перечень ЖНВЛП (Жизненно необходимые и важнейшие лекарственные препараты).
- Комбинированный препарат на основе фосфолипидов и глицирризиновой кислоты занимает первое место по назначениям терапевтами лекарственных средств ATХ — класса А05В «Препараты для лечения заболеваний печени» (согласно данным исследования ООО «Синовейт Комкон» по состоянию на ноябрь 2014 г.).
- Клиническая эффективность и благоприятный профиль безопасности глицирризиновой кислоты многократно подтверждены (54 клинических испытания), данное вещество имеет широкий перечень показаний для применения.
Комбинация глицирризиновой кислоты и фосфатидилхолина (основного компонента эссенциальных фосфолипидов) оказывает на клетки печени — гепатоциты — защитное и регенеративное действие, укрепляя их стенки и делая эластичными межклеточные мембраны.
Печень — очень выносливый орган и разрушается он медленно. Поэтому следует понимать, что любая лекарственная терапия при заболеваниях печени, направленная на восстановление функций этой железы, — не сиюминутное дело, требуется многомесячный курс, совмещенный со строгой диетой и изменением образа жизни.
источник
Печень не болит. Ни у кого. В ней нет нервных окончаний. Поэтому она «терпит и молчит», даже когда разрушается. Поэтому симптомы заболевания печени появляются поздно
Как распознать болезнь и что делать, чтобы сохранить печень здоровой, «Информ Полис» разбирался вместе с заведующей отделом организации и координации профилактической работы Республиканского центра медицинской профилактики Лыгжимой Булыгиной.
Печень — это наш главный фильтр. Ни один из органов не остаётся без участия и внимания печени. Представьте только — за 1 минуту через неё протекает 1500 мл крови.
Одна из основных функций печени — выведение токсинов. Печень играет важную роль в углеводном, жировом, белковом, водном, минеральном, пигментном, витаминном и гормональном обменах.
Полезные вещества, поступающие из пищеварительной системы в кровь, направляются в печень, где частично расщепляются, а частично синтезируются в новые элементы.
При физических и психических перегрузках, когда организм усиленно тратит энергию, гликоген, который хранится в печени, превращается в глюкозу. Печень вырабатывает желчь, которая помогает усваивать жиры. Синтез холестерина, являющегося составной частью мозговой ткани, а также белков, отвечающих за свертываемость крови, — это тоже забота печени. Благодаря ей в организме поддерживается постоянный уровень сахара в крови. Ещё печень отвечает за теплообразование: у неё самая высокая температура — 40 градусов.
Только у 8% людей вовремя выявляются ранние признаки нарушения работы печени. Когда печень перестает справляться с детоксикацией, токсины накапливаются и циркулируют в организме, негативно влияя на все его системы, особенно на клетки головного мозга.
Поэтому первыми сигналами о проблемах с печенью могут быть вовсе не болезненные ощущения в правом боку, а нарушение внимания, замедление двигательных реакций, координации и мышления.
— проблем с кожей и внешностью,
— проблем с мужским здоровьем (токсичная кровь отравляет все клетки организма мужчины, в число которых входят и особенно чувствительные клетки яичек (клетки Лейдига), ответственные за выработку главного мужского полового гормона тестостерона),
— проблем с женским здоровьем (при больной печени каждую секунду повреждаются миллионы клеток женской репродуктивной системы – яичников, гипофиза (придаток головного мозга), матки и молочных желез. Отсюда нарушения менструального цикла, ранний климакс, уплотнения в молочных железах (мастопатия), миома матки, эндометриоз, гиперплазия эндометрия и невынашивание беременности.
Ученых давно интересовал вопрос, почему в 45 лет жительницы «отсталых» регионов еще активно продолжают деторождение, а многие их ровесницы в промышленно развитых странах, включая Россию, уже не первый год переживают климактерический период. Дело в том, что, к сожалению, репродуктивные органы жительниц развитых стран испытывают колоссальную токсическую нагрузку и ранний климакс (до 45 лет) здесь совсем не редкость),
— нервных болезней, депрессий и неврозов (в основе нервных болезней лежит повреждение головного мозга токсинами плохо профильтрованной крови. В результате — депрессии, неврозы, проблемы с памятью, сообразительностью, концентрацией внимания, утомляемсть, плохой сон),
— проблем с желудочно-кишечным трактом,
— заболеваний щитовидной железы,
— заболеваний сердца и сосудов,
Что вредно для нашей печени?
Самый большой вред причиняют печени алкоголь и вирусы.
Миф: проблемы с печенью – удел людей, страдающих алкоголизмом. Это вроде бы подтверждает статистика Всемирной организации здравоохранения: 50 – 60% заболеваний печени имеют алкогольное происхождение. Однако, чтобы повредить жизненно важный орган, вовсе не нужно быть пьяницей. Под ударом оказываются многие успешные, активные, преуспевающие люди 30 – 50 лет, так называемый средний класс. Они пьют, по их собственным словам, «понемногу, зная меру».
— употреблять большую дозу спиртного за короткое время, за один-два часа. Достаточно один-два раза в неделю сидеть с друзьями в баре, чтобы через какое-то время появились проблемы с печенью;
— беспорядочное употребление лекарств — причина 10% заболеваний печени. Антибиотики, противовирусные, антигистаминные препараты, как и многие другие лекарственные средства, негативно влияют на печень;
— употребление в пищу ароматизаторов, красителей, усилителей вкуса, сладкой газировки, кондитерских жиров и канцерогенов, образующихся при неоднократной жарке продуктов на сале и масле (кроме оливкового и топленого масел).
Жировая болезнь печени – скрытый враг
Бывает так, что человек не злоупотребляет алкоголем, а то и совсем не пьет, а проблемы все равно появляются. Виной тому чаще всего бывает неалкогольная жировая болезнь печени, или неалкогольный стеатоз. При этом недуге в печени накапливается жир, и, если ничего не предпринять, клетки органа начинают гибнуть.
В последние годы заболевание становится все более распространенным, особенно в развитых странах. В России от неалкогольного стеатоза страдают 27% жителей (и только 1% из них в курсе своей проблемы).
— несбалансированное питание — обедненные витаминами продукты, недостаток в рационе белков и жиров растительного происхождения, переизбыток животных жиров и углеводов;
— малоподвижный образ жизни, отсутствие регулярных физических нагрузок, прогулок на свежем воздухе, постоянное сидение на работе;
— эндокринные заболевания, например, сахарный диабет второго типа или гипертиреоз, а также лишний вес и ожирение.
Неалкогольная жировая болезнь печени может стать причиной развития атеросклероза, инфаркта миокарда, кровоизлияния в мозг, эндокринных нарушений, сахарного диабета второго типа, перейти в цирроз и даже рак печени.
Распространенными и наиболее опасными для печени являются вирусы гепатита А, В, С, D, Е.
Гепатит А имеет оральный путь передачи и может быть занесен в организм через пищу, грязные руки, посуду и т.п. Он же является и самой благоприятной разновидностью гепатитов, поскольку практически полностью излечивается.
Гепатиты В и С более часто встречаются и передаются через кровь, слюну, половые органы. Чаще всего заболевания, вызванные этими вирусами, принимают хроническую форму и медленно в течение жизни разрушают печеночные клетки. Опасными для печени являются не только вирусы гепатита, но и многие другие вирусы, бактерии и инфекции, которые вызывают поражение печени и интоксикацию организма.
Источники заражения вирусами:
— недостаточно продезинфицированные медицинские или маникюрные инструменты,
— вода из зараженных источников, а иногда и из водопроводных кранов. Поэтому, если в доме нет надежного фильтра, воду нужно пить только кипяченую.
алкоголя, контроль веса и отдых на свежем воздухе.
— За сытным столом необходимо знать меру. Осторожно и разумно худеть, ни в коем случае не пытаясь избавиться от излишков, накопленных за весь прошлый год, в течение недели. В периоды «экстремальных нагрузок» (те же праздничные и юбилейные застолья, к примеру) стоит поддержать печень приемом препаратов, улучшающих функцию печени. Не забудьте предварительно посоветоваться с врачом, — подчеркивает Лыгжима Булыгина.
«Чистить» печень в домашних условиях опасно
Речь идет о прочистке желчегонных протоков. Если желчные пути человека наполнены камнями, то имеется риск, что камень перекроет проток. Закономерным результатом такой чистки может стать не очищение, а операционный стол. Язва двенадцатиперстной кишки – противопоказание «чисткам». Повышенное выделение желчи приводит к раздражению слизистой и прогрессированию болезни.
Стоит насторожиться, если есть:
— отрыжка, тяжесть в желудке, сильное газообразование после привычной еды,
— резкое снижение работоспособности: вечером все было вроде бы в порядке, а утром человек с трудом просыпается и еле-еле заставляет себя встать с постели.
— есть ощущение постоянной и ноющей боли в правом подреберье на протяжении всего дня,
— при физической нагрузке или тряской езде боль усиливается,
— снижается аппетит, беспокоят тошнота, изжога или даже рвота; также при заболевании печени могут быть головные боли, кожный зуд, могут наблюдаться кровоизлияния на коже и склонность к обморокам, Профилактика заболеваний печени — нежирная пища, своевременный приём витаминов, отказ от
— появилась вялость, слабость, быстрая утомляемость, желтый оттенок цвета кожи, цвет мочи становится темным и обесцвечивается кал.
Традиционно при заболеваниях печени врачи рекомендуют придерживаться лечебной диеты. Она довольно легко переносится, хотя и предполагает некоторые ограничения в рационе.
вчерашний либо подсушенный хлеб, несдобная выпечка с творогом или яблоками,
белковый омлет, желток – максимум один за день,
молочные или овощные супы с крупами или лапшой, вегетарианские борщи и щи,
курица и индейка без кожи, говядина, кролик, сваренные, приготовленные на пару или запеченные,
молоко, кефир, простокваша, некислый творог, неострый сыр,
отварная или запеченная нежирная рыба,
сливочное, подсолнечное, оливковое, кукурузное масло,
сырые, отварные, запеченные овощи, некислая квашеная капуста,
некислые фрукты и ягоды, компоты, кисели из них,
сахар, мед, варенье, мармелад, нешоколадные конфеты,
чай с лимоном, кофе с молоком, овощные и фруктовые соки.
свежий хлеб, сдоба и слоеное тесто, жареные пирожки, особенно с жирной начинкой,
жареные и вареные вкрутую яйца,
мясной, рыбный, грибной бульон и супы на его основе, окрошка,
жирная свинина, субпродукты, утка и гусь, жареное мясо, копчености,
кислый творог, жирные сорта сыра, сливки,
жирная, копченая и соленая рыба, консервы, икра,
топленое масло, сало, маргарин, пережаренный жир,
щавель, шпинат, чеснок, редька, редис, любые овощи в маринаде,
шоколад, мороженое, кондитерский крем,
кофе, какао, любые холодные напитки.
Народы Кавказа верили, что в печени живёт душа человека, древние китайцы говорили, что в ней кроется старость, а французы и сейчас называют её «железой настроения». По многообразию выполняемых функций ее можно без преувеличения назвать главной биохимической лабораторией человеческого организма.
Печень – орган уникальный по своей способности к восстановлению. Об этом знали еще древние, сочинившие миф о Прометее. Согласно мифу, каждый день хищная птица прилетала и выклевывала печень прикованному к скале герою и каждый раз за ночь печень восстанавливалась вновь. Даже если только 1/10 часть печени будет работать, она способна справиться с детоксикацией организма. Печень способна восстанавливаться при сохранении даже 25% здоровой ткани.
Имеются противопоказания. Необходима консультация специалиста
источник
Один из самых главных органов в пищеварительной системе человека – это печень. Будучи самой крупной железой в человеческом организме, она регулирует обмен веществ, выводит токсины и выполняет сотни других функций.
Однако под действием многих факторов печень может выходить из строя. Чаще всего это происходит в результате поражения клеток больного органа и нарушения его основных функций. Клиническая картина в большинстве случаев выглядит практически одинаково – у человека болит печень после еды и появляются такие дополнительные симптомы, как тяжесть в животе и горечь во рту.
Как отмечают современные врачи, причины болей в правом подреберье (именно там находится печень) после еды могут быть самыми разнообразными, однако чаще всего они являются признаком прогрессирующего заболевания.
Подобные болезненные ощущения обычно выступают симптомом таких заболеваний, как:
- эхинококкоз;
- гепатит;
- цирроз;
- абсцесс;
- онкологические образования.
В каждом из перечисленных случаев боли в печени имеют свои особенности и сопровождаются дополнительными симптомами.
Эхинококкоз – это редкое, но очень опасное паразитарное заболевание печени, которое вызывает червь эхинококк, обитающий в виде личинки в печеночной ткани. Пока личинка имеет маленькие размеры, она не причиняет беспокойства, однако в случае ее роста нарушается кровоток в печени, растягивается капсула органа и возникает острая колющая боль. Иногда на фоне заболевания у человека развивается сильная аллергическая реакция и анафилактический шок. Такое состояние является опасным для жизни больного и требует срочной госпитализации.
В большинстве случаев гепатит развивается и протекает бессимптомно. Только при острых и хронических формах возможно появление таких признаков, как тянущие боли в области печени, увеличение ее размеров, пожелтение кожных покровов, повышение температуры тела, потемнение мочи, обесцвечивание кала.
Отвечая на вопрос, почему болит печень после еды, современные специалисты отмечают, что в некоторых случаях это связано с развитием такого опасного заболевания, как цирроз печени.
Цирроз развивается не сразу, а на протяжении нескольких лет. В течение этого времени у больного может наблюдаться:
- тупая и тянущая печеночная боль до и после еды;
- пожелтение кожных покровов;
- повышение температуры тела;
- тошнота и рвота с примесью крови;
- носовые кровотечения;
- диспепсия.
Подобные симптомы характерны и для абсцесса – заболевания, при котором в печеночной ткани образовывается полость с гноем.
Еще одной опасной причиной болевых ощущений в правом подреберье могут стать доброкачественные и злокачественные образования, при которых печень значительно увеличивается в размерах, вследствие чего возникают сильные боли в правом подреберье.
Среди доброкачественных опухолей, которые способны приводить к болезненным ощущениям в правом боку и подреберье:
- аденомы;
- кисты печени;
- гемангиомы;
- узловая гиперплазия.
Однако стоит помнить о том, что печеночные боли являются симптомом онкологических процессов в организме человека только на поздних стадиях заболевания.
При холецистите боли в правом подреберье имеют острый характер и распространяются в правое плечо, лопатку и поясницу. Болевой синдром возникает внезапно и бывает настолько сильным, что приводит к обмороку. Дополнительными симптомами в данном случае могут быть нарушения сердечного ритма, тошнота и рвота.
Печеночные колики при гастрите появляются через несколько часов после еды. При хронической форме заболевания они имеют слабовыраженный характер, в случае обострения гастрита – сильные боли из правого подреберья распространяются в верхнюю часть живота, сопровождаются ознобом, метеоризмом, рвотой или кислой отрыжкой, повышением температуры тела.
При язвенных заболеваниях печеночные боли обычно возникают после еды, особенно после употребления жирной и острой пищи. Они имеют ноющий или режущий характер, распространяются на всю брюшную полость и сопровождаются метеоризмом, отрыжкой, рвотой, общей слабостью, чрезмерной потливостью.
Поскольку печень и желчевыводящая система напрямую связаны между собой, печеночные колики типичны для желчекаменной болезни, дискинезии желчного пузыря и желчевыводящих путей. Обычно у пациентов с таким диагнозом они появляются через некоторое время после приема пищи, сопровождаются возникновением горечи во рту, в редких случаях – ознобом и рвотой.
Желчный пузырь особенно остро реагирует на жирные продукты и пищу, богатую белком. Поэтому боли в правом подреберье для людей с проблемами желчевыводящих путей – это обычное явление.
Боли в печени очень легко спутать с болезненными ощущениями, которые возникают в других органах и системах человека. В частности, в печень могут отдавать боли в почках, аппендиците, поджелудочной железе, легких и даже в позвоночнике.
В медицинской практике известны случаи, когда поражение клеток печени и возникновение болевого синдрома в правом подреберье после приема пищи становится результатом прогрессирующих инфекционных заболеваний. В 15% случаев печеночные боли возникают при таких инфекциях, как:
- инфекционный мононуклеоз;
- аденовирусная инфекция;
- грипп;
- ОРВИ.
В случае диагностирования перечисленных заболеваний у пациентов наряду с ноющими болями в правом боку наблюдаются такие характерные и хорошо выраженные симптомы, как боль в горле, высокая температура, насморк, кашель.
Печень тесно связана с другими человеческими органами и системами. Поэтому в некоторых случаях дискомфорт и болезненные ощущения в правом подреберье могут быть следствием различных нарушений, которые происходят в человеческом организме. В частности, печеночные боли появляются как результат:
- неправильного питания;
- переедания;
- открытых и закрытых травм печени;
- приема некоторых медицинских препаратов;
- стресса.
Очень часто дискомфорт в области печени возникает в результате чрезмерных физических нагрузок. Дело в том, что во время активных занятий спортом в печени скапливается венозная кровь в большом количестве, а капсула органа, усыпанная нервными окончаниями, значительно увеличивается в размерах. Печень начинает болеть, причем боль усиливается в том случае, если человек до или после тренировки обильно поел.
Чтобы исключить сопутствующие заболевания и установить истинную причину возникновения болей в области, где локализуется печень, необходимо провести комплексное диагностическое исследование, которое предусматривает:
- пальпацию больного органа с целью определения его размеров;
- оценку состояния склер глаз и кожных покровов;
- биохимический анализ крови и мочи;
- ультразвуковое исследование;
- компьютерную томографию.
Симптоматическое лечение печеночных болей напрямую зависит от причины их возникновения. Если боли связаны с гепатитом, проводят противовирусную терапию в условиях стационара. В случае болезней желчевыводящих путей, рекомендуют медикаментозное лечение или удаление желчного пузыря.
Если же случилось так, что болевой приступ возник внезапно, а обратиться за медицинской помощью нет возможности, облегчить состояние больного могут:
- гепатопротекторные лекарственные средства (Гепабене, Левинциале, Карсил, Эссенциале, Энерлив и т. д.);
- препараты-спазмолитики (Но-шпа, Спазмалгон);
- обезболивающие средства (Кетанов, Диклофенак и т. д.).
К мерам профилактики, которые позволяют предотвратить появление печеночных болей после еды, относятся:
- соблюдение правильного питания;
- отказ от жирной, острой и соленой пищи;
- соблюдение питьевого режима (не менее 1,5–2 л в день);
- снижение массы тела;
- умеренные физические нагрузки и занятия спортом;
- отказ от вредных привычек.
Однако основной мерой профилактики при печеночных коликах является диета №5, которая направлена на восстановление функций печени и всей желчевыводящей системы в условиях нормального и полноценного питания. Такая диета предусматривает ограничение в употребление соли и полное исключение жирной пищи из рациона питания больного, а также специй и продуктов, богатых на грубую клетчатку. Главный акцент делается на дробное питание и употребление пищи, богатой белками и углеводами, которую рекомендуется готовить путем варки, запекания и тушения.
Печеночные колики и боли, которые возникают после еды, могут быть тревожным сигналом. Поэтому при их появлении необходимо срочно обратиться к врачу, чтобы исключить ряд опасных заболеваний и сохранить здоровье одного из самых важных и незаменимых органов человека – печени.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боли в области печени – симптом, с которым пациенты достаточно часто обращаются к врачам-гастроэнтерологам или гепатологам. Стоит знать, что боль в районе печени не всегда свидетельствует о заболевании непосредственно самого органа. Она может возникать в желчном пузыре, поджелудочной железе и других соседних образованиях. Иногда болями в печени проявляются такие патологии, как межреберная невралгия, аппендицит и пр.
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.
При болях в печени могут встречаться такие дополнительные симптомы, как:
- тошнота;
- рвота;
- запоры;
- поносы;
- желтуха;
- кожный зуд.
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.
Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.

1. Именно печень является органом, который в первую очередь отвечает за очищение крови от токсических веществ: в ней содержится фермент алкогольдегидрогеназа. Поэтому после приема больших доз спиртных напитков на орган оказываются максимальные нагрузки, заставляя его работать более интенсивно.
2. Происходит токсическое поражение клеток печени этиловым спиртом.
3. Если во время застолья было принято большое количество жирной, жареной, копченой, острой пищи, то печень испытывает дополнительные перегрузки.
4. Лекарственные средства, которые используются для лечения похмельного синдрома, также могут оказывать вредное воздействие на орган.
Лечение болей в печени после алкоголя предусматривает применение так называемых гепатопротекторов – препаратов, которые способствуют регенерации и защите печеночных клеток.
Иногда после алкоголя развиваются хронические боли в печени, которые не проходят в течение длительного времени. В этом случае нужно как можно быстрее обратиться к врачу для консультации и проведения обследования.
2. Острый гепатит B может продолжаться в течение 7 – 60 дней. При этом боли в печени могут возникать не всегда и не сразу. Сначала появляются признаки, напоминающие ОРЗ или общее хроническое утомление: слабость, повышение температуры, вялость утомляемость. Постепенно появляются нарастают ноющие боли в печени, ощущение тяжести и дискомфорта под правым ребром. Печень увеличивается в размерах, появляется желтуха, потемнение мочи и кала.
3. Острый гепатит D обычно сопутствует гепатиту B. При этом заболевании болезненность печени выражена в меньшей степени.
4. При остром вирусном гепатите E на фоне общей слабости, утомляемости и недомогания, развиваются сильные боли в печени и выше пупка. Иногда болевой синдром является первым признаком заболевания.
При вызванной острыми вирусными гепатитами боли в печени назначается щадящая диета, которая исключает все виды пищи, способные оказывать повышенные нагрузки на печень: жирные, жареные, копченые продукты и пр. Лечение назначается врачом, в зависимости от разновидности гепатита.
Хроническое течение могут в основном иметь вирусные гепатиты B и C. Боль в печени при этом может беспокоить постоянно или периодически (например, она может возникать только на фоне приема жирной пищи). Зачастую болевой синдром не определяется четко под правым ребром, а имеет непонятное расположение. Может возникать тошнота и рвота, дискомфорт и вздутие живота.
Одновременно боль в печени сопровождается всеми симптомами гепатита:
- желтухой;
- увеличением размеров живота;
- зудом кожи;
- общей слабостью;
- утомляемостью;
- повышением температуры тела;
- потемнением стула и мочи.
Причина болей в области печени и других симптомов при хроническом гепатите устанавливается при помощи:
- УЗИ;
- компьютерной томографии;
- биохимического анализа крови;
- выявления содержания вирусов в организме.
После этого врач назначает соответствующее лечение.
Иногда хронический гепатит протекает без болей в печени и других симптомов. Пациент может ощутить первые признаки патологии уже тогда, когда заболевание переходит в стадию цирроза.
Подробнее о гепатитах
1. Алкогольный (при хроническом злоупотреблении алкоголем).
2. Лекарственный (при приеме лекарственных препаратов, которые обладают негативным воздействием на печеночные клетки).
3. Вирусный (как осложнение вирусного гепатита).
4. Первичный билиарный цирроз – заболевание, в развитии которого велика роль генетических механизмов.
5. Застойный – при застое крови и нарушении нормального кровоснабжения печени.
Боли в печени при циррозе всегда сопровождаются массой других симптомов:
- повышение температуры тела, слабость, утомляемость;
- истощение;
- увеличение размеров живота за счет увеличения печени и скопления жидкости в брюшной полости;
- желтуха, зуд кожи;
- расширенные вены под кожей живота, ног;
- токсическое поражение головного мозга, нарушение мыслительной деятельности.
Иногда боль в печени при циррозе длительное время является единственным симптомом. Она носит ноющий характер, выражена слабо, а пациент даже не подозревает о наличии у него патологии, и не обращается за медицинской помощью.
Диагностика болей в печени при циррозе предполагает применение УЗИ, компьютерной томографии, биохимического анализа крови, биопсии печени. Лечение осуществляется в гастроэнтерологическом или терапевтическом стационаре. Иногда требуется проведение гемодиализа.
Подробнее о циррозе печени
Стеатоз – это заболевание, при котором в печеночной ткани скапливается большое количество жира. Он не распадается и не выводится, нарушая нормальную функцию органа, и приводя к возникновению болевого синдрома. Чаще всего причинами стеатоза являются такие состояния, как длительное злоупотребление алкоголем, обменные нарушения в организме, наследственная предрасположенность, неправильное питание и избыточная масса тела.
При стеатозе возникают боли в печени, которые сопровождаются чаще всего такими симптомами, как нарушение пищеварения (вздутие живота, запоры и поносы, тошнота и рвота), общая утомляемость, слабость, вялость.
Стеатоз обычно имеет длительное течение, продолжается многие годы. При этом в период стихания процесса боли в печени перестают беспокоить, а при его повторной активации снова возникают.
Боли в печени при стеатозе обычно проходят очень быстро при отказе от алкоголя, соблюдении рационального режима питания, избегании стрессов и ежедневном выполнении простого комплекса гимнастики. Также с целью лечения болевого и других синдромов назначают некоторые медикаментозные препараты.
Доброкачественные опухоли печени часто протекают на начальных этапах без болей или каких-либо иных симптомов, поэтому их диагностика является достаточно сложной задачей.
Среди опухолей, способных приводить к болям в печени, чаще всего встречаются:
1. Аденомы – опухоли из железистых печеночных клеток.
2. Гемангиомы – сосудистые опухоли.
3. Узловая гиперплазия печени – большое количество узелков доброкачественного происхождения в толще ткани органа.
4. Кисты печени, образованные из печеночных протоков и имеющие врожденное происхождение.
Боль в печени возникает только в том случае, если опухоль достигает очень большого размера. Она носит ноющий характер, беспокоит пациента постоянно, сопровождается тошнотой, рвотой и другими нарушениями пищеварения.
Диагноз устанавливают после проведения УЗИ, КТ, МРТ, биопсии печени. При возникновении болей в печени, вызванных доброкачественными опухолями, применяют преимущественно хирургическое лечение.
Подтверждением того, что боль в печени вызвана именно злокачественной опухолью, являются данные, полученные во время проведения УЗИ, сцинтиграфии, КТ, МРТ, биохимического анализа крови, анализа крови на онкомаркеры – вещества, которые выделяются в кровь при раке.
Лечение зависит от вида, размеров и активности опухоли. Применяют лучевую терапию, хирургическое лечение, медикаментозную терапию (химиотерапию, таргетную терапию).
Острый холецистит – это острое воспалительное поражение стенки желчного пузыря, сопровождающееся колющими болями в области печени.
Обычно приступ болей в районе печени при остром холецистите возникает после приема жирной, острой, копченой, экстрактивной пищи. Болевой синдром бывает очень сильным, и доставляет пациенту выраженные мучения. При этом отмечаются и другие симптомы:
- боль часто отдает в правую руку, плечо, под правую лопатку, в правую ключицу;
- одновременно отмечаются нарушения пищеварения: тошнота и рвота, вздутие живота, ощущение дискомфорта;
- повышается температура тела, иногда до очень высоких цифр;
- отмечается общая слабость, утомляемость.
Боли в области печени при остром холецистите – острое состояние, при котором в ближайшее время должна быть оказана медицинская помощь. Пациента помещают в стационар, проводят УЗИ печени и желчного пузыря, другие исследования. Чаще всего назначается хирургическое лечение.
Хронический холецистит – это воспалительный процесс в стенке желчного пузыря, который протекает в течение длительного времени (более 6 месяцев). Он может быть бескаменным или каменным (как проявление желчнокаменной болезни).
При хроническом холецистите возникают тупые боли под печенью, сопровождающиеся различными нарушениями пищеварения. Иногда может отмечаться желтуха.
Чаще всего боль под печенью и другие симптомы при хроническом холецистите протекают волнообразно, с периодами обострений и стихания процесса. При этом период обострения напоминает острый холецистит.
Иногда возникает острая боль в районе печени, как приступ острого холецистита, который затем трансформируется в хронический. Но заболевание может приобретать хроническое течение изначально.
Лечение болей в печени при обострении хронического холецистита чаще всего осуществляется в стационаре. Назначаются соответствующие медикаментозные препараты. При стихании процесса пациент должен соблюдать соответствующую диету.
Подробнее о холецистите
Боль под печенью обусловлена тем, что камень, который находится в желчном пузыре, попадает в желчный проток и перекрывает его. При этом наступает спазм протока, отчего болевые ощущения еще больше усиливаются.
Так как нарушается отток желчи, к печеночной колике в дальнейшем присоединяется желтуха. Моча приобретает темную окраску, как пиво, а стул практически полностью обесцвечивается.
Пациент с болями под печенью, обусловленными печеночной коликой, должен быть немедленно помещен в стационар. Камни легко выявляются при проведении УЗИ. Проводится медикаментозное лечение, определяются показания к хирургическому вмешательству.
Подробнее о желчнокаменной болезни
Открытые травмы печени – это различные раны (колотые, резаные, рубленые, огнестрельные). За счет большого количества кровеносных сосудов всегда отмечается интенсивное кровотечение. При этом боль в печени является главным симптомом только в течение некоторого времени после травмы – затем развивается шоковое состояние в результате массивной кровопотери, которое угрожает жизни пациента.
Пострадавшие с открытыми травмами печени должны быть немедленно доставлены в стационар для хирургического лечения.
Если имеет место разрыв или размозжение органа, то на фоне сильных болей пациент бледнеет, теряет сознание и впадает в шоковое состояние. Его артериальное давление сильно падает.
При ушибах печени боль не так сильна. Нет никаких признаков того, что у пациента имеется внутреннее кровотечение. В принципе, такое состояние не опасно для жизни пациента. Но, во-первых, боли в области печени после травмы не дают возможность без дополнительного обследования установить её тяжесть. Во-вторых, без соответствующего лечения данные состояния могут приводить к развитию печеночных опухолей, гнойного процесса.
Инфекционный мононуклеоз – заболевание вирусного происхождения, при котором отмечается увеличение печени, лимфатических узлов, а также признаки, напоминающие простуду.
Боль в печени при инфекционном мононуклеозе возникает примерно у 15% пациентов. Чаще всего они не очень сильные, носят тянущий или ноющий характер. При этом имеются следующие дополнительные симптомы:
- повышение температуры тела, лихорадка;
- увеличение размеров печени, подкожных лимфатических узлов;
- боли в горле, как во время ангины;
- нарушения пищеварения;
- увеличение размеров селезенки.
При инфекционном мононуклеозе назначается противовирусное лечение.
Подробнее о мононуклеозе
Аденовирусная инфекция – это заболевание из группы ОРЗ, при котором может происходить поражение печени и лимфатических узлов. При этом у некоторых пациентов отмечаются незначительные тянущие или ноющие боли в печени.
Заболевание начинается, как и обычное ОРЗ: поднимается температура тела, возникает насморк, кашель и боли в горле, покраснение глаз и слезотечение. Боли в печени встречаются не у всех пациентов. Они проходят после излечения основного заболевания.
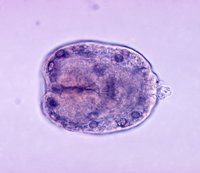
Попадая в кишечник, личинка проникает через его стенки в мелкие кровеносные сосуды, и может попасть с током крови, в принципе, в любой орган. В 50-70% случаев происходит инвазия в печень. Пока личинка имеет небольшие размеры, она не причиняет пациенту никакого беспокойства, и не приводит ни к каким нарушениям.
В дальнейшем, когда эхинококковый пузырь имеет уже достаточно большие размеры, он начинает сдавливать печень и растягивать ее капсулу, нарушает кровоток в органе и нормальный отток желчи. В итоге возникает боль в области печени, чувство тяжести, дискомфорта. В дальнейшем к болям может присоединяться желтуха, нарушения пищеварения.
При нагноении кисты к болям в печени может присоединяться повышение температуры тела, общее недомогание. Расстройства со стороны функции пищеварительной системы еще более усугубляются.
Если произошел разрыв кисты, то ощущается острая колющая боль в районе печени, у больного развивается сильнейшая аллергическая реакция, анафилактический шок. Это потенциально опасное для жизни состояние.
Лечение эхинококковой кисты и связанных с ней болей в печени осуществляется хирургическим путем.
Абсцесс – это полость с гноем, которая покрыта капсулой, и находится в толще печеночной ткани. Для печеночного абсцесса боль в районе печени является очень характерным признаком. Она носит практически постоянный характер, и сопровождается повышенной температурой, лихорадкой, нарушением общего самочувствия.
Чаще всего печеночный абсцесс является осложнением аппендицита, эхинококковых кист органа, паразитарных инвазий (например, достаточно часто встречаются боли в печени, связанные с амебиазным абсцессом органа).
Подозрение на печеночный абсцесс появляется при возникновении болей в районе печени в сочетании с лихорадкой. Окончательный диагноз устанавливается после проведения УЗИ, КТ, МРТ. Лечение – хирургическое, с последующей терапией антибиотиками.
Приступ острого панкреатита возникает внезапно. Больше всего к нему предрасположены люди, которые злоупотребляют жирной пищей, алкоголем, имеют заболевания желчного пузыря.
При остром панкреатите возникает сильная боль в районе печени, тошнота, рвота, повышение температуры тела. Эти признаки похожи на симптомы острого холецистита, но при панкреатите они выражены сильнее. Обычно поставить точный диагноз удается только после проведения УЗИ. Больного помещают в хирургический стационар, назначают на первый день голодание, постельный режим, холод на область поджелудочной железы, медикаментозную терапию.
Подробнее о панкреатите
Правая почка расположена таким образом, что при ее поражении боли могут отдавать под правое ребро, имитируя боли в области печени. Подобная симптоматика может иметь место при пиелонефрите, травме почек, мочекаменной болезни и пр.
Установить истинную причину «болей в печени» в данном случае помогает УЗИ, анализы мочи, компьютерная томография.
При язвенной болезни двенадцатиперстной кишки также могут возникать боли в области печени. Они сопровождаются тошнотой и рвотой, чаще всего возникают натощак и по ночам (так называемые «голодные» боли).
Для того, чтобы точно определить причину возникновения болей в районе печени, и назначить правильное лечение, в данном случае назначают фиброгастродуоденоскопию, контрастную рентгенографию.
При возникновении острых или хронических, тупых, ноющих или колющих болей в печени, нежелательно предпринимать какие-то меры самостоятельно. Нужно как можно быстрее обратиться к врачу — гастроэнтерологу, гепатологу или хирургу. Только после осмотра специалиста можно установить предположительный диагноз? и начать лечение болей в печени в соответствии с той патологией, которой они были вызваны.
В большинстве случаев врач назначает пациентам ультразвуковое исследование. Оно является безопасным, и при этом очень информативным, поэтому способно предоставить много полезной информации.
В дальнейшем врач либо назначит амбулаторное лечение, либо даст пациенту направление в стационар.
При возникновении острых сильных болей в печени желательно сразу же вызвать бригаду «Скорой помощи». В некоторых случаях данный симптом свидетельствует об остром состоянии, которое требует немедленного помещения пациента в стационар.
Для устранения болей в печени чаще всего в качестве временных симптоматических средств применяют обезболивающие препараты и спазмолитики. Однако не стоит принимать их до осмотра врача: если боль стихнет, то у доктора может сложиться ложное впечатление, в итоге он не поставит правильный диагноз, и не назначит необходимое лечение.
После постановки диагноза приступают к лечению основного заболевания, которое является причиной болей в печени. Назначения может осуществлять только лечащий врач.
При патологиях желчевыводящей системы, сопровождающихся болями в печени, назначают диету, которая призвана разгрузить орган. В рационе больного должно присутствовать достаточное количества белка и углеводов, а содержание жиров, особенно холестерина, должно быть снижено.
Во время диеты при болях печени рекомендуется употреблять следующие продукты:
- хлеб, выпечка которого была осуществлена за сутки до этого, либо подсушенный хлеб;
- молоко и молочные продукты: небольшое количество сметаны, некислый творог, простокваша, кефир;
- можно готовить супы из различных круп, овощей, молочные супы;
- вегетарианский борщ или щи;
- нежирное мясо: говядина, крольчатина, курятина, индюшатина;
- диетическая и докторская колбаса;
- запеченный омлет из белков яиц;
- вареная или печеная рыба;
- вареные макароны;
- крупы, фрукты и овощи в любом виде, только не жареные.
Диета при болях в печени строго исключает следующие продукты:
- сдоба;
- супы на бульоне из грибов;
- жирное мясо (свинина, гусятина, утка и пр.);
- любые жареные или копченые блюда;
- консервы;
- бобовые;
- острые блюда и специи;
- редька;
- чеснок;
- желтки куриных яиц;
- шоколад;
- любые кондитерские изделия с кремом;
- кофе.
Иногда строго соблюдаемая диета при болях в печени приносит даже более выраженный положительный эффект, чем применение медикаментозных препаратов. Конечно, все зависит от вида и тяжести течения заболевания.
источник
