Поверхностная пальпация при заболеваниях печени может выявить зону болезненности в области правого подреберья и эпигастральной области. Особенно сильная локальная болезненность даже при легком прикосновении к передней брюшной стенке в зоне проекции желчного пузыря наблюдается при остром холецистите и желчной колике. При хроническом холецистите обычно определяется лишь легкая или умеренная болезненность в так называемой точке желчного пузыря: она соответствует проекции его дна на переднюю брюшную стенку и в норме в большинстве случаев локализуется непосредственно под правой реберной дугой по наружному краю правой прямой мышцы живота.
Пальпацию печени проводят по методу Образцова-Стражеско. Принцип метода заключается в том, что при глубоком вдохе нижний край печени опускается навстречу пальпирующим пальцам и затем, натыкаясь на них и соскальзывая с них, становится ощутимым. Известно, что печень вследствие непосредственной близости к диафрагме обладает наибольшей дыхательной подвижностью среди органов брюшной полости. Следовательно, при пальпации печени активная роль принадлежит ее собственной дыхательной подвижности, а не пальпирующим пальцам, как во время ощупывания кишечника.
Пальпацию печени и желчного пузыря производят в положении больного стоя или лежа на спине (однако в отдельных случаях прощупывание печени облегчается при положении больного на левом боку; при этом печень под действием силы тяжести выходит из подреберья и тогда легче прощупать ее нижнепередний край). Прощупывание печени и желчного пузыря производят по общим правилам пальпации, причем больше всего обращают внимание на передненижний край печени, по свойствам которого (контуры, форма, болезненность, консистенция) судят о физическом состоянии самой печени, ее положении и форме. Во многих случаях (особенно при опущении или увеличении органа), кроме края печени, который пальпаторно можно проследить часто от левого подреберья до правого, удается прощупать и верхнепереднюю поверхность печени.
Исследующий садится справа рядом с кроватью на стул или на табурет лицом к исследуемому, кладет ладонь и четыре пальца левой руки на правую поясничную область, а большим пальцем левой руки надавливает сбоку и спереди на реберную дугу, что способствует приближению печени к пальпирующей правой руке и, затрудняя расширение грудной клетки во время вдоха, помогает усилению экскурсий правого купола диафрагмы. Ладонь правой руки кладут плашмя, слегка согнув пальцы, на живот больного непосредственно под реберной дугой по срединно-ключичной линии и слегка надавливают кончиками пальцев на брюшную стенку. После такой установки рук исследуемому предлагают сделать глубокий вдох; печень, опускаясь, сначала подходит к пальцам, затем их обходит и выскальзывает из-под пальцев, т. е. прощупывается. Рука исследующего все время остается неподвижной, прием повторяют несколько раз.
Положение края печени может быть различным в зависимости от разнообразных обстоятельств, поэтому, чтобы знать, где располагать пальцы правой руки, полезно предварительно определить положение нижнего края печени путем перкуссии.
По В. П. Образцову, нормальная печень прощупывается в 88% случаев. Пальпаторные ощущения, получаемые от нижнего края печени, позволяют определить его физические свойства (мягкий, плотный, неровный, острый, закругленный, чувствительный и др.). Край неизмененной печени, прощупываемый в конце глубокого вдоха на 1 2 см ниже реберной дуги, мягкий, острый, легко подворачивающийся и нечувствительный.
Нижний край нормальной печени обычно прощупывается по правой срединно-ключичной линии; справа от нее печень прощупать не удается, так как она скрыта подреберной дугой, а слева нередко пальпация затруднена из-за выраженности брюшных мышц. При увеличении и уплотнении печени ее удается прощупать по всем линиям. Больных со вздутием живота целесообразно исследовать натощак для облегчения пальпации. При скоплении жидкости в брюшной полости (асцит) пальпировать печень в горизонтальном положении больного не всегда удается. В этих случаях пользуются указанной методикой, но пальпацию производят в вертикальном положении или в положении больного на левом боку. При скоплении очень большого количества жидкости ее предварительно выпускают с помощью парацентеза. Если в брюшной полости имеется большое скопление жидкости, печень также прощупывают с помощью толчкообразной баллотирующей пальпации. Для этого правую руку со слегка согнутыми II IV пальцами устанавливают внизу правой половины живота, перпендикулярно предполагаемому нижнему краю печени. Сомкнутыми пальцами правой руки наносят толчкообразные удары по брюшной стенке и передвигают в направлении снизу вверх до ощущения плотного тела печени, которая при ударе пальцев сначала отходит в глубину брюшной полости, а затем ударяется в них и становится ощутимой (симптом плавающей льдинки ).
Болезненность характерна для воспалительного поражения печени с переходом воспалительного процесса на капсулу печени или для растяжения ее (например, при застое крови в печени вследствие сердечной недостаточности).
Печень здорового человека, если она доступна пальпации, имеет мягкую консистенцию, при гепатитах, гепатозе, сердечной декомпенсации она более плотная. Особенно плотна печень при ее циррозе (при этом край ее острый, а поверхность ровная или мелкобугристая), опухолевом поражении множественных метастазах рака (в этих случаях иногда поверхность печени грубо-бугристая соответственно поверхностно расположенным метастазам, а нижний край неровный), при амилоидозе. Иногда удается пропальпировать сравнительно небольшую по размерам опухоль или эхинококковую кисту.
Выстояние нижнего края увеличенной печени определяется по отношению к реберной дуге по правой передней подмышечной, правой около грудинной и левой окологрудинной линиям. Данные пальпации уточняют представления о размерах печени, полученные методом перкуссии.
Желчный пузырь в норме не прощупывается, гак как он мягок и практически не выступает из-под края печени. Но при увеличении желчного пузыря (водянка, наполнение камнями, рак и др.) он становится доступным пальпации. Прощупывание пузыря ведут в том же положении больного, что и пальпацию ‘ печени. Находят край печени и непосредственно под ним у наружного края правой прямой мышцы производят по правилам прощупывания самой печени пальпацию желчного пузыря. Легче всего его можно обнаружить при движении пальцев поперечно оси желчного пузыря. Желчный пузырь пальпаторно определяется в виде грушевидного тела различной величины, плотности и болезненности в зависимости от характера патологического процесса в нем самом или в окружающих его органах (например, увеличенный мягко-эластический пузырь при закупорке общего желчного протока опухолью -признак Курвуазье — Терье; плотно-бугристый пузырь при новообразованиях в его стенке, при переполнении камнями, при воспалении стенки и др.). Увеличенный пузырь подвижен при дыхании и совершает маятникообразные движения. Подвижность желчного пузыря утрачивается при воспалении покрывающей его брюшины перихолецистите. При холецистите и желчнокаменной болезни резкая болезненность и рефлекторное напряжение мышц передней брюшной стенки в области правого подреберья затрудняют пальпацию.
Эта методика пальпации печени и желчного пузыря наиболее проста, удобна и дает наилучшие результаты. Трудность пальпации и в то же время сознание, что только она позволяет получить ценные данные для диагностики, заставляли искать наилучший метод пальпации. Предложены различные приемы, сводящиеся главным образом к разнообразным положениям рук исследующего или изменению позиции исследующего по отношению к больному. Однако никаких преимуществ эти методы при исследовании печени и желчного пузыря не имеют. Дело не в разнообразии приемов, а в опыте исследующего и систематическом проведении им плана исследования брюшной полости в целом.
Метод перкуссии позволяет определить границы, величину и конфигурацию печени. Перкуссией определяют верхнюю и нижнюю границы печени. Различают верхние границы двух видов печеночной тупости: относительной тупости, которая дает представление об истинной верхней границе печени и абсолютной тупости, т.е. верхней границе участка передней поверхности печени, который непосредственно прилежит к грудной клетке и не прикрыт легкими. На практике ограничиваются определением лишь границ абсолютной тупости печени, так как положение верхней границы относительной тупости печени непостоянно и зависит от размеров и формы грудной клетки, высоты стояния правого купола диафрагмы. Кроме того, верхний край печени очень глубоко скрыт под легкими, и верхнюю границу относи тельной тупости печени трудно определить. На конец, почти во всех случаях увеличение печени происходит преимущественно книзу, о чем судят по положению ее нижнего края.
Перкуссию печени проводят с соблюдением общих правил топографической перкуссии. Для определения верхней границы абсолютной тупости печени применяют тихую перкуссию. Перкутируют сверху вниз по вертикальным линиям, как при определении нижних границ правого легкого. Границы находят по контрасту между ясным легочным звуком и тупым от печени. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра по каждой вертикальной линии. В норме верхняя граница абсолютной тупости печени располагается по правой окологрудинной линии у верхнего края VI ребра, по правой срединно-ключичной линии на VI ребре и по правой передней подмышечной линии на VII ребре, т. е. верхняя граница абсолютной тупости печени соответствует положению нижнего края правого легкого. Таким же способом можно установить положение верхней границы печени и сзади, однако обычно ограничиваются определением только по указанным трем линиям.
Определение нижней границы абсолютной тупости печени представляет некоторую трудность из-за близости полых органов (желудок, кишечник), дающих при перкуссии высокий тимпанит, скрадывающий печеночный звук. Учитывая это, следует применять тишайшую перкуссию, а еще лучше, использовать непосредственную перкуссию одним пальцем по методу Образцова. Перкуссию нижней границы абсолютной тупости печени по Образцову Стражеско начинают в области правой половины живота по правой передней подмышечной линии в горизонтальном положении больного. Палец-плессиметр устанавливают параллельно предполагаемому положению нижнего края печени и на таком отдалении от него, чтобы при нанесении удара слышался тимпанический звук (например, на уровне пупка или ниже). Постепенно передвигая палец-плессиметр вверх, доходят до границы перехода тимпанического звука в абсолютно тупой. В этом месте по каждой вертикальной линии (правая срединно-ключичная линия, правая окологрудинная линия, передняя срединная линия), а при значительном увеличении печени и по левой окологрудинной линии делают отметку на коже но нижнему краю пальца-плессиметра
При определении левой границы абсолютной тупости печени палец-плессиметр устанавливают перпендикулярно краю левой реберной дуги на уровне VIII IX ребер и перкутируют вправо непосредственно под краем реберной дуги до места перехода тимпанического звука (в области пространства Траубе) в тупой.
В норме нижняя граница абсолютной тупости печени в горизонтальном положении больного с нормостенической формой грудной клетки проходит в правой передней подмышечной линии на Х ребре, по срединно-ключичной линии по нижнему краю правой реберной дуги, по правой окологрудинной линии на 2 см ниже нижнего края правой реберной дуги, по передней срединной, линии на 3 6 см от нижнего края мечевидного отростка (на границе верхней трети расстояния от основания мечевидного отростка до пупка), слева не заходит на заднюю срединную линию. Положение нижнего края печени и в норме может быть различным в зависимости от формы грудной клетки, конституции человека, но это отражается в основном лишь на уровне его положения по передней срединной линии. Так, при гиперстенической грудной клетке нижний край печени располагается несколько выше указанного уровня, а при астенической грудной клетке ниже, приблизительно на середине расстояния от основания мечевидного отростка до пупка. Смещение нижнего края печени вниз на 1 — 1.5 см отмечается в вертикальном положении больного. При увеличении печени граница расположения ее нижнего края измеряется от края реберной дуги и мечевидного отростка; граница левой доли печени определяется по правой окологрудинной линии вниз от края реберной дуги и влево от этой линии (по ходу реберной дуги).
Полученные данные перкуссии печени позволяют определить высоту и размеры печеночной тупости. Для этого по вертикальным линиям измеряют рас стояние между двумя соответствующими точками верхней и нижней границ абсолютной тупости печени. Эта высота в норме по правой передней подмышечной линии равна 10 — 12см. по правой срединно-ключичной линии 9-11 см, а по правой окологрудинной 8 -11 см. Сзади определить перкуторную зону тупости печени трудно (она сливается с зоной тупого звука, образуемой толстым слоем мышц поясницы, почками и поджелудочной железой), но иногда удается в виде полосы шириной 4-6см. Это позволяет избежать ошибочно заключения об увеличении печени в тех случаях, когда она опущена и выходит из-под правой реберной дуги, а также несколько повернута вокруг своей оси кпереди тогда полоса притупленного звука сзади становится уже.
Перкуссия печени по Курлову. При перкуссии печени по Курлову определяют следующие три ее размера: первый размер по правой срединно-ключичной линии от верхней до нижний границы абсолютной тупости печени (в норме 9 11 см), второй размер по передней срединной линии от верхней границы печени до нижней (в норме7 9 см), третий размер по краю ребер ной дуги (в норме 6 8 см).
Определение перкуторных границ печени и ее размеров имеет диагностическое значение. Однако смещение верхней границы (вверх или вниз) чаще связано с внепеченочными изменениями (высокое или низкое стояние диафрагмы) наличие поддиафрагмального абсцесса, пневмоторакса, экссудативного плеврита). Только при эхинококкозе и раке печени верхняя ее граница может смещаться вверх. Смещение нижней границе печени вверх свидетельствует об уменьшении ее размеров, но может отмечаться также при метеоризме и асците, оттесняющих печень вверх. Смещение нижней границы печени вниз наблюдается, как правило, при увеличении органа в результате различных патологических процессов (гепатит, цирроз, рак, эхинококк, застой крови при сердечной недостаточности и др.), но иногда объясняется низким стоянием диафрагмы. Систематическое наблюдение за перкуторными границами печении изменением высоты печеночной тупости позволяет судить об увеличении или уменьшении этого органа в течение заболевания.
Желчный пузырь перкуторно обычно не определяется, однако при значительном увеличении его можно определить с помощью очень тихой перкуссии.
Перкуссию применяют не только для определения размеров печени и желчного пузыря(топографическая перкуссия), но и для оценки их состояния: перкуссия(осторожная) по поверхности увеличенной печени или над зоной расположения желчного пузыря вызывает болезненные ощущения при воспалительных процессах(гепатит, холецистит, перихолецистит и др.). Поколачивание (succusio) по правой реберной дуге также вызывает боль при заболеваниях печени и желчных путей, особенно при желчнокаменной болезни (симптом Ортнера).
Пальпацию селезенки проводят в положении больного лежа на спине или на правом боку. В первом случае больной лежит на койке с низким изголовьем, его руки вытянуты вдоль туловища, ноги также вытянуты. Во втором случае больного укладывают на правый бок, голова его несколько наклонена вперед к грудной клетке, левая рука, согнутая в локтевом суставе, свободно лежит на передней поверхности грудной клетки, правая нога вытянута, левая согнута в коленном и тазобедренном суставах. В этом положении достигается максимальное расслабление брюшного пресса и селезенка ближе смещается кпереди. Все это облегчает ее определение пальпацией даже при незначительном увеличении. Врач сидит справа от больного лицом к нему. Левую руку врач располагает на левой половине грудной клетки больного между VII и Х ребрами по подмышечным линиям и несколько сдавливает ее, ограничивая ее движения при дыхании. Правую руку со слегка согнутыми пальцами врач располагает на переднебоковой поверхности брюшной стенки больного у края реберной дуги, у места соединения с ней конца Х ребра, или, если данные осмотра и предварительной перкуссии позволяют заподозрить увеличение селезенки, у предполагаемого расположения ее передненижнего края. Затем на выдохе больного правой рукой врач слегка вдавливает брюшную стенку, образуя карман; далее врач предлагает больному сделать глубокий вдох. В момент вдоха, если селезенка доступна пальпации и она проводится правильно, селезенка, смещаясь вниз опускающейся диафрагмой, своим передненижним краем приближается к пальцам правой руки врача, упирается в них и при дальнейшем своем движении проскальзывает под ними. Этот прием повторяют несколько раз, стараясь исследовать весь доступный пальпации край селезенки. При этом обращают внимание на размеры, болезненность, плотность (консистенцию), форму, подвижность селезенки, определяют наличие вырезок на переднем крае. Характерные для селезенки одна или несколько вырезок на переднем крае определяются при большом ее увеличении. Они позволяют отличить селезенку от других увеличенных органов брюшной полости, например левой почки. При значительном увеличении селезенки удается также исследовать ее переднюю поверхность, выходящую из-под края реберной дуги.
В норме селезенка не прощупывается. Она становится доступной пальпации лишь при значительном опущении (редко при крайней степени энтероптоза), чаще всего при увеличении. Увеличение селезенки наблюдается при некоторых острых и хронических инфекционных заболеваниях (брюшной и возвратные тифы, болезнь Боткина, сепсис, малярия и др.), циррозах печени, тромбозе или сдавливании селезеночной вены, а также при многих заболеваниях кроветворной системы (гемолитические анемии, тромбоцитопеническая пурпура, острые и хронические лейкозы). Значительное увеличение селезенки носит название спленомегалии (от греч. Splen — селезенка, megas — большой). Наибольшее увеличение селезенки наблюдается в конечной стадиихронического миелолейкоза, при котором она нередко занимает всю левую половину живота, а своим нижним полюсом уходит в малый таз.
При острых инфекционных заболеваниях плотность селезенки невелика; особенно мягка, тестоватой консистенции селезенка при сепсисе. При хронических инфекционных заболеваниях, циррозах печени и лейкозах селезенка становится плотной; очень плотная она при амилоидозе.
При большинстве заболеваний пальпация селезенки безболезненна. Она становится болезненной при инфаркте селезенки, перисплените, а также в случае быстрого увеличения из-за растяжения капсулы, например при застое в ней венозной крови при тромбозе селезеночной вены. Поверхность селезенки обычно ровная, неровность ее края и поверхности определяется при перисплените и старых инфарктах (имеются втяжения), бугристость ее поверхности наблюдается при сифилитических гуммах, эхинококковых и иных кистах и крайне редко встречающихся опухолях селезенки.
Подвижность селезенки обычно довольно значительная; она ограничивается приперисплените. Резко увеличенная селезенка при дыхании остается не-подвижной, однако ее обычно все же удается смещать рукой во время пальпации. Нередко при лейкозах увеличивается не только селезенка, но и печень (вследствие метаплазии), которую также исследуют пальпацией.
При исследовании системы кроветворных органов перкуссия имеет ограниченное значение: она используется лишь для ориентировочного определения размеров селезенки. Вследствие того, что селезенка окружена полыми органами (желудок, кишечник), содержащими воздух и дающими при перкуссии громкий тимпанический звук, точно определить ее размеры и границы этим методом нельзя.
Перкуссию проводят в положении больного стоя или лежа на правом боку. Перкутировать нужно очень тихо от ясного звука к тупому; лучше всего пользоваться методом Образцова. Для определения поперечника селезеночной тупости перкуссию ведут по линии, располагающейся на 4 см латеральнее левой реберно-суставной линии (эта линия соединяет грудино-ключичное сочленение со свободным концом XI ребра). В норме селезеночная тупость определяется между IX и XI ребрами: ее размер 4 6 см. Длинник селезенки заходит медиальнее реберно-суставной линии; перкуторный размер тупости длинника селезенки равен 6-8 см
источник
Практически: если у больного определяется увеличение печени и нет сердечной недостаточности, то у больного скорее всего хронический гепатит, гепатоз или цирроз печени. Реже это опухоли печени, кисты печени, абсцессы печени. Еще реже – увеличение печени при заболеваниях крови.
Феномен гепатомегалии обусловлен набуханием гепатоцитов в связи с дистрофией последних, лимфо и макрофагальной инфильтрацией печени, формированием узлов-регенератов.
Гепатомегалию можно определить при перкуссии печени, при ее пальпации или при УЗИ исследовании.
Особенности перкуссии печени:
Как перкутировать печень: определяя верхнюю границу печени, очень важно использовать тихую перкуссию, чтобы определить не относительную тупость печени, а абсолютную, верхняя граница которой совпадает с нижней границей легких. Нужно помнить, что определение границы печени таким образом не совпадает с ее истинными размерами. Поэтому границы печени по Курлову – это границы абсолютной тупости печени, определенные по специфическим,авторским линиям:
правой срединноключичной, срединной, левой реберной дуге (параллельно ей, вблизи ее)
Размеры печени по Курлову следует знать 9-8-7 + 1см. (Михаил Григорьевич Курлов жил в первой половине прошлого века – работал в Томске)
Определение нижней границы печени начинают с области пупка или ниже, располагая палец-плессиметр параллельно искомому краю до появления абсолютной тупого звука13. Перкуторно по методу М.Г. Курлова границы печени в норме:
по правой срединноключичной линии на уровне правой реберной дуги
по передней срединной линии – на границе верхней и средней трети расстояния от пупка до мечевидного отростка
по левой реберной дуге – на уровне левой парастернальной линии
Гепатомегалию можно определить методом пальпации:
Пальпация печени бимануальная
Пальпацию печени проводят после ее перкуссии
Врач располагается справа от пациента (хотя в реальных условиях приходится пальпировать и находясь слева)
Пациент на спине, мышцы расслаблены, ноги в коленях согнуты
Кончики пальцев погружаются вглубь живота синхронно с дыханием на высоте выдоха
В норме нижний край печени пальпируется по краю реберной дуги или не пальпируется вовсе. Но при глубоком вдохе край печени опускается на 1-1,5 см. Таким образом, о гепатомегалии можно говорить в том случае, если печень выходит из-под края правой реберной дуги на 1 см и более. Пропальпировав печень, следует оценить состояние ее нижнего края, а именно:
- локализацию
- форму (острый или закругленный край)
- консистенцию (мягкий, плотный)
- наличие неровности, бугристости
- болезненность при пальпации.
Полученные данные определенным образом характеризуют патологический процесс:
— Если идет воспалительный процесс в печени (острый гепатит, острое увеличение печени при застойной сердечной недостаточности) печень будет увеличена, край будет пальпироваться ниже реберной дуги, закруглен, мягкий, болезнен при пальпации
— Если в печени развивается соединительная ткань, что возможно при циррозах, хронических гепатитах, печень также будет увеличена, но край будет острым, плотный, безболезненный.
Правда нужно помнить, что ложное впечатление о гепатомегалии складывается при эмфиземе легких и поддиафрагмальных абсцессах.
Возвращаясь к болям в области печени, следует сказать, что болезненность при пальпации области печени может быть обусловлена воспалением желчного пузыря, а вовсе не печени. Специфические симптомы, выявляемые при пальпации желчного пузыря изложены в учебнике.
Подготовка к УЗИ печени:
За три дня до исследования пациенту рекомендуется исключить из питания молоко, черный хлеб, фрукты и овощи и другие продукты, способствующие газообразованию.
При наклонности к метеоризму – ферментные препараты – фестал и адсорбенты – активированный уголь.
Вечером накануне исследования и утром в день исследования очистительные клизмы, но, если исследование необходимо провести цито, то его проводят без подготовки.
УЗИ в диагностике заболеваний печени:
Толщина правой доли до 13,5 см ( в среднем 105+15мм) по срединно-ключичной линии
Толщина левой доли до 8,2 см (83+ 1,7 мм) по срединной линии
Эхогенность (норма – гомогенная и равномерная)) – гипоэхогенная, гиперэхогенная
Диаметр нижней полой вены до 25 мм, диаметр воротной вены до 14 мм,
печеночной вены до 10 мм. Холедох в норме до 8 мм, селезеночная вена – до 8 мм.
Следует понимать, что врач УЗИ при исследовании печени определяет ее передне-задний размер, располагая датчик по краю реберной дуги или на тот участок печени, который выходит из-под края правой реберной дуги. При этом можно оценить следующие параметры печени: размеры правой и левой доли, эхогенность, диаметр нижней полой вены, диаметры воротной и печеночной вены, диаметр холедоха.
Дата добавления: 2014-01-06 ; Просмотров: 7676 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Пальпация – один из самых информативных методов диагностики, осуществляемый врачом еще на этапе первичного осмотра больного. О нем мы сегодня и поговорим.
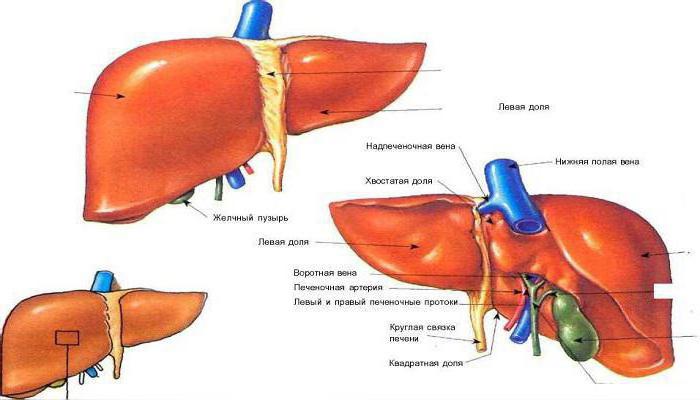
Прежде чем приступить к изучению вопроса о пальпации печени, следует определиться с анатомией и функциями органа. Располагается печень сразу под диафрагмой, с правой стороны в самом верху брюшной полости, и лишь малая часть органа у взрослого расположена слева (в соответствии со средней линией). У новорожденных же печень занимает значительную часть полости живота.
Топографически печень обладает двумя поверхностями и двумя краями. Передневерхняя (верхняя) поверхность прилежит к поверхности диафрагмы и выпячивается в соответствии с ее изгибом. Нижняя же располагается сзади и внизу, имея несколько вдавлений от прилегающих органов. Нижняя и верхняя поверхности разделены нижним острым краем, другой край (задневерхний), напротив, очень тупой, а потому его можно отнести к задней поверхности органа.
Различают в печени две доли: большую правую и меньшую левую, разделенные серповидной связкой, в свободной части которой залегает фиброзный плотный тяж – так называемая круговая связка, что протянулась от пупка и является не чем иным, как заросшей пупочной веной.
Правая доля разделяется с помощью борозд на несколько вторичных долей. В одной из таких борозд расположены желчный пузырь и полая вена (нижняя), разделенные кусочком печеночной ткани, что именуется хвостатым отростком.
Одной из немаловажных частей органа является поперечная глубокая борозда, что именуется воротами печени. Через данное образование в орган входят крупные печеночные артерии, воротная вена и нервы, а покидают его выносящий печеночный проток (эвакуация желчи в желчный пузырь) и лимфатические сосуды.
В правой доле органа выделяют квадратную долю, что ограничена воротами печени, круглой связкой и ямкой от желчного пузыря, и хвостатую долю, располагающуюся меж воротами печени и воротной веной.
- Метаболическая (контроль над обменом жидкости, микроэлементов и витаминов, гормонов, аминокислот, липидов, белков, углеводов).
- Депонирующая (в органе накапливаются БЖУ, витамины, микроэлементы, гормоны).
- Секреторная (выработка желчи).
- Детоксикационная (осуществляется благодаря природному печеному фильтру – печеночным макрофагам).
- Выделительная (за счет связывания глюкуроновой и серной кислотами токсических веществ: индола, тирамина, скотола).
- Гомеостатическая (участие печени в контроле над антигенным и метаболическим гемостазом организма).
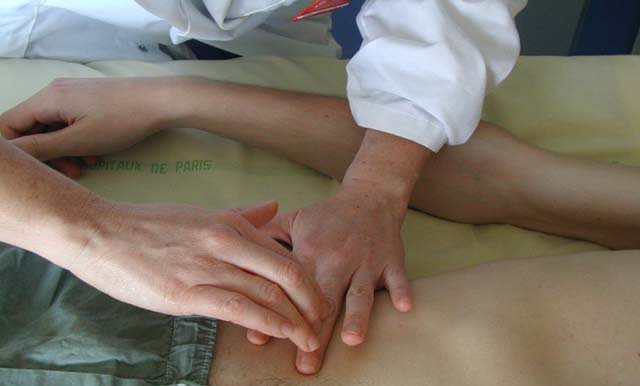
Перед проведением прощупывания печени рекомендуют с помощью перкуссии определить ее границы. Это позволит не только предположить увеличение органа, но и понять, откуда именно следует начать пальпацию. При перкуссии печеночная ткань дает тупой (глухой) звук, но вследствие того, что нижняя часть легкого отчасти прикрывает ее, возможно определение двух границ: истинной и абсолютной печеночной тупости, однако чаще определяют лишь границу (нижнюю и верхнюю) абсолютной тупости.
При прощупывании печени необходимо соблюдать определенные правила:
- Положение обследуемого – лежа на спине, при этом голова слегка приподнята, а ноги едва согнуты в коленях либо выпрямлены. Руки лежат на груди, чтобы ограничить ее подвижность при вдохе и расслабить мускулы живота.
- Доктор располагается справа, лицом к пациенту.
- Чуть согнутую правую ладонь врач кладет плашмя на животе пациента в районе правого подреберья, ниже на три-пять сантиметров, чем располагается граница печени, ранее определенная перкуторно. Левой рукой доктор охватывает грудную клетку (ее нижнюю часть справа), при этом четыре пальца необходимо расположить сзади, а один (большой) палец положить на реберную дугу. Такой прием обеспечит неподвижность груди при вдохе и усилит смещение диафрагмы вниз.
- Когда пациент выдыхает, доктор без усилий оттягивает вниз кожу и, погружая пальцы правой руки в полость живота, просит пациента глубоко вдохнуть. В это время край (нижняя часть) органа опускается, проникает в созданный карман и скользит по пальцам. При этом прощупывающая рука должна оставаться неподвижной. Если по какой-то причине пропальпировать печень не удалось, процедуру повторяют, однако пальцы смещают на несколько сантиметров вверх. Производят данную манипуляцию, передвигаясь выше и выше, пока правая рука не наткнется на реберную дугу, либо пока не прощупается печеночный край.
- Производят пальпацию печени обычно по прямому мускулу живота (наружный его край) либо срединно-ключичной правой линии. Но если возникает такая необходимость, прощупывание производят по пяти линиям (от передней подмышечной справа до окологрудинной слева).
- В случае скопления в животе больших объемов жидкости пальпация затрудняется. Тогда прибегают к баллотирующему толчкообразному прощупыванию органа. Для этого вторым, третьим и четвертым пальцами правой руки выполняют удары-толчки по передней стенке живота, начиная снизу и заканчивая реберной дугой вплоть до обнаружения плотного образования – печени. Во время толка орган сначала отходит вглубь, а потом возвращается и натыкается на пальцы (симптом называется “плавающая льдинка”).
Какие результаты должна показывать пальпация печени?
- В норме у 88 % пациентов нижний край органа располагается около реберной дуги, в соответствии со срединно-ключичной линией справа.
- У здорового человека край органа острый либо слегка закруглен. Он мягкий, безболезненный, легко подворачивается при ощупывании, ровный.
- Если печень увеличена, при пальпации она будет располагаться ниже реберной дуги, что также может свидетельствовать и об ее смещении. В подтверждение того либо иного утверждения необходимо провести перкуссию, дабы определить границы органа.
- Если размеры печени не изменены, но границы печеночной тупости смещены вниз – это признак опущения органа.
- Смещение же только нижней границы говорит об увеличении печени, что встречается при венозных застоях, воспалении в желчных путях и печени, острых инфекциях (малярии, холере, брюшном тифе, дизентерии), циррозе (на начальной стадии).
- Если нижняя граница смещается вверх, то можно подозревать уменьшение размеров органа (например, при терминальных стадиях цирроза).
- Изменение расположения верхней печеночной границы (вниз либо вверх) редко свидетельствует о повреждении самого органа (например, при эхинококкозе либо раке печени). Чаще это наблюдается вследствие высокого положения диафрагмы при беременности, асците, метеоризме, из-за низкого расположения диафрагмы при энтероптозе, пневмотораксе, эмфиземе, а также в случаях отхождения диафрагмы от печени по причине скопления газа.
- Инфаркт легкого, сморщивание его нижней части, пневмония, правосторонний плеврит также могут имитировать смещение вверх верхней границы органа.
- В некоторых случаях доступна не только пальпация края печени, но и целого органа. Для этого пальцы располагают непосредственно под реберной правой дугой. Врач, легонько надавливая, скользящими движениями изучает печень, оценивая при этом ее поверхность (бугристая, гладкая, ровная), консистенцию (плотная, мягкая), наличие/отсутствие болезненности.
- Мягковатая, ровная, гладкая поверхность и закругленный болезненный при пальпации край – признаки воспалительных процессов в органе или проявление острого застоя крови вследствие сердечной недостаточности.
- Бугристый, неровный, плотный край наблюдается при эхинококкозе и сифилисе. Очень плотная (“деревянная”) печень определяется при поражении органа раковыми клетками.
- Плотноватый край печени свидетельствует о гепатите, а в сочетании с бугристостью – о циррозе.
- Боль при пальпации печени может возникать из-за воспалительных процессов или в результате перерастяжения ее капсулы (при застойной печени).
Прощупывание печени новорожденного, как правило, проводят на уровне срединно-ключичной, а также передней подмышечной линий путем скользящей пальпации. При этом рука осматривающего педиатра соскальзывает с края печени, благодаря чему возможно не только определение размеров органа, но и пальпаторная оценка его края. Нормой для новорожденных является выступление печеночного края из-под реберной дуги на два (но не более) сантиметра. Оценку проводят по среднеключичной линии. Край органа при этом должен быть безболезненным, гладким, острым и мягко-эластичным.
У здоровых детей до семилетнего возраста край печени, как правило, выступает из-под реберной правой дуги и доступен для пальпации. Для здоровых детей до трех лет нормой считается определение края печени на 2 или 3 сантиметра ниже правого подреберья. После семи лет границы печени соответствуют таковым у взрослых.
Для подтверждения диагноза той либо иной патологии, что приводит к искажению размеров органа, необходимо проведение пальпации печени по Курлову. Для этого при помощи простукивания (перкуссии) определяют верхнюю границу, а затем пальпаторно (либо перкуторно) – нижнюю. Причем в соответствии с косым ходом нижнего края его границы, а также расстояние меж верхней и нижней границами, определяются по трем точкам. 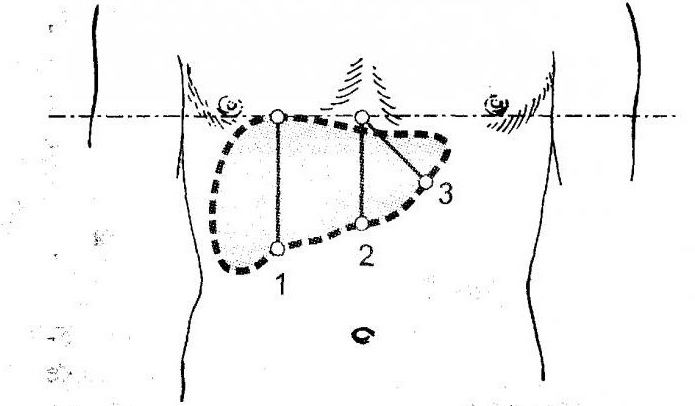
источник
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Какими должны быть размеры печени в нормальном состоянии, какие факторы способствуют их изменению — это те вопросы, которые волнуют большое количество людей. Печень — самая крупная железа в человеческом организме. Любое изменение ее размеров может говорить о развитии серьезных заболеваний.
Печень — крупная железа, относящаяся к пищеварительной системе. По своей форме она похожа на шляпку гриба. Увеличение железы может появляться при сложных заболеваниях, например:
В отдельных случаях может наблюдаться и уменьшение параметров железы, например, при циррозе. Такое явление говорит о том, что заболевание перешло на последнюю стадию развития, и прогноз неблагоприятен.
При оценке параметров печени важно учитывать и высоту ее положения. Расположен здоровый орган примерно в районе реберной дуги с правой стороны, при этом железа несколько выступает по срединной (6 см) и среднеключичной линии (1-2 см). Повышение расположения может наблюдаться при метеоризме, резекции легкого и некоторых других заболеваниях. Напротив, опущение железы (при условии, что ее параметры не изменились) может сигнализировать о возможном развитии в организме заболеваний, связанных с работой дыхательной системы человека (бронхит, плеврит или астма).
Параметры здоровой печени изменяются с возрастом. Известно, что этот орган начинает формироваться одновременно с поджелудочной железой примерно на 1 или 2 месяце развития эмбриона и является результатом разрастания энтодермального эпителия.
После рождения у детей размеры печени в норме достаточно велики. Масса железы в норме составляет около 4-5% от всей массы тела. При этом у мальчиков печень несколько больше, чем у девочек. Орган практически полностью перекрывает желудок, заполняя надчревную область.
Особенно велик размер левой доли печени плода, а ее нижний край расположен в районе пупка. Вес железы может несколько различаться у разных детей, но в среднем составляет около 150 г. Нижний край железы новорожденного по срединной линии выступает из-под реберной дуги на 35-40 мм, а верхний край расположен в районе 5 или 6 ребра по подмышечной линии.
До 3 лет железа увеличивается в своих параметрах сравнительно медленно. Ежегодно наблюдается удвоение ее параметров. Резкий рост органа происходит в период полового созревания, когда вес железы достигает 1,3 кг.
Масса печени взрослого человека составляет около 3% от всей массы тела. Параметры органа следующие:
- Высота, или краниокаудальный размер, составляет от 8,5 до 12,5 см. В норме размер меньшей левой доли составляет 10 см.
- Толщина, или переднезадний размер, составляет 10,1-12,5 см для правой доли и 6-8 см (по другим данным, 5-6 см) — для левой.
- Конец левой доли под углом 30-40 градусов, но не более.
Считается, что размеры печени в норме примерно одинаковы у мужчин и у женщин. На величину этого органа влияют рост и вес пациента.
Так как железа выполняет важную роль в организме человека, любые проходящие в ней изменения могут привести к серьезным последствиям. Так как многие серьезные заболевания органа на ранних этапах протекают практически без симптомов, возникает необходимость своевременной и качественной диагностики.
Любые отклонения размера печени от нормы можно определить с помощью современных исследований. В современной медицине используется несколько методов определения размеров печени.
При обращении пациента к врачу проводится первичное обследование методом пальпации или перкуссии. Гепатолог проводит пальпацию и простукивает орган, анализирует полученные сведения и делает заключение, что либо орган имеет нормальные размеры, либо печень уменьшилась (или увеличилась) в размерах. На основании полученных данных гепатолог назначает комплекс дальнейших исследований.
Если края печени располагаются очень низко, можно сделать вывод, что либо печеночные параметры увеличились, либо произошло опущение органа. Значительное опущение железы при отсутствии других отклонений от нормы может свидетельствовать о плеврите легких или эмфиземе.
Наиболее точным методом диагностики считается УЗИ. Исследование с помощью ультразвука позволяет точно установить величину органа, отследить малейшие изменения его строения, вовремя обнаружить метастазы, порок развития, а также признаки многих серьезных болезней, например, цирроз печени, рак или гепатит. При проведении регулярного обследования органа отслеживают динамику его изменений, по полученным данным составляется таблица.

Второй эффективный способ получить данные о состоянии органа — радионуклидное сканирование. Перед обследованием вводятся индикаторы, которые с кровотоком попадают в железу.
Перкуссия железы позволяет провести определение размеров по Курлову. В ходе процедуры определяются следующие параметры:
- размер по срединноключичной линии. У мужчин и женщин нормальный показатель размера печени составляет от 9 до 11 см;
- размер по срединной линии от верхней до нижней границы железы (нормальный показатель — 7-9 см);
- размер печени по краю дуги ребер (от 6 до 8 см).
Перкуссия проводится путем простукивания железы, начиная с правой части и заканчивая вторым межреберьем. Простукивание печени проходит до тех пор, пока звук не станет более приглушенным. Затем мысленно прокладывается прямая линия от пупка, и продолжается простукивание по среднеключичной линии. Таким образом, устанавливается нижняя граница органа.
Затем перкуссия продолжается по второму направлению, то есть по срединной линии, начиная также от пупка и заканчивая местом, где звук притупляется. Последнее направление — по линии в районе десятого межреберья к верхней границе.
Таким способом определяются размеры печени по Курлову. Исследование может проводиться как у взрослых, так и у детей. На основании полученных данных составляется таблица. Для того чтобы определить по полученным данным параметры органа, эти данные сравнивают с нормальными размерами печени у детей, которые содержит специально разработанная таблица.
После сравнения полученных результатов врач, проводящий обследование, делает вывод о соответствии между размерами железы обследуемого пациента и нормальными размерами.
- 1 Зачем нужна перкуссия?
- 1.1 Индивидуальные особенности при перкуссии
- 2 Определение размеров по Курлову
- 2.1 Таблица нормальных размеров органа у детей и взрослых
- 3 О каких болезнях говорит изменение границ?
- 4 Зачем проводят пальпацию?
- 5 Что позволяет определить пальпация по Образцову?
- 6 Техника метода Образцова — Стражеско и порядок проведения
- 7 Пальпация здоровой печени
- 8 Какие заболевания удается определить при пальпации?
В нынешнее время медицина имеет множество методов обследования печени для выявления болезней. К таким способам относится пальпация печени, которая производится путем ощупывания нижнего края органа. Применяется и перкуссия, во время процедуры доктор начинает простукивать стенку грудины, дабы определить при помощи звуковых явлений сбои в работе печени.

Органы человека обладают различной плотностью и, если простукивать грудную клетку и брюшную полость, образуются звуки разного характера. С помощью их анализа при перкуссии доктора определяют месторасположение печени и нарушения в ее работе. Одним из значимых показателей является почечная тупость — часть зоны органа, которая не перекрывается тканями легких. Когда встречается отсутствие печеночной тупости, это может свидетельствовать о пневмоперитонеуме (скоплении газа в брюшине). Границы печеночной тупости устанавливаются с помощью перемен перкуторных звуков. Зачастую звуковой диапазон варьируется от ясного легочного до тупого. Определение верхней границы при перкуссии проходит благодаря 3-м чертам реберной дуги:
- окологрудинная;
- серединно-ключичная;
- передняя подмышечная.
Техника определения низовой границы органа такая же. После ее нахождения можно выявить наличие сбоев в деятельности печени. У пациента, который имеет нормальные и здоровые внутренние органы, нижняя граница устанавливается с помощью передней подмышечной линии. Затем она следует через срединно-ключичную линию. По окологрудинной черте справа граница опускается на 2 сантиметра от прошлой пометки. По передней срединной черте она не достигает низовой черты мочевидного отростка грудины на несколько сантиметров (от 3-х до 6-ти), а по окологрудинной линии слева граница пересекает реберную левую дугу.
Нижняя часть органа изменяется исходя из конституции тела конкретного пациента и нередко наблюдается исчезновение печеночной тупости, обусловленное метеоризмом и захождением петель кишок между печенью и диафрагмой. Худощавый человек в нормальном состоянии обладает довольно низким месторасположением органа. Люди в теле имеют более высокое расположение нижней части (на 2 сантиметра выше, чем нормальный показатель).
Доктора во время анализа результата перкуссии берут во внимание не только строение тела, но и возраст конкретного больного. В детском возрасте нижняя граница расположена достаточно низко. Обусловлено это тем, что у взрослых людей масса печени — 3% от всего веса, а у детей — около 6-ти%. Чем человек младше, тем больше места в брюшине охватывает печень.
Размеры печени по Курлову начинают определять у детей, чей возраст уже достиг отметки в 7 лет. Проведение перкуссии позволяет установить 3 размера органа:
- С помощью линии, пересекающей середину ключицы и правую часть тела, определяют 2-е границы печени: нижнюю и верхнюю. Место между ними составляет 1-й размер печени.
- С помощью срединной линии и различий в звуковом диапазоне определяют 2-ой размер.
- Третий устанавливают по диагонали верхней и низовой границы. Высчитывают длину от срединной черты до реберной дуги (слева).
Таблица здоровых размеров у взрослых по Курлову при перкуссии:
| Размер (по точкам) | До 3-х лет, см | Дошкольный возраст, см | Школьный возраст, см |
| Первый | 5 | 6 – 7 | 9 – 10 |
| Второй | 4 | 5 | 7 |
| Третий | 5 | 6 | 8 |
Если при проведении перкуссии выявлено верхняя граница органа сдвинута вверх, это свидетельствует о таких болезнях:
- новообразования разного характера;
- кистозные образования, спровоцированные эхинококками;
- скопление гноя под диафрагмой (поддиафрагмальный абсцесс);
- воспаление плевральных листков (плеврит);
- высокое стояние диафрагмы.
Состояния, когда верхняя граница перемещена вниз, развиваются из-за:
- повышенной воздушности легочной ткани (эмфизема легких);
- опущения органов брюшной полости (висцероптоз);
- скопления воздуха или газа в плевральной полости (пневмоторакс).
Когда низовая граница перемещена вверх, у больного развивается:
- атрофия печени;
- избыточное скопление газов в кишечнике;
- скопление свободной жидкости в брюшине (асцит).
Если перкуссия показала перемещение низовой границы вниз, это значит, что пациент страдает:
- гепатитом;
- злокачественными новообразованиями;
- застойной печенью;
- нарушениями в работе сердца.
Пальпация печени осуществляется по методу Образцова — Стражеско, который базируется на том, что специалист ощупывает пальцами нижний край органа в то время, когда пациент делает глубокий вдох. Учитывая то, что печень является наиболее подвижным органом в брюшине при дыхании из-за соседства с диафрагмой, результат пальпации полностью зависит от дыхательной подвижности органа, а нет от пальцев, которые проводят манипуляцию.
Из-за особенностей в строении тела человека проводят пальпацию в положении стоя или лежа. Во время манипуляций доктор придерживается принципов пальпации. В первую очередь процедуры проводится для определения передней части органа, его консистенции, формы, контура и болевых ощущений. В случаях, когда во время манипуляций пальпируется ярко выраженная передняя часть печени, это говорит как об увеличении органа, так и о его опущении. Поскольку грань органа может отличаться, исходя из анатомических особенностей каждого пациента, и не всегда ее можно прощупать, перед процедурой пальпации применяется перкуссия печени, которая позволяет установить расположение нижней части органа.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
С помощью пальпации по методу Образцова — Стражеско доктора выявляют такие состояния:
- увеличение органа;
- болезненность и чувствительность нижнего края;
- поверхность органа;
- консистенцию;
- форму;
- край.
Чтобы прощупать печень по Образцову, пациента кладут на спину и складывают на груди руки. Небольшой вес кистей позволяет сдерживать увлечение грудной клетки. Доктор левой рукой захватывает зону подреберья справа так, чтобы задняя часть низа грудины располагалась на четырех пальцах доктора. Большой палец этой же руки, который расположен сбоку грудной клетки, используется для оказания сдавливания. Врач будто пытается соединить пальцы левой руки. С помощью такой манипуляции сдавливается задняя часть грудины, что позволяет не допустить ее увеличения при глубоком вдохе. Если грудина будет расширяться, легкие окажут давление на диафрагму, а она — на печень, из-за чего орган при вдохе значительно опустится.
Затем доктор прибегает к другой руке и 4 пальца соединяет так, чтобы подушечки располагались на одном уровне. Врач пытается как можно глубже проникнуть в подреберье справа, сооружая так называемый карман. Передняя стенка его это низ реберной дуги справа, а задняя — складка брюшины и пальцы, которые вдавливают ее вглубь. При помощи этого граница печени оказывается в зоне между реберной дугой и складкой, получившейся благодаря пальцам.
После этого специалист начинает надавливать на низ грудины, используя левую руку, а больной делает глубокий вдох, что дает возможность печени переместиться вниз. Из-за расширенных легких она уже не помещается в сооруженном «кармане». Орган выходит из кармана и наталкивается на подушечки пальцев правой руки специалиста. Именно в это время печень пальпируется и появляется ощущение, которое позволяет получить сведения о нижнем крае органа, консистенции и наличии болевых ощущений.
Здоровый орган подвергается пальпации исключительно в позиции стоя и только в том случае, если у доктора есть вероятность углубить пальцы в подреберье и прощупать орган. Чтобы определить это, человеку доведется наклониться вперед. Нормальная печень иногда пальпируется и ниже дуги ребер в случае когда она находится в опущенном состоянии. При этом верхняя граница тупости тоже опускается, но нижняя граница органа по дуге ребер стандартна. При прощупывании здоровая печень обладает хорошей плотностью, края ее заострены и ровны, поверхность гладкая, а манипуляции не вызывают болевых ощущений.

В ситуациях, когда у пациента наблюдается низкое положение края печени, это говорит о:
- Опущении органа, которое происходит из-за висцероптоза, эмфиземы легких и поддиафрагмального абсцесса. Во время такого состояния границы остаются неизменными, но прощупыванию поддаются нечасто, поскольку орган опускается.
- Увеличении органа. Наблюдается как увеличение всей печени, так и частичное. Полное увеличение диагностируют при застоях крови, остром гепатите, ожирении, инфекционных процессах и лейкозе (злокачественное заболевание кроветворной системы). Для борьбы с лишним весом и ожирением рекомендуют проводить простукивание канала печени. Спровоцировать увеличение может сердечная недостаточность. В таком случае при проведении прощупывания у больного будут набухать шейные вены (симптом Плеша). Частичное увеличение происходит благодаря новообразованиям, гнойным воспалениям и кистозным образованиям, спровоцированными эхинококками.
Если же орган уменьшается в размерах, чаще всего это свидетельствует о циррозе печени. В таких ситуациях у докторов редко получается провести пальпацию. В норме печень обладает мягкой консистенцией. Когда диагностируется легкое уплотнение, виной этому становятся симптомы острого гепатита. Если же сильное уплотнение — цирроз, новообразования и амилоидоз (нарушения белкового обмена). Способствуют увеличению печени ожирение, инфекционные процессы и застой крови, но уплотнение они не вызывают.
Нормальный край печени — мягкий, острый и немного закругленный. Случаи, когда он заострен, свидетельствуют о развитии цирроза. Тупая граница органа наблюдается при амилоидозе. При злокачественных новообразованиях она становится прерывистой. Поверхность печени определяется тогда, когда орган немного плотный. В норме поверхность должна быть гладкой. Когда она зернистая, у пациента развивается цирроз, если же бугристая — раковые опухоли.
Когда при пальпации пациент чувствует болевые ощущения в краю органа, это свидетельствует о перигепатите (воспалении капсулы печени), остром холангите (воспалении внутрипочечных или внепочечных желчевыводящих протоков) и застое крови из-за сердечной недостаточности. Едва уловимая болезненность ощущается при гепатите. При появлении цирроза и амилоидоза граница печени остается безболезненной. Пульсация органа наблюдается во время недостаточности трехстворчатого клапана сердца (порок сердца, при котором створку клапана неплотно закрывает правое атриовентрикулярное отверстие). Во время пальпации доктор ощущает пульсацию на всей поверхности печени.
Для определения функций органов и систем важно использовать различные виды обследований. Общий и биохимический анализы крови, инструментальные методы – все эти методы способствуют выявлению патологии в организме человека и дают возможность провести рациональную терапию. Перкуссия и пальпация являются проверенными методиками и помогают в диагностике на ранних этапах.
На ранних стадиях поражения гепатоцитов пациент может не испытывать никаких неприятных симптомов. Болевые ощущения появляются при увеличении органа и растяжении его капсулы. Например, инкубационный период вирусных гепатитов достаточно длительный. В некоторых случаях он может длиться до полугода. В это время еще нет проявлений болезни, но уже происходят патологические изменения в ткани печени. Осмотр пациента обычно врач начинает с расспроса жалоб и оценки общего состояния, следующим этапом диагностики является перкуссия и пальпация места болезни. Эти методики зарекомендовали себя как доступные диагностические мероприятия, не требующие большого количества времени для их проведения. Заподозрить заболевание позволит комплексная диагностика.
Перкуссия и пальпация — важные диагностические методы обследования, которые могут дать представление о границах печени, структурных нарушениях и функции органа. О вовлечение в патологический процесс может свидетельствовать расширение размеров печени, смещение их по вертикальной оси относительно реберной дуги.
Нарушение функций этого органа всегда было распространенной патологией, поэтому диагностике заболеваний печени уделяли большое внимание. Отечественные ученые, основоположники терапии М. Г. Курлов, Н. Д. Стражеско и В. П. Образцов внесли огромный вклад в развитие перкуссионного и пальпаторного механизмов обследования.
Внутренние органы человека имеют различную плотность. При постукивании по стенке грудной клетки или брюшной полости возникают звуковые явления. Анализируя их свойства, можно определить локализацию, состояние и нарушения функций органов.
Предложенная в 1761 году австрийским врачом перкуссия долго не находила применения. Только в середине XIX века было дано физическое обоснование этому методу. С тех пор она стала одним из основных методик первичного обследования больного.
Существует 2 вида механизма перкуссии:
- Непосредственная — постукивания наносятся по стенке грудной клетки или брюшной полости.
- Посредственная перкуссия выполняется по плессиметру, в роли которого могут выступать пластинки из различных материалов или пальцы левой руки. Изменяя амплитуду перкуторных воздействий возможно определение физические свойства органов, находящихся на глубине до 7 см. Толщина брюшной стенки, свободная жидкость или газ в полости могут влиять на результаты обследования.
Клинически значимым является определение абсолютной тупости – части долей печени, которая не прикрыта тканью легкого.Определить границы органа можно по характеру изменений перкуторного звука. Обычно диапазон колеблется от ясного легочного до тупого. Верхнюю границу определяют по 3 вертикальным линиям относительно реберных дуг:
- окологрудинной;
- срединно-ключичной;
- передней подмышечной.
Нижняя простукивается по тем же ориентирам. Именно она является показателем возможных изменений в органе.
У человека, не имеющего симптомов поражения внутренних органов, с нормостенической конституцией тела нижний показатель абсолютной тупости определяется по передней подмышечной линии справа на уровне Х ребра. Дальше по срединно-ключичной линии граница проходит по нижнему краю правой реберной дуги. По правой окологрудинной линии она спускается на 2 см ниже предыдущей отметки. По передней срединной линии граница на 3–6 см не доходит до нижнего края мечевидного отростка грудины, по окологрудинной линии на левой половине тела она проходит на уровне левой реберной дуги. Расположение нижнего края печени может меняться от типа строения тела человека. Астенические люди в норме имеют более низкое расположение органа. У гиперстеников границы печени на 1–2 см вышеуказанных ориентиров.
Анализируя результаты перкуссии нужно учитывать возраст пациента. У детей границы смещены вниз. Если у взрослого масса печени составляет 2–3% от веса тела, то у новорожденного примерно 6%. Чем меньше возраст ребенка, тем больший объем брюшной полости занимают доли этого органа.
Данную методику чаще всего проводят у детей старше 7 лет. Перкуторно определяют 3 размера органа:
- По линии, которая проходит посередине ключицы в правой половине тела выявляются 2 границы — верхняя и нижняя. Расстояние между ними образует 1-й размер. В норме у взрослых он составляет до 10 см, у детей до 7 см.
- 2-й размер определяется по срединной линии по разнице в характере перкуторного звука. У детей младшей возрастной группы нормой считается 6 см, у школьников и взрослых – до 7–8 см.
- Последний размер – косой, представляет собой диагональ от верхней границы до нижнего края печени. Расстояние измеряют от срединной линии до левой реберной дуги. Нормальными значениями являются: 7 см для взрослого человека, 5 см для детей.
В XIX веке получил распространение еще один физикальный метод, основанный на тактильном восприятии – пальпация. При движении пальцев ощущаются границы, консистенция, расположение внутренних органов (кишечника, печени, селезенки, желчного пузыря) по отношению друг к другу. Ряд заболеваний сопровождается усилением болевых ощущений при выполнении данного метода обследования, что является одним из основных диагностических критериев. Это свидетельствует о нарушении функции органов и может быть использовано в дифференциальной диагностике.
После проведения перкуссии печени целесообразно провести еще один метод исследования – пальпацию. Он даст представление о форме нижнего края (острый, тупой), консистенции, наличии уплотнений, болезненности.
Пальпацию печени обычно выполняют по методике, которую предложили ученые Образцов и Стражеско.
Механизм такой процедуры следующий: на высоте глубокого вдоха свободный край органа, смещаясь легкими вниз, опускается из-под реберной дуги. В этот момент он прекрасно прощупывается пальцами, поставленными на брюшную стенку.
Многих интересует вопрос: насколько выступает печень? Нижний край в основном пальпируется по правой срединно-ключичной линии, правее доли органа прикрыты реберной дугой. С левой стороны выраженные брюшные мышцы могут препятствовать успешному обследованию. По свойствам свободный край правой доли здоровой печени острый и мягкий. На высоте вдоха он выступает за реберную дугу на 1–2 см. У детей доли печени могут выступать на 3–4 см, однако это является физиологичным показателем и не влияет на функции печени.
Помимо перкуссии и пальпации печени существуют механизмы определения размеров органа с помощью современных аппаратов. УЗИ, КТ, МРТ дают четкую картину о границах, объеме органа, возможных нарушениях его функции.
Отдельно проводят измерения правой и левой долей. Ориентируются на 3 показателя: высоту, толщину и косой размер. Толщина правой доли у здорового человека составляет до 12 см, левой – до 8 см. Высота (краниокаудальный показатель) составляет соответственно 12 см и 10 см. Значение косого размера в норме не превышает 15 см для правой доли и 13 см для левой.
Обследования функций печени у детей всегда проводят строго по показаниям.
источник