Исключены:
- кровопотеря у плода (P50.-)
- легочное кровотечение, возникающее в перинатальном периоде (P26.-)
Исключен: обусловленный заглатыванием материнской крови (P78.2)
Исключена: обусловленная заглатыванием материнской крови (P78.2)
Кровоподтек у плода и новорожденного
Экхимозы у плода и новорожденного
Петехии у плода и новорожденного
Поверхностная гематома у плода и новорожденного
Исключены:
- гематома волосистой части головы вследствие родовой травмы (P12.3)
- кефалгематома вследствие родовой травмы (P12.0)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
О разрыве печени у новорождённых.
Калужская детская городская больница.
Считается, что разрывы печени у новорождённых встречаются относительно нечасто1, однако Charif на аутопсии обнаружил подкапсульное кровоизлияние у 9,6% (41 из 427) новорождённых2.
Разрыв обычно происходит при сдавлении печени во время рождении головы при тазовом предлежании или вследствие реанимационных мероприятий (непрямого массажа сердца)3. К факторам риска относят гепатомегалию (эритробластоз, внутриутробные инфекции, диабетическая фетопатия), коагулопатии, недоношенность, переношенность, внутриутробную асфиксию4.
Клинические данные при разрыве печени, не осложнившемся кровотечением, скудны и диагноз, как правило, ставится уже при развившемся кровотечении, что часто имеет фатальные последствия. С момента рождения до возникновения кровотечения может наблюдаться довольно продолжительный «светлый промежуток» (до 8 дней). Поэтому раннее обнаружение кровоизлияния может увеличить выживаемость детей с этой патологией, ультразвуковое исследование (УЗИ) может в этом помочь.
За последние 2 года мы наблюдали 2 случая разрыва печени у новорождённых.
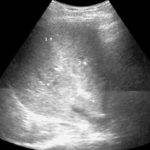
Случай 1. Ребёнок от первой беременности, протекавшей с гестозом 2 половины. Мать страдает сахарным диабетом I типа. На сроке 37 недель из-за повышения АД было проведено кесарево сечение. Ребёнку проводились реанимационные мероприятия. Оценка по шкале Апгар 5-7. вес при рождении 4700 г, длина тела 55 см. Состояние ребёнка после рождения расценивалось как тяжёлое, проводилась инфузионная терапия через пупочный катетер, который был удалён на 4 сутки. На 8 сутки был переведён из роддома с диагнозом: Диабетическая фетопатия. В/утробная гипоксия. Нарушение мозгового кровообращения II-III ст. Синдром угнетения. СДР. Конъюгационная желтуха. В анализе крови при поступлении Hb 162, Er 5.5. В тот же день было проведено УЗИ. выявлено умеренное увеличение печени, на границе левой и правой долей участок несколько повышенной эхогенности 3,5 на 2,5 см неоднородной эхоструктуры с нечёткими контурами. Сосудистый рисунок в нём не прослеживался, в центре визуализировалось гипоэхогенное образование 15 на 10 мм с неровным контуром (см. рисунок). Свободная жидкость в брюшной полости не выявлена. При повторном исследовании через 2 дня в печени данные без существенной динамики. Был предположен центральный разрыв печени, ребёнок переведён в хирургическое отделение, где он наблюдался 2 дня, затем от стационарного лечения мать отказалась. Контрольное УЗИ печени, проведённое через 3 месяца патологии не выявило.
Случай 2. Ребёнок от первой беременности (матери 17 лет), гестационный возраст 32 недели, вес при рождении 1900 г, длина тела 42 см. Безводный период 20 часов, оценка по шкале Апгар 7-8. На 5 сутки переведён из роддома с диагнозом: В/утробная гипоксия. Нарушение мозгового кровообращения II ст. Пневмония. Конъюгационная желтуха. Недоношенность II ст. С 6 суток находился на ИВЛ. В тот же день было проведено УЗИ, обнаружено субэпендимальное кровоизлияние, ОАП, увеличенный желчный пузырь, содержал сгущённую желчь. В анализах крови на 5 сутки Hb 190, Er 6.2, тромбоциты 62, Ht 57; на 7 сутки (до ухудшения состояния) Hb 186, Er 6.0, тромбоциты 107. На следующий день (7 сутки жизни) состояние ребёнка резко ухудшилось (наросла бледность кожных покровов, акроцианоз) и он умер. На вскрытии была обнаружена на нижней поверхности печени подкапсульная гематома с разрывом и большое количество крови в брюшной полости.
Во втором случае ошибка УЗ диагностики обусловлена, по-видимому, тем, что гематома имела малые размеры и исследование проводилось на сканере с невысокой разрешающей способностью при отсутствии настороженности относительно травмы печени.
1 Г.А. Баиров. Неотложная хирургия детей. Л. Медицина. 1983, с 261. назад
2 Share J.C., Pursley D., Teele R.L. Unsuspected hepatic injury in the neonate — diagnosis by ultrasonography. Pediatr Radiol, 1990, vol. 20, 320-322. назад
3 Поттер Э. Патологическая анатомия плодов, новорождённых и детей раннего возраста. М.: Медицина, 1971. назад
4 Руководство по педиатрии. Болезни плода и новорождённого. Под ред. Бермана Р.Е., Вогана В.К. М. Медицина 1987, с 186. назад
источник
Редкий случай натальной травмы печени у новорожденного Текст научной статьи по специальности « Гастроэнтерология и гепатология»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Морозов Валерий Иванович, Подшивалин Андрей Александрович, Чигвинцев Григорий Евгеньевич
Описан редкий случай натальной травмы печени у новорожденного ребенка, рожденного в отягощенных родах в условиях ЦРБ.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Морозов Валерий Иванович, Подшивалин Андрей Александрович, Чигвинцев Григорий Евгеньевич,
An exceptional case of a natal injury of a liver at the newborn is described in current article.
2. Консультация профессора А.А. Визеля от 12.04.12. Диагноз: ХОБЛ, средней степени тяжести. ДН II. Рекомендовано: атровент-H по 2 вдоха 2 раза в день или спирива 1 раз в день постоянно, отказ от курения.
На основании жалоб, объективного осмотра, результатов лабораторных и инструментальных исследований, консультаций специалистов пациенту выставлен диагноз: гипертрофическая кардиомиопатия. Нарушения ритма в виде редкой наджелудочковой и желудочковой экстрасистолии, пароксизмов фибрилляции предсердий. Преходящая полная блокада левой ножки пучка Гиса. ХСН I ФК II. ХОБЛ средней степени тяжести. ДН II. Язвенная болезнь двенадцатиперстной кишки.
При выписке даны следующие рекомендации:
2. Наблюдение кардиолога и пульмонолога по месту жительства.
3. Амбулаторно прием препаратов: аспирин 100 мг на ночь; конкор 1,25 мг 1 раз в сут; атровент Н по 2 вдоха 2 раза в день; омез 20 мг 2 раза в день.
1. Амосова, Е.Н. Кардиомиопатии/ Е.Н. Амосова. — Киев: Книга плюс, 1999.
Amosova, E.N. Kardiomiopatii/ E.N. Amosova. — Kiev: Kniga plyus, 1999.
2. Горбаченков, А.А. Хронические болезни миокарда/ А.А. Горбаченков, Ю.М. Поздняков. — М., 2005. Gorbachenkov, A.A. Hronicheskie bolezni miokarda/ A.A. Gorbachenkov, Yu.M. Pozdnyakov. — M., 2005.
3. Джанашия, П.Х. Кардиомиопатии и миокардиты / П.Х. Джа-нашия, В.А. Круглов, В.А. Назаренко, С.А. Николенко. — М.: РГМУ, 2000.
Dzhanashiya, P.H. Kardiomiopatii i miokardity / PH. Dzha-nashiya, V.A. Kruglov, V.A. Nazarenko, S.A. Nikolenko. — M.: RGMU, 2000.
© В.И. Морозов, А.А. Подшивалин, ГЕ. Чигвинцев. 2012 УДК 616.36-001-053.31
редкий случай натальной травмы печени у новорожденного
ВАЛЕРИй ИВАНОВИЧ морозов, докт. мед. наук, доцент, ГБоу ВПо «казанский государственный медицинский университет» минздрава РФ, Детская республиканская клиническая больница мз РТ
Андрей Александрович подшивалин, гбоу впо «казанский государственный медицинский университет» минздрава РФ, Детская республиканская клиническая больница мз РТ
ГРИГОРИй ЕВГЕНьЕВИЧ ЧИГВИНЦЕВ, гбоу впо «казанский государственный медицинский университет» минздрава РФ, Детская республиканская клиническая больница мз РТ
Реферат. Описан редкий случай натальной травмы печени у новорожденного ребенка, рожденного в отягощенных родах в условиях ЦРБ.
Ключевые слова: натальная травма, печень, гематома, кровотечение, гипоксия, центральная нервная система, брюшная полость.
AN ExcEpTIoNAL case oF A NATAL INJuRY oF A LIVER AT THE NEwboRN
V.I. MOROzOV, A.A. PODSHIVALIN, G.E. CHIGVINTSEV
Abstract. An exceptional case of a natal injury of a liver at the newborn is described in current article.
Key words: natal trauma, liver, hematoma, bleeding, hypoxemia, central nervous system, abdominal cavity.
Среди всех хирургических заболеваний травматическое повреждение внутренних органов до настоящего времени считается малоизвестной нозологией. Лишь в 90-х годах в зарубежной, а позже и отечественной литературе, появились упоминания о травматических повреждениях внутренних органов у детей в процессе родов. При этом наиболее часто повреждается печень новорожденного [1, 2, 3]. К сожалению, наиболее часто данная патология не диагностируется прижизненно, а обнаруживается только при аутопсии. Упоминания о сочетанном повреждении центральной нервной системы и какого-либо висцерального органа новорожденного в процессе родов в литературе мы не встречали. Заслуживает внимания клиническое наблюдение в практике детских хирургов-неонатологов отделения хирургии новорожденных ДРКБ МЗ РТ.
Новорожденный ребенок М. Масса тела 3680 г, рост 55 см, окр. головы 35 см, рожден в ЦРБ от 6-й беременности, 2 срочных родов. Матери 34 года: ХФПН, гидронефроз правой почки, низкое прикрепление плаценты, ЖДА. Роды в головном прилежании, быстрые (5 ч), амниотомия, «выдавливание» плода в родах, обвитие пуповины вокруг туловища. Родился в асфиксии (6—7 баллов по шкале Вирджинии Апгар). Состояние при переводе в детское отделение средней степени тяжести.
На следующий день 8.30 утра состояние ближе к удовлетворительному. Ребенок передан матери для кормления грудью.
11.00 утра: состояние резко ухудшилось на фоне снижения всех витальных функций (кожа цианотична, приглушено сердцебиение, ослаблено дыхание, бра-дикардия меньше 100 уд/мин).
Вызван консультант — детский реаниматолог ДРКБ: интубация, ИВЛ, установлен пупочный катетер для перфузии. Начата инфузионная гемостатическая терапия, перелито 80+30 мл эритромассы.
19.45 вечера: состояние крайне тяжелое, не в сознании, ИВЛ, зрачки широкие, периодические клонико-тонические судороги. Живот вздут, увеличен в размерах, выражен сосудистый рисунок на коже. Газы не отходят, стула нет, мочи нет.
Общий анализ крови: гемоглобин 57 г/л; лейкоциты 12,9*109/л; эритроциты 1,76*1012/л; тромбоциты 231*103/л; гематокрит 18%.
Повторно через час: гемоглобин 46 г/л; эритроциты
Консультирован дежурным хирургом ЦРБ, рекомендован перевод в ДРКБ г. Казани, продолжить инфузи-онную гемостатическию терапию.
Проведено УЗИ печени: контуры четкие ровные, структура однородная. В надпеченочной области слева и справа определяется свободная жидкость в количестве 50 мл. Направлен в ДРКБ г. Казани.
Направительный диагноз при переводе в ДРКБ г. Казани: геморрагический шок гипоксически-ишемического генеза? Постгеморрагическая анемия тяжелой степени. Подкапсульная гематома печени?
Источник не выявлен. Высокий риск ВУИ и внутри-брюшного кровотечения. Ребенок оставлен в ЦРБ ввиду нетранспортабельности.
На следующий день 17.40: транспортировка в ДРКБ г. Казани продолжительностью 1 час. В 18.41 поступает в отделение реанимации ДРКБ. Состояние очень тяжелое, ИВЛ, по назогастральному зонду геморрагическое отделяемое, живот вздут, мочи нет, газы не отходят. Осмотрен неонатологом ДРКБ, выставлен диагноз: подкапсульная гематома печени. Осложнения: ДВС-синдром с массивным внутрибрюшным кровотечением, кровоизлияние в надпочечники. Постгеморрагическая анемия. Ишемическая нефропатия. ОПН. Церебральная ишемия II ст., СДР III ст.
Консультация детского хирурга ДРКБ. Проведена обзорная рентгенография брюшной полости: тотальное затенение.
УЗИ брюшной полости: определяется большое количество жидкости (кровь?) в боковых каналах, гематома в паренхиме правой доли печени.
Решено выполнить лапароцентез. По дренажной трубке из брюшной полости струйно выделилось 180 мл темной несворачивающейся крови.
Продолжена инфузионная, гемостатическая терапия, переливание эритромассы.
2.00 ночи: состояние очень тяжелое, диагностирован пневмоторакс справа.
Плевральная пункция — удалено 20 мл воздуха. По зонду из брюшной полости скопилось 50 мл темной крови. Гемоглобин 78 г/л.
Признаков продолжающегося кровотечения нет.
8.00 утра: консилиум детских хирургов и зам. гл. врача по хирургии. Показаний к операции не выявлено.
8.00—11.15 утра: состояние ребенка терминальное, кардиореспираторная депрессия. АД не фиксируется. Проводятся реанимационные мероприятия. Состояние временно стабилизировалось.
21.40 вечера: вновь резкое ухудшение состояния, брадикардия до 64 уд/мин. Реанимационные мероприятия в течение 30 мин безуспешны. В 22.10 зафиксирована смерть.
Диагноз при направлении на аутопсию: подкапсульная гематома печени с разрывом капсулы, внутрибрюш-ное кровотечение. ДВС-синдром с кровоизлияниями в кожу, желудочно-кишечный тракт, надпочечники. Постгеморрагическая анемия тяжелой степени. Шок. Полиорганная недостаточность. Ишемическая нефропатия. ОПН. Церебральная ишемия тяжелой степени. ВУИ? ООО. ОАП. ГС.ТИМ.
I. Родовая травма: подкапсульная гематома диафрагмальной поверхности правой доли печени (площадью 8*10 см, толщиной до 1,5 см), кровоизлияния в паранефральной клетчатке, забрюшинной клетчатке, вероятные кровоизлияния в капсуле селезенки (по данным медицинской документации — тугое обвитие пуповины вокруг туловища).
II. Разрыв капсулы печени в области гематомы у переднего края правой доли (размер дефекта 2,2*1,5 см). Кровоизлияние в брюшную полость (по данным секции жидкой крови 15 мл, сгустков 15 мл).
Дренирование брюшной полости.
Геморрагический шок: массивные некрозы паренхимы печени, распостраненные кортикомедуллярные некрозы ткани почек, множественные некрозы (инфаркты) надпочечников с кровоизлияниями, перевентрикулярная лейкомаляция, локальный эпидермолиз в области голеностопного сустава слева. Расхождение костей черепа по сагитальному шву 6 мм.
Очаговые кровоизлияния в альвеолы легких, очаговый «белковый» альвеолярный отек легких. Небольшие очажки ацинарной пневмонии в зонах кровоизлияний.
Тромбофлебит пупочной вены с колониями микробов в стенках вены и тромбах.
Катетеризация яремной вены справа.
III. Кровоизлияния в мягких тканях волосистой части головы и в апоневроз. Кровоизлияния в твердой мозговой оболочке.
ДМПП вторичный 1 мм, ОАП 2 мм.
По данному случаю летального исхода новорожденного была проведена экспертная оценка главного специалиста-эксперта — детского хирурга.
Диагностические и лечебные мероприятия ребенку с данной патологией во время его пребывания в ЦРБ были выполнены недостаточно своевременно и не в полном объеме.
Имеет место причинно-следственная связь развития натальной травмы печени с образованием подкапсульной гематомы с действиями медицинских работников в процессе родоразрешения.
Других возможных причин, обусловивших развитие подкапсульной гематомы печени, у ребенка нет.
Смерть ребенка, возможно, была бы предотвращена в случае иного алгоритма проведения лечебнодиагностических мероприятий в условиях ЦРБ. После диагностирования профузного внутрибрюшного кровотечения (по клинико-лабораторным и результатам УЗИ) показано было экстренное оперативное вмешательство по экстренным показаниям в условиях хирургического отделения ЦРБ. При этом не исключалось и участие детского хирурга-неонатолога ДРКБ, которого не вызвали на консультацию в ЦРБ по санавиации вместе с реаниматологом-неонатологом (была осуществлена только консультация). Раннее оперативное вмешательство предотвратило бы необратимые изменения
жизненно важных органов, которые привели к летальному исходу. Необходимо отметить, что даже в случае раннего оперативного лечения ребенка в условиях ЦРБ, прогноз заболевания был бы сомнительным вследствие тяжести развившихся после повреждения печени осложнений и отягощенного преморбидного фона.
1. Морозов, В.И. Нейрогенные дисфункции висцеральных органов у детей (хирургические и педиатрические аспекты) / В.И. Морозов, Л.Ф. Рашитов, Д.В. Морозов. — Казань, 2008. — 152 с.
Morozov, V.I. Nejrogennye disfunkcii visceral’nyh organov u detej (hirurgicheskie i pediatricheskie aspekty) / V.I. Morozov, L.F. Rashitov, D.V. Morozov. — Kazan’, 2008. — 152 s.
2. Педиатрия: руководство / под ред. РЕ. Бермана, В.К. Вогана; пер. с англ. С.С. Никитиной. — М.: Медицина, 1991. — Кн. 2.
Pediatrija: rukovodstvo / pod red. R.E. Bermana, V.K. Vogana; per. s angl. S.S. Nikitinoj M.: Medicina, 1991. — Kn. 2.
3. Робертон, Н.Р.К. Практическое руководство по неонато-логии / Н.РК. Робертон; пер. с англ. Л.Д. Шакиной. — М.: Медицина, 1998. — 474 с.
Roberton, N.R.K. Prakticheskoe rukovodstvo po neonatologii / N.R.K. Roberton; per. s angl. L.D. Shakinoj. — M.: Medicina, 1998. — 474 s.
© О.Б.Ощепкова, Н.А.Цибулькин, Э.Б.Фролова, О.Ю.Михопарова, 2012 УДК 616.124.2:616.127-005.8
РАЗРЫВ СТЕНКИ ЛЕВОГО ЖЕЛУДОЧКА КАК ОСЛОЖНЕНИЕ ПОВТОРНОГО ИНФАРКТА МИОКАРДА. КЛИНИЧЕСКИЙ СЛУЧАЙ
ОЛьГА БОРИСОВНА ОщЕПКОВА, врач-кардиолог, зав. кардиологическим отделением клинического госпиталя мСч мВД России по РТ, e-mail: oschepkova.kazan@mail.ru
НИКОЛАй Анатольевич ЦИБУЛьКИН, канд. мед. наук, доцент кафедры кардиологии, рентгеноэндоваскулярной и сердечно-сосудистой хирургии ГБоу ДПо «казанская государственная медицинская академия» минздрава РФ, e-mail: diagnost@ksu.ru
ЭЛьВИРА БАКИЕВНА ФРОЛОВА, зам. начальника по лечебной работе клинического госпиталя мСч мВД России по РТ, тел. (843)291-26-84, e-mail: frolova.67@mail.ru
ОЛьГА Юрьевна МИХОПАРОВА, начальник кабинета функциональной диагностики клинического госпиталя мСч мВД России по РТ, тел. (843)291-26-96, e-mail: olga-michoparova@rambler.ru
Реферат. В статье рассматривается клинический случай разрыва миокарда в качестве раннего осложнения острого повторного инфаркта. Данный случай демонстрирует характерное клиническое течение наружного разрыва миокарда на фоне прогрессирующей отрицательной электрокардиографической динамики в сочетании с определенными факторами, в большей или меньшей степени предрасполагающими к его возникновению. Также представлены основные прогностические признаки, позволяющие клиницисту выявлять пациентов с острым инфарктом, имеющих повышенный риск развития данного осложнения.
Ключевые слова: инфаркт миокарда, осложнения, разрыв миокарда, факторы риска.
RUPTURE OF LEFT VENTRICULAR WALL AS COMPLICATION OF ACUTE MYOCARDIAL INFARCTION. CLINICAL CASE
O.B. OSCHEPKOVA, N.A. TSIBULKIN, E.B. FROLOVA, O.YU. MIKHOPAROVA
Abstract. The article presents a clinical case of myocardial rupture as an early complication of acute infarction. The case demonstrates typical clinical picture of myocardial rupture with progressive electrocardiography changers and factors that determine its development. The basic prognostic signs are also presented that indicate patients with increased risk of myocardial rupture.
Key words: myocardial infarction, complications, myocardial rupture, risk factors.
Актуальность и факторы риска. Сердечнососудистые заболевания справедливо называют эпидемией XXI в. В течение многих лет они являются ведущей причиной смертности населения во многих экономически развитых странах, в том числе и в России, составляя 55—56% от общей смертности [4, 6]. Согласно статистике последних лет, в структуре смертности от сердечно-сосудистых заболеваний 85,5% приходится на долю ишемической болезни сердца (46,8%) и мозгового инсульта (38,7%). Инфаркт миокарда (ИМ) как наиболее прогностически неблагоприятная форма ИБС часто приводит к развитию жизнеугрожающих осложнений, одним из которых является разрыв миокарда.
Разрывы миокарда занимают третье место среди причин смерти больных инфарктом миокарда после
кардиогенного шока и отека легких. В свою очередь и кардиогенный шок, и отек легких сами могут быть клиническими проявлениями неполного разрыва миокарда. Учитывая, что не всем умершим больным ИМ выполняется патолого-анатомическое исследование, об истинной частоте разрывов сердечной мышцы судить сложно. Разрывы миокарда подразделяются на наружные (разрыв стенки левого желудочка с возникновением гемоперикарда) и внутренние (разрыв меж-желудочковой перегородки или папиллярных мышц).
Разрывы миокарда обычно происходят в период острой фазы инфаркта и имеют два пика частоты возникновения — в первые сутки и на 4—7-й день от начала заболевания. У подавляющего числа больных с разрывом миокарда летальный исход наступает в течение нескольких минут от фибрилляции желудочков,
источник
Среди ряда печеночных патологий особое место занимается гематома печени, что обусловлено повышенной опасностью для здоровья и жизни человека. Под гематомой подразумевают скопление крови вследствие травмирования кровеносных сосудов, первопричина – травма брюшной полости.
Ушиб не всегда приводит к ярко выраженной клинической картине, иногда выявляется на дополнительном обследовании (центральная гематома). Среди всех методов диагностики, большей информативностью и простотой характеризуется УЗИ. Его всегда можно провести в экстренном порядке.
Возможные причины, клинические проявления, медикаментозное и оперативное лечение гематомы печени, прогноз – рассмотрим далее.
Гематома в печени – это опасное последствие травмы живота. Высока вероятность летального исхода, если экстренно не оказать помощь пациенту. В первую очередь высокая летальность базируется на возникновении коагулопатии – нарушается процесс свертываемости крови.
Чаще всего с такой травмой люди сталкиваются вследствие ДТП. Для лечения используются консервативные и оперативные методики. Иногда даже оперативная помощь не позволяет спасти жизнь пациенту, поскольку развивается профузное кровотечение.
Несмотря на то, что печень – внутренний орган, этиология ушиба мало чем отличается от травм, например, руки или ноги. Согласно МКБ, заболевание относится к закрытым повреждениям железы, оно соответствует коду S36.0. Первопричина – травма, которая привела к разрыву кровеносных сосудов.
- Падение с высоты.
- Удар в живот тупым предметом.
- Сдавливание грудной клетки при ДТП.
В группу риска попадают лица, у которых в анамнезе гипертоническая болезнь, пониженная свертываемость крови. У них разрыв кровеносного сосуда может спровоцировать даже незначительный удар.
В медицинской практике выделяют несколько разновидностей – подкапсульная гематома печени (или периферическая) и центральная (глубокая внутрипеченочная). Последний вариант – глубокое кровоизлияние в паренхиму железы небольшого размера, встречается редко.
Чаще всего ультразвуковое исследование показывает кровоизлияние под капсулу внутреннего органа. Оно будет выглядеть как очаг со скоплением крови. Опасность состоит в том, что может развиться массивное кровотечение в брюшную полость, риск смерти 70%.
- Первая степень характеризуется разрывом капсулы, приводит к незначительному кровотечению.
- Вторая степень – поражается паренхима органа, отличается более продолжительным кровотечением. Требуется объемное хирургическое вмешательство.
- Третья степень – массивное кровотечение, повреждения глубокие, у больного шоковое состояние. Требуется незамедлительная операция, реанимационные мероприятия.
- Четвертая степень – сложный глубокий разрыв с существенными повреждениями множества кровеносных сосудов. Не всегда врачи успевают спасти человека.
Именно по причине опасности гематомы печени при ударе в брюшную полость нужно визуально оценить состояние органа, чтобы предупредить негативные последствия.
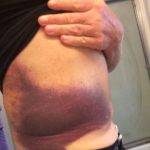
Основным признаком гематомы является болевой синдром. Он локализуется в области правого подреберья. Интенсивность боли напрямую базируется на силе полученного удара, зависит от степени повреждения паренхимы железы.
Когда повреждение незначительное, то проявляется дискомфорт. На фоне сильного удара боль выражена, отличается интенсивностью. Характер разный – колющий, схваткообразный, резкий. Во время движения болевой синдром усиливается.
- Наличие ссадин, кровоподтеков. Они свидетельствуют о возникновении внутреннего кровотечения. Когда удар несильный, то кровоподтек не сопровождается выраженными болезненными ощущениями. В противном случае отсутствие болевого синдрома может быть следствием шокового состояния человека.
- Нарушение ССС. В связи с сильным ударом может нарушиться работа сердечной мышцы. У больного наблюдается аритмия, болевой синдром в области грудной клетки.
- Вздутие либо втянутость живота. Когда травмируется печень, желчный пузырь и др. органы, то чаще всего врачи выявляют вздутие живота. Если же травмирована одна печень, с другими органами все в порядке, то живот втягивается. Посредством пальпации можно выявить патологическую напряженность органа.
- Увеличение температуры тела. Часто проявляется в качестве реакции на боль и сильный удар. По отзывам пациентов, у которых в анамнезе была гематома, температура поднимается на 2-3 сутки после удара, иногда сопровождается гепатомегалией органа.
В некоторых картинах у пациента выявляется симптом Щеткина-Блюмберга – болевой синдром развивается не сразу после удара, а через какое-то время. При этом боль формируется тогда, когда на травмированный участок перестают надавливать. Симптом Куленкампфа характеризуется болью в брюшной стенке.
Единственное осложнение сразу же после удара/травмы – это высокий риск разрыва гематомы, который приводит к массивному внутреннему кровотечению.
Первый этап диагностики включает в себя осмотр – доктор осматривает проекцию печени, после проводится пальпация. Благодаря этой манипуляции определяют локализацию болевого синдрома.
Далее назначают УЗИ, КТ или МРТ. Они позволяют выявить характер повреждений, наличие кровотечения, объем скопившейся крови, другие последствия.
Проводятся лабораторные анализы крови, урины, определяют ЩФ, АСТ, АЛТ и пр. показатели, свидетельствующие о функциональности печени.
При назначении лечения гематомы печени учитывают степень повреждений. В зависимости от этого выбирают медикаментозную терапию или оперативное вмешательство, либо их комбинируют.
Лечение проводится только в стационарных условиях. Выжидательная тактика при травмах печени не практикуется, за исключением случаев, когда объем скопившейся крови в железе не более 150 мл, у пациента стабильные показатели гемодинамики.
Назначаются лекарства, которые способствуют остановке внутреннего кровотечения (Викасол), проводится массивная инфузионная терапия.
Рекомендуется симптоматическое лечение:
- Средства обезболивающего эффекта (при выраженном болевом синдроме).
- Лекарства, снижающие температуру.
- Противовоспалительные препараты.
- Гепатопротекторы.
Аналогичные лекарства могут назначаться в послеоперационный период, дополнительно требуется диета – стол № 5а. Можно использовать народные средства для укрепления всего организма.
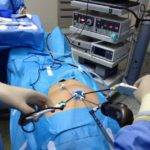
Реаниматолог устанавливает несколько катетеров в вену, через которые осуществляют массивное инфузионное лечение – вливают физиологический раствор, глюкозу, раствор Рингера, переливают плазму, тромбоцитарную массу.
Чтобы получить доступ к печени, применяются разные техники. На фоне экстренного вмешательства, когда счет идет на минуты, проводится верхнесрединная диагностическая лапаротомия. Когда медицинский специалист осмотрит все органы брюшной полости на предмет повреждений, операционный доступ расширяется.
Если было проведено глубокое исследование, хирург уверен, что травмирована исключительно печень, то применяются более узкие доступы, через которые более удобно ушивать ткани и кровеносные сосуды. При необходимости удаления части железы осуществляется торакофренолапаротомия.
Во время вмешательства важно максимально быстро остановить кровотечение. Для этого определяют поврежденный сосуд, захватывают его концы и клипируют либо сразу сшивают. При обнаружении нежизнеспособных участков печени проводится их иссечение посредством ультразвукового скальпеля или аргонового коагулятора.
Последний вариант лучше, поскольку он может формировать поверхностный струп, не прилипает к печеночным тканям. Помимо этого, специализированный инструмент оказывает более щадящее воздействие на печеночные ткани, не приводит к большим участкам некроза.
Швы накладывают с помощью специального шовного материала, используя изогнутую иголку. Они самостоятельно рассасывается со временем.
Гематома печени требует срочной помощи врачей. Только грамотная диагностика и лечебные мероприятия обеспечивают благоприятный прогноз. На исход также влияет возраст пациента, показатели кровопотери, степень повреждения железы.
источник
Редкий случай натальной травмы печени у новорожденного Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Воронин Александр Михайлович
В статье описывается случай родовой травмы с подкапсульной гематомой печени.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Воронин Александр Михайлович,
This article describes the case of birth trauma with the liver subcapsular hematoma .
РЕДКИЙ СЛУЧАЙ НАТАЛЬНОЙ ТРАВМЫ ПЕЧЕНИ У НОВОРОЖДЕННОГО_
Аннотация: В статье описывается случай родовой травмы с подкапсульной гематомой печени. Ключевые слова: родовая травма, повреждение печени
A RARE CASE OF NATAL LIVER TRAUMA IN THE NEWBORN
Abstract: This article describes the case of birth trauma with the liver subcapsular hematoma. Keywords: birth trauma, liver damage, subcapsular hematoma
Патология новорожденных является одной из актуальных проблем педиатрии. По статистическим данным различных стран, заболевания новорожденных занимают 1-е место в структуре детской смертности, поэтому предупреждение патологии новорожденных — один из важнейших этапов в борьбе за снижение детской смертности. Согласно отчетам Министерства здравоохранения Российской Федерации, в последние годы доля болезней новорожденных в России возросла с 12 до 16 %.
По определению Всемирной организации здравоохранения, перинатальным периодом называют период от 28-й недели внутриутробной жизни плода по 7-е сутки жизни новорожденного. Принято считать показателем жизнеспособности срок беременности 28 недель, массу тела плода 1000 г, длину тела плода 35 см.
С позиции современной судебной медицины, родовая травма новорожденных — это вред, причиненный здоровью новорожденного в виде нарушения анатомической целости и физиологической функции органов и тканей, возникший во время родов и напрямую связанный с дефектами оказания акушерского пособия лицом, принимавшим роды [1].
Врач — судебно-медицинский эксперт обязан определить, какие из родовых повреждений, обнаруженных при исследовании трупа новорожденного, могли возникнуть во время родов в результате дефектов оказания акушерского пособия врачом — акушером-гинекологом, а какие могли возникнуть вне зависимости от его воли, а также какие из повреждений следует рассматривать как не связанные с родами, т. е. как травму иного происхождения [1].
Причинами родовой травмы, помимо затруднения прохождения плода по родовым путям матери и врожденного снижения его прочностных характеристик, являются дефекты оказания акушерского пособия в процессе ведения родов. К числу таких дефектов относят: неправильно выполняемые акушерские пособия при поворотах и извлечении плода, наложение щипцов, вакуум-экстрактора, давление руки на дно матки с целью более быстрого продвижения головки, различные манипуляции, а также несвоевременное вмешательство медицинского персонала в процесс родов и др. [2].
Судебно-медицинским экспертам необходимо различать следующие виды родовой травмы: мягких тканей я (кожа, подкожная клетчатка, мышцы); костной системы | (ключицы, бедренной кости и др.); внутренних органов ^ (печени, селезенки, надпочечников и др.); ЦНС и ПНС ^ (черепа и головного мозга, позвоночника, плечевого 2 сплетения и др.).
Родовая травма внутренних органов встречается редко и, как правило, является следствием механических воздействий на плод при неправильном ведении родов, оказании различных акушерских пособий [1]. Наиболее часто повреждаются печень, селезенка и надпочечники в результате кровоизлияния в эти органы. В течение первых двух суток явной клинической картины кровоизлияния во внутренние органы не отмечают («светлый» промежуток). Резкое ухудшение состояния ребенка наступает на 3-5-е сутки в связи с кровотечением вследствие разрыва гематомы, нарастанием кровоизлияния и истощением механизма компенсации гемодинамики в ответ на кровопотерю [1].
Разрывы печени у новорожденных встречаются относительно нечасто [3], однако Charifm аутопсии обнаружил подкапсульное кровоизлияние у 9,6 % (41 из 427) новорожденных (J. C. Share) [4]. Разрыв обычно происходит при сдавлении печени во время рождения головы при тазовом предлежании или вследствие реанимационных мероприятий (непрямого массажа сердца) [5]. К факторам риска относят гепатомегалию (эритробластоз, внутриутробные инфекции, диабетическая фетопатия), коагулопатии, недоношенность, переношенность, внутриутробную асфиксию [6].
Родовая травма внутренних органов в виде кровоизлияний в печень, селезенку и надпочечники новорожденного с образованием гематомы, последующим ее разрывом и начавшимся внутренним кровотечением представляет собой угрозу для жизни ребенка, поэтому, в соответствии с Правилами и Медицинскими критериями, должна быть оценена как тяжкий вред, причиненный здоровью новорожденного по признаку опасности для жизни.
Для судебно-медицинских экспертов показательным будет случай из практики Красногорского судебно-медицинского отделения ГБУЗ МО «Бюро СМЭ». Ребенок от гр-ки Н. 33 лет, рост 160 см, вес 73,0 кг, 7-я беременность, на учете с 29 недель; 1, 2 триместры — без особенностей; 3 триместр — анемия, пиелэктазия почек у плода. Роды 5-е, срочные самопроизвольные, в переднем виде затылочного предлежания крупным плодом. Схватки начались в 7:00, воды отошли в 11:00. Начало потуг в 13:00. Ребенок родился 28.11.16 в 13:15. Пол — мальчик. Вес при рождении 4820 г, рост 60 см, о. головы 38 см, о. груди 37 см. Оценка по шкале Апгар 8/9 баллов. При рождении состояние удовлетворительное. На грудном вскармливании. 29.11.16 в 21:45 — вызов медсестры в палату совместного пребывания. Общее состояние с отрицательной динамикой, тяжелое. Ребенок беспокоен. Выраженная бледность
кожных покровов. Выраженный венозный стаз кожи лица, шеи. Кожные покровы холодные на ощупь, сухие. Мышечный тонус: диффузно снижен. Аускультативно дыхание жесткое, проводится по всем полям. Экскурсия грудной клетки нормальная. 8рО2 95-98 %. Верхушечный толчок нормальный, не смещен. ЧСС 140 в минуту. Тоны ритмичные, приглушены. НАД 51 мм Н;. Пульсация периферических артерий ослаблена. Живот мягкий, пальпация не затруднена. Перистальтика кишечника выслушивается. Печень пальпируется на +1,5 см от края реберной дуги по среднеключичной линии, обычной консистенции. Ребенок переведен в палату интенсивной терапии, установлен пупочный катетер. Проводились реанимационные мероприятия: интубация трахеи (ИТ 4,5 мм), перевод на ИВЛ. Состояние ребенка в динамике крайней степени тяжести: по газам крови прогрессирует декомпенсированный метаболический ацидоз, выраженные гемодинамические нарушения. На фоне кардиотонической поддержки, аппаратной ИВЛ произошла остановка сердца в 05:26. Реанимационные мероприятия без эффекта. В 05:46 констатирована смерть ребенка. Труп направлен на пато-логоанатомическое исследование. Диагноз клинический: основной — врожденный порок сердца? Конкурирующий: синдром внезапной смерти. Осложнения: острая сердечно-легочная недостаточность; отек головного мозга. Фон: чрезмерно крупный ребенок. При патологоанатомиче-ском исследовании 30.12.16 в брюшной полости было установлено около 150 мл жидкой темной крови, а под капсулой правой доли печени «наличие темно-красной крови». Труп передан в судебно-медицинское отделение.
При судебно-медицинской экспертизе трупа установлено: вскрытые при патологоанатомическом исследовании полость черепа, грудная и брюшная полости; выделенный из полости черепа головной мозг, выделенные органы шеи, грудина; секционные разрезы на куполах диафрагмы с обеих сторон; следы жидкой крови в брюшной полости и около 16 г темно-красных свертков крови по правому боковому каналу под печенью; подкапсульная гематома на диафрагмальной поверхности правой доли печени размерами 10×7 см, толщиной 1 см, из темно-красных однородных плотноватых свертков крови, масса выделенных свертков около 25 г; отсутствие на ткани печени под капсулой повреждений в виде разрывов; продольно расположенный линейный разрыв капсулы печени длиной 7 см; множественные подкапсуляр-ные кровоизлияния по краям обеих долей на диафрагмаль-ной и на нижней поверхности, на левой доле латерально от серповидной связки (рис. 1-4). Других повреждений на органах брюшной и грудной полости не установлено. В мягких тканях головы в подкожной жировой клетчатке и под апоневрозом в заднем отделе теменной области больше справа темно-красное кровоизлияние размерами 4×5 см, толщиной 0,2 см (рис. 5); кровоизлияние под надкостницей правой теменной кости размерами 3,5×4,5 см, толщиной менее 0,1 см. При исследовании задней поверхности тела в подкожной жировой клетчатке в пояснично-грудном отделе установлено кровоизлияние размерами 6,5×3 см, толщиной 0,2 см (рис. 6). Ребра, обе лопатки и ключицы, тела и отростки позвонков, кости таза и конечностей целы. При вскрытии позвоночного канала в грудном и поясничном отделах крови не обнаружено. Спинной мозг без повреждений.
При судебно-гистологическом исследовании подтверждены кровоизлияния из 8 маркированных препаратов печени, из мягких тканей теменной области, из мягких тканей нижнегрудного и поясничного отделов, а также установлены: мелкоочаговые кровоизлияния в вилочковой железе, периваскулярные кровоизлияния в паренхиме почек, единичное мелкоочаговое кровоизлияние в веществе головного мозга, капсуле поджелудочной железы,
Рис. 1. Подкапсульная гематома правой доли
Рис. 2. Препарат с отвернутой капсулой гематомы
Рис. 3. Нижняя поверхность кровоизлияния под капсулой
Рис. 4. Подкапсульная гематома
Рис. 5. Кровоизлияние в мягких тканях спины
мелкоочаговые некрозы и кровоизлияния в надпочечниках. Неравномерно выраженное полнокровие органов, стазы эритроцитов в микроциркуляторном русле головного мозга. Мегакариоциты в синусоидах печени. Выраженная белковая дистрофия кардиомиоцитов, нефротелия, белковая и очаговая жировая дистрофия гепатоцитов. Набухание вещества головного мозга. Врожденная инфекция неуточненной этиологии: продуктивный гепатит, умеренный портальный фиброз с формированием тонких межпортальных септ в части портальных трактов. Субкап-сулярные очаги нарушения ангиоархитектоники печени с формированием фиброзных изменений и ложных долек в поверхностных отделах препаратов, маркированных как «левая доля, диафрагмальная поверхность, кровоизлияние на 1 см латерально от серповидной связки» и «левая доля, диафрагмальная поверхность, кровоизлияние» у наружного края в ткани под капсулой. Очаги экстрамедуллярного гемопоэза в печени. Морфологическая незрелость легких.
Судебно-медицинский диагноз. Основной: разрыв печени при родовой травме — подкапсульная гематома правой доли печени размерами 10×7 см, толщиной 1 см, масса свертков крови 25 + 6 г; множественные субкапсулярные кровоизлияния по краям обеих долей на диафрагмальной и на нижней поверхности, на левой доле латерально от серповидной связки; без признаков резорбции.
Кровоизлияние в подкожной жировой клетчатке в нижнегрудном и поясничном отделах, размерами 6,5×3 см, толщиной 0,2 см, без признаков резорбции. Кровоизлияние в заднем отделе теменной области головы больше справа размерами 4×5 см, толщиной 0,2 см, под надкостницей правой теменной кости размерами 3,5×4,5 см, толщиной менее 0,1 см, без признаков резорбции.
Роды 5-е, самопроизвольные, в переднем виде затылочного предлежания, 28.11.16 в 13:15. Вес при рождении 4820 г, рост 60 см.
Осложнения: разрыв капсулы сформировавшейся гематомы; гемоперитонеум 150 мл; малокровие внутренних органов; набухание вещества головного мозга.
Сопутствующие: врожденная инфекция неуточненной этиологии: продуктивный гепатит, умеренный портальный фиброз с формированием тонких межпортальных септ в части портальных трактов. Субкапсулярные очаги нарушения ангиоархитектоники печени с формированием фиброзных изменений и ложных долек. Очаги экстрамедуллярного гемопоэза в печени. Морфологическая незрелость легких. Мелкоочаговые кровоизлияния в вилочковой железе, пери-васкулярные кровоизлияния в паренхиме почек, единичное мелкоочаговое кровоизлияние в веществе головного мозга, капсуле поджелудочной железы, мелкоочаговые некрозы и кровоизлияния в надпочечниках. Выраженная белковая дистрофия кардиомиоцитов, нефротелия, белковая и очаговая жировая дистрофия гепатоцитов.
Из объяснений медицинских работников следовало, что активное родовспоможение в родах не оказывалось, причин для проведения операции кесарева сечения не было.
Данный случай с судебно-медицинской точки зрения интересен тем, что на его примере хорошо видно, почему для установления причины и условий формирования повреждения печени при родовой травме так важно тщательное исследование трупа, большой объем гистологического исследования, фотографирование и сохранение препарата поврежденного органа, изучение медицинской документации.
1. Парилов СЛ., Клевно В.А., Бубнова Н.И., Цхай В.Б., Клевно М.Е. Судебно-медицинская экспертиза родовой травмы новорожденных: биомеханика и диагностика / под ред. проф. В.А. Клевно. — М., 2015.
2. Парилов С.Л., Клевно В.А. Дифференциальная диагностика постнатальной сочетанной травмы от родовых повреждений у новорожденных // Судебно-медицинская экспертиза. — 2008. — Т. 51. -№ 6. — С. 19-21.
3. Баиров Г.А. Неотложная хирургия детей / Л.: Медицина. — 1983.
4. Share J.C., Pursley D., Teele R.L. Unsuspected hepatic injury in the neonate — diagnosis by ultrasonography. Pediatr Radiol, 1990, vol. 20, 320-322.
5. Поттер Э. Патологическая анатомия плодов, новорожденных и детей раннего возраста / М.: Медицина. — 1971.
6. Руководство по педиатрии. Болезни плода и новорожденного / под ред. Р. Е. Бермана, В. К. Вогана. -М.: Медицина. — 1987. — С. 186.
источник
О разрыве печени у новорождённых.
Калужская детская городская больница.
Считается, что разрывы печени у новорождённых встречаются относительно нечасто1, однако Charif на аутопсии обнаружил подкапсульное кровоизлияние у 9,6% (41 из 427) новорождённых2.
Разрыв обычно происходит при сдавлении печени во время рождении головы при тазовом предлежании или вследствие реанимационных мероприятий (непрямого массажа сердца)3. К факторам риска относят гепатомегалию (эритробластоз, внутриутробные инфекции, диабетическая фетопатия), коагулопатии, недоношенность, переношенность, внутриутробную асфиксию4.
Клинические данные при разрыве печени, не осложнившемся кровотечением, скудны и диагноз, как правило, ставится уже при развившемся кровотечении, что часто имеет фатальные последствия. С момента рождения до возникновения кровотечения может наблюдаться довольно продолжительный «светлый промежуток» (до 8 дней). Поэтому раннее обнаружение кровоизлияния может увеличить выживаемость детей с этой патологией, ультразвуковое исследование (УЗИ) может в этом помочь.
За последние 2 года мы наблюдали 2 случая разрыва печени у новорождённых.
Случай 1. Ребёнок от первой беременности, протекавшей с гестозом 2 половины. Мать страдает сахарным диабетом I типа. На сроке 37 недель из-за повышения АД было проведено кесарево сечение. Ребёнку проводились реанимационные мероприятия. Оценка по шкале Апгар 5-7. вес при рождении 4700 г, длина тела 55 см. Состояние ребёнка после рождения расценивалось как тяжёлое, проводилась инфузионная терапия через пупочный катетер, который был удалён на 4 сутки. На 8 сутки был переведён из роддома с диагнозом: Диабетическая фетопатия. В/утробная гипоксия. Нарушение мозгового кровообращения II-III ст. Синдром угнетения. СДР. Конъюгационная желтуха. В анализе крови при поступлении Hb 162, Er 5.5. В тот же день было проведено УЗИ. выявлено умеренное увеличение печени, на границе левой и правой долей участок несколько повышенной эхогенности 3,5 на 2,5 см неоднородной эхоструктуры с нечёткими контурами. Сосудистый рисунок в нём не прослеживался, в центре визуализировалось гипоэхогенное образование 15 на 10 мм с неровным контуром (см. рисунок). Свободная жидкость в брюшной полости не выявлена. При повторном исследовании через 2 дня в печени данные без существенной динамики. Был предположен центральный разрыв печени, ребёнок переведён в хирургическое отделение, где он наблюдался 2 дня, затем от стационарного лечения мать отказалась. Контрольное УЗИ печени, проведённое через 3 месяца патологии не выявило.
Случай 2. Ребёнок от первой беременности (матери 17 лет), гестационный возраст 32 недели, вес при рождении 1900 г, длина тела 42 см. Безводный период 20 часов, оценка по шкале Апгар 7-8. На 5 сутки переведён из роддома с диагнозом: В/утробная гипоксия. Нарушение мозгового кровообращения II ст. Пневмония. Конъюгационная желтуха. Недоношенность II ст. С 6 суток находился на ИВЛ. В тот же день было проведено УЗИ, обнаружено субэпендимальное кровоизлияние, ОАП, увеличенный желчный пузырь, содержал сгущённую желчь. В анализах крови на 5 сутки Hb 190, Er 6.2, тромбоциты 62, Ht 57; на 7 сутки (до ухудшения состояния) Hb 186, Er 6.0, тромбоциты 107. На следующий день (7 сутки жизни) состояние ребёнка резко ухудшилось (наросла бледность кожных покровов, акроцианоз) и он умер. На вскрытии была обнаружена на нижней поверхности печени подкапсульная гематома с разрывом и большое количество крови в брюшной полости.
Во втором случае ошибка УЗ диагностики обусловлена, по-видимому, тем, что гематома имела малые размеры и исследование проводилось на сканере с невысокой разрешающей способностью при отсутствии настороженности относительно травмы печени.
1 Г.А. Баиров. Неотложная хирургия детей. Л. Медицина. 1983, с 261. назад
2 Share J.C., Pursley D., Teele R.L. Unsuspected hepatic injury in the neonate — diagnosis by ultrasonography. Pediatr Radiol, 1990, vol. 20, 320-322. назад
3 Поттер Э. Патологическая анатомия плодов, новорождённых и детей раннего возраста. М.: Медицина, 1971. назад
4 Руководство по педиатрии. Болезни плода и новорождённого. Под ред. Бермана Р.Е., Вогана В.К. М. Медицина 1987, с 186. назад
источник
Вопрос о хорошем заживлении ран печени и высокой ее регенераторной способности требует особого подхода к лечению детей с повреждениями печени. Отрыв всей левой доли печени или разрушение правой в плане регенерации печени особых трудностей не представляет. Однако кровотечение, возникшее при разрывах печени или отрыве одной из долей, является тревожным и опасным для жизни больного.
Разрывы печени у детей могут встречаться в любом возрасте. Мы наблюдали 80 детей с травмой печени. Мальчиков 59, девочек 21. Возраст наблюдаемых больных колебался от нескольких дней до 15 лет. Дети получают травму чаще в возрасте от 6 до 12 лет (45 наблюдений). Закрытые повреждения печени у детей в большинстве случаев — это следствие ушибов при падении пли при автомобильной травме.
Печень — самый большой из органов брюшной полости, размещенный так, что поверхность его является уязвимой при травмах нижней трети грудной клетки в верхней трети живота. Печень у детей менее богата соединительнотканной основой, паренхима се хрупкая, легко повреждается. Фиксация печени связками также увеличивает ее ранимость.
Величина печени, неплотная фиксация, хрупкость, анатомическое положение, благодаря которому она широко соприкасается с ребрами и выполняет почти всю правую половину брюшной полости — все это дает мало возможности для уклонения от прямого действия повреждающего фактора. Вот почему незначительная по своей силе травма без видимых изменений на коже может привести к массивным разрывам паренхимы печени.
Многолетний опыт показывает, что при ушибах правая доля подвергается разрывам в 6 раз чаще, чем левая. Причем выпуклая поверхность печени вдвое чаще повреждается, чем вогнутая.
Разрывы печени бывают поверхностными и глубокими, короткими и длинными, звездчатыми и зияющими. Самым тяжелым повреждением печени следует считать полное размозжение ее доли. Тут же следует отметить, что размозжение доли печени часто сочетается с повреждением ребер, разрывом диафрагмы, легких, переломом основания черепа и др. Комбинированные повреждения неблагоприятно сказываются на исходах разрыва печени. У детей наблюдают спонтанные разрывы патологически измененной печени, возникающие после минимальной травмы, которую больные не заметили или не придали eй значения. Мы наблюдали трех детей с разрывами пораженной гемангиомой печени и трех детей со спонтанным разрывом печени, пораженной эмбриональными и злокачественными опухолями.
Больная П., 8 лет. доставлена в клинику 27/XII 1971 г. с диагнозом: острый живот? Ушиб живота, жалобы на острую боль в нем, больше справа.
Из анамнеза выяснено, что 26/XII 1971 г. девочка упала на живот. Появилась разлитая боль в животе, больше справа, по поводу которой обратились к хирургу. Хирург со стороны живота патологических явлений не нашел и отправил больную домой. К вечеру присоединилась рвота, повысилась температура до 37,2, ночь провела беспокойно. 27/XII 1971 г. состояние ухудшилось, температура повысилась до 38.2. Бальную доставили в клинику.
При поступлении состояние средней тяжести, вялая, бледная. Кожа сухая. Регионарные лимфатические узлы не увеличены. В легких изменений нет. Тахикардия, грубый систолический шум. расщепление II тона. Пульс 128 ударов в 1 минуту. Язык обложен белым налетом, сухоаат. Живот обычной формы, участвует в акте дыхания, напряжен справа, больше в подреберье. Глубокая пальпация невозможна из-за активного напряжения. Кишечная перистальтика не нарушена. Печеночная тупость сохранена. Свободная жидкость в брюшной полости не определяется. Симптом Щеткина-Блюмберга отрицательный. Стул и мочеиспускание не нарушены, в моче крови нет. При пальпации патологии не обнаружено. Хирурги показаний к срочной операции не нашли, решили больную наблюдать с диагнозом ушиба живота.
Больная ночь провела спокойно, спала. Однако к утру 28/XII 1971 г. состояние ухудшилось. Держится повышенная температура, пульс 140 ударов в 1 минуту, живот умеренно вздут, симметричен, отстает в акте дыхания, напряжен и резко болезненный, особенно у края реберной дуги справа. Глубокая пальпация невозможна, создается впечатление, что справа пальпируется какое-то образование — увеличенная печень или инфильтрат. Нельзя исключить острый аппендицит, аппендикулярный инфильтрат.
Из дополнительного анамнеза выяснено, что у девочки в течение последнего года периодически появлялись ноющие боли в животе. Врачи находили увеличенную печень, предлагали дуоденальное зондирование; анализ крови: НЬ — 69 ед., эр. — 3600000, л. — 16 500.
На основании анамнеза заболевания, данных объективного исследования и наблюдения в динамике высказано предположение, что у больной острый аппендицит, аппендикулярный инфильтрат.
28/XII 1971 г. произведена операция. Разрезом по Волковичу — Дьяконову вскрыта брюшная полость, в которой обнаружена свежая и гемолизированная кровь. Рана зашита. Срединная лапаротомия. Обнаружена опухоль правой доли печени до 8 см в диаметре, занимающая центрально боковой отдел доли. Опухоль круглой формы, плотная, над ней разрыв размером 1,5×2,5 см, глубиной до 1 см. Из места разрыва истекает кровь, опухоль белесоватого цвета. Произведена атипичная резекция правой доли печени. Дефект печени ушит кетгутовыми П-образными швами и перетонизирован большим сальником на ножке.
Макропрепарат. Опухоль до 10 см в диаметре представлена одним узлом с хорошо выраженное соединительнотканной капсулой. На разрезе опухать негомогенна. В одних местах она желтого цвета, в других — серого с радиальной исчерченностью.
Послеоперационный период протекал тяжело, сопровождался явлениями печеночной недостаточности, высокой лихорадкой. Развился серозный правосторонний реактивный плеврит, в связи с чем произвели плевральную пункцию. Больная получала внутривенно глюкозу, раствор Рвигера, витамины, кокарбоксилазу, эуфаллин, канамицин, морфоциклин, гемотрансфузин, панкреатин.
Рана зажила первичным натяжением. Выздоровление. Обследована в июле 1972 г. Рецидива опухоли нет. Гистологический анализ: эмбриональная фиброма с ослизнением.
Н. Н. Болярский (1910). В. В. Горниевская (1936) предложили разделить все закрытые повреждения печени на две группы, дающие различную клиническую картину заболевания: повреждения паренхимы печени без разрыва капсулы (субкапсулярные гематомы) и с повреждением капсулы. В последующем к этому была добавлена группа повреждений печени с центральными разрывами.
При подкапсульных гематомах повреждаются мелкие сосуды и протоки органа, скапливающаяся желчь и кровь отслаивают капсулу Глиссона от печеночной паренхимы. Внутрибрюшное кровотечение при этой патологии возникает вторично через 2—21 день после травмы вследствие разрыва истонченной капсулы. Подкапсульные гематомы у детей локализуются чаще на диафрагмальной поверхности органа.
Разрывы печени с повреждением капсулы могут быть одиночными или множественными, линейными или звездчатыми, с различными ответвлениями от основного разрыва. Края раны ровные, размятые или размозженные. Иногда наблюдаются отрывы различных участков печени.
При центральных разрывах печени внутри паренхимы образуется полость, заполненная желчью и кровью. Организация центральной гематомы может привести к Рубцовым изменениям и очаговым циррозам печени или к образованию посттравматических кист; нагноение сопровождается возникновением абсцессов печени. При прорыве центральной гематомы в желчные протоки развивается гемобилия, проявляющаяся кровавой рвотой и меленой. Центральные разрывы печени клинически диагностируются редко.
Мы делим разрывы печени на 3 степени в зависимости от глубины и протяженности повреждений (видоизмененная схема П. И. Лукьянова, 1969):
1) поверхностные ссадины и трещины;
2) трещины протяженностью до половины толщины органа;
3) трещины, занимающие более чем половину толщины органа, размозжение и секвестрация отдельных сегментов и долей печени.
Подкапсульные и центральные повреждения могут быть различной степени.
При травмах печени наиболее часто повреждается правая классическая доля, ее диафрагмальная поверхность (Л. М. Ивашко, Е. И. Финкельсон, 1968; Г. А. Ванров, Л. П. Шапкина, 1969, 1970; М. П. Шейнбаум, Р. С. Шпизель, 1972).
При разрывах печеночной ткани и капсулы Глиссона развивается внутрибрюшное кровотечение. Паренхима печени и ее тонкостенные сосуды не сокращаются после ранения, что способствует усилению кровотечения и его длительности. Примесь желчи к излившейся крови задерживает се свертывание, что также повышает кровоточивость тканей. Повреждение нижней поверхности печени сопровождается тяжелым внутрибрюшным кровотечением, так как все основные стволы портальной системы расположены ближе к ней. Разрывы крупных долевых и сегментарных сосудистых ветвей ведут к девитализации, некрозу и последующей секвестрации частей печени, лишенных кровоснабжения. Повреждение наружных желчных протоков, отрывы и разрывы желчного пузыря встречаются редко. Мы наблюдали только одного ребенка с подобной травмой.
Первоначально симптомы разрыва печени существенно не отличаются от симптомов всякого другого повреждения органов брюшной полости. Не существует никакого особого патогномоничного симптома, который бы верно указывал на разрыв печени. Обычно при повреждении паренхимы печени появляются признаки внутреннего кровотечения. Кровь скапливается в основном в правой половине живота.
В большинстве случаев общее состояние ребенка с повреждением печени сразу после травмы расценивается как тяжелое. Часто дети поступают в хирургическое отделение в бессознательном состоянии или с выраженной картиной шока. Сравнительно редко (при подкапсульном повреждении печени или с небольшими разрывами I степени) общее состояние бывает удовлетворительным или постепенно наступает некоторое улучшение. «Светлый» промежуток может продолжаться несколько часов и мнимое благополучие обычно заканчивается коллапсом.
Одним из основных симптомов повреждения печени является боль в животе. Наиболее часто дети жалуются на боль в нравом подреберье или правой половине живота, реже — но всему животу. Локализация разрыва печени влияет на распространение боли. При изолированном повреждении купола печени она определяется в нижних отделах правой половины грудной клетки; при повреждении дорзальной поверхности органа или отрыве его от венечной связки — распространяется о поясничную область; при повреждении нижней поверхности — ближе к пупку.
Кровь и желчь из поврежденной печени, стекая по правому боковому каналу живота, скапливаются в малом тазу и правой подвздошной области, вызывая локальное раздражение брюшины, что приводит к возникновению боли над лобком и в правом нижнем квадранте живота. Иррадиация боли при повреждении печени нами отмечена в 1/4 наблюдаемых случаев. Боль может иррадиировать в правое плечо, правую лопатку, в поясничную область, изредка — в правую нижнюю конечность.
Тошнота и рвота, возникающие сразу после травмы, носит рефлекторный характер. В последующем рвота бывает проявлением анемии мозга и возникает чаще всего при попытке ребенка встать, сесть, повернуться (ортостатический коллапс). Рвотные массы состоят из желудочного содержимого. Изредка сразу после травмы или в более поздние сроки наблюдается рвота цвета кофейной гущи — вследствие кровотечения или прорыва центральной гематомы в желчные ходы.
Больная Г., 1 год 9 месяцев, доставлена в клинику 17/Х 1971 г. с диагнозом острый живот. Жалобы на боль в животе, тошноту, рвоту, вялость, заторможенность. Родители указывают, что боль в животе у ребенка периодически появлялась в течение последней недели. 17/Х 1971 г. девочка споткнулась и упала, ударившись о перекладину стола и потеряла сознание. Сразу появилась бледность кожных покровов, больная покрылась холодным потом, присоединились тошнота и рвота (1 раз). Больная начале жаловаться на острую боль в животе, вела себя беспокойно, принимала вынужденное положение на правом боку с приведенными к животу ногами.
При поступлении общее состояние тяжелое. Больная бледна, вялая, мало реагирует на окружающее, беспокойна лишь при пальпации живота.
В легких изменений нет. Тоны сердца глухие. Пульс 160 ударов в 1 минуту. АЛ 110/60 мм рт. ст. Язык чистый, сухой. Живот обычной формы, отстает в акте дыхания, напряжен и резко болезненный, особенно в правой подвздошной области. Глубокая пальпация невозможна из-за боли и напряжения мышц передней брюшной стенки. Кишечная перистальтика ослаблена. Определяется притупление перкуторного звука на фланках. Нижний край печени ниже реберной дуги на 1,5 см. При пальцевом исследовании прямой кишки определяется незначительное нависание передней стенки, болезненность. Через 2 часа состояние ухудшилось. Живот вздут, резко напряжен во всех отделах, болезненный. Анализ крови. НЬ — 64 сд., л. — 12100. Состояние ребенка несколько улучшилось после введения растворов глюкозы, Рингера, витаминов. Однако ребенок вялый, бледен. Нарастает тахикардия при субфебрильной температуре.
Диагноз: пневмококковый перитонит? Острый аппендицит? Разрыв паренхиматозного органа?
17/Х 1971 г. операция. Разрезом по Валковичу — Дьяконову послойно вскрыта брюшная полость, в которой обнаружена кровь. Рана зашита. Срединная верхняя лапаротомия; ревизия органов брюшной полости. Селезенка и передние отделы печени не изменены. При удалении сгустков крови из правого подреберья обнаружены кусочки распадающейся опухоли в виде фарша, сиреневатого цвета с ослизнением. Разрез продлен параллельно правой реберной дуге. Установлено, что опухоль исходит из заднего края правой доли печени и переходит на левую. При ревизии пальцем опухоль распадается. Все это сопровождается кровотечением. Поэтому опухоль удалена тупым путем частично.
20/11 1972 г. осмотрена детским хирургом, в брюшной полости обнаружено опухолевидное образование, состоящее из 3 узлов размером от 3 до 6 см в диаметре, что свидетельствует о метастазах опухоли в парааортальные лимфоузлы. От повторного оперативного вмешательства родители отказались.
В данном случае была допущена ошибка в выборе оперативного доступа. При подобных ситуациях необходимо отдать предпочтение не разрезу Волковича-Дьяконова, а параректальному или трансректальному разрезу справа. Из этих разрезов можно без труда произвести аппендэктомию, а при необходимости — ушить разрыв печени.
У детей, поступающих в тяжелом состоянии, наблюдаются непроизвольные мочеиспускание и дефекация. Двигательное беспокойство встречается в первые часы после травмы в единичных наблюдениях, затем оно сменяется безразличием ребенка к окружающему. Вынужденное положение в постели дети при повреждениях печени принимают редко (11 из 80 детей). Четверо из них лежали на правом боку с подтянутыми к животу ногами, у одного наблюдался симптом «Ваньки-встаньки».
Изменение цвета внешних покровов у детей с повреждением печени выражается бледностью лица, слизистых, склер. Чем младше ребенок, тем чаще можно отметить цианоз в области носогубного треугольника. Желтушность кожи и склер встречается редко, появляется через несколько дней после травмы и нерезко выраженная. Причиной, ведущей к возникновению желтухи, может быть посттравматический гепатит, всасывание желчи из брюшной полости при желчном перитоните, а также механическая закупорка желчных путей сгустками крови при гемобилии.
Тахипноэ наблюдается почти у всех детей с повреждениями печени. Частота дыхательных движений в некоторых случаях доходит до 70 ударов в 1 минуту. Дыхание бывает поверхностным, живот мало или совсем не участвует в дыхательных движениях.
Пульс чаще бывает ускоренным, реже — замедленным. У 9 из 80 детей с повреждением печени пульс был нитевидным; у 60 более 100 ударов в 1 минуту; у шести от 80 до 100 и у 5 наблюдалась брадикардия. Замедленный пульс при низком артериальном давлении является плохим прогностическим признаком.
Артериальное давление у детей с повреждением печени снижается тем больше, чем выраженнее кровотечение в брюшную полость. У 9 наблюдаемых нами детей оно не определялось, у 55 было снижено и только у 10 было нормальным. При нормальных цифрах максимального давления резко снижается минимальное.
При осмотре живота хирург должен быть особенно внимательным, так как малейшие следы повреждения играют определенную роль в диагностике разрывов печени. Кожные ссадины, кровоподтеки, гематомы при расположении их в нижних отделах правой половины грудной клетки в верхнеправом квадранте живота могут косвенно указывать на возможность повреждения печени (19 наблюдений).
Пальпацию живота начинают с нижних отделов. Болезненность отмечается у всех детей (кроме поступивших в бессознательном, предагональном и агональном состоянии), особенно при пальпации правой половины живота ближе к подреберью и эпигастральной области. Характерен для повреждения печени «симптом пупка» — резкая болезненность при надавливании на пупок, возникающая вследствие натяжения круглой связки печени. Симптом Куленкампфа (болезненность при пальпации живота и отсутствие при этом мышечного напряжения) и симптом Щеткина — Блюмберга определяются не у всех детей с повреждением печени.
Напряжение мышц наблюдается у большинства пострадавших, доставленных в первые часы после травмы. Оно может захватывать всю переднюю брюшную стенку, локализоваться в правой половине или правом верхнем квадранте живота. Через несколько часов после травмы напряжение мышц у части детей ослабевает, остается только в правом подреберье или исчезает. В дальнейшем может наблюдаться вздутие живота вследствие рефлекторного пареза кишечника. Перкуссия живота при внутрибрюшном кровотечении выявляет притупление перкуторного звука в отлогих местах, перемещающегося при изменении положения ребенка: в положении на правом боку притупление слева исчезает, в положении на левом — притупление по правому фланку живота может остаться.
Этот симптом указывает на наличие сгустков крови в правом боковом канале брюшной полости и является характерным при разрыве печени. Иногда притупление не меняет своих границ и локализуется только в правом подреберье, что объясняется скоплением свернувшейся крови в этом области. В первые часы после травмы при незначительном кровотечении притупление перкуторного звука отсутствует и оно выявляется лишь в процессе последующего наблюдения за ребенком.
Тимпанит отмечается у всех детей с выраженным парезом кишечника. При наличии крови в брюшной полости тимпанит около пупка сочетается с притуплением перкуторного звука в отлогих местах живота.
Температурная реакция при повреждениях печени в первые сутки обычно не выражена, иногда наблюдается субфебриллитет.
Рентгенологическое исследование пострадавшего ребенка может помочь выявить повреждения печени. Одним из наиболее частых рентгенологических симптомов является ограничение или неподвижность правого купола диафрагмы. При наличии большого количества крови в брюшной полости на рентгенограмме можно обнаружить затемнение правого фланга живота с оттеснением восходящей петли и печеночного угла толстой кишки к средней липни. Когда повреждения печени сочетаются с разрывом полого органа, в брюшной полости определяется воздух под диафрагмой и жидкость, смещающаяся при изменении положения тела ребенка.
Лабораторные исследования полностью не отражают величину кровопотери, так как разжижение крови в первые часы после травмы вследствие компенсации может быть не выраженным (Carlson с соавт., 1961). Лишь у 17 из 80 детей с повреждением печени мы наблюдали резкое падение гемоглобина и количества эритроцитов сразу при поступлении.
Определение гематокрита имеет большое клиническое значение. При кровопотере быстро уменьшается объем эритроцитов и падает удельный вес, что является косвенным критерием ее величины. Лейкоцитоз характерен при повреждении печени. Количество лейкоцитов достигает 15 000—25 000, причем между тяжестью состояния ребенка и лейкоцитозом имеется выраженный параллелизм. Лейкоцитарная реакция заметно нарастает в первые 10 часов после травмы.
Несмотря на отсутствие повреждения почек, у 1/3 всех наблюдаемых нами детей с повреждением печени имелась микрогематурия как следствие проявления печеночно-почечного рефлекса. Макрогематурии мы не наблюдали.
Carlson и соавторы (1962) отметили возрастание уровня трансаминазы через несколько часов после травмы и считают, что в сомнительных случаях это исследование помогает установить диагноз.
Степень проявления симптомов при повреждении печени у детей тесно связана с величиной кровопотери. Массивные кровотечения проявляются типичной клинической картиной, незначительные дают более скудную симптоматику.
На основании изучения данных литературы и анализа собственных наблюдений, по клинической картине и течению заболевания детей с повреждением печени можно разделить на пять групп.
1. Повреждение печени с типичной клинической картиной массивного внутрибрюшного кровотечения. К этой группе отнесены больные, поступившие в клинику в тяжелом состоянии (31 ребенок). У них наблюдали частое поверхностное дыхание, учащенный нитевидный пульс, резкое снижение артериального давления. Иногда дети поступали в состоянии коллапса, без сознания, с непроизвольным мочеиспусканием и дефекацией. Весь симптомокомплекс внутрибрюшного кровотечения у них выражен отчетливо.
2. Повреждении печени с клиническими проявлениями постепенно нарастающего внутрибрюшного кровотечения (11 детей с травмой печени). Разрывы печени у детей этой группы небольшие или расположенные в малососудистых местах и кровотечение из них выражено незначительно. Иногда диафрагма, прилегая к ране верхней поверхности печени, как бы тампонирует ее, что уменьшает кровопотерю. Примесь желчи к излившейся крови, а также отсутствие способности печеночных сосудов к сокращению приводят к продолжению кровотечения в течение длительного времени. Когда кровопотеря превосходит компенсаторные возможности организма ребенка, может наступить коллапс.
Симптоматика у детей этой группы нарастает постепенно. Если ребенок поступает сразу после травмы, могут быть выражены явления болевого шока, которые проходят самостоятельно или после консервативных мероприятий. Состояние ребенка улучшается, боль беспокоит мало, артериальное давление нормализуется. Однако пульс остается частым, и это должно настораживать хирурга. Такое относительно хорошее состояние ребенка может продолжаться от нескольких часов до нескольких суток, затем постепенно развивается картина выраженного внутрибрюшного кровотечения: снижается артериальное давление, появляется симптом Щеткина — Блюмберга и притупление перкуторного звука в отлогих местах живота, нарастает лейкоцитоз и снижаются гемоглобин, гематократное число.
Больная С., 9 лет. поступила в хирургическую клинику в 16 часов 45 минут 23/VIII 1959 г. через 45 минут после травмы. Девочка возбуждена, жалуется на боль в грудной клетке и правом подреберье. В области правой реберной дуги — кожная ссадина. Бледна, цианоз носогубного треугольника. Дыхание учащенное, поверхностное. Пульс 128 ударов в 1 минуту, ритмичный, удовлетворительного наполнения. Артериальное давление 110/60 мм рт. ст. Язык чистый, влажный. Живот слегка вздут, отмечается незначительная болезненность в правом подреберье. Свободная жидкость в брюшной полоста не определяется. Симптом Щеткина—Блюмберга в правой верхнем квадранте живота сомнительный. Надавливание на пупок болезненно. НЬ 66 ед, л. — 10000.
Произведена двусторонняя вагосимпатическая, поясничная блокады, перелито 150 мл крови, введено 20 мл 40% глюкозы. После проведенных мероприятий девочка успокоилась. Артериальное давление 110/70 мм рт. ст. Пульс 96 ударов в 1 минуту. Живот слегка вздут, безболезненный во всех отделах. Диагноз: ушиб живота и грудной клетки. Решено продолжать наблюдение. Через 6 часов после поступления была рвота, температура поднялась до 38,2°, появилось неотчетливое притупление перкуторного звука по правому фланку живота. Через сутки состояние ребенка ухудшилось, вновь появилась боль в животе, снизилось артериальное давление (100/50 мм рт. ст.). участился пульс (134 удара в 1 минуту). При осмотре живота определялось резкое его вздутие, положительный симптом Щеткина—Блюмберга, притупление перкуторного звука в отлогих местах.
Ребенок с подозрением на закрытое повреждение печени взят на операцию, во время которой обнаружен звездчатый разрыв купола печени и две трещины на нижней поверхности органа. В брюшной полости — большое количество крови. Кровотечение из ран печени остановлено наложением швов и подведением тампонов. Во время операции перелито 1500 мл крови. Послеоперационный период протекал тяжело с выраженным нарезом кишечники, гипертермией. Выздоровление.
Диагностическая ошибка, приведшая к неправильной тактике хирурга, была допущена вследствие недооценки общего состояния ребенка и таких симптомов, как резкое учащение пульса при нормальном артериальном давлении, положительного «симптома пупка», наличия ссадины в области правой реберной душ, сомнительного симптома Щеткина — Блюмберга. Нарастание тяжести со стояния ребенка также не было учтено. Консервативные лечебные мероприятия — переливание крови, жидкости, новокаиновые блокады — улучшали гемодинамические показатели и маскировали нарастающее внутрибрюшное кровотечение. Подобные ошибки наблюдали почти у всех детей этой группы.
3. Подкапсульные гематомы печени (8 наблюдений). Течение заболевания детей с подкапсульными гематомами печени характеризуется выраженной двухфазностью клинических проявлений. При поступлении в клинику состояние детей бывает удовлетворительным, лишь изредка наблюдаются проявления травматического шока. Артериальное давление не снижается, отмечается незначительное учащение пульса и дыхания. Иногда определяется брадикардия при нормальном артериальном давлении. Боль носит постоянный характер и локализуется в правом подреберье, там же имеется напряжение мышц. Пальпаторно и перкуторно удается определить увеличение печени. В дальнейшем состояние ребенка нормализуется, живот становится мягким.
Увеличение печени нарастает иногда до значительных пределов. Хорошее общее состояние ребенка может держаться до нескольких недель, в течение которых остается локальная болезненность в правом подреберье, пальпируется увеличенная печень, постепенно нарастает анемия, может появляться иктеричность склер. Затем внезапно в полном покое или при малейшем физическом напряжении истонченная капсула Глиссона разрывается, гематома опорожняется в свободную брюшную полость, и развивается типичная картина внутрибрюшного кровотечения. При наличии большой гематомы гемоглобин и эритроциты постепенно снижаются, развивается гипохромная анемия. Иногда клиническая картина настолько выражена, что ребенка оперируют, не дожидаясь разрыва субкапсульной гематомы.
4. Центральные разрывы печени мы наблюдали у 6 детей. Это повреждение характеризуется симптомокомплексом гемобилин — кровотечением в желчные пути. При центральных разрывах печени заболевание протекает двухфазно и клиническая картина сходна в первой своей стадии с наблюдаемой у детей при подкапсульных гематомах. Во вторую фазу центральная гематома прорывается в желчные пути и возникают кровотечения из желудочно-кишечного тракта, той или иной интенсивности, проявляющиеся кровавой рвотой млн дегтеобразным стулом. Предвестником гемобилии могут быть тупые боли в правом подреберье, легкая иктеричность склер и постепенное увеличение печени. Гемобилия может возникнуть через несколько дней или часов после травмы.
5. Разрывы печени, сочетанные с повреждениями других внутренних органов, это наиболее тяжелый вид травмы в связи с трудностями распознавания и по своему прогнозу. Разрывы печени сопровождаются комбинированной травмой почти в половине случаев. Часть повреждений (переломы костей конечностей) в меньшей степени затрудняет диагностику, другие (тяжелое сотрясение головного мозга) маскируют симптомы разрыва печени, так как дети в таких случаях могут поступить н клинику без сознания. Подобную тяжелую комбинированную травму мы наблюдали у 18 детей.
Диагноз повреждения печени затруднен при наличии травмы грудной клетки, так как переломы ребер справа сопровождаются гемотораксом с умеренной анемией, болью в животе, выраженным симптомом Щеткина — Блюмберга, парезом кишечника, рвотой.
Больной О., 9 лет, поступил в хирургическую клинику 25/VI11 1961 г. через 1 час 40 минут после травмы (ребенка переехала телега). Мальчик был в течение 20 минут без сознания. При поступлении состояние очень тяжелое, кричит от боли. Пульс 100 ударов в I минуту, ритмичный, удовлетворительного наполнения, артериальное давление 110/60 мм рт. ст. Имеются множественные ссадины на лице и грудной клетке. В нижних отделах правой половины груди отмечается небольшое притупление перкуторного звука и ослабление дыхания. Перелома ребер при осмотре не выявлено. Живот в акте дыхания не участвует, резко вздут. Жидкости в брюшной полости не обнаружено. Симптом Щетхина — Блюмберга положительный. Печеночная тупость сохранена. Надавливание на пупок болезненное. При рентгеноскопии грудной клетки в брюшной полости найдено ограничение подвижности правого купола диафрагмы и выраженный парез кишечника.
С предполагаемым диагнозом разрыв кишки ребенок прооперирован. Обнаружено небольшое повреждение печени у места прикрепления венечной связки. Кровотечение в брюшную полость незначительное. Операция закончилась подведением к ране печени гемостатической губки и тампона. После операции развилась выраженная одышка, цианоз, снизилось артериальное давление. При перкуссии правой половины грудной клетки выявлен тимпанит, вскоре появилась нарастающая подкожная эмфизема. Диагностирован правосторонний клапанный пневмоторакс (последний по-видимому явился следствием разрыва легкого, который увеличился в момент эндотрахеального наркоза). Произведен торакоцентез, в плевральную полость введена дренажная трубка и к ней присоединен аппарат для активной аспирации. В дальнейшем наступило выздоровление.
Когда ребенок поступает в тяжелом или бессознательном состоянии, решение о внутрибрюшном кровотечении затруднено. Косвенные данные (анализы крови, рентгенологическое обследование и др.) мало помогают в диагностике. В таких случаях мы пользуемся микролапаротомией для введения в брюшную полость «шарящего катетера».
источник