Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боли в области печени – симптом, с которым пациенты достаточно часто обращаются к врачам-гастроэнтерологам или гепатологам. Стоит знать, что боль в районе печени не всегда свидетельствует о заболевании непосредственно самого органа. Она может возникать в желчном пузыре, поджелудочной железе и других соседних образованиях. Иногда болями в печени проявляются такие патологии, как межреберная невралгия, аппендицит и пр.
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.
При болях в печени могут встречаться такие дополнительные симптомы, как:
- тошнота;
- рвота;
- запоры;
- поносы;
- желтуха;
- кожный зуд.
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.
Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.

1. Именно печень является органом, который в первую очередь отвечает за очищение крови от токсических веществ: в ней содержится фермент алкогольдегидрогеназа. Поэтому после приема больших доз спиртных напитков на орган оказываются максимальные нагрузки, заставляя его работать более интенсивно.
2. Происходит токсическое поражение клеток печени этиловым спиртом.
3. Если во время застолья было принято большое количество жирной, жареной, копченой, острой пищи, то печень испытывает дополнительные перегрузки.
4. Лекарственные средства, которые используются для лечения похмельного синдрома, также могут оказывать вредное воздействие на орган.
Лечение болей в печени после алкоголя предусматривает применение так называемых гепатопротекторов – препаратов, которые способствуют регенерации и защите печеночных клеток.
Иногда после алкоголя развиваются хронические боли в печени, которые не проходят в течение длительного времени. В этом случае нужно как можно быстрее обратиться к врачу для консультации и проведения обследования.
2. Острый гепатит B может продолжаться в течение 7 – 60 дней. При этом боли в печени могут возникать не всегда и не сразу. Сначала появляются признаки, напоминающие ОРЗ или общее хроническое утомление: слабость, повышение температуры, вялость утомляемость. Постепенно появляются нарастают ноющие боли в печени, ощущение тяжести и дискомфорта под правым ребром. Печень увеличивается в размерах, появляется желтуха, потемнение мочи и кала.
3. Острый гепатит D обычно сопутствует гепатиту B. При этом заболевании болезненность печени выражена в меньшей степени.
4. При остром вирусном гепатите E на фоне общей слабости, утомляемости и недомогания, развиваются сильные боли в печени и выше пупка. Иногда болевой синдром является первым признаком заболевания.
При вызванной острыми вирусными гепатитами боли в печени назначается щадящая диета, которая исключает все виды пищи, способные оказывать повышенные нагрузки на печень: жирные, жареные, копченые продукты и пр. Лечение назначается врачом, в зависимости от разновидности гепатита.
Хроническое течение могут в основном иметь вирусные гепатиты B и C. Боль в печени при этом может беспокоить постоянно или периодически (например, она может возникать только на фоне приема жирной пищи). Зачастую болевой синдром не определяется четко под правым ребром, а имеет непонятное расположение. Может возникать тошнота и рвота, дискомфорт и вздутие живота.
Одновременно боль в печени сопровождается всеми симптомами гепатита:
- желтухой;
- увеличением размеров живота;
- зудом кожи;
- общей слабостью;
- утомляемостью;
- повышением температуры тела;
- потемнением стула и мочи.
Причина болей в области печени и других симптомов при хроническом гепатите устанавливается при помощи:
- УЗИ;
- компьютерной томографии;
- биохимического анализа крови;
- выявления содержания вирусов в организме.
После этого врач назначает соответствующее лечение.
Иногда хронический гепатит протекает без болей в печени и других симптомов. Пациент может ощутить первые признаки патологии уже тогда, когда заболевание переходит в стадию цирроза.
Подробнее о гепатитах
1. Алкогольный (при хроническом злоупотреблении алкоголем).
2. Лекарственный (при приеме лекарственных препаратов, которые обладают негативным воздействием на печеночные клетки).
3. Вирусный (как осложнение вирусного гепатита).
4. Первичный билиарный цирроз – заболевание, в развитии которого велика роль генетических механизмов.
5. Застойный – при застое крови и нарушении нормального кровоснабжения печени.
Боли в печени при циррозе всегда сопровождаются массой других симптомов:
- повышение температуры тела, слабость, утомляемость;
- истощение;
- увеличение размеров живота за счет увеличения печени и скопления жидкости в брюшной полости;
- желтуха, зуд кожи;
- расширенные вены под кожей живота, ног;
- токсическое поражение головного мозга, нарушение мыслительной деятельности.
Иногда боль в печени при циррозе длительное время является единственным симптомом. Она носит ноющий характер, выражена слабо, а пациент даже не подозревает о наличии у него патологии, и не обращается за медицинской помощью.
Диагностика болей в печени при циррозе предполагает применение УЗИ, компьютерной томографии, биохимического анализа крови, биопсии печени. Лечение осуществляется в гастроэнтерологическом или терапевтическом стационаре. Иногда требуется проведение гемодиализа.
Подробнее о циррозе печени
Стеатоз – это заболевание, при котором в печеночной ткани скапливается большое количество жира. Он не распадается и не выводится, нарушая нормальную функцию органа, и приводя к возникновению болевого синдрома. Чаще всего причинами стеатоза являются такие состояния, как длительное злоупотребление алкоголем, обменные нарушения в организме, наследственная предрасположенность, неправильное питание и избыточная масса тела.
При стеатозе возникают боли в печени, которые сопровождаются чаще всего такими симптомами, как нарушение пищеварения (вздутие живота, запоры и поносы, тошнота и рвота), общая утомляемость, слабость, вялость.
Стеатоз обычно имеет длительное течение, продолжается многие годы. При этом в период стихания процесса боли в печени перестают беспокоить, а при его повторной активации снова возникают.
Боли в печени при стеатозе обычно проходят очень быстро при отказе от алкоголя, соблюдении рационального режима питания, избегании стрессов и ежедневном выполнении простого комплекса гимнастики. Также с целью лечения болевого и других синдромов назначают некоторые медикаментозные препараты.
Доброкачественные опухоли печени часто протекают на начальных этапах без болей или каких-либо иных симптомов, поэтому их диагностика является достаточно сложной задачей.
Среди опухолей, способных приводить к болям в печени, чаще всего встречаются:
1. Аденомы – опухоли из железистых печеночных клеток.
2. Гемангиомы – сосудистые опухоли.
3. Узловая гиперплазия печени – большое количество узелков доброкачественного происхождения в толще ткани органа.
4. Кисты печени, образованные из печеночных протоков и имеющие врожденное происхождение.
Боль в печени возникает только в том случае, если опухоль достигает очень большого размера. Она носит ноющий характер, беспокоит пациента постоянно, сопровождается тошнотой, рвотой и другими нарушениями пищеварения.
Диагноз устанавливают после проведения УЗИ, КТ, МРТ, биопсии печени. При возникновении болей в печени, вызванных доброкачественными опухолями, применяют преимущественно хирургическое лечение.
Подтверждением того, что боль в печени вызвана именно злокачественной опухолью, являются данные, полученные во время проведения УЗИ, сцинтиграфии, КТ, МРТ, биохимического анализа крови, анализа крови на онкомаркеры – вещества, которые выделяются в кровь при раке.
Лечение зависит от вида, размеров и активности опухоли. Применяют лучевую терапию, хирургическое лечение, медикаментозную терапию (химиотерапию, таргетную терапию).
Острый холецистит – это острое воспалительное поражение стенки желчного пузыря, сопровождающееся колющими болями в области печени.
Обычно приступ болей в районе печени при остром холецистите возникает после приема жирной, острой, копченой, экстрактивной пищи. Болевой синдром бывает очень сильным, и доставляет пациенту выраженные мучения. При этом отмечаются и другие симптомы:
- боль часто отдает в правую руку, плечо, под правую лопатку, в правую ключицу;
- одновременно отмечаются нарушения пищеварения: тошнота и рвота, вздутие живота, ощущение дискомфорта;
- повышается температура тела, иногда до очень высоких цифр;
- отмечается общая слабость, утомляемость.
Боли в области печени при остром холецистите – острое состояние, при котором в ближайшее время должна быть оказана медицинская помощь. Пациента помещают в стационар, проводят УЗИ печени и желчного пузыря, другие исследования. Чаще всего назначается хирургическое лечение.
Хронический холецистит – это воспалительный процесс в стенке желчного пузыря, который протекает в течение длительного времени (более 6 месяцев). Он может быть бескаменным или каменным (как проявление желчнокаменной болезни).
При хроническом холецистите возникают тупые боли под печенью, сопровождающиеся различными нарушениями пищеварения. Иногда может отмечаться желтуха.
Чаще всего боль под печенью и другие симптомы при хроническом холецистите протекают волнообразно, с периодами обострений и стихания процесса. При этом период обострения напоминает острый холецистит.
Иногда возникает острая боль в районе печени, как приступ острого холецистита, который затем трансформируется в хронический. Но заболевание может приобретать хроническое течение изначально.
Лечение болей в печени при обострении хронического холецистита чаще всего осуществляется в стационаре. Назначаются соответствующие медикаментозные препараты. При стихании процесса пациент должен соблюдать соответствующую диету.
Подробнее о холецистите
Боль под печенью обусловлена тем, что камень, который находится в желчном пузыре, попадает в желчный проток и перекрывает его. При этом наступает спазм протока, отчего болевые ощущения еще больше усиливаются.
Так как нарушается отток желчи, к печеночной колике в дальнейшем присоединяется желтуха. Моча приобретает темную окраску, как пиво, а стул практически полностью обесцвечивается.
Пациент с болями под печенью, обусловленными печеночной коликой, должен быть немедленно помещен в стационар. Камни легко выявляются при проведении УЗИ. Проводится медикаментозное лечение, определяются показания к хирургическому вмешательству.
Подробнее о желчнокаменной болезни
Открытые травмы печени – это различные раны (колотые, резаные, рубленые, огнестрельные). За счет большого количества кровеносных сосудов всегда отмечается интенсивное кровотечение. При этом боль в печени является главным симптомом только в течение некоторого времени после травмы – затем развивается шоковое состояние в результате массивной кровопотери, которое угрожает жизни пациента.
Пострадавшие с открытыми травмами печени должны быть немедленно доставлены в стационар для хирургического лечения.
Если имеет место разрыв или размозжение органа, то на фоне сильных болей пациент бледнеет, теряет сознание и впадает в шоковое состояние. Его артериальное давление сильно падает.
При ушибах печени боль не так сильна. Нет никаких признаков того, что у пациента имеется внутреннее кровотечение. В принципе, такое состояние не опасно для жизни пациента. Но, во-первых, боли в области печени после травмы не дают возможность без дополнительного обследования установить её тяжесть. Во-вторых, без соответствующего лечения данные состояния могут приводить к развитию печеночных опухолей, гнойного процесса.
Инфекционный мононуклеоз – заболевание вирусного происхождения, при котором отмечается увеличение печени, лимфатических узлов, а также признаки, напоминающие простуду.
Боль в печени при инфекционном мононуклеозе возникает примерно у 15% пациентов. Чаще всего они не очень сильные, носят тянущий или ноющий характер. При этом имеются следующие дополнительные симптомы:
- повышение температуры тела, лихорадка;
- увеличение размеров печени, подкожных лимфатических узлов;
- боли в горле, как во время ангины;
- нарушения пищеварения;
- увеличение размеров селезенки.
При инфекционном мононуклеозе назначается противовирусное лечение.
Подробнее о мононуклеозе
Аденовирусная инфекция – это заболевание из группы ОРЗ, при котором может происходить поражение печени и лимфатических узлов. При этом у некоторых пациентов отмечаются незначительные тянущие или ноющие боли в печени.
Заболевание начинается, как и обычное ОРЗ: поднимается температура тела, возникает насморк, кашель и боли в горле, покраснение глаз и слезотечение. Боли в печени встречаются не у всех пациентов. Они проходят после излечения основного заболевания.
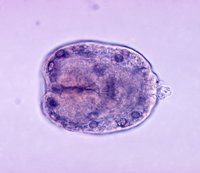
Попадая в кишечник, личинка проникает через его стенки в мелкие кровеносные сосуды, и может попасть с током крови, в принципе, в любой орган. В 50-70% случаев происходит инвазия в печень. Пока личинка имеет небольшие размеры, она не причиняет пациенту никакого беспокойства, и не приводит ни к каким нарушениям.
В дальнейшем, когда эхинококковый пузырь имеет уже достаточно большие размеры, он начинает сдавливать печень и растягивать ее капсулу, нарушает кровоток в органе и нормальный отток желчи. В итоге возникает боль в области печени, чувство тяжести, дискомфорта. В дальнейшем к болям может присоединяться желтуха, нарушения пищеварения.
При нагноении кисты к болям в печени может присоединяться повышение температуры тела, общее недомогание. Расстройства со стороны функции пищеварительной системы еще более усугубляются.
Если произошел разрыв кисты, то ощущается острая колющая боль в районе печени, у больного развивается сильнейшая аллергическая реакция, анафилактический шок. Это потенциально опасное для жизни состояние.
Лечение эхинококковой кисты и связанных с ней болей в печени осуществляется хирургическим путем.
Абсцесс – это полость с гноем, которая покрыта капсулой, и находится в толще печеночной ткани. Для печеночного абсцесса боль в районе печени является очень характерным признаком. Она носит практически постоянный характер, и сопровождается повышенной температурой, лихорадкой, нарушением общего самочувствия.
Чаще всего печеночный абсцесс является осложнением аппендицита, эхинококковых кист органа, паразитарных инвазий (например, достаточно часто встречаются боли в печени, связанные с амебиазным абсцессом органа).
Подозрение на печеночный абсцесс появляется при возникновении болей в районе печени в сочетании с лихорадкой. Окончательный диагноз устанавливается после проведения УЗИ, КТ, МРТ. Лечение – хирургическое, с последующей терапией антибиотиками.
Приступ острого панкреатита возникает внезапно. Больше всего к нему предрасположены люди, которые злоупотребляют жирной пищей, алкоголем, имеют заболевания желчного пузыря.
При остром панкреатите возникает сильная боль в районе печени, тошнота, рвота, повышение температуры тела. Эти признаки похожи на симптомы острого холецистита, но при панкреатите они выражены сильнее. Обычно поставить точный диагноз удается только после проведения УЗИ. Больного помещают в хирургический стационар, назначают на первый день голодание, постельный режим, холод на область поджелудочной железы, медикаментозную терапию.
Подробнее о панкреатите
Правая почка расположена таким образом, что при ее поражении боли могут отдавать под правое ребро, имитируя боли в области печени. Подобная симптоматика может иметь место при пиелонефрите, травме почек, мочекаменной болезни и пр.
Установить истинную причину «болей в печени» в данном случае помогает УЗИ, анализы мочи, компьютерная томография.
При язвенной болезни двенадцатиперстной кишки также могут возникать боли в области печени. Они сопровождаются тошнотой и рвотой, чаще всего возникают натощак и по ночам (так называемые «голодные» боли).
Для того, чтобы точно определить причину возникновения болей в районе печени, и назначить правильное лечение, в данном случае назначают фиброгастродуоденоскопию, контрастную рентгенографию.
При возникновении острых или хронических, тупых, ноющих или колющих болей в печени, нежелательно предпринимать какие-то меры самостоятельно. Нужно как можно быстрее обратиться к врачу — гастроэнтерологу, гепатологу или хирургу. Только после осмотра специалиста можно установить предположительный диагноз? и начать лечение болей в печени в соответствии с той патологией, которой они были вызваны.
В большинстве случаев врач назначает пациентам ультразвуковое исследование. Оно является безопасным, и при этом очень информативным, поэтому способно предоставить много полезной информации.
В дальнейшем врач либо назначит амбулаторное лечение, либо даст пациенту направление в стационар.
При возникновении острых сильных болей в печени желательно сразу же вызвать бригаду «Скорой помощи». В некоторых случаях данный симптом свидетельствует об остром состоянии, которое требует немедленного помещения пациента в стационар.
Для устранения болей в печени чаще всего в качестве временных симптоматических средств применяют обезболивающие препараты и спазмолитики. Однако не стоит принимать их до осмотра врача: если боль стихнет, то у доктора может сложиться ложное впечатление, в итоге он не поставит правильный диагноз, и не назначит необходимое лечение.
После постановки диагноза приступают к лечению основного заболевания, которое является причиной болей в печени. Назначения может осуществлять только лечащий врач.
При патологиях желчевыводящей системы, сопровождающихся болями в печени, назначают диету, которая призвана разгрузить орган. В рационе больного должно присутствовать достаточное количества белка и углеводов, а содержание жиров, особенно холестерина, должно быть снижено.
Во время диеты при болях печени рекомендуется употреблять следующие продукты:
- хлеб, выпечка которого была осуществлена за сутки до этого, либо подсушенный хлеб;
- молоко и молочные продукты: небольшое количество сметаны, некислый творог, простокваша, кефир;
- можно готовить супы из различных круп, овощей, молочные супы;
- вегетарианский борщ или щи;
- нежирное мясо: говядина, крольчатина, курятина, индюшатина;
- диетическая и докторская колбаса;
- запеченный омлет из белков яиц;
- вареная или печеная рыба;
- вареные макароны;
- крупы, фрукты и овощи в любом виде, только не жареные.
Диета при болях в печени строго исключает следующие продукты:
- сдоба;
- супы на бульоне из грибов;
- жирное мясо (свинина, гусятина, утка и пр.);
- любые жареные или копченые блюда;
- консервы;
- бобовые;
- острые блюда и специи;
- редька;
- чеснок;
- желтки куриных яиц;
- шоколад;
- любые кондитерские изделия с кремом;
- кофе.
Иногда строго соблюдаемая диета при болях в печени приносит даже более выраженный положительный эффект, чем применение медикаментозных препаратов. Конечно, все зависит от вида и тяжести течения заболевания.
источник
Осложнения после оперативных вмешательств на печени главным образом обусловлены тактическими и техническими ошибками, допущенными в процессе дооперационной подготовки больных, самого оперативного вмешательства и послеоперационного ведения.
Различают интраоперационные и послеоперационные осложнения. Интраоперационные осложнения обусловлены в основном неосторожными действиями хирургов, неоправданным риском в погоне за сомнительной радикальностью операции, а также тяжелыми патологическими изменениями печеночной паренхимы и расположениями процесса [О.Б. Милонов и соавт, 1990]. К интраоперационным осложнениям относят кровотечения, гемобилию, воздушную эмболию и др.
Послеоперационные осложнения могут быть связаны с тяжелым исходным состоянием больного, сопутствующими заболеваниями, неверной оценкой состояния больного, расширением показаний к оперативному лечению и неправильным ведением послеоперационного периода. К послеоперационным осложнениям относят кровотечения в брюшную полость или желчные пути (гемобилия), некрозы паренхимы печени, истечение желчи в брюшную полость с развитием желчного перитонита и др. Кровотечение и истечение желчи в брюшную полость часто являются причинами образования околопеченочных гематом, гнойников или абсцессов другой локализации в брюшной полости. Определяющим фактором в развитии послеоперационных осложнений являются главным образом нарушение техники выполнения операций и интраоперационные осложнения.
Кровотечения после операции могут наблюдаться из паренхимы печени и быть различной степени интенсивности. Массивное кровотечение при ранении крупных сосудов печени наблюдается в 16,8 % случаев [Б.С. Гудимов, 1965]. Профузные интраоперационные кровотечения с кровопотерей 1 л и более, особенно происходящей в короткий промежуток времени, являются причиной смерти в среднем 3-10% больных, что составляет около 63,5 % общей летальности при резекции печени [Б.В. Петровский и соавт, 1972; И. Фэгэрэшану и соавт, 1977].
Тяжелые кровотечения развиваются при повреждении НПВ в области устья. Борьба с таким кровотечением весьма сложна. Она заключается в том, что, несмотря на интенсивную аспирацию из раны, операционное поле сразу заполняется кровью. В такой ситуации попытка наложить зажим «вслепую» приводит к еще большему повреждению.
Профузное кровотечение возникает также при повреждении левой ПВ, относительно редко правой и срединной ПВ.
Профилактика повреждения ПВ и НПВ заключается в максимальной осторожности при выделении этих сосудов и временном выключении из кровообращения с использованием различных канюль и катетеров, шунтирующих поддиафрагмальный отдел НПВ [ВА. Журавлев, 1968; B.C. Шапкин, ЖЛ. Гривенко, 1977]. Профилактика повреждений ПВ и НПВ основана на четком представлении о их расположении и вариантах развития, а также крайне осторожном выделении их из окружающих тканей и правильном выборе показаний к выполнению манипуляций в области кавальных ворот. Использование кавакавального шунта позволяет предотвратить кровопотерю даже при повреждении этих сосудов [Э.И. Гальперин, 1982; Ю.М.Дедерер, 1987].
Для предотвращения осложнений большое значение имеют правильный выбор и грамотное выполнение хирургического доступа, позволяющего свободно манттулировать в зоне проведения операции. При расположении патологического очага во II-III сегментах печени оптимальным доступом считается верхнесрединная лапаротомия. Необходимость осуществлять манипуляции на правой доле печени обусловливает применение торакофренолапаротомного доступа. При этом оптимальным для выполнения вмешательства на правой доле печени является разрез в 7-м или 6-м межреберье [О.Б. Мнлонов и соавт., 1990]. Ряд авторов [Э.И. Гальперин, 1982; Ю.М. Дедерер, 1987 и др.] предлагают при этом обходить пупок справа, в результате чего операционная рана еще больше расширяется.
В последнее время для осуществления вмешательства на обеих долях печени стали чаше применять двуподреберный доступ.
В случае возникновения кровотечения при повреждении элементов канальных ворот печени действия хирургической бригады зависят от его интенсивности. Если темп поступления крови в рану умеренный и она не заливает операционное поле, то дефект стенки сосуда рекомендуют ушить атравматичным шовным материалом, используя синтетические монониты, предназначенные для сосудистых швов. При возникновении сильного кровотечения, когда операционное поле заливается кровью, не следует пытаться наложить зажим вслепую в луже крови, так как это приводит к травме сосудов и усилению кровотечения. В такой ситуации наиболее простым приемом считают пальцевое прижатие источника кровотечения. После прекращения поступления крови остатки ее отсасывают или высушивают тампоном, не отрывая палец. Затем, осторожно смещая последний, определяют источник кровотечения и под визуальным контролем ушивают его или накладывают зажим.
Кровотечения из сосудов паренхимы печени бывают смешанного характера и различной интенсивности. Последняя зависит от размера, локализации и направления разреза. Небольшие кровотечения удается быстро остановить с помощью гемостатических приемов (элекгрокоагуляция, прошивание). При более сильных кровотечениях наиболее быстрый и надежный эффект дает временное пережатие гепатодуоденальной связки, продолжительность которого может быть доведена до 20 мин. Этого времени вполне достаточно для ревизии «сухой» раны и ушивания поврежденного сосуда или его перевязки. Края паренхимы печени сопоставляют друг с другом путем наложения одного из видов швов.
Кровотечение может возникнуть при транспаренхиматозном доступе к глубоко расположенной ЭК. Для его предотвращения перед пункцией считается целесообразным предварительно наложить держалки путем прошивания через паренхиму и фиброзную капсулу. В тех случаях, когда отрыв фиброзной капсулы уже произошел (поступление большого количества крови из троакара), считается недопустимым форсировать пункцию, так как это приведет к дальнейшей отслойке фиброзной капсулы и увеличению гематомы. При этом пережимают гепатодуоденальную связку, рассекают паренхиму печени в проекции кисты и под визуальным контролем прошивают кровоточащие сосуды, а также подтягивают фиброзную капсулу держалками и удаляют паразитарную кисту. Если после опорожнения кисты и обработки ее полости антипаразитарными препаратами кровотечение из паренхимы продолжается, то советуют края фиброзной капсулы подшить к паренхиме.
Наиболее опасной с точки зрения развития массивного кровотечения является резекция печени. Надежными мерами профилактики кровотечения при этом также считают временное пережатие гепатодуоденальной связки и применение щадящих методов разделения паренхимы. К таким методам относятся дигитоклазия, те. разделение паренхимы пальцами без повреждения сосудов и протоков, тупая препаровка инструментом (рукоятка скальпеля). Перспективным является применение специальных электрохирургических инструментов, в частности роторного биоактивного электроножа для резекции печени [О. Б. Милонов и соавт, 1990].
Кровотечения могут возникать и при паллиативных резекциях и других операциях на печени, производимых по поводу распространенного альвеококкоза. Особенностью интраоперационных кровотечений при этом является то, что они возникают на фоне уже имеющейся НП в связи с поражением больших участков паренхимы, ворот печени и механической желтухи. Профузное кровотечение, возникающее у этих больных во время операции, часто является пусковым механизмом развития НП в послеоперационном периоде, который, как правило, приводит к смерти [С.М. Шихман, 1986].
Сосуды, пронизывающие паренхиматозную ткань, фиксированы в ней, и при пересечении просвет их зияет. Остановить кровотечение из этих сосудов можно только путем прошивания сосуда через ткань альвеококкоза. При прорезывании лигатуры можно произвести тампонаду свободным сальником или на «ножке». Мелкие сосуды при этом коагулируют.
Профузные кровотечения, возникающие во время операций на печени, опасны не только в момент их непосредственного появления. Такие кровотечения и связанные с ними гемотрансфузии консервированной крови и различные нарушения приводят к возникновению геморрагического синдрома, увеличению времени рекальцификации, понижению толерантности плазмы к гепарину, повышению фибринолитической активности, дефициту V, VII, VIII факторов свертывания и тромбоцитов.
Кровотечение, возникающее в послеоперационном периоде при наличии указанных нарушений, нередко сопровождается развитием острой анемии, гиповолемической гипотензии, шока, гипоксии мозга и НП на фоне метаболического ацидоза.
Лечение такого состояния заключается в проведении мероприятий, направленных на ликвидацию анемии, коррекции водно-электролитного баланса и гемостатической терапии (введение ε-аминокапроновой кислоты, ингибиторов протеаз). Хороший эффект оказывает прямое переливание одногруппной донорской крови и введение криопреципитата — препарата, содержащего VIII фактор свертывания, нативной плазмы.
Кровотечение в послеоперационном периоде может быть обусловлено и нарушением гемостаза в связи с прорезыванием лигатур или отторжением некротизированного участка печени вследствие ее секвестрации. Большое значение в этом плане уделяется установке контрольных дренажей в брюшной полости и их диаметрам. Дренажи следует установить в наиболее отлогих местах так, чтобы они были направлены сверху вниз или горизонтально, но не снизу вверх.
После операции на печени кровотечение может наблюдаться сначала в просвет желчных путей (гемобилия), а затем в ЖКТ. Гемобилия чаще развивается при различных механических повреждениях печени и внутрипеченочных желчных протоков, абсцессах, новообразованиях и аномалиях развития сосудов печени [Б.В. Петровский и соавт., 1972]. Этому может способствовать длительная ахолия, аневризма печеночной и пузырной артерий. Гемобилия после резекции печени наблюдается у 0,5% больных [Б.И. Алъперович, 1983]. Она специфична и для операций, выполняемых при распространенном альвеококкозе или нерезектабельных опухолях печени. В большинстве случаев кровотечение из желчных путей бывает кратковременным и прекращается самостоятельно [О.Б. Милонов и соавт., 1990].
Диагностика гемобилии трудна. Диагностические ошибки влекут за собой неправильный выбор лечебной тактики, что, в свою очередь, отрицательно сказывается на результатах лечения.
Следует отметить, что клиническим проявлениям гемобилии, возникающей в первые дни после операции на желчных путях, не всегда дается правильная интерпретация или же не уделяется должного внимания.
Гемобилия проявляется клиникой желудочно-кишечного кровотечения и печеночной колики. Классическими клиническими признаками травматической гемобилии являются: боли в правом подреберье и желтуха после операций на желчных путях. Однако в первые 2-3 дня после операции боль в правом подреберье при гемобилии может расцениваться как следствие операции. Отличительными признаками являются усиление или приступообразность болей. У больных с имеющейся до операции желтухой этот признак при гемобилии не имеет решающего диагностического значения. Когда билиарные пути дренированы широким анастомозом, желтуха при кровотечении в желчные пути может отсутствовать. Мелена и кровавая рвота являются признаками кровотечений различного генеза из верхних отделов ЖКТ.
Однако как проявления гемобилии они могут быть признаны только при сочетании с болями в области правого подреберья. Важным подспорьем для постановки диагноза служат симптомы внутреннего кровотечения. Выделение крови по дренажу является абсолютным признаком гемобилии. Из дополнительных методов исследований ценную информацию дает фибродуоденоскопическое и ангиографическое исследования, в частности суперселективная ангиография. Этот метод может стать не только диагностической, но и лечебной процедурой. Эндоваскулярная эмболизация при этом является одним из наиболее эффективных способов ликвидации гемобилии.
Лечебная тактика при гемобилин зависит от патогенетического механизма и развития. Консервативная терапия с применением гемостатических средств показана при гемобилии вследствие нарушений свертывающей системы крови или образования сосудисто-билиарного свища, когда нет тампонады кровяными сгустками желчных протоков. Во всех других вариантах гемобилии, а также при закупорке желчных путей кровяными сгустками показано повторное оперативное вмешательство, направленное на устранение причины кровотечения и восстановление проходимости желчных путей.
Независимо от причины гемобилии дополнение операции наружным дренированием желчных протоков является обязательным. Наружный дренаж дает возможность не только контролировать проходимость гепатикохоледоха и динамику процесса, но и локально проводить гемостатическую терапию.
В профилактике послеоперационной гемобилии важное значение имеют атравматичность выполнения операций и коррекция нарушений свертывающей системы крови. У больных продолжительной механической желтухой рекомендуется проводить дозированную декомпрессию желчных путей до операции. Это позволяет предупредить резкий перепад давлений между системой ВВ и желчными протоками. Для этих целей используется наружный управляемый дренаж [ВА. Шидловский, 1986].
После операции на печени может наблюдаться желчеистечение и развитие послеоперационного желчного перитонита. Наиболее часто это осложнение развивается после паллиативных резекций при альвеококкозе вследствие подтекания желчи из пересеченных желчных ходов, расположенных в альвеококковом узле в непосредственной близости от функционирующей паренхимы печени [С.М. Хахалин, 1983]. Такой перитонит обычно протекает стерто. Симптомы раздражения брюшины и общие изменения при этом бывают выражены слабо, что затрудняет диагностику.
Особенно важным у таких больных является определение симптома «перемещающейся тупости», который свидетельствует о наличии свободной жидкости в брюшной полости. Для подтверждения наличия жидкости и определения ее характера можно произвести диагностическую пункцию брюшной полости тонкой иглой. Значительно реже перитонит возникает после оперативных вмешательств, выполняемых с применением сквозного непрерывного транспеченочного дренажа. Поэтому в настоящее время предпочитается именно этот вид БДА. Важное значение для предупреждения желчного перитонита имеет эффективное дренирование брюшной полости.
Лечение послеоперационного перитонита при альвеококкозе печени имеет свои особенности. Решающим моментом является ранняя релапаротомия. Однако при устранении источника перитонита хирург наталкивается на значительные трудности. Действительно, для того чтобы найти и перевязать желчные ходы, из которых подтекает желчь, необходимо снять все швы с гепатизированной поверхности раны печени и подшитого к ней сальника. Но и в этих условиях обнажение поврежденных ходов, особенно если они небольшого диаметра, весьма трудно. Регенерация печеночной паренхимы происходит очень быстро, и к моменту РЛ нарастающая ткань печени закрывает желчные ходы и чрезвычайно затрудняет их поиск.
Устранение источника послеоперационного перитонита у больных альвеококкозом сводится, как правило, к тщательному отграничению зашитой раны печени от брюшной полости марлевыми салфетками и ее дренированию. Обычно вводятся два дренажа: между печенью и диафрагмой и под печенью таким образом, чтобы конец дренажа находился в отверстии Винслова. Очень важное значение имеет тщательная санация брюшной полости и послеоперационная интенсивная терапия.
После оперативных вмешательств на печени может наблюдаться нагноение остаточной полости, истечение желчи в нее, развитие холангиогенных абсцессов печени, поддиафрагмальных и подпеченочных абсцессов и др. [Ю.С. Гилевич и соавт., 1988; 1990].
Часто гнойные осложнения являются пусковым моментом в развитии тяжелой НП, которая нередко приводит к летальному исходу. В последнее время отмечается тенденция к увеличению количества гнойных осложнений в связи с увеличением объема оперативных вмешательств на печени. Существенное значение в развитии гнойных осложнений имеет возникновение и последующее инфицирование остаточной полости в поддиафрагмальном пространстве. Главной причиной образования и нагноения остаточной полости является неадекватное дренирование брюшной полости после операции на печени, особенно при предельно большой ее резекции. В этих ситуациях в большой остаточной полости после операции скапливаются кровь, желчь, экссудат, так как незначительное кровотечение и желчеистечение отмечаются при любых методах резекции печени, применяемых в настоящее время.
После этой сложной и тяжелой операции больной несколько суток вынужденно проводит лежа на спине, при этом жидкость, скапливающаяся в остаточной полости, в силу гидростатических свойств занимает задние отделы поддиафрагмального пространства, где и отграничивается дренаж и «сигаретный» тампон, выведенные на переднюю брюшную стенку. Не всегда обеспечивается своевременное и полное опорожнение этой полости. Частому нагноению содержимого остаточной полости способствуют также ослабленное состояние больного, кровопотеря во время операции, снижение иммунологических защитных механизмов при очаговых поражениях печени [Б.И. Альперович, А.Т. Резников, 1986]. Все это нередко приводит к развитию поддиафрагмального гнойника, значительно отягчающего течение послеоперационного периода.
Нагноительный процесс в печени может развиваться также вследствие некроза и секвестрации печеночной паренхимы.
Причина этого осложнения заключается в ишемизации части паренхимы после манипуляций на сосудах данного участка, а также вследствие развития гнойных процессов в печени и билиарной системе (гнойный холангит). В большинстве случаев эти причины действуют одновременно и усугубляют друг друга [Г.И. Веронский, 1983; Т. Тung, 1972]. По этиологическому фактору различают два типа некрозов: асептический некроз и некроз при гнойном холангите. Асептический некроз обычно развивается в связи с нарушением кровоснабжения участка печеночной паренхимы в результате ошибочного лигирования сосудисто-секреторных ножек, снабжающих остающиеся сегменты печени при анатомических резекциях или прошивании крупных сосудов печени во время резекций. Асептический некроз проявляется как вялотекущий гнойник. Иногда образуются серозные полости по типу кист [Б.И. Альперович, 1986].
Некрозы паренхимы печени на фоне ангиохолита значительно опаснее с точки зрения развития абсцедирования и секвестрации печени [Б.В. Петровский и соавт., 1972]. Основными моментами профилактики истечения желчи в послеоперационном периоде являются своевременная ликвидация внутрипеченочной желчной гипертензии при операциях на печени и тщательная обработка культи резецированной печени [БА. Альперович и соавт., 1986].
Истечение желчи может возникнуть также после удаления ЭК из печени, поскольку в полость фиброзной капсулы часто отбываются желчные протоки. Для предотвращения этого осложнения рекомендуют произвести их ушивание и устранить желчную гипертенэию, причиной которой могут служить: стеноз большого сосочка ДПК, холедохолитиаз, наличие паразитарных кист или фрагментированных хитиновых оболочек в гепатикохоледохе, стриктуры желчных путей вследствие сдавления кистой и др. [АА. Мовчун и соавт., 1978].
При нормальном пассаже желчи в кишку по гепатикохоледоху истечение желчи по дренажу, как правило, быстро прекращается, что является показанием к его удалению. Длительное выделение желчи, приводящее к электролитным и метаболическим нарушениям, служит показанием к повторной операции, направленной на устранение причины желчной гипертензии.
Истечение желчи в брюшную полость при неадекватной функции дренажа приводит к образованию околопеченочных гнойников или развитию желчного перитонита, в связи с чем требуется экстренная РЛ.
Адекватное дренирование брюшной полости после операции на печени является мерой профилактики послеоперационных осложнений. Основным условием, необходимым для предотвращения осложнений, является правильное техническое выполнение хирургических манипуляций, а также высокий уровень экспресс-диагностики интраоперационных изменений гомеостаза и своевременной коррекции выявленных изменений.
Перейти к списку условных сокращений
источник
В медицинских кругах операцию по удалению желчного пузыря называют холецистэктомией. Известно две основных методики ее проведения – лапароскопия (бесполостная операция) и лапаротомия (полостная операция). И хотя лапароскопия и лапаротомия признаны сравнительно безопасными методами лечения желчекаменной болезни, холецистита и холестероза, любые способы проведения операции не могут обезопасить пациента от осложнений и постхолецистэктомического синдрома, который появляется в послеоперационный период.
Несмотря на то что хирурги называют холецистэктомию одной из самых простых операций в медицинской практике, она связана с потерей одного из органов человека – желчного пузыря. И хотя подобная операция позволяет пациентам забыть о проблемах, связанных с желчным пузырем, после ее проведения в организме человека происходит нарушение оттока желчи, сбой в работе пищеварительной системы и печени. В результате подобных изменений у больного может наблюдаться так называемый постхолецистэктомический синдром, который, как правило, сопровождается болями в правом подреберье и животе.
В зависимости от места локализации боли после операции по удалению желчного пузыря можно разделить на такие виды:
- панкреатические – преимущественно локализуются в левом подреберье и спине;
- желчные – чаще всего возникают в верхней части живота (в области желудка) и распространяются в правую лопатку;
- желчно-панкреатические – имеют опоясывающий характер.
Другими симптомами постхолецистэктомического синдрома являются:
- диарея;
- метеоризм;
- горечь во рту;
- тошнота и рвота;
- слабость;
- желтуха;
- отрыжка;
- снижение работоспособности.
Отвечая на вопрос, почему после удаления желчного пузыря болит правый бок, желудок, кишечник или спина, специалисты в данной области отмечают, что чаще всего это происходит из-за нарушения работы сфинктера Одди – особого мышечного образования, которое контролирует поступление желчи и желудочного сока в двенадцатиперстную кишку. В результате снижения тонуса сфинктера Одди в кишечник и желчные протоки поступает не только желчь, но и болезнетворные микроорганизмы. Это приводит к воспалительным процессам.
По данным многих исследований, после удаления больного органа происходит увеличение объема общего желчного протока и воспаление желчевыводящих путей. Чаще всего подобная ситуация возникает вследствие травмы желчных путей во время операции или нарушения процесса дренирования в послеоперационный период.
Также тревожные симптомы могут возникать на фоне образования кисты холедоха или в результате длинной культи желчного протока.
Однако самой опасной причиной болей, которые появляются после холецистэктомии, является воспаление желчных проток (холангит), которое развивается в результате нарушения оттока желчи, ее застоя и распространения инфекции по желчевыводящим каналам.
Часто пациенты спрашивают, почему болит печень после удаления желчного пузыря. Обычно болезненные ощущения в области, где локализуется печень, связаны с нарушением ее основных функций. Если в печени происходит воспалительный процесс, наряду с неприятными и болезненными ощущениями в правом подреберье, у больного болит спина, поясница, а также ощущается дискомфорт в области позвоночника. Одной из самых распространенных причин подобных недомоганий может стать жировой гепатоз, который в послеоперационный период развивается у 42% больных после холецистэктомии.
Еще одной причиной болей в печени может стать холелитиаз. Даже в случае удаления больного органа в печеночных и желчных протоках могут оставаться камни. Мелкие камни могут беспрепятственно выйти из организма вместе с калом, однако камни больших размеров могут спровоцировать закупорку желчных проток, кишечную непроходимость, сепсис, билиарный панкреатит и абсцесс печени.
Обычно болевой приступ длится 10-20 минут, возникает после еды или ночью, сопровождается тошнотой и рвотой.
Если у человека после удаления желчного пузыря болит желудок, это может быть связано с развитием или обострением таких сопутствующих заболеваний, как язва, гастрит или воспаление поджелудочной железы.
Признаки постхолецистэктомического синдрома могут возникать и на фоне нарушения пассажа желчи. После удаления желчного пузыря – главного резервуара для желчи, она начинает бесконтрольно поступать в кишечник. В результате изменения состава желчи снижается способность организма к растворению бактерий, нарушается микрофлора кишечника и метаболизм желчных кислот.
Другими причинами болезненных ощущений, которые возникают после холецистэктомии в спине, животе или боку, могут быть:
- повреждение слизистой оболочки кишечника, тонкой и толстой кишки;
- увеличение количества печеночных ферментов в крови;
- повреждение соседних органов во время операции;
- нарушение предписанного режима.
Сильные боли могут возникать из-за хирургических осложнений. Прежде всего, речь идет об образовании послеоперационных спаек и рубцов на желчных ходах.
Также людям, пережившим холецистэктомию, может быть больно из-за воспаления рубца, который остается после лапаротомии. Из-за воспалительного процесса боль может отдавать в пупок и распространяться по всему животу. Однако при надлежащем уходе хирургический шов на месте удаленного органа быстро заживает, а боли проходят.
Прежде чем лечить болевой синдром после холецистэктомии, необходимо выяснить основную причину его появления.
Основными методами диагностики являются:
- химический анализ крови, который позволяет определить уровень печеночных ферментов и билирубина – особого желчного пигмента;
- ультразвуковое исследование, при помощи которого можно оценить состояние печени, желудка и кишечника;
- радионуклидное сканирование печеночных и желчных проток;
- эндоскопическая ретроградная холангиопанкреатография, которая позволяет выявить отклонения в печеночных и желчных протоках;
- манометрия сфинктера Одди, проведение которой необходимо для того, чтобы измерить давление в сфинктере;
- компьютерная томография.
В зависимости от причины возникновения болей после удаления больного органа пациенту назначается медикаментозная терапия. В большинстве случаев устранить болевые ощущения после холецистэктомии помогают консервативные методы лечения.
Для устранения сильных болей в животе и пояснице врач назначает обезболивающее и спазмолитики (Дротаверин, Бенциклан, Мебеверин). Быстро снять спазм поможет нитроглицерин. Однако использовать данный препарат необходимо очень осторожно, поскольку длительный прием нитроглицерина может негативно повлиять на сердечно-сосудистую систему.
Также пациентам могут быть рекомендованы специальные препараты, направленные на улучшение оттока желчи, восстановление функций печени, кишечника и органов пищеварительной системы. В первую очередь речь идет о желчегонных средствах (Панзинорм форте, Аллохол) и ферментных препаратах (Креон, Панцитрат).
В случае возникновения воспалительных процессов и роста патогенных бактерий целесообразным может быть использование антибиотиков (Доксициклина, Интетрикса, Фуразолидона, Метронидазола). Чтобы восстановить естественную микрофлору кишечника, наряду с антибиотиками, рекомендовано принимать пробиотики и пребиотики (Хилак-форте, Линекс и т. д.).
Если вышеперечисленные медицинские препараты оказались малоэффективны, пациентам назначается эндоскопическая папиллосфинктеротомия – небольшая операция, которая позволяет нормализировать отток желчи и поступление желудочного сока в двенадцатиперстную кишку, удалить оставшиеся камни в протоках и тем самым устранить болевой синдром. В отличие от обычной полостной операции, эндоскопическая папиллосфинктеротомия проводится с помощью папиллотома, который хирург вставляет в большой дуоденальный сосочек и делает бескровный разрез тканей.
Многие пациенты убеждены, что если болит спина после удаления больного органа, а также появляются печеночные колики и небольшие болезненные ощущения в животе, – это еще не повод для беспокойства. Однако в некоторых случаях больному может срочно потребоваться медицинская помощь.
Срочная госпитализация необходима, если:
- боли, которые локализуются в животе, боку или спине, долго не проходят;
- у человека стремительно растет температура тела;
- болевой приступ длится более 20 минут;
- боли сопровождаются рвотой.
В случае возникновения боли в спине, животе или боку, людям, которые перенесли холецистэктомию, важно помнить о том, что самолечение может быть опасным.
Чтобы избежать проблем с желчевыводящими путями и снизить риск возникновения болей, пациентам, у которых был удален желчный пузырь, помогут дополнительные меры профилактики, в частности, специальная диета и дробное питание. В послеоперационный период, который в зависимости от сложности операции может длиться от нескольких месяцев до года, врачи рекомендуют воздерживаться от употребления жирной, острой и жареной пищи, а также исключить из рациона специи, приправы, кофе, алкоголь и продукты, насыщенные эфирными маслами (чеснок, редьку и лук).
Основными продуктами питания в ближайшие несколько лет после холецистэктомии должны стать супы, отварное мясо и рыба, запеченные блюда, овощи и фрукты. Если поджелудочная железа функционирует нормально, диетическое питание можно расширить углеводами.
Только своевременная диагностика и тщательное обследование пациентов, которым удалили желчный пузырь, позволит быстро и точно определить истинные причины возникновения болей и назначить эффективное лечение для полного устранения болевого синдрома.
источник