Во время беременности будущая мама регулярно сдает анализы и проходит инструментальные обследования. Все диагностические данные имеют большое значение, поскольку позволяют вовремя обнаруживать патологические процессы.
АЛТ и АСТ – два фермента печени, которые могут указывать на повреждение этого органа. Если в анализах беременной обнаружено повышение этих веществ, следует искать причину подобного явления.
Что же это за вещества? АЛТ и АСТ являются ферментами из группы трансаминаз. Эти вещества производят перенос аминогруппы с молекулы аминокислоты на кетокислоту. Благодаря этой реакции обмен азотистых соединений становится связан с углеводным метаболизмом.
Существует несколько различных трансаминаз, однако наибольшее значение имеют два фермента:
- Аланинаминотрансфераза – АЛТ. Это вещество участвует в метаболизме аминокислоты аланина.
- Аспартатаминотрансфераза — АСТ. Фермент предназначен для реакции с аспарагиновой кислотой.
Без этих веществ невозможен ряд биохимических процессов, поэтому они имеют важную роль в организме. Однако в норме большая часть ферментов находится внутри клеток печени – гепатоцитов. В крови циркулирует лишь небольшой процент веществ.
При повреждении гепатоцита ферменты выходят из клетки в кровь и уровень трансфераз возрастает.
Прежде чем разбирать, почему АЛТ и АСТ при беременности могут быть повышены, стоит знать, как эти вещества определяют.
Для практикующего врача важным является определение количества ферментов в периферической (венозной крови). Именно для этого субстрата установлены определенные нормы АЛТ и АСТ, которые не должны превышаться при беременности.
Чтобы узнать уровень ферментов используют биохимический анализ крови, он выполняется несколько раз во время беременности. В ходе исследования производят забор венозной крови будущей мамы и отправляют в лабораторию.
В ходе биохимического исследования определяют и другие ферменты печени, уровень общего белка, состояние углеводного, липидного обменов. Это исследование крайне важно для определения состояния внутренних органов пациентки.
Сдавать биохимический анализ следует утром натощак, так как некоторые параметры могут изменяться после еды. Чтобы показатели ферментов печени были достоверными, за несколько дней до сдачи не следует употреблять лекарственные средства и алкоголь, хотя для беременной женщины это актуально на любом сроке вынашивания.
Концентрации АЛТ и АСТ могут меняться в течение жизни, даже если патологического процесса в печени не происходит. Это связано с повышенной нагрузкой на орган при воздействии некоторых факторов.
При беременности уровень ферментов также может изменяться, поскольку печень во время вынашивания производит дезинтоксикацию организма не только матери, но и плода.
Норма АСТ в первом триместре беременности – менее 31 ЕД/л. В последующих триместрах показатель равен 30 единицам.
Норма АЛТ в первом триместре – не больше 32 ЕД/л. Во втором и третьем триместре 0 менее 31.
Эти показатели являются усредненными и могут серьезно варьировать в разных лабораториях. Оборудование конкретного диагностического отделения может серьезно отличаться и норма анализов будет изменена. Поэтому важно обращать внимание на референсные значения на бланке анализов.
Если АСТ и АЛТ повышен при беременности, впадать в панику не следует. Во время вынашивания возможны транзиторные скачки ферментов за счет влияния плода на печень будущей мамы.
Для более точной диагностики рекомендуется повторить анализ спустя определенное время.
Все же если повышен АЛТ или АСТ по результатам нескольких анализов, рекомендуется выявлять причину этого состояния.
Повышение трансаминаз является одним из критериев особого синдрома – цитолиза. Этот термин означает гибель клеток печени, которая характерна для некоторых заболеваний органа.
Как вне, так и во время беременности причинами цитолиза могут быть:
- Воздействия лекарственных веществ – лекарственный гепатит.
- Вирусное поражение органа.
- Воспаление желчного пузыря – холецистит.
- Аутоиммунные гепатиты.
- Циррозы печени – не всегда приводят к повышению трансаминаз.
Для беременности особенными являются еще два патологических состояния – желтая атрофия печени в первом триместре беременности и преэкламписия (старое название – поздний токсикоз).
Определить конкретную причину не всегда просто. Врач должен учитывать данные анамнеза, клиническую картину болезни. Для дополнительной диагностики проводят ряд анализов и инструментальных исследований.
Печень является крайне восприимчивым органом для воздействия различных лекарственных веществ. Во время беременности нагрузка на него возрастает и влияние даже небольших доз лекарств может вызвать токсический эффект.
Большинство беременных получают минимальное количество лекарств во время вынашивания, поскольку врачи стараются избегать неблагоприятного влияния на плод. Однако иногда невозможно избежать назначения медикаментов.
Вызвать гибель гепатоцитов могут следующие препараты:
- Антибиотики самых различных групп. Даже допустимые при беременности макролиды способны серьезно поражать клетки печени и вызывать гепатит.
- Препараты для лечения туберкулеза – эти лекарства также иногда назначаются при беременности.
- Гормональные средства, включая препараты для лечения привычного выкидыша.
- Нестероидные противовоспалительные средства. При беременности можно применять только аспирин, но и он способен поражать клетки печени.
- Противосудорожные и противоэпилептические препараты.
- Лекарства для лечения грибковых инфекций.
- Диуретики (мочегонные) – в ряде случаев назначаются беременной.
- Антиаритмические средства.
- Лекарства от сахарного диабета – должны отменяться во время беременности с переходом на инсулин.
Схожий механизм влияния на печень имеет и алкоголь. Он также вызывает токсическое поражение печени и высвобождение АЛТ и АСТ. Однако прием алкогольных напитков противопоказан во время вынашивания.
Существует группа вирусов, которые обладают особым свойством поражать клетки печени. Эти микроорганизмы называются вирусами гепатита A, B, C, E, D и другие, более редкие виды.
Вирус гепатита А может вызывать только острый воспалительный процесс, это приводит к тяжелой симптоматике и не может не быть замечено беременной женщиной. Иногда такое тяжелое заболевание приводит к прерыванию беременности.
А вот вирусы гепатита B, C и E способны вызывать как острый, так и хронический процесс. Хронический вирусный гепатит может протекать практически бессимптомно и единственным признаком болезни в этом случае станет повышение трансаминаз.
Вирус гепатита Е при беременности наиболее опасен. Этот микроорганизм нарушает процесс развития малыша и очень часто приводит к выкидышу.
Чтобы поставить диагноз назначается серологическое исследование крови на выявление маркеров вирусов. Обнаружение антител или генетического материала возбудителей позволяет с точкой поставить диагноз и начать лечение.
Желчнокаменная болезнь беспокоит огромное количество людей различного возраста. Именно наличие камней в желчных путях чаще всего становится причиной холецистита. Это заболевание характеризуется воспалением стенки желчного пузыря.
Способствует обострению болезни у беременных:
- Снижение иммунных сил будущей мамы.
- Повышенная вязкость желчи.
- Возрастание внутрибрюшного давления.
- Изменение уровня гормонального фона.
В результате этих факторов камни забивают просвет пузыря и вызывают воспаление его стенки.
Острый холецистит является хирургическим заболеванием. Он имеет яркую клиническую картину. Пациентка доставляется в хирургический стационар, где гинеколог и хирург совместно определяют тактику лечения.
Хронический холецистит может протекать с невыраженными симптомами. Легкая тяжесть в правом боку, изменение стула, тошнота могут не беспокоить беременную женщину. А вот в биохимическом анализе крови часто обнаруживается повышение печеночных ферментов.
Во время беременности возрастает риск обострения любых заболеваний иммунитета. Защитная система матери серьезно перестраивается, чтобы привыкнуть к наличию дополнительного источника чужеродных белков – организма ребенка.
Этот фактор может стать причиной манифестации аутоиммунного гепатита. Заболевание является довольно редким. При этой патологии имеется определенный генетический дефект, который заставляет иммунные клетки женщины атаковать собственные гепатоциты. Клетки печени гибнут и высвобождаются трансферазы. Уровень АЛТ и АСТ в крови серьезно возрастает.
Особенностью болезни считается преимущественный возраст дебюта около 20–30 лет, а этот период является наиболее благоприятным для беременности и родов. Поэтому при повышении трансфераз у беременной и отсутствии данных за другие заболевания не стоит забывать и об аутоиммунном гепатите.
Подтвердить диагноз помогают специфические исследования на маркеры заболевания. Лечение болезни непростое и затрудняет течение беременности.
Ранний токсикоз беременных – довольно распространенное состояние. Обычно оно проявляется тошнотой и рвотой, которые многие считают обязательным спутником беременности.
Более редкими формами токсикоза являются слюнотечение, судороги, дерматозы, остеомаляция, бронхиальная астма и, наконец, желтая атрофия печени.
Желтая атрофия печени чаще является следствием тяжелой рвоты и обезвоживания. Крайне редко эта форма токсикоза проявляется сама по себе.
- Под влиянием гормональных изменений происходит изменение обмена веществ в гепатоцитах.
- Внутри клеток печени начинается жировое перерождение.
- Размер органа уменьшается.
- Повышается уровень ферментов за счет гибели клеток.
- Повышается билирубин и возникает желтуха.
- Печень не может выполнять дезинтоксикацию крови, возникают нервные расстройства и кома.
- Процесс происходит очень быстро — в течение 3 недель.
Это редкое осложнение требует прерывания беременности, однако изменения в печени могут носить необратимый характер.
Во второй половине беременности токсикоза быть не может. Однако довольно распространенным осложнением поздних сроков является преэклампсия или гестоз.
Заболевание характеризуется рядом изменений:
- Повышается артериальное давление.
- Почечные канальцы начинают пропускать белок, который выделяется с мочой.
- Возникают отеки.
- Нарушается функция нервной системы и других органов.
Печень при этой патологии также серьезно страдает. Возникает желтуха, нарушается дезинтоксикационная функция печени, страдает кровоток через орган.
Даже в отсутствии клинических проявлений натолкнуть врача на мысль о надвигающейся преэклампсии могут изменения в анализах. Повреждение печеночных клеток приводит к нарастанию трансаминаз.
Повреждение печени при этом состоянии происходит не всегда, однако если женщине была диагностирована преэклампсия, удивляться повышению АЛТ и АСТ не приходится.
Будущей маме важно знать не только причины изменения анализов крови, но и дальнейшую тактику.
Прежде всего, данные биохимического исследования следует обсудить с вашим врачом гинекологом. Специалист подскажет нормы показателей в конкретной лаборатории и при необходимости назначит повторный анализ.
Дальнейший диагностический поиск будет осуществлять специалист:
- С помощью лабораторных и инструментальных исследований врач выявит причину повышения ферментов.
- Будет назначено специфическое лечение болезни, которое в ряде случаев проводится в стационаре.
- Решается вопрос о возможности пролонгирования беременности и методе родоразрешения.
Не стоит переживать до получения максимально полной информации о своем здоровье. Многие причины повышения трансаминаз успешно лечатся и не вызывают осложнения для плода.
Если же врач рекомендует в связи с тяжестью болезни прервать беременность, значит для этого имеются серьезные показания и риски для здоровья женщины.
источник
Во время беременности будущая мама регулярно сдает анализы и проходит инструментальные обследования. Все диагностические данные имеют большое значение, поскольку позволяют вовремя обнаруживать патологические процессы.
АЛТ и АСТ – два фермента печени, которые могут указывать на повреждение этого органа. Если в анализах беременной обнаружено повышение этих веществ, следует искать причину подобного явления.
Что же это за вещества? АЛТ и АСТ являются ферментами из группы трансаминаз. Эти вещества производят перенос аминогруппы с молекулы аминокислоты на кетокислоту. Благодаря этой реакции обмен азотистых соединений становится связан с углеводным метаболизмом.
Существует несколько различных трансаминаз, однако наибольшее значение имеют два фермента:
- Аланинаминотрансфераза – АЛТ. Это вещество участвует в метаболизме аминокислоты аланина.
- Аспартатаминотрансфераза — АСТ. Фермент предназначен для реакции с аспарагиновой кислотой.
Без этих веществ невозможен ряд биохимических процессов, поэтому они имеют важную роль в организме. Однако в норме большая часть ферментов находится внутри клеток печени – гепатоцитов. В крови циркулирует лишь небольшой процент веществ.
При повреждении гепатоцита ферменты выходят из клетки в кровь и уровень трансфераз возрастает.
Прежде чем разбирать, почему АЛТ и АСТ при беременности могут быть повышены, стоит знать, как эти вещества определяют.
Для практикующего врача важным является определение количества ферментов в периферической (венозной крови). Именно для этого субстрата установлены определенные нормы АЛТ и АСТ, которые не должны превышаться при беременности.
Чтобы узнать уровень ферментов используют биохимический анализ крови, он выполняется несколько раз во время беременности. В ходе исследования производят забор венозной крови будущей мамы и отправляют в лабораторию.
В ходе биохимического исследования определяют и другие ферменты печени, уровень общего белка, состояние углеводного, липидного обменов. Это исследование крайне важно для определения состояния внутренних органов пациентки.
Сдавать биохимический анализ следует утром натощак, так как некоторые параметры могут изменяться после еды. Чтобы показатели ферментов печени были достоверными, за несколько дней до сдачи не следует употреблять лекарственные средства и алкоголь, хотя для беременной женщины это актуально на любом сроке вынашивания.
Концентрации АЛТ и АСТ могут меняться в течение жизни, даже если патологического процесса в печени не происходит. Это связано с повышенной нагрузкой на орган при воздействии некоторых факторов.
При беременности уровень ферментов также может изменяться, поскольку печень во время вынашивания производит дезинтоксикацию организма не только матери, но и плода.
Норма АСТ в первом триместре беременности – менее 31 ЕД/л. В последующих триместрах показатель равен 30 единицам.
Норма АЛТ в первом триместре – не больше 32 ЕД/л. Во втором и третьем триместре 0 менее 31.
Эти показатели являются усредненными и могут серьезно варьировать в разных лабораториях. Оборудование конкретного диагностического отделения может серьезно отличаться и норма анализов будет изменена. Поэтому важно обращать внимание на референсные значения на бланке анализов.
Если АСТ и АЛТ повышен при беременности, впадать в панику не следует. Во время вынашивания возможны транзиторные скачки ферментов за счет влияния плода на печень будущей мамы.
Для более точной диагностики рекомендуется повторить анализ спустя определенное время.
Все же если повышен АЛТ или АСТ по результатам нескольких анализов, рекомендуется выявлять причину этого состояния.
Повышение трансаминаз является одним из критериев особого синдрома – цитолиза. Этот термин означает гибель клеток печени, которая характерна для некоторых заболеваний органа.
Как вне, так и во время беременности причинами цитолиза могут быть:
- Воздействия лекарственных веществ – лекарственный гепатит.
- Вирусное поражение органа.
- Воспаление желчного пузыря – холецистит.
- Аутоиммунные гепатиты.
- Циррозы печени – не всегда приводят к повышению трансаминаз.
Для беременности особенными являются еще два патологических состояния – желтая атрофия печени в первом триместре беременности и преэкламписия (старое название – поздний токсикоз).
Определить конкретную причину не всегда просто. Врач должен учитывать данные анамнеза, клиническую картину болезни. Для дополнительной диагностики проводят ряд анализов и инструментальных исследований.
Печень является крайне восприимчивым органом для воздействия различных лекарственных веществ. Во время беременности нагрузка на него возрастает и влияние даже небольших доз лекарств может вызвать токсический эффект.
Большинство беременных получают минимальное количество лекарств во время вынашивания, поскольку врачи стараются избегать неблагоприятного влияния на плод. Однако иногда невозможно избежать назначения медикаментов.
Вызвать гибель гепатоцитов могут следующие препараты:
- Антибиотики самых различных групп. Даже допустимые при беременности макролиды способны серьезно поражать клетки печени и вызывать гепатит.
- Препараты для лечения туберкулеза – эти лекарства также иногда назначаются при беременности.
- Гормональные средства, включая препараты для лечения привычного выкидыша.
- Нестероидные противовоспалительные средства. При беременности можно применять только аспирин, но и он способен поражать клетки печени.
- Противосудорожные и противоэпилептические препараты.
- Лекарства для лечения грибковых инфекций.
- Диуретики (мочегонные) – в ряде случаев назначаются беременной.
- Антиаритмические средства.
- Лекарства от сахарного диабета – должны отменяться во время беременности с переходом на инсулин.
Схожий механизм влияния на печень имеет и алкоголь. Он также вызывает токсическое поражение печени и высвобождение АЛТ и АСТ. Однако прием алкогольных напитков противопоказан во время вынашивания.
Существует группа вирусов, которые обладают особым свойством поражать клетки печени. Эти микроорганизмы называются вирусами гепатита A, B, C, E, D и другие, более редкие виды.
Вирус гепатита А может вызывать только острый воспалительный процесс, это приводит к тяжелой симптоматике и не может не быть замечено беременной женщиной. Иногда такое тяжелое заболевание приводит к прерыванию беременности.
А вот вирусы гепатита B, C и E способны вызывать как острый, так и хронический процесс. Хронический вирусный гепатит может протекать практически бессимптомно и единственным признаком болезни в этом случае станет повышение трансаминаз.
Вирус гепатита Е при беременности наиболее опасен. Этот микроорганизм нарушает процесс развития малыша и очень часто приводит к выкидышу.
Чтобы поставить диагноз назначается серологическое исследование крови на выявление маркеров вирусов. Обнаружение антител или генетического материала возбудителей позволяет с точкой поставить диагноз и начать лечение.
Желчнокаменная болезнь беспокоит огромное количество людей различного возраста. Именно наличие камней в желчных путях чаще всего становится причиной холецистита. Это заболевание характеризуется воспалением стенки желчного пузыря.
Способствует обострению болезни у беременных:
- Снижение иммунных сил будущей мамы.
- Повышенная вязкость желчи.
- Возрастание внутрибрюшного давления.
- Изменение уровня гормонального фона.
В результате этих факторов камни забивают просвет пузыря и вызывают воспаление его стенки.
Острый холецистит является хирургическим заболеванием. Он имеет яркую клиническую картину. Пациентка доставляется в хирургический стационар, где гинеколог и хирург совместно определяют тактику лечения.
Хронический холецистит может протекать с невыраженными симптомами. Легкая тяжесть в правом боку, изменение стула, тошнота могут не беспокоить беременную женщину. А вот в биохимическом анализе крови часто обнаруживается повышение печеночных ферментов.
Во время беременности возрастает риск обострения любых заболеваний иммунитета. Защитная система матери серьезно перестраивается, чтобы привыкнуть к наличию дополнительного источника чужеродных белков – организма ребенка.
Этот фактор может стать причиной манифестации аутоиммунного гепатита. Заболевание является довольно редким. При этой патологии имеется определенный генетический дефект, который заставляет иммунные клетки женщины атаковать собственные гепатоциты. Клетки печени гибнут и высвобождаются трансферазы. Уровень АЛТ и АСТ в крови серьезно возрастает.
Особенностью болезни считается преимущественный возраст дебюта около 20–30 лет, а этот период является наиболее благоприятным для беременности и родов. Поэтому при повышении трансфераз у беременной и отсутствии данных за другие заболевания не стоит забывать и об аутоиммунном гепатите.
Подтвердить диагноз помогают специфические исследования на маркеры заболевания. Лечение болезни непростое и затрудняет течение беременности.
Ранний токсикоз беременных – довольно распространенное состояние. Обычно оно проявляется тошнотой и рвотой, которые многие считают обязательным спутником беременности.
Более редкими формами токсикоза являются слюнотечение, судороги, дерматозы, остеомаляция, бронхиальная астма и, наконец, желтая атрофия печени.
Желтая атрофия печени чаще является следствием тяжелой рвоты и обезвоживания. Крайне редко эта форма токсикоза проявляется сама по себе.
- Под влиянием гормональных изменений происходит изменение обмена веществ в гепатоцитах.
- Внутри клеток печени начинается жировое перерождение.
- Размер органа уменьшается.
- Повышается уровень ферментов за счет гибели клеток.
- Повышается билирубин и возникает желтуха.
- Печень не может выполнять дезинтоксикацию крови, возникают нервные расстройства и кома.
- Процесс происходит очень быстро — в течение 3 недель.
Это редкое осложнение требует прерывания беременности, однако изменения в печени могут носить необратимый характер.
Во второй половине беременности токсикоза быть не может. Однако довольно распространенным осложнением поздних сроков является преэклампсия или гестоз.
Заболевание характеризуется рядом изменений:
- Повышается артериальное давление.
- Почечные канальцы начинают пропускать белок, который выделяется с мочой.
- Возникают отеки.
- Нарушается функция нервной системы и других органов.
Печень при этой патологии также серьезно страдает. Возникает желтуха, нарушается дезинтоксикационная функция печени, страдает кровоток через орган.
Даже в отсутствии клинических проявлений натолкнуть врача на мысль о надвигающейся преэклампсии могут изменения в анализах. Повреждение печеночных клеток приводит к нарастанию трансаминаз.
Повреждение печени при этом состоянии происходит не всегда, однако если женщине была диагностирована преэклампсия, удивляться повышению АЛТ и АСТ не приходится.
Будущей маме важно знать не только причины изменения анализов крови, но и дальнейшую тактику.
Прежде всего, данные биохимического исследования следует обсудить с вашим врачом гинекологом. Специалист подскажет нормы показателей в конкретной лаборатории и при необходимости назначит повторный анализ.
Дальнейший диагностический поиск будет осуществлять специалист:
- С помощью лабораторных и инструментальных исследований врач выявит причину повышения ферментов.
- Будет назначено специфическое лечение болезни, которое в ряде случаев проводится в стационаре.
- Решается вопрос о возможности пролонгирования беременности и методе родоразрешения.
Не стоит переживать до получения максимально полной информации о своем здоровье. Многие причины повышения трансаминаз успешно лечатся и не вызывают осложнения для плода.
Если же врач рекомендует в связи с тяжестью болезни прервать беременность, значит для этого имеются серьезные показания и риски для здоровья женщины.
источник
Время вынашивания ребенка – одновременно прекрасный и тяжелый период для женщины. Из-за увеличенной нагрузки системы и внутренние органы не справляются со своими задачами, что проявляется компенсаторными реакциями – организм работает на пределе.
Печень при беременности подвергается колоссальной нагрузке, поскольку выполняет двойную работу. Иногда орган не справляется с функционалом, что приводит к развитию симптоматики – болевой синдром в правом боку, неприятный привкус во рту, ухудшение аппетита, тошнота, приступы рвоты.
В человеческом организме печень выполняет более 500 функций, каждый день фильтрует более 2000 литров крови. Поэтому железе требуется поддержка. Итак, разберемся, по какой причине появляется болевой синдром, какие заболевания проявляются у беременных женщин?

У 5-10% развивается HELLP-синдром, который сопровождается комплексом негативной симптоматики. Спровоцировать боль могут нарушения желчевыводящих путей, острый разрыв железы, гепатозы.
В период беременности, особенно в третьем триместре либо во время вынашивания двойни, причиной боли выступает давление плода на печень. Вследствие сильного сдавливания печеночных участков нарушается отход желчи. Из-за этого выявляется расширение внутрипеченочных протоков, проявляются диспепсические симптомы.
Когда причиной боли является давление плода на печень, лечение не назначается. Для облегчения самочувствия рекомендуют больше времени проводить лежа на левом боку. После рождения ребенка симптом проходит самостоятельно.
Увеличение печени при беременности без преобразования структурных тканей и возрастания печеночных ферментов – это не признак патологического процесса. Причиной может быть высокая нагрузка на пищеварительную либо кровеносную систему. Такая проблема появляется в третьем триместре, на ранних сроках не возникает.
Механизм развития обусловлен отечностью паренхимы органа. Из-за нее нарушаются обменные процессы в организме, выявляется гипоксия железы. В таком случае печень нужно поддержать – осуществляется коррекционное лечение до родовой деятельности.
Если же увеличена печень, при этом выявлено преобразование структурного строения, повышены печеночные ферменты, пациентка жалуется на диспепсический синдром, то подозревают вирусное поражение, тяжелую форму гестоза, стеатоз.
Медицинская практика знает немало заболеваний печени при беременности. Они несут определенную опасность для женщины и ребенка, поэтому требуется своевременное и соответствующее лечение.

Если размер гемангиомы 60-70 мм, ее диагностировали при УЗИ, то лечение беременной женщине не назначается. В большинстве случаев симптомы отсутствуют. При большем размере проявляется тошнота, рвота, боль при беременности в правом боку, которая наблюдается постоянно.
В течение длительного времени гемангиома может «спать». Но вследствие изменения гормонального фона она способна стремительно расти. Опасность в том, что в период родовой деятельности может случиться разрыв. Поэтому в конце третьего триместра осуществляется контрольное ультразвуковое исследование железы.
На основании результатов инструментального обследования принимают решение о способе родоразрешения – естественные роды либо кесарево сечение. Само новообразование удаляют после родов. Проводится классическая операция, либо используют лазерное воздействие, криодеструкцию.
Иногда печень не справляется при беременности по причине высокой ферментной нагрузки в совокупности с давлением плода. Подтверждением этого факта выступает рост концентрации печеночных ферментов – АСТ, АЛТ, ЛДГ и др. веществ.
Увеличение концентрации базируется на токсическом влиянии на паренхиму железы, что приводит к разрушительному процессу в самом органе. В зависимости от сроков беременности допускаются некоторые отклонения от нормы. Поэтому всегда проводится динамический мониторинг возрастающих значений.
Ожирение печени – редкое, но опасное явление во время вынашивания ребенка. Патология сопровождается скоплением липидов на самом органе. Основной причиной выступает наследственный фактор.
Клиника начинает проявляться в третьем триместре, представлена такими симптомами у беременной женщины:
- Тошнота, рвота, которая не приносит облегчения.
- Боль в эпигастральной области, в боку.
- Общее ухудшение самочувствия.
- Пожелтение кожи, слизистых и склер глаз.
- Головные боли.
Если своевременно не начать терапию, то развивается кома, печеночная недостаточность при беременности. Высока вероятность смерти мамы и гибели плода.

Клинические проявления похожи на жировую инфильтрацию. К основным признакам относят разбитость, усталость, тошноту, рвоту, ухудшение аппетита, зуд кожного покрова, желтуху, изменение цвета фекалий.
При таком диагнозе поддерживать печень нужно обязательно. В 80% случаев требуется преждевременное родоразрешение, чтобы предупредить негативные последствия. После родов гепатоз способен спровоцировать сильное кровотечение, поскольку в железе нарушается синтез свертывающих факторов крови.
Болезни печени при беременности включают в себя внутрипеченочный холестаз – патологию, которая характеризуется нарушением выработки и оттока желчи. По этой причине в крови скапливаются желчные кислоты.
Симптоматика проявляется во 2-3 триместре:
- Начинают чесаться ладони рук и подошвы нижних конечностей, иногда сильно зудит все тело. В некоторых случаях зуд выраженный и постоянный, что приводит к нарушению сна, эмоциональной нестабильности.
- Пожелтение кожи, белков глаз, потому что в крови увеличивается количество билирубина.
Внутрипеченочный холестаз в 60% случаев приводит к преждевременным родам. А недоношенные малыши подвержены повышенному риску проблем со здоровьем (вплоть до серьезных необратимых нарушений).
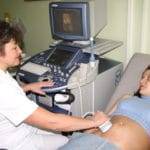
Проводится биохимия – определяют общее количества белка и его фракции, концентрацию билирубина, печеночных ферментов, мочевины, электролитов. Обязательно проводится УЗИ, позволяющее оценить размеры, структурность, выявить наличие возможных новообразований.
УЗИ при беременности проводится только по показаниям, например, когда женщина жалуется на симптомы, проявляющиеся на фоне заболеваний печени.
В норме расшифровка УЗИ выглядит так:
- Размеры правой доли 12-13 см, левой – 7-8 сантиметров.
- Структура паренхимы однородная.
- Обычная эхогенность.
- Сосудистый рисунок в пределах нормы.
- Отсутствует расширение воротной вены, ее диаметр 10-13 см.
- Новообразований не выявлено.
- Внутрипеченочные протоки не расширены.
- Холедох не имеет расширения.
Любые отклонения на УЗИ следует рассматривать в совокупности с лабораторными анализами женщины.

При внутрипеченочном холестазе необходимо применение гепатопротекторов. По отзывам, самый хороший эффект дает Урсофальк. Лекарственное средство восстанавливает работу печени, быстро снимает зуд, предупреждает осложнения. Дополнительно назначают витамины.
Диффузные изменения, гемангиома не требуют медицинской коррекции, если отсутствуют негативные симптомы. Основное лечение проводится после рождения ребенка.
Вне зависимости от диагноза, женщине рекомендуется правильное питание, отказ от вредной пищи. В меню добавляют много полезных овощей и фруктов, натуральных соков, злаков, сокращают количество продуктов животного происхождения.
Эффективны народные средства, например, отвар на основе расторопши и травяные сборы для печени. Он обеспечивает очищение и восстановление органа. Но применение допускается только после консультации с медицинским специалистом.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как на этапе планирования беременности, так и во время вынашивания ребенка, женщина регулярно сдает комплекс лабораторных анализов для оценки общего состояния организма и своевременного выявления любых патологических изменений.
Печеночные пробы при беременности состоят из множества различных показателей, но особое внимание уделяется АЛТ и АСТ. Изменение значений данных ферментов указывает не только на повреждения печени, но на дезинтоксикацию организма матери и плода.
- АСТ в первом триместре – до 31 ЕД/л. Во втором и третьем триместре – 30 ЕД/л.
- АЛТ в первом триместре – до 32 ЕД/л. Во втором и третьем триместре – до 30 ЕД/л.
Данные показатели являются усредненными и могут варьироваться в зависимости от оборудования диагностического отделения, то есть лаборатории. Если ферменты при беременности превышают значения нормы, то как правило, это не является поводом для беспокойства. Во время вышивания допускаются транзиторные скачки из-за гормональной перестройки организма и влияния плода на печень женщины.
Если же повышенные печеные пробы сопровождаются болезненной симптоматикой, то проводится комплексная скрининговая диагностика печени. Повышение уровня трансаминаз указывает на цитолиз, то есть гибель клеток органа. Данное состояние характерно для таких заболеваний:
- Вирусное поражение.
- Воспаление желчного пузыря.
- Аутоиммунный гепатит.
- Цирроз печени.
- Лекарственный гепатит.
- Жировая дистрофия печени.
- Желтая атрофия печени в первом триместре.
- Преэкламписия (поздний токсикоз).
Вышеперечисленные состояния требуют дополнительной диагностики и медицинской коррекции. Для лечения используют максимально щадящие методы, чтобы не навредить организму матери и будущему ребенку.

источник
Холестатический гепатоз беременных (ХГБ) — дистрофическое поражение печени, обусловленное повышенной чувствительностью гепатоцитов к половым гормонам и генетически детерминированными энзимопатиями, функциональное проявление которого — обменные нарушения холестерина и жёлчных кислот в гепатоцитах, а вследствие этого — нарушение процессов желчеобразования и оттока жёлчи по внутридольковым жёлчным протокам.
Идиопатическая внутрипечёночая желтуха беременных, возвратная холестатическая внутрипечёночная желтуха, внутрипечёночный холестаз беременных.
КОД ПО МКБ-10
О26.6 Поражения печени во время беременности, родов и послеродовом периоде.
Частота ХГБ колеблется среди населения различных стран и некоторых этнических групп. ХГБ широко распространён в Чили, Скандинавии, Боливии, Китае, в северных регионах России. Причиной может быть неоднозначная диагностика. Например, в Швеции на 10 000 беременных приходится от 1,2 до 40 случаев болезни, в России — от 10 до 200 (0,1–2%). В Финляндии распространённость данной патологии составляет 0,5–1%, в Австралии — 0,2%. В различных субпопуляциях частота ХГБ приближается в среднем к 1,5%.
Заболевание может носить семейный характер, манифестируя во время беременности зудом и (или) желтухой.
Синдром холестаза может развиваться у женщин из этих семей при приёме комбинированных оральных контрацептивов. В литературе описаны истории семей, в которых заболевание обнаруживали у бабушек, матерей, родных сестёр.
По степени тяжести:
· лёгкая;
· среднетяжёлая;
· тяжёлая.
Этиология ХГБ до конца не совсем ясна. Предполагают, что существенную роль в его развитии играют генетические факторы. У женщин с ХГБ существует генетически обусловленная повышенная чувствительность к эстрогенам.
Повышение содержания эстрогенов в организме этих женщин приводит к развитию холестаза. Беременность в этом случае играет роль триггерного фактора. Холестаз, кроме беременности, наблюдают при приёме эстрогенсодержащих оральных контрацептивов, во время менструации, что, учитывая его тенденцию к рецидивированию при повторных беременностях, также свидетельствует о влиянии половых гормонов на развитие ХГБ. Предполагают также, что прогестерон может быть одним из факторов, вызывающих ХГБ у конституционально предрасположенных к нему женщин. Этиологические факторы ХГБ можно объединить в три группы:
· генетически обусловленная повышенная чувствительность гепатоцитов и билиарных канальцев к половым гормонам;
· врождённые дефекты синтеза ферментов, ответственных за транспорт компонентов жёлчи из гепатоцитов в жёлчные протоки;
· врождённый дефект синтеза жёлчных кислот вследствие дефицита ферментов, приводящий к образованию
атипичных жёлчных кислот, не секретируемых транспортными системами канальцевых мембран.
В основе формирования холестаза лежат три основных патогенетических фактора:
· чрезмерное поступление элементов жёлчи в кровь;
· снижение количества секретируемой жёлчи в кишечнике;
· токсическое воздействие компонентов жёлчи на гепатоциты и билиарные канальцы.
Быстрое повышение продукции половых гормонов при беременности значительно усиливает экскреторную нагрузку на печень, что в сочетании с врождённой конституциональной неполноценностью ферментных систем печени приводит к манифестации ХГБ. В патогенез ХГБ вовлечены эстрогены и прогестерон. Известно, что избыточная продукция эстрогенов может замедлять ток жёлчи при нормальной беременности. Доказано, что этинилэстрадиол снижает текучесть синусоидальных плазматических мембран гепатоцитов. Массивная доза эстрогенов, продуцируемая
плодовоплацентарным комплексом, подвергается метаболическим превращениям и конъюгации в печени матери. При этом доказано, что гиперпродукции эстрогенов при ХГБ нет, а их низкая концентрация в моче у беременных с этой патологией подтверждает неспособность гепатоцитов адекватно осуществлять ферментативную инактивацию и конъюгацию стероидных гормонов с глюкуроновой и серной кислотами.
С учётом того, на каком уровне произошла «поломка» образования жёлчи, различают:
· интралобулярный холестаз, включающий в себя гепатоцеллюлярный и каналикулярный холестаз;
· экстралобулярный (дуктулярный) холестаз.
Интралобулярный холестаз, одной из разновидностей которого считают ХГБ, может вызываться снижением текучести базолатеральных и/или каналикулярных мембран гепатоцитов, ингибированием Na+,K+-АТФазы и других мембранных переносчиков, транслокацией их с билиарного на синусоидальный полюс гепатоцита, а также повреждением цитоскелета гепатоцита, нарушением целостности канальцев и их функции.
При ХГБ патогенетический фактор, приводящий к избыточной концентрации компонентов жёлчи в гепатоците, — уплотнение его билиарного полюса, снижение текучести (отсутствие пор) каналикулярной мембраны гепатоцитов при сохранённом внутриклеточном транспорте. Точка приложения при развитии ХГБ — каналикулярный отдел внутрипечёночных жёлчных протоков.
Считают, что избыточное накопление в организме прогестерона и других плацентарных гормонов тормозит выделение гонадотропных гормонов передней доли гипофиза. Гипофиз оказывает существенное влияние на активность ферментов печени, участвующих в обмене стероидных гормонов. При снижении функции гипофиза значительно ослабляется выделение печенью холестерина, синтез которого повышается во время беременности, а также билирубина. Всё это приводит к нарушению процессов желчеобразования и желчевыделения.
Таким образом, значительное возрастание экскреторной нагрузки на печень вследствие увеличения продукции эстрогенов и прогестерона при беременности лишь выявляет скрытые нарушения функции этого органа. ХГБ — проявление конституциональной неполноценности ферментов, манифестирующей во время беременности в результате сочетанного воздействия экзогенных и эндогенных факторов.
Необходимо отметить, что в основе развития внутрипечёночного холестаза могут лежать дефекты синтеза самих жёлчных кислот в печени из холестерина вследствие дефицита ферментов синтеза. Отсутствие первичных жёлчных кислот в жёлчи сопровождается образованием атипичных жёлчных кислот, оказываю-щих гепатотоксическое действие, которые не секретируются транспортными системами канальцевых мембран и элиминируются через базальную мембрану. Диагностическая особенность — отсутствие повышения ГГТ и обнаружение в моче атипичных жёлчных кислот (метод атомной спектрофотометрии).
ХГБ повышает риск преждевременных родов.
У беременных с ХГБ обнаружены изменения синтеза стероидов плода. В част-ности, снижена способность печени плода к 16-a-гидроксилированию ДГЭАС с образованием неактивного метаболита — эстриола. В результате количество ДГЭАС увеличивается, переходит в плаценту и там метаболизируется по альтернативному патологическому пути с образованием активного гормона эстрадиола. При ХГБ нарушается активность 16-a- гидроксилазы, повышается уровень эстрадиола, и в результате происходят преждевременные роды.
При ХГБ отмечают увеличение случаев послеродового кровотечения. Причина в том, что синтез печенью факторов коагуляции II, VII, IX, X возможен только при достаточном содержании в тканях витамина К. Адекватная абсорбция витамина К из кишечника зависит от секреции достаточного количества жёлчных кислот. Дефицит витамина К может развиваться при тяжёлом или длительном холестазе, может усугубляться назначением колестирамина, который, независимо от холестаза, вызывает недостаточность витамина К.
ХГБ может прогрессировать и проявляться существенным отклонением показателей функционирования печени от нормальных величин. Это может свидетельствовать о риске смертельного исхода для плода, необходимости неотложного родоразрешения. Какие величины показателей печени следует считать критическими, обусловливающими необходимость активного вмешательства при ХГБ, остаётся дилеммой для акушеров.
ХГБ обычно дебютирует в третьем триместре (в 28–35 недель), в среднем — на 30–32 неделе беременности.
Ведущий и часто единственный симптом при ХГБ — кожный зуд. Интенсивность его может быть разной: от лёгкой до выраженной.
Генерализованный кожный зуд описывают как «мучительный», «нестерпимый». Зуд такой интенсивности приводит к экскориациям кожных покровов. Имея тенденцию к усилению в ночное время, приводит к бессоннице, повышенной утомляемости, эмоциональным расстройствам. Типичная локализация кожного зуда при ХГБ — передняя брюшная стенка, предплечья, кисти рук, голени.
Желтуху относят к непостоянным симптомам. По данным разных авторов, её регистрируют в 10–20% случаев. Для ХГБ не характерны гепатоспленомегалия, диспепсия и болевой синдром (табл. 42-1).
Таблица 42-1. Клинические симптомы холестатического гепатоза беременных
| Клинические симптомы | Частота, % |
| Кожный зуд | 100 |
| в том числе генерализованный | 56,6 |
| Желтушная окраска кожи и слизистых оболочек | 7,7 |
| Нарушение сна | 69,8 |
| Эмоциональные расстройства | 69,0 |
| Экскориации кожных покровов | 63,9 |
Зуд и желтуха обычно исчезают после родов в течение 7–14 дней, но часто возобновляются при последующих беременностях. В редких случаях ХГБ принимает затяжное течение.
Для правильной и своевременной диагностики ХГБ существенным становится определение степени тяжести данной патологии, так как от этого зависит выбор оптимального режима ведения и лечения, а также исход для матери и плода. Степень тяжести ХГБ определяют с учётом наиболее характерных для данной патологии клинических, лабораторных, инструментальных данных обследования. Для оценки степени тяжести ХГБ разработана балльная шкала (табл. 42-2).
Таблица 42-2. Шкала оценки степени тяжести холестатического гепатоза беременных
| Критерии диагностики ХГБ | Баллы |
| Кожный зуд: | |
| незначительный локальный (передняя брюшная стенка, предплечья, голени) | 1 |
| интенсивный локальный без нарушения сна | 2 |
| генерализованный с нарушением сна, эмоциональными расстройствами | 3 |
| Состояние кожных покровов: | |
| норма | 0 |
| единичные экскориации | 1 |
| множественные экскориации | 2 |
| Желтуха: | |
| отсутствует | 0 |
| субиктеричность | 1 |
| выраженная иктеричность | 2 |
| Повышение активности общей ЩФ, ед/л | |
| 400–500 | 1 |
| 500–600 | 2 |
| >600 | 3 |
| Повышение содержания общего билирубина, мкмоль/л | |
| 20–30 | 1 |
| 30–40 | 2 |
| >40 | 3 |
| Повышение активности аминотрансфераз (АЛТ, АСТ), ед/л | |
| 40–60 | 1 |
| 60–80 | 2 |
| >80 | 3 |
| Повышение содержания холестерина, ммоль/л | |
| 6–7 | 1 |
| 7–8 | 2 |
| >8 | 3 |
| Начало заболевания | |
| 30–33 недели | 3 |
| 34–36 недель | 2 |
| >36 недель | 1 |
| Длительность заболевания | |
| 2–3 нед | 1 |
| 3–4 нед | 2 |
| >4 нед | 3 |
| ЗРП | |
| нет | 0 |
| есть | 1 |
Учёт результатов:
· 15 баллов — тяжёлая степень.
Прогноз для матери благоприятный, все симптомы исчезают через 8–15 дней после родов. ХГБ, даже при многократном рецидивировании во время последующих беременностей, не оставляет какихлибо изменений в печени матери.
Несмотря на благоприятный материнский прогноз при ХГБ, для плода он более серьёзный и характеризуется высокой ПС. Частота перинатальных потерь при ХГБ в среднем составляет 4,7%. Риск смерти плода при рецидивирующем холестазе в 4 раза выше, чем при физиологической беременности. Отмечено также возрастание частоты гипоксии, недоношенности, задержки развития плода до 35% числа всех родов.
Вес новорождённых, как живых, так и мертворождённых, соответствует степени их зрелости. Нарушение плацентарной перфузии или трансфузии не характерно для этого заболевания.
У беременных с ХГБ в 2,5 раза чаще, чем в группе здоровых беременных, отмечено невынашивание беременности. У каждой третьей беременной с ХГБ в анамнезе были преждевременные роды или самопроизвольное прерывание беременности в III триместре.
У беременных с ХГБ проанализирован лекарственный анамнез с учётом использования гепатотоксических препаратов до или во время беременности. Беременные с ХГБ в 93,8% случаев до или во время беременности применяли антибактериальные препараты. Каждая вторая беременная с ХГБ в анамнезе принимала комбинированные оральные контрацептивы.
У беременных с ХГБ, по сравнению со здоровыми беременными, в 2 раза чаще отмечают аллергические реакции в анамнезе, в основном, на антибактериальные препараты (макролиды, антибиотики эритромицинового ряда).
Среди экстрагенитальной патологии у беременных с ХГБ наиболее часто обнаруживают заболевания ЖКТ и эндокринной системы.
При осмотре кожных покровов нередко обнаруживают расчёсы и ссадины, вызванные зудом. Желтушное окрашивание склер, видимых слизистых, кожи отмечают при повышении содержания билирубина более 30 ммоль/л. Для ХГБ не характерно увеличение размеров печени, болезненность или изменение консистенции данного органа.
Биохимические исследования при ХГБ позволяют обнаружить изменения, характерные для синдрома холестаза.
Наиболее чувствительный маркёр для установления диагноза ХГБ — концентрация сывороточных жёлчных кислот, повышение которой регистрируют до появления отчётливых клинических и биохимических признаков внутрипечёночного холестаза. Профиль жёлчных кислот при ХГБ определяют путём жидкостной хроматографии высокого разрешения. Установлено, что при ХГБ происходит существенное изменение пропорции первичных жёлчных кислот: наряду с повышением содержания холевой кислоты (64±3,0%) отмечают снижение концентрации хенодезоксихолевой кислоты (20±1,4%).
К специфическим и постоянным биохимическим маркёрам внутрипечёночного холестаза относят повышение активности экскреторных ферментов: ЩФ, ГГТ, 5’-нуклеотидазы. Отмечают умеренное повышение a- и b-глобулинов, билирубина, b-липопротеидов, триглицеридов при умеренном снижении концентрации альбумина. Активность ЩФ и содержание холестерина в сыворотке крови отчётливо повышены. Активность ЩФ повышена преимущественно из-за термолабильного (печёночного) изофермента. Отмечают также повышение активности 5’-нуклеотидазы и лейцинаминопептидазы. ГГТ реагирует незначительно или может оставаться в пределах нормы, в отличие от других форм внутрипечёночного холестаза.
Отмечают повышение активности аминотрансфераз (АЛТ, АСТ) от умеренного до значительного. При значительном повышении аминотрансфераз (в 10–20 раз) необходимо дифференцировать с острым вирусным гепатитом.
Осадочные пробы и протеинограмма соответствуют таковым при нормальной беременности. При длительном холестазе содержание витамина К коррелирует со снижением концентрации протромбина.
При ХГБ применяют УЗИ печени и желчевыводящих путей. Размеры печени при данной патологии не увеличены, эхогенность печёночной ткани однородная. Отмечают увеличение объёма жёлчного пузыря. Спленомегалия не характерна для данной патологии.
Дифференцируют ХГБ с другими заболеваниями печени (табл. 42-3).
Таблица 42-3. Дифференциальная диагностика холестатического гепатоза беременных
| ХГБ | Острый жировой гепатоз беременных | HELLP-синдром* | Вирусный гепатит | |
| Патогенез | Застой жёлчи | Истощение дезинтоксикационной способности гепатоцитов Иммунодефицит Нарушение липотрофической функции печени | Гемолиз Повышение активности печёночных ферментов Малое количество тромбоцитов | Вирусное поражение ретикулогистио-цитарной системы и паренхимы печени |
| Клинические проявления | Кожный зуд Экскориации кожных покровов Слабая желтуха | Слабость Тошнота Изжога Рвота Желтуха Боли в животе | Слабость Петехиальная сыпь Желтуха Микроангиопатия | Слабость Тошнота Рвота Желтуха Катаральные явления Артралгии |
| Лабораторные данные: | ||||
| Билирубин | Повышается незначительно | Повышается | Повышается | Высокий |
| АЛТ, АСТ | Повышены | Высокие | Повышаются | Высокие |
| Белок крови | Нормальный | Низкий | Низкий | Низкий |
| Диспротеинемия | Нет | Диспротеинемия | Диспротеинемия | Диспротеинемия |
| Холестерин | Повышен | Понижен | Нормальный | Повышен |
| ЩФ | Повышена | Повышена | Нормальная | Повышена |
| ДВС | Нет | ДВС | ДВС | ДВС |
| Течение беременности и родов | Благоприятное Преждевременные роды ЗРП Хроническая ПН | Неблагоприятное Срочное прерывание беременности Антенатальная гибель плода | Неблагоприятное Срочное прерывание беременности | Неблагоприятное Антенатальная гибель плода |
*Н — гемолиз (haemolyse), EL — повышенное содержание печёночных ферментов (elevated liver enzymes), LP —низкое количество тромбоцитов (low platelet count).
ХГБ, лёгкой степени тяжести.
· Купирование симптомов ХГБ.
· Купирование симптомов угрозы прерывания беременности.
· Улучшение маточноплацентарного кровотока.
Применяют эфферентную терапию: плазмаферез, гемосорбцию.
Цель: элиминация пруритогенов (соединений, вызывающих зуд), билирубина.
Показания:
· генерализованный кожный зуд;
· нарастание концентрации первичных жёлчных кислот, билирубина, активности общей ЩФ.
Противопоказания:
· гипопротеинемия (общий белок — где показатель Ht выражен в %, а ОЦК и плазмы — в мл.
2. Объём циркулирующей плазмы = ОЦК´(100%–Ht),
где:
— Объём циркулирующей плазмы = М´Кк,
где:
— М — масса тела (кг);
— Кк — количество крови на 1 кг массы тела (55–70 мл/кг).
Количество удаляемой плазмы
· Количество удаляемой плазмы = объём циркулирующей плазмы ´П´1,05,
где:
— П — процент предполагаемого объёма удаляемой плазмы;
— 1,05 — коэффициент учёта гемоконсерванта.
Восполнение удаляемой плазмы
Соотношение объёма удалённой плазмы к объёму плазмозамещающих растворов составляет 1:1,5–1:2.
В качестве плазмозаменителей у беременных применяют белковые препараты (альбумин, протеин), а также растворы аминокислот, коллоиды (желатин, реополиглюкин©, гемодез©), солевые растворы. При любом из методов после удаления плазмы сгущённую клеточную массу крови разводят изотоническим раствором натрия хлорида или иным плазмозаменителем и возвращают пациенту. За один сеанс удаляют от 1/3 до 1/2 объёма циркулирующей плазмы.
При необходимости эксфузии больших объёмов плазмы (20% объёма циркулирующей плазмы и более) проводят одноигольный мембранный плазмаферез. Преимущество данного способа — малый объём экстракорпорального контура (до 60 мл), использование только одной вены. Магистраль с плазмофильтром заполняют изотоническим раствором натрия хлорида и раствором натрия цитрата с 5000 ЕД гепарина натрия, флаконы, с которыми закрепляют в специальных стойках; 10 000 ЕД гепарина натрия вводят больной внутривенно перед подключением к аппарату.
Объём удаляемого фильтрата, содержащего плазму больной и раствор антикоагулянта, составляет 0,75–1,0 л за 1 ч.
В качестве гепатопротекторов и холеретиков применяют препараты артишока листьев экстракт (хофитол©), гепабене©.
При лёгкой степени ХГБ хофитолª и гепабене© назначают внутрь по 1 таблетке 2–3 раза в день перед едой в течение 14–21 дней. При средней и тяжёлой степени ХГБ терапию следует начинать с внутривенного введения хофитола© 5,0 мл на 400 мл изотонического раствора натрия хлорида. Парентеральное введение хофитола© — ежедневно в течение 10–14 дней.
Помимо гепатопротекторов растительного происхождения используют препарат адеметионин. При лёгкой степени ХГБ его назначают внутрь по 400 мг 2 раза в день между приёмами пищи в течение 2–3 нед. При средней и тяжёлой степени ХГБ адеметионин назначают в виде двухэтапной схемы: сначала внутривенно (струйно медленно или капельно в 200 мл изотонического раствора натрия хлорида) в дозе 400 мг в день однократно на протяжении 7– 10 дней. Затем беременных с ХГБ переводят на пероральный приём препарата по 400 мг дважды в день в течение 1– 2 нед. Одновременно с гепатопротекторами назначают препараты урсодезоксихолевой кислоты — урсосан© или урсофальк©. Препарат урсодезоксихолевой кислоты назначают по 1 капсуле 2 раза в день в течение 2–3 нед.
В качестве антиоксидантов при всех формах ХГБ показано применение: токоферола ацетата (витамин Е) по 1 капсуле 2 раза в день, аскорбиновой кислоты 5% 5,0 мл внутривенно в 20 мл 40% глюкозы ежедневно в течение 10–14 дней. При средней и тяжёлой степени ХГБ внутривенно капельно — димеркаптопропансульфонат натрия (унитиол©) по 5,0 мл в 400 мл изотонического раствора натрия хлорида однократно ежедневно в течение 1–2 нед.
Для прерывания патологической энтерогепатической циркуляции и связывания избытка жёлчных кислот в кишечнике в качестве энтеросорбента назначают природный полимер растительного происхождения — лигнин гидролизный (полифепан©). Полифепан© назначают по 10 г 2 раза в день в течение 1–2 нед.
Хирургическое лечение не показано.
С целью профилактики развития ХГБ целесообразно:
· определение беременных из групп риска с учётом:
— наличия в семье ХГБ у близких родственников;
— ХГБ при предыдущих беременностях;
— хронических заболеваний ЖКТ;
· применение гепатопротекторов, холеретиков, антиоксидантов беременным из группы риска по развитию данной патологии до появления первых клинических признаков заболевания;
· исключение гормональных, антибактериальных средств;
· соблюдение диеты.
Наиболее неблагоприятный прогноз течения ХГБ отмечают при выраженном желтушном и цитолитическом синдромах, при раннем (25–27 недель) развитии заболевания.
Лечение осложнений гестации по триместрам
При появлении симптомов угрозы прерывания беременности во II–III триместрах применяют инфузии магния сульфата, антиоксидантов, b-адреномиметиков.
С целью улучшения маточноплацентарного кровотока проводят инфузии мельдоний (милдроната©), 5% глюкозы, актовегина©.
Лечение осложнений в родах и послеродовом периоде
В родах рекомендуют применение антиоксидантов (инфузия 5% глюкозы с аскорбиновой кислотой 5,0 мл, унитиолом© 5,0 мл). В последовом периоде — этамзилат 4–6 мл внутривенно, менадиона натрия бисульфит (викасол©) 3 мл внутривенно.
В послеродовом периоде необходимо также продолжать приём гепатопротекторов, холеретиков в течение 7–14 дней после родоразрешения при наиболее тяжёлых формах ХГБ.
· Консультация инфекциониста показана при повышении активности аминотрансфераз (АЛТ, АСТ), концентрации билирубина более чем в 2–3 раза с целью исключения вирусного гепатита.
· Консультация эндокринолога — при наличии кожного зуда любой интенсивности (исключение СД).
· Консультация дерматолога — при наличии экскориаций кожных покровов (исключение дерматитов, чесотки, экземы и др.).
· Консультация терапевта — при всех проявлениях ХГБ (исключение других заболеваний гепатобилиарной системы).
· Появление кожного зуда и биохимических маркёров холестаза.
· Нарастание кожного зуда при нормальных биохимических показателях.
· Первые проявления ХГБ у беременных из группы риска по развитию данной патологии.
· Наличие симптомов холестаза и угрозы прерывания беременности.
· Наличие симптомов холестаза, признаков плацентарной недостаточности и/или ЗРП.
· Для проведения эфферентной терапии.
· Исчезновение кожного зуда или уменьшение его интенсивности, улучшение сна.
· Снижение содержания первичных жёлчных кислот, активности общей ЩФ, ГГТ, АЛТ, АСТ, билирубина.
· Исчезновение симптомов угрозы прерывания беременности.
· Снижение частоты невынашивания и перинатальных осложнений.
· Досрочное родоразрешение (до 37 недель) показано в случае тяжёлого течения ХГБ с нарастанием интенсивности зуда, желтухи и содержания жёлчных кислот при нарушении жизнедеятельности плода.
· При положительном эффекте от проводимой терапии родоразрешение показано в 38 недель.
· При отсутствии признаков нарушения жизнедеятельности плода возможно родоразрешение через естественные родовые пути.
· Соблюдение диеты с исключением из рациона питания жирной, жареной, острой пищи, алкоголя.
· Не рекомендуется применение комбинированных оральных контрацептивов.
· Контроль биохимических показателей крови (общей ЩФ, билирубина, АЛТ, АСТ, холестерина) через 1–2 нед после родоразрешения и в последующем 1 раз в год.
· Наблюдение гепатолога. УЗИ печени и желчевыводящих путей 1 раз в 2–3 года.
· Определение маркёров холестаза при последующих беременностях, начиная с ранних сроков.
· Осторожное применение антибактериальных препаратов. Сочетанное применение антибиотиков с гепатопротекторами.
источник


