Цирроз печени — это разрастание соединительной ткани в органе по причине длительного воспаления. Единого подхода к классификации данной патологии нет, поскольку нет и единого мнения о том, какая же из имеющихся наиболее удачна для диагностических задач и терапии цирроза.
Данную классификацию цирроза печени используют для оценки степени тяжести заболевания у пациента.
На основе нее производят оценку выживаемости пациента с данной патологией и определяют процент летальности после хирургической операции. Определяется, насколько необходима пересадка печени.
Болезнь разделяют на три класса. Параметры, которые эти классы определяют, указывают на степень тяжести цирроза, а также на то, какова будет продолжительность жизни больного человека, у которого цирроз. По Чайлд-Пью степень компенсации заболевания определяется так:
- К классу A относят компенсированный цирроз.
- B – субкомпенсированный.
- C – декомпенсированный цирроз.
Каждому классу по Чайлд-Пью присваиваются определенные баллы, которые рассчитываются на основе суммы нескольких параметров. Так, классу А принадлежит диапазон от 5 до 6 баллов, В, соответственно, — от 7 до 9 баллов. А последнему классу — наибольшее значение от 10 до 15 баллов.
Минимальная степень тяжести цирроза принадлежит А. При этом продолжительность жизни пациента будет максимальной — от 15 до 20 лет. По второму она составляет около 10 лет. Класс С подразумевает самую короткую продолжительность жизни больного с циррозом печени – всего один, максимум три года.
После проведенного хирургического вмешательства самый высокий процент летальности принадлежит классу С – это 80%; 30% — соответственно, В, а вот А – всего лишь 10%.
Необходимость в пересадке печени при разных степенях тяжести определяется так:
Какие же параметры влияют на распределение по классам? Прежде всего, учитывается наличие:
А также печеночной энцефалопатии, ПТИ, ПТВ и МНО.
Систему по Чайлд-Пью нельзя считать эталонной, поскольку при оценке учитываются не все параметры состояния больного. Резкое же обострение заболевания, а также его осложнение меняют картину, и данную классификацию уже не используют.
Кроме описанной системы, при циррозе учитываются также морфологические и этиологические признаки.
Насчитывается около двадцати форм цирроза. В зависимости от того, известна ее причина или нет, болезнь разделяют на три группы:
- Цирроз с установленной (известной) этиологией.
- Патология, при которой этиология является спорной (иногда говорят «с возможной этиологией»).
- Цирроз с неясной (неизвестной) этиологией.
Об известных, установленных причинах возникновения патологии говорят в следующих случаях:
- При алкогольном циррозе, возникающем при длительном употреблении спиртных напитков (40-60 грамм этанола) на протяжении 15 и выше лет.
- Вирусном, который в половине случаев возникает по причине вирусного хронического гепатита B, C и G.
- Лекарственном или медикаментозном, который проявляется вследствие употребления лекарственных препаратов одного типа долгое время.
- Первичном и вторичном билиарном циррозе печени, при котором происходит гибель печеночной ткани, а грубая рубцовая ткань образуется для ее замены.
- Врожденном или наследственном циррозе.
- Застойном – он имеет отличия от других перечисленных форм и развивается достаточно длительный период времени, когда нарушается кровоснабжение печени. Наблюдается у больных с общим нарушением кровообращения.
- При болезни и синдроме Бадда-Киари — заболевании, связанном с нарушением оттока крови из печени (при тромбозе печеночных вен).
- Обменно-алиментарном циррозе печени, возникающем при тяжелой форме сахарного диабета, ожирении, когда присоединяется обходной тонкокишечный анастомоз.
Возможная и неясная, неизвестная этиология проявляется при наличии:
- инфекционных заболеваний;
- паразитарных болезней;
- аутоиммунных патологий;
- недостаточного питания.
Неизвестные этиологические факторы – это чаще всего криптогенные формы цирроза. При первичном билиарном и индийском детском циррозе тоже говорят о неясной этиологии.
Морфологическая классификация поражения печени — это первая предложенная и утвержденная, основанная на данных биопсии (кусочек органа, взятый прижизненно). Выделяют патологию 4-х форм:
- мелкоузлового цирроза печени, характеризующегося небольшими узелками в органе, диаметр которых составляет 1-3 мм;
- крупноузловго цирроза – диаметр узелков в печени 3 мм и более;
- формы неполного цирроза, при котором преимущественно поражаются межпеченочные перегородки;
- смешанного, характеризующегося сочетанием всех вышеперечисленных признаков.
Выставленный класс цирроза печени по Чайлд-Пью дает возможность не только составить диагноз, спрогнозировать выживаемость больного, но и подобрать адекватное лечение и поддерживающую терапию.
Так, компенсированное поражение печени (при классе А) предполагает базисную терапию, направленную на устранение основной причины болезни. Кроме того, необходимо подобрать поддерживающие лекарственные препараты. Их задача — устранять диспепсию. Большое значение при этом имеют ферментные средства типа «Панкреатина», «Креона», «Мезима». Дозировки стандартные, принимаются трижды в день, преимущественно до еды. Назначаются курсами, в среднем на 2-3 недели, которые с определенной периодичностью повторяются.
При субкомпенсированном циррозе печени (при Б классе цирроза по Чайлд-Пью) требуется назначение усиленной поддерживающей терапии. С этой целью используют низкосолевую диету (не более 2 г соли в день), дополнительно ограничивается белок. Из лекарственных препаратов назначают «Фуросемид» и «Спиронолактон». Прием диуретических средств сдерживает развивающуюся портальную гипертензию и уменьшает асцит. Функцию желудочно-кишечного тракта можно улучшить «Лактулозой» по 50-70 мл в день, но прием должен быть постоянным.
В случае декомпенсированного поражения печени (при классе С по шкале Чайлд-Пью) проявляется угрожающее для жизни больного состояние. Требуется незамедлительная интенсивная терапия. Парацентез обеспечивает выведение жидкости из брюшины, внутривенно вводятся альбумин и кристаллоиды, восполняющие объем циркулирующей крови и белок в организме. Активно применяются диуретические средства: тот же «Спиронолактон» и «Фуросемид». Назначают диету с низким содержанием соли. К сбалансированному парентеральному питанию приходят при печеночной энцефалопатии и других тяжелых состояниях.
Профилактика названной патологии также основана на классификации тяжести цирроза печени по Чайлд-Пью.
При компенсированном течении заболевания не требуются профилактические назначения. При классах Б и С у пациентов может развиться анемия, в связи с чем очень часто назначается эритропоэтин. Кроме того, часто назначают бета-блокаторы (типа «Метопролола», «Анаприлина»), что может предупредить разрыв вен пищевода.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Печень является органом, который беспрерывно восстанавливает свои клетки, именно поэтому серьезные патологии печени часто проявляются на поздних стадиях, когда помочь пациенту крайне тяжело. Одним из таких заболеваний является цирроз. Различают компенсированную и субкомпенсированную стадии, которые поддаются коррекции. Но речь пойдет о заболевании в последней, крайне тяжелой стадии – это декомпенсированный цирроз печени.
Цирроз печени в стадии декомпенсации (класс С) является состоянием органа, при котором он больше не может выполнять свои функции по причине замены гепатоцитов (клеток печени) на соединительную ткань. То есть на данном этапе от печени, какой она была раньше, ничего не остается, она вся покрыта рубцами после нескольких лет болезни. Организм человека находится в крайне опасной ситуации, поскольку его внутренний фильтр больше не работает. Чаще всего такое положение дел сопровождается многочисленными осложнениями и нарушениями в функционировании всех систем, что приводит к летальному исходу.
При определенных условиях заболевание из менее опасной стадии достаточно быстро переходит в смертельную. Скорость этого процесса увеличивается в следующих условиях:
- чрезмерное употребление алкогольных напитков;
- прием наркотических веществ;
- несбалансированное питание;
- влияние на организм вредных веществ (издержки профессии, плохая экологическая обстановка);
- прием сильных лекарственных средств;
- сердечная недостаточность;
- вирусный гепатит.
Стадия деконпенсации является стадией, на которой не заметить проявления болезни уже невозможно, поскольку симптомы становятся очевидными и очень тяжелыми:
- болевые ощущения в области печени;
- повышенная (часто значительно) температура тела;
- нарушения в работе желудочно-кишечного тракта: рвота, понос, запоры, сильное вздутие;
- кровотечения из кишечника, желудка, ротовой полости (десен), пищевода, носа;
- потеря веса;
- сильная слабость;
- отсутствие аппетита;
- плохое общее состояние;
- нарушение сна;
- агрессивное поведение, неадекватные реакции на происходящее вокруг;
- дезориентация;
- тремор в конечностях.
Внешними признаками декомпенсации цирроза печени являются:
- асцит – скопление жидкости в брюшной полости, которое сопровождает цирроз в 75% случаев. Живот до такой степени сильно увеличен асцитом, что при его пальпации слышен глухой звук. Внешне тело больного в значительной степени меняется: туловище кажется огромным по сравнению с исхудавшими конечностями;
- увеличение печени (возможна также ее деформация) и селезенки;
- геморрой, варикозное расширение вен;
- желтый цвет кожных покровов, на поздних стадиях желтеют слизистые оболочки и склеры глаз;
- заметная сосудистая сеть на животе и боках;
- покраснение ладоней и подошв;
- высыпания на кожных покровах всего тела;
- заметные сосудистые звездочки. При нажатии на места их расположения кожа белеет, а затеем мелкие капилляры быстро наполняются кровью.
При наличии многочисленных симптомов и внешних признаков проведение диагностики необходимо, чтобы оценить общее состояние пациента, точно идентифицировать разновидность и степень тяжести заболевания, а также выявить все осложнения.
Комплексная диагностика включает:
- лабораторные исследования (биохимическое исследование крови, общий анализ крови и мочи);
- УЗИ дает информацию о размерах печени и ее структуре;
- лапароскопию – она позволяет определить разновидность и степень цирроза, а также оценить состояние поверхности органа;
- биопсию тканей органа, которая позволяет определить ее клеточный состав и все изменения, указывающие на декомпенсированный цирроз.
Сколько живут с таким диагнозом? К сожалению, прогнозы чаще всего бывают неблагоприятными, поскольку о заболевании люди, как правило, узнают не на первой его стадии. Только 1 из 5 пациентов с данным диагнозом может прожить примерно еще 5 лет и каждый четвертый – 3 года. Если декопменсация сопровождается энцефалопатией, то срок жизни сокращается до 1 года, а при впадении в кому вероятность того, что пациент выживет и придет в себя, практически равна нулю.
Все дело в том, что люди гибнут не от самого цирроза, а от осложнений:
- обильные кровотечения из желудочно-кишечного тракта. Смертность от них составляет 40%;
- асцит и его осложнение в виде перитонита;
- быстрое развитие печеночной энцефалопатии. Сначала она плохо выражена: скачки настроения, нарушения сна и работоспособности. Затем становятся заметными отклонения в работе нервной системы. В итоге энцефалопатия может закончиться впадением человека в кому и смертью;
- снижение уровня натрия и увеличение количества альбумина в крови;
- перитонит – очень тяжелое осложнение, которое без своевременного оказания медицинской помощи часто приводит к летальному исходу.
Для предотвращения прогрессирования патологии и появления тяжелых осложнений пациенту прежде всего необходимо строго придерживаться рекомендаций, данных лечащим врачом:
- отказаться от употребления алкоголя, курения и приема наркотических веществ;
- следовать условиям здорового питания: диета заключается в отказе от соли и жирных продуктов и увеличении доли белка в рационе;
- употреблять много жидкости, лучше всего – чистой питьевой воды.
Кроме этого, врач назначает мощную терапию лекарственными препаратами, витаминными комплексами, гепатопротекторами и пищевыми добавками для ускоренного обновления клеток печени.
Декомпенсированный цирроз печени – самая опасная стадия заболевания, при которой вероятность смертельного исхода очень высока. При этом диагностировать цирроз на начальном этапе практически невозможно из-за способности органа к регенерации.
Цирроз печени включает разрастание в этом органе соединительной ткани вследствие долго протекающего воспаления. Сегодня используют несколько способов классификации цирроза, учитывающих разные критерии. Одной из самых удобных и отражающей суть болезни считается классификация по чайлд-пью.
Самая первая классификация — морфологическая, она основывается на результатах биопсии (подразумевающей прижизненное взятие микроскопической части органа для исследования).
Морфологическая классификация подразделяет циррозы на 4 класса:
- мелкоузловой — характеризуется наличием в печени маленьких узелков, имеющих диаметр 1-3 мм;
- крупноузловой — в этом случае диаметр всех или части узелков превышает 3 мм;
- неполный цирроз с преобладающим поражением межпечёночных перегородок;
- смешанный — в этом случае сочетаются все вышеуказанные признаки.

Позднее появилась классификация, которая основана на причинах цирроза. Она подразумевает деление всех случаев заболевания на 2 группы:
- с установленной причиной (алкогольная интоксикация, лекарственная интоксикация, билиарный, метаболический (алиментарный), застойный, вирусный цирроз, цирроз смешанного генеза);
- цирроз неуточненной этиологии (когда причина не выяснена).
При этом вторая группа не подразделяется на подвиды из-за невозможности определить причину.
Самая популярная современная классификация, применяемая прежде всего для определения степени тяжести болезни — классификация Чайлд пью.
Эта же шкала применяется для определения прогноза для конкретного больного и степени нуждаемости его в пересадке донорского органа.
Согласно данной системе классификации случаи цирроза подразделяются на 3 класса, определяющие тяжесть болезни:
- класс А — цирроз компенсированный, клинические и лабораторные признаки минимальны;
- класс B — субкомпенсированный цирроз;
- класс C — декомпенсированная форма, создающая прямую угрозу для жизни пациента.
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
Класс конкретного случая цирроза печени согласно классификации Чайлд-Пью определяется следующими параметрами:
содержание билирубина в крови пациента;
- содержание альбумина в крови больного;
- наличие либо отсутствие асцита (скопления в брюшной полости пациента избыточных количеств жидкости);
- наличие либо отсутствие цирротической энцефалопатии (интоксикация мозга вследствие токсического действия билирубина и иных веществ, образующихся вследствие метаболизма, протекающего в поражённой печени);
- изменение показателей ПТИ, ПТВ либо МНО.
Для оценки выраженности каждого параметра из числа вышеперечисленных используются баллы (1-3). Все эти баллы вместе складываются и получившуюся сумму сравнивают с диапазонами, которые приводит таблица Чайлд пью:
- В случае, когда сумма баллов составляет 5-6, определяется класс А.
- В случае, когда сумма баллов составляет 7-9, определяется класс B.
- В случае, когда сумма баллов превышает 9, определяется класс С.
Следует заметить, что классификация циррозов Чайлд пью несовершенна и не лишена недостатков, которые вызваны учётом не всех объективных показателей, относящихся к конкретному больному, а лишь части их.
Но сегодня именно эта система классификации даёт возможность лучшим образом выяснить прогноз болезни и назначить адекватное лечение, которое соответствует тому классу заболевания, который определён у больного.
Класс цирроза, определённый с помощью системы классификации Child pugh, позволяет составить правильный прогноз выживаемости больного и подобрать правильные меры поддерживающего лечения.

Преимущественно для этого используются такие лекарства, как панкреатин и креон, принимаемые трижды-четырежды в день сразу после еды, курс при этом длится две-три недели. Спустя некоторый интервал времени происходит повторение курса.
В случае субкомпенсированной формы, соответствующей классу B, назначается более расширенное поддерживающее лечение. Применяется диета с низким содержанием соли (до двух грамм в день) и низким содержанием белков (до 0,5 г на каждый кг веса тела). Применяется препарат фуросемид, принимаемый в количестве 40-80 мг в сутки, а также спиронолактон, принимаемый в количестве 100 мг ежедневно.
Диуретики дают возможность устранить развивающуюся портальную гипертензию и смягчить симптомы асцита. Чтобы улучшить работу пищеварительной системы, применяется лактулоза в дозировке 50-70 мл ежедневно. Её приём должен быть постоянным.

Используются диуретики, в частности, спиронолактон. Назначается диета, содержащая минимум соли, а в случае развития осложнений (таких как энцефалопатия и др.) показано парентеральное кормление.
Меры профилактики тоже основаны на классе по системе Child pugh.
При компенсированном варианте недуга профилактика не нужна. В случае цирроза классов B и C может развиться анемия, поэтому назначают медикаменты на основе эритропоэтина. Также используют бета-блокаторы, такие как метопролол и анаприлин, исключающие разрыв сосудов в пищеводе.
STABILIN – это специальная суспензия, применяемая для регуляции процессов обмена и восстановления регенерации и функций клеток печени…
- Первичный и вторичный билиарный цирроз печени
- Можно ли вылечить цирроз печени?
- Лекарства и препараты при циррозе печени
- Симптомы цирроза печени на последней стадии, осложнения и прогноз для жизни
источник
Цирроз – тяжелая патология печени. При ее развитии происходит замещение клеток фиброзной соединительной тканью. Цирроз признан самым распространенным заболеванием печени. В большей степени от него страдает мужская половина человечества, однако и женщины находятся под большой угрозой. Рассмотрим особенности развития и проявления заболевания на ранней – компенсированной стадии.
Цирроз не имеет определенных сроков развития – продолжительность каждой из его стадий может существенно отличаться в каждом конкретном случае. В результате замещения печеночных клеток соединительными волокнами гепатоциты полностью утрачивают свои функции, работа печени существенно снижается, больной начинает испытывать множество сопутствующих неприятных симптомов.
Патологическое перерождение клеток печени в фиброзную ткань является необратимым. Клетки, которые подверглись критическому изменению, уже не способны восстановиться. Этот процесс невозможно остановить, но можно предотвратить дальнейшее разрушение печени. Происходит это благодаря лечебной терапии. Однако она будет иметь положительный результат только в том случае, если лечение было начато вовремя. Прогрессирующий цирроз на запущенной стадии практически не поддается лечению.
Выделяют 3 стадии развития патологии:
| Стадии | Характеристика |
|---|---|
| Компенсированная | Начальная стадия заболевания. Большая часть клеток печени сохранена, они способны поддерживать относительную работу печени и частично выполняют функции отмерших клеток. Больной не испытывает тяжелых характерных симптомов. Состояние здоровья – удовлетворительное. |
| Субкомпенсированная | При прогрессировании патологии на второй стадии заболевания большая часть клеток не являются дееспособными. Оставшиеся активные клетки печени с трудом замещают отмершие, функционирование органа сильно нарушено. Больной испытает ряд неприятных симптомов: тошнота, чувство горечи во рту, ощущение тяжести в животе после минимального приема пищи. Также отмечается сильная потеря веса. |
| Декомпенсированная | Последняя стадия. Здоровые клетки по большей части отсутствуют, печень практически не выполняет своих функций, больной чувствует резкое ухудшение состояния, появляются сопутствующие осложнения. На последней стадии прогнозы самые неутешительные. Восстановить работу печени практически невозможно, лечебная терапия не способна оказать никакой помощи для активизации работы органа. Проводиться симптоматическое лечение для облегчения страданий больного. |
Классификация по Чайлду-Пью применяется для оценки тяжести заболевания. Кроме того, по данной классификации определяется процент выживаемости больных циррозом, в том числе после проведенных хирургических вмешательств. Также определяется необходимость в проведении операции по трансплантации печени (или ее части).
Данная классификация подразделяет цирроз на 3 класса:
- Класс А – компенсированная форма.
- Класс В – субкомпенсированная форма.
- Класс С – декоменсированная форма.
Классификация цирроза по Чайлду-Пью
Цирроз класса А имеет минимальную степень тяжести и характеризуется максимальной продолжительностью жизни больного. С такой формой заболевания можно прожить до 20 лет. Цирроз класса В определяется как средняя тяжесть заболевания. Длительность жизни при таком диагнозе – до 10 лет. Самая тяжелая форма патологии относится к классу С. Больные с циррозом класса С живут от 1 года до 3 лет максимум.
Что касается случаев с летальным исходом после хирургического вмешательства, наиболее неутешительные показатели у больных класса С. В данном случае более 83% пациентов умирают. Послеоперационный период для пациентов с циррозом класса В в 30% случаев заканчивается летальным исходом.
Самые положительные результаты у больных компенсированным циррозом – неблагоприятный исход операции отмечается у 10% пациентов.
Необходимость в трансплантации печени самая высокая у пациентов с декомпенсированным циррозом. На втором месте по необходимости – пациенты, относящиеся к классу В. Меньше всего необходимость в пересадке печени или ее части у больных с компенсированной формой патологии.
Компенсированный цирроз – начальная стадия патологии. На этом этапе начинает происходить необратимое поражение клеток печени, однако основная часть гепатоцитов остается активной. Это способствует поддержанию относительной работы органа. На данной стадии заболевание хорошо поддается лечению.
Наиболее распространенными причинами появления цирроза являются:
- вирусный гепатит;
- аутоиммунные заболевания;
- алкоголизм;
- интоксикация (в том числе лекарственными препаратами).
Как уже было упомянуто ранее, чаще всего циррозу подвергаются мужчины. Согласно статистике, мужская половина человечества больше подвержена хроническому алкоголизму, также у них чаще диагностируется хронический вирусный гепатит. Спровоцировать появление патологии печени может также элементарное несоблюдение норм питания, столь характерное для мужчин.
Специалисты отмечают, что начальная стадия патологии часто, хотя и не во всех случаях, развивается стремительно, в этом случае разрушение печени прогрессирует в критически короткие сроки. Происходит оно под воздействием благоприятных условий для развития заболевания. Зависит это, прежде всего, от фактора, который спровоцировал проявление цирроза.
Например, если он был вызван чрезмерным злоупотреблением алкогольных напитков, болезнь начнет активно развиваться, если продолжать принимать спиртное. Поэтому при подозрении на цирроз печени необходимо незамедлительно пройти диагностику для выявления нарушений, а также для определения причины их возникновения.
Появление определенных симптомов позволит обнаружить болезнь на начальной стадии. Компенсированная форма характеризуется следующими признаками:
- периодическая тупая боль в области печени;
тошнота;
- метеоризм;
- желтушность кожного покрова;
- желтушность слизистых оболочек;
- общая слабость, чувство недомогания;
- снижение активности больного;
- небольшая потеря массы тела;
- периодически появляющаяся температура, не превышающая показателей 37,5 °С.
При осмотре больного с компенсированной формой патологии врач отмечает следующие признаки:
- желтуха;
- увеличение печени в размерах;
- уплотнение печени;
- увеличение селезенки;
- сосудистые сеточки;
- увеличенные подкожные вены;
- покраснение ладоней;
- покраснение подошвы стоп.
При подозрении на патологию больной направляется на диагностику. При циррозе печени лабораторно-клинические показатели анализа крови, кала и мочи будут следующими:
- лейкоцитоз;
- анемия;
- повышенная скорость оседания эритроцитов;
ахолия (бесцветный кал);
- минимальное наличие стеркобилина в анализах кала;
- превышение показателей билирубина в крови;
- повышенные показатели аланинаминотрансферазы;
- превышение показателей аспартатаминотрансферазы;
- сниженный уровень холестерина;
- сниженный уровень мочевины;
- щелочная фосфатаза повышена;
- заниженные показатели белка;
- недостаток альбумина;
- превышение показателей глобулина.
Также пациент направляется на ультразвуковое исследование печени. При компенсированной форме болезни врач в ходе обследования наблюдает незначительное увеличение органа, а также неоднородность его структуры.
В ходе гистологического исследования специалисты обнаруживают:
- фиброз;
- некроз клеток;
- дистрофию гепатоцитов;
- инфильтрацию фиброзной ткани.
Если в ходе диагностики данные показатели соответствуют представленным характеристикам, диагноз однозначный – цирроз. В некоторых случаях пациент может дополнительно направляться на компьютерную или магнитно-резонансную томографию или на лапароскопическое обследование.
Лечением цирроза занимаются такие специалисты:
- Гепатолог – врач узкого профиля, занимается непосредственно заболеваниями печени.
- Гастроэнтеролог – врач более широкого профиля, основная задача которого заключается в лечении патологий органов ЖКТ.
- В случае необходимости проведения операции, к процессу лечения подключается еще один специалист – хирург.
Схема терапии подбирается индивидуально, в зависимости от причины патологии, а также от интенсивности проявления симптомов и скорости развития цирроза.
На начальной стадии заболевания лечение больного может проходить амбулаторно. Помещение в стационар необходимо только в случае обострения. Больному обязательно назначается диетическое питание. Основные правила диеты:
- Снизить потребление жиров до 60 г в сутки.
- Включить в рацион в большом количестве кисломолочные продукты, отварное мясо и рыбу, свежие овощи и фрукты.
- Ежедневно пить не менее 2,5 л жидкости. Врачи рекомендуют пить очищенную воду, отвар шиповника, зеленый чай и соки. Однако при наличии асцита объем жидкости должен быть не более 1 литра.
- Потребление соли снизить до минимума (не более 3 г в сутки).
Разрешенные продукты при циррозе
Больному назначается лекарственная терапия, состоящая из следующих компонентов:
- глюкоза (по 20 мл путем внутривенных инъекций);
- витамин В6 (по 1 мл внутривенно);
- витамин В12 (по 1 мл внутривенно);
- глютаминовая кислота (по 1 г трижды в сутки);
- гормоны-глюкокортикоиды и гормоны-анаболики в период обострения заболевания.
- асцит (накопление жидкости с брюшной полости);
- перитонит (воспалительные процессы в брюшной полости);
- варикоз, приводящий к внутреннему кровотечению в желудочно-кишечном тракте;
- гастропатия;
- патология почек.
Прогноз заболевания на этой стадии относительно положительный. Согласно статистическим данным, порядка 90 % больных компенсированным циррозом справляются с патологией благодаря грамотно проведенной терапии.
Медики утверждают, что можно восстановить оптимальную работу печени. Однако важно помнить, что отмершие клетки печени не имеют способности к восстановлению, но при правильной поддержке органа активные клетки органа полностью их замещают. Средняя продолжительность жизни больных с данной формой цирроза – порядка 20 лет.
Как известно, болезнь легче предупредить, чем лечить. В качестве профилактики самого цирроза и его осложнений важно соблюдать следующие правила:
- Вести активный, здоровый образ жизни. Специалисты рекомендуют ежедневно выполнять минимальный комплекс физических упражнений, регулярно гулять на свежем воздухе. Крепкий, здоровый организм активно противостоит возникновению различных осложнений.
Питаться правильно. Еда должна быть не только вкусной, но и полезной. Нужно употреблять больше фруктов и овощей, продуктов, богатых белком. К минимуму стоит свести жирные и жареные блюда, острую и соленую пищу. Не стоит нагружать желудок, принимать еду рекомендуется небольшими порциями, но часто – до 5-6 раз в сутки.
- Отказаться от спиртного. Научно доказано, что основным провокатором цирроза является алкоголь. Поэтому потребление спиртных напитков следует свести к минимуму.
- Не увлекаться лекарственными препаратами. Еще одна частая причина развития цирроза – бесконтрольный прием медикаментов. Необходимо воздержаться от самолечения, а любые лекарственные препараты принимать в случае крайней необходимости и только по назначению врача.
- Проводить профилактические мероприятия. Цирроз на ранней стадии сложно распознать, так как он имеет неяркие и неспецифичные симптомы. Периодические комплексные обследования позволят обнаружить патологию на стадии ее зарождения.
Цирроз – одно из самых распространенных заболеваний печени на территории нашей страны, поэтому многие специалисты призывают внимательно относиться к любым проявлениям печеночных патологий. Рассмотрим несколько мнений врачей о компенсированной форме патологии:
Борисова Г.Д., врач-терапевт: «Чрезвычайно высокая активность цирроза в нашей стране связана с двумя основными причинами – распространенность вирусного гепатита и злоупотребление алкогольными напитками. И если гепатит предотвратить достаточно сложно, то проблема алкоголизма напрямую зависит от самого человека.
Но не многие задумываются об этом, пока в кабинете врача не услышат диагноз – компенсированный цирроз печени. Несмотря на то, что на такой стадии развития болезнь неплохо поддается лечению, полностью восстановить печень уже не удастся никогда. Отмершие печеночные клетки не восстанавливаются даже под действием самых мощных лекарственных средств».
Игнатьев Л.Н., врач-гепатолог: «Опасность цирроза заключается в симптомах, сопутствующих начальной стадии заболевания. Они не столь характерные и могут быть приняты за признаки сторонних патологий. Многие начинают обращать внимание на свое здоровье только при появлении желтушности кожного покрова и слизистых оболочек.
Однако этот симптом проявляется не сразу после начала разрушения печени. Так что высок риск запустить цирроз, вовремя не распознав его. Компенсированный цирроз отлично поддается лечебной терапии, и в моей практике большинству пациентов удалось избежать второй стадии цирроза – субкомпенсации».
Аланян А.К., семейный врач: «Компенсированный цирроз развивается очень быстро, особенно если этому способствует причина заболевания. Крайне важно грамотно проводить лечение, причем монотерапия полностью исключена. Необходим комплексный подход.
Помимо диеты и медикаментов, направленных на борьбу с циррозом, нужно проводить терапию основного провокатора заболевания печени. Только в таком случае можно добиться положительной динамики. Как известно, клетки печени имеют свойство восстанавливаться. Однако это правило не относится к циррозу. Поэтому важно остановить развитие разрушения на начальной стадии».
Цирроз – тяжелое заболевание, однако с ним можно и нужно бороться. К тому же прогнозы достаточно оптимистичные в случае обнаружения компенсированной формы патологии. Цирроз класса А имеет минимальную степень тяжести и высокую продолжительность жизни. Главное – своевременное проведение грамотной терапии.
источник
Цирроз печени – хроническое полиэтиологическое заболевание, характеризующееся развитием обширного фиброза и образованием аномальных регенераторных узлов, проявляющееся снижением функции печени и портальной гипертензией. Сущность патологического процесса заключается в гибели (некрозе) гепатоцитов, разрушении ретикулярной сети с последующим фиброзированием, перестройкой сосудистой архитектоники и узелковой регенерацией сохранившейся паренхимы.
Цирроз печени следует рассматривать как конечную стадию многих хронических заболеваний печени. Темпы развития фиброза и цирротических узлов неодинаковы. Так, при алкогольном циррозе и вирусном циррозе структура долек нарушается на ранней стадии, а при длительной закупорке желчных проходов – на поздней стадии.
Циррозы по этиологическим факторам условно разделяют на три группы:
- циррозы с установленными этиологическими факторами;
- циррозы с возможными этиологическими факторами;
- циррозы неизвестной этиологии.
К установленным этиологическим факторам относится вирусный гепатит, алкоголизм, нарушение обмена веществ, обструкция желчных ходов, хроническая сердечная недостаточность, химические и лекарственные вещества, саркоидоз, врожденная геморрагическая телеангиоэктазия.
Роль вирусного гепатита доказана в многочисленных работах. Частота развития цирроза у больных, перенесших хронический гепатит вирусной этиологии колеблется от 1 до 12%. Одной из основных причин цирроза является алкоголизм. Ежедневное употребление алкоголя (60 г у мужчин, 20 г у женщин) может привести к циррозу печени. В настоящее время имеется тенденция к увеличению числа больных алкогольным циррозом печени среди женщин и лиц молодого возраста.
Нарушения обмена веществ, приводящие к циррозу, разнообразны. К ним относится α1-антитрипсиновая недостаточность, характеризующаяся снижением α1-антитрипсина в крови и отложением его в гепатоцитах, что приводит к повышению чувствительности гепатоцитов к повреждению другими веществами, например, алкоголем, нарушению синтеза и транспорта белков. К этой группе этиологических факторов относятся также врожденное отсутствие галактозо-1-фосфат-уридилтрансферазы, проявляющееся галактоземией; болезни накопления гликогена; гемохроматоз – генетически обусловленное нарушение обмена железа; болезнь Вильсона–Коновалова; врожденная геморрагическая телеангиоэктазия.
Нарушение проходимости внутри- и внепеченочных желчных протоков может стать причиной вторичного билиарного цирроза печени. Это состояние обычно развивается при желчнокаменной болезни, послеоперационных стриктурах внепеченочных желчных протоков, первичном склерозирующем холангите, реже – при опухолях и кистах внутрипеченочных желчных протоков. В патогенезе вторичного билиарного цирроза существенную роль играет расширение внутрипеченочных протоков и инфицирование при хронических холангитах.
В этиологии цирроза печени имеют значение химические вещества, обладающие гепатотропным действием (четыреххлористый углерод, метотрексат, диметилнитроксолин, этиленгликоль, растительные яды и др.), и лекарственные средства (метилдофа, изониазид, ипразид, индерал, цитостатики и др.).
Хроническая сердечная недостаточность III функционального класса по классификации NYHA (II Б ст. по Н.Д. Стражеско и В.Х. Василенко) приводит к циррозу печени в результате снижения давления крови, поступающей в печень, насыщения крови кислородом и повышения центрального венозного давления, приводящих к атрофии и некрозу печеночных клеток. Это приводит к регенераторной активности и образованию септ между центральными венами. В последующем развиваются регенерация желчных протоков, портальный фиброз и регенераторные узлы.
К возможным этиологическим факторам цирроза печени относят недостаточность питания, микотоксины, аутоиммунитет, инфекционные и паразитарные болезни (эхиноккок, шистосомоз, бруцеллез, токсоплазмоз).
Циррозы неизвестной этиологии (криптогенные) составляют по данным разных авторов от 12 до 40%. К ним относят первичный билиарный цирроз, цирроз как исход клинически не установленного вирусного гепатита В, ни А ни В и др.
1. По этиологии различают цирроз печени:
- вирусный (вирусные гепатиты B, B+D, C, G),
- алкогольный (злоупотребление алкоголем),
- лекарственный (метотрексат, амиодарон и другие терапевтические агенты),
- вторичный билиарный (длительный холестаз),
- врожденный (гемохроматоз, болезнь Вильсона, дефицит α1-антитрипсина, гликогеноз IV типа, галактоземия, врожденный тирозиноз),
- застойный (недостаточность кровообращения),
- болезнь и синдром Бадда–Киари,
- обменно–алиментарный (наложение обходного тонкокишечного анастомоза, ожирение, тяжелые формы сахарного диабета),
- цирроз печени неясной этиологии (криптогенный, первичный билиарный, индийский детский).
2. По морфологическим признакам:
- Мелкоузловая (мелконодулярная) форма характеризуется узлами диаметром 1–3 мм. Ложные дольки представляют часть печеночных ацинусов и не содержат портальных трактов и центральных вен. Печень может быть как нормальных размеров, так и немного увеличенной. Эта форма цирроза наблюдается при алкоголизме, обструкции желчных протоков, нарушенном венозном оттоке.
- Крупноузловая (макронодулярная) форма характеризуется узлами диаметром больше 3 мм, некоторые узлы достигают 5 мм. Перегородки, образующие псевдодольки, широкие, имеют неправильную форму, напоминают рубцы и включают несколько участков портального тракта. Печень может иметь увеличенные, нормальные и уменьшенные размеры. Чаще всего подобная морфологическая картина развивается при постнекротическом циррозе печени.
- Неполная септальная форма характеризуется наличием соединительнотканных септ, рассекающих паренхиму и часто заканчивающихся слепо, без соединения портального поля с центральной веной. Регенерация имеется, но она приобретает не нодулярный, а диффузный характер. Гистологически это проявляется в виде двурядных печеночных пластинок и псевдодуктулярной пролиферации гепатоцитов («формирование розеток»).
- Смешанная форма, при которой выявляют одинаковое количество мелких и крупных узлов.
Кроме того, микроскопически выделяют моно-, мульти- и мономультилобулярную формы цирроза печени, и как правило:
- микронодулярный цирроз печени является монолобулярным (микронодулярные узелки состоят из части одной дольки);
- макронодулярный — мультилобулярным (ложные дольки включают остатки многих долек);
- макромикронодулярный (смешанный) — мономультилобулярным (количество монолобулярных и мультилобулярных долек приблизительно одинаково).
3. Клинико-функциональная характеристика
- Стадия болезни: компенсации (начальная); субкомпенсации (клинических проявлений); декомпенсации (развития печеночно-клеточной недостаточности и прогрессирования портальной гипертензии).
- Активность процесса: минимальная; умеренная; выраженная.
- Течение болезни: медленно прогрессирующее; быстро прогрессирующее.
- Синдром портальной гипертензии.
- Осложнения: желудочно-кишечное кровотечение из варикозно расширенных вен пищевода и желудка; печеночная и портосистемная энцефалопатия и кома; синдром гиперспленизма; спонтанный бактериальный перитонит.
Международная статистическая классификация циррозов печени (МКБ-10).
Фиброз и цирроз печени (K74)
Исключены:
– алкогольный фиброз печени (K70.2);
– кардиальный склероз печени (K76.1);
– цирроз печени: алкогольный (K70.3), врожденный (P78.3), с токсическим поражением печени (K71.7).
K74.0 Фиброз печени
K74.1 Склероз печени
K74.2 Фиброз печени в сочетании со склерозом печени
K74.3 Первичный билиарный цирроз
Хронический негнойный деструктивный холангит
K74.4 Вторичный билиарный цирроз
K74.5 Билиарный цирроз неуточненный
K74.6 Другой и неуточненный цирроз печени:
– БДУ;
– криптогенный;
– крупноузловой (макронодулярный);
– мелкоузловой (микронодулярный);
– смешанного типа;
– портальный;
– постнекротический.
Классификация по Чайлду-Пью. Печеночно–клеточная функция при циррозе печени оценивается по Чайлду–Пью (Child-Pugh). Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5-6 соответствует классу A (Child A), при сумме 7-9 — класс B (Child B), а при общей сумме в 10-15 баллов выставляется класс C (Child C).
Предложенная система пригодна для оценки прогноза, особенно вне резкого обострения цирроза и его осложнений. На основании критериев предложено оценивать необходимость в трансплантации печени: высокая необходимость у больных, относящихся к классу С, умеренная – у больных класса В и низкая – у больных класса А.
- Ожидаемая продолжительность жизни у больных класса А составляет 15-20 лет, послеоперационная летальность при полостном хирургическом вмешательстве – 10%.
- Класс В является показанием для рассмотрения вопроса о пересадке печени; при этом послеоперационная летальность при полостном хирургическом вмешательстве достигает 30%.
- У больных класса С ожидаемая продолжительность жизни достигает 1-3 года, а послеоперационная летальность при полостном вмешательстве – 82%.
Система SAPS. Для определения прогноза у больных циррозом в момент развития тяжелых осложнений используется система критериев SAPS (Simplifed Acute Physiology Score), включающая основные физиологические параметры (в большинстве своем прямо не связанные с состоянием печени): возраст, частота сердечных сокращений и дыхания, систолическое АД, температура тела, диурез, гематокрит, число лейкоцитов крови, концентрация в сыворотке крови мочевины, калия, натрия, и бикарбонатов, стадия печеночной комы. Подробнее в статье: Система SAPS.
Клиническая картина цирроза печени зависит от этиологии, стадии болезни и активности процесса.
Начальная (компенсированная) стадия. Характеризуется небольшой выраженностью симптомов. Больные могут жаловаться лишь на метеоризм, чувство тяжести в правом подреберье, астенизацию, снижение работоспособности. При функциональном исследовании выявляют небольшое увеличение печени, край печени плотный, заострен. Незначительное увеличение селезенки отражает начальную стадию портальной гипертензии.
Стадия клинических проявлений (субкомпенсация). Стадия клинических проявлений включает увеличение печени и селезенки. Консистенция обоих органов плотная, и в период обострения печень и селезенка становятся болезненными. На коже плечевого пояса появляются «сосудистые звездочки», симптом «печеночных ладоней», желтуха, гинекомастия.
У больных развивается гепатолиенальный синдром с гиперспленизмом, характеризующийся снижением миелоидных элементов костного мозга, лейкопенией, нейтро- и лимфопенией; торможением пластинкообразования в костном мозге и тромбоцитопенией в периферической крови. У всех больных выявляются нарушения функциональных свойств лейкоцитов. При циррозе печени часто наблюдается анемия, которая может быть микроцитарной железодефицитной после желудочно-кишечных кровотечений, макроцитарной вследствие нарушения обмена витамина В12 и фолиевой кислоты и, кроме того, гемолитической в результате повышенного разрушения эритроцитов в селезенке.
При выраженной активности цирроза развивается желтуха, и повышается температура тела. Лихорадка не поддается лечению антибиотиками и проходит только при улучшении функции печени. Ведущим в клинике цирроза является синдром портальной гипертензии и ее последствия, такие как варикозно расширенные вены пищевода, желудка и прямой кишки, кровотечение из которых является наиболее серьезным осложнением заболевания, и асцит.
В эту стадию нередко развивается хронический гастрит; у 10–18% больных – эрозии и язвы желудка и двенадцатиперстной кишки; поражение поджелудочной железы, протекающее по типу панкреатита с внешнесекреторной недостаточностью (стеаторея, слабость, похудание) и гипергликемией. При циррозе в результате длительной интоксикации отмечаются психические расстройства, нарушения сна, адинамия, вялость, снижение памяти.
При циррозе печени выявляются изменения сердечно-сосудистой системы. Характерны увеличения ударного и минутного объемов сердца, сердечного индекса, объема циркулирующей крови. Прогрессирование заболевания может сопровождаться ухудшением сократительной способности миокарда с повышением конечно-диастолического давления в желудочках и появлением признаков сердечной недостаточности, особенно при нарастании асцита.
Цирроз печени сопровождается различными эндокринными нарушениями. У мужчин нарушается половая функция, развивается гипогонадизм и феминизация. У женщин выявляют дисменорею, аменорею и бесплодие. Сахарный диабет у больных циррозом печени развивается в 4–5 раз чаще, чем в популяции. У большинства больных нарушается функция надпочечников, проявляющаяся гиперальдостеронизмом, усугубляющим водно-солевой обмен и способствующим развитию асцита.
Стадия декомпенсации. Характеризуется признаками печеночно-клеточной недостаточности и осложнений портальной гипертензии. Печеночно-клеточная недостаточность является следствием уменьшения массы нормально функционирующих клеток и снижением обезвреживающей функции печени и проявляется энцефалопатией. Осложняется портальная гипертензия кровотечениями прежде всего из варикозно расширенных вен пищевода и желудка, что является основной причиной смерти. Характерно увеличение асцита и периферических отеков, требующих терапии диуретиками в больших дозах.
Осложнения. Течение далеко зашедшего цирроза имеет обычно осложнение состояниями, не зависящими от этиологии заболевания. К ним относится:
- портальная гипертензия, проявляющаяся варикозным расширением вен пищевода, желудка, геморроидальных вен, спленомегалией, асцитом;
- гепаторенальный синдром, печеночная энцефалопатия;
- инфекционные осложнения, такие как пневмония, сепсис, бактериальный эндокардит или спонтанный бактериальный перитонит;
- гепатоцеллюлярная карцинома.
Активность цирроза определяется клиническими проявлениями болезни и изменениями биохимических показателей: конъюгированная гипербилирубинемия и гипергаммаглобулинемия, повышение активности АЛТ и АСТ. Но в терминальной стадии эти ферменты или нормальные, или несколько повышенные, что обусловлено нарушением их синтеза. Дополнительными критериями активности цирроза являются повышение уровня иммуноглобулинов всех классов, выявление антител к компонентам печеночной клетки, угнетение бластной трансформации лимфоцитов, увеличение числа супрессорных/цитотоксических клеток.
Морфологичекие признаки активности цирроза выявляют при изучении пунктатов печени, в которых обнаруживают большое количество ступенчатых некрозов, резко выраженную дистрофию, очаговые скопления гистиолимфоидных инфильтратов в узлах регенерации, разрастание соединительной ткани между ними, утолщение трабекул вследствие регенерации печеночных клеток и др. Сканирование с коллоидным золотом или технецием позволяет выявить диффузное неравномерное распределение радионуклида в печени и накопление его в селезенке, что свидетельствует об активном циррозе печени. УЗИ и компьютерная томография определяют увеличение печени, состояние сосудов портальной системы и асцитическую жидкость. Диагноз портальной гипертензии и обнаружение варикозных вен пищевода ставится с помощью эзофагического и рентгенологического исследования пищевода.
Начальные стадии цирроза печени дифференцируют с хроническим вирусным гепатитом и фиброзом печени. Разграничение цирроза с хроническим вирусным гепатитом иногда невозможно. В пользу цирроза свидетельствуют телеангиоэктазии, значительные уплотнения и неровность нижнего края печени, спленомегалия, значительное варикозное расширение вен пищевода.
Фиброз печени обычно не сопровождается клиническими проявлениями, функция печени обычно нормальная. Развитие портальной гипертензии у больных с фиброзом печени при алкоголизме, саркоидозе и шистосомозе затрудняет диагностику. Достоверное разграничение цирроза и фиброза возможно при биопсии печени. В отличие от цирроза, при фиброзе дольковая архитектоника сохранена.
Рак печени напоминает стадии клинического проявления цирроза. Рак отличается от цирроза более острым развитием болезни, лихорадкой, быстрым истощением, болевым синдромом, лейкоцитозом, анемией, резко увеличенной СОЭ. При раке выявляют α-фетопротеины реакцией преципитации в агаре. Диагноз подтверждается с помощью ангиографии и прицельной биопсии под контролем УЗИ и компьютерной томографии.
Идиопатический гемохроматоз (сидерофилия, бронзовый диабет, пигментный цирроз печени) напоминает медленно прогрессирующий цирроз печени. Гемохроматоз – генетически обусловленное заболевание, характеризующееся накоплением гемосидерина в печени в результате усиления всасывания железа в кишечнике и недостаточной связи его с трансферином. Заболевание развивается главным образом у мужчин в возрасте 35– 50 лет. Клиника характеризуется постепенным нарастанием симптомов. Жалобы отсутствуют, некоторые больные жалуются на гиперпигментацию кожи, импотенцию, иногда одышку, связанную с поражением сердца. Печень увеличена, плотная, функциональные показатели близки к показателям начальной стадии цирроза. У многих больных выявляются эндокринные нарушения: гипогенитализм, надпочечниковая недостаточность, гипергликемия. Характерно для гемохроматоза развитие кардиомиопатии, сопровождающейся хронической сердечной недостаточностью. В крови повышена концентрация железа больше 400 мг/% (50 мкмоль/л).
Болезнь Вильсона–Коновалова (гепатолентикулярная дегенерация) протекает с клинической картиной медленно прогрессирующего цирроза печени. Болезнь является наследственной ферментопатией и характеризуется понижением образования в печени церулоплазмина – транспортного белка (2-глобулин), связывающего медь в крови. Медь непрочно соединена с белком и откладывается в тканях, угнетает окислительные ферменты и в результате нарушает обменные процессы. Клинически проявляется симптомами цирроза печени и экстарпирамидными расстройствами (дрожание конечностей, повышение мышечного тонуса, нарушения походки, маскообразное сальное лицо и др.) Нередко развиваются интеллектуальные и эмоциональные нарушения. Как правило, появляется кольцо Кайзера–Флейшера зеленовато-бурого цвета по периферии роговицы. В сыворотке крови повышена концентрация меди (больше 30 мкмоль/л). Нередко обострения цирроза сопровождаются выраженной гемолитической анемией.
Прогноз при циррозе печени неблагоприятный, хотя благодаря совершенствованию методов лечения прогноз улучшается. Декомпенсированный цирроз приводит к гибели 60–80% больных в течение 3 лет. Продолжительность жизни больных с асцитом не превышает 3–5 лет. При печеночной коме летальность достигает 90–100%, при перитоните – 50%. При алкогольном циррозе прогноз лучше, чем при вирусном. При условии прекращения приема алкоголя и проведении лечения после 5 лет выживает 70% больных. При первичном билиарном циррозе продолжительность жизни составляет 5–15 лет.
Также: Цирроз печени неуточненный (K74.60), Цирроз печени другой (K74.69)
Версия: Справочник заболеваний MedElement
Категории МКБ: Другой и неуточненный цирроз печени (K74.6)
Разделы медицины: Гастроэнтерология
Общая информация Краткое описание
Цирроз (ЦП) — это диффузный процесс, характеризующийся фиброзомФиброз — разрастание волокнистой соединительной ткани, происходящее, например, в исходе воспаления.
и трансформацией нормальной структуры печени с образованием узлов.
Цирроз печени может являться результатом целого ряда причин и выступает конечной стадией ряда хронических заболеваний печени.
Тяжесть и прогноз цирроза зависят от объема сохранившейся функционирующей массы
паренхимыПаренхима — совокупность основных функционирующих элементов внутреннего органа, ограниченная соединительнотканной стромой и капсулой.
портальной гипертензииПортальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно
и активности основного заболевания, приведшего к нарушению функций печени. В целом считается необратимым состоянием в запущенной стадии.
Примечание Данная подрубрика включает в себя дополнительно следующие четырехзначные коды циррозов печени:
— Цирроз печени другой (K74.69):
Из данной подрубрики исключены:
— алкогольный фиброз печени (
— алкогольный цирроз печени (
— врожденный цирроз печени (P78.8);
— цирроз печени с токсическим заболеванием печени (K71.7).
Таким образом, цирроз печени, кодируемый в данной подрубрике, описывается как клинико-морфологический синдром с невыясненной или неуказанной этиологией.
1. Морфологические признаки цирроза:
— нарушение долькового (ацинарного) строения печени; — наличие узлов регенерации — ложных долек (усиление регенерации, наличие митозовМитоз — основная форма клеточного деления, сущность которой заключается в равномерном распределении хромосом между дочерними клетками; при некоторых патологических процессах течение митоза нарушается.
и амитозовАмитоз — деление клетки без формирования веретена деления и спирализации хромосом. Амитоз характерен для клеток некоторых специализированных тканей (лейкоциты, клетки эндотелия, нейроны вегетативных ганглиев и др.), а также злокачественных опухолей
гепатоцитов);
— диффузный фиброз (разрастание соединительной ткани).
Отсутствие даже одного из этих признаков не позволяет назвать процесс циррозом.
Дополнительными признаками цирроза (выявляемыми не всегда) могут служить:
— дистрофия гепатоцитов (гидропическая, баллонная, жировая);
2. Ацинус и долька
Многие неточности в понимании связаны с определением понятий «ацинус» и «долька». Оба понятия были предложены для описания морфофункциональной единицы печени.
Концепция печеночной дольки основана на том, что центром морфофункциональной единицы печени является центральная дольковая вена (отсюда и название), вокруг которой выстроены
гепатоцитыгепатоцит — основная клетка печени: крупная клетка, выполняющая различные метаболические функции, включая синтез и накопление различных необходимых организму веществ, обезвреживание токсичных веществ и образование желчи (Hepatocyte)
, и кровь от периферии дольки течет к ее центру.
В преставлении об ацинусе центральную роль отводят портальному тракту: кровь поступает в центр морфофункциональной единицы печени и движется наружу, по направлению к центральным венам.
3. Классификация
3.1.Популярная ранее классификация основывалась на размерах узлов регенерации, так как считалось, что мелкие (менее 3 мм) узлы характерны для токсического (алкогольного) цирроза, а крупные — для вирусного поражения. В настоящее время такая причнно-следственная связь подвергается сомнениям. Описательные термины «микронодулярный», «макронодулярный», «неравномерный» лишены клинического значения.
3.2. Билиарный и портальный циррозы морфологически практически неразличимы в конечной стадии.
Клиническим проявлением цирроза печени является хроническая или неуточненная печеночная недостаточность. Различия в кодировке заключаются в том, что печеночная недостаточность описывается преимущественно как клинико-лабораторный синдром, а цирроз печени — как клинико-морфологический.
Период протекания
Описание:
В зависимости от многих факторов цирроз печени формируется в сроки от нескольких недель до нескольких лет.
Классификация по этиологии: *
5. Врожденный, при следующих заболеваниях:
6. Застойный (недостаточность кровообращения).
7. Болезнь и синдром Бадда-Киари.
8. Обменно-алиментарный, при следующих состояниях:
— наложение обходного тонкокишечного анастомоза;
— тяжелые формы сахарного диабета.
9. Цирроз печени неясной этиологии.
10. Криптогенный (в настоящее время рассматривается как форма аутоиммунного поражения).
— тип 1 (анти SMA, анти ANA позитивный);
— тип 2 (анти LKM 1 позитивный);
— тип 3 (анти SLА позитивный) — в настоящее время не выделяют.
Клиническая классификация
1.1 При компенсированном циррозе печени:
— биохимические, радиологические или гистологические исследования согласуются с патологическим процессом цирроза;
— синтетическая функция печени сохранена;
— не имеется никаких доказательств осложнений, связанных с портальной гипертензией (асцит, варикозное расширении вен пищевода, желудка, прямой кишки; кровотечение из варикозных узлов; печеночная энцефалопатия; желтуха).
1.2 Цирроз печени считается декомпенсированным, когда имеются данные о развитии осложнений дисфункции печени:
— снижение синтетической функции печени (гипоальбуминемия, коагулопатия и другие);
— портальная гипертензия (асцит, варикозное расширение вен пищевода, желудка, прямой кишки; кровотечение из варикозных узлов; печеночная энцефалопатия; желтуха).
2. По клиническо-лабораторным признакам:
2.1 Стадии цирроза печени (ЦП):
— выраженных клинических проявлений;
2.3 Для классификации по степени тяжести применяют классификацию печеночно-клеточной функции при циррозе печени по Чайлду-Пью (см. таблицу ниже)
Каждый из показателей оценивают в баллах (соответственно — 1, 2 или 3 балла).
Интерпретацию осуществляют по следующим критериям:
— класс А (компенсированный): 5-6 баллов;
— класс В (субкомпенсированный): 7-9 баллов;
— класс С (декомпенсированный): 10-15 баллов.
С 2002 года в рамках программы по пересадке печени в США использовали модель развития терминальной стадии заболевания печени (MELD) в виде балльной системы, предназначенной для оценки относительной тяжести заболевания печени. В педиатрии аналогичная шкала носит название PELD (Pediatric End-Stage Liver Disease) и применяется для оценки тяжести процесса у детей до 12 лет.
Результат по системе баллов MELD колеблется от 6 до 40 баллов. Шкала также используется для прогноза смертности в ближайшие 3 месяца и определения срочности требуемой пересадки печени.
Трехмесячная статистика смертности связана со следующими оценками MELD:
— MELD 40 баллов — 81% смертности.
Морфологическая классификация Предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ (1978). В настоящее время теряет свою практическую ценность.
1. Мелкоузловой или мелконодулярный цирроз (диаметр узлов от 1 до 3 мм).
2. Крупноузловой или макронодулярный цирроз (диаметр узлов более 3 мм).
3. Неполная септальная форма.
4. Смешанная форма, при которой наблюдаются различные размеры узлов.
Формулировка диагноза
Диагноз выставляется по следующей схеме:
— активность, класс по шкале Чайлда-Пью, стадия компенсации.
— присутствующие синдромы (асцит, варикозно расширенные вены пищевода (степень расширения));
3. Энцефалопатия (степень, стадия).
* Данная классификация не имеет отношения к данной подрубрике и приводится с ознакомительной целью
I. Этиология
1. Выявляемые этиологические факторы:
1.1 Частые причины возникновения цирроза печени в общем выступают:
— криптогенный цирроз (до 20%).
1.2 Более редкие причинамы:
— длительный внутри- и внепеченочный холестаз;
— нарушение венозного оттока из печени (например, веноокклюзионная болезнь, синдром Бадда-КиариСиндром Бадда-Киари — редкое заболевание, связанное с закупоркой печеночной вены опухолью или тромбом. Характерными симптомами болезни являются асцит и цирроз печени.
, констриктивный перикардит);
— иммунные нарушения («люпоидный», аутоиммунный гепатит);
— интоксикации, токсическое действие лекарств (например, метотрексат, амиодарон);
— циррозы неясной этиологии (за исключением криптогенного цирроза), например, имеющие собирательное название «детский индийский цирроз»;
— метаболические нарушения (например, гемохроматоз, болезнь ВильсонаБолезнь Вильсона — наследственное заболевание человека, характеризующееся нарушением экскреции ионов меди с желчью и их включения в церулоплазмин, сопровождающимся циррозом печени и дистрофическими процессами в головном мозге; наследуется по аутосомно-рецессивному типу
, недостаточность альфа-антитрипсина, гликогеноз типа IV, галактоземия, наследственный тирозиноз).
1.3 Другие факторы в качестве возможных причин цирроза печени:
— инфекции (следует иметь в виду, что малярийные плазмодии не вызывают цирроза; цирроз при малярии, по-видимому, обусловлен недоеданием или вирусным гепатитом);
— сифилис (может вызывать цирроз только у новорожденных);
— при шистосомозе яйца паразита вызывают разрастание фиброзной ткани в портальных зонах (в некоторых странах истинной причиной цирроза печени при сочетании его с шистосомозом, возможно, является другое заболевание, например, вирусный гепатит С);
— гранулёматоз — фокальные гранулёмы (например, при бруцеллезе, туберкулезе и саркоидозе) разрешаются с развитием фиброза, но узлы регенерации при этом отсутствуют.
Таким образом, в данной подрубрике кодируются только циррозы печени, указанные как включенные в нее в разделе «Краткая информация». Циррозы с указанием на установленную этиологию кодируются в других подрубриках.
2. Криптогенный цирроз печени
Этиологию цирроза не удается установить приблизительно у 10-35% больных. Такой цирроз принято считать криптогенным. Более чем у 50% больных, которым раньше установили бы диагноз идиопатического хронического гепатита или криптогенного цирроза, можно обнаружить гепатит С.
По мнению других авторов, в группу криптогенных циррозов в первую очередь входит определенное число циррозов печени, наблюдаемых у детей переселенцев (Антильские острова, Реюньон, Пиренейский полуостров, Северная Африка), в происхождении которых предполагаются факторы питания (не доказаны из-за отсутствия эпидемиологических данных). С полной достоверностью можно только отметить отсутствие у детей алкогольного цирроза.
II. Патанатомия
Гистологически цирроз печени определяется как диффузный процесс, который характеризуется фиброзом и превращением нормальной архитектуры печени в структурно ненормальные узелки.
Прогрессирование повреждения печени в цирроз может произойти в течение периода длиной от нескольких недель до нескольких лет. Пациенты с гепатитом С могут иметь хронический гепатит до 40 лет, пока он не прогрессирует в цирроз.
При многих формах поражения печени отмечается фиброз, который определяется как избыточное отложение компонентов внеклеточного матрикса (например, коллагена, гликопротеинов, протеогликанов) в печени. Фиброз, являющийся ответом на повреждение печени, потенциально обратим. В отличие от него, цирроз печени не является обратимым процессом у большинства пациентов.
При микронодулярном (микроузловом) циррозе узлы регенерации имеют размер до 3 мм; цирроз, как правило, захватывает равномерно всю печень. Для него характерны тонкие соединительнотканные перегородки, равномерное снижение числа гепатоцитов и мелкие узлы регенерации. Ранее считалось, что эта форма наиболее часто возникает при алкогольном поражении печени; более редко в качестве причин выступают гемохроматоз, заболевание желчевыводящих путей, состояние после наложения еюноилеоанастомоза.
Макронодулярный цирроз имеет диаметр узлов регенерации более 3 мм и развивается главным образом при вирусных гепатитах. Узлы распределяются по печени неравномерно, что вызывает несоответствие клинической картины и результатов биопсии. Поэтому иногда, при наличии клинических признаков цирроза, в пункционном биоптате обнаруживают незначительные фиброзные изменения и нормальные печеночные дольки. В результате того, что мягкая печеночная ткань легче всасывается в иглу, чем фиброзная, также могут возникнуть ошибки.
Портальный (септальный) цирроз — одна из наиболее часто встречающихся форм цирроза печени в результате хронического агрессивного гепатита или недостаточности кровообращения (прежнее название — кардиальный цирроз). Формируется в результате образования соединительнотканных перегородок, разделяющих дольки и соединяющих портальные поля с центром долек, а также в результате возникновения внутри самой дольки и вокруг нее инфильтратов, вызывающих деформацию паренхимы. Таким образом, соединительнотканные септы простираются от одного портального тракта к другому через центральные дольковые вены (то есть, пересекая весь ацинус). Изменения однородные и занимают всю печень.
При микроскопическом исследовании выявляются жировая дистрофия и признаки хронического воспаления гепатоцитов.
Портальный цирроз имеет три стадии развития и величина печени зависит от стадии процесса:
1. Начальная стадия — печень не деформирована, плотная, несколько увеличена. Морфологические изменения соответствуют таковым при хроническом гепатите.
2. Стадия сформировавшегося цирроза — печень уменьшена (нередко по величине равна увеличенной селезенке) и мелкобугриста.
3. Конечная стадия — печень значительно уменьшена, деформирована и чрезвычайно плотна.
Постнекротический цирроз развивается в результате массивных некрозов печеночной паренхимы. Участки некроза замещаются плотной рубцовой тканью; строма органа спадается и превращается в рубцы, которые ограничивают участки печеночной ткани.
Патогномоничный морфологический признак: сближение портальных триад и центральных вен. Ложные дольки содержат множество многоядерных печеночных клеток и состоят из новообразованной печеночной ткани.
Макроскопически печень плотная, уменьшена в размере, имеет крупные узлы, разделенные широкими и глубокими бороздами. Это крупноузловой (макронодулярный) цирроз. Характерные черты этого типа — ранняя гепатаргия (печеночная недостаточность) и поздняя портальная гипертензия.
Ранее считалось, что данный тип цирроза возникает при одномоментном воздействии различных гепатотоксинов. Наиболее часто он развивается после перенесенной болезни Боткина или многократного воздействия гепатотропных ядов, медикаментов, алкоголя.
Смешанный цирроз обладает признаками как постнекротического, так и портального цирроза. Цирроз печени у алкоголиков нередко носит черты и портального, и постнекротического (так называемый «смешанный» цирроз). Эпидемиология
Возраст: преимущественно зрелый возраст
Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли).
Распространенность составляет 2-3% (на основании данных аутопсий).
Цирроз печени наблюдают в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией.
Случаи цирроза печени вследствие белково-энергетической недостаточности (недоедания) распространены в основном в детском возрасте в странах Африки и Азии.
В связи с выраженными региональными отличиями этиологических факторов, наиболее общими факторами являются:
— ожирение;
— диабет второго типа;
— прием алкоголя;
— воздействие различных химических агентов (пары углеводородов, металлы и их соли, медикаменты);
— парентеральное употребление наркотиков;
— случайные половые связи без использования средств защиты;
— переливание крови и ее компонентов;
— татуировки;
— оперативные вмешательства (включая стоматологические);
— генетическая предрасположенность.
Клиническая картина Клинические критерии диагностики
увеличение живота; желтуха; зуд; мелена; гематохезия; эритема ладоней; лейконихия; телеангиоэктазии; слабость; гепатомегалия; спленомегалия; периферические отеки; гинекомастия; гипогонадия
Характерные симптомы и синдромы
1. Общая симптоматика: слабость, повышенная утомляемость, сонливость, кожный зуд. В случае выраженной сонливости или, наоборот, раздражительности и агрессивного поведения, следует думать о развитии печеночной энцефалопатииПеченочная энцефалопатия (гепатаргия) — клинический синдром, развивающийся при тяжелой печеночной недостаточности или печеночной интоксикации и проявляющийся нервно-психическими нарушениями, появлением печеночного запаха изо рта, возможным развитием печеночной комы.
.
Печень уплотнена и увеличена, но в редких случаях может иметь и небольшие размеры. При пальпации у большинства больных выявляется умеренно увеличенная селезёнка: ее край выступает на 2-3 см из под реберной дуги (проявления
портальной гипертензииПортальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно
3. Желтуха: начальные признаки желтухи незаметны для больного и характеризуются иктеричностьюИктеричность, по другому — желтушность
склер и слизистых оболочек, уздечки языка, типично легкое потемнение мочи, которому больные, как правило, не придают значения.
4. Затруднения дыхания. Возникновениеповерхностного, учащенногодыхания может быть обусловлено асцитомАсцит — скопление транссудата в брюшной полости
с повышением внутрибрюшного давления и ограничениями подвижности диафрагмы; хронической сердечной недостаточностью; гидротораксомГидроторакс — скопление транссудата (отечной жидкости) в плевральной полости
на фоне отечно-асцитического синдрома.
5. Геморрагический синдром. Возникает из-за нарушения синтеза факторов свертывания крови в печени и тромбоцитопении при гиперспленизмеГиперспленизм — сочетание увеличения селезенки с увеличением количества клеточных элементов в костном мозге и уменьшением форменных элементов в периферической крови.
. Для синдрома типично появление кровоточивости дёсен, носовых кровотечений; синяки и кровоподтеки образуются даже при легких механических воздействиях.
(проявление портальной гипертензии
Портальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно
). Характерно заметное увеличение живота в объеме за счет скопившейся жидкости («лягушачий живот»), может скапливаться более 10-15 л жидкости. При большом количестве жидкости создается картина «напряженного асцита», выбухание пупка, иногда сопровождающееся его разрывами; перкуторные признаки жидкости в брюшной полости; положительный симптом флюктуации.
7. Портальная гипертензия: асцит, расширение вен передней брюшной стенки в виде «головы медузы», варикозное расширение вен пищевода и желудка, спленомегалияСпленомегалия — стойкое увеличение селезенки
и расширение диаметра печеночных вен при УЗИ, печеночная энцефалопатия, как результат шунтирования крови.
8. Прочие признаки, характерные для цирроза печени:
— телеангиэктазииТелеангиэктазия — локальное чрезмерное расширение капилляров и мелких сосудов.
на верхней половине туловища и лице;
— ладонная эритема;
— гинекомастияГинекомастия — увеличение молочных желез у мужчин
;
— атрофия яичек/аменорея;
— шум Крювелье-Баумгартена — венозный шум над животом, связанный с функционированием венозных коллатералейКоллатераль — анатомическое образование, соединяющее структуры в обход основного пути.
;
— контрактура ДюпюитренаКонтрактура Дюпюитрена (синоним – ладонный фиброматоз) – безболезненное рубцовое перерождение и укорочение ладонных сухожилий; проявляется нарушением способности разгибать пальцы, узловатым уплотнением кожи на ладонях.
, более типичная для алкогольного генеза цирроза печени;
— изменения концевых фаланг пальцев рук по типу барабанных палочек, лейконихияЛейконихия — патологическое изменение ногтевой пластинки, характеризующееся появлением на ней белых пятен или полосок, обусловленных наличием мельчайших пузырьков воздуха между слоями ногтя
;
— атрофия склетной мускулатуры, отсутствие оволосения в подмышечных впадинах;
— увеличение околоушных слюнных желез (типично для пациентов, страдающих алкоголизмом);
— печеночный запах (возникает при декомпенсации функции печени, предшествует развитию печеночной комы и сопровождает ее);
— хлопающий тремор (характерен для декомпенсации печеночной функции). Диагностика
План обследования
Клинико-анамнестические данные и наличие определенной симптоматики позволяют предположить диагноз цирроза печени. Подтверждение диагноза осуществляется на основании результатов лабораторно-инструментального обследования.
Необходимо определение этиологии цирроза, так как в ряде случаев этиотропная терапия может замедлить прогрессирование заболевания и снизить смертность. Наиболее частыми причинами цирроза печени выступают вирусные гепатиты и злоупотребление алкоголем. Если причину цирроза выявить не удается, устанавливают диагноз криптогенного цирроза печени.
При диагностике следует дополнительно оценивать:
1. Состояние основных функций печени: наличие синдромов цитолизаЦитолиз — процесс разрушения клеток эукариот, выражающийся в виде их полного или частичного растворения под действием лизосомальных ферментов. Может быть как частью нормальных физиологических процессов, так и патологическим состоянием возникающим при повреждении клетки внешними факторами, например при воздействии на клетку антител
, холестазаХолестаз — нарушение продвижения желчи в виде застоя в желчных протоках и (или) проточках.
, геморрагического синдрома (нарушение состояния свертывающей системы крови), нарушение белково-синтетической функции печени.
2. Выявление синдрома гиперспленизма (в первую очередь по количеству тромбоцитов).
3. Выявление и оценка степени портальной гипертензии (ФЭГДС), которая опасна возможным кровотечением из варикозно расширенных вен пищевода и желудка.
4. Обнаружение возможного асцита.
5. Оценка психического статуса для своевременной диагностики печеночной энцефалопатии.
6. Тяжесть цирроза печени (определяют по классификации печеночной функции по Чайлду-Пью).
7. Оценка нутритивного статуса больного, своевременное выявление нарушений которого важно для диагностики цирроза печени и тактики ведения пациентов.
1. Следует выяснить у больного подробные сведения о динамике массы его тела: какой она была до заболевания, как изменилась в настоящее время, за какой срок было отмечено снижение массы.
2. Необходимо узнать у пациента о наличии анорексии (может быть связана с тем, что пища кажется невкусной из-за низкого содержания поваренной соли), тошноты и рвоты, диареи в сочетании со стеатореейСтеаторея — повышенное содержание в кале нейтрального жира, жирных кислот или мыл.
(проявления синдрома мальабсорбцииСиндром мальабсорбции (мальабсорбция) — сочетание гиповитаминоза, анемии и гипопротеинемии, обусловленное нарушением всасывания в тонкой кишке
, но могут быть связаны с передозировкой лактулозы).
3. Следует расспросить больного об употреблении алкоголя или нарушении диеты.
Физикальное обследование:
1. Определение индекса массы тела (ИМТ).
2. Выявление возможных признаков печеночной энцефалопатии: «порхающий» тремор, психические нарушения. Печеночная энцефалопатия может быть частичным отражением неправильного питания больного. Следует иметь в виду, что психические нарушения в поведении пациента могут отражать витаминную недостаточность.
3. Признаки белковой недостаточности: желтуха, асцит, отеки ног, мышечная атрофия, уменьшение толщины подкожной жировой клетчатки, глоссит.
4. Акродерматит отражает дефицит цинка, проявления пеллаграПеллагра — болезнь, обусловленная недостаточностью никотиновой кислоты, триптофана и рибофлавина, характеризующаяся поражением кожи, пищеварительного тракта и нарушениями психики
— недостаточность никотиновой кислоты, дерматит — недостаточность эссенциальных жирных кислот.
В ходе физикального обследования также желательно отметить в медицинской документации окружность середины предплечья (наблюдение за прогрессированием мышечной атрофии), толщину кожной складки над трехглавой мышцей плеча (наблюдение за степенью потери подкожной жировой клетчатки).
Инструментальные исследования
Обязательные исследования:
1. УЗИ органов брюшной полости (печень, селезенка, система воротной вены, желчный пузырь, поджелудочная железа, почки):
— заметное повышение эхогенности печени может свидетельствовать о наличии жировой дистрофии или фиброза;
— увеличение селезёнки, расширение сосудов воротной системы и видимые коллатерали являются признаками портальной гипертензии;
— выявляется даже небольшое количество асцитической жидкости, однако определение количества жидкости при УЗИ может быть неточным.
Проведение обязательно после установки диагноза. Применяется для определения степени выраженности варикозного расширения вен. При его отсутствии эндоскопическое исследование повторяют с интервалами в 3 года.
Степени варикозного расширения вен пищевода:
I степень: варикозно расширенные вены спадаются при нагнетании воздуха в пищевод;
— II степень: промежуточная между I и III степенью;
— III степень: варикозно расширенные вены вызывают окклюзию пищеводного просвета.
считается «золотым стандартом» диагностики. Сложности диагностики связаны с недостаточным забором материала, неправильно выбранными местами забора биоптата.
Метод применяется для определения индекса фиброза и индекса гистологической активности по шкалам METAVIR, Ishak, Knodell. Биопсию печени можно проводить при приемлемых коагуляционных показателях (МНО менее 1,3 или протромбиновый индекс более 60%, количество тромбоцитов более 60х10
/л). Для уменьшения риска возникновения осложнений, проведение процедуры осуществляется под контролем УЗИ.
4. Метод непрямой эластографии печени проводится с помощью аппарата FibroScan (EchoSens, Франция). Метод основан на ультразвуковом измерении скорости и распространении механических колебаний, искусственно создаваемых аппаратом, на ткань печени. Ультразвуковая эластография не пригодна для пациентов с ожирением поскольку сигнал проходит только через ткань толщиной от 25 до 65 мм. Анализ использования метода показал, что его ценность в выявлении именно цирроза выше, чем при других стадиях фиброза печени.
5. Определение скорости кровотока в портальной системе при помощи допплерографического исследования. Является косвенным методом измерения эластичности печени для оценки степени ее фиброза.
6. Тесты, оценивающие перфузию различных веществ через печень, используются для оценки функционального состояния печени. Среди них исследование этилирования лидокаина MEGX-тест. Также применяются дыхательные тесты с 13С-галактозой и 13С-аминопирином, в метаболизме которых участвуют цитохром Р450 и галактокиназа, имеющие различную локализацию (микросомы и цитоплазма гепатоцита). Было выявлено, что функции ферментных печеночных систем нарушаются достаточно рано. Поэтому предполагается, что сочетанное использование дыхательных тестов дает информацию о наличии компенсированного цирроза печени.
7. Для оценки портальной гипертензии используется инвазивная катетерная методика определения HPVG (градиент печеночного венозного давления), который по сути представляет собой разницу между давлением в воротной вене и внутрибрюшной части нижней полой вены.
Нормальное значение HVPG составляет от 1 до 5 мм рт. Более высокое давление определяет наличие портальной гипертензии, независимо от клинических признаков.
HVPG > или = 10 мм рт.ст. (называется клинически значимая портальная гипертензия) является предиктором развития осложнений цирроза печени, включая смерть.
HVPG выше 12 мм рт.ст. является порогом давления для варикозного разрыва.
Основные преимущества HVPG — его простота, воспроизводимость и безопасность.
8. Диагностическая ценность МРТ при циррозе печени невелика. Она помогает отличить цирротические узлы регенерации от гепатоцеллюлярной карциномы.
Обязательные исследования
1. Общий анализ крови: концентрация гемоглобина, содержание эритроцитов, цветовой показатель, количество ретикулоцитов, содержание лейкоцитов, лейкоцитарная формула, содержание тромбоцитов, СОЭ.
Наличие тромбоцитопении служит одним из признаков гиперспленизма. Повышение СОЭ — одно из проявлений иммуновоспалительного синдрома. Степень истощения пациента отражает сниженное количество лимфоцитов в крови.
2. Биохимическое исследование крови
2.1 Активность АЛТ, АСТ (повышены при синдроме цитолиза); также определяют соотношение АСТ/АЛТ. Нормальные уровни АСТ и АЛТ не исключают диагноз цирроза печени. В большинстве хронических заболеваний печени (за исключением алкогольной болезни печени), АЛТ имеет более высокие показатели, чем АСТ, но при прогрессировании патологического процесса может наблюдаться реверсия этого соотношения. АСТ/АЛТ ≥ 1, как полагают, является предиктором цирроза печени.
2.2 Активность ГГТ — может быть единственным лабораторным признаком алкогольной и неалкогольной жировой болезни печени, а также ее токсического поражения.
2.3 Активность ЩФ — маркер холестаза наряду с ГГТ. Соотношение ЩФ/АЛТ > 3 может предполагать иные виды поражения печени (первичный склерозирующий холангит, печеночный болевой синдром или симптомы перекреста с аутоиммунным гепатитом).
2.4 Концентрация общего белка и протеинограмма. Снижение общего белка свидетельствует о печеночно-клеточной недостаточности; увеличение содержания гамма-глобулинов характерно для аутоиммунного гепатита, реже для вирусных гепатитов и первичного билиарного цирроза.
2.5 Концентрация общего билирубина.
2.6 Содержание глюкозы в плазме.
2.7 Концентрация мочевины и креатинина.
2.8 Сниженная концентрация в сыворотке крови натрия, в меньшей степени — калия.
2.9 Коагулограмма: АЧТВАЧТВ — активированное частичное тромбопластиновое время (является показателем измерения эффективности «внутреннего» и общего пути свертывания)
, протромбиновое время, протромбиновый индекс, фибриноген.
2.10 Содержание в крови иммуноглобулинов А (повышены при алкогольном поражении печени), М (повышены при первичном билиарном циррозе), С (повышены при аутоиммунном гепатите).
2.11 Маркеры вирусов гепатитов позволяют достоверно диагностировать этиологию поражения печени. При криптогенном циррозе они все отрицательны:
— определение вирусной нагрузки НСV;
3. Группа крови, резус-фактор.
4. Общий анализ мочи.
5. Копрограмма.
6. Широкое распространение получают комбинированные маркеры фиброза и цирроза печени, определяемые в сыворотке.
Маркеры печеночного фиброза являются альтернативой биопсии по причине их неинвазивности, простой воспроизводимости и точности в отношении выраженного фиброза и цирроза печени.
Шкалы Hepascore, FibroMax, ELF,MP3, SHASTA, FCII, PAHA, FibroTest и другие показали разной степени достоверность как для фиброза, так и для цирроза различной этиологии. При выборе шкалы следует учитывать этиологию цирроза, так как изначально декларирована довольно узкая направленность шкал (допустим, только для HCV или HBV). Чувствительность и специфичность многих шкал не исследовались при циррозах другой этиологии. Традиционно отдается предпочтение шкалам FM, PAHA, FT, ELF.
Дополнительные исследования
1. Клинический анализ крови: средний объем эритроцитов, среднее содержание гемоглобина в эритроците.
2. Биохимическое исследование крови:
— общая железосвязывающая способность сыворотки;
— насыщение трансферрина, концентрация ферритина (исключение гемохроматозаГемохроматоз (син. гемомеланоз, диабет бронзовый, сидерофилия, Труазье-Ано-Шоффара синдром, цирроз пигментный) -наследственная болезнь, характеризующаяся нарушением обмена железосодержащих пигментов, повышенным всасыванием в кишечнике железа и накоплением его в тканях и органах; проявляется признаками цирроза печени, сахарного диабета, пигментацией кожи
);
— определение клубочковой фильтрации (при подозрении на развитие гепаторенального синдрома).
3. Исследования для диагностики аутоиммунных заболеваний:
— концентрация гормонов щитовидной железы: свободный Т4, ТТГ, антитела к тиреоидной пероксидазе — для выявления аутоиммунных поражений (чаще при поражении печени вирусом гепатита С);
— содержание криоглобулинов (выявление криоглобулинемии);
— титр антимитохондриальных АТ (характерны для первичного билиарного цирроза печени — выявляют более чем в 90% случаев);
— титр антиядерных АТ (выявляют при циррозе печени вследствие аутоиммунного гепатита 1-го типа);
— титр АТ к печеночно-почечным микросомам (анти-LKM1; характерны для аутоиммунного гепатита 2-го типа);
— титр АТ к гладкой мускулатуре (обнаруживают в крови при аутоиммунном гепатите 1-го типа).
4. Исследование фенотипа по альфа-1-антитрипсину (выявление врожденного дефицита альфа-1-антитрипсина).
5. Определение суточной протеинурии.
6. Концентрация церулоплазмина (исключение болезни Вильсона-КоноваловаБолезнь Коновалова-Вильсона (син. гепато-церебральная дистрофия) — наследственное заболевание человека, характеризующееся сочетанием цирроза печени и дистрофических процессов в головном мозге; обусловлено нарушением обмена белков (гипопротеинемия) и меди; наследуется по аутосомно-рецессивному типу
, при которой концентрация церулоплазмина снижена).
7. Альфа-фетопротеин (АФП) — повышение более 500 нг/мл с высокой степенью достоверности свидетельствует о диагнозе гепатоцеллюлярной карциномы.
8. Исследование асцитической жидкости:
— определение клеточного состава (позволяет исключить опухолевую природу асцита);
— биохимическое (определение содержания белка) и микробиологическое исследования;
— для дифференциальной диагностики асцита вследствие цирроза печени и асцитов другой этиологии требуется показатель разницы концентраций альбумина в крови и асцитической жидкости. Когда показатель содержания альбумина в крови выше чем в асцитической жидкости более чем на 1,1 г/л, то асцит обусловлен портальной гипертензией в рамках цирроза печени.
При содержании нейтрофилов более 250/мм3 диагностируют спонтанный бактериальный перитонит. Дифференциальный диагноз
1. Обструкция желчевыводящих путей.
Характерные признаки:
— желтуха с лихорадкой или без нее;
— боли в животе;
— увеличение концентрации билирубина, активности щелочной фосфатазы (ЩФ) и трансаминаз.
При проведении УЗИ, КТ, МРТ выявляют расширение внутрипеченочных желчных протоков и общего желчного протока, иногда визуализируется причина обструкции (например, камень).
2. Алкогольный гепатит.
Характерные признаки:
— желтуха;
— лихорадка;
— лейкоцитоз с ядерным сдвигом влево;
— симптомы алкогольной болезни печени, алкогольный анамнез.
Для подтверждения диагноза проводят УЗИ печени (выявляет признаки цирроза, портальной гипертензии), в ряде случаев есть необходимость в биопсии печени.
3. Токсическое воздействие лекарственных средств и других веществ.
Указания в анамнезе на употребление ЛС. Следует учитывать, что длительное парентеральное питание может приводить к жировой дистрофии печени и фиброзу .
4. Вирусные гепатиты.
В анамнезе могут быть указания на желтуху, дискомфорт в животе, тошноту, рвоту, увеличение активности трансаминаз.
Клиническая картина может быть представлена как минимальными симптомами (при хроническом гепатите С), так и иметь вид фульминантной печеночной недостаточности.
Диагноз устанавливается на основе серологического исследования на маркеры вирусов.
5. Аутоиммунный гепатит.
Чаще встречается у женщин молодого возраста. Характерный признак — выраженная слабость в сочетании с желтухой. В начале заболевания отмечают повышение активности трансаминаз. В дальнейшем наблюдаются типичные признаки хронического поражения печени: повышение концентрации билирубина, снижение содержания протромбина, повышение МНО.
Часто обнаруживают поликлональную гипергаммаглобулинемию, характеризующуюся увеличением синтеза нескольких или всех классов иммуноглобулинов. Для установления диагноза необходимо обнаружение антиядерных АТ, АТ к гладкомышечным клеткам, АТ к печеночно-почечным микросомам.
6. Первичный билиарный цирроз.
Характерен для женщин в возрасте 40-60 лет. На ранней стадии часто имеет бессимптомное течение со случайным выявлением повышенной активности ЩФ. Отмечают слабость, кожный зуд и, позднее, желтуху. Активность трансаминаз обычно увеличена незначительно. В 90% случаев можно обнаружить антимитохондриальные антитела.
7. Первичный склерозирующий холангит.
Более распространен среди мужчин в возрасте 20-30 лет. Часто диагностируют у бессимптомных пациентов с повышенной активностью ЩФ, особенно у больных с диагностированными воспалительными заболеваниями толстой кишки (обычно с неспецифическим язвенным колитом).
Характерные признаки: желтуха, зуд, боли в животе, похудание.
Активность трансаминаз обычно повышена не более чем в 5 раз.
Диагноз уточняется при проведении эндоскопической холангиографии.
8. Неалкогольная жировая болезнь печени.
Типична для людей с ожирением, страдающих сахарным диабетом и имеющих гиперлипидемию, но также может возникать у лиц худощавого телосложения. Увеличенная активность ГГТ может быть единственным изменением биохимических показателей. Для диагностики важно провести тщательный сбор алкогольного анамнеза. У некоторых больных возможно прогрессирование заболевания до цирроза печени.
При УЗИ выявляют признаки жировой инфильтрации печени (стеатоз). Для уточнения диагноза и стадии показано проведение биопсии печени.
10. Наследственный гемохроматоз.
Характерен для мужчин 35-40 лет, в этом возрасте, как правило, проявляются первые признаки заболевания. Наблюдаются повышенная утомляемость, боли в животе, артралгия, нарушения половой сферы (импотенция/
), гепатомегалия, гиперпигементация (типичен «бронзовый» цвет кожных покровов), похудание, спленомегалия.
В поздних стадиях заболевания возникают желтуха и асцит.
Для установления диагноза необходимо определение мутаций гена НFЕ (С282Y, Н63D), насыщения трансферрина и концентрации в крови ферритина.
При подозрении на гепатоцеллюлярную карциному на фоне гемохроматоза возможно проведение биопсии печени для окраски на железо .
11. Болезнь Вильсона-Коновалова (гепатолентикулярная дегенерация).
Начинается в основном в молодом возрасте. Может проявляться такими симптомами, как слабость, потеря аппетита, боли в животе, тремор, нарушения координации, мышечная дистопия, психические нарушения.
Поражение печени варьирует от невыраженных изменений до фульминантной печеночной недостаточности.
Типичным является повышение активности трансаминаз, концентрации билирубина, однако активность ЩФ находится в пределах нормы. Диагноз предполагается на основании снижения сывороточной концентрации церулоплазмина и выявления кольца Кайзера-Флейшера при исследовании роговицы щелевой лампой.
Для подтверждения диагноза проводят исследование экскреции меди с суточной мочой и биоптатов печени с определением содержания в них меди.
12. Недостаточность альфа-1-антитрипсина.
13. Застой в печени при хронической сердечной недостаточности (ХСН).
Характерные признаки:
— симптомы ХСН;
— гепатомегалия, спленомегалия;
— тяжесть в правом подреберье;
— повышение активности трансаминаз (незначительное);
— увеличение концентрации билирубина;
— иногда — повышение МНО и снижение концентрации альбумина.
Диагноз подтверждается при проведении ЭхоКГ, допплерографии печени и ее сосудов.
Длительная ХСН может привести к развитию кардиального фиброза печени.
14. Холестаз.
Возникает чаще всего как побочный эффект от приема лекарственных средств или на фоне сепсиса.
Характерные признаки: желтуха, повышенная активность ЩФ и трансаминаз.
Диагноз подтверждается при проведении биопсии.
15. Обструктивные нарушения в системе печеночных вен (синдром Бадда-Киари), а также тромбоз вен селезенки, тромбоз воротной вены, нарушение проходимости нижней полой вены.
Типичны гепатомегалия, боли в животе, тошнота и рвота, рефрактерный асцит, желтуха.
Для установления диагноза необходимо провести допплерографию выносящих сосудов печени.
— повышенное давление в яремной вене;
— сердечные тоны: приглушены, присутствует третий тон сердца.
, низковольтные комплексы QRS, аномальные зубцы Т.
УЗДГ: нарушение заполнения желудочков.
17. Шистосомоз.
В анамнезе — поездки в эндемичные районы.
Конституционные симптомы лихорадочного заболевания:
— недомогание, головная боль, мышечные боли, слабость и боли в животе;
— озноб, потливость;
— похудание, потеря аппетита;
— рвота, диарея.
Признаки лихорадочного заболевания: крапивница, сыпь, лихорадка, и лимфаденопатия.
Нормальный градиент печеночного венозного давления, определяемый косвенным (МРТ) или прямым (ангиография) методом.
— поражение легких: сухой кашель и одышка;
— вовлечение кожи: измененная пигментация (гипо-или гиперпигментация), макулопапулезная сыпь на коже лица, спине и конечностях, а также эритема на ногах;
— поражение глаз: передний или задний увеит, сухость глаз (сухой ринит) и глаукома.
Биопсия печени: ненекротические, казеозные гранулемы.
Обзорная рентгенография грудной клетки (выводы зависят от стадии развития болезни): грудная
, диффузные ретикулонодулярные тени (паренхиматозные поражения), фиброз в верхней доле легких.
19. Узловая регенеративная гиперплазия.
Нет клинических признаков и симптомов для дифференциации.
Биопсия печени: локальные маленькие регенеративные узелки с минимальным или нулевым фиброзом при окрашивании ретикулином.
20. Идиопатическая портальная гипертензия (портальный склероз).
Нет клинических признаков и симптомов для дифференциации.
Биопсия печени: без признаков цирроза печени.
Некоторые описанные ниже состояния могут считаться в равной степени как проявлениями цирроза печени (тяжелые формы), так и его осложнениями.
I. Печеночная энцефалопатия (ПЭ)
Симптомы печеночной энцефалопатии включают изменения сознания, интеллекта, поведения и нейромышечные нарушения.
Выделяют четыре стадии печеночной энцефалопатии.
Цирроз печени — это разрастание соединительной ткани в органе по причине длительного воспаления. Единого подхода к классификации данной патологии нет, поскольку нет и единого мнения о том, какая же из имеющихся наиболее удачна для диагностических задач и терапии цирроза.
Данную классификацию цирроза печени используют для оценки степени тяжести заболевания у пациента.
На основе нее производят оценку выживаемости пациента с данной патологией и определяют процент летальности после хирургической операции. Определяется, насколько необходима пересадка печени.
Болезнь разделяют на три класса. Параметры, которые эти классы определяют, указывают на степень тяжести цирроза, а также на то, какова будет продолжительность жизни больного человека, у которого цирроз. По Чайлд-Пью степень компенсации заболевания определяется так:
- К классу A относят компенсированный цирроз.
- B – субкомпенсированный.
- C – декомпенсированный цирроз.
Каждому классу по Чайлд-Пью присваиваются определенные баллы, которые рассчитываются на основе суммы нескольких параметров. Так, классу А принадлежит диапазон от 5 до 6 баллов, В, соответственно, — от 7 до 9 баллов. А последнему классу — наибольшее значение от 10 до 15 баллов.
Минимальная степень тяжести цирроза принадлежит А. При этом продолжительность жизни пациента будет максимальной — от 15 до 20 лет. По второму она составляет около 10 лет. Класс С подразумевает самую короткую продолжительность жизни больного с циррозом печени – всего один, максимум три года.
После проведенного хирургического вмешательства самый высокий процент летальности принадлежит классу С – это 80%; 30% — соответственно, В, а вот А – всего лишь 10%.
Необходимость в пересадке печени при разных степенях тяжести определяется так:
Какие же параметры влияют на распределение по классам? Прежде всего, учитывается наличие:
А также печеночной энцефалопатии, ПТИ, ПТВ и МНО.
Систему по Чайлд-Пью нельзя считать эталонной, поскольку при оценке учитываются не все параметры состояния больного. Резкое же обострение заболевания, а также его осложнение меняют картину, и данную классификацию уже не используют.
Кроме описанной системы, при циррозе учитываются также морфологические и этиологические признаки.
Насчитывается около двадцати форм цирроза. В зависимости от того, известна ее причина или нет, болезнь разделяют на три группы:
- Цирроз с установленной (известной) этиологией.
- Патология, при которой этиология является спорной (иногда говорят «с возможной этиологией»).
- Цирроз с неясной (неизвестной) этиологией.
Об известных, установленных причинах возникновения патологии говорят в следующих случаях:
- При алкогольном циррозе, возникающем при длительном употреблении спиртных напитков (40-60 грамм этанола) на протяжении 15 и выше лет.
- Вирусном, который в половине случаев возникает по причине вирусного хронического гепатита B, C и G.
- Лекарственном или медикаментозном, который проявляется вследствие употребления лекарственных препаратов одного типа долгое время.
- Первичном и вторичном билиарном циррозе печени, при котором происходит гибель печеночной ткани, а грубая рубцовая ткань образуется для ее замены.
- Врожденном или наследственном циррозе.
- Застойном – он имеет отличия от других перечисленных форм и развивается достаточно длительный период времени, когда нарушается кровоснабжение печени. Наблюдается у больных с общим нарушением кровообращения.
- При болезни и синдроме Бадда-Киари — заболевании, связанном с нарушением оттока крови из печени (при тромбозе печеночных вен).
- Обменно-алиментарном циррозе печени, возникающем при тяжелой форме сахарного диабета, ожирении, когда присоединяется обходной тонкокишечный анастомоз.
Возможная и неясная, неизвестная этиология проявляется при наличии:
- инфекционных заболеваний;
- паразитарных болезней;
- аутоиммунных патологий;
- недостаточного питания.
Неизвестные этиологические факторы – это чаще всего криптогенные формы цирроза. При первичном билиарном и индийском детском циррозе тоже говорят о неясной этиологии.
Морфологическая классификация поражения печени — это первая предложенная и утвержденная, основанная на данных биопсии (кусочек органа, взятый прижизненно). Выделяют патологию 4-х форм:
- мелкоузлового цирроза печени, характеризующегося небольшими узелками в органе, диаметр которых составляет 1-3 мм;
- крупноузловго цирроза – диаметр узелков в печени 3 мм и более;
- формы неполного цирроза, при котором преимущественно поражаются межпеченочные перегородки;
- смешанного, характеризующегося сочетанием всех вышеперечисленных признаков.
Выставленный класс цирроза печени по Чайлд-Пью дает возможность не только составить диагноз, спрогнозировать выживаемость больного, но и подобрать адекватное лечение и поддерживающую терапию.
Так, компенсированное поражение печени (при классе А) предполагает базисную терапию, направленную на устранение основной причины болезни. Кроме того, необходимо подобрать поддерживающие лекарственные препараты. Их задача — устранять диспепсию. Большое значение при этом имеют ферментные средства типа «Панкреатина», «Креона», «Мезима». Дозировки стандартные, принимаются трижды в день, преимущественно до еды. Назначаются курсами, в среднем на 2-3 недели, которые с определенной периодичностью повторяются.
При субкомпенсированном циррозе печени (при Б классе цирроза по Чайлд-Пью) требуется назначение усиленной поддерживающей терапии. С этой целью используют низкосолевую диету (не более 2 г соли в день), дополнительно ограничивается белок. Из лекарственных препаратов назначают «Фуросемид» и «Спиронолактон». Прием диуретических средств сдерживает развивающуюся портальную гипертензию и уменьшает асцит. Функцию желудочно-кишечного тракта можно улучшить «Лактулозой» по 50-70 мл в день, но прием должен быть постоянным.
В случае декомпенсированного поражения печени (при классе С по шкале Чайлд-Пью) проявляется угрожающее для жизни больного состояние. Требуется незамедлительная интенсивная терапия. Парацентез обеспечивает выведение жидкости из брюшины, внутривенно вводятся альбумин и кристаллоиды, восполняющие объем циркулирующей крови и белок в организме. Активно применяются диуретические средства: тот же «Спиронолактон» и «Фуросемид». Назначают диету с низким содержанием соли. К сбалансированному парентеральному питанию приходят при печеночной энцефалопатии и других тяжелых состояниях.
Профилактика названной патологии также основана на классификации тяжести цирроза печени по Чайлд-Пью.
При компенсированном течении заболевания не требуются профилактические назначения. При классах Б и С у пациентов может развиться анемия, в связи с чем очень часто назначается эритропоэтин. Кроме того, часто назначают бета-блокаторы (типа «Метопролола», «Анаприлина»), что может предупредить разрыв вен пищевода.
источник

 содержание билирубина в крови пациента;
содержание билирубина в крови пациента;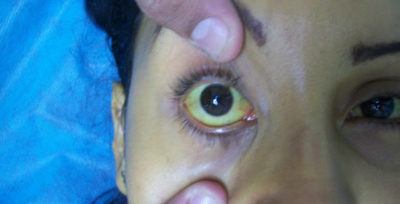 тошнота;
тошнота; ахолия (бесцветный кал);
ахолия (бесцветный кал);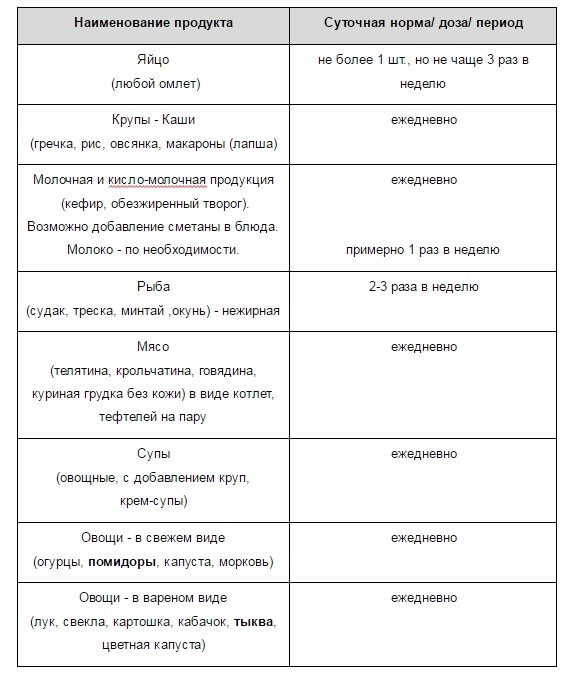
 Питаться правильно. Еда должна быть не только вкусной, но и полезной. Нужно употреблять больше фруктов и овощей, продуктов, богатых белком. К минимуму стоит свести жирные и жареные блюда, острую и соленую пищу. Не стоит нагружать желудок, принимать еду рекомендуется небольшими порциями, но часто – до 5-6 раз в сутки.
Питаться правильно. Еда должна быть не только вкусной, но и полезной. Нужно употреблять больше фруктов и овощей, продуктов, богатых белком. К минимуму стоит свести жирные и жареные блюда, острую и соленую пищу. Не стоит нагружать желудок, принимать еду рекомендуется небольшими порциями, но часто – до 5-6 раз в сутки.