Диагноз клинический, жалобы на момент поступления. Перенесенные заболевания, аллергологический анамнез. Общее развитие мышечной системы. Данные лабораторных и инструментальных методов исследования. Методика терапевтического лечения, прогноз для жизни.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Кафедра пропедевтика внутренних болезней. Заведующий д.м.н. профессор
Возраст: 32 года; 22,09,1977 г/р.
Место работы: ООО хлебозавод «Болдинский».
Профессия: каменщик — монтажник.
Должность: грузчик оборудования.
Дата поступления в клинику: 12 марта 2010г.
Направлен: из ОИКБ на скорой медицинской помощи.
Диагноз направляющего учреждения: Механическая желтуха.
Диагноз при поступлении: Цирроз печени декомпенсированный.
Диагноз клинический: Цирроз печени токсико-алиментарный на антибиотики, декомпенсированный. Осложнения портальная гипертензия. Асцит.
Жалобы на момент поступления:
На слабость, тяжесть и боль в правом подреберье, увеличивающуюся после физической нагрузке и приема пищи; желтушность кожи и видимых слизистых; на отеки нижних конечностей; на увеличение живота; головную боль; снижение работоспособности.
Считает себя больным около полугода назад, когда впервые появились слабость, тошнота, боль после приема пищи и физической нагрузки. По поводу этого в больницу не обращался и пытался себе помочь обезболивающим «Темпалгином» и препаратом различных фармакологических групп «активированным углем». Они помогли на время. Со слов больного боли так и продолжали периодически возникали. 5 марта 2010 года, у больного появилась общая слабость, постоянные интенсивные боли в правом подреберье, усиливающиеся после физической нагрузки и приеме тяжелой пищи, на тяжесть в правом подреберье, на отеки нижних конечностей, на увеличение живота. Он в очередной раз пытался помочь себе препаратами «темпалгином и активированным углем», но они уже практически не помогали. Больной в поликлинику не обратился и продолжал ходить на работу. 9 марта 2010 года стал отмечать желтушность кожных покровов и видимых слизистых, отеки нижних конечностей, на увеличение живота. 12 марта 2010 года больной обратился в ОИКБ, где после осмотра врача ему был назначен общий анализ крови. После сдачи анализа был поставлен диагноз — механическая желтуха, после чего и был направлен на скорой медицинской помощи в Городскую Клиническую Больницу №3 им. С.М. Кирова. Такжа проходилось лечение в1986 году по поводу: вирусного гепатитом типа А, но по этому заболеванию больной ничего не говорит ссылаясь на сроки давности.
Родился в 1977 году, в г. Астрахани, в срок, от 2-ой беременности. Вскармливался грудью.
С 7 лет пошел в школу, учился хорошо. От сверстников в умственном и физическом развитии не отставал.
После окончания школы поступил в ПТУ № 12. После окончания училища в 1995г, пошел служить в армию. После службы работал по специальности и не по специальности. На некоторое время уезжал работать в Ахтубенский район в г. Балхуны, но приехал обратно в Астрахань и уже полгода работает на хлебозаводе «Болдинский», по должности грузчик оборудования. Живет в частном доме со всеми коммунальными удобствами, вместе с женой, дочерью и сыном. Одежда и обувь соответствует сезону, гигиеничные. Питание в течение жизни полноценное, регулярное, разнообразное.
В школьные годы занимался разными видами спорта: плавание, футбол, волейбол и др.
Работает грузчиком оборудования в течение 6 месяцев. Работа не связана с производственными вредностями.
Период полового созревания проходил без осложнений в возрасте 14-16 лет. Половой жизнью живет с 18 лет. Женат, имеет 2-х детей. Вредные привычки: курит с 16 лет, употребляет до 20 сигарет в день. Алкоголем не злоупотребляет. Наркотические средства не употребляет.
Ранений, контузий не было. Венерическими заболеваниями не страдал. Гемотрансфузий не было. 1986 году переболел вирусным гепатитом типа А. так же в течение жизни болел ОРВИ, ОРЗ.
Непереносимости пищевых продуктов, парфюмерных изделий, запахов растений, а также лекарственных препаратов больной не отмечает.
Семейный анамнез и наследственность.
Ближайшие родственники здоровы.
Страховой полис: ГП 2301165 Согаз Мед.
Данные объективного исследования.
Состояние больного средней тяжести, t° тела — 36,8є С.
Положение больного — активное. Сознание ясное. Выражение лица
не представляющее каких-либо болезненных процессов. Внешний вид соответствует возрасту. Нормостенического типа телосложения, умеренного питания. Рост 171см, масса тела 60 кг. Нарушений осанки и походки не отмечается.
Кожные покровы: желтоватой окраски. Кожа сухая, чистая, тургор ткани сохранен, обычной влажности, эластична. Выявляются отеки на нижних конечностях, рыхлые, кожа над ними теплая; асцит.
Подкожно-жировой слой выражена удовлетворительно, толщина складки на уровне пупка 1,5 см. Волосяной покров равномерный, симметричный, соответствует полу. Ногти овальной формы, желтоватого цвета, чистые. Слизистые глаз лимонного цвета, влажные, чистые. Слизистая щек, мягкого и твердого неба, задней стенки глотки и небных дужек розовая, влажная, чистая. Миндалины не выходят за приделы небных дужек. Десна не изменены. Зубы с кариозными изменениями. Язык обычных размеров, влажный, обложен белым налетом, сосочки выражены.
Лимфатические узлы не пальпируются.
Общее развитие мышечной системы удовлетворительное. Болезненность при пальпации мышц отсутствует. Тонус мышц одинаков с обеих сторон. Мышечная сила удовлетворительная.
При обследовании костей черепа, грудной клетки, позвоночника, конечностей болезненность и деформации не наблюдается.
Суставы правильной конфигурации, безболезненные. Деформации, припухлости, болезненности суставов и околосуставных тканей не определяется. Активные и пассивные движения в полном объеме.
АД — 110/70мм.рт.ст.; Пульс — 78 уд. в минуту; ЧДД — 18 в минуту.
Дыхание через нос, свободное, ритмичное, поверхностное. Форма носа не изменена. Грудная клетка правильной конфигурации, нормостенического типа. Тип дыхания — брюшной. Частота дыхания — 18 в минуту. Дыхательные движения обеих сторон грудной клетки средние по глубине, равномерные и симметричные. Вспомогательная дыхательная мускулатура в акте дыхания не участвует. Ключицы и лопатки симметричны. Лопатки плотно прилежат к задней стенки грудной клетки. Ход ребер косой. Надключичные и подключичные ямки выражены хорошо. Межреберные промежутки прослеживаются. Грудная клетка безболезненна. Эластичность грудной клетки нормальная. Голосовое дрожание одинаковое с обеих сторон, неизмененно.
Перкуссия легких: при сравнительной перкуссии легких выявляется ясный звук.
Данные топографической перкуссии
Высота стояния верхушек: (верхние границы легких)
Спереди: справа — 2 м выше уровня ключицы, слева — 2 см выше уровня ключицы.
Сзади: на уровне остистого отростка VII шейного позвонка.
Ширина полей Кренига: справа — 4см, слева — 5 см.
Подвижность нижних краев легких (в см.)
При аускультации над легкими определяется везикулярное дыхание. Бронхофония не изменена, одинаковая с обеих сторон. Хрипов нет.
Сердечно — сосудистая система
Пальпация: область сердца не изменена. Верхушечный толчок не визуализируется, пальпируется в V межреберье, по левой среднеключичной линии, шириной около 2 см, низкий, умеренной силы. Сердечный толчок отсутствует.
Границы относительной тупости сердца:
Правая — 1 см кнаружи от правого края грудины.
Верхняя — на уровне Ш межреберья по парастернальной линии слева.
Левая — 2 см внутри от левой среднеключичной линии в V межреберье.
Поперечник относительной тупости сердца 14 см. Конфигурация сердца нормальная.
Границы абсолютной тупости сердца:
Правая — левый край грудины,
Верхняя — на уровне IV ребра,
Левая — 2,5 см кнутри от левой среднеключичной линии в V межреберье.
Ширина сосудистого пучка 5 см.
Аускультация: тоны ясные, ритмичны. Частота сердечных сокращений 78 в 1 минуту. Шумы не выслушиваются.
Пульс 78 удара в 1 минуту, ритмичный, хорошего наполнения и напряжения, нормальной величины, одинаковый на обеих руках. При аускультации артерий патологических изменений не выявлено. Артериальное давление на левой руке — 115/70 мм рт. ст.
Исследование вен — без особенностей.
Запах табака изо рта. Слизистая оболочка ротовой полости бледно-розового цвета, миндалины не увеличены, десны бледно-розового цвета. Имеются кариозные зубы. Язык влажный, обложенный белым налетом, сосочки выражены.
Живот увеличен в объеме, распластан в положении лежа, симметричный, участвует в акте дыхания, пупок втянут. Окружность живота на уровне пупка — 75 см. при перкуссии живота определяется тимпанический звук. Определяется уровень жидкости. При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии. Симптом раздражения брюшины (Щеткина — Блюмберга) отрицательный.
Сигмовидная кишка пальпируется в левой подвздошной области, цилиндрической формы, диаметром 2,5 см, безболезненная, легко смещается, гладкая, урчащая. Слепая кишка пальпируется в правой подвздошной области, цилиндрической формы, мягкая, гладкая, подвижная, безболезненная, урчащая, диаметром 2 см.
Остальные отделы толстой кишки не пальпируются. Поперечно-ободочная кишка не пальпируется. Желудок не пальпируется.
Методами перкуссии, глубокой пальпации, перкуторной пальпации и аускульто — аффрикции нижняя граница желудка определяется на 3 см. выше пупка. Плеска над желудком не выслушивается. Поджелудочная железа не пальпируется. При аускультации живота выслушиваются перистальтические кишечные шумы.
Размеры печеночной тупости по Курлову:
По среднеключичной линии — 13 см.
По срединной линии тела — 12 см.
По левой реберной дуге — 8,5 см.
Печень пальпируется, нижний край печени острый, неровный, плотный, безболезненный, выходит из под края реберной дуги на 4 см; Поверхность печени бугристая.
Верхняя граница селезенки по левой среднеоксилярной линии на 9 ребре, нижняя на 12 ребре. При осмотре области селезенки выпячиваний и деформаций нет. Селезенка не пальпируется. Симптом Кера, Грекова — Ортнера, Рашбы, Мерфи, Мюсси, Макензи — отрицательный.
При осмотре области почек патологических изменений не выявляются. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочевой пузырь не выступает над лобком, не пальпируется. Мочеточниковые точки безболезненны. Диурез регулярный, 3 — 4 раза в день.
Рефлексы сохранены. Реакция на свет положительная, слух не нарушен, речь связанная, адекватная.
Увеличение щитовидной железы не наблюдается. Глазные симптомы отрицательны. Симптом Епишка (избирательно положение пигментов в коже век) ксантоз не отмечается.
Больной поступил с жалобами на слабость, тяжесть в правом подреберье, увеличивающуюся после физической нагрузке и приема пищи; желтушность кожи и видимых слизистых; на отеки нижних конечностей; на увеличение живота; головную боль; снижение работоспособности.
Основное заболевание: Цирроз печени токсико-алиментарный, декомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
Лабораторные и инструментальные методы исследования
1. Общий анализ крови: Назначаем для выявления эритропении, лейкопении, тромбоцитопении (т.е. признаков гиперскленизма), и/или выявления признаков хронического воспаления (повышение СОЭ, сдвиг лейкоцитарной формулы влево). Эритроциты — 4,31х10^12/л Hb — 140 г/л Цвет. Показатель — 0,98, Лейкоциты — 6х10^9/л, палочкоядерные — 7%, сегментоядерные — 55%. Лимфоцитов — 29%, моноцитов — 9% CОЭ — 13 мм/ч.
2. Биохимический анализ крови: В нем нас интересуют показатели количество общего белка, белковых фракций, показатели белковых осадочных проб, активности аминотрансферраз (они могут быть повышены). Так как есть субиктеричность кожи обязателен показатель билирубина.
Общий белок — 63,1 г/л; белковые фракции — 34,6г/л; мочевина — 1,30 ммоль/л; креатинин — 34 ммоль/л; билирубин — 245,7 ммоль/л; липиды общие — 234,87ммоль/л; холистерин общий — 7,25ммоль/л; железо — 20 ммоль/л; аминотрансферразы: АЛТ — 55,6 ед.; АСТ — 120,8 ед.; фосфотаза щелочная — 584 ед.; тимол — 6,0 ед.; глюкоза натощак — 5,51 ммоль/л.
3. Анализ мочи. Так как мы подозреваем патологию печени в моче могут быть желчные пигменты и уробилин. Цвет — соломенный; прозрачность — N; относительная плотность — 60,00; реакция — с/ нет; белок — отрц.; билирубин — +++; уробилин — отрц.; соли — ослон.++.
4. Анализ кала: Мы подозреваем цирроз печени и портальную гипертензию, поэтому может быть варикозное расширение вен прямой кишки и пищевода. Исходя из этого желательно проведение реакции на скрытую кровь (реакция Грегерсена). Консистенция — мягкая; форма — полуоформленная; цвет — коричневый; мышечные волокна с исчерченностью — +; без исчерченности — ++; растительная клетчатка переваримая — +++; непереваримая — +; простейшие и я/г. — не обнаружен. Результаты инструментальных исследований:
5. УЗИ органов брюшной полости. Информативно — дает данные о состоянии печени, портальной вены, селезенки и других органов брюшной полости. Печень — правая доля 16,2см; левая — 7,4см; контуры не ровные; паренхима: повышенной плотности однородна; воротная вена — 1,1см; холедох — 0,4см; в брюшной полости большое количество свободной жидкости; внутрипеченочные желточные протоки не расширены; желчный пузырь: поперечник 2,8см; деформация с не перетяжной в л/з; стенки — 04см; конкременты не выявлены; селезенка — 10,5*4,2см; поджелудочная железа — 3,0*1,4*2,1см; структура не однородная, контуты не ровные. Заключение: признаки портальной гипертензии. Асцит.
6. ЭГДС. При этом исследовании ожидаем получение данных в подтверждение варикозного расширения вен пищевода (симптом портальной гипертензии). Пищевод без видимой патологии, нормальной проходимости. Кардиальный жом смыкается, в желудке умеренное количество мутного желудочного содержимого, слизь с примесью желчи светлой. Складки изветы, при раздувании желудка воздухом расправляются не полностью. Слизистая воспалена отечна. Перистальтика равномерна, средней глубины, пикарический жом концентрический. Луковица 12-ой перстной кишки не деформирована. Слизистая воспалена, отечна. Слизистая постбульбарного отдела 12-ой перстной кишки розовая, не отечна.
Заключение: Поверхностный гастродуоденит. асс с желчью. Бульбит.
Цирроз печени токсико-алиментарный, декомпенсированный. Портальная гипертензия. Асцит.
Учитывая жалобы больного: на постоянные ноющие интенсивные боли в правом подреберье, усиливающиеся после физической нагрузки и приеме жирной и жаренной пищи, на тяжесть в правом подреберье, на отеки нижних конечностей, на увеличение живота, на слабость, на снижение работоспособности; учитывая сведения из истории заболевания: перенесенный в 1986 года острый вирусный гепатит типа А, но по этому заболеванию больной ничего не говорит ссылаясь на сроки давности, знает только, что после проведенного лечение стало намного лучше.
Развития процесса, непродолжительный период (6 месяцев), развитие цирроза и явные признаки портальной гипертензии определяют, что цирроз печени токсико-алиментарный, декомпенсирванный. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
Для сравнения возьмем острый вирусный гепатит типа С.
Больной обратился с жалобами на боли в правом подреберье, что так же свойственно для гепатита типа С, но обратим внимание на продолжительность возникновения, если при циррозе печени при поступлении больной жаловался на постоянные ноющие боли в правом подреберье и они еще и усиливались после приема жирной пищи и физической нагрузке, то при гепатите типа С боли возникают периодически и в основном после приема жирной пищи и физической нагрузке. Желтушность кожи и видимых слизистых наблюдается в обоих случаях. Так же наблюдается увеличение живота и отеки нижних конечностей как и при циррозе печени и при гепатите типа С. При гепатите типа С наблюдается нарушение стула (диарея), то при циррозе печени этого нет. Второстепенные жалобы, слабость, понижение работоспособности характерна для всех сравниваемых заболеваний. Как при циррозе печени, так и при гепатите типа С может наблюдаться тошнота, рвота.
При осмотре мы выявляем желтушность кожных покровов, обложенность языка, увеличение печени, что характерно для поставленного диагноза и для гепатите типа С. Желтушность кожных покровов и видимых слизистых развивается в связи накоплением в тканях и крови билирубина, которая бывает при гепатите типа С, цирроза печени и механической желтухе.
При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии, увеличен у объеме. Так как при гепатите типа С увеличение живота не наблюдается, живот без болезненный.
Данные УЗИ брюшной полости свидетельствует только о портальной гипертензии и асцит, что характеризует осложнение при циррозе печени. Заключение: Цирроз печени токсико-алиментарный, декомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
1. Назначение диеты №5. На этом этапе нужно уменьшение количества белка, ограничение жиров до 60 г, ограничение углеводов не более 200 г, общая энергетическая ценность не более 72, максимум 81,6 Мдж, обязательны поливитамины и включение в рацион кисломолочных продуктов. Для борьбы с отеками важно чтобы пища содержала как можно меньше солей (особенно солей Na). Диета должна быть механически и химически щадящей; механически, потому что опасно кровотечение из варикозных вен, а химически, потому что переваривание нарушено.
2. Назначение препаратов компенсирующих функцию печени:
1) Легалон. Механизм действия: обладает гепатопротекторным действием, объясняющееся антиоксидантной активностью (торможение перикисного окисления липидов), стимуляцией синтеза белка, нормолизацией обмена фосфолипидов.
Показания: острые и хронические гепатиты, цирроз печени. Побочное действие: послобляющее. Rp.: Dragee “Legalon-70” N 100
D.S. По 1 драже 3 раза в день.
2) Лив-52. Механизм действия: улучшает функцию печени, повыщает аппетит, улучшает пищеварение, способствует отхождению газов из кишечника. Показания: хронические заболевания печени. Побочные действия: диспепсические явления, эпидермальный некролиз.
D.S. По 2 таблетки 4 раза в день.
б) Средств, регулирующих метаболические процессы Эссенциале. Механизм действия: уменьшает желтуху, улучшает функцию печени, течение ферментативных процессов, биохимические показатели (повышает активность аминотрансфераз), микроциркуляцию. Показания: хронические гепатиты, дистрофии и циррозы печени, поражения печени, связанные с диабетом, алкоголизмом и др.
Rp.: “Essentiale” in caps. N 50
D.S. По 2 капсулы 3 раза в день.
3. Назначение витаминотерапии. Лечение симптоматическое или назначение поливитаминов.
4. Назначение препаратов, направленных на борьбу с асцитом. Диуретиков
а) Препаратом выбора является Спиронолактон. Механизм действия: диуритический эффект связан с антогонизмом по отношению к гормону коры надпочечников — альдостерону (альдостерон задерживает в организме электролиты, в частности натрий, а вследствие этого и воду). Показания: отеки при сердечной недостаточности, при асцитах в связи с циррозом печени, при нефротическом синдроме. Противопоказания: острая почечная недостаточность, нефротическая стадия нефрита, азотемия. Побочные действия: тошнота, сонливость, атаксия, кожная сыпь.
Rp.: Tab. Spironolactoni 0,025
S. По 1 таблетке 3 раза в день.
б) Возможно дополнение терапии спиранолоктоном другими диуретиками. Например фуросемидом с препаратами калия.
Состояние стабильное, жалобы на боль и тяжесть в правом подреберье, увеличивающие после приема пищи и физической нагрузке, сухость во рту, пожелтение кожи и слизистых, отеки нижних конечностей. При обследовании: кожные покровы и видимые слизистые желтоватой окраски, язык влажный обложен белым налетом, сосочки выражены. При аускультации над легкими определяется везикулярное дыхание. Хрипов нет. Голосовое дрожание симметрично с обеих сторон. Частота дыхания 18 вдохов в минуту. Аускультация сердца: тоны ясные, ритмичны. Частота сердечных сокращений 78 в 1 минуту. Шумы не выслушиваются. Пульс 78 удара в 1 минуту, ритмичный, хорошего наполнения и напряжения, нормальной величины, одинаковый на обеих руках. При аускультации артерий патологических изменений не выявлено. Артериальное давление на левой руке -115/70 мм рт. ст. Живот увеличен в объеме, распластан в положении лежа, симметричный, участвует в акте дыхания, пупок втянут. При перкуссии живота определяется тимпанический звук. Определяется уровень жидкости. При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии. Симптом раздражения брюшины (Щеткина — Блюмберга) отрицательный. Печень пальпируется, нижний край печени острый, неровный, плотный, безболезненный, выходит из-под края реберной дуги на 4 см; Поверхность печени бугристая.
При аускультации живота выслушиваются перистальтические кишечные шумы. Диурез 6-7 раз в день.
Основное заболевание: Цирроз печени токсико-алиментарный, декомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
Состояние стабильное, жалобы на боль и тяжесть в правом подреберье, увеличивающие после приема пищи и физической нагрузке, сухость во рту, пожелтение кожи и слизистых, отеки нижних конечностей (уменьшаются после приема диуретиков). При обследовании: кожные покровы и видимые слизистые желтоватой окраски, язык влажный обложен белым налетом, сосочки выражены. При аускультации над легкими определяется везикулярное дыхание. Голосовое дрожание симметрично с обеих сторон. Хрипов нет. Частота дыхания 20 вдохов в минуту. Аускультация сердца: тоны ритмичны, ясные. Частота сердечных сокращений 76 в 1 минуту. Шумы не выслушиваются. Пульс 76 удара в 1 минуту, ритмичный, хорошего наполнения и напряжения, нормальной величины, одинаковый на обеих руках. Артериальное давление на левой руке -120/80 мм рт. ст. Живот увеличен в объеме, симметричный, участвует в акте дыхания, пупок втянут. При перкуссии живота определяется тимпанический звук. Определяется уровень жидкости (уменьшаются после приема диуретиков). При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии. Симптом раздражения брюшины (Щеткина — Блюмберга) отрицательный. Печень пальпируется, нижний край печени острый, плотный, неровный, безболезненный, выходит из под края реберной дуги на 4 см. Поверхность печени бугристая. При аускультации живота выслушиваются перистальтические кишечные шумы. Диурез 6 раз в день.
Основное заболевание: Цирроз печени токсико-алиментарный, некомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
Состояние стабильное, жалобы на тяжесть в правом подреберье, увеличивающие после приема пищи и физической нагрузке, пожелтение кожи и слизистых (меньше выражено). При обследовании: кожные покровы и видимые слизистые желтоватой окраски (меньше выраженно), язык влажный обложен белым налетом. При аускультации над легкими определяется везикулярное дыхание. Голосовое дрожание симметрично с обеих сторон. Хрипов нет. Частота дыхания 19 вдохов в минуту. Аускультация сердца: тоны ритмичны, ясные. Частота сердечных сокращений 78 в 1 минуту. Шумы не выслушиваются. Пульс 78 удара в 1 минуту, ритмичный, хорошего наполнения и напряжения, нормальной величины, одинаковый на обеих руках. Артериальное давление на левой руке -118/80 мм рт. ст. Живот не увеличен в объеме, симметричный, участвует в акте дыхания, пупок втянут. При перкуссии живота определяется тимпанический звук. Уровень жидкости (уменьшался после приема диуретиков). При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии. Симптом раздражения брюшины (Щеткина — Блюмберга) отрицательный. Печень пальпируется, нижний край печени острый, плотный, неровный, безболезненный, выходит из под края реберной дуги на 3 см. Поверхность печени бугристая. При аускультации живота выслушиваются перистальтические кишечные шумы. Диурез 5 раз в день.
Основное заболевание: Цирроз печени токсико-алиментарный, декомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно-клеточная недостаточность.
______ в возрасте 32 года поступил в 3-ю городскую клиническую больницу 17 марта 2010г., экстренно. Поступил с жалобами на слабость, тяжесть и боль в правом подреберье, увеличивающуюся после физической нагрузке и приема пищи; желтушность кожи и видимых слизистых; на отеки нижних конечностей; на увеличение живота; головную боль; снижение работоспособности. При осмотре: кожные покровы и видимые слизистые желтоватой окраски, язык влажный обложен белым налетом, сосочки выражены, лимфатические узлы не пальпируются.
Грудная клетка правильной конфигурации, нормостенического типа. Частота дыхания — 18 в минуту. Грудная клетка безболезненна. Эластичность грудной клетки нормальная. Голосовое дрожание одинаковое с обеих сторон, неизмененно. При сравнительной перкуссии легких выявляется ясный звук. Дыхательные движения обеих сторон грудной клетки средние по глубине, равномерные и симметричные. Вспомогательная дыхательная мускулатура в акте дыхания не участвует. Ключицы и лопатки симметричны. При аускультации над легкими определяется везикулярное дыхание. Бронхофония не изменена, одинаковая с обеих сторон. Хрипов нет.
Область сердца не изменена. Верхушечный толчок не визуализируется, пальпируется в V межреберье, по левой среднеключичной линии, шириной около 2 см, низкий, умеренной силы. Тоны ясные, ритмичны. Частота сердечных сокращений 78 в 1 минуту. Шумы не выслушиваются. Пульс 78 удара в 1 минуту, ритмичный, хорошего наполнения и напряжения, нормальной величины, одинаковый на обеих руках. При аускультации артерий патологических изменений не выявлено. Артериальное давление на левой руке — 115/70 мм рт. ст.
Живот увеличен в объеме, распластан в положении лежа, симметричный, участвует в акте дыхания, пупок втянут. При перкуссии живота определяется тимпанический звук. Определяется уровень жидкости. При поверхностной пальпации живот мягкий, болезненный в эпигастральной области справа от срединной линии. Симптом раздражения брюшины (Щеткина — Блюмберга) отрицательный. Методами перкуссии, глубокой пальпации, перкуторной пальпации и аускульто — аффрикции нижняя граница желудка определяется на 3 см. выше пупка. Плеска над желудком не выслушивается. Поджелудочная железа не пальпируется. При аускультации живота выслушиваются перистальтические кишечные шумы. Печень пальпируется, нижний край печени острый, неровный, плотный, безболезненный, выходит из под края реберной дуги на 4 см; Поверхность печени бугристая. При осмотре области селезенки выпучиваний и деформаций нет. Селезенка не пальпируется. При осмотре области почек патологические изменения не выявляются. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
За время прибывания в клинике больной был обследован и ему произвели следующие лабораторно-инструментальные исследования: клинический анализ крови, биохимический анализ крови, анализ мочи, анализ кала, УЗИ органов брюшной полости, ЭГДС, при этом выявлено: желтушность кожных покровов, увеличение размеров печени, её острый, неровный, плотный край, выступающий из под края реберной дуги на 4 см, её бугристая поверхность, диффузные изменения печени с явлениями портальной гипертензии, что позволило поставить диагноз: Цирроз печени токсико — алиментарный, декомпенсированный. Осложнения: портальная гипертензия. Асцит. Желтуха паренхиматозная, печеночно — клеточная недостаточность. Проводилось медикаментозное лечение (эссенциале, спиронолактон, фуросемид). Самочувствие больного улучшилось: перестали беспокоить боли, стали уменьшаться отеки. В дальнейшем больному показана поддерживающая терапия эссенциале и спиронолактоном.
Прогноз для жизни относительно неблагоприятный, так как уже есть морфологические изменения печеночной ткани. Если процесс будет прогрессировать, функция печени окончательно нарушится, а это опасно развитием осложнений цирроза печени (кровотечения, печеночная кома). Поэтому и полного восстановления трудоспособности не может быть. Полное выздоровление невозможно.
Профилактика только не специфическая — соблюдение диеты, своевременный прием препаратов, предохранение от токсических воздействий.
источник
История болезни
Цирроз печени в исходе хронического алкогольного гепатита с синдромом портальной гипертензии (асцит, спленомегалия, состоявшееся кровотечение из ВРВП). Состоявшееся кровотечение из ВРВП. Грыжа пищеводного отверстия диафрагмы
Московская Медицинская Академия им. И. М. Сеченова
Кафедра терапии и профболезней
Постоянное место жительства: г. Москва
Профессия: временно не работает
Дата поступления: 12.03.2010
· Увеличение в объеме живота (асцит)
Токсический фактор (этанол) в течение последних 5 лет, с периодами запоя до недели.
Погрешности в диете – нерегулярное и нерациональное питание.
История настоящего заболевания (Anamnesis morbi)
Считает себя больным с января 2009г., когда на фоне полного благополучия, после длительно действующего токсического фактора появились онемение и слабость в правой стопе. В дальнейшем слабость наросла, появилось нарушение походки, а также чувство жжения в правой стопе. Был госпитализирован в ЦКБ №2 им. Семашко 2.04.09, где был поставлен диагноз «Фибулярный тоннельный синдром справа. Токсический гепатит. Грыжа пищеводного отверстия диафрагмы. Эзофагит» по данным ЭМГ — снижение амплитуды М-ответа и выраженное снижение СРВ в подколенной ямке; данным лабораторных и инструментальных исследований: биохимический анализ крови – АСТ — 126 ЕД, АЛТ — 75 ЕД, общий билирубин -13 мкмоль/л, Нв – 119 г/л, ГГТ – 630 ЕД, ЩФ – 226, маркеры вирусных гепатитов отрицательные, УЗИ – гепатомегалия, выраженные диффузные изменения паренхимы печени с расширением селезеночной вены, ЭГДС – грыжа пищеводного отверстия диафрагмы, эзофагит. После проведенного лечения (мильгамма 2,0, р-р церебролизина 10,0, мовалис 15,0, р-р берлитиона 300,0, р-р реланиума 2,0, вит. В12, р-р эссенциале 10,0, амитриптилин, мовасин) больной был выписан 16.04.09 с положительной динамикой в удовлетворительном состоянии под наблюдение невролога и терапевта поликлиники.
В течение лета, осени 2009 г. продолжалось воздействие этанолового фактора. В августе 2009 г. отметил появление желтушности склер, к врачам не обращался.
30.01.2010г. эпизод носового кровотечения.
6.02.2010г. появилась рвота по типу «кофейной гущи», головокружение, увеличение живота в объеме, по наряду СМП был госпитализирован в ОРИТ ГКБ №50, где констатировали состоявшееся кровотечение из варикозно-расширенных вен пищевода (Нв – 68 г/л), остановленное консервативно. Переведен в гастроэнтерологическое отделение 13.03.2010 г. С диагнозом «Цирроз печени, алкогольной этиологии, класс А по Чайлд-Пью. Хронический алкогольный гепатит, обострение. Портальная гипертензия. Асцит. Состоявшееся кровотечение из ВРВП от 06.02. хроническая постгеморрагическая анемия, средней степени тяжести» по данным биохимического анализа крови: АЛТ – 46 ЕД, АСТ – 150 ЕД, общий билирубин – 44, ЩФ – 420, ГГТ – 609, общий белок – 72 г/л, УЗИ – выраженные диффузные изменения печени, свобождная жидкость в брюшной полости; после проведенного лечения верошпироном 100мг, лазиксом 40 мг, фосфогливом, анаприлином 10 мг, ферроглобином, был выписан 26.02.2010г с улучшением.
После выписки субфебрильная температура тела. В анализе крови от 03.03.2010г. – Нв – 121 г/л, лейкоциты – 14,6 х10 9 /л. ЦП – 0,97, тромбоциты – 227, п/я – 2, с/я 70, СОЭ – 19. Церрулоплазмин – норма, альфа-1-амитриптиллин – норма. С 03.03.2010 принимает верошпирон 200 мг, атенолол 25 мг, контолок 40 мг, урсосан 750 мг, норфлоксацин 400т мг, дюфалок 25 мл.
Пациент госпитализирован клинику с жалобами на тяжесть в правом подреберье, увеличение живота в объеме, тошноту после приема пищи, точечные высыпания с шелушением, потерю массы тела, утомляемость, желтушность склер для обследования и коррекции терапии.
История жизни (Anamnesis vitae)
Родился 02.02.1984 в г. Москве. Физически и интеллектуально развивался нормально, от сверстников не отставал. Образование высшее. Женат. Материально обеспечен, жилищно-бытовые условия удовлетворительные, питание нерегулярное.
Профессиональных вредностей нет.
Вредные привычки: курение с 14 лет, в течение последних 10 лет выкуривает по 12 сигарет в день, употребление алкоголя в течение 7 лет, употребление наркотиков, токсикоманию отрицает.
Перенесенные заболевания: в 4 г. – ветряная оспа, в 16 лет – операция на носовой перегородке, в 23 года – перелом левой голени.
Эпидемиологический анамнез: Венерические заболевания, малярию, тифы и туберкулез отрицает. Контакта с инфекционными больными не имел. Компоненты крови не переливались.
Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает.
Состояние больного средней тяжести.
Положение больного активное.
Тип телосложения – астенический. Нарушение осанки и походки не отмечается.
Рост – 187см, вес –70кг, ИМТ = 20, температура тела – 36,6°С.
Кожные покровы бледно-розовой окраски, сухие, тургор сохранен, телеангиэктазии в воротниковой зоне, расширение капиллярной сети на лице, пальмарная эритема, субиктеричность склер. Оволосение по мужскому типу. Рост волос не нарушен. Ногти овальной формы, розового цвета, не изменены. Видимые слизистые розовые, не изменены, язык малинового цвета.
Подкожно-жировая клетчатка развита умеренно. Толщина складки на передней брюшной стенке 2-3 см. Отеков нет.
Лимфатические узлы не пальпируются, болезненности в области пальпации не наблюдается.
Суставы обычной конфигурации, симметричные, безболезненные, движения в них в полном объеме. Кости без деформаций.
Мышцы развиты удовлетворительно, симметрично, тонус мышц сохранен, безболезненны при пальпации.
Дыхание через нос свободное. Голос чистый, тихий. Болей при разговоре и глотании не возникает. Кашля нет. Гортань при пальпации безболезненна.
Грудная клетка: гипостенического типа, конической формы. Надключичные и подключичные ямки умеренно выражены, лопатки плотно прилежат к грудной клетке, эпигастральный угол 80°, ребра в боковых отделах имеют умеренно косое направление. Деформации грудной клетки не отмечается.
Грудная клетка симметрична: лопатки и ключицы расположены на одном уровне по отношению друг к другу. При дыхании движения грудной клетки синхронны, вспомогательные мышцы в акте дыхания не участвуют.
Дыхание смешанного типа. ЧДД 14 в 1 мин. Одышки не наблюдается. Ритм дыхания правильный.
При пальпации грудной клетки болезненности не отмечается. Эластичность грудной клетки хорошая. Голосовое дрожание не изменено, ощущается в симметричных участках грудной клетки с одинаковой силой. Межреберные промежутки сглажены.
Сравнительная перкуссия. В симметричных участках грудной клетки звук ясный, легочный. Очаговых изменений перкуторного звука не отмечается.
3,5 см выше уровня ключицы
на уровне остистого отростка 7 шейного позвонка
0,5 см выше уровня остистого отростка 7 шейного позвонка
источник
История болезни по терапии: Хронический гепатит с исходом цирроз печени. Осложнения: Спленомегалия, Гепатомегалия, портальная гипертензия
ПАСПОРТНАЯ ЧАСТЬ
Дата поступления в стационар: 5.10.2003
Клинический диагноз Хронический гепатит с исходом цирроз печени.
Осложнения : Спленомегалия, Гепатомегалия, портальная гипертензия.
STATUS PRAESЕNS SUBJECTIVUS
Жалобы на периодические боли в правом подреберье, тянущего характера, появляющиеся при сидении, не связанные с приёмом пищи. Отмечает так же, постоянные ноющие боли в подреберье не связанные с приёмом пищи и положением тела, временем суток. Жалобы на ощущение скованности в ногах по вечерам. Так же, отмечает головную боль часто возникающую ночью, в покое, боль как правило не чем не купируется, боль длится несколько часов. Повышенная утомляемость, немотивированная слабость, снижение работоспособности, вялость. Уменьшение массы тела. Тошнота, горечь во рту, сухость, непереносимость жирной пищи, свежеиспеченной сдобы, отрыжка. .
Начало и развитие настоящего заболевания
Считает себя больной с 1999 года, когда стала отмечать тяжесть и боли в правом подреберье, тошноту, расстройство аппетита, общее недомогание. В связи с чем обращалась к участковому врачу.Неоднократно лечилась стационарно и амбулаторно.После проведённого лечения больной стало лучше.В результате обследования были выявлены: Синдром портальной гипертензии (голова медузы, спленомегалия, варикоз вен пищевода с повторяющимися кровотечениями, гиперспленизм).4 октября 2003 утром приняла таблетку аспирина после чего возникли сильные боли в подреберье .
Родилась первым ребёнком в семье от первой беременности. Жила в г.Томске . До 8 лет жила в деревянном доме, затем благоустроенной квартире. Питание регулярное, разнообразное. После окончание школы получила среднее-специальное образование. Сразу после учебы, стала работать,на кирпичном заводе. Замужем, имеет двух здоровых детей. Жилищно-материальные условия на данный момент удовлетворительные. Мать умерла от перитонита в возрасте 76 лет, отец от инфаркта миокарда в 80 лет. Вредные привычки , со слов больной, нет.Аллергические реакции не отмечала. Венерические заболевания, малярию, тифы и туберкулез отрицает. За последние шесть месяцев кровь не переливалась, у стоматолога не лечилась, , за пределы города не выезжала и контакта с инфекционными больными не имела. Нервно-психические заболевания у себя и родных отрицает.
STATUS PRAESENS OBJECTIVUS
ОБЩИЙ ОСМОТР
Общее состояние: средней степени тяжести
Кожа: бледно-жёлтая, сухая, тургор снижен
Слизистые: Слизистая глаз розовая, влажная, чистая. Наблюдается небольшая субэктеричность склер.
Подкожная клетчатка: Черезмерно выражена, распределена равномерно, видимых отёков нет.
- Подчелюстные — пальпируются единичные, мягкие, эластические, подвижные, безболезненные.
- Шейные – не пальпируются
- Подключичные – не пальпируются
- Подмышечные – не пальпируются
- Локтевые – не пальпируются
- Паховые – не пальпируются
Мышечная система: Мышечный слой хорошо развит, тонус мышц удовл., при пальпации безболезненны.
Костная система: Осанка правильная. Суставы обычной конфигурации, симметричные, движения в них в полном объеме, безболезненные. Врожденных аномалий нет.
Голова: Аномалий развития нет. Мозговой череп преобладает над лицевым, пальпаторно безболезненна.
Полость рта: Слизистая щек, мягкого и твердого неба, задней стенки глотки и небных дужек розовая, влажная, чистая. Миндалины не выходят за пределы небных дужек. Десна не изменены. Язык обычных размеров, влажный, обложен белым налетом, сосочки сглажены.
Шея: Шея и её контуры не деформированы, щитовидная железа не увеличена, расширения сосудов и видимой пульсации нет
Дыхание: Дыхание через нос, свободное, ритмичное, поверхностное.
Частота дыхательных движений: 18
Форма грудной клетки: цилиндрическая, правильная, симметричная, эпигастральный угол – прямой, обе половины грудной клетки одинаково участвуют в акте дыхания. Ключицы и лопатки симметричны. Лопатки плотно прилежат к задней стенки грудной клетки. Ход ребер косой. Надключичные и подключичные ямки выражены хорошо. Межреберные промежутки прослеживаются
Соотношение вдохавыдоха: одинаковое
Участие вспомогательных мышц в акте дыхания: не учавствуют
Осмотр кистей рук: Полиартрита, часовых стекол и барабанных пальцев нет.
Болевые точки: болевых точек нет
Эластичность грудной клетки: Эластичность сохранена
Определение голосового дрожания: над передними, задними и боковыми отделами лёгких не усилено, над симметричными участками одинакого.
- Сравнительная: над передними, боковыми, задними отделами лёгких в симметричных участках перкуторный звук одинаковый, легочной.
Гамма звучности: сохранена над всеми отделами легких.
Топографическая. Высота стояния верхушек:
На уровне VII шейного позвонка
по l. parasternalis- верхний край 6-го ребра
по l. medioclavicularis- нижний край 5-го ребра
по l. axillaris anterior- 6 ребро
по l. axillaris media- 7 ребро
по l. axillaris Нижние границы правого легкого:
posterior- 9 ребро
по l. scapuiaris- 10 ребро
по l. paravertebralis- на уровне остистого отростка 11-го грудного позвонка
Нижние границы левого легкого:
по l. parasternalis- ——-
по l. medioclavicularis- ——-
по l. axillaris anterior- 7 ребро
по l. axillaris media- 9 ребро
по l. axillaris posterior- 9 ребро
по l. scapuiaris- 10 ребро
по l. paravertebralis- на уровне остистого отростка 11-го грудного позвонка
Верхние границы легких:
Спереди на 2 см выше ключицы.
Сзади на уровне остистого отростка 7 шейного позвонка.
Активная подвижность нижнего легочного края правого легкого по средней аксилярной линии:
на вдохе 4 см
на выдохе 4 см
Активная подвижность нижнего легочного края левого легкого по средней аксилярной линии:
на вдохе 4 см
на выдохе 4 см
Полную версию истории болезни по терапии вы можете скачать здесь.
источник
Хронический вирусный гепатит С с исходом в цирроз и гепатоцеллюлярную карциному (клиническое наблюдение)
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С, пролеченного препаратами интерферона и рибавирина в течение 18 мес. На фоне противовирусной терапии РНК вируса гепатита С стала отрицательной через 8 нед. и оставалась стойко отрицательной на протяжении 2-х лет. В последующем на фоне стресса, через 3 мес. после окончания лечения возник рецидив хронического гепатита С с умеренной биохимической и вирусологической активностью. Через 6 мес. после рецидива при ультразвуковом исследовании был заподозрен рак печени, было получено гистологическое подтверждение. Через несколько месяцев у пациента развилось кровотечение из варикозно расширенных вен пищевода (ВРВП), а еще через 1 мес. возникло повторное кровотечение из ВРВП. Пациент наблюдался и лечился в реанимационном отделении. Появились асцит, двусторонняя пневмония, лихорадка, лейкоцитоз. Состояние больного прогрессивно ухудшалось, и при нарастающем психомоторном возбуждении, прогрессирующей дыхательной и сердечно-сосудистой недостаточности была зафиксирована биологическая смерть.
Имело место расхождение диагнозов, категория II. Причиной летального исхода стала гнойная интоксикация в результате перфорации язв пищевода, гнойного медиастинита с эмпиемой плевры слева.
Ключевые слова: хронический гепатит С, цирроз печени, гепатоцеллюлярная карцинома.
Для цитирования: Макашова В.В., Омарова Х.Г., Хохлова О.Н., Лукашенко Т.Н. Хронический вирусный гепатит С с исходом в цирроз и гепатоцеллюлярную карциному (клиническое наблюдение) // РМЖ. Медицинское обозрение. 2018. №8(II). С. 92-96
Chronic hepatitis C virus with the outcome of cirrhosis and hepatocellular carcinoma (clinical observation)
V.V. Makashova 1,2 , H.G. Omarova 1 , O.N. Hohlova 1 , T.N. Lukashenko 3
1 Central Research Institute of Epidemiology, Moscow
2 Clinical Hospital for the Infectious Diseases, Moscow
3 Outpatient Clinic № 5, Moscow
The article presents a clinical case of a patient with a diagnosis of liver cirrhosis of Child-Pugh class B in the outcome of chronic hepatitis C, treated with interferon and ribavirin for 18 months. In the course of antiviral therapy, RNA of the hepatitis C virus became negative after 8 weeks and remained steadily negative for 2 years. Subsequently, on the background of stress, 3 months after the end of treatment, a relapse of chronic hepatitis C appeared with moderate biochemical and virological activity. 6 months after the relapse, a liver cancer was suspected during an ultrasound examination and histological confirmation was obtained. After a few months, hemorrhage from esophageal varicose veins dilatation (EVVD) occurred in the patient, and after another 1 month, there was repeated hemorrhage from EVVD. The patient was monitored and treated in the intensive care department. Ascites, bilateral pneumonia, fever, leukocytosis appeared. The patient’s condition progressively worsened and with increasing psychomotor agitation, progressive respiratory and cardiovascular insufficiency, biological death was recorded.
There was a divergence of diagnoses, category II. The cause of the fatal outcome was purulent intoxication, as a result of ulcers perforation of the esophagus, purulent mediastinitis with pleural empyema on the left.
Key words: chronic hepatitis C, cirrhosis, hepatocellular carcinoma.
For citation: Makashova V.V., Omarova H.G., Hohlova O.N., Lukashenko T.N. Chronic hepatitis C virus with the outcome of cirrhosis and hepatocellular carcinoma (clinical observation) // RMJ. Medical Review. 2018. № 8(II). P. 92–96.
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С с развитием гепатоцеллюлярной карциномы
Пациент Т., 1948 г. р., 22.01.2009 г. обратился в поликлинику к инфекционисту в связи с лейкопенией (до 3,2×10 9 /л), тромбоцитопенией (60–120×10 9 ). Со слов пациента, антитела к HCV впервые выявлены в 1998 г. Не обследовался, не лечился. Впервые обследовался в поликлинике ФСБ № 5 в 2009 г., выявлена РНК HCV+, 1в генотип, вирусная нагрузка — 1,3×10 6 коп/мл.
Жалобы на периодически возникающую слабость и утомляемость.
Перенесенные заболевания: 1972 г. — аппендэктомия, 1992 г. — острый вирусный гепатит А, 1995 г. — оперирован по поводу синдрома Меллори — Вейса. В это же время были гемотрансфузии. 1996 г. — грыжесечение, 1997 г. — повторное грыжесечение, 2004 г. — язвенная болезнь 12-перстной кишки, 2005 г. — правостороннее воспаление легких, хронический бронхит, 2007 г. — повторная пневмония, 2007 г. — сильное кровотечение при удалении зубов, гипертоническая болезнь, сахарный диабет 2-го типа.
Аллергоанамнез — не отягощен.
Наследственность: у отца — цирроз печени алкогольного генеза, у матери — инсульт, у брата — хронический вирусный гепатит В.
Вредные привычки: не курит, алкоголь употреблял часто, но немного (со слов), крепкие напитки (виски, коньяк).
Объективно при осмотре: сосудистые звездочки в области грудной клетки, умеренная пальмарная эритема, иктеричность склер. Печень пальпаторно и перкуторно увеличена — выступает на 4–5 см ниже реберной дуги, селезенка не пальпируется.
Рост — 173 см, вес — 80 кг.
Динамика основных показателей общего и биохимического анализов крови, данные ПЦР-диагностики представлены в таблице 1.
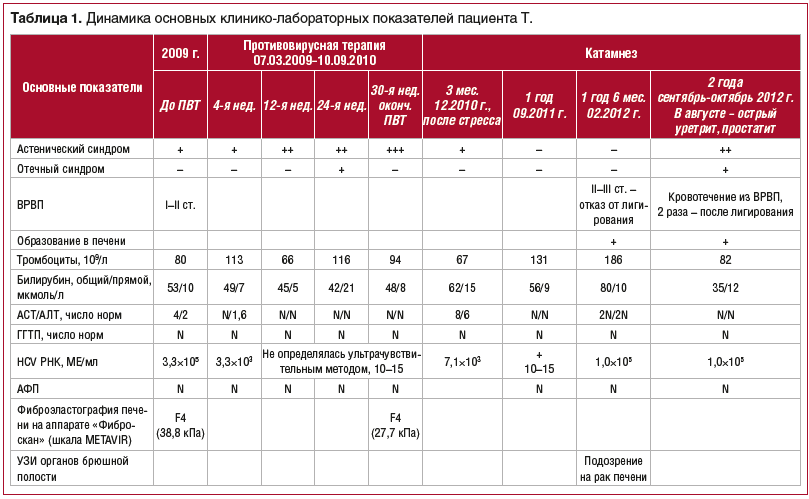
02.02.2009 г. проведено ультразвуковое исследование (УЗИ), выявлены диффузные изменения в печени, увеличение левой доли печени (8,4 см, норма — до 7,0 см), хронический бескаменный холецистит, желчный пузырь деформирован с перегибом в теле; умеренное увеличение селезенки (13,8×6,9 см), киста правой почки.
11.03.2009 г. Фиброэластография печени: F4 по шкале METAVIR (кПа — 38,8).
Эзофагогастродуоденоскопия (ЭГДС) 20.03.2009 г. — варикозно расширенные вены пищевода (ВРВП) 1–2 ст., эрозивный бульбит.
С 07.03.2009 г. по 10.09.2010 г. проводилось противовирусное лечение препаратами интерферон альфа-2b 1 млн через день и рибавирин 800 мг/сут (по весу); постоянно получал урсодезоксихолевую кислоту 750 мг/сут.
Через 8 нед. противовирусной терапии РНК HCV не определялась (менее 500 МЕ/мл), аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (ACT) — в норме, билирубин общий — до 42 мкм/л.
Через 6 мес. после начала противовирусной терапии состояние ухудшилось, в связи с чем был госпитализирован в ГБУЗ ИКБ № 2 ДЗМ, где находился с 08.09.2009 г. по 27.09.2009 г. Впервые выявлен асцит, по данным УЗИ увеличены печень (15 см — правая доля), селезенка (143×67 мм), Vena portae — 15 мм, селезеночная вена — 10 мм. Проведено лечение: альбумин 100 мл № 3, адеметионин, мочегонные препараты (спиронолактон, фуросемид), пропранолол 20 мг. Самочувствие и состояние значительно улучшились. В последующий период наблюдения асцит не отмечался.
Через 1,5 года стандартной противовирусной терапии (интерферон короткого действия и рибавирин) пациент жалоб не предъявлял, достигнута положительная динамика по данным УЗИ, фиброэластографии печени (эластичность печени снизилась с 38,8 до 27,7 кПа), печеночные трансаминазы и количество тромбоцитов нормализовались. РНК HCV стойко не определялась.
У пациента через 2 мес. после окончания противовирусной терапии был стресс, а через 3 мес. однократно была обнаружена РНК HCV (7,1×10 3 МЕ/мл) от 02.12.2010 г., повысилась активность ферментов (8 N).
Назначен гепатопротектор (расторопши пятнистой плодов экстракт 140 мг/сут). Через 1 мес. активность трансаминаз стала нормальной, РНК HCV не определялась ультрачувствительным методом в течение 1 года 3 мес. В марте 2012 г. при повышении активности ферментов в 2,5 раза вновь была обнаружена РНК вируса гепатита С — 1,0×10 5 МЕ/мл.
Были проанализированы показатели иммунного статуса в динамике — на фоне противовирусного лечения при декомпенсации ЦП, при окончании противовирусной терапии и в катамнезе. Выявлено, что на фоне противовирусной терапии в период декомпенсации ЦП отмечалось увеличение Т-хелперной активности при снижении цитотоксических Т-лимфоцитов, при этом иммунорегуляторный индекс оставался выше нормы. Одновременно отмечалось снижение показателей В-лимфоцитов, натуральных киллеров (NK-клеток) и TNK-клеток (Т-клетки с функциями NK-клеток), что говорит о нарушении не только гуморального, но и клеточного звена иммунного ответа и может свидетельствовать о формировании иммунодефицита. На фоне длительной противовирусной терапии пациент был обследован повторно через 1 год 3 мес. Обнаружено, что показатели всех субпопуляций Т-лимфоцитов нормализовались. Кроме этого, отмечалось выраженное увеличение показателей В-лимфоцитов (до 30%) и антител класса IgG (увеличены в 2 раза по сравнению с показателями после 6-месячного лечения). Однако клеточное (NK-клетки) звено иммунитета оставалось несостоятельным. Показатели катамнестического третьего иммунологического статуса не отличались от таковых при предыдущем исследовании. Такое медленное восстановление иммунной системы можно объяснить вновь обнаруженной репликацией HCV и ухудшением биохимических показателей.
Планировался курс повторной противовирусной терапии ХГС.
Однако 28.02.2011 г. возникла клиническая картина кровотечения из ВРВП (на фоне астенических явлений: резкое снижение уровня гемоглобина — до 92 г/л, эритроцитов — до 3,6×10 12 /л). Пациент отказался от консультации и госпитализации в отделение портальной гипертензии, необходимой для склерозирования ВРВП.
При ЭГДС от 04.03.2011 г. — ВРВП 2–3 ст., на момент осмотра — без признаков состоявшегося кровотечения или картины нестабильного местного гемостаза. Поверхностный гастродуоденит, очаговый эрозивный гастрит выходного отдела без геморрагического компонента.
Пациент постоянно получал урсодезоксихолевую кислоту 750 мг, карведилол 125 мг.
На УЗИ от 10.04.2012 г. (предыдущее — от 06.09.2011 г.)
впервые выявлено образование в правой доле печени до 3 см, смешанной эхогенности, с нечеткими контурами.
13.04.2012 г. Компьютерная томография (КТ): при и после в/в болюсного контрастирования: в артериальную фазу контрастирования на границе 7–8 сегмента и в 6 сегменте печени определяются 3 округлой формы зоны активного и равномерного накопления контрастного препарата: 1,2×0,9 см, 1,9×1,7 см и 0,8×0,7 см соответственно. Заключение: основное заболевание — ЦП в исходе ХГС. КТ-признаки 3 образований правой доли печени на фоне жирового гепатоза (дифференцировать между узлами регенерации и бластоматозным процессом); умеренно выраженная портальная гипертензия (спленомегалия, умеренное расширение воротной вены (1,4 см), вен желудка и селезенки), аномалия развития почек (подковообразная почка), псевдокисты поджелудочной железы.
24.04.2012 г. Магнитно-резонансная томография органов брюшной полости. Контрастное усиление: гадобутрол. Заключение: косвенные признаки ЦП, портальная гипертензия, спленомегалия. Зоны измененного MP-сигнала в правой доле печени, вероятно, узлы-регенераты. Образование тела поджелудочной железы, вероятно, серозная цистаденома.
В период обследования пациент жалоб не предъявлял, осмотр — без динамики.
Для исключения бластоматозных образований печени на фоне ЦП в исходе ХГС (стадия репликации вируса) и решения вопроса о возможности продолжения противовирусной терапии пациент был направлен на биопсию печени.
С 23.05.2012 г. по 28.05.2012 г. находился в хирургическом отделении ГКБ им. С.П. Боткина для проведения биопсии образования печени под УЗ-наведением.
Макроскопическое описание материала от 24.05.2012 г.:
дифференциальный диагноз между гепатоцеллюлярной аденомой и высокодифференцированным гепатоцеллюлярным раком (ГЦР). Микроскопическое описание материала от 07.06.2012 г.: фрагмент ткани печени с признаками цирротической трансформации и микроскопическая фрагментированная частица, крайне подозрительная по высокодифференцированной ГЦК с очагами некроза (проконсультировано профессором Г.А. Франком).
Для определения тактики дальнейшего ведения пациент направлен на консультацию в НИИ скорой помощи им. Склифосовского.
В июле пациент уехал в отпуск, в Крым. 18.07.2012 г. отметил подъем температуры до 39 °С, озноб, боли и увеличение правого яичка, рези и боли при мочеиспускании, кровь в конце акта мочеиспускания. Обратился к урологу. Диагноз: острый уретрит, острый простатит. Получал амоксициллин и клавулановую кислоту в течение 5 дней. Состояние улучшилось — уменьшились боли при мочеиспускании и отек яичка.
При возвращении госпитализирован в урологическое отделение ЦВКГ, где находился с 14.08.2012 г. по 31.08.2012 г. с диагнозом «острый простатит, уретрит». В урологическом отделении было кровотечение из ВРВП, остановленное консервативно. После выписки кровотечение из ВРВП повторилось. Был повторно госпитализирован в хирургическое отделение ЦКВГ, где находился с 31.08.2012 г. по 17.09.2012 г. В отделении состояние стабильное, проводилась консервативная терапия: гемостатики (этамзилат, менадиона натрия бисульфит), октреотид, противоязвенная терапия, гепатопротекторы, препараты железа. Рецидива кровотечения не отмечалось. Состояние улучшилось, стул — без признаков мелены, сохранялась анемия, уровень гемоглобина — в пределах 83–92 г/л.
Больной выписан на амбулаторное наблюдение с диагнозом «ЦП, класс В по Чайлд — Пью в исходе ХГС. Портальная гипертензия: ВРВП 4 ст., гепатомегалия. Подозрение на ГЦК в 5 сегменте печени. Состоявшееся кровотечение из ВРВП от 31.08.2012 г. Хроническая анемия смешанного генеза. Гастропатия. Доброкачественная гиперплазия предстательной железы. Аномалия развития верхних мочевых путей: подковообразная почка, без нарушения уродинамики ВМП».
В начале октября 2012 г. в ГКБ № 57 проведено эндоскопическое лигирование вен пищевода по поводу ВРВП.
12.10.2012 г. у больного появилась клиническая картина желудочно-кишечного кровотечения, в связи с чем в экстренном порядке был госпитализирован в ЦКВГ ФСБ РФ.
При поступлении — состояние средней тяжести. Кожные покровы бледные, сухие, теплые. Тошноты, рвоты нет. Температура — 36,5 °С. В сознании, адекватен, ориентирован в пространстве и времени. ЧСС — 90 уд/мин. АД — 120/70 мм рт. ст. ЧДД — 17/мин. Дыхание проводится во все отделы. Язык влажный, обложен белым налетом. Живот мягкий, не вздут, не увеличен, симметричный, участвует в акте дыхания. При пальпации — безболезненный во всех отделах. Перистальтика ослаблена. Дизурии нет. Газы отходят.
Вечером этого же дня пациент отметил рвоту кровью, установлен зонд Блэкмора. В связи с тяжестью состояния больной был переведен в реанимационное отделение. Проводилась инфузионная, спазмолитическая, гемостатическая, антисекреторная терапия. После стабилизации состояния больной переведен в хирургическое отделение. Зонд Блэкмора удален. Состояние пациента оставалось стабильным. Но 19.10.2012 г. появились боли в животе. Проведено УЗИ органов брюшной полости, отмечалось расширение общего печеночного протока, панкреатического протока. При рентгенографии органов брюшной полости патологии не выявлено. На фоне проводимой инфузионно-спазмолитической терапии боли в животе были купированы. Однако 21.10.2012 г. у пациента возник рецидив кровотечения из ВРВП. Переведен повторно в реанимационное отделение, установлен зонд Блэкмора. При динамическом УЗИ органов брюшной полости выявлено большое количество свободной жидкости. Выполнена КТ органов брюшной полости: Заключение: асцит, киста поджелудочной железы, гемангиома 4 сегмента правой доли печени. Двусторонний гидроторакс. Нижнедолевая пневмония. Инфильтрации парапанкреатической клетчатки поджелудочной железы не выявлено. Отмечалось большое количество свободной жидкости в брюшной полости.
В анализе крови — лейкоцитоз до 27×10 9 /л. Для исключения острого панкреатита с ферментативным перитонитом, воспалительных заболеваний органов брюшной полости, пареза кишечника 23.10.2012 г. проведена диагностическая лапароскопия. Интраоперационно выявлен асцит. Другой патологии не выявлено. Выполнены санация и дренирование брюшной полости. На фоне проводимого лечения у пациента отмечались эпизоды рецидива кровотечения из ВРВП. Проводились плазмо- и гемотрансфузии. Несмотря на последующую интенсивную терапию, направленную на коррекцию волемических нарушений, состояние больного прогрессивно ухудшалось. Отмечались психомоторное возбуждение, прогрессирующая дыхательная недостаточность, гипотония. 26.10.2012 г. в 18:30 пациент переведен на ИВЛ, к лечению добавлены вазопрессоры. На фоне прогрессирующей сердечно-сосудистой недостаточности в 19:00 зафиксирована асистолия. Начаты реанимационные мероприятия в полном объеме, интенсивная терапия. Все мероприятия в течение 45 мин были неэффек-
тивны. В 19:45 зафиксирована биологическая смерть.
В отделении причиной смерти указана острая сердечно-сосудистая недостаточность, развившаяся на фоне прогрессирующей полиорганной, сердечно-сосудистой недостаточности.
Основной диагноз: ЦП, класс С по Чайлд — Пью.
Осложнение основного диагноза: портальная гипертензия: ВРВП 4 ст., гепатомегалия. Состоявшееся кровотечение из варикозно расширенных вен пищевода от 12.10.2012 г., 21.10.2012 г., 25.10.2012 г. Постгеморрагическая анемия тяжелой степени. Гастропатия. Асцит. Печеночная недостаточность.
Сопутствующие заболевания: двусторонняя нижнедолевая пневмония. Двусторонний гидроторакс. ИБС: атеросклеротический кардиосклероз, гипертоническая болезнь 2 ст. Язвенная болезнь 12-перстной кишки. Киста поджелудочной железы. Гемангиома 4 сегмента печени.
Патологоанатомический диагноз (после гистологического исследования).
Основное комбинированное заболевание:
Мелкоузловой ЦП.
Операция диагностической лапароскопии 23.10.2012 г.
по поводу подозрения на острый панкреатит с санацией и дренированием брюшной полости.
Фоновые заболевания:
Сахарный диабет (по клиническим данным).
ХГС (по клиническим данным).
Осложнения: варикозное изменение вен пищевода. Эрозивно-язвенный эзофагит нижней трети пищевода с перфорацией в ткани заднего средостения. Гнойный
медиастинит заднего средостения. Эмпиема плевры слева — 3,3 л гнойного экссудата (по данным посмертного бактериологического исследования от 31.10.2012 г.). — Klebsiella pneumoniae, Enterococcus faecalis, Staphylococcus epidermidis. Ателектаз левого легкого. Правосторонний гидроторакс — 0,5 л. Мелкоочаговая бронхопневмония в нижней доле правого легкого. Малокровие оболочек головного мозга и внутренних органов. Асцит (0,4 л). Гепато- и спленомегалия (1375 и 355 г). Мелкоочаговые инфаркты в печени и предстательной железе. Отек правого легкого. Отек головного мозга. Паренхиматозная дистрофия миокарда, почек.
Сопутствующие заболевания: атеросклероз аорты (IV стадия, 3 степень). Мелкоочаговый кардиосклероз миокарда стенок левого желудочка, атеросклероз венечных артерий (IV стадия, 3 степень). Гипертоническая болезнь: эксцентрическая гипертрофия миокарда, стенок левого желудочка (стенка левого желудочка — 1,3 см, масса сердца — 395 г), артерио-артериоло-нефросклероз. Мелкоузловая гиперплазия коркового слоя надпочечников. Железистый тип нодозной гиперплазии предстательной железы. Киста поджелудочной железы. Сахарный диабет 2-го типа (по клиническим данным). Давние операции: аппендэктомия (1972 г.), верхнесрединная лапаротомия (по поводу синдрома Меллори — Вейса, 1995 г.).
Таким образом, при аутопсийном исследовании подтвердился диагноз ЦП и обнаружены: гнойный медиастинит, левосторонняя эмпиема плевры, развившиеся в исходе эрозивно-язвенного эзофагита на фоне сахарного диабета.
Непосредственной причиной смерти больного явилась гнойная интоксикация.
Сличение диагнозов: расхождение диагнозов. Категория II. Причина субъективная — не учтена роль сахарного диабета в развитии гнойных осложнений. Не диагностированы смертельные осложнения: перфорация язв пищевода, гнойный медиастинит с эмпиемой плевры слева. Эндоскопическое исследование проводилось однократно в день поступления, рентгенологически не выявлены тяжелые гнойно-деструктивные изменения в левой плевральной полости и заднем средостении. Причина объективная — тяжесть состояния больного.
источник