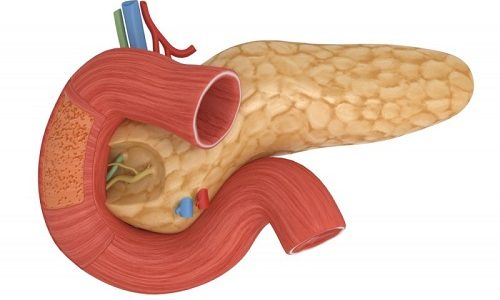
Протоки поджелудочной железы – это система крупных коллекторов, образованных протоками первого порядка, впадающими в основной выводной канал. В свою очередь, они сформированы из протоков меньшего диаметра. Благодаря им, происходит транспортировка ферментов панкреатического сока, выделяемого секреторными клетками ацинусов в просвет тонкой кишки, куда открывается проток поджелудочной железы. Образовавшиеся в железе энзимы попадают в двенадцатиперстную кишку через основной (вирсунгов) проток в месте фатерова сосочка ДПК благодаря сфинктеру Одди.
Система выводных протоков ПЖ начинается в ацинусах: мелкие выводные канальцы долек объединяются в более крупные, которые выходят из долей (каждая из них состоит из нескольких долек) и впадают в общий выводной проток. Он тянется через всю железу прямолинейно, начинаясь в хвосте и заканчиваясь в головке органа. Там к вирсунгову каналу присоединяется добавочный проток — санториниев. Его название происходит от имени итальянского анатома Д. Санторини, обнаружившего и описавшего его. Затем главный выводной канал соединяется с общим желчным протоком (холедохом).
Проток поджелудочной железы впадает в ДПК через большой фатеров сосочек тонкой кишки. Впадение санториниева канала в ДПК в 40% происходит отдельно от главного выводного протока. Он выводится через ее малый сосок, который находится на 2 см выше фатерова. Описаны случаи, когда дополнительный проток отсутствует.
Санториниев и вирсунгов каналы соединяются между собой широкой сетью анастомозов. Дренажная система главного протока имеет рассыпное или магистральное строение:
- магистральное: имеет примерно 30−34 мелких протоков, впадающих в вирсунгов, они располагаются на расстоянии 5 мм;
- рассыпное: 55−60 протоков на расстоянии 1−2 мм между собой.
Протоки ПЖ и желчного пузыря выводят ферменты в составе панкреатического секрета в просвет ДПК. Существует 4 типа анатомической локализации конечных отделов панкреатического и желчного протоков:
1 тип − отмечен в 55% случаев: вирсунгов и общий желчный проток (холедох) объединяются в одну ампулу, которая выходит через фатеров сосок благодаря сфинктеру Одди.
2 тип − (33%): оба выводных канала соединяются в непосредственной близости от сфинктера Одди без образования общей ампулы.
3 тип − (4%): каждый проток входит в просвет кишки раздельно, независимо от другого, через большой и малый фатеровы соски.
4 тип − (8%): оба канала объединяются на значительном расстоянии от большого фатерова соска.
Автор открытия общего выводного канала ПЖ — немецкий анатом Иоганн Вирсунг. Главный канал ПЖ носит его имя — вирсунгов проток. Он прямолинейно располагается вдоль всей железы, в ее толще от хвоста до головки. Образован множественными слившимися дольковыми протоками. В самой головке вирсунгов проток повторяет ее форму и делает изгиб.
Длина главного канала ПЖ — 16−23 см, размер его просвета в хвосте — 1 мм, к головке увеличивается до 3−4 мм. Он хорошо визуализируется во время осмотра при проведении УЗИ.
Форма вирсунгова протока индивидуальна:
В головке ПЖ в главный проток впадает дополнительный выводящий канал. На конце вирсунгова канала располагается сфинктер Одди, открывающийся в просвет ДПК. Основной проток контролирует и регулирует выделение энзимов в составе поджелудочного сока в тонкую кишку.
Изменение строения и отклонения в структуре протоков являются аномалиями развития. Но описана и приобретенная патология.
Генетические дефекты могут вызвать раздвоение общего канала: он разделяется на две ветви.
К основной патологии протоков относятся:
В паренхиме ПЖ развивается кистозный фиброз — из-за застоя и изменения жидкости.
При сужении протоков участки, предшествующие стенозу, расширяются, что приводит к застою в них. При расширении вирсунгова протока в этом месте создается повышенное давление.
Закупорка главного протока — основная причина развития панкреатита. Встречается закупорка мелких каналов и их расширение за местом стеноза — в них создается повышенное давление.
Норма протока установлена: у него должны быть гладкие стенки, а просвет — чистым, без конкрементов. При патологии протока поверхность его внутренних стенок становится неровной – в дальнейшем это ухудшает его состояние. Для выявления таких изменений на УЗИ нужно визуализировать не только головку ПЖ, но и весь билиарный тракт.
К причинам расширения протоков относятся:
- злокачественное образование головки ПЖ или ампулы фатерова сосочка ДПК — это сопровождается механической желтухой;
- камни, перекрывающие проходимость общего поджелудочного протока, которые часто сочетаются с желчными камнями и дилятацией (расширением) холедоха;
- хронический воспалительный процесс в ПЖ;
- стриктуры, развившиеся после операций (частичной панкреатэктомии, резекции по Уипплу).
При развитии опухоли или образовании конкрементов симптоматика отсутствует до тех пор, пока образование не увеличивается до 4 см. Это повышает опасность заболевания и сложность диагностики: лишь при достижении внушительных объемов опухоль или камень начинает нарушать функционирование органа. Как правило, рак ПЖ выявляется на 3 или 4 стадии, когда новообразование уже активно разрастается в жизненно важных органах и сосудах, что делает невозможным его полное удаление. Шансы на выживаемость в таких случаях крайне низкие.
Поскольку в процесс вовлекается и общий желчный проток, соединяющийся в большинстве случаев в области головки ПЖ с вирсунговым протоком, одним из первых признаков является желтуха. По механизму развития она — обтурационная, механическая. Развивается холецистит. В дальнейшем образуются конкременты, которые могут забивать желчный пузырь и его протоки. Патологический процесс усиливается, забитый камнями пузырь воспаляется и трансформируется в желчнокаменную болезнь (ЖКБ).
Помимо желтухи, появляются другие симптомы:
- боль различной интенсивности в левом подреберье с иррадиацией в поясницу;
- снижение аппетита и быстрое снижение веса;
- тошнота, рвота, дискомфорт в желудке при приеме пищи — поскольку желудок, печень, тонкая кишка и толстая (ободочная) и другие пищеварительные органы граничат с ПЖ и вовлекаются в патологический процесс;
- жажда, общая слабость, резкое снижение трудоспособности.
По медицинской статистике, камни в протоках развиваются редко, но входят в список патологии ПЖ. Они могут возникать самостоятельно или быть результатом панкреатита. Если же камень сформировался в вирсунговом канале, в месте его локализации возникает обструкция, повышается внутрипротоковое давление. Ферменты не отводятся в ДПК, под давлением ретроградно попадают в ткани железы, и начинается процесс аутолиза — самопереваривания. Паренхима железы разрушается — развивается панкреонекроз, происходит массовая гибель клеток ПЖ. Это соответствует тяжелому панкреатиту с высокой летальностью. Консервативная терапия неэффективна. Лечение проводится хирургическим путем.
Диагностика осуществляется с помощью лабораторных и инструментальных методов исследования.
К лабораторным относится определение биохимических анализов:
- диастаза крови и мочи;
- трансаминазы (АЛТ, АСТ, ГГТ), билирубин, общий белок и фракции;
- копрограмма – анализ кала.
- УЗИ органов брюшной полости и забрюшинного пространства;
- ЭФГДС – эзофагодуоденоскопия;
- КТ или МРТ;
- ангиография ПЖ;
- лапароскопическая диагностика.
Самый простой метод функциональной диагностики — УЗИ. Если смотреть ПЖ полностью, от головки к хвосту — заметно изменение диаметра главного общего протока: просвет канала увеличивается в размерах. Также можно четко увидеть прилегающие к нему паренхиматозные органы, определить увеличение или уменьшение размеров самой железы и главного протока, определить патологические образования в виде кист, конкрементов, опухолей, оценить плотность и однородность тканей. Воспаление в паренхиме органа может значительно повысить его плотность, а также толщину стенок протоков. В таком случае вирсунгов проток и изменения в нем могут не визуализироваться, и для уточнения диагноза необходимо провести дополнительные методы исследования.
ФГДС позволяет с помощью специального оптического прибора оценить состояние слизистой пищевода, желудка, луковицы ДПК, обнаружить сужение ДПК при кольцевидной ПЖ.
Для получения послойных срезов назначается МРТ — самый точный способ детального изучения вирсунгова протока.
Бессимптомные аномалии протоков ПЖ не требуют лечения. Терапия патологии выводных каналов ПЖ сводится к коррекции заболеваний, которые вызвали изменения в протоках или их осложнения. Она зависит от тяжести заболевания и объема поражения ПЖ. Применяются консервативные и оперативные лечебные методы.
Всем пациентам с функциональными нарушениями ПЖ в плане комплексной терапии назначается диета № 5п по Певзнеру. Она исключает из употребления жирную, жареную, острую, копченую, соленую еду. В период обострения заболеваний пищеварительного тракта, возникших из-за ферментных нарушений, пищу рекомендуется принимать небольшими порциями 5−6 раз в день. Еда должна быть приготовлена на пару, ее необходимо варить или тушить, но не жарить. Необходимо включать достаточное количество легкоусвояемых белков (нежирное мясо, рыба), много клетчатки (каши, обработанные термически и измельченные фрукты и овощи).
Назначается заместительная ферментная и, при необходимости, сахароснижающая терапия при нарушении углеводного обмена.
В условиях отделения реанимации используется группа препаратов, оказывающих антисекреторное действие, — ингибиторы протеаз. Они ингибируют секрецию ферментов поджелудочной железой — Контрикал, Трасилол, Гордокс. Пантрипин. В последнее время их роль в лечении снизилась, а применение ограничено из-за высоких побочных действий — выраженных аллергических реакций, которые по тяжести и опасности превышают терапевтический эффект.
Помимо этого, терапия состоит из комплекса мероприятий, способствующих восстановлению функциональной деятельности пищеварительных органов. Для этого используются:
- спазмолитические, холинолитические, анальгетические препараты для купирования болевого симптома;
- новокаиновая блокада при боли высокой интенсивности;
- искусственный соматотропин − гормон роста (Октреоцид, Сандостатин), для снижения выработки ферментов;
- ингибиторы протонной помпы при повышенной кислотности желудочного сока, который значительно усиливает синтез ферментов поджелудочной железы;
- антибактериальные препараты для лечения или профилактики инфекции в сочетании с противомикробным препаратом (Метронидазол);
- антигистаминные препараты;
- мочегонные при отеке ПЖ.
Аномалии протоков — это отклонение от нормы их анатомического строения или функциональной деятельности. Аномалии выводных каналов ПЖ бывают:
К аномалиям, которые имеются при рождении, относятся:
- отсутствие санториниева выводного канала;
- раздельное впадение в тонкую кишку вирсунгова и дополнительного протока;
- кистозные изменения протоков;
- кольцевидная ПЖ, у которой проток имеет форму петли;
- спиральная ПЖ (общий канал железы также спиралевидный);
- добавочная ПЖ.
Приобретенные аномалии включают кистозно-фиброзный панкреатит, развивающийся, преимущественно, у младенцев. Это чаще всего связано с атрезией – патологическим недоразвитием или полным отсутствием каналов, в результате которой возникают кистозные образования. Отсутствие или резко уменьшенное количество канальцев приводит к тому, что ферменты не поступают в кишку, и их количество в кишечном соке резко снижено. Это вызывает нарушение процессов переваривания и всасывания в кишечнике питательных веществ. Такое состояние постепенно приводит:
- к низкому набору веса младенца при хорошем аппетите;
- к постепенному истощению ребенка без видимых причин;
- к отставанию в росте;
- к кишечной непроходимости.
Если ребенок родился с аномалией, представленной кольцевидной ПЖ, в течение всей жизни она может не проявляться никакими клиническими признаками. Иногда обнаруживается случайно при детальном обследовании только в преклонном возрасте. Проток ПЖ в таких случаях образует петлю. Неправильное развитие заключается в том, что ткани ПЖ опоясывают нисходящую часть ДПК, постепенно со временем суживая ее просвет. При этом неполное развитие протоков приводит к застою в антральном отделе желудка и, как следствие, к нарушению работы в луковице ДПК. На этом фоне развиваются:
- язвенная болезнь желудка или ДПК;
- желчнокаменная болезнь.
Установлено также, что развитие всех ацинозных желез, к которым относится и ПЖ, и слюнные (в том числе — подъязычная), протекает одинаково. Существует связь между врожденной патологией этих желез. Иногда встречается врожденное расширение холедоха — общего желчного протока — с дальнейшим развитием воспалительного процесса — холангита.
Причины аномального развития протоков в большинстве случаев неизвестны. Чаще всего их вызывают:
- генетические изменения;
- неблагоприятные факторы, которым подвергается беременная женщина: курение, алкоголь, наркотики, а также влияние облучения, высокой температуры;
- инфекции у женщины в период беременности: краснуха, герпес, листериоз (поражает иммунные ткани и печень) и другие;
- постоянные стрессовые ситуации;
- употребление запрещенных для беременных лекарственных препаратов.
Из-за несвоевременной диагностики и отсутствия адекватного лечения изменения в протоках ПЖ постепенно могут привести к нарушению процессов пищеварения и необратимым последствиям в тканях органа. Чтобы этого избежать, необходимо внимательно относиться к своему здоровью, отказаться от вредных привычек, правильно питаться, избегать стрессов и при плохом самочувствии обращаться к специалистам, не занимаясь самолечением.
источник
Поджелудочная железа – это один из самых важных органов желудочно-кишечного тракта в организме человека. Ее вес едва достигает 200 грамм. Железа располагается забрюшинно, позади желудка, о чем свидетельствует само название, примерно на уровне первых двух поясничных позвонков. Максимальная масса органа наблюдается в возрасте от 30 до 40 лет, а далее он начинает постепенно уменьшаться в размерах.
Анатомия в данном случае достаточно проста. Поджелудочная железа человека состоит из трех частей – головки, тела и хвоста. Головка немного утолщенная, затем идет небольшой участок равномерной длины и толщины – это тело. Заканчивается железа небольшим сужением, что представляет собой хвост. Хвост касается левой почки и ее сосудов (артерия, вена), тело – аорты и вены, которая собирает кровь от селезенки, а головка – с почечной артерией и различными сосудами брюшной полости.
Функции поджелудочной железы очень разнообразны. Она является органом смешанной секреции. Что это значит? Эндокринная функция заключается в выработке гормонов, к которым относятся:
- Инсулин – гормон, который регулирует уровень глюкозы крови. Он понижает сахар. При его недостаточности либо полном отсутствии развивается небезызвестное заболевание под названием сахарный диабет, и тогда больные вынуждены пожизненно находиться на инъекциях препаратов инсулина.
- Глюкагон – этот гормон также участвует в регуляции углеводного обмена, но его эффект противоположен инсулину. Он повышает уровень глюкозы в крови. Заболевания, связанные с нарушением его секреции, встречаются значительно реже.
- Соматостатин – гормон, который угнетает выработку и действие соматотропина (гормона роста).
- Панкреатический полипептид – это вещество, которое непосредственно участвует в процессах пищеварения, помогаю полноценному усваиванию пищи.
Все вещества гормональной природы вырабатываются особыми клетками поджелудочной железы, которые в совокупности называются островки Лангерганса, и расположены они преимущественно в хвостовой части.
Экзокринная функция обуславливается выработкой пищеварительных ферментов и панкреатического сока. Выделяют такие ферменты, как трипсин (он участвует в расщеплении полипептидов), амилаза (помогает усваивать углеводы) и липаза (она расщепляет жиры до триглицеридов).
Ферменты и панкреатический сок поступают из поджелудочной железы в двенадцатиперстную кишку через протоки поджелудочной железы. Различают два вида протоков – главный и добавочный.
Главный выводной проток еще называют Вирсунговым. Естественно, по ходу этого протока в него впадает множество мельчайших канальцев, каждый из которых несет определенный секрет.
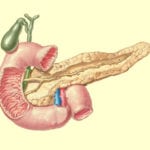
Различают два типа строения протоковой системы поджелудочной железы – магистральный и рассыпной. Магистральный тип характеризуется не большим количеством мелких протоков, которые впадают в главный. Примерное количество составляет 18-34, при этом расстояние между местами их впадения не превышает полутора сантиметров. При рассыпном строении впадает до 60 мелких протоков, промежутки между которыми не более двух миллиметров.
Выводные протоки поджелудочной железы могут по-разному открываться в двенадцатиперстную кишку. Около 60% людей имеют слияние главного и дополнительного протоков примерно за три миллиметра до выхода в кишечник. Иногда происходит атрофия терминального отдела Вирсунгова протока, и весь панкреатический сок поступает в назначенное место через дополнительный проток.
Такое расположение встречается лишь в 10% случаев. В 20 % главный проток не соединяется с общим желчным и открывается в в двенадцатиперстную кишку на 2-4 см выше положенного места.
И в остальных случаях возможно слияние главного и добавочного протоков на большом расстоянии от места впадения. В норме диаметр протока не превышает 2 мм.
Все протоки открываются, как уже было сказано выше, в двенадцатиперстную кишку. Это место называется большим сосочком поджелудочной железы, или Фатеровым сосочком. Регуляция поступления панкреатического сока и ферментов регулируется круговой мышцей в области сосочка. Другое ее название – сфинктер Одди. Его сокращение препятствует выходу содержимого канальца в просвет кишечника.
Также может присутствовать и малый сосочек двенадцатиперстной кишки, в устье которого, в ряде случаев, открывается добавочный, или Санториниев, проток. Его окружает сфинктер Хелли.
Существуют различные варианты расположения и соединения протоков, но также существуют и нарушения в структуре и локализации панкреатических протоков.
Такие нарушения называются аномалиями. Аномалии бывают врожденные и приобретенные. Главными причинами их развития считаются генетическая предрасположенность, воздействия бактериальных и вирусных инфекций, а также травматические повреждения поджелудочной железы.
Вследствие стеноза может нарушаться депонирование секрета поджелудочной железы в просвет двенадцатиперстной кишки, и это может приводить к нарушениям переваривания и всасывания пищи, дефициту определенных питательных веществ в организме, к болевым ощущениям.
Кроме врожденного стеноза, выделяют кистозный фиброз. При этой аномалии развиваются количественные и качественные изменения панкреатического сока. Это может привести к нарушению внутренней структуры поджелудочной железы и различным заболеваниям.
К приобретенным порокам развития относят расширение и закупорку протоков. В норме диаметр канальца не превышает 2 мм. К расширению приводят самые разные причины, к которым относят:
- доброкачественные и злокачественные новообразования в области головки поджелудочной железы;
- наличие конкрементов (камней) в протоках;
- перекрытие просвета;
- хронический воспалительный процесс в железе (или панкреатит);
- осложнения, возникшие после проведения операции Уипла;
- частичное удаление поджелудочной железы.
Кроме этого, в 5 % случаев обнаруживается дополнительный аберрантный канал, который начинается у головки железы и открывается в области сфинктера Хелли.
При его закупорке происходит рецидив острого панкреатита.
Так как панкреатит является одной из причин , а также частым последствием аномалий протоков, следует поговорить о нем немного поподробней.
Панкреатит – это заболевание воспалительного характера, которое поражает поджелудочную железу.
Недуг подразделяется на острый и хронический. Острый панкреатит возникает внезапно, протекает очень тяжело и нередко нуждается в хирургическом лечении. Хронический же протекает более стерто в клиническом плане, проявляется постоянными нарушениями в пищеварении.
К причинам возникновения панкреатита относят следующее:
- Частое и интенсивное употребление спиртных напитков.
- Травматические повреждения поджелудочной железы.
- Длительное курение.
- Долгий прием медикаментозных препаратов, которые негативно влияют на орган.
- Наличие в рационе жирной, жареной, копченой пищи.
- Наследственная предрасположенность.
- Желчекаменная болезнь.
- Серьезные гормональные нарушения.
- Длительное голодание.
- Цирроз печени.
- Кишечные вирусные и бактериальные инфекции.
- Муковисцидоз.
- Перенесенный паротит (воспаление слюнных желез)
- Аллергические реакции на пищевые продукты.
Хроническое течение панкреатита более благоприятно и имеет менее выраженные признаки, чем острое. В некоторых случаях оно может быть и бессимптомным, но чаще всего на лицо характерные симптомы. Для хронического процесса типичные такие проявления:
- человеку свойственно чувств отвращения при виде жирного;
- при физической нагрузке возникают неприятные болевые ощущение под левым ребром;
- возникают частые расстройства в пищеварении в виде диареи и стетореи из-за нехватки ферментов;
- у больных пропадает аппетит;
- пациенты стремительно худеют и не могут набрать вес;
- чрезмерный метеоризм;
- отрыжка;
- изжога без видимых на то причин.
В фазе обострения воспалительного процесса следует немедленно обращать внимание на появление следующих симптомов:
- Боли острого, колющего характера, чаще всего возникающие в эпигастрии, но потом принимающие опоясывающий характер. Боль может иррадиировать в левую руку. Болевые ощущения могут быть приступообразными. Особенно они выражены после нарушения предписанной ранее диеты.
- Сильная тошнота. Иногда возникает рвота при остром панкреатите.
- Фонтанообразная рвота, почти не приносящая облегчения.
- Живот становится «доскообразным» из-за напряжения мышц брюшной стенки;
- Повышенная потливость.
- Бледность, выраженная слабость.
- Повышение температуры до фебрильных цифр (38-39 градусов).
- При дефекации больной будет наблюдать жидкий неоформленный стул с наличием включений жира, которые будут свидетельствовать о недостатке липазы.
- Сердцебиение будет частым и сильным.
Панкреатит может обостриться, в первую очередь, из-за нарушения диеты.

Лечение панкреатита зависит от вида воспалительного процесса. Острый панкреатит лечится препаратами, которые ингибируют секрецию ферментов поджелудочной, другое название – ингибиторы протеаз.
Самый широко используемый медикамент – Контрикал, который вводится пациентам капельно. Далее, как и при хроническом течении заболевания, необходимо строгое поддержание диеты, предполагающее полное исключение из рациона:
- алкоголя;
- газированных напитков;
- колбасных изделий;
- консервированных продуктов;
- копченостей;
- жареных блюд;
- жирных и соленых продуктов;
- большинства специй и приправ;
- сладостей.
Помимо этого рекомендуется употребление пищи имеющей комнатную температуру.
Для профилактики возникновения либо обострения панкреатита следует рационально, правильно и регулярно питаться. Нужно знать меру в употреблении алкоголя, соблюдать диету, заниматься спортом, избегать травм брюшной полости, успешно и своевременно лечить все заболевания, которые в той или иной мере являются причиной возникновения воспалительного процесса. Если же человек уже болеет хронической формой, то ему следует строго придерживаться предписаний лечащего врача, принимать строго в соответствии с выданными рекомендациями все лекарственные препараты.
Помимо этого не следует допускать нервных стрессов, способных повлиять негативным образом на состояние организма.
О строении и функциях поджелудочной железы рассказано в видео в этой статье.
источник
9.9.3. Операции на протоках застенных кишечных желез — печени и поджелудочной железы
Канюля для получения смешанного поджелудочио-желчного сока (Поляков, 1959). У птиц оба протока поджелудочной железы и два желчных протока, доходя порознь до стенки двенадцатиперстной кишки, впадают в одну общую папиллу. В просвет кишки поступает смешанный сок. Такая анатомо-топографическая предпосылка дала основание И.И. Полякову сконструировать специальную кашолю, позволяющую сбор смешанного желчно-поджелудочного сока. Канюля состоит из двух вставляемых одна в другую трубок, внутренняя трубка имеет на конце чашеобразное расширение. Для получения сока наружная трубка фиксируется левой рукой, внутренняя трубка ввинчивается и вплотную продвигается к противоположной стенке кишки так, чтобы папилла желчного и поджелудочного протоков оставалась в углублении чашечки внутренней трубки и секретируемый сок выделялся по ней наружу.
Техника операции. Птица фиксируется на левом боку. Лапаротомию осуществляют продольным разрезом от правой грудной вырезки вниз, параллельно белой линии, отступив на 2-3 см от последней (рис. 157, Р3). Извлекают двенадцатиперстную кишку в рану и, слегка подтягивая, отыскивают место впадения в нее протоков. С противоположной стенки (с безбрыжеечного края) кишки вставляют канюлю так, чтобы внутренние борта обеих трубок находились в просвете кишки. Канюлю фиксируют кисетным швом. Внешний конец ее выводят через основной разрез и рану зашивают. Наружный бортик канюли остается на коже, под нее подводят салфетку, которую удаляют по истечении 2-3 суток. Швы снимают на 5-6-й день. Оперированные таким методом куры и гуси живут несколько недель в удовлетворительном состоянии.
Уход за оперированными птицами такой же, как после операции с наложением обычной канюли кишечника.
Операция на желчных протоках. У домашних птиц имеются два желчных протока
— пузырно-кишечный и синусно-кишечный (печеночно-кишечный). Наряду с протоком поджелудочной железы они впадают в конечный участок восходящего колена двенадцатиперстной кишки, располагаясь в следующем порядке проксимальнодистально: 1) протоки поджелудочной железы, 2) синусный и 3) пузырный желчные протоки.
Техника операции (Ли, 1959). Птицу фиксируют на левом боку и правую ногу оттягивают назад. Перья и пух удаляют. Делают разрез длиной 2,5 — 3 см над боковым отростком грудной кости, начиная от угла последнего ребра (рис. 157, Р2). Воздушный мешок отодвигают в левую сторону и под ним обнаруживают двенадцатиперстную кишку, которую легко извлекают в рану, отыскивают и препарируют нужный желчный проток и лигируют его непосредственно у кишки. Затем при помощи инъекционной иглы прокалывают проток и вставляют через этот прокол стеклянную канюлю, фиксируя ее лигатурой. Проток от кишки отъединяют, перерезав его за первой лигатурой. Канюлю выводят в операционную рану и фиксируют на переднем ее углу. Операционную рану зашивают в три этажа. Канюлю закрепляют двумя-тремя швами. Корпус канюли изготавливают из плексигласа, кончики канюли изготавливают из стекла и прикрепляют к тубусу канюли при помощи клея БФ-2. Учитывая различие диаметров желчного протока у кур, следует изготовить заранее стеклянные кончики диаметром от 0,8 до 1,2 мм.
Операцию птицы переносят легко и особых послеоперационных режимов питания не требуют. Обычно сразу после операции берутся за корм и в дальнейшем общее их состояние весьма удовлетворительно.
Эта операция, предложенная В.В. Ли, создает возможность ведения хронического опыта и изучения желчеотделительной функции печени (качественно и количественно) в условиях, более близких к нормальным физиологическим. Недостатком ее является грубость и сравнительная громоздкость используемой канюли. Используя для этих целей канюли из новых синтетических материалов (силикон, хлорвинил, полиэтилен и др.), можно существенно продлить жизнь птиц в эксперименте.
Канюлирование желчных протоков (Алиев, 1970). Укрепление птицы на операционном столе и порядок лапаротомии сохраняется тот же, что и при предыдущей операции.
После того как желчные протоки найдены, подводят под один из них две лигатуры: непосредственно у серозной оболочки кишки и на 0,5 см отступя от нее в сторону печени. Первую нитку завязывают и подводят указательный палец левой руки из-под кишки под проток. Прокалывают проток при помощи кровопускательной иглы и через нее в просвет протока вводят канюлю из полиэтиленовой трубки диаметром до
1,5 — 2,5 мм. Можно пользоваться и обычной техникой введения канюли: глазными ножницами делают косой надрез протока, вводят в его просвет полиэтиленовую трубку и фиксируют при помощи второй лигатуры.
Подготовка канюли. Предварительно подбирают подходящего диаметра полиэтиленовую, нейлоновую или другую пластмассовую трубку, отрезают кусок длиной 15 — 16 см, через просвет этого куска пропускают металлическую проволоку, кончик трубки нагревают на пламени спиртовки и оттягивают, а затем при помощи бритвенного лезвия кончик отсекают по утонченному месту и получают конец конусообразной формы, сохраняя диаметр просвета без изменений. Отступив от кончика на 1 — 1,2 см, напаивают на трубку небольшой ободок. Для этого берут тонкую полоску из того же материала, из чего сделана сама трубка, нагревают на пламени до расплавления и быстро наносят полученную массу на канюлю. Масса очень быстро застывает и образует на трубке ободок; проволока, находящаяся в трубке не дает деформироваться просвету. Далее отрезают кусочек от лавсанового сосудистого протеза размером 5*5 мм, оплавляя его края на пламени, делают прокол в его центре и пропускают в прокол будущий внешний конец канюли. Лавсановый кусочек придвигают вплотную к ободку. Подготовленную таким образом канюлю погружают в антисептический раствор на 12 — 23 ч. Можно обойтись и без ободка, закрепив лавсановый шлейф на конце канюли лигатурой из капроновой или лавсановой нитки.
После введения кончика канюли в желчный проток вышеописанным способом вторую лигатуру проводят через лавсановый шлейф и завязывают. Затем внешний конец канюли выводят через прокол брюшной стенки. Ее дополнительно фиксируют на коже лигатурой. Операционную рану зашивают одноэтажным швом.
Полиэтиленовые канюли очень удобны и не слишком грубы. Пользуясь ими, можно получить птиц с канюлями обоих желчных протоков или даже обоих желчных протоков и поджелудочных протоков. Для возврата соков в кишечник накладывают полиэтиленовую канюлю диаметром 4—5 мм на двенадцатиперстную кишку. Швы снимают на 6-й день.
Куры с внешним мостиком между желчным протоком и двенадцатиперстной кишкой имеют лучший внешний вид и более охотно поедают корм по сравнению с курами, у которых желчь теряется. Однако здесь имеется другая опасность. Если содержимое кишки попадет в проток, особенно желчный, то куры погибают. Поэтому в первые 3-4 дня протоки с двенадцатиперстной кишкой лучше не соединять, а в дальнейший период соединение произвести через клапан-ласточку, сделанную из тончайшей резины.
Кроме того, просвет кашоли в течение 10-15 дней закрывается осадком солей кальция, поэтому необходимо знать точную длину канюли, прочищать ее каждые 2 -3 дня мандреном и промывать физиологическим раствором.
Канюлирование поджелудочного протока (Алиев, 1970). Как уже было отмечено, в конец восходящего колена двенадцатиперстной кишки впадают четыре протока — два поджелудочных и два желчных. Рассматривая брыжеечный край двенадцатиперстной кишки, можно легко различить два или протока, идущих параллельно кишке, между нею и поджелудочной железой: один из протоков, побольше диаметром, идет на более близком расстоянии от стенки кишки, он и есть основной проток поджелудочной железы. Его отделяют от брыжейки и густо оплетающих сосудов и осторожно подводят под него тоненькую тесемочку. Затем берут проток вместе с соответствующим участком кишки на указательный палец, делают на стенке протока
небольшой косой надрез и вводят в него канюлю (рис. 164). Дальнейший ход операции, подготовка канюли и уход за оперированной птицей такие же, как были описаны выше.

Рис. 164. Схема канюляции протока поджелудочной железы (Алиев, 1970)
1 — петля двенадцатиперстной кишки;
2 — поджелудочная железа; 3 — фиксация канюли (К).
Полимерные кашоли на поджелудочный и желчный протоки можно накладывать цыплятам весом 500 г и более взрослым курам. Они хорошо переносят операции и сразу же после нее принимают корм. Птиц можно перевести на полный рацион на 2-й день после операции. Сбор сока осуществляют ежедневно, остатки от проб, взятых для анализов, возвращают в двенадцатиперстную кишку через канюлю. Если весь сок отбирается для анализов, то во избежание ацидоза следует в рацион кур добавить смесь 1%-ной поваренной соли поровну с 1%-ной содой.
Панкрео-дуоденальный и холедукто-дуоденальный анастомозы (Батоев, Батоева, 1970). Для раздельного получения желчи и поджелудочного сока, которые в естественном состоянии попадают в кишечник через одну папиллу, авторы предложили трансплантировать устья соответствующих протоков в отдельные участки кишки, а затем создавать внешние анастомозы по типу панкрео-дуоденального анастомоза Д.С. Жилова (1935).
Операция разработана на курах, утках и гусях. Разрез делают от последнего ребра по краю бокового отростка грудной кости на 6 — 7 см (рис. 157). Воздушный мешок оттесняют к спине салфеткой. Отыскивают место соединения с кишечником протоков поджелудочной железы и желчевыделительной системы. Синусно-кишечные и пузырно-кишечный протоки препарируют и перерезают между двумя лигатурами. Рядом с лигатурами делают небольшие продольные разрезы стенки протоков для обеспечения оттока желчи. На 2 см анальнее естественного устья протоков делают разрез в стенке кишки, конец протока проводят в ее просвет и фиксируют швами так, чтобы боковой разрез потока находился в просвете кишки. Таким же образом пересаживают другой проток. Тогда на месте естественного впадения в кишечник остается только поджелудочный проток. Для изучения панкреатического сока отсепаровывают этот участок, ушивают культю и в образованный мешочек вставляют канюлю.
Для изучения желчевыделения аналогичным способом пересаживают в другие места протоки поджелудочной железы, а в отрезке кишки оставляют желчевыделительные протоки.
Концы кишечной трубки соединяют способом «конец в конец», вторую Г-образ-ную канюлю вшивают в кишку анальнее анастомоза. С целью предотвращения закупорки анастомоза отверстие канюли двенадцатиперстной кишки снабжают клапаном, состоящим из пластинок тонкой резины или хлорвинила, пришитых или приваренных к диску над отверстием канюли. Клапан легко открывается в сторону кишечника, но задерживает поступление химуса в анастомоз. С целью предупреждения зарастания отверстий пересаженных протоков кормление птиц начинают через
1,5 — 2 ч после операции. В первые сутки после операции канюли соединяют трубкой с отверстием для свободного оттока желчи и сока. Кроме того, на них надевают резиновое кольцо, препятствующее погружению канюли внутрь.
Авторы сообщают, что птицы с такими мостиками живут продолжительное время, но нетрудно понять сложность оперативного вмешательства.
9.10. Операции на задней кишке
Конечный участок кишечника у птиц снабжен особым органом — клоакой (рис. 165), куда, кроме прямой кишки, впадают мочеточники, семяпровод у самцов или яйцевод у самок. Соответственно клоака при помощи поперечных кольцеобразных складок разделена на три участка — каловый синус, мочевой синус, концевой синус. Слизистая оболочка каждого из указанных синусов имеет некоторые отличительные особенности.
По мере поступления мочи в клоаку вода всасывается и остаток ее оседает на каловых массах в виде белого налета. Указанная смешанность выделений представляет существенное затруднение при определении перевариваемости корма и т.п. Поэтому прибегают к созданию искусственного ануса. Впервые предложенная в 1902 г. операция (Paraschtschuk, 1902) претерпевала значительные изменения и усовершенствования.
Обзор иностранной литературы по этому вопросу дан А.П. Шолковым (1971). Мы остановимся только на некоторых методиках из большого количества опубликованных. Существующие приемы могут быть классифицированы следующим образом: 1) образование искусственного ануса с полной перерезкой кишечной трубки, накладыванием кашоль и выведением их по белой линии живота; 2) то же, но с неполной перерезкой и созданием непроходимости путем перегораживания слизистой оболочки; 3) образование свища прямой кишки по белой линии живота или по боковой стенке живота; 4) выведение мочеточников. Последний прием практически мало применим.
Рис. 165. Сагиттальный разрез клоаки:
1 — прямая кишка и ее сфинктер; 2 — передний отдел клоаки; 3 — средний отдел клоаки; 4 — задний отдел клоаки; 5 — выводящий половой путь; 6 — мочеточник; 7 — бурса (у молодых птиц); 8 — сфинктер клоаки; 9 — железы в стенках отверстия клоаки
источник
Поджелудочная железа (ПЖ) выполняет функции внешней и внутренней секреции (экзокринная и эндокринная). За внутреннюю секрецию отвечают особые скопления эндокринных клеток — островки Лангерганса, которые не имеют протоков, вырабатываемые ими гормоны выводятся через капилляры в систему кровоснабжения.
Внешняя секреция заключается в выработке субстанции, содержащей пищеварительные ферменты, и выведении ее в желудочно-кишечный тракт (ЖКТ) через протоки поджелудочной железы.
Выводные протоки состоят из двух крупных (главный панкреатический и добавочный) и множества мелких, берущих начало в дольках ПЖ. Слизистая оболочка протоков содержит клетки, вырабатывающие гормон холецистокинин, который участвует в управлении пищеварением (контролирует чувство сытости и аппетит).
Второе его название — вирсунгов проток. Начинается в хвосте поджелудочной, проходит через все ее тело, затем, соединившись с общим желчным протоком, приближается к большому доуденальному соску, через который осуществлен выход в двенадцатиперстную кишку. Главный проток имеет длину до 25 см. Его диаметр в хвостовой части ПЖ — до 1,5 мм, в теле железы — примерно 2,5 мм, а в головке — до 3,3 мм.
Также он имеет название санториниев проток. Начинается в головке поджелудочной, затем сливается с главным протоком (у части людей добавочный проток имеет самостоятельный выход в пищеварительный тракт).
В главный канал по всей его длине вливаются мелкие выводящие протоки, количество которых разнится в зависимости от индивидуальных особенностей (от 20 до 60). Анатомическому строению панкреатического канала присуща большая вариабельность. Примерно 60% людей имеют объединенный выход желчного и главного поджелудочного протока через большой доуденальный (фатеров) сосок в двенадцатиперстную кишку.
Добавочный проток ПЖ есть не у всех, и при его наличии индивидуальные анатомические особенности также имеют варианты. Исследовательские данные пока не дают четкого процентного соотношения всех форм строения, по приблизительным оценкам примерно треть человечества имеет отдельный вывод дополнительного протока через малый доуденальный сосок. Функция контроля и регулировки поступления секрета в ЖКТ осуществляется на выходе протоков.
Главный проток сливается с общим желчным протоком через отдельный сфинктер панкреатического канала. После слияния они образуют ампулу фатерова соска, внутри которого расположена гладкая круговая мышца — сфинктер Одди. Этот орган играет роль клапана, управляющего поступлением желчи и секрета поджелудочной железы в пищеварительный тракт, препятствуя обратному захвату. Пока процесс пищеварения не начался, сфинктер Одди сжат. Когда пища поступает в двенадцатиперстную кишку, сфинктер открывается, обеспечивая выход желчи и ферментов.
Помимо индивидуальных особенностей, в строении протоков отмечают аномалии и пороки развития. Примерно у каждого десятого индивидуума конечный отдел главного протока бывает атрофирован, весь секрет поджелудочной железы поступает в двенадцатиперстную кишку через дополнительный проток. Еще реже (около 4%) наблюдаются раздельные выходы желчного и панкреатического протоков.
Редко встречающаяся аномалия — добавочная (аберрантная) поджелудочная железа. Это отдельное локальное скопление тканей ПЖ, которое может иметь свой канал вывода.
Часть аномалий протоков ПЖ имеет генетические причины. Другие пороки развиваются под влиянием вредных привычек матери или внутриутробных инфекций.
Длительный прием некоторых препаратов может оказать воздействие на плод и привести к развитию аномалии.
Увеличение диаметра главного протока может свидетельствовать о хроническом панкреатите, наличии камней, реже можно заподозрить опухоль головки поджелудочной или ампулы фатерова соска. Также расширение вирсунгова протока может быть вызвано послеоперационными спайками или травмами.
Неправильное строение протоков может совсем не иметь клинических проявлений, иногда симптоматика бывает малозаметной. Для распознания симптомов важно иметь четкое понимание взаимосвязи патологий протоков (панкреатического и общего желчного) с функционированием поджелудочной железы и желчного пузыря.
Изменение диаметра протоков поджелудочной или их спазм проявляется нарушениями в работе пищеварительной системы — это боли в животе (колики), диарея, запор.
Более выражена симптоматика при возникновении острого панкреатита. Наблюдаются интенсивные боли в проекции поджелудочной железы (или опоясывающие), тошнота, рвота, после которой наступает краткое облегчение. Боль нередко отдает в спину, человек стремится принять положение эмбриона, дающее незначительное улучшение состояния.
Существующие диагностические методы позволяют обнаружить минимальные патологии протоков. Наиболее часто используется УЗИ. При этом исследовании хорошо наблюдается главный проток, имеется возможность оценить его размер, обнаружить сужение или расширение.
Иногда не визуализируется какая-либо область протоков или процедура бывает затруднена (например, при избыточной массе тела), в таких случаях применяется ультразвуковое эндоскопическое исследование, представляющее собой соединение УЗИ и эндоскопии и позволяющее подвести датчик непосредственно к объекту исследования.
Наиболее информативная методика — эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
В ходе процедуры врач под контролем эндоскопа наполняет каналы рентгенконтрастным веществом, после чего наблюдает протоки с помощью рентгеновской установки. Недостатком этого метода является его инвазивность.
Значение имеют и лабораторные исследования: биохимический анализ крови, определение концентрации пищеварительных ферментов поджелудочной (отклонение их от нормы в сторону уменьшения говорит о наличии проблемы).
Цель консервативной терапии — снять воспаление и болевой синдром. Врач-терапевт назначает лечение, совпадающее с устранением панкреатита. Оно включает:
- отказ от еды на 1-2 дня;
- спазмолитики;
- препараты, содержащие пищеварительные ферменты.
Иногда при стенозе вирсунгова протока требуется хирургическое вмешательство.
В комплексной терапии заболеваний протоков поджелудочной важное место занимет оздоровительное питание, придерживаться которого необходимо длительное время.
Диета направлена на уменьшение секреции железы. Достигается это с помощью корректирования состава, разового объема и графика приема пищи. В питании должна преобладать белковая составляющая, необходимо отказаться от соленого, острого, жирного, жареного и растительной клетчатки. Пищу предпочтительнее готовить на пару.
Запрещены холодные и слишком горячие блюда, прием пищи следует проводить в одно и то же время. Суточный объем питания должен быть разделен на 5-6 приемов, запрещается переедать. Хлеб лучше использовать вчерашний. Во многих больницах и санаториях необходимый режим питания носит название диета №5.
Чистка протоков — мера сомнительная, не имеющая одобрения официальной медицины. При наличии камней стимулирование выделения секрета может привести к закупорке протока. Но в случае застоя выводящие каналы могут постепенно забиваться сгустками панкреатического сока, что ведет к образованию камней.
Некоторые народные рецепты, направленные на профилактику застоя секрета, имеют разумные физиологические основания, но их применение требует достоверного исключения камней в панкреатических и желчных протоках. Перед началом процедур следует на неделю ограничить питание: исключить алкоголь, жареное, соленое, жирное, острое, пить как можно больше воды. Примеры рецептов:
- 6-8 лавровых листьев залить 1 стаканом кипятка, оставить в термосе на ночь. Употреблять настой по 50 г перед каждым приемом пищи в течение недели;
- вечером 1 стакан гречневой крупы залить 0,5 л нежирного кефира, половину получившейся массы съесть на завтрак, вторую половину — за 2 часа до сна.
Среди других растительных средств, способствующих чистке каналов поджелудочной, — корни петрушки и цикория, лист облепихи.
Болезни протоков ПЖ протекают в виде хронического панкреатита с периодами обострения и ремиссии. В отсутствие лечения или при тяжелых формах возможны осложнения:
- киста;
- свищ;
- рубцовые изменения;
- образование камней;
- повышение давления в протоках;
- проникновение инфекции;
- опухоль (карцинома ПЖ).
В случае хирургического вмешательства есть риск послеоперационных осложнений.
Первичная профилактика направлена на исключение негативного воздействия вредных привычек, психоэмоционального переутомления, недосыпания, травм живота. Ведение активного образа жизни, создание благоприятной психологической обстановки, здоровое питание — эти рекомендации помогают избежать заболеваний ПЖ и протоков.
Вторичная профилактика нужна, если болезнь уже диагностирована. Для предупреждения обострений важно, чтобы ПЖ функционировала без перегрузок, протоки исправно выводили секрет через сфинктеры, открывающиеся и закрывающиеся вовремя. Выполнение предписаний врача и соблюдение диеты поможет нормализовать все процессы и предотвратить рецидивы.
источник