Печень является одним из главных органов человеческого организма. Диагностирование заболеваний, негативно влияющих на работу этого органа, — серьезное и ответственное мероприятие, которое предполагает комплекс различных исследований.
Основой всех исследований является специальное простукивание участка, где расположен орган, для определения границ печени и ее локации. Это именно тот вид процедур, который используются специалистами при первичных осмотрах.
При более глубоком диагностировании назначаются лабораторные исследования. Этот вид диагностики помогает обнаружить патологические изменения в органе. Дополнительно, если возникают сомнения, специалисты назначают исследования печени с помощью УЗИ.
Перкуссия является одной из основных методик, где с помощью простукивания довольно четко определяются внешнее состояние органа. Диагностируя с помощью такого способа, специалисты по отдаче звука определяют размеры печени. При перкуссии паренхиматозные органы издают звуки, которые поглощают простукивание, делая его тупым. Противоположностью им являются полые участки, где звуковая отдача чувствуется звонче. Началом органа являются участки, которые при обследовании издают глухие звуки.
Специалисты используют два основных способа исследований:
- Непосредственная. Специалист пальцами обследует границы печени. Для определения изучается участок, расположенный непосредственно над брюшной полостью.
- Опосредованная. На нужное место накладывается плессиметр. Для этой цели чаще всего используют металлическая полоска. Если приспособление отсутствует, разрешается просунуть фаланги пальцев.
Более информативным способом диагностирования является опосредованное простукивание. Для детей и взрослых методика исследования не является единой. Причиной отличия является вес органа по отношению к массе пациента: у детей эта цифра достигает 7 % разницы, у взрослых 3 %. Первичная диагностика назначается с началом наступления младшего школьного возраста. В более раннем возврате границы печени у детей практически не прощупываются, и ее размеры могут отличаться по индивидуальным особенностям.
Печень относится к категории паренхиматозных органов, с местом локализации на участке правого подреберья. Первичная диагностика требуется для изучения размеров органа. С помощью простукивания на определенных участках определяются линии, в зонах которых прослушиваются тупой отзвук. Эти места обозначают границы органа, и всего их насчитывается три:
- Проходящая посредине. Условно проведенная черта идет вертикально, пересекая середину ключицы.
- Спереди. Линия проходит вертикально по отношению к переднему краю подмышечного углубления.
- Окологрудинная. Условное прохождение линии проходит в месте, где граничат грудина и срединно-ключичная зоны.
Сопоставляя длину, используя точки отсчета и расстояние, которое имеется между ними, сравнивают показатели границ печени в норме. Дополнительно, привлекая более сложные исследования, рассчитывают местонахождение печени по отношению к расположению других органов.
Особенностью определения границ печени по Курлову является измерения размеров при использовании расстояния, взятого между несколькими точками. Курлов задействовал несколько точек, расставив их для удобности проведения диагностирования по краям органа. Исследуя границы печени по Курлову, следует обращать внимание, что при простукивании орган откликается тупым, хорошо прослушиваемым звуком. Для удобства исследований ученым было определено пять основных точек:
- № 1. Так называемая верхняя точка, так как ее местом расположения является нижний участок 5-го ребра, на линии, проходящей по срединно-ключичному участку. Участок границы определяется с помощью простукивания, которое производится, начиная от верха, плавно переходя вниз.
- № 2. Точка, определяющая нижнюю границу печени. Местом расположение точки является участок чуть выше нижнего края реберной дуги. Он проходит на линии срединно-ключичного участка. Для его обнаружения используется перкуссия, при которой простукивание начинают снизу, переходя плавно вверх.
- № 3. Точка расположена на одной плоскости с точкой № 1, горизонтально к срединной линии. Особенностью этой отметки является то, что из-за присутствия грудины точку сложно отыскать.
- № 4. Этой отметке принадлежат нижние границы органа. В норме ее месторасположение занижено по отношении к мечевидному отростку грудины.
- № 5. Точка обозначает окончание острого края, ее простукивают вдоль левой реберной дуги.
Все перечисленные точки расположены по краям. Если условно представить орган и соединить между собой все точки, довольно четко определяются размеры и место ее расположения печени на участке брюшной полости. Это и есть основа метода, предложенная Курловым, где для исчисления измеряются все расстояния между контрольными точками. Как уже сказано ранее, нормы для расчета границы долей печени для взрослых и детей отличаются.
До восьмилетнего возраста печенка ребенка может отличаться в размерах по причине индивидуальных особенностей организма. Только после того, как ребенку исполнится 8 лет, паренхимы органа по строению начинают напоминать полноценно развитый орган. Нормы детей младшего и старшего возрастов имеют отличие, но все же они близки к параметрам взрослых людей:
- Размер № 1. Границы печени не превышают 7 см.
- Размер № 2. В норме пределы не более 6 см.
- Размер № 3. Предельной нормой печени считается 5 см.
У малышей, возраст которых меньше 3 лет, диагностирование с помощью перкуссии не даст нужной информации по причине незрелости органа. Сегментарное строение настолько слабо прослушивается, что его практически невозможно обнаружить. Еще одной особенностью является строение нижней части печени. В этом случае ее нижние края выступают за реберную дугу.
У взрослых пациентов на первичном этапе производится определение точек, которые считаются основными при выполнении замеров. Так называемые контрольные точки помогают определить размер органа с помощью условного соединения для вычисления расстояния. Имеется 3 размера, которые считаются нормой в определении размера органа. В первом случае используется расстояние, взятое между точками № 1 и № 2. Во втором измеряется расстояние между точкой № 2 и точкой № 3. В третьем случае вычисляют длину между точкой № 3 и точкой № 4. Норма размера органа у взрослых людей выглядит следующим образом:
Несмотря на кажущуюся примитивность, методика позволяет достаточно точно определять перкуторные границы печени, с четким их обозначением. Если в брюшной полости на момент диагностирования имеется повышенная газообразность или наблюдается скопление жидкости, то вполне вероятно, что размеры печени будут рассчитаны неверно.
Пальпация является еще одним способом, с помощью которого можно определить размеры печени. Основной задачей этого способа является на ощупь, с помощью одних только пальцев, правильно определить границы органа. При достаточном опыте и знаниях это поможет правильно просчитать размеры печени, оценить остроту углов, одновременно наблюдая за поведением пациента и его реакцией на болевые ощущения.
Резкая реакция на болевые ощущения, которые могут появиться у пациента в момент надавливания пальцами в области печени, поможет определить предполагаемые участки разрушения ткани органа и очагов, где прогрессируют воспалительные процессы.
Процедура проводится одновременно в двух направлениях – обрабатывают участок предполагаемых границ органа вертикально и горизонтально. Процедура начинается после того как пациент сделает медленный, но глубокий вдох. Во время наполнения легких воздухом печень под давлением диафрагмы раздается и начинает выпирать за края реберной дуги. Этот момент можно использовать для исследования нижних границ печени, так они наиболее доступны для диагностирования. Во время обследования нормой результатов должны быть следующие показатели:
- Нижние края должны быть в меру плотными, закругленными и ровными.
- В норме граница печени не должна сильно выходить за пределы краев реберной дуги, которая находится в правой части. Максимальный выступ органы за края дуги не должен превышать 1 см, но это при условии, что пациент в это время сделал вдох.
- При выдохнутом воздухе нижние края печени не поддаются обнаружению с помощью пальпации.
- Во время выполнения процедуры пациент не должен испытывать болевых ощущений или дискомфорта.
Обязательным условием процедуры является глубокий затяжной вдох пациента. Если, даже не вдыхая воздух, у пациента прощупываются края органа, а сам он при проведении пальпации ощущает боль и дискомфорт, это говорит о том, что со здоровьем дела не очень хорошие.
Показатели границ печени по Курлову помогают определить нормы размеров и границы органа, что способствует более глубокому изучению при исследовании патологических изменений, если существует такая необходимость. Каждые исследованиями являются индивидуальными для каждого человека, но если имеются отклонения от норм, это служит поводом для более серьезного изучения проблемы.
Перкуссия помогает на ранней стадии предположить присутствие заболеваний органа, а дополнительные симптомы, которые при этом исследуются, помогут начать своевременное лечение. Основными причинами отклонений размеров могут стать:
- Смещение верхних границ. Следует обратить внимание на состояние диафрагмы. Часто орган может отклоняться от границ. Также причиной смещения верхней границы печени могут стать новообразования, мешающие нормальной работе органа. Негативное воздействие паразитирующих организмов в виде гельминтов, сформировавших в паренхиме кисту. Развитие абсцессов на участке расположенном под капсулой печени. Плеврит.
- Смещение нижних границ. Перенасыщение альвеол воздухом (эмфизем), который накапливаясь, влияет на положение диафрагмы и органов, размещенных в брюшной полости. Патология, повлиявшая на органы брюшной полости, смещает их вниз. Асцит, при котором происходит смещение органов вниз. Повышенный метеоризм, когда постоянно присутствующий в органах ЖКТ воздух вызывает смещение границ печени.
Также врачи советуют при подобных вопросах обращать внимание на ряд заболеваний, которые могут стать причиной, спровоцировавшей смещение границ и увеличение в размерах печени:
- атрофия органа;
- цирроз на стадии разложения;
- пневмоторакс;
- гепатит хронического или острого характера;
- застой крови в печени;
- сердечная недостаточность, повлекшая застойные явления;
- воспалительные процессы различной остроты.
Особенностью заболеваний печени является сложность их диагностирования на ранней стадии. Особенностью печеночной паренхимы является то обстоятельство, что в ней отсутствуют нервные окончания. Это чревато последствиями, т. к. при начальном разрушении клеток органа пациент практически не чувствует происходящие изменения. Именно перкуссия является основной методикой выявления недугов и других изменений.
Если вас стала беспокоить боль в боку, нужно обратиться к доктору для проведения диагностики. Помните: раннее и своевременное диагностирование болезней печени — залог быстрого и полного выздоровления пациента.
источник
Диагностика заболеваний печени – это комплекс методов, которые включают в том числе перкуссию. Под этим термином подразумевается простукивание с определением границ и локализации органа. Процедура выполняется на первичном осмотре, до проведения УЗИ и анализа крови, для выявления ее явных патологий. Несмотря на то, что формула перкуссии печени была выведена ученым Курловым еще до изобретения более информативных исследований, он по-прежнему используется на практике.
Перкуссия печени по Курлову – это метод простукивания органа с целью определения его границ. Дело в том, что паренхиматозные органы при перкуссии создают тупой звук, а полые – более звонкий. Границы печени – это участки, на которых начинается зона притупления звука при их простукивании пальцами или специальным молоточком.
Существует два основных способа перкуссии внутренних органов:
- непосредственная – выполняется с помощью пальцев прямо по брюшной стенке;
- опосредованная – на исследуемый участок помещают плессиметр, в роли которого выступает металлическая пластина, при ее отсутствии можно подложить пальцы левой руки.
Опосредованная перкуссия более информативна. С ее помощью можно определить границы печени и исследовать состояние внутренних органов на глубине до 7 см. Размеры печени по Курлову определяются отдельно для взрослых и детей. Дело в том, что у взрослого вес печени составляет не более 3% от массы тела. У ребенка в норме этот показатель может достигать 7%, в связи с чем печень немного смещается в направлении вниз.
Печень – это паренхиматозный орган, расположенный в правом подреберье. Первая методика основана на определении ее размеров. Для этого выполняется простукивание по определенным линиям, и участки, где начинается зона притупления, считаются границами печени. Всего выделяют 3 такие линии:
- срединно-ключичная – проходит вертикально через середину ключицы;
- окологрудинная – посередине между срединно-ключичной и грудинной, которая расположена вертикально по краям грудины;
- передняя подмышечная – вертикально вдоль переднего края подмышечной ямки.
Эти линии используются для определения верхней и нижней границ печени. Далее между крайними точками необходимо сделать замеры и сравнить результат с показателями нормы. Кроме того, учитывается также топография печени по отношению к другим внутренним органам, но для этих исследований простой перкуссии может быть недостаточно.
Размеры печени по Курлову определяются путем замера расстояния между ее крайними точками. Курлов выделяет 5 таких точек, которые расположены на крайних участках печени. В этих зонах должен прослушиваться переход на тупой звук при простукивании.
Основные точки, которые используются для изменения размеров печенки (границы тупости) и их нормальное расположение:
- первая (верхняя граница) – находится около нижнего края 5-го ребра по срединно-ключичной линии, определятся путем простукивания сверху вниз;
- вторая (нижняя граница тупого края) – распложена на уровне нижнего края реберной дуги либо на 1 см выше него, также по срединно-ключичной линии, ее можно обнаружить перкуссией снизу вверх;
- третья – на одной горизонтали с первой точкой, на передней срединной линии (определение этой точки затруднено из-за наличия в этой области грудины, поэтому ее считают постоянной величиной);
- четвертая – нижняя граница, в норме находится ниже мечевидного отростка грудины на 8 см;
- пятая – граница острого края, определяется путем перкуссии вдоль левой реберной дуги вдоль нее.
Эти точки представляют собой края печени. Если их соединить, можно получить представление о размерах органа и его локализации в брюшной полости. Методика определения размеров органа по Курлову основана на измерении расстояния между контрольными точками. Показатели нормы рассчитываются отдельно для взрослых и для детей.
После определения основных перкуссионных точек необходимо сделать несколько замеров. Они называются размерами печени и представляют собой расстояние между ее краями. Существует 3 основных размера органа:
- первый – это расстояние между 1 и 2 точками;
- второй – между 2 и 3 точками;
- третий – между 3 и 4 точками.
Таблица размеров печени для взрослых в норме:
| Размеры у взрослого пациента | Пределы нормы, см |
| 1 | До 10 см |
| 2 | До 7—8 см |
| 3 | 7 см |
Результаты перкуссии могут быть недостаточно точными, по сравнению с инструментальными методами обследования. Наличие газа или жидкости в брюшной полости или в кишечнике существенно снижает вероятность получить достоверные данные.
Норма размеров печени в детском возрасте отличается. Только к 8 годам строение печеночной паренхимы у детей начинает соответствовать взрослым нормам. В таблице указаны данные, которые считаются нормальными для ребенка дошкольного и младшего школьного возраста. Значения у школьников уже приближаются к взрослым показателям.
| Размеры у ребенка | Пределы нормы, см |
| 1 | До 7 см |
| 2 | До 6 см |
| 3 | 5 см |
Для детей младше 3 лет обследование печени методом перкуссии не будет информативным. У новорожденных слабо выражено сегментарное строение органа, а его нижняя часть выступает за края реберной дуги. Пациентам, которые не достигли 7–8 лет, рекомендуется исследовать печень методом пальпации (ощупывания).
Пальпация печени – это еще один способ определить ее размеры. Цель обследования – ощутить при помощи пальцев рук, где находятся границы внутренних органов. Также можно определить их размер и консистенцию, степень сглаживания острых углов. В процессе обследования обращают внимания на ощущения пациента – наличие болезненных участков может указать на очаги воспаления или разрушения печеночной ткани.
Процедуру можно проводить как в горизонтальном, так и в вертикальном положении. Ее суть сводится к тому, что на глубоком вдохе орган немного выступает за края реберной дуги. Его нижний край можно исследовать легкими пальпирующими движениями. В норме результаты обследования будут следующими:
- нижний край умеренно плотный, ровный, немного закруглен;
- граница органа находится на уровне края правой реберной дуги или выступает за ее пределы максимум на 1 см на вдохе;
- на выдохе у взрослого человека пропальпировать печень не удается;
- ощупывание не вызывает болезненных ощущений или дискомфорта.
Размеры и границы печени по Курлову – это показатели, которые помогут определить многие ее патологии до проведения дополнительных исследований. Результаты исследований могут незначительно отличаться для каждого пациента, но все случаи отклонения от нормы нуждаются в дополнительном обследовании.
По результатам перкуссии можно предположить диагноз, если присутствуют и другие симптомы поражения печени. Воспаленный орган будет увеличиваться в размере, причинять боль и тяжесть в правом подреберье. Однако данные перкуссии могут указать и на более точные сведения о состоянии печени.
| Результат перкуссии | Возможный диагноз |
| Смещение верхней границы по направлению вверх |
|
| Смещение верхней границы по направлению вниз |
|
| Смещение нижней границы по направлению вверх |
|
| Смещение нижней границы по направлению вниз |
|
Заболевания гепатобилиарной системы характеризуются тем, что их редко удается обнаружить на начальных стадиях. Структурной единицей органа является печеночная долька, которая состоит из функциональных клеток, или гепатоцитов. В печеночной паренхиме нет нервных окончаний, поэтому повреждение ее клеток не сопровождается болевыми ощущениями. Боль появляется только тогда, когда воспаленная ткань растягивает печеночную капсулу, где болевые рецепторы присутствуют. По этой причине обследование печени методом перкуссии или пальпации будет информативным только на тех стадиях, которые проявляются клиническими признаками.
Перкуссия – это один из самых первых способов обследования внутренних органов. Несмотря на простоту метода и возможность выполнить процедуру без подручных средств, этим способом можно обнаружить самые основные патологии гепатобилиарного тракта. Однако благодаря наличию более информативных методов обследования и наличию специализированной техники, на основании перкуссии и пальпации окончательный диагноз не ставят. При подозрении на гепатит, гепатоз или другие отклонения больному назначают УЗИ брюшной полости, а по необходимости – КТ или МРТ.
источник
Перкуссия печени по Курлову
1-й размер — среднеключичная линия, в норме составляет 10 см;
2-й размер, средняя линия в норме составляет 9 см;
3-й размер (косой), вдоль левого реберного края, в норме составляет 8 см
Метод перкуссии позволяет определить границы, величину и конфигурацию органа.
Для определения границ печени применяется тихая перкуссия. Печень состоит из 2-х долей: правой и левой. Вначале определяют локализацию правой доли, затем — левой.
Границы печени определяются по 3 линиям:
— среднеключичной;
— передней срединной;
— левой реберной дуге.
Определение верхней границы печеночной тупости
Перкутируют сверху вниз вертикально по правой среднеключичной линии до изменения ясного легочного звука на тупой печеночный. Найденная граница отмечается по верхнему краю пальца-плессиметра. Граница соответствует нижнему краю правого легкого (в норме — шестое межреберье).
Верхнюю границу печени по передней срединной линии определить сложно, так как она расположена за грудиной. За границу на этом уровне принимается условная точка, лежащая на одном уровне с верхней границей по среднеключичной линии.
Нижняя граница печени определяется по 3 названным линиям. Перкуссия проводится снизу вверх до появления тупого звука. Нижняя граница печени в норме:
— по среднеключичной линии — на уровне реберной дуги;
— по передней срединной линии — на границе верхней и средней трети расстояния от пупка до мечевидного отростка;
— по левой реберной дуге — на уровне левой парастернальной линии.
После нахождения границ печени необходимо определить ее размеры по этим линиям. Если печень увеличена, то размер по правой среднеключичной линии обозначают дробью: в числителе — полный размер, в знаменателе — размер печени, выходящий из-под реберного края.
Исчезновение печеночной тупости, на месте которой определяется тимпанический звук, является важным признаком наличия газа в брюшной полости (например, при перфорации язвы желудка).
Лабораторные методы исследования
Общий анализ крови.
2. Биохимический анализ крови, коагулограмма (билирубин, АсАТ, АлАТ, γ-ГТП, ЩФ, ХЭ, Протромбиновый индекс, Исследование метаболизма Cu, Fe.
3. Иммунологические тесты (определение иммуноглобулинов разных классов, комплемента, иммунные комплексы, антитела).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9510 — 

95.83.2.240 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает ее, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Верхнюю границу абсолютной печеночной тупости можно определять по всем линиям, которые используются для нахождения нижнего края легких, но обычно ограничиваются перкуссией по правым окологрудинной, срединно-ключичной и передней подмышечной линиям. При этом пользуются тихой перкуссией. Перкутируют сверху вниз, от ясного звука до тупого. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра, т. е. со стороны ясного звука. В норме верхняя граница абсолютной тупости печени находится на окологрудинной и срединно-ключичной линиях соответственно на верхнем и нижнем краях VI ребра и на передней подмышечной линии на VII ребре. Верхняя граница относительной тупости лежит на ребро выше. Для ее определения используют перкуссию средней силы.
Нижнюю границу абсолютной печеночной тупости определяют по передней подмышечной, срединно-ключичной и окологрудинной линиям справа, по передней срединной линии, слева — по окологрудинной. Перкутируют снизу вверх от тимпанического звука до тупого.
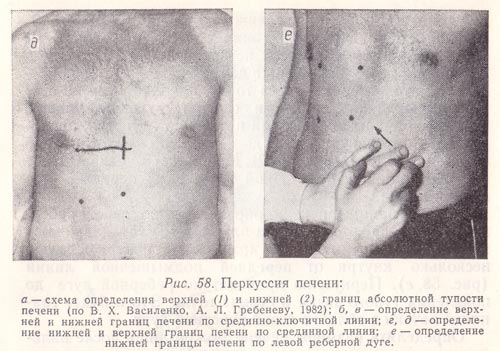
Рис. 58. Перкуссия печени:
а — схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982);
б, в — определение верхней и нижней границ печени по срединно-ключичной линии;
г, д — определение нижней и верхней границ печени по срединной линии;
е — определение нижней границы печени по левой реберной дуге.
Найденную границу отмечают на коже точками по нижнему краю пальца-плессиметра, т. е. со стороны тимпанита.
У здорового человека нормостенического телосложения нижняя граница печеночной тупости на левой окологрудинной линии располагается по нижнему краю левой реберной дуги, на передней срединной — на границе между верхней и средней третями расстояния от мечевидного отростка до пупка, на правой окологрудинной — на 1,5— 2 см ниже нижнего края правой реберной дуги, на срединно-ключичной — по нижнему краю правой реберной дуги, на передней подмышечной линии — по нижнему краю X ребра.
У лиц астенического телосложения нижний край печени располагается несколько ниже, а гиперстенического — выше, чем у нормостеников, но это в основном касается лишь границы, располагающейся по передней срединной линии. В вертикальном положении больного нижний край печени смещается вниз на 1—1,5 см.
Границы печени можно определять и по методу Курлова. С этой целью по срединно-ключичной линии справа находят верхнюю границу абсолютной тупости печени, а также ее нижний край (рис. 58, б, в), и по передней срединной линии определяют нижнюю границу (рис. 58, а). Верхняя граница на этой линии условна (установить ее невозможно, так как здесь печень граничит с сердцем, которое при перкуссии также дает тупой звук). Для определения этой границы через точку, находящуюся на срединно-ключичной линии и соответствующую уровню верхней границы абсолютной печеночной тупости, проводят горизонтальную линию до пересечения ее с передней срединной линией (рис. 58, д). Место пересечения и будет верхней границей печеночной тупости по передней срединной линии.
Затем границы печени определяют по левой реберной дуге. Для этого палец-плессиметр устанавливают перпендикулярно нижнему краю левой реберной дуги, несколько кнутри от передней подмышечной линии (рис. 58, е). Перкуссию проводят по реберной дуге до появления тупого звука и ставят точку. Это и будет границей печени в области левой реберной дуги.
Определить размеры печени можно лишь после пальпации ее нижнего края, позволяющей уточнить его локализацию, а также получить представление о его очертаниях, форме, консистенции, болезненности и особенностях поверхности самой печени.
источник
36. Перкуссия печени. Определение размеров печени. Границы и размеры печени по Курлову (в среднем, в см) в норме и в патологии. Клиническое значение выявляемых изменений.
С помощью перкуссии можно оценить размеры печени, увеличение которой прежде всего проявляется смещением её нижней границы и только в редких случаях (абсцесс, большая киста, большой опухолевый узел) – верхней границы. Верхняя граница печени обычно совпадает с нижней границей правого лёгкого; перкуторное определение расположения нижней границы печени помогает в дальнейшем проводить её пальпацию.
Нижнюю границу печени определяют с помощью тихой перкуссии. Её начинают от области тимпанического звука на уровне пупка или ниже, постепенно переставляя палец-плессиметр вверх до появления тупого звука, что будет соответствовать нижней границе печени. В норме печень не выступает из-под рёберной дуги. При глубоком вдохе и в вертикальном положении тела нижняя граница печени смещается книзу на 1-1,5 см.
В клинической практике широко распространено перкуторное определение границ печени по Курлову. Определяют три перкуторных размера печени:
— По правой среднеключичной линии производят перкуссию от пупка до нижней границы печени и от ясного лёгочного звука вниз по межреберьям до появления печёночной тупости (следует напомнить, что границу перехода ясного или тимпанического звука в тупой отмечают по наружному краю пальца – плессиметра, т.е. со стороны ясного или тимпанического звука). Соединив две точки, измеряют первый размер печени по Курлову. Обычно он составляет 9 см. Верхнюю границу печёночной тупости используют для определения двух других размеров.
— По срединной линии живота перкутируют вверх до появления печёночной тупости. Верхнюю границу по срединной линии определить сложно из-за расположения под кожей плотной грудины, гасящей перкуторные звуки, поэтому за верхнюю точку этого размера условно принимают точку, лежащую на одном уровне с верхней границей первого размера печёночной тупости ( через эту точку проводят горизонталь до пересечения со срединной линией). Соединив эти точки, измеряют второй размер печени по Курлову, обычно составляющий 8 см.
— Третий размер печени по Курлову определяют при перкуссии вблизи левой рёберной дуги параллельно ей, начиная перкуссию приблизительно с передней подмышечной линии. Верхняя точка соответствует верхней точке второго размера печени по Курлову. Третий размер обычно составляет 7 см. Если печень увеличена, то первый большой размер обозначают дробью, в числителе которой — общий размер по правой среднеключичной линии, а в знаменателе – его часть, соответствующая размеру, выходящему за рёберную дугу вниз.
37. Исследование селезенки. Осмотр области селезенки. Методика определения перкуторных границ селезенки. Перкуторные границы и размеры селезенки в норме. Пальпация селезенки. Последовательность действий врача при пальпации. Изменения селезенки в патологии (определяемые физикально). Клиническое значение выявляемых изменений.
Существует много методов перкуссии селезёнки, что можно объяснить трудностями выбора оптимальных анатомо-топографических ориентиров. К одним из наиболее традиционных методов относят топографическую перкуссию селезёнки по Курлову. Её проводят в положении больного лёжа при неполном повороте на правый бок.
Перкуссию проводят по десятому межреберью, начиная от позвоночника; по границам притупления определяют продольный размер(динник) селезёнки – у здоровых лиц, как правило, он не превышает 8-9см. В случае, если селезёнка выступает из под края рёберной дуги (что можно наблюдать либо при её увеличении, либо при опущении), отдельно учитывают длину выступающей части. Ширину(поперечник) селезёнки ( в норме до 5 см) определяют, перкутируя сверху от передней подмышечной линии (перпендикулярно середине выявленного длинника селезёнки). Полученные результаты выражают в виду дроби, в числители которой указывают длину, а в знаменателе – ширину селезёнки. В норме селезёнка располагается чаще всего между 9 и 11 рёбрами. Точность перкуторного определения размеров селезёнки невелика; это связано с особенностями её анатомического расположения, близостью полых органов(желудка, толстой кишки), что может существенно исказить результаты исследования.
Пальпацию селезёнки проводят по общим правилам глубокой скользящей пальпации. Больной должен лежать на правом боку с выпрямленной правой и слегка согнутой в тазобедренном и коленном суставах левой ногой. Аналогично пальпации печени, при глубоком вдохе увеличенная селезёнка опускается и «перекатывается» через пальцы исследующего. При значительном увеличении селезёнки её нижний край опускается в левое подреберье, и в этом случае удаётся прощупать поверхность селезёнки, её характерную вырезку, определить консистенцию и болезненность. В норме селезёнку прощупать не удаётся. В некоторых случаях целесообразно пальпировать селезёнку в положении как на правом боку, так и на спине.
В левом верхнем квадранте живота, кроме селезёнки, иногда выявляют другие органы (почку, левую долю печени, увеличенную поджелудочную железу, селезёночный изгиб ободочной толстой кишки). Иногда отличить их от селезёнки бывает сложно, т в этих случаях для идентификации пальпируемого образования следует использовать УЗИ и др.методы. 38. Осмотр области почек. Методика пальпации почек (лежа и стоя). Симптом Пастернацкого. Клиническое значение обнаруживаемых изменений. Обследование почек начинается с осмотра. При осмотре передней стенки живота иногда определяется выпячивание в области подреберья за счет увеличенной почки (гидронефроз, опухоль и т. п.). При больших опухолях почки подкожные вены соответствующей половины живота иногда расширены. При паранефрите наблюдается иногда припухлость в соответствующей половине поясничной области. При осмотре можно увидеть над лобком или в нижнем отделе живота выпячивание грушевидной формы, относящееся к переполненному мочевому пузырю при задержке мочи.
Пальпацию почек производят бимануально в положении больного на спине, на боку и стоя. Больной расслабляет мышцы живота, дышит ровно и глубоко. При исследовании правой почки левую руку кладут под поясничную область больного ладонью кверху, между позвоночником и XII ребром, а правую руку — на переднюю стенку живота под реберный край. Во время выдоха сближают пальцы обеих рук: пальцы лежащей сверху правой руки проводят по возможности глубже в подреберье, а левой рукой слегка оттесняют кпереди область почки. У здоровых почки, как правило, не прощупываются. У худощавых людей, особенно у женщин, удается иногда ощупать нижний край правой почки, расположенной ниже, чем левая. Левую почку исследуют таким же образом, но под поясничную область подводят правую руку, а левую кладут на переднюю брюшную стенку. Пальпация почек на боку особенно показана у больных со значительно развитым подкожножировым слоем передней брюшной стенки. Больной лежит на правом боку при исследовании левой и на левом боку при исследовании правой почки. На исследуемой стороне нога слегка согнута в коленном и тазобедренном суставах. Положение рук врача такое же, как и при исследовании на спине. При исследовании больного в положении стоя для расслабления брюшных мышц он слегка наклоняется вперед. Болевые ощущения, вызванные поколачиванием поясничной области в углу между XII ребром и наружным краем длинных мышц спины (симптом Пастернацкого), указывают на заболевание почки или почечной лоханки.
39. Жалобы больных с заболеваниями системы органов дыхания, их патогенез. Одышка (диспноэ) — ощущение затруднения дыхания, объективно сопровождающееся изменением его частоты, глубины и ритма, продолжительности вдоха или выдоха. Субъективные ощущения одышки не всегда совпадают с ее объективными признаками. Так, при постоянной одышке больной привыкает к ней и перестает ощущать, хотя внешние проявления одышки не исчезают (больной задыхается, часто переводит дыхание при разговоре) и отмечаются значительные нарушения функции внешнего дыхания. С другой стороны, в некоторых случаях больные жалуются на ощущение нехватки воздуха при отсутствии объективных признаков одышки, т.е. у них возникает ложное ощущение одышки. По отношению к отдельным фазам внешнего дыхания одышка может быть инспираторной (затруднен вдох), экспираторной (затруднен выдох) и смешанной (затруднены вдох и выдох). Крайняя степень одышки — удушье. Относительно этого симптома обязательно следует выяснить, с чем связан его пароксизмальный характер, продолжительность, связь с кашлем и отхождением мокроты, каким образом больной снимает приступ и др. Кашель как защитная реакция в подавляющем большинстве случаев обусловлен раздражением рецепторов дыхательных путей и плевры. Наиболее чувствительные рефлексогенные зоны располагаются в местах ветвления бронхов, в области бифуркации трахеи и в межчерпаловидном пространстве гортани. Реже кашель бывает связан с возбуждением центральной нервной системы, со слизистой оболочкой полости носа и зева и т.д. Соответственно этому выделяют кашель центрального происхождения (в том числе кашель как проявление невроза, или невротический) и рефлекторный кашель, обусловленный раздражением рецепторов вне дыхательных путей (слухового прохода, пищевода и т.п.). В диагностическом отношении кашель сам по себе не является специфическим симптомом какой-либо болезни легких, но его значение как симптома существенно возрастает при оценке характера и особенностей проявления. Кашель имеет свои специфические особенности: характер (постоянный или приступообразный), продолжительность, время появления (утром, днем, ночью), громкость и тембр. Кашель бывает частым и редким, слабым и сильным, болезненным и безболезненным, постоянным и периодическим. В зависимости от продуктивности, т.е. наличия или отсутствия секрета, различают кашель сухой и влажный — с выделением мокроты. В последнем случае необходимо уточнить количество и характер мокроты (слизистая, гнойная и др.), цвет, запах, некоторые особенности ее отделения (например, плевком или «полным ртом», в дренажном положении и т.д.). Продуктивный кашель, при котором отделяется мокрота, отличается от сухого своим тембром. Особый тембр влажного кашля зависит от того, что к кашлевому шуму примешиваются шумы от передвижения секрета. Определять тембр кашля нужно потому, что не все больные выводят мокроту наружу, некоторые проглатывают ее (ослабленные больные, дети). В связи с этим, кашель ошибочно может казаться сухим. При расспросе следует выяснить факторы, вызывающие или усиливающие кашель (запах, физическая нагрузка и др.), чем он сопровождается (удушье, тошнота, рвота, обморок, потеря сознания, эпилептиформный припадок и др.), от чего уменьшается или исчезает (чистый воздух, прием каких-то медикаментов и др.). Кровохарканье и легочное кровотечение Это грозные осложнения заболеваний бронхов, легких и сердца. Кровохарканье — выделение (откашливание) мокроты с кровью в виде прожилок и точечных вкраплений вследствие диапедеза эритроцитов при повышенной проницаемости стенок сосудов или разрыва капилляров. Иногда мокрота окрашена в розово-красный цвет. Легочное кровотечение — выделение (откашливание) в результате разрыва сосудистых стенок чистой, алой, пенистой крови в количестве 5 — 50 мл и больше. Различаются малые (до 100 мл), средние (до 500 мл) и большие, профузные (более 500 мл) легочные кровотечения. Кровь, выделяемая при кашле с мокротой, может быть свежей (алой) или измененной, если произошел распад эритроцитов и образовался пигмент гемосидерин (например, «ржавая мокрота» у больных крупозной пневмонией). Кровохарканье и легочное кровотечение необходимо дифференцировать от выделения крови из ротовой полости, носового, пищеводного, желудочного кровотечения.
Боли в грудной клетке Боли в груди различаются по локализации, характеру, интенсивности, продолжительности, иррадиации, по связи с актом дыхания и положением туловища. Боли в грудной клетке могут быть как поверхностного, так и глубокого характера. Поверхностные боли — торакалгии — обычно связаны с поражением кожи мышц грудной клетки, ребер, хрящей, суставов, межреберных нервов, сухожилий, позвоночника. По локализации они делятся на передние (стернальные, клавикулярные, пекторальные и т.п.) и задние. Задние торакалгии, возникающие в зоне лопатки, называются скапалгиями (или скапулалгиями), а возникающие в области грудного отдела позвоночника — дорсалгиями. Такие боли распознаются при тщательном осмотре и пальпации грудной клетки, при которых выявляются локальная болезненность и напряжения мышц. Эти боли чаще ноющего или колющего характера, нередко интенсивные и продолжительные, усиливаются при лежании на больной стороне, при резких движениях туловища. Поверхностные боли могут быть обусловлены вторичным рефлекторным и нейродистрофическим поражением структур грудной клетки в результате заболеваний близлежащих внутренних органов — легких и плевры, сердца, пищевода, желудка, печени, желчного пузыря и т.д. Вторичные нейрососудистые и нейродистрофические изменения в мышцах, сухожилиях, связках, ребрах, хрящах и суставах грудной клетки иногда ошибочно принимаются врачом за первичные, и не диагностируется основная висцеральная патология. Глубокие боли в грудной клетке связаны с поражением легких, плевры, органов средостения. Эти боли усиливаются при дыхании, кашле, точно локализуются больным. Раздражение слизистой оболочки мелких бронхов и легочной паренхимы каким-либо процессом не вызывает у больного болевых ощущений. Воспаление легочной паренхимы сопровождается болями только в тех случаях, когда в патологический процесс вовлекается париетальная плевра. К дополнительным, или общим, жалобам больных с заболеваниями органов дыхания относятся повышение температуры тела, потливость, общая слабость, повышенная утомляемость, раздражительность, понижение аппетита и т.д. Эти жалобы не позволяют локализовать патологический процесс (поэтому они и являются общими), но существенно дополняют, картину заболевания легких (поэтому называются дополнительными) и характеризуют тяжесть состояния больного. Больные с заболеваниями органов дыхания этим дополнительным жалобам обычно придают гораздо большее значение, поскольку они существенно ограничивают их работе- и трудоспособность. Общие, или дополнительные, жалобы чаще всего отражают инфекционно-воспалительные и интоксикационные процессы. Поэтому повышение температуры тела у легочных больных обычно наблюдается в вечерние часы, она достигает фебрильных цифр (т.е. выше 38° С) и сопровождается ознобами. Потливость, как правило, отмечается в покое, во время сна и вынуждает больного в течение ночи несколько раз менять нательное белье. Ощущение общей слабости у легочных больных сочетается с их достаточной физической силой.
40. Жалобы больных с заболеваниями сердечно-сосудистой системы, их патогенез. Основные жалобы — боли в левой половине грудной клетки (области сердца), затрудненное дыхание(одышка), ощущение сердцебиения и перебоев в работе сердца, отеки, обмороки и внезапная потеря сознания. Боли в области сердца могут быть длительными, хроническими и острыми, очень сильными, внезапно возникающими. Хронические боли обычно малой или средней интенсивности, появляются в левой передней половине грудной клетки или за грудиной, отдают в левую руку, левую лопатку. Боли могут быть — тупые, ноющие, сжимающие, схватывающие, давящие; постоянные, периодические и приступообразные. Чаще всего они возникают в связи с физической или психоэмоциональной нагрузкой. Облегчаются боли нитроглицерином, валидолом или «сердечными каплями» — валерианой, пустырником, валокордином, корвалолом. В пользу «сердечной» природы болей говорит их сочетание с другими жалобами, характерными для заболеваний сердечно-сосудистой системы — одышкой, сердцебиением, ощущением перебоев, вегетативными нарушениями. В сердце возбуждаются чувствительные окончания — рецепторы, сигнал от них идет сначала в спинной мозг, затем в кору головного мозга и там появляется чувство боли. Во-первых, боли возникают вследствие ишемии — уменьшения притока крови в определенные участки миокарда. Потребность в повышении кровотока возникает при физической нагрузке, эмоциональном напряжении. В силу этого для таких болей характерны возникновение приступами при ходьбе, эмоциональных расстройствах, прекращение болей в покое, быстрое снятие их нитроглицерином.
Второй механизм болей обусловлен накоплением в миокарде продуктов нарушенного обмена вследствие воспалительных, и дегенеративных изменений, при лекарственных воздействиях. Боли в этих ситуациях длительные, охватывают широкую зону, нитроглицерин их обычно не снимает.
Третий механизм болей при заболеваниях сердца — воспалительные изменения в наружной оболочке сердца — перикарде. При этом боли обычно длительные, возникают за грудиной, усиливаются при дыхании, кашле. Они не снимаются нитроглицерином, могут ослабевать после назначения обеболивающих препаратов.
Четвертый механизм болей обусловлен снижением «порога болевой чувствительности» в центральных отделах нервной системы системы, когда «нормальные» импульсы от сердца вызывают болевые ощущения. Это могут быть тупые, ноющие, длительные боли, или короткие «секундные» колющие боли, не связанные с физической нагрузкой, иногда после нагрузки боли ослабевают.Боли сопровождаются повышенной утомляемостью, бессоницей, иногда небольшим повышением температуры.
Для больного и врача особенно тревожны должны быть боли, связанные с нарушением питания сердца, здесь не надо медлить с обращением к врачу, обследованием и лечением.
Одышка — один из наиболее частых симптомов поражения сердца. Больной жалуется на затрудненное дыхание, ощущение нехватки воздуха. Одышка усиливается при физической нагрузке, положении лежа. Она ослабевает в покое, при переходе в положение сидя. Одышка в подавляющем большинстве случаев является результатом застоя крови в легких, повышением давления в легочных капиллярах.
Сердцебиение ощущается больным как частое сокращение сердца; иногда больные описывают его как «колотящее», «трепещущее» сердце, нередко перебои в деятельности сердца. Сердцебиения могут испытывать здоровые люди во время физической работы, эмоционального напряжения, но оно быстро проходит в покое, когда человек успокаивается. Во всех других ситуациях это симптом, указывающий на наличие нарушений деятельности сердца.
Отеки при заболеваниях сердца являются признаком сердечной недостаточности. Вначале они появляются на лодыжках, затем голенях, усиливаются к вечеру (становится тесной обувь), к утру исчезают или уменьшаются.
41. Жалобы больных с заболеваниями желудочно-кишечного тракта, их патогенез. Основные жалобы больных с заболеваниями пищеварительной системы:
— Нарушение прохождения пищи по пищеводу
Нарушения прохождения пищи по пищеводу
При заболеваниях пищевода основными жалобами будут затруднения при прохождении пищи по пищеводу (дисфагия) и боли по ходу пищевода (за грудиной). Боли в животе — одна из самых частых жалоб. Это сигнал неблагополучия в пищеварительной системе. Боли появляются, когда в таких органах как желудок, кишечник, желчный пузырь возникают спазмы, сильные спастические сокращения или, наоборот, когда эти органы растянуты пищей, газами, когда снижен их мышечный тонус. Иногда орган растягивается извне спайками, которые образуются после операций на органах брюшной полости. При спазмах боли сильные, резкие, при растяжении тянущие, ноющие. Заболевания печени, поджелудочной железы — цельных органов, без полости, обычно приводят к увеличению этих органов, растяжению капсул, покрывающих их поверхность, это также вызывает боли как при растяжении. Отрыжка — одно из частых проявлений нарушения двигательной функции желудка. В месте перехода пищевода в желудок находится своеобразный мышечный клапан — кардиальный сфинктер. Такой же клапан находится на выходе из желудка, в месте перехода его в 12-перстную кишку. В нормальных условиях оба они закрыты, что обеспечивает достаточное длительное нахождение пищи в желудке для ее переваривания. Клапаны открываются в момент прохождения пищи в желудок и в момент выхода из него. Отрыжка — это как бы обратный очень небольшой выход из желудка чаще всего воздуха, который человек заглатывает вместе с пищей и реже самой пищи. Она может быть физиологической ,т.е. нормальной, возникает после еды, особенно обильной, употребления газированных напитков. В этих ситуациях вследствие открытия кардиального сфинктера выравнивается внутрижелудочное давление. Физиологическая отрыжка обычно однократная. Многократная отрыжка беспокоит больного. Она обусловлена снижением тонуса кардиального сфинктера. Может встречаться при заболеваниях желудка и других органов пищеварительной системы, которые оказывают на кардиальный сфинктер рефлекторные влияния. Отрыжка тухлым (сероводородом) указывает на задержку пищевых масс в желудке. Кислая отрыжка бывает при повышении кислотности желудочного сока. Горькая отрыжка обусловлена забросом желчи из 12-перстной кишки в желудок и далее в пищевод. Отрыжка прогорклым маслом может указывать на снижение секреции соляной кислоты и задержку опорожнения желудка. Изжога — это неприятное своеобразное чувство жжения в проекции нижней трети пищевода за грудиной. Убедится в том, что человек действительно ощущает изжогу, можно, если провести несложную пробу. Надо выпить половину чайной ложечки соды, растворенной в 100 мл воды, изжога очень быстро проходит. Изжога обусловлена обратным забросом содержимого желудка в пищевод вследствие ослабления тонуса кардиального сфинктера желудка. Такое состояние называется недостаточностью кардии. Она может быть проявлением функционального расстройства или органического поражения желудка. Изжога может быть при любом уровне кислотности желудочного сока, но относительно чаще она бывает при повышенной кислотности. Упорная многократная изжога, усиливающаяся в горизонтальном положении больного, при работе с наклоном туловища вперед характерна для воспалительного заболевания пищевода. При язвенной болезни изжога может быть эквивалентом ритмичных болей. Тошнота и рвота — тесно связанные между собой явления, оба возникают при возбуждении рвотного центра, который находится в продолговатом мозге. Сигналы, которые активизируют рвотный центр, могут идти из желудка при попадании в него недоброкачественной пищи, кислот, щелочей. Они могут возникать в других органах пищеварительной или других систем при их тяжелых заболеваниях. Поражения самого головного мозга, например, сотрясение при травме, также ведет к активизации рвотного центра. Наконец, если в кровь попадают ядовитые, токсичные вещества, рвотный центр омывается кровью и также активизируется. Из рвотного центра идет сигнал к желудку, его мышцы сильно сокращается, но как бы в обратном направлении, и содержимое желудка выбрасывается наружу. Обычно перед рвотой человек ощущает тошноту. Особую тревогу должна вызвать рвота, если рвотные массы темного цвета («кофейная гуща») или в них есть прожилки крови, или просто алая кровь. Такое бывает при кровотечениях из пищевода или желудка. В этих ситуациях необходим срочный осмотр врача.
Вздутия живота Вздутия и вместе с ним урчание в животе носят название кишечной диспепсии. Длительное их существование свидетельствует о нарушениях основных функций кишечника. Эти признаки усиливаются во второй половине дня, после употребления в пищу молока, продуктов, богатых растительной клетчаткой. После отхождения газов временно они уменьшаются. У ряда людей урчание и вздутия четко связаны с отрицательными эмоциями, не имеют каких-либо органических причин. Появление урчания и вздутия в виде приступов в течение относительно короткого времени — тревожный симптом, поскольку можно предполагать наличие механического препятствия на пути выделения газов. Понос — это учащение опорожнения кишечника (дефекаций) в течение суток и одновременно изменение консистенции кала, он становится жидким и кашицеобразным. У здорового человека кишечник опорожняется 1-2 раза в день, кал плотной консистенции. Происходит это благодаря тому, что существует равновесие между количеством жидкости поступающей в полость кишки из ее стенки и количеством жидкости, всасывающейся в стенку кишки. Кроме того, имеются нормальные сокращения (перистальтика) кишки. Эти перистальтические движения как бы задерживают движение по кишке, способствуя формированию кала. При поносах эти условия нарушаются — усиливается секреция жидкости, поступление ее в полость кишки, снижается всасывание и ослабевает перистальтика (см. схему). В результате кал становится жидким и выделяется чаще — 4-5 и даже чаще раз в день. При поносах, вызванных заболеваниями толстой кишки, стул обычно очень частый, кала мало, в нем часто обнаруживаются слизь, иногда прожилки крови. Причины поносов многочисленны. Это кишечные вирусные и бактериальные инфекционные заболевания, пищевые отравления, хронические заболевания тонкой и толстой кишки. Запор — это урежение опорожнения кишечника (дефекаций), задержка стула более 48 часов. Кал твердый и сухой, после стула нет ощущения полного опорожнения кишки. К запору, следовательно, следует относить не только задержку стула, но также и те ситуации, когда стул ежедневно, но в крайне малом объеме. При запорах поступление жидкости в полость кишки уменьшается, всасывание (выход из полости кишки в стенку кишечника) усиливается, усиливается также двигательная активность активность кишки и время продвижения кала по кишке увеличивается. Относительно чаще запоры встречаются при заболеваниях толстой кишки, причины их могут быть функциональными и органическими. Кровь в стуле Появление в стуле крови — один из самых серьезных и тревожных признаков заболеваний кишечника. Кровь в кале — сигнал нарушения целостности слизистой и сосудов кишечника.
Алая кровь, не смешанная с калом. Характерна для внутреннего геморроя, трещины заднего прохода. Алая кровь на туалетной бумаге. Характерна для внутреннего геморроя, трещины заднего прохода, рака прямой кишки. Кровь и слизь на белье. Характерны для поздних стадий геморроя, выпадения прямой кишки. Кровь на белье без слизи. Характерна для рака прямой кишки.. Кровь и слизь, смешанные с калом. Характерна для язвенного колита, проктита, полипов и опухолей прямой кишки. Массивное кровотечение. Может быть при дивертикулезе толстой кишки, ишемическом колите. Кал черного цвета (мелена). Характерна для кровотечений из расширенных вен пищевода при циррозе печени, язвы и рака желудка. В большинстве случаев причины крови в стуле относительно доброкачественные — при геморрое, трещинах заднего прохода. Но это может быть проявлением и весьма серьезных болезней — полипов, опухолей кишечника.
Желтуха Жалоба на появлении желтого цвета кожи — одна из немногих характерных для поражения печени. Вначале больные или их близкие могут заметить желтушность склер, затем кожи. Одновременно могут быть указания на изменения цвета мочи (“цвета пива”), обесцвечивание кала. Одновременно с желтухой может быть кожный зуд.
источник