Патологию, при которой повреждаются гепатоциты и желчные капилляры, называют печеночной (паренхиматозной) желтухой. Как следствие, повышается уровень билирубина (пигмент печени) в крови из-за того, что печеночные клетки не способны его связывать и выводить из организма. Паренхиматозная желтуха проявляется окрашиванием кожных покровов и слизистых оболочек в жёлтый цвет. Патологию провоцируют заболевания печени с острым или хроническим течением (в том числе лекарственный гепатит).
Печеночная желтуха проявляется выраженными симптомами, поэтому её легко диагностировать. Главное, правильно определить её разновидность и начать лечение.
Медики выделяют 3 вида желтухи, в зависимости от факторов и механизма её развития:
- Печеночно-клеточная.
- Холестатическая.
- Энзимопатическая.
В большинстве случаев встречается первый вариант патологии. Она возникает из-за того, что нарушается проницаемость или целостность оболочек печеночных клеток и связанный билирубин поступает в кровоток.
Причины печеночно-клеточной паренхиматозной желтухи:
- Вирусные гепатиты.
- Токсическое повреждение железы.
- Аутоиммунные гепатиты (разрушение органа собственным иммунитетом).
- Пигментный цирроз (нарушение обмена железа).
- Гепатоцеребральная дистрофия (нарушение метаболизма меди).
- Болезнь Филатова.
- ЦМВ-инфекция (цитомегаловирусная).
- Инфекционное заболевание, которые провоцируют лептоспиры (бактерии).
- Цирроз разной этиологии.
- Гепатома (злокачественное образование, развивающееся из клеток печени).
Когда нарушается образование мицелл желчных кислот, а печёночный секрет (желчь) выделяется из клеток печени или внутрипеченочных желчных ходов, то речь идёт о холестатической желтухе.
Патологию провоцируют следующие факторы:
- Закупорка желчных путей.
- Желчные конкременты.
- Нарушение вывода желчи, повреждение гепатоцитов, развитие печеночной недостаточности.
- Сужение просвета желчных ходов после операции.
- Раковая опухоль на головке поджелудочной железы, в желчных путях или на Фатеровом соске.
- Билиарный цирроз печени.
- Алкогольный гепатит.
- Лимфома (онкологическая болезнь лимфатической ткани).
- Токсическое поражение железы.
- Внутрипеченочный холестаз беременных.
- Инфекции бактериального происхождение и сепсис.
- Амилоидная дистрофия (отложение в тканях амилоида).
Энизимопатическая желтуха возникает вследствие того, что снижается активность ферментов, которые отвечают за расщепление билирубина. Патология бывает врождённой и приобретённой. К первичной энзимопатии относят следующие заболевания:
- Семейная негемолитическая желтуха.
- Синдром Дабина-Джонсона.
- Наследственная неконъюгированная гипербилирубинемия.
- Врождённый пигментный гепатоз.
Приобретённая недостаточность ферментов возникает вследствие инфекционных заболеваний печени, токсического поражения железы или аутоиммунных болезней.
Характер и выраженность патологии зависят от степени поражения печени и количества повреждённых клеток.
Медики выделяют следующие стадии желтушного синдрома:
- Преджелтушный . Повреждаются мембраны гепатоцитов, повышается их проницаемость, в кровоток выходят компоненты их цитоплазмы. При этом повышается количество ферментов печени, уменьшается выработка связанного билирубина. Под влиянием этих процессов снижается уровень стеркобилиногена (фекальный уробилиноген) в испражнениях.
- Печеночная желтуха на второй стадии прогрессирует . Поражение клеток паренхимы печени увеличивается, повышается концентрация связанного билирубина, а также компонентов желчи в крови. Как следствие, у пациентов диагностируют билирубинемию и холемию (накопление билирубина, желчных кислот).
- На последней стадии повышается концентрация несвязанного билирубина из-за того, что снижается активность ферментов печени и нарушается его транспортировка в печеночные клетки. При этом уровень связанного билирубина снижается. Кроме того, уменьшается количество фекального стеркобилиногена в каловых массах и уробилиногена в моче. Как следствие, нарастает холемия, а печень перестаёт нормально выполнять свои функции, что приводит к различным тяжёлым патологиям, вплоть до смерти.
Важно вовремя выявить признаки патологии и начать лечение.
Третья стадия желтухи самая опасная, так как повышается вероятность дисфункции печени и желчного пузыря. А это грозит интоксикацией и повреждением нервной системы.
Симптомы паренхиматозной желтухи зависят от вида патологии.
Печёночно-клеточный вариант имеет следующие проявления:
- окрашивание кожи в ярко-красный цвет с оранжевым оттенком;
- гепатомегалия (увеличение размера печени);
- спленомегалия (увеличение размера селезёнки);
- проявляются признаки функциональной недостаточности печени (диффузное поражение тканей головного мозга, кровоизлияния разной степени тяжести);
- телеангиэктазии (расширенные внутрикожные капилляры), пальмарная эритема (симметричное пятнистое покраснение ладоней);
- дискомфорт справа под рёбрами;
- лихорадка, озноб;
- снижение аппетита;
- частые головные боли;
- зуд под кожей;
- миалгия (болят мышцы), артралгия (боль в суставах);
- тошнота.
На фоне этих изменений у пациента снижается настроение, появляется равнодушие ко всему происходящему. Кроме того, печеночно-клеточная желтуха грозит расширением подкожных вен брюшной полости, асцитом (брюшная водянка), варикозным поражением вен пищевода и т. д. При этом варианте патологии каловые массы обесцвечиваются, а моча темнеет достаточно редко.
Лабораторное исследование крови показывает, что повышается концентрация связанного билирубина, увеличивается активность аланинаминотрансферазы и аспартатаминотрансферазы (внутриклеточные ферменты). Также у пациента возникает диспротеинемия, при которой нарушается нормальное количественное соотношение между фракциями белков крови. При этом в моче обнаруживают билирубин и повышенный уровень уробилиногена, а в каловых массах концентрация стеркобилина снижается. Тогда моча темнеет, а кал становится светлым.
При холестатической желтухе наблюдаются следующие симптомы:
- зуд на коже, который может проявляться ещё до того, как наружные покровы и слизистые оболочки окрасятся в жёлтый цвет;
- возрастает активность щелочной фосфатазы и других индикаторов холестаза;
- увеличивается количество связанного и несвязанного билирубина, при этом снижается или полностью отсутствуют уробилиновые тела в испражнениях.
При энзимопатической форме патологии проявляется длительная или перемежающаяся желтуха, при этом отсутствуют симптомы гемолиза (разрушение эритроцитов с выделением гемоглобина) и холестаза (уменьшение или прекращение поступления желчи в 12-перстную кишку).
При семейной негемолитической желтухе проявляется недостаток фермента, который отвечает за детоксикацию билирубина в железе. Кожа, а также слизистые окрашиваются в жёлтый цвет во время пубертатного периода. Желтуха становится более выраженной после физических или умственных перегрузок, а также во время развития инфекционных болезней. У некоторых пациентов возникает боль справа под рёбрами, астения (психическая раздражительность, перепады настроения, снижение работоспособности, чувствительность к яркому свету и т. д.).
От синдрома Дабина-Джонсона чаще страдают молодые мужчины. Патология сопровождается нарушением выведения билирубина из печёночных клеток и возвращением его в кровоток. У пациентов повышается концентрация связанного билирубина. От больных поступают жалобы на боль в животе неясной локализации, тошноту, изжогу, ощущение переполненности желудка и т. д. Иногда патология имеет скрытое течение.
Врождённый пигментный гепатоз проявляется подобными симптомами, но при этом менее выражены расстройства выделения билирубина.
Появление паренхиматозных желтух свидетельствует о развитии серьёзной болезни. А это весомый повод для того, чтобы обратиться к врачу и провести всестороннее обследование.
При подозрении на желтуху пациентам назначают следующие исследования:
- Клинический анализ крови.
- Биохимия крови.
- Общий анализ мочи.
- Физическое, химическое, микроскопическое исследование кала.
- УЗИ печени, органов брюшного пространства.
Если вышеописанные способы не помогли установить точный диагноз, то врач назначает биопсию (забор фрагментов тканей печени). Этот метод диагностики применяют, если патология имеет скрытое течение.
Печеночная желтуха – это важный синдром при заболеваниях печени, поэтому необходимо определить вид патологии, чтобы составить схему терапии.
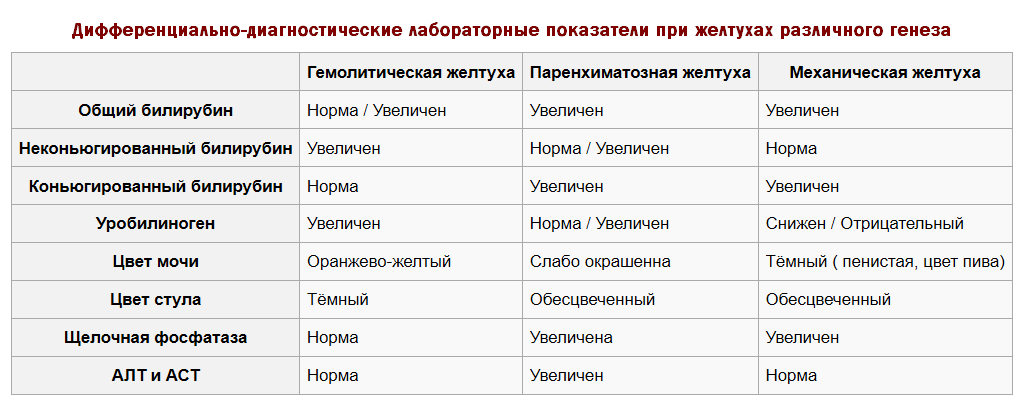
Дифференциальная диагностика желтух с учётом механизма зарождения, развития болезни и отдельных её симптомов:
| Симптомы и показатели | Гемолитическая желтуха | Печеночная желтуха | Механическая желтуха |
| Факторы развития | Разрушение эритроцитов внутри клеток или сосудов, инфаркты разных органов (как правило, лёгких), крупные гематомы | Гепатит, цирроз, семейная негемолитическая желтуха и т. д. | ЖКБ (камни в желчном пузыре), опухоли или сужение участка в области ворот печени, новообразования на поджелудочной железе или большом дуоденальном сосочке и т. д. |
| Цвет кожи | Бледно-жёлтый | Жёлто-оранжевый | Зеленоватый |
| Зуд кожных покровов | Нет | Умеренный зуд у некоторых пациентов | Сильный зуд |
| Габариты печени | Нормальные | Гепатомегалия | Гепатомегалия |
| Уровень билирубина | Повышена концентрация несвязанного билирубина | Увеличение количества связанного, несвязанного билирубина | Высокая концентрация связанного билирубина |
| Уровень АЛТ, АСТ | В норме | Повышен | Нормальный или незначительно повышен |
| Концентрация холестерина | Нормальная | Низкая | Повышенная |
| Активность щелочной фосфатазы | Нормальная | Нормальная или незначительно повышена | Значительное увеличение |
| Уровень гамма-глутамитранспептидаза | Нормальный | Незначительно повышен | Увеличен |
| Цвет мочи | Тёмная | Тёмная | Тёмная |
| Наличие уробилина в моче | Повышен | Повышен | Нет |
| Билирубин в урине | Нет | Повышен | Увеличен |
| Оттенок кала | Тёмный | Лёгкое осветление | Обесцвечен |
| Присутствие стеркобилина в кале | Повышен | Низкий уровень | Отсутствует |
Дифференциальная диагностика имеет важное значение, так как помогает определить схему терапии, а также избежать опасных осложнений.
При появлении симптомов заболевания следует обратиться к педиатру или терапевту. Эти специалисты проведут обследование и направят больного к врачам более узкого профиля (инфекционист, гепатолог, онколог, хирург, нарколог, акушер-гинеколог). Иногда не обойтись без консультации генетика. При появлении признаков печеночной энцефалопатии следует обратиться к неврологу.
Лечение паренхиматозной желтухи зависит от стадии патологии и причины. Большинство врачей назначают препараты, которые разрушают и ускоряют естественный вывод избыточного билирубина из организма.
При отсутствии эффекта врач назначает светотерапию. Под воздействием ультрафиолетового излучения молекулы билирубина разрушаются, а потом выводятся наружу.
Важно устранить причину желтухи. Для этой цели при вирусном гепатите назначают препараты на основе интерферона (Виферон, Альфаферон), при аутоиммунном поражении иммуносупрессоры, угнетающие иммунитет (Азатиоприн, Преднизолон). Антидоты применяют для нейтрализации некоторых токсинов. Так, при повышении дозировки Парацетамола назначают N-ацетилцистеин, а при отравлении метанолом или этиленгликолем – этиловый спирт.
Для нормализации метаболизма используют витамины В, С, аминокислоты, липоевую кислоту. Для компенсации дефицита кальция и витамина Д применяют таблетированные формы препаратов (например, глюконат кальция), а также ультрафиолетовое лечение. Для восстановления структуры печени назначают гепатопротекторы: Силимарин, Гептрал, Метионин, Урсодезоксихолиевую кислоту, витамины В.
Пациентам важно знать, что при паренхиматозной желтухе запрещено лечиться в санаториях.
В комплексной терапии желтушного синдрома применяется диета. Рекомендуется отказаться от жирной, жареной пищи. Категорически противопоказаны спиртные напитки. Подробнее о правилах питания проконсультирует лечащий врач.
При длительном терапевтическом курсе повышается вероятность потемнения мочи, окрашивания кожи в зеленоватый оттенок, общей слабости и т. д.
Если пациент ранее страдал от заболеваний печени с хроническим течением, то желтуха только усугубит его состояние. В таком случае существует угроза серьёзных последствий, вплоть до летального исхода. Поэтому важно вовремя выявить симптомы недуга и обратиться к врачу, который выявит причину, вид патологии, её стадию, а также определит схему лечения. Пациент должен соблюдать рекомендации медиков, чтобы ускорить выздоровление.
источник
Желтуха – это полиэтиологический синдром, характеризующийся пожелтением кожи, склер и других тканей, вследствие чрезмерного количества билирубина в крови и избыточного накопления его в тканях. В зависимости от причины повышения уровня билирубина в крови выделяют два основных вида желтухи: желтуха истинная и желтуха ложная (псевдожелтуха).
Ложная желтуха (псевдожелтуха) — это желтушное окрашивание кожи вследствие накопления в ней каротиноидов при длительном и обильном употреблении в пищу сильно окрашенных овощей и фруктов (моркови, апельсинов, тыквы), а также возникающая при приеме внутрь некоторых лекарственных средств (акрихина, пикриновой кислоты и некоторых других препаратов). При псевдожелтухе уровень билирубина в крови не повышается и не происходит окрашивание слизистых оболочек (склеры глаз остаются белыми).
Истинная желтуха — симптомокомплекс, который характеризуется желтушным окрашиванием кожи и слизистых оболочек, обусловленный накоплением в тканях и крови избыточного количества билирубина. Интенсивность желтухи зависит от кровоснабжения органа или ткани. Вначале обнаруживается желтое окрашивание склер, несколько позднее — кожи. Накапливаясь в коже и слизистой оболочке, билирубин в сочетании с другими пигментами прокрашивает их в светло-желтый цвет с красноватым оттенком. В дальнейшем происходит окисление билирубина в биливердин, и желтуха приобретает зеленоватый оттенок. При длительном существовании желтухи кожные покровы приобретают черновато-бронзовую окраску. Таким образом, осмотр больного позволяет решить вопрос о длительности желтухи, что имеет большое дифференциально-диагностическое значение. При желтухе очень важно установить соотношение концентраций прямого и непрямого билирубина.
- Прямой билирубин — водорастворимая фракция, дающая прямую реакцию Ван-ден-Берга (с диазореактивом Эрлиха) и состоящая преимущественно из конъюгированного (связанного) билирубина (моноглюкуронида и диглюкуронида).
- Непрямой билирубин — жирорастворимая фракция, дающая непрямую реакцию Ван-ден-Берга (с диазореактивом Эрлиха после предварительной обработки этанолом или метанолом) и представленная в основном неконъюгированным (несвязанным, свободным) билирубином.
- Прямой и непрямой билирубин вместе составляют так называемый общий билирубин. Нормальный уровень общего билирубина в сыворотке составляет 5-17 мкмоль/л (0,3-1 мг%).
Если при проведении реакции Ван-ден-Берга 80-85% билирубин сыворотки оказывается непрямым, то считается, что у больного непрямая гипербилирубинемия. Если прямого билирубина в сыворотке более 50%, считается, что гипербилирубинемия прямая. Появление билирубина в моче (билирубинурия) является следствием гипербилирубинемии. Моча при билирубинурии имеет окраску от ярко-желтой до темно-коричневой, при взбалтывании ее пена окрашена в желтый цвет. Билирубинурия наблюдается только при прямой гипербилирубинемии, поскольку непрямой билирубин не проходит через мембраны почечных клубочков.
- надпеченочную (предпеченочную, гемолитическую) желтуху, где первично поражается эритропоэтическая система и гиперпродукция билирубина, в подавляющем большинстве случаев, связана с повышенным распадом эритроцитов;
- печеночную (печеночно-клеточную, паренхиматозную) желтуху, где первично поражаются печеночные клетки (гепатоциты) и гипербилирубинемия связана с нарушением метаболизма и транспорта билирубина внутри клеток печени;
- подпеченочную (постпеченочную, обтурационную, механическую) желтуху, где первично поражаются преимущественно внепеченочные желчные протоки и гипербилирубинемия обусловлена затруднением или блокадой внепеченочного транспорта билирубина.
При всех видах желтухи гипербилирубинемия является результатом нарушения динамического равновесия между скоростью образования и выделения билирубина.
Надпеченочная (предпеченочная, гемолитическая) желтуха развивается в результате интенсивного распада эритроцитов (или их незрелых предшественников) и чрезмерной выработки непрямого билирубина. В крови больных увеличивается количество неконъюгированного билирубина до 40–50 мкмоль/л (3,5–5 мг%). Нормально функционирующая печень не может метаболизировать весь образовавшийся билирубин, который водонерастворим и не проходит через почечный фильтр. В кале резко увеличивается содержание стеркобилиногена, в моче определяется уробилиноген.
Интенсивное разрушение эритроцитов. Эти явления возникают при гиперфункции клеток ретикулоэндотелиальной системы (прежде всего селезенки), при первичном и вторичном гиперспленизме. Типичный пример гемолитической желтухи — это различные гемолитические анемии, в том числе врожденные (микросфероцитоз и др.).
Иммунные гемолитические анемии развиваются под воздействием антител на эритроциты:
- гаптеновые анемии — обусловлены фиксацией на эритроцитах чуждых для организма антигенов – гаптенов (лекарства, вирусы и т.п.) с антителами, образованными в ответ на соединение гаптена с белком организма;
- изоиммунные анемии — связаны с попаданием в организм новорожденного антител матери, направленных против эритроцитов ребенка (при несовместимости ребенка и матери по Rh-фактору и гораздо реже по антигенам системы АВ0).
- аутоиммунные анемии — обусловлены появлением в организме антител против собственных эритроцитов;
При гемолитических анемиях образование непрямого билирубина настолько велико, что печень не успевает превратить его в связанный (прямой) билирубин. Причинами гемолитической желтухи могут быть также различные другие факторы, ведущие к гемолизу: гемолитические яды, всасывание в кровь продуктов распада обширных гематом и т.д. Желтуха может быть более выраженной при заболеваниях печени с нарушенной функцией.
На практике поставить диагноз гемолитической желтухи легче других. При гемолитической желтухе кожа приобретает лимонно-желтую окраску, желтуха выражена умеренно, кожного зуда нет. При выраженной анемии определяется бледность кожи и слизистых оболочек на фоне имеющейся желтухи. Печень нормальных размеров или несколько увеличена. Селезенка умеренно увеличена. При некоторых видах вторичного гиперспленизма может быть выявлена выраженная спленомегалия. Моча имеет темный цвет за счет повышенной концентрации уробилиногена и стеркобилиногена. Реакция мочи на билирубин отрицательная. Кал интенсивно темно-бурого цвета, концентрация стеркобилина в нем резко повышена. В анализах крови — повышение уровня непрямого билирубина, концентрация прямого билибурина не повышена. Анемия, как правило, умеренно выражена, крови больных возможен ретикулоцитоз. СОЭ несколько увеличена. Печеночные пробы, холестерин крови в пределах нормы. Уровень сывороточного железа крови повышен.
Надпеченочная желтуха развивается не только в результате повышенного распада эритроцитов, но и при нарушении конъюгации билирубина в печени, что приводит к чрезмерной выработке непрямого (неконъюгированного) билирубина. Типичный пример — наследственные пигментные гепатозы.
Пигментные гепатозы — доброкачественные (функциональные) гипербилирубинемии – заболевания, связанные с наследственными нарушениями обмена билирубина (энзимопатиями), проявляющиеся хронической или перемежающейся желтухой без выраженного первичного изменения структуры и функции печени и без явных признаков гемолиза и холестаза.
Синдром Жильбера — самая частая форма наследственного пигментного гепатоза, которая выявляется у 1—5% населения и наследуется по аутосомно-доминантному типу. При синдроме Жильбера функция печени нормальная, от гемолиза его отличает отсутствие анемии или ретикулоцитоза. Единственным отклонением от нормы является умеренное повышение в крови неконъюгированного билирубина. Синдром выявляется у молодых людей, длится, вероятно, всю жизнь, сопровождается неопределенными неспецифическими жалобами.
Синдром Мейленграхта до недавнего времени считали почти синонимом синдрома Жильбера, который даже называли «синдром Жильбера-Мейленграхта». Однако позже было доказано, что это разные синдромы со сходной симптоматикой. Общим для двух синдромов являются снижение уровня билирубина при назначении активаторов микросомальных ферментов печени, возраст начала заболевания, интермиттирующий характер желтухи, уровень билирубина в крови не более 80–100 мкмоль/л за счет неконъюгированной фракции, клинические проявления в виде желтушности кожи и слизистых, диспепсии, астении. Но при синдроме Мейленграхта имеет место только изолированное снижение активности УДФГТ, а мембрана гепатоцита, в отличие от синдрома Жильбера, активно участвует в захвате билирубина. Лечение сходно с лечением синдрома Жильбера, эффективен фенобарбитал.
Синдром Дабина-Джонсона — редкий пигментный гепатоз с аутосомно-доминантным типом наследования. Клинические проявления обычно развиваются у мужчин 20–30 лет. В основе патогенеза лежит нарушение экскреции пигмента из гепатоцитов, что приводит к регургитации билирубина. Особенностью этого синдрома является изменение цвета печени: она становится зелено-серой или коричнево-черной. Гистологически находят перибилиарно расположенный темный пигмент — меланоз печени, развивающийся из-за нарушения обмена адреналина. Структура печени остается нормальной. Отложение пигмента также происходит в селезенке. Желтушность у больных обычно постоянная, периодически усиливающаяся, без кожного зуда или (редко) с небольшим зудом, болями в правом подреберье с периодическим усилением по типу желчных колик, выраженными диспептическими явлениями, утомляемостью, плохим аппетитом, субфебрилитетом. В редких случаях может быть бессимптомное течение заболевания. Печень обычно умеренно увеличена, иногда имеется спленомегалия. Часто сочетание с желчнокаменной болезнью. Диагностика основана на выявлении в крови конъюгированной и неконъюгированной (за счет деконъюгации и рефлюкса билирубина в кровь) гипербилирубинемии до 100 мкмоль/л, в моче — билирубинурии. В сыворотке крови возможно умеренное повышение аминотрансфераз. Показатели щелочной фосфатазы обычно не изменены, но возможно умеренное повышение. Типично запаздывание или полное отсутствие контрастирования желчного пузыря и желчных протоков при пероральной или внутривенной холецистографии. Изменена бромсульфалеиновая проба: характерно позднее повышение содержания краски в крови (через 2 часа). В моче может быть повышено содержание копропорфиринов. Ухудшение, как правило, наступает на фоне беременности или приема пероральных контрацептивов. Прогноз благоприятный, заболевание не влияет на продолжительность жизни пациентов.
Синдром Ротора — семейный пигментный гепатоз с аутосомно-доминантным типом наследования. Патогенез сходен с таковым при синдроме Дабина-Джонсона, но дефект экскреции билирубина менее выражен и отсутствует отложение темного пигмента. В гепатоцитах находят признаки жировой дистрофии. Желтуха нередко появляется уже в детстве, может быть хронической или интермиттирующей. Чаще развивается у мальчиков в пубертатном периоде. Симптоматика сходна с синдромом Дабина-Джонсона. Больные часто жалуются на повышенную утомляемость, боли в правом подреберье, снижение аппетита, диспепсию. Печень незначительно увеличена. В крови определяется гипербилирубинемия до 100 мкмоль/л (в равной мере повышены показатели прямого и непрямого билирубина). Имеют место билирубинурия. В период обострения может быть повышение уровня аминотрансфераз и щелочной фосфатазы. В моче повышено содержание копропорфиринов. Бромсульфалеиновая проба изменена, но повторного позднего повышения уровня краски в крови, как при синдроме Дабина — Джонсона, не происходит. При холецистографии желчный пузырь контрастируется. При биопсии печени накопление пигмента обнаруживают редко, более характерна мелкокапельная жировая дистрофия преимущественно по ходу желчных капилляров. Прогноз благоприятный.
Синдром Криглера-Найяра — редкий пигментный гепатоз с аутосомно-рецессивным типом наследования, характеризующийся желтухой и тяжёлым поражением нервной системы. С равной частотой встречается у мальчиков и девочек. Гипербилирубинемия является следствием нарушения конъюгации в печени билирубина с глюкуроновой кислотой, обусловленного отсутствием или значительной недостаточностью фермента уридиндифосфатглюкуронилтрансферазы (УДФГТ). Выделяют два варианта синдрома:
- 1-й тип – полное отсутствие УДФГТ, в связи с чем реакции глюкунизации билирубина не происходит и непрямой билирубин накапливается в организме, обуславливая тяжёлую клинику заболевания. Уровень неконъюгированного билирубина в крови выше 200 мкмоль/л. Происходит быстрое накопление билирубина в ядрах серого вещества головного мозга, вызывая его тяжелое токсическое поражение. Возникает билирубиновая энцефалопатия (ядерная желтуха), в результате чего развиваются судороги, опистотонус, нистагм, атетоз, мышечная гипертония, отставание в физическом и умственном развитии. Манифестация наступает в первые часы жизни, причем больные чаще погибают в течение первого года жизни от ядерной желтухи. Изменений печени (биохимических, гистологических) не обнаруживают. Проба с фенобарбиталом не дает результата (фенобарбитал индуцирует активность УДФГТ, но в связи с отсутствием этого фермента препарат не имеет точки приложения).
- 2-й тип – УДФГТ в организме присутствует, но в малом количестве (не более 20% от нормы). Манифестация наступает несколько позже — от нескольких месяцев до первых лет. Проявления сходны с синдромом 1-го типа, но менее тяжелые, так как УДФГТ присутствует в гепатоцитах, хотя активность ее значительно снижена. Уровень неконъюгированного билирубина в крови не достигает 200 мкмоль/л. Проба с фенобарбиталом положительная. Продолжительность жизни больных с синдромом II типа выше, чем у пациентов с синдромом I типа и зависит от тяжести течения болезни. Билирубиновая энцефалопатия возникает очень редко (при интеркуррентных инфекциях или в условиях стресса).
Синдром Люси-Дрисколл — редкий вариант наследственной гипербилирубинемии. Может протекать очень тяжело и приводить к смерти новорожденного. Заболевание возникает у детей в первые дни жизни, но лишь у тех, которые находятся на грудном вскармливании. Развивается выраженная гипербилирубинемия, возможна билирубиновая энцефалопатия. В основе патологического процесса нарушение конъюгации билирубина, которое обусловлено наличием в молоке матери ингибитора УДФГТ, поэтому прекращение грудного вскармливания приводит к выздоровлению.
Синдром Аагенеса (норвежский холестаз) проявляется нарушением функций печени вследствие гипоплазии ее лимфатических сосудов с развитием холестаза. Болезнь проявляется чаще в неонатальном (от рождения до 28-го дня жизни) или в детском возрасте (обычно до 10 лет), впоследствии у взрослых приобретает интермиттирующее течение (с периодическими затиханиями и обострениями).
Синдром Байлера (злокачественный семейный холестаз) — крайне редкий вариант генетически обусловленной гипербилирубинемии. Развивается на первой неделе жизни ребенка. В патогенезе имеют значение формирование перипортального фиброза и пролиферация желчных протоков, из-за которых развивается холестаз. Нарушение поступления желчных кислот в 12-перстную кишку приводит к нарушению всасывания жиров, способствует стеаторее, похудению, дефициту жирорастворимых витаминов (A, D, К, Е). Заболевание протекает с тяжелой желтухой (билирубин в крови достигает 300 мкмоль/л за счет прямого), гепатомегалией и спленомегалией. Прогноз неблагоприятный.
Первичная гипербилирубинемия — очень редкое заболевание, связанное с избыточным образованием рано меченного билирубина в костном мозге. Причиной считают преждевременное разрушение в костном мозге незрелых предшественников эритроцитов, т.е. неэффективный эритропоэз. В периферической крови разрушение эритроцитов происходит с обычной скоростью. Клинически заболевание проявляется компенсированным гемолизом.
Печеночная (паренхиматозная) желтуха развивается при различных поражениях паренхимы печени (острые и хронические заболевания печени с некрозом части гепатоцитов, инфекционный мононуклеоз, токсические лекарственные и алкогольные поражения печени) в результате инфекционного или токсического поражения печеночных клеток и нарушения или полного прекращения их функционирования. Обусловлена нарушениями метаболизма, транспорта и захвата билирубина в гепатоцитах и желчных протоках (цитолитический синдром).
Паренхиматозная желтуха возникает также при задержке желчи в мельчайших внутрипеченочных протоках (внутрипеченочный холестаз), когда развивается клиническая картина механической желтухи, но препятствия вне печени нет. Такое состояние наблюдается при некоторых видах гепатита, билиарном циррозе печени, а также при интоксикации лекарственными средствами. Желчные пигменты проникают в лимфатические сосуды и кровеносные капилляры между пораженными и частично погибающими гепатоцитами, их содержание в крови повышается. Большая часть такого билирубина дает прямую реакцию и выделяется с мочой, окрашивая ее в темный цвет. В кишечник попадает меньшее, чем обычно, количество желчных пигментов, поэтому в большинстве случаев кал светлый. Уробилиноген, синтезируемый в кишечнике, всасывается, но пораженные печеночные клетки не способны расщеплять его на желчные пигменты. Поэтому количество уробилиногена в крови и моче повышается.
При остром вирусном гепатите, воздействии алкоголя, лекарственных препаратов, химических веществ, отравлении грибами, сепсисе, мононуклеозе, лептоспирозе, гемохроматозе наблюдается продолжительная полная обтурация желчных протоков. На воздействие вирусов, ядов, лекарственных средств печень реагирует цитолитическим или холестатическим синдромом.
Внутрипеченочный холестаз развивается при гепатитах различной этиологии: вирусном (вирусы А, С, G, цитомегаловирус, вирус Эпштейна-Барр), алкогольном, лекарственном, аутоиммунном. При острых вирусных гепатитах продромальный период продолжается 2–3 недели и проявляется постепенным нарастанием желтухи (с красноватым оттенком) на фоне слабости, утомляемости, снижения аппетита, тошноты, рвоты, боли в животе.
Печень поражают различные лекарственные препараты: психотропные (хлорпромазин, диазепам), антибактериальные (эритромицин, нитрофураны, сульфаниламидные), антидепрессанты (карбамазепин), гипогликемические (хлорпропамид, толбутамид), антиаритмические (аймалин), иммуносупрессанты (циклоспорин А), антигельминтные (тиабендазол). При прекращении приема препарата выздоровление может быть длительным — до нескольких месяцев и даже лет, но в ряде случаев поражение печени прогрессирует с развитием цирроза (нитрофураны). Внутрипеченочный холестаз наблюдается при амилоидозе, тромбозе печеночных вен, застойной и шоковой печени.
Вследствие поражения гепатоцитов снижается их функция по улавливанию свободного (непрямого) билирубина из крови, связыванию его с глюкуроновой кислотой с образованием нетоксичного водорастворимого билирубина-глюкуронида (прямого) и выделению последнего в желчные капилляры. В результате в сыворотке крови повышается содержание билирубина (до 50–200 мкмоль/л, реже — больше). Однако в крови повышается не только содержание свободного, но и связанного билирубина (билирубина-глюкуронида) — за счет его обратной диффузии из желчных капилляров в кровеносные при дистрофии и некробиозе печеночных клеток. Возникает желтушное окрашивание кожи, слизистых оболочек.
Симптоматика паренхиматозной желтухи во многом определяется ее этиологией. Для печеночной желтухи характерен шафраново-желтый, красноватый цвет кожи («красная желтуха»). Вначале желтушная окраска проявляется на склерах и мягком небе, затем окрашивается кожа. Появляется зуд кожи, однако менее выраженный, чем при механической желтухе, так как пораженная печень меньше продуцирует желчных кислот, накопление которых в крови и тканях и вызывает этот симптом. При длительном течении желтухи кожа может приобретать зеленоватый оттенок (за счет превращения откладывающегося в коже билирубина в биливердин, имеющий зеленый цвет).
Обычно в крови повышается активность альдолазы, аминотрансфераз, особенно аланинаминотрансферазы, изменены другие печеночные пробы. Моча приобретает темную окраску (цвета пива) за счет появления в ней связанного билирубина и уробилина. Кал светлеет или обесцвечивается за счет уменьшения содержания в нем стеркобилина. Соотношение количества выделяемого стеркобилина с калом и уробилиновых тел с мочой (важный лабораторный критерий дифференциации видов желтух), составляющее в норме 10:1–20:1, при печеночно-клеточных желтухах значительно снижается, достигая при тяжелых поражениях 1:1.
Патологические процессы в печени часто сопровождаются уменьшением поступления в двенадцатиперстную кишку желчи вследствие нарушения ее образования, экскреции и/или выведения. Печень увеличенная, болезненная при пальпации. Нередко наблюдается геморрагический синдром и синдром мезенхимального воспаления. Наличие последнего свидетельствует о сенсибилизации иммунокомпетентных клеток и активности ретикулогистиолимфоцитарной системы. Он проявляется гипертермией, полиартралгией, спленомегалией, лимфаденопатией и узловатой эритемой.
Течение желтухи зависит от характера поражения печени и длительности действия повреждающего начала. В тяжелых случаях может возникнуть печеночная недостаточность. Окончательный диагноз вирусного гепатита ставят на основании серологических и иммунологических исследований. Пункционная биопсия печени и лапароскопия выявляют признаки гепатита или цирроза печени.
Подпеченочная (постпеченочная, обтурационная, механическая) желтуха развивается при препятствиях току желчи из желчного пузыря в двенадцатиперстную кишку в результате частичной или полной непроходимости желчевыводящих путей и характеризуется высоким содержанием конъюгированного билирубина в крови. Причиной обструкции могут быть: камни общего желчного протока; рак, киста, абсцесс в головке поджелудочной железы; стеноз, опухоль большого сосочка или желчных протоков (метастазы), их посттравматические стриктуры (после операций, колики с отхождением камней); инфекция (паразиты).
В результате механической обструкции магистральных желчных протоков возникает частичная или полная непроходимость желчевыводящих путей, что приводит к развитию внепеченочного холестаза. При холестазе наблюдаются уменьшение канальцевого тока желчи, печеночной экскреции воды и/или органических анионов (билирубина, желчных кислот), накопление желчи в печеночных клетках и желчевыводящих путях, задержка компонентов желчи в крови (желчных кислот, липидов, билирубина).
В плазме крови повышается количество прямого билирубина, который выделяется с мочой и окрашивает ее в темно-коричневый цвет (цвет пива). В кишечнике желчи нет, каловые массы обесцвечены, что связано с отсутствием в них стеркобилина. Образование уробилиногена в кишечнике не происходит, поэтому он отсутствует и в моче. В кровь могут попадать и желчные кислоты, в плазме повышается содержание холестерина, щелочной фосфатазы.
Накопление желчных кислот вызывает повреждение печеночных клеток и усиление холестаза. Токсичность желчных кислот зависит от степени их липофильности и гидрофобности. К гепатотоксичным относят хенодезоксихолевую (первичную желчную кислоту, синтезирующуюся в печени из холестерина), а также литохолевую и дезоксихолевую (вторичные кислоты, образующиеся в кишечнике из первичных под действием бактерий). Желчные кислоты вызывают апоптоз гепатоцитов — программируемую смерть клетки. Длительный холестаз (в течение месяцев и лет) приводит к развитию билиарного цирроза печени.
Клиническая симптоматика обусловливается длительностью внепеченочного холестаза. Проявляется желтухой, обесцвеченным калом, зудом кожи, нарушением всасывания жиров, стеатореей, похудением, гиповитаминозами А, D, Е, К, ксантомами, гиперпигментацией кожи, холелитиазом, формированием билиарного цирроза печени (портальная гипертензия, печеночная недостаточность).
Зуд кожи и желтуха наблюдаются при значительном нарушении экскреторной функции печеночных клеток (более 80 %) и не всегда являются ранними признаками холестаза. Кожный зуд существенно ухудшает качество жизни больных (вплоть до попыток суицида). Считается, что зуд кожи связан с задержкой желчных кислот в коже с последующим раздражением нервных окончаний дермы и эпидермиса. Прямой связи между выраженностью кожного зуда и уровнем желчных кислот в сыворотке не установлено.
Дефицит желчных кислот в кишечнике приводит к нарушению всасывания жиров, способствует стеаторее, похудению, дефициту жирорастворимых витаминов (A, D, К, Е).
- Дефицит витамина D способствует развитию остеопороза и остеомаляции (при хроническом холестазе), проявляющихся тяжелым болевым синдромом в грудном или поясничном отделе позвоночника, спонтанными переломами (особенно ребер) при минимальных травмах, компрессионными переломами тел позвонков. Патология костной ткани усугубляется нарушением всасывания кальция в кишечнике.
- Дефицит витамина К (необходимого для синтеза в печени факторов свертывания) проявляется геморрагическим синдромом и гипопротромбинемией, который быстро устраняется при парентеральном введении витамина К.
- Симптоматика дефицита витамина Е (мозжечковая атаксия, периферическая полиневропатия, дегенерация сетчатки) наблюдаются преимущественно у детей. У взрослых больных содержание витамина Е всегда снижено, однако специфических неврологических симптомов нет.
- При истощении печеночных запасов витамина А могут развиться нарушения темновой адаптации (куриная слепота).
Выраженность стеатореи соответствует уровню желтухи. Цвет кала – верный индикатор степени обструкции желчевыводящих путей (полной, интермиттирующей, разрешающейся).
Длительный холестаз способствует образованию камней в желчных путях (холелитиаз). При наличии камней или после операций на желчных протоках, особенно у больных с печеночно-кишечными анастомозами, часто присоединяется бактериальный холангит (классическая триада Шарко: боль в правом подреберье, лихорадка с ознобом, желтуха).
Ксантомы кожи — частый и характерный маркер холестаза. Это плоские или несколько приподнятые над кожей образования желтого цвета мягкой консистенции. Они располагаются обычно вокруг глаз (в области верхнего века — ксантелазмы), в ладонных складках, под молочными железами, на шее, груди, спине. Ксантомы в виде бугорков могут располагаться на разгибательной поверхности крупных суставов, в области ягодиц. Возможно даже поражение нервов, оболочек сухожилий, костей. Ксантомы обусловлены задержкой липидов в организме, гиперлипидемией и отложением липидов в коже в результате их нарушенного обмена. Ксантомы кожи развиваются пропорционально уровню сывороточных липидов. Появлению ксантом предшествует длительное (более 3 мес) повышение уровня холестерина в сыворотке более 11,7 мкмоль/л (450 мг%). При устранении причины холестаза и нормализации уровня холестерина ксантомы могут исчезать.
В плазме крови повышается уровень всех компонентов желчи, прежде всего желчных кислот. Концентрация билирубина (конъюгированного) растет в течение первых 3 недель, а затем колеблется, сохраняя тенденцию к увеличению. При разрешении холестаза она снижается постепенно, что связано с образованием билиальбумина (билирубина, связанного с альбумином). В периферической крови возможно появление мишеневидных эритроцитов (вследствие накопления холестерина в мембранах и увеличения площади клеточной поверхности). В терминальной стадии поражения печени содержание холестерина в крови снижается. Повышение активности трансаминаз, как правило, не столь значительно, как маркеров холестаза (щелочной фосфатазы, 5-нуклеотидазы, γ-глутамилтранспептидазы). В то же время при острой обструкции магистральных протоков активность АсТ, АлТ может в 10 раз превышать норму (как при остром гепатите). Иногда активность щелочной фосфотазы может быть нормальной или пониженной из-за отсутствия кофакторов данного фермента (цинка, магния, В12).
Результаты клинических и биохимических исследований при внутрипеченочном и внепеченочном холестазе могут быть сходными. Иногда внепеченочную обструкцию ошибочно принимают за внутрипеченочный холестаз и наоборот.
- Внепеченочный холестаз развивается при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков.
- Внутрипеченочный холестаз развивается при отсутствии обструкции магистральных желчных протоков. Любой патологический процесс в пределах печени (с поражением гепатоцитов и/или желчных канальцев) может сопровождаться холестазом (гепатоцеллюлярным или канальцевым). В одних случаях этиологические факторы холестатического поражения печени известны (лекарства, вирусы, алкоголь), в других – нет (первичный билиарный цирроз, первичный склерозирующий холангит).
В пользу механической обструкции с развитием желчной гипертензии свидетельствуют боль в животе (при конкрементах в протоках, опухолях), пальпируемый желчный пузырь. Лихорадка и ознобы — симптомы холангита у больных с конкрементами в желчных протоках или стриктурами желчевыводящих путей. Плотность и бугристость печени при пальпации отражают далеко зашедшие изменения или опухолевое поражение печени (первичное или метастатическое).
Если при ультразвуковом исследовании выявляется характерный признак механической блокады желчных путей — надстенотическое расширение желчных протоков (билиарная гипертензия) — показана холангиография. Методом выбора является эндоскопическая ретроградная холангиопанкреатография. Если она невозможна, применяют чрескожную чреспеченочную холангиографию. Оба метода позволяют одновременно дренировать желчевыводящие пути при их обструкции, однако при эндоскопическом подходе наблюдается меньшая частота осложнений. При эндоскопической ретроградной холангиопанкреатографии возможно выполнение сфинктеротомии (для удаления конкрементов). Диагноз внутрипеченочного холестаза может подтвердить биопсия печени, которую проводят только после исключения обструктивного внепеченочного холестаза (во избежание развития желчного перитонита). При подозрении на первичный рак печени – выявление в плазме крови α-фетопротеина.
В большинстве случаев гипербилирубинемия не вызывает тяжелых нарушений. Избыточное накопление билирубина в коже вызывает ее желтушное окрашивание, но в отличие от желчных кислот, уровень которых также повышается при холестазе, билирубин не вызывает кожный зуд. Однако непрямой билирубин, если он не связан с альбумином, может проникнуть через гематоэнцефалический барьер.
При некоторых состояниях (например, при физиологической желтухе новорожденных, синдроме Криглера-Найяра I типа и II типа) уровень непрямого билирубина может превышать 340 мкмоль/л (20 мг%), в результате он проникает в ткань мозга, вызывая билирубиновую энцефалопатию (ядерную желтуху) и стойкие неврологические нарушения. Риск билирубиновой энцефалопатии повышается при состояниях, сопровождающихся высоким уровнем непрямого билирубина, в частности при гемолизе, гипоальбуминемии, ацидозе, а также при высоком содержании в крови веществ, конкурирующих с билирубином за места связывания с альбумином (жирные кислоты, некоторые препараты).
Чтобы снизить уровень непрямого билирубина в крови, нужно устранить эти факторы или стимулировать его выведение с желчью.
Так как желтуха это синдром, сопровождающий различные заболевания, ее следует лечить симптоматически, уделяя основное внимание лечению основного заболевания.
Этиотропная терапия. Если известна причина желтухи, то проводится этиотропное лечение: лечение вирусных гепатитов, удаление камней, резекция опухоли, отмена гепатотоксичных лекарственных средств, дегельминтизация, хирургическое, эндоскопическое восстановление дренажа желчи (баллонная дилатация стриктур, эндопротезирование, билиодигестивные анастомозы).
Диета. Ограничение употребления нейтральных жиров (до 40 г в сутки при стеаторее), триглицеридов со средней длиной цепи (до 40 г в сутки).
Ферментные препараты. Назначают креон, который является золотым стандартом среди данной группы лекарственных препаратов.
Жирорастворимые витамины.
- Внутрь назначают витамины: К — 10 мг/сут, А — 25 тыс. МЕ/сут, D — 400–4000 ЕД/сут.
Гепатопротекция. Препаратом выбора при необструктивном холестазе во многих случаях является урсодезоксихолевая кислота (УДХК). Она составляет 0,1–5,0 % от общего пула желчных кислот, нетоксична. При лечении урсофальком, урсосаном пропорции составных частей желчи смещаются в сторону резкого преобладания УДХК над остальными желчными кислотами. Действие урсодезоксихолевой кислоты:
- оказывает мембраностабилизирующее и гепатопротекторное действие, защищая гепатоциты от влияния повреждающих факторов;
- обладает иммуномодулирующей активностью;
- уменьшает выраженность иммунопатологических реакций в печени;
- уменьшает образование цитотоксических Т-лимфоцитов;
- снижает концентрацию токсичных для гепатоцитов желчных кислот (холевой, литохолевой, дезоксихолевой и др.);
- тормозит всасывание липофильных желчных кислот в кишечнике (по-видимому, за счет конкурентного механизма), повышает их фракционный оборот при печеночно-кишечной циркуляции;
- индуцирует холерез с высоким содержанием бикарбонатов, что приводит к увеличению пассажа желчи и стимулирует выведение токсичных желчных кислот через кишечник;
- замещая неполярные желчные кислоты, УДХК формирует нетоксичные смешанные мицеллы;
- снижая синтез холестерина в печени, а также его всасывание в кишечнике, УДХК уменьшает литогенность желчи, снижает холато-холестериновый индекс, способствует растворению холестериновых конкрементов и предупреждает образование новых.
УДХК абсорбируется в тонком кишечнике за счет пассивной диффузии, а в подвздошной кишке — путем активного транспорта. Максимальная концентрация в плазме крови после приема внутрь достигается через 0,5–1 ч. С белками плазмы крови связывается 96–99 %. Терапевтический эффект препарата зависит от концентрации УДХК в желчи. Около 50–70 % общей дозы препарата выводится с желчью, в кишечнике частично расщепляется до литохолевой кислоты, которая при энтерогепатической циркуляции попадает в печень и ретрансформируется в хено- и УДХК. Оптимальная доза УДХК составляет 10–15 мг/кг в сутки. Препарат принимают длительно.
Лечение зуда кожи. Используют фенобарбитал и очень осторожно рифампицин до достижения эффекта и с учетом токсического, седативного действия. При зуде эффективны холестирамин, холестирол, связывающие пруритогены в просвете кишечника. Препараты назначают коротким курсом в минимальных дозах, учитывая возможное ухудшение всасывания жирорастворимых витаминов. Имеются данные об эффективности антагонистов опиатов (налмефена, налоксона), антагонистов серотониновых рецепторов (ондансетрона), антагонистов Н1-рецепторов гистамина (терфенадина), а также S-аденозил-L-метионина (гептрала), который участвует в детоксикации токсичных метаболитов и повышает уровень цистеина, таурина, глутатиона. При рефрактерном зуде используют плазмаферез, фототерапию (ультрафиолетовое облучение).
Лечение наследственных пигментных гепатозов. В зависимости от синдрома применяют различные способы лечения.
- В лечении синдрома Криглера-Найяра 1-го типа применяют фототерапию, кровопускания, обменные переливания крови, альбумина, плазмаферез, трансплантацию печени, генную инженерию). Фенобарбитал неэффективен. Фототерапия способствует разрушению билирубина в тканях. Частые сеансы фототерапии (до 16 часов в сутки) позволяют продлить жизнь больным — метод эффективен в 50 % случаев, его можно проводить амбулаторно. Однако даже при хорошем эффекте фототерапии в течение первых двух десятилетий жизни может развиваться ядерная желтуха. Поэтому фототерапию следует рассматривать как подготовку к трансплантации печени. Трансплантация печени принципиально улучшает прогноз заболевания, так как способствует нормализации обмена билирубина. Кровопускания, обменные переливания крови, плазмаферез, которые применяются для снижения уровня билирубина в крови, менее эффективны.
- При синдроме Криглера-Найяра 2-го типа достаточно эффективны фенобарбитал и фототерапия.
- Лечение синдрома Дабина-Джонсона и синдрома Ротора не разработано.
- Основным средством лечения синдрома Жильбера и синдрома Мейленграхта является фенобарбитал. Его эффективность объясняется тем, что препарат индуцирует активность УДФГТ, способствует пролиферации гладкого эндоплазматического ретикулума, увеличению пула Y- и Z-лигандов. Недостатками фенобарбитала являются седативный эффект, извращение метаболизма препаратов, экскретирующихся в виде глюкуронидов, стимуляция метаболизма стероидных гормонов. Свойством индукции активности УДФГТ обладает также флумацинол (зиксорин). Также назначают препараты галстена и цитраргинин.
источник