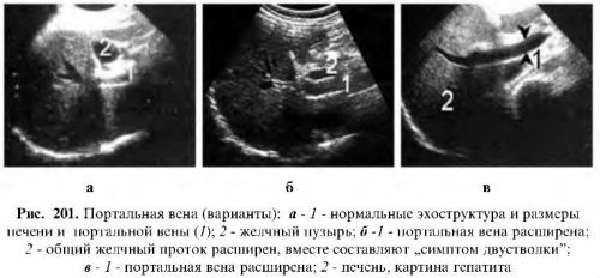
Воротная вена печени (ВВ, портальная вена) представляет собой крупный ствол, в который поступает кровь из селезенки, кишечника и желудка. Затем она перемещается в печень. Орган обеспечивает очищение крови, и она снова поступает в общее русло.
Анатомическое строение воротной вены сложное. Ствол имеет множество ответвлений на венулы и прочие различные по диаметру кровеносные русла. Портальная система представляет собой еще один круг кровотока, назначением которой является очистка плазмы крови от продуктов распада и токсических компонентов.
Изменившиеся размеры воротной вены позволяют диагностировать определенные патологии. Ее нормальная длина равна 6–8 см, а диаметр – не больше 1,5 см.
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Характерный признак синдрома – увеличение объема селезенки. Причиной становится венозный застой. Кровь не может покинуть пределы органа из-за закупорки вен селезенки. Кроме спленомегалии, отмечается скопление жидкости в брюшной полости, а также варикозное расширение вен нижней части пищевода.
В ходе УЗИ-исследования выявляются увеличенные в размерах печень и селезенка, скопление жидкости. Размеры воротной вены и кровоток оцениваются с помощью допплерографии. Для портальной гипертензии характерно увеличение ее диаметра, а также расширение верхней брыжеечной и селезеночной вен.
Среди воспалительных процессов ведущее место занимает гнойное воспаление воротной вены – пилефлебит. Провоцирующим фактором чаще всего выступает острый аппендицит. При отсутствии лечения происходит некротизация тканей печени, завершающаяся смертью человека.
Заболевание не имеет характерной симптоматики. Клиническая картина выглядит следующим образом:
- сильный жар; озноб;
- появляются признаки отравления;
- сильные боли в животе;
- внутреннее кровоизлияние в области вен пищевода и/или желудка;
- желтуха, вызванная поражение паренхимы печени.
Лабораторные исследования показывают увеличение концентрации лейкоцитов, повышение скорости оседания эритроцитов. Такое смещение показателей указывает на острое гнойное воспаление. Подтвердить диагноз можно только при помощи УЗИ, МРТ и КТ.
Заболевание протекает в острой и хронической форме, что отражается на текущей симптоматике. Для острой формы типичны следующие симптомы: развитие сильных болей в животе, повышение температуры тела до значительных показателей, лихорадка, увеличение объема селезенки, развитие тошноты, рвота, диарея.
Симптоматика развивается одновременно, что приводит к сильному ухудшению общего состояния.тХроническое течение болезни опасно полным отсутствием какой-либо симптоматики. Заболевание диагностируется совершенно случайно в ходе планового УЗИ-исследования.
Отсутствие патологической симптоматики становится причиной запуска компенсаторных механизмов. Чтобы защититься от болей, тошноты и прочих проявлений, организм запускает процесс вазодилатации – увеличение диаметра печеночной артерии и образование каверномы.
По мере ухудшения состояния у больного, все же, развиваются определенные симптомы: слабость, нарушения аппетита. Особую опасность для человека представляет портальная гипертензия. Для нее характерно развитие асцита, увеличение подкожных вен, расположенных на передней брюшной стенке, а также варикоз вен пищевода.
Для хронической стадии тромбоза характерно воспаление воротной вены. Признаками состояния могут выступать:
- тупые непрекращающиеся боли в животе;
- долго удерживающаяся субфебрильная температура;
- увеличение печени и селезенки.
Основная диагностическая методика, позволяющая выявлять изменения воротной вены, остается УЗИ. Исследование может назначаться женщинам в положении, детям и пациентам преклонного возраста. Допплерометрия, используемая совместно с УЗИ, помогает дать оценку скорости и направлению кровотока. В норме он должен быть направлен в сторону органа.
При развитии тромбоза в просвете сосуда выявляется гиперэхогенное (плотное) неоднородное образование. Оно может заполнять как весь просвет сосуда, так и перекрывать его только частично. В первом случае движение крови полностью прекращается.
При развитии синдрома портальной гипертензии выявляется расширение сосудистого просвета. Кроме этого, медик выявляет увеличенную в размерах печень, скопление жидкости. Допплерография покажет снижение скорости кровотока.
Возможным признаком портальной гипертензии становится кавернома. Пациенту в обязательном порядке назначают проведение ФГДС с целью оценки состояния анастомозов пищевода. Дополнительно может быть рекомендована эзофагоскопия и рентгенология пищевода и желудка.
Кроме УЗИ-исследования, может использоваться методика компьютерной томографии с контрастирующим веществом. К преимуществу применения КТ стоит отнести визуализацию паренхимы печени, лимфатических узлов и прочих образований, расположенных в непосредственной близости.
Ангиография – наиболее точная методика диагностирования тромбоза воротной вены. Инструментальные исследования дополняются тестированием крови. Клинический интерес представляют показатели лейкоцитов, печеночных ферментов, билирубина.
Лечение заболевания предполагает комплексный подход и включает прием лекарственных средств, оперативное вмешательство. Медикаментозная терапия включает прием следующих средств:
- препаратов из группы антикоагулянтов – предупреждает формирование тромбов и улучшает проходимость сосудов;
- тромболитиков – растворяют уже имеющиеся тромбы, освобождая просвет воротной вены.
При отсутствии терапевтического результата от подобранной лекарственной терапии, человеку назначается оперативное лечение. Может быть выполнена чрезпеченочная ангиопластика либо тромболиз.
Основным осложнением оперативного лечения становится кровотечения вен пищевода и развития кишечной ишемии. Любая патология воротной вены печени – серьезное состояние, требующее назначения адекватной состоянию терапии.
источник
Воротная вена печени (ВВ, портальная вена) представляет собой крупный ствол, в который поступает кровь из селезенки, кишечника и желудка. Затем она перемещается в печень. Орган обеспечивает очищение крови, и она снова поступает в общее русло.
Анатомическое строение воротной вены сложное. Ствол имеет множество ответвлений на венулы и прочие различные по диаметру кровеносные русла. Портальная система представляет собой еще один круг кровотока, назначением которой является очистка плазмы крови от продуктов распада и токсических компонентов.
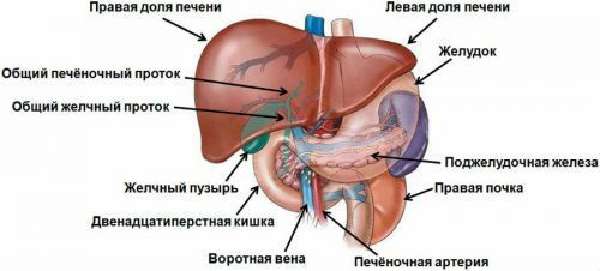
Ряд заболеваний отражается на изменении кровотока по системе воротной вены
Изменившиеся размеры воротной вены позволяют диагностировать определенные патологии. Ее нормальная длина равна 6–8 см, а диаметр – не больше 1,5 см.
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.
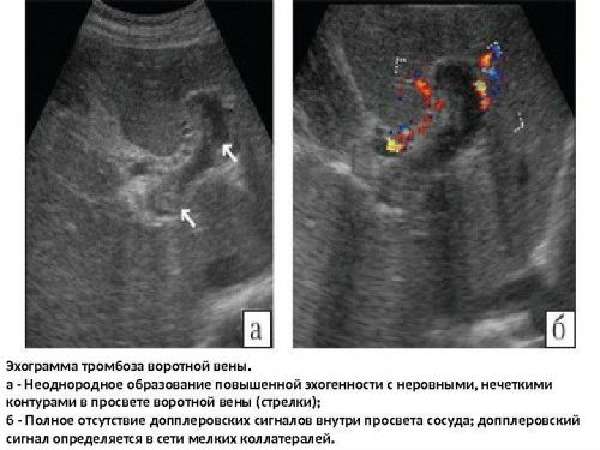
Эхограмма — один из используемых методов исследования
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Важно! Допплерометрия показывает полное отсутствие кровотока в зоне формирования тромба.
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Характерный признак синдрома – увеличение объема селезенки. Причиной становится венозный застой. Кровь не может покинуть пределы органа из-за закупорки вен селезенки. Кроме спленомегалии, отмечается скопление жидкости в брюшной полости, а также варикозное расширение вен нижней части пищевода.
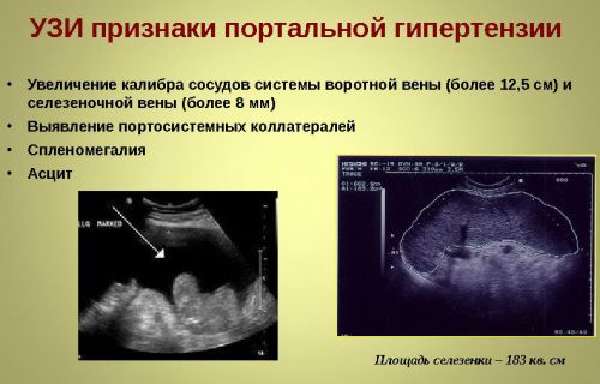
Ультразвуковая диагностика позволяет дифференцировать патологию
В ходе УЗИ-исследования выявляются увеличенные в размерах печень и селезенка, скопление жидкости. Размеры воротной вены и кровоток оцениваются с помощью допплерографии. Для портальной гипертензии характерно увеличение ее диаметра, а также расширение верхней брыжеечной и селезеночной вен.
Среди воспалительных процессов ведущее место занимает гнойное воспаление воротной вены – пилефлебит. Провоцирующим фактором чаще всего выступает острый аппендицит. При отсутствии лечения происходит некротизация тканей печени, завершающаяся смертью человека.
Заболевание не имеет характерной симптоматики. Клиническая картина выглядит следующим образом:
- сильный жар; озноб;
- появляются признаки отравления;
- сильные боли в животе;
- внутреннее кровоизлияние в области вен пищевода и/или желудка;
- желтуха, вызванная поражение паренхимы печени.
Лабораторные исследования показывают увеличение концентрации лейкоцитов, повышение скорости оседания эритроцитов. Такое смещение показателей указывает на острое гнойное воспаление. Подтвердить диагноз можно только при помощи УЗИ, МРТ и КТ.
Заболевание протекает в острой и хронической форме, что отражается на текущей симптоматике. Для острой формы типичны следующие симптомы: развитие сильных болей в животе, повышение температуры тела до значительных показателей, лихорадка, увеличение объема селезенки, развитие тошноты, рвота, диарея.
Симптоматика развивается одновременно, что приводит к сильному ухудшению общего состояния.тХроническое течение болезни опасно полным отсутствием какой-либо симптоматики. Заболевание диагностируется совершенно случайно в ходе планового УЗИ-исследования.
При отсутствии адекватной терапии не исключено развитие ишемии кишечника, что выражается в гибели его тканей в результате закупорки мезентериальных сосудов
Отсутствие патологической симптоматики становится причиной запуска компенсаторных механизмов. Чтобы защититься от болей, тошноты и прочих проявлений, организм запускает процесс вазодилатации – увеличение диаметра печеночной артерии и образование каверномы.
По мере ухудшения состояния у больного, все же, развиваются определенные симптомы: слабость, нарушения аппетита. Особую опасность для человека представляет портальная гипертензия. Для нее характерно развитие асцита, увеличение подкожных вен, расположенных на передней брюшной стенке, а также варикоз вен пищевода.
Для хронической стадии тромбоза характерно воспаление воротной вены. Признаками состояния могут выступать:
- тупые непрекращающиеся боли в животе;
- долго удерживающаяся субфебрильная температура;
- увеличение печени и селезенки.
Важно! Варикоз вен пищевода может становиться причиной внутреннего кровотечения.
Основная диагностическая методика, позволяющая выявлять изменения воротной вены, остается УЗИ. Исследование может назначаться женщинам в положении, детям и пациентам преклонного возраста. Допплерометрия, используемая совместно с УЗИ, помогает дать оценку скорости и направлению кровотока. В норме он должен быть направлен в сторону органа.
При развитии тромбоза в просвете сосуда выявляется гиперэхогенное (плотное) неоднородное образование. Оно может заполнять как весь просвет сосуда, так и перекрывать его только частично. В первом случае движение крови полностью прекращается.
Одна из распространенных патологий сосудов печени
При развитии синдрома портальной гипертензии выявляется расширение сосудистого просвета. Кроме этого, медик выявляет увеличенную в размерах печень, скопление жидкости. Допплерография покажет снижение скорости кровотока.
Возможным признаком портальной гипертензии становится кавернома. Пациенту в обязательном порядке назначают проведение ФГДС с целью оценки состояния анастомозов пищевода. Дополнительно может быть рекомендована эзофагоскопия и рентгенология пищевода и желудка.
Кроме УЗИ-исследования, может использоваться методика компьютерной томографии с контрастирующим веществом. К преимуществу применения КТ стоит отнести визуализацию паренхимы печени, лимфатических узлов и прочих образований, расположенных в непосредственной близости.
Ангиография – наиболее точная методика диагностирования тромбоза воротной вены. Инструментальные исследования дополняются тестированием крови. Клинический интерес представляют показатели лейкоцитов, печеночных ферментов, билирубина.
Лечение заболевания предполагает комплексный подход и включает прием лекарственных средств, оперативное вмешательство. Медикаментозная терапия включает прием следующих средств:
- препаратов из группы антикоагулянтов – предупреждает формирование тромбов и улучшает проходимость сосудов;
- тромболитиков – растворяют уже имеющиеся тромбы, освобождая просвет воротной вены.

Препараты назначает лечащий врач, исходя из текущей симптоматики
При отсутствии терапевтического результата от подобранной лекарственной терапии, человеку назначается оперативное лечение. Может быть выполнена чрезпеченочная ангиопластика либо тромболиз.
Основным осложнением оперативного лечения становится кровотечения вен пищевода и развития кишечной ишемии. Любая патология воротной вены печени – серьезное состояние, требующее назначения адекватной состоянию терапии.
источник
Воротная вена печени — крупный сосуд, который отвечает за транспорт крови в организме. При возникновении патологий происходят нарушения в его функционировании, а также в работе других, расположенных рядом, вен. У пациента может развиться портальная гипертензия, тромбоз, гнойные воспаления и кавернозная трансформация.
Диагностику состояния воротной вены печени проводят с помощью УЗИ и других инструментальных методов. Прогноз заболеваний зависит от стадии их развития. При появлении первых симптомов патологии необходимо обратиться к терапевту за помощью.
Воротная вена печени — крупный сосудистый ствол. Сосуд образуется соединением верхней и нижней брыжеечных и селезеночных вен.
Воротная вена представляет собой толстый ствол, который входит в печень. Благодаря толстой стенке сосуд может выдержать давление в несколько раз больше нормальных показателей.
В анатомии человека она формирует дополнительный круг венозного кровообращения, который выполняет функцию очищения плазмы крови от токсинов. Ее значение в организме связано с тем, что она собирает кровь от органов живота. В печень, кроме артерии, входит венозный сосуд, кровь из которого поступает в печеночные вены, проходя через ткань органа.
У некоторых людей нижняя брыжеечная вена попадает в селезеночную, а соединение селезеночной и верхней брыжеечной образует ствол воротной.
В норме размеры воротной вены печени составляют: протяженность — 6-8 см, а диаметр — до 1,5 см.
В схеме кровообращения портальную систему образуют крупные стволы вен, сливающихся между собой. Брыжеечные вены выполняют функцию транспорта крови от кишечника, а селезеночная принимает ее из вен желудка и поджелудочной железы. В воротах печени происходит разделение на правую и левую ветви воротной вены, которые дальше распадаются на мелкие венозные сосуды. Достигая печеночной дольки, они оплетают ее снаружи и входят внутрь.
Выделяют четыре вида патологий воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- гнойный воспалительный процесс.
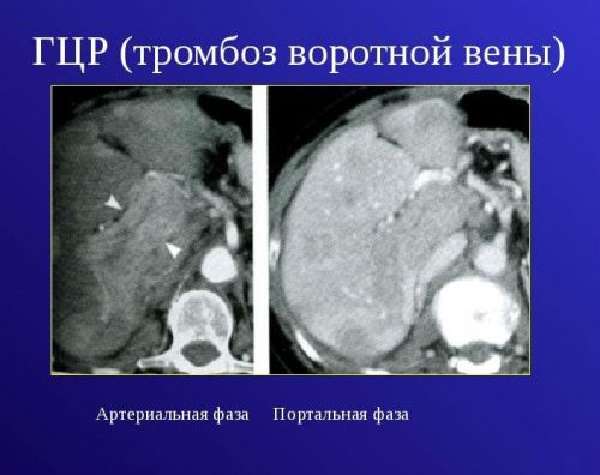
Тромбоз (пилетромбоз) представляет собой формирование тромба в печеночных венах до полной закупорки просвета сосуда. Патология имеет прогрессирующее течение.
При тромбозе воротной вены у больных, по результатам УЗИ, диаметр сосуда увеличивается до 13 мм.
У детей эта патология связана с попаданием инфекции в пуповину. В более старшем возрасте ее развитие связано с острым аппендицитом. У взрослых людей в 50% случаев причина возникновения тромбоза воротной вены остается не установленной.
К факторам развития заболевания относятся:
- операции на брюшине;
- травмы стенок вены;
- опухоли панкреаса;
- цирроз;
- инфекционные поражения;
- сердечная недостаточность;
- многоплодная беременность;
- осложнения беременности и родов.
По локализации выделяют несколько видов тромбов:
| Вид | Характеристика |
| Корешковый | Формируется в вене желудка, селезенки и проникает в воротную вену |
| Трункулярный | Развивается в стволе вены |
| Внутрипеченочный | Формируется внутри печени |
Выделяют острый и хронический пилетромбоз. Первая форма развивается резко, встречается редко и влечет за собой летальный исход в течение двух дней на фоне отмирания клеток желудка, поджелудочной железы, кишечника, печени и селезенки. Хронический протекает медленно, характеризуется частичным перекрытием просвета сосуда.
При острой форме больные жалуются на резкие и неожиданные боли в области живота. Отмечается вздутие живота на фоне асцита (накопления жидкости в брюшной полости). Нередко происходит расширение подкожной венозной сети.
У больных постоянно появляется рвота со сгустками крови. Наблюдается открытие кровотечения из прямой кишки и желтуха. Развивается отечность ног.
При хронической форме наблюдается чувство слабости, потеря веса, снижение аппетита или его отсутствие и боли в животе. Иногда встречается подъем температуры тела, повышение количества лейкоцитов в крови, при этом печень увеличена.
Пилетромбоз имеет четыре стадии развития:
| Стадия | Проявления |
| Первая | Поражение затрагивает не более половины сосуда, а сгусток крови находится выше зоны перехода воротной вены в селезеночную |
| Вторая | Тромб доходит до верхней брыжеечной вены |
| Третья | Происходит поражение всех вен брюшины, а отток крови сохраняется частично |
| Четвертая | Развивается поражение с отсутствием кровотока |
Возможные осложнения заболевания:
- кишечное и желудочное кровотечение;
- перитонит (воспаление в брюшной полости).
Заболевание развивается на фоне нарушения оттока крови и повышения давления в бассейне воротной вены. Основной причиной развития этого патологического состояния является повреждение печени при гепатитах, циррозе и опухолях органа. Иногда это заболевание возникает при отравлении лекарствами, грибами, различными ядами. У лиц, страдающих этой патологией, давление повышается до 250-600 мм вод. ст.
К развитию портальной гипертензии приводят:
- тромбоз;
- цирроз;
- операции;
- травмы;
- ожоги;
- воспалительная реакция на инфекционную патологию;
- алкогольная зависимость;
- геморрагии;
- прием транквилизаторов и диуретиков.
Развитие данного заболевания врачи связывают с формированием механического барьера, препятствующего нормальному току крови. Объем крови, который проходит через печень, уменьшается в 4-5 раз.
Выделяют тотальную и сегментарную портальную гипертензию. При первой форме происходит поражение всей сосудистой сети, а при второй отмечается нарушение кровотока в селезеночной вене при сохранении нормального тока крови и давления в воротной и брыжеечной.
Существует четыре стадии заболевания:
| Стадия | Признаки |
| Первая (начальная) | Появляются сбои в работе органов и систем |
| Вторая (компенсированная) | Отмечается небольшое увеличение селезенки и расширение вен пищевода. Асцит отсутствует |
| Третья (декомпенсированная) | Наблюдается спленомегалия и асцит. Появляются кровотечения |
| Четвертая | Развивается печеночная недостаточность, перитонит. Открываются кровотечения из вен пищевода, желудка и прямой кишки |
Изначально пациенты начинают жаловаться на метеоризм, проблемы со стулом и тошноту. Происходит ухудшение аппетита, возникают боли в животе и правом подреберье. Появляются слабость и быстрая утомляемость, снижается концентрация внимания. Нередко развивается желтуха, сопровождаемая пожелтением кожных покровов и склер. Происходит потеря веса.
Первым признаком развития этой болезни может являться спленомегалия (увеличение селезенки). При асците происходит увеличение объемов живота, отеки лодыжек. Геморрагии обильные и развиваются внезапно на фоне поражения слизистой, увеличения внутрибрюшного давления, нарушения свертываемости крови. Если у больного открывается кровотечение из пищевода и желудка, то появляется кровавая рвота.
У пациента возможно появление кавернозной трансформации. Она характеризуется наличием большого количества переплетающихся сосудов, которые частично возмещают дефект кровообращения в портальной системе.
источник
Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Ультразвуковые исследования (УЗИ) — часто первые в ряду диагностических поисков при подозрении на патологию печени, определяя выбор других методик. Совершенствование ультразвуковых диагностических технологий привело к тому, что в ряде случаев стало возможным отказаться от других радиологических исследований. Но это же повышает ответственность специалиста, требует клинически интерпретировать полученные результаты, не сводя описание к фиксации «эхопозитивных» и «эхонегативных» образований. Основная доля УЗИ в поликлинических условиях приходится на органы брюшной полости. И печень — первое, что в этом случае пытается визуализировать специалист. Заболевания печени могут быть заподозрены по предъявляемым жалобам, клинической картине, лабораторным данным, но нередко они выявляются случайно. Последнее относится, прежде всего, к детям, у которых доля врожденной патологии выше, чем у взрослых. Резервные возможности печени невероятны, поэтому задача врача — выявить патологию, прежде чем она станет клинически значимой.
Эмбриогенез печени и ее сосудов, анатомия. В раннем онтогенезе печень, желчный пузырь и желчный проток возникают как единый вырост (печеночный дивертикул) в каудальном отделе переднего отдела протокишки. Это образование растет вентрально в septum transversum, представляющую собой мезодерму между развивающимся сердцем и средним отделом кишки. Зачаток печени растет очень быстро, в первые 10 нед занимая бoльшую часть брюшной полости. В этот период размеры правой и левой долей печени одинаковые, но за счет оксигенированной крови из печеночной вены правая доля быстро обгоняет в размерах и массе левую. С 6-й недели печень является органом кроветворения, а с 12-й недели синтезирует желчь. Маленький каудально расположенный отросток на печеночном дивертикуле дает начало желчному пузырю, а его ножка — пузырному протоку. Из тяжика, идущего от печеночного и пузырного протока к двенадцатиперстной кишке, формируется общий желчный проток. В эмбриональный период кровь поступает в печень по пупочной вене, проходящей по свободному краю ligamentum falciforum в левую ветвь воротной вены. Эта часть v. portae соединяется с печеночной веной через ductus venosus, далее кровь поступает в правое предсердие. Таким образом, ductus venosus представляет собой большой венозный шунт в обход печени, благодаря которому основная часть крови из плаценты поступает непосредственно в сердце. Это единственный путь, по которому может быть проведен катетер. Если катетер при зондировании пупочной вены попадает в правую ветвь воротной вены, развиваются тромбоз, облитерация и портальная гипертензия. После рождения ребенка пупочная вена облитерируется и превращается в круглую связку печени (ligamentum teres). Ductus venosus трансформируется в ligamentum venosum. В первые часы после рождения эти структуры можно визуализировать как каналикулярные. Позднее ligamentum teres видна как плотная структура, распространяющаяся от левой части воротной вены. Если возрастает внутрипеченочное давление (при циррозе), круглая связка печени реканализируется. Портальная кровь начинает оттекать от печени к пупку, в результате чего варикозно расширяются околопупочные вены (caput medusae). Возможны аномалии нижней полой вены, но они крайне редки. Среди этих редких пороков чаще встречается леворасположенная нижняя полая вена, самостоятельно впадающая в правое предсердие через коронарный синус. Возможно недоразвитие печеночного сегмента нижней полой вены с дренажом крови через систему vv. azygos et hemiazygos. Печеночная вена самостоятельно дренируется в правое предсердие. Возможно удвоение нижней полой вены, при этом левая вена значительно меньше по диаметру, чем правая. Знание этих особенностей особенно важно в детской практике, так как существенная часть педиатрической патологии является врожденной.
Особенности локации (автор выражает благодарность компании Medison за предоставленную аппаратуру. Рис. 2-4 также предоставлены этой компанией). Начиная рабочий день, проверьте состояние аппаратуры. Убедитесь, что набор датчиков позволяет вам выполнить все исследования. Добейтесь, чтобы в направлении были приведены показания к проведению исследования, сформулированы цель и задачи, представлены основные клинические, лабораторные и инструментальные результаты. В беседе с родителями и ребенком (если он может формулировать свои проблемы) уточните все неясные моменты. Посмотрите на пациента как врач, а не как исполнитель при аппарате. Критически оцените прежние данные, сформулируйте свои показания. Имейте четкий план работы: период, в течение которого ребенок спокоен и позволяет выполнять процедуры, недолог.
Для УЗИ печени, селезенки, верхней части живота наиболее приемлем конвексный датчик. Угол обзора при этом большой, а деформация ближнего поля минимальная. Линейный датчик применим для визуализации мелких структур. Допплерография необходима при подозрении на сосудистые аномалии, гемангиомы.
Сканирование лучше проводить в положении ребенка на спине при максимальном вдохе или выдохе (в зависимости от особенностей ребенка). При вдохе легкие оттесняют печень, желчный пузырь и селезенку ниже реберной дуги, смещают толстую кишку, увеличивая акустическое окно. У детей старшего возраста иногда требуется осмотр через межреберные промежутки или в боковой проекции. Межкостальный доступ является оптимальным при расположении печени глубоко в подреберье. Чтобы избежать ложных заключений при нестандартных доступах, исследователь должен помнить об изменяющейся топографии органа, нарушениях обычного соотношения с ним почек, нижней полой вены, кишечника. Если в процессе осмотра печени возникли сомнения относительно состояния желчного пузыря или желчевыводящих путей, а ребенок подготовлен недостаточно, лучше закончить исследование и повторить его после подготовки. Важнейшее преимущество УЗИ перед другими методами неинвазивной визуализации (рентгенография, магнитнорезонансная — МРТ или компьютерная томография — КТ, ретроградная холангиопанкреатография — РХПГ) состоит в возможности повторять исследование так часто, как это диктуется клиникой.
Эхографическая картина нормальной печени. В норме печень ребенка гомогенна. Характер обработки сигнала выбирают в зависимости от цели исследования (рис. 1а, 1б). Капсула печени тонкая, эхогенная. Эхогенность паренхимы печени выше, чем паренхимы коры почек. Медуллярная ткань почек темнее паренхимы печени. Вентральный край печени тонкий, острый. При увеличении размеров печени он закругляется. Частым показанием к проведению УЗИ является подозрение на увеличение размеров печени. Существует много формул для расчета размеров печени, в том числе волюметрические. Последние используются в основном в научных целях или в специализированных клиниках. Размеры и конфигурация печени достаточно вариабельны. При рутинных исследованиях размеры печени можно оценивать качественно. Правая доля печени распространяется до нижнего полюса почки, но если существует риделевская долька (вариант нормы), то несколько ниже. У детей 1 года жизни левая доля при поперечном сканировании распространяется за срединную линию, у старших детей — до аорты. При гепатомегалии левая доля простирается вплоть до селезенки, сдвигая ее вниз. Смещение селезенки может служить причиной ошибочного заключения о спленомегалии. Таким образом, печень состоит из правой и левой долей. Кроме того, имеется и хвостатая доля. Доли печени делятся на сегменты. Упрощенно — правая доля имеет передний и задний сегменты (граница — правая печеночная вена). Левая доля состоит из медиального и латерального сегментов (граница — левая печеночная вена). Каждый сегмент имеет свое кровоснабжение. Поэтому при синдроме Бадда-Хиари (обструкция печеночных вен) сегменты увеличиваются в размерах, их эхогенность возрастает. Знание сегментов печени важно и для точной локализации объемных образований.
а) Эхограмма печени 12-летнего подростка в обычном режиме. Обратите внимание, что даже в 12-летнем возрасте круглая связка печени (стрелка), отходящая от левой части воротной вены, имеет каналикулярный вид (просвет внутри).
источник
Печень, из-за своих анатомических особенностей, часто поражается при бактериальных или паразитарных заболеваниях брюшной полости. Это единственное образование в организме, которое имеет двойное кровоснабжение — к нему подходят сосуды из системы воротной вены (портальной) и печеночная артерия. Это дает возможность инфекции перейти на печень с других органов: аппендикса, толстой кишки, желудка, поджелудочной железы и так далее. Также, нарушение структуры может возникать из-за врожденных пороков, воздействия токсических веществ (алкоголя, тяжелых металлов, метаболических нарушений (болезнь Вильсона-Коновалова) или специфических вирусов (гепатитов А, В, С и так далее).
Чтобы своевременно обнаружить признаки этих заболеваний, необходим скрининговый метод, который позволит достаточно подробно изучить структуру печени. В соответствие с МЭС (медицинскими стандартами помощи), УЗИ является оптимальным способом первичной диагностики. Оно доступно, безопасно и не требует много времени для проведения.
УЗИ печени обязательно проводится в ходе исследования органов брюшной полости. Помимо этого, в клинических рекомендациях профессора Зубарева выделены показания, когда необходимо изучить структуру этого органа с помощью ультразвука:
- любые подозрения на опухоли (аденомы или рак) печени;
- наличие симптомов или лабораторных данных (повышение АЛТ и АСТ), которые свидетельствуют о поражении этого органа;
- определение увеличения размеров печени при прощупывании (пальпации);
- контроль за малоинвазивными вмешательствами (пункция печени с биопсией, чрескожное дренирование абсцесса и так далее);
- необходимость проследить динамику заболевания печени (например, подтверждение устранения абсцесса, исчезновения портальной гипертензии).
В настоящее время УЗИ у взрослой работающей части населения проводится с целью профилактических осмотров.
Для наилучшего качества исследования, необходимо исключить все препятствия для прохождения ультразвуковой волны через организм. Самой частой помехой являются кишечные газы, которые образуются в результате обменных процессов нормальной микрофлоры. Учитывая этот факт, подготовка к УЗИ печени проводиться следующим образом:
| Временной интервал | Рекомендации пациенту |
|---|---|
| За 2 дня до процедуры | Соблюдение диеты с низким содержанием клетчатки (исключение растительной пищи, ржаного хлеба, молока, соков) |
| За 8 часов перед процедурой | Исключить прием пищи. Для взрослых, курение и употребление алкоголя также противопоказано. |
Если больной соблюдал все рекомендации, результаты УЗИ будут максимально достоверными. Чтобы правильно расшифровать показатели, следует обратиться к квалифицированному врачу, так как большое количество нюансов и нормальные варианты размеров печени, может привести больного к неправильным выводам.
Существует две основные группы признаков, которые определяют состояние печени. Первые характеризуют собственно ее ткань (паренхиму), вторые – кровеносные сосуды, принимающие участие в кровоснабжении органа. Как правило, нарушения структуры всегда наблюдается в обеих группах одновременно (например – расширение портальной вены при циррозе печени). Только на первых стадиях заболевания могут быть изолированные признаки поражения одной из них. Это имеет большое диагностическое значение при расшифровке результатов.
В клинических рекомендациях указаны показатели, которые заслуживают внимания при изучении паренхимы печени взрослых. Они приведены в следующей таблице:
| Исследуемый показатель | Нормальные характеристики | Патологические признаки |
|---|---|---|
| Эхогенность паренхимы (способность пропускать ультразвук) | · Гомогенная — пропускает ультразвуковые волны равномерно по всей поверхности; · У здоровой печени эхогенность всегда меньше, чем у селезенки; · Равна/незначительно выше эхогенности поджелудочной железы. | Неоднородная ультразвуковая картина печени свидетельствует об изменении ее ткани. Это является косвенными признаками жирового гепатоза или цирроза. |
| Длина печени (см) | Правой доли – не более 15; Левой доли – не более 12. | Увеличение размеров печени говорит о каком-либо хроническом заболевании (гепатите, циррозе, гепатозе и так далее). Значительное уменьшение размеров органа – признак поздней стадии цирроза. |
| Зернистость ткани печени | Мелкозернистая | Появление бугристости или узелков из соединительной ткани свидетельствует о наличии цирроза печени. |
| Наличие объемных образований | Отсутствуют | Как правило, это кисты или абсцессы, которые возникают при бактериальных поражениях органов брюшной полости или сепсисе. |
Расшифровка показателей УЗИ не заканчивается оценкой состояния ткани печени. Необходимо также определить наличие или отсутствие патологии кровеносных сосудов, принимающих участие в ее кровоснабжении. К ним относятся:
- Воротная (портальная) вена – ее нормальный поперечный размер не должен превышать 13 мм. Следует обратить внимание, что он зависит от фазы дыхания (вдох/выдох), поэтому пациенту рекомендуют дышать спокойно и равномерно. Ток крови должен быть направлен к печени, на это необходимо обратить внимание при расшифровке УЗИ. Если он движется в обратном пути – это признак портальной гипертензии. Чтобы измерить скорость кровотока, больного просят задержать дыхание на выдохе. В норме, оно не превышает 24 см/сек;
- Печеночная артерия – нормальное строение сосуда подразумевает его деление на правую и левую ветви. Размер не превышает 6 мм, а скорость кровотока – 80 см/сек;
- Печеночные вены – есть два варианта нормального строения, которые определяются на УЗИ. Это «рассыпной» тип, когда сосуды и их ветви многочисленны (более 10) и напоминают корни дерева. Второй вариант – наличие трех основных ветвей (правая, левая и промежуточная). Размер здоровых печеночных вен в норме равен 0,6-1 см;
- Нижняя кавальная (полая) вена – для оценки ее состояния наибольшее значение имеет диаметр. Нормальный показатель – от 2 см до 2,5 см.
Чтобы провести ультразвуковое исследование этих сосудов дополнительно используют метод доплерографии. Пациент не ощутит разницы в методике проведения процедуры, однако для врача он будет иметь большую диагностическую ценность, так как характеризует ток крови.
Проведение УЗИ печени – быстрый и доступный метод диагностики, который предоставляет результаты «на месте». Их правильная расшифровка должна быть проведена квалифицированным врачом, который оценит полученные данные в комплексе и предположит наличие или отсутствие какого-либо заболевания.
источник
Основной функцией печени является фильтрация крови. Через печень проходят все вещества, попавшие в кишечник. В процессе очищения небольшая часть веществ оседает в тканях органа, а остальные вещества поступают в кровоток.
Различные патологии и заболевания печени проявляются увеличением размеров органа. При обследовании путем использования ультразвукового оборудования выясняются параметры внутренних органов, результаты сравниваются с размерами печени в норме по УЗИ у детей по таблице.
При подозрении на какие-либо проблемы в работе печени, доктор назначает ультразвуковое исследование (ультрасонографическое обследование). Перед процедурой должна быть проведена подготовка к исследованию:
- в течение 3 дней до назначенного обследования рекомендуется соблюдать диету, желательно ограничить употребление высококалорийных и газообразующих продуктов;
- временно исключить из рациона продукты, содержащие клетчатку;
- если у ребенка избыточный вес, то перед УЗИ необходимо сделать очистительную клизму;
- УЗИ печени ребенку проводится на голодный желудок, последний прием пищи должен быть за 6 часов до процедуры;
- если новорожденный требует еды или испытывает жажду, то можно давать питьевую воду.
Сама процедура проводится таким образом: ребенка укладывают на кушетку животом вверх, на область исследования наносится гель, который улучшает проходимость ультразвукового сигнала через кожу и внутренние ткани и органы. На мониторе появляется изображение печени. При необходимости УЗИ может проводиться и на боку.
Обследование ультразвуковое в 2 года может проводиться с использованием легкого наркоза, который делает ребенка менее подвижным во время процедуры.
Некоторые симптомы могут указывать на нарушение работы печени, а значит, и ее увеличение. С такими симптомами сталкивается пациент, если орган увеличен:
- желтуха;
- тошнота;
- болезненные ощущения в области печени;
- сосудистые звездочки на кожных покровах;
- нарушение стула;
- рвота;
- изменение вкусовых предпочтений;
- уменьшение аппетита;
- вялость, капризность, плаксивость;
- тяжесть в правом боку.
Если печеночные параметры превышают норму, неровность края органа явная или относительная и на основании жалоб доктор подозревает нарушение работы внутренних органов, могут быть назначены дополнительные обследования.
Родителям необходимо знать, когда назначают процедуру новорожденным и младенцам до года и после. Диагностика при помощи УЗИ позволяет вовремя распознать наличие камней, папиллом, патологических новообразований, других структурных изменений.
Показаниями к обязательному УЗИ являются:
Новорожденным назначается УЗ-исследование с целью выявления возможных врожденных патологий, которые с возрастом могут развиться в тяжелые состояния. Выявление несоответствия размеров органа вынуждает проводить повторную диагностику каждые полгода.
Доктор должен знать нормы размеров печени по УЗИ у детей, чтобы сравнить их с полученными результатами. Обследуются правая и левая доли печени, воротная вена, протоки желчные, кровеносные сосуды.
Расшифровкой данных УЗИ печени у детей занимается детский врач со специализацией узиста. Описание заключается в сравнении размеров органа с табличными значениями в норме. УЗИ позволяет выявить такие патологии, как:
- метастазы и признаки цирроза проявляются бугристой поверхностью;
- застои в полости органа (ранние стадии цирроза);
- дискинезия желчного пузыря;
- закругление контуров (усиление эхогенности) свидетельствует о патологиях сердечно-сосудистой деятельности;
- стриктура желчных протоков;
- тяжелую стадию цирроза распознают по неоднородной эхогенности;
- локализованная эхогенность указывает на наличие новообразований или кист гельминтного происхождения (иногда внутри кисты можно увидеть самого паразита);
- расширение желчных протоков;
- камни, песок в желчном пузыре;
- водянка желчного пузыря и другие патологии.
В связи с таким обширным списком возможных результатов, показателями анализов, квалификация доктора должна быть на должном уровне, чтобы не пропустить отклонения от нормы.
В связи с малыми размерами печени у новорожденного ребенка орган принято измерять по вертикальной линии правой доли. С возрастом размер вен и самого органа увеличивается примерно на 6 мм в год:
- печень новорожденного ребенка составляет 5-5,5 см по вертикали правой доли;
- к году данный параметр достигает 7,5 см;
- в 2 года — 8-8,5 см;
- к 5 годам — 10 см;
- орган здорового ребенка 8 лет имеет размер около 12 см;
- у подростка высота правой доли составляет 15 см.
Важным параметром при исследовании печени на УЗИ являются размеры крупных кровеносных сосудов. Так, размеры самой крупной воротной вены таковы:
| У новорожденного | 4 мм |
| 5 лет | 6 мм |
| 10 лет | 8 мм |
| У подростка | 12 мм |
Верхнебрыжеечная вена имеет такие размеры:
| У новорожденного | 2,5 мм |
| 5 лет | 4 мм |
| 10 лет | 6 мм |
| У подростка | 7 мм |
Параметры верхнебрыжеечной артерии:
| У новорожденных | 2 мм |
| 5 лет | 4 мм |
| 10 лет | 4 мм |
| У подростка | 5 мм |
Незначительные отклонения в параметрах органа следует считать патологическим при наличии сопутствующих симптомов, указывающих на различные заболевания.
Метод определения размеров печени по Курлову заключается в выявлении путем перкуссии (простукивания) крайних точек органа и измерения расстояний между этими точками. У детей до трехлетнего возраста данный метод считается неэффективным, так как орган у них немного увеличен даже в норме. Более достоверным способом обследования маленьких детей является пальпация — границу органа (нижнюю) пальпаторно определить легко.
Так, в норме у ребенка до 3 лет печень выступает из-под ребра с правой стороны на 2 см. С возрастом орган скрывается под ребрами, и уже к 7 годам можно применять метод Курлова.
В зависимости от причины увеличения органа у ребенка определяется курс лечения. В некоторых случаях достаточно некоторое время придерживаться диеты. При тяжелых состояниях (цирроз, рак) может потребоваться оперативное вмешательство.
Может быть назначен курс лечения медикаментами, который проводится на дому. В некоторых случаях ребенка рекомендуется госпитализировать на период лечения с целью контроля за его состоянием.
Лечение заболеваний включает в себя прием гепатопротекторов, которые помогают печени справиться с нагрузками. Если поставлен диагноз гепатит, то доктор назначает противовирусные препараты. При выявлении новообразований больному следует пройти противоопухолевую терапию. Нарушение функций печени, вызванное заболеваниями других органом и систем, устраняется путем лечения основного заболевания в сочетании с приемом гепатопротекторов.
Гепатомегалия — это увеличение размеров печени. У детей это не обязательно является показателем болезни — печень ребенка имеет физиологически увеличенные параметры. Это связано с ускоренным метаболизмом в детском возрасте.
Симптомы, характерные для увеличения печени, указаны выше.
источник


