Заболевание, связанное с инфекционным поражением печени и желчевыводящих путей. Желтуха инфекционная – болезнь Боткина, при которой поражается печень. Заболевание вызвано гепатитом А.
При болезни Боткина возникают воспалительные реакции. К тому же имеет место интоксикация организма. Реакция со стороны организма специфическая – повышение температуры тела.
Как же именно происходит заражение? Процесс заражения может быть не связан с прямым контактом. Преимущественно заражение происходит при не соблюдении личной гигиены. А также через предметы обихода.
Следует лишь пользоваться одним и тем же предметом. Допустим, посуда или полотенце. Вирус в таком случае передается достаточно быстро.
Время заражения зависит от инкубационного периода вируса. При этом имеет место заражение сроком от двух недель до полутора месяца. Инфекционная желтуха может проявлять себя ни так быстро. Сначала действует реакция организма. В виде воспаления. Затем процесс усугубляется.
Появляются болевые ощущения в печени. Желтушность кожных покровов. При этом повышение температуры прекращается. Коварность болезни в том, что симптомы могут быть приостановлены. То есть, когда проходит нескольких дней проявляется желтушность. В этот период болезнь наиболее ярко выраженная.
Затем симптомы угасают. Может даже улучшится состояние больного. А также уменьшается размер печени. Где же более всего распространяется болезнь Боткина? Данная группа заболеваний характерна для южных стран. А именно – Азия, Африка, Египет, Турция, Индия.
Группа риска по заболеваемости:
- поцелуи, половые контакты;
- миграция в страны с данной заболеваемостью;
- употребление инъекционных наркотиков
На начальном этапе заражения хорошо применить иммуноглобулин. Он в течение определенного времени способен приостановить заболевание. При заражении необходимо обследовать всех членов семьи. А также контактных лиц. Это поможет избежать массового заражения.
Более подробно ознакомиться с информацией вы можете на сайте: bolit.info
Требуется консультирование специалиста!
Болезнь Боткина включает несколько стадий заболевания. На первом месте инкубационный период. На втором – продромальный период. Затем стадия разгара болезни.
Как было сказано выше, инкубационный период длится от 5 до 50 дней. Это момент заражения. Когда вирус наиболее опасен и проникает в организм.
Собственно продромальный период характеризуется наличием определенной симптоматики. Симптомы различны в зависимости от стадии заболевания. К общим симптомам болезни Боткина относят:
- лихорадка;
- тошнота;
- рвота;
- нарушение аппетита;
- тяжесть в желудке;
- боль в правом боку;
- слабость
Еще один симптом болезни это нарушение сна. Что характеризует поражение нервной системы. Больного это может насторожить. Однако это не самый весомый симптом! Последняя стадия болезни проявляет себя следующим образом:
- пенистая и темная моча;
- желтушность;
- обесцвечивание испражнений
Желтушность в данном случае может проявляться не только на кожных покровах, но и на слизистых. А также на белках глаз. Она держится в течение месяца. Затем значительно снижается. Что также характеризует период улучшения состояния больного.
При диагностике болезни Боткина имеет место анамнез. Он включает сбор сведений. Этап заражения, когда наступил инкубационный период.
Имеет место также осмотр кожных покровов и слизистых. При болезни Боткина внешний вид больного в продромальный период характеризуется желтушностью. Это основной признак при постановке диагноза.
В диагностике инфекционной желтухи также применяется консультация инфекциониста. Это позволяет определить болезнь на раннем этапе. Но одной консультации бывает недостаточно. В этом случае проводят:
- лабораторная диагностика;
- печеночные пробы;
- биохимический анализ крови;
- серологические анализы;
- кровь на свертывание
Лабораторная диагностика проводится с целью определение патологических изменений в анализе крови и мочи. Преимущественно берется общий анализ крови. Печеночные пробы рассчитаны на выявление билирубина в крови. Так как его содержание обычно повышенное. Имеют место ферменты печени.
Биохимический анализ крови более подробно изучит механизм заражения. В нем также отражается патологический процесс. Серологическое исследование позволяет определить наличие антител к данному вирусу. А именно – гепатиту.
Острая форма инфекционной желтухи проявляется наличием антител класса М в крови больного. Хроническое же течение заболевания проявляется наличием антител класса G. Этот фактор оценивается при серологическом исследовании.
Неспецифическая профилактика болезни Боткина заключается в вакцинации. Она является обязательной для всех. Рекомендована детям и лицам, находящимся в группе риска.
Вакцина вводится с интервалом. Проводится дважды. Иммунитет от вакцинации формируется на длительное время. На срок до десяти лет.
Основным способом профилактики инфекционной желтухи является именно вакцинация. Однако при контакте с больным важно соблюдать меры предосторожности. Даже в случае проведения неспецифической профилактики.
В лучшем случае избегать контакта с инфекционным больным. Если есть возможность! Посоветовать больного принять иммуноглобулин. Если конечно болезнь не запущена!
Личная гигиена должна быть налажена на сто процентов. Обязательно мыть руки после посещения санузла и после прихода с улицы. Вода и пища также могут быть источником заражения. Поэтому необходимо пить только очищенную воду. Мыть перед употреблением свежие фрукты, овощи и ягоды.
Не принимать наркотические препараты. Так как именно они могут снизить иммунную реакцию организма и повлиять на состояние печени. Не приезжать в страны с высокой эпидемиологической опасностью. Преимущественно в страны, где люди наиболее подвержены данному заболеванию.
Необходимо избегать половых контактов незащищенного типа. А также поцелуи с зараженными больными. Так как высок риск заболевания.
Иммунная система организма человека оказывает огромное влияние на течение болезни. Чем крепче иммунитет, тем болезнь проходит быстрее. И наступает выздоровление.
Лечебная терапия при данном заболевании направлено на облегчение основных симптомов. Она заключается в применении диеты № 5. А также изоляция больного.
Широко применяется в лечении болезни раствор глюкозы и натрия хлорида. Эти растворы позволяют снять интоксикацию. Применяются витамины.
Введение витаминов позволяет улучшить работу иммунной системы. Укрепить организм и улучшить работу печени. Применяются препараты, которые защищают клетки печени от разрушения. В данном случае они наиболее необходимы.
В чем же заключается диета № 5. Диета направлена на выздоровление печени. В нее входят:
- отварные и тушеные блюда;
- молочные блюда;
- постное мясо
Запрещены жирные, жареные блюда, специи, соленая пища. Необходимо также кушать небольшими порциями, лучше соблюдать режим питания. При выявлении заболевания больным вводят иммуноглобулин. Он позволяет справиться с инфекционной желтухой.
Болезнь Боткина поражает в основном пожилых людей. Они наиболее подвержены заражению. Так как иммунная система в пожилом возрасте слабеет. Вирусы начинают активно размножаться в организме.
Как именно проявляется болезнь в пожилом возрасте? Больного человека могут беспокоить:
Если это пожилой человек, то он страдает не только от бессонницы, но и от тревожности, беспокойства. Может даже быть нервная возбудимость. У взрослых людей болезнь Боткина связана чаще всего с личной гигиеной, или вредными привычками.
В более молодом возрасте, конечно, имеет место образ жизни, вредные привычки. Болезнь Боткина может поразить человека и в среднем возрасте. Этому могут способствовать различные факторы. Даже питание или питье.
Если больной имеет крепкий иммунитет, то болезнь заканчивается выздоровлением. Если же иммунитет снижен (пожилые люди), то болезнь может перейти в хроническую форму. Конечно же, при отсутствии должного лечения!
Осложнения у взрослых людей могут быть различными. Учитывая, что у взрослых людей явно выраженный симптом интоксикации. Возможна также безжелтушная форма заболевания. В данном случае эта форма наиболее заразная. Особенно для детей.
Инфекционная желтуха у детей наиболее опасна для них. Особенно в новорожденном возрасте. Если даже ребенок не переступил порог годовалого возраста.
Преимущественно заражение происходит при контакте в местах большого скопления людей. Допустим, в детском саду и школе. А также ребенок может заразиться непосредственно при употреблении в пищу плохо вымытых овощей и фруктов.
Основными клиническими признаками болезни Боткина у детей являются:
У детей заболевание проявляется ярко выражено. То есть отсутствуют скрытые формы болезни Боткина. В отличие от взрослых. Важно на начальном этапе заболевания предотвратить возможные последствия для организма ребенка.
Какие же именно осложнения проявляются в детском возрасте? К наиболее распространенным осложнениям относят:
- нарушение работы печени;
- уменьшение размера печени;
- энцефалопатия;
- печеночная недостаточность;
- хроническое поражение печени
Важно также после пройденной лечебной терапии следить за питанием ребенка, а также за режимом дня. Это поможет предотвратить возможные последствия болезни. А также укрепить результат пройденной лечебной терапии.
Инфекционная желтуха обычно прогнозируется благоприятно. Однако бывают исключения. Многое зависит от возраста больного и иммунных свойств организма.
У детей новорожденных инфекционная желтуха имеет неблагоприятные прогнозы. Так как в таком возрасте возникают различные осложнения. Это связано с детским возрастом или патологией.
Также прогноз неблагоприятен в пожилом возрасте. Так как иммунитет у пожилых людей обычно ослабленный. Это значительно ухудшает прогнозирование болезни.
Исход инфекционной желтухи обычно характеризуется выздоровлением. Особенно, если пройдено лечение. Или введен иммуноглобулин. А также скорректировано питание.
Диета № 5 также оказывает благоприятное влияние на исход болезни. Так как большое значение имеет рацион питания. Важно следовать медикаментозной терапии. Она направлена на устранение симптомов.
Исходом заболевания может быть переход болезни в хроническое течение. Этому способствует сниженный иммунитет. А также неадекватная лечебная терапия.
Чаще инфекционная желтуха не оказывает влияния на продолжительность жизни. Так как она в большинстве случаев заканчивается выздоровлением. Но бывают исключения!
Только соблюдение необходимых мер профилактики и лечения поможет увеличить не только качество жизни. Но и значительно повысить ее продолжительность. Важно об этом помнить!
При крепком иммунитете болезнь нередко оказывается бессильна перед организмом человека. Поэтому закаливайте свой организм. Принимайте витамины и микроэлементы!
источник

Воспаление печени может развиваться по многим причинам, наиболее благоприятным заболеванием среди гепатитов является болезнь Боткина (гепатит А). Для предупреждения развития этой патологии нужно знать, что это за болезнь, ее симптомы, какой это гепатит, как передается и основные этапы лечения.
Гепатит А (болезнь Боткина) – это острое инфекционное заболевание вирусной этиологии. Причиной его становится вирус гепатита А. В основе клинических проявлений лежит воспалительное поражение печени с синдромом интоксикации организма. Течение, как правило, доброкачественное: в большинстве случаев наблюдается полное выздоровление пациента. Среди заболевших основная масса приходится на детский возраст.
Изменение физиологического цвета кожи в сторону желтого оттенка называется желтухой. Она является главенствующим симптомом гепатита А (болезни Боткина), но также может сопровождать другие заболевания печени, крови, желчевыводящий путей. Оттенок кожи зависит от причины изменения цвета кожных покровов и уровня поражения. Важно помнить, что такое заболевание, как болезнь Боткина, может сопровождаться желтухой, но это не одно и то же. Некоторые гепатиты могут протекать без желтухи, так же, как и цвет кожи может изменяться без воспалительных изменений в печеночных клетках.

После того, как вирус проникает в кровоток, появляются признаки интоксикации организма: слабость, повышение температуры, вялость, сонливость. Вторичное размножение вируса гепатита А уже происходит в печени, куда он попадает из системного кровотока. На этой стадии можно увидеть клинические признаки и симптомы болезни Боткина, развивается характерная желтуха. Нередко в процессе повреждения клеток печени участвуют иммунные механизмы, что более неблагоприятно сказывается на состоянии органа.
У болезни Боткина имеется один основной механизм передачи вируса – фекально-оральный. В связи с этим есть несколько путей передачи: заражение может произойти водным, алиментарным (иначе – пищевым) и контактно-бытовым (когда болезнь Боткина передается через предметы быта).
Вирус передается преимущественно водным путем, симптомы появляются через некоторое время (в среднем – через 2 недели). О том, что это за болезнь и как передается вирус, нужно знать для своевременного принятия профилактических мер по защите собственного организма от гепатита А.
Гепатит А может протекать и без выраженных клинических признаков поражения печени. Бессимптомное течение в большинстве случае не регистрируется, поэтому точной статистики нет: известно лишь, что распространенность гепатита А в популяции существенно выше, чем зафиксированные случаи.
Такие формы чаще всего выявляются случайно при обследовании людей в эндемичных зонах (очаге) гепатита А. Больные не предъявляют никаких жалоб, при осмотре выявляется увеличение печени. По результатам лабораторного исследования крови выявляется умеренное повышение аминотрансфераз печени, серологический анализ крови, сделанный дважды, показывает нарастание специфических антител в крови. Эти формы являются большой проблемой, так как оказываются нераспознанными, больные не изолируются от окружающих людей и становятся источником вируса гепатита А.
У болезни Боткина имеется несколько периодов, для каждого из которых характерны определенные симптомы.
Желтушный период характеризуется стойким изменением окрашивания кожи, длится в среднем 6-14 дней. Окраску вначале изменяют слизистые оболочки, голова, уши, а затем желтуха распространяется на все тело. У больного присутствуют признаки интоксикации, которые немного утихают после появления яркого желтого окрашивания кожи. Сохраняется боль или тяжесть в правом подреберье, некоторая слабость. Период максимальной желтухи длится не более 5-6 суток, после чего она постепенно спадает. У пациента изменяется цвет кала и мочи: испражнения приобретают светлый оттенок, а урина становится цвета темного пива.
После того, как кал и моча становятся физиологического цвета, наступает постепенное восстановление всех функций: исчезает слабость, размеры печени приходят в норму, устраняется слабость и повышается аппетит. Длительность периода реконвалесценции составляет от 3-4 недель до полугода, что обусловлено возможностями организма, наличием сопутствующих патологий.
Диагностические критерии, по которым можно установить наличие болезни Боткина:
- повышение уровня аминотрансфераз (свидетельствует о цитолизе клеток печени);
- гипербилирубинемия (преимущественно повышается прямой);
- отсутствие стеркобилина в кале и наличие уробилина в моче;
- повышение щелочной фосфатазы, холестерина по результатам биохимии крови;
- снижение общего белка, нарушения в коагулограмме и т.д.
В клинической картине вирусного гепатита А могут прослеживаться симптомы нарушения в сердечно-сосудистой, нервной, мочевыделительной и других системах организма, но они не составляют основу заболевания и их наличие определяется состоянием организма и тяжестью воспаления печени.

У детей преджелтушный период болезни Боткина протекает по-разному. Преобладают катаральные или диспепсические нарушения, также выявляют смешанные формы. У подростков может наблюдаться астеновегетативный вариант течения этого периода болезни.
Всегда присутствует интоксикация организма с соответствующими симптомами, у детей на фоне высокой лихорадки могут развиваться судороги.
При наличии диспепсического синдрома ребенок жалуется на боли в животе неясного характера. Из-за этого часто возникают диагностические ошибки, ребенок попадает к хирургам и теряется драгоценное время. Во всех случаях будет увеличение печени, изменение цвета кала и мочи.
После перенесенной болезни Боткина у человека остается иммунитет, поэтому повторное воспаление практически невозможно. Прогноз благоприятный, так как чаще всего наступает полное восстановление функций печени в случае правильного лечения, никаких последствий от болезни Боткина не наблюдается. Но в редких случаях вирус гепатита А может причинить ущерб организму, у мужчин и женщин возникают последствия, сопровождающие человека всю дальнейшую жизнь. К их числу относится:
- воспаление желчных протоков;
- холецистит, панкреатит;
- дискинезия желчевыводящих путей (функциональное нарушение).
Гепатит А в настоящее время успешно устраняется с помощью иммуностимулирующих средств и симптоматический терапии. Специалисты ставят перед терапией несколько задач:
- Достижение элиминации вируса из организма.
- Предупреждение прогрессирования воспаления в печени.
- Профилактика возникновения последствий болезни Боткина.
Тактику лечения болезни Боткина разрабатывает врач, учитывая некоторые особенности. Сюда относится возраст больного, тяжесть протекания воспаления, наличие хронических патологий, имеющиеся осложнения гепатита А. Лечение больного осуществляется в стационаре, применяются наиболее современные и эффективные методы для скорейшего выздоровления.
Лечение пациента комплексное, в которое входит соблюдение общих режимных мероприятий:
- режим – в первую неделю постельный, затем палатный;
- соблюдение щадящей диеты (стол №5).
Медикаментозное лечение является основой в терапии гепатита А.
- Патогенетическая терапия: купирование интоксикации путем введения водно-солевых растворов, сорбенты. Для устранения диспепсических расстройств используются пробиотики, ферменты и т.д. При воспалении ухудшается клеточный и тканевой обмен, поэтому применяются антигипоксанты. Для восстановления функций печени после купирования острых явлений применяются гепатопротекторы.
- Симптоматическая терапия – применяются обезболивающие средства, спазмолитики.
- По показаниям – иммуномодулирующая терапия.
Дополнительно в качестве лечения применяют физиотерапевтические методы, положительно влияет употребление минеральных щелочных вод, обязательно нужно придерживаться правил личной гигиены.
Диетическое питание необходимо соблюдать на протяжении всего периода лечения. В основе лежит щадящая диета до и после болезни Боткина. Необходимо исключение жирной, жареной, копченой и соленой пищи. Благодаря этому снижается нагрузка на печень.
Болезнь Боткина представляет собой гепатит, который отличается от всех остальных наиболее благоприятным течением и заканчивается выздоровлением больного в большинстве случаев.
Болезнь Боткина может протекать без желтухи, что нужно учитывать при проведении диагностических мероприятий.
Этиотропного лечения этой вирусной болезни не существует, но с помощью иммуномодуляторов и других медикаментозных средств заболевание успешно лечится.
Основные меры профилактики – мытье рук перед едой, термическая обработка продуктов или их тщательное мытье с мылом.
источник
Гепатит А (болезнь Боткина) представляет собой острое воспаление печени инфекционного происхождения, сопровождается гибелью гепатоцитов. Входит в группу кишечных патологий, что обусловлено механизмом инфицирования: болезнь передается фекально-оральным способом. Передача воздушно-капельным путем невозможна.
Вирус гепатита А принадлежит к группе Hepatovirus, геном представлен РНК. Устойчив вне тела носителя. При комнатной температуре погибает через несколько недель, при +4 способен выживать несколько месяцев, при -20 остается активным годами.
Возбудитель погибает при кипячении через 5 минут, может ненадолго оставаться активным в хлорированной водопроводной воде. Передается фекально-оральным способом преимущественно алиментарным и водным путем. Не исключено заражение контактно-бытовым путем: передача осуществляется через пользование общей посудой или предметами быта.
Источником инфекции является больной человек. Он становится заразен с последних нескольких суток инкубационного периода и продолжает оставаться переносчиком заболевания в течение всей болезни. Наиболее опасной для окружающих становится первая неделя и продромальный период (временной промежуток от завершения инкубационного этапа и до появления первых симптомов заболевания).
Получить вирус можно при контакте с больным человеком. Заражение осуществляется через продукты питания и контактно-бытовым путем. Вирус с рук больного попадает рабочие поверхности. Гепатит А принято называть «болезнью грязных рук». Именно этим объясняются вспышки заболевания в детских садах, школах, пионерских лагерях и прочих организованных коллективах.
Длительность инкубационного периода равна трем – четырем неделям, после этого появляются первые признаки гепатита А. Для заболевания типично острое начало. Патология проходит через несколько последовательных периодов:
- дожелтушный или продромальный – может проходить в лихорадочной, диспепсической и астеновегетативной форме;
- желтушный;
- реконвалесценция.
Симптоматика лихорадочного периода выглядит следующим образом:
- резкое повышение температуры тела;
- появляются признаки интоксикации организма – общая слабость, мышечные и головные боли;
- сухой кашель;
- насморк;
- покраснение горла.
В некоторых случаях присоединяется диспепсическая симптоматика – отрыжка, приступы тошноты, ухудшение аппетита. Для диспепсического варианта признаки будут несколько иными – катаральная симптоматика и интоксикация выражены незначительно. В качестве основных жалоб выступают:
- расстройство пищеварения;
- приступы тошноты, заканчивающиеся рвотой;
- горький привкус во рту;
- отрыжка;
- нарушение дефекации – запоры, сменяющие диарею.
Дожелтушный период, проходящий в астеновегетативном формате, специфической симптоматики не имеет. Жалобы стандартные: апатичное состояние, общая слабость, расстройства сна – проблемы с засыпанием. В редких случаях продромальный период протекает бессимптомно и заболевание сразу начинается желтухой.
Длительность дожелтушного периода составляет 2–10 дней, но чаще всего это неделя. Переход в следующую фазу гепатита А происходит постепенно. В желтушном периоде симптомы гепатита А у взрослых меняются. Для него типичны: полное исчезновение признаков интоксикации, нормализация температуры тела, улучшение общего самочувствия.
Симптомы диспепсии сохраняются и даже усиливаются. Формирование желтухи медленное. Вначале у больного отмечается изменение цвета урины: она получает темный цвет. Затем склеры глаз становятся желтоватыми. Следом желтеют слизистые оболочки рта, мягкое нёбо. Последней изменяется цвет кожи: она становится интенсивного желто-шафранного оттенка.
Тяжело протекающий гепатит А характеризуется следующей симптоматикой:
- формирование петехий, точеных кровоизлияний на слизистых и поверхности кожного покрова;
- образование на поверхности языка и зубов характерного желтоватого налета;
- увеличение печени и селезенки;
- небольшой болевой синдром при ее пальпации;
- брадикардия;
- снижение показателей АД;
- обесцвечивание каловых масс.
Продолжительность желтушного периода не больше месяца. Чаще всего он ограничивается 2 неделями. Далее следует период реконвалесценции (выздоровления). Состояние нормализуется, признаки желтухи исчезают. Фаза занимает 3–6 месяцев.
В большей части диагностированных случаев гепатит А проходит в легкой или среднетяжелой форме. Тяжелое течение отмечается редко. Больной после полного выздоровления вирусоносителем не является.
В зависимости от течения гепатит А проходит в трех формах – легкая, средней тяжести и тяжелая. Признаками легкой формы патологии становится практически полное отсутствие желтухи. Ее максимальная длительность не превышает двух–трех суток. На самочувствии больного она никак не отражается.
Иногда болезнь Боткина протекает полностью бессимптомно. Диагностика в таком случае основывается на определение активности специфического фермента альдолазы. При средней степени тяжести у больного отмечается следующая симптоматика:
- сонливость;
- заторможенность;
- сильная желтуха;
- на поверхности кожи формируются петехии (точечные кровоизлияния);
- сердце расширено;
- тона миокарда слабые;
- тахикардия.
Злокачественный формат гепатита А (дистрофия печени) сопровождает массовой гибелью гепатоцитов. Для состояния типично: развитие сильной желтухи, стремительное уменьшение размеров печени в результате гибели паренхимы, кровоточивость, лихорадочное состояние, печеночная недостаточность, симптоматика поражения ЦНС.
Обострения для вирусного гепатита А нетипичны. Иногда инфекция способна вызывать становится причиной развития холангита, холецистита, нарушения оттока желчи, воспаление желчного пузыря. Не исключено присоединение вторичной инфекции. Тяжелые последствия со стороны печени, в частности, острая печеночная энцефалопатия, встречаются крайне редко.
Диагноз ставится на основании характерной симптоматики, а также физикальных исследований и лабораторных тестов. Больные обязательно сдают кровь. Биохимия показывает следующие изменения:
- повышенное содержание билирубина (билирубинемия);
- рост активности печеночных ферментов – АСТ, АЛТ;
- уменьшение протромбинового индекса;
- снижение показателей альбумина;
- падение тимоловой и рост сулемовой пробы.
Изменения фиксируются и в общем анализе крови. Отмечается повышение скорости оседания эритроцитов, а также лейкопения и лимфоцитоз. Существует также и специфическая диагностика, основывающаяся на определении антител. Используется методика ИФА и РИА. Более точным способом является серодиагностика, позволяющая выявлять в составе крови вирусную РНК.
Лечение гепатита А возможно в домашних условиях. Госпитализация больного необходима только при тяжелом течении болезни, а также если больного необходимо «посадить» на карантин. Сколько по времени человек лежит в больнице? Длительность пребывания в инфекционном отделении не менее 4 недель.
При выраженных признаках интоксикации больному рекомендовано соблюдение постельного режима. Больному назначается диета №5, полностью исключающая жирную пищу, блюда, стимулирующие продуцирование желчи, алкоголь. Рацион должен включать молочные и продукты растительного происхождения.
Специфическая терапия гепатита А не существует. Разработка клинического протокола направлена на устранение и облегчение текущей симптоматики. Для снятия признаков интоксикации больному рекомендовано обильное питье. Если возникает необходимость, то назначается внутривенное введение кристаллоидных растворов.
В целях исключения развития холестаза – застоя желчи – могут назначаться препараты из группы спазмолитиков. После выздоровления больному необходимо наблюдаться у гастроэнтеролога в течение трех – шести месяцев.
Заболевание у детей диагностируется, когда первые симптомы уже пропущены, т. е. на этапе развития желтухи. Ребенок в этом периоде опасности для окружающих людей не представляет и в карантине не нуждается. Прохождение терапии в условиях стационара – стресс для ребенка.
Кроме того, ослабленный заболеванием иммунитет усиливает его восприимчивость к различным госпитальным инфекциям. Если гепатит А протекает в легкой форме, то лечение дома – оптимальный вариант.
Терапия патологии включает следующие мероприятия:
- Соблюдение строго постельного режима в течение первых 10 дней от развития желтухи.
- Следование принципам диетического питания – полный отказ от жирных/острых/жареных блюд. Разрешены кисломолочные продукты, нежирное мясо и рыба, каши, макароны, картофель, компоты, салаты с заправкой из растительного масла, кисели. Ребенку рекомендовано обильное питье.
- Прием желчегонных напитков на растительной основе.
- Витаминотерапия.
Ребенку могут назначаться гепатопротекторы на растительной основе. Хороший результат показывают отвары желчегонных трав, в частности, спорыша. После клинического выздоровления необходимо диспансерное наблюдение в течение трех–шести месяцев.
Легкая форма гепатита А успешно лечится в домашних условиях. Чтобы исключить инфицирование членов семьи, необходимо соблюдать определенные рекомендации: необходима сдача анализов и регулярное посещение врача, течение болезни не осложнено, больной человек должен находиться в отдельной комнате, соблюдение принципов диетического питания и полупостельный режим.
После формирования желтухи больной опасности для окружающих не представляет, поэтому он может питаться за общим столом и пользоваться санитарными помещениями. Больного необходимо оградить от процесса приготовления пищи. Членам семьи рекомендовано строгое соблюдение правил личной гигиены, в частности, необходимо каждый раз мыть руки с мылом после посещения туалета.
На протяжении преджелтушного периода больному рекомендовано соблюдение строгого постельного режима. Типичным симптомом является сильная слабость, дополнительные нагрузки на организм будут излишними и могут негативно отразиться на состоянии печени. В течение желтушного периода от строгого соблюдения постельного режима можно оказаться.
Специфическая профилактика заражения отсутствует. Общими мерами предупреждения инфицирования становятся:
- качественно выполненное очищение источников подачи питьевой воды;
- соблюдение санитарно-гигиенических требований;
- эпидемиологический контроль на предприятиях, занимающихся производством, хранением и перевозкой пищевых продуктов.
В случае вспышки гепатита А в организованных коллективах в обязательном порядке реализуются противоэпидемические карантинные мероприятия. Заболевшие люди изолируются на срок в 2 недели. Больные перестают представлять опасность для окружающих людей после начала желтушного периода.
К работе и учебе допускаются только после клинического выздоровления, т. е. когда показатели анализов нормализуются. Лица, вступавшие в непосредственный контакт с инфицированными людьми, нуждаются в отслеживании состояния в течение 35 суток. В детских садах и школах на этот период объявляется карантин. В помещении выполняется тщательная санитарная обработка всех поверхностей.
Вакцинация против гепатита А в России в календарь обязательных прививок не входит, хотя в других странах активно практикуется и является обязательной. Хорошо себя зарекомендовала вакцина «Хаврикс 720» от бельгийского производителя. Представляет собой суспензированный инактивированный формалином вирус.
Вакцинация проводится заранее: примерно за 10–14 суток до потенциального контакта с вирусоносителем. Ставить прививку целесообразно перед поездкой в детский лагерь, в другую страну, где фиксируются частые вспышки болезни Боткина.
Введение вакцины оправдано после непосредственного контакта человека с инфицированным. Срок – первая неделя после общения. Дети переносят вакцину достаточно хорошо. В редких случаях возможно небольшое ухудшение общего самочувствия. Это считается допустимой физиологической нормой.
Препарат вводится дважды с интервалом в 6–12 месяцев, что обеспечивает стойкий иммунитет к заболеванию, как минимум на 6 лет. Прогноз для вирусного гепатита А благоприятный. Для заболевания характерно благополучное выздоровление через 3–6 месяцев после инфицирования. Вирусоносительство и переход болезни в хроническую форму нетипичны.
источник
Гепатит А, он же болезнь Боткина, он же желтуха, он же «болезнь грязных рук», считают самым безобидным из всей «семейки» вирусных гепатитов. Но порой он демонстрирует весьма крутой характер. Самое парадоксальное — избежать этой напасти сравнительно легко. А вот тянуть за собой шлейф перенесенной болезни — трудно.
Наша страна относится к территориям со средней распространенностью вирусного гепатита, А (порядка 80-150 только зарегистрированных случаев на 100 тыс. населения). Хотя в некоторых регионах показатели просто зашкаливают (например, в ряде кавказских республик, Дальневосточном округе, Восточной Сибири).
Болезнь эта очень распространенная: сегодня она находится на третьем месте после острых вирусных и острых кишечных инфекций. По данным ВОЗ, ежегодно в мире регистрируется примерно 1,4 млн случаев заболеваемости. А еще этот недуг крайне заразен. Но, к счастью, по сравнению с другими гепатитами, последствия желтухи не так страшны — у большинства заболевших в течение года после выздоровления функции печени восстанавливаются полностью, и формируется стойкий пожизненный иммунитет. Но если гепатит, А наслаивается на другие заболевания, прежде всего на хронические поражения печени, например на гепатит В, то болезнь может закончиться фатально. Особенно недуг опасен для пожилых и ослабленных людей. К счастью, дети чаще всего переносят эту инфекцию довольно легко. Но и они не гарантированы от развития осложнений, таких как холецистит, дискинезия, хронический панкреатит. Страдает и иммунитет.
Подхватить желтуху несложно, путь ее передачи самый простой: орально-фекальный, иначе говоря, через грязные руки. Также вирус может находиться в продуктах питания и в воде (особенно если водопроводные трубы изношены, как это часто у нас бывает).
Чтобы уберечь себя и своих детей от болезни Боткина:
- Ни в коем случае не пейте сырую воду (в том числе и водопроводную, так как вирус устойчив к хлору).
- Никогда не покупайте ничего съестного (кроме овощей и фруктов) на улице, с рук.
- Не пробуйте на рынке продукты.
- Фрукты и овощи не только мойте, но и обдавайте кипяченой водой.
- Хорошенько проваривайте и прожаривайте мясо и рыбу.
- Тщательно мойте посуду.
- Не забывайте каждый раз после посещения туалета и по приходе домой с улицы мыть руки с мылом и приучите к этому детей.
- Внимательно следите за малышами, особенно на прогулке, чтобы те ничего не поднимали на улице и, не дай бог, не тащили себе в рот.
Однако заразиться гепатитом, А могут и чистюли. По статистике, это наиболее частое инфекционное заболевание путешественников. Особенно часто туристы привозят этот «сувенир» из стран Африки, Юго-Восточной и Средней Азии, Ближнего Востока, Южной Америки, Средиземноморья, Закавказья, Тувы, Якутии.
Не стоит думать, что гепатит, А — это болезнь бедноты. Даже у постояльцев пятизвездочных отелей частота заболеваемости этим недугом достигает 3 случаев на 1000 человек за каждый месяц проживания. С этим недугом борются во всем мире. И самое надежное средство борьбы — это прививка.
Так, в Израиле, где с 1999 года вакцинируются все дети в 18 и 24 месяца. За прошедшее время показатель заболеваемости гепатитом, А в этой стране снизился в 50 раз! В США с 2006 года вакцинируют всех детей в возрасте 12-23 месяцев, причем продолжают это делать и сейчас при низких уровнях заболеваемости.
Проникая в кишечник, вирусы гепатита А вместе с кровью попадают в печень и внедряются в ее клетки — гепатоциты. Там они начинают усиленно размножаться, а затем попадают в желчные протоки и выделяются с желчью в кишечник. Клетки иммунной системы — Т-лимфоциты — распознают пораженные вирусом гепатоциты и, принимая за пришельцев, атакуют их. Это приводит к развитию воспаления (гепатит) и нарушению функции печени. Острый вирусный гепатит может протекать по-разному: иногда бессимптомно, иногда очень тяжело. Частота и тяжесть симптомов увеличиваются с возрастом. Наиболее частыми проявлениями заболевания являются тошнота, слабость, повышение температуры, боль в правом подреберье, пожелтение белков глаз, увеличение печени, расстройства желудка, обесцвеченный стул, темная моча (цвета пива). Больные желтеют от того, что желчь, вырабатываемая в печени, вместо того чтобы обеспечивать процесс пищеварения, попадает в кровь и мочу. Кал, лишенный желчи, наоборот, становится бесцветным.
Обычно с появлением желтухи болезнь идет на спад, с этого момента больной уже не заразен. У детей недуг часто протекает в безжелтушной форме. В связи с этим есть опасность проглядеть заболевание, спутав его, например, с гриппом. А давать при гепатите лекарства от гриппа — это двойная нагрузка на и без того больную печень. Поэтому при появлении соответствующих симптомов лучше сдать анализы. Имеет смысл сразу исследовать кровь, потому что анализ мочи (особенно при безжелтушной форме заболевания) недостаточно информативен. На недуг указывает повышение в крови билирубина и печеночных ферментов. Окончательный диагноз позволяют установить серологические методы (анализ крови на анти-HAV IgG IgM), специальный иммуноферментный анализ сыворотки крови позволяет выявить болезнь с самых первых дней заражения и далее в течение полугода.
При лечении тяжелых форм недуга больным обычно назначают капельницы — чтобы нейтрализовать токсическое воздействие вируса на печень. Но чаще всего необходимости в госпитализации не возникает. Лечение направлено не на борьбу с вирусами (с этим справится сама иммунная система), а на удаление из организма токсинов. А для этого больным нужны постельный режим, диета и прием минеральной воды, витаминов С, В и липоевой кислоты. Иногда назначаются желчегонные препараты.
Больной гепатитом, А человек в остром периоде представляет большую опасность для окружающих. Если в доме кто-то заболел желтухой, то его близкие могут использовать специальный препарат — иммуноглобулин. Лекарство вводят непосредственно перед возможным заражением или в течение 2 недель после него. Этот способ либо предотвратит инфицирование, либо убережет от развития заболевания. Но самым надежным способом предотвратить эту беду является только вакцинопрофилактика. Сегодня вакцинация детей против гепатита, А предусмотрена региональными календарями профилактических прививок Москвы и Свердловской области, что уже показало очевидную эффективность этой меры. Например, в Свердловской области, где был очень высокий показатель заболеваемости, сегодня он снизился до европейского. И в Москве этот уровень более чем в 2 раза ниже, чем в среднем по РФ.
В острый период заболевания и дальше (в идеале — в течение 5 недель) важно соблюдать диету. Как правило, больным гепатитом, А рекомендуют лечебный стол № 5 — диету, разработанную доктором М. И. Певзнером. Она обеспечивает питание с полноценной калорийностью, но с ограничением в жирах и в холестеринсодержащих продуктах.
Исключены жареные продукты, но много фруктов и овощей.
Разрешенные продукты: хлеб из муки грубого помола, сухие несдобные мучные изделия постные супы на овощном бульоне, с крупой и макаронами нежирное мясо, рыба белки яиц нежирные молочные и кисломолочные продукты картофель, морковь, свекла (в вареном или свежем виде) крупы, макароны растительное и сливочное масло свежие фрукты свежевыжатые соки, некрепкий чай, кофе. Запрещенные продукты: любые жареные блюда консервы острое, пряности, специи яичные желтки бобовые, редис, репа крепкие и жирные бульоны газированные напитки алкоголь.
Сегодня созданы достаточно эффективные вакцины. Они содержат убитые вирусы гепатита А. Они вводятся двукратно с интервалом в 6-12 или 18 месяцев. После введения первой дозы антитела к вирусу гепатита, А обычно появляются через 2 недели. Длительность защиты — не менее 10 лет. Против прививок есть лишь два абсолютных противопоказания: это тяжелая аллергическая реакция на предыдущее введение и иммунодефицитное состояние.
Но есть и относительные противопоказания, при которых прививку нужно отложить на некоторое время.
К таким относятся: повышенная температура, острые или хронические прогрессирующие заболевания, повышенная чувствительность к какому-либо компоненту вакцины. После вакцинации у человека могут возникнуть побочные эффекты. Например, такие как местные реакции (незначительные и непродолжительные болезненность, покраснение и уплотнение в месте инъекции). Также могут наблюдаться и общие реакции: незначительное повышение температуры, слабость, головная боль, расстройства стула. В редких случаях возникает незначительное обратимое повышение активности печеночных ферментов. Крайне редко бывают анафилактические и анафилактоидные реакции.
источник
Печеночные заболевания приводят к изменению окраса кожного покрова – становится желтого цвета различной насыщенности. Симптом называют желтухой. Этиология обусловлена повышением концентрации билирубина – желчного пигмента, который формируется вследствие метаболизма гемоглобина.
Что такое желтуха и почему она возникает, разновидности и особенности дифференциальной диагностики пожелтения кожного покрова – рассмотрим далее.
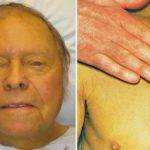
Желтуха – патологическое состояние, проявляющееся изменением оттенка кожи, видимых слизистых оболочек и белков глаз. Как правило, сначала желтеют склеры, после преобразуется цвет слизистых и потом кожи.
Выраженность желтухи в каждой клинической картине отличается. Она обусловлена концентрацией билирубина, степенью тяжести поражения печени, этиологическими факторами.
Особенности симптомы в зависимости от патогенеза:
| Этиология | Симптом |
| Усиление гемолиза эритроцитов на фоне анемии и высокой концентрации билирубина в крови непрямой фракции. | Лимонно-желтый окрас кожи. |
| Поражение печеночных клеток, вследствие чего возрастает содержание связанного и несвязанного билирубина, соответственно, и общего показателя за счет повышения первых двух. | Шафранно-желтый окрас. |
| Нарушение процесса отхождения желчи. | Желтая кожа с зеленоватым отливом. |
Каким гепатитом предстает желтуха – этот вопрос появился не просто так. В 19 веке болезнь Боткина (гепатит A) называли катаральной желтухой. И только в 1883 году было доказано инфекционное происхождение заболевания. Последующее изучение привело к выводу, что причиной развития выступает вирус A.

Гепатит A (болезнь «грязных рук») – заразное заболевание, которое передается фекально-оральным способом. Люди могут заражаться при употреблении инфицированных продуктов, воды, во время купания в загрязненных водоемах и пр.
Начало гепатита A имеет такие признаки:
- Незначительное увеличение температуры.
- Слабость, разбитость.
- Заложенность носа.
- Мышечная ломота, головная боль.
- Дискомфорт в правом боку (в 30% случаев).
Спустя 7-9 дней наблюдается желтушная стадия. Она характеризуется изменением цвета кожи, осветлением фекалий, потемнением мочи. На фоне желтушности нормализуется температура тела, при этом болезные ощущения в области проекции печени нарастают.
Длительность желтушного периода 3-6 недель. После наступает стадия выздоровления – длится от 7 дней до полугода.
В медицинской практике выделяют несколько форм желтух, поэтому немаловажная роль отводится комплексной диагностике.
- Надпеченочная форма формируется при массовом разрушении эритроцитов. В крови растет непрямой билирубин.
- Печеночная форма возникает из-за поражения гепатоцитов алкоголем, вирусом, веществами токсического происхождения.
- При подпеченочной форме выявляется механическое препятствие, не позволяющее полноценно отходить желчи, как результат, составляющие жидкости попадают в кровь.
Важно дифференцировать разновидность желтухи, поскольку лечение принципиально отличается.
Гепатит и желтуха предстают разными вещами. В первом случае речь идет об инфекционном, вирусном или аутоиммунном заболевании, а во втором – о симптоме, который возникает по причине патологических процессов в печени.
Практически во всех случаях развивается желтушность кожи при болезни Боткина, несколько реже при гепатите E. Для гепатитов C, B такой симптом менее характерен.
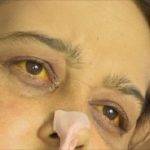
На фоне проникновения чужеродного агента в кровь повышается температура, проявляется симптоматика интоксикации.
Когда он достигает печени, то в железе размножается вторично, что приводит к изменению окраса кожи у человека. В воспалительный процесс вовлекается иммунная система, что усугубляет желтую окраску.
Отличие от формы A состоит в том, что болезнь часто трансформируется в хроническое течение, чреватое различными осложнениями. Вирус способен передаваться от больного здоровому человеку – через кровь, нестерильные медицинские инструменты и пр.
Вертикальный способ передачи подразумевает заражение ребенка больной матерью во время родовой деятельности. Инфицирование новорожденного малыша при лактации возможно, но маловероятно.
На ранних этапах развития симптоматика отсутствует или стертая. В последующем проявляется такая клиника:
- Общее недомогание – слабость, немотивированная усталость, апатичность.
- Головная боль.
- Повышение температуры тела до 37 градусов.
- Затем наблюдаются симптомы со стороны печени – потемнение урины, обесцвечивание кала, пожелтение белков глаз, слизистых и кожи.
Желтушная стадия тяжелее, если сравнивать с болезнью Боткина. Печень увеличивается в размере, прослеживается болевой синдром, пациент теряет аппетит, что приводит к снижению массы тела.
Симптоматика стертая, маскируется под другие заболевания. Путь передачи гематогенный, инкубационный период составляет до полугода. Клиника вначале напоминает простудные болезни. Как правило, когда появляется желтуха, уже имеются осложнения со стороны печени.
Сама по себе желтуха не контагиозна, не передается от человека к человеку. Однако заразными являются вирусные гепатиты, которые приводят к возникновению симптома, нарушают полноценную функциональность печени.
Чтобы понять природу желтухи, требуется комплексная дифференциальная диагностика. На ранних стадиях у гепатитов похожая симптоматика, и только потом изменяется цвет кожи. Но последующее течение разное. Если гепатиту A не свойственно переходить в хроническую форму, то при B, C диагностируют тяжелые поражения печени.
Первый дифференциальный признак гепатита A – сезонность болезни. Чаще всего люди болеют весной-летом. Еще один отличительный аспект – существенное улучшение самочувствия при наступлении желтушного периода. При подозрении на вирусное происхождение желтухи требуется исследовать кровь на антитела к возбудителям.
источник
Самый «работящий» орган в организме человека – печень. На эту железу, с весом 1.5 кг возложены важные функции: выведение токсинов, выработка желчи, необходимой для переваривания пищевых жиров и многие другие. Поэтому даже безобидное заболевание печени негативно сказывается на работе организма в целом.
Иногда в организм человека проникает вирус гепатита, стоящий на одной отметке с туберкулезом и ВИЧ по количеству смертельных исходов. В 70% случаев речь идет о гепатите А (желтухе). Обеспокоенные состоянием своего здоровья пациенты, с диагнозом – болезнь Боткина, интересуются: какой это гепатит? Есть ли шансы на полное выздоровление?
Болезнь Боткина вызывает вирус (HAV – Hepatitis A virus). Возбудитель просачивается в организм и вызывает острое поражение печени. Гепатит А не имеет хронической формы. Возбудитель сохраняет жизнеспособность в условиях окружающей среды, а прочная оболочка вируса оберегает его от кислотной среды желудка. При комнатной температуре вирус живет 1-2 месяца. Даже в хлорированной водопроводной воде возбудитель какое-то время сохраняет жизнеспособность. Погибает при кипячении более 5 минут и через 1 минуту при попадании ультрафиолета.
Болезнь Боткина передается бытовым (фекально-оральным) способом при близком контакте с зараженным. Основная причина заражения – не соблюдение норм личной гигиены: грязные руки, употребление не обработанной воды из сомнительных источников, не свежих пищевых продуктов.
Болезнь Боткина – это вирусный гепатит А. Для заболевания характерны: интоксикация , увеличение печени, в некоторых случаях – селезенки. В группе риска дети и взрослые с ослабленным иммунитетом.
Более чем у 70% пациентов развивается типичная форма патологии и начинается желтуха. При атипичной форме цвет кожи не меняется, течение бессимптомное, хотя у детей появляется временное расстройство стула.
Гепатит А имеет три стадии:
- легкая (более 65% случаев);
- средней тяжести (около 30% пациентов);
- тяжелая (до 3% больных).
Почти всегда гепатит А излечивается, а функции печени восстанавливаются. Случается, орган так и остается увеличенным, однако это последствие не сказывается на состоянии пациента в дальнейшем.
У переболевшего человека вырабатывается сопротивляемость к патологии и повторное заражение гепатитом А становится невозможным.
Вирус поражает печень и вызывает характерную симптоматику, которая проходит через 1-2 месяца. Инкубационный период болезни Боткина составляет 7-50 суток. За это время вирус оккупирует организм, а у зараженного проявляются симптомы преджелтушного периода:
- слабость в теле;
- хроническая усталость;
- боль в голове;
- расстройство сна;
- чередование диареи и запоров;
- боль, ломота в сочленениях, мышцах;
- тошнота, иногда рвота;
- зуд кожных покровов;
- субфебрильная температура тела (37° — 37,5° С);
- боли в правом подреберье (не всегда);
- у малышей расстройство стула.
Через 5-7 суток начинается желтушный этап болезни Боткина. Признаки интоксикации исчезают, у больного отмечается улучшение самочувствия, проявляются следующие симптомы:
- желтуха: кожные покровы и белки глаз желтеют;
- моча коричневого цвета;
- кал белого цвета.
Желтушность кожи проходит через 10-14 дней. Патологический процесс длится от 7 до 60 суток, затем начинается восстановительный период, длительностью до 6 месяцев. Зачастую болезнь Боткина вылечивается без специальной терапии, однако у некоторых людей все же развиваются осложнения. Поэтому врачи рекомендуют принимать препараты, уменьшающие концентрацию вируса и выводящие токсины.
Если заболевание протекает в тяжелой форме, у пациента появляются дополнительные симптомы:
- признаки геморрагического синдрома (кровотечение из носа и т.д.).;
- на языке, зубах образуется налет желтоватого оттенка;
- пульс замедленный, давление понижено.
У взрослых симптоматика более выражена, чем у детей. В большинстве случаев, тяжелая, стремительная форма, приводящая к опасным осложнениям, наблюдается у пожилых людей. У детей до 10 лет симптомы не проявляются. Только в 1 случае из 10 развивается желтуха.
Диагностика заболевания проходит под руководством врача-инфекциониста. Обследуя пациента, врач определяет увеличение печени, в трети случаев – селезенки. Важнейшее значение для постановки диагноза имеет биохимический анализ мочи, крови. У больного показатели билирубина и печеночных ферментов повышены, ведь при разрушении гепатоцитов они попадают в кровь. Затем берется анализ крови на маркеры вирусного гепатита. Данная мера решающая в определении диагноза.
Если патология протекает в легких формах, организм восстанавливается без применения специальной терапии. Больному рекомендована диета (стол №5 по Певзнеру), прием препаратов, защищающих печень (гепатопротекторов), постельный режим. Категорически запрещается употребление алкоголя.
При тяжелом течении пациенту назначается терапия, направленная на снижение концентрации отравляющих веществ, обеспечение гепатоцитов энергией, восстановительным материалом. Чтобы улучшить самочувствие пациента, применяется симптоматическая терапия.
Во многих случаях Болезнь Боткина проходит без последствий. Однако, у некоторых больных возникают следующие осложнения:
- воспаления в билиарной системе (патологии желчного пузыря и желчевыводящих путей);
- острая печеночная энцефалопатия;
- присоединение вторичной инфекции приводит к осложнению гепатита А.
Наиболее эффективная профилактика болезни – прививка. Применяются вакцины, защищающие от болезни Боткина на протяжении 6 – 10 лет. Данная мера предосторожности рекомендована детям от 1 года и лицам, отбывающим в страны опасные по гепатиту А.
Чтобы исключить вероятность заражения контактным путем, важно соблюдать правила личной гигиены. Детям объясняют о необходимости мытья рук после детского сада, школы, больницы, улицы и каждый раз перед едой.
Поскольку состояние водопроводной воды не соответствует санитарным требованиям, перед употреблением ее кипятят не менее 5 минут.
Практически все пациенты излечиваются от гепатита А, приобретая пожизненный иммунитет. Только малая доля инфицированных умирает от молниеносного гепатита.
источник